Полиомиелит — инфекционное воспалительное заболевание, при котором поражается серое вещество центральной нервной системы. Размножается в двигательных нейронах, что приводит к их дальнейшей гибели. Первые признаки у детей появляются в более поздние стадии. Распространен по всему земному шару, более восприимчивы дети до семи лет.
Главная причина возникновения полиомиелита у ребенка — проникновение в организм полиовируса. Он быстро погибает при высоких температурах, при ультрафиолетовом облучении и в средах с минимальным количеством жидкости. Источник возбудителя — больной человек в бессимптомной стадии или носитель. Путь проникновения — воздушно-капельный и при попадании частиц с вирусом в рот. Наибольших пик распространения заболевания возникает в поздний летний или осенний период. Микроорганизм проникает через лимфатическую систему в кровь и достигает спинного мозга, где происходят важные этапы его развития.
Факторами, предрасполагающими для возникновения патологии, является несоблюдение личной гигиены и недостаточный контроль над чистотой рук детей и окружающих предметов, большие скопления людей, пренебрежение специфической профилактикой, сниженный иммунитет на фоне врожденных патологий или приобретенных хронических инфекций.
По форме выделяют типичный и атипичный полиомиелит. Первый проходит с поражением центральной нервной системы и включает в себя непаралитический тип (менингеальный) и паралитический (спинальный, бульбарный, понтинный и смешанный). Атипичный не затрагивает мозговые структуры, в нем выделяют инаппаратный и абортивный тип.
Менингеальный полиомиелит схож с картиной обычного менингита, поражается в большей степени серое вещество головного мозга.
Спинальный, самый распространенный тип заболевания, поражается серое вещество спинного мозга, а именно теми участками, которые отвечают за двигательную активность человека. Развивается паралич мышц верхних и нижних конечностей.
Бульбарный полиомиелит — патологический процесс в отделах продолговатого мозга.
Понтинный тип характеризуется поражением ядер лицевого нерва, что проявляется параличом мимических мышц.
Инаппаратная форма не проявляет себя достаточно долгое время, но человек становится носителем вируса и способен заражать других людей.
Абортивный — наиболее опасный в отношении эпидемиологии, так как обладает неспецифическими симптомами, например, расстройствами желудочно-кишечного тракта, его легко спутать с любой другой инфекцией, а вероятность заражения здорового населения увеличивается в разы.
Патологию подразделяют на полиомиелит легкой, средней и тяжелой степени тяжести. Главным критерием для выставления диагноза ставится уровень интоксикации и выраженность нарушений функций опорно-двигательного аппарата.
По характеру болезнь делят на группы с гладким течением и негладким, что означает наличие осложнений и присоединение вторичной патогенной микрофлоры.
Признаки отличаются между собой в зависимости от формы и стадии развития патологии. Выделяют:
- инкубационный период;
- препаралитический период (начальная стадия);
- паралитический период;
- восстановительный период (период выздоровления);
- период остаточных явлений.
Инкубационный период, в зависимости от состояния иммунной системы организма детей проходит по-разному. У одних он может занимать всего десять дней, у других около года и более. Иногда, как в случае иннапаратного полиомиелита, заболевание дальше инкубационного периода не выходит.
В начальной стадии начинает формироваться клиническая картина. При полиомиелите симптомы у детей включают в себя расстройства желудка и кишечника и болезнь больше похожа либо на ОРВИ, либо на отравление. Все начинается остро, с быстрого повышения температуры тела до 38.0-39.0°С. Сопровождается повышенной потливостью, ознобом, понижением аппетита. Часто возникает тошнота, рвота, характерен жидкий стул. Повышается частота сердечных сокращений и дыхания. Постепенно поражается нервная система — ребенок вялый, ослабленный, малоподвижный. Может жаловаться на боли в суставах и мышцах конечностей, которые усиливаются при попытке встать или перевернуться на другой бок. Развиваются судороги. Иногда затрагиваются мышцы диафрагмы, что несет за собой осложнения в виде затрудненного прерывистого вдоха или выдоха. Далее появляются расстройства мочеотделения, кожная сыпь или покраснение, особенно в области суставов, отечность некоторых участков тела. Длится препаралитический период около семи дней.
Паралитическая стадия характеризуется отдельно по каждой форме патологии и имеет свои особенности.
Температура тела идет на спад, становится либо нормальной, либо субфебрильной (37.0°С). Появляются двигательные признаки полиомиелита, малыш не может сесть или встать без дополнительной опоры на руки. Повышенное выделение пота сохранено, что говорит о нарушении вегетативной нервной системы. Отказывают приводящие, отводящие, сгибающие и разгибающие мышцы рук и ног, формируется паралич и парез, отличаются между собой глубиной поражения нервной ткани. Без должного напряжения мышечные волокна атрофируются на вторую или третью неделю заболевания. Процесс практически необратим, ребенок остается инвалидом.
Заболевание затрагивает двенадцать пар черепных нервов, а именно их ядра, находящиеся в продолговатом отделе головного мозга. Эти отделы отвечают за главные функции: органы чувств, движение конечностей, контроль над мимикой, ориентация в пространстве, дыхание, сердцебиение и так далее. Более тяжелая форма заболевания, так как симптомы полиомиелита у детей не ограничиваются нарушением сокращения мускулатуры. Поражается сердечно-сосудистая система, могут развиться аритмии, блокады нервных импульсов, учащение или угнетение сердцебиения, скачки артериального давления. Появляется одышка вплоть до удушья. В крови уменьшается количество переносимого кислорода, о чем говорит синюшность кожных покровов. Малыши находятся в состоянии страха, беспокойства, постоянно плачут. Состояние быстро усугубляется, наступает поочередно ступор, сопор и кома. Вероятен летальный исход.
Понтинная форма — это так называемый подтип бульбарной, так как поражаются ядра седьмой пары черепных нервов. Лицо похоже на маску, без движения мимических мышц, малыш не способен ни улыбнуться, ни выразить удивление или разочарование.
Точная клиническая картина менингита на первых этапах воспаления. Детей в большей степени беспокоят головные боли и неспособность согнуть позвоночник в шейном отделе за счет спазма мышц спины. Все сопровождается длительной лихорадкой, способной чередоваться с нормальной температурой тела. На четвертую неделю все признаки проходят, при несвоевременном лечении в качестве осложнений характерна мигрень и в редких случая психические расстройства.
Инаппартная форма не развивается, возбудитель можно выявить только в процессе лабораторных исследований.
Абортивная форма имеет наиболее благоприятный исход, все заканчивается полным выздоровлением. Клиническая картина не развивается дальше препаралитической стадии.
Восстановительный период длится около одного года. Помимо атрофии мышц возможно развитие остеопороза, остеохондроза. Пораженная конечность отстает в росте, ее функции не приходят в первоначальное здоровое состояние.
Период остаточных явлений — заключительный этап полиомиелита, где видны все итоги поражения нервной ткани возбудителем. Периодически могут беспокоить судороги и парезы, боли в руках и ногах, косолапость и деформация ступней.
Диагноз полиомиелит ставится в первую очередь на основании жалоб больного и объективном осмотре. Невролог обязан проверить рефлексы, чувствительность кожных покровов, при необходимости измерить частоту сердечных сокращений, показатели артериального давления, уделить внимание характеру дыхания.
Выписываются стандартные направления на сдачу общих анализов крови, мочи и кала. Иногда повышается уровень лейкоцитов, увеличивается скорость оседания эритроцитов, что говорит о воспалении. Микроорганизм можно обнаружить в фекалиях, но это несет за собой некоторые сложности, так как не все больницы снабжены определенной аппаратурой, постоянно нарушаются методы забора и транспортировки биологического материала.
Главным ориентиром для выявления возбудителя является результат лабораторных исследований. Берется мазок со слизистой оболочки рта или носоглотки и сдается на микроскопическое исследование. Большую роль в диагностике играет иммуноферментный анализ (ИФА) и реакция связывания комплемента (РСК). И тот и другой метод позволяет определить титр антител в сыворотке крови больного. В случае каких-либо затруднений или сомнений возможно проведение полимеразной цепной реакции (ПЦР), основанной на прочтении генома возбудителя.
Для дифференциальной диагностики используется люмбальная пункция, при ней через трубочку под большим давлением вытекает ликворная жидкость, по которой можно судить о состоянии пациента. У детей практически не проводят.
Электромиография — современный метод, позволяет определить активность передачи нервных импульсов к мышечным волокнам, дает точную характеристику состояния нервной системы.
Лечение полиомиелита у детей проводится в стационарных условиях под наблюдением врачей. Показан полный покой, изоляция от здоровых людей, диета с высоким содержанием питательных веществ и строгий постельный режим. При невозможности питаться самостоятельно маленькому пациенту вводится пищевой зонд. В тяжелых случаях необходима искусственная вентиляция легких.
Терапия в основном симптоматическая и иммуномодулирующая. Важен прием витаминов группы В, аскорбиновой кислоты в повышенных дозах. При больших температурах рекомендованы жаропонижающие (парацетамол), обезболивающие (кеторол, редко анальгин), противовоспалительные препараты (ибупрофен, аспирин). При повышенной возбудимости ребенка необходимы седативные препараты (седуксен).
В препаралитический период важно восстанавливать объем циркулирующей крови (ОЦК) и водно-электролитный баланс. Это делают с помощью внутривенного капельного введения глюкозы, растворов солей калия, натрия, кальция и других минералов.
В фазу восстановления показана физиотерапия, массаж и лечебная физкультура. Наибольший эффект дает УВЧ, электростимуляция опорно-двигательного аппарата, солевые теплые ванны и парафинолечение суставов.
Атипичные формы проходят бесследно и не требуют дополнительной терапии.
В маленьком возрасте, так как организм растет, возможно выправление деформированных конечностей, лечение сколиоза с помощью наложения гипсовых повязок или хирургического вмешательства.
Реабилитация после острого периода занимает около трех лет. На протяжении всего времени больных детей должен осматривать невролог, ортопед и терапевт.
Сейчас разработана специфическая профилактика полиомиелита, основанная на правилах плановой иммунизации детей.
Существует два типа вакцин. Первая подразумевает наличие живых, но ослабленных или поврежденных возбудителей, а во второй содержатся мертвые микроорганизмы. Большее предпочтение отдают живой вакцине, так как она сильнее стимулирует иммунную систему, активизируются гуморальные механизмы, в крови появляются антитела.
Профилактические мероприятия проводят начиная с трехмесячного возраста. Делают три прививки с интервалом в один месяц. Далее для поддержания иммунного статуса детей необходимо ревакцинироваться в полтора года, следующий раз в два годика, а последний в шесть лет. Главными противопоказаниями к проведению иммунизации являются ослабленный иммунитет на фоне недавно вылеченного заболевания и возможная аллергическая реакция. В первом случае после улучшения состояния малыша прививку рекомендуется сделать.
Неспецифическая профилактика включает в себя соблюдение санитарно-гигиенических норм и обучение их соблюдению детей.
источник
Обязательная вакцинация значительно сокращает количество детей, болеющих полиомиелитом. К сожалению, не исключены случаи заражения этой инфекцией. Родители должны знать симптомы начала и развития грозного заболевания. Это поможет оказать ребенку своевременную помощь, избежать серьезных последствий.
Тяжело протекающее заболевание вызывает поражение клеток спинного мозга, нервной системы полиовирусом. Полиомиелит сложно диагностируется на начальной стадии. Его симптомы очень похожи на вирусную инфекцию. Болезнь у детей начинается в острой форме. Инкубационный период полиомиелита составляет от трех суток до месяца. Первые признаки, сигнализирующие о начале заболевания:
- увеличение температуры тела свыше 38 градусов;
- боли в горле;
- насморк;
- кашель;
- понос;
- запор;
- головная боль;
- вялость;
- тошнота;
- потливость;
- слабость;
- рвота;
- сонливость.
Признаки полиомиелита у детей можно наблюдать через неделю после инфицирования. Для некоторых случаев характерны такие признаки болезни:
- боли в спине, плечах;
- помутнение сознания;
- ригидность мышц затылка – невозможность нагнуть голову;
- расстройство мочеиспускания;
- одышка (при поражении дыхательной системы);
- судороги;
- боли при надавливании на позвоночник;
- бред.
Избежать инфицирования помогает вакцинация, которая проводится ребенку по специальному графику. Симптомы полиомиелита у детей после прививки выражены в виде такой реакции организма:
- высыпания на коже;
- диарея;
- повышение температуры не больше 37,6 градуса;
- покраснение, болезненность в месте прививки;
- нарушение сна;
- капризность;
- снижение аппетита.
После скрытого инкубационного периода наступает препаралитическая стадия заболевания. Этот этап у детей может продолжаться от трех до шести недель и проявляется такими симптомами:
- заложенность носа;
- кашель;
- нарушение сознания;
- насморк;
- боли в носоглотке;
- судороги;
- повышенная чувствительность кожи;
- сухость в горле.
По мере развития инфекции у детей могут наблюдаться такие симптомы полиомиелита:
- повышение температура тела до 39,5 градуса;
- сильные мышечные, головные боли;
- расстройство мочеотделения;
- отечность;
- покраснение области суставов;
- кожные высыпания;
- боли в животе;
- частая рвота – больше двух раз за день;
- раздражительность;
- онемение мышц спины, шеи;
- перемена настроения.
Восстановительный период после полиомиелита может продолжаться до трех лет. Признаки недуга у детей на этом этапе сглаживаются. Для этой фазы болезни характерно такое развитие событий:
- заканчиваются головные, мышечные боли;
- проходит потливость;
- восстанавливаются движения в некоторых мышцах;
- прекращается болезненность суставов, позвоночника.
Резидуальный этап – период остаточных явлений зависит от предыдущих симптомов полиомиелита. Он может растянуться на несколько лет. У детей иногда наблюдаются такие симптомы:
- атрофия мышц;
- стойкие параличи в вялой форме;
- мышечная утомляемость;
- контрактура – укорачивание мышц, уменьшение их растяжимости;
- развитие остеопороза (риск переломов как результат снижения плотности костей);
- фасцикуляция (спонтанное сокращение мышечных волокон одного пучка).
источник
Полиомиелит всеобщими усилиями правительств многих стран мира удалось приостановить. Но совсем исключить заболевание их перечня существующих серьезных болезней пока не получается. В этой статье мы расскажем о том, что собой представляет это опасное заболевание, как распознать его и чем лечить.
Полиомиелит – вирусное воспаление клеток серого вещества спинного мозга. Недуг является чаще всего детским и очень заразным. Спинномозговые клетки поражаются полиовирусом, что приводит к их параличу. В результате нервная система перестает функционировать нормально.
Обычно никаких видимых симптомов при полиомиелите нет, лишь тогда, когда вирус попадает в центральную нервную систему, он вызывает параличи и парезы.
Изучать недуг начали еще в XIX веке, а в середине XX столетия полиомиелит приобрел масштабы национального бедствия во многих странах, включая европейские. Вакцину от полиомиелита разработали независимо друг от друга американские и советские ученые. В последние годы страны объявляют о том, что они свободны от полиомиелита. Вспышки недуга время от времени наблюдаются только в трех государствах – Нигерии, Афганистане и Пакистане.
В 2015 году два случая зафиксировали на Украине. У медиков есть все основания полагать, что в этой стране полиомиелит может распространяться из-за того, что прививку от болезни, по статистике, получила только половина украинских детей. В России ситуация под контролем, но она имеет тенденцию к ухудшению. В первую очередь это связана с притоком мигрантов, в том числе и из соседней Украины.
Причиной полиомиелита является пикорновирус из семейства энтеровирусов. Вирус достаточно устойчив, например, в водной среде он может прожить без потерь своих свойств до 100 суток, а в фекалиях человека – до полугода. Вирус не боится низких температур, а также прекрасно отражает атаки желудочного сока, проходя через пищевые пути человека. Разрушить вирус могут кипяток, солнечные лучи, хлор.
Заразиться ребенок может от больного человека или носителя, у которого нет видимых симптомов.
Через рот вирус выделяется в окружающую среду в течение нескольких суток, а с каловыми массами – неделями и даже месяцами. Таким образом, возможны два пути инфицирования – воздушно-капельный и алиментарный (через грязные руки, с загрязненной пищей). Немалый вклад в распространением этого вируса вносят вездесущие мухи.
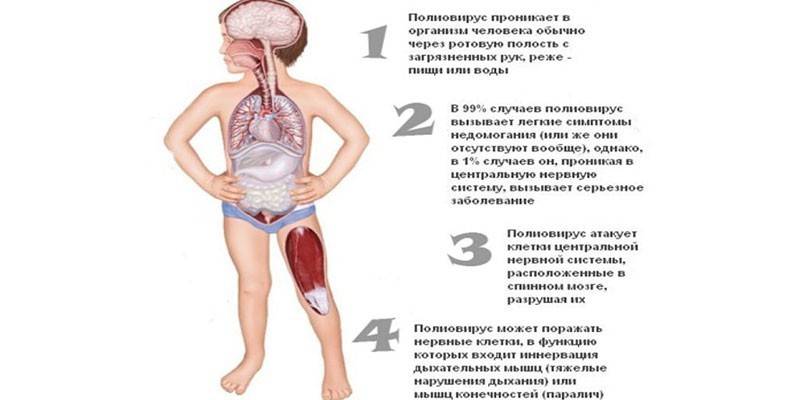
После проникновения в организм ребенка полиовирус начинает размножаться в лимфоидной ткани миндалин, в кишечнике и лимфатических узлах. Постепенно он проникает в кровь, а оттуда — в спинной мозг и центральную нервную систему.
Инкубационный период составляет от 3 суток до одного месяца, наиболее часто от 9 до 11 дней. По окончании периода могут появиться первые признаки заболевания, а могут и не появиться, и тогда распознать полиомиелит можно будет только по результатам лабораторных анализов.
Чаще всего случаи полиомиелита регистрируются летом и осенью. В группе риска – дети от полугода до семи лет. В первые несколько месяцев жизни ребенку полиомиелит вообще не грозит, поскольку материнский врожденный иммунитет надежно защищает малыша от энтеровируса этого типа.
После болезни к поливирусу вырабатывается стойкий пожизненный иммунитет.
У большинства детей полиомиелит не проявляется даже после окончания инкубационного периода. Симптоматика будет зависеть от формы заболевания и состояния иммунитета ребенка.
Симптомов нет. Параличи не развиваются. Обнаруживается только в анализах крови. Маркерами являются антитела к полиовирусу.
Самая распространенная форма. По окончании инкубационного периода в самом начале болезни могут быть симптомы самой обычной вирусной инфекции – боль в горле, головная боль, повышение температуры, иногда диарея и тошнота.
Болезнь отступает примерно через неделю. Параличей не развивается.
При ней проявляются все симптомы вирусной инфекции (боль в горле, температура, боли в животе), но более выраженно, чем при висцеральной форме.
Наблюдается напряжение затылочных мышц, неврологические проявления. Болезнь сопровождается сильной головной болью, но параличей не вызывает.
Ребенок выздоравливает через 3-4 недели.
Это самая редкая и самая опасная форма заболевания. При ней все начинается, как обычная ОРВИ, но симптомы быстро прогрессируют, состояние ребенка стремительно ухудшается вплоть до возникновения бреда, эпизодов потери сознания, судорог.
Если ребенку провести пальцами вдоль позвоночника, он испытает сильную боль. Если попросить ребенка коснуться губами собственных коленок, у него это не получится. Сидит малыш с такой формой недуга с наклоном туловища вперед и с упором на обе руки, в так называемой позе треножника. Такая форма может вызывать параличи. Обычно паралич наступает при гибели одной четвертой части нервных клеток.
Полный паралич достаточно редок, он возникает лишь в 1% случаев. Но вот частичные парезы отдельных мышц встречаются чаще. Паралитические проявления наступают не сразу, а по мере снижения температуры, ближе к выздоровлению. Наиболее часто атрофируются мышцы ног, реже дыхательной системы или туловища.
Симптомы полиомиелита очень похожи на клинические проявления многих болезней, вызванных энтеровирусами и герпетическими вирусами. Именно поэтому при появлении симптомов ОРВИ важно обязательно вызвать врача, чтобы не упустить время и обнаружить заболевание, если оно есть. В этом помогут методы лабораторной диагностики.
В лабораторию отправят кровь, мазок из носоглотки и образец каловых масс. Именно в них может быть обнаружен вирус.
В первую очередь, врачу понадобится отличить полиомиелит от похожего травматического неврита, синдрома Гийена-Барре, поперечного миелита. Для полиомиелита свойственна высокая температура в начале заболевания, нисходящие параличи, сниженные сухожильные рефлексы.
При подозрении на полиомиелит ребенка обязательно госпитализируют в инфекционный стационар.
Погибшие клетки спинного мозга постепенно замещаются, рубцуются, поэтому частично утрачиваются функции той части тела, за которую они отвечали. Спинальная форма паралича, при которой поражаются грудной, шейный и поясничный отделы, грозит вялыми параличами конечностей.
При бульбарном полиомиелите поражены черепные нервы, поэтому осложнения будут локализоваться выше – в основном, нарушается процесс глотания, воспроизведения звуков голосовым аппаратом. Наиболее опасным считается паралич дыхательных мышц, это может привести к смерти.
Пораженными могут оказаться и лицевые нервы, и головной мозг, если вирус доберется до центральной нервной системы. Последнее чревато развитием пожизненного стойкого паралича.
Прогнозы при непаралитическом полиомиелите благоприятны.
При паралитической патологии в той или иной степени остаются с ребенком на всю жизнь. Однако грамотный и ответственный подход к реабилитации позволяют избежать инвалидности при нетяжелых поражениях и восстановить двигательные функции в полном или практически полном объеме.
Несмотря на то, что человечество немало потрудилось над созданием вакцины от полиомиелита, лекарств против этого заболевания не разработано. Вирус совершенно не чувствителен к антибиотикам, а противовирусные препараты не способны замедлить его продвижение.
Единственный защитник ребенка в этот момент – его собственный иммунитет. Только он способен выработать антитела, которые смогут расправиться с вирусом раньше, чем тот поразит головной мозг и убьет большое количество клеток спинного мозга.
Вся терапия сводится к тому, что ребенку оказывается симптоматическая помощь. При повышении температуры дают жаропонижающие средства, при мышечных болях дают обезболивающие и противовоспалительные препараты.
Возникновение параличей внимательно контролируют врачи в стационаре, при появлении неврологических нарушений и судорог ребенку назначают миорелаксанты – препараты, расслабляющие мышцы, противосудорожную схему лечения.
При повреждении дыхательной функции оказывают реанимационную помощь с подключением ребенка к аппарату искусственной вентиляции легких.
В процессе лечения ребенку показано обильное теплое питье, постельный режим и полный покой.
Большего внимания заслуживает период восстановления. Именно в нем будет решаться, останутся ли параличи или пройдут, получит ребенок инвалидность или нет. Реабилитация после полиомиелита начинается с ограничения физической нагрузки и двигательной активности ребенка. Напрягать мышцы нельзя, чтобы ограничить парализованные зоны.
Затем постепенно нагрузку увеличивают. Ребенку назначают:
электростимуляцию парализованных или атрофированных мышц;
Все эти меры нужны исключительно в комплексе, и период реабилитации обещает быть небыстрым. Задача этого этапа заключается даже не в восстановлении функций погибших клеток мозга, а в стимуляции компенсаторных механизмов – здоровые клетки должны взять на себя часть функций погибших собратьев. Если этого удается достичь, то прогнозы более благоприятные.
В этот период могут быть назначены гормональные препараты, ферменты, витамины, препараты кальция и магния, поскольку эти вещества обеспечивают более быстрый контакт при проведении нервных импульсов между головным мозгом, нервными клетками и мышцами.
Несмотря на то, что полиомиелит уже привычно считается заболеванием детским, взрослые тоже могут заразиться этим недугом. У них болезнь протекает тяжелее, а последствия всегда более выраженные и опасные, чем у детей. У взрослых также выше вероятность летального исхода.
Прививку от полиомиелита для взрослых рекомендуется делать раз в 5-10 лет, и каждый раз – перед посещением стран, в которых полиомиелит победить пока не удалось. Напомним, это Афганистан, Пакистан и Нигерия.
Неспецифическая профилактика заболевания включает в себя стандартные гигиенические требования – ребенок должен мыть руки после возвращения с прогулки и перед едой, взрослые должны бороться с мухами, поскольку они являются переносчиками полиовируса.
Малышей с подозрением на это заболевание изолируют в специальные стационары, а в детском саду или школе, которые они посещают, объявляют карантин на 21 день. За эти три недели медицинские работники внимательно следят за малейшими изменениями в самочувствии и состоянии остальных детей, ежедневно измеряют температуру, осматривают миндалины.
Самая эффективная профилактика от этого недуга – прививки. Сегодня в России используют два типа вакцины: одна содержит живые, но сильно ослабленные полиовирусы, вторая – полностью инактивированные вирусы, убитые формалином.
Прививка от полиомиелита внесена в перечень обязательных на территории Российской Федерации, она входит в Национальный календарь профилактических прививок и является бесплатной.
Первую волну вакцинации начинают в самом раннем возрасте. Вакцину в форме капель для перорального приема дают ребенку в 3 месяца, в 4,5 месяца и в 5 месяцев. Затем капли дадут ребенку в полтора года, в 6 лет и в 14 лет.
Очень часто педиатры объединяют вакцинацию от полиомиелита с прививкой АКДС (против коклюша, дифтерии и столбняка), правда, при условии, что ребенок на этот момент старше 2 лет.
Прививка может быть не только в форме капель, но и в виде раствора для инъекций, но такие вакцины производятся только за рубежом (во Франции, Бельгии) и закупаются российским Минздравом ежегодно.
Многокомпонентные вакцины, которые сразу сочетают в себе компоненты против коклюша, столбняка, дифтерии и полиомиелита, также производятся иностранными фармацевтическими компаниями.
Бесплатно в детской поликлинике предлагаются отечественные вакцины. Если у родителей есть желание привить малыша импортным препаратом, то за него придется заплатить.
Перед прививкой ребенка не рекомендуется обильно кормить, важно, чтобы накануне визита в поликлинику он опорожнил кишечник. На момент прививки малыш должен быть здоров, у него не должно быть повышенной температуры и других симптомов возможных заболеваний.
После прививки ребенка час не кормят и не поят.
Прививка не опасна для детского здоровья, хотя порой может вызвать определенные неприятные последствия, в частности, диарею. Она носит временный характер и для ребенка не представляет опасности.
В одном случае на миллион введение живой вакцины вызывает заболевание полиомиелитом. Если привитый ребенок заболел, то вероятность параличей оценивается всего в 1%.
Иногда ребенок может отреагировать на прививку небольшой аллергической реакцией по типу крапивницы. Повышения температуры вакцина обычно не вызывает.
После прививки можно и гулять, и купаться, и вести самый обычный образ жизни. Вот только с введением новых продуктов в рацион ребенка после вакцинации лучше воздержаться хотя бы на неделю.
От прививки освобождаются дети, которые на предыдущую прививку отреагировали бурными проявлениями со стороны нервной системы, у которых после прививки были неврологические нарушения. Детям с ВИЧ-инфекцией и другими причинами иммунодефицита, прививку также не делают.
Если ребенок болен или переболел не так давно любой вирусной инфекцией, прививку временно откладывают. При этом другие болезни, не вызванные вирусами, не являются основанием для отмены очередной вакцинации.
Отказываться от этой прививки не стоит, поскольку полиомиелит является опасным заболеванием, которое может сделать ребенка инвалидом, несмотря на уровень развития современной медицины, ее возможности и своевременное оказание квалифицированной помощи.
Дополнительно о полиомиелите смотрите в следующей передаче доктора Комаровского.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник
До недавнего времени полиомиелит считался «болезнью из прошлого», так как встречался он крайне редко. Но в связи с новыми внезапными вспышками заболевания в разных регионах вопросы: «Что такое полиомиелит?» и «Как можно от него защититься?» опять у всех на слуху.
Важно разобраться более подробно в этой теме, чтобы сделать всё возможное и обезопасить своих детей.
Итак, что такое полиомиелит? Это острое заболевание, вызванное полиовирусом. Оно поражает серое вещество спинного мозга и другие отделы центральной нервной системы. Размножается вирус в цитоплазме поражённых клеток.
Как правило, заболевание диагностируют у маленьких детей, реже — у подростков.
Полиомиелит можно классифицировать по нескольким параметрам, в зависимости от типа, тяжести и характера протекания заболевания.
1. По типу инфекцию можно разделить на две формы:
- типичная, во время которой поражается центральная нервная система;
- атипичная, когда заболевание проходит без видимых симптомов («малая болезнь»).
2. По тяжести заболевания полиомиелит можно разделить на три типа:
- тяжёлая форма;
- средней тяжести;
- лёгкая форма.
При этом установить степень тяжести может только врач, оценив объем двигательных нарушений и определив, насколько сильно выражена интоксикация.
3. По характеру протекания заболевание может быть:
- гладким, когда оно проходит без каких-либо осложнений;
- негладким, во время которого бывают осложнения в виде обострения хронических заболеваний, присоединения вторичной инфекции и т. д.
Полиовирус, который является возбудителем полиомиелита, бывает трёх видов. Обозначаются они римскими цифрами I, II и III.
Источники инфекции: больные полиомиелитом и носители вируса.
Передаётся вирус тремя способами:
- Воздушно-капельным путём. Если у больного либо носителя инфекции патоген находится в глоточной слизи, во время кашля либо чихания вирус полиомиелита может попасть в дыхательные пути здорового человека и спровоцировать развитие заболевания.
- Орально-фекальным путём. В таком случае заражение происходит из-за употребления в пищу некипячёного молока с вирусом, немытых свежих овощей либо фруктов. Попасть на продукты питания вирус может из испражнений больного человека с помощью переносчиков — мух.
- Бытовым путём. Вирус передаётся при совместном использовании предметов обихода и общей посуды.
Инкубационный период заболевания длится в среднем от 8 до 12 дней. Хотя бывают ситуации, когда на это может уйти от 5 до 35 дней. Именно столько времени проходит с момента заражения до появления первых признаков заболевания. При этом выраженные симптомы полиомиелита у детей встречаются только у 10 % больных. В остальных случаях о возможном заболевании можно узнать, только проведя клинические исследования.
Прежде чем рассмотреть симптоматику, нужно вспомнить, что такое полиомиелит и на какие виды он подразделяется, так как в зависимости от типа заболевания будут отличаться и сопутствующие симптомы.
Во время атипичной формы инфекции («малой болезни») симптомы полиомиелита у детей будут следующие:
- резкое кратковременное повышение температуры тела до 39-40 градусов;
- умеренная интоксикация организма, которая проявляется в виде диареи и рвоты;
- головные боли;
- боли в животе;
- общие недомогания;
- сонливость либо бессонница;
- повышенное потоотделение.
Кроме этого, возможно появление насморка и болей в горле.
Атипичную (либо абортивную) форму инфекции часто можно перепутать с любым другим вирусным заболеванием, так как отсутствуют какие-либо характерные признаки полиомиелита.
Если «малая болезнь» не переходит в следующую (предпаралитическую) стадию, через 3-7 дней ребёнок полностью выздоравливает.
Если ребёнок заразился типичной формой инфекции, фаза «малой болезни» плавно переходит в «большую болезнь» и сопровождается дополнительными признаками:
- усиление головной боли;
- боли в спине и шее;
- боли в конечностях;
- повышенная утомляемость мышц.
Клинические обследования и анализы во время этой стадии показывают повышение давления в цереброспинальной жидкости, снижение уровня белка в организме, увеличение количества лейкоцитов.
В случае отсутствия параличей температура тела нормализируется к концу второй недели заболевания, а к концу третьей окончательно исчезают и все остальные симптомы.
В паралитическую форму заболевание переходит только в 1 случае из 1000. Тогда к основным симптомам присоединяются следующие:
- мышечные подёргивания;
- задержки мочеиспускания;
- появление парезов и паралича мышц конечностей и туловища.
В зависимости от поражённой части спинного мозга, паралич может наблюдаться в поясничном, грудном либо шейном отделах. Чаще всего встречается паралич поясничного отдела.
Конец паралитического периода сопровождается искривлением позвоночника, деформацией и укорочением конечностей, что приводит к их полной недееспособности.
Если полиомиелит проходил в абортивной форме, никаких негативных последствий он нести не будет и никаким образом не скажется на дальнейшей жизни ребёнка.
Если заболевание перешло в фазу параличей, ситуация для больного становится критичной. При поражении спинного мозга значительно уменьшаются его размеры, а двигательные способности конечностей снижаются. В случаях несвоевременного либо полного отсутствия необходимого лечения человек на всю жизнь становится неработоспособным инвалидом из-за атрофии мышц и парезов.
Если паралич доходит до грудного отдела, возможен даже летальный исход из-за задержки дыхания, которая происходит во время паралича межреберных мышц и диафрагмы.
Лечение проводится исключительно в условиях стационара.
Специального лекарства от полиомиелита не существует, поэтому терапия носит симптоматический характер. У больного регулярно сбивают высокую температуру, колют обезболивающие средства и успокоительные препараты. Кроме этого, назначается курс витаминотерапии (витамины В6, В12, В1, С), аминокислоты, гамма-глобулин.
Во время острой стадии заболевания больным показан строгий постельный режим сроком до 3 недель.
Если наблюдается паралич грудного отдела, больного помещают на искусственную вентиляцию лёгких.
Большое внимание уделяется парализованным конечностям и позвоночнику. Врачи следят за тем, чтобы все части тела находились в естественном положении.
Ноги размещают параллельно друг другу, под колени и тазобедренные суставы подкладывают валики. Стопы должны быть перпендикулярны голеням, для этого под подошвы подкладывается плотная подушка.
Руки разводятся в стороны и сгибаются в локтях под углом 90 градусов.
Чтобы улучшить нервно-мышечную проводимость, больному назначают «Нейромидин», «Дибазол», «Прозерин».
В инфекционном отделении лечение длится около 2-3 недель. После него следует период восстановления — сначала в стационаре, потом амбулаторно. Восстановление заключается в занятиях с ортопедом, водных процедурах, лечебной гимнастике, физиотерапии.
После полиомиелита рекомендовано санаторно-курортное лечение.
Важно помнить, что больного полиомиелитом нужно изолировать от окружающих на срок не менее 6 недель, так как он является носителем вируса.
Чтобы обезопасить себя от этого заболевания, нельзя забывать о причинах его возникновения (если это не эпидемия). Все принимаемые в пищу овощи и фрукты должны быть хорошо вымыты под чистой проточной водой. Обязательно мытьё рук (желательно с мылом) перед приёмом пищи и после прогулок на улице и посещения туалета.
К сожалению, вышеуказанные меры только снижают вероятность заболевания, но не защищают от него. Самым эффективным и действующим методом защиты от вируса остаётся выработка иммунитета от полиомиелита. Достигается это благодаря современной вакцинации, которая начинает проводиться уже в первые месяцы жизни малыша.
Вакцинация — один из основных способов профилактики от полиомиелита.
Существуют вакцины двух видов:
- ОПВ (ослабленный полиовирус) — живой полиомиелита вирус (вакцина «Сэбина»).
- ИПВ (инактированный полиовирус) — содержит полиовирусы, убитые формалином.
У каждого из видов вакцин существуют свои особенности и противопоказания, поэтому стоит рассмотреть каждую из них по отдельности.
Вакцинация ОПВ проводится путём закапывания 2-4 капель препарата в рот малыша (на лимфоидную ткань глотки либо миндалины, в зависимости от возраста ребёнка).
Чтобы вакцина не ушла в желудок, после капель полиомиелита нельзя кормить и поить ребёнка в течение одного часа.
Перед вакцинацией запрещено вводить в рацион ребёнка новые продукты.
Перед проведением вакцинации необходимо заранее купить жаропонижающие и противоаллергенные препараты.
В качестве мер предосторожности некоторое время после прививки нельзя целовать ребенка в губы и нужно обязательно мыть руки после гигиенических процедур и подмываний малыша.
Вакцинация ОПВ противопоказана, если:
- у ребёнка либо членов семьи врождённый иммунодефицит или ВИЧ;
- в окружении есть беременные либо кормящие женщины;
- родители ребёнка планируют ещё одну беременность;
- имели место побочные эффекты после предыдущей вакцинации ОПВ;
- есть аллергия на составляющие вакцины (стрептомицин, полимиксин В, неомицин).
Многих родителей интересует вопрос о том, можно ли делать полиомиелит (вакцинацию), когда у ребёнка диагностированы инфекционные либо вирусные заболевания. Ответ однозначный: нет! В таком случае прививку делают только после выздоровления.
ИПВ вводится в организм подкожно либо внутримышечно. Она показана в случаях, если:
- у ребёнка с рождения слабый иммунитет;
- у ребёнка беременная мать.
Также эту вакцину используют медицинские работники, которые часто контактируют с больными.
Перед вакцинацией необходимо проверить наличие в домашней аптечке противоаллергенных средств и жаропонижающих препаратов.
Запрещено вводить в рацион новые продукты во избежание возможной аллергической реакции.
В случае проявления следующих эффектов медицинское вмешательство не требуется:
- тошнота, рвота либо понос (единоразовые);
- повышение нервозности;
- отёки либо боль в месте инъекции;
- головная боль;
- температура после прививки полиомиелита — может достигать отметки 38,5 градусов.
Чтобы помочь ребёнку и улучшить его самочувствие, нужно дать ему жаропонижающее средство в виде суспензии или парацетамоловой свечки. Как правило, как только температура опускается до нормы, исчезают и сопутствующие ей признаки недомогания: тошнота, рвота, головные боли, нытьё в мышцах.
В некоторых случаях врач советует дать ребёнку жаропонижающее средство сразу по возвращении домой, не дожидаясь повышения температуры.
Вместе с тем существуют ситуации, когда необходимо как можно быстрее обратиться к врачу либо вызвать скорую:
- у ребёнка появилась одышка или затруднилось дыхание;
- температура поднялась выше 39 градусов и не сбивается с помощью жаропонижающих средств;
- ребёнок стал вялым и неактивным;
- у малыша наблюдается сонливость и апатия;
- появился зуд или крапивница на месте прививки либо по всему телу;
- появились даже незначительные отёки лица или глаз;
- наблюдаются затруднения при глотании.
Вакцинация от полиомиелита проводится согласно утверждённому Министерством здравоохранения графику:
1. Первый укол от дифтерии и полиомиелита делается ребёнку в трёхмесячном возрасте.
2. Второй укол делается спустя 45 дней после первого — в 4,5 месяца.
3. Третий и последний укол вакцины против полиомиелита делается, когда ребёнку исполняется 6 лет.
Процедура ревакцинации полиомиелита помогает выработать у ребёнка пожизненный иммунитет на это заболевание. Делается она в возрасте 18 и 24 месяцев, а после — в 6 лет, после последней вакцинации.
Проведённые обследования показали, что после прививок АКДС и полиомиелита вероятность заболевания приближается к нулю. Это в очередной раз доказывает эффективность вакцинации, а родители привитых детей знают, что такое полиомиелит, только теоретически и, к счастью, никогда не увидят его проявлений на практике.
источник
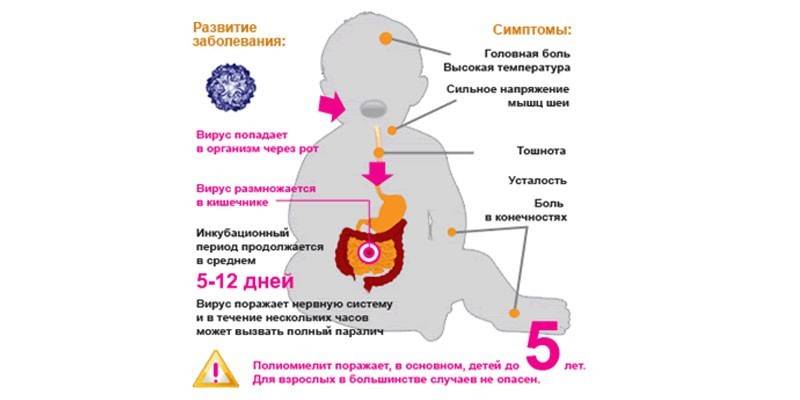
Полиомиелит — детское вирусное инфекционное заболевание, при котором поражается центральная нервная система. Вирус за несколько часов может спровоцировать полный паралич. Чаще всего диагностируется у детей до 5 лет.
Самой распространенной причиной поражения вирусом является употребление зараженной воды или пищи. Вирус полиомиелита распространяется воздушно-капельным путем. Его инкубационный период составляет около 2 недель.
Существует ряд факторов, которые могут способствовать развитие заболевания. К их числу можно отнести:
- возраст;
- беременность;
- количество физической нагрузки;
- проведение внутривенных инъекций.
В большинстве случаев заболевание возникает у детей и подростков. Это объясняется слабой иммунной системой и большим риском контакта с зараженным материалом.
До начала половой зрелости шансы заболеть полиомиелитом у мальчиков и у девочек одинаковые. После полового созревания риск развития болезни у девочек увеличивается.
Большая физическая нагрузка в первые несколько дней после заражения может привести к сильному ухудшению состояния пациента.Фактором риска является недавно проведенная процедура по удалению миндалин.
Выделяется две основных формы полиомиелита: непаралитическая и паралитическая. Каждая из них имеет свою симптоматику. Непаралитическая форма подразделяется на следующие разновидности:
Асимптомная разновидность полиомиелита не имеет никаких клинических проявлений. Дети, страдающие такой формой заболевания, являются особенно опасными для окружающих.
Абортивная разновидность отличается следующими признаками:
- повышенная температура тела;
- головные боли;
- катаральные явления.
У детей младшего возраста могут наблюдаться расстройства желудочно-кишечного тракта. При своевременном лечении такая форма имеет благоприятный прогноз.
Асимптомная и абортивная форма болезни могут диагностироваться только посредством проведения эпидемиологических и лабораторных исследований.
Течение менингеальной формы проходит также как и серозный менингит. У ребенка изначально поднимается высокая температура тела, появляется рвота и головные боли. Могут наблюдаться спонтанные боли в спине, руках и ногах и непроизвольные сокращения мышечных волокон. При правильном лечении на выздоровление уходит от 3 до 4 недель.
Выделяются следующие разновидности паралитической формы полиомиелита:
При спинальной разновидности наблюдается острое начало. Заболевание проходит несколько стадий своего развития. Понтинная форма болезни предполагает поражение ядра лицевого нерва, который располагается в области моста. При этом нарушаются функции мимической мускулатуры. У ребенка могут перестать смыкаться веки или он не сможет сморщить лоб. Бульбарная форма опасна расстройством глотания и развитием патологических процессов в секреции слизи.
Симптоматика заболевания зависит от его формы.У пациентов со скрытой формой болезни наблюдаются следующие симптомы:
- повышение температуры тела;
- тошнота;
- жидкий стул;
- кашель и заложенность носа;
- повышенная потливость.
Эти признаки могут быть нечеткими или вовсе исчезают через несколько дней. По этой причине врач может поставить неправильный диагноз.
В некоторых случаях вирус может приводить к воспалительному процессу головных и спинных оболочек мозга. В этом случае наблюдается следующая симптоматика:
- периодическая рвота;
- боль в шее и конечностях;
- мигрень;
- вялость и слабость.
В особо тяжелых случаях развивается паралитическая форма. Поражаться может спинной мозг или ствол головного мозга.
Проявление основных признаков в виде резкого повышения тонуса мышц и онемения конечностей — это сигнал, о том что нужно немедленно обратиться к врачу. Для проведения диагностики врач назначается ряд лабораторных исследований. К их числу можно отнести:
- мазок из горла;
- анализ крови на выявление антител к вирусу;
- анализ кала;
- забор жидкости из спинного мозга.
Важно своевременно обратиться к врачу. Чем раньше будет проведена диагностика, тем эффективнее будет лечение.
При подозрении на полиомиелит пациента направляют в инфекционное отделение. Ребенок должен соблюдать постельный режим в течение 2 недель или больше. Врач назначает специальную диету. Чтобы улучшить качество сна врач может назначить прием снотворного препарата. Показаны следующие процедуры:
- световые ванны;
- горячие влажные укутывания;
- терапия парафином.
Эти манипуляции позволяют снизить риск развития осложнений. При полиомиелите не требуется специфическая терапия. Сульфаниламидные препараты и антибиотики назначаются только при развитии осложнений вследствие вторичной инфекции.
Терапия направлена на повышение сопротивляемости организма, то есть на создание пассивного иммунитета. Рекомендуется проводить витаминотерапию. Детский организм нуждается в дополнительном витамине С и витаминах группы В.
Если присутствуют сильные боли, то врач может назначить прохождение тепловых процедур. Это могут быть горячие ванны или укутывания. Показан прием аминокислот.
Главной профилактикой развития полиомиелита является вакцинация. Она проводится в несколько этапов:
- Вакцина закапывается в рот ребенку в возрасте от 3 до 6 месяцев.
- В период с 18 до 20 месяцев делается прививка соответствующим препаратом.
- В 14 лет вакцина вводится посредством инъекции.
На последних двух этапах вводится инактивированная вакцина, то есть убитый вирус. Дополнительная профилактика заключается в следовании всем правилам гигиены. Прививка не может дать 100% защиты, но она поможет выработать иммунитет против такого заболевания.
Полиомиелит является серьезным заболеванием, которое может привести к полному параличу. При первых симптомах следует обращаться к врачу. Важным аспектом является своевременная вакцинация ребенка.
источник
Полиомиелит – заболевание, которое поражает серое вещество спинного мозга. Его часто путают с ОРВИ. Сначала повышается температура, за ней идет малоподвижность и боли в суставах. В дальнейшем развивается паралич. Профилактика полиомиелита у детей успешно проводится с помощью вакцин. Обращение к врачу поможет ребенку побороть вирус и сохранить здоровье.
Острое инфекционное заболевание полиомиелит имеет тяжелые осложнения, в числе которых инвалидность и даже смерть.
Полиомиелит – серьезное заболевание, которое имеет тяжелые осложнения, вплоть до инвалидности и смерти. Чаще всего недугу подвержены дети дошкольного возраста. Вирус полиомиелита проникает в кишечник ребенка через немытые руки. После этого он размножается и атакует. Он распространен в почве, находится на продуктах питания и в воде. Способы передачи вируса многообразны.
Лечение полиомиелита предполагает только поддерживающие процедуры, призванные восстановить поврежденные мышцы и суставы. Основным методом борьбы с болезнью является профилактика. Разработанные прививки предотвращают развитие заболевания. В раннем возрасте у детей проводится вакцинация ослабленными и убитыми бактериями.
В 50-х годах прошлого века много детей болело полиомиелитом. Высоким был процент смертности. Те, кто выздоравливал, оставались инвалидами. Никто из заболевших не пережил болезнь без последствий. Часто полиомиелит у детей диагностируется в период от 2 до 3 лет. На протяжении десятилетий врачи считали заболевание детским. Позже, после нескольких случаев заболевания детей младшего школьного возраста и подростков от этой теории отказались.
Сегодня достижения медицины позволяют защитить детей от полиомиелита в раннем возрасте. Проведение обязательной вакцинации способно обезопасить детей, сформировав у них пожизненный иммунитет. Лечение проводится с помощью поддерживающих процедур.
Вирус полиомиелита устойчив физическим и химическим воздействиям. Он выживает при температуре 4 градусов на протяжении нескольких месяцев. При значении термометра 37 градусов вирус способен сохраниться на протяжении 50-60 дней. Часто энтеровирус обитает на фекалиях, в продуктах питания, в молоке и почве. Пути передачи – от пользования общими игрушками до игры в одной песочнице с больным.
Полиовирусы погибают при обработке предметов дезинфицирующими средствами и высокой температурой. Они также не могут развиваться в организме привитых детей. Лечение после полиомиелита направлено на восстановление пораженных конечностей, а не на устранение вируса.
Поддаться нападению вируса можно даже в зрелом возрасте. От привитых малышей заразиться невозможно. Из его организма выделяются лишь вакцинные вирусы. Течение болезни в зрелом возрасте более тяжелое, чем в детском. Заразиться можно при выезде в другие страны, в которых вакцинация от полиомиелита не проводится. Пути передачи вирусов очень многообразны.
Возбудители заболевания – кишечные вирусы (энтеровирусы). Со сточными водами вирус попадет в почву, а затем на ручки ребенка. Он передается также носителем или больным человеком. Живучесть вируса позволяет ему долго сохраняться на продуктах питания и в воде. Для привитых малышей он не представляет опасности.
Благодаря вакцинации в России полиомиелит у детей не так распространен, как например, в Средней Азии. Лечение после полиомиелита на сегодня не способно устранить причину болезни, оно больше концентрируется на восстановлении утраченных функций организма.
Болезнь может быть вызвана и прививкой. Она называется вакциноассоциированный полиомиелит. Признаки могут проявиться у малыша только спустя несколько месяцев после того, как будет проведена вакцинация.
Попадая в кишечник ребенка, вирус разносится кровью по всему организму, в том числе, к спинному и головному мозгу. На протяжении первой недели признаки полиомиелита у детей не проявляются. В это время энтеровирус активно размножается в кишечнике.
Инкубационный период длится от недели до двух. Типы полиомиелита:
- Паралитический разделяется на бульбарный, энцефалитический, спинальный, понтинный. Все они имеют отличные друг от друга симптомы.
- Непаралитический включает бессимптомный, менингеальный и висцеральный. Пути передачи у всех этих форм практически не отличаются.
Течение болезни варьируется от тяжелых до легких форм. На начальной стадии — препаралитической, резко обостряются такие симптомы:
- Расстройства пищеварения;
- Повышение температуры;
- Воспаление слизистой верхних дыхательных путей;
- Головные боли;
- Сильная утомляемость;
- Апатичность;
- Бессонница, сменяемая сонливостью;
- Болевые ощущения в ногах и руках, позвоночнике.
Продолжают проявляться такие симптомы на протяжении 5 дней. При проведенной ранее вакцинации заболевание остается на этой стадии. Для ребенка это означает быстрое выздоровление. Лечение на этой стадии осуществляется при помощи успокаивающих и обезболивающих средств. Позднее осуществляется физиотерапечтическое и ортопедическое лечение. У непривитых детей заболевание протекает намного тяжелее и имеет серьезные последствия.
На следующей стадии – паралитической, у ребенка пропадают такие симптомы, как температура и боли в мышцах. Начинают появляться парезы (ослабление определенных групп мышц), а затем – параличи. Последние характеризуются полным отсутствием произвольных движений у ребенка. Более подвержены поражениям ноги.
Обездвиживается дельтовидная мышца, иногда – дыхательная мускулатура, пресс, шея и туловище.
Стволовая форма затрагивает мускулатуру лица, языка, гортани и глотки. Несимметричность и вялость параличей – основные особенности стволовой формы полиомиелита. Заметно понижение общего тонуса мышц, появление вывихов и быстро прогрессирующей атрофии.
На стадии восстановления, которая продолжается от 4 месяцев до полугода, наблюдаются некоторые улучшения в состоянии ребенка. После полугода темпы восстановления снижаются. К остаточным явлениям относятся искривления позвоночника, укорочение конечностей, атрофии мышц, ограничения в движении различных суставов. Важный этап борьбы с болезнью – своевременная диагностика. У непривитых детей чаще возникают тяжелые последствия недуга.
После перенесенного полиомиелита у детей могут наблюдаться такие симптомы, как атрофия мышц, деформация и истончение конечностей. Они могут быть укорочены, а позвоночный столб – искривлен. После 20 лет в организме взрослого человека, ранее перенесшего полиомиелит, может развиться постполиомиелитический синдром.
Его характеризуют такие симптомы:
- Повышенная утомляемость;
- Боли в мышцах и суставах;
- Нарушенное глотание.
Диагностика позволяет выявить заболевание на ранней стадии. Смертность от полиомиелита составляет от 5 до 25%. Одним из основных расстройств является поражение дыхательной мускулатуры. Оно часто приводит к смерти от недостатка кислорода. Деформация позвоночника и конечностей часто становится причиной инвалидности. Симптомы полиомиелит на начальной стадии распознать нелегко, поэтому при первых же подозрениях малыша стоит отвезти в больницу.
Выявить полиомиелит у детей в помогает специальная диагностика. Она проводится в лабораторных условиях. Основные методы:
- Модифицированная реакция нейтрализации – на зараженных пробах вследствие изменения рН среды культуральная жидкость меняет цвет;
- РСК – реакция связывания комплемента.
Выделяют вирус из фекалий, а также путем изучения носоглоточных смывов. Такая диагностика обеспечивает получение достоверной информации о вирусе в организме малыша.
Противовирусного средства, которым бы проводилось лечение, современная медицина еще не разработала. Основной курс восстановления проводится в условиях стационара. Ребенок изолируется на 40 дней. Особое внимание уделяется уходу за атрофированными конечностями. Во время восстановительного периода проводится массаж, физиотерапия, лечебная физкультура. Выздоровление возможно, когда проводится ортопедическое лечение после перенесенного заболевания. Оно ориентируется на коррекцию деформированных конечностей. Выявление заболевания, а также определение лечебных мероприятий проводит невролог. Прививки — основной способ избежать недуга.
Профилактика полиомиелита осуществляется в раннем детстве – 3 месяца. Прививки ставятся малышу с использованием живой вакцины Себина. Капельки раствора закапываются в ротовую полость. Процедура проводится трижды с периодичностью в месяц.
Внутримышечно делается вакцина с убитыми вирусами. Ревакцинацию проводят в 18 и 20 месяцев. Следующий период введения вакцины – 14 лет.
Ослабленный или убитый вирус, попадая в организм, вызывает мощную ответную реакцию. Происходит интенсивная выработка антител, формирующих пожизненный иммунитет. Шанс встретить заболевание у привитых детей крайне мал. Она приходится на случаи, когда иммунная система сильно ослаблена.
Осложнения, которые способна вызвать вакцина, заключаются в легкой кожной реакции. В таких случаях стоит немедленно обратиться к врачу. Осложнений при вакцинации не возникает. Их шанс очень мал. У привитых детей риска заражения сводится к минимуму. Перед вакцинацией проводится прием педиатра.
источник