Вакцинация у здоровых детей переносится хорошо, они ее практически не замечают. У некоторых после прививки от полиомиелита могут быть легкие поствакцинальные реакции, которые не нуждаются в лечении. Вакцинация не изменяет режим дня, гулять и кушать можно – если нет поноса, конечно.
После укола нужно избегать купания в течение одних суток, а после капель в рот малыша нельзя кормить и поить в течение часа. Главное условия – прививать только здорового малыша, тогда никакие осложнения не появятся.
Первые две прививки делаются инактивированной вакциной. Это инъекции, которые вводятся внутримышечно – «Пентаксим», «Инфанрикс», «Тетракок» и другие. Вирус полиомиелита в них обработан формалином, потерял всякую вирулентность, почему и заразиться ним невозможно.
В вакцине сохраняются белковые компоненты вируса, которые иммунная система ребенка должна «выучить», чтобы в дальнейшем опознавать и уничтожать.
Процесс занимает несколько дней, могут быть побочные эффекты:
- Болезненность в месте укола, краснота и отечность, размер которой не превышает 8 мм;
- Повышенная температура тела, при этом повышение до 38,50С считается безопасным;
- Сонливость, раздражительность, громкий плач, понос и рвота.
Все эти побочные действия прививки, если они не сопровождаются необычным изменением поведения ребенка, являются естественными последствиями. Организм малыша научается распознавать белковые комплексы, из которых состоит вирус, и может так реагировать. Родителям можно не беспокоиться, процесс образования типоспецифического иммунитета запущен.
Самые частые побочные последствия – это насморк, температура и понос. В природе заражение «диким» вирусом происходит фекально — оральным путем, через выделения больного со слизистых оболочек носоглотки и желудочно-кишечного тракта. В природе можно заразиться через воду, молоко и фекалии, содержащие вирус. После прививки задействуются те же органы, поэтому и беспокоят малыша температура, понос и насморк.
Бывают редкие последствия и осложнения, на которые указывает производитель в инструкции. Таких случаев бывает один на миллионы, но добросовестный производитель обязан проинформировать о них. Это такие реакции:
- отек всей конечности, в которую был сделан укол;
- сыпь на теле в виде крапивницы;
- судороги в мышцах конечностей;
- гипотония;
- отек лица.
Производитель указывает, что все побочные эффекты проходят самопроизвольно в течение 24 часов.
У здорового малыша никаких осложнений не бывает. Осложнения могут быть только у тех, кто болен иммунодефицитом, лейкозом или серьезными болезнями желудочно-кишечного тракта. Прививать в этом случае нельзя. Только у них возникают осложнения в виде различных форм вакциноассоциированного полиомиелита в виде менингитов, параличей и хрупкости костей, вывихов суставов. Таких случаев единицы, в мире их частота 1 на 3 миллиона детей, а в России 1на 9 миллионов. Эти осложнения развились потому, что в больном организме вакцинный вирус мутировал, получив свойства «дикого» и заразного.
После прививки живой вакциной ослабленный вирус «заселяет» слизистую носоглотки, развивается в ней и постепенно спускается в кишечник. У малыша снова может быть температура, насморк и понос, которые будут длиться несколько дней. Такая реакция на живую вакцину тоже считается естественной, можно не тревожиться.
Единственное, за чем нужно следить – это за температурной кривой.
Температура до 38,50С считается безвредной, жаропонижающее давать можно, но не обязательно.
Если поведение ребенка почти не нарушается, то ничего особенного делать и не нужно, можно соблюдать привычный распорядок дня.
Повышение температуры выше 38,50С требует консультации педиатра, это значит, что реакция вышла за рамки нормальной и медлить нельзя. В этом случае нужно прежде всего проверить состояние шейных мышц. Если при сгибании невозможно коснуться подбородком груди, то это значит, что началось воспаление мозговых оболочек. К врачу нужно обращаться тотчас же, чтобы не упустить время начала лечения. Насморк и понос тоже должны быть недолгими, до 3 суток.
Нет, никакой карантин не нужен. После введения живой вакцины ослабленный штамм развивается в детском организме в течение 60 дней, и все это время ребенок заразен. В это время он может – и должен – посещать детский коллектив. Карантин не предусмотрен, дети должны контактировать между собой. Делается это для формирования коллективного иммунитета. Дети одного года рождения вместе получают прививки, и обмениваются одним и тем же вакцинным штаммом полиомиелита. Если в такой коллектив попадет «дикий» природный вирус, то никакой опасности нет, у всех сильный и развитый иммунитет.
Привитой ребенок представляет опасность только для беременных женщин и тех взрослых, которые никогда не получали прививку от полиомиелита. Противостоять вакцинному полиомиелиту не могут также люди, больные ВИЧ. Накануне прививки педиатр собирает семейный анамнез и выясняет все эти подробности. Если в семье есть такая ситуация, то живую вакцину заменяют инактивированной, чтобы не подвергать риску остальных.
Карантин соблюдается в одном случае: если привитого ребенка нельзя разобщить с теми родственниками, которые могут заразиться от него.
Отправлять ли малыша в садик или школу после ревакцинации, решают родители вместе с педиатром.
Ревакцинация – «поддержка» иммунитета — проводится в 18 месяцев, 6 и 14 лет. При этом тоже могут быть температура, насморк и понос, хотя встречаются они на порядок реже. При ревакцинации карантин тоже не нужен.
Особые перемены в образе жизни не обязательны, как и карантин. Даже если у малыша поднялась температура, беспокоят насморк и понос, то все, что ему нужно – это отдых и легкая еда. Обычно температура невысокая, малыш может ее и не заметить. Он может играть как обычно, тогда не стоит ему мешать. Гулять или нет – лучше смотреть по погоде. В хорошую погоду с активным малышом, даже если у него насморк, гулять можно. При дожде и ветре лучше остаться дома, конечно. Невысокая температура тоже может не помешать гулять, как и насморк.
Понос чаще всего бывает однократный. Если после него малыш нормально поел и ничего его не беспокоит, то невредно и погулять. Если он не хочет есть, то можно один прием пищи и пропустить. После прививки можно давать привычные продукты, а вот новых лучше избегать. Неизвестно, как на них ребенок отреагирует, а двойной стресс ему не нужен.
Легкий насморк – не причина для того, чтобы не гулять. Свежий воздух, особенно прохладный, сам по себе облегчает состояние. К тому же насморк после прививки редко бывает длительным, обычно продолжается до 3 дней.
Если у ребенка поднялась температура, присоединился насморк и понос, он стал вялым, отказывается кушать, долго плачет и не хочет двигать конечностями, то это повод для немедленного обращения к врачу.
Об опасности прививок ходят многочисленные мифы. Есть «страшилки», в которых вред сильно преувеличен. На самом деле никакие побочные эффекты не возникнут, если соблюдены два момента: ребенок здоров и вакцина хранилась правильно. После вакцинации малыш приобретает стойкий иммунитет, который поддерживается по графику прививок. К моменту выпуска из школы подросток здоров и полностью защищен от губительного вируса. Последствия от отказа от вакцинации куда тяжелее и опаснее, чем возможные поствакцинальные реакции.
источник
Вирус полиомиелита проникает в организм здорового человека бытовым путем: грязные руки, использование предметов личной гигиены постороннего человека, пользование одними игрушками и т. д. После заражения вирус проникает в кишечник и начинает активное распространение, поражая нервную систему, что приводит к параличам и атрофии мышц.
Борьба с данным недугом велась на протяжении нескольких столетий, но до сих пор в мире не существует эффективного лекарства, способного победить полиомиелит. У взрослых и детей есть единственная возможность защитить свой организм от опасного заражения – пройти своевременную вакцинацию от полиомиелита по специально разработанной схеме.
Первая вакцина от полиомиелита была создана в середине прошлого века. Профилактическая прививка состоит из неживого штамма вируса. Эффективность этого состава доказана клинически. Более высокую защиту обеспечивает живая вакцина от полиомиелита в виде капель.
Чтобы после профилактической иммунизации не возникло побочных эффектов и осложнений, необходима подготовка к прививке. Вакцинация проводится в медицинском учреждении с применением качественного состава – ОПВ или ИПВ.
Для обеспечения полноценной защиты организма от вирусного заражения необходимо проводить вакцинацию в несколько этапов, в определенные сроки, предусмотренные прививочным календарем. Между каждой процедурой иммунизации должен быть строго определенный интервал, что позволит достичь максимальной эффективности введенного состава.
Профилактическая вакцинация населения от полиомиелита показана детям с рождения до 14 лет по графику. Взрослым людям такие прививки делаются в редких случаях:
- если пациенту не была проведена иммунизация в детские годы;
- если человек собирается в поездку в страны, где еще наблюдаются вспышки вирусного заболевания;
- вакцинация также проводится работающим людям, имеющим тесный контакт с инфицированными людьми.
Так как прививка чаще выполняется маленьким детям и подросткам, рассмотрим вопрос о необходимости проведения подготовки ребенка к процедуре вакцинации, позволяющей исключить риски побочных эффектов и осложнений.
- За несколько дней до прививки рекомендуется исключить контакты с больными детьми, чтобы на момент иммунизации ребенок был совершенно здоров.
- За день до вакцинации рекомендуется сдача лабораторных анализов. По результатам можно определить состояние здоровья ребенка. При выявлении инфекции вакцинацию лучше отложить на время.
- Перед походом в поликлинику ребенка нужно покормить и одеть по погоде. Нежелательно допускать переохлаждения и потения.
- В качестве завтрака выбирайте легкие продукты. Не рекомендуется допускать переедание и прием продуктов, вызывающих аллергические реакции.
- Желательно принять побольше жидкости. Обильное питье пойдет на пользу детскому организму перед вакцинацией.
- По приходу в поликлинику необходимо пройти осмотр педиатра. Врач должен подтвердить возможность проведения профилактической процедуры и дать соответствующее заключение. Если у ребенка определяются признаки заболеваемости или аллергические реакции, прививку нужно отменить до полного выздоровления.
Если педиатр подтвердил возможность безопасного проведения иммунизации, то отправляемся в прививочный кабинет с картой ребенка и направлением врача.
Перед вакцинацией взрослого человека действуют идентичные правила подготовки.
Опасному инфекционному заболеванию полиомиелит подвержены как дети, так и взрослые.
В медицинских учреждениях РФ используется две вакцины от полиомиелита – живая оральная, выпускаемая в виде капель с кисло-горьковатым привкусом (ОПВ) и неживая вакцина (ИПВ), вводимая инъекционным способом.
Профилактика вирусного заболевания полиомиелит – график вакцинации:
- Первую прививку ИПВ делают ребенку в трехмесячном возрасте, следующая – в 4,5 месяца.
- По достижении 6 месяцев проводится вакцинация каплями. Далее следует перерыв в несколько месяцев.
- Заключительный этап – ревакцинация. Она проводится в 18, 20 месяцев и в 14 лет.
Живая вакцина ОПВ представляет собой раствор розового цвета. Закапывание производится в ротовую полость, в область миндалин или на корень языка. Рекомендованная дозировка – 3-4 капли. В случае передозировки побочных реакций не выявлено. Для удобного введения капель используется обычная пипетка, шприц без иглы или пластмассовая капельница.
Важно не допустить попадания капель на язык, так как введенный состав моментально проникнет в желудок ребенка, после чего произойдет естественное расщепление состава желудочным соком. Такая вакцинация не является эффективной.
Срок действия прививки от полиомиелита живым штаммом вируса – 60 дней.
ИПВ-вакцина, состоящая из неживых вирусов, вводится инъекционно. Производители выпускают состав в 5-мл шприцах, предусматривающих одноразовое применение. Вакцина хранится в холодильнике, после размораживания допускается ее использование в течение 6 месяцев.
Как правильно делать прививки от полиомиелита:
- подготовить ребенка к вакцинации;
- обработать область, куда будет вводиться инъекция специальным составом.
Куда делают прививку полиомиелита детям:
- маленьким пациентам до полутора лет вакцина вводится в область бедра;
- детям старшего возраста – в плечо.
При соблюдении правил подготовки к профилактической вакцинации прививка от полиомиелита переносится хорошо и не дает существенных реакций. В области инъекционного введения может наблюдаться небольшое покраснение.
Допустимые побочные эффекты:
- слабость;
- плохой сон;
- небольшое повышение температуры.
После прививки важно соблюдать некоторые рекомендации специалистов, что позволит усилить эффективность введенного состава и исключить неблагоприятные последствия.
После введения живой вакцины ребенка не следует кормить в течение часа. Этот же период недопустимо употреблять воду и другие жидкости.
В день вакцинации рекомендуется правильное питание с исключением продуктов, способных вызвать аллергическую реакцию. Также не стоит вводить в рацион малыша новые продукты в течение нескольких дней после вакцинации.
В первый день нельзя мочить область, куда была сделана прививка. Провести полноценные гигиенические процедуры можно уже на следующий день при отсутствии высокой температуры и аллергической сыпи (такие побочные реакции наблюдаются в редких случаях).
Врачи не рекомендуют совершать прогулки на свежем воздухе в первые сутки после вакцинации. На следующий день при отсутствии побочных реакций можно прогуляться с ребенком на улице, но постараться исключить контакт с людьми, чтобы не допустить инфицирования другими вирусными заболеваниями. На фоне проведенной вакцинации иммунитет снижается, поэтому риски случайного заражения достаточно высоки.
Профилактическая вакцинация полиомиелита – эффективная мера защиты организма от заражения опасным вирусом. Такая процедура рекомендована абсолютно всем, но в некоторых случаях проведение иммунизации является недопустимым.
Противопоказания прививки от полиомиелита:
- беременность (только в случае острой необходимости и только с разрешения участкового акушера);
- протекающие в организме пациента вирусные, инфекционные заболевания;
- нельзя делать прививку при обострении хронических процессов;
- индивидуальная непереносимость компонентов, входящих в состав вакцины.
Также не рекомендуется делать прививку детям, у которых наблюдались серьезные побочные эффекты после предыдущей вакцинации от полиомиелита.
Точно определить возможность безопасного введения прививки от вирусного заболевания может врач после визуального осмотра пациента и изучения результатов анализов, проведенных предварительно.
При выявлении побочных реакций после вакцинации необходимо срочно сообщить участковому врачу или вызвать скорую помощь! Такие осложнения случаются крайне редко. Основная причина неблагоприятных последствий – некорректное введение вакцины, ослабленный организм ребенка или несоблюдение интервала между прививками. Чтобы не допустить таких осложнений, проводите правильную подготовку ребенка к предстоящей вакцинации от полиомиелита.
источник
Полиомиелит – опасная вирусная болезнь, оставляющая после себя спинальные параличи и мышечные атрофии на всю жизнь. Заболевание может возникать в любом возрасте, но чаще встречается у детей младшего возраста (до 6 лет). Опасность полиовируса в том, что он достаточно устойчив во внешней среде, сохраняя активность до 4 месяцев.
Ваш ребенок постоянно болеет?
Неделю в садике (школе), две недели дома на больничном?
В этом виновато много факторов. От плохой экологии, до ослабления иммунитета ПРОТИВОВИРУСНЫМИ ПРЕПАРАТАМИ!
Да-да, вы не ослышались! Пичкая своего ребенка мощными синтетическими препаратами вы, порой, наносите больше вреда маленькому организму.
Чтобы в корне изменить ситуацию, необходимо не губить иммунитет, а ПОМОГАТЬ ЕМУ.
Попадая в организм с пищей, водой, вирус размножается в лимфатических образованиях кишечника, проникает в спиной мозг и поражает двигательные центры. Развиваются вялые параличи, деформируется позвоночник, появляется и нарастает атрофия мышц. Эти изменения необратимы. До сих пор нет лекарств, способных воздействовать на вирус и вылечивать больных.
В странах Азии и Африки до сих пор регистрируются вспышки полиомиелита. Уже в 21-м веке зарегистрирована большая вспышка в Таджикистане. Учитывая миграцию населения, занос полиомиелита на территорию России исключить нельзя.
Единственной защитой от заболевания, применяемой во всем мире, является вакцинация против полиомиелита. Антитела, выработанные в организме после прививки, способны оказать защиту от этой опасной инфекции. Без создания надежного иммунитета медицина перед ней бессильна.
Для иммунизации населения применяются 2 разновидности вакцин – инактивированная или ИПВ (из убитых вирусов) и оральная полиовакцина или ОПВ (из ослабленных живых вирусов).
Так как применение живой вакцины не исключает вероятности возникновения осложнения – вакциноассоциированного полиомиелита (ВАП), то многих родителей интересует характеристика инактивированной полиовакцины.
Инактивированная вакцина от полиомиелита – неживая, разработанная еще до получения ОПВ. Инактивировать вирус в ней удалось с помощью формалина. Вначале применение ее вызывало различные вакциноассоциированные побочные реакции, от которых потом удалось избавиться благодаря высоким современным технологиям при производстве вакцины.
Многим знакомы эти ситуации:
- Как только начинается сезон простуд — ваш ребенок обязательно заболевает, а потом и вся семья.
- Вроде бы покупаете дорогие препараты, но они действуют только пока их пьешь, а через неделю-две малыш заболевает по-новой.
- Вы переживаете, что иммунитет вашего ребенка слабый, очень часто болезни берут верх над здоровьем.
- Боитесь каждого чиха или покашливания.
Необходимо укреплять ИММУНИТЕТ ВАШЕГО РЕБЕНКА!
Выпускается инактивированная полиомиелитная вакцина в виде препарата «Имовакс Полио», в составе которого имеются инактивированные полиовирусы всех 3 типов. Препарат отличает высокая степень очистки и качественная иммуногенность, то есть способность вызвать в организме ответ иммунной системы – образование специфических противовирусных антител.
В процессе изготовления используются антибиотики (Полимиксин В, Неомицин, Стрептомицин), но в готовой вакцине их концентрация неопределяемая. Препарат соответствует требованиям ВОЗ и Европейской фармакопеи.
Использование этой вакцины против полиомиелита никогда не может вызвать развитие ВАП, так как возбудитель в ней убитый. В европейских странах для иммунизации используют только ИПВ, чтобы исключить развитие у прививаемых детей ВАП.
Правда, некоторые специалисты считают, что живая вакцина вызывает более надежную защиту от полиовирусов, благодаря развитию не только гуморального, а и местного иммунитета – невосприятие вируса тканями кишечника.
Важным преимуществом инактивированной вакцины является также то, что вакцинируемые ею детишки не представляют эпидемиологической опасности для окружающих, не выделяют вирус, не могут стать источником заражения.
Выпускается препарат в одноразовом шприце с 0,5 мл (разовая доза) вакцины, что обеспечивает точную дозировку ее (в отличие от живой вакцины, которую приходится давать ребенку повторно в случае возникновения рвоты). Вводят ИПВ внутримышечно или подкожно в плечо или бедро. Кроме того, после прививки нет запрета на кормление или питье для малыша.
Иммунная система в ответ на введение в организм специфического антигена (убитого вируса) вырабатывает антитела к нему, информация об антигене сохраняется в клетках памяти. При попадании в организм привитого уже живых природных полиовирусов иммунные клетки распознают их и блокируют с помощью антител, не давая возможности вызвать полиомиелит.
Антитела к полиовирусу обнаруживаются в сыворотке крови близко к 100% уже спустя 1 мес. после 3-кратной вакцинации. Необходимый для защиты уровень антител сохраняется после вакцинации и после ревакцинации в течение 5 лет.
В каждой стране разработан свой календарь прививок. В России прививка от полиомиелита проводится грудничкам с 3 мес. 3-кратно с промежутком в 1,5 мес. Ревакцинацию для поддержания иммунитета проводят в 18 и 20 мес. и в 14 лет. Причем, 2 первые прививки проводятся ИПВ, а потом вводится живая вакцина.
По желанию родителей прививать детей можно только неживой вакциной, но они должны оплатить за вакцину. При использовании для иммунизации только ИПВ рекомендуется такой график: введение по 1 дозе вакцины с 3 мес. трижды с промежутком в 1,5 мес. Ревакцинация проводится только 2 раза: в 1,5 г. и в 6 лет.
В случае невозможности соблюдения графика прививок (в связи с заболеваниями ребенка) сроки переносятся, ребенок прививается по индивидуальному графику. Важно, чтобы до 18 лет ребенок получил 4-кратное введение вакцины.
Внеплановая вакцинация проводится по эпидемиологическим показаниям: при угрозе возникновения вспышки полиомиелита или за месяц до выезда в эпидемиологически неблагоприятную страну. Прививается также медперсонал, работающий с больными полиомиелитом.
Хотя ИПВ не вызывает тяжелых осложнений и обычно хорошо переносится, противопоказания для ее применения все же имеются:
- аллергическая реакция на предыдущее введение ИПВ или на любой ее компонент, включая антибиотики;
- любая острая инфекция или обострение хронической болезни;
- беременность.
При остром процессе вакцинацию откладывают до 2-4 недель после выздоровления или перехода в ремиссию. При легком течении кишечной или респираторной инфекции допускается прививка непосредственно после выздоровления.
При лечении лекарствами с подавляющим действием на иммунную систему, рекомендуется вакцинация после окончания лечения. При необходимости экстренной профилактики ее проводят, но контролируют титры антител после иммунизации.
Рождение детей недоношенными не является противопоказанием для прививки ИПВ. В период лактации прививать женщин против полиомиелита тоже можно.
После применения ИПВ могут появиться проявления, которые считаются нормальными:
- в месте введения вакцины уплотнение (до 8 см) или припухлость, нерезкое покраснение;
- повышение температуры до 38,5 0 С;
- сонливость, вялость;
- послабление стула;
- легкие катаральные явления.
Но если катаральные проявления с повышением температуры появляются на 4-5 день после введения вакцины, то они с ней не связаны, а свидетельствуют о заболевании ребенка ОРЗ. Чтобы исключить дополнительную нагрузку на иммунную систему ребенка при этом, рекомендуется после прививки не допускать переохлаждения прививаемого и ограничить его контакты с другими людьми.
источник
Полиомиелит – высококонтагиозное и чрезвычайно опасное вирусное заболевание, поражающее ЦНС. Он разрушает нейроны спинного мозга, отвечающие за моторику, что приводит к парезам и параличам. Поэтому полиомиелит еще называют детским спинномозговым параличом, так как по статистике в 80% он диагностируется у детей до 4 лет.
Последняя эпидемическая вспышка этого недуга была отмечена в Европе и Северной Америке в середине ХХ века. В 1988 году ВОЗ приняла резолюцию, направленную на полную ликвидацию полиомиелита. В странах, где проводится всенародная вакцинация, встречаются лишь единичные случаи этого заболевания.
На территории России до последнего времени использовалась живая вакцина от полиомиелита, которая отлично себя зарекомендовала. Но разработки в этой сфере продолжались. Поэтому с 2017 года допущена к применению отечественная инактивированная вакцина. На территории РФ давно нет эпидемий, но разовые вспышки спинномозгового паралича еще встречаются.

У врачей нет однозначного мнения, какой прививочный состав лучше. Реакция у детей может быть абсолютно разной. У живой вакцины есть противопоказания. Ее нельзя давать детям, страдающим аллергическими реакциями, т.к. в своем составе она содержит чужеродный (куриный) белок.
Кроме того, хоть штамм вируса, который содержит препарат, и ослаблен, все же существует риск негативных последствий и осложнений в форме вакциноассоциированного полиомиелита. Иммунизированный ребенок выделяет вирус и может быть источником заражения контактирующих с ним детей.
С другой стороны, именно живая вакцина формирует у привитых более надежную защиту от полиовирусов благодаря образованию гуморального и местного иммунитета. Она дается детям в виде капелек под язык, что исключает болезненные реакции.
Неживая (инактивированная) вакцина может содержать в своем составе убитый (мертвый) вирус одного или двух штаммов. В России используют препарат Имовакс Полио (Франция), Полиорикс (Бельгия), а также комбинированные прививочные составы Пентаксим, Тетракок, Тетраксим, Инфанрикс Пента, Инфанрикс Гекса.
Они формируют хороший стойкий иммунитет, но являются весьма болезненными. ИПВ вводится методом укола в область бедра или плеча. Применение инактивированных вакцин, содержащих уже убитый вирус, не имеющий репродуктивной активности, исключает риск осложнений в форме вакциноассоциированного полиомиелита. Иммунизированный ребенок не будет заразным.
Перед вакцинацией надо соблюдать и учитывать следующие условия и моменты:
- вакцина должна вводиться только здоровому ребенку;
- прививку нельзя ставить, если у ребенка есть температура, или был контакт с детьми, которые являются носителями вирусных болезней (ветрянки, паротита, краснухи);
- у аллергиков на момент иммунизации не должно быть обострений;
- желательно заранее сдать общий анализ крови, который может дать важную информацию о состоянии здоровья;
- за пару дней до процедуры необходимо последить за состоянием кишечника.
Также надо выполнить следующие правила подготовки:
- одеть малыша так, чтобы он не вспотел. Прежде чем идти к врачу, можно немного погулять;
- перед вакцинацией ребенка не стоит плотно кормить, можно ограничиться только питьем;
- важно как можно меньше контактировать с другими детьми;
- желательно проконсультироваться со своим педиатром и медперсоналом о возможных реакциях;
- за один день не следует делать больше одной прививки;
- схему вакцинации надо строго соблюдать.

В качестве стабилизатора в состав препарата входит консервант канамицина. Вакцина применяется строго перорально, за раз ребенок получает 4 капли, сама же схема предполагает шестикратный прием состава.
Курс вакцинации включает первые три прививки, ревакцинацию проводят трехкратно согласно утвержденному календарю:
- вакцинация – в 3, в 4,5 и в 6 месяцев;
- ревакцинация – в 18, в 20 месяцев и в 14 лет.
Уменьшение промежутков между первыми тремя прививками недопустимо. Возможно сокращение периода между этапами вакцинации и ревакцинации, но разница между приемом препарата и утвержденной схемой должна быть не более 3 месяцев. Удлинение промежутков между прививками допускается только по медицинским показаниям в исключительных случаях.
Прививка, как и прочие вакцины, имеет свои ограничения и противопоказания. К ним относятся:
- наличие врожденного либо приобретенного иммунодефицита. Присутствие в ближайшем окружении людей с таким диагнозом, так как привитые дети какое-то время выделяют вирус, что представляет серьезную опасность для тех, чей иммунитет ослаблен;
- вакцина не ставится детям со злокачественными новообразованиями во время курса химиотерапии. Медотвод составляет 6 месяцев после прохождения такого лечения;
- беременность и период вскармливания;
- болезни в острой форме, обострения каких-то хронических заболеваний. Иммунизация проводится после полного выздоровления;
- противопоказанием являются любые проявления неврологических реакций на уже поставленную прививку;
- наличие аллергии на Канамицин, Стрептомицин, Полимиксин В, которые используются в вакцинах, как консерванты.
Прививка от полиомиелита исключительно редко вызывает какие-либо осложнения. По мнению доктора Комаровского живая и инактивированная вакцина безопасны. Единственным серьезным осложнением считается вакциноассоциированный полиомиелит.
Для предотвращения осложнений первые две прививки проводят инактивированной вакциной, что позволяет создать у ребенка иммунитет, достаточный для защиты от ВАП.

Иногда проявляются аллергические реакции в виде покраснений и кожной сыпи, и крайне редко бывает отек Квинке. Иногда у привитых или у контактирующих с ними людей регистрируется опасный вакциноассоциированный паралитический полиомиелит, но речь идет о единичных случаях.
При контакте непривитого здорового ребенка с привитым происходит так называемая пассивная иммунизация, она может выражаться симптомами простуды, которые самостоятельно и быстро проходят.
Опасность сохраняется лишь для детей с сильным иммунодефицитом и неврологическими заболеваниями.
Дети, иммунизированные живой вакциной, не представляют угрозы для здоровых людей, поэтому карантин не требуется.
Бытует мнение, что после прививки от полиомиелита нельзя мочить место инъекции и мыть ребенка в течение 2 дней. Якобы существует угроза, что недостаточно хорошо сформируется иммунитет. А некоторые родители опасаются, что малыш может чем-нибудь заболеть. Но последние исследования доказали, что вода никаким образом не влияет на качество вакцинации.
О неживых и живых вакцинах от полиомиелита в видео:
Полиомиелит – крайне тяжелое вирусное заболевание, приводящее к необратимым параличам. Болезнь коварна и может в инкубационный период протекать бессимптомно или со слабовыраженными симптомами.
И только массовая плановая вакцинация способна создать надежный барьер на пути распространения данного заболевания. В России она проводится бесплатно и является абсолютно безопасной. Используемая для прививок живая вакцина почти не имеет противопоказаний и нормально переносится детьми.
источник
Полиомиелит всегда был и остается серьезным вирусным заболеванием, которое при своем развитии часто оставляет необратимые последствия. Активируясь в организме при определенных условиях, попавшая инфекция поражает нервные клетки. Это приводит к развитию разной тяжести параличей. Болеют в основном дети, но при наличии отягощающих факторов заболеванию подвержены и взрослые. В конечном итоге полиомиелит может закончиться инвалидностью и даже смертью больного.
Возбудителем является представитель кишечной группы Poliovirus hominis. Он имеет свои подвиды: штаммы I, II и III. Статистика гласит, что большинство переносят заболевание в легкой либо бессимптомной форме. Выраженная картина с наличием осложнений фиксируется у 1-1,5 % детей в основном в возрасте от полугода до пяти лет. Из этих фактов понятно, насколько важно своевременное проведение прививки от полиомиелита.
Размножаясь в организме не привитых детей и взрослых, вирус полиомиелита через кровь попадает в нервную систему и поражает нейроны головного или спинного мозга и влечет за собой тяжелые осложнения.
Чтобы этого не произошло, таким лицам вводится вакцина. Впервые она применяется в детском возрасте по специально заданной схеме. Согласно графику, утвержденному МЗ РФ, после первого курса следуют ревакцинации.
Существуют два типа прививок от полиомиелита, содержащие живые и убитые культуры.
- Живая вакцина — вариант ослабленной культуры вируса. Попадая в организм, она безболезненно и без последствий размножается в пищеварительном тракте, однако не способна к поражению нервных тканей. Вследствие попадания неактивного вируса (содержащего антиген вируса) активизируется выработка антител к нему, формируя специфический гуморальный и тканевой иммунитет.
В результате действия вакцины организм ребенка полностью защищен от полиомиелита, но в течение некоторого времени он может оставаться носителем болезни и заражать детей, которые не получили вакцинацию.
- «Убитая», или инактивированная вакцина (ИПВ). Возбудитель обезвреживается путем обработки формалином. В процессе вакцинации вводится трехкратно, вследствие чего активизируется стойкая гуморальная защита.
Прививка от полиомиелита необходима как детям, так и взрослым. Вакцинация задокументирована в соответствующих приказах МЗ Российской Федерации и проводится во всех городах и районах.
Каждый ребенок в России получает первые 2 прививки «мертвой» вакциной, а следующие за ними ревакцинации – ОПВ.
Взрослые обязательно прививаются инактивированной вакциной если планируют поездку в неблагоприятные по заболеванию регионы.
Активное применение вакцин благоприятствовало резкому снижению заболеваемости полиомиелитом. Так, в 60-е годы она снизилась более чем в пять раз, а к 80-м – на 95%. Согласно исследованиям, введение трех первых инъекций уже формирует иммунитет у 95% пациентов. В случае проведения одно- или двукратной прививки эта цифра снижается в среднем до 50-85%. В мировом масштабе использование различных видов вакцин привело к снижению случаев заболевания полиомиелитом на 99% по сравнению с «безвакцинным» периодом.
Несмотря на свою эффективность, различный прививочный материал имеет свои преимущества и недостатки. Он делится на препараты орального и инъекционного применения.
Согласно Глобальной программы по ликвидации полиомиелита создано 4 разновидности прививок: ОПВ (оральная полиовакцина), два варианта моновалентной : мОПВ – 1 и мОПВ – 3, и бОПВ (бивалентная вакцина).
Препарат содержит культуру живого ослабленного вируса, применяется в каплях. Может содержать один, два или три штамма вируса, а также один из антибиотиков для подавления нежелательной флоры (стрептомицин, неомицин либо полимицин).
Процедура проводится путем введения в рот четырех капель средства, после чего в течение часа после прививки малыша нельзя кормить и поить.
Внимание! Поскольку в состав входит антибактериальное средство, у аллергически настроенных детей такой укол в отдельных случаях вызывает сенсибилизацию. Перед применением следует предупредить об этом врача и дать антигистаминный препарат.
Часто родители задают вопрос: может ли прививка от полиомиелита вызвать недуг? Такое происходит крайне редко и составляет 1 случай на 1 миллион прививаемых. Происходит в ситуациях, когда дети не были перед этим привиты ИПВ.
Привитый этим типом вакцины, в течение двух месяцев является носителем вируса. Сам он не страдает, но может инфицировать и вызвать заболевание у непривитых ослабленных детей. Если в семье таковые имеются, следует провести вакцинацию против полиомиелита инактивированным препаратом.
Вакцинация происходит путем введения инъекции 0,5 мл препарата маленьким деткам в область бедра, взрослым – в плечо. Производят ИПВ во Франции под названием Имовакс Полио, и в Бельгии – Полиорикс.
В России применяют комбинированные вакцины: Инфанрикс Пента, Тетракок, Инфанрикс Гекса, Пентаксим, Тетраксим.
Такая вакцина обеспечивает стойкий иммунитет, но она довольно болезненная. В некоторых случаях вызывает нежелательные эффекты местного и общего характера. При вакцинации ОПВ малыш представляет опасность для окружающих.
Взвесив все «за» и «против», следует принять оптимальное решение. Согласно календаря прививок, эти варианты сочетаются. Наиболее действенной схемой будет, когда первая и вторая инъекции проводятся ИПВ, а последующие – вакциной ОПВ. Составленный график является наиболее приемлемым вариантом, который в рамках Государственной программы позволяет избежать возникновения вакциноассоциированного полиомиелита.
Для защиты от полиомиелита на территории России была утверждена последовательность вакцинаций. Последовательность его такова: вначале два укола делают инактивированными препаратами, далее – живой вакциной. Процедуры осуществляются на государственной основе и являются бесплатными. Однако при желании родителей, а также по имеющимся показаниям прививку возможно заменить на «убитую» вакцину, однако в этом случае она будет проводиться платно.
Вакцину от полиомиелита производят детям в возрасте трех месяцев, четырех с половиной, полугода.
Ревакцинации: в полтора года, год и восемь месяцев, четырнадцать лет.
Бывают случаи, когда детям или взрослым требуется внеплановая иммунизация. Это происходит при выезде в регионы, неблагоприятные в эндемическом отношении по заболеванию, и если ранее была введена моновакцина.
Наиболее серьезным последствием является заражение детей с неблагополучным иммунитетом, который получил защиту вакциной с неактивным, но жизнеспособным возбудителем. Поскольку иммунная система младенцев еще несовершенна, специфическая иммунная защита достигается применением ИПВ.
Внимание! Проводить начальные серии прививок каплями ОПВ запрещается!
Для проведения ИПВ противопоказаниями считаются:
- Остро протекающие инфекционные патологии;
- хронические инфекции в период обострений;
- индивидуальная аллергическая реакция.
Примечания. Проводить манипуляцию следует спустя 1 – 2 месяца от выздоровления ребенка. При наличии аллергии показана консультация детского аллерголога.
ОПВ противопоказана в следующих ситуациях:
- если в анамнезе есть неврологическая патология;
- при первой вакцинации наблюдались осложнения неврологического характера;
- наличие опухолей и иммунодефицитов;
- если у малыша проявления острого инфекционного заболевания.
Важно! Во избежание негативных последствий допускается прививать только здоровых детей после тщательного осмотра врача и обследования.
ОПВ практически не имеет осложнений, иногда возникают субфебрилитет и аллергии, редко – диарея, не требующие лечения.
Инъекционный препарат ИПВ обычно переносится удовлетворительно, в основном вызывая незначительную локальную реакцию, однако возможны и другие последствия:
- болезненность и гиперемия в месте укола;
- отечность прилежащих тканей;
- субфебрильная температура;
- вялость и сонливость;
- раздражительность;
- редко – общая реакция организма с приступами судорог или анафилаксией.
Прошло более тридцати лет с тех пор, когда благодаря иммунизации полиомиелит перестал быть опасен в РФ в эндемичном отношении. Готовя своего ребенка к такой процедуре, родителям следует изучить все «за» и «против», что касается вакцин. Конечно, в поликлиниках отечественные препараты применяются бесплатно. Их зарубежные аналоги в чем-то могут превосходить их по качеству очистки, меньше вызывать негативных эффектов. За их введение необходимо заплатить. Какие средства выбрать – решать вам.
У меня это первый ребенок, очень дорогой и желанный. Родился здоровенький, растет на радость нам с мужем и бабушкам-дедушкам. Очень переживали. Боялась последствий – прочитала много всего по поводу аллергий, отеков и всего прочего. О возможном поднятии температуры врач говорил. Так и получилось: к вечеру поднялась «субфебрилка», сынуля немного покапризничал. Однако наутро все симптомы прошли. В дальнейшем об уколе еще некоторое время напоминала небольшая краснота вокруг места инъекции, которая бесследно исчезла спустя неделю.
Имею двоих детей: мальчика шести лет и девочку, еще совсем крошку: ей уже шесть месяцев. Сын Антон растет крепким и здоровым мальчиком, все прививки делали по графику. Не помню, чтобы была какая-нибудь реакция на полиомиелитную вакцину. От укола, помню, незначительно поднималась температура, которую сын даже не замечал. У малышки уже позади две вакцинации, которые мы стойко перенесли, немного покричав. Поднималась к вечеру температура 37,4, но она прошла без лечения. В шесть месяцев нам уже дали капельки. Ничего плохого я вообще не заметила.
Мой сыночек родился недоношенным. Несмотря на это, начал набирать вес нормально, и к моменту первой прививки уже практически догнал своих сверстников. Врач сказала, что вакцинировать просто необходимо, этот прием защитит малыша от грозного заболевания. Тем более, что противопоказаний на данный момент нет. Убедили, что вакцина Имовакс очищенная и дает минимум побочных действий.
Очень беспокоились все. Но, на удивление, сын перенес вирус от полиомиелита очень легко и без последствий. Разве что вечером немного капризничал. Утром после прививки увидели «уколочную» реакцию.
источник
Когда делают прививку от полиомиелита? Кто подлежит вакцинации? Насколько она безопасна и какие осложнения поджидают ребёнка после прививки? В каком случае могут сделать внеплановую прививку?
Полиомиелит одно из самых древних заболеваний человека, которое может поразить вплоть до инвалидизации, в 1% случаев вирус проникает в центральную нервную систему и приводит к деструктивным необратимым поражениям клеток.
Кто подлежит иммунизации от полиомиелита? Прививку делают всем, не имеет значения в каком возрасте проводить вакцинацию. Если человек не привит — он в группе высокого риска инфицирования и дальнейшего распространения инфекции.
В каком возрасте делают первую прививку от полиомиелита? Стараются её сделать как можно раньше. Первую инъекцию проводят ребёнку в возрасте 3 месяца. Почему так рано?
- Вирус полиомиелита распространён по всему земному шару.
- Сразу после рождения у ребёнка на очень короткое время сохраняется мамин иммунитет, но он нестойкий, всего пять дней.
- Больной человек выделяет вирус в окружающую среду весь период заболевания, во время полного выздоровления и длительное время после него. Прививка избавляет окружающих от возможности заразиться.
- Вирус легко распространяется по канализационной воде и через пищевые продукты.
- Возможен перенос вируса насекомыми.
- Заболевание чаще возникает у детей, чем у взрослых, в связи с отсутствием иммунитета.
Длительный инкубационный период и множество осложнений после перенесения инфекции привело к тому, что во всех странах прививка от полиомиелита — это единственная действенная мера профилактики болезни.
Схема иммунизации от полиомиелита разработана много лет назад и за последние десятилетия в ней было немного изменений.
- Впервые ребёнок сталкивается с прививкой от полиомиелита в возрасте три месяца.
- Спустя 45 дней вводится следующая вакцина.
- В шесть месяцев ребёнку делают третью прививку. И если до этого времени используют неживую инактивированную вакцину, то в этот период разрешено делать прививку препаратом ОПВ (это живая вакцина в виде капель, которая вводится через рот).
- Ревакцинация от полиомиелита назначается в полтора года, следующая в 20 месяцев, затем в 14 лет.
Когда ребёнок заканчивает школу он полностью должен быть привит от этого опасного вирусного заболевания. При таком графике прививок от полиомиелита каждый малыш защищён начиная с первых месяцев жизни.
- Если нет данных о том, прививался ли ребёнок — он считается непривитым. В этом случае малышу до трёх лет вводят троекратно вакцину с интервалом один месяц и два раза ревакцинируют. Если возраст от трёх до шести лет, то ребёнку делают прививки три раза и один раз ревакцинируют. И до 17 лет проводят полный курс вакцинации.
- Внеплановая вакцинация от полиомиелита делается в случае, если человек прибыл из неблагоприятной по эпидемическим показателям страны или туда отправляется. Делают прививку вакциной ОПВ однократно. Выезжающим рекомендовано привиться за 4 недели до отъезда, чтобы организм смог своевременно дать полноценный иммунный ответ.
- Ещё одна причина внеплановой прививки — это вспышка определённого вида вируса, если при этом человека прививали моновакциной, против другого штамма полиомиелита.
В общей сложности в норме человек за свою жизнь получает около шести раз прививку от полиомиелита. Как при этом реагирует организм и какие последствия прививки от этого вирусного заболевания может ощутить человек?
Какая может быть реакция у ребёнка на прививку от полиомиелита? Кроме аллергической, на компоненты препарата, — больше реакций на прививку, как правило, не бывает. Дети и взрослые хорошо переносят вакцинацию.
Но в отличие от реакции организма осложнения на прививку случаются. Они хоть и бывают редко, но всё же такие ситуации возможны.
-
Кишечная дисфункция или расстройство стула. Бывает на прививку от полиомиелита у детей раннего возраста. В течение нескольких дней у ребёнка может отмечаться послабление стула. Если состояние затягивается более трёх-четырёх суток и при этом малыш плохо ест, не спит и беспокоен — необходимо сообщить об этом врачу. Важно отличить было ли это осложнение на прививку или ребёнок заразился кишечной инфекцией до введения препарата.
- К наиболее неприятным побочным действиям на прививку от полиомиелита относится ВАПП или вакциноассоциированный полиомиелит. К нему в редких случаях может привести живая вакцина ОПВ. Проявиться такое осложнение, может, с 4 по 13 день после прививки. Различные проявления заболевания наблюдаются в одном случае на миллион, а паралитическая форма развивается в одном случае на 750 000. При этом у человека появляются все симптомы полиомиелита: повышается температура, проявляются параличи, возникают боли в спине и мышцах, снижение сухожильных рефлексов, слабость, головные боли.
Как бороться с осложнениями и реакциями на прививку от полиомиелита?
- Обычная аллергическая реакция в виде крапивницы на введение вакцины устраняется назначением противоаллергических препаратов.
- Более серьёзные осложнения на прививку в виде нарушения работы кишечника или крапивницы по всему телу требуют наблюдения и более эффективного лечения в стационаре.
- Если возник ВАПП — то лечение такое же, как при развитии обычного природного полиомиелита, во избежание необратимых последствий терапия должна проводиться под наблюдением врачей в инфекционной больнице.
К сожалению, у врачей в поликлинике не всегда найдётся свободная минута, чтобы полноценно осмотреть малыша, сделать все необходимые записи и правильно проинструктировать маму о поведении до и после прививки. Очень жалко, ведь некоторых проблем можно было бы избежать. Нередко родителям ребёнка приходится разбираться самостоятельно, как правильно поступать до и после прививки. Итак, опишем частые ошибки, которые можно обойти.
-
Температура после прививки от полиомиелита — это в большинстве случаев не реакция на вакцину, а стечение обстоятельств, когда ребёнок заразился ОРВИ до или сразу после прививки. Чтобы этого не произошло — не посещайте людные места до и после вакцинации в течение нескольких дней.
- Лучше всего за день до прививки сдать анализ крови и мочи, чтобы избежать введения препарата в период начавшегося заболевания — по анализам можно определить наличие инфекции. Но за бланком к врачу нужно заходить без ребёнка, чтобы не встретиться с больными детьми.
- До иммунизации и после не рекомендуют вводить в рацион новые продукты. Под особым запретом — экзотические и аллергенные продукты, неполезная еда (сладкие блюда, чипсы, газированные окрашенные напитки), которая часто приводит к аллергическим высыпаниям на теле, а дополнительный раздражитель — прививка, будет этому способствовать.
-
Осмотр у врача перед прививкой обязателен, опытный педиатр уже на этом этапе сможет определить можно ли сейчас вакцинировать ребёнка или нет.
- Самый частый вопрос — можно ли гулять после прививки от полиомиелита? В этом врачи не ограничивают детей, прогулки на свежем воздухе нужны и полезны даже после введения вакцины, главное, чтобы близкие не бегали с малышом по магазинам, ходили с ним, например, в бассейн или другие подобные места большого скопления людей.
- Купание после прививки не запрещено и даже, наоборот, вечерний моцион для ребёнка необходим, ведь это нередко успокаивает детей. Здесь нужно запомнить одно правило — не переусердствовать, 10–15 минут вполне достаточно.
Нет ничего особенного в поведении до и после прививки, поэтому родителям важно запастись терпением и не забыть простые, но действенные рекомендации.
Даже после перенесения полиомиелита нужно делать от него прививку, так как человек мог переболеть только одним из трёх видов вирусной инфекции. Кроме простого нежелания самого взрослого человека или родителей ребёнка, проводить иммунизацию, есть ещё определённый перечень противопоказаний. В каких случаях вводить вакцину действительно нельзя, а когда её можно лишь на время отложить?

- Беременность.
- Осложнение на предыдущую прививку, если после введения препарата развились различные неврологические проявления.
- Любое острое инфекционное заболевание или хроническое в стадии обострения.
- Иммунодефицитные состояния.
- Непереносимость антибактериальных препаратов, входящих в состав вакцины (неомицин, стрептомицин).
Можно ли делать прививку от полиомиелита при насморке? Необходимо разобраться с причиной возникновения ринита. Если это симптом ОРВИ — нет, прививка временно откладывается до полного выздоровления. Если насморк аллергический или реакция на меняющиеся погодные условия — прививку делать можно.
Есть основные два вида вакцин от полиомиелита: ИПВ (инъекционная форма) и ОПВ (оральная в виде капелек). Раньше отдавали предпочтение оральной полиомиелитной вакцине (ОПВ). Опасна ли такая прививка от полиомиелита? — она обладает следующими особенностями:
- это ослабленный живой вирус, который в нормальных условиях не вызывает заболевание;
- в составе вакцины ОПВ входят антибиотики, они не дают развиться бактериям;
- она в виде капелек, её проглатывают (вводят через рот);
- прививка трёхвалентная, то есть защищает от всех штаммов полиомиелита;
- в одном случае на 75 тысяч иммунизированных прививка ОПВ может вызвать паралитическую форму полиомиелита;
- в ответ на оральную вакцину вырабатывается не только гуморальный иммунитет (с помощью иммунной системы), но и тканевой.
ИПВ — это вакцина с инактивированным, то есть убитым формалином вирусом. Он не приводит к развитию вакциноассоциированного полиомиелита.
Кроме этого прививки могут быть однокомпонентные, то есть против одного вида вируса или трёхкомпонентные, благодаря которым прививаются сразу от всех трёх штаммов болезни. Чтобы немного облегчить задачу врачам в последние годы фирмы-производители регулярно дополняют вакцины многими составляющими. Можно одновременно сделать прививку ребёнку от дифтерии, столбняка, полиомиелита, коклюша и других не менее опасных инфекций.
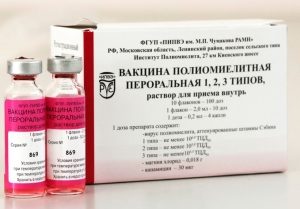
- «Вакцина полиомиелитная пероральная»;
- «Имовакс Полио»;
- «Полиорикс»;
- «Инфанрикс ИПВ» — импортный аналог АКДС;
- «Тетракок», которая содержит ещё защиту от дифтерии, столбняка и коклюша;
- «Пентаксим» в отличие от предыдущей дополнена ещё и веществом, защищающим против заболеваний, вызываемых бактерией Haemophilus influenzae тип b — HIB (менингит, пневмония, средний отит, септицемия и др.).
Какая вакцина от полиомиелита лучше? Не бывает идеальной вакцины для всех, каждая подбирается исходя из ситуации и реакции организма. Бесплатно в поликлинике делают прививки отечественными вакцинами. Другие препараты вводятся по желанию и возможностям родителей. Если родители действительно заинтересованы в здоровье ребёнка нужно заранее проконсультироваться с лечащим врачом или инфекционистом о возможных вариантах и на какие вакцины меньше осложнений.
Подводя итоги, отметим, что полиомиелит — страшная болезнь, исключить появление которой можно только своевременно проведённой вакцинацией. Прививка против этой вирусной инфекции в целом легко переносится даже маленькими детьми. Кроме того, в настоящее время для вакцинации применяются современные вакцины ИПВ, которые исключают возможность возникновения такого грозного осложнения, как ВАПП — вакциноассоциированный полиомиелит.
источник
С начала 20-го века было известно, что однажды переболев полиомиелитом, человек не заражается им повторно. Следовательно, инфекция оставляла после себя стойкий иммунитет, а в таком случае вакцинация – наиболее перспективный метод борьбы с болезнью. Силы ведущих ученых были брошены на разработку методов накопления вируса в лабораторных клеточных культурах, его выделения и приготовления вакцины.
Крупнейший современный производитель ИПВ #8212; французский институт Санофи Пастер – для очистки препарата от бактериальных загрязнений применяет антибиотики: полимиксин В, стрептомицин, неомицин. Они сохраняются в готовой вакцине в следовых количествах наряду с незначительной примесью формалина. Такой состав придает вакцине дополнительную стойкость и позволяет хранить ее длительное время вне холодильника.
Однако, уже в первые годы применения вакцины была отмечена ее невысокая иммуногенность – иммунитет формировался недостаточно напряженный и для привитого сохранялась опасность заражения.
Вирусные частицы после введения размножались в клетках миндалин и кишечника, вызывая активный иммунный ответ и выработку большого количества защитных антител. Существенный недостаток ОПВ – это риск осложнений в виде поствакцинального вялого паралича, который является одной из форм полиомиелита.
Таким образом, для прививки от полиомиелита применяют 2 вида вакцин:
- инактивированную для подкожного введения;
- жидкую для орального введения (капли от полиомиелита).
- содержит убитый полиовирус;
- крайне редко вызывает осложнения – менее 0,01% случаев;
- вводится подкожно или внутримышечно;
- подходит для вакцинации детей до года и людей с ослабленным иммунитетом;
- противопоказана при повышенной чувствительности к полимиксину В, стрептомицину, неомицину.
- схема вакцинации: препарат вводят детям в возрасте 3, 4,5 и 6 месяцев, первая ревакцинация в 18 месяцев, вторая – в 20 месяцев и третья – в 14 лет.
- содержит ослабленный полиовирус;
- ежегодно вызывает 12-16 случаев вялого паралича на территории РФ;
- вводится через рот (перорально);
- подходит для второй и третьей вакцинации, ревакцинации здоровых детей, для ревакцинации детей с повышенным риском заражения полиомиелитом;
- противопоказана детям с иммунодефицитом;
- вакцинацию начинают после первой прививки ИПВ в 3 месяца, если есть риск заражения; во всех остальных случаях препарат применяют для ревакцинации.
- препарат вводят детям в возрасте 3, 4,5 и 6 месяцев
- первая ревакцинация в 18 месяцев
- вторая – в 20 месяцев
- третья – в 14 лет.
Помимо специфических осложнений, после прививки от полиомиелита инактивированной вакциной возможны неспецифические в виде:
Перечисленные реакции возникают редко и связаны обычно с нарушением правил вакцинации: препарат вводят ребенку со сниженным иммунитетом или недавно перенесшему болезнь.
К противопоказаниям к вакцинации относятся:
После перенесенной острой болезни/обострения хронической прививать ребенка можно не ранее, чем через 2 недели от выздоровления при условии нормализации показателей крови. Такие же ограничения существуют в ситуациях, если малыш здоров, но болен инфекционным заболеванием кто-либо из домочадцев. После введения вакцины грудному ребенку следует на 7 дней прекратить введение нового прикорма.
Источником инфекции является человек, больной любой формой полиомиелита. Он выделяет вирус во внешнюю среду с фекалиями, слизью из глотки и верхних дыхательных путей. Человек становится заразен с конца инкубационного периода, когда нет никаких клинических проявления болезни – в этот период он наиболее опасен для окружающих. Заразность в некоторых случаях сохраняется на протяжении 2-х месяцев после клинического выздоровления.
Заражение полиомиелитом происходит при:
- несоблюдении правил личной гигиены;
- употреблении сырой зараженной воды;
- употреблении не вымытых ягод, фруктов, овощей (особенно, если для удобрения используются человеческие фекалии).
Выделяют 4 клинические формы полиомиелита у детей:
Это второй по распространенности вариант, встречается у 24% зараженных. Инфекция протекает с неспецифическими симптомами, не относящимися к полиомиелиту:
Заболевание длится несколько дней, после чего наступает полное выздоровление. О перенесенной полиомиелитной инфекции можно узнать лабораторными методами при исследовании кала на вирусные антигены и крови на антитела к нему.
Эта форма возникает у 4% детей от общего числа зараженных. Вирус проникает в мозговые оболочки и вызывает в них воспалительный процесс, что проявляется симптомами менингита:
- У ребенка повышается температура тела, он страдает от невыносимой головной боли, резко негативно реагирует на яркий свет, звук, ему неприятны прикосновения.
- Часто возникает рвота фонтаном без предшествующей тошноты или жидкого стула, аппетит отсутствует.
Заболевание длится от 2-10 суток, после чего наступает быстрое и полное выздоровление. После полиомиелита в крови ребенка обнаруживаются антитела к полиовирусу.
- Симптомы паралича возникают в первые часы или несколько суток заболевания.
- Ребенок теряет способность ходить, выполнять движения руками, глотать пищу в зависимости от уровня поражения спинного/головного мозга.
- Острый период длится 2-3 недели, после чего наступает восстановительный период длительностью до года.
Последствия полиомиелита окончательно оценивают через 12 месяцев от начала заболевания. Как правило, они представляют собой инвалидность различной степени тяжести: от прихрамывания и слабости в ногах до полной потери подвижности.
В общем анализе крови изменения происходят только в период острой инфекции – снижается количество гемоглобина, эритроцитов, увеличивается содержание лейкоцитов, ускоряется СОЭ. При менингеальной форме болезни дополнительно выполняют пункцию спинномозгового канала и забор ликвора для анализа. В ликворе методом ПЦР обнаруживается РНК полиовируса, увеличивается количество лимфоцитов и белка.
Лечением полиомиелита занимается врач-инфекционист, при паралитической форме болезни он ведет пациента совместно с неврологом. Больного госпитализируют в инфекционный стационар и изолируют в отдельном боксе не менее, чем на 40 дней. В остром периоде болезни ему показан строгий постельный режим.
В РФ полиомиелитная вакцина входит в национальный календарь прививок и является обязательной для введения детям первых лет жизни. В последнее время набирает силу движение «антипрививочников», которое позиционирует вакцины, как безусловный вред для детского здоровья.
Очаги полиовирусной инфекции по сей день сохраняют свою активность в странах Африки и Ближнего Востока, что связано с низким уровнем жизни и недоступностью медицинской помощи, в том числе и вакцинации. Активные миграционные процессы, развитый туризм способствуют завозу инфекции на территорию РФ.
Все ли Вы знаете о простуде и гриппе
Азбука здоровья // Пользовательское соглашение // Политика персональных данных // Карта сайта Информация на сайте предназначена для ознакомления и не призывает к самостоятельному лечению. Для установления диагноза и получения рекомендаций по лечению необходима консультация квалифицированного врача.
С начала 20-го века было известно, что однажды переболев полиомиелитом, человек не заражается им повторно. Следовательно, инфекция оставляла после себя стойкий иммунитет, а в таком случае вакцинация – наиболее перспективный метод борьбы с болезнью. Силы ведущих ученых были брошены на разработку методов накопления вируса в лабораторных клеточных культурах, его выделения и приготовления вакцины.
Крупнейший современный производитель ИПВ #8212; французский институт Санофи Пастер – для очистки препарата от бактериальных загрязнений применяет антибиотики: полимиксин В, стрептомицин, неомицин. Они сохраняются в готовой вакцине в следовых количествах наряду с незначительной примесью формалина. Такой состав придает вакцине дополнительную стойкость и позволяет хранить ее длительное время вне холодильника.
Однако, уже в первые годы применения вакцины была отмечена ее невысокая иммуногенность – иммунитет формировался недостаточно напряженный и для привитого сохранялась опасность заражения.
Вирусные частицы после введения размножались в клетках миндалин и кишечника, вызывая активный иммунный ответ и выработку большого количества защитных антител. Существенный недостаток ОПВ – это риск осложнений в виде поствакцинального вялого паралича, который является одной из форм полиомиелита.
Таким образом, для прививки от полиомиелита применяют 2 вида вакцин:
- инактивированную для подкожного введения;
- жидкую для орального введения (капли от полиомиелита).
- содержит убитый полиовирус;
- крайне редко вызывает осложнения – менее 0,01% случаев;
- вводится подкожно или внутримышечно;
- подходит для вакцинации детей до года и людей с ослабленным иммунитетом;
- противопоказана при повышенной чувствительности к полимиксину В, стрептомицину, неомицину.
- схема вакцинации: препарат вводят детям в возрасте 3, 4,5 и 6 месяцев, первая ревакцинация в 18 месяцев, вторая – в 20 месяцев и третья – в 14 лет.
- содержит ослабленный полиовирус;
- ежегодно вызывает 12-16 случаев вялого паралича на территории РФ;
- вводится через рот (перорально);
- подходит для второй и третьей вакцинации, ревакцинации здоровых детей, для ревакцинации детей с повышенным риском заражения полиомиелитом;
- противопоказана детям с иммунодефицитом;
- вакцинацию начинают после первой прививки ИПВ в 3 месяца, если есть риск заражения; во всех остальных случаях препарат применяют для ревакцинации.
- препарат вводят детям в возрасте 3, 4,5 и 6 месяцев
- первая ревакцинация в 18 месяцев
- вторая – в 20 месяцев
- третья – в 14 лет.
Помимо специфических осложнений, после прививки от полиомиелита инактивированной вакциной возможны неспецифические в виде:
Перечисленные реакции возникают редко и связаны обычно с нарушением правил вакцинации: препарат вводят ребенку со сниженным иммунитетом или недавно перенесшему болезнь.
К противопоказаниям к вакцинации относятся:
После перенесенной острой болезни/обострения хронической прививать ребенка можно не ранее, чем через 2 недели от выздоровления при условии нормализации показателей крови. Такие же ограничения существуют в ситуациях, если малыш здоров, но болен инфекционным заболеванием кто-либо из домочадцев. После введения вакцины грудному ребенку следует на 7 дней прекратить введение нового прикорма.
Источником инфекции является человек, больной любой формой полиомиелита. Он выделяет вирус во внешнюю среду с фекалиями, слизью из глотки и верхних дыхательных путей. Человек становится заразен с конца инкубационного периода, когда нет никаких клинических проявления болезни – в этот период он наиболее опасен для окружающих. Заразность в некоторых случаях сохраняется на протяжении 2-х месяцев после клинического выздоровления.
Заражение полиомиелитом происходит при:
- несоблюдении правил личной гигиены;
- употреблении сырой зараженной воды;
- употреблении не вымытых ягод, фруктов, овощей (особенно, если для удобрения используются человеческие фекалии).
Выделяют 4 клинические формы полиомиелита у детей:
Это второй по распространенности вариант, встречается у 24% зараженных. Инфекция протекает с неспецифическими симптомами, не относящимися к полиомиелиту:
Заболевание длится несколько дней, после чего наступает полное выздоровление. О перенесенной полиомиелитной инфекции можно узнать лабораторными методами при исследовании кала на вирусные антигены и крови на антитела к нему.
Эта форма возникает у 4% детей от общего числа зараженных. Вирус проникает в мозговые оболочки и вызывает в них воспалительный процесс, что проявляется симптомами менингита:
- У ребенка повышается температура тела, он страдает от невыносимой головной боли, резко негативно реагирует на яркий свет, звук, ему неприятны прикосновения.
- Часто возникает рвота фонтаном без предшествующей тошноты или жидкого стула, аппетит отсутствует.
Заболевание длится от 2-10 суток, после чего наступает быстрое и полное выздоровление. После полиомиелита в крови ребенка обнаруживаются антитела к полиовирусу.
- Симптомы паралича возникают в первые часы или несколько суток заболевания.
- Ребенок теряет способность ходить, выполнять движения руками, глотать пищу в зависимости от уровня поражения спинного/головного мозга.
- Острый период длится 2-3 недели, после чего наступает восстановительный период длительностью до года.
Последствия полиомиелита окончательно оценивают через 12 месяцев от начала заболевания. Как правило, они представляют собой инвалидность различной степени тяжести: от прихрамывания и слабости в ногах до полной потери подвижности.
В общем анализе крови изменения происходят только в период острой инфекции – снижается количество гемоглобина, эритроцитов, увеличивается содержание лейкоцитов, ускоряется СОЭ. При менингеальной форме болезни дополнительно выполняют пункцию спинномозгового канала и забор ликвора для анализа. В ликворе методом ПЦР обнаруживается РНК полиовируса, увеличивается количество лимфоцитов и белка.
Лечением полиомиелита занимается врач-инфекционист, при паралитической форме болезни он ведет пациента совместно с неврологом. Больного госпитализируют в инфекционный стационар и изолируют в отдельном боксе не менее, чем на 40 дней. В остром периоде болезни ему показан строгий постельный режим.
В РФ полиомиелитная вакцина входит в национальный календарь прививок и является обязательной для введения детям первых лет жизни. В последнее время набирает силу движение «антипрививочников», которое позиционирует вакцины, как безусловный вред для детского здоровья.
Очаги полиовирусной инфекции по сей день сохраняют свою активность в странах Африки и Ближнего Востока, что связано с низким уровнем жизни и недоступностью медицинской помощи, в том числе и вакцинации. Активные миграционные процессы, развитый туризм способствуют завозу инфекции на территорию РФ.
Все ли Вы знаете о простуде и гриппе
Азбука здоровья // Пользовательское соглашение // Политика персональных данных // Карта сайта Информация на сайте предназначена для ознакомления и не призывает к самостоятельному лечению. Для установления диагноза и получения рекомендаций по лечению необходима консультация квалифицированного врача.
Как дети переносят прививку от полиомиелита?
90% заболеваний приходится на детей до шести лет. Этот вирус распространяется с зараженной водой или пищей через желудочно-кишечный тракт. Бывает так, что вспышки могут распространяться по водным каналам, в которые попадают выделения из кишечника больного. Кроме того вирус может во время вспышки передаваться капельным путем и от человека к человеку.
В настоящее время нашли вакцину против полиомиелита. Впервые ее предложил американский ученый Солком, она содержала убитый вирус полиомиелита, потом она была преобразована. Но стоила вакцина дорого, добывать ее было сложно. Капиталистические страны не хотели оплачивать стоимость вакцин. К тому же вакцину Солка нужно было бы вводить при помощи уколов. Американский ученый Сэбин нашел способ, чтобы обезвредить живую вакцину, с сохранением иммунизирующих свойств.
Дети настолько хорошо переносят прививки против полиомиелита, что нет никакой необходимости, чтобы соблюдать двухмесячный перерыв между приемом вакцины и другими прививками.
Как поступить, если вакцинацию от полиомиелита проводили не полностью?
Чтобы защита была полной, нужно доделать пропущенные прививки. Если нет данных о вакцинации ребенка от полиомиелита, либо они утеряны, нужно провести вакцинацию в полном объеме.
Если прививка от полиомиелита не сделана в срок?
Автор: Романов Виктор Викторович
В российском календаре прививок появились некоторые изменения. Например, обязательная вакцинация от полиомиелита теперь проводится живой вакциной. Почему появились такие нововведения?
Второе имя полиомиелита – детский спинной паралич, заболеваемости которому подвержены малыши в возрасте от 5 месяцев до 6 лет.
Если человек переболел полиомиелитом бессимптомно, он становится незаметным для окружающих, но очень опасным разносчиком инфекции .
Полиомиелит был настоящим бедствием среди жителей Европы и Северной Америки до 50-х годов прошлого столетия, когда, наконец, ученые не создали эффективную вакцину против него.
Считается, что на территории Советского Союза почти полностью с полиомиелитом справились к 1961 году.
Поэтому с года с полугодовалого возраста малыши будут прививаться «живой» вакциной. которая практически не использовалась с тех пор, как в нашей стране победили полиомиелит.
«Риск заболеть полиомиелитом в результате вакцинации после такой прививки отсутствует», — объясняет Сусанна Харит, ведущий специалист по вакцинопрофилактике НИИ детских инфекций Федерального медико-биологического агентства России.
Такая схема многие годы применяется в различных странах по рекомендации ВОЗ и показала свою эффективность.
Не будет делаться вакцинация при помощи «живой» вакцины малышам, у которых есть ВИЧ-инфекция, или если их родители ВИЧ-инфицированны.
Противопоказана эта вакцина и детям, родившимся с первичным иммунодефицитом – непрерывно болеющим с самого рождения.
Когда малышу делается прививка, педиатр должен объяснить родителям. какая вакцина вводится и почему. А родителям стоит задавать все интересующие вопросы о прививке. Впрочем, это касается не только вакцины от полиомиелита.
Отличить два вида вакцины очень просто: «убитая» вводится при помощи шприца, а «живая» капается в рот. То есть до полугода малышу делают инъекцию вакцины, а с шести месяцев – дают капли.
Главная Прививки Прививка против полиомиелита
Прививки против полиомиелита проводятся в 3, 4, 5 и 6 месяцев. Первая ревакцинация проводится в возрасте 18-ти месяцев, вторая — в возрасте 20-ти месяцев, третья — в возрасте 14-ти лет.
Как видно из календаря, первая и вторая ревакцинации проводятся с интервалом в 2 месяца вместо 6-ти. Для вакцинации против полиомиелита применяют живую оральную вакцину Сэйбина (ОПВ) или инактивированную вакцину Солка (ИПВ). ИПВ показана при иммунодефицитном состоянии, а также здоровым детям, которые находятся в контакте с больными полиомиелитом. ИПВ вводят также детям, у которых отмечалось осложнение после введения ОПВ — вакциноассоциированный полиомиелит. Лица, перенесшие полиомиелит, в дальнейшем продолжают вакцинацию.
Существует ли риск заразиться полиомиелитом от привитого ребенка? Учитывая, что ОПВ представляет собой живую культуру вируса и выводится из организма с калом — да, такой риск существует. В переводной американской литературе можно встретить
Постоянные противопоказания к вакцинации против полиомиелита:
- тяжелая реакция на предыдущую дозу вакцины;
- иммунодефицит первичный, ВИЧ-инфекция;
- перенесенный после вакцины ОПВ вакциноассоциированный полиомиелит;
- злокачественные заболевания крови;
- новообразования;
- беременность.
Относительные противопоказания к вакцинации против полиомиелита:
- острые фебрильные заболевания;
- хронические заболевания в стадии обострения;
- после введения гамма-глобулина, препаратов плазмы крови и внутривенно иммуноглобулина вакцинация проводится через 2-8 мес. после введения препарата (в зависимости от дозы).
Источники: http://www.allwomens.ru/16063-kak-malenkie-deti-perenosyat-privivki-ot-poliomielita.html, http://www.takzdorovo.ru/profilaktika/zabolevaniya/zachem-i-kak-delautsya-privivki-ot-poliomielita/, http://www.medeffect.ru/graft/graft0012.shtml
Очень нужна такая информация далее.
Эффективна ли прививка далее.
Опубликовано в Название категории | 07 Апр , далее.
35. Посоветуйте,чем лучше глистовать далее.
Как правильно сделать подкожный укол далее.
Шишка после прививки у ребенка, что делать? Прививка – это популярное, широко применяемое, эффективное средство борьбы с различными.
Вакцинация ребёнка. Календарь детских прививок Ребёнок появляется на свет уже с врождённым пассивным иммунитетом . ещё в утробе он получает от матери через плаценту специфические антитела.
Вакцинация: реакция Манту Что означает отрицательная реакция Манту у годовалого ребенка? Может ли это быть сигналом несформировавшегося иммунитета и необходимости повторной вакцинации? Юлия.
источник




 Кишечная дисфункция или расстройство стула. Бывает на прививку от полиомиелита у детей раннего возраста. В течение нескольких дней у ребёнка может отмечаться послабление стула. Если состояние затягивается более трёх-четырёх суток и при этом малыш плохо ест, не спит и беспокоен — необходимо сообщить об этом врачу. Важно отличить было ли это осложнение на прививку или ребёнок заразился кишечной инфекцией до введения препарата.
Кишечная дисфункция или расстройство стула. Бывает на прививку от полиомиелита у детей раннего возраста. В течение нескольких дней у ребёнка может отмечаться послабление стула. Если состояние затягивается более трёх-четырёх суток и при этом малыш плохо ест, не спит и беспокоен — необходимо сообщить об этом врачу. Важно отличить было ли это осложнение на прививку или ребёнок заразился кишечной инфекцией до введения препарата. Температура после прививки от полиомиелита — это в большинстве случаев не реакция на вакцину, а стечение обстоятельств, когда ребёнок заразился ОРВИ до или сразу после прививки. Чтобы этого не произошло — не посещайте людные места до и после вакцинации в течение нескольких дней.
Температура после прививки от полиомиелита — это в большинстве случаев не реакция на вакцину, а стечение обстоятельств, когда ребёнок заразился ОРВИ до или сразу после прививки. Чтобы этого не произошло — не посещайте людные места до и после вакцинации в течение нескольких дней. Осмотр у врача перед прививкой обязателен, опытный педиатр уже на этом этапе сможет определить можно ли сейчас вакцинировать ребёнка или нет.
Осмотр у врача перед прививкой обязателен, опытный педиатр уже на этом этапе сможет определить можно ли сейчас вакцинировать ребёнка или нет.