Педикулез или вшивость – это заразное заболевание, вызванное паразитированием на теле человека трех видов вшей. Опасность педикулеза в том, что насекомые могут быть переносчикам некоторых серьезных заболеваний – сыпного или возвратного тифа.
Педикулез вызывают вши трех видов:
- головные вши, обитают на волосистой части головы, усах, бороде, бровях и ресницах,
- платяные вши, обитают на теле и в кожных складках, касающихся одежды,
- лобковые вши или площицы, обитают в области лобковых волос.
Вши могут размножаться только в условиях тепла, при охлаждении ниже 15-10 градусов они погибают. Лобковые и головные вши откладывают гниды на основу волоса, платяные вши откладывают яйца в складках одежды. Через неделю из них вылупляются личинки, созревающие и питающиеся кровью. Взрослые особи живут до 40 суток.
Источник заражения – только человек, передача педикулеза осуществляется при тесном контакте в организованных коллективах, общественном транспорте, пользовании общими вещами и постелью, для лобкового педикулеза – заражение половым путем.
Заболеваемость педикулезом повсеместная, особенно высоки шансы в странах с низкой санитарной культурой. Период инкубации при вшивости около недели, интенсивность симптомов зависит от степени. Проявления возникают из-за укусов вшами кожи на голове или теле, в результате чего возникают симптомы педикулеза.
Головной педикулез
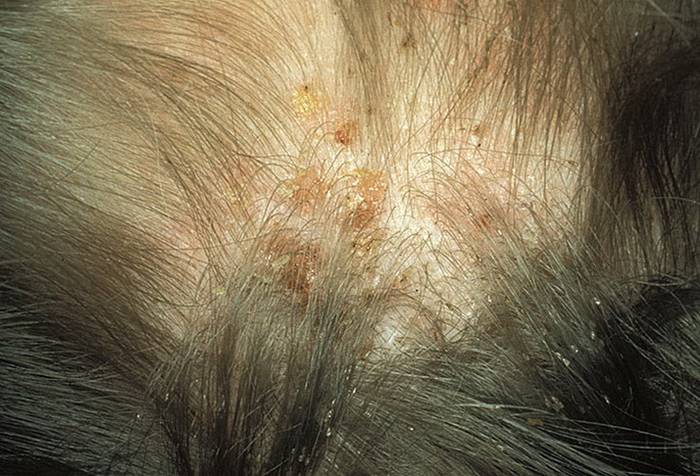
— проявляется интенсивным зудом в области головы, из-за чего больной постоянно чешет голову.
При осмотре кожи головы выявляются участки повреждения кожи на месте укусов с ярко желтыми «медовыми» корками, а также признаки фолликулита – воспаление волосяной луковицы, экземоподобное поражение кожи на затылке, у висков и за ушами.
Может выявляться лимфаденит в области ушей и шеи. При длительном и запущенном педикулезе образуются колтуны из волос, спутанных и склеенных гнойным отделяемым из ранок.
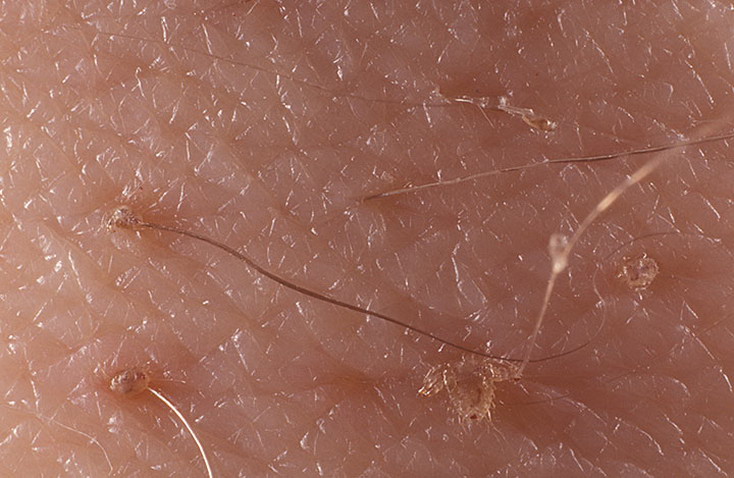
У больных головным педикулезом при осмотре головы на волосах можно обнаружить гниды – яйца, отложенные насекомыми. Они могут быть полными, белесоватыми или желтоватыми, при раздавливании между ногтями они щелкают. Пустые гниды выглядят серыми.
Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
Платяной педикулез
— поражает участи кожи под одеждой на плечах, спине, в области подмышек, шеи и живота, на пояснице и в области паха.
На месте укусов возникают мелкие высыпания по типу комариных укусов с темной точкой по центру. По мере развития элементов возникает их синюшность, пигментация и зачастую из-за расчесов присоединяются гнойничковые поражения.
Длительное течение платяного педикулеза приводит к утолщению кожи и меланодермии (бурая окраска), шелушению на местах укусов. На месте расчесов и гнойных поражений формируются рубцы.
Лобковой педикулез
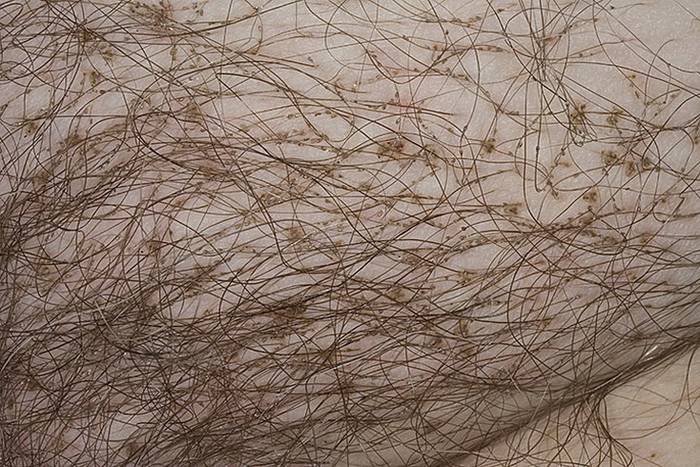
При лобковом педикулезе беспокоит незначительный зуд кожи, на местах укусов возникают круглые или овальные пятна серо-голубого цвета размерами до 1 сантиметра. При надавливании на эти пятна, они резко бледнеют. Площицы имеют малую подвижность, они могут обнаруживаться у корня волоса.
Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
Диагностику и лечение проводит дерматолог. Основа диагностики – типичные жалобы на зуд и расчесы на голове, коже тела или лобке. Прежде всего, проводится осмотр головы, тела и паховой области. На голове обнаруживают гниды и расчесы в местах укусов. В других случаях типичные клинические данные.
Головных вшей можно вычесать над листом белой бумаги, для остальных постановка диагноза – клиническая.
Дифференциальная диагностика
От педикулеза необходимо отличать чесотку, которая также проявляется зудом кожи и вульгарное импетиго, стрептококковое поражение кожи.
Лечение педикулеза проводят на дому, причем обязательно всем контактным лицам. Используются средства для уничтожения вшей и гнид в разных формах – шампуни, спреи, лосьоны и эмульсии.
При педикулезе как у взрослых, так и у детей хорошо себя зарекомендовал лосьон Педикулен Ультра, который избавляет от вшей и гнид за ОДНО применение! Тщательно подобранный комплекс активных веществ препарата эффективно уничтожает не только взрослых паразитов, но и их личинки, обеспечивая 100% гибель насекомых. Педикулен не содержит ядовитых веществ и инсектицидов, поэтому не токсичен, не нарушает структуру и рост волос, полностью безопасен для детей. Кондиционер, которым завершается обработка, обеспечивает легкое вычесывание погибших насекомых даже из очень длинных волос. Клинически доказанная эффективность. Средство сертифицировано и продается в аптеках.
При головном педикулезе применимы:
- состригание волос налысо,
- вычесывание вшей и гнид специальным гребнем antiv,
- шампунь или лосьон малатиона 0.5-1%,
- препараты перметрина (ниттифор, пара-плюс, рид, сумитрин, фенотрин),
- 20% водно-мыльная эмульсия бензилбензоата,
- борная мазь,
- педилин.
При лобковом педикулезе применимы:
- сбривание волос на лобке,
- обработка кожи и волос медифокс эмульсией 20%,
- обработка 20% эмульсией бензилбензоата,
- раствор лонцида с последующим купанием и сменой белья.
- раствор-аэрозоль пара-плюс, спрей-пакс.
При платяном педикулезе основа лечения – обработка всех вещей и тщательное мытье тела в душе с мылом и мочалкой. Одежду и все принадлежности больного кипятят или обрабатывают паром, при невозможности обработки температурой – помещают в плотный пакет с применением аэрозолей противопедикулезных средств – (карбофос, сульфидос).
- Перметрин: тщательно протирают волосистую часть головы неразведённым препаратом, ждут, пока высохнут волосы (не вытирают и не моют). Через 2—3 недели волосы моют, высушивают и при необходимости обрабатывают повторно
- Шампунь Рид наносят на поражённые участки на 10 минут, после чего промывают мылом или обычным шампунем. Обработку волос проводят в течение 10 дней
- Шампунь Анти-Бит: волосы смачивают водой, наносят препарат и втирают в корни волос в течение 3 минут, затем промывают и процедуру повторяют. Проводят повторный курс — всего в течение 2 дней
- Фенотрин (Итаке): лосьон наносят на влажные волосы, втирают, затем тщательно смывают, наносят вновь, выжидают 5 минут, затем волосы тщательно промывают и вычёсывают частым гребнем. На следующий день процедуру повторяют. Аэрозоль распыляют над волосистой частью головы 20—30 раз, выжидают 30 минут, затем тщательно промывают и вычёсывают частым гребнем; на следующий день процедуру повторяют
- Внимание: препараты, уничтожающие вшей, никогда не используют для лечения поражений ресниц!
- Вшей из ресниц и бровей обычно удаляют пинцетом. На ресницах вшей можно убить или ослабить простым вазелином.
Необходимо регулярно контролировать состояние волос и тела, соблюдать гигиену, избегать случайных половых связей для предотвращения лобкового педикулеза. В транспорте женщинам рекомендуется убирать волосы в хвост или под одежду.
Запрещено пользоваться чужими головными уборами, расческами и гребнями, заколками и резинками, носить чужую одежду.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
источник
Педикулёз — паразитарная антропонозная болезнь с контактным механизмом передачи возбудителя, основным симптомом которой является кожный зуд. Синоним заболевания — вшивость.
- В85. Педикулёз и фтириаз.
- В85.0. Педикулёз, вызванный Pediculus humanus capitis.
- В85.1. Педикулёз, вызванный Pediculus humanus corporis.
- B85.2. Педикулёз неуточнённый.
- В85.3. Фтириаз.
- В85.4. Педикулёз, сочетанный с фтириазом.
Источник паразита — заражённые люди. Путь передачи контактный. Миграция вшей усиливается при снижении (если источник возбудителя — труп) или повышении температуры тела (источник возбудителя — лихорадящий человек). Заражение происходит при контактах в транспорте, коллективах (детские учреждения), семьях при проживании в антисанитарных условиях, пользовании общими вещами (постельное и нательное бельё). Заражение фтириазом происходит практически всегда при половых контактах: это одно из наиболее распространённых заболеваний, передающихся таким путём.
Восприимчивость высокая: у представителей белой расы выше, чем у чернокожих. Педикулёз распространён повсеместно, платяной — преимущественно в странах с низким уровнем санитарной культуры.

Возбудителей педикулеза относят к роду Anoplura, семейству Pediculidae. Вши — облигатные кровососущие эктопаразиты. Головная вошь, Pediculus (humanis) capitis, обитает на волосистой части головы; платяная, Pediculus (humanus) corporis (vestimenti), — на белье и одежде; лобковая (площица), Phthirus pubis, — на волосах лобка, подмышек, бороды, усов, туловища, бровей. Вши живут и размножаются при температуре окружающей среды 28-30 °С, ниже 15 °С откладывание яиц прекращается. Головная и лобковая вши откладывают яйца (гниды) на волосы на расстоянии 1-3 мм от поверхности кожи, платяная вошь прикрепляет яйца к волокнам ткани вблизи швов. Через 5-12 дней из яиц выходит кровососущая личинка (нимфа), которая после трёх линек превращается в половозрелую особь. Жизненный цикл возбудителя 16 сут. Продолжительность жизни взрослой особи 30-40 сут (максимально 60 сут).
Головные вши (Pediculi capitis) подвижные темно-серого цвета паразиты, размер от 2-3 мм (самец) до 3,5 мм (самка). Поселяясь на волосистой части головы, самки откладывают яйца (гниды) белесоватого цвета 0,7-0,8 мм, плотно приклеивая их к поверхности волос. Наиболее хорошо заметны гниды на темных волосах.
Платяные вши (Pediculi vestimenti) — подвижные белесовато-серого цвета насекомые размером от 3-4 мм (самец) до 3-5 мм (самка); откладывают яйца (гниды) в складках одежды, приклеевая их к ворсинкам ткани.
Лобковые вши (Pediculi pubis), или площицы, — малоподвижные мелкие (1-2 мм) насекомые, желтовато-коричневатого цвета, напоминающие по форме краба. Интенсивность окраски зависит от содержания крови хозяина кишечнике вши (после укуса насекомое становится темнее). Гниды приклеиваются к волосам на лобке, бедрах, животе. В запущенных случаях — в зоне подмышечных впадин, груди, бровей, ресниц. У лиц с выраженным волосяным покровом насекомые и гниды могут находиться в любой зоне оволосения (кроме волосистой части головы).
Заражение всеми видами вшей осуществляется при прямом телесном контакте с больным человеком (бытовой и половой контакты), а также при опосредованном контакте (через предметы быта, постельные принадлежности, белье, одежду, спортинвентарь и пр.).
Вши относятся к отряду ложно-хоботковых, питаются кровью хозяина. Наиболее оптимальной для развития и оплодотворения насекомых является температура 25-37 °С (воздуха и тела). Полный цикл развития равен 16 дням, длительность жизни насекомых варьирует в пределах 20-40 дней. Платяная вошь за день откладывает от 6 до 14 яиц-гнид, головная не более 4. Гнида покрыта хитиновой оболочкой, обладающей выраженными защитными свойствами.
Эпидемическую опасность для человека представляют головная вошь, платяная вошь, лобковая вошь, или площица.
Колющим хоботком насекомые погружаются в толщу кожи и сосут кровь. При этом в толщу кожи попадает секрет, обладающий выраженным раздражающим свойством. На месте укуса в дерме появляются очажки плотного воспалительного инфильтрата из полинуклеидов, лимфоцитов и в меньшей степени — эозинофилов. Течение воспалительного процесса характеризуется расширением сосудов и развитием отека кожи.
В результате интенсивного зуда появляются точечные и местные расчесы, которые в последующем нередко осложняются пиодермией и экзематизируются.
Факторами риска заболевания вшивостью являются скученность людей, несоблюдение санитарно-гигиенических правил.
Нанося укус, вошь впрыскивает в ранку вещества, вызывающие зуд. Расчесывание мест укусов приводит к экзематизации кожи и присоединению вторичной инфекции. Зуд нарушает сон и вызывает невротические состояния, особенно у детей.
Инкубационный период педикулеза (вшивости) при заражении половозрелой особью составляет 6-12 дней.
Различают педикулёз туловища, головной и лобковый педикулёз (фтириаз).
Симптомы педикулеза (вшивости) зависят от интенсивности инвазии. При небольшом числе паразитов и низкой чувствительности кожи заражённые могут долгое время не предъявлять жалоб. Главный субъективный симптом педикулеза — зуд в области головы, туловища или лобка, в зависимости от вида паразита. При головном педикулёзе в процессе осмотра выявляют импетигинозные очаги, покрытые жёлтой («медовой») коркой, фолликулиты, участки экзематизации кожи, особенно в области затылка, висков, заушных складок. Нередко обнаруживают лимфаденит. В запущенных случаях наблюдают образование колтуна — спутанных и склеенных гнойным экссудатом волос. При платяном педикулёзе поражаются участки кожи, плотно соприкасающиеся с одеждой (к ним относятся плечи, верхняя часть спины, аксиллярные впадины, шея. реже — живот, поясница, бедренно-паховая область). В местах укусов платяных вшей возникают уртикарно-папулёзные высыпания с последующей синюшностью, гиперпигментацией кожи и частым присоединением вторичной пиодермии (эктимы). При хроническом педикулёзе кожа утолщается, приобретает бурую окраску (меланодермия), шелушится. Заметны беловатые рубчики после гнойничковых поражений, осложнивших расчёсы. Эти изменения кожи обозначают как «болезнь бродяг». При фтириазе зуд незначительный. В местах укуса лобковой вши возникают стойкие серовато-голубоватые округлые или овальные пятна диаметром до 1 см (голубые пятна, maculae coeruleae).
Головная вошь (Pediculosis capitis) паразитирует на коже волосистой части головы и имеет сероватый цвет. Размер самцов — 2 мм, самок — 3 мм. Клиника и диагностика при педикулезе волосистой части головы не представляет особых затруднений. Зуд, расчесы, импетигинозные корки в затылочной области за ушными раковинами дают основание заподозрить педикулез волосистой части головы.
Головные вши поселяются на коже волосистой части головы преимущественно в затылочной и височных зонах. Являясь кровососущими насекомыми, они обусловливают типичные проявления укусов — воспалительные папулы полушаровидной формы. Укусы вызывают сильный зуд, больной экскориирует папулы, которые часто осложняются пиогенной инфекцией в форме вульгарного импетиго. Гнойные корки склеивают волосы в один сплошной конгломерат, могут увеличиваться затылочные и шейные лимфоузлы. Поэтому при возникновении стойкого зуда волосистой части головы и обнаружении у больного пиодермии в височно-затылочной зоне нужно исключать вшивость. При тщательном осмотре можно обнаружить на волосах мелкие белесоватые гниды, подвижные головные вши обнаруживаются не всегда. Обнаружение гнид и тем более вшей подтверждает диагноз.
При тщательном осмотре на коже и волосах можно обнаружить насекомых и гнид серовато-белого цвета, приклеенных хитиновым веществом к волосам.
Вшивость тела (Pediculosis corporis) вызывается платяной вошью, которая живет в складках одежды. Излюбленными местами поражения кожи являются плечи, верхняя часть спины, живот, поясница, пахово-бедренная область. Симптомы педикулеза (вшивости) характеризуются интенсивным зудом, множественными линейными расчесами. Развитие процесса сопровождается формированием отчетливой буроватой пигментации и мелкого отрубевидного шелушения.
Контактным путем с больного человека платяные вши попадают на одежду и кожу окружающих людей. Поселяясь в складках одежды, вши кусают прилегающую к одежде кожу хозяина. Реакция кожи на укусы может быть в виде воспалительных пятен и отечных серо-папул. Локализация укусов совпадает с зонами, где белье максимально соприкасается с кожей (поясница, межлопаточная и подмышечные зоны, кожа шеи, голеней). Укусы вызывают интенсивный зуд следствием которого могут быть расчесы и пиогенные осложнения в виде стрепто-стафилококковых пиодермитов. При длительном существовании вшей и хроническом расчесывании кожа пигментируется и лихенифируется. Платяная вшивость представляет больщую эпидемиологическую опасность, так как эти насекомые являются переносчиками возбудителя сыпного тифа.
Лобковая вшивость (Pediculosis pubis) вызывается площицами, которые живут на коже лобка и пограничной с ним области бедер и живота. Иногда насекомые распространяются на кожу груди, подмышечных впадин, область бровей и ресниц. На месте укусов насекомых образуются круглые бледно-синие или бледно-серые пятна, не исчезающие при надавливании. Лобковый педикулез обычно передается половым путем, нередко сопутствует венерическим заболеваниям.
Заражение чаще всего происходит при половом контакте. Лобковые вши (площицы) поселяются в зонах оволосения тела преимущественно в лобковой области и промежности, реже в подмышечных впадинах, на груди. В запущенных случаях вшей находят на бровях и ресницах, куда они приклеивают свои гниды. У лиц с выраженным оволосением кожи ло6ковые вши могут быть на всем кожном покрове.
Площицы малоподвижны, прикрепляются к коже и основаниям волоса„ иногда в этих местах развивается воспалительная реакция в виде небольшого размера (до 1 см) синюшных с геморрагическим оттенком пятен (так называемые вшивые пятна, или maculae coeruleae), не исчезающих при диаскопии. В случае поражения ресниц возникает отек и воспаление век (паразитарный блефарит).
источник
Педикулез – это заболевание кожного покрова человека, развитие которого спровоцировано паразитами, а именно вшами. В основном, данное заболевание встречается у детей, однако взрослые люди также не убережены от него.
Точный показатель распространения болезни определить достаточно затруднительно. Это связано с тем, что многие люди, выявившие у себя любую из форм вшивости, не обращаются в специализированные учреждения для борьбы с проблемой в виду ее интимности. Они избавляются от нее самостоятельно.

Как уже было сказано, данная болезнь развивается по причине активности вшей на теле человека. Педикулез передается от одного человека к другому посредством плотного контакта, использования средств личной гигиены, которые принадлежали больному, а также через воду.
Педикулез у взрослых возникает реже, чем у детей. Это обосновано тем, что дети при контакте друг с другом часто не соблюдают дистанцию, а также могут перепутать свои вещи с чужими, что способствует распространению паразитов.
Условия антисанитарии, военные казармы, детские лагеря, места лишения свободы, приюты для людей без определенного места общества – это та обстановка, в которой педикулез возникает чаще, чем где-либо. Это связано с большим скоплением людей, закрытостью обстановки и неизбежным контактом больных и здоровых людей.

Также известны случаи, когда люди боролись с этой болезнью во время природных катастроф, голодных времен, а также воен. Встречались случаи, когда последствия педикулеза причиняли больше вреда, чем развитие вшей.
Прежде чем думать о том, как избавиться от столь неприятного и интимного заболевания, важно знать, какова классификация паразитов, провоцирующих развитие педикулеза. На текущий момент времени специалисты выделяют три основных вида вшей, а именно:
Уже исходя из названий, можно провести параллель между видами паразитов и средой их обитания. Распознать вши можно не всегда, поскольку они могут выбрать наиболее незаметные места.
Головные вши для своего паразитирования, питания и размножения выбрали волосистую часть головы. Они могут располагаться по всей длине волос человека, на котором живут. Их размер достигает 1,5 мм, живут на протяжении 25-40 дней в зависимости от пола особи. Провоцируют такую форму болезни, как головной педикулез.
Лобковые вши являются возбудителями лобкового педикулеза, также известного как фтириаз. Цепляются эти паразиты на очень близком расстоянии от луковицы лобкового волоса. Их тело более плоское и округлое, нежели у головных вшей, а размеры не превышают 3 мм.
Платяная вошь местом своего обитания выбирает предметы одежды, постельное белье, а также тело человека. Форма тела этого вида паразитов продолговатая, а размеры варьируются в пределах от 2 до 4 мм. Платяной педикулез, возникающий по причине активности этого вида вшей, бывает не менее неприятен и опасен, как и другие формы заболевания.
Прежде чем думать, как избавиться от данного болезнетворного процесса, стоит четко понять, какие есть виды педикулеза, каковы симптомы и лечение каждого вида.
В симптоматической картине данного заболевания есть ряд возникновений симптомов общего характера, а также есть специфические признаки, выявляемые при его развитии. К общим признакам заболевания относятся:
- Ощущения зуда.
- Появление высыпаний на кожном покрове.
- Возникновение пигментных пятен.
- Обнаружение взрослых особей вшей или гнид.
- Отклонения в психологическом состоянии (апатия, бессонница, психоз, раздражительность).
Основные признаки педикулеза, имеющие специфический характер, напрямую зависят от того, какой именно педикулез развивается у пациента.
Как выявить головной педикулез? Это достаточно просто. Первые признаки педикулеза волосистой части головы связаны с тем, что вши паразитируют на тех участках головы, где кожа более нежная и уязвимая. Такими местами являются: задняя часть шеи, область висков, кожа за ушами, затылок. Ощущения зуда и появление высыпаний более выражено именно в этих участках.
Основные признаки, в которых бывает отличие платяного педикулеза, также связаны с местами размножения и питания вшей. Платяная вошь осуществляет процесс размножения на поверхности предметов одежды человека. Излюбленными участками являются швы, складки и другие труднодоступные места. Для питания этот паразит выбирает внутренние и задние стороны бедер, боковые участки в области грудной клетки, а также области подмышечных впадин и низ живота. В случае паразитирования платяных вшей их популяция значительно больше, нежели в случае прогресса других видов педикулеза.
Обнаружение лобкового педикулеза происходит благодаря возникающему ощущению зуда в области анального отверстия и лобка. Также известны случаи, когда фтириаз поражает ресницы, брови и подмышки. Однако такие случаи характеризуют высокую степень вшивости.
Своевременное использование мер лечения заболевания играют немаловажную роль, поскольку осложнения педикулеза могут быть куда страшнее самого заболевания. Речь идет о развитии таких патологических процессов, как сыпной и возвратный тиф. Если удалось распознать признаки развития этих опасных болезней, пациента необходимо незамедлительно госпитализировать во избежание распространение тифа. Вши, передающиеся между разными контактирующими людьми, могут стать причиной начала эпидемии сыпного или возвратного тифа.
Как обнаружить развитие последствий педикулеза? У больного наблюдается симптоматическая картина возвратного или сыпного вида тифа, а именно:
- Высокая температура, которая держится на протяжении 14 дней.
- Озноб.
- Головные боли.
- Появление характерных высыпаний, особенно в области живота.
- Нарушение сознания, состояние бреда, обморок.
Заболевание, передающееся между людьми посредством паразитов, может стать причиной развития эпидемий, поэтому своевременно принятые меры борьбы с заболеваниями спасут ситуацию и уберегут жизни многих людей.
После того, как стал ясен ответ, чем опасен педикулез, еще важнее знать, как избавиться от педикулеза.
Уже было сказано, что многие люди вылечивают самостоятельно, прибегая к проверенным временем и поколениями бабушкиными методами. Однако современные медицинские препараты, выпускаемые в различных формах, не менее эффективно помогают бороться с педикулезом всем людям, которые столкнулись с этой необходимостью.
Избавляться от педикулеза необходимо с большой тщательностью, подходя к этому щекотливому вопросу комплексно. Борьба с педикулезом включает в себя проведение следующих мероприятий:
- применение медикаментозного лечения;
- соблюдение личной гигиены;
- осуществление обработки постельного белья, предметов одежды, помещений;
- профилактика заражения и последующая проверка на отсутствие повторного заражения паразитами.
Многие люди, пытаясь найти ответ на вопрос как лечить данное заболевание, сразу начинают вспоминать народные средства, с помощью которых проводили лечение педикулеза в старину. Однако мало кто знает, что эти средства не столь эффективны, как хотелось бы. Рано или поздно человек обнаруживает, что применение уксуса или керосина не убивает гниды, а также может причинить вред здоровью став причиной ожогов. Подобные средства могут стать причиной развития острого отравления, которое может поразить почки и печень пациента.
Как вылечить педикулез с помощью медикаментов? На сегодня существует множество средств, которые помогают в борьбе с этой болезнью. Выпускаются они в формах спреев, шампуней, кремов, лосьонов, эмульсий и мазей. Препараты, состав которых борется против паразитов, назначаются в индивидуальном порядке. Во внимание берутся такие факторы, как возраст больного, уровень распространения вшей и гнид, индивидуальная переносимость компонентов того или иного препарата, наличие аллергических реакций, а также, факт того, какой именно педикулез имеется, виды которого были описаны ранее. Стоит отметить, что лечить педикулез самостоятельно не рекомендуется, поскольку неправильное применение лекарственных средств может способствовать тому, что организм паразитов выработает устойчивость к лечению, что усложнит процесс выздоровления.
На текущий момент времени эффективными средствами борьбы с педикулезом включают в себя следующие препараты:
- Перметрин.
- Малатион.
- Пара-плюс.
- Сумитрин.
- Спрей-пакс.
- РИД.
- Борная мазь.
- Бутадион.
- Паранит.
- Паразидоз, Итакс, Фенотрин.
Когда вы будете всеми силами пытаться побороть такое заболевание, как педикулез, можете использовать последние результаты разработок фармакологической промышленности в этой области. Это специальные комплексы, в состав которых входят масла синтетического происхождения. Они воздействуют на систему дыхания паразитов, от чего они задыхаются.
Беременность – это то состояние женщины, которое делает ее особенно уязвимой к некоторым компонентам лекарственных препаратов и медикаментов. Именно поэтому выявление педикулеза у женщины, которая беременна или же кормит грудью, требует особой осторожности при назначении курса лечения данной патологии.
В виду токсичности составляющих компонентов, входящих в состав препаратов и медикаментов для лечения педикулеза, те или иные препараты являются противопоказанными к применению для данной категории людей.
С учетом того, каким способом передаются вши, дети являются более подверженными заражению педикулезом. Как уже было сказано, несоблюдение дистанции влияет на скорость и масштаб распространения насекомых. Обязательной является диагностика педикулеза у детей, которые находятся в организованных учреждениях для детей: школах, детских садах, лагерях.
Как только у ребенка обнаружили паразитов, его изолируют от остальных для того, чтобы предотвратить дальнейшую миграцию вшей. При применении лекарственных препаратов специалисты также применяют большую аккуратность и осторожность, ссылаясь на высокую токсичность инсектицидов, которые используются при лечении данного заболевания кожного покрова.
Мало знать, как поступать для того, чтобы устранить развивающийся педикулез. Что делать для предотвращения повторного заражения паразитами или для того, чтобы никогда не пережить это состояние? Профилактика так же важна, как и своевременная терапия.
Для того, чтобы избежать повторяющегося протекания болезни, принимают следующие меры:
- осуществление регулярной проверки человека, переболевшего педикулезом;
- процедура полного вычесывания мертвых особей и гнид;
- проведение расчесывания и стрижек на регулярной основе;
- применение средств гигиены исключительно лично;
- осуществление повторной обработки с помощью инсектицидов;
- проводить обработку предметов одежды и постельного белья.
Меры профилактики, направленные на полное предотвращение заболевания, включают в себя:
- использование индивидуальных средств личной гигиены;
- осуществление стрижки и расчесывания волос регулярно;
- соблюдение правил аккуратности в обращении с предметами одежды и обихода;
- предотвращение контактов с людьми, зараженными вшами.
Педикулез – достаточно неприятная болезнь, которая приносит в жизнь человека много дискомфорта и проблем, которые в большинстве своем считаются интимными. Своевременное выявление присутствия паразитов, их устранение и излечение последствий жизнедеятельности вшей поможет в скором времени вернуться к нормальной жизни и не испытывать проблем.
источник
Педикулез – один из наиболее распространенных паразитозов кожи и волос человека, развитие которого обусловлено заражением вшами. Вши относятся к облигантным эктопаразитам, которые питаются кровью человека. В месте укуса насекомого отмечается небольшое покраснение, зуд. К волосам на расстоянии 5-6 мм от кожи взрослое насекомое приклеивает белесые продолговатые яйца – гниды. В запущенных случаях экссудат из ранок в местах укусов и расчесов склеивает волосы в колтун, под которым обитает большое количество насекомых. Для диагностики заболевания применяется осмотр кожи и одежды пациента. Лечение предполагает использование средств с педикулицидным действием.
Педикулез (вшивость) встречается во всех странах мира. Ежегодно вшами заражаются 6-12 миллионов человек. Реальные цифры намного выше официальных, так как большинство заболевших предпочитает лечиться самостоятельно. Педикулез поражает людей всех возрастов, но наибольшее число случаев выявляется у подростков. Девочки заражаются чаще мальчиков, поскольку склонны использовать чужие расчески и другие предметы, через которые могут передаваться паразиты, предпочитают более тесный физический контакт при общении. Число случаев поражения вшами стабильно выше в теплое время года.
Заболевание вызывает головная, платяная (нательная) и лобковая вошь, или площица. Все виды паразитов проходят три стадии развития: гнида (яйцо), нимфа (молодая особь), взрослое насекомое. Передача эктопаразитов возможна благодаря подвижности насекомых, их способности к жизни без прокормителя. К числу основных путей заражения относятся:
- Контакт с завшивленным человеком. Взрослые особи насекомых могут попадать с одного человека на другого во время тесного взаимодействия. Головной и платяной педикулез передаются от носителей здоровым лицам в местах значительной скученности людей, группах детского сада, учебных классах школы. Заражение площицами происходит преимущественно во время половых сношений.
- Передача через предметы обихода. Развитие членистоногих протекает при температуре не ниже 22 о С. На окружающих предметах гнида сохраняет жизнеспособность 10-12 месяцев. Заражение паразитом происходит при использовании общих шапок, шарфов, расчесок, постельного белья. Членистоногое насекомое хорошо плавает, поэтому высок риск заражения в бассейнах.
Предрасполагающими факторами развития педикулеза являются промискуитет, перенаселенность помещения, принадлежность к социально неблагополучной группе. Недостаточный гигиенический уход, стрессы не связаны с вшивостью. Паразиты одинаково часто поселяются на чистых и грязных волосах. Уровень стресса может снизить сопротивляемость организма к инфекциям, но уничтожить паразитов или как-то ограничить их жизнедеятельность иммунная система не может.
Вошь питается кровью. Количество укусов в сутки достигает 5-6. Длительность каждого кормления 10-15 минут. Во время укуса в ранку попадает слюна насекомого, которая содержит вещество, препятствующее свертыванию крови. Белок и другие компоненты слюны членистногого являются чужеродными для организма. Их проникновение в кровь вызывает реакцию иммунной системы. Сенсибилизация проявляется зудом, покраснением кожи на месте укуса.
Точечное повреждение кожных покровов является входными воротами для вторичной инфекции. Микроорганизмы, которые в норме обитают на коже, вызывают воспалительную реакцию. Экссудат, выделяющийся из инфицированных ранок и мест расчесов, склеивает между собой пряди волос. Образуется колтун, или так называемая «польская складка», под которым создаются оптимальные условия для активного размножения насекомых.
Вид паразита определяет основной способ его передачи, клиническую картину болезни, эффективные методы лечения, вероятность развития осложнений, степень их тяжести. В зависимости от вида возбудителя выделяют 4 варианта заболевания:
- Головной педикулез. Вши, обитающие на голове, мелкие. Длина их тела составляет 2,5-3 мм. С помощью специальных крючков-зацепов на лапках они быстро передвигаются по волосам. Размер гнид составляет 1 мм. Через 8-10 дней из гниды выходит молодая особь – нимфа, которая еще через 2 недели приобретает способность размножаться.
- Платяной педикулез. Платяные вши намного крупнее головных. Их длина составляет от 2 до 5 мм. Они многочисленные. Взрослые особи обитают на одежде, переходят на тело только для кровососания. Гниды прикрепляют к пушковым волосам на теле. Взрослая особь может жить без прокормителя 3 дня, низкая температура окружающей среды продлевает жизнь паразита до 7 дней.
- Лобковый педикулез (фтириаз). Лапки площицы снабжены специальными пинцетообразными зажимами. С помощью зажимов членистоногое удерживается на толстых и жестких волосах. Длина тела паразита составляет 1-3 мм. Самки крупнее самцов. Без пищи насекомое погибает в течение 24 часов.
- Смешанная инвазия. Одновременно на теле человека могут паразитировать два или три вида членистоногих. Чаще всего встречается ассоциация головных и платяных вшей. Беспорядочные половые связи обуславливают одновременное заражение платяным педикулезом и площицами. Этому способствует близкий контакт, использование одного постельного белья.
Головные вши обнаруживаются по всей волосистой части головы, но чаще в области за ушами и на затылке. Платяные вши обитают на любом из участков тела, где есть пушковые волоски, в складках одежды. Их излюбленная локализация – паховая область, передняя поверхность грудной клетки, подмышечные впадины. Площицы большую часть времени проводят, прикрепившись к грубым волосам аногетитальной области. В связи с ростом популярности орального секса лобковые вши иногда обнаруживаются на бровях и ресницах.
Основным проявлением педикулеза является зуд в областях, пораженных вшами. Зуд усиливается в ночное время, приводит к расчесам кожи. Значительное количество паразитов, активная реакция на укусы часто вызывают увеличение регионарных лимфатических узлов, повышение температуры тела до субфебрильных значений. Длительное течение платяного педикулеза приводит к появлению сухости кожи, шелушения, распространению очагов бурой гиперпигментации по всему телу. В местах линейных расчесов и значительного повреждения кожных покровов укусами могут появиться рубцы.
Места укусов платяной и головной вши превращаются в эритематозные папулы диаметром до 4 мм, располагающиеся на воспаленном основании. Площица оставляет после себя синевато-голубые пятна. Надавливание на макулу не изменяет характера ее окраски. Это обусловлено особенностями ферментного состава слюны площицы. Белковые компоненты слюны образуют с гемоглобином крови нерастворимые соединения, которые пропитывают кожу и подкожную клетчатку.
Основными осложнениями педикулеза являются нарушения сна, обусловленные зудом, повышенная раздражительность и нервозность. Инфицирование ранок на местах укусов становится причиной развития пиодермии. У детей нестерпимый зуд может провоцировать непрерывный плач. Присоединение аллергической реакции обуславливает появление сыпи и отека в местах наибольшего скопления эктопаразитов. Паразитирование вшей на ресницах и бровях может стать причиной блефарита или конъюнктивита.
Опасным осложнением платяного педикулеза является сыпной тиф ‒ острое инфекционное заболевание, которое вызывается бактериями из рода риккетсий. Для него характерна сыпь, лихорадка, нарушение работы сердечно-сосудистой, нервной системы. Протекает заболевание крайне тяжело, с делириями, тромбозами, тромбоэмболиями. Не исключена вероятность летального исхода в остром периоде болезни и в период выздоровления.
В запущенном случае выявить педикулез несложно. О заражении свидетельствуют характерные клинические проявления. Намного труднее своевременно обнаружить очаг завшивленности в коллективах, когда немногочисленные членистоногие еще никак не дают о себе знать. Диагностика педикулеза проводится по следующей схеме:
- Осмотр кожных покровов. По характерным папулам и макулам можно заподозрить наличие эктопаразитов и предположить, к какому виду они относятся. Во время осмотра выявляются экскориации, очаги воспаления, явления лимфаденита. На этом этапе можно провести дифференциальную диагностику вшивости с чесоткой, импетиго.
- Обнаружение вшей. Производится осмотр волосистых частей тела, одежды пациента, по возможности ‒ постельного белья. Взрослые особи и нимфы головной и платяной вши быстро передвигаются, поэтому их вычесывают частым гребнем на лист бумаги. На белом фоне хорошо заметны подвижные насекомые с продолговатым темным телом.
- Обнаружение гнид. Яйца паразиты прикрепляют к волосу на расстоянии 3-4 мм от поверхности кожи. Облегчить процесс их выявления позволяет лампа Вуда, в лучах которой гниды флюоресцируют. Щелевую лампу в дерматологии используют при подозрении на заражение платяными вшами, площицами. Так насекомые становятся более заметными на бровях, ресницах.
Лобковые вши ассоциируются с неразборчивостью пациента в выборе сексуальных партнеров. Обнаружение площиц у взрослых является показанием для назначения дополнительных анализов на ИППП. У детей лобковый педикулез, особенно при обнаружении вшей в области глаз, указывает на сексуальное насилие и требует подключения к работе сотрудников правоохранительных органов.
В очаге заражения вшивостью обследуются все контактные лица. Профилактическое лечение назначается всем, кто близко общается с больным педикулезом. Выявление случая лобкового педикулеза требует назначения педикулицидных препаратов половым партнерам заболевшего. Лечение педикулеза в обязательном порядке включает гигиенические мероприятия. Медикаментозная терапия предполагает назначение препаратов из следующих фармакологических групп:
- Пиретроиды. Лосьоны, шампуни с перметрином – наиболее распространенные средства для борьбы с вшивостью в мире. Единственный недостаток этих препаратов – повсеместное развитие резистентности эктопаразитов к пиретроидам, что служит одной из причин роста числа заболевших педикулезом в развитых странах.
- Системные антигельминтные препараты. Лекарственные средства на основе альбендазола, ивермектина, левомиола целесообразно применять в тех случаях, когда местная обработка недостаточно эффективна или же педикулез выявлен одновременно с глистной инвазией. Противоглистные препараты назначаются спустя 10 дней после местного лечения.
- Фосфорорганические соединения. Лечение педикулеза проводится препаратами малатиона, фентиона. Эффективность малатиона в отношении всех форм эктопаразитов выше, чем у фентиона. Выше у него токсическое действие на организм человека. Назначение препаратов проводится с учетом возраста пациента, возможных противопоказаний.
- Бензилбензоат. Лосьоны для местного применения с бензилбензоатом целесообразно назначать для лечения педикулеза, устойчивого к пиретроидам. Средства обладают высокой инсектицидной активностью, что расширяет перечень показаний к использованию.
- Полидиметилсилоксаны. Высокомолекулярные кремнийсодержащие полимеры (силиконы) не оказывают токсического воздействия. Уничтожение эктопаразитов обусловлено физическим воздействием силикона: вещество проникает через дыхательные отверстия в трахею, трахеолы насекомого, вытесняет из них воздух.
- Эфирные масла. Достаточно высокая концентрация ряда масел уничтожает нимфы вшей и взрослые особи. Гниды к действию эфирных масел нечувствительны. Ограничивает применение препаратов резкий запах, местнораздражающее действие масел, высокий риск развития аллергических реакций.
Без гигиенических мероприятий в очаге лечение может дать лишь временное избавление от эктопаразитов. Особенно важно очищение от членистоногих окружающих предметов в случае платяного педикулеза. Вещи, с которыми контактирует больной педикулезом, замачиваются в горячей воде на 5-10 минут. Домашний текстиль необходимо выстирать. Все помещения нужно тщательно пропылесосить, а затем обработать инсектицидными растворами.
Педикулез относится к числу заболеваний, которые не влияют на продолжительность жизни. Лечение, при условии подбора препаратов, уничтожающих насекомых на всех стадиях развития, приводит к излечению. Снизить риск повторного заражения позволяет гигиенический контроль, обследование и лечение контактных лиц, поддержание порядка и чистоты в жилище. В организованных коллективах с целью предотвращения вспышек педикулеза проводятся выборочные и массовые осмотры. Индивидуальная профилактика заражения предполагает использование личных предметов гигиены (расчески, полотенца), одежды, постельного белья.
источник
- Головные вши. Эти вши поражают кожу головы, используя волосы как свой дом и место для откладывания яиц. Легче всего обнаружить их на затылке и в височной области.
- Платяные вши. Эти вши живут в одежде и в матрасах, и приползают к вашей коже только чтобы питаться. Этот вид вшей обычно встречается у бездомных людей, или любых людей, которые имеют грязные кожу и одежду, редко моются и не стирают одежду регулярно.
- Лобковые вши. Этот вид вшей обычно встречается на коже и волосах лобковой области, но иногда поражает любое волосатое место на теле, например волосы на груди, брови и ресницы.
- Сильный зуд.
- Ощущение шевеления волос
- Обнаружение самих вшей на коже головы и волосах, теле, одежде и тд. (см. фото) Взрослые вши имеют размер с семечко кунжута или немного больше.
- Обнаружение яиц (гнид) на волосах. Гниды напоминают крошечные почки на дереве. Их можно спутать с перхотью, но в отличие от перхоти, их нелегко снять с волос при расчесывании, так как они приклеены к волосам.
- Препарат, отпускаемый без рецепта, не смог убить вшей. Тогда врач назначит вам другой препарат, который продается лишь по рецепту.
- Вы беременны. В этом случае не следует использовать никакие шампуни или препараты от вшей, не посоветовавшись с врачом
- Если Вы знаете об аллергии на препарат от вшей, или у Вас развилась аллергия на его применение
- При близком контакте «голова к голове», или любом близком телесном контакте, например при сексе. Особенно легко вши распространяются при совместной игре детей, или между членами семьи – благодаря близкому телесному контакту.
- При близком хранении вещей. Хранение зараженных вещей в непосредственной близости, например одежды в общем шкафу, подушек и одеял на общем складе, расчесок и мягких игрушек в общей сумке и т.д. может привести к распространению вшей от человека к человеку.
- Использование общих вещей друзьями или членами семьи. Это касается одежды, наушников, одежных щеток, расчесок, украшений для волос, полотенец, одеял, подушек и мягких игрушек.
- Контакт с зараженной мебелью. Если на кровати, или в мягком кресле недавно сидел зараженный человек, то этим путем также могут быть переданы вши. Вошь способна жить вне тела человека в течение одного-двух дней.
- Половой контакт. Любые виды вшей могут передаваться через половой контакт, однако только для лобковых вшей этот способ является основным. Поэтому лобковые вши обычно поражают только взрослых людей. Обнаружение лобковых вшей у ребенка может быть признаком сексуального насилия.
- Как я мог заразиться вшами?
- Какие способы лечения существуют?
- Как обеззаразить домашние предметы от вшей?
- Кого мне обязательно нужно информировать о своем заболевании? Кого я мог заразить?
- Какие меры мне следует предпринять, чтобы избежать повторного заражения этими паразитами?
- Каков риск того, что это состояние станет у меня хроническим?
- Есть ли у вас какие-либо брошюры и другие печатные материалы, которые я могу взять с собой и изучить дома?
- Нужно ли мне приходить еще раз?
- Когда у Вас впервые появились эти симптомы?
- Где Вы могли заразиться вшами?
- Кого Вы могли заразить вшами?
- Насколько тяжелы Ваши симптомы?
Ежегодно от шести до двенадцати миллионов детей заболевают г.
источник

Диагноз ставят на основании визуального осмотра пациента и его одежды и подтверждают данными видеодерматоскопии.
Лечение педикулеза включает в себя сбривание волос, вычесывание вшей, обработку очагов поражения инсектицидными препаратами, обеззараживание постельного и нижнего белья.
Выделяют следующие основные формы педикулеза:
- Головной. Его возбудителем является головная вошь, которая паразитирует на волосистой части головы человека, откладывая яйца (гниды).
- Платяной. Данная форма педикулеза вызвана платяной вошью. Этот паразит обитает на одежде и откладывает яйца в ее складках. На тело хозяина платяная вошь переходит только для питания. Укусы наблюдаются в тех местах тела, которые наиболее плотно соприкасаются с одеждой (пах, подмышки и ряд других). Кожа на месте укусов становится грубой, наблюдается гиперпигментация.
- Лобковый. Вызывается лобковой вошью. Свои яйца паразит откладывает на волосах и коже паховой области.
 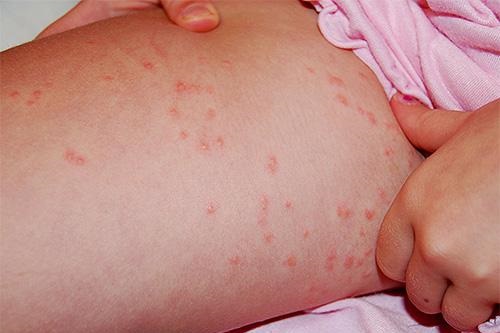  |
| Фото: головной, платяной и лобковый педикулез |
Педикулез вызывают вши. Несмотря на то, что многие считают эту патологию пережитком прошлого, заболеваемость педикулезом в мире по-прежнему велика. Источник заражения педикулезом — человек, на котором паразитируют насекомые.
Вши у детей и взрослых передаются следующими путями:
- Контактный путь передачи педикулеза. При тесном контакте с зараженным педикулезом человеком вши переползают на здорового человека и начинают откладывать яйца. Заразиться педикулезом очень легко.
- Заражение через воду. Может произойти в местах, где купается много людей. В воде вши могут жить два дня, поэтому вполне возможен их переход на тело нового хозяина. Кроме этого, насекомые могут переползти на человека из песка на пляже или детской песочницы.
- Половой путь передачи. Таким образом, чаще всего происходит заражение лобковыми паразитами, которые во время полового акта переползают на тело нового хозяина.
- Заражение вшами через предметы ухода (полотенца, матрацы, расчески, подушки, резинки, заколки, шарфы, шапки, нижнее белье и так далее). Подобный тип заражения возможен при использовании предметов быта и гигиены, которые принадлежат человеку, зараженному педикулезом. Вши в течение некоторого время живут во всех этих предметах и даже откладывают яйца.
После того, как вши попадают на тело нового хозяина, они быстро перебираются к местам своего привычного обитания и начинают откладывать гниды, увеличивая свою популяцию.
Питается паразит кровью своего хозяина, причем делает это не реже одного раза в сутки. При втирании насекомого в кожу или раздавливании могут передаваться опасные болезни, например, тиф.
Педикулез крайне распространен в местах с антисанитарными условиями, где люди не ухаживают за собой, не соблюдают элементарные правила гигиены. Места, где появление вшей было выявлено хотя бы у одного человека, называют эпидемическим очагом.
Основными клиническими признаками педикулеза у детей и взрослых являются:
- Появление в волосах гнид. При внимательном осмотре волосистой части головы человека, зараженного педикулезом, можно заметить яйца вшей. Мертвые гниды имеют серую окраску, живые желтоватого цвета. При снятии гниды с волос и надавливании на нее ногтем раздается характерный щелчок.
- Ранки, которые обнаруживают на голове и теле пациента при внимательном осмотре. Эти ранки являются следствием укусов вшей.
- Сильный кожный зуд в местах укусов. Это реакция организма на аллергены, которые содержатся в слюне паразитов и при укусе попадают на кожу, вызывая раздражение. При головном педикулезе сильнее всего чешется затылок, область за ушами и виски. При лобковом педикулезе зуд усиливается ночью.
- Если у человека запущенная форма педикулеза и в течение длительного времени не проводится никакое лечение, то из-за постоянного расчесывания мест укусов кожа покрывается корками. Велика вероятность присоединения вторичной инфекции, что существенно осложняет течение заболевания.
Поставить диагноз можно после стандартного осмотра на педикулез и обнаружения у пациента яиц вшей или самых паразитов. Если в силу разных причин визуально выявить педикулез сложно, то диагноз подтверждают при помощи лампы Вуда.
Направив лампу на места предполагаемого обитания вшей можно увидеть следующую картину. Мертвые гниды под флуоресцентным светом лампы имеют серый цвет, живые яйца и паразиты светятся голубым или белым цветом.
Самым современным методом диагностики является видеодерматоскопия, при помощи которой получают видео и фотоизображения паразитов, тем самым окончательно подтверждая первоначальный диагноз.
Терапия заболевания проводится на дому всем проживающим там лицам. При лечении педикулеза используют специальные средства, которые эффективно уничтожают паразитов.
Борьба с педикулезом на голове включает в себя следующие мероприятия:
- уменьшение длины или полное состригание волос;
- вычесывание паразитов специальным гребнем с близко расположенными зубцами;
- борная мазь;
- использование лосьона или шампуня Малатион;
- противопаразитарный шампунь Педилин;
- инсектицидное средство Пермитрин.
Терапия против педикулеза лобкового включает в себя:
- удаление волос на лобке;
- обработка очага поражения Медифоксом или бензилбензоатом с последующим принятием ванны и сменой нижнего белья.
Основным методом лечения платяного педикулеза является тщательная термическая обработка нижнего белья, одежды, постельного белья пациента. Все эти вещи обрабатывают паром или кипятят, после чего тщательно проглаживают, особенно в местах, где есть швы. Сам пациент принимает ванну и тщательно моет тело мочалкой и мылом.
Ниже перечислены наиболее популярные средства от педикулеза:
- Лосьон Перметрин. Предназначен для лечения головного педикулеза. Волосы на голове тщательно натирают неразведенным препаратом, после чего голову накрывают косынкой и ждут 40 минут. После этого голову тщательно моют теплой водой при помощи шампуня или мыла. Затем берут гребень и тщательно вычесывают мертвых паразитов и их яйца из волос. Если в течение 7 дней после обработки на волосах обнаруживаются живые яйца паразитов или вши, то процедуру повторяют.
- Шампунь Рид. Эффективно избавляет от вшей в волосах. Средство нужно нанести на пораженные участки, подождать десять минут и смыть под теплой водой с использованием шампуня или мыла. Такую обработку проводят на протяжении 10 дней, даже после педикулеза. Это необходимо для предотвращения рецидивов заболевания.
- Шампунь Анти-Бит. Избавляет от педикулеза на голове. В терапевтических целях шампунь используют дважды с перерывом между применениями в 24 часа.
В первый день волосы мочат теплой водой, втирают в них шампунь, вспенивают его и смывают под проточной водой. После этого для усиления эффекта шампунь наносят повторно, выдерживают паузу пять минут и тщательно смывают. Затем мертвых вшей и их яйца вычесывают при помощи специального гребня. На второй день проводят те же манипуляции, что и днем ранее.
При лечении лобкового педикулеза проводится аналогичное лечение. Необходимо следить за тем, чтобы шампунь был равномерно распределен по всей лобковой области, а также по области вокруг заднего прохода и на внутренней стороне бедер.
Основными мерами профилактики заболевания являются:
- соблюдение правил гигиены, регулярное мытье головы и тела, смена нижнего белья;
- отказ от использования чужих предметов обихода и гигиены (полотенец, расчесок, шапок и так далее);
- стирка вещей при высокой температуре;
- проведение противоэпидемических мероприятий в очаге поражения;
- обязательная глажка нижнего белья, причем особое внимание нужно уделять местам швов и складок (особенно важен этот пункт при платяном педикулезе);
- избегание общения с людьми, больными педикулезом.
источник
Версия: Клинические рекомендации РФ (Россия)
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ ПЕДИКУЛЕЗОМ
Шифр по Международной классификации болезней МКБ-10
В85
ОПРЕДЕЛЕНИЕ
Педикулез – распространенное паразитарное заболевание человека, возбудителем которого являются специфические паразиты – вши – мелкие кровососущие бескрылые насекомые. Головная вошь Pediculus humanus capitis De Geer вызывает головной педикулез, платяная вошь Pediculus humanus humanus L. – платяной педикулез, лобковая вошь Phthirus pubis L. – лобковый педикулез (фтириаз).
B85.0 Педикулез, вызванный Pediculus humanus capitis
Инфестация головными вшами
B85.1 Педикулез, вызванный Pediculus humanus corporis
Инфестация платяными вшами
B85.3 Фтириоз
Инфестация, вызванная: плошицей лобковой вошью [Phthirus pubis]
B85.4 Смешанный педикулез
Инфестация вшами, классифицированная более чем в одной подрубрике из подрубрик B85.
Длина тела самки 2,0–3,5 мм, самца 2,0–3,0 мм. Живет и размножается на волосистой части головы, преимущественно на висках, затылке и темени, где и откладывает яйца (гниды), прикрепляя их к волосу. Размер яиц 0,7–0,8 мм. Гнида покрыта слабо или умеренно выпуклой крышечкой, на которой хорошо заметна площадка с камерами хориона. Эмбриональное развитие до 9 дней. Взрослые самки головной вши питаются только кровью человека, часто небольшими порциями и не способны длительно голодать (до суток). Плодовитость сравнительно невелика: суточная – 4 яйца, общая – до 140 яиц. Продолжительность жизни самки – в пределах месяца (в среднем – 27 суток, максимально – 38 суток). Головная вошь очень чувствительна к изменению температуры – при +20 о С самка перестает откладывать яйца, а развитие личинок приостанавливается. Головная вошь, в отличие от платяной, не покидает лихорадящих больных.
Платяная вошь P. h. humanus крупнее головной. Длина тела самки 3,8–5,0 мм, самца – 3,3–3,5 мм. Живет в складках белья и одежды, приклеивая гниды к ворсинкам ткани или, реже, к пушковым волосам на теле человека. Размер яйца – 0,9–1,0 мм. Гнида покрыта плоской крышечкой. Продолжительность жизни вшей в среднем составляет 30–40 дней (максимально – до 60 дней). При температуре тела выше +38,5°С платяные вши покидают больных, что увеличивает их эпидемиологическое значение как переносчиков сыпного, возвратного тифов и волынской лихорадки.
Лобковая вошь, или площица, Ph. pubis мельче других видов вшей человека. Тело короткое, широкое, овальной формы. Крупные изогнутые коготки на лапках позволяют удерживаться на коротких волосах хозяина. Лобковая вошь малоподвижна. Гниды мелкие – 0,6–0,7 мм, грушевидной формы, с относительно высокой куполовидной крышечкой. Нижний температурный порог развития составляет +20–22°С, верхний – +40–45°С. При повышении температуры до +50°С вши гибнут через 30 мин. Как правило, лобковые вши концентрируются на лобке, ресницах, в подмышечных впадинах. Зарегистрированы единичные случаи локализации лобковых вшей на волосистой части головы. У детей лобковых вшей обнаруживают, как правило, на ресницах, веках, волосистой части головы, в отдельных случаях – на шее и плечах. Поражение ресниц и век часто приводит к развитию блефароконъюнктивита.
Наибольшая численность головных вшей обычно наблюдается в теплое (летнее) время года, платяных – в холодное (зимнее) время года, что связывают с благоприятными условиями для развития вшей и их передачи.
При кровососании вши выделяют слюну, которая способствует возникновению местной токсико-аллергической реакции (аллергический дерматит от действия биологического фактора). При педикулезе, осложненном вторичной пиодермией, вши могут способствовать диссеминации бактериальной микрофлоры (стафилококки, стрептококки и др.) на другие участки кожного покрова. В случае массового заражения головными или платяными вшами возможно развитие железодефицитной анемии.
В структуре паразитарных дерматозов педикулез занимает одно из лидирующих мест. Интенсивный показатель заболеваемости в России на протяжении ряда лет составляет 177,6–224,2 случаев на 100 000 населения (около 300 000 новых случаев заболевания ежегодно). Фактический уровень заболеваемости, оцененный по количеству проданных педикулицидных средств, выше, как минимум, в 3–4 раза. Встречаемость головных вшей выше, чем платяных.
Головной педикулез – преимущественно болезнь детей дошкольного, младшего и среднего школьного возрастов. Наиболее часто головными вшами заражаются дети в возрасте от 3 до 2 лет. Платяной и смешанный педикулез регистрируют, как правило, у социально-неадаптированного контингента населения.
Заражение людей головным педикулезом происходит при контакте с человеком, зараженным вшами, преимущественно при соприкосновении волос (прямой путь) или при использовании предметов (непрямой путь), которыми пользовался больной педикулезом (расчески, головные уборы, постельные принадлежности и т.п.). Заражение платяными вшами происходит при контакте или при использовании одежды больного платяным педикулезом.
Лобковый педикулез передается, главным образом, при половых контактах.
Вши служат переносчиками возбудителей ряда заболеваний: эпидемического сыпного тифа, возвратного тифа, волынской лихорадки. Основным переносчиком служит платяная вошь.
Как самостоятельные нозологические формы, головной и платяной педикулез подлежат обязательной регистрации в России с 1987 г. согласно Приказу МЗ РФ от 26.11.1998 №342 «Об усилении мероприятий по профилактике эпидемического сыпного тифа и борьбе с педикулезом».
Клиническими симптомами, типичными для всех видов педикулеза, являются:
— наличие вшей на разных стадиях развития, включая гниды: при головном и лобковом педикулезе на голове, лобке, в аксиллярной области, при платяном – на одежде больного;
— зуд (как результат аллергической реакции на слюну, вводимую вшами в кожу при кровососании), экскориации и кровянистые корочки;
— розеолы, папулы («папулезная крапивница») в местах кровососания вшей, реже – эритема;
— дерматит и экзематизация кожи при длительном течении педикулеза и фтириаза;
— вторичная пиодермия, как следствие присоединения кокковой микрофлоры;
— регионарный лимфаденит при распространенной пиодермии.
При головном педикулезе вши и гниды локализуются на волосистой части головы, чаще в височной и затылочной областях. При активном процессе возможно склеивание волос серозно-гнойным экссудатом. Может наблюдаться поражение бровей и ресниц, а также гладкой кожи ушных раковин, заушных областей и шеи.
При платяном педикулезе вши заселяют одежду, концентрируясь в складках. При распространенном процессе переходят на кожу туловища. В местах частого кровососания вшей, где одежда плотно прилегает к телу, типичны огрубение кожи, меланодермия («кожа бродяг»).
При смешанном педикулезе инфестация головными и платяными вшами происходит одновременно, клинические симптомы заболеваний сочетаются.
При лобковом педикулезе (фтириазе) вши обнаруживаются в волосах лобка, нижней части живота. Они могут переползать на волосы аксилярных областей, бороды и усов, бровей и ресниц. Характерно появление голубоватых пятен (macula cаeruleae) в местах кровососания.
Диагностика педикулеза основана на клинических и эпидемиологических данных, подтвержденных обнаружением возбудителя.
Визуальный осмотр. При высокой численности вшей их легко обнаружить визуально в местах наиболее частого обитания. Живые гниды при головном и лобковом педикулезе находятся у основания волос, тогда как пустые оболочки и погибшие яйца можно обнаружить на значительном расстоянии – до 2–3 см от корней волос. Локализация гнид на волосах помогает определить давность заболевания. При средней скорости роста волос около 0,5 мм в сутки отложенные месяц назад гниды находятся на расстоянии 1–1,5 см от кожи. Наличие только пустых яйцевых оболочек и погибших гнид на значительном расстоянии от кожи головы свидетельствует о перенесенном ранее педикулезе и не является признаком активной инфестации. При подозрении на платяной педикулез осматривают больного и его одежду, уделяя особое внимание швам и складкам на внутренней стороне вещей.
Вычесывание паразитов частым гребнем на лист белой бумаги или клеенку. Лучше использовать для этих целей специальные расчески, предназначенные для вычесывания вшей. Чувствительность этого метода составляет 80–90%. Вычесывание вшей из влажных волос позволяет выявить их более чем у 90% детей.
Использование лампы Вуда. При осмотре волос под лампой Вуда живые гниды дают жемчужно-белое свечение в отличие от погибших гнид и пустых яйцевых оболочек.
Дерматоскопию можно применять для диагностики головного педикулеза.
Педикулез дифференцируют с чесоткой, крысиным клещевым дерматитом, флеботодермией, аллергическим контактным дерматитом, пиодермией.
Получить консультацию по медтуризму
Получить консультацию по медтуризму
— уничтожение вшей на всех стадиях развития;
— устранение клинических проявлений заболевания;
— предупреждение развития осложнений;
— предупреждение заражения других лиц.
Общие замечания по терапии
Лечение педикулеза только этиотропное и направлено на уничтожение возбудителя на всех стадиях его развития. Для этого используют три метода: механический, физический и химический. Неспецифические методы терапии применяют для лечения осложнений, сопутствующих педикулезу.
Лечение педикулеза у каждого конкретного больного проводят одновременно с противоэпидемическими мероприятиями в очагах (семьях и организованных коллективах), в состав которых входит больной.
При выявлении больных педикулезом их регистрацию и разъяснение правил текущей дезинсекции осуществляет выявивший педикулез медицинский работник независимо от его специальности.
Лечение педикулеза проводят только разрешенными для этой цели средствами. Назначая лечение, акцентируют внимание больного на необходимость соблюдения схемы применения конкретного препарата, изложенной в прилагаемой к нему инструкции (способ нанесения, экспозиция, кратность обработок).
Обработку людей и их вещей при платяном или смешанном педикулезе проводят организации, имеющие лицензию по дезинфектологии.
Учитывая возможность фиксации гнид при платяном педикулезе не только на ворсинах одежды, но и на пушковых волосах кожного покрова человека, при распространенном процессе необходимо решать вопрос не только о дезинсекции одежды, но и об обработке больного (мытье тела горячей водой с мылом и мочалкой, в случае необходимости – сбривание волос, смена нательного и постельного белья). При головном педикулезе обязательно обрабатывают головные уборы.
Механический метод удаления вшей применяют при незначительном поражении людей головными вшами (единичные особи).
Насекомых и их яйца вычесывают частым гребнем, стригут или сбривают волосы. Для сбора волос подкладывают клеенку или бумагу, которые затем вместе с волосами и насекомыми сжигают. Перед вычесыванием гнид с волос голову моют, ополаскивают теплым 4,5% водным раствором столового уксуса. Затем гнид и вшей счесывают частым гребнем, сквозь зубцы которого пропускают ватный жгут или нитку, обильно смоченные уксусом. Лучше использовать специальные расчески, предназначенные для этих целей, которые обрабатывают кипятком или 70% раствором спирта после каждого осмотра.
Физический метод заключается в уничтожении насекомых воздействием высоких или низких температур.
В быту используют кипячение белья, проглаживание одежды горячим утюгом. Не подлежащие стирке зараженные вещи обрабатывают в паровоздушно-формалиновых, паровых и комбинированных дезинфекционных камерах, а также в воздушных дезинсекционных камерах. В организованных коллективах и семейных очагах проводят камерную обработку постельных принадлежностей; при неблагоприятной эпидемиологической обстановке рекомендуется камерная обработка постельного и нижнего белья. При обнаружении головного педикулеза у одиноких престарелых лиц и инвалидов, у лиц, проживающих в санитарно-неблагополучных условиях, в общежитиях, у членов многодетных семей специалисты медицинской организации подают заявку на проведение обработки в организацию, имеющую лицензию по дезинфектологии.
При выявлении головного педикулеза у лиц, проживающих в благоустроенных квартирах, обработка проводится силами населения.
Химический метод основан на применении педикулицидов – инсектицидных средств, эффективных в отношении вшей. Применяют препараты в виде лосьонов, шампуней, мыл, концентратов эмульсий, средств в аэрозольной упаковке и др.
Показания к госпитализации
Отсутствуют
Схемы лечения
Головной и лобковый педикулез
Готовые к применению лекарственные препараты наносят на волосистую часть головы (головной педикулез) или на волосы лобка, подмышечных впадин (фтириаз), равномерно распределяя по длине волос и особенно тщательно обрабатывая их корни. Концентраты эмульсии разводят водой до рабочей концентрации (по инструкции производителя) и наносят тампоном. Экспозиция для каждого препарата индивидуальна. После завершения времени действия педикулицид смывают с волос проточной водой, моют мылом или шампунем, ополаскивают 4,5–5% раствором уксусной кислоты, прочесывают частым гребнем для удаления погибших насекомых и яиц. Спиртсодержащие препараты противопоказаны при фтириазе.
1. Пиретроиды
1.1. Препараты на основе перметрина применяют в различных формах выпуска:
— крем, 1% (С) – экспозиция 10 минут, однократная обработка [1]
— гель, 1% (D) – экспозиция 40 минут, однократная обработка [2];
— лосьон, 0,2–0,5% (D) – экспозиция от 10 до 40 минут в зависимости от препарата, однократная обработка [2];
— шампунь, 0,4–1,5% (D) – экспозиция от 10 до 20 минут, в зависимости от препарата, необходима повторная обработка через 7–10 дней [2];
— твердое мыло, 0,5% (D) – экспозиция 20 минут, необходима повторная обработка через 7–10 дней [2];
— концентраты эмульсий с содержанием перметрина от 5% до 25% (D) – в зависимости от препарата концентрация перметрина в рабочих водных эмульсиях от 0,1% до 0,3%, экспозиция от 20 до 40 минут, обработка однократная [3, 4].
1.2. Другие инсектициды из группы пиретроидов входят в состав шампуней, как правило, в смеси с перметрином:
— d-фенотрин 0,2% (D) [2];
— перметрин 0,7%, тетраметрин 0,5%, пирипроксифен 0,05% (D) [2].
— перметрин 0,7%, биоаллетрин 0,03% (D) [2].
Экспозиция для всех препаратов 10 минут. Повторная обработка через 7–10 дней.
Учитывая формирование резистентности головных вшей к пиретроидам и снижение эффективности препаратов на их основе, рекомендуется использовать альтернативные средства с другим механизмом действия. В исследованиях in vivo и in vitro показано, что устойчивые к перметрину вши высоко чувствительны к диметиконам, эфирным маслам, бензилбензоату и, как правило, к фосфорорганическим соединениям [5–11].
2. Фосфорорганические соединения (ФОС)
2.1. Малатион входит в состав:
— готового к применению средства в аэрозольной упаковке (смесь малатиона, 0,5%; перметрина, 1%; пиперонилбутоксида, 4%) (D), экспозиция 10 мин, однократная обработка [4, 12];
— концентрата эмульсии (41%), рабочая водная эмульсия содержит 0,5% малатиона (D), экспозиция 10 минут, однократная обработка [13].
2.2. Фентион (D) входит как действующее вещество в препараты в форме концентрата эмульсии либо самостоятельно (20%, 24%), либо в смеси с перметрином (суммарная концентрация – 10%, 20%); концентрация рабочей эмульсии от 0,1% до 0,25% (согласно инструкциям производителей) [7, 8].
Все препараты в форме концентрата эмульсии на основе ФОС разрешены для обработки лиц в возрасте старше 16-18 лет в зависимости от конкретного средства.
3. Бензилбензоат в 20%-ной концентрации входит в состав педикулицидных средства в форме спрея (экспозиция 30 минут, однократная обработка) и в форме лосьона (экспозиция 10 минут, однократная обработка) (D) [5].
4. Полидиметилсилоксаны (диметиконы) – синтетические кремнийорганические полимеры (силиконовые масла), обладают высокой инсектицидной активностью в отношении вшей. Применяют готовые к применению средства в форме:
— лосьона – смесь диметикона (4%) и изопара (96%) (D), экспозиция 15 мин., необходима повторная обработка через 7–10 дней [6];
— спрея – смесь диметикона (4%) и изопара (96%) (D), экспозиция 15 минут, необходима повторная обработка через 7–10 дней [6];
— спрея – смесь диметикона (4%) и оксифтирина (D), экспозиция 8 часов, однократная обработка [4];
— жидкости – 92% диметиконов (смесь двух диметиконов с разной степенью летучести) (А, D), экспозиция 45 минут, необходима повторная обработка через 7–10 дней [14, 15];
— жидкости – 4% диметиконов (D), экспозиция 8 часов, необходима повторная обработка через 7–10 дней [4].
5. Минеральные масла применяют в форме шампуня, содержащего клеарол (69,25%) (D), экспозиция 10 минут, необходима повторная обработка через 7–10 дней [4].
6. Изопропиловый эфир миристиновой кислоты (изопропилмиристат) применяют в форме жидкости, содержащей смесь изопропилмиристата (50%) и циклометикона (50%) (A, С, D), экспозиция 10 минут, необходима повторная обработка через 7–10 дней [6, 16, 17].
7. Эфирные масла применяют в форме спиртового лосьона на основе:
— анисового масла, 6% (D), экспозиция 30 минут, однократная обработка [4, 18];
— гвоздичного масла, 10% (D), экспозиция 30 минут, однократная обработка [4, 18].
Используют только для лечения головного педикулеза.
Платяной педикулез
Средствами для уничтожения платяных вшей обрабатывают белье, одежду, постельные принадлежности. Дезактивация обработанных тканей проводится путем стирки и проветривания. В зависимости от режимов применения используют средства индивидуальной защиты или регламентируют условия применения средства. При использовании одежды, импрегнированной педикулицидом, сроки ее ношения строго регламентированы.
Для обработки помещений, мебели, а также белья, одежды и постельных принадлежностей применяют либо педикулицидные средства в аэрозольных упаковках, либо аэрозоли, образующиеся при орошении поверхностей препаратами в форме концентрата эмульсии при использовании различных типов распыливающей аппаратуры. Концентраты эмульсий применяют в виде рабочих водных эмульсий, которые приготавливают непосредственно перед употреблением и используют в течение рабочего дня.
Для дезинсекции текстильных и других изделий, которые могли быть заражены паразитами, применяют два метода: замачивание зараженных вещей и орошение их из распыливающей аппаратуры. Нательное, постельное белье и другие изделия, подлежащие стирке, замачивают в водной эмульсии на время, рекомендуемое для конкретного препарата. Норма расхода на комплект нательного белья составляет 2,5 л; на комплект постельного белья или 1 кг сухих вещей – 4,5 л. После дезинсекции белье тщательно прополаскивают и замачивают на сутки в растворе кальцинированной соды (1 столовая ложка на 5 л воды), после чего стирают обычным способом. Не подлежащую стирке верхнюю одежду, постельные принадлежности (за исключением подушек) и прочие вещи орошают водной эмульсией средства, нанося на всю площадь обрабатываемых вещей. Одеяла, матрасы и одежду подвергают двусторонней обработке. Особое внимание уделяют швам и складкам на внутренней стороне одежды. Обработанными вещами пользуются только после их просушки и тщательного проветривания на открытом воздухе (в течение дня). Для различных препаратов экспозиция при обработке вещей составляет, как правило, от 20 до 40 минут, при обработке помещений – не менее 20 минут.
Для борьбы с платяными вшами применяют:
1. Концентраты эмульсии на основе пиретроидов, содержащие:
— перметрин – концентрации рабочих водных эмульсий от 0,1 до 0,3% (D) (согласно инструкции производителя) [2];
— циперметрин 24%, 25% – концентрация рабочей водной эмульсии 0,05% (D); применяют только для обработки помещений [2].
2. Аэрозоль, содержащий d-тетраметрин и d-фенотрин (0,3% суммарно) (D) [2].
3. Концентраты эмульсии на основе ФОС, содержащие:
— фентион, в том числе в смеси с перметрином, концентрация рабочих водных эмульсий от 0,2 до 0,25% в зависимости от конкретного препарата;
— малатион, рабочая водная эмульсия содержит 0,5–1% малатиона.
Особые ситуации
Лечение беременных и кормящих женщин
Для лечения головного педикулеза у беременных разрешено применять раствор перметрина, приготовленный из 5% концентрата эмульсии в этаноле, или лосьон, содержащий 4% диметиконов.
Лечение детей
Основную часть педикулицидов используют для лечения детей, начиная с 5–летнего возраста. Исключение составляют лишь отдельные препараты, разрешенные для использования детям в возрасте до 5 лет [4]:
— 1% гель на основе перметрина, разрешенный к применению у детей в возрасте старше 1 года. Экспозиция 40 минут, однократная обработка;
— препарат, содержащий смесь малатиона и перметрина (0,5% и 1%, соответственно) и синергист пиперонилбутоксид (4%), разрешенный к применению у детей в возрасте старше 2,5 лет. Экспозиция 10 минут, однократная обработка.
Средства в форме концентрата эмульсии на основе ФОС (фентиона и малатиона) разрешено использовать у больных в возрасте старше 16-18 лет.
Для лечения головного педикулеза и фтириаза на фоне дерматозов аллергического генеза (дерматиты, экземы, атопический дерматит) целесообразно использовать механический метод (вычесывание вшей), при использовании химических средств лечение необходимо проводить строго под контролем врача-дерматовенеролога.
Лечение педикулеза, осложненного вторичной пиодермией
При поверхностной пиодермии (импетиго, остиофолликулиты и др.) применяют наружную терапию. Пустулы тушируют растворами анилиновых красителей, 5% раствором перманганата калия, раствором повидон-йода и другими антисептическими препаратами. Лечение проводится в соответствии с клиническими рекомендациями по ведению больных пиодермией.
Лечение педикулеза, осложненного аллергическим дерматитом
При ограниченном процессе целесообразна только местная терапия. Лечение проводится в соответствии с рекомендациями по ведению больных контактным дерматитом.
Требования к результатам лечения
— полное уничтожение вшей на всех стадиях развития;
— устранение зуда и других клинических проявлений заболевания.
Эффективность обработки при головном и лобковом педикулёзе устанавливают путём тщательного визуального осмотра волос и вычёсывания насекомых частым гребнем. При выявлении минимального количества жизнеспособных яиц вшей (1–3) требуется проведение повторной обработки через 7–10 дней.
Эффективность обработки вещей при платяном или смешанном педикулёзе устанавливают визуально, осматривая их с внутренней стороны через 1,5–2 часа и через сутки после обработки. Особое внимание уделяют воротнику, швами и складкам одежды, где обычно локализуются вши.
Причины неэффективности лечения
1. Резистентность вшей к инсектицидам
2. Несоблюдение схем лечения:
— использование препаратов в заниженных концентрациях; главным образом, в форме концентрата эмульсии, которые разводят водой для приготовления рабочих эмульсий;
— несоблюдение кратности и сроков обработки;
— неправильное нанесение препарата;
— использование препаратов с истекшим сроком годности;
3. реинвазия в результате отсутствия или недостаточного объема противоэпидемических мероприятий в очаге.
ПРОТИВОЭПИДЕМИЧЕСКИЕ МЕРОПРИЯТИЯ
Противопедикулезные мероприятия в организованных коллективах осуществляет медицинский персонал с привлечением, при необходимости, других сотрудников. Организованные дети освобождаются от посещения коллектива. Обработку людей и их вещей при платяном и смешанном педикулезе проводят организации, осуществляющие дезинфекционную деятельность в установленном порядке.
В семейных очагах головного педикулеза дезинсекцию проводят силами населения с использованием разрешённых для этих целей педикулицидных средств. Педикулицидные средства применяют, строго следуя указаниям, изложенным в этикетке и инструкции по применению каждого конкретного средства.
Обследование организованного коллектива (класса, группы и т.д.) проводится при выявлении первого больного и через две недели после завершения терапии последнего выявленного больного педикулезом при условии, что были своевременно осмотрены все члены очага.
При выявлении педикулеза у больного в соматическом отделении перевод в специализированный дерматовенерологический стационар не требуется. Лечение проводится в отделении, где пациент находится в связи с основным заболеванием. Пациент теряет контагиозность после первой обработки педикулицидным средством, поскольку погибают личинки и взрослые особи вшей.
Срок наблюдения очага педикулеза – 1 месяц с момента изоляции или санации последнего заболевшего. Осмотр на педикулез контактных лиц в очаге проводят 1 раз в 10 дней. Очаг следует считать санированным при отрицательных результатах трехкратного обследования. Осмотр контактных лиц в организованных коллективах проводит медицинский персонал учреждения, при его отсутствии, а также в случае осмотра контактных лиц в домашних очагах – медицинский персонал медицинской организации территориальной принадлежности.
Обработку помещений педикулицидами проводят в очагах педикулёза, а также в местах осмотра и перевозки больных педикулёзом (приёмные отделения лечебно-профилактических учреждений, изоляторы, санпропускники, машины скорой медицинской помощи и т. п.). Обрабатывают все предметы, с которыми мог контактировать больной или соприкасались зараженные вшами вещи (пол, стулья, кушетки и пр.). Для нанесения средств используют распылители разных конструкций или платяные щетки, ветошь.
Общественная профилактика педикулеза состоит в активном выявлении больных при профилактических медицинских осмотрах различных групп населения, включая организованные коллективы (детские ясли, сады, интернаты, детские дома, дома ребенка, общеобразовательные школы, школы-интернаты, общежития, учреждения социального обеспечения и т.п.). Осмотру на педикулез подлежат все больные, получающие амбулаторное и стационарное лечение в медицинской организации любого профиля.
В закрытых коллективах (интернаты, дома престарелых, дома ребенка, детские дома, казармы, тюрьмы и т.п.) необходим строгий контроль над соблюдением санитарно-эпидемического режима – обеспечение отдельной кроватью, постельными принадлежностями и предметами индивидуального пользования.
К мерам общественной профилактики педикулеза относят также организацию работы санитарных пропускников для социально-неадаптированного контингента.
Важную роль играет соблюдение санитарно-гигиенического и противоэпидемического режимов в учреждениях службы быта (парикмахерские, прачечные, косметические салоны), а также санитарно-просветительская работа среди населения.
Индивидуальная профилактика заключается в соблюдении правил личной гигиены, таких как тщательный уход за волосами, кожей, регулярная смена нательного и постельного белья, использование индивидуальных расчесок, головных уборов, одежды, постельных принадлежностей.
В медицинских организациях обработку проводят ежедневно после окончания приёма пациентов в отсутствие людей. Через 20 минут после обработки помещения уборку проводят обычным способом с добавлением кальцинированной соды (1 столовая ложка на 1 л воды). Уборку можно произвести на следующий день до начала приёма пациентов.
- Клинические рекомендации Российского общества дерматовенерологов и косметологов
- 1. Carson D.S., Tribble P.W., Weart C.W. Pyrethrins combined with piperonyl butoxide (RID) vs 1% permethrin (NIX) in the treatment of head lice. Am J Dis Child 1988; 142 (7): 768–769. 2. Шандала М.Г., Фролова А.И., Царенко В.А., Осипова Н.З. Информационное письмо «О борьбе с головными, лобковыми и платяными вшами в целях неспецифической профилактики сыпного и возвратного тифов и волынской лихорадки, переносчиками возбудителей которых являются платяные и головные вши» (по состоянию на 1 января 2009 г.)». Дезинфекционное дело 2009; 2: С.54–58. 3. Бондарев И.М., Ибрагимов Р.С., Юркова Е.В. Медифокс – оптимальное средство для противоэпидемических (профилактических) мероприятий в очагах чесоткой. Журнал «РЭТ-ИНФО» 2005; 4: 51–54. 4. Шестопалов Н.В., Фролова А.И., Рославцева С.А., и др. Информационное письмо «Со-временные педикулицидные средства для борьбы со вшами» (по состоянию на 1 янва-ря 2013 г.). Дезинфекционное дело 2013; 2: 34–38. 5. Лопатина Ю.В. Сравнительная педикулицидная активность in vitro препаративных форм на основе бензилбензоата. Дезинфекционное дело 2013; 4: 47–51. 6. Лопатина Ю.В., Еремина О.Ю. Современные средства для лечения головного педику-леза: полисилоксаны. Медицинский алфавит. Санитария и гигиена. 2012; 4; 28–33. 7. Лопатина Ю.В., Еремина О.Ю. Инсектицидное действие на вшей перметрина и фосфо-рорганических соединений в бинарных смесевых препаратах. Дездело 2012; 2: 41–47. 8. Лопатина Ю.В., Еремина О.Ю. Сравнительная активность разных групп инсектицидов в отношении устойчивых к перметрину вшей (Anoplura, Pediculidae). Мед. паразитоло-гия и паразит. болезни 2013; 1: 20–28. 9. Menking T.L., Vicaria M., Eyerdam D.H. et al. Efficacy of a reduced application time of Ovide lotion (0.5% malathion) compared to Nix creme rinse (1% permethrin) for the treat-ment of head lice. Pediatr Dermatol 2004; 21 (6): 670–674. 10. Heukelbach J., Speare R., Canyon D. Natural products and their application to the control of head lice: An evidence-based review / Chemistry of natural products: recent trends and de-velopments. Part 7. Ed. G.Brachmachari. 2006. P. 1–26. 11. Heukelbach J., Asenov A., Liesenfeld O. et al. A new two-phase dimeticone pediculicide shows high efficacy in a comparative bioassay. BMC Dermatol. 2009. 9: 12. 12. Abou el-Ela R.G., Morsy T.A., Nassar M.M., Khalaf S.A. Evaluation of four pediculicides against the head lice Pediculus h. capitis. J Egypt Soc Parasitol 2000; 30 (1): 51–58. 13. www.rospotrebnadsor.ru 14. Heukelbach J., Pilger D., Oliveira F.A. et al. A highly efficacious pediculicide based on di-meticone: randomized observer blinded comparative trial. BMC Infect Dis 2008; 8: 15. 15. Strycharz J.P., Lao A.R., Alves A.M., Clark J.M. Ovicidal response of NYDA formulations on the human head louse (Anoplura: Pediculidae) using a hair tuft bioassay. J Med Entomol 2012; 49 (2): 336–342. 16. Kaul N., Palma K.G., Silagy S.S. et al. North American efficacy and safety of a novel pedi-culicide rinse, isopropyl myristate 50% (Resultz). J Cutan Med Surg 2007; 11 (5): 161–167. 17. Burgess I.F., Lee P.N., Brown C.M. Randomised, controlled, parallel group clinical trials to evaluate the efficacy of isopropyl myristate/cyclomethicone solution against head lice. Phar-maceutical J 2008; 280 (7495): 371–375. 18. Лопатина Ю.В., Еремина О.Ю. Педикулицидная активность веществ растительного происхождения и препаратов на их основе. Мед. паразитология и паразит. болезни. 2014; 2: 37–42. 19. Вши человека (диагностика, медицинское значение, меры борьбы). Метод. рекомендации. М. 1990. 26 с. 20. Методические рекомендации по применению современных педикулицидных средств. М. 2004. 17 с. 21. Приказ МЗ РФ №342 от 26.11.1998 «Об усилении мероприятий по профилактике эпидемического тифа и борьбе с педикулезом». 22. СаНПиН МУ 3.2.17.56-03
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Педикулез»:
1. Лопатина Юлия Владимировна – старший научный сотрудник кафедры энтомологии биологического факультета ФГБОУ ВПО «Московский государственный университет им. М.В. Ломоносова», ведущий научный сотрудник ФБУН «Научно-исследовательский институт дезинфектологии» Роспотребнадзора, кандидат биологических наук, г. Москва.
2. Соколова Татьяна Вениаминовна – профессор кафедры кожных и венерических болезней с курсом косметологии ФГБОУ ВПО МГУПП «Медицинский институт усовершенствования врачей», доктор медицинских наук, г. Москва.
3. Гладько Виктор Владимирович – директор ФГБОУ ВПО МГУПП «Медицинский институт усовершенствования врачей», заведующий кафедрой кожных и венерических болезней с курсом косметологии, доктор медицинских наук, профессор, г. Москва.
4. Малярчук Александр Петрович – доцент кафедры кожных и венерических болезней с курсом косметологии ФГБОУ ВПО МГУПП «Медицинский институт усовершенствования врачей», кандидат медицинских наук, г. Москва.
5. Онипченко Виктория Викторовна – главный врач ГБУЗ НСО «Новосибирский областной кожно-венерологический диспансер», г. Новосибирск.
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
| Сила | Описание |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
источник