Вши относятся к мелким кровососущим паразитам, которые в зависимости от вида локализуются в волосах головы, интимных зонах, на одежде. Ввиду крохотных размеров выявить кровососов на начальной стадии заболевания бывает невозможно. В первое время, когда численность популяции небольшая, человек порой и не догадывается о наличии вшей. Из-за чего нередко обнаруживается педикулез в ЛПУ или при экстренной госпитализации на первичном приеме. Как действуют в таких случаях сотрудники медицинских учреждений, как проводится обработка при педикулезе и нужно ли согласие больного на проведение процедуры.
Выявление педикулеза происходит обычно еще в приемном отделении на санпропускнике. Если удалось обнаружить взрослых вшей и гнид в волосах, осуществляется дополнительный осмотр предметов личной гигиены, вещей пациента. Больного переводят в закрытую комнату и обследуют на кушетке. Процедура по избавлению вшей проводится в стационарном отделении. Дезинсекционные мероприятия включают комплексные меры по уничтожению паразитов в волосах, на теле, одежде.
Противопоказаниями для обработки могут стать:
- детский возраст до 3 лет;
- беременность, лактация;
- тяжелое состояние пациента;
- большое количество гнойных ран на коже.
При выявлении педикулеза необходимо заполнить соответствующие бумаги, в которых пациент дает свое разрешение на проведение процедуры. Препараты от вшей выделяются либо из медицинского фонда, либо приобретаются за счет больного. Действия медсестры при педикулезе сводятся к подготовке и проведению санобработки, заполнению журнала, данные в котором отображаются в виде таблицы, оповещению родственников пациента.
В случаях выявления вшей у детей медработник сообщает в дошкольное или школьное заведение. Согласно новому Санпин по профилактике педикулеза, в классе, группе проводится внеплановый осмотр, предпринимаются профилактические меры, препятствующие распространению вшей.
Санитарная обработка проводится в отдельном помещении. Оно должно быть хорошо проветриваемым. Тактика медсестры при выполнении дезинсекции предопределяется степенью зараженности пациента, в связи с чем назначается схема обработки больного. Подготовительные работы предполагают выполнить ряд мероприятий:
- застелить кушетку клеенчатым материалом и усадить или уложить на нее пациента, предварительно надев на него перлину и жгут вокруг волосяного покрова;
- объяснить больному процесс предстоящей манипуляции;
- медицинский работник, проводящий процедуру, должен надеть дополнительный халат, перчатки, маску и подготовить весь необходимый инвентарь: противопедикулезное средство, ножницы для стрижки волос, таз в 2 экземплярах, мешки для утилизации и последующей дезинфекции, гребень, уксус.
Противопедикулезная обработка
Алгоритм обработки при педикулезе:
- Подготовить раствор для уничтожения паразитов в соответствии с инструкцией.
- Последовательно обработать волосы от вшей, не допуская попадания средства на слизистые, лицо. Обрабатывать следует каждую прядь по отдельности.
- Если волосы длинные собрать их в пучок и накрыть полиэтиленовой косынкой.
- Выдержать экспозицию, согласно рекомендациям производителя препарата.
- По истечении указанного времени смыть средство теплой водой, после удаления остатков препарата помыть голову с моющим шампунем и ополоснуть уксусным раствором.
- После нанесения раствора уксуса обвязать волосы полиэтиленовой косынкой, оставить их в таком состоянии на 15-20 минут.
- Еще раз промыть волосы теплой водой и осушить полотенцем.
- Посадить пациента на стул, разложить на полу бумагу, чтобы впоследствии было легче утилизировать насекомых. Обязательно вычесать мертвых насекомых и гнид посредством гребня с частыми зубьями.
- Периодически удалять с гребня налипших паразитов с помощью ватного тампона, смоченного в спирте.
- По окончании процедуры произвести повторный осмотр пациента и убедиться в отсутствии вшей и гнид.
- При необходимости назначается повторная обработка волос при педикулезе.
- сжечь бумагу, над которой проводилось вычесывание;
- одежду, белье пациента снять и уложить в клеенчатый мешок, такие же манипуляции провести с одеждой медсестры, которая занималась обработкой;
- мешки отправить в дезинфицирующую камеру;
- гребень обработать спиртом;
- провести обработку помещения инсектицидным препаратом.
По окончании процедуры медсестра должна заполнять журнал осмотра на педикулез, сделать соответствующую отметку в амбулаторной карте пациента. Повторный осмотр проводится через 7 дней, при необходимости выполняют дополнительную обработку.
В случаях выявления платяных вшей назначаются гигиенические процедуры, а все вещи больного подлежат термической обработке. Рекомендуется провести санитарную обработку квартиры. После выведения паразитов медицинский работник проводит разъяснительные беседы, чтобы пациент не смог заболеть педикулезом вновь.
В отделениях борьба с педикулезом осуществляется преимущественно препаратом Карбофос, который выпускается в виде порошка и затем разбавляется водой. Обработку детей проводят средствами:
источник
Цель: сообщить в центр СЭН по месту жительства пациента о случае
инфекционного или паразитарного заболевания.
Показания: по указанию врача.
1. экстренное извещение (уч.ф. № 058/у);
2. медицинская карта амбулаторного или стационарного больного.
Последовательность действий с обеспечением безопасности окружающей
среды:
1. четко и аккуратно заполнить паспортную часть извещения;
2. диагноз без изменений и искажений переписать из медицинской карты;
3. экстренное извещение должно быть доставлено в СЭН в течение 12 часов.
Проведение санитарной обработки больных.
Цель: профилактика внутрибольничных инфекций. Показания: соблюдение личной гигиены. Противопоказания: тяжелое состояние пациента. Санитарная обработка может быть:
1. Полная — дезинсекция, дезинфекция, гигиеническая ванна или душ.
2. Частичная — только один из компонентов полной санитарной обработки в
зависимости от тяжести заболевания и загрязненности кожных покровов —
или обмывание, или обтирание отдельных частей тела.
Вид санитарной обработки определяет дежурный врач приемного отделения. Оснащение:
1. ванна, вымытая моющими средствами, продезинфицированная
двукратным протиранием ветошью с интервалом 15 мин, затем промытая
водой;
2. набор для обработки больных с педикулезом;
3. индивидуальный комплект для мытья каждого больного (полотенце,
мочалки, мыло);
5. комплект нательного белья и одежды.
Возможные проблемы пациента:
— негативный настрой к вмешательству;
Последовательность действий с обеспечением безопасности окружающей среды:
1. информировать пациента о предстоящей манипуляции и ходе ее
выполнения; получить согласие на проведение;
2. наполнить ванну водой Т = 37 -40 С;
3. вымыть руки; помочь пациенту занять удобное положение;
4. следить за состоянием пациента в ванне;
5. помочь выйти из ванны; отметить в медицинской карте вид и дату
обработки.
— обработать ванну в соответствии с требованиями санитарно-
противоэпидемического режима;
— время гигиенической ванны — 20 минут;
— при наличии педикулеза перед проведением ванны пациенту провести
дезинсекцию;
— полная санитарная обработка проводится 1 раз в 7 — 10 дней с
последующей сменой белья и отметкой в «медицинской карте».
Транспортировка пациента.
Цель: безопасная транспортировка пациента.
Показания: тяжелое состояние пациента.
Оснащение: — носилки; комплект постельного белья;
— дезинфицирующий раствор, ветошь, емкость; перчатки.
Возможные проблемы пациента: — негативное отношение;
Последовательность действий с обеспечением безопасности окружающей среды:
1. информировать пациента о его перемещении, получить согласие;
2. разложить носилки, зафиксировать растворы; расстелить простыню;
3. уложить пациента; накрыть простыней, в зависимости от температуры окружающей среды и одеялом;
4. носильщики идут не в ногу;
5. при транспортировке вверх по лестнице носилки нести головным концом вперед, приподнимая ножной конец носилок;
6. при транспортировке вниз по лестнице носилки нести ножным концом вперед, приподнимая ножной конец и слегка опуская головной.
— вопрос о способе транспортировки решает врач;
— если пациенту трудно лежать транспортировать на кресле-каталке;
— на каталке транспортируют пациента головой вперед;
— при любом способе транспортировки сопровождающий пациента обязан передать пациента и его историю болезни медицинскому работнику;
— кресло-каталку и каталку после транспортировки каждого пациента дезинфицируют двукратным протиранием с интервалом 15 минут средствами регламентированными СНиП.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Только сон приблежает студента к концу лекции. А чужой храп его отдаляет. 8602 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
«Заполнение экстренного извещения»
I. Показания: оповещение ЦГСЭН о случае возникновения инфекционного заболевания
II. Противопоказания: нет
III. Оснащение:
IV. Последовательность действий:
1. Обеспечение прав пациента.
2. Подготовка рабочего места для выполнения манипуляции.
3. Подготовка медицинского работника к манипуляции.
4.1. Возьми чистый бланк квитанции.
4.2. В извещении иметь: диагноз, ФИО пациента, адрес, место работы (учебы), дату обращения, какие проведены противоэпидемические мероприятия (первичные), где и чем отравлен, срок и место госпитализации, дату и час первичной сигнализации о заболевании в СЭС, подпись медработника.
4.3. Отправь извещение в ЦГСЭН не позднее 12 часов с момента выявления инфекционного заболевания.
5. Уборка рабочего места с соблюдением требований санитарно-эпидемического режима.
6. Оценка состояния пациента после манипуляции.
7. Снятие СИЗ медицинского работника, обработка рук, кожных покровов, слизистых (при необходимости).
V. Оценка эффективности манипуляции (правильность и точность заполнения бланка экстренного извещения)
БОУ СПО ВО«Острогожский медицинский колледж»
Экспертная карта манипуляции
«Заполнение экстренного извещения»
| № | Алгоритм выполнения | Оценка | Выполнение | Примечание |
| 1. | · Обеспечение прав пациента. · Подготовка рабочего места для выполнения манипуляции. · Подготовка медицинского работника к манипуляции | 0,5 | ||
| 2. | Приготовить: Чистый бланк квитанции. Авторучка. | 0,5 | ||
| 3. | В извещении иметь: диагноз, ФИО пациента, адрес, место работы (учебы), дату обращения, какие проведены противоэпидемические мероприятия (первичные), где и чем отравлен, срок и место госпитализации, дату и час первичной сигнализации о заболевании в ЦГСЭН, подпись медработника. | 1,0 | ||
| 4. | Отправь извещение в СЭС не позднее 12 часов с момента выявления инфекционного заболевания | 1,0 | ||
| 6. | Оценка состояния пациента после манипуляции | 1,0 | ||
| 7. | Сделать запись о выполненной процедуре. Уборка рабочего места с соблюдением требований сан.-эпидемического режима. | 0,5 | ||
| 8. | Снятие СИЗ медицинского работника, обработка рук, кожных покровов, слизистых (при необходимости). | 0,5 | ||
| ИТОГО: | 5,0 |
Критерии оценки:
Баллов – отлично
Балла – хорошо
Балла — удовлетворительно
Подпись преподавателя_______
Подпись студента_____________
Оценка______________________
БОУ СПО ВО«Острогожский медицинский колледж»
Алгоритм выполнения манипуляции
«ПОСТАНОВКА ОЧИСТИТЕЛЬНОЙ КЛИЗМЫ »
3. Подготовка к рентгенологическому и эндоскопическому исследованиям желудка, кишечника, почек.
4. Перед операциями, родами, абортами.
5. Перед введением лекарственной клизмы.
II. Противопоказания:
1. Воспалительные заболевания в области заднего прохода.
5. Желудочное и кишечное кровотечение.
6. Острый аппендицит, перитонит.
1. Система, состоящая из: кружки Эсмарха, соединительной трубки длиной 1,5 м с вентилем или зажимом, стерильного ректального наконечника.
2. Вода комнатной температуры 1-1,5 л.
7. Дезинфицирующие растворы.
IV. Последовательность действий:
1 .Обеспечение прав пациента.
2.Подготовка рабочего места для выполнения манипуляции.
3. Подготовка медицинского работника к манипуляции.
4.1.Наденьте перчатки, халат, фартук.
4.2.Налейте в кружку Эсмарха 1-1,5 литра воды комнатной температуры.
4.3.Заполните систему водой.
4.4.Подвесьте кружку Эсмарха на штатив на высоту 75-100 см.
4.5.Уложите пациента на левый бок на кушетку, покрытую клеенкой, свисающей в таз.
4.6.Попросите пациента согнуть ноги в коленях и подтянуть к животу.
4.7.Выпустите воздух из системы.
4.8.Смажьте наконечник вазелином.
4.9.Встаньте слева от пациента.
4.10.Разведите левой рукой ягодицы пациента.
4.11.Введите правой рукой легкими вращательными движениями наконечник в прямую кишку, первые 3-4 см наконечника по направлению к пупку, а затем на 5-8 см параллельно позвоночнику.
4.12.Откройте вентиль (или зажим) и отрегулируйте поступление жидкости в кишечник.
4.13.Попросите пациента в этот момент расслабиться и медленно подышать животом.
4.14.Закройте вентиль или наложите зажим на резиновую трубку, оставив на дне кружки Эсмарха небольшое количество воды.
4.15.Попросите пациента удерживать воду в кишечнике в течение 5-10 минут.
4.16.Сопроводите пациента в туалетную комнату.
4.17.Разберите систему и погрузите ее в дезинфицирующий раствор.
5. Уборка рабочего места с соблюдением требований санитарно-эпидемического режима.
6. Оценка состояния пациента после манипуляции.
7. Снятие СИЗ медицинского работника, обработка рук, кожных покровов, слизистых (при необходимости).
V. Оценка эффективности манипуляции.(улучшение состояния пациента)
БОУ СПО ВО«Острогожский медицинский колледж»
источник
Цель: уничтожение вшей и гнид на волосистой части головы (профилактика сыпного тифа).
Показания: наличие вшей и гнид у пациента.
повышенная чувствительность к педикулоцидным препаратам, отказ пациента.
1. Укладку защитной одежды и белья в биксе – мед. халат, косынка, маска, клеенчатый фартук, перчатки.
2. Полиэтиленовые косынки – 2шт.
3. Клеенчатую пелерину, полотенца – 2шт.
7. 6% раствор уксуса, подогретый до 30 0 С.
11. Таз для сжигания волос, спички.
12. Дезинсекционные (педикулоцидные) растворы:
-20% раствор эмульсии бензилбензоата
13. Чистое нательное белье.
14. Историю болезни пациента и журнал осмотра на педикулез.
1. Сообщить пациенту о наличии педикулеза
2. Установить доброжелательные отношения с пациентом, объяснить цель и ход процедуры, получить согласие на обработку или стрижку волос.
3. В санитарной комнате усадить пациента на кушетку, покрытую клеенкой.
4. Укрыть плечи пациента клеенчатой пелериной.
1. Надеть дополнительный халат, косынку, тапочки, перчатки, маску, фартук.
2. Обработать волосы одним из педикулоцидных растворов и накрыть волосы пациента полиэтиленовой косынкой, обвязать полотенцем.
3. Оставить раствор на волосах согласно инструкции (например, ниттифор на 40 минут), волосы должны быть равномерно смочены; раствор не должен попасть в глаза.
4.Промыть волосы теплой водой, затем с шампунем, осушить полотенцем.
5.Обработать волосы пациента подогретым 6% раствором столового уксуса. Накрыть волосы полиэтиленовой косынкой, обвязать полотенцем на 20 минут.
6. Промыть волосы теплой проточной водой, высушить полотенцем.
7. Вычесать волосы частым гребнем, наклонив голову пациента над белой бумагой (бумагу положить на дно таза), последовательно разделяя волосы на пряди и вычесывая каждую прядь.
8. Осмотреть повторно волосы пациента. Убедиться, что вшей и гнид нет.
1.Сжечь бумагу с уничтоженными вшами и гнидами в тазу.
2. Снять и сложить белье и одежду пациента, спецодежду медсестры в клеенчатый мешок, переодеть пациента в чистое нательное белье.
3. Отправить мешок в дезкамеру, обработать гребень методом протирания 70% спиртом, провести дезинфекцию помещения.
4. Сделать отметку на титульном листе истории болезни о выявленном педикулезе («Р») и в журнале осмотра на педикулез.
5. Отправить экстренное извещение об инфекционном заболевании в ЦГСЭН, зарегистрировать факт выявления педикулеза по месту жительства пациента (ф-058/у).
Возможные осложнения: кожная аллергическая реакция (зуд, жжение).
1. Действия персонала при выявлении педикулеза регламентируются Приказом МЗ СССР от 5.03.87г. №320.
2. Пациент, санированный в приемном отделении по педикулезу, при поступлении в лечебное отделение осматривается ПОВТОРНО.
3. Все пациенты, находящиеся на лечении, систематически осматриваются на педикулез каждые семь дней.
4. В случае выявления педикулеза обработка проводится в отделении с использованием противопедикулезной укладки приемного отделения.
5. Осмотр и дезинсекция тяжелобольного пациента производится после оказания экстренной помощи.
6. Обработке от педикулеза фосфорорганическими растворами не подлежат: беременные и кормящие женщины, дети до 5 лет, лица с повреждением кожи.
7.При согласии пациента подстричь (сбрить) волосы, делают это над тазом, и волосы сжигают.
-поинтересоваться у пациента о его самочувствии, успокоить пациента, если он испытывает страх перед манипуляцией
-рассказать пациенту о действии педикулоцидного средства
— уточнить самочувствие пациента
— попросить пациента сообщить медсестре, если появятся неприятные ощущения (например, пощипывание, жжение)
-объяснить пациенту, что это необходимо для лучшего отделения гнид от волос
-пояснить, что вычесывание способствует очищению головы от уничтоженных вшей и гнид
источник
Экстренное извещение составляется врачами и средним медицинским персоналом УЗ в случае выявления у пациента педикулеза, инфекционного заболевания (подозрения на него), пищевого, острого профессионального отравления, неправильной реакции на прививку, независимо от условий выявления: при обращении за лечением, профилактическом осмотре, обследовании в стационаре на секции и т.д.
Служит для информации Центр гигиены и эпидемиологии (ЦГиЭ) по месту обнаружения заболевания с целью принятия необходимых противоэпидемических мер.
1.Четко и аккуратно заполнить паспортную часть извещения.
2.Диагноз без изменений и искажений переписать из первичного документа, т.е. медицинской карты.
3.Экстренное извещение должно быть доставлено в ЦГиЭ по данной территории в течение 12 часов с момента установления диагноза. При получении экстренного извещения ЦГ и Э организует проведение дезинфекции по месту жительства и работы заболевшего.
Извещение о выявлении инфекционного заболевания (ф. N 058/у)
1. Диагноз __________________________________________________________________
подтвержден лабораторно: да, нет (подчеркнуть)
2. Фамилия, Имя, Отчество _______________________________________________
3. Пол ________________________
4. Возраст (для детей до 14 лет — дата рождения) ___________________________________
5. Адрес, населенный пункт _______________________________ район _____________
______________ улица _____________________________ дом № _________ кв. № ____
индивидуальная коммунальная, общежитие — вписать
6. Наименование и адрес места работы (учебы, детского учреждения) _________________
первичного обращения (выявления) __________________________________________
установления диагноза _____________________________________________________
последующего посещения детского учреждения, школы ________________________
8. Место госпитализации ______________________________________________________
9. Если отравление — указать, где оно произошло, чем отравлен пострадавший _______
10. Проведенные первичные противоэпидемические мероприятия и
дополнительные сведения _____________________________________________________________________
11. Дата и час первичной сигнализации (по телефону и пр.) в СЭС ____________________
Фамилия сообщившего ____________________________________________________
Кто принял сообщение ____________________________________________________
12. Дата и час отсылки извещения __________________________________________
Подпись пославшего извещение __________________________________________
Регистрационный № __________________________ в журнале ф. № _____санэпидстанции.
Подпись получившего извещение ______________________________________________
ДЕЗИНФЕКЦИЯ ИЗДЕЛИЙ МЕДИЦИНСКОГО НАЗНАЧЕНИЯ.
Дезинфекции должны подвергаться все изделия, не имеющие контакта с раневой поверхностью, кровью или инъекционными препаратами.
Изделия, используемые при проведении гнойных операций или оперативных манипуляций у инфекционного больного, подвергают дезинфекции перед предстерилизационной очисткой и стерилизацией.
Кроме того, дезинфекции подлежат изделия медицинского назначения после операций, инъекций и т.п. лицам, перенесшим гепатит В или гепатит с неуточненным диагнозом (вирусный гепатит), а также являющимся носителем НВ-антигена.
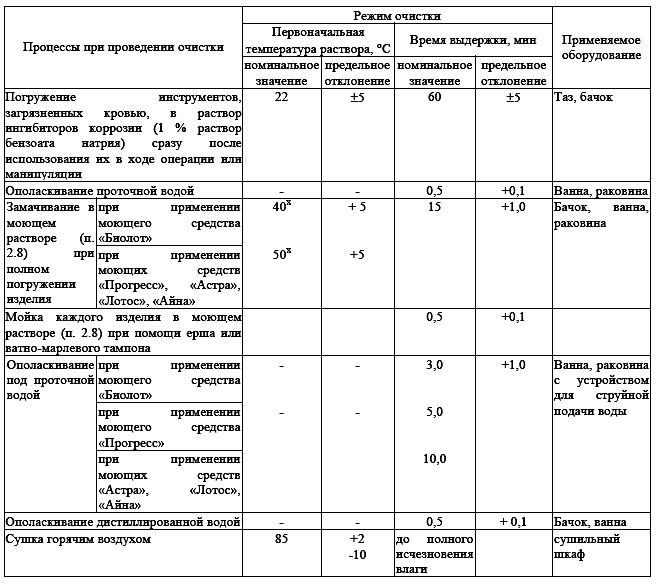
Дезинфекция должна осуществляться одним из методов, указанных в табл. 9.
Таблица 1. Предстерилизационная очистка
* Температура раствора в процессе мойки не поддерживается
1. Если инструмент, загрязненный кровью, может быть промыт под проточной водой сразу после использования при операции или манипуляции, его не погружают в раствор ингибитора коррозии (бензоат натрия).
2. В случае необходимости (продолжительность операции) инструмент можно оставить погруженным в раствор ингибитора коррозии (бензоат натрия) до 7 часов.
3. Моющий раствор допускается применять до загрязнения (до появления розовой окраски, что свидетельствует о загрязнении раствора кровью, снижающем эффективность очистки). Моющий раствора перекиси водорода с синтетическими моющими средствами можно использовать в течение суток с момента изготовления, если цвет раствора не изменился. Неизмененный раствор можно подогревать до 6 раз, в процессе подогрева концентрация перекиси водорода существенно не изменяется.
4. Режим сушки эндоскопов и изделий из натурального латекса, а также требования к погружению эндоскопов в растворы, должны быть изложены в инструкциях по эксплуатации этих изделий.
источник
Регистрация, учет и отчетность по инфекционным болезням регламентированы Приказом Минздрава СССР от 29.12.1978 № 1282. Именно в этом документе содержится перечень инфекционных расстройств, которые подлежат учету в учреждениях здравоохранения, независимо от места заражения больного. Этот список состоит из более чем 40 наименований, среди которых:
- чума, холера, оспа и лихорадка, лепра (карантинные);
- кожно-венерические заболевания (сифилис, гонорея, фавус);
- туберкулез;
- сальмонеллезные (например, брюшной тиф);
- различные пищевые инфекции, вызванные бактериальными возбудителями;
- коклюш, корь, краснуха, дифтерит, ветрянка;
- бешенство, ящур;
- тропические болезни;
- укусы животных и раны от них;
- нетипичные реакции на прививки и др.
В случае их обнаружения либо подозрения на них необходимо незамедлительно уведомить об этом службу Санэпиднадзора. Для этого врач либо средний медицинский персонал заполняет экстренное извещение об инфекционном заболевании по форме 058у. Также этот документ должен составить медработник предприятия, который в ходе медицинского осмотра или освидетельствования сотрудника выявил у него:
- заражение инфекцией ;
- пищевое отравление;
- острое профессиональное отравление;
- подозрение на данные диагнозы.
Также Минздрав конкретизирует, что экстренные извещения об опасных заболеваниях заполняются врачами, которые выявили или заподозрили очаг заражения в:
- поликлиниках (на приеме у врача либо при вызове на дом);
- стационарах;
- родильных домах;
- детских садах, школах и любых других учебных заведениях;
- санаториях.
После заполнения экстренного извещения об инфекционном заболевании его нужно отправить в территориальную санэпидстанцию в течение 12 часов, при этом имеет значение место регистрации вспышки, а не место жительства больного.
Полученные данные используются надзорными органами в сфере здравоохранения для:
- пресечения распространения инфекции и изоляции больных;
- контроля за развитием болезни и организации прививок;
- усовершенствования существующих программ профилактики;
- статистического учета.
Унифицированную форму можно найти в Приложении № 1 к Приказу, в соответствии с которым в бланке должно быть указано следующее:
- диагноз;
- Ф.И.О., паспортные данные пациента, его возраст, адрес и место работы;
- информация о проведенных с больным и контактными лицами противоэпидемических мероприятиях;
- срок и место госпитализации;
- дата и время первичного оповещения центра государственного санитарно-эпидемиологического надзора (ЦГСЭН);
- список контактировавших с пациентом людей, их контакты;
- Ф.И.О. и подпись медицинского работника, составившего извещение.
Затем сообщение в экстренном порядке отправляется в ЦГСЭН — не позднее 12 часов с момента выявления или подозрения инфекционного заболевания. При этом стоит продублировать всю информацию по телефону, чтобы максимально ускорить процесс. После проделанной работы необходимо зарегистрировать уведомление в журнале инфекционных больных учетной формы № 60.
Поскольку многие заболевания имеют схожие симптомы, нередки случаи, когда первоначальный диагноз оказывается неверным. Если обнаружилась такая ошибка, врач должен направить повторное оповещение с измененным диагнозом, указав при этом в первом пункте:
- измененный диагноз;
- дату его установления;
- первоначальный диагноз.
То же правило распространяется и на случаи, когда диагноз уточняется. К примеру, если в результате полученных анализов открылись новые подробности болезни и причин ее возникновения.
источник
Амбулаторная карта пациента заполняется при первичном обращении в поликлинику (а на детей — с момента выписки из родильного дома) и ведется на протяжении всей жизни пациента, являясь документом, отражающим состояние пациента.
При первом обращении пациента на лицевой стороне амбулаторной карты пишется: Ф.И.О. пациента, дата рождения, место жительства, место учебы или работы (должность, № рабочего телефона), номер участка, и наклеивается цветная сигнализация, если есть хроническое заболевание, указывается номер страхового полиса.
В амбулаторной карте отмечают.
1. Все лечебные мероприятия, проводимые пациенту;
2. Жалобы пациента, температура, пульс, АД, вес, рост (при необходимости);
3. Результаты обследования;
4. Диагноз и режим пациента во время обследования;
5. В конце амбулаторной карты медсестра ведет запись при активном посещении больного или ребенка на дому.
Экстренное извещение на инфекционное заболевание (Ф-058-у) составляется медицинским работником, выявившим инфекционное заболевание, пищевое отравление или при подозрении на них и посылается в ЦСЭН по месту выявления заболевания не позднее 12 часов с момента его выявления.
В экстренном извещении отмечают:
— Ф.И.О. пациента, адрес, место работы (учебы);
— дату заболевания, дату обращения;
— какие проведены противоэпидемические мероприятия (первичные);
— срок и место госпитализации;
— дату и час первичной сигнализации о заболевании в ЦСЭН;
Экстренное извещение регистрируется медсестрой в журнале передач экстренных извещений.
Статистические формы составляются для учета заболеваемости населения по возрастным нормам, для учета характера заболеваний, чаще всего встречающихся в данной местности.
Основные статистические формы:
1. Статистический талон – для регистрации уточненного диагноза (Ф-025-2-у), заполняется на пациента в момент обращения за помощью в поликлинику или в стационар. В статистическом талоне указываются паспортные данные, адрес и место работы, пол, возраст, диагноз. Статистический талон передается в статистический кабинет для получения сведений о заболеваемости населения.
2. В статистическую карту выбывшего из стационара (Ф-266-у) вписывают краткие данные из истории болезни пациента, диагноз, состояние пациента, сколько дней повел в стационаре, выздоровел или умер. Все данные идут в статистический кабинет.
Карта диспансерного учета (Ф-030-у) является дневником наблюдения за пациентом, находящимся на диспансерном учете. В ней отмечают:
— паспортные данные на пациента;
— повод для диспансеризации;
— сколько раз в году подлежит осмотру;
— дату, когда явился, что сделано, что назначено и дату следующего посещения;
— отметки о нетрудоспособности.
Данные карты хранятся у медсестры в кабинете.
Кабинет доврачебного приема имеется во всех поликлиниках. Основное назначение кабинета: измерение артериального давления (АД), температуры, пульса у лихорадящих больных, определение тяжести их состояния, уточнение жалоб пациента с целью ориентации врачебного приема (конкретно определиться, куда направить пациента, возможно вне очереди), тем самым уменьшая работу врача.
В кабинете работает опытная медсестра или фельдшер. Большую помощь этот кабинет оказывает медикам во время эпидемий гриппа, ОРВИ, других инфекций. Без очереди будут приняты в этом кабинете пациенты с жалобами на сильные головные боли при гипертоническом кризе, острые боли в области живота, сердца.
Медсестра может сама отвести такого пациента к необходимому специалисту или вызвать его к пациенту в кабинет доврачебного приема в зависимости от тяжести состояния, также оказать медицинскую помощь по назначению врача.
Порядок работы кабинета: пациент приходит в кабинет с амбулаторной картой. Медсестра, ведущая прием, изучает карточку, если на ней нет пометок о прохождении в этом году флюорографического исследования, пациент направляется в флюорографический кабинет для исследования. Далее медсестра измеряет пациенту температуру, АД, подсчитывает пульс, осматривает слизистые полости зева, даёт оценку состояния.
Диагноз медсестра в амбулаторную карту не записывает. В случае тяжести состояния пациенту выдаётся ярлычок с указанием «вне очереди». Далее карточка выдаётся пациенту на руки или медсестра сама относит её в кабинет, куда направляется пациент.
В конце рабочего дня медсестра подаёт сводную ведомость в статистический кабинет о количестве принятых пациентов.
источник
К обработке не допускаются беременные и кормящие матери, роженицы и дети до пяти лет. Гигиеническая процедура проводится в чистом, проветриваемом помещении. Медицинскому персоналу требуется обработать руки.
На заметку!Без согласия человека процедура проводиться не может.
Санитарная обработка больного имеет такой порядок:
- Больного усаживают на застеленную клеенкой кушетку.
- Волосы обрабатывают дезинсектицидным раствором, накрывают их косынкой и оставляют на 20 минут. За это время головной вид вшей погибает.
- Голову пациента промывают, обрабатывают уксусом 6%, оставляют под полотенцем на 20 минут.
- Волосы промываются водой и вычесываются над бумагой
Такой способ позволяет быстро избавиться от паразитов.
Осмотр и обработка пациента проходит с его разрешения. Перед обработкой ребенка берется согласие родителей. Мыть волосы малышей до пяти лет дезинсектицидными средствами запрещено.
Заболевание, при котором происходит паразитирование вшей на голове человека. Главное мероприятие против паразитов — обработка волосистой части головы при педикулезе. Обработать голову стоит как можно скорее, ведь вши переносят множество инфекционных заболеваний. Медсестры проводят процедуру, направленную на уничтожение вшей и профилактику внутрибольничной инфекции.
Санитарная обработка пациента при выявлении педикулеза проводится при обнаружении яиц, личинок или взрослых насекомых на волосистой части головы. Противопоказаниями считают тяжелое состояние больного, повреждения на коже головы, беременность и возраст до 3-х лет. Причинами для проведения процедуры становятся:
- Обнаружение проявлений паразита:
- на частях тела больного;
- при осмотре белья или одежды;
- на предметах личной гигиены;
- Профилактика тифа или лихорадки.
- Явные симптомы заболевания, такие как укусы и чесотка.
При поступлении человека в приемное отделение, его направляют на обследование. После которого выявляют целесообразность проведения обработки. Для этого проводят осмотр волосистой части головы и обследование состояние здоровья пациента.
Цель: уничтожение вшей и гнид на волосистой части головы (профилактика сыпного тифа).
Оснащение: Укладка защитной одежды и белья в биксе — медицинский халат, косынка, маска, клеенчатый фартук, перчатки. Полиэтиленовые косынки — 2. шт., клеенчатая пелерина, полотенца — 2 шт., ватные тампоны, шампунь; противопедикулицидное средство. Историю болезни пациента или амбулаторную карту и журнал осмотра на педикулез. Экстренное извещение об инфекционном заболевании.
| Этапы | Обоснование |
| I. Подготовка к процедуре: 1. Собрать информацию о пациенте. Доброжелательно и уважительно представиться ему. Уточнить, как к нему обращаться. Объяснить пациенту ход предстоящей процедуры, получить его согласие. Сообщить пациенту о наличии педикулеза и получить согласие на обработку. | Установление контакта с пациентом. Обеспечение психологической подготовки пациента к предстоящей процедуре. Соблюдение прав пациента. |
| 2. Надеть дополнительный халат, косынку, тапочки, перчатки, маску, фартук. Подготовить чистую рубашку. | Обеспечение инфекционной безопасности. |
| 3. Оценить физические возможности пациента. 4. Усадить пациента на кушетку, покрытую клеенкой. 5. Укрыть плечи пациента клеенчатой пелериной. 6. Дать в руки пациента полотенце | Обеспечение возможности сотрудничества. Обеспечение инфекционной безопасности. Исключить попадание средства в глаза. |
| II. Выполнение процедуры: 1.Обработать волосы одним из дезинсектицидных растворов согласно инструкции к дезинсектицидному средству (например, смочить волосы, втереть и оставить Ниттифор на 40 мин). Примечание: следить, чтобы средство не попало в глаза пациента, а волосы были равномерно смочены. | Обеспечение качественного выполнения процедуры. |
| 2. Развязать голову и промыть тёплой проточной водой, затем шампунем, вытереть их. | Удаление педикулицидного средства с целью прекращения действия |
| 3.Вычесать сухие волосы частым гребнем в течение 15-20 мин, разделяя волосы на пряди и последовательно вычесывая каждую прядь. | Удаление насекомых, гнид насекомых |
| III.Окончание процедуры: 1. Белье и одежду пациента сложить в мешки для дезинсекции и отправить в дезинфекционную камеру. | Обеспечение инфекционной безопасности |
| 2. Гребень и ножницы обработать 70% спиртом, помещение — дезинсектицидным раствором. | Обеспечение инфекционной безопасности |
| 3. Снять перчатки, фартук, халат сложить в мешки для дезинсекции и отправить в дезинфекционную камеру. | Обеспечение инфекционной безопасности |
| 4. На титульном листе «медицинской карты стационарного больного» сделать отметку о выявленном педикулезе: «Р» | Обеспечивается преемственность ухода. |
| 5. Сделать запись о выполненной процедуре и реакции пациента | Обеспечивается преемственность ухода |
Профилактический осмотр на наличие вшей позволяет обнаружить болезнь на раннем этапе и остановить ее развитие и распространение.
Проверка пациента делается, когда у него появляются следующие симптомы:
- наличие в волосах гнид и живых вшей;
- зуд волосяной части головы, который усиливается ночью;
- следы от укусов насекомых за ушами и на затылке;
- появление гнойничков на коже головы.
Волосы пациента проверяются с использованием специального гребня, который имеет частые и длинные зубья.
Ребенка осматривают в детских учреждениях. Но родителям стоит самостоятельно проверять волосы своего чада. В этом случае соблюдаются определенные правила и методик проведения процедуры не много. Делать ее необходимо при дневном освещении, один раз в неделю, используя увеличительное стекло.
Проверка бывает двух видов:
- плановая – проводится у разных слоев населения через определенные промежутки времени;
- внеплановая – делается, когда в коллективе был обнаружен человек с педикулезом.
Частота осмотра на педикулез детей и взрослых отличается:
- Процедура в школе проводится один раз в квартал.
- В детском садике и интернате взрослые и дети проверяются каждый месяц.
- Люди, находящиеся на лечении в стационаре, проверяются раз в неделю.
Проверку на наличие паразитов должны пройти и те, кто уезжает на оздоровительные курорты.
Проверить человека могут следующие специалисты:
Если заболевание было выявлено, то после лечения требуется повторный осмотр пациентов. Срок повторного осмотра наступает через 14 дней после проведения лечения.
Сложность такого заболевания как педикулез заключается зачастую именно в трудности выведения вшей. Ведь они очень быстро размножаются – за один день одна самка способна отложить около 10 штук яиц (гнид). Откладывает она яйца сразу на волосок.
Если после обработки головы останется, хотя бы одна уже оплодотворенная самка, можно снова опасаться распространения паразитов по голове. Поэтому следует лечить такое заболевание очень тщательно и следовать всем мерам предосторожности и правилам.
К тому же пораженные укусами расчесанные места требуют отдельного внимания при лечении.
Изучив состав, хочется отдать предпочтение средствам на основе растений, но они разрешены только с 5 лет, т.к. нет данных об их применении у маленьких детей — доктор такое лекарство маленькому ребенку не назначит. Для малышей остается еще один на 100% безопасный метод лечения — стрижка наголо.
Кроме обработки волосистой части головы, потребуется тщательное вычесывание погибших вшей и гнид (потребуется частый гребень). Стирка с кипячением постельного белья и головных уборов. Осмотр и лечение педикулеза у всех членов семьи и других детей в коллективе.
Трудность лечения заключается в том, что вши приклеивают яйца (гниды) к корням волос, гниды на них прочно удерживаются, поэтому вычесать их без предварительной обработки волос бывает сложно.
Лекарственные препараты убивают зрелых вшей и их личинки (нимфы), а гниды остаются жизнеспособными. Лекарства разрушают лишь клеящее вещество (таким отклеивающим действием обладает, например, уксусная кислота).
В результате при тщательном вычесывании становится возможным отделить гниды от волос и удалить их. На голове одного человека одновременно может жить не более 1-2 десятка вшей, которые откладывают несколько десятков яиц, поэтому такую работу провести не очень сложно.
Но т.к. гниды мелкие, в длинных густых волосах их можно не заметить. Тогда через 7-10 дней из них выведутся личинки.
Поэтому перед допуском ребенка в коллектив после лечения проводятся тщательные осмотры волосистой части головы несколько раз. Но если волосы густые и длинные, надежнее провести повторную обработку препаратом против педикулеза через 7-10 дней после первой — в этом случае гарантируется 100% излечение.
За детским коллективом, в котором выявлен случай педикулеза устанавливается наблюдение на 1 месяц. В течение этого срока мед. сестра этого учреждения каждые 10 дней осматривает на педикулез всех детей этого коллектива (класса, группы). При обнаружении повторных случаев педикулеза срок наблюдения продляется. Наблюдение с коллектива снимается в случае трехкратных отрицательных результатов осмотра.
источник
Медицинская услуга № 21
Оформление медицинской документации приемного отделения
Функциональное назначение:регистрация и учет поступивших в стационар больных
Условия выполнения: стационарные
ОСНАЩЕНИЕ: журнал регистрации больных, поступивших на стационарное лечение, то есть журнал госпитализации (уч.ф. № 001/у), бланк «Медицинской карты стационарного больного» (уч. ф. № 003/у).
Алгоритм выполнения
1. Завести сведения о госпитализированном больном в журнал госпитализации под следующим порядковым номером.
2. Порядковый номер в журнале госпитализации является номером истории болезни. Дать этот номер истории болезни, те есть медицинской карте стационарного больного.
3. Точно указать дату и время (часы, минуты) поступления больного в стационар.
4. Если у больного есть документ, подтверждающий группу крови больного, то медсестра может эти данные занести в историю болезни в соответствующую графу.
5. Указать домашний адрес и телефон больного для возможно необходимой связи с его родственниками, а также место работы и должность, № серии паспорта и страхового полиса.
6. Если больной поступает с направлением, то медсестра приемного покоя точно переписывает указанный в нем диагноз в графу «Диагноз направившего лечебного учреждения». Если больной, подлежащий госпитализации, не имеет направления, тогда в этой графе записывают «Без направления».
7. В графе «Кем направлен больной» правильным будет указать название лечебного учреждения или номер лечебного учреждения, направившего больного для стационарного лечения.
8. При госпитализации больного в бессознательном состоянии и не имеющего при себе документов в графе «Ф.И.О. больного» записывается «Неизвестный» и сообщается по телефону в отделение милиции. В журнале телефонограмм обязательно указать, кто принял Ваше сообщение о неизвестном больном.
9. Врач приемного покоя после осмотра больного определяет вид санитарной обработки и способ транспортировки. На титульном листе истории болезни делается отметка о выполненной сан. обработке специальным штампом или записью от руки «Сан. обработка произведена. Осмотрен на педикулез». Отметка подтверждается датой выполнения сан. обработки и подписью медсестры приемного покоя.
10. При поступлении ребенка в стационар выясняют его контакты с инфекционными больными.
11. М/с приемного отделения проводит пациенту инструктаж о режиме дня стационара и делает отметку на титульном листе медкарты. Пациент ставит свою подпись.
Дополнительные сведения о выполнении методики. Медсестра в любом медицинском документе имеет право самостоятельно заполнить только его паспортную часть, а данные, касающиеся заболевания больного или лечения, переписать с другого документа, заверенного врачом, либо написать под диктовку врача и эта запись будет заверена врачом. Медицинская документация заполняется точно по содержанию и аккуратно по форме. Медкарта должна храниться в недоступном для больного месте и ни в коем случае не выдается на руки больному. Медсестра за неправильное ведение и хранение медицинской документации несет как моральную, так и судебную ответственность.
Заполнение экстренного извещения.
ЦЕЛЬ: Учет заболеваемости инфекционными болезнями.
Профилактика инфекционных заболеваний по месту жительства или работы больного.
ПОКАЗАНИЯ: По указанию врача при выявлении у пациента инфекционного заболевания.
ОСНАЩЕНИЕ: экстренное извещение (уч. ф. № 058/у), «Медицинская карта амбулаторного больного или стационарного
больного» с диагнозом инфекционного заболевания.
Алгоритм выполнения
1. Четко и аккуратно заполнить паспортную часть извещения.
2. Диагноз без изменений и искажений переписать из первичного документа, то есть из медицинской карты.
3. Экстренное извещение должно быть доставлено в СЭС в течение 12 часов с момента установления диагноза. При получении экстренного извещения СЭС организует проведение дезинфекции по месту жительства и работы заболевшего.
Дополнительные сведения о выполнении методики: экстренное извещение заполняет врач или медсестра, при выявлении у больного педикулеза в СЭС также отправляют экстренное извещение.
Медицинская услуга № 22
Санитарная обработка пациента
Функциональное назначение:лечение, профилактика
Условия выполнения: стационарные
Санитарная обработка пациента при педикулезе
Цель: уничтожение и механическое удаление головных вшей и гнид, профилактика сыпного тифа, возвратного тифа, волынской лихорадки.
ПОКАЗАНИЯ: средняя и большая пораженность людей головными вшами.
1. при любой степени поражения головными вшами
— беременных, рожениц, родильниц и кормящих женщин
— лиц с повреждением кожи (микротравмы, дерматиты, экземы и др.)
2. незначительное поражение людей головными вшами (от 1до 10 экземпляров, включая яйца – гниды)
ОСНАЩЕНИЕ: непромокаемый мешок для сбора вещей больного, емкость для сжигания и обеззараживания волос, спички, клеенчатая пелерина, косынки, мыло или шампунь, столовый уксус или 5-10% раствор уксусной кислоты, ножницы, частый гребень, ватный жгутик или нитка, клеенка или бумага, защитная одежда для персонала: халат, головной убор, перчатки, резиновая обувь, респиратор, хорошо проветриваемое помещение, препараты для уничтожения вшей( головных, платяных, смешанных) в растворах/аэрозолях, разрешенные к применению в РФ в установленном законном порядке.
Алгоритм выполнения процедуры
I. Подготовка к процедуре.
1. Подготовить хорошо вентилируемое помещение в целях безопасности при работе с токсическими препаратами
2. Информировать пациента о наличие педикулеза, способе обработки и получить согласие на обработку или провести обучение для самостоятельного проведения процедуры.
3. Надеть защитную одежду (предупреждение токсического действия инсектицидов) на себя и пациента.
II. Выполнение процедуры.
Нанести педикулицид на волосистую часть головы пациента тампоном /намыливанием/орошением.
4. На время экспозиции обвязать голову пациента полотенцем или косынкой.
5. Концентрация и экспозиция строго в соответствии с методическими рекомендациями по применению.
6. Вымыть голову с мылом или шампунем.
7. Прополоскать волосы теплым столовым уксусом, вычесывая убитых насекомых и их яйца-гниды.
8. Тщательно расчесывать волосы, наклонив голову над бумагой или клеенкой.
III. Окончание процедуры.
9. По окончании процедуры сжечь бумагу и клеенку вместе с насекомыми.
10. Провести дезинфекцию помещения.
13. Вещи от лиц с педикулезом собрать в непромокаемый мешок и сдать для камерной дезинфекции.
14. Сделать запись о проведении обработке в медицинской карте.
15. Заполненить экстренное извещение.
16. Зарегистрировать пациента в журнале педикулезных больных.
Полная санобработка
Помощь пациенту во время гигиенической ванны
ОСНАЩЕНИЕ: мыло или антисептик, непромокаемый фартук, махровая варежка, мочалка, ковш, мыло, шампунь, полотенце, пеленка, расческа.
I. Подготовка к процедуре.
1. Получить информированное согласие пациента.
2. Наполнить ванну, измерить температуру вода (35-37 0 С), (сначала наливается холодная вода, затем горячая)
3. Предупредить пациента о возможных неприятных ощущениях (сердцебиение, одышка и т.п.) и о необходимости сообщить об этом сестре.
4. Помочь пациенту встать в ванну, поддерживая его под локти.
5. Помочь пациенту удобно расположиться в ванне: воду наполняют до уровня мечевидного отростка; в ванне подставить подставку для упора ног.
6. Помощь в мытье оказывать только в случае необходимости.
II. Выполнение процедуры.
7. Надеть фартук. Вымыть голову пациента:
Ø Сложить пеленку в несколько слоев и попросить пациента прикрыть глаза;
Ø Смочить волосы, поливая их водой из ковша;
Ø Нанести немного шампуня на волосы;
Ø Мыть голову обеими руками, бережно массируя, пока волосы не будут полностью намылены;
Ø Смыть мыльную пену, водой, используя уксус. Если пациент просит мытье повторить;
Ø Убрать пеленку, закрывающую глаза;
8. Помочь пациенту, если он нуждается, вымыть туловище, верхние и нижние конечности, паховую область и промежность, используя махровую варежку (мочалку) и душ.
9. Помочь пациенту встать на ноги в ванной (при необходимости оказать помощь вдвоем)
III. Окончание процедуры.
10. Накрыть плечи пациента полотенцем и помочь ему выйти из ванны (при необходимости оказать помощь вдвоем).
11. Помочь пациенту насухо вытереть тело. Убедиться, что кожа между пальцами сухая.
12. Помочь пациенту причесаться, надеть одежду и обувь.
13. Снять фартук, сбросить его в непромокаемый мешок, вымыть и осушить руки.
14. Сделать запись о выполненной процедуре и о реакции пациента.
15. Провести дез. мероприятия.
III. Окончание процедуры.
9. Накрыть плечи пациента полотенцем и помочь ему выйти из ванны (при необходимости оказать помощь вдвоем).
10. Помочь пациенту насухо вытереть тело. Убедиться, что кожа между пальцами сухая.
11. Помочь пациенту причесаться, надеть одежду и обувь.
12. Снять фартук, сбросить его в непромокаемый мешок, вымыть и осушить руки.
13. Сделать запись о выполненной процедуре и о реакции пациента.
14. Провести дез. мероприятия.
Частичная сан. обработка.
Данными способом можно мыть пациента, находящегося на каталке или в постели.
В связи с отсутствие механических средств перемещения (подъемников), позволяющих мыть в ванной пациента, утративших способность передвигаться, этот способ позволяет без особых физических усилий вымыть пациента. См. «уход за кожей»
Медицинская услуга № 23
Измерение массы тела
Функциональное назначение:диагностическое
Условия выполнения:стационарные, амбулаторно-поликлинические, санаторно-курортные
ОСНАЩЕНИЕ: медицинские весы любой модификации с диапазоном измерений соответствующим возрастным характеристикам пациента, разрешенные к применению в медицинской практике, антисептик для обработки рук, одноразовая салфетка/чистый лист бумаги (клеенка).
I. Подготовка к процедуре.
1. Проверить исправность и точность медицинских весов в соответствии с инструкции по их применению. При использовании механических весов — проверить их регулировку: открыть затвор, расположенный над панелью и отрегулировать весы винтом: уровень коромысла, на котором все гири находятся в нулевом положении, должен совпадать с контрольным пунктом. Закрыть затвор.
2. Постелить салфетку/клеенку на площадку весов.
3. Вымыть и осушить руки (с использованием мыла или антисептика).
4. Представиться пациенту, объяснить ход и цель процедуры.
II. Выполнение процедуры.
1. Предложить и/или помочь пациенту осторожно встать (без обуви) на середину площадки весов.
2. Провести определение массы тела пациента. Открыть затвор и передвинуть гири на планках коромысла влево до тех пор, пока оно не вставить вровень с контрольным пунктом.
III. Завершение процедуры.
1. Сообщить пациенту результат исследования массы тела.
2. Помочь пациенту сойти с площадки весов.
3. Убрать салфетку с площадки весов и выбросить ее в емкость для отходов.
4. Вымыть и осушить руки (с использованием жидкого мыла или антисептика для обработки рук).
5. Записать результаты в соответствующую медицинскую документацию.
Медицинская услуга № 24
Измерение роста
Функциональное назначение:диагностическое
Условия выполнения:стационарные, амбулаторно-поликлинические, санаторно-курортные
ОСНАЩЕНИЕ: ростомер медицинский вертикальный, жидкое мыло с дозатором, салфетка однократного применения/клеенка, перчатки, дезсредство.
Алгоритм измерения роста
I. Подготовка к процедуре.
1. Объяснить пациенту цель, ход предстоящей процедуры и получить его согласие.
2. Вымыть (с использованием мыла или антисептика) и осушить руки.
3. Подготовить ростомер к работе в соответствии с инструкцией от производителя.
4. Постелить на площадку ростомера салфетку/клеенку (под ноги пациента).
5. Попросить пациента снять обувь и головной убор.
6. Поднять планку ростомера выше предполагаемого роста.
II. Выполнение процедуры.
1. Попросить пациента встать на середину площадки ростомера так, чтобы он касался вертикальной планки ростомера пятками, ягодицами, межлопаточной областью и затылком.
2. Установить голову пациента так, чтобы козелок ушной раковины и наружный угол глазницы находились на одной горизонтальной линии.
3. Опустить планку ростомера на голову пациента.
4. Определить на шкале рост пациента по нижнему краю планки.
5. Попросить пациента сойти с площадки ростомера (при необходимости помочь сойти).
III. Завершение работы.
1. Сообщить пациенту результат измерения.
3. Снять салфетку с площадки ростомера и поместить ее в емкость с дезраствором.
4. Снять перчатки, вымыть руки.
5. Записать результат в принятую документацию.
Медицинская услуга №25
Измерение температуры тела
Функциональное назначение — диагностическое
Условия выполнения –амбулаторно-поликлинические, транспортировка в условиях «скорой медицинской помощи»
ОСНАЩЕНИЕ: термометр, температурный лист, часы, ручка, лоток, полотенце (салфетка).
I.Подготовка к процедуре
- Вымыть и осушить руки (с использованием мыла или антисептика).
- Приготовить термометр (стеклянный ртутный): проверить его целостность, при необходимости – протереть насухо чистой салфеткой.
- Представиться пациенту, объяснить ход предстоящей процедуры, получить его согласие.
- Встряхнуть термометр сверху вниз, так чтобы ртуть опустилась по столбику вниз в резервуар (ниже 35 0 С).
II.Выполнение процедуры
- Осмотреть подмышечную впадину, при необходимости – вытереть насухо салфеткой или попросить пациента сделать это.
- Расположить термометр в подмышечной области так, чтобы ртутный резервуар со всех сторон плотно соприкасался с телом пациента (прижать плечо к грудной клетке).
- Оставить термометр на 5 минут.
III. Окончание процедуры
- Извлечь термометр из подмышечной впадины, произвести считывание показаний термометра, держа его горизонтально на уровне глаз.
- Сообщить пациенту результат термометрии.
- Встряхнуть термометр сверху вниз, так чтобы ртуть опустилась по столбику вниз в резервуар, положить в контейнер с дезинфицирующим раствором.
- Вымыть и осушить руки (с использованием мыла или антисептика).
- Сделать соответствующую запись о результатах выполнения в медицинской документации — палатный и индивидуальный температурные листы (в условия стационарного лечебного учреждения) или в карту амбулаторного больного.
- О лихорадящих пациентах сообщить дежурному врачу.
Медицинская услуга № 26
Медицинская услуга № 27
I. Подготовка к процедуре
- Представиться пациенту, объяснить цель и ход процедуры, получить информированное согласие.
- Вымыть и осушить руки (с использованием мыла или антисептика).
- Придать пациенту удобное положение, усадить или уложить его.
II. Выполнение процедуры
- Обнажить руку пациента, расположив ее ладонью вверх, на уровне сердца.
- Наложить манжету тонометра на плечо пациента. Между манжетой и поверхностью плеча должно помещаться два пальца (для детей и взрослых с маленьким объемом руки – 1 палец), а ее нижний край должен располагаться на 2,5 см выше локтевой ямки.
- Соединить манометр с манжетой и проверить положение стрелки манометра относительно нулевой отметки шкалы. Другой рукой закрыть вентиль на «груше», повернув его вправо.
- Постепенно произвести нагнетание воздуха грушей тонометра до исчезновения пульса — уровень, при котором исчезают тоны Короткова (исчезновение пульса фиксируется исследователем пальпаторно). Это уровень давления, зафиксированный на шкале тонометра, соответствует систолическому давлению.
- Спустить воздух из манжеты тонометра для повторного накачивания воздуха.
- Мембрану стетофонендоскопа поместить у нижнего края манжеты над проекцией плечевой артерии в области локтевой впадины, слегка прижав к коже, но, не прилагая для этого усилий.
- После фиксации мембраны быстро накачать манжету до уровня, превышающего полученный результат на 30 мм. рт. ст.
- Сохраняя положение стетофонендоскопа, начать спускать воздух из манжеты со скоростью 2-3 мм рт. ст. за секунду. При давлении более 200 мм рт.ст. допускается увеличение этого показателя до 4-5 мм рт.ст. за секунду.
- Запомнить по шкале на тонометре появление первого тона – это систолическое давление, значение которого должно совпадать с оценочным давлением, полученным пальпаторным путем.
- Отметить по шкале на тонометре прекращение громкого последнего тона – это диастолическое давление. Для контроля полного исчезновения тонов продолжать аускультацию до снижения давления в манжете на 15-20 мм рт.ст.
- Выпустить воздух из манжеты.
III. Окончание процедуры.
- Сообщить пациенту результат измерения артериального давления.
- Вымыть и сушить руки (с использованием мыла или антисептика).
- Записать результаты в соответствующую медицинскую документацию.
Данные измерения округлить до 0 или 5, записать в виде дроби (в числителе – систолическое давление; в знаменателе – диастолическое) в необходимую документацию. Результаты графически зарегистрировать в температурный лист.
Кратность измерения. Повторные измерения проводятся с интервалом не менее 2-х минут. Во время первого визита пациента необходимо измерить артериальное давление на обеих руках. В дальнейшем целесообразно производить эту процедуру только на одной руке, всегда отмечая, на какой именно. При выявлении устойчивой значительной ассиметрии (более 10 мм рт.ст. для систолического артериального давления и 5 мм рт.ст. для диастолического артериального давления), все последующие измерения проводятся на руке с более высокими цифрами. В противном случае измерения проводят, как правило, на «нерабочей» руке. Если первые два измерения артериального давления отличаются между собой не более, чем на 5 мм рт.ст., измерения прекращают и за уровень артериального давления принимают среднее значение этих величин. Если имеется отличие более 5 мм рт.ст., проводится третье измерение, которое сравнивается по приведенным выше правилам со вторым, а затем (при необходимости) и четвертое измерение. Если в ходе этого цикла выявляется прогрессивное снижения артериального давления, то необходимо дать дополнительное время для расслабления пациента. Если отмечаются разнонаправленные колебания артериального давления, то дальнейшее измерение прекращают и определяют среднее трех последних измерений (при этом исключают максимальные и минимальные значения артериального давления).
Медицинская услуга № 28
Исследование пульса.
Функциональное назначение— диагностическое
Условия выполнения – амбулаторно-поликлинические, транспортировка в условиях «скорой медицинской помощи»,стационарные, санаторно-курортные.
ОСНАЩЕНИЕ: часы с секундомером, температурный лист, ручка, бумага, мыло или антисептик.
При наличии у пациента инфекционного кожного заболевания манипуляцию рекомендуется выполнять в перчатках.
Алгоритм процедуры:
I.Подготовка к процедуре:
1. Представиться пациент, объяснить ход и цель исследования. Получить его согласие на процедуру.
- Обработать руки гигиеническим способом, осушить.
- Предложить пациенту (помочь) занять удобное положение (сидя или лежа, рука расслаблена, при этом кисть и предплечье не должны быть «на весу»).
II.Выполнение процедуры:
1. Положить первый палец руки на тыльную сторону выше кисти пациента, а второй, третий и четвертый пальцы – по ходу лучевой артерии, начиная с основания первого пальца пациента.
2. Прижать слегка артерию лучевой кости и почувствовать ее пульсацию.
3. Взять часы с секундомером.
4. Провести подсчет пульсовых волн на артерии в течение 1 минуты.
5. Определить интервалы между пульсовыми волнами (ритм пульса).
6. Определит наполнение пульса (объем артериальной крови, образующей пульсовую волну).
7. Сдавить лучевую артерию и оценить напряжение пульса.
III.Окончание процедуры:
- Сообщить пациенту результат исследования
- Помочь пациенту занять удобное положение или встать.
- Вымыть руки.
- Записать результат исследования цифровым способом, графически зарегистрировать частоту пульса в температурном листе.
Медицинская услуга № 29
Медицинская услуга № 30
Составление порционного требования
Функциональное назначение— лечебное, профилактическое
Условия выполнения – стационарные, амбулаторно-поликлинические
ОСНАЩЕНИЕ: листы назначений, ручка, линейка, образцы бланков порционного требования, калькулятор.
Порционное требование (порционник) Ф – 1-84, содержит сведения о количестве различных диетических столов, видах разгрузочных и индивидуальных диет.
Необходимую диету и длительность применения назначает врач в зависимости от заболевания, состояния больного и переносимости назначенной диеты. Номер диеты врач записывает в лист назначений, вложенный в историю болезни.
Палатная м/с проверяет листы назначений, ежедневно составляет порционной требование в двух экземплярах. Сведения палатных м/с о числе диет суммирует старшая м/с отделения, составляя порционник в 2-х экземплярах, подписывает заведующий отделением, затем один экземпляр передается на пищеблок, второй в раздаточную буфетчице. На основании этого требования буфетчица получает пищу на пищеблоке и осуществляет раздачу ее больным в отделении, осуществляется буфетчицей или м/с согласно второго экземпляра порционного требования.
Сведения о больных, выписывающихся из отделения, в порционник не включают.
Составление меню, контроль за качеством продуктов и их закладкой, осуществляет врач – диетолог (в небольших лечебных учреждениях диетсестра).
ПОРЦИОННОЕ ТРЕБОВАНИЕ
_______________________ ОТДЕЛЕНИЯ ПОСТ №_____
На питание больных____________________20____г.
1. Сведения о наличие больных по состоянию
| Наименование палат | Число больных | В том числе по диетам |
| ОВД ОВД-9 ЩД ВБД | ||
| № 1 | 2 1 1 | |
| № 5 | 1 3 | |
| Итого | 3 1 3 1 |
Подпись старшей медсестры
Медицинская услуга № 31
Медицинская услуга № 32.
Алгоритм процедуры
I.Подготовка к процедуре:
1. Представиться пациенту, проинформировать о предстоящем кормлении, составе и объеме пищи, методе кормления.
2. Вымыть и осушить руки (с использованием мыла или антисептика).
3. Подготовить питательный раствор, подогреть его до температуры 30-35 0 С.
II. Выполнение процедуры:
1. Определить предписанный пациенту режим кормления – непрерывный или перемежающийся (фракционный).
2. Вымыть руки (с использованием мыла или антисептика) и осушить, надеть перчатки.
3. Поднять головной конец кровати на 30-45 0 .
4. Проверить правильность положения зонда:
— Присоединить шприц 20 мл к дистальному участку зонда и аспирировать содержимое желудка.
— Оценить характер содержимого – при появлении признаков кровотечения прекратить процедуру.
— При выявлении признаков нарушения эвакуации желудочного содержимого – прекратить кормление.
5. Присоединить к дистальному отделу зонда шприц, заполненный 20 мл воздуха и ввести воздух внутрь, одновременно аускультируя область эпигастрия.
6. Осмотреть кожу и слизистые оболочки носовых ходов, исключить признаки инфицирования и трофических нарушений, связанных с постановкой назогастрального зонда.
7. Проверить качество фиксации зонда, при необходимости заменить пластырную повязку.
8. При непрерывном режиме зондового кормления:
— Промыть емкость для питательной смеси и соединительную канюлю.
— Заполнить емкость предписанной питательной смесью.
— Присоединить канюлю к дистальному участку назогастрального зонда или приемному штуцеру инфузионного насоса.
— Установить требующуюся скорость введения раствора с помощью дозатора канюли или блока управления насоса.
— Контролировать скорость введения раствора и объем введенной смеси каждый час.
— Каждый час аускультировать перистальтические шумы во всех квадрантах живота.
— Каждые 3 часа проверять остаточный объем желудочного содержимого. При превышении объема показателя, указанного в назначении, – прервать кормление.
— По окончании процедуры – промыть зонд 20-30 мл физиологического раствора или другого раствора в соответствии с предписанной схемой.
9. При перемежающемся (фракционном) режиме зондового кормления:
— Подготовить предписанный объем питательной смеси, перелить его в чистую посуду.
— Заполнить шприц объемом 20-50 мл или воронку питательным раствором.
— Ввести активно медленно (с помощью шприца) или пассивно 9 с помощью воронки) предписанный объем питательной смеси в желудок пациента. Введение производить дробно, порциями по 20-30 мл с интервалами между порциями 1-3 минуты.
— После введения каждой порции, пережимать дистальный участок зонда, препятствуя его опустошению.
— По окончании кормления ввести предписанный назначением объем воды. Если введение жидкости не предусмотрено, промыть зонд 30 мл физиологического раствора.
III.Окончание процедуры:
1. Аускультировать перистальтические шумы во всех квадрантах живота
2. Обработать ротовую полость, вытереть лицо пациента от загрязнений.
3. Утилизировать, продезинфицировать использованный материал.
5. Сделать соответствующую запись о результатах выполнения в медицинскую документацию.
Медицинская услуга № 33
III. Окончание процедуры.
18. Поместить использованный перевязочный материал в емкость или мешок для использованного материала.
19. Снять полотенце и поместить его в мешок для использованного белья.
20. Снять перчатки, поместить их в емкость для дезинфекции или пакет.
21. Вымыть руки и осушить их (с использованием мыла или антисептика).
22. Сделать соответствующую запись о выполненной процедуре в медицинской документации.
Медицинская услуга № 34.
Алгоритм выполнения
1. В обязанность палатной м/с входит ежедневный контроль за состоянием тумбочек больных на основании приказа № 228 от 23. 03. 76. В палате возле каждой кровати больного имеется прикроватная тумбочка, в которой больные хранят личные вещи (туалетные принадлежности: мыло, зубная паста, щетка, расческа, принадлежности для бритья для мужчин).
2. Медсестра следит за тем, чтобы палатная санитарка ежедневно протирала тумбочки больных, а после выписки – обрабатывала их дез. растворами.
3. В часы передачи продуктов и посещений медперсонал стола справок и лечебных отделений должен наблюдать за поведением посетителей и проводить с ними разъяснительные беседы о правилах проведения и передачах продуктов.
ü Из продуктов в тумбочке разрешают хранить небольшое количество непортящихся продуктов, упакованных в целлофановый пакет: печенье, сухари, яблоки.
ü Продукты принимают в пределах разрешенного врачом ассортимента и количества. Скоропортящиеся продукты хранятся в специальном холодильнике для продуктов больных. Перед закладкой их в холодильник необходимо поместить продукты в пакет, вложить в его бирку с указанием: Ф.И.О., палата больного и дата закладки. Скоропортящиеся продукты разрешено хранить в холодильнике не более суток.
4. М\С контролирует своевременное размораживание холодильника, его санитарное состояние.
Дополнительные сведения
1. В будние дни разрешается посещение больных ежедневно с 16.00 до 18.00, в воскресенье и праздничные дни с 10.00 до 13.00 и с 16.00 до 18.00.
2. Пребывание в палате у больных разрешается только одному посетителю не более 15 минут.
3. Справки о состоянии здоровья больных врачи выдают с 13.00 до 14.00 ежедневно, кроме воскресенья.
4. Для сведения посетителей нужно вывесить список продуктов, запрещенных и разрешенных к передаче в соответствии с диетой, указать допустимое количество этих продуктов.
Медицинская услуга № 35
Медицинская услуга № 36
I. Подготовка к процедуре:
1. Объяснить ход и цель процедуры пациенту (если это возможно), получить его согласие.
2. Вымыть и осушить руки (с использованием мыла или антисептика).
3. Приготовить комплект чистого белья (простыни, наволочка, пододеяльник, чистую простыню скатать в продольном направлении и повесить на спинку кровати), убедиться, что в кровати нет личных вещей больного.
II. Выполнение процедуры.
5. Опустить поручни, оценить положение и состояние пациента.
6. Вынуть одеяло из пододеяльника, укрыв пациента грязным пододеяльником на время смены белья. Заправить одеяло в чистый пододеяльник и отложить.
7. Осторожно вынуть подушку из-под головы пациента и, сменить наволочку, отложить подушку на стул у кровати. Грязную наволочку поместить в мешок для грязного белья.
8. Повернуть пациента на бок по направлению к себе.
9. Скатать валиком грязную простыню, подложить этот валик под спину пациента. Если белье сильно загрязнено, положить на валик пеленку.
10. Положить сложенную вдвое чистую простыню на свободную сторону постели, заправить под матрас с противоположной от больного стороны.
11. Помочь больному перекатиться через валик на чистую сторону.
12. Скатать грязную простыню и положить ее в мешок для грязного белья.
13. Расправить чистую простыню и заправить ее под матрас с другой стороны постели.
14. Уложить пациента на спину.
15. Осторожно поместить подушку обратно.
16. Накрыть пациента одеялом в чистом пододеяльнике, убирая грязный пододеяльник, которым он был укрыт.
III. Окончание процедуры
17. Поместить грязный пододеяльник в мешок для грязного белья.
18. Удобно расположить пациента в постели,
19. Поправить одеяло, сделать складку для пальцев ног.
20. Протереть стул и тумбочку, где располагались грязное белье и одежда, влажной ветошью.
21. Снять перчатки, поместить их в емкость для дезинфекции.
22. Вымыть (с использованием мыла или антисептика) и осушить руки.
23. Сделать соответствующую запись о результатах выполнения в медицинскую документацию.
I.Подготовка к процедуре:
1. Объяснить пациенту ход процедуры, убедиться, что он ее понимает.
2. Надеть перчатки если белье загрязнено биологическими жидкостями.
II.Выполнение процедуры:
1. Чистую простыню скатать в поперечном направлении и повесить на спинку кровати/стула.
2. Встать с двух сторон кровати пациента. Опустить изголовье. Переместить пациента в положение «на спине». Вынуть одеяло из пододеяльника.
3. Одна м/с берет чистый пододеяльник по длине и держит на весу. Другая одевает одеяло в пододеяльник. Одеяло положить на стул.
4. Одна сестра (физически более сильная) приподнимает голову и плечи пациента, другая – меняет наволочки и убирает подушку на тумбочку, скатывает грязную простынь к середине кровати и расстилает чистую, взбивает и укладывает на место подушку.
5. Опустить голову и плечи пациента на подушку.
6. Одна сестра приподнимает таз пациента, другая – скатывает грязную и раскатывает чистую простыню, (пациент сгибает ноги в коленном и тазобедренном суставе).
7. Опустить таз пациента на простыню.
8. Одна сестра поднимает ноги пациента, другая скатывает грязную простынь и сбрасывает ее в мешок, затем раскатывает чистую простынь.
9. Опустить ноги пациента на простыню.
10. Убрать грязный пододеяльник. Накрыть пациента одеялом.
11. Поднять изголовье кровати.
III.Окончание процедуры:
1. Поправить одеяло, сделать складку для пальцев ног.
2. Убедиться, что пациент лежит комфортно.
3. Снять перчатки, вымыть руки.
4. Провести дез. мероприятия.
Медицинская услуга № 37
к плану ухода при риске развития пролежней
ФИО пациента _____________________________________________________________________
Врачебный диагноз ________________________________________________________________
Время начала реализации плана
Время окончания реализации плана _______________________________________________
источник