К сожалению некоторых болезней, очень трудно избежать. Именно к таковым относится сыть при ветряной оспе. Она появляется у людей всех возрастов. По мнению большинства специалистов, переболеть данным недугом лучше в раннем возрасте, так как у взрослых людей она может привести к неблагоприятным последствиям.
Несмотря на то, что каждый человек хочет, чтобы любые недуги обходили его стороной, некоторых проблем не избежать. К таковым относится и ветряная оспа. Инфекционное вирусное заболевание чаще всего сопровождается вирусной интоксикацией и сильным поражением эпителия дермы, а так же слизистых оболочек папулёзно-везикулярной сыпью.
Ветряная оспа передаётся воздушно-капельным путём. Больному достаточно в течение 5 дней от начала появления сыпи или в течение 10 дней инкубационного периода попросту чихнуть или кашлянуть, и вирусы переносятся с невероятно скоростью. Они могут с лёгкостью переноситься через несколько этажей. Поэтому заразиться ветряной оспой очень просто.
Высыпания на теле человека могут появляться практически во всех местах. Характер сыпи при ветряной оспе изначально представляет собой мелкие красные пятнышки. Буквально за пару часов на их месте возникают папулы, а ещё через день могут появиться везикулы — пузырьки наполнены прозрачной жидкостью. Если пузырёк проколоть, то он моментально спадают. После этого на месте былой везикулы появляется сухая корочка. Одновременно на одних и тех же местах можно видеть различные стадии течения ветряной оспы. Пятна, папулы, везикулы или корочки. Постепенно везикулярные элементы нагнаиваются и характер сыпи при ветряной оспе приобретает совершенно иной вид. При этом практически вся дерма выглядит очень плохо.
Если рассматривать элементы сыпи, при ветряной оспе стоит их разделить по периодам появления. Первым появляется покраснение, на месте которого постепенно образуется папула через пару часов после появления покраснения. Постепенно папула преобразуется в везикулу. Диаметр везикул различен. После их появления буквально через пару дней они начинают подсыхать, так как жидкость постепенно спадает. При этом на их поверхности образуется корочка.
Элементы сыпи при ветряной оспе носят скачкообразный характер, так как каждые 24-48 часов появляются новые высыпания. Поэтому они носят смешенный характер: на одном участке можно заметить как красные пятнышки, так и подсыхающие везикулы.
Однозначно описание сыпи при ветряной оспе дать практически невозможно, так как элементы сильно разнятся по своим внешним показателям. Если брать пятна, то они красные, в диаметре достигающем не более 10мм. Постепенно красное пятно «обзаводится» папулой. Она растёт буквально на глазах. За пару часов на месте пятнышка появляется водяной прыщик. С везикулой дело обстоит серьёзнее, так как в ней происходит нагноение образовавшейся жидкости. Очень важно её своевременно начать подсушивать. В противном случае на коже могут остаться рубцы. Как только пик созревания везикулы пошёл на спад, она начинает обзаводиться кочкой.
За высыпаниями необходим соответствующий уход, дабы не допустить рубцов на коже. Поэтому везикулы стоит обрабатывать зелёнкой или марганцовкой. Они отлично подсушивают кожу и ускоряют период её заживления. Так же необходима и обработка элементов сыпи при ветряной оспе с использованием раствора марганцовки. Как только везикулы стали лопаться, поражённые места стоит обработать минимум перекисью водорода. Кроме того, заживающая кожа сильно зудит. Для облегчения состояния следует использовать спиртовые или глицериновые протирания.
Многих людей интересуют определённые вопросы по сыпи при ветряной оспе. Только получив на них ответ можно начать беспокоиться или наоборот.
Ответ на данный вопрос знают практически все люди в сознательном возрасте переболевшие ветряной оспой. Как быстро появляется сыпь при ветрянке? После того, как ребёнок заразился может пройти не менее недели, прежде чем появятся высыпания. Вместе с высокой температурой появляются красные пятна, за пару часов в их центре появляется пузырёк с жидкостью.
В большинстве случаев, если заболевание не носит тяжёлый характер, длительность высыпаний от 2 до 9 дней. Поэтому сколько дней высыпает сыпь при ветрянке зависит прежде всего от иммунитета человека.
В данном случае всё зависит сколько раз происходили высыпания. От периода появления первого пятна, до образования корочки проходит не более 3-х дней. А вот сколько держится выпь при ветрянке, если было несколько волн высыпаний необходимо отсчитывать исходя из последних высыпаний.
Сыпь при ветряной оспе явление не страшное, но за ней необходимо правильно следить и ухаживать за кожей. В противном случае могут появиться рубцы, от которых в дальнейшем очень сложно избавиться.
источник
Ветрянка вызывается вирусом герпеса варицелла-зостер, который распространяется воздушно-капельным путем. При попадании на слизистые он начинает активно размножаться. Через 1-3 недели у заразившегося человека появляется характерная сыпь.
В зависимости от состояния пациента, объема высыпаний и выраженности других симптомов врачи могут диагностировать типичную либо атипичную форму ветрянки. Врач смотрит, как выглядит сыпь, чтобы установить точный диагноз. Важно провести дифференциальную диагностику, ведь ее можно перепутать с укусами насекомых, везикулезным риккетсиозом, атипичной формой кори, атопическим дерматитом, стрептодермией.
Типичная ветрянка подразделяется на такие формы:
- Легкая. Состояние пациента остается удовлетворительным, прыщики единичные.
- Средняя. Сыпь покрывает все участки тела, температура поднимается выше 38 °С, появляются симптомы интоксикации организма.
- Тяжелая. Сыпь множественная, она сопровождается высокой температурой и сильной интоксикацией.
Специалисты выделяют такие формы атипичной ветрянки:
- Рудиментарная. Характеризуется тем, что признаки практически отсутствуют, чаще всего болеют дети первых месяцев жизни.
- Висцеральная (генерализованная). На теле образуются крупные пузыри, у пациента наблюдаются признаки сильной интоксикации, а кожа после болезни долго восстанавливается.
- Геморрагическая. В пузырьках геморрагическое содержимое, по телу видны кровоизлияния, открываются носовые кровотечения, возможна кровавая рвота, кровохарканье.
- Гангренозная. Вместе с высыпаниями на теле появляются участки некроза, сухой гангрены, которые покрыты струпьями. После их отпадения становятся видны глубокие язвы.
Висцеральная, геморрагическая и гангренозная формы ветрянки встречаются редко.
Они диагностируются преимущественно у людей с ослабленным иммунитетом.
Заражение ветрянкой проходит воздушно-капельным путем. Вирус, попадая в организм, активно размножается. У большинства пациентов инкубационный период протекает бессимптомно, но некоторые жалуются на повышение утомляемости, появление слабости и чувства, что болят суставы и кости. Стадия длится от 7 до 21 дня в зависимости от иммунитета заразившегося человека.
На продромальной стадии у пациентов поднимается температура до 37,5 °С, появляются высыпания и недомогание. Продромальный период длится не больше суток. В первый день сыпь похожа на прыщи, которые появляются при кори или скарлатине. Их вид меняется за несколько часов. Но продромальная стадия наблюдается не у всех пациентов.
При отсутствии продромального этапа начальная стадия характеризуется:
- повышением температуры до 37,5-39 °С;
- постепенным ухудшением самочувствия, это обусловлено нарастающей интоксикацией;
- возникновением характерных высыпаний.
Вначале появляются красные пятна, которые за несколько часов преобразуются в папулы, а после в везикулы. Это мелкие пузырьки диаметром 0,2-0,5 см. Пациенты часто жалуются, что они сильно чешутся. Вначале они напоминают капли росы, но уже на 2 день их содержимое мутнеет. Через 1-2 дня волдыри подсыхают и преобразуются в корочку. После ее отпадания остается пигментированное либо депигментированное пятно.
Первые высыпания появляются на лице, животе. Но такая локализация необязательна. Сыпь при ветрянке сосредотачивается в местах, где кожа максимально подвержена раздражению. Язвочками покрываются туловище, волосистая часть головы, конечности. У детей их количество меньше по сравнению со взрослыми.
Прыщи появляются не только на коже, у некоторых они распространяются по слизистым гортани, конъюнктивы, половых органов. На одном участке одновременно могут быть папулы, корочки, пятна и везикулы. Заразиться от больного можно на протяжении 5 суток с момента появления последнего элемента сыпи.
Последняя стадия называется реконвалесценцией. Период выздоровления продолжается 1-3 недели.
Препараты от герпеса на губах — подробнее>>>
При необходимости медики назначают симптоматическое лечение. Для профилактики развития бактериальных инфекций кожу обрабатывают дезинфицирующими растворами. Прыщи при ветрянке советуют мазать раствором бриллиантового зеленого.
Для уменьшения зуда и ускорения процесса подсушивания везикул используют лосьоны без спирта (Каламин, Калмосан). Также выписывают антигистаминные средства.
Понизить температуру при лихорадке можно с помощью препаратов на основе парацетамола или ибупрофена.
При неправильной или неаккуратной обработке высыпаний существует вероятность развития осложнений. Если везикулы начнут гноиться, то могут появиться шрамы. Чаще всего проблемы возникают, когда пациенты расчесывают язвочки. Поэтому при сильном зуде назначают антигистаминные препараты и местные средства, которые уменьшают зуд и охлаждают кожу.
При нарушении целостности язв или повреждении корочек в ранки может попасть инфекция. Если это произойдет, то на кожных покровах останутся характерные рубцы.
Шрамы не опасны для жизни. Они являются лишь неприятным косметическим дефектом. Родителям необходимо следить, чтобы ребенок не чесал места, покрытые сыпью. Вероятность появления осложнений повышается при тяжелом течении заболевания.
Специфическим симптомом ветрянки является сыпь. Но у детей и взрослых пациентов характер высыпаний различается. У взрослых существует большая вероятность присоединения вторичной инфекции, ведь у них болезнь протекает в более тяжелой форме.
Инкубационный период ветрянки для людей старше 30 лет составляет 11-21 день. Это время проходит от момента заражения до появления специфических высыпаний. У большинства взрослых пациентов наблюдается продромальный период протекания заболевания.
У взрослых высыпания массивные, они сопровождаются сильным зудом, повышением температуры до 40 °С и сильной интоксикацией организма. Активный период заболевания, на протяжении которого появляется сыпь, продолжается 7-9 дней.
От момента заражения ребенка ветрянкой до появления первых высыпаний проходит 13-17 дней. У большинства инкубационный период составляет 14 дней. Продромальная стадия ветряной оспы у детей бывает редко.
В период появления высыпаний поднимается температура, но общее состояние не нарушается. Активная фаза болезни длится 2-5 дней.
Ветрянка протекает в легкой или средней по степени тяжести форме, не вызывая осложнений. Если ребенок не будет расчесывать язвочки, то вероятность появления шрамов минимальна.
источник
Этиология. Возбудитель ветряной оспы — вирус Varicella—Zoster — относится к семейству Herpesviridae, подсемейству сх-вирусов 3-го типа, содержит ДНК. Вирус поражает ядра клеток с формированием эозинофильных внутриядерных включений, может вызывать образование гигантских многоядерных клеток. Возбудитель неустойчив во внешней среде, инактивируется при +50—52° С в течение 30 мин, чувствителен к ультрафиолетовому облучению, хорошо переносит низкие температуры, повторные замораживания и оттаивания.
Эпидемиология. Истогник-, больной ветряной оспой и опоясывающим герпесом. Больной заразен с последних 2 дней инкубационного периода до 5 дня с момента появления последней везикулы.
Механизмы передаги: капельный, контактный. Пути передаги — воздушно-капельный; редко — контактно-бытовой, вертикальный. Возбудитель потоком воздуха может переноситься на большие расстояния.
Восприимгивость к ветряной оспе очень высокая. Индекс контагиозно-сти — 100%.
Заболеваемость чрезвычайно высокая. Болеют преимущественно дети дошкольного возраста.
Сезонность: заболеваемость повышается в осенне-зимний период.
Иммунитет стойкий. Повторные случаи ветряной оспы встречаются очень редко. Однако вирус персистирует в организме пожизненно и при снижении защитных сил макроорганизма обусловливает развитие опоясывающего герпеса.
Летальные исходы возможны у больных с генерализованными, геморрагическими, гангренозными, буллезными формами заболевания и при развитии бактериальных осложнений.
Типигные формы ветряной оспы. Инкубационный период продолжается от 11 до 21 дня (чаще 14-17 дней).
Продромальный период продолжается от нескольких часов до 1—2 дней (чаще отсутствует), слабо выраженный синдром интоксикации, субфебрильная температура, редко — синдромом экзантемы: мелкоточечная или мелкопятнистая сыпь (rash), которая обычно предшествует высыпанию типичных пузырьков.
Период высыпания продолжается 2— 5 дней. Начинается остро, с повышения температуры до 37,5—38,5° С, умеренной интоксикации (головная боль, раздражительность), а также развития характерной пятнисто-везикулезной сыпи на коже, слизистых оболочках щек, языка, неба. Первые пузырьки, как правило, появляются на туловище, волосистой части головы, лице, сыпь на ладонях и подошвах встречается редко, в основном, при тяжелых формах. Динамика развития элементов сыпи (пятно — папула — везикула — корочка) происходит быстро: пятно превращается в везикулу в течение нескольких часов, везикула — в корочку за 1—2 сут. Ветряночные элементы (размер 0,2—0,5 см в диаметре) имеют округлую или овальную форму, располагаются на неинфильтрированом основании, окружены венчиком гиперемии; стенка везикул напряжена, содержимое прозрачное, пузырьки однокамерные и спадаются при проколе. Со 2-го дня периода высыпания поверхность везикулы становится вялой, морщинистой, центр ее начинает западать. В последующие дни образуются геморрагические корочки, которые постепенно (в течение 4—7 дней) подсыхают и отпадают; на их месте может оставаться легкая пигментация, в некоторых случаях — единичные рубчики («визитная карточка ветряной оспы»). У больных ветряной оспой высыпания появляются в течение 2—5 дней, толчкообразно, что и обусловливает «ложный» полиморфизм сыпи (на одном участке кожи имеются элементы сыпи в разной стадии развития — от пятна до корочки). В последние дни высыпания элементы становятся более мелкими, рудиментарными и часто не доходят до стадии пузырьков. Везикулы нередко появляются на слизистых оболочках полости рта, конъюнктивах, реже— гортани и половых органов.
Элементы сыпи на слизистых оболочках нежные, быстро вскрываются и превращаются в поверхностные эрозии (афты), в области которых отмечается незначительная болезненность. Заживление эрозий наступает на 3—5-й день высыпаний.
Каждое новое высыпание сопровождается подъемом температуры тела, поэтому температурная кривая при ветряной оспе неправильного типа.
Характерен параллелизм между синдромами интоксикации и экзантемы: у больных с обильной сыпью резко выражены головная боль, вялость, недомогание, снижение аппетита.
Период обратного развития продолжается в течение 1—2 нед. после появления последних элементов сыпи.
Профилактика. Больного изолируют в домашних условиях (или в мельцеровском боксе) до 5-го дня с момента появления последнего элемента везикулезной сыпи. Детей в возрасте до 7 лет, не болевших ветряной оспой (опоясывающим герпесом), разобщают с 9 по 21 день с момента контакта с больным. За контактными устанавливают ежедневное наблюдение с проведением термометрии, осмотра кожи и слизистых оболочек. Здоровые дети, не болевшие ветряной оспой, в первые 72 ч после контакта могут быть вакцинированы варицелло-зостерной вакциной.
Дезинфекция не проводится, достаточно проветривания помещения и влажной уборки.
С целью активной специфигеской профилактики за рубежом используют живую аттенуированную варицелло-зостерную вакцину. Пассивная специфическая профилактика (введение специфического варицелло-зостерного иммуноглобулина) показана контактным детям «группы риска» (с заболеваниями крови, различными иммунодефицитными состояниями), а также контактным беременным, не болевшим ветряной оспой (опоясывающим герпесом).
источник
Ветряная оспа — высококонтагиозное заболевание вирусной этиологии, сопровождающееся множественными высыпаниями на коже или слизистых оболочках. Попробуем разобраться, на какой день болезни появляется сыпь при ветрянке, как она выглядит, в каких случаях ее может быть мало или не быть вовсе, и чем можно обрабатывать сыпные элементы в домашних условиях.
Главная причина появления сыпи при ветряной оспе — инфицирование организма вирусом варицелла-зостер, относящимся к семейству Herpesviridae. Чаще всего заболевание передается от заболевшего человека здоровому воздушно-капельным путем. В закрытых помещениях вирус за считаные секунды распространяется на расстояние до 25 метров от резервуара или источника инфекции: проникает по коридорам в другие комнаты квартиры, перемещается по вентиляционным шахтам между этажами домов.
Входными воротами для инфекции становятся слизистые оболочки органов дыхательного тракта. Вирусные агенты используют эпителиальные клетки для репликации (воспроизведения «потомства» со схожими биологическими характеристиками), после чего проникают через лимфатические пути в кровоток, помогающий им распространиться по всему телу. В конце инкубационного (скрытого) периода, который может длиться от 9 суток до 3 недель, возбудитель закрепляется в эпителиальных клетках кожи, провоцируя появление характерной для ветряной оспы сыпи и возникновение интоксикационного синдрома.
На то, как выглядят прыщи при ветрянке, влияет целый ряд факторов. Прежде всего, характер сыпи зависит от того, в какой клинической форме протекает патологический процесс — в типичной или атипичной.
Итак, как выглядит сыпь при болезни, протекающей в типичной форме? Первые кожные высыпания при ветрянке внешне напоминают крапивницу и представляют собой мелкие красные пятнышки овальной или округлой формы, локализующиеся на туловище, ногах, руках, лице и голове больного человека. В центральной части каждого пятнышка обнаруживается выпуклый узелок (папула) бледно-розового цвета, имеющий шарообразную форму и четкие контуры. Через 5—6 часов папулезная сыпь трансформируется в мелкие пузырьки (везикулы), заполненные жидким бесцветным экссудатом.
Днем позже волдыри начинают лопаться и подсыхать. На поверхности лопнувших везикул появляются плотные корки желтовато-коричневого цвета. Через 9—11 дней они отпадают, не оставляя под собой пигментированных участков и рубцов.
Зудящие прыщики при ветрянке появляются не только на коже, но и на деснах, небе, миндалинах, конъюнктиве, внутренней части щек, слизистой оболочке гениталий. Иногда на перечисленных участках тела возникают и афты — мелкие изъявления с дном, устеленным белесым налетом из тончайших ниток фибрина. Энантемы быстро трансформируются в грязно-желтые язвы, а через 5—6 дней затягиваются обновленными эпителиальными тканями.
Обычно ветряночная сыпь проявляется волнами с периодичностью раз в 2 дня. Благодаря этому на теле больного можно обнаружить одновременно и красные пятна, и пузыри с прозрачным экссудатом, и лопающиеся везикулы, и корки. Каждый раз после очередной волны высыпаний у заболевшего человека резко повышается температура, ярко проявляются признаки, сигнализирующие об интоксикации организма.
Существует 5 атипичных разновидностей ветрянки:
- рудиментарная;
- буллезная;
- висцеральная или генерализированная;
- геморрагическая;
- гангренозная.
Сыпь при ветрянке, протекающей в рудиментарной форме, состоит из множества красных пятен с узелками в центральной части, а также из мельчайших одиночных везикул. Подобные высыпания могут проявиться у новорожденных малышей, у детей, которым был введен иммуноглобулин в скрытом периоде заболевания, или у людей, прошедших вакцинацию от ветряной оспы.
При буллезной ветрянке на коже заболевшего человека появляются крупные (до 17 мм в диаметре) гнойные прыщи с тонкими дряблыми стенками — буллы. С течением времени элементы сыпи увеличиваются в объемах и сливаются с расположенными рядом пузырьками. Когда буллы лопаются, на коже формируются мокнущие участки, очень долго не покрывающиеся корками. Буллезная форма болезни обычно диагностируется у малышей, не достигших двухлетнего возраста.
Какие прыщи характерны для геморрагической ветрянки? Как правило, сыпные элементы на коже у лиц, страдающих от этой разновидности болезни, выглядят как пузырьки, наполненные кровянистым содержимым. Когда появившаяся сыпь лопается, на ее поверхности образуются корки темно-бурого цвета. Развитие болезни сопровождается множественными кровоизлияниями в эпителиальные ткани, внутренними кровотечениями, рвотой с примесью крови. Геморрагической ветрянке в наибольшей степени подвержены люди, страдающие от заболеваний мелких кровеносных сосудов.
Сыпь при ветряной оспе, протекающей в гангренозной форме, представляет собой объемные пузыри, наполненные гнойно-кровянистым экссудатом. Вокруг каждого прыщика наблюдается черная каемка из отмерших тканей. После вскрытия сыпных элементов на их месте образуются глубокие труднозаживающие язвы. При этом значительно повышается риск вторичного инфицирования тканей и развития сепсиса («заражения крови»). Чаще всего так проявляется ветрянка у людей с очень слабым иммунитетом.
Генерализированная ветряная оспа поражает не только эпителиальные ткани, но и внутренние органы. У больных появляется сыпь на коже и слизистых оболочках, многочисленные мелкие очаги некроза в легких, надпочечниках, поджелудочной железе, печени, селезенке и пр. Развитие болезни сопровождается лихорадкой, мигренями, головокружениями, снижением аппетита, ухудшением сна, выраженной слабостью. Подобную форму ветрянки обычно диагностируют у людей, длительно принимающих стероидные препараты, у новорожденных малышей и у лиц с иммунодефицитными патологиями.
Итак, бывает ли ветрянка бессимптомной, и может ли она не сопровождаться появлением сыпи? Доказано, что заболевание действительно может протекать в стертой форме. Ветрянка без высыпаний не сопровождается ухудшением состояния больного, повышением температуры и появлением симптомов общей интоксикации. В редких случаях на коже заболевшего человека будут появляться единичные пятна и узелки. Чаще всего бессимптомная ветрянка без сыпи диагностируется у детей в возрасте меньше 12 лет.
К сожалению, этиотропные методы лечения ветряной оспы, которые могли бы избавить заболевшего человека от ветряночной сыпи в самые сжатые сроки, не разработаны до сих пор. Однако это не значит, что появляющиеся при ветрянке прыщи не требуют обработки препаратами местного действия. Грамотная терапия позволяет уменьшить зуд, снизить риск присоединения вторичной инфекции и ослабить проявления общей интоксикации организма.
В большинстве случаев сыпь, которая проявилась при ветряной оспе, не оставляет после себя шрамов на слизистых оболочках и коже. Высыпания не распространяются на ростковый слой кожных тканей, который отвечает за регенеративные процессы. Именно поэтому поверхностные эрозии, образующиеся на месте лопнувших сыпных элементов, заживают быстро и бесследно.
Вместе с тем, при глубоком воспалении эпителиальных тканей в области высыпаний или при активном облучении сыпи ультрафиолетом на пораженных участках могут проявляться так называемые оспины.
Для того чтобы избежать появления рубцов, необходимо избегать избыточной инсоляции, отказаться на время болезни от посещения солярия и стараться не расчесывать зудящие пузырьки.
Существует множество препаратов, предназначенных для местной обработки ветряночной сыпи. Однако в домашних условиях удобнее всего использовать:
- Для снижения риска развития воспалительных процессов в области кожной сыпи — раствор бриллиантового зеленого (1%) или перманганата калия (10%).
- Для ослабления зуда в зоне высыпаний — медицинский спирт, камфорное масло или водку.
- Для обеззараживания сыпи на деснах, небе, миндалинах, внутренней стороне щек — перекись водорода или метиленовый синий.
- Для обработки сыпных элементов на слизистом эпителии гениталий — слабый раствор перманганата калия или Фурацилина.
- Для дезинфекции сыпных элементов, появившихся на конъюнктиве глаза — настой ромашки, крепко заваренный черный чай, раствор Альбуцида (30%) или Протаргола (1%).
При применении перечисленных препаратов важно помнить о том, что большая часть из них имеет противопоказания. В описании каждого средства есть пункт, в котором перечисляются основания для отказа от его применения в лечебных целях. Для того чтобы избежать неблагоприятных последствий, очень важно учитывать эти сведения при местной обработке ветряночной сыпи.
Чаще всего высыпания перестают появляться на 5—7 сутки и полностью исчезают на 9—10 день болезни. Сыпные элементы, сохраняющиеся на коже больше 2 недель, сигнализируют о развитии серьезных осложнений, атипичном течении болезни или неправильной постановке диагноза.
источник
- вирус герпеса 1 или 2 типа у вас в организме;
Перейти к тесту (1 и 2 тип ВПГ)
Перейти к тесту (Опоясывающий герпес)
Перейти к тесту (Мононуклеоз и ВЭБ)
Инфекции детского возраста, сопровождающиеся высыпаниями различной локализации, зачастую сложно поддаются идентификации. Сыпь при ветряной оспе не во всех ситуациях описывается типичной картиной, поэтому ошибочный диагноз имеет место.
Высыпания при ветрянке похожи по внешним признакам на несколько распространенных детских инфекций вирусного и бактериального характера, поэтому требуют дифференциального подхода при диагностике.
Любое бактериальное или вирусное заболевание имеет ряд патогномоничных, специфических признаков и ветрянка исключением не считается.
Сыпь при ветрянке при классическом протекании заболевания описывается определенными характеристиками.
Период от контакта с человеком, имеющим высыпания при опоясывающем лишае (герпес Зостер) или ветряную оспу (герпес Варицелла), до появления первых симптомов ветрянки равен 11-21 дню. Это время называется инкубацией.
Для ветрянки присуща заразность еще до возникновения сыпи. Герпес Варицелла-Зостер передается воздушно-капельным способом, а содержимое прыщей при ветрянке также насыщенно вирусами.
Зная инкубационный период, можно сопоставить имеющиеся факты для точной диагностики.
Для ветряной оспы присущ довольно длительный инкубационный период по сравнению с другими детскими инфекциями, что следует учитывать при сборе анамнеза.
Перед тем, как высыпания при ветрянке проявят себя в полную силу, за несколько дней (иногда часов) ребенок начинает жаловаться на головную боль, снижение активности, усталость, сонливость.
Затем начинается озноб различной силы и интенсивности, подъем температуры. В зависимости от тяжести течения ветрянки температура может повышаться до различных цифр.

Описанный период (до подъема температуры) называется продромальным. Как только возникает лихорадочный синдром, появляется сыпь. Продрома типична для всех вирусных инфекций, но при ветряной оспе первые прыщи, которые именуются «реш», появляются в этом периоде: красноватые пятна могут располагаться по всему телу. Они очень похожи на высыпания при скарлатине или кори.
Отличительной чертой герпеса Варицелла-Зостер от иных вирусных инфекций является формирование специфического патогенеза сыпи. Первый день высыпания совпадает с первым днем подъема температуры тела.
Для ветрянки не характерны очень высокие значения лихорадки. При подъеме температуры толчкообразно возникают высыпания на теле.
Если иные вирусные инфекции описываются вечерним, ночным ростом температурной кривой, ребенок лихорадит несколько дней с последующим спадом значений, то при ветряной оспе повышается температура при появлении первых прыщей.
При различных детских инфекциях, для которых характерна энантема и экзантема, элементы появляются на определенные сутки от момента заражения. На какой день появляется сыпь при ветрянке от факта инфицирования, зависит от личных особенностей, но срок этот составляет не менее 11 дней.
Далее, наступает продрома, которая также имеет различную длительность. В среднем сыпь на коже возникает через две недели после того, как ребенок общался с больным.
Немаловажным считается вопрос, где появляются первые высыпания, характерна ли этапность для инфекции.
Если для многих инфекций присуща определенная последовательность появления сыпи, то суть патогенеза сыпи при ветряной оспе не включает этапность.
Поэтому ответить односложно на вопрос, где высыпает ветрянка, можно следующим образом: сыпь локализуется одновременно на разных участках тела. Но первая сыпь при ветряной оспе появляется преимущественно на:
При нетяжелых случаях вирусной инфекции сыпь на ладонях, во рту возникает редко. Если поражается полость рта, что чаще встречается у маленьких детей, то сыпь отличается незначительной болезненностью.
Зуд регистрируется по всей продолжительности заболевания: от момента появления папулы, волдыря и заканчивая корочкой.
Какая сыпь при ветрянке, как начинается и по каким отличительным признакам ее идентифицируют:
- на коже формируется красное пятнышко, их численность в начале небольшая, поэтому пятна могут остаться незаметными;
- очень скоро пятно трансформируется в папулу – приподнимается над уровнем кожи;
- так же стремительно папула превращается в волдырь – плотный пузырек с жидким серозным содержимым, которое представляет инфекционную опасность, являясь заразным;
- диаметр пузырька до пяти мм, имеет одну камеру (отсутствуют перегородки внутри волдыря);
- вокруг присутствует гиперемированное окаймление;
- в центре постепенно формируется углубление – так начинается засыхание;
- сформированная корочка имеет красно-коричневый цвет, отпадает через несколько дней, не оставляя рубца (за исключением случаев намеренного ее снятия);
- один раз в день или в два дня появляются новые высыпания, что приводит к характерной картине: на одной поверхности видны и пятна, и пузырьки, и засохшие корочки.
Новые элементы сыпи, как правило, появляются в течение 7 дней, а при большей продолжительности возникновения высыпаний говорят о недостаточности иммунитета и неблагоприятном прогнозе.
Данное описание сыпи при ветряной оспе присуще для классического течения. Но встречаются и атипичные формы.
В частности, некротическая разновидность описывается глубокими язвами, дно которых покрыто налетом, формируются толстые черные кровяные корки, рубцы остаются всегда.
Геморрагическая форма сыпи при ветряной оспе характерна для лиц с заболеваниями свертывающей системы крови, когда содержимое пузырьков пропитывается кровью.
Тяжелые формы описываются сыпью во рту, фебрильной лихорадкой, сильной интоксикацией, требующей специальной терапии. Кроме того, волдыри держатся на коже долго, корочка формируется несколько дней.
Сыпь, похожая на ветрянку, встречается и при других заболеваниях. Наиболее распространенными являются:
- вирус Коксаки;
- герпетическая ангина, стоматит, простой герпес на коже;
- стрептодермия;
- укусы;
- строфулюс.
Прыщи, похожие на ветрянку, но не она, чаще всего характерны для энтеровируса. Данное поражение кожи и слизистых инициируется разновидностью патогена – вирусом Коксаки:
- всегда поражаются ладони и стопы (подошвы);
- во рту присутствуют обильные высыпания;
- температура очень высокая, поднимается преимущественно вечером и ночью, держится 5-7 дней;
- на этапе завершения патологии появляются характерные изменения ногтей;
- на всей поверхности пораженной кожи одномоментно появляются сначала пятна, затем пузырьки, которые засыхают, а кожа слущивается.
Среди высыпаний, похожих на ветрянку, выделяют бактериальное стрептококковое воспаление кожи, первые симптомы которого можно перепутать с началом ветряной оспы. Присущи следующие отличия:
- невысокая температура;
- отсутствие продромы;
- поражается чаще не все тело, а определенный участок кожи;
- слизистая не вовлекается;
- формирующиеся пузырьки не плотные, заполняются гнойным содержимым, которое подсыхает в желтую корку;
- могут формироваться эрозии.
Многих родителей волнует, какие прыщи при почесухе, так как у маленьких детей зачастую строфулюс регистрируется чаще, чем ветрянка. Отличия в следующем:
- в патологию вовлечена нижняя половина тела (нижняя часть спины, ягодицы, нижние конечности);
- сыпь чешется очень сильно;
- отсутствует лихорадка;
- зачастую присутствует связь с аллергией;
- формируются папулы и пузырьки;
- полость рта не вовлекается.
Простой герпес на коже локализуется группами пузырьков, чаще на губах, крыльях носа, на половых органах. Высыпаниям предшествует боль, распирание, характерен зуд. Отсутствуют совпадения лихорадки и появления сыпи. При герпетическом стоматите язвочек много, болезненность сильная, при этом на теле высыпаний нет.
Каждая инфекция имеет нетипичные формы течения в зависимости от влияния на патогенез внешних или внутренних факторов. Ветрянка без высыпаний называется рудиментарной.
Причины ее возникновения заключаются в наличии антител к вирусу Варицелла-Зостер, поэтому симптоматика выражена слабо. Если пациенту вводили человеческий иммуноглобулин после контакта с больным ветрянкой, то инфекцию он может перенести в легкой форме – без сыпи. Такой же сценарий наблюдается у привитых детей.
Иногда ветрянка без сыпи регистрируется у беременных, если заболевание было перенесено в детстве, а на фоне снижения иммунитета рецидивировало. Как правило, рецидив ветрянки является опоясывающим лишаем, но в редких случаях при повторном заражении развивается рудиментарная форма.
Данная разновидность болезни описывается возникновением пятен и папул в типичных местах, но в пузырьки они не трансформируются. Количество элементов сыпи единично. Интоксикация слабая, температура невысокая.
Практически при всех эпизодах ветрянки специальное терапевтическое вмешательство не требуется.
Ограничиваются обильным питьем, использованием препаратов из группы НПВС для снижения температуры, обработкой сыпи. У детей ветрянка протекает легко, у взрослых иногда заканчивается госпитализацией.
Так как высыпает ветрянка в сопровождении зуда, назначаются противоаллергические средства. При необходимости врач может назначить Ацикловир. Легкая форма не требует назначения противовирусных средств.
Если тело ребенка более недели покрывается новой сыпью, температура высокая и удерживается больше пяти дней, следует обратиться к педиатру.
Прыщики необходимо обрабатывать:
- с целью профилактики нагноений волдыри смазывают подсушивающими антисептиками – зеленкой, фукорцином;
- для комплексной борьбы с высыпаниями используют Покс-клин, Каламин, они устраняют зуд, подсушивают и дезинфицируют;
- при наличии ветряночной сыпи во рту актуальными станут промывания отварами зверобоя, ромашки, коры дуба, шалфея с последующим смазыванием специальными пастами и мазями (Холисал, Солкосерил).
Неосложненная форма заболевания описывается кратковременным протеканием, на протяжении нескольких дней ребенок выздоравливает. А спустя 5 дней от момента отпадания корочек становится не заразным.
Автор: врач-инфекционист Куликовская Наталья Александровна.
источник
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи.
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного периода попадает в кровь, обусловливая вирусемию. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и слизистых оболочек, где, размножаясь, приводит к появлению патогномоничной для ветряной оспы сыпи.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
Клинический пример: больной С.,23 года, студент, обратился к участковому врачу с жалобами на повышение температуры до 38,8°С , головную боль, слабость, недомогание, высыпания на лице, волосистой части головы, туловище и конечностях. Со слов пациента, он заболел два дня назад; возникли недомогание, слабость, температура повысилась до 37,4°С. На следующий день состояние ухудшилось, температура поднялась до 38,0°С, отмечалась головная боль, была однократно рвота. К вечеру появилась обильная сыпь (рис. 1).
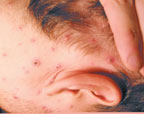 |
| Рисунок 1. Полиморфная сыпь при ветряной оспе на лице и волосистой части головы |
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
Учитывая острое начало болезни, наличие лихорадки, симптомов интоксикации, а также полиморфной сыпи на волосистой части головы, лице, туловище, конечностях и слизистой ротоглотки(рис. 2), пациенту можно поставить предварительный диагноз «ветряная оспа».
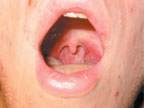 |
| Рисунок 2. Эрозия на слизистой ротоглотки |
Элементы ветряной оспы проходят следующие стадии развития: пятна, папулы, везикулы, корочки. Вначале появляется красное пятнышко размером от булавочной головки до чечевичного зерна круглой или овальной формы. В течение нескольких часов пятна приобретают характер папул с четко очерченным контуром. Через несколько часов либо на следующий день в центре элементов образуется пузырек-везикула с ровными краями и прозрачным серозным содержимым. В случае нагноения везикул образуются пустулы, при этом отмечается глубокое поражение кожи, что может приводить к образованию небольших западений в центре пустул, которые оставляют рубцы. Нередко отмечаются высыпания на конъюнктивах глаз, слизистой оболочке рта (твердом небе, слизистой оболочке щек, деснах, язычке, задней стенке глотки), иногда гортани и половых органах. Ветряночные пузырьки напоминают афты, однако везикулы быстро повреждаются, образуя небольшие поверхностные язвочки (эрозии). Для ветряной оспы характерны многократные высыпания, появляющиеся в несколько приемов, последовательно, в течение 2–5 дней. Такое волнообразное высыпание приводит к тому, что на одном и том же ограниченном участке кожи отмечаются элементы ветряной оспы, находящиеся на различных этапах развития, что придает ветряной оспе полиморфный характер. Помимо специфического высыпания в некоторых случаях в продромальном периоде ветряной оспы отмечается появление на коже продромальной сыпи, английское ее название «rash» («реш»), которая предшествует ветряночному высыпанию. Продромальная сыпь обычно появляется на груди, изредка на верхних конечностях, реже — на лице. Она не обильна, эфимерна, бывает скарлатиноподобной, кореподобной, реже носит геморрагический или эритематозный характер.
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
При геморрагической форме на 2-3- день болезни высыпания наблюдается скопление геморрагического содержимого в пузырьках при одновременном появлении петехий и крупных кровоизлияний на коже и слизистых оболочках. Возможны кровотечения из десен, носа и желудочно-кишечного тракта. Корочка, образующаяся при этой форме, черного цвета, глубоко находящаяся в коже, нередко изъязвляется (рис. 3).
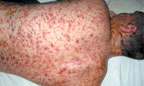 |
| Рисунок 3. Полиморфные высыпания с геморрагическим компонентом у больного ветряной оспой |
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
- Зубик Т. М. и др. Дифференциальная диагностика инфекционных болезней. — Л., 1991.
- Руководство по инфекционным болезням // Под ред. Ю. В. Лобзина. — СПб., 2001.
- Юнусова Х. А., Шамсиев Ф. С. Ветряная оспа. — М., 1999.
- Баран В. М., Талапин В. И. Фармакотерапия инфекционных болезней. — Минск, 1995.
- Детские инфекционные болезни // Под ред. В. В. Фомина. — Екатеринбург, 1992.
- Беренбейн Б. А. и др. Дифференциальная диагностика кожных болезней. — М., 1989.
- Соринсон С. Н. Неотложные состояния у инфекционных больных. — Л.: Медицина, 1990.
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет
источник
Ветряная оспа, несмотря на распространенное мнение, может являться крайне тяжелым заболеванием. Наиболее серьезные последствия возникают при инфицировании взрослых людей.
Вследствие контагиозности заболевания и возможности заражения от человека, у которого отсутствуют клинические симптомы, распространённость ветрянки очень высока. Наиболее часто болеют дети в организованных коллективах таких, как детские сады и школы.
Ветряная оспа – это остро протекающее заболевание инфекционного характера, вызываемое вирусом Varicella Zoster. Данное заболевание крайне контагиозно, передается только от человека к человеку воздушно-капельным путём. Однако, источником инфекции может быть не только больной ветрянкой, но и человек с проявлениями опоясывающего лишая, так как последний также вызывается вирусом Varicella Zoster.
После исчезновения симптомов ветряной оспы этот вирус не элиминируется из организма, а остается неактивным в нервных ганглиях. При снижении иммунной реактивности организма Varicella Zoster активизируется и проявляется в виде симптомов опоясывающего лишая.
Как правило, болеют ветрянкой дети. После выздоровления развивается стойкий иммунитет, вследствие чего повторных проявлений не возникает.
Основные проявления данного заболевания:
- повышение температуры тела;
- возникновение высыпаний на коже.
Выделяют следующие периоды течения ветряной оспы:
- инкубационный (10-21 день);
- продромальный (1-2 дня);
- период высыпаний (3-5 дней);
- период образования корочек (7-14 дней).
Сыпь локализуется на всей поверхности тела: на коже туловища, конечностей, лица, а также в области волосистой части кожи головы. Исключением является кожа ладоней и подошв.
Здесь вы можете подробнее прочитать обо всех видах сыпи на лице у ребенка.
Сыпь при ветряной оспе характеризуется ложным полиморфизмом. Каждый морфологический элемент проходит несколько стадий формирования:
- пятно красного цвета с четкими границами округлой формы;
- образование из пятна узелка – папулы ярко-красного цвета;
- формирование везикулы, вследствие появления в центре узелка серозного или гнойного содержимого, содержащего высокую концентрацию вирусных частиц;
- пузырьки легко вскрываются при повреждении, оставляя на поверхности кожи эрозии, поверхности которых покрываются фибриновой корочкой.
Количество высыпаний может достигать нескольких сотен элементов.
У взрослых ветряная оспа характеризуется более тяжелым течением.
Симптоматика развивается более остро, температура повышается до более высоких отметок. Морфологические элементы сыпи располагаются не только на коже вышеуказанных областей, но и на слизистой оболочке ротовой полости, затрудняя прием пищи, задней стенки глотки, гортани, половых органов, а также на конъюнктиве. Крайне часто возникают симптомы лимфаденита.
На фотографии представлен участок тела пациента со множественными высыпаниями, характерными для ветряной оспы. Среди морфологических элементов можно выявить как новообразованные пятна, так и уже сформировавшиеся везикулы, что подтверждает полиморфный характер сыпи.
Симптомы ветряной оспы:
- Инкубационный период (от момента инфицирования до возникновения первых клинических проявлений). В это время вирус накапливается в организме. Его концентрация слишком мала, чтобы вызвать какие-либо симптомы, поэтому в данный период изменения в состоянии инфицированного человека отсутствуют. О завершении данного периода свидетельствует повышение температуры тела или появление первых высыпаний.
- Продромальный период кратковременный, в некоторых случаях может отсутствовать. Он характеризуется повышением температуры, как правило, до субфебрильных показателей, при тяжелом течении – до 39˚ С. Кожные проявления отсутствуют.
- Период высыпаний характеризуется появлением пятен, их трансформацию в папулы и везикулы и распространение по всей поверхности тела. Как правило, появление сыпи сопровождается зудом и жжением.
- Период образования корочек. На месте везикул формируются фибриновые корочки, которые сохраняются в течение 2 недель и затем слущиваются без образования рубца.
Помимо типичной формы течения ветряной оспы, существуют и атипичные варианты:
- Рудиментарная форма имеет очень скудные клинические проявления. Количество высыпаний может ограничиться 2-5 пятнами. Энантемы могут отсутствовать полностью. Зачастую из пятен не формируются узелки или пузырьки, таким образом, полиморфный характер сыпи не определяется.
- Для буллезной формы характерно формирование пузырей (помимо типичных везикул). Пузыри большого размера с мутным содержимым желтого цвета. Стенки пузыря непрочные, поэтому при контакте с одеждой могут лопаться, формируя обширные эрозии – мокнутие. На месте неповреждённых булл спустя 5-7 дней формируются фибриновые корочки.
- Геморрагическая форма характеризуется наличием геморрагического содержимого, заполняющего пузырьки. Также возможно образование петехий на коже и слизистых оболочках. При самостоятельном слущивании корочек обнажается изъязвленная кровоточащая поверхность. Данная форма может сопровождаться кровотечениями носа, дёсен.
- При гангренозной форме вокруг везикул, заполненных гнойно-геморрагическим экссудатом, образуются некротические ободки, увеличивающиеся в размерах. При вскрытии пузырьков обнажается некротический струп, после отторжения которого остается длительно незаживающая язвенная поверхность с гнойным содержимым в области дна. Изменение общего состояния сопровождается выраженным синдромом интоксикации, лихорадкой. Данная форма развивается зачастую у детей при сниженной реактивности организма. При отсутствии должного лечения возможен летальный исход.
- Генерализованная форма возникает у людей вследствие недавно перенесенных инфекций, тяжелых соматических заболеваний, приема гормональных препаратов или цитостатиков. Течение данной формы крайне тяжелое с поражением внутренних органов. Зачастую приводит к летальному исходу.
Классификация ветряной оспы по степени тяжести:
- легкая;
- среднетяжелая;
- тяжелая:
- с выраженным синдромом интоксикации;
- с выраженными кожными проявлениями.
Точный срок между проникновением вируса и возникновением первых высыпаний предсказать сложно, так как длительность инкубационного периода варьирует в пределах 10-21 дня. При наличии общих явлений интоксикации данный срок увеличивается еще на 1-2 суток.
Свежие высыпания появляются в течение 5 дней с момента возникновения первого пятна. Процесс заживления и формирование корочек длится до 14 дней. Таким образом, максимальный срок наличия высыпаний составляет 19 дней.
При сложных формах ветряной оспы назначается следующее лечение:
- При повышении температуры пациентам рекомендуется соблюдать постельный режим.
- При возникновении головных болей, лихорадки рекомендован прием нестероидных противовоспалительных препаратов (нимесулид, ибупрофен, парацетамол).
- При тяжелых формах показано применение противовирусных препаратов (циклоферон, кагоцел), а также дезинтоксикационная терапия.
- При присоединении вторичной инфекции рекомендован пероральный приём антибиотиков, а также наружное применение мазей с антибактериальными свойствами.
В другой статье вы можете прочитать о другом распространенном заболевании у ребенка. Лечение атопического дерматита у детей по Комаровскому описано здесь.
Элементы сыпи обрабатывают анилиновыми красителями (раствором бриллиантового зеленого и др.) для предотвращения проникновения вторичной инфекции и для создания отличия между новообразованными морфологическими элементами от уже имеющихся на коже.
Это необходимо, чтобы рассчитать срок, когда пациент перестает быть заразным для окружающих (5-7 дней с момента последнего высыпания). Энантемы обрабатываются раствором марганцовокислого калия.
Противопоказания к вакцинации:
- острые соматические или инфекционные заболевания;
- тяжелый иммунодефицит;
- беременность и кормление грудью;
- при наличии аллергических реакций на компоненты вакцины.
Осложнения при ветряной оспе возникают крайне редко, однако, они могут быть очень тяжелыми и приводить к летальному исходу.
Первая группа осложнений развивается при присоединении вторичной инфекции (стрептококков, стафилококков) в области поврежденных везикул и включает такие проявления, как абсцессы, флегмоны, фурункулы, карбункулы. Здесь вы можете увидеть фото фурункула.
Следующая группа включает заболевания внутренних органов:
- ветряночная пневмония развивается у взрослых в период продромальной симптоматики или при первых высыпаниях;
- ветряночный нефрит возникает крайне редко к окончанию периода высыпаний, характеризуется повышением количества белка и эритроцитов в моче, а также появлением синдрома интоксикации;
- ветряночный энцефалит проявляется также к концу периода высыпаний. Данное заболевание может проявляться как наличием исключительно менингеальных симптомов (головная боль, тошнота, рвота), так и присоединением неврологической симптоматики при дальнейшем развитии процесса. При менингоэнцефалитах возникает поражение психики.
Опасность оспы для беременных:
- При заражении в первый триместр беременности возрастает риск внутриутробной гибели плода, самопроизвольного выкидыша, а также развития тяжелых пороков развития всех органов и систем.
- Во втором триместре последствий для ребёнка, как правило, нет, так как он надёжно защищен плацентой.
- При заражении беременной после 36 недели возможность возникновения неблагоприятных последствий снова увеличивается. Это возникает вследствие того, что у ребенка еще отсутствуют материнские антитела, поэтому он может заразиться данной инфекцией как во время родов, так и в первые дни после родов. Течение врожденной ветрянки крайне тяжелое.
Существует рудиментарная форма ветряной оспы, при которой возможно наличие 3-5 элементов сыпи. Они могут быть не замечены пациентом, вследствие чего инфицированный человек может не подозревать о наличии заболевания.
Ветряная оспа – часто встречающееся инфекционное заболевание, однако, при соблюдении мер профилактики и должной изоляции заболевших, можно предотвратить его дальнейшее распространение.
источник