Конъюнктивит — это воспаление конъюнктивы, нежной тонкой ткани, покрывающее поверхность глаза, там, где большинство говорит «белок», а так же конъюнктива покрываю внутреннюю поверхность века.
Многие люди, характеризуя состояние при котором краснее глаз, говорят о том, что «полопались сосуды».
Это утверждение не справедливо, просто потому, что сосуды или сосудистая стенка конъюнктивы или склеры крайне редко теряют целостность, и это уже другая тема для разговора. При конъюнктивитах же сосуды сильно расширяются, и если ранее они были тонкие, незаметные, едва уловимо розовые на фоне белой склеры. То теперь, в разгаре воспаления — это большие, красные «нити». Которые при рассмотрении с 2х и более метров и вовсе выглядят как равномерно «красный глаз». Некоторые формы воспаления конъюнктивы могут быть заразными.
Чаще всего причиной этих состояний является вирусы, бактерии, аллергия. Реже, но все же встречается поражения грибками, токсические поражения, химические и температурные ожоги, следствие неправильного использования контактных линз, не редки и травмы инородными телами, будь то песок, пыль, стружки и окалины.
Большинство форм этих заболеваний не представляется опасным, но, справедливости ради стоит отметить осложнения нерационально леченых или не леченых случаев — весьма опасны.
- Если мы говорим о аллергическом конъюнктивите, наиболее частый спутник этих состояний это зуд, отечность, возможна ринорея, отечность смежных органов, покраснение и слезотечение.
- Бактериальные конъюнктивиты чаще всего отличаются наличием обильного отделяемого, не прозрачного, возможно даже зеленоватого. При этом процесс вероятнее всего будет двусторонним, и не характерно внезапное начало.
- Вирусный конъюнктивит наверное наиболее впечатляющий по своему виду: это отечность, слезотечение, небольшое количество отделяемого, острое начало, буквально за несколько часов. При этом может быть односторонним.
Обращаю внимание, на то, что покраснение глаза, постепенно в течении рабочего дня, или в запыленном помещении, при длительной работе за компьютером. И наличие утром белесоватых «корочек», плавающих конгломератов серо-белого цвета, желание прикрыть глаза и чувство песка, с раздражением — могут бы связаны совсем не с конъюнктивитом. Но о разнице этих состояний в двух словах и не написать, дифференциальную диагностику этих состояний пусть лучше проводит врач.
Давайте попробуем подробнее взглянуть на каждый.
Основная часть заболеваний конъюнктивы вызвана инфекционными агентами, и это вирусные конъюнктивиты или бактериальные конъюнктивиты.
И пожалуй, лидирующее позиции в этой колонке занимает Вирусный конъюнктивит, в особенности относящийся к аденовирусам. К сожалению, специфической терапии против аденовирусной инфекции глаз не существует. Что бы вам не говорили рекламные буклеты, плакаты и «разные голоса по радио» — нет препарата, от аденовируса, который по своему действию на агента был бы похож на те же антибиотики, которые расправляются с бактриями, не давая им размножаться. С аденовирусом все не так.
По сути дела, если мы все же говорим о адекватном и современном лечении при аденовирусном конъюнктивите нам нужно обеспечить комфорт пациента (насколько это вообще возможно), облегчить болезненность и не дать развиваться возможным осложнениям. Мне часто приходится слышать о «пум-пум-пум-Фероне» препарате для глаз, который завоевал умы и сознания многих коллег. Его продвигают не только фармгиганты, этот препарат находится во многих рекомендациях к лечению вирусных конъюнктивитов.
И что самое интересное, ведь многие видят эффект от применения этих «кхм-кхм-мицинов». Объективно, мы можем даже наблюдать уменьшение инъецированости конъюнктивы и как следствие глаз «белеет», кажется что вот оно! Заветное лекарство от аденовируса.
Но нет. По своей сути, препараты от аденовирусного конъюнктивита активно промотируемые на территории нашей страны и старн СНГ — содержат в себе димедрол, антисептик и волшебные фероны. Димедрол приводит к уменьшение выработки медиаторов воспаления, отчасти приводя к сужению сосудов(но мы ведь помним, что с причиной он не борется?) — вот и наблюдаемый эффект.
Возникает резонный вопрос: Что же делать? Резонный ответ — переболеть. Для облегчения состояния можно использовать слезозаместители, холодные компрессы.
В тяжелых случаях противовоспалительные препараты(но, их назначение только по рекомендации офтальмолога. Бесконтрольное применение некоторых противоспалительных препараторов при аденовирусном конъюнктивите может приводит к затяжному течению, и появлению еще больших осложнений)
Что касается бактериальных конъюнктивитов — все несколько проще. Антибиотики широкого спектра действия справляются с большинством видов бактерий, способных вызвать это заболевание.
Грибковые конъюнктивиты встречаются еще реже, и наиболее вероятно как следствие бесконтрольного применения кортикостероидов, крайне редко при травмах ветками, или другими растительными частями которые могли содержать на себе достаточное количество грибка для быстрой активации и роста.
Обязательно стоит помнить о том, что эти виды конъюнктивитов заразны. И весьма неплохо передаются от человека к человеку, особенно при ослабленном иммунитете.
Конъюнктива, как и большинство наших слизистых «поверхностей», которым приходится взаимодействовать с окружающей средой и распознавать чужой-свой, имеет в себе иммунные клетки. Эти клетки способны в определённые моменты продуцировать медиаторы, которые в свою очередь запускают воспалительный процесс.
Часто аллергическими агентами является пыльца, частички растений. Они могут протекать остро, а могут быть затяжными. Лечение этих состояний предполагает во возможности устранения агента, вызывающих аллергию. Применение антигистаминных препаратов, как системных так и местных. В тяжелых случая прибегают к противовоспалительным препаратам.
Неонатальный конъюнктивит, или конъюнктивит новорожеднных как напрашивается из названия характерен для совсем малышей. По сути дела любая инфекция возникшая в первый месяц после рождения уже попадает под неонатальный конъюнктивит. Причиной такого заболевания чаще всего является инфекция, например гонорея или хламидиоз. При прохождении родовых путей — они могут передаваться от матери ребенку. А так же, нормальная флора присутствующая у матери так же может быть опасна для ребенка. Особенно внимательными следует быть с возбудителем гонококкового конъюнктивита, ведь без адекватного лечения заболевание может перерасти в кератит, изъязвление и перфорации роговицы.
Вирусы герпеса так же могут стать причиной неонатального конъюнктивита, но существенно реже.
В заключении, хотелось бы сказать о том, что несмотря на мои попытки подробно описать эти заболевания — я не старался создать инструкции, или доказательно обосновать назначение или не назначения того или иного препарата.
Мне бы хотелось, что бы мамы быстрее и правильнее понимали, что перед ними. Насколько это может быть безотлагательно и серьезно.
источник
Возбудитель заболевания — аденовирусы серотипа 8. Заболевания передается контактным путем.
Клинические признаки и симптомы
Инкубационный период — 4-8 дней. Продолжительность заболевания — от 2 нед до 2 мес. После заболевания остается иммунитет.
Заболевание начинается остро, симптомы конъюнктивита появляются сначала на одном глазу, а затем — на другом. Симптомам конъюнктивита предшествует общее недомогание. Регионарные лимфатические узлы увеличиваются с обеих сторон, при пальпации болезненны.
При осмотре обращают на себя внимание гиперемия и отек конъюнктивы, век и переходных складок, наблюдается небольшое количество слизистого или слизисто-гнойного отделяемого из конъюнктивальной полости (рис. 31). На конъюнктиве главным образом нижних переходных складок появляются мелкие прозрачные фолликулы. Чувствительность роговицы снижена. Через 1 нед после небольшого снижения субъективных ощущений появляются симптомы кератита — множественные точечные субэпителиальные инфильтраты роговицы.
Клинические рекомендации сходны с таковыми для аденовирусного конъюнктивита.
Возбудитель заболевания — энтеровирус-70 (из группы пикорнавирусов). Заболевание передается контактным путем.
Клинические признаки и симптомы
Инкубационный период — 12-48 ч. Через 8-12 дней после начала заболевания наступает выздоровление.
Заболевание начинается остро, симптомы конъюнктивита (светобоязнь, резкая боль, ощущение инородного тела) появляются сначала на одном глазу, а через 1—2 дня — на другом. Симптомам конъюнктивита предшествует общее недомогание. Наблюдается увеличение предушных лимфатических узлов. При осмотре выявляют гиперемию, фолликулы и выраженный отек конъюнктивы нижней переходной складки, небольшое количество слизистого или слизисто-гнойного отделяемого из конъюнктивальной полости. На 2-й день появляются различной степени выраженности субконъюнктивальные кровоизлияния. Чувствительность роговицы снижена. Иногда появляются точечные субэпителиальные инфильтраты роговицы.
В конъюнктивальный мешок закапывают в течение 2—3 нед растворы интерферона и его индукторов:
интерферона р-р 4000 ЕД/мл каждые 2 ч (ex temporae);
полудана р-р 50 ЕД/мл каждые 2 ч (ex temporae);
парааминобензойной кислоты 0,07% р-р 3—4 р/сут (Актипол).
Для профилактики присоединения вторичной инфекции 2—3 р/сут в течение 10—14 дней применяют:
пиклоксидина 0,05% р-р (Витабакт);
Возбудитель заболевания относится к дерматотропным поксвиру-сам. Поражает различные отделы кожи, в том числе лица и век. Передается контактно-бытовым путем.
Клинические признаки и симптомы
На фоне характерных изменений кожи век (см. Вирусные заболевания век) появляются гиперемия, отек и фолликулез конъюнктивы век и переходных складок.
После устранения поражения кожи век симптомы конъюнктивита исчезают самостоятельно.
Возбудитель заболевания — вирус ветряной оспы. Заражение происходит от больного человека воздушно-капельным путем. Чаще заболевают дети.
Клинические признаки и симптомы
Инкубационный период — 21 день. На фоне резкого повышения температуры тела и пятнисто-везикулезной сыпи появляются слезотечение, светобоязнь. Поражение конъюнктивы характеризуется инъекцией глазного яблока и везикулезными высыпаниями на конъюнктиве, коже век и межреберном пространстве век. Пузырьки изъязвляются с образованием мелких рубчиков. Появляется небольшое количество слизистого отделяемого из конъюнктивальной полости. В редких случаях возможно развитие кератита.
В конъюнктивальный мешок закапывают в течение 2—3 нед растворы интерферона и его индукторов:
интерферона р-р 4000 ЕД/мл каждые 2 ч (ex temporae);
полудана р-р 50 ЕД/мл каждые 2 ч (ex temporae);
парааминобензойной кислоты 0,07% р-р 3—4 р/сут (Актипол).
Для профилактики присоединения вторичной инфекции 2—3 р/сут в течение 10—14 дней применяют:
источник
Любые вирусные инфекции коварны: они могут протекать легко, иметь стертую клиническую картину, могут проявляться «во всей своей красе», вызывая опасные для жизни малыша осложнения. Ветряная оспа не исключение. Ее развитие провоцирует вирус человеческого герпеса третьего типа. Попадая внутрь организма, он вызывает появление сыпи и симптомов общей интоксикации. Течение способно быть легким, в тяжелых случаях нередко диагностируется ветрянка на глазах. Для того чтобы проявить всю степень ответственности за свое здоровье, важно научиться идентифицировать заболевание и знать, какие последствия оно может вызвать.
Поражение слизистой глаз, спровоцированное вирусом Varicella Zoster, называется ветряночным конъюнктивитом. Подобное осложнение встречается довольно часто у детей дошкольного возраста, у подростков появление на слизистой глаза характерных высыпаний – явление обычное, у взрослых выявляется реже.
Обычно при ветряной оспе поражается один глаз, второй вовлекается в процесс редко. Воспаление конъюнктивы вирусной этиологии имеет характерные признаки проявления:
- Сначала наблюдается ее значительное покраснение.
- Потом обильное слезотечение.
- Оно сопровождается сильным зудом и болью.
- Постепенно формируется отек век, образование прозрачной сыпи.
- Со временем появляется светобоязнь.
Клиническая картина при этом имеет и другие проявления.
Вирус герпеса третьего типа провоцирует заболевание, характеризующееся появлением на слизистой и вокруг век пузырьковой сыпи, которая зреет и лопается, образуя на поверхности конъюнктивы эрозию. Со временем она исчезает бесследно, не оставляя рубцов.
Но говорить о ветрянке можно только в том случае, если описанные явления протекают на фоне повышения температуры тела, развития общей интоксикации организма, распространения сыпи на всех участках тела (исключая ладони и стопы). Нередко ветрянка на глазах развивается одновременно с поражением слизистой ротовой полости и гениталий. Больной при этом жалуется на слабость, плохой аппетит, сильные головные боли, на ломоту в теле. Сыпь сопровождается сильным зудом.
Нередко ветрянка у ребенка осложняется присоединением бактериального компонента: формирование везикул сопровождается сильным зудом, малыш пытается расчесывать тело, ногтями он механически разрушает папулы, из них выливается концентрат вирусных частиц, попадающий под ногти.
При описываемой форме ветрянки глаза тоже сильно чешутся, больной, не осознавая, руками разносит инфекцию по всему телу. Так как под ногтями всегда прячутся и другие патогенные микроорганизмы, бактерии легко проникают во вскрывшиеся пузыри, вызывая формирование гнойных процессов.
Поражения глаз случаются разные, герпетические инфекции способствуют развитию воспаления роговицы глаз. Оно проявляет себя в виде жжения и резкой боли в середине глаза. Роговица мутнеет, снижается зрение. В некоторых случаях отмечается потеря функций пораженного глаза. Для предотвращения худших сценариев важно к лечению ветрянки подключать врача-офтальмолога. Он сможет подобрать терапевтическую схему, способную помочь сохранить зрение. Врача целесообразно вызывать на дом.
Диагностируется ветрянка на основе осмотра и сбора эпидемиологического анамнеза. Врач обязательно выясняет, был ли контакт с больным человеком и когда он произошел. Ветряная оспа имеет довольно характерную клиническую картину, но если медик испытывает сомнение в постановке диагноза, он обязательно выпишет направление на анализ крови.
Взятый биологический материал отправляется на вирусологическое и серологическое исследование. Первое при помощи полимеразной цепной реакции позволяет выделить ДНК клеточного паразита и идентифицировать его. Второе определяет присутствие или отсутствие антител в плазме крови больного. Результаты дают право делать стопроцентные выводы и строить эффективную терапию.
Лечение ветрянки носит системный симптоматический характер. Оно направляется на снижение интенсивности ее проявлений. Поэтому для снятия температуры тела используются жаропонижающие средства. Детям чаще всего прописывается «Парацетамол» или «Ибупрофен». Для устранения зуда используются антигистаминные препараты («Тавегил», «Супрастин»).
Основной упор делается на обработку сыпи, высыпаний на теле и на глазах. Так как вирусная инфекция в данном случае приводит к поражению кожи и слизистых оболочек, к терапевтической схеме обязательно подключается «Ацикловир» — противовирусный препарат, хорошо себя зарекомендовавший в борьбе с Varicella Zoster. Он выпускается в виде таблеток и мазей. Таблетки принимаются внутрь, мазью обрабатываются зреющие и вскрывшиеся папулы. Кроме этого, лечащий врач может назначить и другие противовирусные мази («Зовиракс» и «Инфагель»), таблетки («Полудан»). Прием последнего препарата не имеет возрастных ограничений, поэтому нередко используется при лечении малышей.
Для обработки глаз применяется«Офтальмоферон» — капли со сложным составом, обладающим иммуномодулирующим свойством. В случае присоединения бактериального компонента или для профилактики заражения воспаленной конъюнктивы офтальмолог может назначить антибактериальные препараты «Ципрофлоксацин», «Альбуцид».
Для достижения лучшего терапевтического эффекта необходимо правильно обрабатывать глаза.
- Перед использованием лекарственных средств глаза важно промыть водным раствором фурацилина. Он готовится по формуле три таблетки на 200 мл теплой воды, предварительно прокипяченной. В растворе смачивается ватный тампон, им аккуратно промывается и слизистая глаза, и веко по кругу.
- Очищенное место необходимо промокнуть хлопчатобумажной салфеткой. Сделать это нужно тщательно, так чтобы не осталось лишней влаги.
- Рекомендованные капли или мазь наносятся только на нижнее веко.
Обратите внимание! Если ветрянка поразила большую площадь глаза, местную терапию обязательно нужно дублировать препаратами, принимаемыми внутрь. Это должны быть иммунные стимуляторы и противовирусные таблетки. Антибактериальные средства подключаются только в том случае, если появляются вязкие желтые (или серые) выделения, если при пальпации закрытого века наблюдается выраженная болезненность.
Как правило, распространению сыпи по всему телу способствует несоблюдение правил личной гигиены. Высыпания на глазах появляются не только вследствие течения тяжелой формы ветрянки, иногда сам больной человек заносит вирус туда, забыв помыть руки после обработки пораженной кожи. Чтобы минимизировать озвученные риски, полезно с раннего детства прививать малышу чистоплотность. Во время болезни важно держать при себе антисептики для рук, такие, как «Стериллиум гель», например, и постоянно использовать их по прямому назначению. Важным условием предотвращения ухудшения состояния является строгое соблюдение рекомендаций лечащего врача.
Большинство осложнений ветрянки имеет обратимый характер, у детей дошкольного возраста она проходит без серьезных последствий. Организм полностью восстанавливается спустя две-три недели после исчезновения сыпи. Человек приобретает пожизненный иммунитет к повторному заражению.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Глаз может вовлекаться в процесс также при других общих вирусных заболеваниях; в частности ветряной оспе, кори, краснухе.
Вирус ветряной оспы относится к группе герпетических: вирусов, являясь, как сказано выше, аналогом возбудителя опоясывающего лишая. Заражение происходит от больного человека через дыхательные пути с локализацией вируса в коже и слизистых оболочках. На фоне резкого повышения температуры тела появляется пятнисто-везикулезная сыпь, в частности на лице и веках. Это сопровождается светобоязнью, слезотечением, гиперемией конъюнктивы, на которой тоже могут возникнуть пузырьки. Отделяемое из конъюнктивальной полости при этом слизистое, впоследствии с элементами гноя. Возникающий кератит чаще носит поверхностный точечный характер, инфильтраты окрашиваются флюоресцеином. Процесс в целом является доброкачественным. Лечение сводится к назначению гамма-глобулина в инъекциях, смазыванию элементов сыпи бриллиантовым зеленым, промыванию глаз настоим чая, последующему закапыванию интерферона, 20% раствора сульфацил-натрия, закладыванию за веки на ночь 1% мази эритромицина или тетрациклина.
Коревой конъюнктивит вызывается возбудителем, относящимся к парамиксовирусам, которые воздушно-капельным путем передаются через лимфоидную ткань носоглоточного кольца, а затем локализуются в органах. На фоне катара верхних дыхательных путей, повышения температуры тела на слизистой оболочке щек, конъюнктиве век могут появляться в виде белых пятнышек, окруженных красным ободком, участки детенерации и некроза эпителия — пятна Вельского-Филатова-Коплика, являющиеся предвестником мелкопапулезной сыпи на коже. Клиническая картина конъюнктивита, иногда с резкой светобоязнью, блефароспазмом и отеком век, дополняется эпителиальным кератитом с наличием эрозий роговицы. При ослаблении защитных сил организма может присоединиться банальная инфекция, о чем свидетельствует гнойное отделяемое из конъюнктивальной полости. На фоне должного лечения (гамма-глобулин в инъекциях и каплях, интерферон и другие вирусостатические средства, витаминные, десенсибилизирующие препараты) общий и местный процессы заканчиваются благоприятно. В противном случае могут развиться глубокий кератит, изъязвление роговицы, иридоциклит с исходом в грубое помутнение роговой оболочки со снижением зрения.
Краснуха, вызываемая тогавирусом, относится к острым инфекционным заболеваниям, преимущественно детей, передающимся воздушно-капельным путем. Клинические проявления складываются из катара верхних дыхательных путей и, что очень типично, генерализованной реакции лимфатических узлов (припухают и становятся болезненными затылочные, заднешейные и другие лимфатические железы). Это сопровождается небольшим подъемом температуры тола, появлением мелкой сыпи в виде бледно-розовых пятен, которые исчезают через несколько дней.
Одновременно с общими клиническими проявлениями заболевания возникают катаральный конъюнктивит и поверхностный кератит, требующие применения лишь симптоматического лечения и интерферона. Несмотря па благоприятный исход заболевания, оно при возникновении у женщин в первые месяцы беременности может привести к инфицированию плода с развитием врожденной краснухи, являющейся весьма частой причиной пороков развитие и врожденной патологии органа зрения (микрофтальм, колобомо-сосудистой оболочки, катаракта, глаукома).
Паратрахома. Относится к пограничным вирусным инфекциям конъюнктивы, возбудители которых занимают среднее положение между типичными вирусами и риккетсиями. Заболевание является урогенитальной инфекцией, поражающей население в возрасте 17-35 лет и попадающей на конъюнктиву через руки, воду во время купания в бассейне от больных неспецифическим уретритом. Чаще болеют женщины, страдающие эрозией шейки матки, цервицитом хронического течения. От таких беременных женщин паратрахомой в процессе родов может заразиться ребенок. Из сказанного становится понятным, почему паратрахома или конъюнктивит с включениями идентифицируется с банным конъюнктивитом,. бленнореей новорожденных с включениями.
Конъюнктивит чаще носит двусторонний характер, сопровождается слизистым, а затем гнойным отделяемым, отеком век, гиперемией и инфильтрацией ткани конъюнктивы, образованием фолликулов на нижней переходной складке, гипертрофированных сосочков на конъюнктиве хряща. Процесс сопровождается аденопатией, возникающей на 7-й день заболевания. Нередко развивается поверхностный аваскулярный кератит. Заболевание продолжается 2-3 нед. Диагноз подтверждается наличием в соскобе с конъюнктивы цитоплазматических включений, лимфоплазматических клеточных элементов.
Правильной диагностике способствует обследование урологом и гинекологом. Общее лечение сводится к назначению в течение 7 дней сульфадимезина или тетрациклина, при местном применении 1 % мази эритромицина или тетрациклина.
источник
Вирусный конъюнктивит – высококонтагиозное острое инфекционное поражение конъюнктивы, обычно вызываемое аденовирусами. Его симптомами являются чувство раздражения в глазу, светобоязнь и водянистое отделяемое. Диагноз ставится на основании клинической картины, в некоторых случаях рекомендовано выращивание вирусных культур и иммуноферментный анализ. Данное заболевание имеет склонность к самоизлечению, однако в тяжелых случаях показано применение местных глюкокортикоидов.
Более половины случаев воспалительной патологии глаз имеют доказанный или предполагаемый вирусный характер. Все вирусы (около 500 видов), вызывающие заболевания человека, могут поражать глаза. Хорошо известны аденовирусная и герпесвирусная инфекции глаз. Вирусные заболевания протекают в виде эпидемических вспышек и эпизодических заболеваний.
Аденовирус серотипов Ad 5, 8, 11, 13, 19 и 37 обычно вызывает эпидемический кератоконъюнктивит, который может вызывать тяжелый конъюнктивит. Фарингоконъюнктивальная лихорадка обычно является результатом воздействия аденовирусов серотипов 3, 5 и 7. В Африке и Азии регистрируют вспышки острого геморрагического конъюнктивита – редкого типа конъюнктивита, вызываемого энтеровирусом 70-го типа.
Аденовирусы вызывают две клинические формы заболевания: аденовирусный конъюнктивит (фарингоконъюнктивальная лихорадка) и эпидемический кератоконъюнктивит (протекает более тяжело и сопровождается поражением роговицы).
Возбудитель – аденовирусы серотипов 3, 5, 7. Заболевание передаётся воздушно-капельным и контактным путём. Инкубационный период составляет 7–8 дней.
Клиническая картина. Острое вирусное заболевание, не относящееся к категории эпидемических. Заболевают в основном дети дошкольного и младшего школьного возраста. Поражению глаз предшествует клиническая картина острого катара верхних дыхательных путей с появлением фарингита, ринита, трахеита, бронхита, иногда – отита, с повышением температуры тела до 38–39°. На фоне общих клинических проявлений, обычно на 2–4-й дни заболевания, возникает одно- или двусторонний конъюнктивит. При этом конъюнктива век гиперемирована и умеренно инфильтрирована, в области нижней переходной складки появляются мелкие фолликулы, точечные кровоизлияния, иногда – плёнчатые сероватые налёты. Отделяемое из конъюнктивальной полости – серозно-слизистое. У половины больных обнаруживают регионарную аденопатию околоушных лимфатических узлов. В ряде случаев одновременно с конъюнктивой в патологический процесс вовлекается и роговица. Появляются точечные эпителиальные инфильтраты, окрашивающиеся флюоресцеином. Вся клиническая симптоматика продолжается не более 2 нед. Явления кератита исчезают бесследно.
Возбудитель – аденовирусы серотипа 8. Заболевание является преимущественно госпитальной инфекцией, более 70% больных заражаются в медицинских учреждениях. Источник инфекции – больной эпидемическим кератоконъюнктивитом. Инфекция распространяется контактным, реже – воздушно- капельным путём. Длительность инкубационного периода – 4-7 дней. Продолжительность заразного периода 14 дней. Заболевание длится до 2 месяцев, по окончании остается иммунитет.
Клиническая картина. Начало заболевания острое, поражаются оба глаза с интервалом 1-5 дней. Развитию конъюнктивита предшествуют симптомы общего недомогания. Происходит двустороннее увеличение регионарных лимфоузлов, болезненных при пальпации. В клинической картине отмечается отёк век, резкая гиперемия и отёк конъюнктивы век и переходной складки, выявляются мелкие фолликулы и точечные кровоизлияния. В тяжёлых случаях формируются мембраны и псевдомембраны на конъюнктиве. Через 5-9 дней от начала заболевания на роговице появляются точечные субэпителиальные (монетовидные) инфильтраты, приводящие к снижению зрения. Инфильтраты в роговице могут сохраняться от нескольких месяцев до года.
Возбудитель – энтеровирус-70. Относится к группе РНК-содержащих пикорнавирусов. Инкубационный период – 12-48 ч. Длительность заболевания 8-12 дней, заканчивается выздоровлением.
Клиническая картина. Заболевание начинается остро с сильной рези в глазах и светобоязни. При осмотре: отёк век, хемоз и инфильтрация конъюнктивы, отдельные фолликулы на нижней переходной складке. Умеренное слизистое или слизисто-гнойное отделяемое. Типичны кровоизлияния в ткань конъюнктивы и под неё, появляющиеся в первые часы заболевания и исчезающие через несколько дней, а в отдельных случаях – через 2 нед. Кровоизлияния имеют различные размеры и форму: от петехий и отдельных мазков до обширных, занимающих всю площадь конъюнктивы и склеры. Вторым патогномоничным признаком является появление на конъюнктиве мелких белых или желтоватых пятен (закупоривающие выводные протоки слизистых или добавочных слёзных желёз некротизированные клетки). Чувствительность роговицы снижена, иногда появляются точечные субэпителиальные инфильтраты роговицы, которые могут исчезнуть через несколько дней. Клиническая картина дополняется увеличением и болезненностью предушных лимфатических узлов.
Возбудители – вирусы простого герпеса. Заболеваниечаще возникает у детей, характеризуется длительным и вялым течением, склонностью к рецидивам.
Клиническая картина. Характерен полиморфизм симптоматики. Для герпетического конъюнктивита характерны следующие признаки: поражение одного глаза, вовлечение в патологический процесс кожи и края век, роговицы. Различают три формы герпетического конъюнктивита: катаральную, фолликулярную и везикулёзно-язвенную.
- Катаральная форма характеризуется бурным течением и меньшей продолжительностью, отмечается выраженная гиперемия и отёк конъюнктивы. Отделяемое с конъюнктивы незначительное, слизистое.
- Фолликулярный герпетический конъюнктивит трудно отличить от аденовирусного. На фоне симптомов катаральной формы появляются фолликулы на конъюнктиве нижнего века и переходной складки.
- Более выразительна клиническая картина везикулёзно-язвенного герпетического конъюнктивита. Характерно рецидивирующее высыпание герпетических пузырьков с последующим образованием эрозий или язв на конъюнктиве и крае века, прикрытых нежными плёнками, с обратным развитием без рубцевания. В ряде случаев образуются узелки в склере в области лимба, напоминающие фликтены.
Поражение глаз происходит на фоне общего вирусного заболевания. Заражение происходит от больного человека воздушно-капельным путём. Чаще заболевают дети.
Ветряная оспа. Возбудитель – вирус герпеса типа III (вирус Varicella – Herpes zoster). На фоне резкого повышения температуры и пятнисто-везикулёзной кожной сыпи на лице и на веках появляется светобоязнь и слезотечение, гиперемия конъюнктивы и пузырьковые высыпания на конъюнктиве век. Пузырьки изъязвляются с образованием мелких рубчиков. Отделяемое в конъюнктивальной полости умеренное, слизистое, впоследствии с элементами гноя. Присоединяющийся кератит носит поверхностный точечный характер. Процесс в целом является доброкачественным.
Коревой конъюнктивит. Вызывают парамиксовирусы (вирус кори рода Morbillivirus), которые воздушно-капельным путём проникают в лимфоидную ткань носоглоточного кольца. На фоне катара верхних дыхательных путей, повышения температуры тела, на слизистой оболочке щёк, конъюнктиве век появляются белые пятна, окружённые красным ободком – пятна Бельского–Филатова–Коплика (участки дегенерации и некроза эпителия) – предвестники мелкопапулёзной сыпи на коже. Клиническая картина конъюнктивита, иногда протекающего с резкой светобоязнью, блефароспазмом и отёком век, дополняется эпителиальным кератитом с наличием эрозий роговицы. При адекватной терапии прогноз благоприятный.
Краснуха. Вызывается вирусом семейства Togaviridae. На фоне общих клинических проявлений (катар верхних дыхательных путей, генерализованная и болезненная лимфоаденопатия, небольшой подъём температуры, мелкая сыпь в виде бледно-розовых пятен) возникает катаральный конъюнктивит и поверхностный кератит. Исход заболевания благоприятный. Исключение составляют женщины в первые месяцы беременности (возможно инфицирование плода и возникновение у ребёнка пороков развития и врождённой патологии органа зрения).
Возбудитель относится к дерматотропным поксвирусам. Поражаются различные участки кожи, в том числе кожа лица и век. Передаётся контактно-бытовым путём. Клиническая картина. На коже появляются одиночные или множественные узелки величиной от булавочной головки до горошины. Узелки плотные, с перламутровым блеском, безболезненные с углублением в центре и микроскопическими отверстиями. При сдавливании узелка через отверстия выделяется масса белого цвета, состоящая из перерождённых клеточных элементов. Присоединяются симптомы блефарита и фолликулярного конъюнктивита.
Лечение. Проводят выскабливание или диатермокоагуляцию кожных элементов с последующим тушированием 1-2% спиртовым р-ром бриллиантового зелёного. После устранения поражения кожи век симптомы конъюнктивита проходят бесследно без дальнейшего лечения.
Использование методов лабораторной диагностики имеет большое значение для подтверждения этиопатогенеза вирусных заболеваний глаз, дифференциации активной и хронической фаз инфекции, а также выбора наиболее эффективного метода лечения. Лабораторная диагностика вирусных заболеваний глаз основана на использовании прямых и непрямых методов исследований материала, полученного путем соскобов с поверхности роговицы и конъюнктивы, а также содержимого передней камеры.
Прямые методы диагностики клинического материала
Прямые методы позволяют обнаружить вирус, вирусный антиген или вирусную нуклеиновую кислоту непосредственно в клиническом материале, то есть являются наиболее быстрыми (2-24 ч). Однако из-за ряда особенностей вирусов прямые методы имеют свои ограничения (возможность получения ложноположительных и ложноотрицательных результатов). Поэтому они часто требуют подтверждения непрямыми методами.
- Электронная микроскопия. Электронная микроскопия была предложена как быстрый диагностический метод для обнаружения вирусов без их типирования. Этот метод рекомендуется для диагностики герпетических заболеваний глаз. Вариантом электронной микроскопии является иммунная электронная микроскопия, при которой применяются специфические антитела к вирусам.
- Реакция иммунофлюоресценции (РИФ). Это метод наиболее быстрой диагностики и основан на использовании антител, связанных с флюорохромом. При обработке препарата флюорохромом акридиновым-оранжевым ДНК вируса светится ярко-зеленым цветом, а РНК — рубиново-красным.
- Иммуноферментный анализ (ИФА). Иммуноферментные методы определения вирусных антигенов в принципе сходны с РИФ, но основываются на метке антител ферментами. Выявляемость герпетического антигена в слезной жидкости больных при проведении ИФА достигает 100%.
- Радиоиммунный анализ (РИА). Метод основан на метке антител радиоизотопами по чувствительности и специфичности равен ИФА.
- Молекулярные методы. Классическим методом выявления вирусного генома считался высокоспецифичный метод гибридизации нуклеиновых кислот, в настоящее время все шире используется выделение геномов вируса с помощью полимеразной цепной реакции (ПЦР). Разработан вариант количественной ПЦР, позволяющий определять число копий ДНК. С помощью данного метода можно обнаружить ДНК вируса в слезной жидкости, камерной влаге, стекловидном теле и в тканях глаза, в частности в роговице.
- Цитологические методы в настоящее время имеют ограниченное диагностическое значение, но еще по-прежнему применяются. Исследование соскоба с поверхности роговицы имеет диагностическое значение при поверхностных формах герпетического кератита и при метагерпетическом поражении. Обнаружение вируса простого герпеса при глубоких кератитах встречается крайне редко.
- Метод Иммуноблота (Westernblot и Line-blot, последний отличается от Westernblot нанесением на мембрану диагностически значимых белков) — тест, позволяющий раздельно определять IgM, IgG к отдельным антигенам (белкам возбудителей оппортунистических инфекций), следить в динамике за сменой белков в сыворотке крови и (или) слезной жидкости. Этот метод можно использовать в диагностике ЦМВ-инфекции, ВЭБ-инфекции, ВПГ-инфекции, хламидийной инфекции, токсоплазмоза.
Экспресс-диагностика проводится с помощью RPS Аденодетектора на основе качественного анализа аденовирусных антигенов — гексон-протеинов в слезной жидкости. Действие RPS Аденодетектора базируется на принципе латеральной проточной иммунохроматографии. Избирательность: все известные серотипы аденовируса. Для анализа требуется до 10 мкл слезной жидкости. Продолжительность анализа — 10 минут. Чувствительность теста составляет 89%, его специфичность — 94% . Исследование возможно в кабинете офтальмолога без лабораторного оборудования.
Непрямые методы диагностики клинического материала
Выделение вирусов — один из самых старых и трудоемких методов диагностики. Для успешного выделения вирусов клинический материал должен быть взят в наиболее ранние сроки, что с практической точки зрения бывает невозможно. Серологическая диагностика, основанная на реакции «антиген — антитело», может быть использована для определения как тех, так и других. Исследуются парные сыворотки крови, собранные с интервалом в две-три недели. Положительной реакция считается, по крайней мере, при четырехкратном нарастании титра антител. Серологические методы имеют диагностическое значение при первичном герпесе и для диагностики рецидивирующего герпеса.
Моноклональные антитела. Высокоспецифичный и чувствительный метод определения вирусных антигенов, возникший с развитием генно-инженерных исследований.
- Закладывают за нижнее веко антиметаболиты 2–3 раза в день: 0,25% оксолиновая мазь, или мазь флореналя глазная 0,5%, или 0,5% теброфеновая мазь. Впрочем, эти ЛС обладают довольно низкой эффективностью.
- Одновременно с антиметаболитами применяют неспецифическую иммунотерапию: частые инстилляции (каждые 2 ч) интерферона, рекомбинантного интерферона альфа-2b – 8-10 раз в сутки, снижая до 6 раз в сутки или интерфероногенов (полудан), аминобензойная кислота – 6–8 раз в сутки
- После стихания острого воспаления в течение 5–7 дней закапывают растворы ГКС 1-2 раза в день – 0,1% р-р дексаметазона, раствор дезонида динатрия фосфата по 1 капле 3 раза в день.
- Можно использовать комбинированные ЛС – глазные капли и мазь, содержащие ГКС и антибиотик: неомицин + дексаметазон + полимиксин B
- При поражении роговицы применяют ЛС, улучшающие её регенерацию. Также готовят ex tempore капли, содержащие рибофлавин (0,01), аскорбиновую кислоту (0,02) и 2% р-р декстрозы (10,0), разводить лучше в ½ флакона Тауфона.
- Дополнительно используют инстилляции 2–3 раза в день ЛС, являющихся стабилизаторами мембран тучных клеток (Опатанол, Лекролин, Кромгексал)
- Для профилактики присоединения бактериальной инфекции применяют р-ры антибиотиков широкого спектра или комбинированные препараты (Вигамокс, Тобрадекс)
При герпетическом конъюнктивите общую схему лечения сочетают с закладыванием за веки 2–3 раза в день 3% мази, содержащей ацикловир.
источник
Вирусный конъюнктивит – это воспаление конъюнктивы, возбудителем которого является вирусная инфекция. Данный вид патологии встречается все чаще на фоне уменьшения бактериальных форм конъюнктивитов.
Наиболее частыми возбудителями являются аденовирусы различных штаммов, вирус простого герпеса, энтеровирусы. В зависимости от этого выделяют несколько форм конъюнктивита вирусного происхождения:
- герпетический;
- аденовирусный;
- эпидемический геморрагический;
- оспенный;
- коревой.

Симптомы вирусного конъюнктивита делятся на такие формы: катаральную, фолликулярную и язвенную.
Для катарального воспаления характерными признаками являются покраснение и отек конъюнктивы, инфильтрация, наличие слизисто-гнойных выделений.
При фолликулярной форме на фоне вышеперечисленных воспалительных явлений наблюдаются фолликулы на конъюнктиве.
Язвенное поражение характеризуется следующими показаниями.
- Боязнью света, слезотечением.
- Наличием язв и эрозий, покрытых серыми пленками.
- Вовлечением в процесс роговицы – на ней образуются серого цвета инфильтраты, склонные к изъязвлению.
- Наличием на конъюнктиве лимба и склеры везикул – небольших узелков.
Данная форма вирусного конъюнктивита вызывается аденовирусами. Различают эпидемический кератоконъюнктивит и фарингоконъюнктивальную лихорадку.

В начале заболевания симптомы проявляются только одном глазу, но через несколько дней поражается и второй. Жалобы больных связаны с покраснением глаза, чувством жжения и наличия инородного тела, слезотечением, выделениями из глаза.
Общее состояние обычно нарушено – головная боль, слабость, потеря аппетита. На второй день определяется увеличение и болезненность поднижнечелюстных и предушных лимфоузлов.
При осмотре глаза выявляется гиперемия и отек конъюнктивы век и склеры. Слизистая оболочка век, переходной и полулунной складки инфильтрирована, могут определяться небольшие фолликулы.
С течением болезни поражается и роговица, что выражается в жалобах на ухудшение зрения, усиление чувства рези и жжения в глазу, появление светобоязни. На роговой оболочке определяются большое количество мелких инфильтратов (участков помутнения), снижается ее чувствительность.

Данная патология характеризуется ухудшением самочувствия: увеличение температуры тела, головная боль, слабость, потеря сна и аппетита. Также у пациента наблюдается назофарингит, увеличение и болезненность подчелюстных лимфоузлов.
Сначала поражается один глаз, а в течение 2-3 дней и второй. Определяется отек век, гиперемия и инфильтрация конъюнктивы, на ней появляются мелкие фолликулы и небольшие кровоизлияния. На роговице определяются точечные участки помутнения, которые не изъязвляются и рассасываются без образования рубцов.
Такой вирусный конъюнктивит вызывается энтеровирусом-70, характерны эпидемические вспышки. Заболевание высококонтагиозно, начинается в течение первых двух суток после заражения.
Пациента беспокоят сильные боли и светобоязнь. Сначала симптомы проявляются на одном глазу, в течение суток процесс становится двусторонним. Определяется отек и покраснение конъюнктивы, мелкие или значительные кровоизлияния (геморрагии), которые могут занимать значительную часть склеры.
Воспаление слизистой глаза может наблюдаться при ветряной оспе. Вирус может попасть на конъюнктиву из содержимого вскрывающихся пустул в области век, или же инфекция заносится грязными руками (прикосновение к глазам после расчесывания мест высыпаний).
У пациента наблюдается блефароспазм и боязнь света.
Слизистая оболочка век отечна, гиперемирована, на ней определяются пустулы, которые после вскрытия оставляют мелкие белесоватые рубцы. При тяжелых формах заболевания появляются пустулы на роговице, что может привести к образованию в ней участков помутнения, снижающих остроту зрения.
Нередко воспаление конъюнктивы при кори является первым клиническим симптомом этого вирусного заболевания.
- Слезотечение и светобоязнь.
- Серозное отделяемое.
- Отек и покраснение конъюнктивы.
- Блефароспазм.
- Характерные пятна Коплика-Филатова-Бельского на слизистой оболочке полости рта, на губах, нередко – на конъюнктиве.
- Сыпь на теле.
Зачастую в процесс вовлекается роговица, развивается кератит. Данное осложнение опасно образованием помутнений, которые могут снижать функцию зрения.

- Противовирусных препаратов в форме капель и мазей (офтальмоферон, оксолин и др.) – капли закапывают в 4-6 раз в день в первые дни заболевания, мази накладывают 2-3 раза в день.
- Антисептиков (перманганата калия, фурацилина) – 3-4 раза в день.
- Анестетиков – для уменьшения болезненных ощущений.
- Кортикостероидов – с целью уменьшения воспалительных явлений.
- Антигистаминных средств – для снижения симптомов аллергии.
- Антибиотиков и сульфаниламидов – с целью профилактики бактериального поражения.
- Искусственной слезы и других слезозаменяющих жидкостей – при сухости слизистой оболочки глаз.
Для уменьшения светобоязни рекомендовано ношение солнцезащитных очков.
При тяжелых формах патологии, сопровождающихся нарушением общего состояния, назначают внутрь противовирусные препараты, обезболивающие.
В некоторых случаях применяется лазеро- и криотерапия. Вирусный конъюнктивит эффективно лечится иммунотерапией.
Для более полного ознакомления с болезнями глаз и их лечением – воспользуйтесь удобным поиском по сайту или задайте вопрос специалисту.
источник
Вирусный кератит – воспалительное поражение роговицы глаза, вызванное вирусной инфекцией. Вирусный кератит проявляется пузырьковыми высыпаниями, отеком и покраснением глаза, роговичным синдромом, изъязвлением и помутнением роговицы, снижением зрения, невралгическими болями. С целью диагностики вирусного кератита проводят биомикроскопию, конфокальную и эндотелиальную микроскопию, пахиметрию и кератометрию, проверку остроты зрения, определение чувствительности роговицы, культуральное, ПЦР, ИФА исследования. Для лечения вирусного кератита назначают противовирусные, иммуномодулирующие, антибактериальные средства, анальгетики, НПВС, антиоксиданты, витамины, физиотерапию; при необходимости выполняют соскабливание пораженного эпителия или кератопластику.
Вирусный кератит является одним из проявлений общей вирусной инфекции; чаще поражает детей и людей молодого возраста. Воспалительный процесс при вирусном кератите может быть поверхностным (затрагивать только эпителий и верхние слои стромы) или глубоким (захватывать всю строму). Вирусный кератит сопровождается уменьшением прозрачности роговицы и понижением остроты зрения, может осложняться развитием некроза роговицы, абсцессов и изъязвлений.
Воспаление роговой оболочки глаза чаще развивается и тяжелее протекает при ее поражении вирусами простого (ВПГ) и опоясывающего герпеса, относящимися к фильтрующим нейродермотропным вирусам.
Выделяют несколько видов вирусного кератита герпетической природы: первичный (первичное инфицирование) и постпервичный (активация латентного вируса). Герпетическая инфекция длительный период может находиться в неактивном состоянии, ее резервуаром является эпителий конъюнктивы и ганглий тройничного нерва.
По вариантам клинического течения в офтальмологии различают вирусный кератит точечный, везикулезный, древовидный, метагерпетический, дисковидный и диффузный кератоувеит.
Причиной вирусного кератита является заражение аденовирусной, герпетической инфекцией, вирусами ветряной оспы, кори, эпидемического паротита. Развитию вирусного кератита может способствовать отсутствие своевременной терапии аденовирусного конъюнктивита.
Предрасполагающими факторами возникновения вирусного кератита являются повышение проницаемости или нарушение целостности роговицы глаза, ослабление общего и местного иммунитета, частые эмоциональные стрессы, переохлаждение организма.
Герпетический кератит может быть спровоцирован другими ОРВИ и гриппом, способствующими снижению иммунной защиты и активации возбудителя латентной инфекции.
Для вирусного кератита характерно длительное течение заболевания с частыми рецидивами; наличие пузырьковых высыпаний, инфильтратов неправильной или древовидной формы; снижение чувствительности роговицы; сопутствующая невралгия тройничного нерва.
Первичный герпесвирусный кератит проявляется остро; протекает с высыпаниями на губах, слизистых, крыльях носа, веках. При этом отмечаются светобоязнь, слезотечение, покраснение глаз, болевые ощущения, отек и помутнение роговицы, развитие вторичной инфекции, лимфаденопатия. При вскрытии пузырьков развиваются эрозии и язвочки.
Послепервичный герпесвирусный кератит наблюдается у детей, ранее переболевших ветряной оспой, и у взрослых на фоне ослабления иммунитета. Течение заболевания – подострое, продолжительность – 2-3 недели. Выделения из глаза — незначительные, серозно-слизистые, роговичный синдром слабо выраженный. С каждым последующим обострением вирусного кератита продолжительность заболевания увеличивается, развивается более глубокое поражение роговицы и более резкое снижение зрения.
Точечный вирусный кератит протекает без выраженной клиники, характеризуется точечными помутнениями роговицы. При везикулезном вирусном кератите на роговице наблюдаются мелкие, полупрозрачные пузырьки, которые довольно быстро лопаются с образованием язвочек.
При древовидном вирусном кератите наблюдаются мелкие инфильтраты в эпителии и передних слоях стромы; на месте изъязвленных и слившихся вместе герпетических пузырьков отмечаются характерные серые линии в виде ветвей дерева, идущие по ходу поверхностных роговичных нервов. Древовидный кератит протекает вяло, но упорно, обычно сопровождается развитием поверхностной язвы размером 1-1,5 мм и невралгическими болями.
Метагерпетический кератит характеризуется длительным течением с тяжелым поражением стромы роговицы, выраженным роговичным синдромом, образованием глубоких воспалительных инфильтратов и массивных эрозий. Роговица разбухает и приобретает серо-мутный оттенок; после затухания остроты процесса на ней остается грубое помутнение, значительно нарушающее зрение, возможна перфорация. Метагерпетический вирусный кератит сочетается с передним увеитом (иридоциклитом), отеком сетчатки.
Для дисковидного вирусного кератита типично образование в центральной зоне роговицы серовато-белого очага в виде диска, сопровождающееся выраженным отеком и воспалением роговицы, конъюнктивы и век, повышением внутриглазного давления, значительным снижением чувствительности роговицы. Дисковидный кератит может продолжаться от нескольких месяцев до года, его исход – глубокое помутнение роговицы и резкое понижение остроты зрения.
Нейрогенный кератит возникает при поражении первой ветви тройничного нерва и обычно сопровождается герпетическими высыпаниями и сильными невралгическими болями по ходу его разветвления, иногда — склеритом, невритом зрительного нерва или параличом глазных мышц, развитием вторичной глаукомы.
Диагностика вирусного кератита основывается на изучении симптомов и особенностей течения заболевания, его связи с перенесенной вирусной инфекцией; данных наружного осмотра, визометрии, лабораторных и инструментальных исследований.
Оценить состояние роговицы помогает проведение биомикроскопии глаза, конфокальной и эндотелиальной микроскопии роговицы, пахиметрии и кератометрии, определение чувствительности роговицы. Для обнаружения эрозий и язв роговицы выполняется флюоресцеиновая инстилляционная проба.
Выявление и идентификация возбудителя вирусного кератита проводится при помощи культурального исследования, ПЦР мазка с конъюнктивы и роговицы. Титр вирусоспецифических антител в сыворотке крови определяют методом ИФА. Вирусный кератит дифференцируют с другими видами кератита: грибковым и бактериальным кератитом.
Лечение вирусного кератита проводится комплексно; терапия направлена на подавление вирусной инфекции, стимуляцию местного и общего иммунитета, регенеративного потенциала роговицы.
В рамках этиотропной терапии вирусного кератита назначают инсталляции противовирусных препаратов (интерферона, ацикловира, дезоксирибонуклеазы) и индукторов интерферона, закладывание теброфеновой, бонафторовой и оксалиновой мазей. При тяжелом вирусном кератите также показан пероральный прием больших доз противовирусных средств (ацикловира). Для коррекции иммунного статуса применяются левамизол, экстракты вилочковой железы, внутримышечные инъекции неспецифического гамма-глобулина.
С целью профилактики вторичной инфекции при вирусном кератите местно могут быть назначены растворы антисептиков (сульфацетамид), антибактериальные мази (тетрациклиновая или эритромициновая).
В курсе лечения вирусного кератита используют обезболивающие (новокаин, анальгин), антигистаминные препараты (хлоропирамин, дифенгидрамин), НПВС (фенилбутазон, индометацин), ингибиторы ферментов протеолиза (апротинин), мидриатики (атропин, циклопентолат), антиоксиданты (витамин E, метилэтилпиридинол), витамины (A, С, PP, группы B).
При герпетических язвах проводят криоаппликацию, лазерную коагуляцию; для улучшения кровоснабжения и трофики роговицы — диатермию, диадинамические токи, лекарственный электрофорез, стимуляцию регенерации гелий-неоновым лазером. Кортикостероиды при вирусном кератите могут применяться только в очень малых дозах в виде капель при полной эпителизации роговицы в регрессивном периоде заболевания.
В случае отсутствия результатов медикаментозного лечения вирусного кератита и прогрессирования изъязвления роговицы показано хирургическое вмешательство: при поверхностных формах – соскабливание пораженного эпителия, при глубоких формах — послойная или сквозная кератопластика с последующей реабилитационной и противорецидивной терапией.
При частых обострениях вирусного кератита (офтальмогерпеса) необходима вакцинация противогерпетической вакциной.
Глубокие вирусные кератиты, протекающие с изъязвлением роговицы, приводят к стойкому интенсивному помутнению роговой оболочки глаза, резко снижающему остроту зрения.
Профилактика вирусных кератитов требует предупреждения первичного инфицирования и рецидивов инфекционных заболеваний с помощью вакцинации, «терапии по сигналу». Необходимо остерегаться микротравм роговицы, стрессовых ситуаций, переохлаждения и других факторов, способствующих обострению «дремлющей» инфекции.
источник
Ветряная оспа – довольно неприятное заболевание, сопровождающееся помимо кожных высыпаний целым комплексом симптомов. Нередко болезнь поражает глаза.
При воспалении органов зрения увеличиваются сосуды и раздражаются нервные окончания. Также мутнеет роговица, что провоцирует существенное ухудшение зрения. Конъюнктивит при ветрянке поддается лечению, главное своевременно его выявить и применять адекватные меры.
Возбудителем ветряной оспы (ветрянки) является герпес-вирус. Среди явных симптомов данного заболевания хорошо заметна сыпь, которая в самом начале развития недуга появляется на теле, а затем постепенно переходит на слизистую век. Такое проявление ветрянки на глазу называется герпетический вирусный конъюнктивит, при котором может быть поражен только один глаз. Воспалительный процесс при данном проявлении ветряной оспы вялотекущий, с характерной симптоматикой. При герпес-вирусном конъюнктивите характерно следующее:
- поражается только один глаз;
- воспалительный процесс медленный;
- сопровождается сильным зудом на пузырьках вокруг глаз и на веке;
- у больного наблюдается светобоязнь и слезоточивость;
- воспаление сопровождается покраснением;
- иногда могут появляться гнойные выделения из глаз.
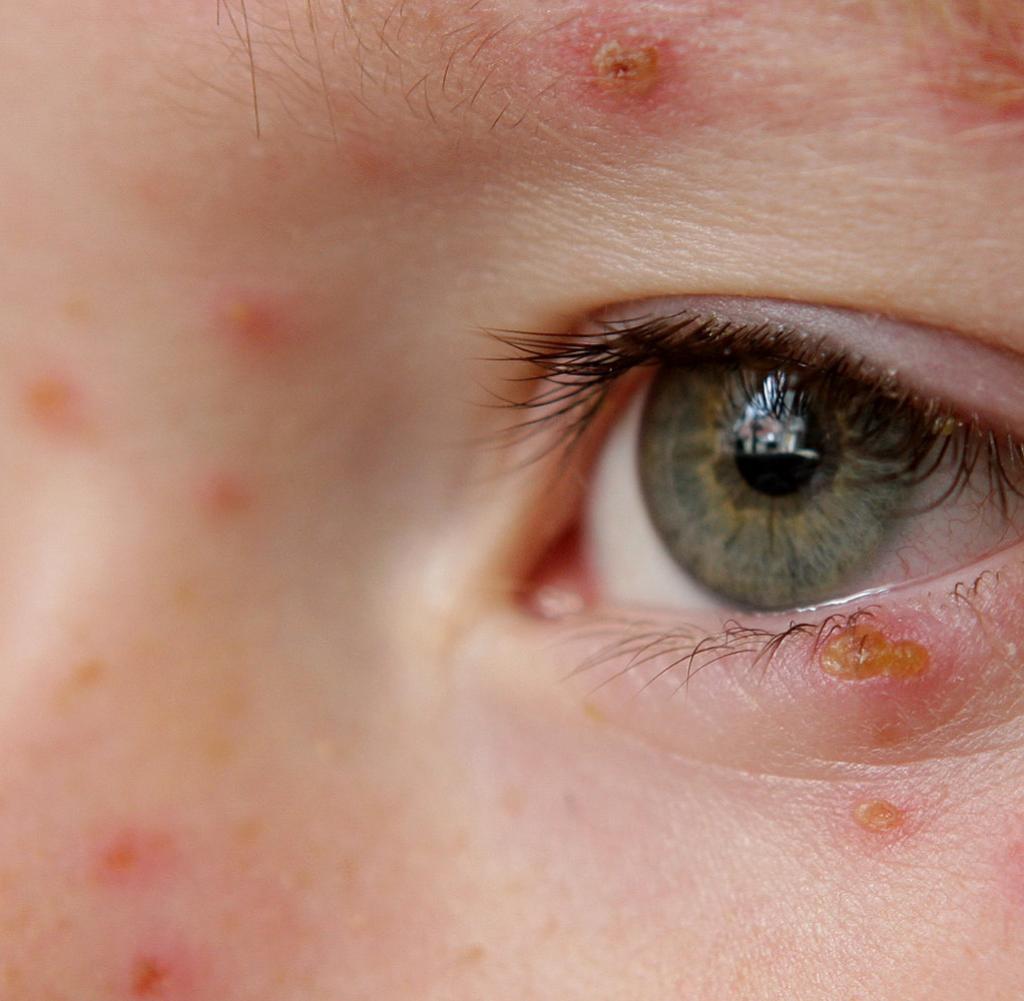
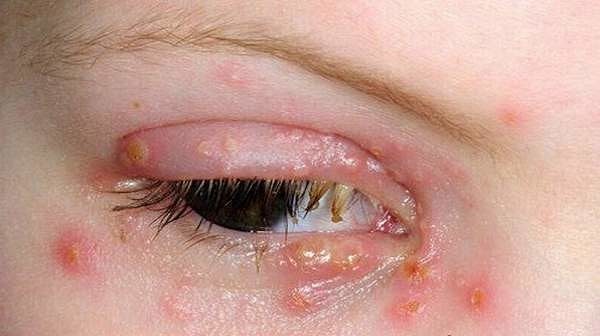
Герпетический конъюнктивит проявляется в высыпаниях на веках и коже вокруг глаз с очень сильным непрекращающимся зудом, который при расчесывании имеет свойство воспаляться. При этом глаз красный, но без гнойных выделений. На веках могут образовываться фолликулы. При пальпации больной может ощущать боль. Роговица глаза иногда мутнеет, что приводит к снижению зрительной функции глаз. Даже спустя два года после лечения может наблюдаться помутнение роговицы.
Опасным моментом в течении данного недуга является присоединение бактериальной микрофлоры к слизистым выделениям из глаз. Это способствует уже гнойным выделениям, когда к основному возбудителю болезни присоединяются микробы.
При фолликулярной форме на слизистой образуются фолликулы, а если воспалительный процесс усиливается, то появляются язвочки и эрозии. При герпес-вирусном типе может развиваться древовидный кератит – поражение роговицы глаз, для которого характерно покраснение и ощущение рези или жжения в середине.
Данный вид вирусного конъюнктивита диагностируется при помощи тщательных серологических исследований, цитологических и вирусологических обследований пораженных участков глаз. Поэтому при назначении терапии врач руководствуется точной картиной заболевания, основанной на результатах обследования.
Возбудителем ветряной оспы, поражающей конъюнктиву глаза, является вирус герпеса, поэтому заболевание носит название «герпетический вирусный конъюнктивит». Процесс протекания заболевания медленный, без осложнений.
При присоединении бактериальной инфекции у ребенка появляются гнойные выделения из глаз, а при фолликулярной форме заболевания вокруг глаза и на его слизистой оболочке образуются фолликулы (пузырики), язвочки или эрозии. Ветрянка на глазах может привести к развитию древовидного кератита, при котором происходит поражение роговицы глаз, проявляющееся покраснением и ощущением рези или жжения.
Развивается ветрянка в глазу у детей и взрослых при близком контакте с зараженными вирусом, когда уже проявилась симптоматика или заканчивается инкубационный период. Причем взрослые болеют такой формой конъюнктивита только в том случае, если в их организме отсутствуют антитела к вирусу (то есть в детстве они не болели ветрянкой).
Ветрянка на глазах развивается по аналогичной схеме, что и другие формы заболевания. В первые несколько дней (от недели до трёх) после инфицирования пациент не испытывает дискомфорта, связанного с активностью вируса. За сутки до того, как появляются пузырьки в области глаз, у малышей отмечаются следующие симптомы:
- головные боли;
- незначительное повышение температуры;
- приступы кашля;
- заложенность носа;
- дискомфорт в суставах.
Интенсивность проявления симптомов ветрянки напрямую зависит от состояния иммунитета и возраста пациента. Детей старше двух лет при нормально функционирующем организме приведённые явления беспокоят редко.
В течение суток после возникновения первых симптомов образуется высыпание на веках, из-за чего общая клиническая картина дополняется следующим:
- зуд и жжение в глазу;
- повышенная слезоточивость;
- снижение остроты зрения;
- светочувствительность;
- отёк века.
В отличие от других участков течение воспалительный процесс, характерный для ветряной оспы, в области глаз развивается слабо интенсивно. Однако такая локализация высыпаний опасна тем, что рост пузырьков сопровождается сильным зудом. Из-за этого ребёнок часто трёт глаза, способствуя присоединению вторичной инфекции и нагноению века.
Терапия ветряной оспы у маленьких детей носит симптоматический характер. На весь период заболевания ребенок должен оставаться дома, чтобы исключить контакт с другими детьми и не допустить передачу заболевания.
При сильных проявлениях интоксикации следует соблюдать постельный режим. Питание во время болезни должно быть диетическим, сбалансированным по содержанию белков, жиров и углеводов, богатое витаминами. Вся пища должна быть механически и термически щадящей, так как нередко пузырьки при ветрянке поражают слизистую рта и причиняют дискомфорт ребенку.
При повышении температуры тела во время ветряночного конъюнктивита, используются разрешенные для детей жаропонижающие средства – Парацетамол и Ибупрофен. При их применении важно обязательно соблюдать правильную дозировку и кратность приема.
Для уменьшения кожного зуда применяются антигистаминные препараты, такие как Супрастин или Тавегил. Кожные покровы можно обрабатывать противоаллергическим гелем Фенистил, а также противовирусными мазями на основе ацикловира.
При тяжело протекающей инфекции врач выпишет таблетки ацикловира для приема внутрь. При ветряночном конъюнктивите также понадобятся специальные лечебные капли для глаз.
Так как детям показаны не все противовирусные и антибактериальные препараты, то консультация терапевта и детского окулиста обязательна. Врач поможет подобрать терапию в зависимости от возраста и индивидуальных особенностей малыша.
Отличными средствами против ветрянки на глазах являются мази Флореналь, Теброфеновая мазь и Бонафтон. Обрабатывать слизистую нужно несколько раз в день.
Важное значение в выздоровлении играет поддержание санитарного режима в помещении, в котором находится ребенок (проветривание, кварцевание, частая смена постельного белья). Малышу необходимо давать пить много жидкости (простой воды или лечебных травяных отваров), а также отвлекать его, чтобы не расчесывал язвочки.
Практически все вирусы, вызывающие заболевания человека, могут поражать глаз. Наиболее часто в офтальмологической практике встречаются поражения конъюнктивы и роговицы, обусловленные:
- вирусом простого герпеса 1 типа
- вирусом ветряной оспы
- вирусом герпес зостер
- аденовирусами
- энтеровирусами
- вирусами кори и краснухи и др.
Несмотря на то, что герпетические заболевания глаз относятся к числу широко распростра¬ненных заболеваний, диагноз герпетического конъюнктивита встречается довольно редко.
Герпетический коньюнктивит или блефароконьюнктивит
Могут возникать изолированно, но чаще сопутствуют герпетическому кератиту. Герпетические коньюнктивиты как первичная инфекция вирусом герпеса чаще встречаются в раннем детстве.
Основные трудности при постановке диагноза состоят в том, что герпетический коньюнктивит не имеет специфической клинической картины, а лабораторное подтверждение не всегда возможно. Это, вероятно, является причиной гиподиагностики заболевания. Герпетический коньюнктивит встречается в виде двух клинических форм:
Чтобы предотвратить возникновение герпес-вирусного конъюнктивита, родителям детей, особенно тех, которые еще не переболели ветряной оспой, следует исключить полностью контакты с детьми, у которых налицо признаки данной болезни.
Во избежание воспалительных процессов на глазах следует с детства прививать детям чистоплотность. Их нужно научить соблюдать правила личной гигиены, следить за порядком и чистотой своих игрушек, постоянно мыть руки, особенно после контакта с другими детьми, посещения туалета или общения с животными.
Чтобы победить болезнь, нужно укреплять иммунитет, усиливать защитные свойства организма, а для этого следует хорошо и правильно питаться: есть фрукты, овощи, продукты, богатые витаминами и полезными веществами.
Большое внимание стоит уделять родителям и гулянью с малышом на свежем воздухе. Ежедневные прогулки должны быть не менее двух часов.
источник