Ветряная оспа — острое инфекционное заболевание, вызываемое вирусом из семейства Herpesviridae, характеризующееся умеренной лихорадкой и появлением на коже, слизистых оболочках мелких пузырьков с прозрачным содержимым.
Исторические сведения . Долгое время заболевание не дифференцировалось от натуральной оспы. Первое описание ветряной оспы как самостоятельного заболевания сделано в XVI в. итальянскими врачами V. Vidius, F. Ingrassia. Термин varicella введен в 1872 г. Vogel. Элементарные тельца вируса в содержимом везикулезных высыпаний обнаружил Н. Aragao (1911). Вирус ветряной оспы впервые культивирован на культуре ткани в 1953 г. Т. Н. Weller. В нашей стране большой вклад в изучение ветряной оспы внесли работы Н. Ф. Филатова, В. Н. Верцнер, Г. Г. Стукса, М. А. Скворцова и др.
Этиология . Возбудитель — вирус с диаметром вариона 150-200 нм, содержит ДНК, по своим свойствам близок к вирусу простого герпеса и неотличим от возбудителя опоясывающего герпеса, вследствие чего по современной таксономии и классификации он обозначен как вирус ветряной оспы — зостер, или v-z. Вирус малоустойчив во внешней среде и непатогенен для животных. Хорошо культивируется в перевиваемых культурах клеток человека и обезьян. Поражает ядра клеток, при этом формируются эозинофильные внутриядерные включения. Может вызывать образование гигантских многоядерных клеток.
Эпидемиология . Ветряная оспа относится к числу наиболее распространенных заболеваний в детском возрасте. Практически все население переболевает в возрасте до 10-14 лет. Единственным источником инфекции является больной человек. Больной опасен с начала заболевания и в течение 3-4 дней после появления последних пузырьков. Особенно заразен больной в момент начала высыпаний. Источником заражения могут быть и больные опоясывающим герпесом.
Передача инфекции осуществляется воздушно-капельным путем, при этом возможно заражение на большие расстояния. Вирус легко распространяется с током воздуха по вентиляцион ной системе, лестничным клеткам с этажа на этаж. Доказана трансплацентарная передача вируса от матери к плоду.
Восприимчивость к ветряной оспе исключительно высокая. Болеют преимущественно дети дошкольного возраста. Дети первых 2-3 мес жизни болеют ветряной оспой редко. Однако при отсутствии иммунитета у матери могут заболеть и новорожденные. Наибольшая заболеваемость регистрируется в холодное время года — осенью и зимой. Летом заболеваемость резко снижается. В больших городах заболеваемость ветряной оспой характеризуется эпидемическими подъемами, однако эпидемические вспышки ограничиваются преимущественно организованными детскими коллективами. После перенесенной инфекции остается прочный иммунитет. Повторные заболевания встречаются редко, не более чем в 2-3% случаев.
Патогенез . Входные ворота инфекции — слизистая оболочка верхних дыхательных путей. Здесь начинается его первичное размножение. По лимфатическим путям вирус попадает в кровь. Током крови вирус заносится и фиксируется в эпителиальных клетках кожи и слизистых оболочках, образуя пузырьки, наполненные серозным содержимым, в котором находится вирус в высокой концентрации. Кроме того, вирус ветряной оспы обладает тропизмом к нервной ткани, при этом могут поражаться межпозвоночные ганглии, кора большого мозга, подкорковая область и особенно кора мозжечка. В очень редких случаях возможно поражение висцеральных органов и прежде всего печени, легких, желудочно-кишечного тракта.
Основные морфологические изменения отмечаются в коже и слизистых оболочках. Формирование ветряночного пузырька начинается с поражения клеток шиповидного слоя эпидермиса. Пораженные клетки гиперплазируются, в них образуются внутриядерные и внутрицитоплазматические оксифильные включения. Затем клетки подвергаются баллонной дистрофии вплоть до полного некроза. В очагах наибольшего поражения происходит накопление межтканевой жидкости, что ведет к образованию типичных пузырьков. Дерма при этом отечна с умеренной лимфо-моноцитарной инфильтрацией. Обратное развитие пузырьков начинается с резорбции экссудата, при этом крыша пузырьков западает и образуется коричневая корочка.
При генерализованных формах везикулезные высыпания в виде эрозий и яззочек могут обнаруживаться на слизистых оболочках желудочно-кишечного тракта, трахеи, мочевого пузыря, почечных лоханок, уретры и др. Во внутренних органах, преимущественно в печени, почках, легких и ЦНС, выявляются мелкие очаги некроза с кровоизлияниями по периферии. Воспалительная инфильтрация выражена слабо или отсутствует. Генерализованные формы ветряной оспы встречаются исключительно редко и главным образом у детей с измененным иммунологическим статусом.
Клиническая картина . Инкубационный период от 11 до 21 дня, в среднем 14 дней. Заболевание может начаться с кратковременной продромы в виде субфебрильной температуры и ухудшения общего состояния. У отдельных больных в периоде продромы появляется скарлатиноподобная или кореподобная сыпь (реш). Но чаще эта сыпь появляется в периоде максимального высыпания ветряночных элементов.
Обычно заболевание начинается остро с повышения температуры тела до 37,5-38,5° С и появления ветряночной сыпи. Первичный элемент сыпи — мелкое пятно — папула, которое быстро, через несколько часов, превращается в везикулу размером от 0,2 до 0,5 см в диаметре. Ветряночные везикулы имеют округлую или овальную форму, сидят поверхностно на неинфильтри-рованном основании, окружены венчиком гиперемии, стенка их напряжена, содержимое прозрачное. Отдельные везикулезные элементы имеют пупковидное вдавление в центре (рис. 8).
Пузырьки обычно однокамерные и при проколе спадаются. В конце первых суток от начала высыпания, реже на вторые сутки пузырьки подсыхают, спадаются и превращаются в коричневую корочку, отпадающую на 1-3-й неделе заболевания. На месте типичных ветряночных высыпаний после отпадения корочек еще долгое время (до 2-3 мес) можно видеть постепенно отцветающие пигментные пятна, но рубцы не образуются. Высыпания располагаются на лице, волосистой части головы, на туловище и конечностях. На ладонях и подошвах сыпи обычно не бывает.
Нередко везикулезные высыпания появляются и на слизистых оболочках полости рта, конъюнктиве глаз, реже на гортани, половых органах (рис. 9,б-г). Элементы сыпи на слизистых оболочках нежные, быстро вскрываются и превращаются в поверхностные эрозии, при этом может появляться незначительная болезненность. Заживление эрозий наступает на 3-5-й день высыпаний. При ветряной оспе высыпания появляются не одновременно, а как бы толчкообразно, с промежутками в 1-2 дня. Вследствие этого на коже можно видеть элементы, находящиеся на разных стадиях развития: макулопапулы, пузырьки, корочки. Это так называемый ложный полиморфизм сыпи характерен для ветряной оспы. Каждое новое высыпание сопровождается и новым подъемом температуры тела, поэтому температурная кривая при ветряной оспе имеет неправильный вид (рис. 9, а). На высоте заболевания, что, как правило, совпадает с максимально выраженным высыпанием, дети могут жаловаться на общее недомогание, нарушение аппетита и ритма сна. Дети раннего возраста становятся раздражительными, капризными, их беспокоит зуд кожи. Симптомы интоксикации более выражены при обильной сыпи и у детей раннего возраста.
Периферическая кровь при ветряной оспе практически не изменена. Иногда наблюдаются небольшая лейкопения и относительный лимфоцитоз.
Классификация . Различают типичную и атипичную ветряную оспу. В свою очередь типичную ветряную оспу по тяжести делят на легкую, среднетяжелую и тяжелую. Течение ветряной оспы может быть гладким, без осложнений и с осложнениями (табл. 3).
| Таблица 3. Классификация ветряной оспы | ||
| Тип | Тяжесть | Течение |
| Ветряная оспа типичная | Легкая Среднетяжелая Тяжелая Показатели тяжести:
| Гладкое, без осложнений С осложнениями (стрепто-и стафилодермия, рожа, флегмона, абсцесс, энцефалит и др.) |
| Ветряная оспа атипичная Рудиментарная Геморрагическая Гангренозная Генерализованная (висцеральная) | ||
К типичной ветряной оспе относят такие случаи, при которых имеются характерные пузырьковые высыпания, наполненные прозрачным содержимым. Легкая форма характеризуется повышением температуры до 37,5-38° С. Симптомы интоксикации практически отсутствуют. Высыпания необильны. При среднетяжелой форме температура тела до 39° С, симптомы интоксикации выражены умеренно, высыпания обильные, в том числе и на слизистых оболочках. При тяжелых формах отмечается высокая температура тела (до 39,5-40° С), высыпания очень обильные, крупные, застывшие в одной стадии развития. На высоте заболевания возможен нейротоксикоз с судорожным синдромом и менингоэнцефалическими реакциями.
Атипичная ветряная оспа — рудиментарная форма — обычно встречается у детей, получивших в периоде инкубации иммуноглобулин или плазму. Она характеризуется появлением розеолезно-папулезных высыпаний с единичными недоразвитыми, едва заметными пузырьками. Заболевание протекает при нормальной температуре тела. Общее состояние ребенка не страдает.
Генерализованная (висцеральная) форма ветряной оспы встречается у новорожденных. Может наблюдаться и у детей старшего возраста, резко ослабленных тяжелыми заболеваниями и получающих стероидные гормоны. Болезнь проявляется гипертермией, тяжелой интоксикацией и поражением внутренних органов: печени, легких, почек и др. Течение болезни очень тяжелое с весьма частым летальным исходом. На вскрытии обнаруживают мелкие очаги некроза в печени, легких, поджелудочной железе, надпочечниках, тимусе, селезенке, костном мозге.
Геморрагическая форма ветряной оспы наблюдается у ослабленных истощенных детей, страдающих гемобластозами или геморрагическими диатезами, длительно получавших кортикостероидные гормоны или цитостатики. У таких больных нередко на 2-3-й день высыпаний содержимое пузырьков принимает геморрагический характер. Могут наблюдаться кровоизлияния в кожу, слизистые оболочки, носовые кровотечения и кровавая рвота. Прогноз часто неблагоприятный.
Гангренозная форма характеризуется тем, что в окружении геморрагических пузырьков появляется воспалительная реакция, затем образуются некрозы, покрытые кровянистым струпом, после отпадения которых обнажаются глубокие язвы с грязным дном и подрытыми краями. Язвы увеличиваются в размерах, сливаются между собой. Такие формы возникают у истощенных, ослабленных детей при плохом уходе, когда появляется возможность присоединения вторичной микробной флоры. Течение гангренозной формы длительное, нередко принимает септический характер.
Течение . В типичных случаях болезнь протекает легко. Температура тела нормализуется на 3-5-й день от начала заболевания. При тяжелых формах лихорадка продолжается до 7- 10 дней. Отпадение корочек происходит на 7-14-й день болезни. В редких случаях корочки отпадают в течение 3-й недели болезни. На месте бывших корочек еще долгое время остается легкая пигментация и только в редких случаях могут остаться поверхностные рубчики.
Осложнения . При ветряной оспе осложнения бывают специфическими, обусловленными непосредственным действием самого вируса, и могут возникать в результате наслоения бактериальной инфекции.
Среди специфических осложнений ведущее значение имеют ветряночный энцефалит и менингоэнцефалит, реже возникают миелиты, нефриты, миокардиты и др. Поражение ЦНС может возникать в первые дни болезни на высоте высыпаний. Характерны тяжелое состояние, гипертермия и бурное развитие общемозговых симптомов. Судороги и потеря сознания наступают в первые дни болезни. После некоторого улучшения состояния появляются очаговые симптомы и быстропреходящий гемипарез. Течение болезни обычно благоприятное. Такие осложнения встречаются очень редко, они являются показателями особой тяжести ветряной оспы.
Значительно чаще ветряночный энцефалит появляется в периоде образования корочек и не связан с тяжестью ветряной оспы. Через несколько дней нормальной температуры тела и удовлетворительного самочувствия выявляются общемозговые симптомы в виде вялости, головной боли, рвоты, повышения температуры тела. Наиболее характерен атактический синдром. Походка ребенка становится шаткой, он падает при ходьбе, иногда не может стоять, сидеть, не держит голову, жалуется на головокружение («шатается кроватка», «меня шатает ветрянка»). Речь становится дизартрической, тихой, медленной, характерны гипотония, нарушение координации движений (пальценосовая и коленно-пяточная пробы положительные). Менингеальные симптомы отсутствуют или нерезко выражены. Спинномозговая жидкость прозрачна, редко бывает небольшой цитоз за счет повышения количества лимфоцитов, количество белка и сахара не меняется. Течение болезни благоприятное. Через несколько дней атаксия уменьшается, но шаткость походки может сохраняться несколько месяцев.
Среди бактериальных осложнений чаще возникают флегмона, абсцесс, импетиго, буллезная стрептодермия, рожа и лимфаденит. Обычно эти осложнения встречаются у ослабленных детей при нарушении гигиенического содержания кожи и слизистых оболочек. Высыпания на слизистой оболочке полости рта могут осложниться стоматитом, а на слизистой конъюнктивы — гнойным конъюнктивитом и кератитом. В редких случаях могут возникнуть синдром крупа и пневмония.
Ветряная оспа у новорожденных и детей раннего возраста. Заболеваемость ветряной оспой детей первого года жизни составляет около 25% общей заболеваемости ею. Клинические симптомы ветряной оспы у новорожденных, инфицированных постнатально, имеют некоторые особенности. Так, у новорожденных и детей первого года жизни заболевание чаще начинается с общеинфекционных проявлений. С первых дней отмечаются вялость, беспокойство, отсутствие аппетита, нередко бывает рвота и учащение стула, при этом температура тела может быть субфебрильной или даже нормальной. Сыпь появляется не сразу — на 2-5-й день, обычно она обильная, полиморфная: папулы, везикулы, пустулы, но иногда элементы сыпи как бы застывают в одной стадии развития. На высоте высыпаний температура тела может достигать высоких цифр, нарастает токсикоз, возможны судороги, потеря сознания, высыпания могут принимать геморрагический характер. Течение болезни нередко тяжелое. В этих случаях прогрессирует нейротоксикоз, появляются менингоэнцефалические реакции и возможны висцеральные поражения. Ветряная оспа у новорожденных и детей раннего возраста протекает с частым наслоением вторичной инфекции, с развитием гнойных очагов воспаления (пиодермия, флегмона, абсцессы, пневмония и др.).
Следует, однако, отметить, что у новорожденных и детей раннего возраста ветряная оспа может протекать в легкой и даже в рудиментарной форме, что обычно бывает при наличии остаточного иммунитета, полученного от матери, или если ребенок незадолго до инфицирования получал препараты иммуноглобулина, переливания плазмы или крови.
Врожденная ветряная оспа. При инфицировании женщины в первые месяцы беременности допускается тератогенное действие ветряночного вируса. Однако на практике рождение детей с эмбрио- и фетопатиями, возникающими в связи с ветряночной инфекцией, встречается очень редко. Заболевание беременной женщины ветряной оспой существенно не влияет на вынашивание беременности. При возникновении ветряной оспы в последние дни беременности возможна врожденная ветряная оспа. Поскольку инкубационный период при ветряной оспе составляет от 11 до 23 дней, все случаи болезни, возникающие у новорожденного в возрасте до 11 дней, следует относить к врожденной ветряной оспе.
Инкубационный период при врожденной ветряной оспе бывает короче — от 6 до 16 дней. Заболевание протекает чаще всего в среднетяжелой или тяжелой форме. Нередки случаи генерализованного течения с поражением висцеральных органов: легких, миокарда, почек, кишечника. Однако встречаются легкие и даже стертые рудиментарные формы. Тяжесть врожденной ветряной оспы в основном определяется сроками инфицирования. При заболевании беременной непосредственно перед родами ветряная оспа у новорожденного проявляется на 5-10-й день жизни, протекает тяжело и нередко заканчивается летально. При заболевании беременной за 5-10 дней до родов первые клинические признаки у новорожденного появляются сразу после рождения. Течение болезни в этих случаях более легкое и летальный исход почти не встречается. Это объясняется тем, что у матери успевают выработаться специфические антитела, которые передаются плоду через плаценту, в то время как при заболеваний матери непосредственно перед родами специфические антитела у нее еще отсутствуют, а следовательно, их нет и у новорожденного.
С целью профилактики врожденной оспы беременным женщинам в случае контакта с больным ветряной оспой в последние месяцы беременности и при отсутствии указаний на перенесенное заболевание в анамнезе рекомендуется ввести 20 мл иммуноглобулина.
Диагноз . Ветряная оспа диагностируется на основании обнаружения типичной везикулезной сыпи, располагающейся по всему телу, в том числе и на волосистой части головы. Характерны своеобразная эволюция высыпаний, а также полиморфизм сыпи.
Из лабораторных методов используют выявление телец Арагао (скопления вируса) в окрашенных серебрением по Морозову мазках везикулезной жидкости при обычной или электронной микроскопии. Для серологической диагностики применяют РСК. Заслуживает внимания иммунофлюоресцентный метод, с помощью которого можно обнаружить ветряночный антиген в мазках-отпечатках из содержимого везикул. Вирус можно выделить на эмбриональных культурах клеток человека.
Дифференциальный диагноз . Ветряную оспу в прежние годы наиболее трудно было дифференцировать от натуральной оспы. В настоящее время натуральная оспа полностью ликвидирована. Трудности могут возникать при дифференциации ветряной оспы от импетиго, строфулюса, генерализованных форм герпетической инфекции, в редких случаях от скарлатины и других сыпных заболеваний.
Импетиго отличается от ветряной оспы преимущественной локализацией сыпи на лице и руках, при этом пузырьки с желтовато-гнойным содержимым быстро лопаются и превращаются в толстые корки.
Диссеминированные формы простого герпеса возникают у детей раннего возраста, протекают тяжело и характеризуются появлением группирующихся пузырьковых высыпаний преимущественно на открытых участках тела, имеющих наклонность к слиянию с образованием массивных корок. При этом часто увеличиваются размеры печени и селезенки, характерна реакция со стороны лимфатических узлов.
Скарлатиноподобная сыпь, возникающая иногда при ветряной оспе, отличается от скарлатины отсутствием излюбленной локализации сыпи, ангины, пылающего зева, малинового языка, бледного носогубного треугольника и других симптомов, свойственных скарлатине.
Прогноз . В типичных случаях заболевание заканчивается выздоровлением. Смертельные исходы отмечаются только при злокачественных формах (генерализованной, гангренозной, геморрагической).
Лечение . Необходимо строго следить за гигиеническим содержанием ребенка, чистотой постельного белья, одежды, рук. Везикулы смазывают 1% спиртовым раствором бриллиантового зеленого или 1-2% раствором перманганата калия. Рекомендуются общие гигиенические ванны со слабым раствором перманганата калия, полоскание рта после еды. При появлении гнойных осложнений назначают антибиотики. Кортикостероидные гормоны при ветряной оспе противопоказаны, однако при возникновении ветряночного энцефалита или менингоэнцефалита стероидные гормоны производят положительное действие. При тяжелых формах назначают интерферон, цитозар, иммуноглобулин из расчета 0,2 мл/кг, переливания плазмы, проводят дезинтоксикационную терапию. Неврологические осложнения лечат по общим правилам.
Источник: Нисевич Н. И., Учайкин В. Ф. Инфекционные болезни у детей: Учебник.- М.: Медицина, 1990,-624 с., ил. (Учеб. лит. Для студ. мед. ин-тов. Педиатр, фак.)
источник
В Республике Алтай за вторую неделю 2016 года зарегистрировано 104 случая заболевания ветряной оспой или ветрянкой.
За 2015 год в регионе зарегистрировано 1499 случаев ветряной оспы, при этом 1407 заболевших составляют дети до 14 лет. По сравнению с 2014 г. (2039 случаев) в прошедшем году зафиксировано снижение заболеваемости на 1,37 раза.
Ветрянка или ветряная оспа (другое название — Варицелла — Зостер) — это острое инфекционное заболевание, которое относится к группе «детских» инфекций, потому что болеют им, как правило, дети в возрасте до 10 лет.
Ветряная оспа известна с древности, а в средние века ее симптомы были описаны Авиценной. Русское название болезни «ветрянка» возникло из-за высокой контагиозности (то есть заразности) этой болезни — ее в прямом смысле слова может «переносить ветром».
Например, если в детском саду или школьном классе хотя бы один ребенок заболевает ветрянкой, то в течение нескольких месяцев ею переболевают 85—90% детей. Название же «ветряная оспа» связано с тем, что кожные высыпания при ветрянке внешне несколько напоминают оспины, но, разумеется, ничего общего с таким страшным заболеванием, как оспа, ветрянка не имеет.
Возбудителем ветрянки является ДНК содержащий вирус Варицелла-Зостер, относящийся к семейству вирусов герпеса.
Передаваться вирус ветряной оспы может только воздушно-капельным путем при кашле, чихании, разговоре. Никакими другими путями вирус ветрянки не передается — он очень не устойчив к внешней среде и погибает буквально за несколько минут. Поэтому распространенные представления о том, что ветрянка может «залетать в форточку со сквозняком» или передаваться через принадлежащие больному предметы, совершенно беспочвенны и являются не более чем мифами.
Источником ветрянки может быть только больной человек. Причина столь высокой контагиозности ветрянки отчасти состоит в том, что заразным больной становится еще до появления кожных высыпаний, во время инкубационного периода.
Считается, что человек может заражать ветрянкой окружающих еще за 2 суток до появления сыпи, а так как никаких других настораживающих симптомов в это время нет, то о том, что человек болен, никто не догадывается.
Заразность ветрянки сохраняется вплоть до подсыхания корочек, то есть больного можно считать безопасным для окружающих только после того, как закончат появляться новые высыпания и последние из них покроются твердой корочкой.
Следует учитывать, что возбудитель ветрянки — это тот же вирус, который является возбудителем другого заболевания — опоясывающего лишая. Поэтому взрослый, больной опоясывающим лишаем может заразить ветрянкой здорового ребенка. Однако обратных случаев заражения опоясывающим лишаем от больных ветряной оспой зафиксировано не было.
После того, как человек переболевает ветрянкой, у него, как правило, сохраняется пожизненный иммунитет к ветряной оспе. Впрочем, случаи повторного заражения ветрянкой медицине известны, хотя это скорее исключение из правил и случается крайне редко.
Обычно ветрянка протекает достаточно легко, особенно у детей. Осложнения после ветрянки встречаются очень редко, обычно у ослабленных детей. В течение новогодних каникул в Новосибирской области 3-летняя девочка умерла от тяжелой формы ветряной оспы.
Чаще всего осложнения ветряной оспы связаны с бактериальными инфекциями (импетиго, абсцессы), которые попадают в организм при расчесывании больным ребенком образующейся сыпи. В исключительных случаях возможны и более серьезные осложнения: энцефалит, пневмония, отиты.
Смертность от этого заболевания составляет не более 0,1 %. Если же этот вирус впервые поражает взрослого человека, то у него он проявляется в виде опоясывающего лишая, который существенно опаснее ветряной оспы, так как может вызвать энцефалит. который в исключительно редких случаях, но может привести даже к летальному исходу.
На данный момент разработана специфическая профилактика ветряной оспы, в России это вакцины окавакс и варилрикс. Вакцина ставится детям старше года в отсутствии противопоказаний. Защитное действие вакцины продолжается, по некоторым данным, до 20 лет. В планах ввести подобную вакцинацию в календарь прививок из-за неутешительной статистики заболеваемости ветрянкой не только среди детского населения, но и у взрослых.
Как правильно лечить ветряную оспу
В типичных случаях лечение ветрянки проводят дома. При обычном течении лечат только симптомы ветряной оспы. Чтобы облегчить состояние больного ребенка, обычно ему дают жаропонижающие лекарства при температуре выше 38 градусов, пузырьки смазывают антисептиками, зуд снимают антигистаминными препаратами. Раствор бриллиантовой зелени (зеленка) в России используется при ветрянке как стандартный антисептик для обеззараживания. Достаточно смазать каждое новое пятнышко ветрянки единоразово, чистой ватной палочкой, или мазать лишь расчесы.
В домашних условиях во время лечения ребенок должен соблюдать постельный режим в течение 6—7 дней, при этом желательно почаще менять постельное белье. Необходимо, чтобы больной пил как можно больше жидкости.
Важным фактором, влияющим на тяжесть симптомов ветрянки, является гигиена. Чаще меняйте нательное и постельное белье ребенка, причем даже домашняя одежда должна быть хлопчатобумажная, с длинными рукавами и штанинами. Это предотвращает расчесывание и инфицирование здоровых участков тела.
Берегите ребенка от сквозняков и инфекций, простуды, которые могут еще более снизить иммунитет. Помогите иммунитету, давайте ребенку витамин С, фрукты, соки, чаще бывайте на свежем воздухе, но вдали от детей, чтобы не заразить их.
Детям с ослабленной иммунной системой, если они подверглись опасности заражения вирусом ветряной оспы, вводят иммуноглобулин (защитные белковые антитела), чтобы предотвратить заболевание. Решение о госпитализации принимает врач (в редких случаях крайне тяжелых симптомов).
Часто ветряная оспа у детей протекает без особых последствий, в отличие от ветрянки у взрослого, но если осложнения вдруг появляются — нужно бить тревогу! Важно не проглядеть угрожающие симптомы.
| (c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Республике Алтай, 2006—2015 г. Все права на материалы, размещенные на сайте, охраняются в соответствии с законодательством РФ, в том числе об авторском праве и смежных правах. Адрес: 649002, Республика Алтай, г. Горно-Алтайск, проспект Коммунистический, 173 Эл. почта: источник ??По статистике в России за год это инфекционное заболевание переносит более 800 тысяч человек в возрасте до 12 лет. Безобидная на первый взгляд ветряная оспа у детей при неправильном подходе к лечению может вызвать серьезные осложнения, опасные для жизни. При заболевании противовирусное лечение не требуется, нужно лишь применять разного рода терапевтические меры, направленные на облегчение состояния. Формирование пожизненного иммунитета уменьшает заболеваемость среди взрослых. Это высококонтагиозное (заразное) инфекционное заболевание, которое распространено преимущественно среди детей в возрасте до 12 лет. Возбудитель ветрянки – вирус Варицелла-Зостер (Varicеlla-herpes zoster), который способен быстро перемещаться по воздуху на много сотен метров, но не способен выжить без организма человека и через 10 минут погибает под воздействием факторов внешней среды (высокая или низкая температура, ультрафиолетовые лучи). Вирус ветряной оспы летучий и передается преимущественно воздушно-капельным путем. Люди, ранее не болевшие этим заболеванием и не привитые, заражаются со 100% вероятностью. После перенесенного заболевания у человека остается пожизненный иммунитет, но неактивная форма вируса присутствует в спинальных ганглиях, черепно-мозговых нервах. Если в процессе жизни сильно слабеет иммунная система (онкология, стрессы, заболевания крови) человека, латентная форма Варицелла-Зостер начинает активироваться, развивается опоясывающий герпес (лишай). Заразиться ветрянкой можно только от больного человека, при этом вирус проникает через слизистые оболочки ротовой полости или дыхательных путей. Опасен инфицированный вирусом больной в течение 2 дней до появления сыпи на коже и следующие 5 дней после последних высыпаний. Возможна передача инфекции через плаценту от болеющей матери к плоду. Группа повышенного риска — дети, находящиеся в коллективе (детские сады, школы). Ветрянка у детей проявляется в несколько этапов, которые сопровождаются характерными признаками. Основные стадии течения заболевания:
Ветряная оспа у детей бывает типичной и атипичной формы в зависимости от характера клинической картины. Типичная может протекать в нескольких вариантах:
К атипичным формам ветряной оспы относят рудиментарную и аггравированную. Рудиментарная протекает легко с единичными высыпаниями, нормальной или субфебрильной температурой тела. Для аггравированной характерна выраженная клиническая картина. К этой форме относятся следующие виды течения заболевания, лечение которых осуществляется в условиях стационара:
Ветрянка у грудных детей — явление редкое. Заражение происходит, если материнские антитела к вирусу герпеса не попали в организм ребенка еще в процессе внутриутробного развития плода. Возникает это в случае, когда мать не болела этим заболеванием до беременности. Течение инфекции у грудничков:
Существует несколько последовательных стадий развития кожных высыпаний у детей. Они проявляются в разные дни заболевания. Основные стадии формирования сыпи:
Ветрянка в большинстве случаев проходит без осложнений, но бывают исключения. Дети с разными видами иммунодефицитов подвергаются более тяжелому течению заболевания. К основным нежелательным последствиям болезни можно отнести:
Чаще ветрянка проходит сама в течение 1 – 1,5 недель. Легче всего ее переносят дети от 1 до 7 лет. Лечение ветрянки у детей лучше проводить дома, нужно употреблять больше жидкости и правильно питаться (исключить жирное, соленое, острое). В помещении для больного должно быть прохладно, чтобы не допускать обильного потоотделения, которое спровоцирует сильный кожный зуд, раздражение. Во время болезни рекомендуется регулярная смена постельного и нательного белья. Лучше выбирать одежду из натуральных тканей, чтобы избежать лишнего травмирования кожи. Для профилактики развития вторичной инфекции нужно регулярно купать ребенка в кипяченой воде, делать прохладные ванночки с водным раствором марганцовки или отваром ромашки. Использовать разного рода моющие средства (гели, мыло, шампуни) и тереть мочалкой кожный покров нельзя. После водных процедур участки тела нужно промокнуть мягким полотенцем и обработать ранки антисептиком. Для предотвращения инфицирования сыпь при ветряной оспе нужно обрабатывать антисептическими средствами. К основным дезинфицирующим препаратам относятся:
Ветряная оспа у детей лечится с применением антисептических средств и хорошим гигиеническим уходом за кожей. Бывают случаи, когда необходима комбинированная терапия, направленная на уменьшение вирусной нагрузки в организме. К основным группам таких препаратов относятся:
источник Ветряная оспа у детей – заболевание инфекционного типа и острой вирусной этиологии, которое характеризуется общими интоксикационными синдромами и образованием мелких везикул по всему телу. Возбудителем ветрянки является вирус герпеса третьего типа, который передается от больного ребенка здоровому, воздушно-капельным путем. Заболевание распространено среди детей. Характерные признаки позволяют проводить диагностику наличие инфекции без необходимости проведения дополнительных лабораторных исследований. Процесс лечения в основном симптоматический с обработкой очагов сыпи. Ветрянка – это заболевание вирусного типа, передающееся воздушно-капельным путем и характеризующееся специфическими высыпаниями, зудом, лихорадкой. Заболевание известно еще с древних веков. В восемнадцатом веке рассматривалось как легкая версия черной оспы, которая в те времена опустошала полностью населенные пункты. Только в прошлом веке ученые связали оспу с опоясывающим лишаем (герпесом). В 1951 году, на основании многочисленных испытаний, удалось определить вирус-возбудитель. Стоит отметить, что ребенок, который переболел заболеванием, обладает пожизненным мощным иммунитетом, который объясняется наличием возбудителя вируса в организме. «Спящий» вирус может активизироваться, и проявиться в виде опоясывающего лишая. Статистика: ветряная оспа занимает 3 место среди самых распространенных заболеваний. Дети, до четырнадцатилетнего возраста занимают приблизительно 80 процентов от всех заболевших. Именно по этой причине, заболевание относится к категории «детские инфекции». Обычно инкубационный период длиться в промежутке времени от 2 до 3 недель. Первые признаки заболевания – это резкое повышение температуры, появление сыпи в области живота. Сначала могут визуализироваться небольшие красные узелки на коже живота, которые в течение двух-пяти часов превращаются в пузырек. В течение пяти дней сыпь распространяется на слизистые и волосистые части тела. Через несколько дней пузырьки лопаются и образовываются ранки с плотной коркой.
В современной медицине различается несколько типов ветряной оспы:
При легкой форме заболевания наблюдается температура тела до 38 градусов. Высыпания редкие, единичные. Новые везикулы появляются в течение двух-четырех дней. Средняя форма характеризуется легким проявлением интоксикации, обильными высыпаниями, зудом, повышением температуры. Новые очаги появляются в течение пяти суток. В период начала подсыхания везикул состояние пациента нормализуется. Для тяжелых форм характерны: высокая температура (выше 39 градусов); обильная сыпь как на коже, так и на слизистых; сильная интоксикация, сопровождающаяся рвотой; плохой сон; отсутствие желания употреблять пищу; сильный зуд. Новые везикулы проявляются на протяжении 9 суток. Среди апатичных форм стоит отметить формы с аггравированными симптомами и рудиментальными формами: Гангренозная форма сопровождается обычным высыпанием участков сухой гангрены или некроза, на поверхности которых образуются струпья. Под струпьями образовываются глубокие язвенные раны с подрытыми краями и грязным дном. Геморрагическая форма характеризуется пузырьками геморрагического характера со своеобразным кровохарканьем, гематурией и носовым кровотечениям. Генерализованная форма характеризуется наличием обильного высыпания, интоксикацией и лихорадкой. К доктору нужно обратиться сразу же, если был отмечен контакт с заболевшим ребенком или взрослым, а также при проявлении первой симптоматики: слабость, повышение температуры, появление везикул в области живота и на волосистых покровах.
Диагностировать наличие ветряной оспы может педиатр или семейный врач-терапевт. Врача нужно вызвать немедленно, если у ребенка, болеющего ветряной оспой, наблюдаются следующие симптомы:
Важно в срочном порядке вызвать доктора, если у ребенка болеющего ветряной оспой проявляются следующие симптомы:
Современная медицина позволяет провести диагностику быстрее и проще, так как нет необходимости дифференцировать заболевание с давно ликвидированной натуральной оспой. Только в некоторых районах проводится дифференцирование с везикулезным реккетзиозом (заболевание крайне редкое). Также доктор назначает дополнительные исследования, для того, чтобы исключить развитие генерализованной лимфоденопатии и герпетической сыпи. Врач первым делам производит наружный осмотр тела ребенка, определяет наличие сыпи, ее характер, форму, наличие энантем. Если появились сомнения, назначаются дополнительные лабораторные исследования – геммограмма. Геммограмма демонстрирует резкое возрастание показателей СОЭ. Также с отдельных везикул берутся соскобы и проводится световая микроскопия. Исследования соскобов сложные, и выполняются редко, только в случае наличия подозрений на осложненные формы заболевания. Каждый ребенок переносит заболевание по-разному. Важно для ребенка обеспечить максимально правильный и полноценный уход и лечение.
Никаких попыток самолечения предпринимать нельзя! В большей частности заболевание у детей протекает в легкой форме. Но, встречаются случаи, когда недуг сопровождается сильным недомоганием, головными болями, температурой. Следовательно, первое, что нужно сделать – это обеспечить ребенку постельный режим в хорошо проветриваемой комнате с умеренным увлажнением воздуха 40-60 процентов. Ребенка нужно оградить от лишней активности, чтобы образующиеся пузырьки не лопались прежде времени и не расчёсывать – в противном случае можно спровоцировать развитие воспалительного процесса. Рекомендуется: постельное белье и нательное белье менять ежедневно. Стирать вещи при высоких температурах и обязательно после сушки проглаживать. Желательно выбирать белье и вещи бесшовное – для меньшей вероятности травматизации. Ветрянка – это заболевание, которое поражает слизистые, в том числе ротовой полости и внутренних органов. Следовательно, важно обеспечить ребенку правильное питание, которое позволит поддержать организм в период заболевания, и при этом вывести токсины из организма. Пища не должна раздражительно влиять на органы пищеварительного тракта. Среди полезных продуктов при ветряной оспе, стоит отметить:
Для ребенка, заболевшего ветряной оспой, важно обеспечить обильный питьевой режим. Нужно пить много разнообразной жидкости: легкие травяные чаи без добавления сахара, кипяченая вода, морс клюквенный – помогают подавить воспалительный процесс и вывести токсины из организма. Постоянное обильное теплое питье поможет организму быстрее справиться с вирусом и восстановиться. Первое правило гигиены – это полная изоляция, иными словами, заболевшему ребенку нужно предоставить отдельную комнату, для того, чтобы вирус не распространился на остальных членов семьи. Никаких прогулок на свежем воздухе – полный домашний режим с проветриванием помещения. Основная задача – это не допустить расчесывания образующихся прыщиков. Каждый новый везикул должен сразу обрабатываться зеленкой или фурацилином. Все родители, которые уверены, что детей, заболевших ветрянкой, купать нельзя – неправы. Гигиена – это важное лечебное мероприятие, которое препятствует возникновению целого ряда осложнений. Прием ванн должен быть ежевечерний. Процедура должна выполняться с придерживанием следующих правил:
Тело ребенка должно быть всегда чистым, одежда и постельное белье регулярно меняться. Кожу регулярно нудно протирать дезинфицирующими растворами, чтобы предотвратить развитие раздражений. Стоит отметить: на период болезни у ребенка должна быть индивидуальная посуда (чашка, тарелка, ложка). Так как ветрянка относится к недугам вирусного типа, для ее лечения в первую очередь используются препараты противовирусного типа. Назначаются детям и взрослым с наличием ослабленного иммунитета. Самым эффективным препаратом из данной категории на данный момент является Ацикловир (при наличии легкой разновидности ветрянки, он не назначается). Для домашнего лечения препарат назначается в таблетированной форме, а при диагностировании иммунодефицита, энцефалита и пневмонии – вводится внутривенно. Дозировку препарата подбирает непосредственно лечащий врач, учитывая форму заболевания. В период приема препарата важно не забывать об обильном питье, в противном случае, можно спровоцировать развитие осложнений на почки. Самостоятельное лечение противовирусными препаратами опасно для здоровья! При наличии высокой температуры назначается Ибупрофен в сиропе, Парацетамол в сиропе или свечах, Нурофен в свечах или сиропе. Препараты назначаются от особенностей организма ребенка. Нужно учитывать дозировку, и не принимать все препараты в один день – допускается чередование.
Для того, чтобы снять приступы зуда назначается «Циндол». Суспензия обладает антисептическими и противовоспалительными свойствами, охлаждает и подсушивает кожные покровы. Данное средство допускается к использованию даже новорожденным. Если хотите превратить суспензию в более удобную для нанесения мазь, ее можно оставить открытой и довести до расслоения, после жидкость слить, оставшуюся белую массу наносить на кожу младенца. Не рекомендуется использовать противовирусные и антигистаминные мази, так как очень сложно подобрать их правильную дозировку. Иногда педиатры назначают специальный лосьон «Каламин». Лосьон обладает антисептическим, подсушивающим, охлаждающим, противовоспалительным свойствами. С целью подсушивания может также назначаться раствор фукорцина. Для обработки слизистых полости рта используется «Мирамистин». Средство обладает противогрибковыми, антибактериальными, противовоспалительными, противовирусными свойствами. Препарат не обладает вкусом, и внешне напоминает воду – очень удобно для лечения младенцев. Антигистаминные (противоаллергенные) препараты назначаются непосредственно доктором с целью подавления зуда. Рекомендуется к использованию таблетированная форма средств. Препараты в форме мазей легко передозировать. Самые популярные препараты – это Фенистил и Супрастин. Успокоительные препараты подбираются доктором в особых случаях (при наличии раздражительности, нервозности, бессонницы) с учетом индивидуальных особенностей пациента. Примечание: Очень важным аспектом в лечении ветрянки является правильное купание ребенка. У детей очень чувствительный организм к препаратам, да и давать дополнительную нагрузку на печень и почки давать не хочется. Именно по этой причине для лечения ветряной оспы часто используются народные средства, которые важно предварительно обсудить с лечащим доктором: Для лечения можно использовать ромашку в виде отваров, чаев, ванночек. Мумие – 100 миллиграмм средства, растворить в 100 миллилитрах теплой чистой воды. Раствор давать ребенку утром натощак. Напиток обладает общеукрепляющим и противовоспалительным эффектом. Свежевыжатый сельдереевый сок – суточная доза десять грамм (стимулирует аппетит и активизирует обменные процессы). Для облегчения зуда. Можно сделать ребенку холодную содовую ванну. Каждые четыре часа в воде нужно растворять по 100 грамм соды, и опускать ребенка в воду максимум на 15 минут (вода должна быть комнатной температуры). Для того, чтобы обеспечить противовоспалительное, подсушивающее и успокаивающе воздействия можно делать ванночки с отварами: шалфея, ноготков, тысячелистника, чистотела, календулы. Все травы используются по-отдельности или при смешивании в равных пропорциях. Важно учитывать индивидуальные особенности организма. Лавандовое масло — поможет успокоить раздражения кожных покровов. использовать нужно в разбавленном виде. его можно смешать в равных пропорциях с кокосовым маслом и миндальным. Наносить масло нужно ватной палочкой на пораженные участки кожи и оставлять до полного высыхания. Использовать можно максимум дважды в сутки. Эфирные масла (2-5 капель) можно добавлять в ванную. Компоновать рекомендуется с эфирными маслами ромашки и лаванды. Ванную с эфирными маслами можно принимать не более десяти минут. Кориандр и морковь — суп из этих продуктов как нельзя будет кстати при ветрянке. суп обогащен антиоксидантами. Для приготовления супа необходимо взять две крупных моркови, и грамм 250 листьев свежего кориандра. Положить все компоненты в кастрюльку и залить их водой так, чтобы ее было в 2 раза больше чем продуктов. Поставить на медленный огонь и варить до испарения половины объема воды. Получившуюся массу взбить блендером до однородной массы. Пить суп нужно раз в сутки (желательно по утрам) по одной чашке на протяжении одного месяца. Продукты в вареном виде можно употреблять и по-отдельности (суточная доза вареной моркови — 100 грамм). Овсяная мука — овсяную муку смешать с теплой водой в ванной (2 чашки муки на 20 литров воды). Принимать ванную по 10-15 минут в день. Овсяная вода снимает зуд и подсушивает ранки. Всем известный доктор Комаровский дает несколько полезных советов, для того, чтобы легче пережить заболевание и избежать осложнений: Питьевой режим – поможет защитить почки от поражения вирусом, восстановит обменные процессы и активизирует выведение токсинов из организма. источник Согласно статистике, в России миллионы детей дошкольного и школьного возраста ежегодно болеют вирусными заболеваниями. И среди них ветряная оспа (ветрянка) занимает лидирующие позиции. Болезнь характеризуется недомоганием, лихорадкой и зудящей пузырьковой сыпью. Первые симптомы возникают после инкубационного периода, длящегося 21 день. Обычно ветряная оспа у детей проходит легко, однако в частных случаях, развиваются осложнения (пневмония, энцефалит). После перенесенной инфекции формируется стойкий иммунитет. Но, скрывающийся в организме в нервных клетках вирус, под воздействием определенных факторов, регенерируется и вызывает вторичную инфекцию — опоясывающий герпес (или лишай). Ветряная оспа у ребенка вызывается вирусом семейства Герпесвирусы — Варицелла-зостер. Передается воздушно-капельным, контактным, а также трансплацентарным путем, в случае заражения женщины во время беременности. Особенность вируса — его летучесть. В закрытом помещении он может распространяться на 20 метров и поражать детей, не болевших ветрянкой ранее, и даже взрослых. Также вирус может «летать» по вентиляционным системам, шахтам лифтов, по лестничным пролетам. Варицелла-зостер проникает в организм через слизистые оболочки верхних дыхательных путей и попадает в кровь. Затем он проникает в кожу, где начинает активно размножаться, поражая эпителиальный слой, вызывая в нем патологический процесс (пятна, папулы, отслоение эпидермиса). Чаще ветряная оспа встречается у детей от 6 месяцев до 10 лет. В редких случаях, вирус Варицелла-зостер может поражать и грудничков. Это сезонное заболевание, чаще дети болеют ветрянкой весной и осенью, когда происходит ослабление иммунитета. Восприимчивость к ней составляет 100%. Заразным ребенок становится за сутки до появления сыпи, что позволяет инфекции свободно распространяться в детском коллективе. Инфекция прекращает распространяться на 6 день после последнего пузырька на теле.
После ветрянки у детей формируется иммунитет. Однако при ослабленном иммунитете возможно развитие опоясывающего лишая либо повторное заражение, поскольку вирус продолжает находиться в организме в нервных узлах. Полностью избавиться от него, к сожалению, невозможно. Характерный признак ветрянки у ребенка — появление на теле сыпи с серозным содержимым. Сначала она видна на волосистой части головы и спине. Затем распространяется по всему телу, но, не затрагивая ладони и стопы. Часто сыпь можно наблюдать на слизистых оболочках глаз, рта. Ветряная оспа начинается внезапно, с резкого повышения температуры до 38-40 °С. Спустя 1-2 часа можно обнаружить несколько 5-6 сантиметровых красных пятнышек на коже в месте, где произошло оседание вируса. Через 5-6 часов на месте пятен образуются пузырьки с прозрачной жидкостью. Со временем количество папул увеличивается и они наблюдаются по всем телу. Заболевшего будет обсыпать ежедневно на протяжении 5 дней. Помимо повышенной температуры, детей беспокоят сильный зуд, слабость, головная, мышечная боли. Также может наблюдаться увеличение шейных лимфатических узлов. После 3 дней первые пузырьки начинают подсыхать и на их месте появляются корочки, которые самостоятельно отпадают через 7-14 дней. На коже остается лишь малозаметная розоватая пигментация, которая вскоре бесследно исчезнет. Нельзя допускать, чтобы больной расчесывал и сдирал корочки. Во-первых, в ранки можно занести бактерии, что приведет к развитию инфекции. Во-вторых, на коже могут остаться мелкие рубцы.
Атипичный вариант болезни делится на формы:
Тяжелое течение ветрянки в основном наблюдается у взрослых, новорожденных или детей с сильным иммунодефицитом.
В большинстве случаев, ветряная оспа протекает без осложнений. Однако у некоторых больных могут развиться следующие неблагоприятные последствия:
Обычно эти осложнения возникают у взрослых или детей со слабым иммунитетом. Именно поэтому лучше переболеть ветрянкой в детстве, чем допустить появления ее в зрелом возрасте. При подозрении на ветрянку необходимо вызвать врача на дом для подтверждения диагноза. Ребенка ограничивают в активных играх, назначают постельный режим и употребление большого количества жидкости (морсы, компоты, чай) для удаления токсинов из организма.
Для исключения инфицирования ранок показана их обработка антисептиками — зеленкой или Фукорцином. Нанесение одного из препаратов также помогает выявлять появление новых папул. Для снижения зуда врач может назначить противогистаминные лекарства (Фенистил, Супрастин). Антибиотики при ветрянке показаны только в случае присоединения бактериальной инфекции и нагноении сыпи. Ребенку необходимо коротко подстригать ногти, чтобы он не расчесывал сыпь. Постельное белье менять ежедневно, помещение часто мыть и регулярно проветривать. Атипичные формы ветряной оспы (кроме рудиментарной) лечатся в больнице. Раньше врачи запрещали мочить папулы до тех пор, пока не сойдут корочки, считая, что это приводит к образованию еще больших высыпаний и повышает риск развития осложнений. Однако медики доказали, что вода никак не влияет на сыпь, и появление ее на коже будет происходить до тех пор пока организм не выработает к вирусу антитела. Таким образом, купание при ветрянке не запрещается. Вода облегчает зуд, раскрывает поры, очищает кожный покров от загрязнений и пота. После принятия ванны у многих детей наступает облегчение состояния. Но все же при купании важно придерживаться следующего:
Выходить на улицу можно фактически с первых дней, но при условии отсутствия высокой температуры тела. Так как ветрянка является высокозаразным заболеванием, то гулять разрешено только во дворе (если это частный дом) или на балконе (если это квартира). После появления последнего пузырька на теле, через 5 дней ребенок становится не заразным и ему можно выйти к окружающим людям. Если новые прыщики перестали появляться, то уже на 6 день после этого разрешено идти в детский коллектив. В среднем срок от начала болезни составляет примерно 2 недели. Однако спешить вести ребенка в детский коллектив не стоит. Переболев ветрянкой, он становится «легкой добычей» для патогенных микроорганизмов, так как у него снижен иммунитет. Поэтому, если есть возможность, то рекомендуется оставить его еще на 1-2 недели дома, чтобы укрепить иммунитет. В качестве профилактики ветряной оспы применяют вакцинацию. Прививку от инфекции начали ставить с 2008 года детям в возрасте 1-2 года. Она позволяет предотвратить развитие болезни даже, если малыш контактировал с больным. Но при условии, если инъекция проведена в течение 72 часов после контакта. Через неделю после инъекции у ребенка могут появиться слабые признаки ветряной оспы: повышение температуры тела до 38 ˚С, легкое недомогание, незначительные элементы сыпи. Эти проявления болезни не требуют лечения, они пройдут самостоятельно через пару дней. Ветряная оспа — не безобидное заболевание, как кажется на первый взгляд. Если у малышей она протекает легко, то у подростков и взрослых чревата развитием серьезных осложнений. В некоторых странах больной ребенок не изолируется от здоровых, и продолжает посещать детский коллектив. Возможно это и правильно, ведь лучше переболеть в раннем детстве, чем столкнуться с ней позже, когда риск развития последствий очень велик. источник |








 Важно: при ветрянке противопоказано использование аспирина – может привести к летальному исходу и серьезным осложнениям. Перед приемом любого препарата нужно консультироваться с педиатром.
Важно: при ветрянке противопоказано использование аспирина – может привести к летальному исходу и серьезным осложнениям. Перед приемом любого препарата нужно консультироваться с педиатром.
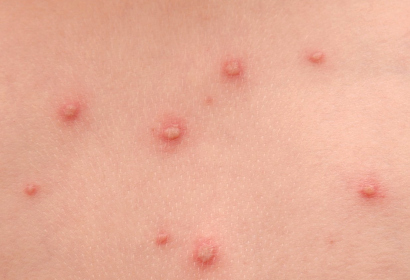 Контактировавшего ребенка с больным ветрянкой изолируют на 21 день.
Контактировавшего ребенка с больным ветрянкой изолируют на 21 день.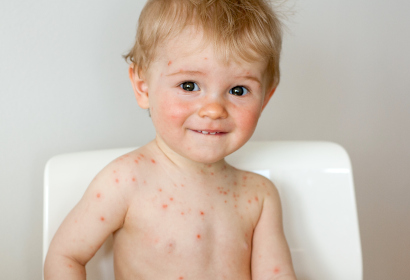 Существуют две формы проявления болезни: типичная и атипичная. При типичном варианте общее состояние больного не нарушается, температура повышается незначительно (до 38 °С). Характерная сыпь при ветрянке наблюдается на коже и слизистых оболочках.
Существуют две формы проявления болезни: типичная и атипичная. При типичном варианте общее состояние больного не нарушается, температура повышается незначительно (до 38 °С). Характерная сыпь при ветрянке наблюдается на коже и слизистых оболочках. Типичная форма ветряной оспы диагностируется на основе развернутых клинических признаков. При атипичном течении будут назначены лабораторные исследования:
Типичная форма ветряной оспы диагностируется на основе развернутых клинических признаков. При атипичном течении будут назначены лабораторные исследования: Больному могут прописать противовирусный препарат Интерферон, который снизить внешние проявления ветряной оспы и площадь высыпаний. При тяжелом течении назначается Ацикловир. Для нормализации температуры тела применяют жаропонижающие препараты (Нурофен, Парацетамол).
Больному могут прописать противовирусный препарат Интерферон, который снизить внешние проявления ветряной оспы и площадь высыпаний. При тяжелом течении назначается Ацикловир. Для нормализации температуры тела применяют жаропонижающие препараты (Нурофен, Парацетамол).