Стадии ветрянки отличаются по продолжительности и времени проявления высыпаний. Взрослые намного тяжелей переносят заболевание, чем дети. Сыпь обычно обильная и быстро распространяется по телу, присутствует гипертермия и сильная интоксикация. Риск осложнений также очень высок.
Продолжительность ветрянки составляет около 9 дней с появления сыпи. После чего считается, что больной не заразен и больничный лист закрывается. На деле, у подавляющего числа пациентов болезнь длится от 10 дней до 2 недель:
- продромальный период перед появлением сыпи – 2-3 суток;
- стадия свежих высыпаний – 3-4 суток;
- период формирования корочек – 5 суток.
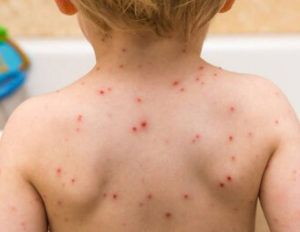
Стадии ветрянки у детей до 14 лет по дням:
- Начальная стадия. Протекает бессимптомно. С момента заражения до проявления признаков заболевания проходит не менее 7 дней. Период инкубации инфекции от недели до 21 дня.
- Второй этап болезни характеризуется множественными высыпаниями на теле и лице. Пузырьки наполнены жидкостью и сильно зудят, ухудшая самочувствие ребенка. В 1 день заболевания часто бывает высокая температура (до 38-40 градусов). Свежие высыпания возникают у ребенка с промежутком в 1-2 дня на любом участке кожи и слизистых, не исключая и волосистую часть головы. Сыпь не появляется на ладонях и ступнях. Высыпания продолжаются до 7-9 дня, иногда до 14 суток. Ребенок считается не заразным, если после появления последней везикулы прошло минимум 5 дней.
- На последней стадии новые элементы сыпи уже не появляются. Температура нормализуется, восстанавливается самочувствие ребенка.
Инкубационный период ветряной оспы протекает бессимптомно. Через дыхательные пути вирус проникает в организм, гематогенным и лимфогенным путем распространяется по телу. Время, в течение которого проявится сыпь, варьирует в зависимости от состояния иммунитета (10-14 дней).
Стадии ветрянки у взрослых:
- Продромальный период. В среднем имеет продолжительность 2-3 дня. Для этой стадии характерна разбитость, ломота в суставах, повышенная утомляемость, нарушения сна и аппетита. В последний день инкубационного периода заболевание становится заразным.
- Следующий этап характеризуется гипертермией, температура тела при этом достигает 38-39 градусов. Легкая форма может протекать с субфебрилитетом. Длительность лихорадочного периода от 5 до 7 дней. Заболевание имеет волнообразное течение с температурными перепадами.
- Практически одновременно с повышением температуры возникает сыпь в виде пятен небольшого размера. Постепенно они превращаются в пузырьки, наполненные мутной жидкостью. Высыпания появляются в любом месте на лице и теле, кроме подошв и ладоней. Очаги ветрянки могут возникать на слизистых оболочках глаз и рта. Пораженные участки сильно зудят.
- Приблизительно через 7 дней после первых проявлений заболевания образование новых элементов сыпи прекращается, а старые покрываются корочками, которые со временем отпадают. После этого ветряная оспа уже не передается.
Как у взрослых, так и у детей, прыщики на каждой стадии ветрянки различаются. Динамика развития высыпаний:
- На первой стадии ветряной оспы возникает небольшое красное пятно, которое не возвышается над кожей. Размер не более 7 мм.
- Со временем пятно трансформируется в папулу. Она имеет вид конусовидного возвышения над поверхностью кожи.
- Затем бугорок наполняется жидкостью. Этот элемент сыпи содержит частицы вируса и называется везикула.
- Везикула подсыхает и покрывается корочкой. Постепенно все прыщики покрываются корочками и отпадают.
- Пустула возникает не всегда, а только при вторичном инфицировании бактериальной инфекцией.
источник
Вирус ветряной оспы является одним из самых высококонтагиозных (легко передаваемых). Он относится к группе детских инфекций, течение которых значительно легче переносится до начала полового созревания, а полученный иммунитет сохраняется на всю жизнь. К проявлениям ветрянки относится ряд симптомов: общая интоксикация, кожные высыпания, повышение температуры тела. Сыпь при ветрянке является наиболее ярким симптомом заболевания, именно по их наличию чаще всего происходит постановки диагноза.
К развитию ветряной оспы приводит проникновение в организм человека вируса Varicella zoster. Данный инфекционный агент передается исключительно от человека к человеку воздушно-капельным путем .
При проникновении в тело человека вирус распространяется по организму и оседает в шиповатых клетках эпидермиса. Там он создает свои новые копии, а при выходе способствует гибели клетки. Параллельно с гибелью клеток развиваются местные признаки иммунного ответа – покраснение, незначительное расширение капилляров, выброс биологически активных веществ. Все эти процессы, в совокупности приводят сначала к появлению пятнышка, а после – к его трансформации в папулу и везикулу. При этом содержимое везикулы образуется из межклеточной жидкости, погибших клеток и вышедшей из кровяного русла плазмы.
Высыпания при ветрянке способны поражать любые участки кожи, но не затрагивают слизистые оболочки. Сыпь носит циклический характер и проходит определенные стадии развития. Она сопровождается рядом неприятный субъективных ощущений в виде кожного зуда, чувства жжения. Данные симптомы обусловлены тем, что Varicella zoster поражает клетки среднего слоя эпидермиса, а выход вирусных частиц сопровождается гибелью этих клеток, образованием кожных пузырьков и раздражением рецепторов в эпидермисе. Именно воздействие на кожные рецепторы и вызывает чувство зуда.
В связи с тем, что под везикулами отсутствует защитный роговой слой, возможно появление небольших кожных эрозий с последующим формированием характерных рубцов, в тоже время существует риск присоединения вторичного бактериального инфекционного процесса. Развитие данных осложнений возможно только при вскрытии везикул во время расчесов или самопроизвольно.
Сыпь при ветряной оспе от момента появления первых элементов до их полного исчезновения продолжается порядка 2–3 недель. Появление кожных проявлений патологии характеризуется цикличностью – новые везикулы появляются каждые 24–48 часов. Сыпь всегда проходит следующие стадии:
- Стадия пятна. Сначала на коже появляются розовые или красные пятна с довольно четкой границей.
- Стадия папулы. С течением времени, через несколько часов, пятна принимают форму папулы – кожного бугорка без полости внутри.
- Стадия везикулы. Еще через 2–3 часа некоторые папулы трансформируются в везикулы – кожные элементы сыпи с полостью внутри, заполненной прозрачной жидкостью.
- Образование корочки. Если везикула не была повреждена, то через 1–3 дня она подсыхает и покрывается корочкой. Эта корочка самопроизвольно отпадает через 2–3 недели, оголяя здоровую кожу. Чаще всего кожа имеет более светлый окрас и восприимчива к внешним раздражителям.
- Остаточные проявления. В случае если везикула была повреждена, то возможно формирование эрозии с последующим ее преобразованием в ямочку, навсегда остающуюся на коже. В худшем случае происходит проникновение бактериальной инфекции, что сопровождается воспалением, нагноением и образованием грубых рубцов.
Описание сыпи при ветряной оспе является довольно емким процессом. Это обусловлено тем, что высыпания включают в себя сразу несколько различных элементов разных стадий развития сыпи . Таким образом, сыпь является полиморфной. Первые ее элементы могут возникать в любой части тела, но наибольшее их количество сосредоточено в области головы и шеи. А также высыпания при ветрянке в значительном объеме появляются на коже спины. Выделяют следующие элементы во время описания сыпи при ветрянке:
- Пятно. Представляют из себя локальное ограниченное изменение кожных покровов в виде красного или розового цвета. Носят воспалительный характер и не сопровождаются кровоизлияниями.
- Папулы. Также может называться как узелок. Характеризуется изменением плотности, окраски и рельефа кожи, при ветряной оспе безболезнен.
- Везикулы. Небольшие, до 5 мм в диаметре, выступающие над уровнем кожи образования. Они имеют одну полость, заполненную прозрачной бесцветной жидкостью. Дно везикулы образовано базальным слоев эпидермиса. При отсутствии механического или бактериального повреждения проходит бесследно.
- Корки. Образуются при подсыхании везикул. Чаще всего имеют красноватый или коричневаты окрас, который обусловлен незначительными кровоизлияниями в полость везикул.
- Пустулы. В случае проникновения патогенных бактерий в папулу или везикулу, а также при расчесах элементов сыпи, возможно формирование полостного образования с гнойным содержимым.
- Эрозии. При повреждении везикул открывается незащищенный базальный слой эпидермиса. Эрозия может покрываться коркой или трансформироваться в пустулу, но после ее появления всегда будет развиваться рубец.
- Рубец. Развивается в случае если произошло механическое повреждение везикулы или имело место бактериальное поражение кожи. Чаще всего носит поверхностный характер и может самостоятельно проходить в течение 4–6 месяцев. На его месте навсегда образуется небольшое кожное углубление, которое носит сугубо косметический дефект.
Как следует из описания стадий и элементов кожной сыпи при ветряной оспе, существует два исхода развития сыпи: бесследное самопроизвольное исчезновение элементов или формирование кожных дефектов, сохраняющихся пожизненно.
В случае если пациент не расчесывает везикулы и проводит профилактику бактериальных осложнений, то все элементы кожных высыпания проходят абсолютно бесследно. Небольшие участки гипопигментации, остающиеся после отпадения корки, выравниваются по окраске с окружающей кожей уже после первых сеансов щадящего загара.
Иногда по каким-либо причинам происходит повреждение пузырьков с их вскрытием или присоединяется вторичная бактериальная микрофлора, о чем свидетельствует развитие пустул. При подобных исходах на коже образуются сначала маленькие рубцы, а после – углубления. Данные изменения, как правило, сохраняются пожизненно.
Ветряная оспа включает в себя целый ряд симптомов, совокупность которых формирует характерную клиническую картину заболевания. Среди основных признаков заболевания выделяют:
- В продромальный период (развитие неспецифических симптомов, характерных для всех инфекционных заболеваний) развивается общая слабость, повышение температуры до 38–39 о С, возможны головные боли. Этот этап инфекционного процесса длится 24–48 часов до появления сыпи.
- Повышение температуры тела носит циклический характер. Температурные «свечи», с подъемом столбика термометра до отметки в 39 о С, чередуются с появлением новых кожных высыпаний. Данная цикличность связана с жизнедеятельностью вируса. В период повышения температуры тела организм подвергается выраженной интоксикации и дает сильный иммунный ответ с целью элиминации вируса. Гибель пораженных клеток и вирусных частиц сопровождается появлением новых элементов сыпи и спадом температуры.
Лечение высыпаний сводится к симптоматической терапии (устранение неприятный ощущений в виде зуда и жжения) и предотвращению развития вторичной инфекции. С целью уменьшения зуда необходимо принимать противоаллергические препараты.
С целью предотвращения бактериальных осложнений следует:
- До 5 раз в день аккуратно смачивать пораженные участки кожи антисептиком. Подойдет раствор фурацилина, хлоргексидин.
- Формирующиеся корочки в обязательном порядке необходимо обрабатывать бриллиантовым зеленым (зеленкой) ежедневно.
- После прекращения появления новых высыпаний, следует на протяжении недели через день принимать ванну с калием перманганатом (марганцовка).
- Если имеет место появление пустул, то их следует обрабатывать мазью с антибиотиком (левомиколь, тетрациклиновая мазь и т. д.).
Ни в коем случае не обрабатывайте кожу йодом или спиртом. Эти вещества оказывают подсушивающий эффект и способствуют вскрытию везикул.
При лечении ветрянки у детей применяются практически все те же препараты, что и у взрослых, но в меньшей дозировке. Так, дети до 6 лет должны получать четверть или треть от взрослой дозировки, а в возрасте 6–12 лет – половину. После 12 лет ветряная оспа принимает течение, характерное для взрослых и требует приема соответствующих доз препаратов.
Также у детей не рекомендуется использование диазолина в связи с его токсическим воздействием на сердце. Разумнее принимать тавегил по 0,3–0,5 г до 4 раз в день, который хоть и обладает выраженным снотворным эффектом, но не воздействует на миокард. Также детям противопоказан прием фенобарбитала и спиртовой настойки пустырника. Следует применять валерьяну и препараты, в состав которых она входит.
Нередко, после прохождения всех элементов сыпи на коже остаются участки гипопигментации, небольшие рубцы или углубления. Более светлые участки эпидермиса станут абсолютно незаметны уже после первых сеансов загара в конце весны – начале лета.
Рубцы, которые формируются при вскрытии везикул или образования пустул хотя и абсолютно безвредны, но могут создавать косметический дефект. Их можно устранить при помощи лазера или значительно уменьшить размеры наносят гидрокортизоновую мазь в первые 2–3 недели с момента их появления.
Специфические ямочки на месте лопнувших везикул далеко не всегда получается полностью удалить. Определенный эффект могут оказать косметологические процедуры в виде фотовоздействия, лазерных процедур и проведения глубоких пилингов. К сожалению, результата может вовсе не быть вне зависимости от объема и качества выполненных процедур.
Ранее, наиболее сходными по внешним параметрам высыпаниями обладала натуральная оспа. Нане это заболевание считается полностью ликвидированным.
Похожими клиническими проявлениями на сегодняшний день могут обладать:
- Дерматит. Может вызывать появление пятнышек, папул, при тяжелом течении – даже везикул, но не сопровождается подъемом температуры, интоксикацией и проходит бесследно. Пузырьки образуются преимущественно при контактом дерматите.
- Опоясывающий лишай. Вызывается тем же вирусом, что и ветрянка, но отличается мелкой сыпью, преимущественно поражающей кожу в межреберных промежутках, на спине, реже – в области поясницы и живота.
- Другие детские инфекции – скарлатина, коклюш и корь. При этих заболеваниях отсутствует формирование везикул, характерных для ветряной оспы и присутствует поражение слизистых оболочек ротовой полости, зева. Коклюш также сопровождается надсадным кашлем. Для данных патологий не характерно циклическая смена периодов повышения температуры тела и формирования новых высыпаний.
- Пузырчатка. Характеризуется появлением везикул, которые постепенно сливаются в большие пузыри, протекает длительно, что не характерно для ветряной оспы.
- Эндокардит, ревматизм. Появление сыпи при этих заболевания сочетается с нарушением работы сердца, длительной интоксикацией и сохранением субфебрильной температуры (37–38 о С) от полугода и более.
источник
Сыпь при ветрянке сопровождается высокой температурой и сильной интоксикацией, что приводит к ряду осложнений после исчезновения внешних признаков воспалительного процесса. Инфекция распространяется по телу, а также нередко везикулы локализуются на лице и слизистых оболочках органов.
Сыпь при ветрянке сопровождается высокой температурой и сильной интоксикацией, что приводит к ряду осложнений после исчезновения внешних признаков воспалительного процесса.
У взрослых ветряная оспа приобретает более тяжелый характер протекания, чем у ребенка.
Симптомы ветрянки характеризуются возникновением пузырьковой сыпи. Прыщики болят и чешутся в большинстве случаев. Различают типичную и атипичную формы ветрянки.
Высыпания выглядят следующим образом:
- При рудиментарной форме ветрянки возникает розеола (небольшие пятна красного цвета) в различных местах. Развитие воспалительного процесса не сопровождается повышением температуры тела и состоянием общего недомогания.
- Гангренозная ветрянка сопровождается возникновением гнойного содержимого в пузырьках. В большинстве случаев речь идет о присоединении вторичной инфекции. Когда пузырьки вскрываются, то на их месте образуются язвы, которые покрываются корочкой через некоторое время. При обширных очагах поражения тканей язвы сливаются, образуя большие пятна.
- При геморрагической форме ветрянки наблюдается возникновение сыпи с сукровицей внутри пузырьков. Нередки случаи появления гематом в области высыпаний. Дополнительно заболевание сопровождается рвотой с кровью и кровотечением из носа. Данная разновидность ветрянки может привести к летальному исходу.
- Генерализованная форма ветрянки сопровождается поражением внутренних органов, поэтому сыпь может и не возникать на слизистых оболочках и кожных покровах. Но данная форма болезни представляет опасность как для детей, так и для взрослых.
Симптомы ветрянки характеризуются возникновением пузырьковой сыпи. Прыщики болят и чешутся в большинстве случаев.
Дополнительно выделяют такие степени тяжести протекания воспалительного процесса:
- Легкая форма характеризуется единичными элементами сыпи.
- При среднетяжелой форме наблюдается появление зудящих пузырьков, количество которых является умеренным.
- Тяжелая форма заболевания сопровождается высокой температурой тела. Возникают множественные очаги поражения. Для данной формы ветрянки характерно поражение оболочек головного мозга.
Различают типичную и атипичную формы ветрянки.
Существуют следующие этапы развития ветрянки:
- На начальной стадии (продромальная фаза) не наблюдается внешних признаков болезни. Первые высыпания возникают через 2-3 дня, а у детей — на следующий день. Возбудителем ветряной оспы является герпес 3 типа, но в отличие от лабиальной и генитальной разновидностей вирусной инфекции зудящие ощущения не беспокоят в местах будущих высыпаний.
- Через несколько дней образуются папулы красного цвета (плоские возвышения над кожей), которые превращаются в волдыри, содержащие серозную жидкость. Этот этап сопровождается сильным зудом.
- После вскрытия пузырьков образуются мокнущие эрозии, на месте которых со временем появляется струп. При грамотной программе терапии шрамы не остаются.
Локализация сыпи наблюдается по всему телу в большинстве клинических случаев. Тяжесть проявления симптоматических признаков зависит от формы ветрянки и состояния иммунитета инфицированного.
Последние высыпания появляются через 7-10 дней с момента возникновения первых прыщиков.
Локализация сыпи наблюдается по всему телу в большинстве клинических случаев.
Прыщи при ветрянке следует обрабатывать такими антисептическими препаратами:
- Раствором бриллиантовым зеленым нужно мазать везикулы на этапе их появления.
- Раствором Фурацилина обрабатывают слизистую ротовой полости.
- Борной кислотой смазывают мокнущие эрозии при ветрянке.
Дополнительно врач может назначить противогерпетичесую мазь Ацикловир.
Средства народной медицины тоже способствуют ускорению процесса регенерации пораженных участков:
- Устранить зудящие ощущения можно с помощью смеси оливкового масла и масла бергамота. Возьмите указанные ингредиенты в равных пропорциях, но прежде исключите органическую непереносимость активных компонентов данных средств.
- Отвар на основе ромашки и шалфея оказывает бактерицидное действие. Используйте средство для полоскания уже в первый день появления везикул в ротовой полости.
- Для ускорения процесса образования корочки используйте отвар на основе стеблей и листьев петрушки. Для приготовления средства подойдет как свежая (замороженная) петрушка, так и трава в высушенном виде. Залейте стаканом кипятка 20 г растения. Средство должно настояться в течение 30-40 минут. Употреблять по 40 мл отвара 3-4 раза в день.
Целесообразность применения тех или иных средств, точную дозировку, частоту и временной интервал приема определяет врач. Нельзя заниматься самолечением во избежание негативных последствий.
Возникновение шрамов — неопасные последствия при ветрянке. При тяжелом течении заболевания развиваются различные патологии:
- Присоединение вторичной инфекции в процессе расчесывания везикул при сильном зуде. Патогенные микроорганизмы проникают вглубь эпидермиса, вызывая развитие воспалительного процесса. Верхушка пузырьков при этом желтеет. Нередки случаи некроза пораженных участков.
- Поражение бактериями язвочек в области глаза приводит к воспалению роговицы. У большинства пациентов наблюдается снижение остроты зрение. Дефект остается на всю жизнь.
- Расцарапанные везикулы в ухе приводят к развитию отита. Возникновение сыпи в ротовой полости провоцирует стоматит. Присоединение вторичной инфекции при локализации сыпи на половых губах становится причиной вульвита у девочек.
- У взрослых наблюдается поражение венозной системы (поверхностный тромбофлебит).
Возникновение шрамов — неопасные последствия при ветрянке.
Заражение как у детей, так и у взрослых осуществляется воздушно-капельным путем в большинстве случаев.
Программа лечения сыпи зависит от тяжести протекания ветрянки.
Существует ряд особенностей:
- Нередко наблюдается гангренозная форма ветрянки.
- Зудящие ощущения более интенсивные.
- Период высыпаний приобретает затяжной характер.
- Сыпь не проявляется на ладонях и ступнях. Наибольшее количество везикул наблюдается в области волосистой части головы, на лице и шее.
Выделяют такие характерные признаки:
- Дети чаще расчесывают пузырьки, что приводит к присоединению вторичной инфекции.
- Сыпь не имеет четкой локализации.
- Волнообразное появление высыпаний.
Важно обратиться к врачу для постановки точного диагноза, чтобы исключить ряд схожих по симптоматике заболеваний.
источник
- вирус герпеса 1 или 2 типа у вас в организме;
Перейти к тесту (1 и 2 тип ВПГ)
Перейти к тесту (Опоясывающий герпес)
Перейти к тесту (Мононуклеоз и ВЭБ)
Инфекции детского возраста, сопровождающиеся высыпаниями различной локализации, зачастую сложно поддаются идентификации. Сыпь при ветряной оспе не во всех ситуациях описывается типичной картиной, поэтому ошибочный диагноз имеет место.
Высыпания при ветрянке похожи по внешним признакам на несколько распространенных детских инфекций вирусного и бактериального характера, поэтому требуют дифференциального подхода при диагностике.
Любое бактериальное или вирусное заболевание имеет ряд патогномоничных, специфических признаков и ветрянка исключением не считается.
Сыпь при ветрянке при классическом протекании заболевания описывается определенными характеристиками.
Период от контакта с человеком, имеющим высыпания при опоясывающем лишае (герпес Зостер) или ветряную оспу (герпес Варицелла), до появления первых симптомов ветрянки равен 11-21 дню. Это время называется инкубацией.
Для ветрянки присуща заразность еще до возникновения сыпи. Герпес Варицелла-Зостер передается воздушно-капельным способом, а содержимое прыщей при ветрянке также насыщенно вирусами.
Зная инкубационный период, можно сопоставить имеющиеся факты для точной диагностики.
Для ветряной оспы присущ довольно длительный инкубационный период по сравнению с другими детскими инфекциями, что следует учитывать при сборе анамнеза.
Перед тем, как высыпания при ветрянке проявят себя в полную силу, за несколько дней (иногда часов) ребенок начинает жаловаться на головную боль, снижение активности, усталость, сонливость.
Затем начинается озноб различной силы и интенсивности, подъем температуры. В зависимости от тяжести течения ветрянки температура может повышаться до различных цифр.

Описанный период (до подъема температуры) называется продромальным. Как только возникает лихорадочный синдром, появляется сыпь. Продрома типична для всех вирусных инфекций, но при ветряной оспе первые прыщи, которые именуются «реш», появляются в этом периоде: красноватые пятна могут располагаться по всему телу. Они очень похожи на высыпания при скарлатине или кори.
Отличительной чертой герпеса Варицелла-Зостер от иных вирусных инфекций является формирование специфического патогенеза сыпи. Первый день высыпания совпадает с первым днем подъема температуры тела.
Для ветрянки не характерны очень высокие значения лихорадки. При подъеме температуры толчкообразно возникают высыпания на теле.
Если иные вирусные инфекции описываются вечерним, ночным ростом температурной кривой, ребенок лихорадит несколько дней с последующим спадом значений, то при ветряной оспе повышается температура при появлении первых прыщей.
При различных детских инфекциях, для которых характерна энантема и экзантема, элементы появляются на определенные сутки от момента заражения. На какой день появляется сыпь при ветрянке от факта инфицирования, зависит от личных особенностей, но срок этот составляет не менее 11 дней.
Далее, наступает продрома, которая также имеет различную длительность. В среднем сыпь на коже возникает через две недели после того, как ребенок общался с больным.
Немаловажным считается вопрос, где появляются первые высыпания, характерна ли этапность для инфекции.
Если для многих инфекций присуща определенная последовательность появления сыпи, то суть патогенеза сыпи при ветряной оспе не включает этапность.
Поэтому ответить односложно на вопрос, где высыпает ветрянка, можно следующим образом: сыпь локализуется одновременно на разных участках тела. Но первая сыпь при ветряной оспе появляется преимущественно на:
При нетяжелых случаях вирусной инфекции сыпь на ладонях, во рту возникает редко. Если поражается полость рта, что чаще встречается у маленьких детей, то сыпь отличается незначительной болезненностью.
Зуд регистрируется по всей продолжительности заболевания: от момента появления папулы, волдыря и заканчивая корочкой.
Какая сыпь при ветрянке, как начинается и по каким отличительным признакам ее идентифицируют:
- на коже формируется красное пятнышко, их численность в начале небольшая, поэтому пятна могут остаться незаметными;
- очень скоро пятно трансформируется в папулу – приподнимается над уровнем кожи;
- так же стремительно папула превращается в волдырь – плотный пузырек с жидким серозным содержимым, которое представляет инфекционную опасность, являясь заразным;
- диаметр пузырька до пяти мм, имеет одну камеру (отсутствуют перегородки внутри волдыря);
- вокруг присутствует гиперемированное окаймление;
- в центре постепенно формируется углубление – так начинается засыхание;
- сформированная корочка имеет красно-коричневый цвет, отпадает через несколько дней, не оставляя рубца (за исключением случаев намеренного ее снятия);
- один раз в день или в два дня появляются новые высыпания, что приводит к характерной картине: на одной поверхности видны и пятна, и пузырьки, и засохшие корочки.
Новые элементы сыпи, как правило, появляются в течение 7 дней, а при большей продолжительности возникновения высыпаний говорят о недостаточности иммунитета и неблагоприятном прогнозе.
Данное описание сыпи при ветряной оспе присуще для классического течения. Но встречаются и атипичные формы.
В частности, некротическая разновидность описывается глубокими язвами, дно которых покрыто налетом, формируются толстые черные кровяные корки, рубцы остаются всегда.
Геморрагическая форма сыпи при ветряной оспе характерна для лиц с заболеваниями свертывающей системы крови, когда содержимое пузырьков пропитывается кровью.
Тяжелые формы описываются сыпью во рту, фебрильной лихорадкой, сильной интоксикацией, требующей специальной терапии. Кроме того, волдыри держатся на коже долго, корочка формируется несколько дней.
Сыпь, похожая на ветрянку, встречается и при других заболеваниях. Наиболее распространенными являются:
- вирус Коксаки;
- герпетическая ангина, стоматит, простой герпес на коже;
- стрептодермия;
- укусы;
- строфулюс.
Прыщи, похожие на ветрянку, но не она, чаще всего характерны для энтеровируса. Данное поражение кожи и слизистых инициируется разновидностью патогена – вирусом Коксаки:
- всегда поражаются ладони и стопы (подошвы);
- во рту присутствуют обильные высыпания;
- температура очень высокая, поднимается преимущественно вечером и ночью, держится 5-7 дней;
- на этапе завершения патологии появляются характерные изменения ногтей;
- на всей поверхности пораженной кожи одномоментно появляются сначала пятна, затем пузырьки, которые засыхают, а кожа слущивается.
Среди высыпаний, похожих на ветрянку, выделяют бактериальное стрептококковое воспаление кожи, первые симптомы которого можно перепутать с началом ветряной оспы. Присущи следующие отличия:
- невысокая температура;
- отсутствие продромы;
- поражается чаще не все тело, а определенный участок кожи;
- слизистая не вовлекается;
- формирующиеся пузырьки не плотные, заполняются гнойным содержимым, которое подсыхает в желтую корку;
- могут формироваться эрозии.
Многих родителей волнует, какие прыщи при почесухе, так как у маленьких детей зачастую строфулюс регистрируется чаще, чем ветрянка. Отличия в следующем:
- в патологию вовлечена нижняя половина тела (нижняя часть спины, ягодицы, нижние конечности);
- сыпь чешется очень сильно;
- отсутствует лихорадка;
- зачастую присутствует связь с аллергией;
- формируются папулы и пузырьки;
- полость рта не вовлекается.
Простой герпес на коже локализуется группами пузырьков, чаще на губах, крыльях носа, на половых органах. Высыпаниям предшествует боль, распирание, характерен зуд. Отсутствуют совпадения лихорадки и появления сыпи. При герпетическом стоматите язвочек много, болезненность сильная, при этом на теле высыпаний нет.
Каждая инфекция имеет нетипичные формы течения в зависимости от влияния на патогенез внешних или внутренних факторов. Ветрянка без высыпаний называется рудиментарной.
Причины ее возникновения заключаются в наличии антител к вирусу Варицелла-Зостер, поэтому симптоматика выражена слабо. Если пациенту вводили человеческий иммуноглобулин после контакта с больным ветрянкой, то инфекцию он может перенести в легкой форме – без сыпи. Такой же сценарий наблюдается у привитых детей.
Иногда ветрянка без сыпи регистрируется у беременных, если заболевание было перенесено в детстве, а на фоне снижения иммунитета рецидивировало. Как правило, рецидив ветрянки является опоясывающим лишаем, но в редких случаях при повторном заражении развивается рудиментарная форма.
Данная разновидность болезни описывается возникновением пятен и папул в типичных местах, но в пузырьки они не трансформируются. Количество элементов сыпи единично. Интоксикация слабая, температура невысокая.
Практически при всех эпизодах ветрянки специальное терапевтическое вмешательство не требуется.
Ограничиваются обильным питьем, использованием препаратов из группы НПВС для снижения температуры, обработкой сыпи. У детей ветрянка протекает легко, у взрослых иногда заканчивается госпитализацией.
Так как высыпает ветрянка в сопровождении зуда, назначаются противоаллергические средства. При необходимости врач может назначить Ацикловир. Легкая форма не требует назначения противовирусных средств.
Если тело ребенка более недели покрывается новой сыпью, температура высокая и удерживается больше пяти дней, следует обратиться к педиатру.
Прыщики необходимо обрабатывать:
- с целью профилактики нагноений волдыри смазывают подсушивающими антисептиками – зеленкой, фукорцином;
- для комплексной борьбы с высыпаниями используют Покс-клин, Каламин, они устраняют зуд, подсушивают и дезинфицируют;
- при наличии ветряночной сыпи во рту актуальными станут промывания отварами зверобоя, ромашки, коры дуба, шалфея с последующим смазыванием специальными пастами и мазями (Холисал, Солкосерил).
Неосложненная форма заболевания описывается кратковременным протеканием, на протяжении нескольких дней ребенок выздоравливает. А спустя 5 дней от момента отпадания корочек становится не заразным.
Автор: врач-инфекционист Куликовская Наталья Александровна.
источник
Сыпь при ветрянке является главным признаком этого заболевания. На начальном этапе патологии в течение короткого периода она распространяется по всему телу, на лице, а на слизистых оболочках рта, глаз, на гениталиях, веках и в области анального прохода появляются элементы, похожие на герпес. Прыщи не болят, но сильно чешутся, что доставляет дискомфорт человеку.
Инкубационный период ветряной оспы длится от 10 до 21 дня. За это время вирус активно размножается в организме. Первые высыпания появляются на кожном покрове на 11-14 день с момента возможного инфицирования.
Ветрянка бывает типичной и атипичной.
Атипичная ветряная оспа подразделяется на 4 вида, и при каждой сыпь отличается:
- При рудиментарной форме ветрянки образуется розеолезная сыпь. Прыщиков мало, температура отсутствует, катаральных явлений практически не наблюдается.
- При гангреозной прыщики выглядят гнойными. Когда высыпания начинают лопаться, внутри можно увидеть язвочки со струпьями, которые сливаются в красные пятна.
- При гемморагической ветряной оспе в везикулах находится сукровица, а в месте образования сыпи появляются небольшие синяки. Это нехороший признак, поскольку такая форма заболевания опасна внутренним кровотечением, которое приводит к летальному исходу.
- При висцеральной ветрянке вирус поражает практически все внутренние органы. Болезнь проходит в скрытой форме, и сыпь почти незаметна.
Как лечить гнойную форму ветрянки? Читайте в этой статье.
При классическом (типичном) характере ветряной оспы высыпания на разных стадиях различаются:
- Пятно. Это небольшое покраснение, которое не возвышается над поверхностью кожи. Размер пятна не более 7 мм. Ими характеризуется начальная фаза болезни. Локализация пятен — область живота, волосистая часть головы и лицо.
- Папула. Представляет собой прыщик, возвышающийся над поверхностью кожи.
- Везикула или волдырь. В прыщике содержатся частицы вируса.
- Корочка. Она свидетельствует о том, что вскоре последние высыпания самостоятельно исчезнут, постепенно отпадая и не оставляя после себя следа.
- Пустула. Она появляется не всегда, а лишь в том случае, когда к ветрянке присоединяется бактериальная инфекция.
Ветрянка у детей и взрослых лечится чаще всего в домашних условиях. Терапия в данном случае направлена на то, чтобы устранить симптомы патологии и дискомфортное состояние больного: снизить температуру и избавить от зуда, вызванного сыпью. Врачи рекомендуют мазать прыщи при ветрянке раствором бриллиантового зеленого, потому что он является антисептическим средством. Однако не всегда удобно использовать зеленку, поскольку она плохо отмывается и оставляет следы на одежде и постельном белье. Поэтому существуют и другие альтернативные препараты. Для ухода за корочками и улучшения регенеративных свойств кожи используют препарат Солкосерил.
Осложнения от ветрянки возникают в том случае, когда у больного имеются какие-либо хронические заболевания и снижен иммунитет. Последствия от сыпи чаще всего возникают у людей, переболевших ветрянкой во взрослом возрасте. Это происходит из-за тяжелого течения заболевания и присоединения вторичной инфекции.
Самые распространенные последствия ветрянки — шрамы от высыпаний (подробнее тут).
Это связано с тем, что сыпь сильно зудит, поэтому больной не может удержаться от того, чтобы не расчесать прыщи. Из-за этого в ранку попадают бактерии и возникает гнойный воспалительный процесс. Он не угрожает жизни и здоровью, однако после заживления на этих местах остаются рубцы, которые убрать практически невозможно.
Чтобы избежать нежелательных последствий, нужно в первый день при подозрении на ветряную оспу обратиться к врачу и не заниматься самолечением.
Насколько тяжело человек перенесет ветрянку, чаще всего зависит от его возраста и иммунной системы. В редких случаях возможны повторные заражения, несмотря на то что после заболевания у большинства людей вырабатывается стойкий иммунитет к этому вирусу.
Взрослые люди и подростки переносят заболевание намного сложнее, чем дети. У них сильнее выражена сыпь, которая быстро распространяется в большом количестве, присутствует высокая температура и сильная интоксикация, а также чаще возникает риск нежелательных последствий. Кроме пневмонии и трахеита, патология может поразить суставы. Многие взрослые, заболевшие ветряной оспой, вынуждены проходить лечение в стационаре, поскольку в домашних условиях им сложнее добиться быстрого выздоровления.
источник
Ветрянка у детей: более 10 симптомов по стадиям, фото, лечение (больше 30 препаратов, мазей), прививка, сколько длится инкубационный период
Ветряная оспа — острое вирусное заболевание, проявляющееся лихорадкой и высыпаниями на коже в виде пятен и пузырьков. У детей протекает преимущественно в легкой форме. Болезнь чрезвычайно заразна и занимает второе место по частоте после острых респираторных инфекций.
Опасность ветрянки заключается в тяжелых осложнениях в виде энцефалита и пневмонии, часто с летальным исходом. Глубокое поражение кожи при присоединении бактериальной инфекции оставляет на теле ребенка рубцы. Инфицирование беременной женщины (см. «Ветрянка у взрослых») незадолго до родов приводит к неонатальной ветрянке с высоким показателем смертности новорожденных. Предотвратить заболевание можно путем своевременной диагностики и экстренной профилактики.
Вирус ветряной оспы (Varicella-Zoster virus, VZV) относится к третьему типу герпесвирусов. По размерам, строению и свойствам напоминает вирус простого герпеса. Генетический материал в виде молекулы ДНК находится в ядре, окруженном белковой оболочкой (капсидом). Внешний покров состоит из двойного слоя липидов со специфическими антигенами.
Сложный состав наружной оболочки делает возбудителя ветрянки уязвимым для факторов внешней среды. При воздействии ультрафиолетового излучения, солнечного света, нагревания и дезинфицирующих средств вирус выживает на протяжении не более 10 минут. Микроорганизм погибает в течение получаса при температуре 50-52 °С, но хорошо сохраняется при охлаждении, замораживании и оттаивании.
Вместе с вдыхаемым воздухом патоген оседает на стенках носа, глотки и бронхов. Вирус активно размножается в слизистых оболочках и переходит в ближайшие лимфоузлы, откуда попадает в кровоток и разносится по организму. Вирусные частицы задерживаются в коже и разрушают ее верхний слой — эпидермис. Ветряночные пузырьки представлены гигантскими многоядерными образованиями, заполненными отечной жидкостью.
Кроме кожи, вирус ветрянки поражает нервную систему, накапливаясь в корешках спинного мозга, тройничном и лицевом нервах. В результате повышения активности возбудителя развивается опоясывающий лишай (герпес). Вирус может поражать внутренние органы с формированием множественных очагов некроза (омертвления тканей) при тяжелом течении.
Единственный источник ветряной оспы — человек, у животных болезнь не регистрируется. Ветрянка имеет повсеместное распространение. При отсутствии иммунитета после встречи с инфекцией заболевание наступает у 100% человек. Максимум заболеваемости приходится на возраст 3-6 лет. К 15 годам ветрянку переносят 90% детей. Благодаря антителам, полученным от матери, малыши до 6 месяцев болеют редко.
p, blockquote 10,0,0,0,0 —>
- воздушно-капельный путь при нахождении в одном помещении рядом с больным ребенком или взрослым;
- непосредственный контакт слизистых оболочек рта, носа, конъюнктивы глаза с жидкостью пузырьков;
- вдыхание вирусных частиц, оседающих на постельном белье, игрушках, одежде;
- от матери к ребенку через плаценту при заражении женщины во время беременности;
- контакт с больным опоясывающим герпесом.
Вирус передается по воздуху в составе капелек жидкости из верхних дыхательных путей при чихании, разговоре, кашле, смехе, поцелуях. Возбудитель ветрянки имеет способность перемещаться на расстояние 20 м, проникая в соседние комнаты и квартиры, коридоры, вентиляционные системы, лифтовые шахты, лестничные пролеты. Заражение при контакте с третьими лицами маловероятно.
Больной ветрянкой заразен в течение двух дней до появления сыпи и до образования корочки на месте последнего пузырька. Наиболее крупные вспышки наблюдаются в детских дошкольных коллективах. Пик заболеваемости отмечается во время формирования новых групп, когда создаются условия для аэрозольной передачи инфекции. 80% всех случаев ветрянки происходит осенью и зимой. В сельской местности заболеваемость в 2 раза ниже, чем в городе.
Ветрянка протекает только в острой форме. Болезни свойственна цикличность — последовательная смена этапов инфекционного процесса, обусловленная особенностями поведения возбудителя и ответной реакцией организма. Выделяют 4 стадии ветрянки:
p, blockquote 13,0,0,0,0 —>
- Инкубационный период. Вирус попадает в организм и размножается в слизистых оболочках. Количества возбудителя недостаточно для поражения целевых органов, и симптомы отсутствуют. Длительность этапа — от 11 до 21 дней.
- Продромальный период. В течение 1-2 суток появляются первые признаки ветрянки — повышается температура, нарастают симптомы общей интоксикации.
- Разгар заболевания. В течение 2-8 дней на коже и слизистой оболочке появляются характерные высыпания.
- Обратное развитие. Восстановление организма происходит в течение одной-двух недель после исчезновения последних элементов сыпи.
Степень тяжести ветрянки определяют по симптоматике, интенсивности высыпаний, температуре тела и длительности болезни. Течение заболевания может быть гладким или осложненным, с присоединением бактериальной инфекции, обострением хронических заболеваний. В Международной классификации болезней выделяют ветрянку с менингитом (воспалением мягкой мозговой оболочки), энцефалитом (воспалением вещества головного мозга), пневмонией.
p, blockquote 15,0,0,0,0 —>
- легкая — общее состояние хорошее, высыпания малочисленные, проходят бесследно через 2-3 дня;
- средняя — температура тела поднимается до 39,5 °С и держится неделю, сопровождается головной болью, разбитостью, обильной сыпью;
- тяжелая — лихорадка 39,6°С и выше, высыпания глубокие, покрывают все тело, сохраняются более недели, развиваются осложнения ветрянки.
У большинства детей ветряная оспа протекает в типичной форме. В редких случаях возможно рудиментарное (малосимптомное) течение. При ослаблении защитных сил организма у ребенка развивается атипичная ветрянка: пустулезная, буллезная, геморрагическая, гангренозная или генерализованная (висцеральная) с поражением внутренних органов.
Ветрянка начинается с подъема температуры тела и симптомов интоксикации, обусловленных действием вируса. Продромальный период у детей зачастую проходит без яркой симптоматики и может остаться незамеченным.
p, blockquote 18,0,0,0,0 —>
- головная боль, недомогание, слабость, капризность;
- высыпания на теле в виде мелких точек или пятнышек (rush-симптом), предшествующие основной сыпи;
- снижение аппетита, тошнота, иногда рвота и диарея;
- насморк, боль в горле, кашель;
- точечные кровоизлияния на слизистой оболочке неба.
Если продромальный период ярко выражен, ветрянку можно перепутать с гриппом, острыми вирусными или кишечными инфекциями . Появление сыпи через 1-2 дня вносит ясность в диагностику.
Первые элементы появляются на внутренней поверхности бедер, животе, груди, волосистой части головы, лице, плечах, сгибательных поверхностях рук и ног, в кожных складках. Количество высыпаний колеблется от 20 до 70. В тяжелых случаях сыпь покрывает все тело, в том числе ладони и ступни. У ребенка могут увеличиваться лимфатические узлы на шее и затылке.
Таблица — Элементы сыпи при ветрянке
p, blockquote 22,0,0,0,0 —>
| Вид высыпаний | Характеристика |
| Пятно | Появляется за счет расширения сосудов на ограниченном участке кожи размером 2-4 мм. |
| Папула (прыщик) | Через несколько часов на месте пятнышка формируется воспалительный узелок без полости внутри. Элемент слегка возвышается над поверхностью кожи. |
| Везикула (пузырек) | Имеет округлую, палочковидную или неправильную форму размером 0,2-0,6 см, по форме напоминает капельки росы. Стенки пузырька спадаются при проколе. Полость заполнена прозрачной или мутной жидкостью, содержащей погибшие клетки. Через два дня везикула покрывается морщинками, дно начинает западать. Патологический процесс не распространяется глубже эпидермиса, поэтому рубцы после типичной ветрянки не образуются. |
| Корочка | Через 2-3 суток пузырек подсыхает, покрывается красноватой корочкой, которая вскоре отпадает, не оставляя следа. |
| Пустула (гнойничок) | Гнойная ветрянка развивается при попадании в пузырек бактериальной инфекции. Содержимое везикулы мутнеет, общее состояние ребенка ухудшается. Процесс может достигать глубоких слоев кожи, и после отпадания светло-коричневой корочки остается неглубокая ямка или рубчик. |
| Энантема (высыпания на слизистой оболочке) | В 20-30% случаев ветрянка сопровождается появлением пузырьков на внутренней поверхности щек, небе, языке, гортани, половых органах, конъюнктиве глаза. Элементы сыпи быстро вскрываются и превращаются в поверхностные язвочки (эрозии), которые заживают на 3-5-й день без образования рубца. Высыпания во рту часто бывают болезненными, переходят в стоматит. |
| Последствия | При типичном течении ветрянки на месте отделившихся корочек на коже остается розовое или светлое пятно, которое исчезает самостоятельно через несколько месяцев. Шрамы образуются при осложненном течении с образованием пустул. Сильный зуд способствует расчесыванию, повреждению и инфицированию элементов с формированием ранок и рубчиков. |
Для ветрянки характерен ложный полиморфизм сыпи — один участок тела объединяет элементы на разных стадиях развития. За время болезни происходит 3-4 эпизода новых подсыпаний с интервалом 1-2 дня . Период высыпаний длится 1-2 недели. Чем обильнее сыпь, тем выше лихорадка и сильнее симптомы интоксикации — головная боль, вялость, недомогание, снижение аппетита. Температура держится в среднем от 3 до 6 дней.
Ветрянку можно перепутать с простым герпесом, опоясывающим лишаем, ящуром, везикулезным риккетсиозом, укусами насекомых, аллергией, менингококковой инфекцией, импетиго. Для каждого заболевания существуют диагностические критерии и характерные особенности сыпи. В сочетании со специфической лабораторной диагностикой поставить верный диагноз не составит труда для врача.
Новорожденные могут заразиться в утробе матери через плаценту, во время родов и в первые дни жизни от старшего ребенка или взрослого. От беременной женщины, больной ветрянкой, вирус передается плоду в 25% случаев. При заражении в первые 25 недель вынашивания 2% детей рождаются с пороками развития.
Врожденная ветрянка включает одну или несколько аномалий:
p, blockquote 27,0,0,0,0 —>
- уменьшение объема черепной коробки и головного мозга;
- множественные язвы и рубцы на коже;
- деформация грудной клетки, укорочение конечностей, косолапость;
- параличи и судороги;
- недоразвитие глазного яблока, катаракта, воспаление сетчатки;
- задержка умственного развития.
Заболевание роженицы менее чем за 10 суток до и в течение 7 дней после появления малыша приводит к развитию неонатальной ветрянки. Новорожденный не успевает получить от матери антитела через плаценту или с молоком. Летальность среди детей первых дней жизни достигает 30%, осложнения развиваются у каждого второго. Через несколько месяцев после выздоровления ребенок может заболеть опоясывающим лишаем.
У новорожденных отмечают снижение аппетита, рвоту, частый стул, бледность кожи или желтуху, одышку, выбухающий родничок. Обильные высыпания часто принимают геморрагический характер (похожи на кровоизлияния), сопровождаются сильной лихорадкой, судорогами, потерей сознания. Присоединяется бактериальная инфекция с развитием гнойников, пневмонии, стафилококкового сепсиса (заражение крови). На фоне иммунодефицита формируется генерализованная форма с поражением головного мозга, легких, печени, сердца.
Рудиментарная ветрянка возникает у детей, получивших иммуноглобулин в качестве экстренной профилактики или с молоком матери. Заболевание протекает без высыпаний и температуры, общее состояние удовлетворительное. Иногда отмечаются немногочисленные элементы сыпи (около 10) в виде пятен или папул.
У детей с иммунодефицитом встречаются тяжелые атипичные формы ветрянки:
p, blockquote 31,0,0,0,0 —>
- Буллезная. На фоне обильных высыпаний на теле появляются крупные вялые пузыри размером 1-3 см, заполненные мутной жидкостью. После вскрытия везикул остаются язвы, которые заживают более месяца с образованием бурых пятен или рубцов.
- Геморрагическая. Через 2-3 дня после начала типичной сыпи содержимое пузырьков наполняется кровью и окрашивается в темно-красный цвет. На непораженной коже отмечаются точечные кровоизлияния, могут возникнуть носовые кровотечения, кровавая рвота, кровь в моче, кале. Общее состояние тяжелое, поражаются внутренние органы. Встречается у детей с нарушениями свертывающей системы крови (геморрагические диатезы, лейкемия, гемофилия, васкулиты).
- Гангренозная. Развивается у ослабленных и истощенных пациентов при присоединении бактериальной инфекции. На воспаленной коже появляются крупные дряблые пузыри с гнойно-кровянистым содержимым диаметром в несколько сантиметров. После образования корочки формируется зона некроза, проникающая в глубокие слои кожи, иногда мышцы. На пораженном участке остается длительно не заживающая язва. Нередко ветрянка осложняется сепсисом.
- Генерализованная (висцеральная). Везикулезные высыпания возникают не только на коже, но и в печени, легких, головном мозге, почках, сердце, селезенке, кишечнике, вилочковой железе, надпочечниках. В органах формируются множественные очаги некроза, окруженные участками кровоизлияния и воспаления. Висцеральная ветрянка встречается у новорожденных и ослабленных детей. Течение болезни крайне тяжелое.
После перенесенной ветрянки вирус полностью не выводится из организма, а сохраняется в задних корешках спинного мозга и черепных нервах. В большинстве случаев инфекция неактивна в течение всей жизни. Заболевание возникает у 5% детей, переболевших ветрянкой. Активация вируса происходит при снижении иммунитета у детей с онкологическими заболеваниями, лейкозами, ВИЧ-инфекцией, после трансплантации органов, при приеме иммунодепрессантов, кортикостероидов, цитостатиков, после лучевой терапии, при заболевании ветрянкой в первый год жизни.
Опоясывающий герпес начинается с повышения температуры и боли вдоль межреберных или поясничных нервов, на лице. В зоне поражения на коже появляются сгруппированные пузырьки размером до 0,5 см. Высыпания сопровождаются зудом и жжением. Как и при ветрянке, к концу первой недели на месте высыпаний образуются корочки, которые отпадают без образования рубцов. При локализации вируса в черепных нервах наблюдаются конъюнктивит, поражение глазного яблока и зрительного нерва, отит, снижение вкусовой чувствительности языка.
К атипичному течению опоясывающего герпеса относят буллезную, геморрагическую, гангренозную, генерализованную и абортивную формы (папулы без пузырьков). В редких случаях болезнь проявляется только невралгией без высыпаний. Среди осложнений отмечается присоединение бактериальной инфекции, менингит, энцефалит, постгерпетические боли по ходу нервных стволов. Осложненные и атипичные формы у детей встречаются редко.
Ветрянка у детей протекает преимущественно доброкачественно. Частота осложнений составляет 2-3%. Причиной может быть сам вирус или бактериальная микрофлора, обитающая на кожных покровах и слизистых оболочках. Осложненная ветрянка наиболее характерна для детей до года и подростков старше 15 лет .
Гнойные поражения чаще всего локализуются на коже и вызываются Staphylococcus aureus и Streptococcus pyogenes, анаэробными микроорганизмами, энтеробактериями. Ветрянка осложняется пустулами, поверхностными гнойниками (импетиго), фурункулами, абсцессами. Распространение инфекции на подкожную жировую клетчатку (целлюлит), фасции, мышцы с попаданием в кровь может привести к сепсису.
Осложнения ветрянки, обусловленные действием Varicella Zoster virus на внутренние органы:
p, blockquote 38,0,0,0,0 —>
- Поражение нервной системы происходит у 5-9% болеющих детей. Ветряночный энцефалит (воспаление мозга) начинается с головной боли, рвоты, судорог. Ребенок теряет способность ориентироваться в пространстве и координировать движения, появляется подергивание глазных яблок (нистагм), дрожание рук, затрудняется речь. Вирус ветрянки поражает также мозговые оболочки, лицевой и зрительный нервы, корешки спинного мозга.
- Вирусная пневмония наблюдается у 2-3% детей с ветрянкой, при иммунодефиците частота возрастает до 25%. На 2-5 день высыпаний появляется кашель, одышка, кровохарканье, боль в груди во время дыхания, кожа приобретает синий оттенок. Процесс носит двусторонний характер, протекает тяжело, может закончиться дыхательной недостаточностью и отеком легких.
- Более редкие осложнения — поражение почек (гломерулонефрит), сердца (миокардит), гепатит, артрит.
Прием Аспирина во время ветрянки повышает риск развития синдрома Рейе — тяжелого нарушения функции печени и головного мозга. На 4-5 день после появления сыпи у ребенка возникает тошнота и многократная рвота, раздражительность, апатия или возбуждение, заторможенность, кома. В крови повышается количество печеночных ферментов (АлАТ, АсАТ), билирубина, креатинина, аммиака, снижается уровень глюкозы, страдает свертываемость крови. Пик заболеваемости приходится на возраст 5-14 лет. Смертность достигает 80% на поздних стадиях.
Диагноз ставит педиатр или детский инфекционист. В большинстве случаев достаточно клинического осмотра и данных о контакте с больным ветрянкой. Лабораторные анализы крови требуются при развитии атипичных, стертых и скрытых форм, сходстве симптомов с другими заболеваниями.
В пользу ветрянки говорит наличие характерных высыпаний на коже и слизистых оболочках и контакт ребенка с больным ветряной оспой или опоясывающим герпесом в течение предыдущих 21 дня. После осмотра врач спрашивает у родителей о сопутствующих заболеваниях и наличии лекарственной аллергии, определяет тактику лечения.
Наиболее надежным подтверждением ветрянки является четырехкратное нарастание титра специфических антител к вирусу в сочетании с обнаружением возбудителя в пораженных тканях . Общий анализ крови при типичном течении показывает увеличение количества лимфоцитов, иногда моноцитов. При осложнении ветрянки бактериальной инфекцией возрастает число лейкоцитов и нейтрофилов, ускоряется СОЭ.
К специфическим методам обнаружения VZV относятся:
p, blockquote 43,0,0,0,0 —>
- ИФА (иммуноферментный анализ) — серологическое исследование сыворотки крови на антитела класса IgM и IgG. Анализ выполняют на первой и третьей неделе болезни. Ветрянка подтверждается нарастанием титра антител в 4 раза при повторном исследовании.
- Вирусологический метод — непосредственное обнаружение возбудителя с помощью микроскопии или иммунофлюоресценции. Для исследования берут содержимое везикул и пустул, соскобы с папул, корочки, мазки из слизистых оболочек. В пораженных клетках под микроскопом видны скопления возбудителя ветрянки — тельца Арагао, многоядерные гигантские клетки (проба Цанка) или антигены вируса.
- Полимеразная цепная реакция (ПЦР) — быстрый и точный метод обнаружения возбудителя в крови или спинномозговой жидкости, основанный на выявлении вирусной ДНК .
В качестве дополнительных исследований, которые помогут поставить диагноз и определить форму ветрянки, проводят УЗИ печени, сердца, селезенки, лимфоузлов, рентгенографию органов грудной клетки, ЭКГ, МРТ или КТ. При поражении глаз показана консультация офтальмолога с исследованием остроты зрения и осмотром глазного дна.
Терапия направлена на все звенья заболевания и включает соблюдение режима и диеты, симптоматические средства, иммунотерапию, противовирусные и антибактериальные препараты при необходимости. Комплексный подход позволяет остановить патологический процесс, облегчить состояние ребенка и избежать осложнений ветрянки.
Лечение детей с легкими и средними формами происходит в домашних условиях в соответствии с рекомендациями врача. Госпитализация в инфекционный стационар требуется при тяжелом течении, осложнениях, обострении сопутствующих хронических заболеваний, невозможности сосать грудь, рвоте после каждого приема пищи, судорогах, температуре тела свыше 37,5 °С у грудных детей. В больницу необходимо также по эпидемическим показаниям — если ребенок находится в детском доме, интернате, оздоровительном лагере, санатории, посещает сад или школу, где есть восприимчивые к ветрянке люди.
Во время болезни следует регулярно проветривать помещение и поддерживать температуру в комнате 20-22 °С. При невысокой лихорадке ребенка следует ежедневно выводить на прогулку, избегая контакта с другими детьми. Постельное и нательное белье меняют не реже двух раз в сутки. Для предупреждения повреждения кожи при расчесывании ногти должны быть коротко подстрижены, а малышам можно надевать легкие рукавички.
Во время ветрянки детский организм ослаблен токсическим действием возбудителя. Симптоматические средства не влияют на вирус, но помогают справиться с проявлениями болезни и поддержать силы ребенка.
Группы препаратов для снижения симптоматики:
p, blockquote 49,0,0,0,0 —>
- Жаропонижающие средства. Сбивать температуру рекомендуется при цифрах свыше 38,5 °С (38 °С для детей до года). Используют Парацетамол в виде таблеток или ректальных свечей в дозе 60 мг/кг в сутки, при неэффективности — Ибупрофен (Нурофен) до 30 мг/кг в день. Аспирин при ветрянке противопоказан.
- Антигистаминные препараты. Для снижения кожного зуда используют Димедрол, Фенкарол, Супрастин, Зодак, Зиртек в течение 5 дней.
- Дезинтоксикация организма осуществляется введением через капельницу растворов глюкозы 5%, декстрозы 10%, натрия хлорида 0,9%.
- Дегидратационная терапия (выведение лишней жидкости) проводится внутривенными инъекциями Маннитола, Фуросемида или приемом Ацетазоламида внутрь в течение 3-5 дней.
- При судорогах и энцефалите назначают Фенобарбитал, Натрия оксибутират, Вальпроевую кислоту.
- В тяжелых случаях проводят противовоспалительную и десенсибилизирующую терапию Преднизолоном, Дексаметазоном в дозировке 1 мг/кг массы тела внутримышечно в течение 5 дней.
Традиционно кожу обрабатывают местными антисептиками на основе красителей: спиртовым раствором бриллиантового зеленого 1%, фукорцином (жидкостью Кастеллани), метиленовым синим. Препараты подсушивают сыпь, препятствуют заносу бактерий в везикулы, однако имеют ряд недостатков: раздражение кожи, усиление зуда и жжения, пятна на одежде и постельном белье.
Цветные средства удобны тем, что позволяют отслеживать динамику новых подсыпаний и определить момент, когда ребенок прекращает быть заразным (через 5 дней после появления последнего пятнышка). Зеленку можно смыть с тела с помощью хозяйственного мыла, предварительно обработав кожу мягким скрабом и жирным детским кремом или маслом.
Какие средства можно использовать при ветрянке кроме зеленки:
p, blockquote 53,0,0,0,0 —>
- Препараты на основе оксида цинка (Циндол, Каламин, цинковая мазь, Куриозин, Судокрем, Деситин) обеззараживают, снимают отек и раздражение, устраняют зуд, восстанавливают поврежденную кожу.
- Если сыпь сильно чешется, на пораженные участки наносят Псило-Бальзам, Фенистил, Гистан, Кетоцин, Дермадрин. Средства обладают антигистаминным и анестезирующим эффектом, снижают зуд, жжение и боль.
- Поксклин — охлаждающий гидрогель, разработанный специально для лечения ветрянки. Препарат легко распределяется по коже, обладает антибактериальными свойствами, снимает отечность и воспаление, устраняет зуд.
- Для предупреждения гнойных осложнений кожи используют антибиотики для наружного применения — Мупироцин, Фуцидин, Левомеколь, Гентаксан, Банеоцин, Фастин.
- Рот можно полоскать 0,02% раствором фурацилина, марганцовки, Гексоралом, спиртовыми настойками календулы, ромашки, эвкалипта, разведенными в 20 раз. Процедуру проводят после каждого приема пищи и перед сном.
- Для обработки высыпаний на половых органах используют Мирамистин спрей, Хлоргексидин, 2% раствор борной кислоты.
- Эрозии во рту можно мазать Дентокиндом, Камистадом, Калгелем, Пансоралом, Лидокаином. Болезненные ранки на слизистой оболочке быстро заживают под действием дентальной адгезивной пасты Солкосерил.
- Противовирусные средства в виде бесцветной мази или крема — Ацикловир, Зовиракс, Пенцикловир, Девирс, Виферон, Инфагель, Герпферон, Фоскарнет.
- Средства для восстановления кожи, скорейшего заживления ранок, предупреждения образования рубцов — Риванол, Бепантен, Декспантенол, Актовегин, Аекол, масло зародышей пшеницы, жожоба, ламинарии, витамин Е.
В период высыпаний необходимо принимать ежедневный душ с использованием антибактериального мыла или геля для душа без мочалки. Доктор Комаровский рекомендует для снятия зуда каждые 3-4 часа принимать ванну с добавлением небольшого количества соды. Купание должно продолжаться 5-10 минут при температуре воды не выше 37 °С. После ванны и душа нельзя растирать кожу полотенцем. Оптимально дать коже высохнуть самостоятельно или промокнуть мягкой хлопчатобумажной тканью, затем нанести средство против ветрянки. Мазать сыпь необходимо до образования корочки.
При отсутствии сопутствующих заболеваний и стандартном течении заболевания специфическая терапия, направленная на устранение возбудителя, не требуется. Противовирусные средства назначаются детям с дерматитами, иммунодефицитом, онкологическими и гематологическими заболеваниями, хроническими болезнями легких, тяжелыми и атипичными формами ветрянки, подросткам старше 12 лет и новорожденным.
Препарат выбора при лечении ветрянки — Ацикловир. Действующее вещество встраивается в вирусную ДНК и блокирует дальнейшее размножение возбудителя. Детям Ацикловир вводят внутривенно 3 раза в сутки по 15 мг/кг массы тела. Препарат назначают в первые 48 ч болезни и отменяют через два дня после последних высыпаний или затихания симптоматики. Средняя продолжительность курса составляет 5-7 суток, при поражении мозга — до 21 дня.
Антибиотики при ветрянке необходимы, если произошло присоединение бактериальной инфекции с обширным поражением кожи или развитием пневмонии. Предпочтение отдают препаратам широкого спектра действия: Ампициллин, Амоксициллин, Бензилпенициллин, Амикацин, Гентамицин, Цефуроксим, Цефтриаксон, Цефиксим, Азитромицин. Терапию проводят в течение 7-10 дней.
Размножение вируса ветрянки в клетках, обеспечивающих иммунную защиту организма (лимфоцитах, нейтрофилах, макрофагах, моноцитах), приводит к общему угнетению клеточного иммунитета. Возбудитель подавляет продукцию интерферонов, обладающих губительным действием на вирус, а также угнетает поглотительную способность клеток.
Иммунокоррекцию при ветрянке проводят препаратами на основе интерферона. Лекарства препятствуют размножению патогена, повышают активность лимфоцитов и макрофагов, защищают здоровые клетки от инфицирования. Препараты Тилорон, Меглюмина акридонацетат, Анаферон детский стимулируют продукцию собственного интерферона.
При развитии буллезной, гангренозной, висцеральной форм ветрянки, бактериальных осложнениях показана терапия нормальным или специфическим противоветряночным человеческим иммуноглобулином. Препараты применяют также для пассивной иммунизации при экстренной профилактике ветрянки у здоровых детей после контакта с больным человеком. Иммуноглобулин необходимо ввести в течение 3-4 суток.
При составлении рациона для ребенка следует учитывать снижение аппетита, обезвоживание, интоксикацию, дефицит витаминов, угнетение пищеварительных ферментов, повышенную потребность в белках. Ветрянку можно вылечить быстро, четко придерживаясь медикаментозной терапии и лечебного питания.
Рекомендации для детей со средними и тяжелыми формами основаны на диете № 13 по номерной системе Певзнера. При легком течении болезни достаточно придерживаться рациона, обеспечивающего возрастные физиологические потребности, с добавлением витаминов. Грудным детям не следует вводить новые виды продуктов.
Таблица — Организация питания во время ветрянки
p, blockquote 64,0,0,0,0 —>
| Цели и эффекты | Рекомендации |
| Снижение травматизма язвочек во рту и глотке. | Жидкая и протертая пища: густые отвары круп, слабые мясные, рыбные и овощные бульоны, соки, кефир, взбитое яйцо, простокваша, ряженка, компоты, пюре. Блюда не должны содержать вещества с резким ароматом, приправы, раздражающие и острые добавки. |
| Восполнение дефицита белка, поддержка иммунной системы. | Полноценные протеины животного происхождения получают из нежирных сортов мяса, птицы и рыбы, творога, молока, яиц, сыра, кисломолочных напитков. Блюда подают в измельченном, заливном виде, сваренные или приготовленные на пару. Для растущего организма требуется от 2 до 4 г белка на килограмм массы тела в сутки. В период выздоровления следует увеличить количество белковой пищи на 15-20%. |
| Повышение антитоксической функции печени, предотвращение процессов брожения и газообразования в кишечнике. | Каши с молоком — манная, рисовая, вязкая гречневая, овсяная. Хлеб только пшеничный, подсушенный или несдобные сухари. Допускается печенье, бисквит, мармелад, пастила, сахар, мед, варенье, джем, желе. Овощи следует употреблять в вареном, запеченном, протертом виде. Ягоды и фрукты должны быть спелыми и мягкими, разрешается готовить печеные груши и яблоки. Запрещаются бобы, горох, ржаной хлеб, капуста, соя, чечевица, панировочные сухари. |
| Уменьшение дискомфорта и тяжести в желудке, снижение нагрузки на печень и кишечник, повышение аппетита. | Исключаются жирные жареные блюда, сало, свинина, баранина, утка, гусь, рыбий жир. Сливочное и растительное масло добавляют в готовые блюда. |
| Выведение из организма токсических веществ, восстановление баланса внутренней среды. | Употребление жидкости до 2 л в сутки. Ребенку дают чай с сахаром, отвар шиповника, компоты, соки, кисели. Следует ограничить употребление насыщенных бульонов, крепкого чая и кофе. |
| Повышение аппетита, предупреждение тошноты и рвоты, полноценное усвоение дневного рациона. | Уменьшить размер порций и увеличить частоту кормлений до 6 раз в сутки. При лихорадке следует кормить ребенка по мере возникновения аппетита независимо от времени суток. Температура горячих блюд и напитков должна быть выше 60 °С, холодных — ниже 15 °С. |
Наряду с медикаментами можно использовать традиционные методы борьбы с ветрянкой. Комплексный подход подразумевает прием витаминных напитков для укрепления иммунитета и обработку кожи и слизистых оболочек экстрактами целебных растений.
Важно обеспечивать ребенка достаточным количеством витаминов. Для повышения иммунитета готовят напиток из меда с лимонным соком в соотношении 1:1 и принимают по 1 чайной ложке 3 раза в день. Вместо лимона можно использовать грецкий орех. Большое количество витаминов содержится в морсах из клюквы, калины, малины, черной смородины, настое шиповника или петрушки.
Язвочки во рту заживают быстрее при полоскании отварами ромашки, календулы, шалфея, коры дуба, слабым раствором соды. Дополнительная обработка соком алоэ, облепиховым или оливковым маслом с добавлением эвкалипта, чайного дерева, бергамота ускоряет заживление слизистой оболочки. Смеси можно добавлять в ванны, точечно обрабатывать папулы и везикулы. Растительные средства обеззараживают, снимают воспаление и зуд, ускоряют переход в стадию корочек.
Во время лихорадки следует отложить прием ванны. Кожу можно обрабатывать аппликациями на основе отвара чистотела, календулы, ромашки, ячменя, слабого раствора марганцовки, крахмала 1:10. Следует помнить, что растительные препараты могут вызывать аллергию. Новое растение или эфирное масло необходимо протестировать на здоровом участке кожи. Недопустимо дальнейшее использование средства при появлении крапивницы, отека, усилении зуда на месте нанесения.
Varicella Zoster virus стимулирует выработку свободных радикалов и активных форм кислорода, повреждающих эпидермис. Возбудитель замедляет заживление кожи, разрушая ДНК покровных клеток, волокна коллагена и эластина. За восстановление ответственны антиоксиданты — бета-каротин (провитамин А), ликопин, кофермент Q10, витамины Е, С. При длительном контакте с вирусом ветрянки возникает дефицит защитных веществ.
В дерматологии широко используется бета-каротин, оказывающий противовоспалительное действие за счет нормализации липидного обмена и регенерации кожного покрова и слизистых оболочек. Кроме того, вещество обладает иммуностимулирующей активностью, повышая выработку интерферонов. На основе бета-каротина с добавлением витаминов С и Е создан препарат Веторон.
Исследования показывают, что у детей с ветрянкой, принимающих 4-6 капель лекарства один раз в день во время еды, снижается длительность лихорадки и высыпаний на 1,3-1,6 суток. Период кожного зуда сокращается в среднем на 3,3 дня, а риск бактериального инфицирования сыпи уменьшается в 6,5 раз, что сопоставимо с результатами лечения противовирусными препаратами Генферон и Анаферон детский. Веторон хорошо переносится и снижает потребность в приеме антибиотиков во время лечения ветрянки.
Поскольку ветряная оспа чрезвычайно заразна и особенно опасна для беременных, в первую очередь необходимо изолировать заболевшего ребенка в домашних условиях или боксовом отделении инфекционного стационара. Устойчивость вируса ветрянки в окружающей среде невысока, поэтому в помещении достаточно ежедневного проветривания и влажной уборки пола, мебели и игрушек. Родителям следует соблюдать правила личной гигиены при уходе за ребенком.
За взрослыми и детьми, не болевшими ранее ветрянкой, после контакта с больным устанавливается врачебное наблюдение в течение 21 дня с измерением температуры и осмотром кожных покровов и слизистых оболочек. В качестве экстренной профилактики проводят вакцинацию или введение иммуноглобулина.
Если заболел ребенок, посещающий детский сад, в группе объявляется карантин на 21 сутки:
p, blockquote 75,0,0,0,0 —>
- запрещается участие в общих прогулках, культурных и спортивных мероприятиях;
- прекращается прием новых и временно отсутствовавших детей, перевод в другие группы;
- раздвигаются кровати и столы, в отсутствие детей воздух облучается ультрафиолетом;
- дважды в день проводится осмотр на наличие симптомов ветрянки;
- помещение проветривается не менее четырех раз в день по 8-10 минут; влажную уборку пола, обработку мебели и предметов обихода выполняют с добавлением дезинфектантов;
- прекращается использование мягких игрушек.
Больничный при ветрянке длится в среднем 10-14 дней. Через 5 суток после появления последнего элемента сыпи болезнь перестает быть заразной. Ребенок допускается в коллектив сразу после исчезновения клинических проявлений, в том числе при появлении повторных заболеваний в группе.
В России зарегистрированы 2 вакцины против ветрянки — Варилрикс и Окавакс. Препараты изготовлены из безопасных ослабленных штаммов вируса Varicella Zoster. Иммунизация проводится согласно календарю профилактических прививок по эпидемическим показаниям детям из групп риска, призывникам, перед поездкой в оздоровительные лагеря.
Состояния здоровья, при которых вакцинация против ветрянки обязательна:
p, blockquote 78,0,0,0,0 —>
- острый лейкоз, онкологические заболевания;
- тяжелые хронические заболевания легких, сердца, почечная недостаточность;
- бронхиальная астма;
- муковисцидоз;
- системные болезни соединительной ткани — склеродермия, красная волчанка, дерматомиозит, ревматоидный артрит, васкулиты;
- терапия иммунодепрессантами, кортикостероидами;
- подготовка к трансплантации органов.
Прививку от ветрянки выполняют во время ремиссии при количестве лимфоцитов в крови не менее 1200/мм³, в перерыве между курсами химиотерапии или лучевой терапии. У детей из группы риска эффективность вакцинации составляет 80-90%. Для оценки необходимости дополнительной прививки проводится периодический контроль количества антител в крови.
Препарат в дозе 0,5 мл вводится подкожно в область плеча. Дети от 12 месяцев до 13 лет прививаются однократно. В старшем возрасте требуется двукратная вакцинация с интервалом 6-10 недель. Экстренная вакцинопрофилактика должна быть проведена одной дозой в первые 72-96 часов после контакта с больным ветрянкой. Вакцинация противопоказана при наличии аллергии к компонентам препарата, тяжелых иммунодефицитных состояниях, острых инфекционных заболеваниях, во время беременности. Следует воздержаться от приема Аспирина в течение 6 недель после выполнения прививки.
Почти у всех здоровых детей достаточный уровень защитных антител против вируса ветрянки появляется через 6 недель после инъекции и сохраняется в течение 7 лет. Если ребенок все же заболел после вакцинации, болезнь проходит в легкой форме без температуры с небольшим числом высыпаний.
Наиболее частые побочные эффекты вакцинации против ветрянки — легкая отечность, боль и покраснение в месте инъекции. Менее чем у 10% детей повышается температура тела до 38 °C, появляется слабость, тошнота, головная боль, сыпь, кашель, насморк, боль в горле, диарея, крапивница, увеличиваются лимфоузлы. Подобные реакции не требуют лечения и проходят самостоятельно в течение нескольких дней.
Вопрос: Что делать взрослому, если ребенок заболел ветрянкой?
Ответ: У взрослых заболевание протекает преимущественно в тяжелой форме с осложнениями. Не болевшим ранее и непривитым людям следует провести экстренную вакцинопрофилактику. Беременным вакцина противопоказана независимо от срока вынашивания. После контакта с больным ребенком женщине выполняют исследование крови на антитела к вирусу. При отрицательном результате показано введение иммуноглобулина.
Вопрос: Как убрать шрамы на лице после ветряной оспы?
Ответ: Рубцы, остающиеся на месте ветряночных пузырьков, по природе являются атрофическими и представляют собой небольшие углубления в коже. Противорубцовые мази, в том числе Контрактубекс, малоэффективны в борьбе со следами ветрянки. Выровнять рельеф кожи поможет лазерная терапия, химический пилинг, мезотерапия, липофилинг, филлеры на основе коллагена и гиалуроновой кислоты, субцизия (подсечение волокон, соединяющих дно ямки с более глубокими слоями кожи).
Вопрос: Пустят ли в самолет ребенка с ветрянкой?
Ответ: Согласно Воздушному кодексу РФ, авиакомпания имеет право расторгнуть договор о перевозке с пассажирами, состояние здоровья которых угрожает безопасности окружающих лиц. Особенности циркуляции воздуха в салоне самолета создают благоприятные условия для распространения вируса и заражения других пассажиров. Перевозить ребенка с ветрянкой на самолете можно в том случае, если имеется справка от врача о том, что от появления последних элементов сыпи прошло 5 дней.
Вопрос: Можно ли заболеть инфекцией во второй раз?
Ответ: После перенесенного заболевания у большинства детей формируется стойкий иммунитет, сохраняющийся в течение всей жизни. При внедрении возбудителя в организм образуются Т-лимфоциты, которые запоминают вирус и обеспечивают иммунный ответ в течение длительного времени. Угнетение клеточного иммунитета ослабляет защитные механизмы и повышает восприимчивость к инфекции. Около 3% детей заболевают ветрянкой повторно.
Ветряная оспа — распространенное вирусное заболевание, протекающее в легкой и среднетяжелой формах у 90% детей. В типичных случаях на фоне умеренной лихорадки у ребенка возникает полиморфная сыпь, состоящая из красных пятен, папул, пузырьков и корочек. У ослабленных детей с хроническими заболеваниями и иммунодефицитом ветрянка протекает в тяжелых формах с поражением внутренних органов и осложнениями в виде пневмонии, менингита, гнойных процессов.
В большинстве случаев для лечения достаточно симптоматической терапии и обработки высыпаний антисептическими и противозудными средствами в домашних условиях. При тяжелом течении назначают противовирусные препараты. Заболевание можно вылечить быстрее, если сочетать медикаментозную терапию с лечебным питанием.
Главное средство профилактики ветрянки — своевременная изоляция заболевшего и формирование иммунитета у здоровых лиц с помощью вакцинации. Особенно актуальны прививки для детей из группы риска и взрослых, не переболевших в детстве. Эффективность экстренной профилактики иммуноглобулином или вакциной после контакта с больным составляет более 90%.
p, blockquote 93,0,0,0,0 —> p, blockquote 94,0,0,0,1 —>
Заболеть ветрянкой могут и взрослые, если в детстве они не перенесли инфекцию или у них не сформировался достаточный иммунитет против патогена. Заболевание чаще протекает в осложненной форме. Особенно опасна ветряная оспа при беременности на ранних сроках. Все о том, как защитить себя от инфицирования, о первых симптомах ветрянки у взрослых, методах лечения и профилактики читайте здесь.
источник