Одним из самых распространенных инфекционных заболеваний считается ветряная оспа – это болезнь, которая в большинстве случаев встречается в детском возрасте, реже данным недугом страдают взрослые. Эту болезнь сложно спутать с другой, поскольку она имеет характерные признаки в виде водянистых высыпаний по всему телу, которые вызывают зуд. При правильном и своевременном лечении болезнь проходит весьма быстро, но при расчесывании прыщей могут остаться некрасивые маленькие шрамы на теле. Как правило, страдают заболеванием один раз в жизни, после чего в организме вырабатываются клетки, которые способны бороться с вирусом ветрянки. Рецидивы возможны в исключительных случаях, когда в первый раз болезнь была в легкой форме.
Ветрянка (ветряная оспа) – инфекционное заболевание, которое развивается остро и характеризуется появлением ряда специфических признаков. Болезнь очень заразна, поэтому при появлении первых симптомов рекомендован карантинный режим для больного. Переносчиком ветрянки является вирус Varicella Zoster, а передается заболевание воздушно-капельным путем, поэтому в зоне риска находятся все люди, которые контактировали с больным, не имеют прививки от болезни и не болели ею.
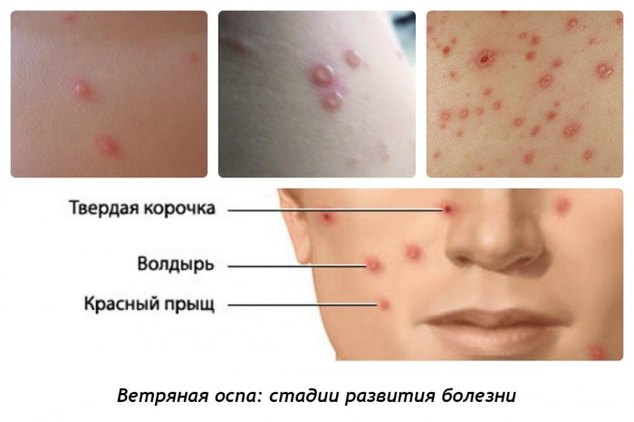
Заболевание проходит несколько этапов развития, для которых характерны особые признаки. Стадии ветрянки:
- Заражение и инкубационный период. На данном этапе происходит попадание вируса в организм, чаще всего через слизистую оболочку рта или носа. Во время инкубационного периода болезнь никак себя не проявляет, отсутствуют любые признаки и человек не является заразным.
- Первые симптомы ветрянки. Вирус развивается в клетках и иммунитет начинает активную борьбу с ним, что провоцирует повышение температуры, появление головной боли. С появления первых симптомов человек становится заразным для окружающих, поэтому его следует поместить в карантин.
- Острая стадия развития болезни. На данном этапе происходит поражение нервных клеток и кожи, появляются первые высыпания.
- Финальная стадия характеризуется улучшением общего состояния здоровья, нормализацией температуры и прекращением появления высыпаний на коже. Человек больше не представляет угрозу для окружающих и он может вернуться к привычному образу жизни.
Различают несколько форм ветрянки типичная и атипичная, последняя, в свою очередь, подразделяется на несколько видов:
- Рудиментарная форма развивается у тех, кому в инкубационный период была сделана инъекция иммуноглобулина, а также у детей, у которых остался остаточный иммунитет. Для данного типа ветряной оспы характерно слабое течение болезни, сыпь проявляется в минимальных количествах, не наблюдается лихорадка или ухудшение самочувствия.
- Геморрагическая. Тяжелая форма течения болезни, которая проявляется у людей с иммунодефицитом или тех, кто принимает гормоны. Основными характерными симптомами является очень высокая температура, ярко выраженная интоксикация организма, нередко наблюдается кровоизлияние в кожу, носовые кровотечения. Главную опасность данной формы составляет высокая вероятность летального исхода.
- Висцеральная форма. Проявляется данный вид у недоношенных, новорожденных детей, людей с синдромом иммунодефицита. Форма характеризуется тяжелым и длительным течением, продолжительным периодом лихорадки и обильными высыпаниями на коже. Часто наблюдается поражение внутренних органов, нервной системы.
- Гангренозная форма. Редкая форма ветряной оспы, которая характеризуется высокой интоксикацией, длительным периодом лечения и появлением высыпаний больших размеров, на которых за короткое время образовываются корочки с некрозом. После отпадания корочек остаются язвы и рубцы. Как правило, для данной формы характерно осложнение в виде сепсиса, и нередко болезнь заканчивается смертью.
Главной причиной развития ветряной оспы является заражение вирусом. В медицине на данный момент нет четкого ответа, почему одни люди заражаются ветрянкой, а другие нет, но весомым фактором заражения является ослабленный иммунитет.
К причинам, способствующим развитию заболевания, относится:
- Ослабленный иммунитет, что может быть вызвано разными факторами: проведение химиотерапии, наличие иммунодефицита, детский ослабленный организм, прием медикаментозных препаратов определенной группы, например, антибиотиков.
- Тесный контакт с человеком, носителем вируса ветрянки и больного данным заболеванием.
- Отсутствие прививки от ветряной оспы.
Первые симптомы ветрянки могут появиться спустя 10-20 дней после контакта с больным и выражаются такими признаками:
- Значительное повышение температуры тела до сорока градусов, появление лихорадки.
- Увеличение лимфатических узлов.
- Появление головной боли.
- Отсутствие аппетита, общая слабость организма.
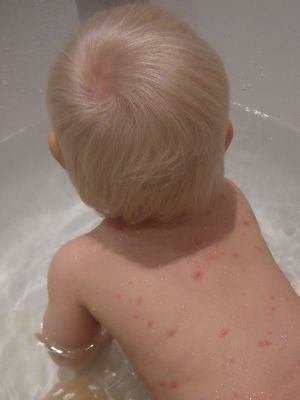
- Сыпь при ветрянке – специфический признак заболевания. По своей природе она представляет собой огромное количество одиночных волдырей, наполненных жидкость, которые очень зудят и доставляют массу дискомфорта. Изначально пузыри появляются на слизистых оболочках, на животе и лице, после чего распространяются по всему телу. Появление новых волдырей и сохранение высокой температуры может длиться несколько дней, после чего все симптомы стихают и остается лишь зудящая сыпь, которая также проходит со временем. Важно помнить, категорически запрещено расчесывать волдыри, иначе могут остаться рубцы, шрамы.
У взрослых заболевание протекает гораздо сложнее и тяжелее: очень высокая температура, которая сохраняется на протяжении длительного времени; обильные высыпания, локализация которых наблюдается на слизистых оболочках. Нередко больных с таким диагнозом госпитализируют и проводится лечение под контролем врачей.
Диагностировать заболевание весьма просто по специфическим признакам (появлении сыпи и повышении температуры), что можно сделать и самостоятельно в домашних условиях. Для получения консультации и подтверждения диагноза необходимо обратиться за помощью к педиатру или терапевту (не стоит отправляться в больницу, чтобы не допустить распространение заболевания, а следует вызвать врача на дом).
Лечить ветрянку можно дома самостоятельно, если нет осложнений. Врач после осмотра пациента назначает ряд медикаментозных препаратов и дает рекомендации, которые помогут облегчить состояние больного. Главное, правильно выполнять все рекомендации доктора и не царапать кожу, чтобы избежать инфицирования или образования некрасивых рубцов, шрамов.
Как лечить ветрянку в домашних условиях:
- Прием антигистаминных препаратов, которые помогут облегчить состояние пациента, снимут зуд. К таковым препаратам относится: Диазолин, Супрастин, Лоратадин. Дозировка противоаллергенных препаратов назначается врачом и зависит от возраста пациента, количества высыпаний и других факторов.
- Медикаменты, нормализующие температуру тела. Важно помнить, ребенку категорически запрещено давать препараты, содержащие аспирин (ацетилсалициловую кислоту), поскольку такие лекарства могут привести к развитию опасного заболевания – синдрома Рея. Для детей чаще всего используется Парацетомол, Панадол, Нурофен.
- Прием успокаивающих ванн, которые также помогут избавиться от зуда. Для приготовления может использоваться овсянка, перемолотая в порошок и добавленная в воду, или сода.
- Противовирусная терапия: Ацикловир, Фамцикловир, Герпевир. Прием препаратов данной группы позволяет уменьшить проявление симптомов.
- Важно соблюдать гигиену: часто менять постельное белье, одежду; тщательно протирать высыпания, чтобы не допустить инфицирования.
- Использование зеленки или раствора марганцовки, что поможет присушить волдыри и ускорит процесс их подсушивания. Кроме того, такая обработка поможет следить за появлением новых высыпаний и отследить момент появления последних волдырей.
- Если имеются высыпания в ротовой полости следует полоскать рот фурацилином, настоем трав (календулой, корой дуба). Кроме того, не следует есть острую, чрезмерно соленую или кислую пищу. При поражении конъюктивы следует использовать интерферон для закапывания.
- Обильное питье для выведения из организма токсинов, восстановления водного баланса и улучшения общего состояния здоровья.
- Ультрафиолетовое облечение используется после образования корочек – такая процедура ускорит процесс отшелушивания.
В случае отсутствия своевременного лечения могут развиваться осложнения, которые нанесут существенный вред здоровью. У детей они встречаются гораздо реже, поскольку они все вакцинированы от ветрянки и их организм быстрее справляется с болезнью. У людей пожилого возраста развитие осложнений встречается весьма часто, при чем мужчины гораздо тяжелее переносят болезнь, нежели женщины.
Особенную опасность составляет ветрянка при беременности, поскольку инфицирование в первом триместре может спровоцировать заражение плода и привести к патологическим изменениям плода. Находясь в интересном положении, девушкам следует ограничить контакт с больными ветряной оспой, даже если сами они уже болели или привиты.
Можно ли заболеть ветрянкой второй раз?
Рецидив ветрянки встречается крайне редко, ведь, как правило, после перенесенного заболевания вырабатывается иммунитет к вирусу ветряной оспы. Чаще всего второй раз болеют люди, у которых значительно ослаблен иммунитет (в частности, ВИЧ-инфицированные, с наличием лейкоза после химиотерапии, с донорскими органами).
Чем мазать ветрянку?
Для быстрого заживления волдырей врачи рекомендуют использовать 1% спиртовой раствор бриллиантовый зеленый или 5% раствор калия перманганата. Смазывание высыпаний позволит предотвратить развитие инфекции и ускорит подсушивание корочки. Снизить зуд поможет протирание кожи глицеролом или водой с уксусом или спиртом.
Какой инкубационный период ветрянки?
От момента контакта с больным человеком до появления первых признаков может пройти 10-21 дней.
Как лечить ветрянку у взрослых?
Лечение ветряной оспы у взрослых включает основную терапию, как и у детей (антигистаминные препараты, противовирусные, препараты для снижения температуры). Для людей старшего возраста используются более сильные препараты, в том числе может применяться аспирин для понижения температуры, лекарства для борьбы с вирусом сильного действия.
Главным методом профилактики является вакцина от ветрянки. Детям и подросткам делают прививки во время которых вводится живая вирусная инфекция, что способствует выработке иммунитета от болезни или снижает тяжесть заболевания. Нередко проводят комбинированную вакцинацию, которая включает прививку от кори, краснухи и ветрянки.
В особенных случаях проводят вакцинацию иммуноглобулином для повышения иммунного ответа на вирус ветрянки. Вводится данный препарат в организме не позже чем через 36 часов после контакта с больным ветряной оспой. Как правило, это такая прививка показана в таких случаях:
- Во время беременности женщинам, не болевшим ветрянкой и не привитым от данной болезни.
- Недоношенным детям.
- Новорожденным малышам, матери которых имеют явные признаки ветряной оспы.
- Взрослым и детям, у которых ослаблен иммунитет и не вырабатываются антитела к вирусу ветрянки.
источник
Ветряная оспа или, как ее еще называют, ветрянка – это заболевание вирусной природы. Оно имеет острое течение. Основное проявление болезни – это мелкопузырьковая сыпь, которая покрывает все тело инфицированного человека. Передается вирус воздушно-капельным путем и является очень заразным.
После контакта с инфицированным до появления первых симптомов может пройти от одной до 3 недель. В это время сам человек будет заражать других людей, не подозревая, что он уже болен.
У детей ветрянка протекает легко. Взрослые переносят болезнь тяжелее. Это же касается грудных детей и людей со слабой иммунной системой.
Заболевание проявляется повышением температуры тела и кожной сыпью.
Признаки, которые будут указывать на развивающуюся ветряную оспу:
Гипертермическая реакция организма. Температура тела повышается до 38 °C, усиливается общая слабость и утомляемость.
На коже появляется розовая или красная сыпь.
Когда пузырьки вскрываются, они покрываются корочками желтоватого оттенка.
У инфицированного может начать болеть живот.
Заболевание развивается остро, человек испытывает слабость в теле, у него повышается температура. По всему кожному покрову, на лице, на веках, в волосах начинает появляться сыпь.
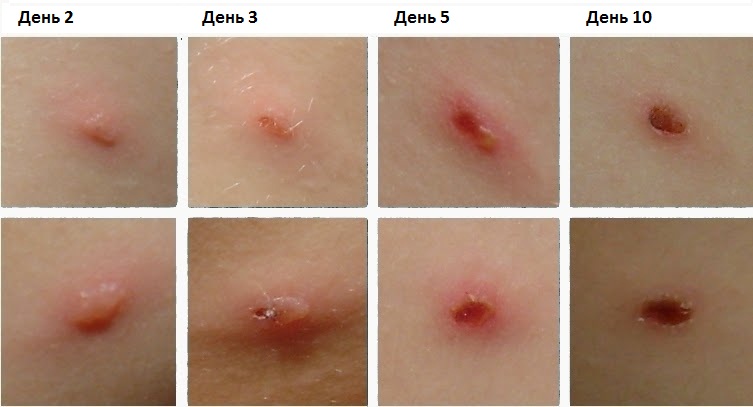
Сперва высыпания имеют красный цвет и круглую форму, а затем они начинают возвышаться над уровнем кожи. Спустя несколько часов сыпь трансформируется в пузырьки. Они имеют разные размеры (1- 5 мм в диаметре). Внешним видом эти пузырьки напоминают капли воды на коже.
Еще через 2 дня пузырьки подсыхают и покрываются корочками. Отпадают они по прошествии недели. Как правило, рубцов в месте поражения не остается.
Следов на коже после перенесенной ветрянки не бывает, так как сыпь не затрагивает ростковый слой эпидермиса. Однако иногда рубцы все-таки остаются. Случается это тогда, когда человек расчесывал сыпь. При таком интенсивном воздействии ростковый слой дермы будет поврежден.
Ветрянка имеет волнообразное течение. Это характеризуется тем, что старые корочки подсыхают и отпадают, а новые пузырьки образуются вновь. Количество высыпаний все время увеличивается. Поэтому на дерме обнаруживаются сразу 3 вида сыпи: корочки, пятна и пузырьки. Продолжается это на протяжении 5-14 дней. В это же время у человека может сохраняться высокая температура тела. После того как корочки отпадают, ранки должны стянуться. На это уходит еще несколько дней.
Инкубационный период после заражения вирусом ветряной оспы продолжается 10-23 дня.
Вызывает заболевание вирус герпеса, а именно – варицелла-зостер. Кроме ветрянки этот вирус способен стать причиной герпеса.
В условиях внешней среды вирус быстро погибает, если на него попадают солнечные лучи. При температуре +52 градуса он сохраняет свою активность в течение получаса. Боится вирус ультрафиолета, но весьма устойчив к низким температурам. Он способен пережить заморозку и разморозку.
Выйдя за пределы человеческого тела, вирус не будет жить дольше 10 минут. Поэтому инфицирование при использовании общих предметов быта случается крайне редко.
Источником распространения ветрянки является больной человек. Он начинает выделять вирус во внешнюю среду за 2 дня до того, как у него появятся первые элементы сыпи. Заразным человек остается до тех пор, пока у него не подсохнут все элементы сыпи и перестанут появляться новые.
Источником распространения ветрянки является человек, страдающий опоясывающим герпесом. Обе этих инфекции вызываются одним и тем же вирусом.
Передается вирус воздушно-капельным путем. Восприимчивость к нему приравнивается к 100%. После перенесенной инфекции человек обладает стойким иммунитетом. Заболеть ветрянкой повторно можно, но случается это очень редко.
Ветрянка может иметь легкое, среднетяжелое и тяжелое течение. Все эти формы являются типичными для ветряной оспы. Если у человека наблюдается легкая форма инфекции, то температура тела у него не повышается больше отметки в 38 °C, высыпаний на коже немного. Сыпь представлена единичными элементами. Сохраняется она не дольше 4 дней.
Если у больного среднетяжелая форма болезни, то нарастают симптомы интоксикации, температура тела повышается до 38,5 °C, элементов сыпи много, все они сильно чешутся. Острый период сохраняется на протяжении 4-5 дней. После того как сыпь перестает появляться, температура тела приходит в норму.
Если у больного тяжелая форма ветряной оспы, то высыпания обильные, они появляются не только на коже, но и на слизистых оболочках. Температура тела достигает лихорадочных значений, больного тошнит и рвет, он отказывается от приема пищи, плохо спит. Сыпь сильно чешется. Острая стадия болезни длится около 7-9 дней.
Иногда ветряная оспа может иметь атипичное течение. Встречается такая инфекция редко, чаще всего ее диагностируют у детей с ослабленной иммунной системой, например, после перенесенного лейкоза, на фоне лечения стероидами и цитостатиками.
Ветрянка с аггравированными симптомами может быть следующих видов:
Генерализированная форма (висцеральная или диссементированная). У человека повышается температура тела. Она достигает лихорадочных отметок. Интоксикация организма сильно выражена, на теле имеется множество пузырьков. Они появляются даже на слизистых оболочках и на гениталиях.
Геморрагическая форма болезни. Высыпания сопровождаются подкожными кровоизлияниями, они заметны в области слизистых оболочек. Пациент жалуется на частые носовые кровотечения, у него развивается рвота с кровью. Могут случаться кровоизлияния во внутренние органы.
Гангренозная форма болезни. Кроме сыпи, на коже человека появляются участки некроза, либо гангрены. Они покрыты жестким струпом, когда корка отпадает, внутри будут видны язвенные дефекты.
Тяжелее всего ветрянка протекает у взрослых людей. Заболевание осложняется пневмонией и энцефалитом.
Если заболевание развивается у беременной женщины, особенно в первом триместре, то это может стать причиной внутриутробной гибели плода. Когда ветрянка развивается у беременной на поздних сроках, это грозит ранним началом родов, либо появлением на свет ребенка с врожденной ветряной оспой. Такие дети погибают, так как вирус герпеса распространяется по всему организму и отравляет его.
Дети до 2 месяцев редко страдают от ветряной оспы. Если заражение случилось до того времени, пока ребенку не исполнился год, то это грозит серьезными последствиями, среди которых: воспаление уха, пневмония, пиодермия и пр.
Большинство людей переносят ветрянку в детстве, после чего больше этой инфекцией не болеют. Однако вирус герпеса, который спровоцировал ветряную оспу, сохраняется в организме пожизненно. Иногда он вновь активизируется у взрослых людей, что приводит к появлению высыпаний. В этом случае говорят, что у человека развивается опоясывающий лишай или герпес.
После перенесенной ветрянки на коже человека могут оставаться шрамы. Они носят название оспин. Чаще всего такие следы остаются у подростков. Если оспины были крупные, то они сохраняются на всю жизнь. Когда оспины временные, они проходят через 6-12 месяцев.
Иногда случается так, что ветрянкой заболевает беременная женщина, которая должна родить ребенка со дня на день. В этом случае малыш появляется на свет с тяжелой формой инфекции.
Еще одна опасность ветряной оспы – это развитие осложнений, которые сопряжены с присоединением бактериальной флоры. У человека может развиться энцефалит, воспаление легких, воспаление головного мозга и пр.
Диагностировать заболевание не сложно, так как оно имеет набор типичных симптомов. К методам лабораторного исследования прибегают редко. Чаще всего это необходимо в том случае, когда инфекция имеет атипичное течение. При этом могут быть проведены бактериологические и биохимические анализы крови. Если развиваются осложнения болезни, то пациентам может быть назначено УЗИ, рентген и другие инструментальные методики. Их конкретный набор зависит от особенностей течения болезни.
Госпитализация пациента с неосложненным течением инфекции не требуется. Важно направить усилия на то, чтобы не допустить развития тяжелых последствий болезни. Необходимо соблюдать правила ухода за кожными высыпаниями, которые направлены на предотвращение попадания в открытые дефекты бактериальной флоры.
Если заболевание сопровождается высокой температурой тела, человек страдает от выраженных головных болей, у него наблюдаются проблемы с дыханием, то необходимо вызвать скорую помощь и отправиться для прохождения лечения в стационар.
Лечение ветрянки сводится к реализации следующих мероприятий:
Соблюдение постельного режима в течение недели.
Соблюдение диеты. Упор нужно сделать на молочные продукты, растительную пищу, витаминизированные блюда. Необходимо убрать из меню острую, соленую, и маринованную пищу, рекомендуется отказаться от цитрусовых. Дело в том, что высыпания могут появляться не только на коже, но и в ротовой полости, а употребление продуктов, содержащих кислоты, способно спровоцировать раздражение слизистых оболочек.
Необходимо пить достаточное количество воды.
Постельное белье нужно менять чаще, чем обычно. Это же касается нижней одежды. После стирки белье рекомендуется проглаживать.
После еды нужно полоскать рот.
Корочки, которые покрывают элементы сыпи, запрещено сдирать. Это способствует тому, что в ранку с высокой вероятностью попадет инфекция. Кроме того, в местах повреждения остается заметный шрам. Чтобы случайно не содрать корочку, необходимо коротко подстригать ногти, часто мыть руки. Детям младшего возраста следует надевать на руки перчатки из хлопчатобумажной ткани. Это позволит снизить вероятность повреждения элементов сыпи во время сна.
Ветряная оспа – это не повод приковывать ребенка к постели. Однако нужно следить за тем, чтобы он не занимался активными и подвижными играми. Когда температура тела стабилизируется, а все элементы сыпи покроются корочками, можно будет выходить на улицу. Решение о возможности посещения образовательных учреждений принимает врач.
Если корочка была содрана и в ранку попала инфекция, то на область поражения необходимо наложить мазь с антибактериальным эффектом.
Наружные средства с обезболивающими компонентами наносят на зудящие элементы сыпи, которые располагаются в области наружных половых органов.
Кожа не будет сильно чесаться, если обтирать ее кипяченой водой с уксусом, а затем присыпать тальком.
Чтобы пузырьковая сыпь быстрее подсыхала, рекомендуется смазывать ее марганцовкой в концентрации 10%, либо зеленкой. Также можно использовать препарат Делаксин.
Если температура тела повышается более 38 °C, то ее нужно снизить, приняв Парацетамол или Ибупрофен.
Разрешается прием ванны с растворенными в ней кристаллами марганцовки. Когда элементы сыпи подсохнут, можно принимать ванну с обычной водой, но делать ее слишком горячей не следует.
Препараты, которые могут быть использованы для лечения ветрянки:
источник
Ветрянка – причины, симптомы и диагностика, медикаментозное лечение ветряной оспы у детей и у взрослых, диетическое питание, фото. Через сколько дней после заражения появляются первые признаки заболевания? Помогает ли прививка от ветрянки?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ветрянка или ветряная оспа – инфекционное вирусное заболевание, сопровождавшееся интоксикацией и пятнисто-пузырьковыми высыпаниями на коже и слизистых оболочках. Ветрянка очень заразна – заболевают практически все, кто контактировал с больным, и не болел до этого. После болезни вырабатывается стойкий пожизненный иммунитет.
Примечательно, что тяжесть протекания заболевания зависит от возраста. Дети переносят болезнь в легкой форме, а подростки и взрослые в более тяжелой. Также у них высок риск осложнений. Педиатры указывают, что у детей с активным темпераментом сыпь более обильная, чем у спокойных и флегматичных.
До ХVII века ветрянку считали смертельно опасным заболеванием – разновидностью натуральной оспы. С тех пор осталось название «ветряная оспа». Как отдельную болезнь ветрянку стали выделять в 1772 году, а вирус удалось исследовать лишь в середине ХХ века.
Вирус размножается только в организме человека, а в окружающей среде быстро гибнет при высыхании, под воздействием УФ лучей и любых средств для дезинфекции. В капельках слизи и слюны сохраняется до 15 минут. Обладает высокой летучестью – распространяется с потоком воздуха.
Источник инфекции – человек, больной ветрянкой, редко опоясывающим лишаем. Он становится заразным последние 2 дня инкубационного периода и 7-9 дней после появления сыпи.
Путь передачи – воздушно-капельный. Из организма больного вирус выделяется с капельками слюны при разговоре, кашле и дыхании. С током воздуха он заносится в другие помещения. Из-за того, что вирус неустойчив во внешней среде, он не передается через предметы или через третьих лиц. Возможен и вертикальный путь заражения, когда вирус проникает от зараженной матери к плоду через плаценту.
Восприимчивость к вирусу ветряной оспы очень высокая – заболевает почти 100% ранее не болевших людей. Это означает, что если человек, не имеющий иммунитета, пообщался с больным, то он гарантированно заболеет.
Инкубационный период ветрянки (от заражения до появления первых симптомов) длится 10-21 день, в среднем 14-17 день.
После болезни в организме вырабатывается стойкий пожизненный иммунитет. Считается, что повторно заболеть ветрянкой можно лишь в исключительных случаях. Младенцев первые 2-3 месяца жизни защищает врожденный иммунитет. Антитела к вирусу ветрянки им передаются от матери трансплацентарно. В дальнейшем титр антител в крови снижается, и ребенок может заболеть.
Численность больных ветрянкой увеличивается в осенне-зимний период. Крупные вспышки происходят в детских садах, школах и интернатах, при этом заражаются практически все дети, не болевшие ранее. Благодаря такой особенности к 15-16 годам 70% населения уже имеют иммунитет к ветрянке, приобретенный после болезни. Не заболевшие в детстве люди рискуют заразиться в более взрослом возрасте.
Ветрянка: какой путь передачи вируса ветряной оспы, как можно заразиться, сколько дней длится инкубационный период и само заболевание — видео
Инкубационный период. Вирус попадает на слизистую оболочку дыхательных путей. Он проникает в клетки и перестраивает их, заставляя продуцировать новые вирусные частицы. В дальнейшем вирус разносится по всему организму с током лимфы. В конце инкубационного периода он выходит в кровь.
Развитие болезни. Первые симптомы ветрянки связаны с вирусемией – наличием вируса в крови. У больных повышается температура и развивается интоксикация из-за отравления организма продуктами жизнедеятельности вируса.
Далее вирус ветрянки избирательно поражает клетки кожи и слизистых оболочек, что проявляется характерными высыпаниями – пятнисто-папулезной сыпью. Также вирус проникает в нервные ганглии, ответственные за иннервацию кожи. Кроме того, он угнетает иммунную систему, нарушая функции Т-лимфоцитов. В связи с этим у больного могут обостриться хронические заболевания. Дети во время и после ветрянки становятся особенно чувствительными к вирусным и бактериальным инфекциям.
Выздоровление и формирование иммунитета. Иммунная система распознает вирус и вырабатывает специфические антитела для борьбы с ним. Эти иммуноглобулины являются основой стойкого иммунитета. При повторном заражении они быстро распознают и уничтожают вирус.
Иммунитет не обеспечивает исчезновение вируса из организма. Возбудитель пожизненно продолжает существовать в нервных ганглиях – ядрах спинномозговых нервов, куда не могут проникнуть противовирусные антитела. Вирус не вызывает никаких симптомов, но при снижении защитных сил организма он активизируется, вызывая развитие опоясывающего лишая.
| Механизм возникновения | Как внешне или субъективно проявляется | |
| Лихорадка | Реакция организма на продукты обмена вируса, присутствующие в крови. | Температура повышается резко, она может увеличиваться на протяжении первых суток. Далее лихорадка носит волновой характер, причем подъем температуры совпадает с периодом появления новых высыпаний. Лихорадка держится 2-5 дней. При обильных высыпаниях до 9 дней. У детей температура может повышаться незначительно или оставаться в пределах нормы. |
| Симптомы общей интоксикации | Отравление центральной нервной системы токсинами, образующимися в результате болезни. | Сильная слабость, головная боль, ломота в теле, боль в пояснице, отсутствие аппетита. Возможны тошнота и рвота. У детей эти симптомы могут быть выражены слабо. |
| Сыпь | Вирус локализируется в эпидермисе. В пораженных клетках образуются вакуоли, которые сливаются с вакуолями соседних клеток. Образовавшиеся полости быстро заполняются жидкостью, содержащей большое количество вируса. Постепенно в содержимом пузырьков скапливаются токсины, клетки эпидермиса, волокна фибрина и нейтрофилы. Пузырек лопается, а его содержимое изливается на кожу. При его высыхании образуются корочки. | Сыпь появляется через 1-2 дня после повышения температуры. Во время новой волны высыпаний температура повышается, а состояние ухудшается. У детей сыпь может быть первым и единственным признаком болезни. В своем развитии сыпь проходит несколько стадий: Пятна – красные пятна округлой или овальной формы диаметром 5-10 мм. Через несколько часов они превращаются в прыщи. Папула – бесполостной красный узелок, который располагается в центре пятна. Везикулы (пузырьки) – полушаровидные образования, возвышающиеся над кожей. Имеют полость, заполненную прозрачным содержимым. Размер от спичечной головки до 1 см в диаметре. Пузырьки имеют очень тонкую поверхность и лопаются от малейшего повреждения. У некоторых больных везикулы нагнаиваются и превращаются в пустулы, оставляющие после себя рубцы. Корочки образуются на месте спавшихся пузырьков. |
| Локализация сыпи | Сыпь появляется на участках с хорошим кровоснабжением. При вирусемии возбудитель поступает сюда в большом количестве. | Первые элементы сыпи при ветрянке, как правило, обнаруживаются на шее, волосистой части головы и верхней половине туловища. Далее высыпания появляются хаотично на любом участке тела. |
| Количество элементов | Интенсивность сыпи зависит от формы протекания болезни. | У некоторых больных возможны единичные элементы сыпи, которые могут остаться незамеченными – стертая форма. Другая крайность – высыпания могут покрывать практически всю поверхность кожи. У тяжелых больных насчитывалось свыше 800 папул. |
| Поражение слизистых — экзантема | Вирус размножается в клетках слизистой оболочки, вызывая такие же изменения, как в эпидермисе. | Стадии развития высыпаний на слизистых: Красные пятна появляются на слизистых оболочках рта, глотки и половых органов одновременно с сыпью. Они обнаруживаются на конъюнктивах глаз, деснах, внутренней поверхности щек, на твердом и мягком небе. Пузырьки, заполненные прозрачной жидкостью, которые быстро лопаются. Слизистая в этом месте размягчается и разрушается. Афты – небольшие изъязвления на слизистых, дно которых покрыто беловатым или желтовато-серым налетом из ниток фибрина. Афты окружены красным ободком воспаленной ткани. Больной испытывает боль во время еды и разговора. При осмотре обнаруживается гиперемия (покраснение неба), красные пятна, пузырьки на слизистой. Язык обложен белым налетом. Появление афт на слизистой влагалища вызывает сильный зуд и дискомфорт в половых органах. |
- Ложный полиморфизм. На ограниченном участке кожи одновременно присутствуют элементы на разной стадии созревания: пятна, пузырьки и корочки. Это происходит из-за того, что элементы сыпи появляются не одновременно.
- Волнообразное появление – подсыпания происходят волнами. В среднем 3 этапа за период болезни.
- В отличие от натуральной оспы, первые элементы сыпи появляются на верхней части туловища. Лицо поражается во вторую очередь, и высыпания здесь менее обильные.
- Сыпь отсутствует на ладонях и подошвах.
- Отсутствие рубцов после сыпи. Сыпь не затрагивает ростковый слой кожи, обеспечивающий ее регенерацию. Поэтому после того как папула разрушается, образуется неглубокая поверхностная эрозия, которая бесследно заживает. Однако на месте расчесов, куда проникают бактерии, возникает глубокое воспаление. После заживления таких элементов остаются «оспины».
- После отпадания корочек остаются пятна пигментации, которые со временем бесследно исчезают.
| Особенности протекания | |
| Легкое течение | Температура до 38 градусов. Общее состояние удовлетворительное. Единичные элементы сыпи на всей поверхности тела, которые не достигают полного развития. Могут быть представлены пятнами или узелками. |
| Температура до 39 градусов, держится до 7 дней. Выраженная интоксикация – слабость, потеря аппетита. Большое количество высыпаний. | |
| Лихорадка 39-40 градусов до 9 дней. Сильная интоксикация – ломота в теле, сильная слабость, апатия, тошнота, рвота. Большое количество высыпаний на коже и слизистых оболочках. |
| Особенности протекания |
| Стертая форма. Температура нормальная. Нет жалоб на ухудшение общего состояния. Элементы сыпи единичные имеют вид пятен и узелков. Иногда сыпь вовсе отсутствует. |
| Буллёзная форма. Течение болезни такое же, как при типичной форме, однако сыпь представлена буллами. Это крупные дряблые тонкостенные пузыри, достигающие 1-2 см. Могут расти по периферии и сливаться с соседними пузырями. Буллы заполнены желтоватым мутным содержимым. После вскрытия на их месте медленнее образуются корочки. Эта форма чаще встречается у детей до 2-х лет. |
| Геморрагическая форма возникает при повреждении сосудистых стенок у людей, страдающих капилляротоксикозом и другими патологиями мелких сосудов. Отличается от типичной формы кровоизлияниями различного размера, которые образуются подкожно и на слизистых. Пузырьки заполнены кровянистым содержимым. После их вскрытия образуются корочки черного цвета. Возможны кровотечения из носа, десен и желудочно-кишечного тракта. |
| Гангренозная форма. Протекает с высокой температурой и сильной интоксикацией. Через 1-2 дней после появления сыпи вокруг пузырьков образуется черная некротическая кайма. Пузырьки крупные, заполненные гнойно-кровянистым содержимым. Развивается у больных с сильно ослабленным иммунитетом. Высок риск летального исхода. |
| Генерализированная форма – вызывает массивное поражение внутренних органов. Течение болезни очень тяжелое, иногда с летальным исходом. Симптомы обусловлены местом поражения. Развивается у больных, которые получают лечение стероидными препаратами. |
Форма ветрянки зависит от возраста больного. Дети до 12 лет болеют легко. Подростки тяжелее переносят ветрянку, у взрослых болезнь практически всегда протекает в среднетяжелой и тяжелой форме. Атипичные формы встречаются довольно редко у людей с ослабленным иммунитетом.
Ветрянка: первые признаки, симптомы и формы ветряной оспы, когда появляются первые высыпания, как справиться с зудом, может ли ветряная оспа протекать без температуры — видео
Лабораторные исследования при ветрянке применяют не часто. Для диагностики достаточно характерной пятнисто-папулезной сыпи. Дополнительные исследования назначают при тяжелых и атипичных формах болезни.
Общий анализ крови. Изменения указывают на воспаление. У больных повышается СОЭ. Увеличение количества палочкоядерных нейтрофилов, а также появление юных, незрелых форм нейтрофилов указывает на бактериальные осложнения.
Вирусоскопический метод – содержимое пузырьков окрашивают реактивами, содержащими серебро, после этого фрагменты вирусов изучают под микроскопом.
Вирусологический метод – полимеразная цепная реакция (ПЦР) позволяет повысить концентрацию фрагментов нуклеиновой кислоты. С ее помощью определяют ДНК вируса. Исследуемый материал – кровь и содержимое пузырьков.
Серологический метод – используются парные сыворотки для обнаружения антигенов в плазме крови больного:
- Реакция связывания комплемента РСК – изучает активность антител против возбудителя ветрянки.
- Реакция торможения гемагглютинации РТГА – используется для обнаружения вируса.
Лечение ветрянки зависит от формы протекания болезни. У большинства детей болезнь протекает легко, и лечение проводят в домашних условиях.
Показания к госпитализации при ветрянке. В инфекционное отделение, оснащенное изолированными боксами, госпитализируют:
- ослабленных детей;
- детей, проживающих в неблагоприятных социально-бытовых условиях;
- больных с тяжелыми формами болезни;
- при развитии осложнений.
Лечение ветрянки медикаментами
| Механизм лечебного действия | Представители | Способ применения | |
| Жаропонижающие средства | Нормализуют температуру в лихорадочном периоде. | Парацетамол (Тайленол, Панадол) | У детей доза рассчитывается соответственно возрасту: по 20 мг на 1 кг массы тела ребенка. У взрослых разовая доза 0,35-0,5 г (1-2 таблетки). Принимать после еды с большим количеством воды 2-3 раза в сутки. Превышение дозы вызывает необратимое повреждение печени. |
| Нурофен (Бонифен, Брен, Ибупрон) | Для детей в виде суспензии дозируют исходя из массы тела. Разовая доза 5-10 мг/кг. Взрослым внутрь по 0,2-0,6 г 3-4 раза в сутки после еды. | ||
| Антигистаминные препараты | Блокируют гистаминовые рецепторы, отвечающие за развитие аллергии. Уменьшают кожный зуд. | Супрастин | Детям в зависимости от возраста по 1/4-1/2 таблетки 2 раза в день. Взрослым по 1 таблетке 2-3 раза в день. |
| Фенистил | Детям по 3-10 капель 3 раза в день. Взрослым по 30 капель 3 раза в день. | ||
| Успокаивающие средства | Уменьшают зуд и бессонницу, связанную с ним. | Настойка валерианы | Детям по 1 капле на год жизни 2-3 раза в день. Взрослым по 20-30 капель 3-4 раза в день |
| Отвары ромашки, мяты | 2 ст.л. травы залить стаканом кипятка, настаивать 15 мин. Детям по 2 ст. ложки 2-3 раза в день. Взрослым по 100 мл перед едой 3-4 раза в день. | ||
| Противовирусные средства | Ускоряют выздоровление, уменьшает вероятность поражения внутренних органов. Назначаются взрослым, детям лишь для лечения тяжелых форм. | Ацикловир | Детям по 20 мг/кг 4 раза в сутки. Взрослым по 800 мг внутрь 4 раза в день в течение 7-10 суток. Принимают внутрь, запивая водой, не зависимо от приема пищи. |
| Фамцикловир | Взрослым по 500 мг внутрь 3 раза в день. Длительность приема 7-10 суток. Не рекомендуется для лечения детей. | ||
| Противовирусные и иммуномодулирующие средства | Обладают противовирусным и иммуномодулирующим действием. Способствуют активизации Т-лимфоцитов и других звеньев иммунной системы. Замедляют размножение вирусов. | Виферон свечи | Взрослым по 1 ректальной суппозитории 2 раза в сутки через 12 часов. Курс 5-10 суток. Детям рассчитывают дозу, умножая возрастную норму на площадь тела. |
| Гропринозин | Взрослым по 2 таблетки 3 раза в день. Детям из расчета 50 мг/кг в сутки. Дозу разделяют на 3 приема. Курс 7-10 суток. |
Внимание! При лечении больных ветряной оспой для снижения температуры нельзя применять Аспирин (ацетилсалициловую кислоту). При ветрянке он может вызвать поражение печени.
При лечении ветрянки у детей и легких форм у взрослых достаточно сбивать температуру и обрабатывать элементы сыпи. Необходимость приема лекарственных препаратов определяет врач.
- Постельный режим на период лихорадки. Детям с легкой формой болезни и нормальной температурой нет необходимости ограничивать активность.
- Для выведения токсинов рекомендовано пить больше жидкости.
- Элементы сыпи на коже обрабатывают:
- 10% раствором марганцевокислого калия (марганцовки);
- 1% спиртовым раствором бриллиантовой зелени.
- Для уменьшения кожного зуда рекомендовано смазывать кожу:
- камфорным маслом;
- водкой.
- Детям коротко стричь ногти для предотвращения расчесывания и занесения инфекции.
- Полоскать рот после приема пищи:
Легкие формы ветрянки можно лечить с помощью народных средств. Лекарственные растения стимулируют выработку противовирусных антител, укрепляют иммунитет и способствуют очищению кожи от сыпи.
- Черника. Применяют свежие ягоды, сок или отвар из сухих плодов и листьев. Черника обладает антисептическими свойствами и является «природным антибиотиком». Она сокращает лихорадочный период и предотвращает развитие гнойных осложнений. Свежие ягоды или сок принимают по 50-150 г 3 раза в день. Для приготовления отвара из сухих плодов или листьев 2 ст.л. сырья заливают 300 мл воды, кипятят на слабом огне 10 минут. Отвар остужают, процеживают и принимают по 100 мл 3 раза в день перед едой.
-
Настойцикория. Ускоряет выведение токсинов, повышает тонус организма и укрепляет иммунитет. Обладает противомикробными, противовоспалительными и жаропонижающими свойствами. Для приготовления настоя берут 1 чайную ложку высушенного измельченного корня на 1 стакан кипятка. Смесь проваривают 5 мин. на слабом огне, дают остыть. Детям 3 раза в день по 1 ст.л. Взрослым по 0,5 стакана 3-4 раза в день перед едой. В напиток можно добавить мед или молоко для вкуса.
- Корни петрушки. Благодаря мочегонному действию петрушка очищает кровь от токсинов, замедляет размножение вирусов и бактерий, улучшает аппетит. 2 ст.л. измельченных корней залить 0,5 л кипятка, укутать и дать настояться. Принимать по 100 мл 3-4 раза в день. Также полезно использовать зелень петрушки в пищу.
- Противозудная ванна. 1 кг ячменя или овса на 5 л воды. Проварить 10 минут остудить до нужной температуры, добавить в воду для ванны. Температура воды не выше 37 градусов. Во время купания не использовать мыло.
- Содовый раствор для компресса. Растворить 1 ч.л. соды в стакане теплой воды. Полученным раствором протирать кожу для уменьшения зуда и подсушивания высыпаний. Раствор можно использовать для компресса: 4-х слойную марлевую салфетку смочить содовым раствором и приложить к коже на 5-10 минут.
Диета при ветрянке должна быть направлена на выведение токсинов из организма и стимуляцию иммунитета. Облегчить процессы пищеварения помогает вареная или паровая пища. Желательно, чтобы блюда были пюреобразными и не горячими. Это особенно важно для больных, имеющих высыпания на слизистой оболочке рта.
При появлении первых симптомов ветрянки аппетит значительно ухудшается. Не стоит заставлять больного есть, особенно в период повышения температуры. Предлагайте пищу в те часы, когда удалось сбить температуру. Желательно есть понемногу, но часто – 4-5 раз в день.
Основойпитаниядолжны стать:- Хлеб из муки высшего сорта.
- Супы, не жирные, не наваристые.
- Мясо животных и птицы в виде суфле, фрикаделек, паровых котлет и тефтелей.
- Молоко и молочные продукты – йогурт, кефир, нежирный творог.
- Яйца всмятку, паровой омлет.
- Полужидкие каши с добавлением молока или бульона.
- Приготовленные на пару овощи – овощное рагу, икра, пюре.
- Ягоды и не жесткие фрукты, очищенные от кожуры. Соки, компоты, кисели, муссы, желе из них.
- Отвар шиповника, некрепкий чай с медом или молоком.
Из меню исключают:
- Жирные и жареные блюда.
- Острые закуски.
- Копченые продукты – мясо, рыба, колбаса.
- Продукты, вызывающие газообразование – капуста, редька, редис, бобовые.
- Острые сыры, жирная сметана, сливки.
- Крепкий чай, кофе, спиртные напитки.
Лечение ветрянки: жаропонижающие, противовирусные, антигистаминные препараты, обработка сыпи, гигиенические мероприятия, питание — видео
Ветрянка: осложнения у грудничков; как протекает ветряная оспа при беременности, как избежать негативных последствий для плода; как устранить рубцы и шрамы после ветрянки; когда можно мыться (рекомендации педиатра) — видео
Профилактика ветрянки основывается на своевременном выявлении и изоляции больного:
- При обнаружении признаков ветрянки у ребенка или взрослого необходимо вызвать врача на дом. Нельзя самостоятельно идти в поликлинику или в другие общественные места, чтобы не заразить окружающих.
- Больной ребенок или взрослый изолируется от окружающих с момента выявления болезни. Вернуться в коллектив он может через 8 дней с момента появления последнего элемента сыпи.
-
В группах детских садов накладывают карантин на 21 день, начиная с последнего дня посещения заболевшего ребенка. В группу не принимают детей, отсутствовавших в последний день перед карантином. Исключение составляют дети, которые перенесли ветрянку ранее. При выявлении больного в школах и других учебных заведениях карантин при ветрянке не вводится.
- Вирус быстро погибает в окружающей среде, поэтому дезинфекцию и генеральную уборку с применением дезсредств не проводят. Достаточно ежедневной влажной уборки и проветривания.
Профилактические мероприятия относительно контактных лиц
Контактными считаются люди, которые общались с больным или находились с ним в одном помещении за 2 дня до появления сыпи и до 8-го дня с момента появления последнего элемента сыпи:
- На протяжении 21-го дня контактным всех возрастов необходимо уделять особое внимание. При повышении температуры, покраснении слизистой зева или любых высыпаниях на коже необходимо вызвать врача.
- Контактные дети до 7-ми лет (посещающие детские сады) не допускается в дошкольные учреждения с 11-го по 21-й день с момента контакта. Если точной даты контакта нет, то контактный ребенок изолируется на 21 день.
- Контактные дети старше 7-ми лет и взрослые. Не подлежат разобщению, они могут продолжать ходить в школу и посещать общественные места до появления первых признаков болезни.
- Экстренная вакцинация контактных может быть рекомендована детям с ослабленным иммунитетом и беременным женщинам. Используются препарат Окавакс или противоветряночный иммуноглобулин. Введение этих лекарственных средств в первые трое суток после контакта защищает от развития болезни.
Повторное заражение ветрянкой возможно при условии, что в крови человека недостаточно высокий уровень антител IgG к вирусу ветряной оспы. Несколько десятилетий назад повторная ветрянка была исключением, а сейчас считается, что вероятность составляет до 10%.
Причины повторного заражения ветрянкой:
- Значительное снижение иммунитета – заражение ВИЧ, длительный прием системных кортикостероидов и иммунодепрессантов, жесткие диеты и голодание, физическое и психическое истощение.
- Низкий уровень противоветряночных антител. Такая ситуация возможна, если человек перенес ветрянку в раннем возрасте. На первом году жизни иммунная система не достаточно сформирована, поэтому может не обеспечить адекватную защиту.
- Заражение другой разновидностью вируса герпеса. Сыпь могут вызывать 1, 2 и 6-го типа.
- Диагностическая ошибка. Пузырьковая сыпь может быть симптомом не только ветрянки. Возможно, в первый раз за ветряную оспу ошибочно были приняты везикулезный риккетсиоз, укусы блох или других насекомых.
Больной ветрянкой считается заразным за 2 суток до появления сыпи и 5 дней после появления последнего элемента.
При легких и среднетяжелых формах больной ветрянкой заразен 9 дней с момента появления первого прыща.
100% вероятность заражения – пребывание с больным в закрытом помещении, общественном транспорте. А также в любых ситуациях, когда слюна больного попадает на слизистую рта здорового человека – при поцелуе, питье из одной чашки и т.д. Заражаются все, кто не болел ветрянкой ранее.
Высок риск до 80% при общении с больным на улице – при разговоре и кашле капли слюны распространяются на расстояние 1-2-х метров. Если они попадают на слизистую дыхательных путей восприимчивых людей, то заражение произойдет. Однако солнечный свет и потоки воздуха уменьшают возможность заражения.
Отсутствует риск заразиться через личные вещи и игрушки больного или через третьих лиц. Например, родители больного ребенка или воспитательница, в группе которой есть вспышка ветрянки, не могут переносить инфекцию.
Дети с легкими формами ветрянки с нормальной температурой могут гулять на улице. При этом необходимо позаботиться, чтобы исключить контакт с другими людьми. Больной может заразить не болевших жильцов подъезда и тех, кто окажется поблизости на улице, а для людей с ослабленным иммунитетом ветрянка может быть очень опасна.
Помните, что для больного ребенка нежелательны активные игры, пребывание на солнце и переохлаждение.
Взрослые должны соблюдать постельный режим до полного выздоровления. Нежелательная физическая активность может стать причиной развития осложнений.
Врачи «старой школы» не рекомендуют мочить сыпь, аргументируя это риском нагноения пузырьков. Западная медицина, напротив, советует принимать ванны для уменьшения кожного зуда. Современные инфекционисты рекомендуют принимать душ при сильном зуде (каждые 4 часа) или 1 раз в день в качестве обычной гигиенической процедуры.
Существует опасность занесения бактерий через полотенце. Поэтому оно должно быть чистым и выглаженным горячим утюгом. Допустимо пользоваться мягкими одноразовыми бумажными полотенцами.
Опасность ветрянки прибеременности зависит от срока, на котором пребывает женщина.
- Первые 8-10 недель беременности ветрянка может вызвать выкидыш или привести к замершей беременности. Если этого не произошло, то риск развития осложнений у плода менее 5%.
- 2-3-й триместр риск для плода минимальный – не превышает 2%.
- Срок свыше 37 недель – риск развития у ребенка врожденной ветрянки достигает 25%.
Возможные последствия для плода (аномалии развития): недоразвитие конечностей, поражения глаз и зрительного нерва, патологии нервной системы, поражения кожи, опоясывающий герпес.
Лечение ветрянки у беременных. При легких формах специфической терапии не назначается, достаточно пить больше жидкости и обрабатывать элементы сыпи. Последние исследования показали, что у беременных низкий риск развития пневмонии и других поражений внутренних органов.
При тяжелых формах проводят лечение Ацикловиром, который не оказывает негативного влияния на плод. Суточная доза 4 г, длительность лечения 7-12 дней.
Что делать беременной женщине, которая переболела ветрянкой?
- УЗИ – помогает определить, вызвала ли ветрянка у беременной патологию в развитии плода.
- Амниоцентез – забор и обследование амниотической жидкости из матки. Проводят, если результат УЗИ указывает на нарушения развития.
- Консультация генетика. Врач определяет риск развития аномалий на основе результатов УЗИ и амниоцентеза.
В случае выявления тяжелых осложнений развития плода врач может порекомендовать прерывание беременности.
Что делать беременной, если был контакт с больным ветрянкой?
- Сделать анализ крови на наличие антител, обеспечивающих иммунитет к ветряной оспе. Это исследование показывает, может ли женщина заразиться ветряной оспой.
- Женщинам, у которых низкий титр антител (нет иммунитета к ветрянке), вводят противоветряночный иммуноглобулин в первые 72-96 часов после контакта. Дозировка 1 мл/кг внутривенно или 0,5 мл/кг внутримышечно.
- На сроке свыше 37 недель проводят токолиз – женщине вводят препараты, позволяющие отсрочить роды. В этом случае, даже если женщина заболевает, то плоду через плаценту передаются антиветряночные антитела, и болезнь у ребенка протекает в более легкой форме. Таким образом свести к минимуму риск развития тяжелой врожденной ветрянки у плода.
Как проходят роды у больных ветрянкой?
Женщины, больные ветрянкой, рожают в обсервационном отделении. Специального ведения родов при этом не требуется.
После родов женщину с ребенком изолируют в отдельный бокс. Новорожденному для профилактики назначают курс Ацикловира и пассивную иммунизацию противоветряночным иммуноглобулином. Врач наблюдает за новорожденными на протяжении 2-х недель.
Ветрянка у новорожденных или врожденный ветряночный синдром развивается у младенцев, матери которых переболели ветрянкой в последние недели беременности. В этом случае вирус ветряной оспы передается плоду через плаценту. Ребенок рождается с признаками ветряной оспы либо симптомы проявляются в первые недели жизни.
Существуют 3 варианта течения ветряной оспы у новорожденных
- Сыпь появляется в первые 4 дня после рождения или позже 12-го дня. Такое заболевание протекает в легкой форме. Младенца защищают материнские антитела, которые он успевает получить через плаценту, и у него имеется материнский иммунитет.
- Сыпь появляется на 5-11-й день после рождения. При этом в 50-60% случаев болезнь протекает в тяжелой форме, что становится причиной летальных исходов у 20-30% младенцев с врожденным ветряночным синдромом.
- Сыпь появилась позже 21-го дня. Это говорит о послеродовом заражении ветрянкой. Иммуноглобулины в грудном молоке обеспечивают легкое протекание болезни.
Признаки ветрянки у новорожденных:
- Пятнисто-папулезная сыпь, характерная для ветрянки.
- Высыпания по типу опоясывающего лишая, связанные с проникновением вируса в нервные ганглии.
- Повышение температуры.
- Вялость, отказ от груди.
Лечение ветрянки у новорожденных проводят в стационаре.
Вводят Ацикловир внутривенно по 10—15 мг/кг каждые 8 часов. Длительность лечения 5-7 дней.
Обязательным элементом лечения является грудное вскармливание. Вместе с материнским молоком ребенок получает антитела для борьбы с вирусом ветрянки.
Прививка от ветрянки существует и ее эффективность превышает 90%.
Препараты для вакцинации:
- Противоветряночный иммуноглобулин – готовые специфические противоветряночные антитела для борьбы с вирусом ветряной оспы. Их получают из крови людей, переболевших ветрянкой. Иммуноглобулин вводят людям, с ослабленным иммунитетом, которые контактировали с больным. Детям внутримышечно из расчета 0,2 мл/кг, взрослым внутримышечно по 0,5 мл/кг.
- Варилрикс (Бельгия) – содержит живой ослабленный инактивированный вирус ветряной оспы. Препарат используют для вакцинации здоровых, не болевших людей любого возраста. Однократно для детей в возрасте от 9 месяцев до 13 лет. Двукратно с интервалом 6-10 недель для подростков старше 13 лет и взрослых.
- Окавакс (Япония) – живая вакцина на основе ослабленного вируса ветряной оспы. Ее используют для вакцинации здоровых не болевших людей. Вводится однократно в любом возрасте. Подходит для экстренной профилактики после контакта с больным.
Длительность иммунитета, приобретенного после вакцинации живой вакциной – 10-20 лет. В будущем у 4-5% привитых после заражения может развиться ветрянка в легкой форме.
В западных странах (США, Канада, Германия) вакцинация от ветрянки входит в Национальный календарь прививок. Однако среди наших врачей бытует мнение, что ветряной оспой лучше переболеть в детском возрасте, когда заболевание переносится в легкой форме. В РФ и странах СНГ вакцинация не обязательная, поэтому, делать ли прививку против ветряной оспы, родители решают самостоятельно.
Вакцинацию живой вакциной против ветряной оспы рекомендуют делать отдельным категориям населения, не болевшим ветрянкой:
- женщинам, планирующим беременность;
- всем детям 2-х лет, не болевшим ветрянкой ранее;
- детям старше 2-х лет, выезжающим в летние оздоровительные учреждения;
- детям, страдающим:
- онкологическими болезнями;
- гематологическими патологиями;
- аутоиммунными заболеваниями;
- коллагеновой болезнью;
- тяжелой формой бронхиальной астмы;
- хронической почечной недостаточностью;
- членам их семей.
Последствия введения живых вакцин развиваются у 4-5 человек из 100 привитых. Возможные побочные эффекты:
- недомогание;
- повышение температуры до 38 o С;
- отдельные элементы сыпи, характерной для ветрянки;
- боль в месте введения препарата.
Абсолютные противопоказания для вакцинации против ветрянки:
- первичный и вторичный иммунодефицит;
- аллергическая реакция на вакцину или отдельные ее компоненты;
- беременность и кормление грудью.
Автор: Исаева А.Д. Практикующий врач 2-й категории
источник
 Настойцикория. Ускоряет выведение токсинов, повышает тонус организма и укрепляет иммунитет. Обладает противомикробными, противовоспалительными и жаропонижающими свойствами. Для приготовления настоя берут 1 чайную ложку высушенного измельченного корня на 1 стакан кипятка. Смесь проваривают 5 мин. на слабом огне, дают остыть. Детям 3 раза в день по 1 ст.л. Взрослым по 0,5 стакана 3-4 раза в день перед едой. В напиток можно добавить мед или молоко для вкуса.
Настойцикория. Ускоряет выведение токсинов, повышает тонус организма и укрепляет иммунитет. Обладает противомикробными, противовоспалительными и жаропонижающими свойствами. Для приготовления настоя берут 1 чайную ложку высушенного измельченного корня на 1 стакан кипятка. Смесь проваривают 5 мин. на слабом огне, дают остыть. Детям 3 раза в день по 1 ст.л. Взрослым по 0,5 стакана 3-4 раза в день перед едой. В напиток можно добавить мед или молоко для вкуса. Диета при ветрянке должна быть направлена на выведение токсинов из организма и стимуляцию иммунитета. Облегчить процессы пищеварения помогает вареная или паровая пища. Желательно, чтобы блюда были пюреобразными и не горячими. Это особенно важно для больных, имеющих высыпания на слизистой оболочке рта.
Диета при ветрянке должна быть направлена на выведение токсинов из организма и стимуляцию иммунитета. Облегчить процессы пищеварения помогает вареная или паровая пища. Желательно, чтобы блюда были пюреобразными и не горячими. Это особенно важно для больных, имеющих высыпания на слизистой оболочке рта. В группах детских садов накладывают карантин на 21 день, начиная с последнего дня посещения заболевшего ребенка. В группу не принимают детей, отсутствовавших в последний день перед карантином. Исключение составляют дети, которые перенесли ветрянку ранее. При выявлении больного в школах и других учебных заведениях карантин при ветрянке не вводится.
В группах детских садов накладывают карантин на 21 день, начиная с последнего дня посещения заболевшего ребенка. В группу не принимают детей, отсутствовавших в последний день перед карантином. Исключение составляют дети, которые перенесли ветрянку ранее. При выявлении больного в школах и других учебных заведениях карантин при ветрянке не вводится.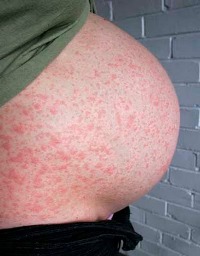 Опасность ветрянки прибеременности зависит от срока, на котором пребывает женщина.
Опасность ветрянки прибеременности зависит от срока, на котором пребывает женщина. 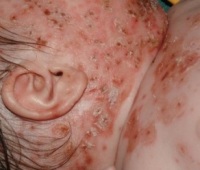 Признаки ветрянки у новорожденных:
Признаки ветрянки у новорожденных: Прививка от ветрянки существует и ее эффективность превышает 90%.
Прививка от ветрянки существует и ее эффективность превышает 90%.