Опасен или нет беременной женщине контакт с больным ветрянкой, если она переболела до беременности: риски, последствия, прогнозы для жизни малыша
Материнство и рождение ребенка – очень важные события в жизни каждой женщины. Будущие мамы хотят, чтобы ребеночек родился хорошим и красивым, а главное – здоровым, поэтому необходимо серьезно отнестись к новому положению. К сожалению, никто не застрахован от ветрянки, и женщина, даже переболевшая в детстве, может снова заразиться.


Разность между ветрянкой у детей и взрослых в том, что вторые тяжелее ее переносят. Характерные признаки ветрянки:
- Высыпания на теле в виде пузырьковой сыпи.
- Тошнота.
- Недомогание.
- Потеря аппетита.
- Иногда боль в мышцах и суставах.
- Лихорадка.
Недуг начинает проявляться после инкубационного периода – временного промежутка между заражением и проявлением самих симптомов заболевания. У детей этот период длится около двух недель, у взрослых – чуть подольше, примерно 21 день.

Самым верным способом защитить своего малыша от возможных последствий – сдача анализов на наличие антител еще до зачатия. Это позволяет:
- Узнать и поставить точную причину недомогания.
- Получить информацию о наличии или отсутствии вируса.
- Провести вакцинацию.

При заболевании увеличивается риск заражения плода внутриутробной ветрянкой, что грозит печальными последствиями. В лучшем случае – уродства (недоразвитые пальцы, конечности) или поражение органов чувств и зрения, серьезные проблемы с центральной нервной системой, а в худшем – смерть плода или выкидыш.
Если ветрянка настигла женщину в это время – волноваться не о чем. Активное развитие плода происходит в первом триместре, а ко второму трехмесячному периоду уже формируется плацента, которая защищает будущего ребенка, за счет чего риски заболевания значительно снижаются, в том числе и ветряной оспой.
При осложненной беременности заразиться ветрянкой можно даже во втором триместре. В этом случае имеется риск негативного влияния вируса на мозг и нервную систему плода, вследствие чего малыш может родиться отсталым или недоразвитым.

- При обнаружении болезни за 4 дня до родов шанс появления внутриутробной ветрянки составляет 10-20%, а гибель зародыша – 20-30%.
- При обнаружении болезни за 5 дней до родов, шанс внутриутробной ветрянки снижается, а сама болезнь проходит легче, иногда даже без симптомов.
- При любом раскладе, ребенку проводят пассивную иммунизацию, что гарантирует выживание малыша и снижает тяжесть заболевания до 40%.

Рецидивы происходят крайне редко. Шанс повторного заболевания колеблется до 3%. Основная причина повторного заражения – слабый иммунитет (в том числе, из-за лучевой или химиотерапии).
Ветрянка – болезнь с высокой контагиозностью. Контагиозность – свойство инфекционных болезней, проще говоря – когда больной организм заражает здоровый. Иными словами, если в раннем возрасте женщина не болела ветрянкой, то при контакте с зараженным человеком вероятностью подхватите вирус близка к 100%.

- Необходимо носить медицинские маски и использовать специальные противовирусные средства. Хорошо подойдет Ацикловир, 400мг, по одной таблетка 4 раза в день. Часто назначают иммуноглобулин, активизирующий защитные функции в женском организме.
- Стараться как можно реже видеться с больным.
- Важно, чтобы у больного была своя отдельная посуда, одежда, постельное белье и средства личной гигиены. Нельзя стирать белье и одежду вместе с вещами здоровых людей.
- Стоит избегать места и помещение, где потенциально могут быть зараженные, в основном это больницы и школы.
- Существуют специальные витаминно-минеральные комплексы, предназначенные для беременных, которые также стоит принимать.
У женщин, которые уже переболели этой болезнью, в организме присутствуют необходимые антитела, которые поборют вирус. Благодаря этому, беременность можно спокойно планировать, не боясь последствий, как для себя, так и для новорожденного.

Только врач, с учетом информации о течении беременности, может определить процент выживаемости ребенка и степень негативного влияния вируса.
Острота болезни и возможные осложнения напрямую зависят от срока беременности. Самое опасное время – последний триместр, особенно за неделю до родов.
Врачу сможет подробно объяснить, как не заразиться ветряной оспой. Если потребуется, он выпишет препараты для лечения или поддержки иммунитета, а в крайнем случае, направить будущую маму на вакцинацию.
- Если риск заболевания очень высок.
- Существует прямая угроза для жизни будущего малыша.
Ветряная оспа – болезнь, которой можно заразиться в период беременности. Не стоит переживать – главное серьезно к этому отнестись и сделать все необходимое, чтобы не подхватить инфекцию. Если женщина планирует беременность, но в детстве не болела ветрянкой, стоит сделать прививку для сведения к минимуму всех рисков и осложнений. Все этапы беременности должны проходить под строгим контролем врача. Лечиться самостоятельно не стоит.
источник
Беременность — это замечательно состояние, которое женщина запоминает на всю жизнь. Но иногда это уникальное время омрачается совершено неожиданными заболеваниями. Сегодня мы поговорим о «детской» инфекции, которая иногда может прийти к вам во время беременности и заставить поволноваться. Ветряная оспа — это распространенное инфекционное заболевание, которое вызывается вирусом Varicella и распространяется воздушно-капельным путем.
Чаще всего все люди переносят ветряную оспу (ветрянку) в детстве, в этом случае заболевание протекает относительно легко и имеются только кожные проявления (гнойничковые высыпания), которые проходят, не оставляя заметных дефектов, и легкий синдром интоксикации (недомогание, субфебрильная температура). Это самый благоприятный вариант развития событий для женщины, так как иммунитет после ветрянки формируется пожизненный и риск заболеть повторно минимален и стремится к нулю.
Ветряная оспа во время беременности — это довольно редкая ситуация, примерно 7 случаев на 10000 тысяч беременностей. Однако, даже 1 случай, подозрительный на ветряную оспу в стенах роддома или гинекологического стационара — это абсолютное показание для закрытия лечебного учреждения для внеплановой санобработки и ограничения приема рожениц и беременных.
Беременность — состояние априори иммуносупрессивное. Подавление иммунитета необходимо, чтобы организм матери не отторгал плод, который генетически является самостоятельным, а значит чужеродным объектом. Однако, в случае инфекционных заболеваний снижение иммунитета предрасполагает к более тяжелому течению болезни и более частому развитию осложнений.
Основные клинические проявления ветрянки классические, также присутствует сыпь со стадийным развитием, повышение температуры и слабость. Однако примерно у 15% заболевших беременных развивается вирусная пневмония, которая имеет тяжелое течение, сопровождается выраженной интоксикацией и создает определенные трудности в лечении, так как не все препарат разрешены к применению во время беременности.
Если в дополнение к сыпи и симптомам интоксикации появляется одышка, кашель (сухой или с отделением скудной мокроты), заложенность и боль в грудной клетке, то следует заподозрить пневмонию и немедленно обратиться в инфекционную больницу.
Если симптомы появились в выходной день, то нельзя ждать до понедельника, необходимо вызвать «Скорую помощь» либо самостоятельно обратиться в приемный покой инфекционной больницы. Никогда не отказывайтесь от госпитализации, если вам она предложена. В случае госпитализации постарайтесь поставить в известность своего участкового акушера — гинеколога.
Риск вирусной пневмонии возрастает при заражении в третьем триместре, а также, если беременная курит.
1. При заражении в первом триместре:
— повышается риск самопроизвольного прерывания и замершей беременности;
— до 1.5 % детей рискуют приобрести синдром врожденной ветряной оспы: деформация конечностей, рубцовые дефекты на коже, нарушение формирования органа зрения с последующими нарушениями зрения, вплоть до слепоты, аномалии развития черепа и головного мозга, которые влекут за собой отставания психофизического развития и судорожный синдром.
2. Во втором триместре сохраняется риск гибели плода, особенно, если течение ветрянки осложненное (с пневмонией и длительной лихорадкой). Синдром врожденной ветряной оспы угрожает значительно меньше, так как уже хорошо сформирован гематоплацентарный барьер.
3. В третьем триместре прогноз зависит больше от срока заражения:
— в начале третьего триместра заражение ветрянкой проходит практически без последствий для плода. Спустя 5 дней после инфицирования в организме матери начинают вырабатываться защитные антитела, которые проникают и к ребенку.
— если вы заразились примерно за три недели до родов, то у ребенка может развиться ветряная оспа сразу после рождения, либо внутриутробно. однако, все органы и системы уже сформированы, врожденные дефекты ему не угрожают. Но такие дети имеют высокий риск развития опоясывающего герпеса (опоясывающего лишая) в раннем возрасте.
— при заражении за 5 дней до родов и в течение 2-х дней после родов есть высокий риск того, что ребенок заболеет, но антител от матери он не получил, а собственная иммунная система малыша еще незрелая и неспособна дать адекватный иммунный ответ, поэтому, без лечения ситуация может быть опасной.
Если мать заболела ветрянкой в последние 5 дней перед родами, то ребенок нуждается в изоляции от матери и кормится смесями.
Вопрос о грудном вскармливании решается индивидуально, на момент заболевание грудное вскармливание исключается.
Опасным осложнением врожденной ветряной оспы или инфицирования в первые дни после родов являются герпетическая пневмония и герпетический энцефалит. Это показания для лечения ребенка в условиях палаты интенсивной терапии либо реанимации, так как регистрируется высокая степень инвалидизации и смертности.
1. Характерные симптомы в сочетании с данными анамнеза позволяют с весьма высокой вероятностью выставить диагноз ветряной оспы.
2. Рентгенография легких при подозрении на пневмонию проводится в крайнем случае, и обязательно, прикрыв живот свинцовым фартуком. Пациентка должна быть информирована о возможных рисках как недостаточной диагностики, так и воздействия ионизирующего излучения. Пациентка вправе отказаться от исследования, тогда лечение назначается эмпирически, то есть, ориентируясь на клинические проявления и используя препарат с максимально широким спектром действия.
3. УЗИ. Ультразвуковая диагностика — это основной метод выявления пороков развития плода. Поэтому, в таком особенном случае, УЗИ следует выполнять на аппарате экспертного класса. Такая возможность есть в городских и областных перинатальных центрах, медико-генетических консультациях и консультативных центрах.
4. Консультация генетика. Консультация такого узкого специалиста, как генетик показана при выявлении пороков и подозрения на порок развития по данным УЗИ. Генетик сможет разъяснить все риски и предполагаемый прогноз для жизни и здоровья ребенка после родов, а также рекомендовать, какие специалисты вам нужны после родов. Например, дефекты лицевого скелета консультируются детским челюстно — лицевым хирургом, пороки развития конечностей — траматологом-ортопедом.
1. Местное лечение заключается в обработке сыпных элементов раствором антисептика (например, бриллиантовым зеленым) и соблюдении гигиены.
2. Противовирусные препараты назначаются только инфекционистом после совместного осмотра с акушером-гинекологом. У беременных по показаниям возможно использование препарата ацикловир в таблетках или внутривенно (в стационаре).
3. Интерфероны. В качестве вспомогательного иммуномодулирующего лечения часто могут быть назначены препараты интерферонов (виферон и другие), однако самостоятельно их назначать себе нельзя, не все препараты разрешены при беременности.
Согласно Приказу № 736 от 03 декабря 2007 г. «Об утверждении перечня медицинских показаний для искусственного прерывания беременности», ветряная оспа во время беременности не является показанием для прерывания беременности. Пациентка должна быть информирована о возможных последствиях и способах их предотвращения, обеспечена высококвалифицированной диагностикой. Окончательное решение всегда принимает будущая мать.
Вид родоразрешения зависит от акушерской ситуации, заболевание ветряной оспой не влияет непосредственно на роды.
Однако, при развитии тяжелой двусторонней пневмонии и дыхательной недостаточности, при угрозе жизни матери, может быть принято решение о родоразрешении путем операции кесарева сечения. Но такие случаи исключительно редки и решение принимается коллегиально.
На роды обязательно приглашается неонатолог, его информируют об инфекционном анамнезе матери и сроках инфицирования. Осмотр новорожденного выявляет внешние пороки и признаки врожденной ветряной оспы. По показаниям проводят рентгенографию органов грудной клетки и УЗИ внутренних органов, обследуют функции головного мозга и приглашают узких специалистов (невролог и другие).
Лечение новорожденного проводят зависимости от выраженности клинической картины и данных лабораторного исследования крови, могут быть использованы иммунные сыворотки (содержащие защитные иммуноглобулины против ветрянки), противовирусные препараты (ацикловир).
Если инфицирование матери произошло непосредственно перед родами, и у ребенка нет данных за активное заболевание, то ему могут ввести вакцину против ветряной оспы.
Вакцинация беременных противопоказана. А вот во время кормления грудью такую прививку выполнять можно, если имеются соответствующие показания.
1. Избегать контактов с источником заражения. Источник заражения — это человек, заболевший ветряной оспой с момента инфицирования (даже если пока нет высыпаний) до того момента, когда подсохнут все сыпные элементы и не будет выявлено новых подсыпаний. Также заразиться ветряной оспой можно от человека, который болен опоясывающим герпесом, так как это родственные по вирусной природе заболевания.
2. Профилактическое назначение противовирусного препарата (ацикловир) после контакта с больным человеком
3. Профилактическое введение специфического иммуноглобулина в течение 72 часов после контакта с заболевшим.
Если пациентка достоверно перенесла ветряную оспу в детстве, то контакт с заболевшими ветряной оспой или опоясывающим лишаем для нее не опасен и дополнительных мер защиты не требуется.
Но пациент, у которого наблюдается сыпь на теле — это не всегда больной ветрянкой, многие заболевания протекают с распространенной сыпью (краснуха, скарлатина, корь, иерсиниоз и другие). Сказать о безопасности можно только после точного установления диагноза врачом — инфекционистом.
С целью профилактики следует по возможности ограничить посещения детских садов и других дошкольных учреждений
Herpes Zoster или опоясывающий лишай — это проявление «дремлющей» в организме инфекции после перенесенных ветрянки или опоясывающего лишая в прошлом. Рецидив во время беременности возможен в редких случаях и не несет значимой угрозы для жизни и здоровья матери и плода. Первичное инфицирование вирусом Varicella Zoster с развитием опоясывающего лишая маловероятно. Но такое развитие событий возможно у пациенток с тяжелыми сопутствующими заболеваниями (ВИЧ-инфекция, туберкулез, тяжелая анемия и другие состояния, значительно влияющие на иммунитет). До 26-27 недель первичное проявление опоясывающего герпеса опасно теми же последствиями, что и заболевание ветряной оспой в первом и втором триместрах.
Первичное заболевание опоясывающим герпесом в третьем триместре практически не оказывает влияния на плод.
Лечение Herpes Zoster во время беременности проблематично из-за ограниченного спектра разрешенных лекарств. По возможности следует обходиться местным лечением (мазь с ацикловиром, ультрафиолетовое облучение зон поражения), для снижения температуры и облегчения болевого синдрома используются препараты на основе парацетамола в ограниченном количестве.
Если вы знаете, что в детском саду у вашего старшего ребенка ветряная оспа, либо кто-то из родственников имеет эту инфекцию в семье, то временно ограничьте посещения. Пройдет 3 – 4 недели, и вы сможете вполне безопасно общаться. Если вы подозреваете у себя ветрянку, то не тяните с обращением к инфекционисту, своевременно назначенное лечение поможет перенести инфекцию в легкой форме и не навредит малышу. Следите за собой и будьте здоровы!
источник
Если женщина в детстве не переболела ветряной оспой, в период планирования беременности ей стоит задуматься над тем, чтобы провести полноценную и адекватную профилактику заражения. Ветрянка, как и любая другая инфекция из группы герпесных, потенциально опасна для плода не только в ранние сроки гестации, но и затем, на протяжении всей беременности и перед родами.
Период вынашивания малыша длится девять календарных месяцев, и на этот период могут прийтись наиболее опасные в плане инфекций и эпидемий месяцы. Будущая мама вполне может заболеть не только простудами и гриппом, но и особыми, так называемыми «детскими» инфекциями, наиболее типичными для малышей и менее характерными для взрослого возраста. К таковым относят несколько болезней. Но если о вреде краснухи при беременности наслышаны все, то вот о том, что ветряная оспа (или как ее привычнее называют — ветрянка), может угрожать беременной и плоду, знают далеко не все. Сложности в период гестации возникают не только с самой инфекцией и внедрением вируса в организм, но еще и с трудностями подбора медикаментов, которые бы эффективно боролись с вирусами, при этом не вредили ни матери, ни плоду. Многие считают ветрянку пустяковой болезнью, так как большинство детей (но далеко не все!) переносят ее легко. Но в отношении беременных или людей с ослабленным иммунитетом такое утверждение неверно, и если будущая мать ветрянкой не болела, от зараженных ею детей взрослых ей нужно держаться как можно дальше.
По мнению акушеров-гинекологов и инфекционистов ветрянка при гестации, наряду со многими другими как микробными, так и вирусными инфекциями, крайне опасна для плода и дальнейшего развития беременности. Особенно высока степень риска в критические периоды – первый триместр, когда происходит закладка всех органов и тканей и велики риски пороков развития или гибели зародыша, а также третий триместр – когда скоро роды и все системы и органы должны полноценно функционировать для самостоятельной жизни. Но чем может стать опасна эта болезнь:
- В первом триместре ветрянка действует по принципу – «все или ничего», и вирус либо приводит к фатальным и необратимым изменениям у плода и в формирующейся плаценте, влекущим за собой выкидыши, либо не влияет критически на плод, и он продолжает свое развитие далее.
- Во втором триместре ветрянка плоду не опасна, плацентой вирус просто не пропускается к плоду, но и иммунитета к этой инфекции у него тоже не образуется.
- В третьем триместре, после 36-ти недель беременности вирус опасен внутриутробным заражением плода за счет того, что иммунная система не запускает у плода процессов сопротивления инфекции. И тогда ребенок рождается с тяжелыми симптомами врожденной ветряной оспы с поражениями не только кожи, но и многих внутренних органов, в том числе нервной системы с энцефалитами и менингитами.
При наличии иммунитета к ветрянке (если женщина ею переболела в детстве или привилась от нее), никаких проявлений болезни при контакте с ветряночными больными у самой беременной или плода не наблюдается.
Наряду с еще семью типами вирусов, опасных для человека развитием различных заболеваний, вирус ветряной оспы относится к группе герпесных. За счет особых типичных для всех представителей вирусов свойств, они объединены в одну группу, хотя симптомы заболеваний и лечение могут быть различными. Ветрянку вызывает герпес 3 типа, и он же после первичного заражения и перенесения ветрянки, на протяжении жизни способен формировать обострения опоясывающего лишая. Это высыпания по коже на груди или животе по ходу нервных стволов, в силу реактивации герпесного вируса.
У детей или взрослых, в том числе и беременных, впервые заболевающих ветряной оспой, она проявляется в виде сочетания общих симптомов и местных с образованием специфических высыпаний на коже тела.
При заражении вирусом формируется ветряная оспа – классическая инфекция с кожными высыпаниями по всему телу, имеющими вид сгруппированных пузырьков, переходящих в корки. После перенесенного заболевания остается пожизненный иммунитет, и дважды ветрянкой не болеют (хотя в последние годы появились данные о том, что возможна и повторная ветрянка).
Вирус пожизненно остается в теле перенесшего ветрянку человека, и на фоне выраженного иммунодефицита может формировать особое проявление инфекции – опоясывающий лишай (герпесные высыпания по ходу нервных стволов в области грудной клетки или живота). При гестации возможны оба варианта течения ветряной оспы:
- Первичный контакт с вирусом приводит практически в 100% случаев к заражению ветрянкой
- Выраженный иммунодефицит грозит беременной проявлениями вторичной инфекции — опоясывающего лишая, мучительного кожного процесса.
Образование ветряночных элементов на теле характеризуется зудом и жжением, но травмировать их нельзя, дабы не допускать разноса вируса и формирования вторичного инфицирования с образованием рубцов. В среднем, высыпания держатся на коже около 5-6 дней, проходя последовательные стадии формирования, и исчезают затем бесследно.
С точки зрения инфекционного процесса, ветряная оспа беременных протекает по своим клиническим симптомам так же, как и среди других категорий людей. Для нее типичны во время гестации последовательные стадии процесса, характеризующиеся специфическими изменениями тела и симптомами. Так:
- Период инкубации длится у беременных от момента заражения до первых проявлений максимум 21 день, а в среднем, клиника развивается уже на второй неделе от момента контакта с больным.
- Период продрома длится до двух суток и проявляется общими инфекционными симптомами, типичными для многих ОРВИ и заканчивается возникновением первых кожных высыпаний.
- Стадия высыпаний длится от первых прыщиков до последних, полностью исчезающих с тела. В среднем, это период до двух недель, иногда прыщики волнообразно подсыпают пару раз с новым витком лихорадки.
Выраженность клинических проявлений ветрянки у беременных связана с возрастом женщины и особенностями, обычно у нее много высыпаний и выражены общие симптомы. Типичны будут лихорадка до крайне высоких цифр на фоне недомогания и слабости, симптомы интоксикации и боли в животе, слабо выраженные респираторные проявления в виде заложенности носа и покашливания. Спустя примерно двое суток по телу возникает обильная зудящая сыпь в виде сгруппированных пузырьков. Каждые 4-5 дней возможно снова повышение температуры и новая порция прыщиков. Типичными для взрослых будут сыпи везде, кроме ладоней и стоп, в том числе возможно поражение волосистой части головы, слизистой рта и гениталий. Внутри пузырьков мутное содержимое, которое при вскрытии дает корочки, сильно зудящие и беспокоящие. Но сдирать и расчесывать их нельзя, велик риск вторичной инфекции, что оставит шрамы при заживлении.
Опасна ветрянка при беременности еще и тем, что велики риски развития таких осложнений как ветряночная пневмония и энцефалиты.
Женщина более восприимчива к ветрянке при беременности, недели в обычных условиях в силу снижения иммунной защиты, и степень тяжести ее будет более тяжелой. Перенеся в детстве ветрянку, женщина при беременности надежно от нее защищена, второй раз она не заболеет. Но в случае сомнений, опасна ли будущей матери ветряная оспа, можно провести анализ крови на уровень антител к ветряной оспе – он покажет наличие или отсутствие иммунитета. Присутствующие в крови антитела защищают плод и мать от заражения, и они же формируются у женщины при вакцинации от ветрянки до зачатия.
Около 5% женщин не имеет иммунитета к ветрянке, и им крайне опасен контакт с больными детьми и взрослыми. Если заражение произошло, какой бы триместр беременности ни был – это не показание к прерыванию беременности, они вполне совместимы при правильном подходе к терапии.
Однако риски опасных осложнений и неблагоприятных прогнозов в отношении плода и матери, осложнений разнится по срокам гестации.
В зависимости от того, в каком сроке беременности происходило заражение, степень риска для матери и плода сильно разнится:
- Если это первая половина беременности, до 20 недель, риски осложнений или грубых пороков развития у плода составляют до 5%, и обычно это синдром врожденной ветрянки с грубыми и серьезными пороками развития – атрофия конечностей, грубые пороки мозга – кисты, анэнцефалия, параличи и судорожный синдром, рубцы на коже с серьезными деформациями. Обычно такие дети погибают сразу после рождения в виду множественных грубых пороков развития.
- Во второй половине гестации, после 20-ти недель беременности риск неблагоприятных исходов ветрянки снижается до 1-2%, и может грозить врожденной ветрянкой поражением кожи, развитие внутриутробного энцефалита и пневмонии у крохи. Пороков развития конечностей, мозга и внутренних органов в этом сроке не возникает.
При заражении за пару недель до родов у ребенка формируется ветряная оспа неонатального характера. По сути, это течение обычной ветрянки, но с большим количеством высыпаний, тяжелым состоянием и серьезными поражениями кожи, риском поражения мозга, печени и легких. Нередко дети могут погибать в силу осложненной и тяжелой ветрянки.
Основа диагностики – это беседа с пациенткой и ее осмотр, а также указания на контакт с ветряночными больными. Особенно внимательно нужно относиться к женщинам с ранним сроком гестации, им проводят УЗИ вне плана и определяют состояние плода, его жизнеспособность и возможные пороки.
В сомнительных случаях показан амниоцентез — забор для исследования околоплодных вод и генетические исследования. В сомнительных ситуациях может быть показан кордоцентез – забор крови из пуповины плода для подтверждения пороков.
Важно знать, заражение ветряной оспой это не противопоказание к пролонгированию беременности, не нужно сразу же делать аборт, риски неблагоприятного исхода не так велики.
По сути, принципы лечения ветряной оспы при беременности не отличатся от таковых при лечении детей. Обработка кожи с высыпаниями проводится за счет антисептических, противозудных и регенерирующих препаратов. Рекомендованы анилиновые красители (фукорцин, зеленка или метиленовая синька) или Каламин-лосьон, купание ежедневно без мыла и мочалки под душем в теплой воде. На фоне лихорадки показано соблюдение постельного режима и обильного питья, питания по аппетиту, витамины.
Если высыпаний немного, общее состояние страдает не резко, можно не применять противовирусные специфические препараты. Можно ограничиться местной и неспецифической терапией.
Если состояние тяжелое на протяжении второго или третьего триместра допустим прием Ацикловира по схеме, для первого триместра он показан только в очень тяжелых, жизнеугрожающих состояниях. Применяют препарат в таблетках (после 2 триместра) или внутривенно и внутримышечно при тяжелом течении и лечении в стационаре. Длительность терапии в первом триместре не более 5 сток, со второго триместра допустимо лечение до 10 дней.
Наиболее серьезную проблему представляет заражение ветряной оспой перед родами. В этом случае женщину помещают в инфекционный бокс обсервационного отделения роддома и постараются притормозить сроки родов хотя бы на неделю. Это важно потому, что после 5-6 суток с начала высыпаний на коже образуются антитела к ветрянке, которые передаются через пуповину плоду и защитят его от инфицирования в родах.
Если роды не останавливаются, после рождения ребенку необходимо введение специфических иммуноглобулинов, подавляющих активность вируса. Если у женщины высыпания густо расположены в области гениталий и слизистых, встает вопрос о родоразрешении путем кесарева сечения.
Сразу после родов женщину изолируют на две недели, и младенца наблюдают все это время, отмечая признаки инфекции. Если у крохи развиваются признаки инфекции, ему немедленно назначаются противовирусные препараты внутривенно или внутримышечно, ветрянка в таком возрасте крайне опасна.
Обычно беременные переносят ветрянку благополучно, осложнения бывают редко и обычно в виде вторичных инфекций элементов кожи или пневмонии, энцефалита. Такие осложнения сегодня предотвращают за счет лечения ацикловиром.
Для ребенка ветряная оспа гораздо опаснее, около 5% детей от мам, которые в период гестации перенесли ветряную оспу, рождаются с фетальным ветряночным синдромом, а если женщина заразилась перед родами, в пределах 10 суток и менее, у ребенка разовьется в родах ветряная оспа неонатального типа.
Фетальный синдром при ветрянке проявит себя:
- шрамами на коже или атрофия кожных покровов у плода
- поражениями скелета с атрофией конечностей, косолапостью, лишними фалангами пальцев
- пороками мозга: головного или спинного (анэнцефалия, порэнйефалия, кисты).
- поражения глазного анализатора с врожденной катарактой или атрофией зрительного нерва
- тяжелыми внутриутробными задержками в развитии.
Четверть детей, рожденных на свет с подобным синдромом, погибают сразу после родов, большая часть также гибнет на протяжении первых месяцев.
Особенно опасна ветряная оспа, возникшая сразу после родов – неонатальная в силу незрелости иммунитета и отсутствия антител. До 30% детей гибнут от некротических поражений мозга и органов, до 50% имеют необратимые осложнения внутренних органов. Но, при заражении матери ранее 3 недель до родов опасности уже нет, ребенок получит антитела против ветрянки, выработанные маминым организмом, и перенесет инфекцию скрыто или в легкой форме.
Если нет точных данных о перенесенной в детстве ветрянке, в период планирования беременности нужно сдать кровь на антитела к ней. Если их нет, до зачатия как минимум за три месяца стоит поставить прививку. При беременности прививаться нельзя – это связано с тем, что вводится в вакцине живой ослабленный вирус. Если же на фоне зачатия вакцинация была проведена по незнанию, то это не показатель для прерывания беременности. Переносится прививка хорошо, обычно возникают лишь незначительные недомогания и легкая сыпь на коже (не всегда).
Если был контакт не болевшей женщины с больным ветрянкой, можно провести экстренную вакцинацию в период до трех суток (до 96 часов) с момента контакта. Это достигается введением иммуноглобулина в виде Варицеллона или Варитента внутримышечно. В сроки заражения более 37 недель проводят торможение родовой процесса хотя бы на 1-2 недели.
Парецкая Алена, педиатр, медицинский обозреватель
6,944 просмотров всего, 2 просмотров сегодня
источник
Ожидание ребёнка — приятный и волнительный процесс. В этот период женщина старается оберегать себя от возможных болезней. Однако это нелегко сделать, если старший ребёнок посещает детский сад или школу и в любой момент может принести домой какой-нибудь вирус, например, известную всем ветрянку. Насколько опасна такая инфекция при беременности? Как может влиять на здоровье плода?
Ветрянка (или ветряная оспа) – острое вирусное заболевание. Её вызывает микроорганизм варицелла-зостер, являющийся близким родственником вируса герпеса. Он боится открытых солнечных лучей, погибает от дезинфицирующих препаратов, однако хорошо сохраняется в сырости и холоде. Вирус распространяется воздушно-капельным путём, причём вместе с капельками слюны способен переноситься на приличные расстояния — до 20 метров.
Интересно, что в медицине ветрянка впервые описана итальянским врачом Г. Гвиди (Видиус) ещё в 16 столетии. Однако до середины 19 века болезнь расценивали как разновидность натуральной оспы. Термин же «ветрянка» был введён только в 1872 году в Венгрии.
Заболевание проходит три этапа:
- Инкубационный период (скрытый) – от момента заражения (контакта с больным человеком) до начальных проявлений. У детей и взрослых до тридцатилетнего возраста он составляет примерно две недели, после 30 лет — может длиться до трёх недель.
- Продромальный период (или стадия «предвестников») – начинается за пару суток до образования первых папул.
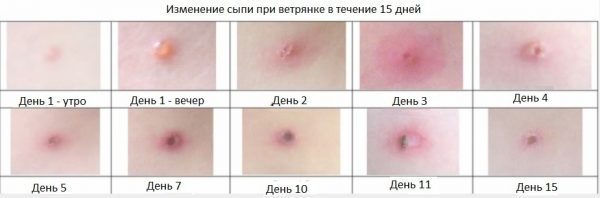
- Период высыпания — непосредственно появление сыпи. Эта стадия длится 7–9 дней, после чего папулы подсыхают и исчезают.
Сыпь — главный признак ветрянки. Папулы на теле образуются хаотически (эпизодически — каждые два-три дня в течение первой недели после их обнаружения возникает их новая «волна», при этом старые и новые элементы сосуществуют одновременно), они не затрагивают внутренние кожные слои, при исчезновении не оставляют рубцов (если только сильно их не расчёсывать). Высыпания сопровождаются зудом, который может быть просто нестерпимым.
Вначале сыпь появляется на голове и лице, затем постепенно опускается ниже (туловище), конечности же она поражает реже.
Каждый элемент высыпания проходит ряд стадий:
- Папула — красный бугорок, который немного возвышается над кожей.
- Везикула. Бугорок наполняется серозной жидкостью.
- Пустула. Лопнувший пузырёк преобразуется в чешуйки и покрывается корочкой, которая со временем отваливается. Этот процесс ускоряет расчёсывание, хотя в результате него впоследствии могут оставаться рубцы (в ранку попадают бактерии).
Помимо главного наблюдаются и прочие признаки заболевания. Степень их проявления зависит от возраста и индивидуальных особенностей больного.
- Повышение температуры. У детей она, как правило, не превышает субфебрильных значений, у взрослых же может достигать 39° С. Этот симптом обычно на несколько дней опережает появление сыпи.
- Общее недомогание, головная боль, отсутствие аппетита.
- Иногда бывают незначительные боли в животе, которые длятся 1–2 дня после обнаружения инфекции.
Ветрянка — преимущественно детское заболевание. У взрослых она протекает, как правило, более тяжело (вот почему многие родители даже хотят, чтобы их маленький ребёнок заразился ветрянкой, и специально водят его в детский сад во время эпидемии). Количество волн высыпаний гораздо больше, их обратное развитие происходит позднее, чем у малышей, все остальные симптомы также выражены более явно (признаки интоксикации организма). Также довольно велика вероятность присоединения бактериальной инфекции и осложнений в виде пневмонии, артрита, ларингита, менингита и пр. (эти патологии начинаются с тошноты, рвоты, обмороков).
Однако бывают и исключения из правил. Автор этих строк сама заболела ветрянкой только в 29 лет после того, как отдала ребёнка в детский сад (очевидно, сказался контакт с детьми). На удивление, заболевание проходило в очень лёгкой форме: температура 38° С продержалась только сутки, после чего нормализовалась, а высыпаний было совсем немного (на лице их почти не было). Кстати, мой сын, которому на тот момент было почти три года, также заболел спустя две недели: и болезнь протекала у него гораздо тяжелее, чем у мамы: обильная сыпь по телу с сильным зудом, повышенная температура держалась несколько дней.
Если в детском возрасте ребёнок может не заболеть ветрянкой во время эпидемии в детском коллективе, то во взрослом возрасте контакт с носителем инфекции — это почти всегда заражение.
Само по себе «интересное положение» не усугубляет течение ветрянки, не приводит к росту осложнений у женщины: опасность в данном случае угрожает плоду. Ведь заболевание вызывает вирус, который попадая в кровь и ткани женского организма, способен проникнуть и через плаценту и оказать там своё пагубное влияние.
Беременные не так уж часто заражаются ветряной оспой (примерно 1 случай на 1000 человек). Однако если в семье есть маленькие дети или сама женщина является сотрудником детского дошкольного учреждения, то риск инфицирования возрастает многократно (конечно, если мама раньше не болела ветряной оспой).
Степень угрозы, которую несёт для плода ветрянка, во многом зависит от срока беременности.
На ранних сроках (примерно до 20 недель) осложнения для ребёнка составляют примерно 5%. В этот период опасна любая инфекция, ведь закладываются системы и органы будущего малыша. Плацента ещё окончательно формируется только к 20 неделе, поэтому не может защитить эмбрион от поражения. У него может развиться внутриутробная ветряная оспа, а это означает следующие последствия:
- Замирание беременности.
- Самопроизвольный выкидыш.
- Даже если эмбрион не погибнет, то у него потенциально могут возникнуть проблемы с развитием ЦНС, органов слуха, зрения, ЖКТ, мочевого пузыря, атрофия конечностей, рубцовые изменения на коже. В конечном итоге эти осложнения приведут к его гибели.
Ветрянка на раннем сроке беременности не является безоговорочным показанием для аборта, как это бывает, например, при краснухе. Ведь если не произошло самопроизвольного выкидыша или беременность не замерла, то, скорее всего, с эмбрионом всё в порядке.
После 20 недели риск несколько снижается (до 2%), поскольку плацента уже полностью сформирована и защищает малыша от негативных внешних воздействий. Осложнения могут возникнуть, если инфекционное заболевание у мамы имеет тяжёлую форму. Патологии могут быть следующие:
- Неправильное развитие костей и мышц.
- Рубцы на кожных покровах.
- Нарушения зрения.
- Врождённая пневмония.
- Неврологические нарушения.
Заболевшей ветрянкой женщине обязательно назначается УЗИ для определения пороков развития плода. При обнаружении у него тяжёлых патологий, врач обычно предлагает искусственно прервать беременность.
Также рекомендуются и другие исследования:
- Амниоцентез — это забор околоплодной жидкости. Процедура помогает выявить возможные генетические аномалии у ребёнка.
- Кордоцентез — взятие пуповинной крови у плода.
К концу беременности угроза серьёзнейших последствий ветрянки увеличивается. Заражение в третьем триместре опасно, если мама заболела ветряной оспой за 7–10 дней до родов. Риск заражения малыша при его рождении составляет примерно 50%. Детский организм ещё не выработал достаточно антител: иммунитет будет просто не в состоянии оказать сопротивление вирусу. Как следствие у ребёнка развивается врождённая ветрянка (неонатальная) с сопутствующими патологиями внутренних органов (энцефалит, поражения печени, дыхательных органов и пр.). Новорождённый даже может умереть вскоре после появления на свет (по статистике это 25% заражённых детей). 
Если же мама заболела ранее, чем за три недели до родов, то прогноз в этом случае вполне благоприятный. Ведь её организм успел выработать антитела к вирусу и передать их малышу. Даже если он заболеет после рождения, то всё будет протекать в лёгкой форме.
При появлении первых признаков ветряной оспы будущей маме следует сразу же обратиться к своему гинекологу. Доктор оценивает тяжесть заболевания, наличие вторичных инфекций, принимая во внимание срок беременности.
На сроке, превышающем 20 недель, врач может назначить женщине инъекции иммуноглобулина (иногда это делается после контакта с больным, ещё до появления первых признаков болезни).
Также иногда беременным выписывается противовирусный препарат Ацикловир (в первом триместре употреблять его нежелательно из-за возможного воздействия на эмбрион). Он снимет острые симптомы и ускорит выздоровление. Однако чтобы средство оказало нужное действие, начинать принимать его нужно в течение суток после появления первых папул.
В остальном лечение ветрянки у беременных проводится по стандартной схеме (в принципе, так же, как у детей):
- Высыпания обрабатываются обычной зелёнкой либо метиленовым синим раствором.
- Уменьшить зуд поможет марлевая повязка, пропитанная каламиновым лосьоном.
- Препарат Циндол (на основе цинка) окажет на кожу антисептическое действие и подсушит язвочки.
При ветрянке беременной не нужно перегреваться: это только усилит зуд. Принятие ванны лучше заменить тёплым душем. Кожу нельзя растирать полотенцем, только аккуратно промокать, причём полотенце каждый раз используется новое. В период болезни женщине следует больше пить и употреблять полезной пищи для скорейшего восстановления организма.
Если симптомы ветрянки возникли у беременной непосредственно перед родами, то врачи обычно стараются задержать их на срок 5–7 дней. За это время будущая мать передаст ребёнку ценные антитела к вирусу, и даже если он заболеет, то перенесёт всё относительно легко. Если отсрочить родоразрешение не получилось, то сразу после появления на свет малышу вводится иммуноглобулин, который поможет ему противостоять инфекции. После этого врачи внимательно наблюдают за состоянием малыша в течение двух недель. 
Если у женщины присутствует сыпь в области половых органов, то медики рассматривают вопрос о проведении кесарева сечения.
Ещё на этапе планирования беременная должна выяснить, болела ли она в детстве ветрянкой. Если это невозможно узнать, то можно сдать специальный анализ в лаборатории на выявление антител к ветряной оспе.
Если же будущая мама никогда не сталкивалась с ветрянкой, то перед зачатием (лучше за три месяца) ей рекомендуется сделать прививку против этого вируса.
В нашей стране вакцинация от ветрянки проводится препаратами Окавакс и Вариликс (первый получил своё название в честь японского мальчика Ока, из везикул сыпи которого и был выделен вирус). Они содержат ослабленный вирус герпеса, который человеческий организм способен легко побороть, вырабатывая при этом соответствующий иммунитет. Конечно, после прививки остаётся риск подхватить инфекцию, но очень небольшой.
В период беременности вакцинация против ветряной оспы запрещена. Зачатие можно планировать лишь спустя три месяца после прививки. Однако если женщина узнаёт о своей беременности уже после введения вакцины, это не является абсолютным показанием для аборта.
Прививка не исключает и дополнительных мер защиты:
- Уже забеременевшая женщина обязательно должна принимать витаминные комплексы (кстати, это не помешает и на этапе планирования). Это повысит сопротивляемость организма инфекциям, ведь при вынашивании ребёнка материнский иммунитет естественным образом снижается.
- Если есть возможность, то на период беременности старшего ребёнка-дошкольника лучше не водить в детский сад — потенциальный источник инфекции.
- Если старшие дети ещё не болели ветрянкой, им также можно сделать прививку.
После перенесённой ветрянки женщина смело может планировать беременность. Ведь в её крови содержатся необходимые антитела для борьбы с вирусом. Тем не менее нужно помнить, что заболевание подавляет общий иммунитет, и возрастает риск заразиться какой-либо другой инфекцией (например, ОРВИ), которая может негативно отразиться на процессе вынашивания.
Не всегда состояние женщины позволяет начать планирование беременности — организм часто истощён изнурительной инфекцией. Поэтому, желательно восстановить силы, а уже потом продолжать зачатие ребёнка.
Березовская Е.П.
Чтобы максимально снизить возможные риски, беременность после ветряной оспы лучше отложить на 3–4 месяца. Этого времени вполне достаточно, чтобы укрепить своё здоровье. Женщине не понадобятся никакие лекарства и процедуры: ей просто необходимо вести здоровый образ жизни, много отдыхать и сбалансированно питаться.
Многие считают, что если человек переболел ветрянкой, то повторно он уже не заразится, ведь в крови находятся антитела к данному вирусу, обеспечивая пожизненный иммунитет. Однако сегодня эта инфекция всё чаще поражает тех, кто перенёс ей в детстве: это связано с мутацией вируса, приобретением им новых свойств. Свою роль играет и современная неблагополучная экология, частое и необоснованное использование антибиотиков, неправильное питание, стрессовый фактор. И потому нельзя сказать с полной уверенностью, что ветряная оспа не представляет опасности для будущей мамы, если она перенесла её в детстве.
Примерно половина беременных женщин, заболевших ветрянкой, ранее сталкивались с этой инфекцией.
Многие воспринимают ветрянку как безобидную детскую болезнь. Однако во время беременности, когда естественным образом снижается иммунитет, потенциальную опасность несёт любой вирус. Конечно, ветряная оспа не так страшна для будущей мамы, как, например, краснуха. Однако в редких случаях она может нанести вред плоду: на ранних сроках способна спровоцировать выкидыш, а на поздних (перед родами) – вызвать серьёзные пороки развития. Главное для заразившейся женщины — не паниковать, а наблюдаться у доктора, который назначит необходимый курс лечения для минимизации возможных последствий.
источник
Многих женщин волнует вопрос, насколько опасна ветрянка при беременности и какие могут быть последствия для мамы и малыша?
Опасения будущих мам не напрасны, ветряная оспа действительно может нанести колоссальный вред здоровью ребёнка и женщины.
Стоит отметить, что за последнее тысячелетие медицина сделала большой шаг в своем развитие. В настоящее время появились современные методы диагностики и лечения данного заболевания.
При первых подозрениях женщине важно немедленно обратиться за квалифицированной медицинской помощью, тогда опасные последствия будут минимальными.
В этой статье мы рассмотрим влияние ветрянки на плод в разных триместрах беременности, возможные негативные осложнения для женщины, методы лечения и профилактики.
Ветряная оспа — острое инфекционное заболевание, вызываемое вирусом герпеса третьего типа Herpesviridae — Varicella Zoster. Характерна проявлением папуловезикулезной сыпи на теле, слизистых оболочках. Длительность заболевания до полного выздоровления в среднем составляет 14 — 19 суток.
Ветрянка встречается у 2 — 3 женщин за год на 2000 беременностей. По медицинским данным, 80 — 90 процентов женщин переболели этим недугом еще в детстве и имеют специфический иммунитет, поэтому повторное заражение скорее всего маловероятно.
Если будущая мама не перенесла заболевание ранее и не была вакцинирована, то рискует заболеть позже.
При любом подозрении на ветряную оспу, беременной женщине необходимо обратиться к врачу — гинекологу или к врачу-терапевту. Самолечение может привести к негативным последствиям. До полного выздоровления не следует посещать женскую консультация во избежание распространения вируса.
Вирус varicella проявляется:
- повышением температуры;
- сильным зудом;
- покраснениями на коже, которые впоследствии превращаются в пузырьки.
Первые признаки сыпи появляются на туловище, могут возникнуть и на волосистой части головы. Распространение по кожному покрову происходит быстро, количество элементов сыпи может достигать до 300 штук. Каждое новое высыпание может сопровождаться температурой.
В зависимости от тяжести заболевания кожные повреждения могут проявиться на слизистых оболочках, половых органах и веках.
При проявлении античной сыпи, опоясывающего лишая или повторном заражении для точного диагноза потребуется сдать анализ крови для выявления герпеса 3 типа.
Беременность не является отягощающим фактором в протекании заболевания. Сложность заключается в медицинской терапии, не все лекарства являются безопасными в период вынашивания.
Ветрянка при беременности может вызвать осложнения для женщины и будущего ребенка. Однако риск возникновения осложнения невысок, поэтому заболевание не является причиной для искусственного прерывания беременности.
Большинство женщин проходят домашнюю терапию и рожают здоровых детей точно в срок.
Плод может инфицироваться от мамы. Риски зависят от срока беременности, индивидуальных фактов. Существуют три принципиальные ситуации, которые важно знать.
Ветрянка на ранних сроках беременности является наиболее опасной. Именно в первые 12 недель от зачатия формируются все жизненно важные системы, а плацента остается несформированной. В этот период плацента не способна полноценно защищать ребенка от инфекций. На фоне заболевания у малыша могут возникнуть серьезные осложнения со здоровьем.
Ветрянка при беременности 1 триместре может привести к порокам развития, таким как:
- Самопроизвольный выкидыш;
- Маточно-плацентарная недостаточность;
- Поврежденной нервной, сердечно-сосудистой, дыхательной системы
- Гибель плода ближе к родам;
- Физические патологии и уродства;
- Нарушение зрения;
- Нарушения внутренних органов и внешних тканей, поражаемых вирусом герпеса.
Медики сходятся во мнении, что нельзя опираться на собственные ощущения. Женщина может болеть ветрянкой тяжелой формы и при этом родить совершенно здорового малыша. У другой может быть немного высыпаний, а малыш родится ослабленным и больным.
Исход болезни рекомендовано наблюдать с гинекологом и генетиком. Проверить развитие возможных патологий у плода можно на скрининге во 2 триместре.
Если на УЗИ выявлены определенные пороки развития для подтверждения диагноза, то могут быть назначены процедуры амниоцентеза или кордоцентеза.
- Амниоцентез — это процедура забора околоплодной жидкости.
- Кордоцентез — метод перинатальной диагностики, анализ пуповиной крови плода.
Процедуры позволяют выявить степень пораженности организма ребенка внутриутробной инфекцией с точностью до 99 процентов. Заборы анализов осуществляются только у здоровых женщин, без угрозы выкидыша.
Перед проведением рекомендовано ознакомится с противопоказаниями и осложнениями.
Медики отмечают, ветрянка при беременности на 2 триместре не представляет критической угрозы. Вероятность заражения ребенка минимальна. На данном этапе плацента полностью сформирована, поэтому хорошо защищает плод.
Даже если допустить возможное инфицирование малыша, то перейдет к нему не только вирус, но и материнские антитела. В таком случае ничего страшного не произойдет.
Однако мнение доктора Комаровского и некоторых медиков отличаются. Доктор считает, что риск развития серьезных патологий при заражении внутриутробной ветрянкой, может составлять до 6 месяцев.
Негативные последствиям ветрянки во втором триместре беременности:
- поражение легких;
- кожные нарушения, рубцы;
- проблемы со зрением;
- дисфункция мочеиспускательного канала;
- нарушение маточно-плацентарного кровотока 1 А;
- низкая масса.
Подробнее о Ветрянке при беременности во 2 триместре можно почитать в отдельной статье.
Если у женщины ветрянка и беременность на поздних сроках, большую роль здесь играет приближение родов.
Если мама заражается за 5 дней до родов или за 2 дня после, то к ребенку вирус переходит, а антител нет. В таком случае новорожденный рискует заболеть тяжелой формой неонатальной ветряной оспы.
Данное заболевание подлежит лечению, обычно младенцу на ранней стадии вводится иммуноглобулин и специальные противогерпетические препараты. Без этих лекарств смертность достигает 30 процентов.
Если будущая мама инфицирована за 120 часов до родов, то в организме женщины благополучно успевают выработаться антитела, которые передаются ребёнку. Даже если малыш заразится, вирус будут легкой формы.
Решение о грудном вскармливании, принимает лечащий врач. Однозначно на это вопрос ответить нельзя. Дети с заболеванием врожденной ветряной оспы рождаются слабыми и не могут полноценно захватывать грудь.
Если ребенок чувствует себя удовлетворительно, а мама не принимает лекарства, у которых есть противопоказания, то грудное вскармливание разрешено.
Через материнское молоко к ребенку поступают важные антитела, способствующие укреплению иммунитета.
Негативные последствия для женщины не зависят от срока беременности. Осложнения могут развиваться под воздействием попадания вируса на внутренние органы. Еще одной причиной может стать развитие хронических заболеваний и присоединения бактериальной инфекции.
Диагностировать тяжесть заболевания можно с помощью анализов крови и мочи. При неблагоприятном биохимическом анализе, пациентку могут направить на УЗИ брюшной полости.
Рассмотрим анализы более подробно:
- Общий анализ крови позволяет оценить тяжесть заболевания и динамику при лечении.
- Биохимический анализ крови может выявить нарушение во внутренних органах, если они поражены осложнениями при ветряной оспе.
- Не следует самостоятельно заниматься расшифровкой анализов, некоторые показатели могут быть увеличены в период вынашивания, это не является патологией. К примеру, во время 1, 2 триместра небольшое повышение уровня АЛТ, АСТ считают нормальным.
- В случае осложненного течения болезни в моче появляется белок и эритроциты.
- УЗИ брюшной полости позволяет выявить нарушение во внутренних органах.
Чтобы минимизировать осложнения, важно соблюдать правила гигиены и четко следовать указаниям лечащего врача. В период беременности маме важно придерживаться правильного распорядка дня и принимать витамины. Ослабленный иммунитет может стать причиной возникновения дальнейших серьезных осложнений.
К самым распространенном нежелательным последствиям можно отнести:
- Рубцы на месте корочки;
- Кесарево сечение, если беременная имеется сыпь в половых органах перед родами;
- Воспаление лимфоузлов.
Менее распространенные, развиваются редко, даже если заболевание в тяжелой форме. К ним относятся:
- Кожные нагноения;
- Герпетический вирусный конъюнктивит;
- Ветряночная пневмония;
- Трахеит;
- Ларингит;
- Поражение внутренних органов;
- Ветряночный энцефалит;
- Отит;
- Артрит;
- Стоматит;
- Миокардит.
Причиной для дополнительных обследований и возможной госпитализации может стать:
- Высокая температура свыше 3 дней, плохое самочувствие;
- Угроза выкидыша, плацентарная недостаточность;
- Затяжной кашель, боль грудной клетки;
- Боль в животе, тошнота, рвота;
- Кровянистые выделения;
- Высыпания на глазных яблоках;
- Нагноение кожных ран;
- Боль в ушах;
- Судороги;
- Боли в пояснице и нижней области живота, частые болезненные мочеиспускания;
- Потеря сознания;
- Нарушение координации движений, чувства равновесия;
- Запоры, обесцвечивание стула, сопровождающееся потемнением мочи.
Самые опасные осложнения при ветряной оспе — энцефалит, пневмония, миокардит. Рассмотрим более подробно каждое из них.
Энцефалит — воспаление головного мозга. Вызывает сильные головные боли, сонливость, потерю сознания, судороги.
Ветряночная пневмония повреждает легкие. У пациента наблюдается мучительный кашель, одышка, повышение температуры. Возможна мокрота с кровью, боли в груди.
Миокардит — воспаление сердечной мышцы. Больной начинает страдать от одышки, повышения температуры. У него начинают отекать рук и ноги.
Любые осложнения можно диагностировать по анализам. При любых подозрениях важно обратиться за квалифицированной медицинской помощью.
Врачи — гинекологи отмечают, что большинство пациенток проходят лечение в домашних условиях.
Препараты подбираются индивидуально лечащим врачом в зависимости от срока беременности и тяжести заболевания.
В качестве антисептика чаще применяют зелёнку. Раствор зеленки безопасен на любом сроке.
В средней и тяжелой форме применяют лосьон Каламин или Псило-бальзам. Оба зарекомендовали себя высокой эффективностью при лечении высыпаний. Обладают успокаивающим и охлаждающим эффектом, снижают воспаление, развитие инфекций. Препараты имеют противопоказания.
В любом случае необходимо проконсультироваться у врача на предмет возможных побочных явлений при использовании.
Для повышения сопротивляемости иммунитета выписывают свечи Виферон. Согласно инструкции, свечи разрешено принимать с 14 недели беременности. Аналогом Виферона являются свечи Генферон Лайт, которые также разрешено применять при беременности.
В зависимости от тяжести течения заболевания врач может назначить противовирусный препарат Ацикловир. Он эффективно уничтожает вирус герпеса в организме. Применение Ацикловира позволяет уменьшить высыпания и предотвратить осложнения.
Лекарство доказало свою высокую эффективность в 1977 году на научных опытах. Не рекомендуется принимать в 1 триместре.
В некоторых случаях выписывают иммуностимулирующий препарат Иммуноглобулин. Применение препаратов вместе во время беременности возможно только в том случае, когда предполагаемая польза для матери превышает потенциальный риск для плода.
При болях в горле рекомендуется пить больше воды без газов. Есть мягкую, не острую пишу, которая не раздражает горло.
Для заживления горла показано полоскание и обработка ротовой полости.
- Для полосканий применяют: ромашку, соду, фурацилин.
- Для обработки волдырей во рту применяется спрей Мирамистин. Активные вещества препарата не влияют на эмбриотоксический процесс.
Зуд помогает снять антигистаминный препарат Зиртек или его аналог Зодак (желательно в жидком виде, в каплях). Акушер-гинекологи назначают его как альтернативный вариант супрастину.
При применении зиртека во время беременности не было выявлено случаев формирования пороков развития у плода (данные на основе анализа более 700 случаев беременности). Информация указана в официальной инструкции.
В основном применяют Парацетамол. До настоящего времени не отмечено отрицательного воздействия парацетамола на плод у человека. В инструкции к парацетамолу указано, что препарат проникает через плацентарный барьер.
На протяжении болезни важно соблюдать покой, достаточный питьевой режим, сбалансированную диету.
Эффективная профилактика — это вакцинация, которую необходимо сделать за 3 месяца до планируемой беременности. В настоящее время доступны две вакцины для взрослых Варилрикс или Окавакс. Обе вакцины противопоказаны в период беременности и лактации.
Вторым методом профилактика является избежание мест с большим скопление детей.
По статистике именно дети являются основными переносчиками, взрослые болеют редко. Необходимо обезопасить себя от посещений детских утверждений.
Стоит отметить, что человек заразен ветрянкой до появления у него первых симптомов на коже. В это время он является активным переносчиком, так как не ограничивает себя в передвижении. Вирус способен распространяться за несколько метров от своего носителя.
Подхватить вирус ветрянки можно где угодно: в магазине, торговом центре, лифте и других местах. В настоящее время самым надежным методом является вакцинация.
Процент вероятности инфицирования при близком контакте составляет 99 процентов. Если вы ранее болели ветрянкой, то риск заражения минимальный.
Беременность после ветрянки возможна после полного выздоровления. В противном случае плод рискует заразиться от мамы. Врачи рекомендуют подождать 2-3 месяца для восстановления организма.
Необходимо обратиться к терапевту по месту жительства и сообщить своему гинекологу. Если у вас ветрянка и беременность на сроке до 12 недель, это может быть опасно для плода. Во 2 триместре рекомендуется сделать УЗИ для проверки возможных осложнений.
Ветрянка подлежит лечению. Каждый случай индивидуален. По медицинской статистике осложнения у матери и плода встречаются редко.
Если вы заболели ветрянкой, не стоит впадать в панику, благодаря современной медицине появились новые эффективные препараты и методы диагностики. Каждая ситуация индивидуальна и требует медицинского контроля.
По официальным данным ветрянка не всегда приводит к необратимым последствиям для малыша.
Благодаря современному оборудованию возможные негативные последствия можно проверить на скрининге. Если этого будет недостаточно, то всегда можно пройти дополнительные обследования.
Будущей маме во время заболевания важно придерживаться правильному лечению и наблюдать за реакцией своего организма. При любых подозрениях на отклонения важно пройти медицинскую диагностику.
Врачи-педиатры, отмечают, что заражение ребенка внутриутробной ветрянкой не всегда приводит к смерти или тяжелым патологиям развития. Благодаря открытиям медицины, заболевание подается лечению. Ребенку назначают специальные противогерпетические препараты.
Важно помнить, в большинстве случаев все заканчивается благополучно, и на свет рождаются здоровые малыши. Главное придерживаться лечению и не падать духом. Будьте здоровы!
источник