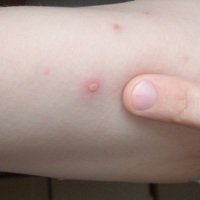
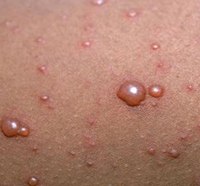
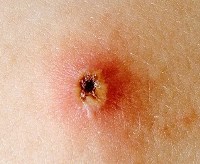
Ветряная оспа, вызванная активностью герпеса 3 типа (вируса Варицелла-Зостер), протекает у многих пациентов в лёгкой форме при условии, если инфицирование произошло после трёх лет, и детский иммунитет сильно не ослаблен. Течение заболевания характеризуется образованием на теле единичной пузырьковой сыпи. Лечение ветрянки в лёгкой форме проводится преимущественно с помощью противозудных и антисептических препаратов местного действия.
После инфицирования организма вирус герпеса проникает в нервные клетки и приступает к размножению. Этот период известен как инкубационный. В группу риска заражения входят лица, которые не переболели ветрянкой. На данном этапе проходит ветрянка без видимых симптомов. Длительность инкубационного периода у ребёнка составляет 7-21 день.
Несмотря на отсутствие выраженных симптомов организм после инфицирования начинает атаковать чужеродные агенты, вырабатывая специфические антитела. При этом число последних недостаточно для того, чтобы уничтожить все вирусные частицы. И возбудитель спустя указанный срок проникает кровь и распространяется по организму. Это приводит к развитию лёгкой формы ветрянка у детей.
Отсутствие выраженной симптоматики после инфицирования герпесом 3 типа обусловлено тем, что организм самостоятельно борется с активностью возбудителя. Сильная иммунная система предотвращает проникновение множества вирусных частиц в кровь, в связи чем на теле появляется небольшое количество пузырьковых высыпаний.
Также лёгкая форма ветрянки возникает у детей, которые за несколько дней или недель до заражения принимали иммуноглобулины. Препараты этой группы стимулируют работу иммунной системы, за счёт чего организм уничтожает большинство патогенных агентов.
Симптомы и формы ветрянки
Особенности лёгкой формы ветрянки заключаются в том, что вирус всегда вызывает появление папул на теле. Это отличает данный тип болезни от рудиментарного. Последний нередко протекает бессимптомно, либо малыш после инфицирования испытывает лёгкое недомогание, характерное для простуды. Пузырьковая сыпь при рудиментарной форме болезни не возникает.
Течение ветряной оспы проходит через 4 стадии:
- инкубационный период;
- продромальный период;
- стадия высыпаний;
- стадия образования корочек.
Первые симптомы ветрянки, протекающей в лёгкой форме, обычно возникают в продромальный период. Клинические явления на инкубационном этапе беспокоят пациентов с сильно ослабленным иммунитетом, который напрямую сказывается на характере течения инфекции.
При ветрянке в лёгкой форме у детей возникают следующие симптомы:
- повышение температуры тела до 38 градусов (не всегда);
- лёгкое недомогание, характерное для начальной стадии развития простуды;
- незначительное снижение активности;
- пузырьковая сыпь.
В отличие от тяжёлых форм лёгкая ветрянка не вызывает головные и мышечные боли. Однако развивается по аналогичной схеме.
Высыпания при лёгкой форме
За несколько часов до формирования пузырьковой сыпи на теле возникают красные пятна. На фоне появления папул развивается зуд в зонах расположения этих новообразований. Пузырьки при лёгкой ветрянке располагаются на определённом удалении друг от друга и носят единичный характер. Течение заболевания редко сопровождается образованием пузырьков на слизистых оболочках, что в основном объясняется переносом вируса на здоровые участки. Это может вызвать кашель разной степени интенсивности.
Через 2-3 дня (при тяжёлой форме — 5-7 дней) сыпь лопается, и в проблемной зоне появляется открытая рана, которая со временем покрывается плотной коркой. Новые пузырьки на теле при ветрянке формируются волнообразно. При тяжёлой форме заболевания отмечается до 5-6 периодов обострения. При лёгкой ветрянке число таких «волн» не превышает 3.
Лёгкая форма ветрянки у детей не требует проведения специфического лечения. Маленьким пациентам назначается обработка пузырьков антисептическими составами для быстрого заживления кожи на протяжении всего периода появления сыпи.
Одновременно с этим рекомендуется внести коррективы в образ жизни ребёнка:
- свести к минимуму физическую активность;
- избегать потения;
- регулярная гигиена рук;
- обильное питьё.
Также при ветрянке рекомендуется изменить ежедневный рацион.
Как лечить ветрянку у детей — Доктор Комаровский
При лёгкой ветрянке следует убрать из рациона ребёнка следующие продукты:
Эти продукты раздражают органы желудочно-кишечного тракта, что может вызвать ухудшение состояния пациента.
В случае поражения слизистой оболочки рта следует включить в рацион пюреобразные блюда. Такие продукты легко усваиваются организмом. Одновременно с этим, ребёнку нужно давать свежие овощи и фрукты для укрепления иммунитета.
Вне зависимости от формы заболевания в острый период необходимо соблюдать правила личной гигиены. Пациенты должны несколько раз в день мыть руки с мылом (оптимально — антисептическим). Это позволит избежать присоединения вторичной инфекции, нагноения ран и образования рубцов на коже.
Купание при ветрянке разрешено. Во время мытья не рекомендуется использовать мочалку, а после вытираться полотенцем. В обоих случаях можно повредить пузырьки, что приведёт к распространению вирусных частиц.
В острый период течения болезни следует носить хлопчатобумажную одежду, которая обеспечивает хорошую вентиляцию и предотвращает обильное потоотделение, усиливающее интенсивность зуда.
Терапия лёгкой формы ветрянки не предполагает использование жаропонижающих или противовирусных препаратов. Последние применяются в редких случаях и в виде мазей или гелей.
В случае если образование пузырьков сопровождается интенсивным зудом, купирование симптома проводится с помощью антигистаминных препаратов (преимущественно местного действия). Для детей оптимальным считается «Фенистил».
Вместе с противозудными препаратами рекомендуется обрабатывать сыпь антисептическими мазями или растворами. Для этого подойдёт лосьон «Каламин». Если ветрянка в лёгкой форме распространилась на слизистые оболочки, проблемные участки следует обрабатывать «Мирамистином» либо «Фурацилином».
После появления сыпи на теле следует начать приём витаминных комплексов. Если течение ветряной оспы сопровождается другими заболеваниями, терапию дополняют иммуномодуляторами.
Во избежание распространения инфекции, а также с целью быстрого заживления ран, высыпания необходимо обрабатывать мазями на основе цинка. Эти препараты подсушивают пузырьки, ускоряя восстановление пациента.
Продолжительность течения ветрянки напрямую зависит от состояния иммунитета. В среднем на полное восстановление пациента уходит 3-5 дней. В этот период нужно оградить ребёнка от контакта с людьми, которые ранее не болели ветрянкой.
Осложнения при лёгкой форме болезни чаще возникают из-за несоблюдения правил личной гигиены. После того как пузырьки лопаются, в проблемной зоне остаются открытые раны, через которые в организм могут проникнуть патогенные бактерии. Последние вызывают нагноение тканей, что в будущем приводит к появлению рубцов.
Более тяжёлые осложнения не возникают. Организм самостоятельно борется с возбудителем, предотвращая распространение вируса по внутренним отделам.
Ветряная оспа в лёгкой форме протекает без выраженной симптоматики. Заболевание вызывает появление единичных высыпаний на коже. В лечении ветрянки применяются местные противозудные и антисептические лекарства.
источник
Ветряная оспа (ветрянка) относится к заболеваниям инфекционного характера. Вызывает ее вирус герпеса. Подвержены ветрянке в основном дети и подростки до 12 лет, но в отдельных случаях ею болеют и взрослые (до 45 лет). Возможно ли проявление ветрянки в легкой форме?
Возбудитель ветрянки — вирус герпеса. Находиться долгое время в окружающей среде он не может. Вирус гибнет в течение 10 минут под влиянием солнца, высоких температур и ультрафиолетовых лучей.
Он легко передается от человека человеку, потому что имеет возможность быстро перемещаться в пространстве. В некоторых случаях у детей развивается ветрянка в легкой форме, о симптомах которой будет рассказано далее.
У детей или людей, которые не болели ею ранее, вероятность заражения составляет 100 %. После болезни у человека формируется стойкий иммунитет, а вирус в неактивном состоянии остается в организме на всю жизнь. При заболеваниях, которые вызывают ослабление иммунитета, и при стрессах у взрослого может возникнуть опоясывающий лишай.
Ветрянка в легкой форме (фото представлено ниже) достаточно часто встречается у детей.
Попасть под влияние вирусов ветряной оспы несложно. Главный источник опасности — больной человек. Микроорганизм обладает возможностью перемещаться в воздухе на разные расстояния за короткий период времени. Источниками распространения заболевания являются:
Заражение осуществляется в закрытом помещении воздушно-капельным путем. Больной выделяет вирусы, находящиеся в слюне. Обычно он распространяет микроорганизмы во время кашля и чиханья.
Таким способом происходит заражение ветряной оспой в детских садах, школах и других местах массового скопления людей. В учреждениях не возникает эпидемия, потому что основная масса взрослых людей переболела этим заболеванием в раннем возрасте. Ведь еще в детстве они сталкивались с ветрянкой, и в организме выработался стойкий иммунитет. Чаще всего заражение происходит осенью, зимой и в начале весны.
В отдельных случаях наблюдаются симптомы ветрянки в легкой форме у взрослых.
У новорожденных до 6 месяцев в крови находятся антитела, которые передались ему мамой, ранее болевшей этим заболеванием. 97 % населения после выздоровления имеют к ветрянке стойкий иммунитет.
Ветрянка имеет длительный инкубационный период, который составляет от 7 до 21 дня. После этого периода возникают симптомы, характерные для этого заболевания. Как проходит ветрянка в легкой форме?
Первоначальный период у всех форм заболевания похож. Попадая в организм, вирус первоначально укрепляется на слизистых верхних дыхательных путей и начинается его адаптация, а также размножение в организме. После накопления он проникает в кровь больного.
Когда в ней произойдет определенная концентрация вирусов, то начинает проявляться ответ иммунной системы в виде реакции: высокой температуры, слабости и головной боли. Такое состояние может наблюдаться в течение 1-2 дней и носит наименование продромальный период. После него на кожном покрове начинают появляться характерные для ветрянки высыпания.
Каковы проявления ветрянки в легкой форме? После скрытого периода заболевания начинается его резкое и быстрое развитие. Сначала появляется:
- общая слабость;
- повышение температура до 38-39 градусов;
- отсутствие аппетита;
- головная боль.
Одновременно с этими симптомами появляется сыпь. В некоторых случаях отмечается увеличение лимфоузлов.
Высыпания при ветрянке первоначально проявляются в виде пятнышек красного цвета, имеющих размер в пределах 2,5 мм. Через время они заполняются жидкостью желтоватого цвета, чешутся и доставляют неприятные моменты детям.
Через двое суток пузырьки с жидкостью начинают лопаться, потом они подсыхают, и на них образуется корочка. На месте высыпаний образуется пигментация, которая через время пропадает. Если расчесать ранку, то на ее месте может появиться небольшой шрам.
Сыпь может возникнуть не только на теле, но и на слизистых оболочках рта, носа и на наружных половых органах. Высыпания обнаруживаются на коже головы, спины, нижних и верхних конечностях, животе.
Новые прыщи появляются на теле каждые 2 дня, через некоторое время на теле больного можно заметить несколько их видов: узелки, пузырьки и корочки. Количество высыпаний за весь период может варьироваться от 200 до 300 штук.
Заболевание по характеру течения бывает:
- Легкое. Как протекает легкая форма ветрянки? В этом случае состояние больного оценивается как удовлетворительное, температура находится в пределах нормы или повышается до 38 градусов. Высыпания продолжаются около 4 дней, и количество их незначительно.
- Среднее. Головная боль, слабость, высокая температура (выше 38 градусов), высыпания в больших количествах около 5 дней.
- Тяжелое. Тошнота, рвота, температура выше 40 градусов, обильная сыпь в течение 9 дней.
В основном проявляется ветрянка у детей в легкой форме, фото сыпи можно увидеть в статье.
Это связано с отсутствием у малышей заболеваний, которые ослабляют иммунитет. Когда у ребенка не имеется патологий хронического характера, он сбалансированно питается, то ветрянка пройдет легко. Малыш ощутит некоторое раздражение из-за возникновения сыпи на коже. Снизить влияние этого симптома можно, если соблюдать все рекомендации врача.
Заболевание в легкой форме возникает у детей до 7-летнего возраста. Младенцы, находящиеся на грудном вскармливании, редко заболевают ветрянкой, потому что имеют антитела к этой болезни (если мама сама переболела ею).
При легкой форме ребенок чувствует себя как обычно: веселый и активный. Однако его обязательно следует оградить от контакта с другими детьми, так как ветрянка имеет инфекционный характер.
Как выглядит ветрянка в легкой форме? Признаками легкой формы являются: слабость, головокружение, единичная сыпь, которая может возникнуть как на теле, так и на слизистых оболочках. Если ребенок не будет их расчесывать, то они засохнут на 2-3-й день. Если в ранки попадет инфекция, то процесс выздоровления может растянуться от 14 до 21 дня. Затем корочки отпадут, и на коже останутся небольшие шрамы.
У взрослых легкая форма ветрянки (фото представлено ниже) либо отсутствует или проявляется крайне редко. Связано это с тем, что у них имеются хронические болезни или вредные привычки. Обычно ветрянка влияет на слабое место в организме — орган, подверженный поражению.
В этом случае могут возникнуть:
- ларингит, бронхит;
- сердечная недостаточность;
- миозит, артрит;
- нефрит, гепатит.
Такие осложнения возникают не только у детей и подростков, но и у новорожденных с ослабленным иммунитетом. Влиянию вируса подвержены груднички до 6-месячного возраста, которые находятся на искусственном вскармливании и не имеют антител к нему. В этом случае врач назначает специальное лечение.
Тяжелая форма заболевания обычно связана с бактериальной инфекцией.
Как протекает ветрянка в легкой форме и ее лечение? Когда все симптомы заболевания имеют незначительные признаки, то особая терапия не понадобится. Препараты противовирусного характера врач назначать не будет, а только выпишет средства для уменьшения зуда и предупреждения аллергической реакции.
Чтобы организм больного боролся с вирусами, необходимо следующее:
- легкая диета, включающая молочные и овощные блюда;
- обильное питье в виде компотов или морсов;
- гулять на свежем воздухе, если отсутствует температура;
- после купания смазывать сыпь оксидом цинка.
Обработка высыпаний «Бриллиантовым зеленым» не проводится, потому что не доказана его эффективность.
После обнаружения последнего прыщика больной будет считаться заразным в течение еще пяти дней.
При прогулке заболевание не может передаться здоровым людям. При попадании вируса в открытое пространство в течение 5-10 минут происходит его разрушение. Он боится солнечного света, высоких температур и нагревания.
Вирус герпеса не передается третьим лицам через игрушки или предметы быта.
При возникновении ветрянки детям необходимо соблюдать постельный режим. Из-за инфекционного характера заболевания ребенка изолируют от контакта с другими детьми.
Обязательно обрабатывать места высыпаний препаратами, которые выписал врач. Для этого используют концентрированный раствор марганцовки или крем «Ацикловир».
При болезни пациенты должны соблюдать правила гигиены: чаще менять постельное и нижнее белье. Можно принимать душ.
Даже при симптомах ветрянки в легкой форме и проходящей без повышения температуры нужно соблюдать питьевой режим. Пить следует небольшими глотками. Ведь вместе с мочой из организма выходят токсины, что помогает больному быстрее выздороветь.
Ребенок должен обеспечиваться диетическим питанием с исключением из пищи продуктов, которые могут вызвать увеличение количества высыпаний. Питание должно преимущественно состоять из растительных и молочных блюд.
При правильном лечении и соблюдении личной гигиены осложнения болезни возникают в редких случаях. Наиболее серьезное ее течение возникает при нагноении сыпи, когда в нее попадают патогенные микроорганизмы. В этом случае ранки обрабатываются антибактериальными мазями.
Осложнения возникают у детей:
- с онкозаболеваниями;
- первого года жизни;
- с патологиями иммунной системы.
В таких случаях у детей возникает ветрянка атипичной формы с интоксикацией организма, с развитием сепсиса и поражением легких, печени, почек, органов ЖКТ. У ребенка может диагностироваться вирусная пневмония и воспаление головного мозга.
У взрослых болезнь осложняется из-за отсутствия к ней особого внимания. Опасность у таких пациентов заключается в возникновении воспалительных процессов, поражающих внутренние органы. Иногда к этому процессу присоединяется и бактериальная инфекция.
Самые распространенные осложнения у взрослых:
- трахеит, пневмония;
- сложности с приемом пищи из-за высыпаний во рту;
- энцефалит, менингит;
- болезни сердца и сосудов (миокардит и тромбофлебит);
- воспаление половых органов у мужчин и женщин.
Во избежание осложнений необходимо начинать противовирусное лечение как можно раньше.
Для профилактики заболевания у детей применяется вакцинация. Она проводится малышам старше 1 года. Вакцина защищает организм ребенка от болезни на 10 лет. Иногда и привитые дети болеют, но протекает заболевание в легкой форме.
Введение вакцины необходимо особенно женщинам, которые планируют в ближайшее время забеременеть. Можно провести и экстренную профилактику, если произошел контакт с носителем заболевания. Чтобы предотвратить развитие ветрянки, прививку следует делать в течение 48-72 часов после этого.
Ветрянка — заболевание, которое требует правильного и грамотного подхода к лечению, даже при легкой его форме. Только в этом случае у больного произойдет быстрое излечение и не возникнет осложнений.
источник
Стадии ветрянки отличаются по продолжительности и времени проявления высыпаний. Взрослые намного тяжелей переносят заболевание, чем дети. Сыпь обычно обильная и быстро распространяется по телу, присутствует гипертермия и сильная интоксикация. Риск осложнений также очень высок.
Продолжительность ветрянки составляет около 9 дней с появления сыпи. После чего считается, что больной не заразен и больничный лист закрывается. На деле, у подавляющего числа пациентов болезнь длится от 10 дней до 2 недель:
- продромальный период перед появлением сыпи – 2-3 суток;
- стадия свежих высыпаний – 3-4 суток;
- период формирования корочек – 5 суток.
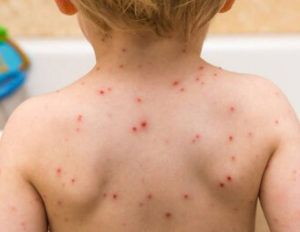
Стадии ветрянки у детей до 14 лет по дням:
- Начальная стадия. Протекает бессимптомно. С момента заражения до проявления признаков заболевания проходит не менее 7 дней. Период инкубации инфекции от недели до 21 дня.
- Второй этап болезни характеризуется множественными высыпаниями на теле и лице. Пузырьки наполнены жидкостью и сильно зудят, ухудшая самочувствие ребенка. В 1 день заболевания часто бывает высокая температура (до 38-40 градусов). Свежие высыпания возникают у ребенка с промежутком в 1-2 дня на любом участке кожи и слизистых, не исключая и волосистую часть головы. Сыпь не появляется на ладонях и ступнях. Высыпания продолжаются до 7-9 дня, иногда до 14 суток. Ребенок считается не заразным, если после появления последней везикулы прошло минимум 5 дней.
- На последней стадии новые элементы сыпи уже не появляются. Температура нормализуется, восстанавливается самочувствие ребенка.
Инкубационный период ветряной оспы протекает бессимптомно. Через дыхательные пути вирус проникает в организм, гематогенным и лимфогенным путем распространяется по телу. Время, в течение которого проявится сыпь, варьирует в зависимости от состояния иммунитета (10-14 дней).
Стадии ветрянки у взрослых:
- Продромальный период. В среднем имеет продолжительность 2-3 дня. Для этой стадии характерна разбитость, ломота в суставах, повышенная утомляемость, нарушения сна и аппетита. В последний день инкубационного периода заболевание становится заразным.
- Следующий этап характеризуется гипертермией, температура тела при этом достигает 38-39 градусов. Легкая форма может протекать с субфебрилитетом. Длительность лихорадочного периода от 5 до 7 дней. Заболевание имеет волнообразное течение с температурными перепадами.
- Практически одновременно с повышением температуры возникает сыпь в виде пятен небольшого размера. Постепенно они превращаются в пузырьки, наполненные мутной жидкостью. Высыпания появляются в любом месте на лице и теле, кроме подошв и ладоней. Очаги ветрянки могут возникать на слизистых оболочках глаз и рта. Пораженные участки сильно зудят.
- Приблизительно через 7 дней после первых проявлений заболевания образование новых элементов сыпи прекращается, а старые покрываются корочками, которые со временем отпадают. После этого ветряная оспа уже не передается.
Как у взрослых, так и у детей, прыщики на каждой стадии ветрянки различаются. Динамика развития высыпаний:
- На первой стадии ветряной оспы возникает небольшое красное пятно, которое не возвышается над кожей. Размер не более 7 мм.
- Со временем пятно трансформируется в папулу. Она имеет вид конусовидного возвышения над поверхностью кожи.
- Затем бугорок наполняется жидкостью. Этот элемент сыпи содержит частицы вируса и называется везикула.
- Везикула подсыхает и покрывается корочкой. Постепенно все прыщики покрываются корочками и отпадают.
- Пустула возникает не всегда, а только при вторичном инфицировании бактериальной инфекцией.
источник
Ветряная оспа – это наиболее распространенная детская высоко контагеозная вирусная инфекция с воздушно-капельным заражением. В народе болезнь называют ветрянкой, болеют ею только люди.
Могут болеть и взрослые, но у них болезнь может проходить в более тяжелой форме по сравнению с тем, как протекает ветрянка у детей.
Ваш ребенок постоянно болеет?
Неделю в садике (школе), две недели дома на больничном?
В этом виновато много факторов. От плохой экологии, до ослабления иммунитета ПРОТИВОВИРУСНЫМИ ПРЕПАРАТАМИ!
Да-да, вы не ослышались! Пичкая своего ребенка мощными синтетическими препаратами вы, порой, наносите больше вреда маленькому организму.
Чтобы в корне изменить ситуацию, необходимо не губить иммунитет, а ПОМОГАТЬ ЕМУ.
90% детей переносят ветряную оспу в дошкольном возрасте. Учитывая такую распространенность заболевания в детском возрасте, многих родителей интересует вопрос: как передается ветрянка у детей?
Вызывает ветряную оспу вирус из семейства герпес-вирусов. Именно этот вирус вызывает и опоясывающий герпес или лишай. При попадании вируса в организм он остается в нем на всю жизнь, избавиться от него невозможно.
При неблагоприятных условиях и снижении иммунитета вирус может стать активным через много лет и проявиться в виде опоясывающего герпеса.
Активации вируса может способствовать:
- заболевание крови;
- ВИЧ-инфекция;
- онкологические заболевания;
- лучевая болезнь.
Вне организма вирус устойчивостью не отличается: на него губительно действуют и свет, и повышение температуры, и ультрафиолетовые лучи – он погибает уже через 10 мин.
Несмотря на неустойчивость вируса вне организма, ветряная оспа у детей возникает обычно в виде вспышек в детских коллективах, что связано с большой летучестью вируса, способного распространяться на десятки метров, по лестничным пролетам, шахтах лифтов, вентиляционным каналам.
Многим знакомы эти ситуации:
- Как только начинается сезон простуд — ваш ребенок обязательно заболевает, а потом и вся семья.
- Вроде бы покупаете дорогие препараты, но они действуют только пока их пьешь, а через неделю-две малыш заболевает по-новой.
- Вы переживаете, что иммунитет вашего ребенка слабый, очень часто болезни берут верх над здоровьем.
- Боитесь каждого чиха или покашливания.
Необходимо укреплять ИММУНИТЕТ ВАШЕГО РЕБЕНКА!
Поэтому, если заболевает 1 ребенок в дет. саду или школе, то дети всего учреждения считаются контактными. И заболевают все ранее не болевшие и не вакцинированные, так как восприимчивость к вирусу практически 100%.
Источник инфекции – больной не только ветряной оспой, а и опоясывающим герпесом. Вирус выделяется со слюной при разговоре, поцелуе, кашле. Заразным больной ветрянкой становится за день-два до появления высыпаний и длится до 5-го дня после последнего высыпания.
Передача ветряной оспы у детей происходит:
- Воздушно-капельным путем.
- Возможен также вертикальный путь передачи инфекции через плаценту – от заболевшей ветрянкой или опоясывающим лишаем будущей матери плоду (или передаваться во время родов).
Дети до 6-мес. болеют редко, так как их защищают антитела, полученные от матери, если она перенесла ветрянку задолго до беременности.
Ветрянка чаще регистрируется в холодный сезон, что связано с сезонным снижением иммунитета. Перенесенная инфекция оставляет у 97% переболевших пожизненный иммунитет, только у 3% возможно повторное заболевание.
Первые признаки ветрянки появляются у детей после периода инкубации, длящегося от 1 до 3 нед. (чаще 2 нед.).
Вирус, попав в организм, сначала проникает в клетки слизистой в дыхательных путях, размножается в них до определенного уровня, способного преодолеть местный иммунитет, которым обладает слизистая, и проникает в кровь.
В ответ на это появляются первые симптомы, которые называют продромальными:
- слабость;
- головная боль;
- температура выше 38 0 С;
- ухудшение аппетита;
- сонливость;
- учащение пульса;
- раздражительность и плаксивость.
Продромальный период длится до 2 дней. Могут увеличиваться и лимфоузлы.
Затем наступает период высыпаний, хотя у некоторых детей основные признаки ветряной оспы(характерные высыпания) появляются одновременно с продромальными симптомами.
Сыпь вначале имеет вид пятна с нечеткими краями красновато-розового цвета, диаметром до 5 мм. Достаточно быстро пятна превращаются в пузырьки с прозрачной жидкостью, которая на следующий день становится мутной. Сильный зуд, сопровождающий высыпания, вызывает беспокойство ребенка.
Через день-два пузырьки самостоятельно вскрываются, жидкость из них вытекает. Пузырьки подсыхают и затем покрываются корочкой, которая впоследствии (спустя оду-две недели) отпадает после заживления.
Сыпь вначале появляется на туловище, но быстро распространяется на лицо, по волосистой части головы, на конечностях. На ладошках и подошвах она, как правило, отсутствует. Но такие же элементы сыпи могут быть на слизистых во рту, конъюнктиве глаз, в носоглотке, на наружных половых органах.
Для ветрянки характерно подсыпание, то есть появление каждый день новых и новых элементов, что сопровождается температурной реакцией организма. Поэтому на коже рядом можно увидеть элементы сыпи на разных стадиях: пятно, узелок, пузырек, корочку.
Интенсивность высыпаний у детей бывает разной – от 10 до 700-800 элементов. В среднем их насчитывается 200-300. Но встречаются случаи заболевания с минимальным (меньше 10 элементов) количеством или совсем без сыпи. Длительность лихорадки зависит от продолжительности периода высыпаний.
После прекращения новых высыпаний наступает период выздоровления. Постепенно уходят все признаки ветрянки у ребенка. После отпадения корочек остается легкая пигментация, которая постепенно исчезнет (примерно за 3 недели). Если ребенок расчесывал пузырьки или раньше времени сдирал корочки, то могут оставаться рубцы (оспины) на всю жизнь.
У детей симптомы ветрянки и их выраженность зависят от степени тяжести болезни и клинической формы.
При легкой степени ветрянки:
- самочувствие и состояние удовлетворительное;
- температура нормальная или не выше 38 0 С;
- высыпаний немного;
- период высыпаний длится 4 дня.
Для среднетяжелой степени характерны:
- лихорадка выше38 0 С;
- незначительные проявления интоксикации (сонливость, головная боль, слабость);
- обильные высыпания;
- период высыпаний равен 5 дн.
Тяжелая степень характеризуется:
- выраженной интоксикацией (отсутствие аппетита, тошнота, повторная рвота, головная боль, слабость);
- лихорадка до 40 0 С;
- обильная, местами сливная, сыпь на коже, высыпания на слизистых;
- период высыпаний длится до 9 дн.
Тяжелые формы заболевания у детей встречаются крайне редко. Они более характерны для взрослых, включая беременных, особенно у лиц с иммунодефицитом.
Помимо типичной различают и атипичные формы болезни.
Атипичные формы делят на:
- Рудиментарную, с легким течением форма: с единичными высыпаниями и нормальной или субфебрильной температурой.
- Аггравированную форму с выраженной клиникой и тяжелым течением.
К аггравированной форме ветряной оспы относятся:
- Геморрагическая форма проявляется:
- высокой лихорадкой;
- выраженной интоксикацией;
- кровянистым содержимым пузырьков;
- кровоизлияниями на коже и слизистых, во внутренних органах;
- гематурией (появлением крови в моче).
- Висцеральная форма развивается чаще у младенцев, при иммунодефицитном состоянии, у недоношенных. Она характеризуется:
- обильной сыпью;
- длительной интоксикацией;
- высокой лихорадкой;
- поражением внутренних органов и нервной системы.
- Гангренозная форма возникает редко, обычно при иммунодефицитном состоянии:
- интоксикация значительно выражена;
- пузырьковая сыпь имеет крупные размеры, с некрозом тканей, после отторжения корки образуются глубокие, с медленным заживлением язвы.
Симптомы и лечение зависят от тяжести заболевания. При легком течении ветрянки (а так чаще всего она протекает у детей дошкольного возраста), лечить детей не нужно, болезнь проходит самостоятельно. Следует только обеспечить проведение гигиенических процедур, и предупредить расчесывание и инфицирование элементов сыпи (днем коротко стричь ногти, следить и убеждать, а на ночь надевать хлопчатобумажные варежки «царапки», как для новорожденных).
При среднетяжелом и тяжелом течении проводится противовирусная терапия и симптоматическое лечение. Лечение поможет устранить или уменьшить выраженность основных признаков: сыпи, температуры, зуда.
При высокой лихорадке применяются Парацетамол и Ибупрофен. Категорически запрещено применение Аспирина!
Уменьшить зуд помогутантигистаминные препараты: Диазолин; Фенистил, Зодак; Супрастин и др. Эти препараты могут назначаться внутрь или местно в виде мазей (но при этом следует четко соблюдать дозировку, чтобы не допустить передозирование).
Уменьшить риск инфицирования элементов сыпи можно с помощью обработки их растворами антисепиков: (краской Кастеллани, Фукарцином, р-ром перманганата каоия или марганцовки, 1% спиртовым р-ром бриллиантовой зелеии). К тому же, эти ежедневные обработки помогут уточнить день последнего высыпания для определения сроков изоляции ребенка.
С целью предупреждения инфицирования сыпи нужно ежедневно (можно несколько раз н день) обмывать ребенка без мочалок и моющих средств в душе или делать непродолжительные прохладные ванночки, со слаборозовым раствором перманганата калия или добавляя в воду отвар ромашки, или питьевую соду. После душа или ванночки осторожно промокать тело, а не вытирать. Нательное и постельное белье менять ежедневно. Белье должно быть из натуральных тканей.
При тяжелом и среднетяжелом течении ветряной оспы применяются по назначению врача противовирусные препараты:
- Ацикловир (Виролекс, Зовиракс) применяются для детей с 2-летнего возраста;
- Валцикловир – для детей старше 12 лет.
Применяется также специфический иммуноглобулин «Зостевир».
Правильное лечение и соблюдение гигиенических правил обычно приводят к выздоровлению детей без осложнений.
Развитие осложнений чаще происходит у детей:
- с онкопатологией;
- с заболеваниями крови;
- на первом году жизни;
- с врожденным иммунодефицитным состоянием;
- с ВИЧ-инфекцией.
У таких детей могут развиваться атипичные тяжело протекающие формы ветрянки с осложнениями.
Возможные осложнения при ветрянке:
- Присоединение бактериальной инфекции и формирование абсцессов или развитие импетиго. В лечении при этом используются антибактериальные мази.
- Развитие сепсиса с поражением надпочечников и внутренних органов.
- Вирусная пневмония.
- Менингит и менингоэнцефалит.
Особая опасность для детей таится при внутриутробном инфицировании вирусом. При заболевании ветряной оспой беременной в первые 6 мес. развивается ветряночный синдром. У плода возможны уродства конечностей, рубцы на коже, отставание в психическом и физическом развитии.
Несколько менее опасной является ветрянка у беременной после 6 месяцев, так как плод получает не только вирус, а и материнские антитела, которые уже выработались к моменту заболевания плода. Ребенок переносит ветрянку внутриутрбно, а после рождения могут возникать рецидивы опоясывающего герпеса.
Опасным для ребенка является также заболевание ветрянкой беременной за 5 дн. до родов, в день родов или за 5 дн. после родов: в этом случае ребенок получает только вирус, а антитела для борьбы с вирусом не получает. Врожденная ветряная оспа у новорожденного протекает тяжело, с поражением нервной системы (нарушением сознания) и внутренних органов. Летальность достигает 20%.
Тяжелым течением отличается и ветрянка у тех грудничков, чьи матери не болели этими инфекциями до беременности. Болезнь у них отличается выраженной интоксикацией и обильными высыпаниями.
У детей со сниженным иммунитетом могут формироваться (помимо обычной пузырьковой сыпи) крупные вялые пузыри с гнойным содержимым (буллы) и нередко болезнь осложняется сепсисом.
Для профилактики ветрянки применяется вакцинация. Используется живая вакцина из ослабленного вируса. Проводится детям после года. Поствакцинальный иммунитет защищает ребенка 10 и более лет. Применяются вакцины «Варилрикс» (Бельгия), «Окавакс» (Япония).
Зарубежом выпускаются также вакцины «Варивакс» и «Зостервакс» (США), «MMRV» (Бельгия) – комбинированная вакцина от кори, краснухи, ветряной оспы, эпидемического паротита. Но в РФ эти вакцины не регистрировались.
Вакцинировать можно также женщин перед планируемой беременностью, если она не болела ветрянкой и не имеет антител от вируса. Можно проводит с помощью вакцинации и экстренную профилактику ветрянки (но не беременным), если ввести вакцину не позже 72 ч. после контакта с больным опоясывающим герпесом или ветрянкой. Беременным в таком случае вводится иммуноглобулин «Зостевир».
Он может также вводиться контактным из группы риска по развитию осложнений при ветрянке:
- детям с онкопатологией;
- ВИЧ-инфицированным;
- недоношенным детям с массой тела до 1 кг;
- детям после трансплантации органов;
- новорожденным, чьи матери ветрянкой не болели.
Ветряную оспу не всегда можно считать легким заболеванием для детей. Она тоже может вызвать серьезные осложнения. Поэтому многие прививают своих детей от ветрянки. Если же ребенок уже проконтактировал, то родители, зная симптомы и лечение ветрянки, сумеют пролечить его без осложнений.
источник
Ветрянкой, или ветряной оспой, называется инфекционное заболевание, вызванное вирусом Varicella Zoster; оно выражается умеренной интоксикацией организма, везикулезной сыпью и высокой заразностью. Ветрянка в легкой форме встречается чаще всего у дошкольников и младших школьников, однако нередко бывает у подростков в возрасте 12-16 лет и у взрослых.
Ветрянкой, или ветряной оспой, называется инфекционное заболевание, вызванное вирусом Varicella Zoster; оно выражается умеренной интоксикацией организма, везикулезной сыпью и высокой заразностью.
Начальная стадия ветрянки выглядит как острое респираторное заболевание и характеризуется явлениями общей интоксикации:
- слабостью;
- головной болью;
- подъемом температуры до +39°С и выше.
Легкая форма ветрянки может протекать и без температуры или при субфебрильных ее значениях (+37… +37,5°С). Через 1-2 дня после начала недомогания появляется характерный первый признак заболевания — специфическая сыпь. Поначалу высыпания имеют вид небольших округлых пятен красного цвета, которые появляются на спине, лице и животе. Через несколько часов центр пятен выпячивается и они преобразуются в папулы — пузырьки, заполненные прозрачным содержимым.
По мере развития ветрянки прыщи появляются и на других частях тела. На месте папул формируются везикулы с гнойным секретом, которые вскрываются и засыхают в виде корочек. Появление свежих элементов и вскрытие существующих сопровождается нестерпимым зудом. Маленькие дети расчесывают пузырьки, что связано с риском вторичного инфицирования папул.
Легкая форма ветрянки может протекать и без температуры или при субфебрильных ее значениях (+37… +37,5°С). Через 1-2 дня после начала недомогания появляется характерный первый признак заболевания — специфическая сыпь.
С момента заражения до периода появления первых прыщей проходит от 7 до 20 дней; стадия сыпи продолжается 10-14 суток. Следует помнить, что даже самая легкая форма ветрянки никогда не протекает совсем без сыпи. Бывает, что прыщей всего несколько, но они крупные.
Микроорганизм, вызывающий ветрянку, относится к группе возбудителей герпеса 3 типа и, передаваясь воздушно-капельным путем, быстро переносится с током воздуха из одной комнаты в другую. Он способен проникнуть в помещение даже по вентиляционным шахтам.
Вирус попадает в дыхательные пути здорового человека от больного при разговоре, кашле, смехе, чихании. Он быстро погибает вне человеческого организма, поэтому ветряная оспа не передается через бытовые предметы.
Микроорганизм, вызывающий ветрянку, передаётся воздушно-капельным путем и быстро переносится с потоком воздуха из одной комнаты в другую. Он способен проникнуть в помещение даже по вентиляционным шахтам.
Легко протекающая ветрянка лечится в домашних условиях. Терапия заболевания должна быть направлена на недопущение перехода ветрянки в более тяжелые формы, при которых возможны сердечно-сосудистые, неврологические и гнойные осложнения, а также на снятие интоксикации, облегчение зуда и снижение температуры.
Больному ветрянкой в легкой форме рекомендуется:
- обильное питье с целью скорейшего вывода вируса ветрянки из организма;
- избегание потения, т.к. оно усиливает зуд;
- частое мытье рук во избежание занесения инфекции в папулы при расчесах;
- ограничение физических нагрузок;
- легкоусвояемое питание, богатое витаминами;
- исключение из рациона сладостей, т. к. они способствуют размножению микробов на коже;
- мытье тела под душем без использования мочалки, что позволяет сохранить целостность везикул;
- изоляция от здоровых людей на весь период болезни.
Если высыпаний мало и поставить точный диагноз затруднительно, то выполняются лабораторные исследования:
- Микроскопия везикулярного содержимого.
- Общие анализы мочи и крови. Появление в них отклонений от нормы говорит о наличии инфекционного процесса в организме.
- Выявление в крови пациента антител к вирусу. При динамическом увеличении их числа диагноз ветрянки не вызывает сомнений.
При типичных клинических симптомах диагностика ветрянки не вызывает затруднений у врача-инфекциониста, особенно если пациент указывает на недавний контакт с больным.
Если высыпаний мало и поставить точный диагноз затруднительно, то выполняются лабораторные исследования.
Целесообразность применения медикаментозных препаратов при легкой форме ветрянки и их дозировки для каждого больного определяет врач. Лекарства назначаются для приема внутрь, в виде инъекций и для местной обработки.
Их примеры представлены в следующей таблице.
| Препараты | Группа | Действие |
| Ацетилсалициловая кислота; Ибупрофен; Парацетамол. | Жаропонижающие | Нормализуют температуру; назначаются при температуре тела +38,5°С и выше |
| Кагоцел; Ацикловир (таблетки или мазь); Герпевир (мазь); Валацикловир; Валтрекс; Амиксин; Циклоферон; Фамцикловир. | Противовирусные | Блокируют размножение вируса ветрянки |
| Диазолин; Супрастин; Лоратадин; Тавегил. | Антигистаминные | прекращают аллергические реакции; обладают успокаивающим и слабым снотворным эффектом; уменьшают зуд. |
| Оксациллин; Цефазолин. | Антибиотики | Предотвращают размножение бактерий, назначаются в случае присоединения вторичной инфекции |
| Зостевир | Иммуноглобулины | связывает вирус Varicella Zoster; облегчает течение ветрянки; сокращает стадию высыпаний. |
| Реополиглюкин | Дезинтоксикационные | Очищает кровь от токсинов, быстро выводит их из организма |
| Фенистил (гель); Каламин (лосьон); Цинковая мазь; Делаксин (крем или порошок); Циндол. | Противозудные | При местном применении уменьшают зуд, снимают раздражение, успокаивают воспаленную кожу |
| Фукорцин; бриллиантовая зелень. | Дезинфицирующие | Подсушивают и обеззараживают ветряночные прыщи |
| Фурацилин; Мирамистин; калий марганцовокислый. | Применяются в виде слабого раствора для обмывания слизистых оболочек рта или гениталий; уничтожают болезнетворные микроорганизмы. |
Следует помнить, что самостоятельное лечение местными средствами чревато появлением косметических дефектов на коже, поэтому их тоже применяют только по назначению врача.
Легкая форма ветрянки протекает у взрослых и детей с одинаковыми симптомами, однако первые переносят заболевание гораздо тяжелее вторых. Проявляется такая болезнь во всех случаях общим недомоганием и необильной сыпью на теле, на волосистой части головы, на половых органах и во рту. Неинфицированные прыщики подсыхают в течение 2-3 дней; в случае попадания в ранки микробов ветрянка продолжается до 3 недель. Заживление везикул происходит с образованием небольших рубцов, которые постепенно исчезают.
Чаще всего ветрянкой в легкой форме заболевают малыши детсадовского возраста. Грудные дети заражаются этой инфекцией исключительно редко ввиду наличия у них антител, еще в утробе полученных от матери (если она когда-либо перенесла ветряную оспу).
При нетяжелой болезни общее состояние ребенка не сильно ухудшается, но он должен до выздоровления находиться дома. Температура у маленьких пациентов повышается незначительно, прыщиков немного, зуд слабо выражен.
Взрослые люди заболевают намного реже, но для них ветрянка опасна своими возможными осложнениями. У этой категории пациентов она длится дольше, и чем старше больной, тем выше вероятность ее тяжелого течения.
Скрытая форма ветрянки у взрослых характеризуется температурой в пределах +37… +37,3°С, незначительным количеством прыщей или единичными элементами сыпи во рту. Общее самочувствие больного меняется мало. Высыпания происходят волнообразно. Каждый эпизод появления папул сопровождается подъемом температуры и обострением интоксикации.
источник
Ветрянка у взрослых – формы и стадии, симптомы и первые признаки, диагностика и лечение, профилактика (прививки), фото больных ветряной оспой. Какие последствия и осложнения бывают после ветрянки у взрослых?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ветряная оспа (ветрянка) – инфекционное заболевание, вызываемое разновидностью вируса герпеса. Ветрянку принято считать детской болезнью, потому что большинство людей переносят ее в дошкольном и школьном возрасте. Однако если заражения не произошло в детстве, то заболеть ветряной оспой можно в любом возрасте.
Вспышки ветрянки среди взрослых часто случаются в закрытых коллективах, в армии среди новобранцев, в интернатах для людей с ограниченными возможностями. Также в группе риска родители дошкольников, не имеющие иммунитета. Заболеваемость не зависит от пола и расы.
Ветрянка у взрослых людей имеет свои особенности:
- взрослые тяжелее переносят болезнь;
- сильнее, чем у детей, выражена интоксикация;
- температура поднимается до 40 градусов и выше;
- сыпь появляется лишь на 2-3 день болезни;
- высыпания многочисленные и могут покрывать всю поверхность лица и туловища;
- у половины взрослых больных элементы сыпи нагнаиваются, образуются пустулы;
- на месте глубоких воспалений остаются рубцы – оспины;
- у 20-30% больных возникают осложнения.
Особенно тяжело ветрянку переносят больные с ослабленным иммунитетом и люди старше 50 лет.
Вирус может существовать исключительно в организме человека. В окружающей среде он гибнет в течение 15 минут. Этому способствует высыхание, нагревание, замораживание. Возбудитель ветрянки не передается через вещи и третьих лиц. Животные не болеют ветряной оспой и не могут служить переносчиками инфекции.
Основные характеристики вируса ветрянки, позволяющие поражать большое количество людей – летучесть и восприимчивость. Вирусные частицы с воздушными потоками разлетаются и проникают в соседние комнаты, квартиры и с одного этажа на другой. А высокая восприимчивость людей к вирусу ветрянки означает, что при контакте с больным заражаются практически все люди, не переболевшие ранее. В семье, где заболел один человек, риск заболевания остальных домочадцев составляет 80-90%. Причем у тех, кто заразился позднее, болезнь протекает тяжелее и с большим количеством высыпаний.
Источник заражения и основной резервуар инфекции – человек, больной ветрянкой. Существует риск заражения от человека с опоясывающим лишаем.
Пути заражения – воздушно-капельный и трансплацентарный, когда вирус передается от матери плоду через плаценту.
Инкубационный период – 10-21 день, чаще 14-17. За это время вирус размножается на слизистых оболочках носоглотки и распространяется по лимфатической системе.
Иммунитет к ветрянке вырабатывается после перенесенной инфекции. Считается, что постинфекционный иммунитет обеспечивает пожизненную защиту от заражения. Однако у некоторых людей фиксируют повторные случаи ветряной оспы, что связано с ослаблением иммунной защиты.
Что происходит в организме больного?
1. Вирус размножается на слизистых оболочках верхних дыхательных путей.
2. Его количество быстро увеличивается. Через небные миндалины вирус проникает в лимфатическую систему, угнетая ее работу и снижая активность Т-лимфоцитов.
3. Вирус выходит в кровь в конце инкубационного периода. Вирусные частицы и продукты их обмена, присутствующие в крови, вызывают повышение температуры, слабость и другие признаки интоксикации.
4. Вирус проникает в нервные ганглии – ядра спинномозговых нервов, вызывая лизис (разрушение) нервных клеток. В дальнейшем вирус пожизненно сохраняется в нервных ганглиях. При ослаблении иммунитета он активизируется и распространяется по ходу нерва, провоцируя развитие опоясывающего лишая.
5. Вирус оседает в клетках эпидермиса. Он вызывает появление вакуолей – внутриклеточных элементов, напоминающих пузырьки. Вакуоли соседних клеток сливаются между собой, образуя полости, которые являются основой папул. Эти папулы заполняются жидкостью, в которой содержится большое количество вирусных частиц и белковых молекул. Содержимое папулы является хорошей питательной средой для бактерий, поэтому элементы сыпи могут нагнаиваться. В этом случае на месте папулы образуется пустула (пузырек с гнойным содержимым).
6. Пузырек лопается, его содержимое изливается на кожу. На месте пузырька образуется корочка, под которой происходит заживление эпидермиса.
7. Начиная с первых дней болезни иммунная система распознает возбудителя и начинает вырабатывать иммуноглобулины, которые связывают токсины и стимулируют фагоцитоз (поглощение) вирусных частиц. В дальнейшем противоветряночные антитела остаются в крови переболевшего человека пожизненно. Они обеспечивают защиту от повторного заболевания ветрянкой.
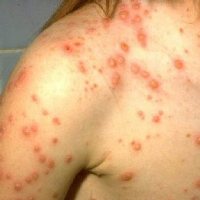
В развитии болезни выделяют несколько периодов:
- Инкубационный период – вирус размножается в клетках слизистой носоглотки. Симптомы болезни отсутствуют.
- Продромальный период – выход вируса в кровь. Симптомы: повышение температуры, ухудшение общего состояния, слабость, потеря аппетита.
- Период высыпаний – активная фаза болезни, когда вирус локализуется в эпидермисе. Характеризуется появлением сыпи и зуда, что сопровождается повышением температуры.
- Период образования корочек – элементы сыпи подсыхают. В организме активно вырабатываются противоветряночные антитела, которые обеспечивают связывание вируса и выздоровление.
Симптомы ветрянки у взрослых:
| Механизм развития | Проявления | |
| Общая интоксикация | Токсины, образующиеся в процессе жизнедеятельности вируса, отравляют нервную систему. |
Первые признаки ветрянки напоминают грипп. У взрослых интоксикация выражена сильно. |
| Повышение температуры | В процессе гибели вирусных частиц образуются пирогены – вещества, провоцирующие повышение температуры. Большое количество пирогенов попадает в кровь во время массовых высыпаний. | Волновая лихорадка – за период болезни происходит 2-3 подъема температуры, которые совпадают с массовыми подсыпаниями. Температура повышается до 38-40 градусов. Температура при ветрянке у взрослых держится 3-9 дней, в зависимости от тяжести протекания болезни. Длительная лихорадка свыше 10 дней указывает на развитие осложнений. |
| Сыпь | Для ветряной оспы характерна пятнисто-папулезная сыпь. Ее появление связано с вирусным поражением клеток эпидермиса. Элементы сыпи проходят в своем развитии несколько стадий: пятна, папулы (узелки) и везикулы (пузырьки). Все они могут присутствовать на одном участке кожи. | У взрослых больных ветряночная сыпь появляется на 2-3 день после повышения температуры. Пятна. На коже верхней половины тела появляются округлые красные пятна, размером от 3 мм до 1 см. 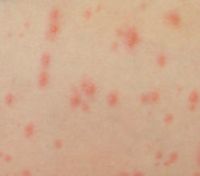 Папулы (инфильтраты) – узелки без полости, расположенные в центре пятен. Формируются на протяжении 2-3 часов. Везикулы – пузырьки, заполненные прозрачным содержимым. Имеют полушаровидную форму, располагаются на гиперемированной (красной) основе. Образуются на месте красных пятен, на протяжении 12-20 часов. Корочки образуются на месте лопнувших везикул. В среднем с момента появления пятна до формирования корочки проходит 5-7 дней. Подсыпания происходят хаотично на любом участке тела с интервалом 1-2 дня. Их численность варьирует от единичных при легких формах, до 2000 при тяжелом течении болезни. |
| Кожный зуд | Изменения в эпителиальных клетках вызывают раздражение чувствительных нервных окончаний, которые находятся в коже. С них нервный импульс поступает в центральную нервную систему и воспринимается мозгом как зуд. | Зуд появляется одновременно с пятнами на коже. Он беспокоит больных вплоть до образования корочек. Зуд усиливается в ночные часы, когда меньше отвлекающих факторов. |
| Высыпания на слизистой рта | В клетках слизистых оболочек происходят те же процессы, что и в коже. | Высыпания появляются одновременно с сыпью на коже. На слизистой десен, небных дужек и мягком небе образуются красные пятнышки 3-5 мм. Со временем из пятна формируются узелки, а затем пузырьки. Через несколько часов на их месте появляются язвочки (афты), покрытые бело-желтым налетом. Язвочки вызывают сильную болезненность. Аналогичные высыпания появляются на слизистой оболочке влагалища у женщин. Они вызывают сильный зуд и дискомфорт. 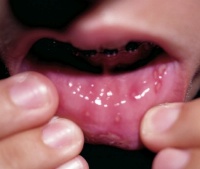 |
Выделяют несколько классификаций ветрянки
1. По тяжести течения
- Легкая форма у 7-10% больных. Температура повышается до 38 градусов. Общее состояние удовлетворительное. Количество высыпаний умеренное.
- Среднетяжелая форма у 80%. Температура 38-39 градусов. Выраженная интоксикация – слабость, тошнота, рвота, ломота в мышцах и суставах. Высыпания обильные, сопровождаются сильным зудом.
- Тяжелая форма у 10%. Температура 39-40 градусов. Общее состояние тяжелое, сильная слабость, многократная рвота, головная боль. Высыпания могут покрывать всю поверхность кожи. Развиваются различные осложнения. В тяжелой форме выделяют несколько вариантов течения:
- Геморрагическая форма. Встречается редко у больных с ослабленным иммунитетом, у которых ранее наблюдались геморрагические заболевания – поражения кровеносных сосудов: геморрагический диатез, васкулиты, тромбоцитопатии, нарушения свертываемости крови. Сопровождается развитием геморрагической сыпи (мелких кровоизлияний), гематом, синяков, кровоточивости десен, кишечных кровотечений.
- Буллезная форма. Одновременно с типичными везикулами на коже появляются большие дряблые пузыри – буллы. Они заполнены мутноватым содержимым и имеют складчатую поверхность. На месте их разрешения остаются длительно не заживающие раны.
- Гангренозная форма. Встречается крайне редко у сильно истощенных больных, при несоблюдении правил гигиены и плохом уходе. Развивается при инфицировании папул и присоединении вторичной инфекции. Вокруг папул образуется черная кайма, состоящая из некротизированной отмершей ткани. Болезнь сопровождается сильным жаром и интоксикацией.
2. По типу течения болезни
- Типичная форма проявляется интоксикацией, лихорадкой, характерной сыпью.
- Атипичная форма имеет несколько вариантов течения.
- Рудиментарная форма – подъем температуры до 37,5, единичные элементы сыпи, которые могут иметь вид пятен или узелков. Болезнь часто проходит незамеченной.
- К атипичным относятся гангренозная, буллезная и геморрагическая формы, описанные выше.
- Генерализованная (висцеральная) форма связана с массовым поражением внутренних органов. Возникает у людей с ослабленным иммунитетом, когда вирус размножается в клетках внутренних органов. Проявляется болями в животе и пояснице, тяжелым поражением печени, почек и нервной системы, снижением артериального давления и частоты пульса.
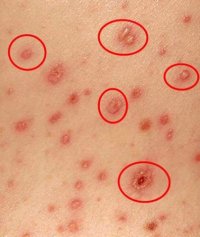
- Характерная сыпь, появившаяся на фоне повышенной температуры и ухудшения общего состояния;
- Периодические подсыпания, которые сопровождаются подъемом температуры;
- Ложный полиморфизм сыпи. На ограниченном участке кожи одновременно присутствуют различные элементы сыпи – пятна, узелки и пузырьки;
- Локализация сыпи на любом участке тела, кроме ладоней и подошв;
- Высыпания на слизистых рта, половых органах и конъюнктивах;
- Имел место контакт с больным ветрянкой.
После осмотра кожи и слизистых оболочек врач выслушивает состояние бронхов и легких, ощупывает живот, определяет размер печени. Обследование позволяет своевременно выявить наличие осложнений. В большинстве случаев в других исследованиях нет необходимости.
1.Общий анализ крови. Результат может быть в пределах нормы или свидетельствовать о воспалении – повышение СОЭ. Возможно увеличение уровня моноцитов и появление плазматических клеток.
2.Общийанализ мочи. Моча без изменений. Появление белка, эритроцитов и лейкоцитов свидетельствуют об осложнении со стороны почек.
3.Вирусоскопический метод:
- Содержимое везикул окрашивают методом серебрения и изучают под микроскопом.
- Выявление антигена методом иммунофлюоресценции. Материал для исследования – содержимое пузырьков и гнойников, корочки, слизь из афт во рту.
4.Вирусологические исследования – выявления возбудителя в тканях. Длительный метод, занимающий до 2-х недель. Из-за длительности и дороговизны в настоящее время не используется.
5.Серологический метод – выявление в крови иммуноглобулинов М и G – антител к вирусу варицелла-зостер, возбудителю ветрянки. Титр антител исследуют через 7-10 дней после начала заболевания. Повторное исследование проводят через 2-3 недели. Если количество антител возросло в 4 и более раз, это подтверждает диагноз «ветряная оспа».
В спорных случаях серологический и вирусоскопический методы позволяют отличить ветрянку от других заболеваний, имеющих схожие симптомы: опоясывающего герпеса, инфекции, вызванной вирусом Коксаки, везикулезного риккетсиоза, полиморфной экссудативной эритемы.
Ветрянка: диагностика, лабораторные исследования (иммунологический метод, иммунофлюоресценция, иммуноферментативный анализ, ПЦР), как отличить ветряную оспу от краснухи — видео
Допускается лечение ветрянки у взрослых на дому. При этом важно строго соблюдать постельный режим, правила личной гигиены и рекомендации врача.
Показания к госпитализации при ветряной оспе:
- развитие осложнений;
- тяжелая форма течения болезни;
- невозможность изолировать больного.
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Противовирусные препараты | Угнетают образование ДНК, необходимых для размножения вируса ветряной оспы. | Ацикловир | Принимают внутрь, по 800 мг 4 раза в день в течение 7-10 суток. Внутривенно капельно при тяжелых формах по 5-10 мг/кг каждые 8 часов. Продолжительность лечения 5-10 дней. |
| Фамцикловир | По 500 мг внутрь 3 раза в день. Длительность приема 7-10 суток. | ||
| Валацикловир | По 1 г внутрь 3 раза в день в течение 7-10 суток. | ||
| Антигистаминные препараты | Н1-блокаторы уменьшают развитие аллергических реакций и проницаемость сосудов. Оказывают противозудное, успокаивающее и снотворное действие. | Тавегил | По 1 таблетке утром и вечером. При сильном зуде доза может быть увеличена до 4-х таблеток в сутки. |
| Хлоропирамин (Супрастин) | По 1 таблетке (25 мг) 3-4 раза в сутки. Принимают до образования корочек на всех высыпаниях. | ||
| Жаропонижающие средства | Применяют при температуре свыше 38,5°С. Препараты нормализуют температуру и уменьшают воспалительный процесс. | Панадол | Внутрь по 1 таблетке 3 раза в день после еды. |
| Ибупрофен | Внутрь по 400-600 мг 3-4 раза в день. Принимают после еды с достаточным количеством жидкости. | ||
| Антибиотики широкого спектра действия | Назначают при гнойных осложнениях и образованиях пустул. Останавливают бактериальную инфекцию и предотвращают появление оспин. | Оксациллин | Инъекционно внутримышечно по 1,0 г 4-6 раз в день 7 дней. |
| Цефазолин | Внутримышечно по 1,0 г 3 раза в день. Курс 7-10 дней. | ||
| Дезинтоксикационные средства | Растворы для внутривенного введения. Снижают концентрацию вирусных токсинов, способствуют их выведению, улучшают циркуляцию крови. Назначаются при тяжелых формах. | 5% раствор глюкозы | Внутривенно капельно по 1000-1500 мл в сутки. |
| Реополиглюкин | Внутривенно капельно по 1000 мл в сутки. | ||
| Специфический иммуноглобулин против вируса Varicella Zoster | Иммуноглобулины к вирусу Varicella Zoster, выделенные из сыворотки крови переболевшего человека. Антитела связывают возбудитель болезни, облегчая ее течение и ускоряя выздоровление. | Зостевир | Вводят внутримышечно 1 раз в день. Дозировка препарата 1,5-3 мл рассчитывается исходя из характера поражений. |
Самолечение при ветрянке недопустимо! Все лекарственные средства назначает врач.
Народные средства для лечения ветрянки не воздействуют на вирус. Они стимулируют иммунитет, повышают тонус организма и способствуют выведению токсинов. Ванны с добавлением лекарственных трав подсушивают высыпания и уменьшают зуд.
Средства для внутреннего применения:
- Сбор 1: плоды малины, анис, липовый цвет, кора ивы. Все ингредиенты измельчают и смешивают в равных пропорциях. 2 ст. л. ложки сбора заливают 0,5 литра горячей воды. Дают настояться в течение 30 мин. Принимают небольшими порциями в течение дня.
- Сбор 2: череда, календула, цветки ромашки. Смешивают в равных пропорциях. 6 ложек сбора заливают литром воды. Доводят до кипения, настаивают 30 минут. Принимают по 100 мл 4-5 раз в день.
- Раствор мумие. 10 г мумие растворяют в 100 мл воды комнатной температуры. Принимают утром, перед завтраком. Средство укрепляет иммунитет, стимулирует регенерацию кожи и оказывает антибактериальное действие.
Ванны:
- Цветки ромашки. 100 г цветков заливают 3-мя литрами воды, через 15 минут доводят до кипения, затем дают настояться 30 минут. Добавляют в воду для ванны. По желанию можно добавить 5-10 капель масла чайного дерева. Такая ванна избавляет от зуда, уменьшает вероятность гнойного воспаления кожи, успокаивает нервную систему.
- Отвар овса. 1 кг овса проваривают в 5-ти литрах воды в течение 30 мин. Такую ванну принимают для уменьшения зуда на ночь или каждые 4 часа. Каждый раз требуется готовить свежий отвар.
Ветряная оспа сопровождается высокой температурой и отравлением вирусными токсинами. У больных увеличивается затраты энергии и распад белка, угнетается функция пищеварительных желез и органов ЖКТ. Диета при ветрянке учитывает эти изменения и обеспечивает достаточное поступление энергетических веществ, воды и витаминов.
Питание больных должно быть разнообразным по составу. Пища дается в протертом и полужидком виде, особенно при поражении слизистой оболочки рта и глотки.
При ветрянке рекомендованы:
- слабые мясные и рыбные бульоны;
- котлеты и тефтели на пару;
- слизистые протертые супы;
- пюре или икра из овощей;
- кефир, йогурт и другие кисломолочные продукты;
- творог со сметаной, творожное суфле;
- взбитое яйцо или омлет на пару;
- не жесткие ягоды и фрукты, муссы, пюре и соки из них;
- соки с мякотью, некрепкий чай с лимоном или молоком, отвар шиповника.
После того, как восстановится слизистая ротовой полости и нормализуется температура, можно вернуться к обычному питанию.
До выздоровления необходимо соблюдать питьевой режим, особенно больным, принимающим ацикловир и другие противовирусные препараты. Воду можно пить в чистом виде или в виде компотов из сухофруктов и чая.
Частота развития осложнений ветрянки у взрослых в несколько раз выше, чем у детей. Последствия обнаруживаются у 30% больных и требуют применения антибиотиков.
- Бактериальная суперинфекция кожи, вызванная стрептококками и стафилококками – наиболее частое осложнение. На месте везикул формируются многочисленные фурункулы, абсцессы и флегмоны. Больные нуждаются в хирургическом лечении.
- Ветряночная пневмония – воспаление легких, вызванное вирусным поражением легочной ткани и формированием бактериальных инфильтратов. Развивается в 20-30% случаев. Характеризуется повышением температуры, кашлем, одышкой, болью в груди.
- Поражение внутренних органов. Вирус размножается в клетках внутренних органов: селезенки, поджелудочной железы, печени, легких, сердца. Характерно поражение сразу нескольких органов. На 3-5-й день болезни состояние больного значительно ухудшается, возникают сильные боли в животе. Летальность до 15%.
- Поражения центральной нервной системы. Проявляется через 21 день после начала болезни. Характеризуется поражением мозжечка, что проявляется нарушением равновесия, которое особенно заметно при смене положения тела, дрожанием конечностей, нистагмом (неконтролируемыми движениями глазных яблок). Также характерен энцефалит диффузного характера, неврологические последствия которого сохраняются длительное время. Проявления – головная боль, спутанность сознания и психические нарушения, тошнота, рвота, эпилептические припадки.
- Гепатит. Поражение печени – редкое осложнение ветрянки. Преимущественно развивается у больных с иммунодефицитом. Имеет высокую летальность.
- Люди, которые готовятся к трансплантации органов.
- Склонные к тяжелому течению ветряной оспы – геморрагические болезни, снижение иммунитета, возраст старше 50 лет.
- Пациенты из группы высокого риска заболевания. К ним относят:
- больных лейкозом;
- получающих иммуносупрессивную терапию (включая глюкокортикостероиды);
- пациентов со злокачественными опухолями;
- людей с тяжелыми хроническими патологиями – бронхиальная астма, коллагенозы, аутоиммунные заболевания, хроническая почечная недостаточность.
- Люди, которые находятся в близком контакте с пациентами из группы высокого риска заболевания – родственники, члены семьи.
- Медицинский персонал, особенно работающий в инфекционных отделениях.
- Работники дошкольных учебных заведений.
- Военнослужащие.
Вакцинация живыми вакцинами противопоказана:
- беременным;
- онкологическим больным;
- людям, страдающим СПИДом и первичными иммунодефицитными состояниями;
- получающим иммуноподавляющую терапию;
- при гиперчувствительности к компонентам вакцины и неомицину.
Для прививок от ветрянки взрослым используют специфический иммуноглобулин и живую вакцину.
Активная иммунизация против ветряной оспы – введение вакцины на основе живого ослабленного вируса Varicella Zoster. Обработанный специальным образом возбудитель вызывает легкую бессимптомную форму ветрянки. После этого происходит выработка специфических иммуноглобулинов, которые остаются в крови, обеспечивая длительный иммунитет.
- Окавакс – вакцина против ветрянки японского производства. Вводят однократно подкожно в дельтовидную мышцу. Препарат разрешен детям с 12-ти месячного возраста и взрослым. Подходит для экстренной профилактики в первые 72 часа после контакта с больным.
- Варилрикс – вакцина бельгийского производства. Препарат вводят подкожно в дельтовидную мышцу. Взрослым вакцину вводят 2-кратно: первую дозу в назначенный день, а вторую через 4-6 недель. Разрешен взрослым и детям с 9-месячного возраста. Подходит для экстренной профилактики в течение первых 96 часов после контакта.
Пассивная иммунизация против ветряной оспы – введение донорских антител против возбудителя ветрянки. Их получают с плазмы крови реконвалесцента (переболевшего ветрянкой). Антитела (IgG) нейтрализуют вирус, который уже присутствует в организме. Препарат не содержит самого вируса и не обеспечивает длительный иммунитет, в отличие от живых вакцин.
- Зостевир – препарат, содержащий иммуноглобулин против вируса ветряной оспы. Иммуноглобулин против вируса Varicella Zoster может использоваться для лечения и экстренной профилактики после контакта с больным. Разрешен для применения с первого дня жизни, а также беременным женщинам и кормящим матерям.
Определить наличие иммунитета к ветряной оспе помогает анализ крови на обнаружение антител к вирусу Варицелла-Зостер. Результата придется ожидать 6 дней. Положительный результат анализа говорит о том, что у человека уже есть иммунитет против ветряной оспы, и он не нуждается в прививке.
Повторная ветрянка у взрослых возможна, особенно у людей с ослабленным иммунитетом. Как правило, повторное заболевание протекает в более легкой форме.
Повторная ветрянка возникает у некоторых категорий:
- У людей с ослабленным иммунитетом. Такое состояние может возникнуть при длительном приеме антибиотиков, кортикостероидов, иммунодепрессантов;
- Прошедших курсы химиотерапии;
- Перенесших тяжелые эмоциональные потрясения;
- У людей с заболеваниями органов пищеварения и глубокими нарушениями питания.
Иногда повторной ветрянкой у взрослых называют опоясывающий лишай. Это заболевание вызывается вирусом, который остался в спинномозговых узлах после первого заражения ветряной оспой.
В редких случаях возможна ветрянка без температуры. Это так называемая стертая или абортивная форма.
Симптомы стертой формы:
- Легкое недомогание – слабость, снижение аппетита;
- Единичные элементы сыпи – несколько красных пятен и узелков, которые обычно не превращаются в пузырьки.
Причины ветрянки без температуры:
- Ослабленный иммунитет. Вирусы и продукты их распада не вызывают адекватный иммунный ответ.
- Ветрянка, перенесенная в раннем возрасте (до года). В таком случае ветрянка у взрослого человека считается повторной. В его крови присутствует незначительное количество антител, которые не дают вирусу активно размножаться и вызвать лихорадку.
- Прием препаратов, снижающих температуру. При первых симптомах ухудшения состояния многие занимаются самолечением и принимают препараты, содержащие парацетамол. Таким образом, они сбивают температуру, и картина болезни искажается.
Длительность неосложненной ветрянки у взрослых 9 дней с момента появления первых признаков. После этого врач может закрыть больничный лист.
На практике у 90% больных болезнь длится 10-14 дней:
- продромальный период (без сыпи) – 2-3 дня;
- период появления новых высыпаний – 3-4 дня;
- период образования корочек – 5 дней (с момента появления последних высыпаний).
Только после того, как последняя везикула покрылась корочкой, больной считается не заразным. Кожа полностью очистится от корочек через 2-4 недели.

Шрамы появляются, когда в пузырек попадают бактерии и развивается гнойное воспаление. В этом случае происходит расплавление глубоких слоев кожи. После отпадания корочки под ней обнаруживается углубление с неровными краями – оспина. В дальнейшем «ямка» остается, но выравнивается по цвету с окружающей кожей.
Как предотвратить появление шрамов после ветрянки?
- Соблюдение правил гигиены – регулярная смена белья, душ;
- Обработка сыпи антисептиками – зеленкой, фукорцином;
- Назначение антибиотиков широкого спектра при появлении первых пустул.
Что делать, если появились шрамы после ветрянки?
- Мази и гели для лечения рубцов. 2-3 раза в сутки втирают в рубец небольшое количество геля. При застарелых шрамах гель наносят под повязку на ночь. Курс лечения может занять от 1-го месяца до года. Для лечения используются:
- Контрактубекс;
- Альдара;
- Дерматикс;
- Келофибраза;
- Скаргуард.
- Введение под кожу коллагена. Вещество заполняет дефект кожи и стимулирует образование соединительных волокон.
- Химическийпилингс использованием фенола. Под воздействием агрессивных химических веществ удаляется ороговевший слой эпидермиса и дермы. После восстановления эпидермиса (занимает до 2-х недель) кожа приобретает гладкость.
- Лазерная шлифовка кожи. Сфокусированный лазерный луч проникает в поверхностные слои дермы и нагревает их, выпаривая воду. После регенерации клеток кожи ее поверхность выравнивается. Внимание: лечение углекислотным лазером может вызвать появление гипертрофического келоидного рубца, возвышающегося над кожей. Поэтому используется эрбиевый или карбондиоксидный лазер.
- Микродермабразия – механическая шлифовка кожи частицами твердого вещества (алмаза). В результате микротравм активизируется выработка коллагена. Процедура позволяет выровнять рельеф кожи и сделать рубцы менее заметными.
Автор: Исаева А.Д. Практикующий врач 2-й категории
источник