Минздрав рассматривает возможность ввести прививку от ветряной оспы в список обязательных.
С начала этого года в Беларуси наблюдается подъём заболеваемости ветряной оспой. По оценкам медиков, количество случаев болезни на 10-15 процентов больше, чем в предыдущие несколько лет.
Специалисты отмечают, что подобные подъемы заболеваемости происходят каждые 5-7 лет.
— Такой рост заболеваемости – нормальное течение любого эпидемического процесса, если он не контролируется при помощи вакцин, — пояснила “Ej:Здоровье” заведующая отделением иммунопрофилактики Минского городского центра гигиены и эпидемиологии Ирина Глинская. — Есть периоды спада и периоды подъема. Когда количество переболевших людей увеличивается, то заболеваемость идет на спад, а как только количество таких людей уменьшается, то заболеваемость соответственно увеличивается.
В Беларуси прививка от ветрянки не входит в перечень обязательных, поэтому ее можно получить только на платной основе.
Как сообщила “Ej:Здоровье” Ирина Глинская, сейчас Минздрав рассматривает вопрос о введении этой прививки в список обязательных.
Постепенные шаги к этому уже начаты: в Минске проводится вакцинация лиц, относящихся к контингентам риска.
— Насколько это будет эффективно, мы проанализируем, а затем, с медицинской и экономической точек зрения будет рассматриваться вопрос о целесообразности включения данной прививки в календарь прививок, — сказала специалист.
В некоторых странах (например, Австрии, Бельгии, Финляндии и Польше) обязательная вакцинация проводится только среди людей, относящихся к группам риска. В США, Канаде, Германии, Австралии, Греции и некоторых других государствах проводится массовая вакцинация против ветряной оспы — в рамках Национальных календарей прививок.
Белорусам пока что рекомендуют прививаться на платной основе. Сделать это можно в любой поликлинике Беларуси, где проводится иммунизация на платной основе. Перечень поликлиник можно посмотреть на сайте Санэпидемслужбы.
По данным Минского городского центра вакцинопрофилактики на 6 сентября 2011 года, цена прививки составляет 160 тысяч рублей.
Из 100 контактных с больным ветрянкой заболеет 85-99 человек. Чаще заболевание возникает в детском возрасте и протекает не очень тяжело: повышается температура, появляются недомогание и зудящие высыпания на коже в виде пузырьков. Как правило, эта сыпь проходит, не оставляя никаких следов на коже. Но часть случаев ветряной оспы протекает с осложнениями. «Возраст риска» тяжелого течения ветрянки — до года и старше 15 лет.
Обследование и длительное наблюдение за привитыми показали, что из 100 привитых 88-94 человека не заболеют ветряной оспой. При этом минимизируется риск возникновения в последующем опоясывающего лишая. У 6-12 человек из 100 привитых может в случае контакта развиться ветряная оспа, но протекать она будет в легкой форме. Длительность защиты составляет 20 лет и более.
Напомним, что после введения вакцины против ветряной оспы у 4-5 человек из 100 привитых может наблюдаться повышение температуры до 38 градусов и недомогание. В исключительных случаях могут появиться отдельные элементы сыпи как при ветряной оспе. У 10-20 привитых могут возникнуть местные поствакцинальные реакции в виде уплотнения и покраснения в месте введения вакцины. Эти реакции проходят в течение 1-3 суток с момента введения вакцины.
Информация по делу
В Беларуси зарегистрированы в Министерстве здравоохранения и используются в практике вакцины «Варилрикс» (страна-производитель Бельгия) и «Окавакс» (страна-производитель Япония). Имеющиеся в настоящее время в мире вакцины для предупреждения ветряной оспы содержат одинаковый живой вакцинный вариант вируса.
источник
Ветрянка (ветряная оспа) — высокозаразное острое инфекционное заболевание, протекающее с характерной пузырьковой сыпью. Чаще болеют дети, посещающие детский сад или школу — места с большим скоплением людей.
Заболевание вызывается одним из вирусов герпеса (герпесвирус 3-го типа) . Ветряная оспа — очень заразное заболевание. Вирус передается от больного человека к здоровому воздушно-капельным путем (при разговоре, пребывании в одном небольшом помещении). С током воздуха ветрянка может распространяться на большие расстояния (до 20 м). Заражение также может произойти от больного опоясывающим лишаем (вызывается той же разновидностью вируса герпеса). Вирус малоустойчив во внешней среде, поэтому заключительную дезинфекцию после больного не проводят.
Больной ветрянкой становится заразным за два дня до появления высыпаний, и остается заразным в течение первых 5-7 дней после появления сыпи.
Инкубационный период ветрянки 7-21 день. В организм человека вирус попадает через слизистые оболочки носа, рта и глотки. Затем вирус разносится по организму лимфой и кровью, проникает в кожу и слизистые оболочки, где происходит его размножение. Мишенями для вируса являются клетки шиповидного слоя кожи и эпителий слизистых оболочек. После первичной инфекции вирус пожизненно пребывает в нейронах спинальных ганглиев, ганглиев лицевого и тройничного нервов. Как и все герпесвирусы, вирус ветряной оспы обладает способностью подавлять иммунную систему — что приводит к нарушению со стороны иммунного ответа по гуморальному и клеточному типам и нарушению факторов врожденной устойчивости к инфекциям.
Иммунитет при ветряной оспе является нестерильным т.е. обусловливает невосприимчивость к новому заражению и не обеспечивает удаление вируса из организма. Вирус пожизненно пребывает в спинальных ганглиях, ядрах черепно-мозговых нервов, которые связаны с зонами кожи, наиболее пораженных при первичной инфекции. Повторная активация вируса происходит в условиях ослабленного иммунитата в виде опоясывающего герпеса.
Симптомы ветрянки у детей
Заболевание проявляет себя в первую очередь лихорадочным состоянием, резким повышением температуры тела до 39-40 градусов, головной болью. Самый яркий признак ветряной оспы – сыпь и зуд.
Сыпь в виде мелких, заполненных жидкостью пузырьков, может покрывать значительную часть тела и слизистых оболочек. Пузырьки довольно быстро лопаются и превращаются в маленькие язвочки, которые необходимо обрабатывать водным раствором зеленки или марганцовки, ацикловиром и другими мазями по назначению врача. Заживая, сыпь покрывается корочкой, которая постепенно отпадает, демонстрируя тем самым выздоровление. Обычно сыпь заживает бесследно, однако если ее расчесать – на коже после заживления могут остаться рубцы и шрамы.
У детей ветрянка протекает в более простой форме, нежели у взрослых, которые могут страдать в дальнейшем от осложнений.
Крайне редко ветряная оспа может протекать без высыпаний и пузырьков – в таком случае для уточнения диагноза необходима дополнительная консультация специалиста.
Лечение ветрянки
Обычно ветрянка проходит сама собой в течение недели или 10 дней. При этом температура может нормализоваться уже через два-три дня, хотя, в некоторых случаях, она сохраняется на протяжении всего периода болезни.
Лечение ветрянки носит симптоматический характер (т.е. лечатся проявления заболевания: высокая температура, сыпь на коже), поскольку медицина на данном этапе не знает ни способов предотвращения, ни средств лечения этого заболевания. Цель лечения — не допустить нагноения пузырьков. Для этого отлично подойдет зелёнка, можно использовать жидкость Кастеллани, водный раствор фукорцина или марганцовки и т.д. Спиртовые растворы дети переносят очень болезненно.
Купать ребенка при ветрянке нужно, чтобы предотвратить появление вторичной инфекции кожи. При этом нельзя пользоваться мочалкой и лучше не использовать мыло, добавляя в ванночку слабый раствор марганцовки. Создайте коже малыша максимально комфортные условия: не одевайте плотную и тесную одежду, используйте только хлопчатобумажное белье.
Если вашего ребенка беспокоит сильный зуд, скажите об этом врачу: он назначит противоаллергические средства.
При повышении температуры выше 38 о С, ознобе, ребенку необходимо дать жаропонижающие средства (парацетомол, ибупрофен).
Заболевшего ветрянкой изолируют дома в течение девяти дней с начала болезни. В детских дошкольных учреждениях устанавливается карантин продолжительностью 21 день.
Осложнения ветрянки
Осложнения ветрянки встречаются редко и чаще всего связаны с неаккуратной обработкой высыпаний и их нагноением, что впоследствии приводит к образованию рубцов.
Крайне редко у ослабленных детей встречаются тяжелые формы ветрянки с поражением головного мозга, внутренних органов. Подобные формы болезни лечат в больницах, применяя специальные терапевтические методы.
Вакцина и прививка от ветрянки
Вакцина в достаточной степени предохраняет от ветрянки и ее осложнений. Ее рекомендуют проводить детям в возрасте 12 месяцев и старше, а также подросткам и взрослым, ранее не болевшим ветрянкой и не получивших вакцинацию. Вакцина защищает от заболевания на 10 и более лет. В редких случаях люди, получившие вакцинацию против ветрянки, могут заболеть ветрянкой, но заболевание будет протекать в легкой форме.
В настоящее время в США, Японии и некоторых других странах прививка от ветрянки является обязательной для приема ребенка в детское дошкольное учреждение. Но в России вакцинация детей от ветрянки еще не получила широкого распространения, и это остается выбором родителей.
Стоит отметить, что некоторым люди с ослабленной иммунной системой (в результате болезни или приема лекарств, влияющих на иммунитет) не стоит вакцинироваться, поскольку у них возможно развитие осложнений. Поэтому прежде чем получать вакцину против ветрянки пациенту с ослабленной иммунной системой, следует проконсультироваться с врачем.
Телефон доверия УЗ “9-я городская поликлиника” в режиме автоответчика +375 17 369-24-99 (круглосуточно)
Круглосуточный «телефон доверия» в режиме автоответчика для приема информации о коррупционных правонарушениях в системе комитета по здравоохранению – номер телефона +375 17 396-45-65
Справочная линия комитета по здравоохранению Мингорисполкома по актуальным и проблемным вопросам оказания медицинской помощи работает по телефону +375 17 350-41-39 в будние дни с 09.00-17.30, перерыв с 13.00-14.00, звонок бесплатный
Вся наркологическая помощь города по телефону: +375 17 209-09-09
Круглосуточная Национальная детская линия помощи детям, пострадавшим от жестокого обращения 8-801-100-1611
Телефон доверия для детей и подростков, оказывающий психологическую помощь детям и их родителям в кризисных ситуациях +375 17 263-03-03
Круглосуточный телефон экстренной психологической помощи для взрослых (телефон доверия) +375 17 352-44-44, +375 17 304-43-70
источник
Ежегодно в Беларуси заболевают ветряной оспой около 50 тысяч детей и подростков. При этом многие могли бы избежать заболевания.
Ежегодно в Беларуси заболевают ветряной оспой около 50 тысяч детей и подростков. При этом многие могли бы избежать заболевания, если бы сделали прививку. 
Как пишет в газете «Медицинский вестник» заведующая отделением иммунопрофилактики Республиканского центра гигиены, эпидемиологии и общественного здоровья Вероника Шиманович, восприимчивость людей к ветрянке — 100%. Заболеть очень легко — инфекция передается воздушно-капельным путем при разговоре, кашле, чихании. Возможно, заражение ребенка от матери во время беременности.
Что самое коварное — больные становятся заразными за 20-24 часа до появления сыпи и остаются такими до 5-го дня с момента регистрации ее последнего элемента.
Одновременно с кожными высыпаниями на слизистых оболочках появляются пузырьки, которые быстро лопаются, превращаясь в язвочку с желтовато-серым дном, окруженную красным ободком. За 1-2 дня энантема заживает. Температура держится 2-5 дней, иногда до 8-10 дней (если высыпания обильные и продолжительные).
Вероника Шиманович подчеркивает: «К сожалению, высокоэффективного лекарства для лечения ветряной оспы до сих пор не создано. Интерферон уменьшает (иногда предотвращает) подсыпание, уменьшает осложнения, облегчает течение болезни».
Основные правила лечения такие:
• Весь лихорадочный период необходим постельный режим.
• Корочки рекомендуется обрабатывать перманганатом калия (марганцовкой). Показаны дезинтоксикационная терапия, антигистаминные препараты.
• При кожном зуде — обработка кожи спиртом или уксусом. Чтобы корочки отпадали скорее, применяют ультрафиолетовое облучение.
• Антибиотики — для профилактики осложнений при выраженной интоксикации и обильных высыпаниях. Противовирусные препараты типа ацикловира — при отсутствии противопоказаний.
• При ветряной оспе противопоказан аспирин. Его ни в коем случае нельзя давать при большой температуре, поскольку высока вероятность осложнений со стороны печени. Не аспирин плох, а его несовместимость с ветрянкой.
Прогноз при ветряной оспе обычно благоприятный. Но у больных с иммунодефицитом, в том числе с ВИЧ, с онкогематологическими заболеваниями, в частности у детей с острыми лейкозами, ветрянка может осложняться пневмонией или энцефалитом с тяжелыми последствиями и даже смертельным исходом.
Чаще всего болеют 3-6-летние дети. В этом возрасте ветрянка протекает относительно легко, у взрослых — в более тяжелой форме: в виде опоясывающего герпеса — лишая (герпес-зостер), им страдают около 20% пожилых людей.
Первой страной, где была зарегистрирована вакцина против ветряной оспы и начата иммунопрофилактика, стала Япония. Исследования показали: иммунитет после вакцинации сохраняется 10-20 лет. Американские исследователи отметили, что вакцинопрофилактика защищает от инфекции 70-90% привитых детей, более 95% из них могут не опасаться тяжелой формы заболевания в течение 7-10 лет после иммунизации.
Оптимальный возраст для вакцинации — 12-14 месяцев. В Японии и некоторых других странах достаточной считается 1 доза вакцины, вне зависимости от возраста прививаемых. В США дети до 13 лет получают 1 дозу, а для подростков и взрослых рекомендуются 2 дозы с 4-8-недельными перерывами. Разница в схеме применения вакцин вызвана их различной дозировкой.
В Беларуси Минздравом зарегистрировано 2 вакцины против ветряной оспы: живая аттенуированная «Варилрикс» (Бельгия), предназначенная для подкожного введения с 9-месячного возраста, и «Окавакс» (Япония). Они низкореактогенны для всех возрастных групп.
Вакцина может быть использована и для экстренной профилактики, чтобы предупредить вспышки. Если прививка сделана не позднее 3-го дня после вероятного контакта с больным, инфекцию удается предотвратить в 90% случаев.
Помимо здоровых детей, обязательна вакцинация (для снижения риска заболевания тяжелой формой ветряной оспы) пациентов с иммунодефицитом или иммуносупрессией (дети с лейкозом, больные со злокачественными опухолями или тяжелыми аутоиммунными заболеваниями, коллагенозами и др.).
Противопоказана вакцина беременным (следует избегать беременности в течение 3 месяцев после вакцинации); больным СПИДом; проходящим или прошедшим в последние 3 месяца курс стероидной и/или иммуносупрессивной терапии, включая радиотерапию.
источник
Прививка от ветрянки — это доказанный и эффективный медицинский метод, при помощи которого можно предотвратить заражение инфекцией. Вопрос о необходимости вакцинации сегодня стоит довольно остро, и многие люди не могут дать однозначного ответа, нужна ли вакцина от ветрянки, либо лучше переболеть данным заболеванием.
Прежде чем делать какие-либо выводы, нужно понять, что такое ветрянка, какие виды вакцин от нее существуют, какие противопоказания и возможные осложнения необходимо учитывать.
В статье мы подробно расскажем о вакцинах, какая из вакцин лучше и почему, о последствиях применения и о целесообразности прививки для взрослого и ребенка.
Впервые вакцина против ветрянки (ветряной оспы) появилась в 1974 году. Медицинские специалисты Японии и США тестировали полученную вакцину с использованием штамма Ока вируса VZV и проводили лабораторные исследования. Безопасность использования вакцины подтвердили полученные результаты, записанные в документе по позициям ВОЗ:
90% привитых имели защиту через 10 лет после вакцинации в США и через 20 лет в Японии.
В графике прививок, принятом на территории России, вакцинация от ветрянки является довольно новым пунктом. Считается, что впервые действенная вакцина появилась в России в 2008 году и через год была включена в региональную программу иммунизации.
Рекомендуется проводить процедуру еще в детском возрасте, до достижения ребенком 12-летнего возраста. При этом важно правильно определить способ и место введения препарата. Так, средство в основном вводится внутримышечно в области дельтовидной мышцы.
Многих людей волнует вопрос, как называется прививка от ветрянки, сколько их существует и какая из них лучше. В России применяются два типа основных вакцин: варилрикс и окавакс. Рассмотрим каждую из вакцин.
Окавакс — живая вакцина, в составе которой содержится Вирус Varicella Zoster в допустимых значениях (согласно инструкции, не менее 1000 БОЕ).
Препарат выпускается в двух флаконах: в одном содержится порошок с инфекционным агентом, во втором – жидкость для его разведения.
Вакцина окавакс удобна тем, что ее применяют единоразово. В 90% случаев наблюдается сохранения устойчивого иммунитета в течении многих лет (от 20 лет).
Вакцину вводят однократно в область мышцы плеча. Препарат не используется внутривенно!
Окавакс показана к применению детям от 1 года, которые не были привиты ранее и не болели ветрянкой. Вакцина строго противопоказана при беременности. При лактации решение принимает врач, в некоторых случаях оценивают риск польза – вред.
Женщинам рекомендуется предохраняться от беременности один месяц до и два месяца после вакцинации .
Экстренная вакцинация от ветрянки проводится не позднее 72 часов или 3-х дней после контакта.
После вакцинации следует оставаться под наблюдением врача в течении 30 минут, чтобы предотвратить аллергические реакции. В день вакцинирования и на следующий день рекомендуется воздержаться от физических и психических нагрузок, не загрязнять и не мочить место инъекции.
Валирикс представляет собой средство в виде порошка с прилагающимся к нему шприцем, наполненным жидким содержимым Указанные препараты содержат терапевтическую дозу вируса – возбудителя. Содержание инфекционного агента крайне мало, поэтому никакой опасности для человека введение таких средств не представляет.
Разрешена к применению детям с 12 месяцев. У детей до 13 лет вакцина применяется один раз. У и детей старше 13 лет и взрослых два раза с интервалом 6 – 10 недель.
Варилрикс противопоказана при беременности и в период лактации. Планировать беременность следует через 3 месяца после использования вакцины.
В экстренных случаях вакцинацию проводят в течении 4 суток или 96 часов после контакта с больным 1 дозой вакцины (0.5 мл). Медики рекомендуют для эффективности сделать прививку все-таки в течение 3 первых суток (72 часов) после контакта.
Страна – производитель: Бельгия.
Для удобства мы сформировали таблицу, где сравнили вакцины окавакс и варилрикс по различным характеристикам.
(данные составлены на основе инструкций к вакцинам)
| Характеристики | Окавакс | Варилрикс |
| Состав | Вирус Varicella Zoster (штамм ОКА) не менее 1000 БОЕ в 1 дозе (0.5 мл) и вспомогательные вещества | Varicella zoster (штамм Oka), не менее 3.3 lg БОЕ в 1 дозе (0.5 мл) и вспомогательные вещества |
| Способ введения вакцины | Подкожно, в руку (в мышцы плеча) | Подкожно, в руку (в мышцы плеча) |
| Применение у детей | От 1 года | От 1 года до 13 лет (1 раз) |
| Применение у взрослых | Однократно | Двухкратно с интервалом 6- 10 недель |
| Применение при беременности и лактации | При беременности – запрещено; при лактации – после консультации с врачом. | Запрещено |
| Применение при планировании беременности | Предохраняться за 1 месяц до вакцинации и 2 месяца после вакцинации | Не планировать беременность в течении 3 месяцев после вакцинации |
| Экстренная вакцинация | В течении 3 дней (72 часов) после первого контакта | В течении 3-4 дней или 72 – 96 часов после первого контакта |
| Особые указания после вакцинации | ||
| Действие вакцины | от 10 до 20 лет, легкое проявление ветряной оспы в случае заражения | от 10 до 20 лет, легкое проявление ветряной оспы в случае заражения |
| Цена (стоимость) | От 2 000 – 3 500 руб. | От 4 000 до 5 500 руб. |
| Страна — производитель | Япония | Бельгия |
Этот вопрос является весьма актуальным, однако, прежде чем ответить на него, необходимо вспомнить об опасных осложнениях, которые может повлечь за собой ветряная оспа. К числу таких осложнений относят:
- Воспаление костной ткани с последующим развитием артрита.
- Патологии внутренних органов (сердце, печень, почки и другие органы).
- Инфекционные заболевания головного мозга.
- Опоясывающий лишай – это заболевание, вызванное той же группой возбудителя, но имеющее более тяжелое течение.
- Значительное поражение кожных покровов, возникновение очагов нагноения (фурункулез).
- Длительное нарушение работы иммунной системы, которое приводит к частым инфекционным заболеваниям. И многие из этих патологий, например, сепсис или пневмония, нередко заканчиваются гибелью пациента.
Чтобы снизить риск развития этих осложнений, рекомендуется своевременно сделать прививку от ветрянки.
Столкнуться с проблемой может любой человек, однако, в некоторых случаях вероятность инфицирования существенно повышается. Поэтому некоторым людям вакцинация необходима в первую очередь.
Вакцинация от ветрянки рекомендуется:
- Женщинам, планирующим беременность (прививку необходимо сделать не позднее, чем за 3 месяца до предполагаемого времени зачатия).
- Онкологическим больным, проходящим курс химиотерапии.
- Людям, которые длительно принимают препараты, угнетающие иммунитет.
- Людям, которые имеют хронические заболевания внутренних органов.
Кроме того, защитить себя от ветрянки необходимо и медицинским работникам, а также работникам общеобразовательных и дошкольных учреждений, так как эти люди находятся в группе риска.
источник
В Минске начался второй этап вакцинации против ветряной оспы. Уже вакцинированы более 500 человек.
Сейчас прививают детей, которым предстоит трансплантация органов, с хронической почечной недостаточностью, с тяжелой формой бронхиальной астмы и в возрасте 10-18 лет (если они до этого не болели ветрянкой). Вакцинацию могут получить также дети и взрослые, ранее не болевшие ветряной оспой и находившие в контакте с больным дома, по месту воспитания, учебы или работы.
Прививки делают бесплатно. По прогнозам медиков, результаты вакцинации появятся к 2013 году. К этому времени уровень заболеваемости ветряной оспой среди горожан должен снизиться на 30 %. Пока в Минске в среднем ежегодно регистрируют 13 тыс. случаев. По распространенности в столице это заболевание на 2-й позиции после ОРВИ и гриппа.
Ветряная оспа сопровождается повышением температуры, сыпью, зудом. Большинство родителей ошибочно полагают, что это легко протекающая инфекция. К сожалению, врачи-инфекционисты ежегодно сталкиваются с тяжелыми и осложенными случаями ветрянки даже у здоровых детей. После ветряной оспы организм ребенка восстанавливается длительный период (по некоторым данным до 6-8 месяцев).
— После перенесенного заболевания вирус сохраняется в нервных окончаниях, — отметила И. Глинская (заведующий отделением иммунопрофилактики Минского городского центра гигиены и эпидемиологии) . — И после 40 лет может проявиться в виде опоясывающего лишая, который распространяется по некоторым участкам тела в виде сыпи, сопровождающейся сильным зудом и болями. Лечение долгое, как правило, в стационаре.
источник
Лиофилизат для приготовления раствора для п/к введения в виде аморфной массы или порошка от кремово-желтого до светло-желтого цвета.
| 0.5 мл (1 доза) | |
| живой аттенуированный вирус Varicella zoster (штамм Oka), полученный размножением в культуре диплоидных клеток человека MRC-5, со специфической активностью | не менее 3.3 lg БОЕ |
Вспомогательные вещества: альбумин человека сывороточный, неомицина сульфат, лактоза, сорбитол, маннитол, аминокислоты.
Растворитель: вода д/и — 0.5 мл.
1 доза (0.5 мл) — флаконы стеклянные вместимостью 3 мл (1) в комплекте с растворителем (амп. 1 шт.) — блистеры полиэтиленовые (1) — пачки картонные.
1 доза (0.5 мл) — флаконы стеклянные вместимостью 3 мл (1) в комплекте с растворителем (шприц 1 шт.) — блистеры полиэтиленовые (1) — пачки картонные.
1 доза (0.5 мл) — флаконы стеклянные вместимостью 3 мл (1) в комплекте с растворителем (шприц 1 шт. с 1 или 2 иглами) — блистеры полиэтиленовые (1) — пачки картонные.
Живая аттенуированная вакцина для профилактики ветряной оспы.
Введение вакцины Варилрикс ® вызывает выработку антител к вирусу ветряной оспы, обеспечивая специфическую защиту от этой инфекции.
Уровень сероконверсии у здоровых детей в возрасте от 9 мес до 12 лет включительно, определенный через 6 недель после вакцинации, превышал 98% и сохраняется, по крайней мере, в течение 7 лет после вакцинации.
Уровень сероконверсии, определяемый у детей в возрасте 13 лет, после двукратной вакцинации, составлял 100% и сохранялся в течение как минимум 1 года.
В клинических исследованиях было показано, что большинство вакцинированных, находившихся впоследствии в контакте с заболевшими, либо не подвержены инфекции, либо переносят заболевание в значительно более легкой форме (меньшее количество высыпаний, отсутствие лихорадки). В одном из исследований была также продемонстрирована 100% защита от стандартных клинических проявлений ветряной оспы и 88% защита против любых проявлений инфекции, вызываемой вирусом Varicella (оценивавшейся как хотя бы одно высыпание).
Пациенты из групп высокого риска
Ветряная оспа представляет собой важный фактор риска, ухудшающий течение и прогноз имеющегося тяжелого заболевания в следующих группах пациентов:
— пациенты с острым лейкозом;
— пациенты, получающие терапию иммунодепрессантами, включая применение кортикостероидов;
— пациенты, которым планируется произвести операцию трансплантации;
— пациенты, страдающие тяжелыми хроническими заболеваниями, такими как метаболические и эндокринные расстройства, хронические заболевания легких и сердечно-сосудистой системы, муковисцидоз и нервно-мышечные нарушения также могут являться факторами, ухудшающими прогноз при заболевании ветряной оспой;
— здоровые люди, находящиеся в тесном контакте с заболевшими или группами высокого риска, не болевшие ветряной оспой и не привитые ранее.
Пациенты из вышеуказанных групп, получающие терапию иммунодепрессантами (включая применение кортикостероидов) по поводу злокачественных солидных опухолей или по поводу тяжелых хронических заболеваний (почечная недостаточность, аутоиммунные заболевания, коллагенозы, тяжелая бронхиальная астма), предрасположены к заболеванию ветряной оспой в тяжелой форме.
У пациентов из группы высокого риска уровень сероконверсии составляет 80%, а у пациентов с лейкозом — примерно 90%.
У пациентов групп высокого риска рекомендуется периодическое определение титров антител к вирусу ветряной оспы для принятия решения о необходимости ревакцинации.
В ходе одного исследования было установлено, что заболеваемость ветряной оспой среди пациентов с лейкозом была ниже у вакцинированных пациентов, чем у пациентов, которым не была проведена вакцинация и которые были инфицированы естественным путем.
Была зарегистрирована передача вируса вакцины между братьями и сестрами с иммунодефицитом, однако у заразившихся детей кожные проявления были слабо выражены.
— профилактика ветряной оспы с 12 мес, в первую очередь у лиц, отнесенных к группам высокого риска, не болевших ветряной оспой и не привитых ранее;
— экстренная профилактика ветряной оспы у лиц, не болевших ветряной оспой и не привитых ранее, находившихся в тесном контакте с больными ветряной оспой (члены семей, врачи, средний и младший медицинский персонал, а также другие лица).
Вакцина противопоказана к применению при беременности или планируемой беременности (в течение 3 мес) и в период грудного вскармливания.
Вакцина Варилрикс ® предназначена для п/к введения.
Для приготовления раствора для инъекций следует перенести содержимое ампулы или шприца с растворителем во флакон с лиофилизатом, хорошо встряхнуть образовавшуюся суспензию до полного растворения лиофилизата (приблизительно 3 мин), затем снова набрать в шприц.
Приготовленный раствор прозрачный от желто-розового до розового цвета, без осадка и видимых посторонних включений.
Перед введением вакцины следует осмотреть содержимое флакона на предмет выявления инородных частиц и изменения внешнего вида. Если в вакцине обнаружены какие-либо отклонения от нормы, то такая упаковка подлежит уничтожению. После обработки места проведения инъекции спиртом или другим веществом, применяющимся для дезинфекции, следует подождать, пока это вещество испарится, поскольку при контакте с подобными соединениями может произойти инактивация вакцинного вируса.
Вакцину следует вводить сразу после ее разведения растворителем.
Дети от 12 мес до 13 лет — 1 доза вакцины (0.5 мл) однократно.
Лица старше 13 лет (включая контактных с группами высокого риска и заболевшими) — по 1 дозе (0.5 мл) двукратно с интервалом между введениями 6-10 недель.
Вакцинация групп высокого риска
Пациенты с острым лейкозом, пациенты с тяжелыми хроническими заболеваниями и пациенты, получающие терапию иммунодепрессантами и лучевую терапию.
Иммунизация таких пациентов проводится в состоянии полной гематологической ремиссии основного заболевания. При этом необходимо удостовериться, что общее количество лимфоцитов составляет не менее 1200/мкл, и отсутствуют симптомы, указывающие на недостаточность клеточного иммунитета.
Если вакцинацию пациентов планируется провести в острой фазе лейкоза, необходимо прервать химиотерапию на срок, равный одной неделе до и одной неделе после вакцинации. Не следует проводить вакцинацию в периоды лучевой терапии.
Пациенты, которым планируется произвести трансплантацию органа
Если пациентам предстоит трансплантация органа (например, почки), то вакцинацию следует проводить за несколько недель до начала проведения терапии иммунодепрессантами.
Вакцинацию проводят однократно 1 дозой вакцины (0.5 мл) в течение первых 96 ч после контакта (предпочтительно в течение первых 72 ч).
Зарегистрированы отдельные сообщения о случайной передозировке вакцины. Некоторые сообщения включали описание таких симптомов как летаргия, судороги.
Введение вакцины Варилрикс ® возможно не ранее, чем через 3 мес после введения иммуноглобулинов или после гемотрансфузии.
Следует избегать назначения салицилатов в течение 6 недель после вакцинации Варилриксом, поскольку имелись отдельные сообщения о развитии синдрома Рейе на фоне инфекции, вызванной вирусом ветряной оспы.
Вакцина может вводиться одновременно с инактивированными вакцинами Национального календаря профилактических прививок РФ и календаря прививок по эпидемическим показаниям РФ, за исключением антирабической вакцины.
Одновременное назначение вакцины Варилрикс ® с вакциной против кори-краснухи-паротита или с вакциной против дифтерии-столбняка-коклюша не снижает иммунного ответа и не повышает реактогенность вакцины Варилрикс ® .
Комбинированную вакцину против кори-краснухи-паротита и вакцину против ветряной оспы можно вводить одновременно при введении их в разные места. Однако, если эти вакцины не были назначены одновременно, то интервал между их назначением для достижения максимального уровня антител должен составить не менее 30 дней.
Между вакцинациями Варилриксом и другими вакцинами, помимо указанных выше, интервал между введениями должен составлять не менее 1 мес.
При проведении одномоментной вакцинации несколькими препаратами надо учитывать противопоказания к каждой из применяемых вакцин.
Все вакцины вводят разными шприцами в разные места инъекций.
Пациентам из группы высокого риска Варилрикс ® нельзя вводить одновременно с другими живыми аттенуированными вакцинами. При этом другие вакцины для введения в форме инъекций следует вводить в разные места.
Профиль безопасности вакцины основан на данных, полученных для 5369 доз вакцины, вводившейся детям, подросткам и взрослым. Реакции регистрировались в течение 42 дней после вакцинации.
Частота реакций определялась следующим образом: очень часто (≥10%), часто (≥1%, но Со стороны ЦНС: иногда — головная боль, сонливость.
Со стороны органа зрения: редко — конъюнктивит.
Со стороны дыхательной системы: иногда — ринит, кашель, инфекции верхних отделов дыхательных путей, фарингит.
Со стороны пищеварительной системы: иногда — диарея, рвота; редко — боли в животе.
Дерматологические реакции: часто — сыпь; иногда — сыпь, сходная с сыпью при ветряной оспе, прурит; редко — крапивница.
Со стороны скелетно-мышечной системы: иногда — артралгия, миалгия.
Со стороны организма в целом: иногда — лимфаденопатия, часто — повышение температуры (ректальной ≥38°С, подмышечная впадина/ротовая полость ≥37.5°С); иногда — повышение температуры (ректальной ≥39.5°С, подмышечная впадина/ротовая полость ≥39°С), слабость, недомогание.
Местные реакции: очень часто — боль и покраснение в месте инъекции; часто — отек в месте инъекции.
При наблюдении за массовым применением вакцины поступали сообщения о реакциях и симптомах, расцененных как временно ассоциированные (не обязательно связанные) с вакцинацией.
Со стороны ЦНС: судороги, атаксия.
Возможны: инфекции, вызванные вирусом Varicella zoster, реакции повышенной чувствительности, аллергические реакции (включая анафилактические и анафилактоидные реакции).
В среднем реактогенность вакцины при введении второй дозы (ревакцинации) не превышает реактогенность первой дозы. Также не отмечалось различий в профиле безопасности вакцины у серонегативных и серопозитивных субъектов.
Пациенты из группы высокого риска
Реакции в месте введения вакцины обычно бывают нетяжелыми.
Папулезно-везикулезная сыпь, в редких случаях сопровождающаяся нетяжелой или среднетяжелой лихорадкой, может появляться в период от нескольких дней до нескольких недель после вакцинации.
При введении вакцины Варилрикс ® должны быть все необходимые препараты и средства для купирования возможной анафилактической реакции. Вакцинированный должен находиться под медицинским наблюдением в течение 30 мин после иммунизации.
Следует принимать адекватные меры контрацепции в течение 3 мес после вакцинации Варилриксом.
При наличии первичного или приобретенного иммунодефицита необходимо проводить определение количества лимфоцитов.
Вакцину Варилрикс ® не следует вводить внутрикожно и нельзя вводить в/в.
У пациентов, которые получают массивную терапию иммунодепрессантами, после вакцинации может развиться ветряная оспа с клиническими признаками.
В исключительно редких случаях была зарегистрирована передача вакцинного вируса. Поэтому вакцинированные лица должны избегать контактов с беременными женщинами, поскольку они особо чувствительны к ветряной оспе (преимущественно в I триместре), а также с лицами из группы высокого риска заболевания ветряной оспой в тяжелой форме (например, с пациентами с лейкозами или получающими лечение иммунодепрессантами). В случаях, когда нет возможности предотвратить контакт с вышеперечисленными лицами, следует взвесить потенциальный риск передачи вируса вакцины и сравнить его с риском заразиться и передать натуральный вирус ветряной оспы.
Вакцинированные пациенты, у которых выявляются высыпания в течение 3 недель после вакцинации, должны исключить любые контакты с беременными женщинами (преимущественно в I триместре) и иммунодефицитными состояниями.
Влияние на способность к вождению автотранспорта и управлению механизмами
Влияние на способность концентрации внимания маловероятно.
— первичный или приобретенный иммунодефицит (развившийся вследствие лейкоза, лимфомы, дискразии крови, клинических проявлений ВИЧ-инфекции, применения иммунодепрессантов, включая высокодозную терапию кортикостероидами), определяемый по количеству лимфоцитов ( ® .
Вакцину следует хранить и транспортировать при температуре от 2° до 8°С; не замораживать.
Растворитель (в упаковках по 100 ампул) следует хранить при температуре от 2° до 25°С.
Хранить в недоступном для детей месте.
Срок годности вакцины — 2 года, растворителя — 5 лет.
источник
Ветрянка – это болезнь, которая по большей части наблюдается в детстве, однако, случается и во взрослом возрасте. Большинство пациентов переносят вирусное заболевание в возрасте до 12 лет. Возбудителем заболевания является один из типов герпеса. Как правило, болезнь поражает людей во взрослом возрасте в том случае, если они в детстве не переносили ветряную оспу или не ставили прививку от ветрянки.
В детском возрасте, заболевание протекает достаточно легко и чем-то напоминает обычную простуду, то для взрослого человека она может стать причиной серьезных осложнений. В детском возрасте тяжелое течение болезни наблюдается только в одном случае из десяти. У взрослых статистика совсем иная: каждый третий пациент болеет с осложнениями. Именно у взрослых на коже остаются рубцы, а во время течения болезни наблюдается сильная лихорадка и пневмония. Реже развивается отит и различные кожные инфекции гнойничкового типа.
Из-за этого, у многих возникает закономерный вопрос – можно ли сделать прививку от ветрянки и какие препараты ставятся взрослым, а какую вакцину от ветрянки рекомендуют ставить в детском возрасте. Остановимся на данном вопросе подробнее и выясним, как проводится вакцина от ветрянки, какая вакцина против ветрянки ставится взрослым пациентам, а какие составы разрешены в детском возрасте, а также выясним, в каких вообще случаях проводится вакцинация от ветрянки. Также, мы рассмотрим, какие могут быть последствия у вакцинации и возможные осложнения.
Ветряная оспа может стать серьезной проблемой, если инфекция поразит человеческий организм совместно с другим заболеванием или женщину во время беременности. К примеру, ветрянка может негативно отразиться на общем состоянии пациента, если он уже страдает ВИЧ, онкологическим заболеванием или проходит курс гормонального лечения. Кроме того, существует вероятность, что люди, уже перенесшие ветряную оспу ранее, могут столкнуться с таким проявлением вируса, как опоясывающий лишай. Данное заболевание провоцируется все тем же вирусом герпеса, ветрянка протекает очень тяжело и болезни свойственны рецидивы.
Прививка от ветрянки может исключить вероятность заражения, однако, многие испытывают сомнения на этот счет и часто задаются вопросом, стоит ли сделать прививку от ветрянки уже во взрослом возрасте. Вакцинация проводится исключительно добровольно, поэтому, человек должен самостоятельно решить, нужна ли ему прививка от ветряной оспы. Важно отметить, что не стоит пренебрегать такой возможностью людям, в детстве не переболевшим ветрянкой, поскольку только постановка прививки от ветрянки может гарантировать защиту от вируса.
Сделать прививка от ветрянки не сложно и разрешено в любо возрасте, независимо от того, болел человек ветрянкой или нет. Как правило, вакцинация выполняется в том случае, если есть показания к ее назначению. Для постановки препарата, достаточно посетить терапевта и получить у него направление на прививку.
Специалисты особенно рекомендуют делать прививку тем людям, которые в детстве ветрянкой не болели. К данной группе пациентов можно отнести:
- женщины, желающие забеременеть;
- лица, страдающие иммунодефицитом;
- если у человека имеются злокачественные новообразования или лейкоз;
- медицинским работникам;
- педагогам и воспитателям;
- пациентам, страдающим такими заболеваниями, как хроническая сердечная, легочная и почечная недостаточность;
- для больных диабетом или гипертонией на последних стадиях;
- людям, имеющим контакты с больным человеком.
Самым сложным вопросом для большинства пациентов является то, нужна ли прививка от ветрянки после того, как имел место контакт с больным пациентом. Ответ положительный. Прививка против ветрянки должна быть сделана не позднее трех суток после контакта. Только в этом случае она сможет подействовать и защитить пациента от заражения.
В Российской Федерации, прививка от ветрянки ставится с использованием двух препаратов:
- окавакс – выпускается французским производителем;
- варилрикс – бельгийского изготовления.
Обе вакцины достаточно эффективны, и различия препаратов заключатся только в комплектации и в технике постановки укола.
Данный препарат выпускается во Франции и включает в себя живые вирусы инфекции. Данный тип вакцины используется для постановки детям после года и взрослым пациентам. В отдельных случаях вакцина может стать профилактическим средством для предотвращения возникновения заболевания.
В комплект для вакцинации входит набор из двух флаконов. В первом находится растворитель, а во втором вирус в сухом виде. В одном наборе содержится только одна доза, которая должна быть использована полностью сразу же после открытия.
Прививка ставится подкожно, а наиболее удобным место является плечо. Если нет такой возможности, то препарат вводят внутримышечно. Реакция на вакцинацию практически отсутствует, однако, в редких случаях появляется небольшой отек и уплотнение. В месте введения препарата может покраснеть кожа. Крайне редко появляется сыпь или поднимается температура.
Категорически запрещена постановка данного препарата в следующих случаях:
- если у женщины подтверждена беременность;
- во время обострения хронического заболевания;
- когда в процессе тестирования выявлена индивидуальная непереносимость препарата.
Данный препарат выпускается в Бельгии и содержит ослабленный вирус ветрянки. Средство разрешено для постановки детям и взрослым, не имеющим ограничения к заболеванию. Варилрикс может быть использован, не позже 72 часов с момента контактирования с носителем вируса.
Набор для вакцинации в данном случае включает в себя флакон с вирусом и шприц с растворителем. Препарат также ставится подкожно или внутримышечно. Чтобы гарантировать полную защиту, необходимо поставить две дозы препарата с перерывом в 1,5-3 месяца.
Состав достаточно легко переносится как детьми, так и взрослыми. В редких случаях наблюдается покраснение в месте введения препарата, а также небольшая слабость, подъем температуры или сыпь.
Вакцин нельзя ставить пациентам, у которых имеются следующие отклонения:
- СПИД или лейкоз;
- обострение хронического заболевания;
- ОРВИ;
- кишечные инфекции.
Вакцина запрещена для постановки беременным женщинам и кормящим мамам.
Через 1-3 недели после постановки прививки, у пациента может наблюдаться высыпания на коже, а также наблюдать поднятие температуры. Эти симптомы ветрянки после прививки говорят о том, что в организме пациента ведется работа по выработке антител для борьбы с вирусом. Как правило, этот процесс занимает от двух до трех дней.
Специалисты отмечают, что выработанные антитела сохраняются в крови пациента до 20 лет, однако, производители утверждают, что срок действия вакцины составляет 30 лет. Чтобы защитить себя и своих близких от заражения, важно своевременно проводить вакцинацию. Как правило, прививка от ветрянки детям ставится в возрасте 2 лет, если для этого отсутствуют противопоказания. Детям до 13 лет достаточно одной дозы вакцины, чтобы полностью защитить от заражения.
Прививка от ветрянки взрослым может быть поставлена в любом возрасте, по желанию человека. Предварительно потребуется посетить терапевта и получить направление на вакцинацию. Вероятно, что необходимо будет поставить две дозы лекарства.
источник
Сделать прививку ребенку в Минске в соответствии с «Национальным календарем профилактических прививок» можно в медицинском центре «Нордин».
| Возраст ребенка | От каких инфекций прививавают |
|---|---|
| 1 день | Гепатит В |
| 3-5 дней | Туберкулез |
| 2 месяца | Гепатит В, дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция (по показаниям) |
| 3 месяца | Гепатит В, дифтерия, коклюш, столбняк, полиомиелит, гемофильная инфекция (по показаниям) |
| 4 месяца | |
| 1 год | Корь, эпидемический паротит, краснуха |
| 1,5 года (18 месяцев) | Дифтерия, коклюш, столбняк |
| 6 лет | Корь, эпидемический паротит, краснуха, дифтерия, столбняк |
| 7 лет | Полиомиелит |
| 11 лет | Дифтерия |
| 16 лет | Дифтерия, столбняк |
| 26 лет | Дифтерия, столбняк |
Разрешение на проведение профилактической прививки дает врач-педиатр, осмотр которого является обязательным требованием перед проведением вакцинации.
На момент вакцинации ребенок и все ближайшие члены семьи должны быть здоровы.
Здоровый малыш не нуждается в специальной подготовке к прививке!
Во время осмотра ребенка врачу-педиатру нужно предоставить объективную информацию о состоянии здоровья вашего ребенка, а именно:
- выписку из амбулаторной карты («Истории развития ребенка») поликлиники по месту жительства (пребывания), в которой наблюдается ребенок, с отражением информации о состоянии здоровья, перенесенных заболеваниях и о ранее проведенных прививках и поствакцинальных реакциях на прививки,
- данные осмотров врачей-специалистов: невролога и других специалистов, проведенных по показаниям либо по рекомендации вашего участкового педиатра.
- Перед первой вакцинацией против дифтерии, коклюша, столбняка, обязателен осмотр невролога, общий анализ крови, общий анализ мочи.
- При проведении последующих вакцинаций ребенку без отклонений в состоянии здоровья делать повторно анализы крови и мочи не нужно!
ВАЖНО! Врач, определяющий возможность проведения вакцинации вашему ребенку, должен располагать максимумом информации о состоянии его здоровья!
За 3-5 дней до и после прививки не вводить в рацион ребёнка новые продукты питания (молочные смеси, прикорм).
Без назначения врача перед вакцинацией не давать ребёнку жаропонижающие, антигистаминные и другие препараты!
Желательно позаботиться о еде и игрушке для ребенка на время нахождения в медицинском центре, так как осмотр перед и после вакцинации, процедура вакцинации в общем занимают около часа.
Перед прививкой врач проводит осмотр и термометрию. Если температура тела у ребенка повышена более 37,5 °С, вакцинация не проводится.
Не стесняйтесь задать вопросы врачу, если у вас есть какие-то сомнения относительно прививки. Обязательно обратите внимание на информацию о том, какие и когда реакции на прививку могут возникнуть и в каких случаях обращаться за медицинской помощью.
В течение 30 минут после прививки вы должны находится рядом с прививочным кабинетом. Это необходимо для быстрого оказания медицинской помощи в случае возникновения немедленных аллергических реакций на прививку.
Если у вашего ребенка после вакцинации повысилась температура тела выше 38,5 °С, дайте ребенку жаропонижающий препарат:
- детям до 6 месяцев предпочтительным препаратом является парацетамол в свечах или сиропе,
- детям с 6 месяцев — «Ибуфен», «Нурофен» (активное вещество «ибупрофен») в свечах или суспензии.
После вакцинации к месту инъекции нельзя прикладывать холод, не греть, не делать йодную сетку или компрессы с мазями, место укола не растирать.
В день вакцинации разрешены прогулки на свежем воздухе и гигиеническая ванна.
Если после прививки развилась лихорадка выше 38,5 °С или местная реакция — покраснение места инъекции более 4 см в диаметре — необходимо обратиться в лечебное учреждение по месту жительства!
ВАЖНО! Рекомендуется отложить прививку на 7-14 дней, если ребенок только что перенес какое-либо инфекционное (бактериальное или вирусное) заболевание. Нужно долечить его и только тогда отправляться на прививку.
Сделать прививку платно можно в медицинском центре «Нордин».
Обратите внимание, мы делаем прививки детям от гриппа и прививку от вируса папилломы человека, которую часто называют «прививкой от рака шейки матки».
Инфекционные заболевания и вакцины, применяемые для вакцинации в центре:
Превенар 13 (13-ти валентная) (Канада)
Дифтерия, столбняк, коклюш (бесклеточная), полиомиелит, гемофильная инфекция, вирусный гепатит В
Дифтерия, столбняк, коклюш (бесклеточная)
Церварикс (16 и 18 тип вируса) (Бельгия)
Гардасил (6, 11, 16, 18 тип вируса) (Нидерланды)
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Многие жители нашей страны сталкивались с ветряной оспой, или в просторечии ветрянкой, которой болеют преимущественно дети. В сознании людей прочно укоренилась мысль о том, что ветрянка представляет собой безобидную детскую инфекцию, которой лучше переболеть. Большинство детей переболевают ветрянкой до 10-летнего возраста. Если ребенок не переболел в детстве, то во взрослом состоянии он может заразиться, и у него инфекция будет протекать значительно тяжелее. Частота осложнений ветрянки у взрослых составляет от 30 до 50% случаев, а у детей — только 10%.
Статистические данные можно трактовать в пользу переболевания ветрянкой в детском возрасте. Однако за этими сухими цифрами скрываются весьма неблагоприятные и опасные последствия. Ветряная оспа является вирусной инфекцией, а ее возбудитель – вирус из семейства герпетиформных, который называется вирус-Зостер . Именно этот вирус из семейства герпесовых вызывает опоясывающий лишай. Согласно выводам и наблюдениям Всемирной организации здравоохранения, после перенесенной ветрянки в детстве или во взрослом состоянии опоясывающий герпес развивается примерно у 10 – 20% людей.
Опоясывающий герпес характеризуется тем, что вирус-Зостер поселяется в нервных стволах и ганглиях, и может поражать центральную нервную систему с формированием параличей, нарушений чувствительности, падения зрения и т.д. Наружным проявлением опоясывающего герпеса являются небольшие пузырьки на коже по ходу пораженного нерва, которые сильно чешутся и доставляют дискомфорт. При появлении таких пузырьков на коже человек с опоясывающим лишаем становится источником вируса-Зостер для окружающих, то есть он него можно заразиться ветрянкой. Для предотвращения частоты развития опоясывающего герпеса и уменьшения количества дней потери работоспособности вследствие заболевания ветрянкой, в 1974 году была внедрена вакцина против ветряной оспы.
В развитых странах прививку от ветрянки применяют с 70-х годов прошлого века. За это время удалось уменьшить частоту заболевания у детей и взрослых. Осложнением ветрянки могут быть энцефалиты, пневмониты, воспаление легких, уродующие рубцы на коже тела, септицемия (заражение крови) и врожденная ветрянка, развивающиеся у 1 взрослого человека из 1000, и у 1 ребенка на 10 000. Сократив заболеваемость ветрянкой, развитым странам удалось уменьшить и число тяжелых осложнений этой вирусной инфекции, а также сократить летальность и количество дней нетрудоспособности.
Прививка от ветрянки является очень эффективной, обладает высокой иммуногенностью, вызывая формирование невосприимчивости у 95% вакцинированных детей до 5 лет. Введение вакцины подросткам вызывает формирование иммунитета только у 78%, но вторая доза позволяет довести процент невосприимчивых детей к ветрянке до 99%. Поэтому Всемирная организация здравоохранения рекомендуется детям до 13 лет вводить одну дозу препарата, а всем людям старше 13 лет для формирования невосприимчивости к ветрянке необходимо уже двукратное вкалывание вакцины.
По данным наблюдений за вакцинированными людьми выявлено, что прививочный иммунитет против ветрянки действует минимум в течение 20 лет. В принципе первые люди были привиты от ветрянки около 40 лет назад. Согласно исследованиям иммунитета у этих лиц, было показано наличие антител против инфекции. То есть защита от ветрянки после прививки сохраняется очень длительное время.
Прививка от ветрянки в большинстве случаев надежно защищает человека от инфицирования, но в случае развития иммунодефицита вакцинированное лицо может переболеть ветряной оспой в легкой форме. Такие случаи заболевания ветрянкой после прививки были зарегистрированы у людей, у которых развились онкологические заболевания крови и других органов на фоне приема глюкокортикоидных препаратов, в том числе для лечения бронхиальной астмы.
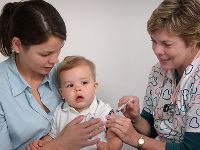
В развитых странах прививка от ветрянки применяется не только с целью формирования невосприимчивости к инфекции, но и для профилактики заражения после контакта с больным человеком. Например, вы контактировали с ребенком, больным ветряной оспой, а сами в детстве не переболели. В этом случае в развитых странах Европы и США вводят вакцину от ветрянки, которая профилактирует заражение и заболевание. Прививка в качестве профилактического мероприятия эффективна, если ее ввести в течение 72 часов (3 суток) после контакта с человеком, больным ветряной оспой. К сожалению, в России такая стратегия не практикуется, в основном в силу дороговизны вакцины против ветряной оспы, которая не производится в стране, а закупается и импортируется из-за границы.
Прививка против ветряной оспы может быть введена ребенку с возраста 9 месяцев, или любому взрослому, если он к моменту вакцинации не переболел инфекцией. Людей, которые переболели ветрянкой, прививать нецелесообразно, поскольку иммунитет после такой естественно перенесенной инфекции – пожизненный. В редких случаях при развитии иммунодефицита у такого человека, перенесшего когда-то ветрянку, возможно повторное заражение. Частота таких случаев составляет 1%.
Прививка против ветряной оспы в большинстве случаев защищает человека от заражения. Но в некоторых случаях прививка может быть несостоятельной. Тогда происходит инфицирование, но протекает ветряная оспа в такой ситуации — в легкой форме. Привитые взрослые, заразившиеся ветряной оспой, переносили инфекцию, как маленькие дети — то есть относительно легко и без тяжелых осложнений в виде энцефалита или пневмонита. Поэтому если человек не болел ветрянкой, то ему лучше поставить прививку от этой, такой обманчиво безопасной, инфекции.
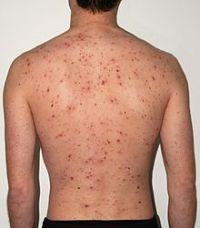
Поскольку ветрянка вызывается вирусом из семейства герпесовых, то имеется высокая вероятность проникновения данного микроорганизма в нервную ткань. Классическими симптомами ветряной оспы является повышенная температура тела и наличие высыпаний на коже в виде пузырьков, заполненных жидкостью. Эти пузырьки лопаются, покрываются корочкой, под которой и происходит заживление. После полного заживления эрозии под корочкой, последняя отпадает, не оставляя дефекта. К сожалению, место пузырька может инфицироваться бактериями, живущими на коже — в этом случае развивается дерматит, оставляющий безобразные рубцы. Если инфекция оказывается сильной, то возможно развитие абсцессов на коже или флегмон с распространением гноя между пучками мышц.
Тяжелое течение ветряной оспы характеризуется сильной лихорадкой до 40,0 o С, держащейся в течение нескольких дней, вялостью, слабостью, апатией, нарушением аппетита, рвотой, поносом и др. Кроме того, ветряная оспа может спровоцировать развитие следующих осложнений:
- вирусный энцефалит;
- гепатит;
- пневмония;
- пневмонит (воспаление только отдельных альвеол легкого);
- сепсис.
Энцефалит может приводить к трагическим последствиям, поскольку вирус-Зостер разрушает клетки головного мозга. В зависимости от тяжести течения и объема поражения тканей головного мозга, следствием данной патологии могут быть параличи, нарушения чувствительности, потеря зрения, односторонние парезы и другие, менее выраженные неврологические симптомы.
После перенесенной ветряной оспы организм человека получает иммуносупрессию, а последующие 6 – 12 месяцев иммунитет сильно ослаблен, что провоцирует постоянное заболевание простудами, гриппом и другими патологиями респираторного тракта (например, бронхиты, ларингиты, трахеиты, риниты и т.д.).
Наконец, самое неприятное последствие ветряной оспы человек может ощутить лишь в зрелом возрасте. Поскольку вирус ветрянки имеет сродство к нервной ткани, то он способен очень долго просто жить в ганглиях, а по прошествии времени активизироваться и вызывать развитие опоясывающего лишая. Опоясывающий лишай проявляется в развитии пузырьков на коже по ходу пораженного вирусом нерва, которые очень сильно зудят и беспокоят человека. При сильном поражении тканей нерва могут наблюдаться сильные боли, параличи, нарушения чувствительности и т.д. В период появления высыпаний на коже у человека с опоясывающим лишаем, такой индивидуум является источником вируса, и способен заразить ветрянкой окружающих.
Как видно, негативные последствия ветрянки достаточно серьезны, поэтому лучше болезнь предупредить, поставив прививку. Особенно она необходима взрослым, которые не болели ветрянкой, поскольку у них частота развития тяжелых осложнений после инфекции в 30 – 50 раз выше, чем у детей до 10 лет.
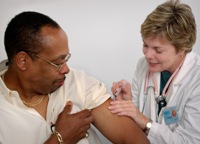
Беременные женщины должны оберегаться от ветрянки, поскольку эта инфекция может привести к выкидышу на ранних сроках, или к формированию врожденных уродств у плода, если заболевание было перенесено до 20 недели гестации. Ветрянка за неделю перед родами способна привести к развитию врожденной ветрянки у малыша. В этом случае ребенок переболеет, но иммунитет у него будет слабый, поэтому впоследствии он вполне может опять заразиться ветряной оспой.
Взрослые люди могут прививаться от ветряной оспы по желанию. Взрослые люди, имеющие некоторые тяжелые заболевания, должны привиться от данной болезни, поскольку у них очень высок риск развития осложнений или смертельного исхода этой инфекции. Так, прививка от ветрянки рекомендована следующим категориям взрослых:
- Наличие любого хронического заболевания, протекающего в тяжелой форме (например, гипертония III степени, сердечная недостаточность, сахарный диабет и т.д.).
- Острый лейкоз.
- Лечение препаратами, снижающими иммунитет (химиотерапия опухолей, лекарственная поддержка после пересадки органов и тканей, и др.).
- Лечение методами лучевой терапии.
- Подготовка к пересадке органов и тканей.
Всем людям, имеющим вышеперечисленные симптомы, рекомендована прививка от ветрянки, но поставить ее можно только при условии нормального клинического состояния и количества лимфоцитов в крови не менее 1200 в 1 мл.
Все остальные взрослые люди могут поставить прививку от ветрянки, когда полностью здоровы. Если имеются какие-либо хронические патологии, то иммунизация проводится только на фоне ремиссии. Взрослые и подростки старше 13 лет должны получить две дозы вакцины для формирования иммунитета против ветрянки.
Если человек не болел ветрянкой и контактировал с инфицированным человеком, то он в течение 3 суток может поставить прививку для профилактики. В этой ситуации она действует в качестве профилактического средства, предотвращая заболевание на ранней стадии. Производители вакцин считают профилактику эффективной в течение 96 часов (4 суток) после контакта с больным ветряной оспой. Однако данные Всемирной организации здравоохранения говорят о безусловной эффективности прививки от ветрянки в качестве профилактического средства только в течение 72 часов после контакта с больным человеком.
В России рекомендовано введение вакцины от ветрянки детям в возрасте от 24 месяцев, которые ранее не перенесли эту инфекцию. Прививка ставится по желанию родителей, она не является обязательной, но рекомендована. Кроме того, все дети старше 2-летнего возраста, которые выезжают в детские оздоровительные учреждения, подлежат обязательной вакцинации против ветряной оспы, если ранее они не переболели. Детям до 13 лет достаточно одной дозы вакцины для формирования иммунитета против инфекции.
Ребенок, привитый от ветряной оспы, имеет надежную защиту от инфекции на долгие годы. Однако для общественного здравоохранения важно охватить прививками максимально большое число детей (90 – 95%), чтобы уменьшить циркуляцию вируса в популяции. При меньшем охвате детей прививками инфекция может перемещаться на более старшие возрастные группы (например, подростков и взрослых).
Поскольку в нашей стране имеется бремя инфекционных болезней, которые гораздо опаснее и серьезнее ветрянки, то прививка против нее не является приоритетом общественного здравоохранения. Выбор остается лично за человеком – при желании можно поставить прививку, но за ее отсутствие не последует никаких дисциплинарных взысканий. Конечно, при наличии возможности лучше поставить ребенку прививку от ветрянки и защитить малыша от инфекции, создав ему индивидуальную защиту.
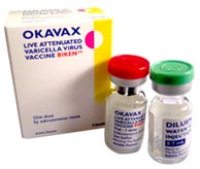
Для формирования иммунитета достаточно одного введения вакцины Окавакс в дозе 0,5 мл. В комплекте для вакцинации имеется два флакона – один с растворителем, и второй — с высушенными вирусами. Набор содержит одну дозу, которая вводится только одному человеку. Весь препарат вводится сразу, хранить открытые флаконы нельзя.
Окавакс вводится подкожно, чаще всего в плечо. При возникновении сложностей можно ввести препарат внутримышечно. Нельзя вводить в течение 2 недель после Окавакса любые препараты крови или иммуноглобулины, поскольку это приведет к несостоятельности прививки. В такой ситуации, через 3 месяца после введения иммуноглобулинов, необходимо повторить инъекцию Окавакса.
Вакцину Окавакс можно вводить одновременно с другими в различные части тела. Нельзя совмещать Окавакс и БЦЖ. Если человек уже получил какую-либо прививку, то вакцинация Окаваксом допустима только через месяц.
Реакции на Окавакс развиваются очень редко — обычно и дети, и взрослые легко переносят вакцинацию. Чаще всего наблюдаются отек, покраснение и уплотнение в месте укола, которые проходят через 4 – 5 суток. Редко, через 1 – 3 недели после прививки, может появиться сыпь по типу ветряночной, и температура. Эти симптомы сохраняются несколько дней, и проходят самостоятельно.
Прививку Окавакс нельзя ставить:
- беременным;
- при наличии любой патологии в острой форме;
- при количестве лейкоцитов меньше 1200 клеток в 1 мкл;
- если на прошлое введение была сильная реакция.
Если человек болен ОРВИ, ОРЗ, кишечными инфекциями и др., то прививку Окавакс можно ставить через 2 – 4 недели после выздоровления. Если имеет место менингит или иное заболевание центральной нервной системы, то Окавакс можно ставить только через полгода после выздоровления. Если вам предстоит оперативное вмешательство, то прививку нужно поставить минимум за месяц. Если вы поставили прививку перед планируемой беременностью, то предохраняться следует в течение 2 месяцев.
Вакцина Варилрикс поставляется в виде флакона с порошком и шприцом, наполненным растворителем. Такой комплект поставки исключает повторное использование шприца, и обеспечивает точную дозу в 0,5 мл. Варилрикс вводится подкожно или внутримышечно. Оптимальное место инъекции – плечо.
Для получения эффективной защиты от ветрянки необходимо ввести две дозы Варилрикс, с промежутком между ними в 1,5 – 3 месяца. Если у непривитого и не переболевшего человека произошел контакт с больным ветрянкой, то для профилактики инфекции можно поставить одну дозу Варилрикс. Если ветрянка успешно предотвращена, то для получения хорошего иммунитета против инфекции необходимо поставит вторую дозу вакцины через 1,5 – 2 месяца. Эффективность двух доз составляет 98 – 100%.
Прививку Варилрикс нельзя ставить вместе с БЦЖ и препаратом против бешенства, а со всеми остальными вакцинами можно, но вводить их следует в разные участки тела. Если человек получил препараты крови или иммуноглобулины, то Варилрикс можно поставить не ранее, чем через 3 месяца.
Прививка переносится легко, и редко вызывает реакции. Чаще развиваются реакции в месте укола – это боль и краснота. Реже бывает температура, увеличение лимфоузлов, легкая слабость и недомогание. Через 1 – 3 недели после прививки может появиться сыпь, похожая на ветрянку, которая проходит сама в течение нескольких суток, и не требует лечения. Количество реакций организма на первую и вторую дозу — одинаково.
Препарат Варилрикс нельзя ставить при наличии иммунодефицита (например, при лейкозе, СПИДе и т.д.), на фоне обострения хронических патологий или при острых респираторных и кишечных инфекциях. В этом случае вакцина вводится после нормализации температуры, после ОРЗ и ОРВИ, или же по достижении ремиссии хронической патологии. Также нельзя вводить вакцину беременным и кормящим женщинам, лицам, имеющим чувствительность к неомицину и имевшим тяжелую реакцию на предыдущее вкалывание препарата. Если женщина планирует беременность, то прививку нужно поставить за 3 месяца до предполагаемого зачатия.
Через 1 – 3 недели после прививки на коже человека может появиться сыпь, и подняться температура. Эти явления являются признаками активного формирования иммунитета, а связаны они с попаданием живого вируса в организм человека. Многие люди считают данные реакции самостоятельной инфекцией, однако это не соответствует действительности. В данном случае речь идет о ветряноподобных симптомах, но не об инфекции. Поэтому не следует пугаться такого состояния у человека после прививки. Никакого лечения данные симптомы не требуют, и проходят самостоятельно через несколько дней.
В редких случаях привитый человек может действительно заразиться ветрянкой. Такие случаи регистрируются, когда иммунитет очень низкий, например, при онкологических заболеваниях, лечении большими дозами кортикостероидов, лучевой терапии, химиотерапии, после тяжелой недавно перенесенной патологии и т.д. В этой ситуации ветрянка протекает в легкой форме, практически никогда не вызывая осложнений.
Прививка от ветрянки должна вводиться подкожно. Допускается и внутримышечное введение вакцинного препарата. Ни в коем случае нельзя вводить вакцину от ветрянки внутривенно. Оптимальным местом для введения прививки считается область плеча, его дельтовидной мышцы. Если в плечо поставить вакцину от ветрянки по каким-либо причинам нельзя, то можно ввести препарат в подлопаточную область.
Не следует ставить препарат от ветрянки в ягодицы, поскольку имеется высокий риск задеть седалищный нерв и ввести препарат в подкожную жировую клетчатку, откуда он долго будет всасываться в кровь. При попадании вакцины в подкожный жировой слой образуется болезненное уплотнение, которое рассасывается довольно долго – в течение нескольких недель, доставляя человеку значительные неудобства.
Кроме местных реакций, в 0,1 – 5% случаев развиваются общие симптомы. К общим реакциям на прививку от ветрянки относятся:
- повышение температуры;
- сыпь на теле, как при ветрянке;
- сильный зуд кожи;
- слабость;
- недомогание;
- увеличение и болезненность лимфатических узлов.
Данные общие симптомы развиваются через 1 – 3 недели после прививки, поэтому их называют отстроченными реакциями. Они проходят самостоятельно, и не требуют специального лечения. Отсроченные реакции, связанные с прививкой от ветрянки, наблюдаются строго в промежуток между 7 и 21 сутками после инъекции. Появление симптомов в другой промежуток времени не является реакцией на прививку, а свидетельствует о каком-либо расстройстве здоровья.
Вакцинация от ветрянки противопоказана людям, которые на момент имеют острые заболевания или обострение хронической патологии. В этом случае прививку ставят после выздоровления, или после достижения стойкой ремиссии. Если человек болел легкими респираторными или кишечными инфекциями, то прививку можно ставить через 2 – 4 недели. Если же были тяжелые заболевания нервной системы (например, менингит), то прививку можно поставить минимум через полгода после выздоровления.
Абсолютно противопоказана вакцинация при тяжелом иммунодефицитном состоянии, когда количество лимфоцитов в крови меньше 1200 в 1 мл. Такой сильный иммунодефицит может наблюдаться на фоне опухолевых патологий, СПИДа, использования кортикостероидов и т.д.
Беременность и кормление грудью также является противопоказанием для введения прививки от ветрянки. Если прививка сделана, то предохраняться от возможной беременности следует в течение 3 месяцев. Если человеку предстоит хирургическое вмешательство, то прививку следует поставить за месяц до манипуляции.
У вакцин имеется еще одно противопоказание – наличие аллергии на Неомицин или другие компоненты препарата, а также тяжелая реакция на предыдущее введение вакцины. Нельзя ставить прививку от ветрянки, если в течение полугода до этого момента были эпизоды введения иммуноглобулинов и препаратов крови. От введения данных препаратов следует воздержаться в течение 3 недель после прививки от ветрянки.
Кроме перечисленных противопоказаний имеется ряд состояний, при которых прививка от ветрянки делается с соблюдением осторожности, и под тщательным контролем врача:
- хронические патологии сердца, сосудов, почек и печени;
- патология системы крови;
- наличие аллергических реакций на другие вакцины;
- судороги в прошлом;
- любые нарушения иммунитета;
- подозрение на наличие аллергии к компонентам вакцины.
В этих ситуация прививку от ветрянки можно ставить, но состояние пациента необходимо мониторировать в течение нескольких суток после инъекции.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник