Ветряная оспа, которая в народе зовется просто ветрянкой, является заразным острым инфекционным заболеванием. Она вызывается вирусом, относящимся к известному семейству герпеса. В большинстве случаев ветряной оспой болеют дети в возрасте 2-х – 7-ми лет.
Основным отличием ветрянки от других инфекций можно считать зудящие высыпания на кожных покровах, которые визуально похожи пузырьки. Внутри каждого такого пузырька содержится прозрачная жидкость.
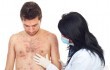
Как выглядит ветрянка у детей наглядно демонстрирует следующее фото:
Высокий процент заболеваемости среди детей объясняется тем, что вирус ветрянки, достаточно летуч. Он беспрепятственно передается от человека к человеку и способен с легкостью проникать в соседние квартиры и помещения.
Кроме того, ветряная оспа отличается продолжительным инкубационным периодом, это значит, что проявляется она не сразу. Заболевание может протекать в не проявляющейся, скрытой форме на протяжении двух – трех недель. За это время ветрянка успевает охватить практически каждого ребенка, посещающего группу в детском саду.
Возбудитель достаточно живуч, поэтому опасна не только начальная стадия. Вирус может передаваться до того момента, пока не заживут последние ранки на теле больного ребенка.
Интересен тот факт, что малыши, которым еще не исполнилось шесть месяцев, не могут заразиться ветряной оспой. Находясь в утробе матери, они получают материнский иммунитет, который надежно защищает их от этой инфекции.
В возрасте от семи лет до десяти дети болеют данным заболеванием в разы реже, однако, в случае заражения, инфекция протекает в более тяжелой форме со всеми вытекающими осложнениями.
В 97 процентах случаев у людей, которые перенесли ветряную оспу, иммунитет против нее сохраняется пожизненно, и только лишь три процента смогут повторно заразиться ветрянкой.
Наиболее благоприятным для болезни периодом можно назвать осенний и весенний сезоны, поскольку именно в это время иммунитет детей наиболее слаб.
Симптомы, характерные для ветряной оспы, трудно перепутать с какими-либо другими инфекциями.
К основным признакам болезни относятся:
- характерные высыпания,
- высокая температура (до 38 – 39 градусов),
- слабость и раздражительность,
- ломота в теле,
- головные боли,
- снижение аппетита,
- ухудшение сна,
- в некоторых случаях у ребенка может даже появиться тошнота.
При заражении ветряной оспой все тело ребенка буквально в течение нескольких часов покрывается плоскими высыпаниями, которые не поражают только ступни и ладони малыша.
Еще через пару часов внутри каждого розового пятнышка размером с просяное зернышко появляется прозрачное содержание. С этого момента ребенок начинает испытывать дискомфорт, высыпания начинают чесаться.
Чтобы в ранки не попала инфекция, родители обязаны следить, чтобы ребенок не смог расчесать их. Через один – два дня высыпания начнут сохнуть и зарастать бурой тоненькой корочкой, однако свежие «пузырьки» будут еще появляться с приблизительным интервалом в пару дней на протяжении семи – десяти дней.
Каждое их новое появление будет сопровождаться поднятием температуры.
После того как новые высыпания перестанут появляться, корочки будут сходить около недели или двух. По истечению этого времени на теле может остаться незначительная пигментация, которая со временем полностью исчезнет.
На коже ребенка могут остаться небольшие рубцы в том случае, если во время болезни будут иметь место осложнения, или малыш попросту расчесал ранки.
Временной промежуток от попадания вируса в детский организм и до проявления его первых признаков называется инкубационным периодом.
Можно выделить три его основные стадии:
- Этап, когда происходит заражение, а также адаптация проникнувшего в организм малыша вируса.
- Активное размножение инфекции сопровождается накоплением в организме вируса. Стадия размножения протекает в инфицированных клетках слизистых покровах ребенка.
- На завершительном этапе возбудитель проникает в кровь и разносится по всему организму, в результате чего малыш слабеет, появляются первые признаки ветряной оспы.
Инкубационный период характеризуется активацией всех защитных сил организма. Именно в этот момент в теле ребенка начинают вырабатываться первые антитела.
В среднем инкубационный период при ветряной оспе может длиться от семи дней до трех недель. Наиболее быстро заболевание проявляется у младенцев, более медленно – у пожилых людей.
Назначаемое лечение обычно зависит от формы, в которой протекает ветрянка, и степени тяжести. На сегодняшний день различают две разновидности заболевания: типичная ветрянка и атипичная.
Если типичная ветрянка проходит в легкой форме, температура и проявления интоксикации у ребенка вообще могут отсутствовать. Единственным признаком болезни станет лишь зудящая сыпь.
источник
??По статистике в России за год это инфекционное заболевание переносит более 800 тысяч человек в возрасте до 12 лет. Безобидная на первый взгляд ветряная оспа у детей при неправильном подходе к лечению может вызвать серьезные осложнения, опасные для жизни. При заболевании противовирусное лечение не требуется, нужно лишь применять разного рода терапевтические меры, направленные на облегчение состояния. Формирование пожизненного иммунитета уменьшает заболеваемость среди взрослых.
Это высококонтагиозное (заразное) инфекционное заболевание, которое распространено преимущественно среди детей в возрасте до 12 лет. Возбудитель ветрянки – вирус Варицелла-Зостер (Varicеlla-herpes zoster), который способен быстро перемещаться по воздуху на много сотен метров, но не способен выжить без организма человека и через 10 минут погибает под воздействием факторов внешней среды (высокая или низкая температура, ультрафиолетовые лучи).
Вирус ветряной оспы летучий и передается преимущественно воздушно-капельным путем. Люди, ранее не болевшие этим заболеванием и не привитые, заражаются со 100% вероятностью. После перенесенного заболевания у человека остается пожизненный иммунитет, но неактивная форма вируса присутствует в спинальных ганглиях, черепно-мозговых нервах. Если в процессе жизни сильно слабеет иммунная система (онкология, стрессы, заболевания крови) человека, латентная форма Варицелла-Зостер начинает активироваться, развивается опоясывающий герпес (лишай).
Заразиться ветрянкой можно только от больного человека, при этом вирус проникает через слизистые оболочки ротовой полости или дыхательных путей. Опасен инфицированный вирусом больной в течение 2 дней до появления сыпи на коже и следующие 5 дней после последних высыпаний. Возможна передача инфекции через плаценту от болеющей матери к плоду. Группа повышенного риска — дети, находящиеся в коллективе (детские сады, школы).
Ветрянка у детей проявляется в несколько этапов, которые сопровождаются характерными признаками. Основные стадии течения заболевания:
- Инкубационный период ветряной оспы (1-3 недели) — в это время вирус размножается в нервной системе зараженного человека без внешних клинических проявлений.
- Продромальный период (1 сутки) — у маленьких детей клиническая картина может отсутствовать, у взрослых появляются незначительные проявления похожие на обычную простуду. Основные симптомы:
- повышение температуры тела до 37,5°С;
- головные боли;
- слабость, недомогание;
- нарушение аппетита, тошнота;
- кратковременные красные пятна на теле;
- ощущение першения в горле.
- Период высыпаний начинается с резкого подъема температуры тела до 39-39,5°С. Чем выше гипертермия, тем тяжелее будет протекать заболевание с обильными высыпаниями. В легкой форме заболевание сопровождается только появлением сыпи на некоторых участках тела.
Ветряная оспа у детей бывает типичной и атипичной формы в зависимости от характера клинической картины. Типичная может протекать в нескольких вариантах:
- Легкая (удовлетворительное состояние, температура нормальная или поднимается не выше 38 градусов, период высыпаний длится 4 дня, кожные проявления незначительные).
- Среднетяжелая (начинается интоксикация организма в виде головной боли, слабости, сонливости; гипертермия выше 38 градусов, обильная сыпь, заканчивающаяся через 5 дней).
- Тяжелая (сильная интоксикация, проявляющаяся тошнотой, повторяющейся рвотой, потерей аппетита, температурой тела до 40 градусов; период высыпаний – 9 дней, сыпь распространяется по всему телу, на слизистые оболочки, наблюдается слияние очагов друг с другом).
К атипичным формам ветряной оспы относят рудиментарную и аггравированную. Рудиментарная протекает легко с единичными высыпаниями, нормальной или субфебрильной температурой тела. Для аггравированной характерна выраженная клиническая картина. К этой форме относятся следующие виды течения заболевания, лечение которых осуществляется в условиях стационара:
- Геморрагическая — проявляется высокой температурой, сильной интоксикацией, поражением внутренних органов, в высыпаниях в виде пузырьков появляется кровь. Впоследствии возникают кровоизлияния под кожу и клетчатку, в слизистые оболочки и внутренние органы.
- Висцеральная — поражает недоношенных новорожденных и детей с разными иммунодефицитами. Интоксикационный длительный синдром, обильная сыпь, критическая гипертермия с поражением ЦНС, почек, легких, печени, сердца.
- Гангренозная — диагностируется очень редко (чаще у людей с ВИЧ-инфекцией). Характерна для нее тяжелая интоксикация, огромного размера пузыри, на которых быстро образуется корочка и зона тканевого некроза. После ее отпадания на коже остаются глубокие и медленно заживающие язвы.
Ветрянка у грудных детей — явление редкое. Заражение происходит, если материнские антитела к вирусу герпеса не попали в организм ребенка еще в процессе внутриутробного развития плода. Возникает это в случае, когда мать не болела этим заболеванием до беременности. Течение инфекции у грудничков:
- высокая температура до 40°С;
- выраженная интоксикация;
- беспокойство, слабость ребенка;
- плохой аппетит;
- обильные высыпания с медленным заживлением;
- затяжное проявление болезни (10-14 дней).
Существует несколько последовательных стадий развития кожных высыпаний у детей. Они проявляются в разные дни заболевания. Основные стадии формирования сыпи:
- Прыщики (первые признаки ветрянки), которые похожи на комариные укусы.
- Пятнышки, которые переходят в наполненные прозрачной жидкостью пузырьки с красной кожей по краю. Постепенно они мутнеют и лопаются.
- Подсыхание пузырьков сопровождается образованием корочки, которую нельзя удалять.
- Существуют ситуации, когда симптомы ветрянки у детей проявляются одновременно в виде пятнышек, пузырьков, корочек без определенной последовательности.
Ветрянка в большинстве случаев проходит без осложнений, но бывают исключения. Дети с разными видами иммунодефицитов подвергаются более тяжелому течению заболевания. К основным нежелательным последствиям болезни можно отнести:
- Вторичная инфекция возникает при поражении кожного покрова стафилококком и стрептококком с развитием гнойного дерматита, поддающегося только антибиотикам.
- Подавление иммунной функции. При угнетении вирусом защиты организма развиваются заболевания: отит, гингивит, ларингит, пневмония, стоматит, артрит, нефрит, миокардит.
- Геморрагическая форма ветрянки. Высокая вероятность летального исхода из-за повышенного риска кровотечений под кожу, в слизистые оболочки, носовых и легочных кровоизлияний.
- Гангренозная ветряная оспа. Папулы становятся большими дряблыми пузырями с элементами некроза. В результате развиваются огромные язвы с риском развития сепсиса.
- Ветряночный энцефалит – это воспаление головного мозга, которое проявляется высокой температурой, нестерпимыми головными болями.
- Шрамы и рубцы остаются на коже после сильных расчесов ранок или при вторичном инфицировании кожи с развитием гнойного процесса.
Чаще ветрянка проходит сама в течение 1 – 1,5 недель. Легче всего ее переносят дети от 1 до 7 лет. Лечение ветрянки у детей лучше проводить дома, нужно употреблять больше жидкости и правильно питаться (исключить жирное, соленое, острое). В помещении для больного должно быть прохладно, чтобы не допускать обильного потоотделения, которое спровоцирует сильный кожный зуд, раздражение.
Во время болезни рекомендуется регулярная смена постельного и нательного белья. Лучше выбирать одежду из натуральных тканей, чтобы избежать лишнего травмирования кожи. Для профилактики развития вторичной инфекции нужно регулярно купать ребенка в кипяченой воде, делать прохладные ванночки с водным раствором марганцовки или отваром ромашки. Использовать разного рода моющие средства (гели, мыло, шампуни) и тереть мочалкой кожный покров нельзя. После водных процедур участки тела нужно промокнуть мягким полотенцем и обработать ранки антисептиком.
Для предотвращения инфицирования сыпь при ветряной оспе нужно обрабатывать антисептическими средствами. К основным дезинфицирующим препаратам относятся:
- 1%-й спиртовой раствор бриллиантового зеленого (зеленка);
- жидкость Кастеллани;
- водный раствор фукорцина;
- отвар ромашки и раствор фурацилина (для полоскания горла и полости рта);
- водный раствор перманганата калия (марганцовка).
Ветряная оспа у детей лечится с применением антисептических средств и хорошим гигиеническим уходом за кожей. Бывают случаи, когда необходима комбинированная терапия, направленная на уменьшение вирусной нагрузки в организме. К основным группам таких препаратов относятся:
- Жаропонижающие (детский Парацетамол, Ибупрофен или Нурофен).
- Противовирусные крема для местного применения, которые разрешены детям с 2-х лет (Зовиракс, Ацикловир, Виролекс).
- Антибиотики назначаются, когда присоединяется вторичная бактериальная инфекция с развитием гнойного и воспалительного процесса.
- Иммуномодуляторы и иммуностимуляторы для поддержания иммунной системы (Анаферон, Интерферон, Виферон).
- Антигистаминные средства для снятия сильного зуда кожи (Кларитин, Цетрин, Эриус, Зиртек, Терфен).
источник
Ветряная оспа — заболевание, с которым один раз в жизни сталкивается каждый человек. Чаще всего она проявляется в детском возрасте. Родители должны знать, как начинается ветрянка и что делать при первых ее симптомах. Особую бдительность к появлению симптомов ветряной оспы следует проявлять после того, как ребенок контактировал с уже заболевшим человеком, а также в случае карантина по ветрянке в садике или в школе.
Ветрянка (или ветряная оспа) — высокозаразная инфекция, которая сопровождается повышением температуры и сыпью по всему телу. Источником заболевания считают одну из разновидностей вируса герпеса — Varicella Zoster. Зачастую диагностируется у детей в возрасте от 2-х до 10-ти лет.
Известны случаи, когда вирусом заражаются груднички, но большинство детей в возрасте до 6-ти месяцев защищены маминым иммунитетом. После того как мать переболела ветряной оспой, в ее организме выработались антитела к вирусу Varicella Zoster. В период беременности они передаются ребенку внутриутробно, а после родов — во время кормления грудью. После того как ребенок перестает употреблять грудное молоко, его организм становится восприимчивым к инфекциям любого рода.
Ветрянкой болеют и в возрасте после 10 лет. У подростков и взрослых заболевание проходит гораздо тяжелее и дольше: сильный зуд, высокая температура тела, общая слабость организма. Если ребенок успешно может переболеть без применения специфических медицинских препаратов, то в более старшем возрасте назначают прием антибиотиков и обезболивающие инъекции.
Длительность заболевания зависит от его формы и индивидуальных особенностей организма больного. Активный период чаще всего длится около 8-ми дней. Если по истечении этого периода на теле больного не появляются новые высыпания, то считается, что недуг пошел на спад, и человек выздоравливает. Засохшие корочки отпадают спустя 1-2 недели, а шрамы от высыпаний заживают через 3-4 недели.
Выделяют две основные формы ветряной оспы: типичную и атипичную. В зависимости от протекания типичная форма бывает:
- легкой: характерно удовлетворительное состояние, температура тела в пределах нормы или не выше 38оС, высыпания немногочисленные и сохраняются до 4-х дней;
- среднетяжелой: наблюдается легкая интоксикация (сопровождающаяся головными болями, слабостью и сонливостью), температура тела выше 38оС, большое количество высыпаний, которые сохраняются до 5-ти дней;
- тяжелой: появляется сильная интоксикация организма (с тошнотой и рвотой), температура тела поднимается до 40оС, высыпания сохраняются до 9-ти дней и полностью покрывают все тело больного, присутствуют на слизистых оболочках и сливаются в единое пятно.
Атипичная форма ветрянки, в свою очередь, делится на следующие разновидности:
- рудиментарная (появляется небольшое количество высыпаний, которые исчезают через 2-3 дня; самая легкая форма ветряной оспы);
- геморрагическая (высыпания на слизистых оболочках желудка и носоглотки);
- висцеральная (поражается нервная система и внутренние органы);
- гангренозная (вместе с пузырьками формируются язвы и некроз).
Тяжелые формы ветряной оспы чаще всего встречаются во взрослом возрасте. Детям свойственна типичная форма заболевания.
Инкубационный период — промежуток времени от момента попадания инфекции в организм до первых проявлений симптомов заболевания. У детей можно наблюдать первые признаки на 14-й день после заражения, у грудничков — на 7-й день, у взрослых — на 20-й день.
Наиболее заразным носитель вируса становится в конце инкубационного периода, примерно за сутки до проявления симптомов. В такие моменты человек еще даже не догадывается о том, что он болен и заразен для окружающих. Поэтому в семье, где кто-то заразился ветряной оспой, в течение короткого промежутка времени с этим недугом могут столкнуться все члены, которые не переболели им ранее.
В период высыпаний вирус Varicella Zoster способен передаваться воздушно-капельным путем. Его большие скопления находятся в секрете, который наполняет пузырьки, поэтому прикасаться к коже больного следует в медицинских перчатках.
Это промежуток времени, когда тяжело диагностировать заболевание. При ветрянке этот промежуток короткий: до 2-х дней. В большинстве случаев он полностью отсутствует. В течение продромального периода пациенты жалуются на легкое недомогание, першение в горле, головные боли, понижение аппетита, беспокойный сон.
Есть начальная и вторичная стадия ветряной оспы. Чаще всего клиническая картина у детей и взрослых типична и на начальной стадии сопровождается следующими симптомами:
- Резкое повышение температуры (вплоть до 40оС). В первые дни недуг напоминает легкую простуду.
- Появление сыпи. По своему внешнему виду напоминает розовые плоские пятнышки. Не доставляет дискомфорта.
- Резкое увеличение количества сыпи (спустя несколько часов после появления первых признаков). Пятнышки превращаются в пузырьки с прозрачной жидкостью, распространяются по всему телу (кроме ступней и ладоней), начинают зудеть и чесаться. Но чесать их нельзя, так как можно занести инфекцию, что приведет к осложнению протекания заболевания.
- Ухудшение общего самочувствия: увеличение шейных лимфоузлов, головная боль, слабость.
- Дети на этом этапе отказываются от еды, плохо спят, становятся капризными.
Далее наступает вторичная стадия заболевания, для которой характерно подсыхание первых высыпаний, пузырьки покрываются красной корочкой. Но процесс протекает волнообразно: через каждые 1-2 дня на теле формируются новые язвочки. Этот период сопровождается типичными симптомами: повышенная температура, лихорадка, головная боль. Фаза продолжается до 8-ми дней. Корочки отпадают спустя 1-2 недели.
Через 5 дней после появления последних высыпаний можно считать, что больной идет на поправку. Его организм уже выработал антитела, которые сохранятся на всю жизнь. На коже остаются бледно-розовые пятнышки, которые сойдут спустя 3-4 недели. Но в случае, когда сыпь была расчесана во время активной фазы недуга, эти пятна останутся на всю жизнь.
При появлении первых симптомов ветряной оспы и в период ее активной фазы, больному необходимо обеспечить покой и постельный режим. Ограничьте его общение с другими членами семьи.
Появлением сыпи сопровождаются и другие кожные заболевания, такие как корь, краснуха, пищевая аллергия, чесотка. Но для ветрянки характерно быстрое распространение сыпи и ее локализация по всей поверхности тела.
Волнообразность протекания недуга — еще одна специфическая характеристика ветряной оспы: первая часть высыпаний появляется на пару дней раньше следующей. При этом на теле сохраняются и свежие пузырьки и подсохшие старые.
Отличие ветрянки от пищевой аллергии: сыпь появляется сначала на волосистой части головы и лице, а затем распространяется по остальным частям тела. При аллергической же реакции покраснения и наросты формируются на определенном участке. Также аллергия зачастую не сопровождается резким повышением температуры тела и ознобом. Аллергическая сыпь напоминает крапивницу и исчезает после приема антигистаминов.
При чесотке сыпь появляется на руках, что не характерно для ветрянки. При краснухе или кори высыпания появляются лишь раз и покрывают определенный участок кожи.
Но не ставьте диагноз самостоятельно! При появлении подозрительных высыпаний не теле сразу же обратитесь к врачу. Он проведет комплексное обследование и назначит больному соответствующее лечение.
Вследствие того, что иммунитет беременных женщин ослабляется и работает в другом режиме, ветряная оспа у них проходит в средней или тяжелой форме. Нередко развивается атипичная форма недуга, яркий симптоматический комплекс: присутствуют головные боли, повышается температура, начинается интоксикация.
30% заболеваний беременных женщин ветрянкой заканчиваются формированием герпетической пневмонии. Уровень опасности заболевания зависит от сроков беременности:
- 1-й триместр: на этом этапе опасна любая инфекция, в том числе и ветряная оспа. Плацента еще не сформирована, поэтому возможно заражение плода, но такой ход событий встречается редко. Это может стать причиной инвалидности ребенка, гибели плода, выкидыша.
- 2-й триместр: к этому времени плацента сформирована и ребенок находится в безопасности. Будущей маме не нужно переживать, так как даже при наличии тяжелой формы заболевания вероятность заражения исключена.
- 3-й триместр: на сроке после 36-й недели болезнь считается опасной. Ребенок может заразиться как внутриутробно перед родами, так и при прохождении через родовые пути. У ребенка развивается врожденная форма ветрянки, которая протекает с осложнениями, поражает кожу, слизистые оболочки, ЦНС и внутренние органы.
В случае заражения матери ветряной оспой сразу после рождения малышу проводят процедуру пассивной иммунизации при помощи вакцинации. Она снижает вероятность развития заболевания на 40% и исключает вероятность летального исхода.
С ветряной оспой рано или поздно столкнется каждый человек. Главное — знать основные признаки: красные зудящие высыпания по всей поверхности тела, температура и общая слабость организма. Прежде чем начать лечение, необходимо проконсультироваться у врача и подтвердить диагноз.
Специфических медикаментозных препаратов от ветрянки не существует. Главными терапевтическими мерами является обеспечение больному постельного режима и обильное питье. Возможен прием жаропонижающих и обезболивающих медикаментов.
источник
С ветряной оспой рискует столкнуться каждая мама, ведь эта детская инфекция отличается высокой заразностью. Что это такое, как распространяется и как обычно переносится ветрянка? В каком возрасте лучше переболеть ветряной оспой? Чем лечат это инфекционное заболевание и как защититься от возбудителя ветрянки? Можно ли быстро избавиться от ветряночной сыпи? Ответы на эти и другие вопросы о ветряной оспе стоит знать всем родителям.
Ветряная оспа является вирусной инфекцией, возбудителем которой выступает ДНК-содержащий вирус Varicella Zoster. Он относится к вирусам группы герпеса, в частности, является вирусом герпеса третьего типа. Помимо ветрянки этот же возбудитель провоцирует появление заболевания «опоясывающий герпес», которое также называют опоясывающим лишаем.
Восприимчивость не болевшего ветрянкой ранее человека к вирусу Varicella Zoster составляет до 90-100%. Для заражения достаточно быть рядом с болеющим ребенком в течение 5-10 минут. Кроме того, такой возбудитель отличается высокой летучестью, поскольку способен перелетать с частичками слизи на расстояние до 20 метров.
В то же время вирус ветрянки малостойкий к действию внешних условий. Если возбудитель такой инфекции находится вне тела человека больше 10-15 минут, он погибает. Ускорить его гибель помогают солнечные лучи, дезинфицирующие средства, высокие температуры и другие внешние факторы.
Когда ветрянка прошла, а ребенок выздоровел, вирус Varicella Zoster не пропадает из тела переболевшего насовсем. Он сохраняется в неактивном состоянии в нервных тканях. У людей старше 40 лет в 15% случаев этот вирус становится активным, что проявляется симптомами опоясывающего герпеса.
Ветрянка передается от больных людей здоровым малышам и взрослым, у которых отсутствует иммунитет к данной инфекции, такими путями:
- Воздушно-капельным. Это наиболее распространенный вариант распространения вируса ветрянки. Возбудитель переносится с частичками слизи после чихания или кашля, а также при обычном дыхании. Больной человек начинает выделять вирус ветряной оспы еще в то время, когда признаки болезни отсутствуют (в последний день инкубационного периода). Далее он является источником инфекции в течение всего периода высыпаний (это самый активный период заражения). Как только проходит пять дней после образования на коже больного последних новых пузырьков, ребенок перестает быть заразным.
- Контактным. Такой путь передачи вируса Varicella Zoster более редкий. При нем возбудитель попадает к здоровым людям при контакте с ветряночными пузырьками, внутри которых содержится достаточно много вирусов. Теоретически можно перенести вирус на белье и разных предметах, но на практике заражение через предметы обихода или третьих лиц почти не бывает.
- Трансплацентарным. Этим путем заражается ветрянкой плод, если мама не болела этой инфекцией до беременности и не сделала прививку. При этом заражение на раннем этапе вынашивания грозит развитием серьезных патологий у ребенка. Если же вирус проник в организм крохи позже 12 недель беременности, вырастает риск развития врожденной ветрянки – инфекции, которая проявляется клинически сразу после рождения и протекает довольно тяжело. Особенно опасным считают период за 5 дней до родов, поскольку при более раннем заражении к малютке попадает не только возбудитель, но и выработавшиеся в мамином организме антитела. Если же кроха заражается непосредственно перед родами, антитела не успевают выработаться и не передаются ему, что и приводит к врожденной ветрянке.
Упоминая о том, откуда берется ветрянка, стоит отметить и возможность передачи вируса Varicella Zoster от больных опоясывающим лишаем, ведь в появившихся на их теле пузырьках находится достаточно много вируса. И если у ребенка, не болевшего ранее ветрянкой, случайно будет контакт с такими пузырьками, у него будет ветряная оспа. Именно поэтому переболевший ветрянкой может быть переносчиком болезни, но при условии, что у такого человека имеется активная стадия опоясывающего герпеса.
Чаще всего ветряная оспа диагностируется у детей старше двух лет, но младше десяти лет, а предельно восприимчивыми к вирусу Varicella Zoster считаются дети 4-5 лет. При этом течение болезни у дошкольников и младших школьников преимущественно легкое.
Груднички до 6 месяцев ветряной оспой практически не болеют. Они защищены материнскими антителами, которые получают и во время беременности, и при вскармливании грудью. Новорожденные младенцы могут заболеть ветрянкой лишь в случае, если мама не болела такой инфекцией раньше (защиты у них нет).
С 6-месячного возраста полученных от мамы антител в организме ребенка становится меньше, поэтому грудные малыши с этого возраста, в 1 год и старше могут заразиться ветрянкой при контакте с болеющим человеком. В такой ситуации годовалый ребенок тоже переносит болезнь в основном в легкой форме.
Подростки тоже могут заразиться ветрянкой, если они не переболели в более раннем возрасте. Как и у взрослых, течение болезни у них нередко тяжелое, возможно развитие атипичной формы, а риск появления осложнений повышен.
Подробнее об этом вы сможете узнать, посмотрев передачу доктора Комаровского.
Начиная с момента контакта Varicella Zoster со здоровым ребенком, заболевание проходит такие стадии:
- Инкубационный период. В нем возбудитель активно размножается и накапливается в клетках слизистых оболочек, а симптомы болезни отсутствуют.
- Продромальный период. Это время, когда вирус проникает в кровь и инфекция начинает проявляться недомоганием, но точно диагностировать ветряную оспу еще невозможно.
- Период высыпаний. В нем возбудитель атакует клетки кожи и на теле ребенка появляется характерная для ветрянки сыпь, а общее состояние малыша ухудшено.
- Период выздоровления. В это время образуются антитела, перестают появляться новые элементы сыпи, а все имеющиеся пузырьки заживают.
Длительность этого периода может варьироваться от семи дней до 21 дня, но чаще всего в детском возрасте ветрянка проявляет себя спустя две недели после контакта с вирусом. Уменьшение инкубационного периода наблюдается у деток до года, а также у малышей с ослабленным иммунитетом. Более длительный период инкубации встречается у подростков – у них изредка первые симптомы инфекции начинаются спустя 23 дня после заражения.
Начало ветрянки похоже на начало любой вирусной инфекции и проявляется:
- Слабостью.
- Головной болью.
- Ухудшенным аппетитом.
- Жалобами, что болит горло.
- Ломотой в мышцах.
- Капризным поведением, раздражительностью.
- Нарушенным сном.
При тяжелой форме у ребенка может возникнуть рвота, выявляются увеличенные лимфоузлы. Кашель и насморк при неосложненной ветряной оспе не встречаются.
Как проявляет себя ветрянка в первые дни, вы можете посмотреть в передаче доктора Комаровского.
Лихорадка выступает одним из частых симптомов ветряной оспы, а ее выраженность напрямую связана с тяжестью инфекции. Если болезнь протекает легко, то температура тела может оставаться в пределах нормы или незначительно увеличиваться. В случае среднетяжелого течения мама увидит на градуснике 37-38 градусов, а тяжелая ветрянка обычно протекает с температурой выше +39°С.
Высыпания можно назвать самым характерным признаком ветряной оспы. Случаи ветрянки без высыпаний практически не встречаются. Даже при очень легком течении на теле ребенка возникает хотя бы несколько пузырьков.
Как правило, сыпь обнаруживается на теле ребенка одновременно с повышением температуры. Первые элементы отмечают на туловище, а затем они возникают на руках и ногах, а также на голове. Они довольно сильно зудят, причиняя детям сильный дискомфорт. Важно отметить и то, что ветряночные прыщи не встречаются на ладонях и ступнях, но могут возникать не только на поверхности кожи, но и на слизистой, например, на языке, на мягком нёбе, на глазах или на гениталиях.
Сначала ветряночная сыпь представлена небольшими красноватыми пятнышками, которые достаточно быстро становятся папулами (на этом этапе высыпания похожи на укусы насекомых). Через некоторое время верхний слой кожи в папулах начинает отслаиваться, а внутри накапливается прозрачная жидкость, в результате чего на месте папул образуются однокамерные везикулы. Вокруг таких пузырьков заметен красный ободок воспаленной кожи.
Содержимое везикул вскоре становится мутным, пузырьки лопаются и покрываются корочками. Под корками кожа постепенно заживает, и если сыпь не чесать, никаких следов от нее не останется. Одновременно с образованием корочек рядом на коже ребенка появляются новые пятнышки, из которых тоже формируются везикулы.
Если у крохи легкая ветрянка, новых «волн» сыпи может и не наблюдаться, а при тяжелой форме везикулы образуются в течение недели или дольше, а их количество очень большое. В то же время, как появляется новая «волна» пузырьков, температура тела тоже повышается.
С учетом клинических проявлений и течения ветряной оспы выделяется типичная форма, симптомы которой описаны выше, а также такие атипичные формы:
- Буллезную, при которой сыпь представлена крупными везикулами, заполненным гноем.
- Геморрагическую, при которой внутри пузырьков кровянистое содержимое.
- Гангренозно-некротическую, при которой везикулы содержат и кровь, и гной.
Эти виды ветряной оспы обычно встречаются при тяжелом течении болезни. Однако существует и рудиментарная форма инфекции с бессимптомным течением.
Ответить точно, через сколько дней проходит ветряная оспа, нельзя, ведь каждый ребенок переносит такую инфекционную болезнь по-своему. Продромальный период у большинства детей длится 1-2 дня, но иногда он настолько короткий, что высыпания начинают появляться практически сразу после того, как малыш почувствовал себя плохо.
Период высыпаний в зависимости от течения болезни может длиться и 2 дня, и 9 дней, но в среднем новые везикулы перестают появляться спустя 5-8 дней с начала клинических симптомов инфекции.
Полное заживление кожи после образования сверху на всех пузырьках корочек длится 1-2 недели. Если у ребенка легкая ветрянка, то болезнь может полностью закончиться за 7-8 дней, а при более тяжелом течении и появлении осложнений ребенок может болеть несколько недель и дольше.
Появление осложнений при ветрянке может провоцироваться как самим вирусом, так и присоединением бактериальной инфекции.
Тяжелая ветряная оспа может осложняться:
- Пневмонией (наиболее частое осложнение).
- Энцефалитом (самое опасное осложнение).
- Бактериальными инфекциями кожи (вследствие расчесывания пузырьков на коже).
- Стоматитом (при заражении пузырьков во рту).
- Отитом (при образовании пузырьков в ухе).
- Поражением роговицы.
- Нефритом.
- Гепатитом.
- Миокардитом.
- Воспалительными болезнями суставов, мышц, половых органов и другими.
Многие интересуются, можно ли умереть от ветрянки. Такой риск действительно существует, поскольку летальность при осложнениях, например, ветряночном энцефалите, достигает 10%. Не менее опасно и спровоцированное ветрянкой воспаление легких, и ветряночный круп.
Чаще всего диагноз «ветряная оспа» выставляют на основе жалоб и клинических проявлений такой инфекции, ведь при повышении температуры и появлении сыпи практически все мамы вызывают педиатра, а у опытного врача проблемы, как определить у ребенка ветряную оспу, зачастую не бывает. Однако вопрос, как отличить ветрянку от аллергии, энтеровируса, стрептодермии, аллергии, кори и герпеса, может быть достаточно сложным, ведь при таких заболеваниях сыпь и другие симптомы бывают очень похожи на ветряную оспу.
В таких случаях понять, что это действительно ветряная оспа, можно с помощью дополнительного обследования венозной крови. С первых дней заболевания выявить вирус можно с помощью реакции ПЦР (это исследование выявляет ДНК возбудителя), а с 4-7-го дня с начала ветрянки в крови болеющего ребенка с помощью ИФА определяются антитела (иммуноглобулины М) к вирусу герпеса 3 типа.
- В детском возрасте большинство случаев ветрянки лечат дома без применения противовирусных препаратов. Ребенку дают лишь лекарства, направленные на облегчение симптомов инфекции. Противовирусные средства, например, таблетки Ацикловир, применяют лишь при тяжелом течении. Антибиотики при ветряной оспе назначают только при появлении бактериальных осложнений.
- Малышей и взрослых с ветряной оспой изолируют, чтобы исключить риск заражения людей без иммунитета. Это особенно важно для таких категорий людей, как беременные, больные иммунодефицитом, люди с хроническими патологиями и некоторых других.
- Если температура очень высокая, ребенку с ветрянкой предписывают постельный режим. При невысокой либо нормальной температуре находиться постоянно в постели не требуется, но физическую активность желательно ограничить.
- Питание при ветряной оспе должно быть легким, поэтому в меню включают супы, кисломолочные продукты, рыбу и мясо на пару, фруктовые пюре, блюда из овощей. Специальная диета при легкой форме не требуется, но родители должны знать, что нельзя есть при ветрянке. Таким считают острое, жареное, копченое, а также все, что тяжело переваривается. Если во рту появились пузырьки, пищу дают в полужидком виде.
- Ребенку с ветрянкой советуют давать больше теплого питья. Ему предлагают морсы, некрепкий чай, отвар шиповника, чистую воду, несладкий компот и другие напитки.
- Для снижения температуры используют разрешенные в детском возрасте жаропонижающие препараты – парацетамол и ибупрофен. Оба лекарства эффективно борются с лихорадкой, но их дозировка должна быть согласована с педиатром. Применение аспирина при ветрянке запрещено.
- Чтобы уменьшить нервную возбудимость и капризность ребенка с ветрянкой, нередко используют гомеопатические или растительные препараты, например, Нервохель или Нотта.
- Обработка пузырьков при ветрянке направлена на снижение зуда и защиту кожи от инфицирования. Довольно распространено использование бриллиантового зеленого и фукорцина. Также часто применяют такие антисептики, как марганцовка (готовят бледно-розовую жидкость) и перекись водорода.
- Чтобы снизить активность возбудителя, кожу ребенка можно обрабатывать гелем или мазью Виферон.
- Для снижения зуда и более быстрого заживления часто применяют средства на основе цинка, например, суспензию Циндол или лосьон Каламин. Такие препараты разрешены с рождения.
- Детям старше 2 лет можно мазать кожу препаратом ПоксКлин. Он представляет собой гель на основе алоэ вера и других натуральных компонентов (упакован, как спрей). Средство легко наносится, быстро действует, не токсично и не вызывает привыкания.
- Чтобы ускорить заживление пузырьков, можно смазывать их маслом чайного дерева. Также процессы регенерации в коже стимулирует обработка салициловым спиртом.
- Если сыпь очень сильно чешется и беспокоит ребенка, следует обсудить это с врачом, который может назначать антигистаминные препараты для уменьшения зуда. Это могут быть такие лекарства, как Супрастин, Зодак, Кларитин, Лоратадин и другие. Из местных препаратов используют гель Фенистил.
- При появлении пузырьков на слизистой рта ребенку рекомендуют полоскать горло Мирамистином, травяными отварами, раствором фурацилина. Если во рту образовались болезненные ранки, их стоит смазывать обезболивающими гелями, применяемыми при прорезывании зубов (Калгель, Камистад и другие).
- Некоторые родители интересуются, можно ли прижигать ветряночные везикулы йодом. Это не рекомендуется, поскольку подобная обработка вызовет усиление зуда.
- Чтобы убрать рубцы, образовавшиеся из-за расчесывания пузырьков и занесения внутрь инфекции, используют такие местные средства, как Контратубекс, Медгель, Спасатель, Дерматикс, Медерма и другие.
Мнение доктора Комаровского о том, как лечить ветрянку, вы сможете узнать, посмотрев его передачу.
У детей, которые переболели ветряной оспой, остается иммунитет, который является стойким и пожизненным (он защищает от данной инфекции на всю жизнь). Повторно заразиться ветрянкой можно крайне редко. Такие случаи диагностируют не более чем у 3% переболевших и связывают преимущественно с иммунодефицитными состояниями.
Снизить зуд помогают частые короткие гигиенические ванны. Купаться при ветрянке не рекомендуется лишь при высокой температуре тела. Когда ребенку стало лучше, ванны допустимы до 4-6 раз в день, но использовать моющие средства и мочалки не следует, а после процедуры не трите тело полотенцем, а лишь легко промокните воду. Подробнее об этом смотрите в передаче доктора Комаровского.
- Следите, чтобы в помещении не было слишком жарко, а одежда ребенка была натуральной и довольно просторной, так как перегрев способствует усилению кожного зуда.
- Уделяйте внимание предотвращению расчесывания пузырьков, ведь тогда у вас не будет проблемы, как убрать следы и шрамы после болезни. Отрежьте коротко ногти или наденьте ребенку рукавички (если он грудничок), а также постоянно отвлекайте, если заметили, что малыш пытается чесать высыпания.
- О том, что у ребенка развились осложнения, могут подсказать такие симптомы, как кашель, посинение кожи, одышка, частая рвота, понос, боли в животе, судороги светобоязнь, конъюнктивит и другие симптомы. При их появлении следует немедленно вызвать врача.
- Не медлите с обращением за медицинской помощью и при высокой температуре, особенно если ее тяжело сбить. Также вас должно насторожить повышение температуры через несколько дней после нормализации общего состояния. Обратиться к педиатру следует и спустя 2 недели с начала болезни, если высыпания еще не прошли.
- Хотя ребенок с ветрянкой уже не заразен спустя 5 дней после выявления на коже последних новых везикул, не спешите выходить с ним в многолюдные места. О возвращении в детский коллектив лучше всего посоветоваться с врачом, поскольку время, когда можно идти в школу после ветрянки или начать опять посещать детский сад, для каждого ребенка будет индивидуальным.
Чтобы ребенок понимал, что с ним происходит, расскажите ему о ветрянке и покажите мультик, например, о котенке Мусти. Благодаря просмотру ребенок в понятной и интересной форме может понять, как проявляется и передается болезнь. К тому же, в мультфильме показано, почему больным с ветрянкой не следует принимать гостей.
Для предотвращения распространения вируса ветрянки используют такие меры:
- Изоляция больных на период их заразности.
- Выделение ребенку отдельной посуды, белья и других предметов гигиены.
- Отдельная стирка одежды больного ребенка.
- Применение марлевой повязки.
- Частые проветривания и влажная уборка комнаты, в которой находится больной ребенок.
Это может помочь избежать заражения домочадцев, которые не болели такой инфекцией в детстве, но зачастую малоэффективно, ведь инфекция передается еще в инкубационном периоде.
Более эффективным способом защитить себя или ребенка называют вакцинацию от ветряной оспы. В нашей стране она не является обязательной, поэтому родители могут приобрести вакцину и сделать ее по своему желанию.
Существует 2 вакцины от ветряной оспы – Окавакс и Варилрикс. Они содержат ослабленный вирус и переносятся преимущественно хорошо.
Вакцинация от ветрянки может проводиться с 9-месячного возраста. Если привить ребенка младше 13 лет, то прививку ставят лишь один раз. В возрасте старше 13 лет для полной защиты от вируса Varicella Zoster требуется две вакцинации, которые проводят с перерывом в 6-10 недель. Укол делают внутримышечно или подкожно в область плеча.
Подробнее о ветрянке вы сможете узнать, посмотрев передачу доктора Комаровского.
источник
Ветряная оспа или ветрянка — очень заразное заболевание. Его вызывают вирусы герпеса 3 типа, так называемые герпесы Зостер. Считается, что каждый человек восприимчив к нему на 100%. Название связано с ошибочным предположением, что эта разновидность натуральной оспы, которую за относительно легкое течение назвали ветрянкой. Действие на организм вируса герпеса Зостер сходно с другими формами герпеса, которые поражают клетки кожи и нервные клетки.
Сама по себе ветрянка не считается опасным заболеванием, но примерно в 5% случаев оно протекает с осложнениями. Тяжело переносят его люди с ослабленным иммунитетом, дети старше 12 лет и грудные младенцы. В период беременности вирус может навредить плоду, особенно высок риск с 12 по 20 неделю и на последней неделе. Если женщина не болела оспой до зачатия ребенка, то ей придется во время беременности сдать анализы на антитела и если у нее нет защиты от вируса 3 типа, пройти курс лечения иммуноглобулином.
Назначают такое лечение беременным, чтобы избежать порока развития плода, который редко, но встречается у женщин, заболевших ветряной оспой. По этой же причине гинеколог может дать направление на аборт из-за существования риска рождения больного ребенка женщинам, которые заболели ветрянкой до 12 недель беременности. После рождения младенцы до 2-х месячного возраста могут заболеть ветрянкой только в случаях, когда произошло заражение:
— внутриутробно, если женщина заболела на последней недели беременности;
— при искусственном вскармливании, ведь ребенку антитела передаются вместе с молоком матери;
— при грудном вскармливании, если женщина не болела ветрянкой и не была привита, так как у нее нет иммунитета;
— при сильном иммунодефиците, например, при заболевании раком или СПИДом.
Чаще всего ветрянкой болеют дети в возрасте 4-7 лет. В нашей стране ребенка больного ветряной оспой изолируют от остальных детей, и он находится в карантине в течение 5-9 дней с начала появления первых высыпаний. В большинстве европейских странах больных ветряной оспой не ограничивают от общения с детьми, поскольку там педиатры считают, что лучше всего если ребенок переболеет ветрянкой до начала посещения школы. У детей дошкольного возраста ветрянка протекает легче и быстрее.
Взрослые обычно переносят заболевание тяжелее детей. Поэтому огораживать ребенка дошкольного возраста от контакта с больным ветряной оспой не следует. Пусть он переболеет ветрянкой лучше в садике. Часто у подростков и взрослых, переболевших ветряной оспой, остаются на теле рубцы на месте высыпаний, а у маленьких детей они заживают, не оставив заметного следа.
Ветрянка имеет несколько стадий. Промежутки между ними могут составлять несколько десятков лет. Впервые заразиться может как ребенок, так и никогда не болевший взрослый. Вирус передается воздушно-капельным путем. Он закрепляется на слизистой верхних дыхательных путей, накапливается там и размножается. Эта стадия протекает бессимптомно, в течение примерно 2 недель, больной не заразен.
Вирус ветряной оспы передается только от человека к человеку. Он не выживает в организме домашних животных и во внешней среде. Источником первичной инфекции становится больной в острой стадии ветрянки: за 1-2 дня до высыпаний и в течение 4-7 дней, когда появляются прыщики, и больной в острой стадии опоясывающего лишая. Иногда заражение может произойти при контакте с содержимым пустул .
Постепенно вирус проникает в кровь, и тогда иммунная система реагирует на чужеродное вторжение. Может подняться температура, появляются слабость, головная боль и боль в пояснице. Этот период длится 1-2 дня, больной заразен. Первая острая стадия наступает, когда вирус закрепляется в клетках спинного мозга. На коже появляются сыпь, которая возникает периодически в течение следующих 4-7 дней. Иногда она малозаметна, что осложняет диагностику. Больной заразен. Сыпь может появиться везде, даже под волосами и на слизистой. Она не однородна внешне, так как высыпания появляются в разные дни.
Если с иммунитетом все в порядке, через 4-7 дней высыпания прекращаются, состояние улучшается, больной перестает быть заразным и выздоравливает. Но вирус прочно закрепляется в нервных клетках и остается там на всю жизнь. Вторичная острая стадия может проявиться спустя много лет из-за ослабления иммунитета, в том числе от стресса. На этот раз высыпания появляются чаще всего в области подмышек и животе, в зависимости от того, какой нерв поражен.
Вторичное проявление вируса герпеса Зостер называют опоясывающим лишаем. Кожных проявлений может и не быть, симптомы ограничены только болью. В период высыпаний больной заразен, как и при ветрянке, в том числе для детей. Тяжелые формы ветрянки опасны еще и тем, что сыпь может покрыть не только большую часть всего тела, но распространяться и на внутренние органы. Встречаются случаи, когда причиной возникновения энцефамиелита — воспаления мозга является осложнение ветряной оспы.
До настоящего времени не найден способ, помогающий полностью уничтожить вирус герпеса Зостер. Закрепившись в организме, он становится практически не восприимчивым к противовирусным и иммунным препаратам. Поэтому ветрянку можно охарактеризовать как первый этап хронического заболевания вируса герпеса 3 типа. Но после первого заражения ветрянкой у человека формируется стойкий иммунитет. Первой острой стадией он уже не болеет. Последующие проявления заболевания возникают из-за уже имеющегося вируса. Поэтому во многих странах считают, что имеет смысл проводить вакцинацию населения.
В нашей стране для лечения назначают антигистаминные препараты для уменьшения зуда, а также антисептики и жаропонижающие. Чаще всего при ветрянке используют для обеззараживания зеленку. Но с эстетической точки зрения это не всегда удобно. Поэтому все чаще в последнее время врачи рекомендуют дезинфицировать ранки раствором марганцовки, фукорцином и желтым риванолом. При этом важно знать: обрабатывать пустулы спиртом и отварами лекарственных трав нельзя. Народные методы лечения могут привести к попаданию инфекции в ранки, которые образуются на месте лопнувших пузырьков. Антибиотики при лечении ветрянки не эффективны, так как заболевание вызвано вирусом.
источник
Ветрянка – одна из самых распространенных инфекционных болезней, протекающая с характерной пузырьковой сыпью. Чаще болеют дети 2-6 лет, посещающие детский сад или школу (места с большим количеством людей).
Возбудителем ветрянки является один из вирусов герпеса, который называется Варицелла Зостер и обладает очень большой летучестью (с воздухом может распространяться на расстояния до 20 метров). Вне организма человека вирус сохраняется всего 10-15 минут, быстро гибнет при прямом солнечном освещении и нагревании, поэтому наибольшая заболеваемость приходится на осенне-зимний, ранне-весенний период.
Передача инфекции происходит воздушно-капельным путем (при разговоре, пребывании в одном небольшом непроветриваемом помещении); с потоком воздуха вирус может распространяться на большие расстояния, например, соседние комнаты. Возбудитель ветряной оспы неустойчив во внешней среде и проникает в организм через слизистые оболочки верхних дыхательных путей – через слизистые оболочки носа, рта и глотки. Затем вирус разносится по организму лимфой и кровью, проникает в кожу и слизистые оболочки, где происходит его размножение. Через вещи, предметы и третье лицо вирус не передается.
Источником инфекции является больной ребенок, который становится заразным за 1-2 дня до появления сыпи, и остается заразным в течение первых 5-7 дней после появления последних высыпаний. Заражение также может произойти от больного опоясывающим лишаем.
Считается, что ребенок до 4-5 месячного возраста защищен от болезни (в случае, если мама болела ветрянкой и у женщины присутствуют антитела к вирусу ветряной оспы). Тем не менее, заболеть ветряной оспой могут дети всех возрастов, включая новорожденных. Более 90% заболевших составляют дети в возрасте до 10 лет.
Перенесенное заболевание оставляет стойкий иммунитет, повторные случаи ветряной оспы возможны, но регистрируются очень редко.
Инкубационный период – это промежуток времени от момента проникновения вируса в организм человека и до появления первых симптомов заболевания. Инфекция проникает в ткани, органы, где происходит их накопление, размножение вируса. Длительность инкубационного периода важно знать для того, чтобы понимать, когда ожидать первых проявлений ветряной оспы, а также для проведения карантинных мер.
Как правило, во время инкубационного периода больной человек не заразен для окружающих, но не при ветряной оспе. Выделение микробов со слюной при кашле и чиханье начинается за 1—3 дня до проявления первых признаков ветрянки.
Ветрянка обычно проявляется между 10 и 19-ым днем со дня заражения (инкубационный период составляет 11-21 день, обычно 14-16 дней). Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 часов до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи.
Как заболевание ветряная оспа диагностируется очень легко.
Диагноз ветрянка ставится врачом при наличии сведений о контакте с больным ветряной оспой, характерной сыпи. Когда врач ставит диагноз, он ищет среди корочек свежий прыщик с еще не лопнувшим пузырем.
Ветряная оспа начинается с повышения температуры до 38-39°С (хотя у некоторых детей температура значительна ниже), слабости ребенка, на этом фоне появляются маленькие единичные красные пятнышки, затем в ближайшие часы на их основании образуются пузырьки диаметром 3-5 мм, наполненные прозрачной жидкостью с розовым ободком (их можно сравнить с каплей росы).
На второй день содержимое пузырьков мутнеет, поверхность пузырька становится морщинистой, центр начинает западать. В последующие дни образуются корочки, которые постепенно в течение 7-14 дней подсыхают и отпадают, оставляя красные пятна, которые не бледнеют в течение многих недель. Высыпание обычно происходит не одновременно, а как бы толчками в течение 2-5 дней. Вследствие быстрого изменения каждого пузырька на одном участке тела можно видеть сыпь в разной стадии: пятно — пузырек — корочка. При сдирании корочек и заносе инфекции на коже могут оставаться рубчики. Сыпь сопровождается сильным зудом, может появиться кашель (из-за пузырьков, которые поражают слизистую оболочку).
Обычно сыпь при ветрянке возникает сначала на лице, волосистой части головы, на туловище, затем распространяется на конечности; иногда поражаются слизистая оболочка рта, наружные половые органы, конъюктива глаза. На ладонях и подошвах сыпь отсутствует. Сыпь сопровождается сильным зудом. Ребенок становится вялым, капризничает, у него ухудшается аппетит. Как правило, каждая волна новой сыпи совпадает с ухудшением общего состояния ребенка, больного ветрянкой.
Ветряная оспа проявляется типичной, атипичной и стертой клиническими формами. Типичная ветряная оспа по тяжести течения подразделяется на легкую, среднетяжелую и тяжелую.
Легкую форму ветрянки. Заболевание протекает без подъема температуры или температура тела не превышает 38°С и носит кратковременный характер. Общее самочувствие, как правило, не нарушено, высыпания не обильные, продолжаются 2-3 дня.
Среднетяжелую форму ветрянки – сопровождается повышением температуры до 38-39°C, температура держится на протяжении 3-4 дней. Появляются симптомы интоксикации: головная боль, может быть рвота, нарушается сон и аппетит. Высыпания обильные, особенно на туловище и конечностях, и не только на коже, но и на слизистых рта, наружных половых органов, продолжаются 5-7 дней и сопровождаются кожным зудом. У многих детей со среднетяжелой формой ветряной оспы наблюдается увеличение шейных лимфатических узлов.
Тяжелую форму ветрянки. Температура поднимается до 39-40°C, которая держится в течении 6-9 суток. Самочувствие ребенка значительно ухудшается, у него отмечается головная боль, вялость, рвота, иногда бред, отказ от еды. Высыпания на коже и слизистых обильные, крупные, сопровождаются сильным кожным зудом длительностью 7-8 дней. Очень часто увеличиваются не только шейные, но и подмышечные и паховые лимфатические узлы.
Осложнения при ветряной оспе редкие: это развитие крупа, пневмонии, нефрита, энцефалита (воспаление головного мозга), серозного менингита. Увеличение лимфоузлов может быть реакцией на инфекцию в области высыпаний. Чаще осложнения вызваны с расчесыванием высыпаний и сдиранием корочек, а это способствует присоединению гнойничковой инфекции (стафилококка, стрептококка, пневмококка), что приводит к образованию гнойничков; у детей первых лет жизни развиваются отиты и пневмонии. Осложнения встречаются довольно редко и чаще всего связаны с неаккуратной обработкой высыпаний, что впоследствии приводит к образованию рубцов.
Если мать перенесла ветряную оспу в первом триместре беременности, у плода могут возникнуть тяжелые пороки.
Ветрянка относится к «детским» болезням, но не перенесшие заболевание взрослые также могут быть инфицированы, а с возрастом это заболевание тяжелее переносится.
Профилактика ветрянки состоит в изоляции больных детей до пятого дня после появления последних элементов сыпи. После изоляции больного помещение тщательно, многократно проветривается — вирус боится сквозняков. Необходима влажная уборка помещений. Дети, контактировавшие с заболевшим, подлежат карантину с 11-го до 21-го дня контакта.
Лечение ветрянки проводят в домашних условиях и заключается, главным образом, в предупреждении бактериальных осложнений. Во избежание распространения инфекции следует строго соблюдать все правила личной гигиены:
- с первого дня болезни необходимо купать ребенка, добавляя в ванночку слабый раствор перманганата калия. Зуд можно облегчить при помощи двух-трех ванн в день с теплым раствором кукурузного крахмала, питьевой соды или овсяной муки. На маленькую ванну растворяют полный стакан, на большую— 2 стакана средства. Сухой крахмал насыпают в емкость вместимостью 2-4 стакана, затем при постоянном помешивании медленно добавляют холодную воду до полного растворения крахмала (таким образом не образуются комочки). Затем выливают полученный раствор в ванну.
- ежедневно менять белье. Маечки и рубашечки должны быть только из натуральных материалов.
- подстригать ногти для предупреждения расчесывания пузырьков. Если ребенок совсем маленький, наденьте ему хлопчатобумажные рукавички.
- не менее трех раз в день мойте ребенку руки с мылом и надевайте хлопчатобумажные варежки на ночь, чтобы он не царапал себя во сне.
Не давайте ребенку расчесывать волдыри (струпики) возникающие при ветрянке, это может привести к вторичной бактериальной инфекции или образованию шрамов.
Для облегчения зуда врач может прописать слабое антигистаминное средство.
Смазывайте пузырьки по выбору слабым раствором перманганата калия (1-2%), водным, спиртовым раствором бриллиантовой зелени (1-2%), раствором фукарцина, раствором риванола (0,05%) или водным раствором метиленового синего (1%). Это поможет подсушить пузырьки.
Если у малыша есть высыпания на слизистой оболочке рта, регулярно проводите полоскания слабым раствором фурацилина или мирамистина или обрабатывайте 2% раствором метиленовой сини.
При повышении температуры выше 38°С, ознобе ребенку необходимо дать жаропонижающие средства на основе парацетомола или ибупрофена, ни в коем случае нельзя давать аспирин!
Постарайтесь соблюсти молочно-растительную диету (не давайте ребенку сладостей, газировки, жареного) и давайте ребенку обильное питье – соки (лучше разведенные напополам водой), отвар шиповника, клюквенный морс, компот из сухофруктов.
Постарайтесь, чтобы дома была комфортная температура, не кутайте малыша, пот усиливает зуд.
Использование противовирусных препаратов, таких как анаферон, ацикловир, является необходимым лишь для недоношенных, ослабленных детей, больных, с нарушениями функций иммунной системы и взрослых (из-за большей степени тяжести течения заболевания).
Детям до 12 лет при неосложненном течении противовирусные препараты не назначаются.
Противовирусный препарат Ацикловирв виде таблеток внутрь целесообразно принимать в первые 24 часа после появления ветряночной сыпи следующим категориям больных:
- детям старше 1 года с хроническими заболеваниями кожи и легких;
- всем детям старше 12 лет из-за высокого риска развития неврологических осложнений;
- взрослым.
Зеленка очень популярна для обработки высыпаний при ветряной оспе, она оказывает антисептическое воздействие на кожу, подсушивает появившиеся пузырьки и препятствует их увеличению и заражению болезнетворными бактериями.
Ветрянку мажут зелёнкой ещё и потому, что эту жидкость можно купить не только в аптеках, но и в любом супермаркете и стоит она сравнительно дешёво.
Зеленка наносится точечно на появившиеся высыпания, для этого используют ватную палочку, смоченную в спиртовой раствор бриллиантовый зелёный.
Зелёнка является не только красителем, для того, чтобы определить периоды высыпания и их окончание, но и за счет спирта подсушивает ветряную сыпь и подавляет активность заражения и патогенными микроорганизмами.
Если начать смазывать высыпания как только они появятся, то это предупреждает развитие и увеличение пузырьков. Эффективно чередование обработки высыпаний зеленкой с аппликациями Мирамистина на элементы сыпи по 5-6 раз в сутки.
Как только новые пузырьки перестают появляться, на пятый — седьмой день ребёнок перестаёт быть заразным. Зеленку часто применяли в советских поликлиниках при лечении герпетических высыпаний.
Чем можно заменить зелёнку при ветрянке? Существует множество других антисептических средств для смазывания высыпаний при ветряной оспе.
Фукорцин. Раствор фукорцина оказывает такое же действие как и бриллиантовый зеленый – антисептическое и противогрибковое. При этом фукорцин имеет темно-красный цвет с характерным запахом фенола (похож на запах гуаши). Фукорцином не рекомендуется обрабатывать большие участки кожи и использовать у маленьких детей, так как фенол, входящий в состав раствора может вызвать токсические явления (головокружение и слабость). Также как и зеленка, фукорцин может пачкать белье.
Мазь (крем) Ацикловир. Оказывает локальное действие на инфекционные процессы, проходящие в эпидермисе. Для обработки высыпаний Ацикловир наносят 6 раз в день (каждые 4 часа) в течение 5 суток, до тех пор, пока на пузырьках не образуется корка, либо пока они полностью не заживут. Мазь (крем) аккуратно накладывают ватной палочкой, не размазывая, чтобы не повредить пузырьки. Ацикловир не рекомендуется наносить на слизистые оболочки полости рта, глаз, носа, так как возможно развитие выраженного местного воспаления.
Каламин лосьон. Это косметическое средство. Каламин лосьон не является лекарством. Выглядит лосьон как разведенная белая гуашь. Оказывает охлаждающее, успокаивающее действие. Активные вещества подсушивают и успокаивают кожу, уменьшают раздражение, отечность, зуд, воспаление, обеззараживают, образуют защитный барьер на поврежденной поверхности кожи.
Циндол. Это препарат антисептик, содержащий окись цинка. Оказывает подсушивающее действие, уменьшает мокнутие, снимает местные явления воспаления и раздражения. Выпускается в виде суспензии (болтушки), перед применением суспензию необходимо взболтать, тогда препарат станет равномерно белого цвета. Используется для наружного применения. Может применяться у грудничков, при беременности и в период грудного вскармливания.
В качестве меры экстренной профилактики ветряной оспы в отношении лиц, не болевших ветряной оспой и не привитых против нее, находившихся в тесном контакте с больными ветряной оспой или опоясывающим лишаем, используется активная (вакцинация) и пассивная (введение иммуноглобулина) иммунизация.
Активная иммунизация (вакцинация) против ветряной оспы проводится детям (в возрасте от 12 месяцев) и взрослым, не имеющим медицинских противопоказаний к введению вакцины, в первые 72 — 96 часов после вероятного контакта с больным ветряной оспой или опоясывающим лишаем. Для специфической профилактики ветряной оспы применяют живые ослабленные вакцины. Варилрикс (производство Бельгия) и Окавакс (производство Япония). Прививка от ветрянки делается подкожно в область плеча. Иммунизацию проводят в соответствии с инструкцией по применению используемой вакцины против ветряной оспы.
Профилактические прививки несовершеннолетним, не достигшим возраста 15 лет, проводят с согласия родителей или иных законных представителей несовершеннолетних. Согласие или отказ от проведения вакцинопрофилактики оформляется письменно.
Специфический (противоветряночный) иммуноглобулин (пассивная иммунизация) вводится по назначению врача в течение 72-96 часов после контакта с больным ветряной оспой или опоясывающим лишаем следующим лицам:
- лицам, имеющим противопоказания к вакцинации;
- детям (в том числе родившимся недоношенными) в возрасте от 0 месяцев до 11 месяцев 29 дней – при отрицательном результате серологических исследований на IgG к вирусу ветряной оспы у матери;
- новорожденным, матери которых заболели ветряной оспой в период за 5 суток до родов или до 48 часов после них;
- беременным женщинам – при отрицательном результате серологических исследований на IgG к возбудителю ветряной оспы;
- пациентам, которым выполнена трансплантация костного мозга, независимо от перенесенного заболевания ветряной оспой.
Введение иммуноглобулина осуществляется в соответствии с инструкцией по применению препарата.
Беременные относятся к группе риска развития заболеваний, связанных с ветряной оспой. Случаи заболевания ветряной оспой новорожденных до 11 дня жизни считаются врожденной инфекцией.
Внутриутробное инфицирование плода ветрянкой в течение первых 20 недель беременности может приводить к самопроизвольному аборту, внутриутробной смерти плода или рождению ребенка с синдром врожденной ветряной оспы.
Неонатальная (врожденная) ветряная оспа развивается при заболевании беременной женщины менее чем за 10 суток до родов. Тяжесть течения неонатальной (врожденной) ветряной оспы определяется сроками инфицирования.
В случае заболевания ветряной оспой беременной за 5-10 дней до родов, первые клинические признаки у новорожденного появляются сразу после рождения.
В случае внутриутробного заражения ветрянкой в первом триместре беременности (на 13-20 неделе), может развиться синдром врожденной ветряной оспы, который характеризуется пороками развития конечностей (укорочение, деформация), головного мозга (микроцефалия, гидроцефалия, корковая атрофия, диафрагмальный паралич) и органов зрения (катаракта). Новорожденный ребенок с СВВО не является источником возбудителя ветряной оспы.
Для предупреждения врожденной патологии у новорожденных, в отношении беременных женщин, имевших контакт с заболевшим инфекцией, медицинской организацией организуются следующие профилактические мероприятия:
- при отсутствии у беременной женщины, контактировавшей с больным ветряной оспой или опоясывающим лишаем, клинических признаков этой инфекции, она подлежит медицинскому наблюдению и серологическому обследованию (первое исследование) до введения иммуноглобулина;
- если при первом исследовании антитела IgG и IgM к вирусу ветряной оспы не обнаружены, беременной женщине необходимо ввести иммуноглобулин и через 10-14 дней повторить обследование на IgM (второе исследование) к вирусу ветряной оспы для исключения факта инфицирования;
- при отрицательном результате второго исследования на IgM через 10-14 дней проводится следующее серологическое обследование (третье исследование). Если при третьем исследовании IgM не выявлены, то наблюдение прекращается, но женщина предупреждается о том, что она восприимчива к ветряной оспе. Прививки против ветряной оспы таким женщинам проводятся после родов и окончания периода лактации;
- если при первом исследовании у беременной женщины выявлены специфические IgG при отсутствии IgM к возбудителю ветряной оспы, обследование повторяют через 10-14 дней для исключения возможных ложноположительных результатов. Если при втором исследовании также выявлены специфические IgG, и не обнаружены IgM к вирусу ветряной оспы, то риск развития синдрома врожденной ветряной оспы у плода исключается, дальнейшее медицинское наблюдение за беременной женщиной по контакту в очаге ветряной оспы не проводят;
- если при втором исследовании выявлены специфические IgM антитела, то через 10-14 дней проводят третье исследование, продолжая медицинское наблюдение за беременной. При выявлении IgG и IgM антител женщина предупреждается о риске развития у плода СВВО, о чем делают запись в медицинской документации, удостоверяя подписями врача и беременной. При сохранении беременности за женщиной проводят диспансерное наблюдение вплоть до родов.
Рекомендации по экстренной профилактике и иммунизации против ветряной оспы даны в соответствии с Постановлением Главного государственного санитарного врача РФ от 05.02.2018 N 12″Об утверждении санитарно-эпидемиологических правил СП 3.1.3525-18 «Профилактика ветряной оспы и опоясывающего лишая».
источник