Своевременно выявлять настоящие и потенциальные проблемы, нарушенные жизненно важные потребности пациента и членов его семьи. Возможные проблемы пациента:
• нарушение сна из-за зуда кожи;
• снижение двигательной активности;
• беспокойство по поводу внешнего вида из-за экзантемы;
• неспособность ребенка самостоятельно справиться с трудностями, возникшими вследствие заболевания, дефицит самоухода;
• дефицит общения со сверстниками;
Возможные проблемы родителей:
• дефицит знаний о заболевании и уходе;
• неадекватная оценка состояния ребенка;
• угроза инфицирования членов семьи.
Информировать пациента и его родителей о причине развития, особенностях течения ветряной оспы, принципах лечения, мерах профилактики, прогнозе.
Организовать изоляцию пациента на 14 дней с момента высыпания и обеспечить ему постельный режим в течение всего лихорадочного периода. Особое внимание необходимо уделить чистоте посуды, предметов ухода, игрушек. Постоянно проветривать помещение, где находится пациент.
Научить родителей уходу за кожей и слизистыми оболочками: несколько раз в день проводить ревизию кожи и обрабатывать элементы сыпи 1% раствором бриллиантового зеленого, для уменьшения зуда и предотвращения присоединения вторичной инфекции ежедневно применять умеренно теплые (36-37,5°С) ванны со слабым раствором перманганата калия. Проводить туалет полости рта, глаз, туале- наружных половых органов с настоями из трав (ромашки, череды, шалфея и пр.), элементы сыпи на слизистых обрабатывать 2% водным раствором метиленовой синей, противовирусными мазями. Следить за чистотой постельного и нательногс белья, а также за тем, чтобы больной ребенок не срывал и не расчесывал корочки
Посоветовать родителям, кормить ребенка жидкой и полужидкой легкоусвояемой пищей, механически, термически и химически щадящей, обогащенной витаминами, Обеспечить адекватный питьевой режим за счет дополнительного потребления жидкости (отвара шиповника, киселей, компотов)
Объяснить необходимость, психологической поддержки ребенка во время, болезни членами семьи, организовать ему интересный досуг.
После выздоровления рекомендовать проводить неспецифическую профилактику инфекционных заболеваний (полноценное витаминизированное питание, закаливание, курсы поливитаминов, иммунокоррегирующих средств и
В периоде реконвалесценции посоветовать родителям продолжить наблюден: за ребенком врачом — педиатром в течение 1 месяца.
Сестринский процесс при менингпкокковой инфекции.
Своевременно выявлять настоящие, потенциальные проблемы и жизненно важные потребности пациента и членов его семьи. Возможные проблемы пациента:
• нарушение жизненно важных функций (со стороны ЦНС, дыхательной, сердечнососудистой, мочевыделительной, эндокринной систем, опорно-двигательного аппарата);
• нарушение физической и двигательной активности (парезы, параличи, судороги);
• нарушение целостности кожи (геморрагическая сыпь, некрозы, образование рубцов и т.д.);
• неспособность ребенка самостоятельно справиться с трудностями, возникшими вследствие заболевания;
• страх перед госпитализацией, манипуляциями;
• дезадаптация, разлука с близкими, сверстниками;
• снижение познавательной активности;
Возможные проблемы родителей:
• дезадаптация семьи в связи с заболеванием ребенка;
• страх за ребенка, неуверенность в благополучном исходе заболевания;
• дефицит знаний о заболевании и уходе;
• психоэмоциональное напряжение, неадекватная оценка состояния ребенка,
• тяжелые осложнения заболевания, инвалидизация;
Дата добавления: 2016-09-06 ; просмотров: 5180 | Нарушение авторских прав
источник
Сопутствующие: Хронический тонзиллит
Высыпания на туловище, конечностях, зуд, боль в горле, озноб
Высыпания на туловище, конечностях, зуд, боль в горле,
ИСТОРИЯ НАСТОЯЩЕГО ЗАБОЛЕВАНИЯ
Считает себя больным с 29.05.15г, когда появились высыпания на туловище. 30.05.15 количество высыпаний увеличилось, когда появились слабость, боль в горле, повышение температуры до 37.4 С, обратился в мед. пункт в воинской части, откуда был направлен на госпитализацию, госпитализирован в ИКБ №2 30.05.15.
ИСТОРИЯ ЖИЗНИ (ANAMNESIS VITAE)
Краткие биографические данные: Родился 8 сентября 1995 года в Суровикинском районе Волгоградской области станица Чир, в полной семье, есть младшая сестра. Рос и развивался в соответствии с возрастом. Учился удовлетворительно. Неженат.
Бытовой анамнез. Проживает казарме МВВКУ в г. Москве(ст. м. Люблино) Питание. Питается регулярно , однообразной пищей.
Трудовой анамнез: до восьмого класса включительно учился в станице Чир, после учился в кадетском корпусе в Волгограде, последние два года служит в МВВКУ в Москве.
Профессиональные вредности: Воздействие токсических, химических соединений, ионизирующих радиации и других вредностей отрицает. Условия труда: физическое напряжение, температурный режим в норме, условия удовлетворительные.
Вредные привычки. Курение с 15 лет по 10 сигарет, употребление алкоголя, со слов пациента, изредка употребляет пиво и крепкие спиртные напитки, токсикоманию отрицает.
Перенесенные заболевания.
ОРВИ, двухсторонняя бронхопневмония, ангины, краснуха, «свинка».
Аллергологический анамнез. Не отягощен
Наследственность. Состояние здоровья ближайших родственников – удовлетворительное, онкологии и хронические заболевания – отрицает.
Эпиданамнез. Профессия военный. Живет в казарме (вместе с ним проживает 60 человек). Последние 6 месяцев с 1 по 10 января выезжал в Волгоград. Конакты с больными присутствовали
Заболевание связывает в части регистрировались случаи заболевания ветряной оспы
Источник водоснабжения централизованный канализация централизованная
Грызуны дома и на работе нет. Контакт с животными и птицами отрицает.
Купание в открытых водоемах, питье воды из них отрицает
Лечение в стационаре отрицает
Переливание крови и ее препаратов отрицает
Посещение стоматолога и других врачей отрицает
Настоящее состояние (Status praesens)
Общее с остояние— средней тяжести. Сознание ясное. Положение активное. Телосложение правильное, конституция нормостеническая. Осанка правильная. на момент осмотра t о тела 37,2 о.
Осмотр лица
Не обильная полиморфная сыпь(розеолы, везикулы, папулы, пустулы)Выражение лица спокойное, патологических масок нет. Форма носа правильная, носогубная складка симметричная. Отечности нет, птоза век не наблюдается. Глазные щели нормальной ширины. Конъюнктива бледно-розового цвета. Склеры белой окраски, сосуды склер не расширены. Зрачки правильной формы, равномерные, реакция на свет сохранена. Пульсации зрачков нет. Колец вокруг зрачка не выявлено.
Осмотр головы и шеи
На волосистой части головы обильная полиморфная сыпь (розеолезного, папулезного, везикулезного, пустулезного характера)Патологической формы и размеров головы не выявлено. Пульсация сонных артерий умеренная, пульсация яремных вен не видна. Воротника Стокса нет.
Осмотр кожных покровов:
Обильная полиморфная сыпь (розеолезного, папулезного, везикулезного пустулезного характера), расположена на волосистой части головы, лице, груди, спине, верхних третей плеч, животе, нижних конечностях; на волосистой части головы и лице выражена умеренно; кисти, нижние конечности – единичные высыпания. Сосудистые изменения, видимые опухоли, кровоизлияния – не обнаружены. Кожные покровы розовой окраски, влажность умеренная, кожные покровы эластичные.
Осмотр слизистых
Видимые слизистые розовой окраски, влажность сохранена. На внутренней поверхвости щек язв, трофических изменений нет.
Придатки кожи
Патологической деформации ногтевой пластинки -нет. Форма ногтевой пластинки правильная, исчерченность – продольная , ломкости нет. Поперечной исчерченности- нет. Осмотр подкожно-жировой клетчатки
Подкожно-жировая клетчатка развита умерено, распределена равномерно.
Осмотр лимфатических узлов
Шейные лимфоузлы увеличины до 1 см, мягкие эластичные, не спаяны с окружающими тканями. Затылочные, околоушные, над- и подключичные, подмышечные, локтевые, паховые, подколенные лимфатические узлы не пальпируются.
Щитовидная железа: деформации шеи нет, мягкой консистенции, опухолевидных образований нет.
Осмотр мышечной системы
Общее развитие удовлетворительное. Тонус мышц сохранен. Сила мышц достаточная. Болезненности и уплотнения при пальпации не выявлено, параличи, парезы отсутствуют.
Осмотр костной системы
Форма костей правильная, деформации не выявлено. Болезненности при ощупывании нет, патологической подвижности нет , болезненности при ощупывании и поколачивании –нет. Симптома «Барабанных палочек» не выявлено.
Осмотр суставов
Конфигурация суставов без видимой патологии. Болезненности при ощупывании нет. Кожные покровы над суставами не изменены. Активные и пассивные движения в суставах сохранены в полном объеме. Контрактуры и анкилозы отсутствуют, болезненность и хруст при движениях не наблюдается.
Система органов дыхания . Осмотр
На момент осмотра жалоб не предъявляет. Деформации носа нет.
Дыхание через нос свободное. Состояние слизистой полости носа удовлетворительное.
Голос чистый, звонкий, охриплости и афонии нет.
Грудная клетка нормостенического типа. Асимметрии не выявлено. Патологического искривления позвоночника не выявлено. Лопатки плотно прилегают к грудной клетке.
Дыхание обычное. Тип дыхания: смешанное с преобладанием грудного. Грудная клетка участвует в дыхании симметрично.
Пальпация грудной клетки: Болезненных участков в области грудной клетки нет. Грудная клетка эластичная. Голосовое дрожание на симметричных участках одинаково; усиления голосового дрожания нет.
Сравнительная перкуссия На симметричных участках звук ясный легочный
Топогарфическая перкуссия
| справа | слева | |
| Верхняя граница лёгких: | ||
| Высота стояния верхушек спереди | 3 см от верхнего края ключицы | 3 см от верхнего края ключицы |
| Высота стояния верхушек сзади | остистый отросток VII шейного позвонка | остистый отросток VII шейного позвонка |
| Нижняя граница лёгких: | ||
| По l. parasternalis | VI межреберье | — |
| По l. clavicularis medianus | VII межреберье | — |
| По l. acsillaris anterior | VIII межреберье | VIII межреберье |
| По l. acsillaris medius | IX межреберье | IX межреберье |
| По l. acsillaris posterior | X межреберье | X межреберье |
| По l. scapularis | XI межреберье | XI межреберье |
| По l. paravertebralis | остистый отросток XI грудного позвонка | остистый отросток XI грудного позвонка |
| Дыхательная экскурсия нижнего края лёгких: | ||
| По l. clavicularis medianus: вдох | ||
| выдох | 4 см | 4 см |
| экскурсия | 7см | 7см |
Аускультация.
Характер дыхания на симметричных участках обоих легких — везикулярное дыхание. Хрипов нет. Крепитации нет. Шума трения плевры нет. Бронхофония одинакова с обеих сторон.
Осмотр области сердца.
Выпячивания области сердца- нет. Верхушечный толчок: не виден. Сердечный толчок — нет. Пульсации во 2 межреберье около грудины справа и слева- нет. Пульсация артерий шеи: умеренная . Пульсация и набухание вен шеи – умеренное. Патологическая прекардиальная пульсация не выявлена Пальпация. Верхушечный толчок: пятое межреберье на 1,5 см кнутри от левой среднеключичной линии. Высоты и силы- средней , диаметром 3 см. умеренной резистентности. Дрожания в области сердца — нет. Сердечный толчок: отсутствует.
ульсация — нет. Эпигастральной пульсации , расширения вен в области грудины нет.
Перкуссия. Относительная тупость сердца: Границы относительной тупости сердца: Правая: IV межреберье кнаружи от правого края грудины на 1 см. Левая: V межреберье на 2 см кнаружи от левой срединно-ключичной линии. Верхняя: верхний край III ребра слева. Поперечник относительной тупости сердца: правый – 3 см; левый – 10 см; общий – 13 см. Ширина сосудистого пучка: 5 см. Конфигурация сердца нормальная.
Аускультация. Тоны сердца приглушенные , ритм правильный , ЧСС: 78 ударов в минуту.
1 точка аускультации (митральный клапан): над верхушкой сердца , ослабление первого тона. 2 точка аускультации (аортальный клапан, 2 межреберье справа от грудины): второй тон громче первого не более чем в два раза. 3 точка аускультации (клапан легочной артерии, 2 межреберье слева от грудины): второй тон громче первого не более чем в два раза. 4 точка аускультации (трикуспидальный клапан, под мечевидным отростком): первый тон громче второго не более чем в два раза. 5 точка аускультации (точка Боткина-Эрба, аортальный клапан, 3 межреберье слева от грудины): ослабление первого тона. Дополнительные тоны: не выслушиваются. Дополнительные тоны: не выслушиваются. Шум трения перикарда: не выслушивается. Шумы не выслушиваются.
Исследования сосудов. пальпация
При пальпации сонных и лучевых артерий изменений на стенках не выявлено.
Исследование пульса: стенка лучевой артерии эластичная, однородная. Пульс на обеих лучевых артериях синхронный и одинаковый, ритмичный, частота 81 уд/мин, мягкий, средней полноты, малый, медленный и равномерный, дефицита нет. При пальпации сонных, височных, плечевых, локтевых, бедренных, подколенных, задних берцовых и тыльных артерий стоп отмечается совпадающая пульсация, одинаковая на одноименных симметричных артериях.
Исследование вен: Набухание шейных вен умеренное , видимой пульсации нет , при аускультации яремных вен « шум волчка « отсутствует , расширения вен грудной и брюшной стенки нет . Осмотр и пальпация вен ног : варикозные расширения вен на обоих нижних конечностях -нет. Покраснения кожи над венами нет , болезненности при пальпации нет , уплотнений по ходу вен нет.
Полость рта: запах обычный. Язык влажный.
Состояние зубов: количество зубов: 28; кариес по первому классу по Блеку 4.6, 4.7. Десны, мягкое и твердое небо розового цвета, без налетов. Характеристика миндалин: небные миндалины немного увеличены, отмечается покраснение, лакуны не расширены, патологического содержимого в лакунах нет. Поверхность миндалин гладкая, цвет слизистой оболочки задней стенки глотки красный, влажный, по средней линии отмечается стекание слизистого секрета.
Живот: нормальной величины, правильной формы, его половины симметричные, участвует в акте дыхания, рисунок подкожных вен отсутствует, грыжевых выпячиваний не выявлено.
аускультация
Выслушивается периодическая перистальтика кишечника. Шум трения брюшины отсутствует. Прослушиваются два тона брюшной аорты. Над почечными артериями тоны и шумы не прослушиваются.
Перкуссия брюшной полости.
Тимпанический перкуторный звук, свободная жидкость отсутствует. Печеночная тупость сохранена.
Поверхностная ориентировочная пальпация живота по методу Образцова – Стражеско. Состояние кожи и подкожной клетчатки нормальное. Болезненные области на животе- не обнаружены,
Состояние мышц нормальное , симптома раздражения брюшины Щеткина – Блюмберга нет.
Грыж , расхождений мышц передней брюшной стенки нет.
Мочеполовая система
Осмотр поясничной области: покраснения кожи , болезненности при ощупывании нет. Надлобковая область: выбухания нет.
Почки: пальпация ,почки- не пальпируются. Поясничная область – симптом поколачивания отрицательный.
Эндокринная система
Щитовидная железа не увеличена, узловые образования не пальпируются
Нервно-психическая система
Нарушения чувствительности: нет; в позе Ромберга устойчива, тремора рук нет; контактна, ориентирована в пространстве, личности и времени. Со стороны двигательной и чувствительных сфер патологии не выявлено. Сухожильные рефлексы без патологии. Зрачки расширены, живо реагируют на свет.
Status lokalis
Обильная полиморфная сыпь(розеолы, везикулы, папулы, пустулы), расположена на волосистой части головы, лице, груди, спине, верхних третей плеч, животе, нижних конечностях; на волосистой части головы и лице выражена умеренно; кисти, нижние конечности – единичные высыпания. Шейные лимфоузлы увеличины до 1 см, мягкие эластичные, не спаяны с окружающими тканями
Предварительный диагноз.
На основании острого начала болезни, умеренно выраженного интоксикационного синдрома, появления экзантем полиморфного характера(розеолы, везикулы, папулы, пустулы),присутствующие так же на волосистой части головы; появления энантем. Лимфоаденопатия группы шейных лимфоузлов, предварительный диагноз: Ветряная оспа
План обследования
- RW
- ИФА ВИЧ
- ИФА Anti Hbcore Ig M
- ИФА Hbs Ag
- ИФА Anti HAV Ig M
- ИФА Anti HCV
- Общий анализ крови
- Биохимический анализ крови
- Rg-графия органов грудной клетки
Anti HAV Ig M (-)отрицательно
- Общий анализ крови:
| Норма | |||||||||||||||||
| Единицы СИ | Единицы, подлежащие замене | ||||||||||||||||
| Гемоглобин | Ж | 130,0—160,0 120,0—140,0 | г/л | 13,0-16,0 Показатель | — | 0,85-1,05 | 0,85—1,05 | ||||||||||
| Среднее содержание гемоглобина в 1 эритроците | 28,5 | 30-35 | пг | 30—35 | пг | ||||||||||||
| Ретикулоциты | – | 2—10 | 0 /00 | 2—10 | 0 /00 | ||||||||||||
| Тромбоциты | 238 | l80,0— 400,0 | * 10 9 /л | 180,0—320,0 | тыс. в 1 мм 3 (мкл) | ||||||||||||
| Лейкоциты | 4,2 | 4,0—9,0 | * 10 9 /л | 4,0—9,0 | тыс. в 1 мм 3 (мкл) | ||||||||||||
| Миелоциты | – | %*10 9 /л | — | % в 1 мм 3 (мкл) | |||||||||||||
| Метамиелоциты | — | %*10 9 /л | — | % в 1 мм 3 (мкл) | |||||||||||||
| Палочкоядерные | 4 | 1—6 40-300 | % в 1 мм 3 (мкл) | ||||||||||||||
| Сегментоядерные | 69 | 47—72 2,000—5 500 | %*10 9 /л | 47—72 2000-5500 | % в 1 мм 3 (мкл) | ||||||||||||
| Эозинофилы | 2,0 | 0,5—5 0,020—0,300 | %*10 9 /л | 0,5—5 20—300 | % в 1 мм 3 (мкл) | ||||||||||||
| Базофилы | 0—1 0—65 | % в 1 мм 3 (мкл) | |||||||||||||||
| Лимфоциты | 21 | 19—37 1,200—3.000 | %*10 9 /л | 19—37 1200—3000 | % в 1 мм 3 (мкл) | ||||||||||||
| Моноциты | 4 | 3-11 90—600 | % в 1 мм 3 (мкл) | ||||||||||||||
| Плазматические клетки | – | %*10 9 /л | % в 1 мм 3 (мкл) | ||||||||||||||
| Скорость (реакция) оседания эритроцитов | М
Кетоновые тела — отсутствуют; Эр. неизменённые – отсуствуют. 6.Биохимическое исследование: Билирубин общий 12 ммоль/л (3-21) Билирубин конюг 4.2 ммоль/л (1-5) Холестерин 4.8 ммоль/л (3,50-5,20) Глюкоза 5,56 ммоль/л (3,90-6,40) Креатинин 71 мкмоль/л (50-120)
КЛИНИЧЕСКИЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ Основное заболевание: Ветряная оспа, среднетяжелое течение Сопутствующее: хронические тонзилит Диагноз поставлен основании острого начала болезни, умеренно выраженного интоксикационного синдрома, появления обильных экзантем полиморфного характера(розеолы, везикулы, папулы, пустулы),присутствующие на волосистой части головы, туловище, конечностях; лимфоаденопатия группы шейных лимфоузлов
В то время как при ветряной оспе сыпь полиморфная (розеолы, папулы, везикулы, пустулы), имеет место этапность высыпания, образования корочек сопровождается зудом. Везикула располагается поверхностно на неинфильтрированном основании. Характерно расположение сыпи на волосистой части головы, слизистых оболочках полости рта. Сыпь появляется в первый день болезни в 3-5 этапов с интервалом в 24-48 часов. Повторные высыпания сопровождаются повышением температуры, что не характерно для опоясывающего герпеса
2.Диета 5 (нормальное содержание белков и углеводов при небольшом ограничении жиров (в основном тугоплавких) . Блюда готовят отварными, запеченными, изредка — тушеными. Протирают только жилистое мясо и богатые клетчаткой овощи; муку и овощи не пассеруют. Исключены очень холодные блюда)
Прогноз благоприятный для жизни, здоровья, работы. Трудоспособность сохранена источник Характеристика жалоб и общего состояния больного. Анализ результатов общего осмотра, а также лабораторных исследований. Постановка и обоснование дифференциального и клинического диагноза: ветряная оспа, типичная, тяжелая форма. Описание хода лечения.Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны. Размещено на http://www.allbest.ru/ Фамилия, имя, отчество Айдаров Дурусбек Бахтиярович Профессия, должность, место работы не работает Время поступления в клинику 08.02.16 Диагноз при поступлении ветряная оспа, тяжелая форма При поступлении больной жаловался на общую слабость, боли в горле,повышение температуры, снижение аппетита, сыпь на теле. История настоящего заболевания. Считает себя больным в течение 2 дней с 6.02.16 заболевание началось остро. Появились жалобы на общую слабость, повышение температуры до 37,7 С. На следующий день появились высыпания на коже. Самостоятельно не лечился, принимал парацетамол для снижения температуры. После чего обратился в РКИБ и был госпитализирован. Краткие биографические данные — родился в 1997году в г. Кант. Семейный анамнез — не женат, детей нет. Трудовой анамнез — в настоящее время не работает. Вредные привычки — вредных привычек не имеет. Перенесенные заболевания — в течение жизни болел ОРВИ, ангиной. Аллергический анамнез — не отягощен. Наследственность — не отягощена. Эпидемиологический анамнез: контакт с инфекционными больными отрицает. Раннее переносил простудные заболевания. Менингеальные симптомы отрицательные. Живет с братом, питается удовлетворительно. Бытовые условия удовлетворительные. Инфекционными заболеваниями не болел. Настоящее состояние больного Общее состояние больного удовлетворительное. Положение больного активное. Рост 163 см, вес 55 кг, температура тела 36,7°С. Кожные покровы — обычной окраски, обильная папулезно-везикулезная сыпь на коже головы, туловища и конечностей. Придатки кожи — очагового или генерализованного выпадения волос не отмечается. Ногти правильной формы, бледно-розового цвета, продольная или поперечная исчерченность отсутствует, ломкости ногтей не наблюдается. Видимые слизистые — слизистая ротоглотки гиперемирована, слизистая конъюнктивы бледно-розового цвета, склеры белого цвета. Подкожно-жировая клетчатка — развита умеренно, отеков нет. Лимфатические узлы — пальпируются заушные лимфатические узлы, увеличенные, болезненные. Костно-мышечная система — без особенностей. Суставы — конфигурация не изменена, активные и пассивные движения в суставах сохранены в полном объеме, безболезненны. Осмотр грудной клетки — форма грудной клетки правильная, симметричная, тип грудной клетки нормостенический, деформаций нет, обе половины грудной клетки одинаково участвуют в дыхании. Дыхание — тип дыхания брюшной, ЧД 16 в минуту, дыхание через нос свободное, ритмичное, средней глубины. Пальпация — при пальпации болезненных участков не выявлено. Сравнительная перкуссия — отмечается легочный звук. Топографическая перкуссия — границы легких в пределах нормы. Аускультация — при аускультации выслушивается везикулярное дыхание, равномерно проводится во все отделы, хрипы отсутствуют во всех отделах. Система органов кровообращения. Осмотр области сердца — при осмотре области сердца выпячиваний и патологической пульсации не выявлено. Пальпация — верхушечный толчок локализован в V межреберье по левой срединно-ключичной линии. Перкуссия — границы относительной и абсолютной тупости сердца в пределах нормы. Аускультация — сердечные сокращения ритмичные, ЧСС 88 уд/мин, тоны сердца нормальной звучности, шумы отсутствуют. Пульс одинаковый на обеих лучевых артериях, ритмичный, 88 уд/мин, умеренного напряжения и наполнения, АД 120/80 мм рт ст. Система органов пищеварения. Полость рта — язык бледно-розовый, чистый, влажный, сосочковый слой умеренно выражен, налетов и изъязвлений нет. Живот — правильной формы, симметричный, вздутий нет, участвует в акте дыхания. Пальпация живота — живот мягкий, безболезненный, перитонеальных симптомов нет, симптом Щеткина-Блюмберга отрицательный. Перкуссия — над всей поверхностью живота отмечается тимпанический звук. Аускультация — шумов со стороны брюшной аорты и почечных артерий нет, шум трения брюшины отсутствует. Осмотр — выпячиваний и ограничения дыхания в области правого подреберья нет. Пальпация — край печени острый, ровный, мягкий, безболезненный, желчный пузырь не пальпируется. Перкуссия — верхняя и нижняя границы печени не изменены, размеры печени в пределах нормы. Аускультация — шум трения брюшины в области правого подреберья отсутствует. Осмотр — выпячиваний и ограничения дыхания в области левого подреберья нет. Пальпация — селезенка не пальпируется. Система органов мочеотделения. Пальпация — почки и мочевой пузырь не пальпируются. Перкуссия — при перкуссии поясничной области болезненных участков не выявлено. Сознание ясное, память сохранена, больной адекватный, ориентирован во времени и пространстве, менингеальных и очаговых симптомов нет. Предварительный диагноз — Ветряная оспа, типичная, тяжелая форма. Осложнение: заушной лимфаденит Диагноз ставится на основании жалоб на появление сыпи, повышение температуры, общую слабость и вялость, боли в горле, анамнеза об остром начале, данных осмотра полиморфная пятнисто-папулезная везикулярная сыпь на коже лица, туловища, конечностей, волосистой части головы, гиперемия зева. Заключение — анализ крови в пределах нормы. Цвет — светло-желтый, прозрачная. Относительная плотность 1015. Заключение — анализ мочи в пределах нормы. Анализ кала на яйца глист — отрицательный. Т 37,0 осмотр диагноз ветряной оспа Состояние больного улучшается. Жалобы на повышение температуры тела до 37,6 С. Кожные покровы обычной окраски, обильная везикулезная сыпь на коже туловища и конечностей, много подсыхающих везикул и корок. Слизистая зева гиперемирована, миндалины гиперемированы, не увеличены. Шейные лимфатические узлы неувеличены, безболезненны. Дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные, ЧСС 80 в минуту, Живот мягкий, безболезненный. Отеков нет. Стул и диурез в норме. Состояние средней тяжести. Жалоб нет. Кожные покровы обычной окраски, большое количество подсыхающих везикул, пустул и корок, новых элементов нет. Слизистая зева гиперемирована, миндалины обычной окраски, не увеличены. Дыхание везикулярное, хрипов нет, ЧД 18 в минуту. Тоны сердца ясные, ритмичны. Живот мягкий, безболезненный. Отеков нет. Стул и диурез в норме. источник Основные клинические проявления ветряной оспы. Продромальный период чаще всего отсутствует, иногда в течение 1-2 дней могут наблюдаться: · субфебрильная температура, недомогание, вялость, беспокойство; · редко понос, рвота (у детей младшего возраста). · отмечаются повторные подъемы температуры до 37,5-38,5 0 С, что отражает динамику высыпаний (несколько волн с интервалом в 24-28 часов); · одновременно на различных участках тела появляется ветряночная сыпь с характерным последовательным развитием своих элементов:макула – красное пятнышко размером от булавочной головки до чечевицы, затем папула (плотный узелок) и везикула – однокамерный пузырек, наполненный прозрачным содержимым, на 4-5 день пузырьки спадаются, покрываются корочкой. Основная локализация сыпи – волосистая часть головы, лицо, конечности, туловище. Высыпание происходит в несколько приемов на протяжении 3-5 дней, поэтому сыпь полиморфная, на одном участке кожи можно обнаружить: пятно, папулу, везикулу и корочки. Сыпь зудящая, оставляет ребенку беспокойство, особенно ночью, через 7-10 дней корочки отпадают, не оставляя рубцов (за исключением нагноившихся везикул, вследствие присоединения вторичной инфекции, когда происходит более глубокое поражение кожного покрова и после заживления пустул остаются рубчики); · на слизистых оболочках зева, гортани, конъюнктивы глаз, половых органов также высыпают элементы ветряночной сыпи, которые быстро вскрываются, образуя язвочки и вызывая боль и дискомфорт при жевании и глотании. Осложнения в основном, связаны с присоединением вторичной инфекции (пустулез, абсцессы, флегмоны). Из других осложнений возможны: отиты, нефриты, пневмонии, энцефалиты. У детей с иммунодефицитным состоянием могут развиваться тяжелые формы ветряной оспы – буллезная, геморрагическая и гангренозная. При этих формах заболевания выражены симптомы интоксикации и отмечаются характерные изменения на коже: · при буллезной форме: образуются крупные вялые пузыри (буллы) с вяло заживающими язвами; · при геморрагической форме: в пузырьках и на слизистых оболочках выявляются кровоизлияния, могут развиться носовые и кишечные кровотечения, гематурия; · при гангренозной форме: везикулы быстро увеличиваются в размерах, заполняются кровянистым содержимым, позже образуются черные корки. Нередко заболевание принимает генерализованное течение с поражением легких, миокарда, почек, кишечника и протекает тяжело, нередко заканчиваясь летально. Ветряная оспа, присоединяясь к другим заболеваниям, может заметно отягощать их течение и в таких случаях, сама протекает более тяжело. При инфицировании женщины в первые месяцы беременности допускается тератогенное действие ветряночного вируса на плод. Если женщина была инфицирована в первые месяцы беременности, возможно, развитие врожденной ветряной оспы. При заболевании беременной за несколько недель до родов первые клинические признаки у новорожденного могут появиться сразу после рождения. В этих случаях заболевание у них протекает в более легкой форме, так как у матери к этому времени уже успели выработаться специфические антитела, которые передались через плаценту плоду. Прогноз при ветряной оспе, в основном, благоприятный. Летальный исход возможен при тяжелых формах ветряной оспы (буллезной, геморрагической и гангренозной), а также при развитии генерализованной формы и тяжелых бактериальных осложнениях у новорожденных и детей раннего возраста с фоновыми и иммунодефицитными состояниями. Составьте экспертную карту сестринского процесса При ветряной оспе
Вопросы для самостоятельной подготовки: 1. Дайте определение ветряной оспе. 2. Какими свойствами обладает возбудитель? 3. Какие существуют источники инфекции? 4. Каковы механизм и пути передачи инфекции? 5. Каков механизм развития ветряной оспы? 6. Каковы основные клинические проявления ветряной оспы? 7. Какие принципы лечения ветряной оспы? 8. Какие профилактические и противоэпидемические мероприятия проводятся при ветряной оспе? 9. Какие осложнения могут развиться при ветряной оспе? Септические осложнения: гнойный лимфаденит, отит, мастоидит, пневмония, гнойный плеврит, некротическая ангина (ранние осложнения, которые могут проявиться уже в первые дни болезни). Аллергические осложнения: поражение почек, сердца, суставов (поздние осложнения, которые выявляются на 2-3 неделе заболевания). Скарлатина является одним из самых коварных заболеваний, так как даже при легком течении болезни могут присоединяться осложнения со стороны сердца, почек, суставов, ЦНС и др. Основные принципы лечения. 1. Госпитализация осуществляется по клинико-эпидемиологическим показаниям. Пациентов с легкой и среднетяжелой формой заболевания лечат в домашних условиях. 2. Постельный режим назначается на время острого периода. 3. Диета должна быть полноценной с достаточным количеством витаминов, механически и химически щадящая, особенно в первые дни болезни. 4. Этиотропная терапия проводится в течение 7 дней, препаратом выбора является пенициллин, из других антибиотиков назначают рулид, амоксилав, вепикомбин. 5. Гипосенсибилизирующая терапия: тавегил, супрастин и др. 7. Полоскание зева слабыми растворами антисептиков, настоями ромашки, эвкалипта, календулы и пр. Профилактика скарлатины. Средства специфической профилактики скарлатины отсутствуют, поэтому ведущими являются: закаливание, соблюдение санитарно-гигиенического режима в детских учреждениях, ранее выявление и изоляция больных ангиной, витаминизация пищи и пр. При скарлатине
Вопросы для самостоятельной подготовки: 1. Дайте определение скарлатине. 2. Какими свойствами обладает возбудитель скарлатины? 3. Какие существуют источники инфекции? 4. Каковы механизм и пути передачи инфекции? 5. Каков механизм развития скарлатины? 6. Каковы основные клинические проявления скарлатины? 7. Какие осложнения возможны при скарлатине? 8. Какие принципы лечения скарлатины? 9. Какие профилактические и противоэпидемические мероприятия проводят при скарлатине? 10. Каков прогноз заболевания? 1. Диарейный синдром связан с воздействием коклюшного токсина на моторику кишечника, недостаточностью ферментативных систем, чаще развивается у детей раннего возраста и проявляется поносом. 2. Нарушения со стороны нервной системы (энцефалопатия) развиваются при тяжелых формах коклюша с явлением апноэ, проявляются общим беспокойством, нарушением сна ночью, тремором конечностей, судорожным синдромом с кратковременной потерей сознания. 3. Сосудистые расстройства проявляются кровоизлияниями в кожу и слизистые, носовыми кровотечениями. Прогноз коклюша в значительной степени зависит от возраста ребенка, тяжести течения и наличия осложнений. Для старших детей коклюш не очень опасен. Прогноз остается серьезным у детей раннего возраста при присоединении осложнений (пневмонии, асфиксии, энцефалопатии). Летальность среди детей до года достигает 0,1-0,9%. Основные принципы лечения. 1. Госпитализации подлежат дети раннего возраста с тяжелой формой коклюша, с осложнениями или с сопутствующими заболеваниями. 2. Необходимо создать охранительный режим, максимально исключить все раздражители (психические, физические, болевые и пр.). 3. Основной задачей патогенетической терапии при тяжелых формах является борьба с гипоксией, проводится оксигенотерапия в кислородных палатках, при этом концентрация кислорода должна быть не выше 40%, при легких и среднетяжелых формах показана аэротерапия (длительное пребывание на свежем воздухе), при остановке дыхания – ИВЛ. 4. Для улучшения бронхиальной проходимости назначается эуфиллин внутрь или парентерально (особенно в случае появления признаков нарушения мозгового кровообращения, при обструктивном синдроме, отеке легких). 5. Для разжижения вязкой мокроты: мукалтин, мукопронт, раствор йодистого калия; противокашлевые препараты детям после 2-х лет – глауцина гидрохлорид, глаувент и др. 6. Ингаляции с раствором натрия гидрокарбоната, эуфиллина, новокаина, аскорбиновой кислоты. 7. Проведение постуральных дренажей, отсасывание слизи. 9. Седативные средства: седуксен, фенобарбитал (уменьшают частоту приступов). 11. Антибактериальная терапия: эритромицин, рулид, вильпрафен, суммамед (препятствуют колонизации коклюшных бактерий, но эффективность их ограничивается ранними сроками забоелвания, помимо этого они показаны при присоединении вторичной бактериальной инфекции) курс лечения – 8-10 дней. 12. Противококлюшный иммуноглобулин (детям до 2 лет). Профилактические и противоэпидемические мероприятия при коклюше: 1. В условиях неполной и поздней диагностики больной изолируется на 30 дней от начала заболевания в домашних условиях, а при тяжелых формах и по эпидемическим показаниям проводится госпитализация. 2. На очаг накладывается карантин на 14 дней с момента разобщения с заболевшим, проводится выявление контактных, взятие их на учет и ежедневное наблюдение за ними (выявление кашляющих) с 2-х кратным бактериологическим обследованием, с интервалом – 7-17 дней (до получения 2-х отрицательных анализов). 3. Разобщению подлежат только дети 7-ми лет. 4. Проведение текущей дезинфекции во время карантина. 5. Специфическая профилактика: плановая активная иммунизация детей до года АКДС (ассоциированной коклюшно-дифтерийно-столбнячной вакциной). Вакцинация АКДС: с 3-х месяцев трехкратно с интервалом 30 дней. I ревакцинация АКДС – через 1,5-2 года после вакцинации. Прививки против коклюша детям старше 3-х лет не проводятся. Детям до года, не привитым против коклюша, по показаниям вводится иммуноглобулин. При коклюше
Вопросы для самостоятельной подготовки: 1. Дайте определение коклюшу. 2. Какими свойствами обладает возбудитель коклюша? 3. Какие существуют источники инфекции? 4. Каковы механизм и пути передачи инфекции? 5. Каков механизм развития коклюша? 6. Каковы основные клинические проявления коклюша в катаральный период? 7. Каков основные клинические проявления коклюша в спазматический период? 8. Каковы особенности течения коклюша у детей до года? 9. Какие основные принципы лечения коклюша? 10. Какие профилактические и противоэпидемические мероприятия проводятся при коклюше? 11. Какие осложнения могут развиться при коклюше? Менингококковая инфекция Менингококковая инфекция — острая инфекционная болезнь, вызываемая менингококком Neisseria meningitidis, с капельным (аэрозольным) механизмом передачи возбудителя; клинически характеризуется поражением слизистой оболочки носоглотки (назофарингит), генерализацией в форме специфической септицемии (менингококкемия) и воспалением мягких мозговых оболочек (менингит). Этиология. Возбудитель болезни менингококк Вексельбаума — Neisseriameningitidis. Он представляет собой диплококк, неподвижный, жгутиков и капсул не имеет, спор не образует. Оптимум температуры для роста — 37°С. Аэроб и факультативный анаэроб. В реакции агглютинации различают серотипы А, В, С, дополнительно описаны другие серогруппы (X, Y, Z и др.). Помимо этого встречаются нетипируемые штаммы. Эпидемиология. Менингококковая инфекция регистрируется во всех странах мира, во всех климатических зонах. Наиболее высокая заболеваемость — в странах Африки, особенно в Центральной и Западной (так называемый «менингитный пояс»). Предпосылками к заболеванию являются тесный постоянный контакт людей в замкнутых помещениях, высокая температура и влажность воздуха, повышенная концентрация углекислого газа и сероводорода. Все эти факторы являются обычными в экстремальных ситуациях. Психические и физические перегрузки, а также переохлаждение в свою очередь являются предрасполагающими моментами в возникновении болезни. Их Симптомы и течение. Инкубационный период колеблется от 2 до 10 дней (чаще 4—6 дней). Согласно клинической классификации менингококковой инфекции В.И.Покровского, выделяют: локализованные формы (менингококконосительство и острый назофарингит); генерализованные формы (менингококкемия, менингит, менингоэнцефалит и смешанная); редкие формы (эндокардит, полиартрит, пневмония, иридоциклит). Характеризуется умеренным повышением температуры тела (до38,5°С), которая держится 1—3 дня, слабо выраженными симптомами общей интоксикации (разбитость, головная боль, головокружение) и назофарингитом (заложенность носа, гиперемия, сухость, отечность стенки глотки с гиперплазией лимфоидных фолликулов). Менингит начинается, как правило, остро, с резкого озноба и повышения температуры тела до 38—40°С. Лишь у части больных (45%) за 1—5 дней появляются продромальные симптомы в виде назофарингита. Заболевание характеризуется выраженной общей слабостью, болями в глазных яблоках, особенно при движении, затем появляется головная боль в лобно-височных, реже — затылочных областях. Головная боль быстро нарастает, становится разлитой, мучительной, давящего или распирающего характера. Исчезает аппетит, возникает тошнота, не приносящая больному облегчения. Наблюдаются повышенная чувствительность (гиперестезия) ко всем видам внешних раздражителей (светобоязнь, гиперакузия), вялость, заторможенность, нарушения сна. При тяжелых формах характерны нарушения сознания (сомноленция, сопор, кома). Через 12—14 ч от начала болезни появляются объективные симптомы раздражения мозговых оболочек (ригидность мышц затылка, симптом Кернига, симптомы Брудзинского, Гийена). У большинства больных отмечаются снижение брюшных, периостальных и сухожильных рефлексов, а также их неравномерность (анизорефлексия). Поражения черепных нервов выявляются в первые дни болезни и отличаются обратимостью. Чаще всего поражаются лицевой нерв, а также глазодвигательные нервы (III, IV и VI пары), реже — подъязычный и тройничный нервы. В крови — высокий лейкоцитоз, нейтрофилез, сдвиг нейтрофилов влево, повышение СОЭ. Ликвор под повышенным давлением, мутный, выраженный нейтрофильныйцитоз, повышенное содержание белка. Менингококковыйменингоэнцефалит характеризуется тяжелым течением, выраженными энцефалитическими проявлениями в сочетании с резким менингеальным и общеинтоксикационным синдромами. Общемозговая симптоматика нарастает быстро. Осложнения. Наиболее грозными и часто встречающимися осложнениями у молодых людей являются острый отек и набухание головного мозга, инфекционно-токсический шок. Лечение. Рано начатая и адекватная терапия позволяет спасти жизнь больного и определяет благоприятный социально-трудовой прогноз. В остром периоде болезни проводится комплексная терапия, включающая назначение этиотропных и патогенетических средств. В этиотропной терапии препаратом выбора является бензилпенициллин, который назначают из расчета 200 тыс. ЕД/кг массы тела больного в сутки. Препарат вводят с интервалом 4 ч внутримышечно (можно чередовать внутримышечное и внутривенное введение пенициллина). Обязательным условием применения бензилпенициллина в этих дозах является одновременное назначение средств, улучшающих его проникновение через гематоэнцефалический барьер. Оптимальным является одновременное назначение кофеин бензоата натрия (в разовой дозе 4-5 мг/кг), лазикса (0,3-0,6 мг/кг) и изотонических растворов натрия хлорида или глюкозы (15—20 мл/кг). Эти препараты вводят внутривенно с интервалом 8 ч. Длительность терапии обычно 6—7 сут. Назначают внутривенное введение 500 мл изотонического раствора натрия хлорида (5% раствора глюкозы, раствора Рингера) с одновременным применением преднизолона в дозе 120 мг (внутривенно) и 5—10 мл 5% раствора аскорбиновой кислоты. В случаях резкого падения артериального давления дополнительно внутривенно вводят 1 мл 1% раствора мезатона в 500 мл изотонического раствора натрия хлорида. Опыт работы показал нецелесообразность применения коллоидных растворов (гемодез, полиглюкин, реополиглюкин и др.) в связи с опасностью развития острой сердечной недостаточности и отека легких (особенно при введении больших количеств этих растворов — до 1 л и более). Для купирования преимущественно гипертонической дегидратации предпочтительным является применение изотонических кристаллоидных растворов. При этом скорость и длительность перфузии, общее количество введенной жидкости, глюкокортикоидов, прессорных аминов регулируются в зависимости от уровня артериального давления и диуреза. Необходима регулярная аускультация легких (опасность отека легких!). Обязательным в начальной фазе шока является введение внутривенно 10—20 тыс. ЕД гепарина для профилактики синдрома внутрисосудистого свертывания крови. Второй важной особенностью терапии больных с тяжелыми формами болезни является обоснованное рациональное назначение этиотропных средств. В ряде случаев успешным может оказаться применение сорбционных методов детоксикации (гемо- и плазмосорбция). В периоде ранней реконвалесценции тотчас после отмены этиотропных средств назначаются: препараты, улучшающие микроциркуляцию в сосудах головного мозга (трентал или эмоксипин по 2 драже 3 раза в день или доксиум до 0,25 г 3 раза в день в течение 3 нед); препараты «ноотропного» действия, нормализующие процессы тканевого метаболизма головного мозга (пантогам по 1 таблетке 3 раза или пирацетам по 2 капсулы 3 раза или аминалон по 2 таблетки 3 раза в день в течение 6 нед); после завершения лечения препаратами, улучшающими микроциркуляцию, назначаются (с 4-й недели восстановительного лечения) средства адаптогенного действия: пантокрин по 30-40 капель 2 раза в день или левзея по 30-40 капель 2 раза в день или элеутерококк по 30-40 капель 2 раза в день в течение 3 нед. На протяжении всего периода восстановительного лечения больные получают поливитамины (ундевит, гексавит), кальция глицерофосфат по 0,5 г 2 раза в день и глютаминовую кислоту 1 г 2 раза в день. При затяжной санации ликвора (более 30 сут от начала лечения) назначают алоэ по 1 мл подкожно ежедневно в течение 10 дней или пирогенал внутримышечно через день (дозы необходимо подбирать индивидуально — начальная доза составляет 25-50 МПД, затем устанавливают дозу, вызывающую повышение температуры тела до 37,5-38,0°С, и повторяется ее введение до прекращения повышения температуры, после чего дозу постепенно повышают на 25-50 МПД; курс лечения состоит из 10 инъекций. Прогноз. Число летальных исходов колеблется от 5—6 до 12-14% (с учетом летальных исходов у детей, а также в сельской местности и отдаленных районах). Профилактика и мероприятия в очаге. Основными профилактическими мероприятиями являются раннее выявление и изоляция больных, санация выявленных менингококконосителей (бензилпенициллин по 300 тыс. ЕД внутримышечно через 4 ч в течение 6 дней или бициллин-5 1,5 млн ЕД внутримышечно однократно, или левомицетин по 0,5 мл 4 раза в день в течение 6 дней), пропаганда правил личной и общественной гигиены, закаливание, санитарно-просветительная работа. Выберите один правильный ответ: 1.Возбудитель менингококковой инфекции является: 2.Источник менингококковой инфекции: источник
Ветряная оспа у детей входит в число инфекционных заболеваний, отличается высокой заразностью. В народе болезнь еще известна под названием «ветрянка». Это заболевание может встречаться у ребенка любого возраста, но наибольшей восприимчивостью к ветрянке отличаются дети первых 4 лет жизни. Однако в первые 3 месяца после рождения дети защищены от ветряной оспы иммунитетом, какой они получают от матери. Маленькие дети переносят это заболевание легче, дети постарше — тяжелее. В редких случаях ветряной оспой болеют и взрослые. В роли источника инфекции выступает больной до пятого дня со времени появления последних свежих высыпаний. Тот больной, у которого уже образуются и отпадают корочки, не является заразным. Заражение может произойти, когда здоровый человек находится на достаточно большом расстоянии от больного — в соседней комнате, в соседней квартире, — поскольку вирус распространяется с потоками воздуха. Заражения ветряной оспой через предметы ухода или через какие-либо вещи не бывает, т.к. вирус быстро погибает от действия факторов внешней среды. К ветряной оспе очень высокая восприимчивость. Сниженная восприимчивость отмечается у детей до года. Также реже болеют ветрянкой дети старше 10 лет и взрослые. После заболевания создается иммунитет — прочный и на всю жизнь. Для ветряной оспы характерна значительная заболеваемость, иногда даже возникают эпидемические вспышки — чаще всего такие вспышки имеют место в холодный период года (осенью, зимой, весной). Причиной ветрянки у детей является заражение организма фильтрующимся вирусом (элементарные тельца Арагао). Этот вирус относится к группе вирусов герпеса. Для вируса характерны большая летучесть и неустойчивость перед факторами внешней среды. Способ передачи возбудителя — воздушно-капельный. Входные ворота инфекции — слизистая оболочка, выстилающая верхние дыхательные пути. Возбудитель болезни попадает на слизистую оболочку, здесь плодится, проникает через ее толщу в кровь, после чего с током крови разносится по всему организму. Оказываясь в разных органах и тканях, вирус как бы ищет наиболее подходящую для своей дальнейшей жизнедеятельности среду; такую среду он находит в коже, где и сосредоточивается. В разных местах кожи оттого возникают атологические очаги. При ветряной оспе могут поражаться и внутренние органы — легкие, селезенка, поджелудочная железа, печень, почки и пр.; однако случается это очень редко. Вероятность заболевания ветряной оспой выше у детей ослабленных и, не получивших прививку. Если ребенок плохо питается, если уход за ним недостаточно хорош, то сопротивляемость у него снижена. Вирус, попавший в организм такого ребенка, находит подходящие условия для своего развития и начинает усиленно размножаться. Далее вы узнаете, как начинается ветряная оспа у детей, и с какой симптоматикой протекает заболевание. Инкубационный период ветряной оспы у детей (период от момента заражения до появления первых симптомов) продолжается от 11 до 21 дня; в среднем — 14 дней. Могут иметь место слабо выраженные продромальные явления, или иначе — предвестники болезни. Это: некоторое ухудшение самочувствия в течение примерно суток, повышение температуры тела до 38 °С, появление продромальной сыпи, которая напоминает сыпь при скарлатине или кори и быстро исчезает. Когда у детей при ветряной оспе появляется сыпь, и на каких участках тела? Характерная ветряночная сыпь, как правило, появляется одновременно с повышением температуры тела или вскоре после развития лихорадочной реакции. В некоторых случаях высыпания могут появляться и при нормальной температуре тела. Какого-то определенного порядка в появлении ветряночной сыпи нет. Элементы сыпи при ветрянке у детей появляются на волосистой части головы, на лице, на туловище, на руках и ногах. Как видно на фото, при ветряной оспе у детей, если высыпания очень обильные, отдельные элементы сыпи могут быть обнаружены на ладонях и подошвах: Вначале элементы сыпи имеют вид мелких пятен и узелков. По прохождении всего нескольких часов названные элементы превращаются в пузырьки, именуемые везикулами. Иные узелки, не успев превратиться в пузырьки, подсыхают. Пузырьки при ветрянке могут иметь разную величину — от 0,1 до 0,6 см; также вариабельна форма пузырьков: они бывают овальными, округлыми. Вокруг каждого пузырька есть узенький венчик покраснения кожи; стенки пузырьков блестящие, напряженные. Везикулы наполнены прозрачным содержимым; если стенку пузырька проколоть, содержимое полностью вытекает наружу. Через сутки-двое после появления везикулы подсыхают, и на их месте образуются корочки бурого цвета; эти корочки отпадают через 7-12 дней. Обычно никаких рубцов на месте корочек не остается, однако в течение некоторого времени могут быть заметны белесоватые пятнышки. Первые симптомы ветряной оспы у детей сопровождаются кожным зудом. Для заболевания характерно толчкообразное появление новых высыпаний; как правило, между толчками проходит 1-2 дня. Этим объясняется так называемая полиморфность сыпи — т.е. у больного даже на сравнительно небольшом участке кожи могут быть одновременно обнаружены и пятна, и узелки, и пузырьки, и корки. У некоторых детей симптомы ветрянки могут проявляться и на слизистых оболочках — в частности на слизистой оболочке ротовой полости, на слизистой, выстилающей носоглотку, гортань и т.д. Везикулы, образовавшиеся на слизистой оболочке, быстро вскрываются, и на их месте остаются эрозии, дно которых имеет желтоватый или серый цвет. Эрозии подживают спустя несколько суток. Ещё один признак ветряной оспы у детей – повышение температуры тела до 38-40 °С. Обычно повышение температуры тела и появление высыпаний совпадают. Всякий раз, когда на теле больного появляются новые высыпания, возникает и лихорадочная реакция. Если посмотреть на температурную кривую больного ветряной оспой, то можно сказать, когда у него были толчки высыпаний, даже его не наблюдая. Общее состояние больного ухудшается каждый раз при подъеме температуры тела: страдают самочувствие, аппетит и сон, ребенок раздражительный, плаксивый, обнаруживает стремление полежать. Как количество элементов сыпи, так и тяжесть общих проявлений ветряной оспы у детей могут быть разными; у какого-то ребенка высыпания пузырьков можно назвать единичными, и ветрянка протекает легко, у других они обильны, и болезнь сопровождается тяжелой интоксикацией. Примерно на четвертые-пятые сутки развития ветряной оспы у детей симптомы начинают ослабевать: пузырьки подсыхают, температура тела нормализуется, и больной чувствует себя лучше. У иных Здесь вы можете посмотреть фото симптомов ветряной оспы у детей в инкубационный период и в период развития болезни: При ветряной оспе у детей осложнения можно наблюдать не часто. Если в болезненном процессе начинает принимать участие вторичная инфекция, могут возникать абсцессы, флегмона, рожистое воспаление; также могут возникнуть лимфадениты, отиты, стоматиты. Когда везикулы появляются на роговице, развивается кератит. В случаях появления пузырьков на слизистой оболочке гортани у больного появляются признаки ларингита. В очень редких случаях осложнениями после ветряной оспы у детей могут стать серозный менингит, энцефалит, нефрит, пневмония. Выявив симптомы ветряной оспы у детей, к лечению стоит приступать только после осмотра врачом. Ребенок, заболевший ветрянкой, лечится дома. Не допускаются контакты с другими детьми. Специфического лечения ветряной оспы у детей не существует: та терапия, которую назначает доктор, направлена исключительно на предупреждение возможных осложнений. Важно следить за тем, чтобы ребенок не расчесывал зудящие места. Чем лечить ветряную оспу у детей, чтобы облегчить состояние больного? Образующиеся папулки и везикулы нужно периодически обрабатывать спиртовым раствором (1%-ным) бриллиантового зеленого. Можно использовать для этой цели и раствор марганцовокислого калия (интенсивный). Если ребенка беспокоит сильный зуд, то зудящие места следует легонько протирать тампоном, смоченным слабым водным раствором уксуса (не эссенции!), затем — припудривать тальком. При лечении ветрянки у детей в домашних условиях требуется изоляция заболевшего на дому. Время изоляции — до пятого дня от окончания высыпаний. Если какой-то ребенок был в контакте с больным малышом, то он в течение 21 дня не должен допускаться в детский коллектив.
Ниже предложены лучшие народные рецепты от ветряной оспы, чаще всего используемые в домашних условиях.
Используя эти рецепты лечения ветрянки у детей в домашних условиях, можно добиться высокого терапевтического эффекта.
источник | ||||||||||||||||
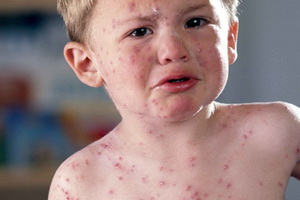 Ветряная оспа или ветрянка у детей – это типичное вирусное заболевание, которое передается воздушно-капельным способом. Чаще всего заражение ветрянкой у детей происходит в грудничковом или дошкольном возрасте и переносится легче, чем у взрослых. Повторное инфицирование ветряной оспой возможно лишь при наличии ВИЧ и других иммунодефицитных патологиях.
Ветряная оспа или ветрянка у детей – это типичное вирусное заболевание, которое передается воздушно-капельным способом. Чаще всего заражение ветрянкой у детей происходит в грудничковом или дошкольном возрасте и переносится легче, чем у взрослых. Повторное инфицирование ветряной оспой возможно лишь при наличии ВИЧ и других иммунодефицитных патологиях.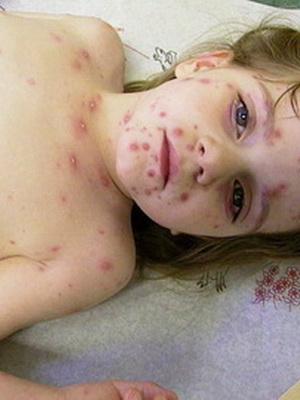
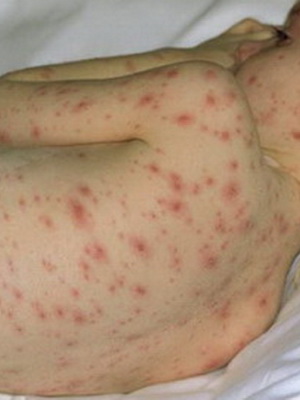
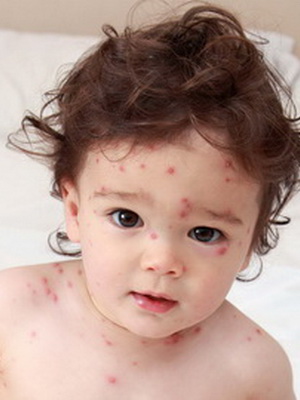
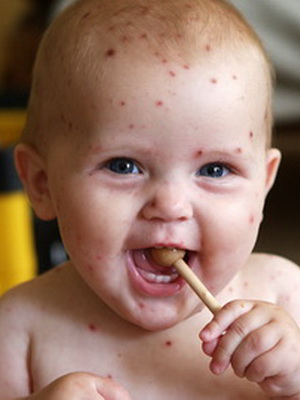
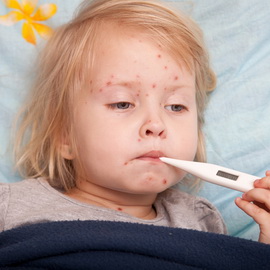 Правила ухода за ребенком с ветряной оспой должны соблюдаться неукоснительно. Подробные рекомендации должен предоставить педиатр. В целом же сестринский уход при ветряной оспе у детей выглядит следующим образом:
Правила ухода за ребенком с ветряной оспой должны соблюдаться неукоснительно. Подробные рекомендации должен предоставить педиатр. В целом же сестринский уход при ветряной оспе у детей выглядит следующим образом: В качестве дополнения к назначенному доктором лечению ветрянки добавляют народные средства, которые могут оказать высокое терапевтическое действие.
В качестве дополнения к назначенному доктором лечению ветрянки добавляют народные средства, которые могут оказать высокое терапевтическое действие. Вот ещё несколько рецептов, как лечить ветрянку у детей народными средствами, используя лекарственные растения.
Вот ещё несколько рецептов, как лечить ветрянку у детей народными средствами, используя лекарственные растения. И ещё одна подборка рецептов, как лечить ветрянку у детей в домашних условиях при помощи народных средств.
И ещё одна подборка рецептов, как лечить ветрянку у детей в домашних условиях при помощи народных средств.