Эталоны ответов. 1. Нарушены потребности: есть, пить, выделять, поддерживать нормальную температуру тела, быть здоровым
Эталоны ответов
1. Нарушены потребности: есть, пить, выделять, поддерживать нормальную температуру тела, быть здоровым, избегать опасности.
— риск возникновения ожогов, травм.
2. Приоритетная проблема – опасность травматизации.
Краткосрочная цель: пациент пропродемонстрирует знания о профилактике травматизации к концу недели.
Долгосрочная цель: Пациент и родственники продемонстрируют знания о заболевании и профилактике осложнений к моменту выписки.
| План | Мотивация |
| Медицинская сестра: | |
| 1. обеспечит соблюдение строгого постельного режима; 2. обеспечит соблюдение диеты;проведёт и обучит пациента правилам личной гигиены; 3. обеспечит пациента небьющейся посудой и другими предметами ухода; 4. обеспечит доступ свежего воздуха путем проветривания палаты в течение 30 минут не реже 3 раз в день; 5. будет контролировать температуру принимаемой пищи и питья; 6. будет наблюдать за внешним видом и состоянием больного; 7. будет выполнять назначения врача. | 1. Для улучшения состояния пациента. 2. Для улучшения состояния. 3. Для предупреждения возможного травматизма 4. Для обогащения воздуха кислородом. 5. Для обеспечения комфортного состояния. 6. Для ранней диагностики и своевременного оказания неотложной помощи в случае возникновения осложнений |
Оценка: пациент продемонстрирует знания о профилактике возможной травматизации. Цель будет достигнута.
Активное посещение ребенка 5 лет, мальчик.
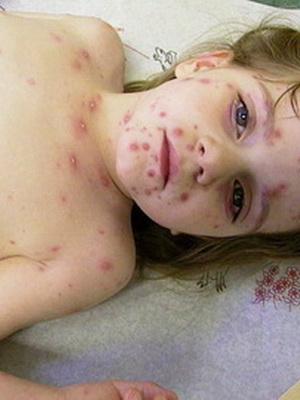
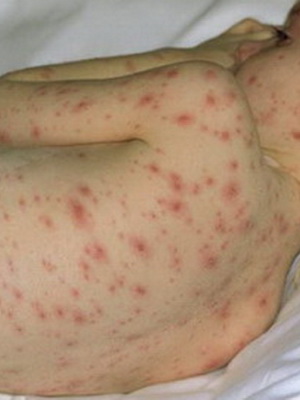
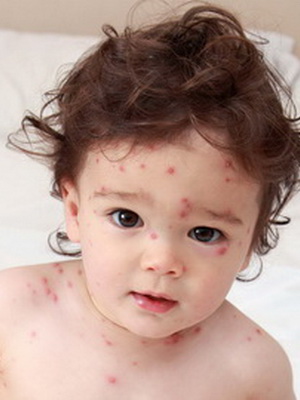
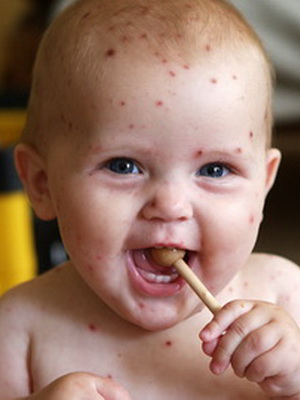
При сестринском обследовании медицинская сестра получила следующие данные: ребенок капризничает, беспокоит кожный зуд. На коже лица, туловища отмечаются высыпания пятнисто-папуллезного характера, в центре — нежные пузырьки с прозрачным содержимым.
Со слов мамы болен третий день, была температура 37,8º С, ребенок стал раздражительным, нарушился сон, аппетит, на коже появились высыпания.
Объективно: температура 37,2º С. в сознании, но капризничает, беспокоит кожный зуд. На слизистой зева – везикулезные высыпания (напоминают «каплю росы») ЧДД 24 в минуту, пульс 108 в минуту.
1. Выявите, удовлетворение каких потребностей нарушено, проблемы пациента, их обоснование.
2. Определите цели и составьте план сестринского вмешательства с мотивацией.
3. Обучите маму правилам обработки элементов ветряной оспы.
1. Нарушены потребности: быть чистым, поддерживать температуру тела, спать, отдыхать, есть, пить.
— риск инфицирования поврежденной кожи.
2. Приоритетная проблема – зуд кожных покровов.
Краткосрочная цель: пациент отметит уменьшение зуда через 3 дня. Долгосрочная цель: Кожный зуд исчезнет к моменту выздоровления.
| План | Мотивация |
| Медицинская сестра: | |
| 1. обеспечит соблюдение постельного режима; | 1. Для улучшения состояния. |
| 2. обеспечит соблюдение правил личной гигиены; | 2. Для комфортного состояния. |
| 3. обеспечит доступ свежего воздуха путем проветривания помещения и влажную уборку не реже 3 раз в день; | 3. Для обогащения воздуха кислородом. |
| 4. будет наблюдать за внешним видом и состоянием пациента; | 4. Для профилактики возможных осложнений. |
| 5. обучит маму правильной обработке ветряночных элементов; | 5. Для улучшения состояния. |
| 6. будет выполнять назначения врача; | 6. Для лечения пациента. |
| 7. обучит маму правилам проведения лечебной гигиенической ванны. | 7. Для снятия кожного зуда. |
Оценка: состояние пациента значительно улучшится, кожный зуд исчезнет. Цель будет достигнута.
Ребенку 1 месяц, поступил на обследование и лечение. Диагноз: пилоростеноз? пилороспазм?
При сестринском обследовании медицинская сестра получила следующие данные: настоящий вес ребенка 3200,0; ребенок беспокойный. Кожные покровы бледные, чистые, подкожно-жировой слой развит недостаточно (истончен на животе и бедрах). Дистония. Живот слегка вздут, мягкий, безболезненный при пальпации, видимой перистальтики не наблюдается. Стул 3 раза в сутки, желтого цвета, кислого запаха. Контрольное кормление 100,0.
Из анамнеза: от первой беременности, роды I в ягодичном предлежании, вес при рождении 3000,0, рост 49 см. Срыгивания начались еще в роддоме, были редкими 1-2 раза в день, затем участились и с 3-х недельного возраста отмечались почти после каждого кормления, за последнюю неделю появилась рвота «фонтаном».
1. Выявите, удовлетворение каких потребностей нарушено, проблемы пациента, их обоснование.
2. Определите цели и составьте план сестринского вмешательства с мотивацией.
3. Беседа с мамой о необходимости проведения рентгенологического исследования желудочно-кишечного тракта.
Дата добавления: 2014-12-16 ; Просмотров: 5291 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Своевременно выявлять настоящие и потенциальные проблемы, нарушенные жизненно важные потребности пациента и членов его семьи. Возможные проблемы пациента:
• нарушение сна из-за зуда кожи;
• снижение двигательной активности;
• беспокойство по поводу внешнего вида из-за экзантемы;
• неспособность ребенка самостоятельно справиться с трудностями, возникшими вследствие заболевания, дефицит самоухода;
• дефицит общения со сверстниками;
Возможные проблемы родителей:
• дефицит знаний о заболевании и уходе;
• неадекватная оценка состояния ребенка;
• угроза инфицирования членов семьи.
Информировать пациента и его родителей о причине развития, особенностях течения ветряной оспы, принципах лечения, мерах профилактики, прогнозе.
Организовать изоляцию пациента на 14 дней с момента высыпания и обеспечить ему постельный режим в течение всего лихорадочного периода. Особое внимание необходимо уделить чистоте посуды, предметов ухода, игрушек. Постоянно проветривать помещение, где находится пациент.
Научить родителей уходу за кожей и слизистыми оболочками: несколько раз в день проводить ревизию кожи и обрабатывать элементы сыпи 1% раствором бриллиантового зеленого, для уменьшения зуда и предотвращения присоединения вторичной инфекции ежедневно применять умеренно теплые (36-37,5°С) ванны со слабым раствором перманганата калия. Проводить туалет полости рта, глаз, туале- наружных половых органов с настоями из трав (ромашки, череды, шалфея и пр.), элементы сыпи на слизистых обрабатывать 2% водным раствором метиленовой синей, противовирусными мазями. Следить за чистотой постельного и нательногс белья, а также за тем, чтобы больной ребенок не срывал и не расчесывал корочки
Посоветовать родителям, кормить ребенка жидкой и полужидкой легкоусвояемой пищей, механически, термически и химически щадящей, обогащенной витаминами, Обеспечить адекватный питьевой режим за счет дополнительного потребления жидкости (отвара шиповника, киселей, компотов)
Объяснить необходимость, психологической поддержки ребенка во время, болезни членами семьи, организовать ему интересный досуг.
После выздоровления рекомендовать проводить неспецифическую профилактику инфекционных заболеваний (полноценное витаминизированное питание, закаливание, курсы поливитаминов, иммунокоррегирующих средств и
В периоде реконвалесценции посоветовать родителям продолжить наблюден: за ребенком врачом — педиатром в течение 1 месяца.
Сестринский процесс при менингпкокковой инфекции.
Своевременно выявлять настоящие, потенциальные проблемы и жизненно важные потребности пациента и членов его семьи. Возможные проблемы пациента:
• нарушение жизненно важных функций (со стороны ЦНС, дыхательной, сердечнососудистой, мочевыделительной, эндокринной систем, опорно-двигательного аппарата);
• нарушение физической и двигательной активности (парезы, параличи, судороги);
• нарушение целостности кожи (геморрагическая сыпь, некрозы, образование рубцов и т.д.);
• неспособность ребенка самостоятельно справиться с трудностями, возникшими вследствие заболевания;
• страх перед госпитализацией, манипуляциями;
• дезадаптация, разлука с близкими, сверстниками;
• снижение познавательной активности;
Возможные проблемы родителей:
• дезадаптация семьи в связи с заболеванием ребенка;
• страх за ребенка, неуверенность в благополучном исходе заболевания;
• дефицит знаний о заболевании и уходе;
• психоэмоциональное напряжение, неадекватная оценка состояния ребенка,
• тяжелые осложнения заболевания, инвалидизация;
Дата добавления: 2016-09-06 ; просмотров: 5176 | Нарушение авторских прав
источник
Книга «Справочник медсестры» включает основную информацию по вопросам сестринского дела. Авторы рассказывают историю становления сестринского дела как науки, рассуждают о морально-этических качествах медицинской сестры, ее профессиональной ответственности, правах пациента с учетом современного подхода к сестринской деятельности (читатели смогут узнать, что такое сестринский процесс).
Отдельные разделы посвящены описанию, лечению, диагностике наиболее распространенных патологий и уходу за пациентом, помощи при неотложных состояниях. Кроме того, в книге приводятся описания основных медицинских манипуляций, выполняемых медсестрой.
Издание может быть использовано в качестве учебного пособия для средних медицинских учебных заведений и как руководство по уходу за больными в домашних условиях.
Ветряная оспа – острое инфекционное заболевание, вызываемое вирусами семейства Herpes и характеризующееся образованием на коже пузырьковой сыпи.
Ветряная оспа – очень контагиозное заболевание. Дети до 3-х месяцев жизни болеют этим заболеванием редко в связи с трансплацентарно полученным от матери иммунитетом.
Инфекционное заболевание провоцируют вирусы семейства Herpes. Источник заражения – больной человек. Заражение происходит воздушно-капельным путем, возбудитель неустойчив в окружающей среде. Инкубационный период – 11–21 день.
Характерным проявлением ветряной оспы является сыпь. Заболевание начинается с появления высыпаний и ухудшения общего самочувствия. Повышается до фебрильного уровня температура тела, появляется головная боль, ухудшается аппетит. Сначала на коже образуются пятнисто-папулезные элементы, быстро превращающиеся в пузырьки с прозрачным, а затем мутным содержимым.
Через 1–2 дня пузырьки подсыхают с появлением бурых корочек. После отпадания корочек следов на коже не остается. Сыпь локализуется на лице, волосистой части головы, туловище, сопровождается зудом. Высыпания происходят отдельными эпизодами через 1–2 дня. Общая продолжительность высыпаний – 3–8 дней. После заболевания вырабатывается стойкий пожизненный иммунитет.
Энцефалит, менингит, присоединение бактериальной инфекции.
Учет эпидемиологических сведений (данные о контактах с больным человеком).
3. Обработка элементов сыпи этиловым спиртом или 1 %-ным раствором бриллиантового зеленого.
4. Медикаментозная терапия (по показаниям): дезинтоксикация, антивирусные, жаропонижающие, антигистаминные препараты, витаминотерапия.
Ранняя изоляция больного в индивидуальный бокс инфекционного отделения. Изоляция контактных детей, не болевших ветряной оспой, на срок с 11-го по 21-й день от начала контакта.
1. Лечение ветряной оспы в большинстве случаев проводится в амбулаторных условиях (за исключением тяжелых случаев).
2. Необходимо разъяснить родителям больного ребенка, что ему следует обеспечить хороший уход, покой (эмоциональный и физический), в период повышенной температуры тела рекомендуется постельный режим.
3. Комната, где находится больной, должна регулярно проветриваться, необходима постоянная влажная уборка. Показана частая смена нательного и постельного белья.
4. Если имеется светобоязнь (боль в глазах от яркого света), комнату необходимо затемнить.
5. Пища должна быть калорийной, вкусной, разнообразной, теплой, жидкой или полужидкой консистенции. Кормят ребенка маленькими порциями, чаще, чем обычно, и только по желанию. В рацион больного обязательно включают овощи, фрукты и ягоды как продукты с повышенным содержанием витаминов. Рекомендуется обильное теплое питье: молоко, соки, морсы, отвары, минеральные воды, чай.
6. Необходимо тщательно следить за чистотой слизистых оболочек и кожных покровов, стричь ногти, регулярно мыть руки и наблюдать, чтобы ребенок не расчесывал элементы сыпи, не отдирал корочки.
7. Пузырьки и папулы надо регулярно смазывать 1 %-ным спиртовым раствором бриллиантового зеленого или 5 %-ным раствором перманганата калия.
8. При лихорадке назначаются жаропонижающие средства.
источник
Основные клинические проявления ветряной оспы.
Продромальный период чаще всего отсутствует, иногда в течение 1-2 дней могут наблюдаться:
· субфебрильная температура, недомогание, вялость, беспокойство;
· редко понос, рвота (у детей младшего возраста).
· отмечаются повторные подъемы температуры до 37,5-38,5 0 С, что отражает динамику высыпаний (несколько волн с интервалом в 24-28 часов);
· одновременно на различных участках тела появляется ветряночная сыпь с характерным последовательным развитием своих элементов:макула – красное пятнышко размером от булавочной головки до чечевицы, затем папула (плотный узелок) и везикула – однокамерный пузырек, наполненный прозрачным содержимым, на 4-5 день пузырьки спадаются, покрываются корочкой. Основная локализация сыпи – волосистая часть головы, лицо, конечности, туловище. Высыпание происходит в несколько приемов на протяжении 3-5 дней, поэтому сыпь полиморфная, на одном участке кожи можно обнаружить: пятно, папулу, везикулу и корочки. Сыпь зудящая, оставляет ребенку беспокойство, особенно ночью, через 7-10 дней корочки отпадают, не оставляя рубцов (за исключением нагноившихся везикул, вследствие присоединения вторичной инфекции, когда происходит более глубокое поражение кожного покрова и после заживления пустул остаются рубчики);
· на слизистых оболочках зева, гортани, конъюнктивы глаз, половых органов также высыпают элементы ветряночной сыпи, которые быстро вскрываются, образуя язвочки и вызывая боль и дискомфорт при жевании и глотании.
Осложнения в основном, связаны с присоединением вторичной инфекции (пустулез, абсцессы, флегмоны).
Из других осложнений возможны: отиты, нефриты, пневмонии, энцефалиты.
У детей с иммунодефицитным состоянием могут развиваться тяжелые формы ветряной оспы – буллезная, геморрагическая и гангренозная. При этих формах заболевания выражены симптомы интоксикации и отмечаются характерные изменения на коже:
· при буллезной форме: образуются крупные вялые пузыри (буллы) с вяло заживающими язвами;
· при геморрагической форме: в пузырьках и на слизистых оболочках выявляются кровоизлияния, могут развиться носовые и кишечные кровотечения, гематурия;
· при гангренозной форме: везикулы быстро увеличиваются в размерах, заполняются кровянистым содержимым, позже образуются черные корки.
Нередко заболевание принимает генерализованное течение с поражением легких, миокарда, почек, кишечника и протекает тяжело, нередко заканчиваясь летально.
Ветряная оспа, присоединяясь к другим заболеваниям, может заметно отягощать их течение и в таких случаях, сама протекает более тяжело.
При инфицировании женщины в первые месяцы беременности допускается тератогенное действие ветряночного вируса на плод. Если женщина была инфицирована в первые месяцы беременности, возможно, развитие врожденной ветряной оспы. При заболевании беременной за несколько недель до родов первые клинические признаки у новорожденного могут появиться сразу после рождения. В этих случаях заболевание у них протекает в более легкой форме, так как у матери к этому времени уже успели выработаться специфические антитела, которые передались через плаценту плоду.
Прогноз при ветряной оспе, в основном, благоприятный.
Летальный исход возможен при тяжелых формах ветряной оспы (буллезной, геморрагической и гангренозной), а также при развитии генерализованной формы и тяжелых бактериальных осложнениях у новорожденных и детей раннего возраста с фоновыми и иммунодефицитными состояниями.
Составьте экспертную карту сестринского процесса
При ветряной оспе
| Нарушенные потребности, настоящие и потенциальные проблемы ребенка и его родителей. |
| Краткосрочные и долгосрочные цели сестринского процесса. |
| Планирование и мотивация сестринских вмешательств. |
| Профилактические мероприятия. |
| Противоэпидемические мероприятия в очаге. |
Вопросы для самостоятельной подготовки:
1. Дайте определение ветряной оспе.
2. Какими свойствами обладает возбудитель?
3. Какие существуют источники инфекции?
4. Каковы механизм и пути передачи инфекции?
5. Каков механизм развития ветряной оспы?
6. Каковы основные клинические проявления ветряной оспы?
7. Какие принципы лечения ветряной оспы?
8. Какие профилактические и противоэпидемические мероприятия проводятся при ветряной оспе?
9. Какие осложнения могут развиться при ветряной оспе?
Септические осложнения: гнойный лимфаденит, отит, мастоидит, пневмония, гнойный плеврит, некротическая ангина (ранние осложнения, которые могут проявиться уже в первые дни болезни).
Аллергические осложнения: поражение почек, сердца, суставов (поздние осложнения, которые выявляются на 2-3 неделе заболевания).
Скарлатина является одним из самых коварных заболеваний, так как даже при легком течении болезни могут присоединяться осложнения со стороны сердца, почек, суставов, ЦНС и др.
Основные принципы лечения.
1. Госпитализация осуществляется по клинико-эпидемиологическим показаниям. Пациентов с легкой и среднетяжелой формой заболевания лечат в домашних условиях.
2. Постельный режим назначается на время острого периода.
3. Диета должна быть полноценной с достаточным количеством витаминов, механически и химически щадящая, особенно в первые дни болезни.
4. Этиотропная терапия проводится в течение 7 дней, препаратом выбора является пенициллин, из других антибиотиков назначают рулид, амоксилав, вепикомбин.
5. Гипосенсибилизирующая терапия: тавегил, супрастин и др.
7. Полоскание зева слабыми растворами антисептиков, настоями ромашки, эвкалипта, календулы и пр.
Профилактика скарлатины.
Средства специфической профилактики скарлатины отсутствуют, поэтому ведущими являются: закаливание, соблюдение санитарно-гигиенического режима в детских учреждениях, ранее выявление и изоляция больных ангиной, витаминизация пищи и пр.
При скарлатине
| Нарушенные потребности, настоящие и потенциальные проблемы ребенка и его родителей. |
| Краткосрочные и долгосрочные цели сестринского процесса. |
| Планирование и мотивация сестринских вмешательств. |
| Профилактические мероприятия. |
| Противоэпидемические мероприятия в очаге. |
Вопросы для самостоятельной подготовки:
1. Дайте определение скарлатине.
2. Какими свойствами обладает возбудитель скарлатины?
3. Какие существуют источники инфекции?
4. Каковы механизм и пути передачи инфекции?
5. Каков механизм развития скарлатины?
6. Каковы основные клинические проявления скарлатины?
7. Какие осложнения возможны при скарлатине?
8. Какие принципы лечения скарлатины?
9. Какие профилактические и противоэпидемические мероприятия проводят при скарлатине?
10. Каков прогноз заболевания?
1. Диарейный синдром связан с воздействием коклюшного токсина на моторику кишечника, недостаточностью ферментативных систем, чаще развивается у детей раннего возраста и проявляется поносом.
2. Нарушения со стороны нервной системы (энцефалопатия) развиваются при тяжелых формах коклюша с явлением апноэ, проявляются общим беспокойством, нарушением сна ночью, тремором конечностей, судорожным синдромом с кратковременной потерей сознания.
3. Сосудистые расстройства проявляются кровоизлияниями в кожу и слизистые, носовыми кровотечениями.
Прогноз коклюша в значительной степени зависит от возраста ребенка, тяжести течения и наличия осложнений. Для старших детей коклюш не очень опасен.
Прогноз остается серьезным у детей раннего возраста при присоединении осложнений (пневмонии, асфиксии, энцефалопатии).
Летальность среди детей до года достигает 0,1-0,9%.
Основные принципы лечения.
1. Госпитализации подлежат дети раннего возраста с тяжелой формой коклюша, с осложнениями или с сопутствующими заболеваниями.
2. Необходимо создать охранительный режим, максимально исключить все раздражители (психические, физические, болевые и пр.).
3. Основной задачей патогенетической терапии при тяжелых формах является борьба с гипоксией, проводится оксигенотерапия в кислородных палатках, при этом концентрация кислорода должна быть не выше 40%, при легких и среднетяжелых формах показана аэротерапия (длительное пребывание на свежем воздухе), при остановке дыхания – ИВЛ.
4. Для улучшения бронхиальной проходимости назначается эуфиллин внутрь или парентерально (особенно в случае появления признаков нарушения мозгового кровообращения, при обструктивном синдроме, отеке легких).
5. Для разжижения вязкой мокроты: мукалтин, мукопронт, раствор йодистого калия; противокашлевые препараты детям после 2-х лет – глауцина гидрохлорид, глаувент и др.
6. Ингаляции с раствором натрия гидрокарбоната, эуфиллина, новокаина, аскорбиновой кислоты.
7. Проведение постуральных дренажей, отсасывание слизи.
9. Седативные средства: седуксен, фенобарбитал (уменьшают частоту приступов).
11. Антибактериальная терапия: эритромицин, рулид, вильпрафен, суммамед (препятствуют колонизации коклюшных бактерий, но эффективность их ограничивается ранними сроками забоелвания, помимо этого они показаны при присоединении вторичной бактериальной инфекции) курс лечения – 8-10 дней.
12. Противококлюшный иммуноглобулин (детям до 2 лет).
Профилактические и противоэпидемические мероприятия при коклюше:
1. В условиях неполной и поздней диагностики больной изолируется на 30 дней от начала заболевания в домашних условиях, а при тяжелых формах и по эпидемическим показаниям проводится госпитализация.
2. На очаг накладывается карантин на 14 дней с момента разобщения с заболевшим, проводится выявление контактных, взятие их на учет и ежедневное наблюдение за ними (выявление кашляющих) с 2-х кратным бактериологическим обследованием, с интервалом – 7-17 дней (до получения 2-х отрицательных анализов).
3. Разобщению подлежат только дети 7-ми лет.
4. Проведение текущей дезинфекции во время карантина.
5. Специфическая профилактика: плановая активная иммунизация детей до года АКДС (ассоциированной коклюшно-дифтерийно-столбнячной вакциной).
Вакцинация АКДС: с 3-х месяцев трехкратно с интервалом 30 дней.
I ревакцинация АКДС – через 1,5-2 года после вакцинации.
Прививки против коклюша детям старше 3-х лет не проводятся.
Детям до года, не привитым против коклюша, по показаниям вводится иммуноглобулин.
При коклюше
| Нарушенные потребности, настоящие и потенциальные проблемы ребенка и его родителей. |
| Краткосрочные и долгосрочные цели сестринского процесса. |
| Планирование и мотивация сестринских вмешательств. |
| Профилактические мероприятия. |
| Противоэпидемические мероприятия в очаге. |
Вопросы для самостоятельной подготовки:
1. Дайте определение коклюшу.
2. Какими свойствами обладает возбудитель коклюша?
3. Какие существуют источники инфекции?
4. Каковы механизм и пути передачи инфекции?
5. Каков механизм развития коклюша?
6. Каковы основные клинические проявления коклюша в катаральный период?
7. Каков основные клинические проявления коклюша в спазматический период?
8. Каковы особенности течения коклюша у детей до года?
9. Какие основные принципы лечения коклюша?
10. Какие профилактические и противоэпидемические мероприятия проводятся при коклюше?
11. Какие осложнения могут развиться при коклюше?
Менингококковая инфекция
Менингококковая инфекция — острая инфекционная болезнь, вызываемая менингококком Neisseria meningitidis, с капельным (аэрозольным) механизмом передачи возбудителя; клинически характеризуется поражением слизистой оболочки носоглотки (назофарингит), генерализацией в форме специфической септицемии (менингококкемия) и воспалением мягких мозговых оболочек (менингит).
Этиология. Возбудитель болезни менингококк Вексельбаума — Neisseriameningitidis. Он представляет собой диплококк, неподвижный, жгутиков и капсул не имеет, спор не образует. Оптимум температуры для роста — 37°С. Аэроб и факультативный анаэроб. В реакции агглютинации различают серотипы А, В, С, дополнительно описаны другие серогруппы (X, Y, Z и др.). Помимо этого встречаются нетипируемые штаммы.
Эпидемиология. Менингококковая инфекция регистрируется во всех странах мира, во всех климатических зонах. Наиболее высокая заболеваемость — в странах Африки, особенно в Центральной и Западной (так называемый «менингитный пояс»). Предпосылками к заболеванию являются тесный постоянный контакт людей в замкнутых помещениях, высокая температура и влажность воздуха, повышенная концентрация углекислого газа и сероводорода. Все эти факторы являются обычными в экстремальных ситуациях. Психические и физические перегрузки, а также переохлаждение в свою очередь являются предрасполагающими моментами в возникновении болезни. Их
Симптомы и течение. Инкубационный период колеблется от 2 до 10 дней (чаще 4—6 дней). Согласно клинической классификации менингококковой инфекции В.И.Покровского, выделяют: локализованные формы (менингококконосительство и острый назофарингит); генерализованные формы (менингококкемия, менингит, менингоэнцефалит и смешанная); редкие формы (эндокардит, полиартрит, пневмония, иридоциклит).
Характеризуется умеренным повышением температуры тела (до38,5°С), которая держится 1—3 дня, слабо выраженными симптомами общей интоксикации (разбитость, головная боль, головокружение) и назофарингитом (заложенность носа, гиперемия, сухость, отечность стенки глотки с гиперплазией лимфоидных фолликулов). Менингит начинается, как правило, остро, с резкого озноба и повышения температуры тела до 38—40°С. Лишь у части больных (45%) за 1—5 дней появляются продромальные симптомы в виде назофарингита. Заболевание характеризуется выраженной общей слабостью, болями в глазных яблоках, особенно при движении, затем появляется головная боль в лобно-височных, реже — затылочных областях. Головная боль быстро нарастает, становится разлитой, мучительной, давящего или распирающего характера. Исчезает аппетит, возникает тошнота, не приносящая больному облегчения. Наблюдаются повышенная чувствительность (гиперестезия) ко всем видам внешних раздражителей (светобоязнь, гиперакузия), вялость, заторможенность, нарушения сна. При тяжелых формах характерны нарушения сознания (сомноленция, сопор, кома). Через 12—14 ч от начала болезни появляются объективные симптомы раздражения мозговых оболочек (ригидность мышц затылка, симптом Кернига, симптомы Брудзинского, Гийена). У большинства больных отмечаются снижение брюшных, периостальных и сухожильных рефлексов, а также их неравномерность (анизорефлексия). Поражения черепных нервов выявляются в первые дни болезни и отличаются обратимостью. Чаще всего поражаются лицевой нерв, а также глазодвигательные нервы (III, IV и VI пары), реже — подъязычный и тройничный нервы. В крови — высокий лейкоцитоз, нейтрофилез, сдвиг нейтрофилов влево, повышение СОЭ. Ликвор под повышенным давлением, мутный, выраженный нейтрофильныйцитоз, повышенное содержание белка.
Менингококковыйменингоэнцефалит характеризуется тяжелым течением, выраженными энцефалитическими проявлениями в сочетании с резким менингеальным и общеинтоксикационным синдромами. Общемозговая симптоматика нарастает быстро.
Осложнения. Наиболее грозными и часто встречающимися осложнениями у молодых людей являются острый отек и набухание головного мозга, инфекционно-токсический шок.
Лечение. Рано начатая и адекватная терапия позволяет спасти жизнь больного и определяет благоприятный социально-трудовой прогноз. В остром периоде болезни проводится комплексная терапия, включающая назначение этиотропных и патогенетических средств. В этиотропной терапии препаратом выбора является бензилпенициллин, который назначают из расчета 200 тыс. ЕД/кг массы тела больного в сутки. Препарат вводят с интервалом 4 ч внутримышечно (можно чередовать внутримышечное и внутривенное введение пенициллина). Обязательным условием применения бензилпенициллина в этих дозах является одновременное назначение средств, улучшающих его проникновение через гематоэнцефалический барьер.
Оптимальным является одновременное назначение кофеин бензоата натрия (в разовой дозе 4-5 мг/кг), лазикса (0,3-0,6 мг/кг) и изотонических растворов натрия хлорида или глюкозы (15—20 мл/кг). Эти препараты вводят внутривенно с интервалом 8 ч. Длительность терапии обычно 6—7 сут. Назначают внутривенное введение 500 мл изотонического раствора натрия хлорида (5% раствора глюкозы, раствора Рингера) с одновременным применением преднизолона в дозе 120 мг (внутривенно) и 5—10 мл 5% раствора аскорбиновой кислоты. В случаях резкого падения артериального давления дополнительно внутривенно вводят 1 мл 1% раствора мезатона в 500 мл изотонического раствора натрия хлорида. Опыт работы показал нецелесообразность применения коллоидных растворов (гемодез, полиглюкин, реополиглюкин и др.) в связи с опасностью развития острой сердечной недостаточности и отека легких (особенно при введении больших количеств этих растворов — до 1 л и более). Для купирования преимущественно гипертонической дегидратации предпочтительным является применение изотонических кристаллоидных растворов. При этом скорость и длительность перфузии, общее количество введенной жидкости, глюкокортикоидов, прессорных аминов регулируются в зависимости от уровня артериального давления и диуреза. Необходима регулярная аускультация легких (опасность отека легких!). Обязательным в начальной фазе шока является введение внутривенно 10—20 тыс. ЕД гепарина для профилактики синдрома внутрисосудистого свертывания крови.
Второй важной особенностью терапии больных с тяжелыми формами болезни является обоснованное рациональное назначение этиотропных средств. В ряде случаев успешным может оказаться применение сорбционных методов детоксикации (гемо- и плазмосорбция). В периоде ранней реконвалесценции тотчас после отмены этиотропных средств назначаются: препараты, улучшающие микроциркуляцию в сосудах головного мозга (трентал или эмоксипин по 2 драже 3 раза в день или доксиум до 0,25 г 3 раза в день в течение 3 нед); препараты «ноотропного» действия, нормализующие процессы тканевого метаболизма головного мозга (пантогам по 1 таблетке 3 раза или пирацетам по 2 капсулы 3 раза или аминалон по 2 таблетки 3 раза в день в течение 6 нед); после завершения лечения препаратами, улучшающими микроциркуляцию, назначаются (с 4-й недели восстановительного лечения) средства адаптогенного действия: пантокрин по 30-40 капель 2 раза в день или левзея по 30-40 капель 2 раза в день или элеутерококк по 30-40 капель 2 раза в день в течение 3 нед. На протяжении всего периода восстановительного лечения больные получают поливитамины (ундевит, гексавит), кальция глицерофосфат по 0,5 г 2 раза в день и глютаминовую кислоту 1 г 2 раза в день. При затяжной санации ликвора (более 30 сут от начала лечения) назначают алоэ по 1 мл подкожно ежедневно в течение 10 дней или пирогенал внутримышечно через день (дозы необходимо подбирать индивидуально — начальная доза составляет 25-50 МПД, затем устанавливают дозу, вызывающую повышение температуры тела до 37,5-38,0°С, и повторяется ее введение до прекращения повышения температуры, после чего дозу постепенно повышают на 25-50 МПД; курс лечения состоит из 10 инъекций.
Прогноз. Число летальных исходов колеблется от 5—6 до 12-14% (с учетом летальных исходов у детей, а также в сельской местности и отдаленных районах).
Профилактика и мероприятия в очаге. Основными профилактическими мероприятиями являются раннее выявление и изоляция больных, санация выявленных менингококконосителей (бензилпенициллин по 300 тыс. ЕД внутримышечно через 4 ч в течение 6 дней или бициллин-5 1,5 млн ЕД внутримышечно однократно, или левомицетин по 0,5 мл 4 раза в день в течение 6 дней), пропаганда правил личной и общественной гигиены, закаливание, санитарно-просветительная работа.
Выберите один правильный ответ:
1.Возбудитель менингококковой инфекции является:
2.Источник менингококковой инфекции:
источник
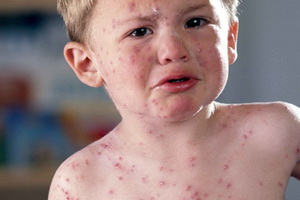
Ветряная оспа у детей входит в число инфекционных заболеваний, отличается высокой заразностью. В народе болезнь еще известна под названием «ветрянка». Это заболевание может встречаться у ребенка любого возраста, но наибольшей восприимчивостью к ветрянке отличаются дети первых 4 лет жизни. Однако в первые 3 месяца после рождения дети защищены от ветряной оспы иммунитетом, какой они получают от матери. Маленькие дети переносят это заболевание легче, дети постарше — тяжелее. В редких случаях ветряной оспой болеют и взрослые.
В роли источника инфекции выступает больной до пятого дня со времени появления последних свежих высыпаний. Тот больной, у которого уже образуются и отпадают корочки, не является заразным. Заражение может произойти, когда здоровый человек находится на достаточно большом расстоянии от больного — в соседней комнате, в соседней квартире, — поскольку вирус распространяется с потоками воздуха. Заражения ветряной оспой через предметы ухода или через какие-либо вещи не бывает, т.к. вирус быстро погибает от действия факторов внешней среды. К ветряной оспе очень высокая восприимчивость. Сниженная восприимчивость отмечается у детей до года. Также реже болеют ветрянкой дети старше 10 лет и взрослые. После заболевания создается иммунитет — прочный и на всю жизнь. Для ветряной оспы характерна значительная заболеваемость, иногда даже возникают эпидемические вспышки — чаще всего такие вспышки имеют место в холодный период года (осенью, зимой, весной).
Причиной ветрянки у детей является заражение организма фильтрующимся вирусом (элементарные тельца Арагао). Этот вирус относится к группе вирусов герпеса. Для вируса характерны большая летучесть и неустойчивость перед факторами внешней среды. Способ передачи возбудителя — воздушно-капельный. Входные ворота инфекции — слизистая оболочка, выстилающая верхние дыхательные пути. Возбудитель болезни попадает на слизистую оболочку, здесь плодится, проникает через ее толщу в кровь, после чего с током крови разносится по всему организму. Оказываясь в разных органах и тканях, вирус как бы ищет наиболее подходящую для своей дальнейшей жизнедеятельности среду; такую среду он находит в коже, где и сосредоточивается. В разных местах кожи оттого возникают атологические очаги. При ветряной оспе могут поражаться и внутренние органы — легкие, селезенка, поджелудочная железа, печень, почки и пр.; однако случается это очень редко. Вероятность заболевания ветряной оспой выше у детей ослабленных и, не получивших прививку. Если ребенок плохо питается, если уход за ним недостаточно хорош, то сопротивляемость у него снижена. Вирус, попавший в организм такого ребенка, находит подходящие условия для своего развития и начинает усиленно размножаться.
Далее вы узнаете, как начинается ветряная оспа у детей, и с какой симптоматикой протекает заболевание.
Инкубационный период ветряной оспы у детей (период от момента заражения до появления первых симптомов) продолжается от 11 до 21 дня; в среднем — 14 дней. Могут иметь место слабо выраженные продромальные явления, или иначе — предвестники болезни. Это: некоторое ухудшение самочувствия в течение примерно суток, повышение температуры тела до 38 °С, появление продромальной сыпи, которая напоминает сыпь при скарлатине или кори и быстро исчезает.
Когда у детей при ветряной оспе появляется сыпь, и на каких участках тела? Характерная ветряночная сыпь, как правило, появляется одновременно с повышением температуры тела или вскоре после развития лихорадочной реакции. В некоторых случаях высыпания могут появляться и при нормальной температуре тела. Какого-то определенного порядка в появлении ветряночной сыпи нет. Элементы сыпи при ветрянке у детей появляются на волосистой части головы, на лице, на туловище, на руках и ногах.
Как видно на фото, при ветряной оспе у детей, если высыпания очень обильные, отдельные элементы сыпи могут быть обнаружены на ладонях и подошвах:
Вначале элементы сыпи имеют вид мелких пятен и узелков. По прохождении всего нескольких часов названные элементы превращаются в пузырьки, именуемые везикулами. Иные узелки, не успев превратиться в пузырьки, подсыхают. Пузырьки при ветрянке могут иметь разную величину — от 0,1 до 0,6 см; также вариабельна форма пузырьков: они бывают овальными, округлыми. Вокруг каждого пузырька есть узенький венчик покраснения кожи; стенки пузырьков блестящие, напряженные. Везикулы наполнены прозрачным содержимым; если стенку пузырька проколоть, содержимое полностью вытекает наружу.
Через сутки-двое после появления везикулы подсыхают, и на их месте образуются корочки бурого цвета; эти корочки отпадают через 7-12 дней. Обычно никаких рубцов на месте корочек не остается, однако в течение некоторого времени могут быть заметны белесоватые пятнышки.
Первые симптомы ветряной оспы у детей сопровождаются кожным зудом. Для заболевания характерно толчкообразное появление новых высыпаний; как правило, между толчками проходит 1-2 дня. Этим объясняется так называемая полиморфность сыпи — т.е. у больного даже на сравнительно небольшом участке кожи могут быть одновременно обнаружены и пятна, и узелки, и пузырьки, и корки. У некоторых детей симптомы ветрянки могут проявляться и на слизистых оболочках — в частности на слизистой оболочке ротовой полости, на слизистой, выстилающей носоглотку, гортань и т.д. Везикулы, образовавшиеся на слизистой оболочке, быстро вскрываются, и на их месте остаются эрозии, дно которых имеет желтоватый или серый цвет. Эрозии подживают спустя несколько суток.
Ещё один признак ветряной оспы у детей – повышение температуры тела до 38-40 °С. Обычно повышение температуры тела и появление высыпаний совпадают. Всякий раз, когда на теле больного появляются новые высыпания, возникает и лихорадочная реакция. Если посмотреть на температурную кривую больного ветряной оспой, то можно сказать, когда у него были толчки высыпаний, даже его не наблюдая. Общее состояние больного ухудшается каждый раз при подъеме температуры тела: страдают самочувствие, аппетит и сон, ребенок раздражительный, плаксивый, обнаруживает стремление полежать. Как количество элементов сыпи, так и тяжесть общих проявлений ветряной оспы у детей могут быть разными; у какого-то ребенка высыпания пузырьков можно назвать единичными, и ветрянка протекает легко, у других они обильны, и болезнь сопровождается тяжелой интоксикацией. Примерно на четвертые-пятые сутки развития ветряной оспы у детей симптомы начинают ослабевать: пузырьки подсыхают, температура тела нормализуется, и больной чувствует себя лучше. У иных
больных период высыпаний и лихорадки может продолжаться до 6-8 суток.
Здесь вы можете посмотреть фото симптомов ветряной оспы у детей в инкубационный период и в период развития болезни:
При ветряной оспе у детей осложнения можно наблюдать не часто. Если в болезненном процессе начинает принимать участие вторичная инфекция, могут возникать абсцессы, флегмона, рожистое воспаление; также могут возникнуть лимфадениты, отиты, стоматиты. Когда везикулы появляются на роговице, развивается кератит. В случаях появления пузырьков на слизистой оболочке гортани у больного появляются признаки ларингита. В очень редких случаях осложнениями после ветряной оспы у детей могут стать серозный менингит, энцефалит, нефрит, пневмония.
Выявив симптомы ветряной оспы у детей, к лечению стоит приступать только после осмотра врачом. Ребенок, заболевший ветрянкой, лечится дома. Не допускаются контакты с другими детьми. Специфического лечения ветряной оспы у детей не существует: та терапия, которую назначает доктор, направлена исключительно на предупреждение возможных осложнений. Важно следить за тем, чтобы ребенок не расчесывал зудящие места.
Чем лечить ветряную оспу у детей, чтобы облегчить состояние больного? Образующиеся папулки и везикулы нужно периодически обрабатывать спиртовым раствором (1%-ным) бриллиантового зеленого. Можно использовать для этой цели и раствор марганцовокислого калия (интенсивный). Если ребенка беспокоит сильный зуд, то зудящие места следует легонько протирать тампоном, смоченным слабым водным раствором уксуса (не эссенции!), затем — припудривать тальком.
При лечении ветрянки у детей в домашних условиях требуется изоляция заболевшего на дому. Время изоляции — до пятого дня от окончания высыпаний. Если какой-то ребенок был в контакте с больным малышом, то он в течение 21 дня не должен допускаться в детский коллектив.
Для профилактики ветряной оспы детям вводят внутримышечно γ-глобулин. Среди детей, которым был своевременно введен этот препарат, заболеваемость ветряной оспой значительно ниже, а если они все же заболевают ветрянкой, то болезнь протекает в более легкой форме.
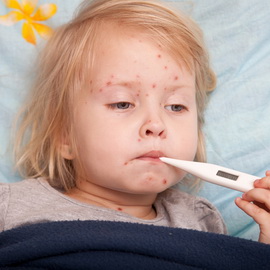
- необходимо организовать правильное (рациональное) питание для ребенка; пищевой рацион должен складываться из продуктов, которые обеспечивают физиологическую потребность организма в белках, жирах и углеводах; однако ребенку требуется повышенное количество витаминов (едва не вдвое) — особенно витаминов С и А; рекомендуется давать ребенку побольше овощей и фруктов; некоторые трудноусвояемые продукты должны быть из рациона исключены; режим питания дробный — это значит, что ребенок должен принимать пищу 5-6 раз в день;
- при уходе за ребенком с ветрянкой нужно давать ему обильное, теплое питье, содержащее значительное количество витаминов, — фруктовые и овощные соки, компоты, морсы; также показаны щелочные минеральные воды. Это обусловлено тем, что токсины, отравляющие организм малыша, интенсивно выводятся с мочой. Также ускорит выздоровление чай из плодов шиповника коричного или из плодов смородины черной; в этих плодах содержится очень много аскорбиновой кислоты (витамина С), которая оказывает достаточно выраженное противовирусное и противовоспалительное действие;
- следует обеспечить хорошее гигиеническое содержание заболевшего ребенка; нужно следить за чистотой как нательного, так и постельного белья; менять белье, которым пользуется ребенок, как можно чаще;
- ногти у ребенка нужно коротко остричь, иначе он будет расчесывать зудящую кожу, и тогда в места расчесов может проникнуть вторичная инфекция, что грозит осложнениями болезни; в тех случаях, когда больной ребенок мал и не хочет потерпеть, стремится расчесывать кожу, ему на ручки рекомендуется надевать мягкие фланелевые рукавички; можно также бинтовать кисти рук; есть еще эффективный способ предотвратить расчесывание зудящей кожи — нужно ребенку на области локтевых суставов наложить небольшие шинки, вырезанные по форме руки из картона (ребенок не сможет сгибать руки, не сможет манипулировать ими достаточно ловко);
- важно постоянно следить за тем, чтобы у ребенка были чистые руки; нужно мыть руки с использованием мыла несколько раз в день; можно иногда при мытье рук использовать и щеточку, щетинки которой удалят загрязнения из мельчайших трещинок кожи, из ногтевых лож, из-под ногтей (даже под коротко остриженными ногтями может скопиться грязь);
- в течение дня несколько раз прополаскивать ребенку полость рта слабеньким раствором пищевой соды или поваренной соли (лучше — йодированной); также рекомендуется использовать для полосканий рта слабый водный раствор калия перманганата; делать полоскания 3-4 раза в день, обязательно после еды;
- прикладывать к животу больному ребенку теплую грелку; делать так 2 раза в день; можно использовать обычную водяную грелку; не следует наполнять грелку теплой водой под завязку; грелка с водой должна быть «тощей» — тогда она будет хорошо облегать живот;
- когда ребенок страдает от нестерпимого кожного зуда (все везикулы уже покрылись корочками, а новых толчков высыпаний больше нет), этот зуд можно снимать с помощью общих теплых гигиенических ванн; следует принимать ванну 1 раз в день — лучше в вечернее время перед самым сном; продолжительность ванны — до 10 мин.; в воде для ванн рекомендуется растворять небольшое количество пищевой соды;
- бывает, что ребенок продолжает жаловаться на нестерпимый зуд и после общих ванн с добавлением пищевой соды; в этих случаях можно дополнительно ополаскивать зудящие места слабым теплым раствором пищевой соды; делать так несколько раз в течение дня; для приготовления раствора достаточной крепости необходимо 1 чайную ложку соды растворить в стакане теплой кипяченой воды; также можно время от времени делать смазывания зудящих мест раствором соды; процедура выполняется с помощью ватного или марлевого (стерильного) тампона;
- после отпадения корочек нужно систематически смазывать кожу в тех местах, где были высыпания, прокипяченным теплым растительным маслом — оливковым, подсолнечным, рапсовым, кукурузным и пр.; витамин Е, который содержится в масле, оказывает на кожу известное лечебное воздействие, благоприятствует восстановительным процессам в коже; те белесоватые пятнышки, что остаются на коже после отпадения корочек, исчезают от действия масла быстрее.

Ниже предложены лучшие народные рецепты от ветряной оспы, чаще всего используемые в домашних условиях.
- Регулярно принимать смесь сока лимона с медом; приготовление средства: необходимо взять свежеотжатый лимонный сок и мед в одинаковых количествах и тщательно перемешать; малышу в возрасте от года до 5 лет принимать по 1 чайной ложке этой смеси 2-3 раза в день после еды; ребенку старше 5 лет рекомендуется принимать по 1 десертной ложке этого средства 3-4 раза в день после еды.
- Практикуя народное лечение ветрянки у детей, можно давать больному горячий настой плодов малины обыкновенной; приготовление настоя: 1 столовую ложку сушеных, слегка размятых плодов высыпать в термос, предварительно ополоснутый горячей водой, залить стаканом крутого кипятка и настаивать около часа, процедить через 1 слой марли, хорошо отжать оставшееся сырье; детям в возрасте от года до 5 лет принимать по полстакана настоя 2-3 раза в день после еды; более старшему ребенку рекомендуется пить по полному стакану средства 2-3 раза в день после еды.
- Регулярно пить теплый настой травы петрушки огородной; приготовление настоя: нужно истолочь сушеное сырье до состояния порошка, 1 чайную ложку сырья залить стаканом крутого кипятка и настаивать в закрытой посуде при комнатной температуре примерно 15 мин., процедить через 1-2 слоя марли, отжать остаток сырья; малышу в возрасте от года до 5 лет принимать по четверти стакана средства 3-4 раза в день; ребенку старше 5 лет можно принимать по трети стакана настоя 3-4 раза в день; при наличии высыпаний на слизистой оболочке полости рта этим настоем можно полоскать ротовую полость — несколько раз в день; после каждого полоскания не есть и не пить около получаса.
- При лечении ветряной оспы в домашних условиях можно принимать настой травы шалфея лекарственного; приготовление настоя: 1 чайную ложку сушеного, измельченного в порошок сырья нужно высыпать в прогретую керамическую или эмалированную посуду с крышкой, залить стаканом крутого кипятка и настаивать в течение 45 мин. при комнатной температуре, процедить настой через мелкое ситечко или марлю, остаток сырья отжать; ребенку 3-5 лет пить по четверти стакана настоя 2-3 раза в день до еды; детям 6-10 лет принимать по трети стакана средства 2-3 раза в день до еды; ребенку старше 10 лет — по полстакана настоя 3 раза в день перед едой;

- Ребенку при высокой температуре тела и других проявлениях ветряной оспы рекомендуется принимать теплый отвар коры ивы белой (ветлы); приготовление отвара: 1 чайную ложку сушеной коры, измельченной в порошок, залить 300 мл воды и варить при слабом кипении и открытой крышке до тех пор, пока объем средства не уменьшится до 200 мл, быстро остудить, процедить через 1-2 слоя марли, отжать остаток сырья; пить ребенку старше 5 лет по трети стакана 3 раза в день; в этот отвар можно добавлять мед по вкусу; продолжительность курса лечения — 5-7 дней.
- Если у ребенка имеет место сильно выраженная лихорадочная реакция, ему следует принимать теплый настой листьев лещины обыкновенной; приготовление настоя: необходимо хорошенько измельчить сушеные листья, 8-10 г сырья высыпать в термос, предварительно прогретый горячей водой, залить стаканом крутого кипятка и настаивать в течение нескольких часов, процедить через 1-2 слоя марли, отжать оставшееся сырье, впитавшее воду; ребенку в возрасте 7-10 лет принимать этот настой по 1 столовой ложке 4-5 раз в день до еды; детям старше 10 лет можно пить по четверти стакана средства 3-4 раза в день до еды; продолжительность курса лечения — 6-7 дней.
- Эффективное народное средство от ветрянки у детей – теплый отвар корней лопуха большого; приготовление отвара: 2 столовые ложки сушеных корней, измельченных в порошок, залить стаканом крутого кипятка и настаивать в закрытой посуде при комнатной температуре в течение 2 ч., после этого 12-15 мин. варить средство на слабом огне, затем процедить, не остужая, через 1-2 слоя марли; ребенку старше 8 лет пить отвар горячим сразу по полному стакану; продолжительность курса лечения — до недели.
- Принимать теплый настой листьев смородины черной; приготовление настоя: 2-3 столовые ложки сушеных, тщательно измельченных листьев залить 300-400 мл крутого кипятка и настаивать в инфундирке (специальный керамический сосуд для приготовления настоев) или в эмалированной кастрюльке с крышкой в течение нескольких часов, процедить через 1-2 слоя марли, оставшееся сырье отжать; ребенку до 12 лет пить по четверти стакана настоя 3-4 раза в день до еды; более старшим детям пить по полстакана средства 4-5 раз в день; продолжительность курса лечения — 5-6 дней.
Используя эти рецепты лечения ветрянки у детей в домашних условиях, можно добиться высокого терапевтического эффекта.
- Принимать настой травы иван-чая узколистного; приготовление настоя: 2 столовые ложки сушеного, хорошо измельченного сырья залить стаканом крутого кипятка, накрыть крышкой, плотно укутать посуду полотенцем и настаивать в течение 2 ч., потом процедить через 1-2 слоя марли, хорошенько отжать набухшее сырье; детям до 10 лет настой назначают по 1 чайной или десертной ложке 3 раза в день до еды; дети в возрасте старше 10 лет принимают настой по 1 столовой ложке 3-4 раза в день перед едой; продолжительность курса лечения — до недели; ребенку, страдающему в период подсыхания корочек от сильного кожного зуда, особенно показано использование этого средства.
- Принимать теплый настой, приготовленный на основе следующей смеси лекарственных растений: цветков календулы лекарственной — 1 часть, травы мелиссы лекарственной — 1 часть, цветков ромашки аптечной — 1 часть, травы базилика обыкновенного — 1 часть; приготовление настоя: 1 чайную ложку сушеной, тщательно измельченной смеси залить стаканом крутого кипятка и настаивать, плотно укутав посуду полотенцем, примерно 15 мин., процедить через 1-2 слоя марли, отжать оставшееся сырье; детям в возрасте до 5 лет пить по четверти стакана этого средства 3 раза в день до еды; ребенку старше 5 лет можно пить по трети стакана настоя 3-4 раза в день перед едой.
- В случае появления элементов сыпи на слизистой оболочке ротовой полости полоскать ребенку рот теплым настоем цветков ромашки аптечной; приготовление настоя: растолочь сушеные цветки в ступке до состояния порошка, 1 столовую ложку сырья залить стаканом крутого кипятка и настаивать, плотно накрыв крышкой, при комнатной температуре около 30 мин., процедить через 1 слой марли, оставшееся сырье отжать; можно добавить в настой пол чайной ложки пищевой соды; делать полоскания 5-6 раз в день, чередуя с использованием других средств.
- Ребенку, страдающему от ветряночных высыпаний в полости рта, полоскать рот теплым настоем цветков календулы лекарственной (растение широко известно под названием «ноготки»); приготовление настоя: 1 столовую ложку сушеных, хорошо измельченных цветков залить стаканом крутого кипятка и настаивать в инфундирке (или в эмалированной посуде с крышкой) в течение примерно 15 мин., процедить через 1-2 слоя марли, отжать оставшееся сырье; полоскать ребенку ротовую полость 5-6 раз в день после еды.

- Полоскать ребенку ротовую полость теплым отваром шелухи лука репчатого; приготовление отвара: нужно хорошо измельчить шелуху лука, 1 чайную ложку сырья залить стаканом воды и варить при слабом кипении несколько минут, после чего настаивать в закрытой посуде при комнатной температуре в течение нескольких часов, процедить через мелкое ситечко или 1 слой марли; полоскать горло несколько раз в день, чередуя с полосканиями другими средствами; продолжительность курса лечения — 5-6 дней.
- Ребенку, страдающему от кожного зуда, рекомендуется ежедневно обмывать зудящие места теплым настоем веточек вереска обыкновенного; приготовление настоя: сушеные молодые веточки вместе с листьями по возможности тщательнее измельчить, 1 столовую ложку получившегося порошка высыпать в термос, предварительно прогретый горячей водой, залить стаканом крутого кипятка и настаивать примерно час, затем быстро остудить, процедить через стерильную марлю, оставшееся сырье отжать; использовать это средство несколько раз в день; с настоем веточек вереска обыкновенного можно делать и примочки — в тот период болезни, когда корочки подсыхают, а новые высыпания уже не появляются.
- Делать ребенку ингаляции с отваром молодых побегов и листьев малины обыкновенной; приготовление отвара: 2-3 столовые ложки сушеных побегов, порезанных ножом по возможности мельче, залить 300-400 мл воды и варить на слабом огне примерно 15 мин., затем еще настаивать средство при комнатной температуре в закрытой посуде не менее 45 мин., процедить через 1 слой марли; довести средство до кипения и вылить в кастрюлю достаточно большой емкости, обложить края кастрюли сухими марлевыми салфетками или полотенцем, наклониться над кастрюлей, накрыться одеялом или плотным покрывалом и вдыхать пар (вдыхать и выдыхать пар через рот); рекомендуется выполнять эту процедуру в течение 15 мин.; такие ингаляции нужно делать несколько раз в день; после каждой процедуры ребенку следует отдохнуть в постели в течение 30-40 мин.
- Делать ингаляции с отваром почек сосны обыкновенной; приготовление отвара: 7-8 г сушеного, хорошо размятого пестиком в ступке сырья залить 300-400 мл кипятка и нагревать на кипящей водяной бане не менее 15 мин., процедить через 1-2 слоя марли; такие ингаляции рекомендуется делать 2-3 раза в течение дня.
источник
Лекция № 14 « Сестринский уход при кори, краснухе, ветряной оспе, эпид. паротите»
Корь – это острое инфекционное заболевание, характеризующееся катаральным синдромом, поражением слизистых полости рта, симптомами интоксикации, наличием пятнисто – папулезной сыпи с переходом в пигментацию.
Возбудитель кори вирус Polinosa morbillarum из семейства парамиксовирусов – устойчив в окружающей среде, в капельках слюны погибают через 30 минут, при высыхании – мгновенно, хорошо переносит низкие температуры (при -70° сохраняется в течение 5 лет).
больной с последних дней инкубации, в течении всего катарального периода и периода высыпания. С 5-го дня появления сыпи больной не заразен.
воздушно- капельный ( вирус с потоком воздуха распространяется на значительные расстояния, проникает в соседние помещения через коридоры и лестничные клетки, по вентиляции на другие этажи здания).
Классификация: 1- типичная, 2) атипичная – митигированная.
Инкубационный период 9-17 дней.
Катаральный период (3-4 дня):
отмечается повышение температуры до 38-39, симптомы интоксикации, сухой кашель, насморк, гиперемия в зеве. Со 2-3 дня состояние ухудшается, появляется гиперемия конъюнктив, отек век, светобоязнь, склерит, на мягком нёбе – энантема в виде крупных красных пятен. На слизистой щек у нижних коренных зубов появляются пятна Бельского – Филатова – Коплика в виде мелких беловатых точек.
Период высыпания: начинается на 4-5 день болезни и продолжается 3-4 дня. Перед началом высыпания температура снижается, иногда до нормы, а затем снова повышается. В этом периоде симптомы интоксикации и катаральный синдром (насморк, кашель и т.д. ) максимально выражены. Больные вялые, адинамичные, отказываются от еды, может быть сильная головная боль, бред, судороги, рвота, подъем температуры до 40 °С. В Течение первых суток сыпь распространяется на лицо, шею, грудь и плечи. На 2-е сутки – сыпь полностью покрывает туловище, на 3-4 сутки руки и ноги. Сыпь пятнистая или пятнисто – папулезная, различных размеров, неправильной формы, склонная к слиянию, фон кожи не изменяется.
Период пигментации (7-14 дней):
пигментация начинается уже с 3- го дня периода высыпания и проходит поэтапно. Элементы сыпи приобретают коричневую или синюшную окраску.
— развивается у больных, получивших в инкубационном периоде иммуноглобулин. Инкубационный период удлиняется до 21 дня, симптоматика стертая. Катаральный период может отсутствовать, или сокращается до 1 дня, период высыпания так же укорачивается до 1 -2 дней. Сыпь мелкая, пятнистая, необильная, неяркая, этапность высыпания нарушается, пигментация бледная и кратковременная.
— пневмония, ларингит, ларинготрахеит, бронхит, бронхиолит, стоматит, энтерит, энцефалит, менингит, конъюнктивит, блефарит, кератит, отит, пиодермия, флегмона, цистит и пиелонефрит.
обычно на дому, госпитализации подлежат дети с тяжелыми формами и осложнениями (ребенка помещают в отдельный бокс ).
Режим – постельный на период лихорадки и на 1- 2 дня нормальной температуры. Следить за гигиеной – регулярно умывать, промывать глаза, чаще поить и полоскать рот отварами трав. Конъюнктивы глаз обрабатывать 3-4 раза в день масляным раствором витамина А, губы смазывают кремом, маслом шиповника.
Диета — с учетом возраста ребенка, в острый период молочно – растительная, протертая пища. Рекомендуется чаще поить. После снижения интоксикации – мясные блюда в виде паровых котлет, запеканок.
Медикаментозная терапия – симптоматическая. Этиотропные препараты (виферон, реаферон и др.) при тяжёлом течении, антибиотики при бактериальных осложнениях.
Специфическая — проводиться – живой коревой вакциной с 12 мес., ревакцинация в 6 лет.
Неспецифическая – изоляция больного на 5 дней от начала высыпания. Дети, бывшие в контакте с больным корью, не привитые и не переболевшие корью наблюдаются 21 день. Не привитых или привитых однократно вакцинировать в течении 72 часов без ограничения по возрасту.
Детям, имеющим противопоказания к живой коревой вакцине и детям от 3 месяцев до 1 года – проводят пассивную иммунизация иммуноглобулином.
Вирусное заболевание, протекающее в виде приобретенной и врожденной инфекции.
Приобретённая краснуха – острое инфекционное заболевание, характеризующееся мелкопятнистой сыпью, увеличением затылочных и заднешейных лимфоузлов, умеренной интоксикацией и незначительными катаральными явлениями.
Врожденная краснуха – хроническая инфекция с трансплацентарным путем передачи, приводящая к гибели плода, раннему выкидышу или тяжелым порокам развития.
Этиология — вирус краснухи относится к группе тогавирусов, нестоек в окружающей среде, хорошо переносит низкие температуры, при УФО гибнет сразу.
Источник инфекции – больной, дети с врожденной краснухой и вирусоносители.
— воздушно-капельный, контактно-бытовой, трансплацентарный.
1- «малый» краснушный синдром
2 – «большой» краснушный синдром
Инкубационный период : 11-21 день.
Продромальный период – непостоянный, от нескольких часов до 1-2 дней. У детей повышается температура до субфебрильных цифр, недомогание, утомляемость, головная боль, насморк, увеличиваются л/узлы затылочные и заднешейные.
Период высыпания – длится 2-3 дня. Сыпь появляется одновременно и в течение суток покрывает лицо, грудь, живот, спину, конечности. Локализуется преимущественно на разгибательных поверхностях рук, боковых поверхностях ног, на спине, пояснице, ягодицах – на неизменной коже. Сыпь мелкопятнистая с ровными очертаниями, довольно обильная, бледно-розовая, не сливается. Исчезает бесследно.
Характерно увеличение заднешейных и затылочных лимфоузлов .Л/узлы увеличены умерено и слегка болезные.
— «Малый» краснушный синдром (триада Грегга) включает глухоту, катаракту и пороки сердца.
— «Большой» краснушный синдром:
проявляется глубоким поражением головного мозга (анэнцефалия, микроцефалия, гидроцефалия), пороками развития сердца и сосудов, поражением глаз (глаукома, катаракта ), пороками развития скелета и черепа (незаращение твердого неба), пороками развития мочеполовых органов и пищеварительной системы, поражением органа слуха (глухота), гепатоспленомегалией и др.
— Постельный режим на острый период.
— Этиотропное – рекомбинантными интерферонами ( по показаниям).
специфическая – вакцинация в 12месяцев, ревакцинация в 6лет.
больные изолируется на 7 дней с момента появления сыпи. Дети, бывшие в контакте с больным, наблюдаются 21 день. Беременных из очага краснухи обследуют на наличие IgM , IgG к вирусу краснухи. В случае появления клинических признаков краснухи у беременной, ее предупреждают о наличии риска врожденной патологии плода, после лабораторного подтверждения диагноза решение о прерывании беременности женщина принимает сама.
Беременных вакцинировать нельзя. Беременность нежелательна в течении З-х месяцев после прививки от краснухи.
Это высоко контагиозное инфекционное заболевание, протекающее с характерной пузырьковой сыпью, умерено выраженной интоксикацией.
Заболевание широко распространено во всех странах. Восприимчивость от 6 месяцев до 10 лет – 100 %.
фильтрующийся вирус из семейства Herpesviridae подсемейства а, очень не стойкий в окружающей среде. Быстро гибнет от воздействия УФО лучей, под воздействием высоких температур (+50°). Хорошо переносит низкие температуры, замораживание, размораживание.
источник – больной ветряной оспой и опоясывающим лишаем т.к. эти два вируса очень близки по своим свойствам.
Пути передачи – воздушно -капельный, контактно-бытовой, редко, трансплацентарный. Заболеваемость повышается в зимний период.
Инкубационный период с 11 до 21 дня. Затем появляется сыпь на лице, волосистой части головы, туловище, иногда на слизистых щек, языка, нёба, конъюнктивах, половых органов. Высыпания сопровождаются нарушением самочувствия, головной болью, повышением температуры до 37,5-38,5 °. Чаще общее состояние не нарушено.
Ветряночная сыпь имеет вид мелких пятнисто – папулезных элементов, которые в 1 сутки превращаются в пузырьки с прозрачным содержимым диаметром 2-5 мм. Пузырьки однокамерные, подсыхают через 1-2 дня с образованием тонких буроватых корочек, которые держатся 4-7 дней. Корочки, отпадая, не оставляют следа. В некоторых случаях остаются единичные рубчики (визитная карточка ветряной оспы). Сыпь появляется не одновременно, а в течении 2-5 дней. Поэтому на одном больном можно увидеть папулы, пузырьки и корочки т.е. сыпь полиморфна. Сыпь может сопровождаться зудом. Пузырьки на слизистых быстро вскрываются, превращаются в эрозии, которые заживают через 3-5 дней.
1. Буллёзная — элементы сыпи сливаются в крупные пузыри, интоксикация резко выражена.
2. Геморрагическая — встречается у детей с геморрагическими диатезами и у детей, получающих гормоны и цитостатики. При этой форме происходит кровоизлияние в везикулы (пузырьки становятся красные) – это злокачественная форма. Общее состояние тяжелое, нередко летальный исход .
3. Рудиментарная – характеризуется появлением розеолёзных высыпаний, температура в норме, интоксикация отсутствует.
4. Пустулёзная – развивается при наслоении вторичной инфекции. При этом отмечается повторный подъем температуры, нарастание симптомов интоксикации, помутнение содержимого пузырьков, после отпадения корочек остаются рубчики.
При инфицировании в 1 – е 4 месяца беременности – у новорожденного может быть «синдром ветряной оспы» – внутриутробная дистрофия, недоразвитие конечностей, слепота, отставание в психомоторном развитии. При заболевании беременной за 5-6 дней до родов – клиника ветряной оспы у новорожденного проявляется сразу после рождения, но течение ее благоприятное т.к. ребенок уже получил от матери специфические антитела. При заболевании беременной непосредственно перед родами антитела у новорожденного отсутствуют, поэтому ветряная оспа клинически проявляется на 5-10 день жизни и протекает с поражением внутренних органов (легких, сердца, почек и т.д.).
чаще обусловлены присоединением вторичной инфекции (пневмония, энцефалит, ларингит, стрептодермия, абсцесс, флегмона, стоматит, сепсис и др. ).
— госпитализируют детей с тяжелыми формами и осложнениями
— обрабатывать элементы сыпи 1% р-ром бриллиантовой зелени или 5% р-ром перманганата калия – 2-3 раза в день
— этиотропная терапия: специфический варицелло – зостерный иммуноглобулин, ацикловир (зовиракс), препараты интерферона, изопринозин.
— гигиенические ванны с перманганатом калия в период выздоровления.
Уход – строжайшая гигиена, ежедневно менять постельное и нательное белье, не купать, обильное питье, полоскание рта после еды.
— специфической нет ( в основном календаре прививок).
— неспецифическая – изоляция больного до 5 дня с момента последнего высыпания ( 10 дней ).
— Наблюдение за контактными – 21 день ( осмотр кожи и термометрия ).
— в ДУ влажная уборка и проветривание помещения.
— Санпросвет работа с персоналом и родителями.
— С целью активной специфической профилактики используют живую варицелло – зостерную вакцину (варилрикс, окавакс ) детям из группы риска.
Пассивная специфическая профилактика (введение варицелло – зостерного иммуноглобулина) показана контактным детям из группы риска (с заболеваниями крови, с ИДС), а также контактным беременным.
это острое инфекционное заболевание, характеризующееся симптомами интоксикации, поражением слюнных желез, ЦНС и вовлечением в процесс других органов и систем.
— возбудитель вирус из семейства парамиксовирусов, неустойчив во внешней среде, чувствителен к нагреванию, высушиванию, действию дезинфицирующих средств, УФО. Не чувствителен к химиопрепаратам, а/б, к действию низких температур, не летуч. Заражение происходит только в пределах комнаты.
— больной с конца инкубационного периода + 3-5 дней болезни. Выделение вируса прекращается после 9 дня болезни.
Путь передачи – воздушно-капельный.
1. Типичная форма (с поражением заушных слюнных желез):
— комбинированная ( например – паротит + панкреатит или паротит + орхит или паротит + серозный менингит).
2. Атипичные формы (без поражения заушных слюнных желез):
-изолированная ( например – орхит),
— комбинированная ( например – панкреатит + сублингвит или
Инкубационный период от 11 до 21 дня.
Типичная форма (изолированная) —паротит
начинается с повышения температуры, жалоб на боль при открывании рта, жевании, появляется – увеличение околоушной слюнной железы с одной стороны, а через 1 -2 дня с другой. Припухлость располагается сзади и спереди от ушной раковины так, что мочка уха находится в центре опухоли. Консистенция ее тестоватая, кожа над ней напряжена, цвет не изменен. При пальпации припухлость умеренно болезненная. Степень увеличения околоушных слюнных желез различная, от незаметной при осмотре, до значительной, меняющей конфигурацию лица. Увеличение слюнных желез в среднем держится 5-7 , максимум 10 дней.
Субмандибулит – поражение подчелюстных слюнных желёз – встречается в сочетании с паротитом, но может быть и изолированным. При субмандибулите припухлость в виде продолговатого образования определяется под нижней челюстью, тестоватая, умеренно болезненная.
Сублингвит — поражение подъязычной слюнной железы. Обычно сочетается с паротитом или субмандибулитом. Припухлость определяется в подбородочной области и под языком. Возможно развитие отёка глотки и гортани.
Панкреатит – поражение поджелудочной железы. Встречается у 1/2 больных, развивается одновременно с паротитом, крайне редко pancreas поражается изолированно. Клинически панкреатит проявляется схваткообразными болями в левом подреберья, нередко опоясывающего характера, повышением температуры , бывает тошнота, рвота, запоры или понос.
Поражение мужских половых желез (орхит, простатит):
Орхит – воспаление яичек, встречается чаще в более старшем возрасте- у подростков и мужчин. Развивается остро на 3-10 день, возможно через 2-5 недель, сочетается с паротитом или протекает автономно. Общее состояние больных резко ухудшается – температура повышается до 39-41°. Одновременно появляются боли в тестикулах, иррадиирущие в поясницу, промежность, усиливающиеся при вставании с постели. При осмотре – объем увеличен, кожа мошонки гиперемирована, отечная. Симптомы максимально выражены 3-5 дней, затем угасают.
У девочек в период полового созревания м.б.- оофорит (воспаление яичников).
Маститы паротитной этиологии встречаются у женщин и мужчин. Крайне редко поражается щитовидная железа – тириоидит, характеризуется болью в области шеи, повышением температуры, потливостью, экзофтальмом.
Серозный менингит может быть единственным проявлением паротитной инфекции.
После поражения мужских половых желез м.б. атрофия яичек, опухоли, хронический орхит, бесплодие, импотенция.
Причем бесплодие может развиться не только после орхита, но и после ЭП, протекающего без симптомов орхита.
Исходы оофоритов чаще благоприятные, но возможно бесплодие, ранняя менопауза, нарушение менструального цикла, ювенальные маточные кровотечения, карцинома яичника и атрофия.
После панкреатита – в ряде случаев возникает хронический панкреатит, . сахарный диабет, ожирение.
После поражения ЦНС длительно (от 3 месяцев до 2 лет) сохраняются повышенная утомляемость, головные боли, плаксивость, агрессивность, нарушение сна, снижение успеваемости. В ряде случаев развивается гипертензионный синдром, энурез. Редко эпилепсия, глухота, слепота.
— в домашних условиях показано лечение больных, только с изолированным поражением слюнных желез, протекающим в легкой или среднетяжелой форме.
. Остальные формы – госпитализировать (особенно мальчиков старше 12 лет).
-пища теплая, жидкая или полужидкая (исключить соки, сырые овощи, кислое — сокогонное, острое, жирное);
— местно ( на поражённую железу ) сухое тепло ;
— симптоматическое лечение (жаропонижающие, обезболивающие );
— в тяжелых и атипичных случаях- противовирусные препараты (изопринозин).
– специфическая – вакцинация в 12 месяцев, ревакцинация в 6 лет
— неспецифическая – изоляция больного на 9 дней, наблюдение за контактными 21 день.
источник