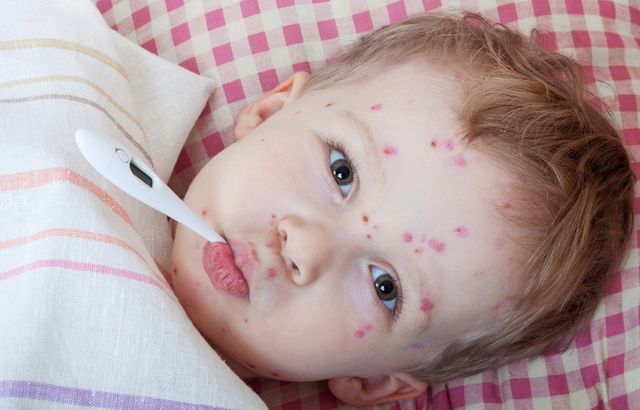
Грудные дети в первые полгода своей жизни изредка заражаются ветряной оспой, потому что в их организме еще сохраняется материнский иммунитет. По достижению 7 лет ветрянка развивается намного реже, но протекает в более тяжелой форме.
Основной путь попадания вируса в организм – воздушно-капельный.
Чтобы точно поставить диагноз и не пропустить первую симптоматику болезни требуется знать, как выглядит ветрянка:
- В первый день сыпь на коже напоминает комариные укусы.
- Затем красные точки активно прогрессируют и становятся пузырьками с прозрачным содержимым, которые по кругу обрамлены покраснением. Жидкость внутри начинает мутнеть, и пузырьки прорываются.
- После прорыва пупырышки подсыхают и покрываются корочкой, которую запрещено отрывать для предотвращения формирования шрамов.
Как правило, все стадии можно наблюдать на коже одновременно, потому что одни пузырьки уже лопаются, а другие только формируются.
Основные симптомы заболевания – это высыпания и зуд на всем теле. Иногда они сопровождаются и другими проявлениями:
- головные боли;
- лихорадка;
- повышение температуры.
Диагностирует болезнь и разрабатывает тактику лечения только врач. У детей ветрянка почти всегда протекает в легкой форме, не дает осложнений.
Показатели температуры тела будут соответствовать типу ветряной оспы. Простые формы не провоцируют резкого перепада температурного режима, максимальное увеличение не превышает 37,5 градусов.
У детей чаще всего развивается ветрянка средней тяжести, когда температура тела увеличивается прямо пропорционально количеству образованных пузырьков на теле, она доходит до 38 градусов.
При тяжелой форме температура увеличивается до 39 – 40 градусов.
То, сколько дней продержится температура, зависит от тяжести заболевания. Показатели до 38 обычно не спадают в течение 2 – 4 дней. Если температура поднялась до 39, то лихорадка может продлиться неделю. В таком случае нужно срочно обратиться за медицинской помощью и вызвать скорую помощь.

У детей ветрянка классифицируется на несколько типов с характерными для каждого признаками:
- Инкубация болезни – длится 1 – 3 недели, когда в организме производится размножение и скопление вируса без каких-либо внешних признаков.
- Продромальный этап – иногда у совсем маленьких детей он не развивается или протекает со слабой симптоматикой. Эта стадия развивается в течение суток или немного дольше и напоминает собой простую простуду с подъемом температуры, головными болями, утомленностью, отсутствием аппетита, першением горла. Иногда происходит кратковременное формирование красных пятен на некоторых местах кожного покрова.
- Стадия высыпаний – обычно она начинается с повышения температуры до 38 – 39 градусов. Чем выше температура в первый день, тем обильнее будут последующие высыпания и тяжелее течение патологии. В легкой форме температура повышается совсем немного, иногда совсем не повышается.
Врач устанавливает специфику терапии в соответствии с симптоматикой заболеваний в индивидуальном порядке.
При высоких отметках температуры ребенку назначается прием жаропонижающих средств с парацетамолом или ибупрофеном. Когда происходит бактериальное поражение расчесов, лечение дополняется антибиотиками. Как правило, лечение ветрянки – это комплексный подход, поэтому врач назначает несколько групп препаратов:
- Противогерпетические и иммуномодулирующие медикаменты: Ацикловир, Виферон. В типичных случаях организм ребенка до 7 лет в состоянии самостоятельно победить заболевания без помощи противовирусных препаратов.
- Антигистаминные медикаменты – они дают возможность облегчить нестерпимый зуд и восстановить нормальный сон ребенка. Самыми популярными средствами этой группы являются Тавегил, Диазолин, Супрастин – это препараты 1-го поколения. К препаратам 2-го поколения относятся: Кларитин, Лоратадин и Зиртек.
- Седативные медикаменты – их назначают при сильной капризности ребенка и легкой возбудимости. При приеме антигистаминных средств нужно убедиться, может они уже оказывают успокоительное действие.
Для местной обработки высыпаний можно пользоваться зеленкой. Хорошо подсушивает волдыри перекись водорода, раствор марганцовки с водой, раствор Фукорцина.
Ветрянка почти всегда сопровождается нестерпимым зудом, поэтому требуется пояснить больному о важности воздержания от расчесов.

Париться в горячей ванной при ветряной оспе категорически запрещено, но можно и даже нужно принимать душ водой приятной температуры. Это уменьшит зуд. Запрещается тереться мочалкой и вытираться жестким полотенцем, чтобы не травмировать сыпь.
Осложнения, которые прогрессируют после ветрянки, бывают, но случается это очень редко. Они возникают из-за несоблюдения правил ухода за ребенком во время болезни, при постоянном отговаривании корочек и расчесывании пузырьков.
Но развитие осложнений не всегда зависит от ухода и от поведения родителей, часто из-за присоединения сопутствующей болезни, хронических патологий, ослабления иммунитета могут проявляться следующие типы ветряной оспы у детей:
- Буллезная ветрянка – для нее характерно образование на коже специфических высыпаний – пузырей с тонкой кожицей и гнойной жидкостью внутри. Интоксикация при этом ярко выражена, иногда форма болезни осложняется сепсисом, поэтому лечить и контролировать пациента врач должен в стационарных условиях. В основном такая ветрянка развивается из-за ослабления иммунитета у ребенка.
- Геморрагическая ветрянка – возникает при сопутствующих поражениях крови, у ВИЧ-инфицированных детей или при онкологиях. Эта форма очень редкая, у нее ярко выраженная интоксикация организма, высокая температура, по всему телу образуется большое количество высыпаний. Течение болезни осложняется риском возникновения внутренних кровотечений, и появлением промеси крови в пузырьках на теле.
- Гангренозно-некротическая ветрянка – соединяет в себе симптомы двух описанных выше форм. На теле ребенка образуется множество пузырей с серозным и кровянистым наполнением. Данная форма часто приобретает септический характер.
- Висцеральная ветрянка – для нее характерно дополнительное поражение внутренних органов и систем – печени, сердца, поджелудочной, легких и почек.

Иногда осложнения развиваются уже после выздоровления – это может быть воспаление легких, энцефалит, проникновение вируса в легкие или в клетки мозга. Часто возникают воспалительные процессы глазного нерва, лицевого нерва. Бывает, что уже после завершения болезни еще длительное время ребенок жалуется на боли в суставах.
Бактериальные осложнения проявляются в случае повреждения пузырьков или отрывании корочек. Дети часто могут делать это по причине сильного зуда, родителям следует внимательно следить за ребенком в это время.
При вторичном формировании пузырьки оставляют после себя шрамы.
При развитии легкой или средней формы ветряной оспы и отсутствии необходимости прохождения стационарного лечения, нужно постараться создать ребенку комфортные условия:
- В первую очередь обеспечить постельный режим на протяжении 9 дней, как можно чаще менять постельное белье и одежду ребенка.
- Следует давать больному много жидкости, исключить из его рациона соленое, кислое и острое.
- Высыпания на теле можно обработать зеленкой, при формировании сыпи на слизистых – требуется полоскание противомикробными средствами.
- Для снижения температуры тела дают Ибупрофен или Парацетамол. Не рекомендуется давать детям Аспирин.
- Нужно предотвратить расчесывание ранок – подрезать ребенку ногти или надеть перчатки из хлопчатобумажной ткани.
- Обильное потоотделение вызывает сильный зуд – значит не нужно слишком тепло одевать ребенка, допустимо принятие душа под теплой комфортной водой без вытирания жестким полотенцем.
Многие родители задают вопрос о возможности прогулок. В хорошую погоду и при нормальной температуре гулять нужно – но делать это недолго, устраняя контакты с людьми во избежание их заражения или развития осложнения у самого малыша из-за присоединения дополнительной инфекции на фоне ослабленного иммунитета.
Следует отметить, что современные способы терапии ветрянки имеют высокую эффективность и наносят организму больного меньше вреда. К ним относятся:
- Обработка кожи – это неотъемлемый этап лечебного процесса. Для уменьшения зуда при высыпаниях и предупреждения формирования рубцов требуется применение мягко действующих антисептиков и антигистаминных средств. К ним относятся: Цинковая мазь, Мирамистин и другие аналогичные лекарства.
- Самым эффективным противовирусным препаратом при лечении ветрянки является Ацикловир. Он разрушает структуру герпеса.
- Ибупрофен и Парацетамол помогут быстро нормализовать температуру, но давать их требуется только при подъеме показателей больше 38,5.
- Соблюдение правил гигиены.
- Если ребенок отказывается есть, не нужно заставлять. Следует увеличить объем выпитой жидкости.
- Самыми подходящими напитками для этого являются теплый компот или теплый слабо заваренный чай.
- В лечении обязательно применяются витамины, в меню включаются фрукты и овощи. Это поможет укрепить ослабленный болезнью иммунитет.
Ускорить течение заболевания не получится. При первых признаках требуется немедленно обратиться к врачу и дальше следовать его назначениям. Это позволит предотвратить развитие негативных последствий.
Важно знать, что лучше переболеть ветряной оспой, пока ребенок не вырос, так как после выздоровления в организме сохраняются антитела. Несмотря на характер патологии, ее дискомфорт она проявляется у человека всего 1 раз за всю жизнь.
Доктор Комаровский рассказывает о важных этапах лечения ветряной оспы у ребенка, о принципах профилактики осложнений и способах облегчения состояния.источник
Ветрянка представляет собой вирусное заболевание герпетической природы (вызывается 3 типом вируса). В данной статье рассмотрим, как лечить ветрянку у детей.
Основная категория пациентов — дети в возрасте от 3 до 7 лет. В большинстве своем заболевание протекает «мягко», не давая тяжелых осложнений (в отличие от течения болезни у взрослых). Однако к терапии нужно подойти со всей ответственностью.
Основу терапии составляют медикаменты. В большинстве случаев допустимо амбулаторное лечение (без помещения в стационар).
В домашних условиях можно использовать следующие лекарства:
Ниже мы рассмотрим, чем можно лечить ветрянку у детей, кроме зеленки.
Зеленка (бриллиантового зеленого раствор)

Однако имеет целый ряд минусов:
- Основной — присутствие на коже зеленых пятен, которые крайне сложно свести.
- Раствор бриллиантовой зелени не подходит для обработки папул на слизистых.
- Основное действующее вещество пересушивает раны, вызывая растрескивание и усиливая чувство зуда и жжения.
При его наличии можно обойтись без зеленки.
Основное действующее вещество — фенол.
Он обладает антисептическим эффектом, быстро уничтожает вирус герпеса. Однако подходит только для точечной обработки папул.

- головокружением,
- тошнотой,
- слабостью и др.
Категорически не подходит для применения у детей до года.
Обрабатывать Фукорцином можно только кожу, при высыпаниях в горле, на половых органах он не поможет.

Основу лекарственного средства составляет: двухвалентный оксид цинка.
Он обладает антисептическим, подсушивающим и вяжущим действием. Благодаря этому средство можно применять для лечения высыпаний:
- в том числе на слизистых (при герпетическом стоматите, например),
- а также без риска раздражения нежной кожи (например, на глазу).

Он дополняет действие окиси цинка, ускоряя восстановительные процессы и предотвращая вторичное инфицирование раневых поверхностей.
Гель Поксклин – аналог Каламина, также активно использующийся при ветрянке.
Эффективный антисептический препарат. Изначально создавался для борьбы с инфекциями, передающимися половым путем, но эффект медикамента заметно шире.
Подходит для обработки высыпаний у детей во рту, на веке, в области половых органов.
Наиболее эффективен Ацикловир. Это специализированный препарат, призванный бороться с вирусом герпеса любого типа. Основное действующее вещество Ацикловира угнетает ДНК возбудителя, не позволяя распространяться патологическому процессу. Кроме того, медикамент обладает антисептическим и регенеративным эффектами.
Назначаются для местного применения. Используются антибактериальные лекарства широкого спектра действия: гентамициновая мазь, мазь на основе тетрациклина и др. Использование антибиотиков позволяет:
- исключить вторичное инфицирование ранок,
- предотвратить гнойный процесс.
В форме препаратов для местного использования. Наиболее распространенное фармацевтическое средство — мазь Виферон. Виферон и его аналоги способствуют местной выработке собственного интерферона организма.
Подобные медикаменты повышают сопротивляемость организма.
Помогают снять зуд и жжение. Часто признаки аллергии накладываются на проявления ветряной оспы. Течение болезни усугубляется. В терапевтических целях назначаются противоаллергические первого и третьего поколений:
На местном уровне допустимо применение антигистаминных второго поколения (мазь Фенистил).
Наиболее частое последствие длительно текущей ветряной оспы — это поражение слизистых оболочек ротовой полости и горла. Развивается герпетическая (ветряночная) ангина.

- 1/2 ч.л. Мирамистина,
- 1 ст. теплой воды
Далее следует разделить средство на три дозы. Полоскать трижды в день соответственно.
Допустимо использование фурацилина, смазывание горла растворами серебра и йода. Принимать антибиотики и противовоспалительные препараты необходимо лишь в тех случаях, когда их назначает врач. “Самоназначение” данных препаратов принесет больше вреда, чем “пользы”.
Эффективных и безопасных народных средств для лечения ветряной оспы и ее осложнений попросту не существует.
Допустимо полоскание горла содой, примочки с этой натриевой солью. Предпочтение рекомендуется отдать традиционным медикаментозным препаратам.
Также полезно знать о возможных добавках для купания при ветрянке.
- Ветряночные высыпания обрабатывать с первого дня начала патологического процесса. Основная группа препаратов для обработки — антисептики.
- Зуд можно снять, добавив к терапевтическому курсу антигистаминные препараты.
- Температуру до 38.1ºC сбивать не требуется. Если значения термометра поднимаются выше, необходимо принимать жаропонижающие. Лучше на основе ибупрофена (Ибупрофен, Нурофен). Препараты на основе парацетамола, ацетилсалициловой кислоты опасны для печени, сердца и легких. Давать их детям не рекомендуется.
- На период лечения рекомендуется придерживаться диеты. Рацион должен быть витаминизированным, с достаточным количеством минералов. Как можно больше жидкости и меньше продуктов животного происхождения.
- Самолечение недопустимо. При первых же признаках ветрянки рекомендуется вызывать врача на дом.
- Прогулки на время течения острой фазы недопустимы.
- Показан строгий постельный режим.
- Чтобы не было рубцов ни в коем случае нельзя расчесывать ранки. Однако рубцы после ветрянки можно излечить. Против шрамов применяются специальные мази: Контрактубекс, Алдара, Медгель и др.
Вопреки распространенному мнению, будто бы ветрянка у детей протекает без осложнений, это не всегда так. Существует четкий перечень показаний для госпитализации и лечения в больнице:
- Если температура тела находится на уровне свыше 38.5 градусов и не сбивается жаропонижающими препаратами.
- Если болеет ребенок подросткового возраста.
- Если длительность острого периода затягивается (дольше пяти дней и без облегчения).
- При наличии осложнений: когда появляется кашель, нарушения сознания, очаговая неврологическая симптоматика без срочной госпитализации не обойтись.
В любом случае, вопрос о необходимости и целесообразности лечения ветрянки в больнице решает врач. Все зависит от того, как она проходит, есть ли осложнения или риск их развития и т.д.
В каждом конкретном случае ответ на этот вопрос будет различен. Как правило, острая фаза болезни длится от 5 до 12 дней.
Лечение должно продолжаться и по окончании острого периода. Его следует продолжать вплоть до полного исчезновения симптоматики. После чего, для предотвращения вторичного инфицирования ранок и усугубления симптоматики нужно принимать назначенные лекарства еще несколько дней.
Если взрослый не болел ветрянкой — ни о каком лечении ребенка не может идти и речи. Оспа крайне заразна и передается воздушно-капельным путем. На практике это означает, что для инфицирования достаточно просто посидеть рядом с больным.
Лечением должен заниматься родитель с иммунитетом. Если это невозможно — следует позаботиться о мерах предосторожности:
- использовать очки, маску,
- оксолиновую мазь интраназально.
Мнение доктора Комаровского, о том, как лечить ветрянку у детей, в целом, перекликается с общепринятыми мерами по борьбе с заболеванием. Врач акцентирует внимание на необходимости создания условий для самостоятельной борьбы организма с возбудителем. Потому не рекомендует специализированные препараты, вроде Ацикловира при легком течении оспы.
Температуру же Комаровский советует сбивать только при значениях свыше 38 градусов, препаратами на основе ибупрофена.
Как отмечают родители, при проведении симптоматической терапии длительность течения острого процесса, примерно, та же самая. При добавлении Ацикловира и его аналогов срок лечения резко сокращается. Комплексный характер терапии (препараты + постельный режим + нормализация рациона) способствует быстрому и эффективному излечению.
Ветряная оспа у детей — вполне нормальное явление. Гораздо лучше переболеть ей в детстве, нежели в зрелые годы. Благо, в большинстве случаев у молодых пациентов протекает она без осложнений, а современный фармацевтический рынок предлагает массу препаратов. Однако самолечение строго противопоказано. Необходима помощь педиатра.
источник
Как определить, что у ребёнка ветрянка? Советы родителям по диагностике и лечению ветряной оспы от врача-педиатра
Когда ребёнок плачет, любая мама чувствуют себя потерянной и виноватой, но у всех детских слёз есть причина, к несчастью иногда этой причиной становиться болезнь. Порой она лёгкая по течению, но кожный зуд настолько сильно изводит маленького человечка, что он кричит и плачет. Давайте поговорим о том, что такое ветрянка у детей, какие симптомы и лечение в домашних условиях.

Особенностью вируса герпеса 3 типа является его летучесть. В плохо проветриваемом помещении он способен распространяться на 20 м, и заразиться может любой не болевший ветрянкой человек.
Ветрянка чаще всего встречается у детей дошкольного возраста, но крайне редко бывает и у детей до 6 месяцев.
К 6 годам у 70 % детей есть антитела к ветрянке и иммунитет на всю оставшуюся жизнь.

Опоясывающим лишаем чаще всего болеют люди с иммунодефицитом. Особенностью этого заболевания является то, что сыпь распространяется не по всей коже, а по ходу нерва, например, по межреберьям или на лице по одной из ветвей лицевого или тройничного нерва. Заболевание это неприятно, особенно неприятен продромальный его период, часто заболевший не связывает его с проявлением герпес-инфекции.
До 18 века ветряная оспа не рассматривалась как самостоятельное заболевание, её считали одним из проявлений натуральной оспы. И лишь в начале 20 века появились первые описания вируса — возбудителя болезни в содержимом пузырьков. И только в 40-х годах двадцатого столетия появилось описание вируса ветряной оспы.
Обычно после контакта с больным человеком через 11 — 21 день (это инкубационный период ветрянки) появляются первые признаки ветрянки у ребёнка. Длительный инкубационный период часто провоцирует небольшое замешательство у родителей.
Казалось бы, встреча с больным была давно, и угроза заболеть уже миновала, и тут ребёнок начинает жаловаться на ломоту в теле, появляется озноб, происходит подъём температуры до 38 — 39 ˚С, появляются выделения из носа, малыш становится вялый, сонливый. Так как после контакта с больным проходит много времени, мамы не всегда могут понять, что это первые симптомы ветрянки у детей.

Нужно отметить, что сыпь появляется (подсыпает) каждые 2 — 3 дня в течение 3 — 7 дней, потому все элементы сыпи разные (полиморфные).
Ребёнок заразен за два дня до появления первых признаков болезни, в период высыпаний и до семи дней с момента последнего подсыпания.
Надо отметить, что обычно чем младше возраст ребёнка, тем легче он переносит заболевание. Малышу 3 лет проще, чем взрослому человеку, пережить этот период.
- температура выше 38 ˚С. Надо обратить внимание, что порой температура поднимается до 40 ˚С. Это не является осложнением заболевания, а лишь особенностью реактивности иммунитета болеющего человека. Впрочем, в некоторых случаях температура на протяжении всего заболевания может быть 37 ˚С;
- появление сыпи отличается стадийностью. Стадии сыпи — пятно-пузырёк-появление корочек. Сыпь появляется на всём теле ребёнка, кроме ладоней и ступней. Также для ветрянки характерна сыпь на волосистой части головы;
- волнообразное появление сыпи, когда после появления высыпаний наблюдается кратковременное затишье.
Другие симптомы заболевания:
- вирусный конъюнктивит. Появляется он, как правило, при поражении вирусом герпеса первой ветви тройничного нерва. При появлении вирусного конъюнктивита дети могут жаловаться на неприятные ощущения в глазках, будут говорить, что им неприятно или больно смотреть на свет, из глаз текут слёзы;
- вульвовагиниты у девочек;
- стоматит — появление сыпи на слизистых оболочках рта. В случае появления сыпи во рту у ребёнка следует обратиться к лечащему врачу для дальнейшего дообследования и возможного изменения тактики лечения.
Можно ли купать ребёнка при ветряной оспе, когда тот болеет, — этот вопрос стоит особенно остро.
Мнения по этому вопросу, как всегда, расходятся.
Есть рекомендации, с которыми согласно большинство:
- Нельзя принимать ванну, то есть подолгу лежать и распаривать тело (во избежание инфицирования открытых ран).
- Нельзя пользоваться губкой или мочалкой. Не трите тело ребёнка ничем и никак.
- Будьте осторожны с мылом и гелями для душа. Они сушат кожу и могут усилить раздражение.
- Лучше, если ребёнок примет душ.
- После душа нужно промокнуть воду мягким полотенцем. Ни в коем случае не следует тереть тело.
- После высыхания кожи язвочки нужно обработать зелёнкой или фукорцином.
Обычно дети приносят инфекцию из детского садика, часто заражают младших братьев и сестёр. Ветрянка у детей протекает в лёгкой форме, и самое неприятное — это сыпь, потому лечатся эти дети дома.

- режим питания. Если ребёнок отказывается от еды, не заставляйте силком, пусть лучше ест по чуть-чуть, но чаще. Увеличьте количество фруктов и овощей в рационе;
- обильное питьё. Рекомендуются морсы, компоты, кисели и домашние свежевыжатые соки. Если ребёнок не хочет это пить, предложите чай или воду;
- желательно ограничить активные игры, пытаться удерживать ребёнка в постели бессмысленно;
- постарайтесь объяснить, что расчёсывать язвочки нельзя, ногти у ребёнка должны быть коротко острижены;
- постельное бельё желательно менять каждый день, ребёнок должен спать отдельно в своей постели;
- помещение, в котором находится ребёнок, обязательно мыть каждый день, проветривать надо не реже, чем раз в час;
- желательно, чтобы других детей в окружении больного ребёнка не было, но, увы, это не всегда возможно.
Это ещё один вопрос в уходе за больным ветрянкой ребёнком, беспокоящий родителей: можно ли гулять с малышом при ветрянке?
В период, когда ребёнок заразен, прогулки не рекомендуются. Но если родители уверены, что малыш не будет ни с кем контактировать (например, если вы живёте в частном доме), то можно выйти на короткую прогулку.
Перечислим важные условия для прогулок:
- Температура тела должна нормализоваться.
- Последние высыпания были 7 дней назад. В противном случае, если вы всё же вышли на прогулку, на улице не должно быть других людей, особенно детей или беременных женщин.
- Если ребёнок недавно переболел ветрянкой, загорать и купаться в открытых водоёмах ему нельзя.
- Иммунитет переболевшего ребёнка ещё ослаблен, потому ему не рекомендованы контакты с больными детьми или взрослыми с недомоганием.
Прививка от ветрянки детям делается в нашей стране с 2008 года, но до сих пор не входит в число обязательных прививок, а значит, родители сами должны решить для себя, прививать или нет своего малыша.

Осуществляется вакцинация вакцинами «Варилрикс» или «Окавакс» (являются живыми ослабленными вакцинами).
Вакцинация проходит по следующей схеме:
- «Окавакс» — 0,5 мл (одна доза) единовременно детям, достигшим возраста 12 месяцев;
- «Варилрикс» — 0,5 мл (одна доза) дважды с интервалом 2 — 2,5 месяца.
Экстренная профилактика проводится любым из выше названных препаратом в течение 96 часов с момента контакта с больным человеком. В нашей стране такая профилактика не распространена.
После введения препарата через 7 дней могут появиться признаки ветрянки у ребёнка. Это лёгкое недомогание, повышение температуры до 38 ˚С, возможно появление неяркой сыпи. Все симптомы проходят самостоятельно в течение нескольких дней. Лечить их не нужно, они не являются осложнением вакцинации.
Другим способом профилактики является изоляция больных детей. Правда, это неэффективно, так как у детей не всегда продромальный период проявляется ярко, а заразен ребёнок за два дня до появления сыпи.
В начале, до появления сыпи, заболевание похоже на течение любого вирусного заболевания, например, гриппа.
При первых подсыпаниях можно принять ветрянку за аллергию или потницу, но обычно в течение суток становится ясно, что вывод сделан ошибочный.
Обычно после появления сыпи всё становится ясно.
Исключения есть всегда, однако чаще говорят о правилах. Например, когда заболевает беременная женщина, ранее не болевшая ветрянкой, у неё есть шанс потерять ребёнка, или малыш может родиться с ветрянкой.

Другой вариант — взрослые и подростки. У них тоже иногда бывают осложнения, такие, например, как вирусная пневмония, миокардит или энцефалит.
- Рудиментарная. Высыпания пятнистые, катаральных явлений практически нет, заболевание проходит легко.
- Геморрагическая форма. Пузырьки при этой форме наполнены не прозрачным, а кровяным содержимым. Течение болезни тяжёлое, у больных отмечается рвота с кровью, носовые кровотечения, возможен чёрный стул. На второй день появляются петехиальные высыпания (мелкие точечные кровоизлияния в кожу).
- Буллёзная форма. Пузырьки при этой форме сливаются, образуя так называемые буллы. Заполнены они обычно мутным содержимым.
- Гангренозная форма. Имеет крайне тяжёлое течение.
- Генерализованная форма. При этой форме заболевания наблюдается тяжёлая интоксикация, поражение внутренних органов, гипертермия.
Все атипичные формы (кроме рудиментарной) лечатся в больнице, часто в отделениях реанимации.
- При подъёме температуры выше 38,5 ˚С можно дать ребёнку жаропонижающий препарат на основе ибупрофена или парацетамола.
- Для уменьшения кожного зуда можно использовать местные мази, такие как Герпевир, Ацикловир. Возможно применение Фенистил геля.
- Можно использовать противогистаминные препараты. Например, средство Диазолин, выпускается оно в таблетках.
- Для профилактики вторичного инфицирования язвочек используют зелёнку или Фукорцин. Нанесение таких препаратов ещё и определить появление новых пузырьков помогает.
- При першении в горле можно использовать отвары трав и препараты, разрешенные для лечения детей конкретного возраста.
- Обязательна противовирусная терапия. Она назначается врачом.
Дорогие мамы, я желаю вам не теряться от слёз ваших детей, а для этого быть к ним очень внимательными и терпеливыми. Ветрянка — это лишь часть жизни вашего ребёнка, и со временем останутся лишь фото, напоминающие о пятнисто-зелёночном периоде.
источник
??По статистике в России за год это инфекционное заболевание переносит более 800 тысяч человек в возрасте до 12 лет. Безобидная на первый взгляд ветряная оспа у детей при неправильном подходе к лечению может вызвать серьезные осложнения, опасные для жизни. При заболевании противовирусное лечение не требуется, нужно лишь применять разного рода терапевтические меры, направленные на облегчение состояния. Формирование пожизненного иммунитета уменьшает заболеваемость среди взрослых.
Это высококонтагиозное (заразное) инфекционное заболевание, которое распространено преимущественно среди детей в возрасте до 12 лет. Возбудитель ветрянки – вирус Варицелла-Зостер (Varicеlla-herpes zoster), который способен быстро перемещаться по воздуху на много сотен метров, но не способен выжить без организма человека и через 10 минут погибает под воздействием факторов внешней среды (высокая или низкая температура, ультрафиолетовые лучи).
Вирус ветряной оспы летучий и передается преимущественно воздушно-капельным путем. Люди, ранее не болевшие этим заболеванием и не привитые, заражаются со 100% вероятностью. После перенесенного заболевания у человека остается пожизненный иммунитет, но неактивная форма вируса присутствует в спинальных ганглиях, черепно-мозговых нервах. Если в процессе жизни сильно слабеет иммунная система (онкология, стрессы, заболевания крови) человека, латентная форма Варицелла-Зостер начинает активироваться, развивается опоясывающий герпес (лишай).
Заразиться ветрянкой можно только от больного человека, при этом вирус проникает через слизистые оболочки ротовой полости или дыхательных путей. Опасен инфицированный вирусом больной в течение 2 дней до появления сыпи на коже и следующие 5 дней после последних высыпаний. Возможна передача инфекции через плаценту от болеющей матери к плоду. Группа повышенного риска — дети, находящиеся в коллективе (детские сады, школы).
Ветрянка у детей проявляется в несколько этапов, которые сопровождаются характерными признаками. Основные стадии течения заболевания:
- Инкубационный период ветряной оспы (1-3 недели) — в это время вирус размножается в нервной системе зараженного человека без внешних клинических проявлений.
- Продромальный период (1 сутки) — у маленьких детей клиническая картина может отсутствовать, у взрослых появляются незначительные проявления похожие на обычную простуду. Основные симптомы:
- повышение температуры тела до 37,5°С;
- головные боли;
- слабость, недомогание;
- нарушение аппетита, тошнота;
- кратковременные красные пятна на теле;
- ощущение першения в горле.
- Период высыпаний начинается с резкого подъема температуры тела до 39-39,5°С. Чем выше гипертермия, тем тяжелее будет протекать заболевание с обильными высыпаниями. В легкой форме заболевание сопровождается только появлением сыпи на некоторых участках тела.
Ветряная оспа у детей бывает типичной и атипичной формы в зависимости от характера клинической картины. Типичная может протекать в нескольких вариантах:
- Легкая (удовлетворительное состояние, температура нормальная или поднимается не выше 38 градусов, период высыпаний длится 4 дня, кожные проявления незначительные).
- Среднетяжелая (начинается интоксикация организма в виде головной боли, слабости, сонливости; гипертермия выше 38 градусов, обильная сыпь, заканчивающаяся через 5 дней).
- Тяжелая (сильная интоксикация, проявляющаяся тошнотой, повторяющейся рвотой, потерей аппетита, температурой тела до 40 градусов; период высыпаний – 9 дней, сыпь распространяется по всему телу, на слизистые оболочки, наблюдается слияние очагов друг с другом).
К атипичным формам ветряной оспы относят рудиментарную и аггравированную. Рудиментарная протекает легко с единичными высыпаниями, нормальной или субфебрильной температурой тела. Для аггравированной характерна выраженная клиническая картина. К этой форме относятся следующие виды течения заболевания, лечение которых осуществляется в условиях стационара:
- Геморрагическая — проявляется высокой температурой, сильной интоксикацией, поражением внутренних органов, в высыпаниях в виде пузырьков появляется кровь. Впоследствии возникают кровоизлияния под кожу и клетчатку, в слизистые оболочки и внутренние органы.
- Висцеральная — поражает недоношенных новорожденных и детей с разными иммунодефицитами. Интоксикационный длительный синдром, обильная сыпь, критическая гипертермия с поражением ЦНС, почек, легких, печени, сердца.
- Гангренозная — диагностируется очень редко (чаще у людей с ВИЧ-инфекцией). Характерна для нее тяжелая интоксикация, огромного размера пузыри, на которых быстро образуется корочка и зона тканевого некроза. После ее отпадания на коже остаются глубокие и медленно заживающие язвы.
Ветрянка у грудных детей — явление редкое. Заражение происходит, если материнские антитела к вирусу герпеса не попали в организм ребенка еще в процессе внутриутробного развития плода. Возникает это в случае, когда мать не болела этим заболеванием до беременности. Течение инфекции у грудничков:
- высокая температура до 40°С;
- выраженная интоксикация;
- беспокойство, слабость ребенка;
- плохой аппетит;
- обильные высыпания с медленным заживлением;
- затяжное проявление болезни (10-14 дней).
Существует несколько последовательных стадий развития кожных высыпаний у детей. Они проявляются в разные дни заболевания. Основные стадии формирования сыпи:
- Прыщики (первые признаки ветрянки), которые похожи на комариные укусы.
- Пятнышки, которые переходят в наполненные прозрачной жидкостью пузырьки с красной кожей по краю. Постепенно они мутнеют и лопаются.
- Подсыхание пузырьков сопровождается образованием корочки, которую нельзя удалять.
- Существуют ситуации, когда симптомы ветрянки у детей проявляются одновременно в виде пятнышек, пузырьков, корочек без определенной последовательности.
Ветрянка в большинстве случаев проходит без осложнений, но бывают исключения. Дети с разными видами иммунодефицитов подвергаются более тяжелому течению заболевания. К основным нежелательным последствиям болезни можно отнести:
- Вторичная инфекция возникает при поражении кожного покрова стафилококком и стрептококком с развитием гнойного дерматита, поддающегося только антибиотикам.
- Подавление иммунной функции. При угнетении вирусом защиты организма развиваются заболевания: отит, гингивит, ларингит, пневмония, стоматит, артрит, нефрит, миокардит.
- Геморрагическая форма ветрянки. Высокая вероятность летального исхода из-за повышенного риска кровотечений под кожу, в слизистые оболочки, носовых и легочных кровоизлияний.
- Гангренозная ветряная оспа. Папулы становятся большими дряблыми пузырями с элементами некроза. В результате развиваются огромные язвы с риском развития сепсиса.
- Ветряночный энцефалит – это воспаление головного мозга, которое проявляется высокой температурой, нестерпимыми головными болями.
- Шрамы и рубцы остаются на коже после сильных расчесов ранок или при вторичном инфицировании кожи с развитием гнойного процесса.
Чаще ветрянка проходит сама в течение 1 – 1,5 недель. Легче всего ее переносят дети от 1 до 7 лет. Лечение ветрянки у детей лучше проводить дома, нужно употреблять больше жидкости и правильно питаться (исключить жирное, соленое, острое). В помещении для больного должно быть прохладно, чтобы не допускать обильного потоотделения, которое спровоцирует сильный кожный зуд, раздражение.
Во время болезни рекомендуется регулярная смена постельного и нательного белья. Лучше выбирать одежду из натуральных тканей, чтобы избежать лишнего травмирования кожи. Для профилактики развития вторичной инфекции нужно регулярно купать ребенка в кипяченой воде, делать прохладные ванночки с водным раствором марганцовки или отваром ромашки. Использовать разного рода моющие средства (гели, мыло, шампуни) и тереть мочалкой кожный покров нельзя. После водных процедур участки тела нужно промокнуть мягким полотенцем и обработать ранки антисептиком.
Для предотвращения инфицирования сыпь при ветряной оспе нужно обрабатывать антисептическими средствами. К основным дезинфицирующим препаратам относятся:
- 1%-й спиртовой раствор бриллиантового зеленого (зеленка);
- жидкость Кастеллани;
- водный раствор фукорцина;
- отвар ромашки и раствор фурацилина (для полоскания горла и полости рта);
- водный раствор перманганата калия (марганцовка).
Ветряная оспа у детей лечится с применением антисептических средств и хорошим гигиеническим уходом за кожей. Бывают случаи, когда необходима комбинированная терапия, направленная на уменьшение вирусной нагрузки в организме. К основным группам таких препаратов относятся:
- Жаропонижающие (детский Парацетамол, Ибупрофен или Нурофен).
- Противовирусные крема для местного применения, которые разрешены детям с 2-х лет (Зовиракс, Ацикловир, Виролекс).
- Антибиотики назначаются, когда присоединяется вторичная бактериальная инфекция с развитием гнойного и воспалительного процесса.
- Иммуномодуляторы и иммуностимуляторы для поддержания иммунной системы (Анаферон, Интерферон, Виферон).
- Антигистаминные средства для снятия сильного зуда кожи (Кларитин, Цетрин, Эриус, Зиртек, Терфен).
источник
Ветрянку называют также ветряной оспой. Протекает заболевание остро и является вирусным. Большая часть людей переносит его в детском возрасте. Лечение ветрянки у детей может быть амбулаторным или стационарным – его особенности зависят от степени тяжести течения болезни.
Ветряная оспа является вирусной патологией и отличается острым течением. Вызывает ее Varicella Zoster – он относится к группе вирусов герпеса 3 типа. Такой вирус можно обнаружить с помощью обычного светового микроскопа, так как он имеет довольно крупные размеры. Кроме ветряной оспы он вызывает также опоясывающий герпес – так называют эндогенную инфекцию, возникающую у перенесших в детстве ветрянку взрослых при ослабленном иммунитете.
Varicella Zoster не выживает вне организма – вирус погибает в окружающей среде примерно через 10 минут. Губительно на него действует солнечный свет, ультрафиолетовое облучение, нагревание.
Проникает вирус в организм посредством слизистых оболочек носа, рта, глотки. В них он размножается, а затем поражает эпителий и клетки шиповидного слоя кожи. При ветрянке образуются пузырьки, которые называют оспенными. Обнаружить их можно примерно на 3-4 день активного периода болезни.
Varicella Zoster может подавлять иммунную систему, что чревато определенными нарушениями. Это относится к факторам врожденной устойчивости к инфекциям и иммунному ответу (гуморальный и клеточный тип).
После перенесения ветряной оспы в организме образуется нестерильный иммунитет. Это понятие означает, что человек невосприимчив к новому заражению, а вирус остается в организме пожизненно, попадая в спинальные ганглии и ядра черепно-мозговых нервов.
Ветряная оспа является уникальным заболеванием, что проявляется в 100-процентной восприимчивости людей к ней. Зараженный ветрянкой человек становится заразным за сутки до возникновения характерной сыпи. После появления последнего элемента сыпи заразность сохраняется еще 5 дней.
Источником инфекции являются зараженные ею люди. Передача вируса осуществляется воздушно-капельным путем. Для заражения достаточно пребывания с инфицированным человеком в одном помещении или разговора с ним. С потоками воздуха Varicella Zoster может распространяться на довольно большие расстояния – до 20 м. Еще один возможный источник заражения – больной опоясывающим лишаем человек.
В зоне риска заражения ветряной оспой оказываются дети в возрасте от полугода до 7 лет. До полугода ветрянка развивается редко, так как ребенка защищает иммунитет, получаемый от матери.
Одним из путей заражения ветряной оспы является трансплацентарное инфицирование. Вирус передается еще нерожденному ребенку от матери. В результате может развиться врожденная ветряная оспа. Есть также риск гибели плода и преждевременных родов.
Инкубационный период заболевания составляет от 1 до 3 недель и является бессимптомным.
После инкубационного периода наступает продромальный период. В детском возрасте продромальные явления зачастую отсутствуют, но иногда протекают в легкой форме. Они включают повышение температуры, болезненные ощущения в пояснично-крестцовом отделе, головную боль.
Следующим этапом ветряной оспы является период высыпания, наступающий через 1-4 дня после продромального. У детей при этом общее состояние обычно нарушается незначительно. Выражается этот этап заболевания следующими признаками:
- лихорадка;
- массовое появление сыпи;
- зуд на участках высыпаний;
- толчкообразное появление высыпаний – на этом фоне характер лихорадки может быть волнообразным.
Когда появляются высыпания на коже, на слизистых оболочках возникает энантема. Она имеет вид пузырьков, отличающихся быстрой мацерацией. В результате образуются язвочки, которые имеют желтовато-серое дно и окружены красным ободком. Появляется обычно не более трех элементов, которые заживают в течение 1-2 суток.
Ветряная оспа часто сопровождается лихорадкой, которая подразумевает повышение температуры до 39-40 градусов и часто сопровождается головной болью. Обычно лихорадка сохраняется не более 5 дней, реже – 8-10 суток. Увеличение длительности лихорадочного периода может быть связано с обильностью и продолжительностью высыпаний.
Сыпь выражается в розовых пятнах. Их размер составляет в среднем 2-4 мм. Через несколько часов эти пятна становятся папулами, которые преобразуются частично в везикулы. Они являются однокамерными, их окружает венчик гиперемии.
Внешне везикулы напоминают капельки росы. Им свойственны следующие признаки:
- небольшой размер;
- прозрачность пузырьков и их содержимого;
- неплотное основание;
- мягкость при пальпации;
- спадание при прокалывании;
- отсутствие закономерности при распространении сыпи по телу;
- преобразование в пустулы при нагноении.
В течение 1-3 дней везикулы подсыхают, что приводит к образованию поверхностных корочек. Они могут иметь коричневый или темно-красный цвет и отпадают в течение 2-3 недель.
Возможно появление повторных высыпаний, что приводит к полиморфному характеру сыпи – одновременному появлению на определенном участке кожи и пятен, и папул, и везикул, и корочек. Высыпания продолжаются в среднем до 3-5 дней, иногда до полутора недель.
Отпадание корочек свидетельствует о выздоровлении. Обычно следов сыпи не остается, но при расчесывании кожи есть риск сохранения рубцов и появления шрамов.
В большинстве случаев ветрянка носит доброкачественный характер, но есть риск некоторых осложнений. Развиться они могут, если заболевание перейдет в геморрагическую или гангренозную форму (еще одна форма заболевания – буллезная – свойственна только взрослым людям). Такие варианты течения патологии имеют некоторые особенности:
- Гемморагическая ветряная оспа может развиться на фоне геморрагического диатеза. В этом случае появляются везикулы, содержимое которых является кровянистым. Развиваются гематурии, носовые кровотечения, кожные кровоизлияния.
- Гангренозная форма болезни может возникнуть при ослабленном организме. Она характеризуется быстрым увеличением размеров везикул и приобретением их содержимого геморрагической формы. Когда язвочки подсыхают, образуются черные корочки с воспалительным ободком.
Особенностью ветряной оспы у детей является более легкое течение болезни, чем у взрослых, и невысокий риск осложнений.
Ветряная оспа отличается довольно специфическими проявлениями, поэтому в большинстве случаев постановка диагноза не вызывает затруднений при условии типичного протекания болезни. Основным диагностическим критерием является сыпь, сопровождающаяся признаками умеренной интоксикации.
Для уточнения диагноза проводят общий анализ крови. О ветряной оспе можно судить по следующим признакам:
- пониженное число лейкоцитов;
- повышенное количество эозинофилов;
- возможно наличие плазматических клеток;
- сохранение нормальной скорости оседания эритроцитов при условии отсутствия осложнений.
В диагностических целях может быть применен специфический метод, который называют вирусологическим. Он заключается в заборе содержимого свежих пузырьков и его анализе. Забор материала необходимо произвести в течение первых трех дней болезни, так как в этот период он содержит максимальное количество вирусов.
Транспортировка забранного материала требует соблюдения специальных условий. Если в содержимом пузырьков обнаруживается вирус герпеса третьего типа, то это считается достоверным критерием.
Для лабораторных анализов может использоваться также кровь или ликвор. Такие материалы применяют для цитологических и серологических анализов, но необходимость в них возникает в отдельных случаях.
У большинства детей ветряная оспа протекает в легкой форме, поэтому лечение осуществляют в амбулаторных условиях. Если на фоне ветрянки развиваются осложнения, то ребенка помещают в стационар.
- предупреждение развития осложнений;
- исключение остаточных явлений болезни;
- предотвращение инвалидности.
Достигаются они комплексным подходом, который состоит из медикаментозной терапии, соблюдения режима, диеты и общих рекомендаций. Особенности лечения зависят от клинической картины, степени проявления симптомов, наличия осложнений, возраста ребенка и сопутствующих патологий.
Пока продолжается лихорадочный период ветряной оспы, необходимо соблюдать постельный режим. Требуется также изоляция ребенка – от начала болезни нужно выдержать 9 дней. В условиях детских дошкольных учреждений устанавливают карантин, продолжительность которого составляет 3 недели.
Для предотвращения вторичного инфицирования кожи необходимо купание ребенка. Для этого в ванну следует добавлять марганцовку – раствор должен быть слабый. От использования мыла следует отказаться, использование мочалки строго запрещено.
Для уменьшения зуда стоит использовать прохладную воду. После купания кожу надо аккуратно промокнуть полотенцам – растирать ее нельзя. Для снятия зуда можно добавить в воду пищевую соду – такое купание допускается каждые 4 часа. В ванночки можно добавлять также отвары лекарственных трав. Лучше использовать ромашку, календулу, шалфей. Они обладают противовоспалительным и успокаивающим действием.
При ветряной оспе высыпания доставляют детям массу неприятных моментов. Для облегчения этого состояния нужно обеспечить ребенку максимально комфортные условия. Необходимо отказаться от тесной одежды и плотных тканей. Белье должно быть хлопчатобумажным.
Переодевать ребенка надо чаще, особенно если он потеет. Необходимо также регулярно менять постельное белье и устраивать проветривания помещения.
Важно позаботиться о микроклимате в помещении. При этом следует помнить о простой истине – чем выше температура в комнате и больше влажность, тем труднее ребенок переносит болезнь. В таких условиях усиливается потоотделение, что усугубляет зуд и характер высыпаний.
Сыпь на коже зудит, поэтому дети начинают ее расчесывать. Это может привести к возникновению стойких дерматологических дефектов (рубцы, шрамы), но ребенку сложно объяснить такие риски. Днем за малышом надо следить, а на ночь можно одеть ему легкие рукавицы из хлопчатобумажной ткани. Следует также коротко подстричь ребенку ногти.
При ветряной оспе следует обеспечить повышенное внимание питанию ребенка. Его необходимо грамотно организовать, чтобы максимально облегчить состояние больного и снизить риск некоторых осложнений.
С этой целью в рацион нужно включить следующие продукты:
- овощные супы-пюре (полезна цветная капуста и брокколи);
- супы на основе круп – перловки, овсяной крупы, риса;
- соки из свежих овощей – тыквы, моркови с сельдереем (обязательно разбавлять водой);
- каши: гречневая, манная, перловая, овсяная, рисовая;
- кисломолочная продукция: несладкий натуральный йогурт, кефир, ряженка;
- некислые фрукты и ягоды: бананы, абрикосы, яблоки сладких сортов, черника;
- овощи и зелень: капуста брюссельская и белокочанная, огурцы, кабачки, петрушка, укроп, шпинат;
- на десерт можно печеные яблоки и груши.
При ветряной оспе важно не допускать обезвоживания организма, поэтому необходимо соблюдать питьевой режим. Воду ребенку нужно давать кипяченую. Полезны травяные настои, отвары и чаи, морс из клюквы. Для подслащения лучше использовать мед, а сахар надо исключить.
Для приготовления отваров и настоев можно использовать следующие лекарственные травы:
Растительные средства имеют противопоказания и могут вызывать побочные эффекты, в том числе индивидуальную непереносимость. Дозировку народных рецептов следует рассчитывать в соответствии с возрастом.
Основным симптомом ветряной оспы является сыпь, которая сопровождается зудом. Уменьшить его проявления можно с помощью средств, которые содержат фенол, ментол, камфору, полидоканол. Обычно прибегают к Каломину и Калмосану.
При сильном зуде прибегают к противоаллергическим препаратам. Назначать их должен лечащий врач.
Чтобы подсушить везикулы, применяют танины синтетического происхождения. Смягчить кожу и ускорить ее заживление можно с помощью средств, содержащих декспантенол и аллантоин.
Чтобы предотвратить присоединение вторичной инфекции, необходимо обрабатывать пораженную кожу и слизистые оболочки дезинфицирующими средствами.
Для этого можно использовать следующие растворы:
- метиленовый синий;
- генциановый фиолетовый;
- марганцово-кислый калий;
- раствор Кастеллани (Фукорцин).
Многие люди обрабатывают сыпь бриллиантовым зеленым. Применение зеленки не относится к обязательным мерам лечения. В основном это средство используют для отслеживания появлений новых высыпаний. Зеленая окраска сохраняется долго, поэтому можно выяснить, появились ли новые высыпания. Такой метод позволяет точно определить, когда наступает выздоровление.
Для обработки сыпи при ветряной оспе не следует применять средства на спиртовой основе. Дети такое лечение переносят крайне болезненно.
Ветряная оспа сопровождается лихорадочным состоянием. Чтобы снизить температуру, прибегают к Парацетамолу. Применение Ибупрофена не рекомендуется, так как на этом фоне могут возникнуть определенные осложнения.
Для снижения температуры при ветрянке строго противопоказано использовать Аспирин или препараты, содержащие его. Такие медикаменты могут спровоцировать синдром Рея, который отличается тяжелым течением и несет риск летального исхода.
Для системного и местного лечения используют глицирризиновую кислоту. Это средство обладает прямым противовирусным действием.
Если заболевание протекает тяжело или со средней тяжестью, то показано применение нуклеотидов и нуклеозидов. Исключение составляют ингибиторы обратной транскриптазы типа Ацикловира.
При присоединении вторичной инфекции необходима антибактериальная терапия. Обычно прибегают к Банециону, который представляет собой тандем бацитрацина и неомицина.
Принимать какие-либо медикаменты следует только по назначению врача. При заражении ветряной оспой педиатра вызывают на дом.
В большинстве случаев дети переносят ветряную оспу достаточно легко. Заболевание самостоятельно проходит в течение полутора недель.
В редких случаях ветрянка приводит к осложнениям. Причиной часто оказывается неаккуратная обработка высыпаний и их нагноение.
В отдельных случаях ветряная оспа протекает тяжело и приводит к поражению внутренних органов, в том числе головного мозга. Такие формы ветрянки нужно лечить исключительно в условиях стационара.
Общий прогноз болезни благоприятен. В большинстве случаев ветрянка имеет доброкачественный характер. Тяжелые осложнения развиваются, когда ветряная оспа приобретает геморрагическую или гангренозную форму. Такие случаи чреваты следующими последствиями:
- энцефалит;
- миокардит;
- воспаление легких;
- пиодермия;
- лимфаденит.
В некоторых случаях могут пострадать отдельные участки головного мозга. Это чревато расстройством поведения, мимики, тремором, нарушенной координацией. При своевременной и грамотно организованной терапии такие осложнения удается ликвидировать.
При ветряной оспе возможны эстетические дефекты кожи. Они выражаются в пузырях, небольших рытвинках, напоминающих следы акне. Устранить их удается не всегда.
Если ребенок во время болезни расчесывал сыпь, то могут образоваться рубцы.
Шрамы сохраняются всю жизнь, хотя во взрослом возрасте такие дефекты можно устранить с помощью пластики.
Одним из возможных осложнений ветряной оспы является опоясывающий лишай. Проявляется он обычно во взрослом возрасте на фоне ослабленного иммунитета и является рецидивом ветрянки. Спровоцировать его может естественное старение организма, химиотерапия, перенесенная тяжелая болезнь.
Применение ацетилсалициловой кислоты для лечения ветряной оспы чревато развитием острой печеночной энцефалопатии. Такую патологию называют также синдромом Рея. Возникает это осложнение редко, но отличается тяжелым течением. В сочетании с ветряной оспой такое заболевание несет риск летального исхода в 20-25% случаев. Такая статистика относится к детям 3-12 лет.
Существует специфическая профилактика ветряной оспы – вакцинация. Осуществляют ее по определенной схеме:
- Детям до 1 года однократно вводят вакцину Окавакс. Доза составляет 0,5 мл.
- Детям от 1 года до 13 лет вводят вакцину Варилрикс. Она подразумевает двукратное введение по 0,5 мл. Между прививками выдерживают интервал в 1,5-2,5 месяца.
- Любая вакцина может использоваться в качестве экстренной профилактики. Вакцинация предполагает однократное введение 0,5 мл препарата. Прививку рекомендуется сделать в течение 72 часов после контактирования с зараженным лицом.
Вакцинация обеспечивает стойкий иммунитет, который сохраняется в течение многих лет. Были проведены исследования в Японии, которые показали, что вакцина Окавакс даже через 20 лет обеспечивает практически 100-процентный иммунитет – ни у одного испытуемого ветряная оспа не развилась.
В настоящее время в России вакцинация против ветряной оспы не имеет широкого распространения, хотя в некоторых странах (Япония, США) такая прививка – обязательное условие для принятия детей в детские дошкольные учреждения. Вакцинацию можно провести по собственному желанию.
Вакцинация против ветряной оспы рекомендована не всем людям. Не следует делать прививки при ослаблении иммунной системы, так как это чревато развитием осложнений.
Поскольку ветряная оспа является крайне заразным заболеванием, вакцинация выступает единственным эффективным методом ее профилактики. Можно также изолировать ребенка от контактов с другими детьми, но такой вариант является неприемлемым.
Вирус вне организма быстро погибает, поэтому дезинфекцию в помещениях, где находился носитель вируса, производить нет смысла. Достаточно проветрить его и провести влажную уборку.
Теме ветрянки у детей посвящен этот выпуск передачи “Школа доктор Комаровского”:
Ветряная оспа является патологией вирусного характера. Чаще она наблюдается у детей, которые в большинстве случаев переносят ее достаточно легко. Облегчить состояние ребенка можно с помощью симптоматической терапии, особого питания и соблюдения рекомендаций по уходу.
источник