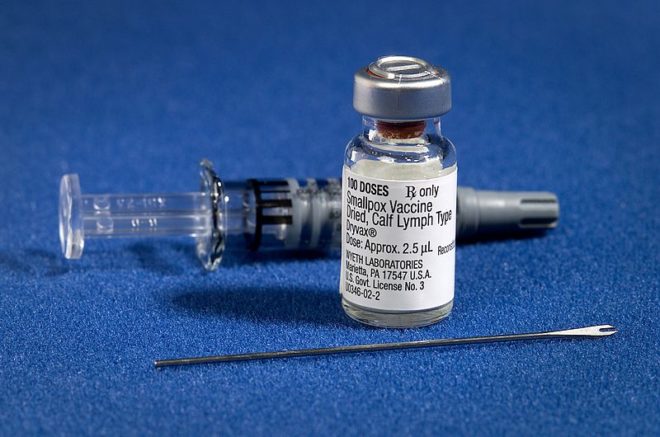
На протяжении многих веков человечество боролось со смертельной вирусной инфекцией – натуральной оспой. Эпидемии заболевания охватывали целые континенты, уносили ежегодно миллионы жизней по всей планете. Но прививка от оспы позволила полностью устранить тяжелую инфекцию благодаря поголовной вакцинации, которая началась в 1967 году.
Натуральная оспа – древнейшая вирусная инфекция, первые упоминания о которой датируются IV- III тысячелетием до нашей эры. Возбудителем заболевания являются: Variola major, который вызывает летальный исход в 80% случаев, и Variola minor, обладающий более низкой патогенностью. Натуральную оспу относят к особо заразным вирусным инфекциям, заболевание имеет циклическое течение.
Важно! Согласно историческим справкам, на протяжении 18-19 веков заболевание ежегодно уносило до 25% взрослого и 55% детского населения стран Европы. И лишь в конце прошлого века удалось полностью ликвидировать оспу в развитых государствах мира.
При развитии натуральной оспы пациенты отмечают следующую симптоматику:
- Возникновение характерной сыпи, покрывающей кожные покровы и слизистые оболочки;
- Повышение температуры тела;
- Выраженная интоксикация организма;
- Возникновение шрамов и рубцов на коже пациента в случае выздоровления.
Схожим заболеванием является ветряная оспа, которая также провоцирует развитие сыпи на кожных покровах. Вирусная инфекция обычно развивается в детском возрасте, переносится легко. Однако при возникновении заболевания у взрослых возможны осложнения. Поэтому каждый желающий может пройти вакцинацию против ветряной оспы.
В России иммунизацию проводят только людям, у которых повышен риск заражения смертельной инфекцией. Вакцинация от оспы предполагает использование таких вакцин:
- Оспенная сухая живая. Создана на основе живого ослабленного возбудителя натуральной оспы, выращенного на коже телят. В качестве стабилизатора и консерванта используют пептон и фенол соответственно. Растворителем вакцинного препарата является 50% глицерин, который находится в отдельных ампулах. Вакцина используется накожно, позволяет сформировать надежный иммунитет после первой вакцинации.
- Оспенная сухая инактивированная. Препарат создан на основе убитых вирусных частиц, выращиваемых на коже телят. Растворителем для вакцины выступает физиологический раствор. Вакцинный препарат применяют в рамках двухэтапной иммунизации, можно использовать лишь для первичной вакцинации. Для формирования надежного иммунитета потребуется 2 дозы вакцины.
- Оспенная эмбриональная живая. Препарат выпускается в таблетированной форме для сублингвального приема. Вакцину разрешено использовать только для ревакцинации – активизации иммунитета у пациентов, получивших ранее прививку от оспы. После процедуры в течение 30 минут следует воздерживаться от курения, приема пищи и питья.
Все вакцинные препараты обладают схожим принципом действия – прививка от оспы имитирует возникновение инфекционного процесса. Это приводит к столкновению организма с ослабленным возбудителем, провоцирует выработку специфических антител. Что позволит в дальнейшем быстро распознать и обезвредить смертельные вирусные частицы.
Массовую иммунизацию против черной оспы не проводят с 1980 года. Но при необходимости вакцинацию можно пройти в любом возрасте, если отсутствуют противопоказания. Использование вакцины от оспы разрешено у детей старше 12 месяцев.
Важно! Многие эпидемиологи обеспокоены возникновением случаев черной оспы у человекоподобных обезьян. Что рассматривают как предвестник появления смертельной инфекции и у людей. Ведь вакцинация от черной оспы в последний раз была проведена в 1980 году, поэтому у нескольких поколений полностью отсутствует иммунитет против вируса.
Прививка от черной оспы ставится таким группам населения в обязательном порядке:
- Сотрудникам лабораторий вирусологии;
- Медицинскому персоналу больниц и инфекционных отделений;
- Сотрудникам дезинфекционных отделений;
- Персоналу органов по эпиднадзору;
- Всем сотрудникам больницы, работающим в очаге возникновения натуральной оспы.
Важно! Все перечисленные люди должны проходить иммунизацию каждые 5 лет. Если работа человека связана непосредственно с культурой возбудителя черной оспы, то ревакцинацию следует проводить каждые 3 года.
Если на территории России будет зафиксирован случай возникновения вирусной инфекции, то прививки от натуральной оспы необходимо сделать всем людям, которые проживают на территории региона. Если зафиксирована вспышка заболевания, то вакцинация проводится поголовно без учета предыдущей иммунизации.
Отказаться от прививки от оспы следует при наличии таких патологий:
- Во время вынашивания ребенка или лактации;
- При наличии гиперчувствительности к любому ингредиенту препарата;
- Наличие тяжелых аллергических реакций в анамнезе на любые агенты (пищу, медикаменты);
- Развитие системной красной или дискоидной волчанки;
- Наличие в анамнезе бронхиальной астмы;
- Васкулит;
- Сахарный диабет;
- Заболевания надпочечников;
- Микседема;
- Склеродермия;
- Болезнь Грейвса;
- Тяжелые патологии почек и печени;
- Панкреатит;
- Патологии сердца: миокардиты, эндокардиты, перикардиты, инфаркты в анамнезе;
- Посттравматические патологии ЦНС: эпилепсия, дегенерация мышц, инсульты, воспалительные процессы в головном мозге;
- На фоне использования кортикостероидов или радиотерапии;
- При выраженном иммунодефиците;
- Псориаз;
- Острое течение любых инфекционных заболеваний или период обострения хронических патологий.
Стоит детальнее рассмотреть двухэтапную методику введения вакцины:
- Разведенный вакцинный препарат (0,5 мл) вводится подкожно в верхнюю часть плеча. Если в данной области имеются рубцы, то выбирают зону, где шрамы отсутствуют.
- Спустя 1 неделю после первой инъекции приступают ко второму этапу, однако это должно произойти не позднее 2 месяцев. Вакцинация предполагает нанесение вакцинного препарата на кожу плеча посредством скарификации или множественных вколов. В первом случае наносится 1 капля вакцины (во время ревакцинации дозу препарата увеличивают вдвое), после чего оспопрививательным пером легонько надрезают кожу до образования царапины. Вакцину втирают, оставляя кожу открытой до 10 минут. Методика множественных вколов предполагает использование бифуркационной иглы, которую окунают в вакцинный препарат, а затем на кожных покровах делают 5 уколов (при ревакцинации 15).
После прививки следует внимательно относиться к месту введения препарата. Нужно исключить любые механические повреждения, ограничить контакт с водой. После возникновения корочек следует каждый день накладывать повязку на руку, куда была сделана прививка.
Первая прививка от оспы предполагает использование инактивированной вакцины, поэтому хорошо переносится. Однако до 30% пациентов отмечают развитие покраснения и уплотнения на месте нанесения препарата спустя сутки. В некоторых случаях повышается температура до субфебрильных значений. Однако перечисленная симптоматика проходит самостоятельно в течение 1-2 суток.
Если иммунизацию проводят одноэтапным методом, то развиваются более выраженные симптомы. Пациенты отмечают формирование прививочных элементов в месте нанесения вакцинного препарата. Спустя 3 дня в данной области возникает припухлость, образуется папула, размеры которой постоянно увеличиваются.
Спустя 2-3 дня по периметру папулы возникает красный ободок, новообразование трансформируется в пузырек, заполненный жидкостью. Спустя 8-10 суток формируется пустула и короста. Лишь на 21 сутки корочка отпадает, оставляя выраженный рубец.
Важно! Перечисленные процессы развиваются у пациентов лишь после первой прививки. В дальнейшем вакцинация переносится легко.
Процесс образования рубца может сопровождаться такими симптомами:
- Головные боли;
- Высокая температура;
- Увеличение лимфоузлов;
- Общая слабость.
Состоятельность вакцинации оценивают спустя 8 суток. Если у пациента возникла пустула, то прививку от оспы считают хорошей. В ином случае человек нуждается во вторичной вакцинации на другой руке.
Во время последующей вакцинацию препарат наносят на область плеча пером или специальной иголкой. После прививки нередко появляются незначительные местные реакции – отечность, покраснение, развитие папулы, везикулы и пустулы. Также возможно незначительное повышение температуры, общее недомогание. Перечисленные реакции проходят за 7 суток. Эффективность иммунизации можно оценить лишь спустя 8 дней по появлению пустулы.
Важно! После вакцинации у пациентов появляется краснота на месте нанесения вакцинного препарата. Данный симптом рассчитывают как нормальную реакцию организма, поэтому специального лечения не назначают.
После иммунизации могут возникнуть разные виды побочных реакций:
- Рубец возникает слишком быстро или медленно;
- Развиваются оспины;
- Возникает вакцинальная экзема, которая развивается у детей, имеющих в анамнезе нейродермит. Патология приводит к развитию оспоподобных гнойничков на коже и слизистых. Если отсутствует своевременная терапия, то заболевание приводит к возникновению менингоэнцефалита и кератоконъюнктивита;
- Местные и системные гнойно-воспалительные процессы.
Осложнения после прививок развиваются в случаях, когда вакцинация была проведена на фоне заболеваний, при которых иммунизация является противопоказанной. В подобных ситуациях нередко возникают такие состояния:
- Генерализованная вакциния, которая приводит к возникновению множественных высыпаний на кожных покровах и слизистых;
- Энцефаломиелит;
- Некротическая вакциния, приводящая к отмиранию тканей в зоне развития оспенных высыпаний;
- Менингоэнцефалит;
- Обострение имеющих хронических патологий.
Черная оспа – особо опасная вирусная инфекция, которая вызывает смерть пациента в 70% случаев. Полностью ликвидировать заболевание позволила тотальная вакцинация населения. На данный момент прививку от черной оспы делают лишь отдельным группам медицинского персонала, у которых существует риск инфицирования. Потребуется ли вновь поголовная вакцинация? Все будет зависеть от того, появится ли новая угроза развития большой вспышки черной оспы.
источник
Натуральная оспа – одна из двух инфекционных болезней, которую человечество смогло победить путем иммунопрофилактики. С 80-х годов прошлого века плановая вакцинация от заболевания была отменена в календарях всех стран. Однако возбудитель по-прежнему сохраняется в научно-исследовательских лабораториях, чтобы при необходимости иметь материал для создания прививки. Отсутствие иммунитета и тяжелое течение заболевания требуют проведения специальной профилактики у работников станций и контактных людей. Для создания активной защиты проводится вакцинация живым и ослабленным материалом возбудителя.
Прививание людей от оспы проводится в 2 этапа с последующей ревакцинацией через каждые 5 лет. На первом этапе используется инактивированный материал, который способствует выработке иммунитета без возможности развития заболевания. Второй этап подразумевает использование живого возбудителя, который формирует напряженный иммунитет с постоянной циркуляцией активных антител – вируснейтрализующих белков.
Важно! Первичное использование прививки с убитым возбудителем препятствует развитию оспы после введения живой
На втором этапе используется вакцина оспенная живая сухая. Препарат выпускается в таком комплекте: порошок и растворитель для накожного и внутрикожного введения.
В одном флаконе порошка находится не менее 1 000 000 оспообразующих единиц, для стабилизации которых используется пептон. Вещество представлено пористой массой, цвет которой варьирует от белого до светло-желтого.
Растворитель представлен 50%-м раствором глицерина по 0,3 мл в ампуле – прозрачная бесцветная жидкость без запаха. Препарат выпускается в комплектах по 10 и 20 доз вакцины в одном флаконе.
Прививка для оспы с живым возбудителем представлена концентратом вируса, культивированного на коже молодых телят. Патологический материал обрабатывается раствором антисептика (хлоргексидина биглюконата) для обезвреживания бактериальных микроорганизмов.
Введение возбудителя, полученного от телят, в организм человека через кожу вызывает местные и общие изменения. После первого этапа вакцинации в крови циркулируют антитела, выработанные на инактивированный антиген. После вторичного попадание живого вируса, происходит местная воспалительная реакция с миграцией клеток крови и вируснейтрализующих белков в очаг поражения (место введения).
Система макрофагов поглощает вирус и пораженные клетки, предоставляя возможность лимфоцитам выработать достаточное количество новых антител в ответ на попадание антигена. Адекватная концентрация белков полностью нейтрализует вирус оспы в организме человека и создает напряженный иммунитет на 5 лет (путем циркуляции антител в крови).
После 1980-го года вакцинация от оспы проводится отдельным категориям населения, которые имеют непосредственный риск заражения.
Живая оспенная прививка используется для профилактики заболевания у:
- Работников эпидемиологического надзора.
- Работников (врачей, лаборантов, технического персонала) вирусологических лабораторий.
- Медицинского персонала, работающего в очаге заражения.
- Контактным лицам.
После 2000 года вакцинация от оспы не проводится персоналу инфекционных стационаров.
Живая оспенная вакцина вводится для профилактики и иммунизации населения накожным путем.
Первое введение препарата (при одномоментной вакцинации) и второй этап двухэтапной иммунизации проводится с использованием специальных инструментов:
- Оспенного пера – тонкий скарификатор для создания неглубокого надреза кожи.
- Бифуркационная игла – с раздвоенным концом.
Прививка против оспы вводится на боковой поверхности плеча (чаще всего – левого), отступив 10 см от сустава. Непосредственно перед вакцинацией место обрабатывается антисептиком (например, спиртом). Для разведения 1 флакона с препаратом используется весь объем растворителя, полученная жидкость с помощью стеклянной палочки наносится на поверхность плеча (общая площадь 0,5-1 см2).
В случае использования оспенного пера – врач делает разрез 5 мм в области нанесения препарата. Вакцина втирается в область надреза в течение 5 минут, после чего рана остается открытой на 10 минут.
Важно! Царапина не должна кровоточить. Попадание возбудителя в кровь сопровождается высоким риском развития осложнений
При использовании бифуркационной иглы в области нанесения вакцины делают 5 двойных уколов (для ревакцинации – 15) на площади 1см2, после чего оставляют поверхность открытой на 10-15 минут.
По истечению времени на область введения препарата накладывается стерильная марлевая повязка. Оценка эффективности процедуры проводится на 8-й день.
После вакцинации от натуральной оспы в месте введения препарата формируются местные изменения:
- На 3-4-й день – небольшой отек и увеличивающийся в размерах узелок (папула) на фоне покраснения кожи.
- 6-й день – формирование полостного образования на месте папулы – везикула. Внутри элемента – прозрачная серозная жидкость.
- 7-й день – расширение зоны гиперемии (покраснения) кожи.
- 8-й день – трансформация везикулы в пустулу (гнойничок). Местные изменения наиболее выражены, поэтому учет реакции проводится на 8-й день.
После угасания воспаления (с 10-го дня) формируется корочка, которая отпадает к концу 3-й недели и формируется плотный рубец диаметром до 10 мм.
Использование в препарате живого возбудителя сопровождается риском развития осложнений и вакцин-ассоциированного заболевания, поэтому существуют противопоказания для использования живой прививки от оспы.
Вакцинация не проводится:
- Детям до года.
- Женщинам во время беременности (все 9 месяцев) и лактации.
- Аллергия на любой из компонентов препарата.
- Тяжелые аллергические реакции в анамнезе: анафилактический шок, генерализированная крапивница, ангионевротический отек Квинке.
- Детский церебральный паралич, болезнь Дауна.
- Системные заболевания соединительной ткани (склеродермия, дерматомиозит, узелковый периартериит, ревматоидный артрит и др.).
- Бронхиальная астма.
- Хронический гломерулонефрит.
- Злокачественные новообразования.
- Тяжелые иммунодефициты: болезнь Бруттона, синдром Ди-Джорджи, ВИЧ-инфекция и др.
Существуют относительные противопоказания, при которых вакцинация проводится после компенсации состояния больного:
- Сахарный диабет.
- Гипотиреоз и тиреотоксикоз (сниженная или повышенная функция щитовидной железы).
- Инфаркт миокарда, острое нарушение мозгового кровообращения (инсульт).
- Болезнь Аддисона – недостаточность надпочечниковых желез.
- Врожденные ферментопатии.
Совет врача. Прививка не рекомендуется пациентам, которые принимают системно химиотерапевтические препараты или глюкокортикоиды. После длительного курса антибиотиков вакцинация разрешена через 21 день
Возникновение местных или системных реакций организма после вакцинации связано с индивидуальными особенностями пациента и вирулентностью возбудителя. В норме иммунная система человека вызывает каскад химических изменений, которые направлены на формирование иммунитета.
Физиологические реакции организма на прививку от оспы:
- Локализованная гиперемия (покраснение) и боль в области введения.
- Регионарный аксиллярный лимфаденит (воспаление подмышечных лимфатических узлов).
- Общая слабость, недомогание и головная боль.
- Повышение температуры до 38,5° С.
Важно! После прививки от оспы нередко на месте введения препарата развиваются воспалительные изменения, которые в норме исчезают в течение 7 дней
Осложненная вакцинация сопровождается выраженными изменениями и патологическими реакциями организма, которые требуют медицинской помощи:
- Развитие оспы (аутоинокуляция, вакциния) – чаще всего возникает при попадании возбудителя в кровь во время неправильно выполненной процедуры. Лечение заболевания проводится специальным иммуноглобулином, дезинтоксикационными мероприятиями и антигистаминными средствами.
- Некроз или гангрена в области плеча – отмирание тканей обусловлено повышенной реактивностью организма привитого человека. Состояние требует хирургического лечения и антибиотикотерапии.
- Вакцинальная экзема – везикуло папуллезная сыпь, которая возникает на разных участках тела (не зависимо от места введения вакцины). Лечение подразумевает использование антибиотиков широкого спектра, антигистаминных препаратов и противооспенного иммуноглобулина.
- Энцефалопатия, судорожный синдром – патология с нарушением сознания, клоническими судорогами на фоне высокой температуры.
- Менингоэнцефалит – воспаление ткани мозга и оболочек.
Возникновение неврогенных осложнений связано с повреждением гематоэнцефалического барьера и проникновением возбудителя в ткани мозга.
Высокая контагиозность (заразность) натуральной оспы и использование для профилактики заболевания материала живого возбудителя определяет условия вакцинации для людей разных категорий.
Сроки введения вакцины и доза
Острые инфекционные патологии
Полная доза через 2 месяца после выздоровления
Сепсис, менингококцемия, вирусные гепатиты А, В
Через 6 месяцев стойкой ремиссии или выздоровления
После завершения активной фазы заболевания (с разрешения фтизиатра)
Гипертоническая болезнь, компенсированные пороки сердца, стенокардия напряжения 1-2-го функционального класса
Через 6 месяцев достижения стойкой ремиссии (стабильности артериального давления, ограниченного количества болевых приступов)
ЛОР-заболевания (отит, синусит, тонзиллит)
Через 3 месяца после санации или операции
Пациентам с аллергическими реакциями (не на компоненты вакцины) – препарат вводится под прикрытием антигистаминных препаратов.
После открытия флакона и растворения порошка – препарат можно использовать в течение 6-ти часов. Для выполнения манипуляций используются стерильные одноразовые инструменты и перевязочный материал.
С целью предотвращения развития бактериальных осложнений в месте введения препарата используется ежедневная смена марлевой повязки в течение 10 дней. В этот период необходимо носить одежду с длинными рукавами из натуральных материалов, место укола нельзя чесать или тереть.
Снятая марля должна быть чистой и сухой. При появлении признаков гнойного или геморрагического (с примесью крови) содержимого – необходимо обратиться к врачу.
Совет врача. Использование препарата живой оспенной вакцины возможно через 30 дней после вакцинации от другого заболевания
Препарат сохраняется в недоступном для детей месте при температуре 2-8° С в течение 2-х лет, растворитель – 3-х лет.
Допускается изменение температурного режима при транспортировке: 9-20° С на термин не более 24 часов. После истечения срока хранения или при несоблюдении условий – использование препарата категорически запрещено.
источник
Сегодня, при слове оспа каждому приходит на ум улыбающийся ребенок в мелких красных пятнах. Ветрянка — не особенно опасное заболевание, если им переболеть в детском возрасте. Однако всего пол века назад человечество вступило на трудный путь борьбы с другой, более опасной оспой — натуральной. На протяжении многих веков 1/6 — 1/8 часть всех заболевших натуральной оспой погибала. Прививка от оспы в нашей стране стала ставиться в 1924 году, а уже к 1936 году страшное заболевание было побеждено. Была еще одна незначительная вспышка в Москве в 1960 году, после чего в СССР перестали делать прививки от оспы в 1978 — 1982 году. Связано это было с тотальной массовой вакцинацией во всем мире и с тем, что в 1980 году ВОЗ объявил о ликвидации оспы.
На сегодняшний день прививка от черной (натуральной) оспы в России не ставится, иммунизация от оспы в России отменена. Вирус существует только в 2 лабораториях в мире: в США в CDC и в ГНЦ ВБ Вектор в России. В США последняя вакцинация среди военнослужащих проводилась в 2001 году в связи с опасениями применения вируса в качестве биологического оружия. Тем не менее, прививка от натуральной оспы существует и хранится на случай возобновления заболевания.
С 2020 года в национальный прививочный календарь вводится вакцинация от ветряной оспы. И сегодня прививки от оспы могут поставить все желающие. В странах, в которых прививка от ветрянки входит в прививочный календарь заболевают ветряной оспой всего 3% людей в легкой форме. Заболевание протекает без осложнений и сопутствующих смертей. Вакцинация против ветряной оспы необходима по ряду следующих причин:
- ветрянка может привести к летальному исходу;
- ветрянка может вызвать следующие осложнения: пневмонию, энцефалит, менингит, воспаление сосудов, инфекции крови, костей, сосудов, кожные инфекции. С возрастом летальность и риск осложнений увеличиваются до 50%;
- у 10-20% переболевших ветрянкой спустя годы заболевания возникает болезненный опоясывающий герпес;
- при заболевании в первые двадцать недель беременности и непосредственно перед родами ветрянка может вызвать патологии и поражения плода;
- заболевание может очень легко передаваться от человека к человеку. Заразиться можно даже в помещении, в котором 2 часа назад находился больной человек.
Как называется прививка от ветряной оспы? В России зарегистрированы 2 вакцины:
- французская вакцина Окавакс;
- бельгийская Варилрикс.
Оба препарата содержат ослабленные живые вирусы-Зостер. У обоих вакцин примерно одинаковая эффективность, но есть различия в количестве доз и в технике вакцинации.
И Окавакс и Варилрикс подходят и для профилактики заболевания и при необходимости вакцинации после контакта с больным ветряной оспой. Если ввести Варилрикс в течение 72 часов после встречи с больным, то заболевание будет эффективно предотвращено. Достоверно известно, что прививка поставленная в первые 3 дня после контакта более чем 90% случаев эффективна. На 4-е сутки ее эффективность снижается, но предотвращается развитие тяжелых форм инфекции.
Вакцина для профилактики ветряной оспы Окавакс ставится 1 раз в дозе 0,5 мл. В комплекте идут 2 флакона: с высушенными вирусами и с растворителем. Весь препарат вводится одномоментно. Обычно Окавакс ставится подкожно, в плечо, но можно поставить Окавакс и внутримышечно.
После Окавакса в течение 2 недель нельзя ставить любые препараты крови и иммуноглобулины, так как они снижают эффективность вакцинации. Окавакс можно ставить со всеми другими прививками в разные части тела, кроме БЦЖ. После любой другой прививки иммунизация Окаваксом проводится только через месяц.
Варилрикс лицензирован больше чем в 92 странах, в том числе в Германии, Великобритании, Франции, Италии, Испании, Канаде. На сегодняшний день поставлено больше одиннадцати миллионов прививок по всему миру.
Вакцина Варилрикс представляет собой комплект, состоящий из шприца, наполненного раствоителем и флакона с порошком. Варилрикс вводится в/м или подкожно в плечо. Необходимо сделать 2 прививки с промежутком в 1,5 – 3 месяца. Для профилактики после контакта ставится одна доза. Если ветрянка предотвращена, для выработки иммунитета ставится вторая доза через 1,5 – 2 месяца. Эффективность двух прививок составляет 98–100%. Варилрикс нельзя делать одновременно с БЦЖ и прививкой от бешенства. Если прививка ставится одновременно с другими, то вводятся они в разные участки тела.
После первой прививки от оспы через 1 – 3 недели может подняться температура и на коже может появиться сыпь. Это признаки активного формирования иммунитета, которые связаны с попаданием в организм живого вируса. Это не инфекция, а всего лишь ветряноподобные симптомы, которые проходят сами собой через несколько дней.
В случае, когда вакцинация от ветряной оспы была проведена человеку с низким иммунитетом (после перенесенного онкозаболевания, лечения кортикостероидами, химиотерапии и пр.) может проявиться заболевание в легкой форме. Такая ветрянка осложнений не вызывает практически никогда.
Нужно отметить, что как и после любой прививки, после прививки от ветряной оспы могут развиться некоторые неопасные локальные реакции. Отечность, краснота, уплотнение, небольшая болезненность — все это проявляется в первый день и проходит буквально через сутки-двое.
У 5% людей могут проявиться так называемые отсроченные реакции:
- небольшая температура;
- появление сыпи аналогичной, как при ветрянке;
- зуд кожи;
- недомогание;
- слабость;
- увеличение лимфоузлов.
Такие реакции могут развиться в течение 1-3 недель после прививки. Проходят реакции, как правило, самостоятельно и не требуют какого-либо лечения.
Чтобы уменьшить вероятность возникновения постпрививочных реакций не следует вакцинироваться в следующих случаях:
- при беременности и кормлении грудью, состояниях острого иммунодефицита, аллергических проявлениях после первой прививки — вакцинация не проводится;
- при ОРЗ и кишечных инфекциях — прививку от оспы можно ставить через 2-4 недели после выздоровления;
- после обострения хронических заболеваний — через месяц;
- после менингита — через полгода;
- за месяц перед проведением хирургических операций.
Некоторых беспокоит шрам от прививки от оспы. Образование шрама на месте укола считается нормальной реакцией организма, свидетельствующей об эффективности иммунизации. Шрам после введения вакцины от ветряной оспы образуется поэтапно. Сначала появляется припухлость с покраснением, потом формируется папула. Около папулы образуется красный ободок. Потом постепенно формируется везикула, покрывающаяся коростой.
После отпадения коросты на месте укола образуется рубец. Постепенно шрам на плече немного рассасывается и становится практически незаметным. Процесс может сопровождаться повышением температуры до 39°С, слабостью, головной болью, воспалением лимфоузлов.
Восприимчивость к вирусу у не привитого и не переболевшего человека очень высока: из 100 контактировавших с заболевшим человеком заболевают практически все. В каком возрасте вакцинируются от оспы? Вакцину можно поставить в любом возрасте, однако ВОЗ дает рекомендации ставить прививку от одного года до двух лет. Дети до 13 лет получают одну дозу вакцины.
Иммунитет после прививки работает до 30 лет. Программ ревакцинации от ветряной оспы не разработано, прививка ставится один раз. Однако в развитых странах периодически проводятся дополнительные иммунизации, когда прививку получают не привитые и не болевшие граждане. Это необходимо для уменьшения количества дикого вируса.
В России ревакцинация проводится только больным из группы риска, у которых эффективность прививок ниже.
К группам риска относятся:
- больные лейкозом;
- пациенты перед трансплантацией органов;
- онкобольные проходящие все виды лечения;
- лица, получающие иммунодепрессанты.
На сегодняшний день прививка от оспы ставится платно. То есть, человек может приобрести вакцину в аптеке и привезти ее в поликлинику, соблюдая правила транспортировки, где ее поставят бесплатно. Можно поставить в любом медицинском центре, где она есть.
источник
На протяжении многих веков человечество страдало от такой высоко заразной инфекционной болезни, как черная или натуральная оспа, она ежегодно уносила десятки тысяч жизней. Это страшное заболевание носило характер эпидемии и поражало целые города, континенты. К счастью, ученым удалось разгадать причины появления симптомов оспы, что позволило создать эффективную защиту от них в виде прививки от оспы. На сегодняшний день патология относится к числу побежденных инфекций, о чем было сообщено еще в 1980 году. Случилось это благодаря поголовной вакцинации под эгидой ВОЗ. Подобные мероприятия позволили искоренить вирус и предупредить потенцированные им миллионы смертей по всей планете, поэтому в настоящее время прививки не осуществляются.
Черная оспа – одно из самых древнейших инфекционных заболеваний вирусного происхождения. Болезнь отличается высоким уровнем заразности и протекает в большинстве случаев с летальным исходом или же оставляет в напоминание о себе грубые рубцы по телу. Существует два основных возбудителя инфекции: более агрессивная Variola major и менее патогенная Variola minor. Летальность при поражении первым вариантом вируса составляет целых 40-80%, тогда как его малая форма приводит к смерти лишь в трех процентах случаев от общего количества больных.
Оспа считается особо заразной болезнью, она передается воздушно-капельным и контактным путем. Она отличается выраженной интоксикаций, а также появлением сыпи на коже и слизистых оболочек, имеет циклическое развитие и трансформируется в язвочки. При заражении пациенты отмечают возникновение следующих симптомов:
- полиморфных высыпаний по всему телу и слизистых, которые проходят стадии пятен, папул, пустул, корочек и рубцевания;
- резкое повышение температуры тела;
- выраженные признаки интоксикации с ломотой в теле, тошнотой, головными болями;
- в случае выздоровления на коже остаются глубокие шрамы.
Несмотря на то, что врачам удалось полностью победить оспу среди человеческой популяции еще в далеких 1978-1980 годах, в последнее время все чаще появляются сведения о случаях заболевания у приматов. Это не может не вызывать волнения, так как вирус легко может переброситься на человека. Учитывая, что последняя прививка от оспы была сделана еще в 1979 году, то сегодня с уверенностью можно утверждать о возможности возникновения новой волны эпидемии, так как рожденные после 1980 года, вообще не обладают прививочным иммунитетом от оспы. Медицинские работники не перестают поднимать вопрос о целесообразности возобновления обязательной вакцинации от оспенной инфекции, что позволит предупредить новые вспышки смертельно опасного заболевания.
Считается, что натуральная оспа возникла несколько тысяч лет до нашей эры на Африканском континенте и в Азии, где она перешла к людям от верблюдов. Первые упоминания об эпидемии оспы датируются четвертым столетием, когда болезнь бушевала на территории Китая, и шестым веком, когда она унесла жизни половины населения Кореи. Через три сотни лет инфекция добралась до Японских островов, где тогда вымерло 30% местных жителей. В VIII веке оспа фиксировалась в Палестине, Сирии, на Сицилии, в Италии и Испании.
Начиная с 15-го столетия, оспа гуляла по всей Европе. По общим сведениям, ежегодно от оспы погибало около миллиона жителей Старого света. Лекари того времени утверждали, что данным заболеванием должен переболеть каждый. Казалось бы, люди смирились с оспенным мором.
До 17-го столетия в России не встречалось письменных упоминаний о натуральной оспе, но это не является доказательством того, что ее не было. Предполагается, что оспа бушевала преимущественно в Европейской части государства и поражал низшие слои ощества, поэтому не предавался всеобщей огласке.
Ситуация изменилась, когда в средине 18-го века инфекция распространилась глубоко вдаль страны, вплоть до Камчатского полуострова. В это время она стала хорошо известной и для знати. Страх был настолько велик, что такие прививки сделали себе члены семьи британского монарха Георга I. К примеру, в 1730 году от оспы скончался юный император Петр II. Петр III также заразился инфекцией, но выжил, до самой кончины борясь с комплексами, возникшими на фоне понимания своего уродства.
Человечество пыталось бороться с инфекцией с самого начала ее появления. Нередко к этому привлекались колдуны и шаманы, читались молитвы и заговоры, больных даже рекомендовалось одевать в красную одежду, так как считалось, что это поможет выманить болезнь наружу.
Первым эффективным способом борьбы с недугом стала так называемая вариоляция – примитивная прививка от оспы. Этот метод быстро распространялся по миру и уже в 18-м веке попал в Европу. Его суть заключалась в том, чтобы взять биоматериал из пустул успешно переболевших людей и внедрить его под кожу здоровых реципиентов. Естественно, подобная методика не давала 100% гарантий, но позволила в несколько раз снизить заболеваемость и смертность от оспы.
Инициатором прививок в России стала сама императрица Екатерина Вторая. Она издала указ о необходимости массового прививания и на собственном примере доказала его эффективность. Первая прививка от оспы в Российской Империи была сделана в далеком 1768 году, специально приглашенным для этого английским врачом Томасом Димсдейлом.
После того как императрица перенесла оспу в легкой форме, она настояла на вариоляции собственного мужа и наследника престола Павла Петровича. Через несколько лет были привиты и внуки Екатерины, а врач Димсдейл получил пожизненную пенсию и титул барона.
О прививке от оспы, которую сделали императрице, очень быстро ширились слухи. И уже через несколько лет прививка стала модным трендом среди российской знати. Сделать прививку желали даже те подданные, которые уже переболели инфекцией, поэтому процесс иммунизации аристократии моментами доходил до абсурда. Сама Екатерина была горда своим поступком и не раз писала об этом своим родственникам за границу.
Екатерина II настолько увлеклась вариоляцией, что решила привить и остальное население страны. В первую очередь это касалось учащихся в кадетских корпусах, солдат и офицерского состава имперской армии. Естественно, методика была далеко не совершенна, и нередко приводила к гибели привитых пациентов. Но, безусловно, она позволила снизить темпы распространения инфекции по территории государства и предупредила тысячи смертей.
Ученые постоянно совершенствовали метод вакцинации. В начале 19-го века вариоляцию отодвинула на второй план более продвинутая методика англичанина Дженнера. В России первая такая прививка была проведена ребенку из воспитательного дома, ему ввел вакцину профессор Мухин в Москве. Мальчику Антону Петрову после успешной вакцинации пожаловали пенсию и присвоили фамилию Вакцинов.
После этого случая прививки начали делать повсеместно, но не на обязательном основании. Лишь с 1919 года вакцинация стала принудительной на законодательном уровне и предполагала составление списков привитых и непривитых детей в каждом регионе страны. В результате таких мероприятий правительству удалось минимизировать количество вспышек инфекции, они регистрировались исключительно в отдаленных местностях.
В это сложно поверить, но еще в недалеких 1959-1960 годах в Москве была зарегистрирована вспышка натуральной оспы. Она поразила около 50 человек, трое из которых в ее результате скончались. Что же послужило источником недуга в стране, где с ним успешно боролись десятилетиями?
Оспу в Москву привез отечественный художник Кокорекин из Индии, где он имел честь присутствовать при сожжении умершего человека. Вернувшись из путешествия, он успел заразить свою жену и любовницу, а также 9 представителей медперсонала больницы, в которую его привезли, и еще 20 человек. К сожалению, спасти художника от гибели не удалось, но впоследствии всему населению столицы пришлось вводить вакцину от заболевания.
В отличие от Европы, населению азиатской части континента и Африки не было известно об эффективной вакцине от оспы практически до средины 20-го столетия. Это провоцировало новые заражения в отсталых регионах, которые из-за роста миграционных потоков угрожали и цивилизованному миру. Впервые инициировать массовое введение вакцины всем людям на планете взялись врачи СССР. Их программа была поддержана на саммите ВОЗ, участники приняли соответствующую резолюцию.
Массовое введение вакцины началось в 1963 году, и уже спустя 14 лет в мире не было зарегистрировано ни одного случая оспы. Спустя три года человечество объявило о победе над болезнью. Вакцинация утратила свою важность и была прекращена. Соответственно, у всех жителей планеты, родившихся после 1980 года нет иммунитета от инфекции, что делает их уязвимыми перед недугом.
источник
Оспа — заразная болезнь, опасная тем, что передаётся от больного человека через телесный контакт или воздушно-капельным путём. К счастью, за два последних столетия мир победил большинство инфекций, считавшихся смертельно-опасными. Это случилось благодаря вакцинации. История прививки от оспы насчитывает более 180 лет.

Ещё в средние века было замечено, что человек, переболевший оспой, в дальнейшем от неё уже не пострадает. Тогда и появилась идея специально заражать здоровых людей, так у человека было больше шансов пережить болезнь.
Под оспенной вакциной понимают лечебный предохранительный препарат, изготовленный из вируса коровьей оспы и осповакцины. Что касается вируса коровьей оспы, его получают из возбудителей на коже заражённого животного. Для получения штамма используют коров и овец, кроликов или куриные эмбрионы.
Животным через надрезы в коже втирают вирус, а спустя 5 дней, когда сформируются оспенные пустулы, умерщвляют. Затем гнойничковую сыпь соскабливают и размельчают. Полученную смесь называют оспенным детритом. Осповакцина представляет собой сложный многокомпонентный фермент, схожий с вирусом коровьей оспы.
Его происхождение до конца не выяснено. Считается, что этот вирус изменился в сторону ослабления в результате многократного прохождения через организм животных. Поэтому при вводе в организм человека он не может вызвать оспу, но формирует к ней иммунитет.

Смертность от чёрной оспы достигала в то время 70%. Так к концу 18 века Европа представляла собой один сплошной оспинный лазарет. Умершие исчислялись миллионами. У выживших людей на лицах оставались ужасные шрамы.
Заболевание опустошало целые города, и только всеобщая вакцинация остановила распространение эпидемии. Первая противооспенная вакцина была изобретена англичанином Э. Дженнером, врачом по образованию.
Он всю жизнь лечил доярок и заметил, что скотницы, контактирующие с больными животными (оспенные пузырьки были на вымени коров), имели небольшие шрамы на пальцах рук. Но эти щербинки быстро заживали.
А самое главное — женщины в будущем не болели натуральной оспой, из чего Дженнер сделал предположение, что заражение более лёгкой коровьей оспой спасает человека от оспы натуральной и решил проверить свои догадки.

Тем не менее, температура и прочие симптомы быстро прошли, а гнойник благополучно подсох. Спустя 6 недель Дженнер заразил мальчика уже штаммом вируса опасной чёрной оспы. Однако у ребёнка успел выработаться иммунитет, и он не заболел.
Так, в мае 1796 года была проведена первая в истории вакцинация (от латинского «vaccines» –коровий). А Дженнер сделал вывод, что материал, взятый от животного или человека, заражённого коровьей оспой, защищает в будущем от заболевания оспой натуральной. Нужно заметить, что попытки прививок от оспы были предприняты и до Дженнера.
Так, жители Китая и Индии, спасаясь от инфекции, практиковали заражение здоровых людей гноем оспенных больных. Привитый человек заболевал, но с лёгкой симптоматикой, образовывая на теле 20-30 гнойничков. Этот метод был назван «вариоляцией». «Variola» на латыни означает «оспа».
Но британский двор поддержал Дженнера. А в 1803 году, когда данные по успешной вакцинации подтвердились в нескольких странах, в Лондоне был учреждён институт оспопрививания, бессменным руководителем которого стал доктор Дженнер.
Что касается России, то здесь методика английского врача впервые была опробована только в 1801 году. В 20-ом столетии вакцинация уже активно практиковалась во всех странах.
Массовая вакцинация на сегодняшний день не проводится, поскольку с 1980 года инфекция считается полностью ликвидированной. Но и сейчас есть люди, профессия которых предполагает определённый риск заражения натуральной оспой.
Согласно постановлению Минздрава России, к группе риска относятся:
- врачи-эпидемиологи (и их помощники) территориальных органов, подотчётных Роспотребнадзору;
- старший и младший медперсонал инфекционных отделений и клиник, связанный с лабораторными исследованиями на ортопоксивирусы;
- бригады скорой помощи, работающие в очаге инфекции: госпиталях и изоляторах, а также занятые эвакуацией больных и вакцинацией;
- врачи-дезинфекционисты, медсёстры и санитарки вирусологических отделов дезинфекции и лабораторий.
В случае выявления очагов натуральной оспы на территории РФ обязательной вакцинации и ревакцинации подлежат:
- перечисленные выше категории лиц независимо от результата и времени проведения предшествующей прививки;
- лица, имевшие непосредственный контакт с больным с подозрением на оспу и его вещами.
Обязательная очередная ревакцинацию у перечисленных групп риска проводится через 5 лет.

- живая сухая (делается накожно);
- мёртвая сухая (используется в случае 2-х этапной вакцинации);
- живая эмбриональная (или ТЭОВак) в таблетированной форме.
Данная вакцина целесообразна для экстренного прививания. Причём для выработки иммунизирующей способности достаточно одной дозы. Штамм выращивают на кожном покрове телят. К полученному активному компоненту (живому вирусу) добавляют стабилизатор и растворитель-глицерин. Вакцина выпускается в виде ампул разной дозировки.

Штамм данного вида вируса культивируют также на коже телят. Но затем живой компонент разрушают гамма-излучением. Полученную вакцину разбавляют физраствором. Производится в виде ампул.
Существует ещё один вид вакцины: оспенная эмбриональная или ТОЭВак. Здесь активным компонентом выступает живой вирус вакцины. Его выращивают в теле куриного эмбриона. Затем препарат высушивают, добавляют стабилизатор и специальные наполнители.
Далее прессуют в таблетки. Этот вид вакцины используется только для ревакцинации. Таблетки имеют сладковатый вкус с запахом ванилина. Одна штука соответствует одной дозе.

Если человек соглашается, он проходит тщательное медобследование на предмет возможных противопоказаний. Когда пациент не согласен на вакцинацию, он должен написать отказ в письменной форме, о чём будет сделана отметка в его медицинской карте.
Обязательно в день прививки человеку измеряют температуру. Если она повышена, процедура отменяется. Прививки проводятся в специально организованных пунктах или кабинетах с применением всей необходимой техники. Вакцинация осуществляется только медработниками, прошедшими специальную подготовку.
Дивергентную прививку проводят отдельными стерильными инструментами: оспопрививальным пером и 2-х зубцовой иглой. Место укола: наружная часть плеча с чистой кожей, без вакцинальных рубцов. Если всё сделано правильно, в месте накалывания появится слабое набухание краёв кожи.
При 2-х этапном методе вакцину вводят в 2 приёма. Сначала делается укол инактивированным препаратом. А через неделю вводится уже живой вирус. Если в этот срок уложиться не получается, повторную вакцинацию допускается сделать в течение последующих 2-х месяцев.

Выполненная прививка регистрируется в:
- карте больного;
- сертификате профилактических прививок установленного образца;
- специальном журнале учёта.
Противопоказаний довольно много. Вакцинация исключается для:
- беременных женщин и детей до 1 года;
- при аллергии на любой компонент препарата;
- если имеется ДЦП и болезнь Дауна;
- при дерматитах и артритах;
- в случае любых онкологий;
- при бронхиальной астме;
- ВИЧ- инфекции;
- при нефропатиях и др.
При ряде болезней прививку сделать можно, если состояние больного улучшилось, а врач дал своё согласие. Сюда относится:
- сахарный диабет;
- болезни сердца;
- астма;
- нарушения кожного покрова;
- хроническая пневмония;
- психические заболевания и др.
Шрам после оспенной прививки будет обязательно, но это не страшно. Печально, что вакцинация может дать осложнения. Это случается, если у прививаемого лица вовремя не были выявлены различного рода иммунологические дефициты, хронические патологии или аллергии.
- вакцинальная экзема;
- прогрессирующая вакциния;
- поствакцинальный энцефалит;
- генерализованная вакциния;
- полирадикулоневрит.
И хотя тяжёлые воспаления после оспенной прививки крайне редки, их лечением и профилактикой должен заниматься только специалист.
Врачи-инфекционисты в последнее время отмечают рост популярности вакцинации от ветряной оспы, особенно среди детей. Эта прививка не грозит летальным исходом и переносится довольно легко, а карантинный период довольно короток. Родители отмечают, что эффективность прививки высока, если её применить в первые 2 дня. Большинство отзывов — за проведение вакцинации.
Несет ли реальную опасность вакцинация? Ответ в видео:
Человечество сумело победить оспу навсегда. Но существуют и другие опасные инфекции, которые могут проявиться в любой момент. Поэтому так важны прививки – главный фактор в борьбе с глобальными вирусами.
источник
Вакцинация от оспы не относится к числу обязательных, ее делают добровольно. На сегодняшний день существует 3 вида вакцин:
- вакцина сухая живая оспенная;
- инактивированная сухая оспенная вакцина;
- оспенная эмбриональная живая вакцина в таблетированной форме.
Сухая живая оспенная вакцина содержит ослабленный вирус в четко отмеренной дозе. Для формирования иммунитета достаточно разовой вакцинации. Она вводится накожно, это предотвращает побочные эффекты.
Таблетированная вакцина применяется на этапе ревакцинации. У людей, не получавших первичную вакцинацию, этот препарат не применяется.
Принцип действия вакцин почти одинаковый — они имитируют инфекцию, позволяя организму столкнуться с возбудителем заболевания.
Если организм никогда не сталкивался с возбудителем, то не распознает его адекватно и не сработает «антивирус». Большинство контактов с возбудителем происходит в «диких» условиях, где реакция организма, как и количество возбудителя, контролировать невозможно.
В старые времена детей со всего округа водили в гости к больным ветрянкой. Такая своеобразная живая вакцинация. Шрамов после нее не остается, но последствия непредсказуемы.
На сегодняшний день против ветряной оспы существуют вакцины:
Окавакс содержит живые вирусы и ставиться детям после года и взрослым. Вводится подкожно.
Варилрикс обладает подобными свойствами.
После прививок на метте введения остается шрам. Он имеет диаметр от 5 до 10 мм, кожа на нем уплотнена. Поверхность неровная. Кроме того, шрамы обычно есть на обоих плечах.
ВОЗ рекомендует проводить прививание против оспы в возрасте от года до двух лет. Это возраст предшествует группе риска. Однако, прививку можно сделать в любое время позже. Кроме того, ее можно делать даже после контакта с инфекцией. Это позволит предотвратить осложнения. Но эффективность такой профилактической прививки будет достаточной только в случае введения в первые 72 часа после контакта.
Как проходит вакцинация? Правила универсальны — здоровый ребенок, отсутствие противопоказаний.
Существует несколько способов введения:
Оптимальное место для введения вакцины — дельтовидная мышца плеча. Бывает, что это место недоступно (например, туда уже поставили другую вакцину). Тогда допустимо сделать прививку в подлопаточную область.
Ягодичная мышца нежелательна, так как у детей выше риск попасть в нерв или сосуд, или не дойти до мышцы через жировую прослойку. В таком случае всасывание вакцины замедлится. А сам процесс будет намного более болезненным.
Прививка от оспы имеет свои противопоказания. Они могут быть как абсолютными, то есть исключающими введение препаратов когда-либо, так и относительными.
Есть состояния, введение вакцины при которых возможно только после консультации врачей:
- патологии сердца, почек, печени, кровеносной системы;
- судорожный синдром;
- аллергические реакции на любые вакцины в анамнезе;
- патологии иммунитета.
Еще один аспект, о котором нужно знать — реакции. Какие нормальные, а какие относятся к патологическим.
Следующее можно считать нормальным после постановки вакцины против ветряной оспы:
Все это необходимо воспринимать, как совершенно нормальные реакции. Малыш болеет ветрянкой, просто в легкой и быстротечной форме. Длится это 21 день и проходит самостоятельно.
А вот если все это усилено и длится более двух недель, стоит насторожится и отвести малыша к доктору. Но патологические реакции наблюдаются только при несоблюдении правил безопасности и игнорировании противопоказаний.
Отдельно стоит поговорить о такой реакции, как шрам после прививки. В первое время после вакцинации родителей может пугать внешний вид места введения вакцины — покрасневшее, опухшее, иногда даже синюшное.
Чтобы избежать осложнений и неприятных последствий нужно придерживаться правил «до» и «после».
До прививания стоит сделать 5 шагов:
- Обратится к педиатру, неврологу и иммунологу.
- Сделать общий анализ крови, кала и мочи.
- Сделать иммуннограмму.
- Если у ребенка есть судорожный синдром — сделать электроэнцефалограмму.
- Если есть подозрения на патологию сердца — электрокардиограмму.
Убедиться, что нет противопоказаний, и можно делать прививку.
Ветряная оспа сегодня не настолько опасна, ведь есть препараты, которые облегчают течение и предотвращают осложнения. Однако если в семье были сложные протекания и последствия оспы, стоит перестраховаться и привить малыша. Одного цикла (или дозы) прививания достаточно для формирования стойкого иммунитета.
Если раньше (до 1983 года) вакцинация от оспы считалась обязательной, то после ликвидации эпидемий и разработки новых препаратов ее исключили из календаря. Определить необходимость прививания поможет врач.
Автор: Сухорукова Анастасия Андреевна, педиатр
Оно опасно тем, что его вирус даже после выздоровления надолго поселяется в нервных стволах и способен в будущем поразить центральную нервную систему, что нередко вызывает паралич, нарушение чувствительности, падение зрения и прочие осложнения. Поэтому так важно осознать, насколько полезна прививка от ветрянки и вовремя сделать её своим детям. Бояться её не нужно: это одна из самых безопасных вакцинаций.
Во-первых, родителям полезно знать, когда делают прививку от ветрянки детям, чтобы не пропустить сроки столь важной процедуры:
Решая, сделать прививку от ветрянки своему малышу или нет, родители должны взвесить все за и против. С одной стороны, она не даёт 100% гарантии того, что ребёнок не будет инфицирован. С другой, это обеспечит более лёгкое протекание заболевания в дальнейшем, если заражение всё-таки произойдёт. А самое главное — без последствий в дальнейшем для его здоровья. Во-вторых, неоспоримым преимуществом является срок действия прививки от ветрянки: около 20 лет — немалый показатель, который говорит сам за себя. Вакцинация происходит лишь 1 раз в жизни человека. Это заставляет задуматься о том, насколько она эффективна.
Многие родители спрашивают, как называется прививка от ветрянки: никаких особенных аббревиатур для неё не существует. В общем календаре вакцинации детей она значится как ВО (ветряная оспа).
Чего действительно боятся родители, так это то, какую реакцию у ребёнка вызовет прививка против ветрянки.
Считается, что прививка от ветряной оспы детям — одна из самых лёгких и безопасных в плане реакции маленького организма на вводимый препарат. Среди возможных можно отметить следующие (но они бывают крайне редко):
Общие (не местные) симптомы обычно проявляются только через пару недель (между 7 и 21 сутками) после вакцинации, поэтому их медики называют отстроченными. Лечения они не требуют, так как проходят самостоятельно.
Детская прививка против ветрянки противопоказана в следующих случаях:
Это категоричные и бесспорные противопоказания, при которых прививка против ветрянки откладывается на необходимый срок. Однако есть ещё ряд состояний, при которых вакцинацию, с одной стороны, не отменяют, но, с другой стороны, они требуют тщательного наблюдения врача и предельной осторожности. К ним относятся:
- хронические патологии почек, сердца, печени, сосудов, системы крови;
- судороги;
- аллергические реакции на другие вакцины;
- нарушения иммунитета.
После прививки от ветрянки при несоблюдении противопоказаний возможны следующие осложнения:
- опоясывающий лишай;
- нарушение чувствительности;
- энцефалит;
- полиморфная эритерма;
- снижение количественного показателя тромбоцитов в крови;
- патология суставов.
Существует ряд заключений о вреде моющей косметики. К сожалению, не все новоиспеченные мамочки прислушиваются к ним. В 97 % шампуней используется опасное вещество Содиум Лаурил Сульфат (SLS) или его аналоги. Множество статей написано о воздействии этой химии на здоровье как деток, так и взрослых. По просьбе наших читателей мы провели тестирование самых популярных брендов.
Если вы сомневаетесь в натуральности вашей косметики, проверьте срок годности, он не должен превышать 10 месяцев. Подходите внимательно к выбору косметики, это важно для вас и вашего ребенка.
Любое копирование запрещено без разрешения администрации.
Оно опасно тем, что его вирус даже после выздоровления надолго поселяется в нервных стволах и способен в будущем поразить центральную нервную систему, что нередко вызывает паралич, нарушение чувствительности, падение зрения и прочие осложнения. Поэтому так важно осознать, насколько полезна прививка от ветрянки и вовремя сделать её своим детям. Бояться её не нужно: это одна из самых безопасных вакцинаций.
Во-первых, родителям полезно знать, когда делают прививку от ветрянки детям, чтобы не пропустить сроки столь важной процедуры:
Решая, сделать прививку от ветрянки своему малышу или нет, родители должны взвесить все за и против. С одной стороны, она не даёт 100% гарантии того, что ребёнок не будет инфицирован. С другой, это обеспечит более лёгкое протекание заболевания в дальнейшем, если заражение всё-таки произойдёт. А самое главное — без последствий в дальнейшем для его здоровья. Во-вторых, неоспоримым преимуществом является срок действия прививки от ветрянки: около 20 лет — немалый показатель, который говорит сам за себя. Вакцинация происходит лишь 1 раз в жизни человека. Это заставляет задуматься о том, насколько она эффективна.
Многие родители спрашивают, как называется прививка от ветрянки: никаких особенных аббревиатур для неё не существует. В общем календаре вакцинации детей она значится как ВО (ветряная оспа).
Чего действительно боятся родители, так это то, какую реакцию у ребёнка вызовет прививка против ветрянки.
Считается, что прививка от ветряной оспы детям — одна из самых лёгких и безопасных в плане реакции маленького организма на вводимый препарат. Среди возможных можно отметить следующие (но они бывают крайне редко):
Общие (не местные) симптомы обычно проявляются только через пару недель (между 7 и 21 сутками) после вакцинации, поэтому их медики называют отстроченными. Лечения они не требуют, так как проходят самостоятельно.
Детская прививка против ветрянки противопоказана в следующих случаях:
Это категоричные и бесспорные противопоказания, при которых прививка против ветрянки откладывается на необходимый срок. Однако есть ещё ряд состояний, при которых вакцинацию, с одной стороны, не отменяют, но, с другой стороны, они требуют тщательного наблюдения врача и предельной осторожности. К ним относятся:
- хронические патологии почек, сердца, печени, сосудов, системы крови;
- судороги;
- аллергические реакции на другие вакцины;
- нарушения иммунитета.
После прививки от ветрянки при несоблюдении противопоказаний возможны следующие осложнения:
- опоясывающий лишай;
- нарушение чувствительности;
- энцефалит;
- полиморфная эритерма;
- снижение количественного показателя тромбоцитов в крови;
- патология суставов.
Существует ряд заключений о вреде моющей косметики. К сожалению, не все новоиспеченные мамочки прислушиваются к ним. В 97 % шампуней используется опасное вещество Содиум Лаурил Сульфат (SLS) или его аналоги. Множество статей написано о воздействии этой химии на здоровье как деток, так и взрослых. По просьбе наших читателей мы провели тестирование самых популярных брендов.
Если вы сомневаетесь в натуральности вашей косметики, проверьте срок годности, он не должен превышать 10 месяцев. Подходите внимательно к выбору косметики, это важно для вас и вашего ребенка.
Любое копирование запрещено без разрешения администрации.
источник