Черная оспа вызывается вирусами двух типов, который передается воздушно-капельным путем, а также при контакте с кожей зараженного или вещами, сохранившими биологический материал больного. Вирусы вызывают общую интоксикацию организма, как следствие повышается температура тела, кожа покрывается характерными пузырьками, благодаря которым болезнь диагностируется однозначно. Пузыри поражают не только кожные покровы, но и слизистые оболочки. В средние века, если больному удавалось выжить, на коже неминуемо оставались уродливые рубцы – оспины. Кроме кожи у выживших могло пропадать полностью или частично зрение.
Вирус черной оспы устойчив к температурному воздействию, он может месяцами существовать в инкубационной форме в чешуйках зараженной ткани.
Оспа давно известна человечеству, хорошо описана и изучена медиками. Зародилась болезнь на востоке, а оттуда распространилась в Европу, Африку, с колонизаторами в Северную и Южную Америки. Современные ученые находят идентичность группы вирусов оспы и болезни верблюдов. Вероятно, от домашних животных мутирующий вирус перешел к людям, иммунитет которых не мог оказывать сопротивление этой инфекции.
Попытки найти лекарство от инфекции предпринимались с давних пор. Еще в 910 году персидский врач Разес в трактате «Оспа и корь» подробно изложил свои наблюдения. Болезнь поражала детей и… любителей сладкого. Врач рекомендовал в качестве профилактики диету, содержащую больше жиров и кислот, отказ от меда, фиников и инжира, содержащих сахара. Несмотря на это, оспа продолжала уносить жизни людей сотнями тысяч еще многие годы. Эта болезнь поражала войска, истребляла целые племена. Беспомощность перед этой болезнью вызывала у людей панику. С 16 века Европа столкнулась с эпидемий черной оспы. Отсутствие каких-либо эффективных средств лечения толкало властьимущих на самые радикальные меры. Так во время эпидемии при дворе короля Карла Лысого все зараженные и те, кто за ними ухаживал, были убиты. Королева Аустригильда Бургундская повелела на смертном одре в случае её смерти, казнить двух ее врачей. Жесткая мотивация не сработала: королева умерла от оспы, а учёных врачей Николауса и Донатуса изрубили мечами.
Европейское население столетия страдало от недуга, так что почти всё население переболело этой инфекцией, уродуя лица людей рубцами, калеча или унося в могилу. В Германии того времени особой приметой являлось отсутствие оспин на лице. По мнению историков, мода на косметику, белила и румяна была вызвана необходимостью маскировки рубцов. Каждый третий заболевший умирал. По некоторым оценкам, смертность в средние века от оспы в Европе составляла до полуторамиллионов человек.
С начала 16 века, вместе с колонизаторами, болезнь попала на Американские континенты, где проявила себя как эффективное бактериологическое оружие. В центральной и Южной Америке до 90% местного населения погибло в короткий срок от черной оспы, освободив колонизаторам земли и ресурсы без особых хлопот.
Россия не так страдала от черной оспы, как население Центральной Европы. От черной оспы умер внук Петра Первого, последний наследник династии по мужской линии. Случайно ли он подхватил эту болезнь, или был намеренно заражен вследствие придворных интриг – достоверно не известно. Но смертельный недуг быстро унес жизнь четырнадцатилетнего правителя Российской Империи.
Массовое заболевание оспой привело к опустошению города в Заполярье Зашиверска. Основанный казаками город-крепость несколько столетий развивался и расширялся, но меняющиеся экономические условия привели к его упадку. Оспа и корь стали причиной гибели всего населения городка в 1773 -1776 годах, после которого место было покинуто людьми окончательно.
И только тотальная вакцинация смогла предотвратить распространение эпидемий. Но еще несколько веков прошло пока тысячелетия борьбы с этим проклятием не принесли свои плоды: с 1977 года опасный вирус уничтожен. Образцы штаммов черной оспы хранятся при низкой температуре в двух местах: в Москве и в Атланте.
Несмотря на пафосные утверждения, что черная оспа побеждена во всем мире, опасность существует. Описаны случаи заражения черной оспы туриста из Москвы в Индии в 1959 году. В результате 46 человек заразились и трое из них, включая самого туриста, умерли. Оригинальный обряд сжигания умершего в Индии привлек внимание художника из Москвы. Возможно, что перелетевший от кремируемого пепел стал причиной заражения. Советским медикам удалось предотвратить эпидемию. За два месяца усилиями эпидемиологов и сотрудников КГБ были выявлены и ограничены в перемещении все контактирующие. Но так ли хорошо сработают эти службы сегодня.
Не нужно сбрасывать со счетов и бактериологическую угрозу. Существует вероятность сознательного заражения людей и скота. По мнению ученых, только высокая степень иммунизации населения делает этот способ борьбы малоэффективным.
Выявить оспу не сложно, так как она протекает с очень характерным поражением кожи. Болезнь начинается как обычная вирусная инфекция: появляется озноб, температура тела повышается, боли в мышцах в районе поясницы, в ногах и руках. Больной испытывает жажду, головокружение, болит голова, поташнивает. Все мы болели вирусами и переживали такие симптомы. Но на второй день к этому состоянию добавляется сыпь. Сыпь появляется в районе грудной клетки, распространяется вниз, в область пупка и ниже, поражает области паха, мышечных впадин, бедра. Еще через два дня температура снижается, но на голове, теле, ногах и руках появляются типичные оспины, которые не перепутаешь ни с чем: пузырьки, наполненные жидкостью. Вначале появляется красные пятна, затем они превращаются в характерные пузырьки, которые со временем подсыхают, образуют корочки, на месте которых остаются рубцы.
Большое мучение доставляют оспины на слизистых тканях носа, глотки, гортани, трахеи, бронхах, конъюнктивах, прямой кишке, женских половых органов, мочеиспускательного канала. Их заживление происходит медленно, часто оспины становятся источником гнойных инфекций.
Через четыре дня состояние инфицированного ухудшается, нарушается сознание, больной бредит, у детей могут наблюдаться судороги.
Опасность заражения оспой существует до сих пор. Медики имеют арсенал средств, позволяющий снизить вероятность летального исхода, но из-за скоротечности болезни не всегда есть время для постановки точного диагноза и время для действия препаратов. Сегодня состояние больного облегчает прием противовирусных препаратов в сочетании с антибиотиками. Для профилактики нагноения пузырьков на кожу наносят антисептики. Но профилактические меры, массовая профилактика – пока единственно эффективное средство и гарантия от заражения оспой.
Плюсы иммунизации очевидны: болезнь отступает перед иммунизацией. Очень важна в этой победе массовая иммунизация населения. Попытки предотвращать распространение эпидемий оспы известны давно: известен письменный источник, датированный 1000 годом до н.э., в которых описывается такой способ: от больного оспой берутся корочки, высушиваются и растираются в порошок. Полученный препарат вдыхает здоровый человек, заражая себя вирусом.. Да, да, это тот путь профилактики: приобретение иммунитета. Единственный фактор, который не учли древние доктора, это сила вируса. Зачастую такая профилактика оборачивалась реальным заражением и смертью людей.
Называется такое преднамеренное заражение вариоляция.
Черкесские женщины традиционно привали оспу своим детям, делая разрез на руке младенца и помещая в рану сухие корочки, взятые у болеющего младенца. Таким образом, среди черкесского населения оспа имела столетиями хождение, но вялотекущее течение болезни в детстве предотвращало распространение эпидемии среди взрослых.
Известно и задокументировано, что Екатерина II прививала себе оспу. В 1768 году. Её примеру последовали многие венценосные особы и рядовые граждане. В те года от оспы умирал каждый 7-ой ребенок. Поэтому особое внимание уделялось вакцинации кадетов. Каждому привитому был жалован 1 руб.
Как и любого препарата, метода, вакцинация имеет свои минусы. В истории известны случаи летальных исходов от прививок, развития осложнений хронических заболеваний. Конечно, это единичные случаи. Но и они требуют внимания. Прививаться нужно, но надо это делать правильно, соблюдая график, в специализированных центрах, будучи совершенно здоровым. Для этого перед вакцинаций необходимо пройти небольшое обследование, сдать анализы крови и мочи, пройти флюорографию, сделать тесты на аллергены.
С 1980 года в России не прививают оспу массово. Вакцинацию делают взрослым людям, чья профессия связана с риском заражения этой болезнью. Первая доза вакцины вводится подкожно в области предплечья. Она не вызывает реакции и проходит в большинстве случаев без недомоганий. Через неделю вводится вторая часть инъекции накожно на внешнюю часть плеча. Три следующие за ревакцинацией недели следует наблюдать место прививки. Не следует его мочить, чесать и растирать. Нормальным для привитого повторно будет повышение температуры, головная боль, появление оспины в месте инъекции.
Живая вакцина считается более действенной для целей иммунизации. Вирус выращивают на коже крупного рогатого скота, добавляют консерванты и стабилизаторы. В качестве растворителя используют глицерин.
Мертвая вакцина используется для первого, предварительного этапа вакцинации. Ее создают на основе вирусов, выращенных на коже телят. Живые вирусы убивают радиоактивным кобальтом. В качестве растворителя используют физраствор
Альтернативой этой вакцине стали, выпускаемые в последние годы таблетки, в которых вирусы живые и мертвые смешаны. Таблетки применяют для ревакцинации. Они имеют приятный запах и вкус. Одна таблетка – одна доза вакцины.
Прививки от оспы следует делать осторожно, под наблюдением врача. Очень важно знать о противопоказаниях. Список противопоказаний есть у лечащего доктора. Нельзя делать прививки во время беременности, кормящим матерям. Нельзя прививать оспу страдающим любыми аллергиями, астматикам, тем, у кого сахарный диабет, перенесшим инсульт, наблюдающимся по поводу ВИЧ . Противопоказаний много. Поэтому необходимо перед прививкой обязательно встретиться с врачом.
Прививку от оспы можно сделать в государственной поликлинике по месту жительства. Для этого необходимо уведомить врача о намерении привиться, пройти обследование. В назначенную дату, вакцину специально привезут с соблюдением температурного режима. После курса вакцинации, информацию внесут в медкарту.
Готовиться к прививке необходимо ответственно. Для этого необходимо выполнить все рекомендации врача, заранее сдать анализы, пройти обследование, сделать ЭКГ. Получить разрешение врача. Необходимо в эти дни очень тщательно наблюдать за своим здоровьем. При малейшем недомогании лучше перенести дату прививки, чтобы избежать негативных последствий.
Детям, как и взрослым, надо очень внимательно и пристально отнестись к вакцинации от оспы. Детям до года такие серьезные прививки не ставят вообще. А после года только при необходимости. Зато прививка от ветряной оспы стала популярной в последние годы. Ветряная оспа не приводит к летальным исходам, переносится в детском возрасте довольно легко, но требует длительного карантинного периода. В условиях современной жизни 21 один карантина сильно осложняет жизнь работающих родителей, выбивает из рабочего графика группы в детских садах. Прививка помогает выработать иммунитет к ветряной оспе, довольно легко переносится, имеет мало противопоказаний и низкий уровень осложнений.
Прививка от оспы делается в любой государственной клинике или специализированном частном медицинском центре. Первая прививка вводится инъекцией в предплечье. Ревакцинация проводится методом скарификации или методом множественных вколов, т.е накожно.
За годы массовой вакцинации наработаны правила вакцинации, позволяющие проводить процедуру с минимальными осложнениями. Перед прививкой обязательно получить письменное разрешение от родителя для несовершеннолетних. В пункте вакцинации необходимо информировать о риске осложнений. Перед прививкой измеряется температура тела. Проводится осмотр на кожные аллергические реакции. В кабинете должны быть в наличии противошоковые препараты. Перед вакцинацией проверяется срок действия препарата и целостность упаковки. Вскрытие ампул проводят в стерильных условиях. После вакцинации обязательно вносится запись в журнал, и отдельно запись в медкарту пациента. В течении 30 минут необходимо наблюдать за привитым.
Если для вакцинации используются таблетки, то после их приема нельзя есть в течение получаса.
После принятия таблетки пить нельзя в течении 30 минут.
Если прививка наносится накожно, то необходимо ограничить контакт с водой, закрывать раны от попадания воды, исключить купание в естественных водоемах до полного восстановления кожного покрова.
После прививки можно гулять, избегая мест массового скопления людей.
В случае несоблюдения преддиагностического обследования, если не выявлены заболевания, при которых вакцинация невозможна, то иммунитет пациента может не справиться с вирусом, что приведет к заболеванию. Но это теория. На практике такие случаи редки.
Не стоит паниковать, но необходимо знать, что после вакцинации в редких случаях возможны появления оспенных пузырьков на коже.
В месте укола могут возникнуть некрозы тканей.Известны случаи появления экземы.В некоторых случаях проявляются после введении вакцины хронические патологии, что приводит к менингоэнцефалитам, энцефаломиелитам.
источник
Сегодня, при слове оспа каждому приходит на ум улыбающийся ребенок в мелких красных пятнах. Ветрянка — не особенно опасное заболевание, если им переболеть в детском возрасте. Однако всего пол века назад человечество вступило на трудный путь борьбы с другой, более опасной оспой — натуральной. На протяжении многих веков 1/6 — 1/8 часть всех заболевших натуральной оспой погибала. Прививка от оспы в нашей стране стала ставиться в 1924 году, а уже к 1936 году страшное заболевание было побеждено. Была еще одна незначительная вспышка в Москве в 1960 году, после чего в СССР перестали делать прививки от оспы в 1978 — 1982 году. Связано это было с тотальной массовой вакцинацией во всем мире и с тем, что в 1980 году ВОЗ объявил о ликвидации оспы.
На сегодняшний день прививка от черной (натуральной) оспы в России не ставится, иммунизация от оспы в России отменена. Вирус существует только в 2 лабораториях в мире: в США в CDC и в ГНЦ ВБ Вектор в России. В США последняя вакцинация среди военнослужащих проводилась в 2001 году в связи с опасениями применения вируса в качестве биологического оружия. Тем не менее, прививка от натуральной оспы существует и хранится на случай возобновления заболевания.
С 2020 года в национальный прививочный календарь вводится вакцинация от ветряной оспы. И сегодня прививки от оспы могут поставить все желающие. В странах, в которых прививка от ветрянки входит в прививочный календарь заболевают ветряной оспой всего 3% людей в легкой форме. Заболевание протекает без осложнений и сопутствующих смертей. Вакцинация против ветряной оспы необходима по ряду следующих причин:
- ветрянка может привести к летальному исходу;
- ветрянка может вызвать следующие осложнения: пневмонию, энцефалит, менингит, воспаление сосудов, инфекции крови, костей, сосудов, кожные инфекции. С возрастом летальность и риск осложнений увеличиваются до 50%;
- у 10-20% переболевших ветрянкой спустя годы заболевания возникает болезненный опоясывающий герпес;
- при заболевании в первые двадцать недель беременности и непосредственно перед родами ветрянка может вызвать патологии и поражения плода;
- заболевание может очень легко передаваться от человека к человеку. Заразиться можно даже в помещении, в котором 2 часа назад находился больной человек.
Как называется прививка от ветряной оспы? В России зарегистрированы 2 вакцины:
- французская вакцина Окавакс;
- бельгийская Варилрикс.
Оба препарата содержат ослабленные живые вирусы-Зостер. У обоих вакцин примерно одинаковая эффективность, но есть различия в количестве доз и в технике вакцинации.
И Окавакс и Варилрикс подходят и для профилактики заболевания и при необходимости вакцинации после контакта с больным ветряной оспой. Если ввести Варилрикс в течение 72 часов после встречи с больным, то заболевание будет эффективно предотвращено. Достоверно известно, что прививка поставленная в первые 3 дня после контакта более чем 90% случаев эффективна. На 4-е сутки ее эффективность снижается, но предотвращается развитие тяжелых форм инфекции.
Вакцина для профилактики ветряной оспы Окавакс ставится 1 раз в дозе 0,5 мл. В комплекте идут 2 флакона: с высушенными вирусами и с растворителем. Весь препарат вводится одномоментно. Обычно Окавакс ставится подкожно, в плечо, но можно поставить Окавакс и внутримышечно.
После Окавакса в течение 2 недель нельзя ставить любые препараты крови и иммуноглобулины, так как они снижают эффективность вакцинации. Окавакс можно ставить со всеми другими прививками в разные части тела, кроме БЦЖ. После любой другой прививки иммунизация Окаваксом проводится только через месяц.
Варилрикс лицензирован больше чем в 92 странах, в том числе в Германии, Великобритании, Франции, Италии, Испании, Канаде. На сегодняшний день поставлено больше одиннадцати миллионов прививок по всему миру.
Вакцина Варилрикс представляет собой комплект, состоящий из шприца, наполненного раствоителем и флакона с порошком. Варилрикс вводится в/м или подкожно в плечо. Необходимо сделать 2 прививки с промежутком в 1,5 – 3 месяца. Для профилактики после контакта ставится одна доза. Если ветрянка предотвращена, для выработки иммунитета ставится вторая доза через 1,5 – 2 месяца. Эффективность двух прививок составляет 98–100%. Варилрикс нельзя делать одновременно с БЦЖ и прививкой от бешенства. Если прививка ставится одновременно с другими, то вводятся они в разные участки тела.
После первой прививки от оспы через 1 – 3 недели может подняться температура и на коже может появиться сыпь. Это признаки активного формирования иммунитета, которые связаны с попаданием в организм живого вируса. Это не инфекция, а всего лишь ветряноподобные симптомы, которые проходят сами собой через несколько дней.
В случае, когда вакцинация от ветряной оспы была проведена человеку с низким иммунитетом (после перенесенного онкозаболевания, лечения кортикостероидами, химиотерапии и пр.) может проявиться заболевание в легкой форме. Такая ветрянка осложнений не вызывает практически никогда.
Нужно отметить, что как и после любой прививки, после прививки от ветряной оспы могут развиться некоторые неопасные локальные реакции. Отечность, краснота, уплотнение, небольшая болезненность — все это проявляется в первый день и проходит буквально через сутки-двое.
У 5% людей могут проявиться так называемые отсроченные реакции:
- небольшая температура;
- появление сыпи аналогичной, как при ветрянке;
- зуд кожи;
- недомогание;
- слабость;
- увеличение лимфоузлов.
Такие реакции могут развиться в течение 1-3 недель после прививки. Проходят реакции, как правило, самостоятельно и не требуют какого-либо лечения.
Чтобы уменьшить вероятность возникновения постпрививочных реакций не следует вакцинироваться в следующих случаях:
- при беременности и кормлении грудью, состояниях острого иммунодефицита, аллергических проявлениях после первой прививки — вакцинация не проводится;
- при ОРЗ и кишечных инфекциях — прививку от оспы можно ставить через 2-4 недели после выздоровления;
- после обострения хронических заболеваний — через месяц;
- после менингита — через полгода;
- за месяц перед проведением хирургических операций.
Некоторых беспокоит шрам от прививки от оспы. Образование шрама на месте укола считается нормальной реакцией организма, свидетельствующей об эффективности иммунизации. Шрам после введения вакцины от ветряной оспы образуется поэтапно. Сначала появляется припухлость с покраснением, потом формируется папула. Около папулы образуется красный ободок. Потом постепенно формируется везикула, покрывающаяся коростой.
После отпадения коросты на месте укола образуется рубец. Постепенно шрам на плече немного рассасывается и становится практически незаметным. Процесс может сопровождаться повышением температуры до 39°С, слабостью, головной болью, воспалением лимфоузлов.
Восприимчивость к вирусу у не привитого и не переболевшего человека очень высока: из 100 контактировавших с заболевшим человеком заболевают практически все. В каком возрасте вакцинируются от оспы? Вакцину можно поставить в любом возрасте, однако ВОЗ дает рекомендации ставить прививку от одного года до двух лет. Дети до 13 лет получают одну дозу вакцины.
Иммунитет после прививки работает до 30 лет. Программ ревакцинации от ветряной оспы не разработано, прививка ставится один раз. Однако в развитых странах периодически проводятся дополнительные иммунизации, когда прививку получают не привитые и не болевшие граждане. Это необходимо для уменьшения количества дикого вируса.
В России ревакцинация проводится только больным из группы риска, у которых эффективность прививок ниже.
К группам риска относятся:
- больные лейкозом;
- пациенты перед трансплантацией органов;
- онкобольные проходящие все виды лечения;
- лица, получающие иммунодепрессанты.
На сегодняшний день прививка от оспы ставится платно. То есть, человек может приобрести вакцину в аптеке и привезти ее в поликлинику, соблюдая правила транспортировки, где ее поставят бесплатно. Можно поставить в любом медицинском центре, где она есть.
источник
На протяжении многих веков человечество страдало от такой высоко заразной инфекционной болезни, как черная или натуральная оспа, она ежегодно уносила десятки тысяч жизней. Это страшное заболевание носило характер эпидемии и поражало целые города, континенты. К счастью, ученым удалось разгадать причины появления симптомов оспы, что позволило создать эффективную защиту от них в виде прививки от оспы. На сегодняшний день патология относится к числу побежденных инфекций, о чем было сообщено еще в 1980 году. Случилось это благодаря поголовной вакцинации под эгидой ВОЗ. Подобные мероприятия позволили искоренить вирус и предупредить потенцированные им миллионы смертей по всей планете, поэтому в настоящее время прививки не осуществляются.
Черная оспа – одно из самых древнейших инфекционных заболеваний вирусного происхождения. Болезнь отличается высоким уровнем заразности и протекает в большинстве случаев с летальным исходом или же оставляет в напоминание о себе грубые рубцы по телу. Существует два основных возбудителя инфекции: более агрессивная Variola major и менее патогенная Variola minor. Летальность при поражении первым вариантом вируса составляет целых 40-80%, тогда как его малая форма приводит к смерти лишь в трех процентах случаев от общего количества больных.
Оспа считается особо заразной болезнью, она передается воздушно-капельным и контактным путем. Она отличается выраженной интоксикаций, а также появлением сыпи на коже и слизистых оболочек, имеет циклическое развитие и трансформируется в язвочки. При заражении пациенты отмечают возникновение следующих симптомов:
- полиморфных высыпаний по всему телу и слизистых, которые проходят стадии пятен, папул, пустул, корочек и рубцевания;
- резкое повышение температуры тела;
- выраженные признаки интоксикации с ломотой в теле, тошнотой, головными болями;
- в случае выздоровления на коже остаются глубокие шрамы.
Несмотря на то, что врачам удалось полностью победить оспу среди человеческой популяции еще в далеких 1978-1980 годах, в последнее время все чаще появляются сведения о случаях заболевания у приматов. Это не может не вызывать волнения, так как вирус легко может переброситься на человека. Учитывая, что последняя прививка от оспы была сделана еще в 1979 году, то сегодня с уверенностью можно утверждать о возможности возникновения новой волны эпидемии, так как рожденные после 1980 года, вообще не обладают прививочным иммунитетом от оспы. Медицинские работники не перестают поднимать вопрос о целесообразности возобновления обязательной вакцинации от оспенной инфекции, что позволит предупредить новые вспышки смертельно опасного заболевания.
Считается, что натуральная оспа возникла несколько тысяч лет до нашей эры на Африканском континенте и в Азии, где она перешла к людям от верблюдов. Первые упоминания об эпидемии оспы датируются четвертым столетием, когда болезнь бушевала на территории Китая, и шестым веком, когда она унесла жизни половины населения Кореи. Через три сотни лет инфекция добралась до Японских островов, где тогда вымерло 30% местных жителей. В VIII веке оспа фиксировалась в Палестине, Сирии, на Сицилии, в Италии и Испании.
Начиная с 15-го столетия, оспа гуляла по всей Европе. По общим сведениям, ежегодно от оспы погибало около миллиона жителей Старого света. Лекари того времени утверждали, что данным заболеванием должен переболеть каждый. Казалось бы, люди смирились с оспенным мором.
До 17-го столетия в России не встречалось письменных упоминаний о натуральной оспе, но это не является доказательством того, что ее не было. Предполагается, что оспа бушевала преимущественно в Европейской части государства и поражал низшие слои ощества, поэтому не предавался всеобщей огласке.
Ситуация изменилась, когда в средине 18-го века инфекция распространилась глубоко вдаль страны, вплоть до Камчатского полуострова. В это время она стала хорошо известной и для знати. Страх был настолько велик, что такие прививки сделали себе члены семьи британского монарха Георга I. К примеру, в 1730 году от оспы скончался юный император Петр II. Петр III также заразился инфекцией, но выжил, до самой кончины борясь с комплексами, возникшими на фоне понимания своего уродства.
Человечество пыталось бороться с инфекцией с самого начала ее появления. Нередко к этому привлекались колдуны и шаманы, читались молитвы и заговоры, больных даже рекомендовалось одевать в красную одежду, так как считалось, что это поможет выманить болезнь наружу.
Первым эффективным способом борьбы с недугом стала так называемая вариоляция – примитивная прививка от оспы. Этот метод быстро распространялся по миру и уже в 18-м веке попал в Европу. Его суть заключалась в том, чтобы взять биоматериал из пустул успешно переболевших людей и внедрить его под кожу здоровых реципиентов. Естественно, подобная методика не давала 100% гарантий, но позволила в несколько раз снизить заболеваемость и смертность от оспы.
Инициатором прививок в России стала сама императрица Екатерина Вторая. Она издала указ о необходимости массового прививания и на собственном примере доказала его эффективность. Первая прививка от оспы в Российской Империи была сделана в далеком 1768 году, специально приглашенным для этого английским врачом Томасом Димсдейлом.
После того как императрица перенесла оспу в легкой форме, она настояла на вариоляции собственного мужа и наследника престола Павла Петровича. Через несколько лет были привиты и внуки Екатерины, а врач Димсдейл получил пожизненную пенсию и титул барона.
О прививке от оспы, которую сделали императрице, очень быстро ширились слухи. И уже через несколько лет прививка стала модным трендом среди российской знати. Сделать прививку желали даже те подданные, которые уже переболели инфекцией, поэтому процесс иммунизации аристократии моментами доходил до абсурда. Сама Екатерина была горда своим поступком и не раз писала об этом своим родственникам за границу.
Екатерина II настолько увлеклась вариоляцией, что решила привить и остальное население страны. В первую очередь это касалось учащихся в кадетских корпусах, солдат и офицерского состава имперской армии. Естественно, методика была далеко не совершенна, и нередко приводила к гибели привитых пациентов. Но, безусловно, она позволила снизить темпы распространения инфекции по территории государства и предупредила тысячи смертей.
Ученые постоянно совершенствовали метод вакцинации. В начале 19-го века вариоляцию отодвинула на второй план более продвинутая методика англичанина Дженнера. В России первая такая прививка была проведена ребенку из воспитательного дома, ему ввел вакцину профессор Мухин в Москве. Мальчику Антону Петрову после успешной вакцинации пожаловали пенсию и присвоили фамилию Вакцинов.
После этого случая прививки начали делать повсеместно, но не на обязательном основании. Лишь с 1919 года вакцинация стала принудительной на законодательном уровне и предполагала составление списков привитых и непривитых детей в каждом регионе страны. В результате таких мероприятий правительству удалось минимизировать количество вспышек инфекции, они регистрировались исключительно в отдаленных местностях.
В это сложно поверить, но еще в недалеких 1959-1960 годах в Москве была зарегистрирована вспышка натуральной оспы. Она поразила около 50 человек, трое из которых в ее результате скончались. Что же послужило источником недуга в стране, где с ним успешно боролись десятилетиями?
Оспу в Москву привез отечественный художник Кокорекин из Индии, где он имел честь присутствовать при сожжении умершего человека. Вернувшись из путешествия, он успел заразить свою жену и любовницу, а также 9 представителей медперсонала больницы, в которую его привезли, и еще 20 человек. К сожалению, спасти художника от гибели не удалось, но впоследствии всему населению столицы пришлось вводить вакцину от заболевания.
В отличие от Европы, населению азиатской части континента и Африки не было известно об эффективной вакцине от оспы практически до средины 20-го столетия. Это провоцировало новые заражения в отсталых регионах, которые из-за роста миграционных потоков угрожали и цивилизованному миру. Впервые инициировать массовое введение вакцины всем людям на планете взялись врачи СССР. Их программа была поддержана на саммите ВОЗ, участники приняли соответствующую резолюцию.
Массовое введение вакцины началось в 1963 году, и уже спустя 14 лет в мире не было зарегистрировано ни одного случая оспы. Спустя три года человечество объявило о победе над болезнью. Вакцинация утратила свою важность и была прекращена. Соответственно, у всех жителей планеты, родившихся после 1980 года нет иммунитета от инфекции, что делает их уязвимыми перед недугом.
источник
Оспа — заразная болезнь, опасная тем, что передаётся от больного человека через телесный контакт или воздушно-капельным путём. К счастью, за два последних столетия мир победил большинство инфекций, считавшихся смертельно-опасными. Это случилось благодаря вакцинации. История прививки от оспы насчитывает более 180 лет.

Ещё в средние века было замечено, что человек, переболевший оспой, в дальнейшем от неё уже не пострадает. Тогда и появилась идея специально заражать здоровых людей, так у человека было больше шансов пережить болезнь.
Под оспенной вакциной понимают лечебный предохранительный препарат, изготовленный из вируса коровьей оспы и осповакцины. Что касается вируса коровьей оспы, его получают из возбудителей на коже заражённого животного. Для получения штамма используют коров и овец, кроликов или куриные эмбрионы.
Животным через надрезы в коже втирают вирус, а спустя 5 дней, когда сформируются оспенные пустулы, умерщвляют. Затем гнойничковую сыпь соскабливают и размельчают. Полученную смесь называют оспенным детритом. Осповакцина представляет собой сложный многокомпонентный фермент, схожий с вирусом коровьей оспы.
Его происхождение до конца не выяснено. Считается, что этот вирус изменился в сторону ослабления в результате многократного прохождения через организм животных. Поэтому при вводе в организм человека он не может вызвать оспу, но формирует к ней иммунитет.

Смертность от чёрной оспы достигала в то время 70%. Так к концу 18 века Европа представляла собой один сплошной оспинный лазарет. Умершие исчислялись миллионами. У выживших людей на лицах оставались ужасные шрамы.
Заболевание опустошало целые города, и только всеобщая вакцинация остановила распространение эпидемии. Первая противооспенная вакцина была изобретена англичанином Э. Дженнером, врачом по образованию.
Он всю жизнь лечил доярок и заметил, что скотницы, контактирующие с больными животными (оспенные пузырьки были на вымени коров), имели небольшие шрамы на пальцах рук. Но эти щербинки быстро заживали.
А самое главное — женщины в будущем не болели натуральной оспой, из чего Дженнер сделал предположение, что заражение более лёгкой коровьей оспой спасает человека от оспы натуральной и решил проверить свои догадки.

Тем не менее, температура и прочие симптомы быстро прошли, а гнойник благополучно подсох. Спустя 6 недель Дженнер заразил мальчика уже штаммом вируса опасной чёрной оспы. Однако у ребёнка успел выработаться иммунитет, и он не заболел.
Так, в мае 1796 года была проведена первая в истории вакцинация (от латинского «vaccines» –коровий). А Дженнер сделал вывод, что материал, взятый от животного или человека, заражённого коровьей оспой, защищает в будущем от заболевания оспой натуральной. Нужно заметить, что попытки прививок от оспы были предприняты и до Дженнера.
Так, жители Китая и Индии, спасаясь от инфекции, практиковали заражение здоровых людей гноем оспенных больных. Привитый человек заболевал, но с лёгкой симптоматикой, образовывая на теле 20-30 гнойничков. Этот метод был назван «вариоляцией». «Variola» на латыни означает «оспа».
Но британский двор поддержал Дженнера. А в 1803 году, когда данные по успешной вакцинации подтвердились в нескольких странах, в Лондоне был учреждён институт оспопрививания, бессменным руководителем которого стал доктор Дженнер.
Что касается России, то здесь методика английского врача впервые была опробована только в 1801 году. В 20-ом столетии вакцинация уже активно практиковалась во всех странах.
Массовая вакцинация на сегодняшний день не проводится, поскольку с 1980 года инфекция считается полностью ликвидированной. Но и сейчас есть люди, профессия которых предполагает определённый риск заражения натуральной оспой.
Согласно постановлению Минздрава России, к группе риска относятся:
- врачи-эпидемиологи (и их помощники) территориальных органов, подотчётных Роспотребнадзору;
- старший и младший медперсонал инфекционных отделений и клиник, связанный с лабораторными исследованиями на ортопоксивирусы;
- бригады скорой помощи, работающие в очаге инфекции: госпиталях и изоляторах, а также занятые эвакуацией больных и вакцинацией;
- врачи-дезинфекционисты, медсёстры и санитарки вирусологических отделов дезинфекции и лабораторий.
В случае выявления очагов натуральной оспы на территории РФ обязательной вакцинации и ревакцинации подлежат:
- перечисленные выше категории лиц независимо от результата и времени проведения предшествующей прививки;
- лица, имевшие непосредственный контакт с больным с подозрением на оспу и его вещами.
Обязательная очередная ревакцинацию у перечисленных групп риска проводится через 5 лет.

- живая сухая (делается накожно);
- мёртвая сухая (используется в случае 2-х этапной вакцинации);
- живая эмбриональная (или ТЭОВак) в таблетированной форме.
Данная вакцина целесообразна для экстренного прививания. Причём для выработки иммунизирующей способности достаточно одной дозы. Штамм выращивают на кожном покрове телят. К полученному активному компоненту (живому вирусу) добавляют стабилизатор и растворитель-глицерин. Вакцина выпускается в виде ампул разной дозировки.

Штамм данного вида вируса культивируют также на коже телят. Но затем живой компонент разрушают гамма-излучением. Полученную вакцину разбавляют физраствором. Производится в виде ампул.
Существует ещё один вид вакцины: оспенная эмбриональная или ТОЭВак. Здесь активным компонентом выступает живой вирус вакцины. Его выращивают в теле куриного эмбриона. Затем препарат высушивают, добавляют стабилизатор и специальные наполнители.
Далее прессуют в таблетки. Этот вид вакцины используется только для ревакцинации. Таблетки имеют сладковатый вкус с запахом ванилина. Одна штука соответствует одной дозе.

Если человек соглашается, он проходит тщательное медобследование на предмет возможных противопоказаний. Когда пациент не согласен на вакцинацию, он должен написать отказ в письменной форме, о чём будет сделана отметка в его медицинской карте.
Обязательно в день прививки человеку измеряют температуру. Если она повышена, процедура отменяется. Прививки проводятся в специально организованных пунктах или кабинетах с применением всей необходимой техники. Вакцинация осуществляется только медработниками, прошедшими специальную подготовку.
Дивергентную прививку проводят отдельными стерильными инструментами: оспопрививальным пером и 2-х зубцовой иглой. Место укола: наружная часть плеча с чистой кожей, без вакцинальных рубцов. Если всё сделано правильно, в месте накалывания появится слабое набухание краёв кожи.
При 2-х этапном методе вакцину вводят в 2 приёма. Сначала делается укол инактивированным препаратом. А через неделю вводится уже живой вирус. Если в этот срок уложиться не получается, повторную вакцинацию допускается сделать в течение последующих 2-х месяцев.

Выполненная прививка регистрируется в:
- карте больного;
- сертификате профилактических прививок установленного образца;
- специальном журнале учёта.
Противопоказаний довольно много. Вакцинация исключается для:
- беременных женщин и детей до 1 года;
- при аллергии на любой компонент препарата;
- если имеется ДЦП и болезнь Дауна;
- при дерматитах и артритах;
- в случае любых онкологий;
- при бронхиальной астме;
- ВИЧ- инфекции;
- при нефропатиях и др.
При ряде болезней прививку сделать можно, если состояние больного улучшилось, а врач дал своё согласие. Сюда относится:
- сахарный диабет;
- болезни сердца;
- астма;
- нарушения кожного покрова;
- хроническая пневмония;
- психические заболевания и др.
Шрам после оспенной прививки будет обязательно, но это не страшно. Печально, что вакцинация может дать осложнения. Это случается, если у прививаемого лица вовремя не были выявлены различного рода иммунологические дефициты, хронические патологии или аллергии.
- вакцинальная экзема;
- прогрессирующая вакциния;
- поствакцинальный энцефалит;
- генерализованная вакциния;
- полирадикулоневрит.
И хотя тяжёлые воспаления после оспенной прививки крайне редки, их лечением и профилактикой должен заниматься только специалист.
Врачи-инфекционисты в последнее время отмечают рост популярности вакцинации от ветряной оспы, особенно среди детей. Эта прививка не грозит летальным исходом и переносится довольно легко, а карантинный период довольно короток. Родители отмечают, что эффективность прививки высока, если её применить в первые 2 дня. Большинство отзывов — за проведение вакцинации.
Несет ли реальную опасность вакцинация? Ответ в видео:
Человечество сумело победить оспу навсегда. Но существуют и другие опасные инфекции, которые могут проявиться в любой момент. Поэтому так важны прививки – главный фактор в борьбе с глобальными вирусами.
источник
Современное общество намного меньше подвержено различным опасным инфекциям, чем 50 лет назад. Раньше, среди заболеваний, лидировавших по уровню смертности, отдельное место принадлежало оспе. Сегодня есть всего два вида оспы, которыми болеет население земли — натуральная оспа и ветряная. И от обеих существуют вакцины.
Вакцинация от оспы проводится как в детском возрасте, так и взрослым людям с риском заражения. Опасность оспы в том, что интоксикация непредсказуема, трудно предугадать реакцию организма на нее. Процент летальности может быть мизерным, до 2%, а может быть абсолютным и достигать 100%.
Вакцинация от оспы не относится к числу обязательных, ее делают добровольно. На сегодняшний день существует 3 вида вакцин:
- вакцина сухая живая оспенная;
- инактивированная сухая оспенная вакцина;
- оспенная эмбриональная живая вакцина в таблетированной форме.
Сухая живая оспенная вакцина содержит ослабленный вирус в четко отмеренной дозе. Для формирования иммунитета достаточно разовой вакцинации. Она вводится накожно, это предотвращает побочные эффекты.
Инактивированная вакцина применяется в 2 этапа. В ней вирусы убитые, но их белок способен вызывать умеренный иммунный ответ. Вакцина подходит для первичного прививания, но вот ревакцинацию ей проводить уже нельзя. На первом этапе вводят инактивированную вакцину подкожно, на втором живая вакцина наносится на кожу. Делают это через неделю.
Таблетированная вакцина применяется на этапе ревакцинации. У людей, не получавших первичную вакцинацию, этот препарат не применяется.
Принцип действия вакцин почти одинаковый — они имитируют инфекцию, позволяя организму столкнуться с возбудителем заболевания.
Если организм никогда не сталкивался с возбудителем, то не распознает его адекватно и не сработает «антивирус». Большинство контактов с возбудителем происходит в «диких» условиях, где реакция организма, как и количество возбудителя, контролировать невозможно.
В старые времена детей со всего округа водили в гости к больным ветрянкой. Такая своеобразная живая вакцинация. Шрамов после нее не остается, но последствия непредсказуемы.
Что делает вакцина? Позволяет организму соприкоснуться со слабым и неопасным возбудителем в четко отмеренном количестве. Таким образом, когда в иммунную систему вписывается информация о вирусе оспы, организм приобретает способность его распознать и обезвредить.
На сегодняшний день против ветряной оспы существуют вакцины:
Окавакс содержит живые вирусы и ставиться детям после года и взрослым. Вводится подкожно.
Варилрикс обладает подобными свойствами.
После прививок на метте введения остается шрам. Он имеет диаметр от 5 до 10 мм, кожа на нем уплотнена. Поверхность неровная. Кроме того, шрамы обычно есть на обоих плечах.
Прививка от оспы не входит в календарь прививок в нашей стране и проводится преимущественно группам риска — медработникам, инфекционистам, работникам детских учреждений и прочим контактным и потенциально контактным лицам. Дальше речь пойдет о ветряной оспе, как о той, с которой сталкивается 90% и которая может иметь реальные последствия в исключительных случаях.
ВОЗ рекомендует проводить прививание против оспы в возрасте от года до двух лет. Это возраст предшествует группе риска. Однако, прививку можно сделать в любое время позже. Кроме того, ее можно делать даже после контакта с инфекцией. Это позволит предотвратить осложнения. Но эффективность такой профилактической прививки будет достаточной только в случае введения в первые 72 часа после контакта.
Что касается эффективности самой вакцины, то она тем выше, чем раньше проведено прививание. Исследования показывают, что в возрасте до 5 лет одна доза вакцины формирует иммунитет к оспе в 95%. Такая же доза препарата, введенная подростку или взрослому человеку, вызывает формирование хорошего иммунитета только в 78% случаев. В связи с этим, лицам старше 13 лет вакцину вводят 2 раза.
Как проходит вакцинация? Правила универсальны — здоровый ребенок, отсутствие противопоказаний.
Существует несколько способов введения:
Оптимальное место для введения вакцины — дельтовидная мышца плеча. Бывает, что это место недоступно (например, туда уже поставили другую вакцину). Тогда допустимо сделать прививку в подлопаточную область.
Ягодичная мышца нежелательна, так как у детей выше риск попасть в нерв или сосуд, или не дойти до мышцы через жировую прослойку. В таком случае всасывание вакцины замедлится. А сам процесс будет намного более болезненным.
Патологические реакции и осложнения зачастую являются следствием несоблюдения правил прививания и игнорирования противопоказаний. Это приводит к усиленной иммунной реакции, которая может проявляться усилением нормальной симптоматики. А большое количество циркулирующих иммунных комплексов может повредить ткани органов, например, почки, сердце.
Прививка от оспы имеет свои противопоказания. Они могут быть как абсолютными, то есть исключающими введение препаратов когда-либо, так и относительными.
К абсолютным относятся:
- острые фазы заболеваний и обострение хронических;
- респираторные инфекции;
- кишечные инфекции;
- воспалительные заболевания нервной системы и период менее года после них;
- иммуннодефицитные состояния;
- ВИЧ/СПИД;
- период за месяц до хирургического вмешательства;
- аллергическая реакция на неомицин или другие компоненты;
- в течение полугода до вакцины были введены иммуноглобулины.
Есть состояния, введение вакцины при которых возможно только после консультации врачей:
- патологии сердца, почек, печени, кровеносной системы;
- судорожный синдром;
- аллергические реакции на любые вакцины в анамнезе;
- патологии иммунитета.
Еще один аспект, о котором нужно знать — реакции. Какие нормальные, а какие относятся к патологическим.
Следующее можно считать нормальным после постановки вакцины против ветряной оспы:
- повышение температуры, не выше 38 градусов;
- местная реакция — отечность, болезненность, краснота и уплотнение на месте введения, формирование шрама;
- сыпь на теле, похожая на ветряную оспу;
- зуд кожи;
- легкое недомогание, капризность;
- небольшое увеличение и болезненность лимфатических узлов.
Все это необходимо воспринимать, как совершенно нормальные реакции. Малыш болеет ветрянкой, просто в легкой и быстротечной форме. Длится это 21 день и проходит самостоятельно.
А вот если все это усилено и длится более двух недель, стоит насторожится и отвести малыша к доктору. Но патологические реакции наблюдаются только при несоблюдении правил безопасности и игнорировании противопоказаний.
Отдельно стоит поговорить о такой реакции, как шрам после прививки. В первое время после вакцинации родителей может пугать внешний вид места введения вакцины — покрасневшее, опухшее, иногда даже синюшное.
Со временем останется глубокий рубец, характерный шрам. Это тоже является нормальным. Ведь на то конкретное место пришлась самая большая доза и концентрация препарата в короткое время. Останется единичный шрам, который можно будет убрать на коррекции в косметологической клинике.
Чтобы избежать осложнений и неприятных последствий нужно придерживаться правил «до» и «после».
До прививания стоит сделать 5 шагов:
- Обратится к педиатру, неврологу и иммунологу.
- Сделать общий анализ крови, кала и мочи.
- Сделать иммуннограмму.
- Если у ребенка есть судорожный синдром — сделать электроэнцефалограмму.
- Если есть подозрения на патологию сердца — электрокардиограмму.
Убедиться, что нет противопоказаний, и можно делать прививку.
После прививки от оспы стоит отказаться от купания в первые несколько дней. Дальнейший уход является классическим для ветряной оспы. От обработки до питания. Стоит воздержаться от новых продуктов и смены условий, стрессов и контактов с больными людьми. При повышении температуры можно дать жаропонижающий препарат типа Нурофена. При появлении других симптомов нужно вызвать врача.
Ветряная оспа сегодня не настолько опасна, ведь есть препараты, которые облегчают течение и предотвращают осложнения. Однако если в семье были сложные протекания и последствия оспы, стоит перестраховаться и привить малыша. Одного цикла (или дозы) прививания достаточно для формирования стойкого иммунитета.
Если раньше (до 1983 года) вакцинация от оспы считалась обязательной, то после ликвидации эпидемий и разработки новых препаратов ее исключили из календаря. Определить необходимость прививания поможет врач.
Автор: Сухорукова Анастасия Андреевна, педиатр
источник
Натуральная оспа – одна из древнейших болезней человека. Данное заболевание относится к разряду особо заразных вирусных инфекций. Основные проявления оспы – выраженная интоксикация организма и характерные высыпания на слизистых оболочках и коже, изменения которых происходят строго циклически.
Упоминания об оспе имеются в научных трактатах, относящихся к IV- III тысячелетиям до н.э. Эпидемии оспы свирепствовали в странах Азии, а позднее эта страшная инфекция перекинулась и на Европу, была особенно беспощадной в Италии и Франции. Испанские колонизаторы уже после первого путешествия Колумба завезли эту страшную болезнь в Америку, где от нее вымирали целые племена.
Смертность от оспы была невероятно огромной – 40-60% заболевших умирали. В XVII веке оспа забрала жизни почти трети населения Сибири. От оспы умер один из императоров России – Петр II.
Не удивительно, что врачи всего мира занимались разработкой методов эффективной профилактики натуральной оспы. И это удалось английскому врачу Дженнеру. Он обратил внимание на то, что доярки, переболевшие коровьей оспой, не болеют натуральной оспой. Он провел серию исследований и установил, что если человеку ввести материал, взятый от больных оспой коров, то такой человек становится невосприимчивым к заражению вирусом оспы человека. В 1798 году ученый опубликовал результаты своих исследований, и с этого времени вакцинация от натуральной оспы постепенно начала проводиться по всему миру. В России первая прививка от оспы была проведена в 1801 году, но обязательная вакцинация была введена только в 1885 году детям, поступающим в школу.
Вакцину от оспы получали путем накопления вирусов коровьей оспы на коже молодняка крупного и мелкого рогатого скота. Из полученного материала изготавливали жидкие и сухие вакцины.
В организм человека вакцины могли вводиться 2 путями – внутрикожным введением и методом наружной аппликации. На территории Советского Союза от натуральной оспы прививали методом аппликации материала на кожу в области наружной поверхности предплечья, а затем ее царапали.
Если вакцинация проходила успешно, то на 3-5 день после введения вакцины у человека появлялись озноб, недомогание, повышалась температура тела. В том месте, куда вводилась вакцина, последовательно развивалось покраснение кожи, которое сменялось папулой (узелком — бесполосным образованием, возвышающимся над поверхностью кожи). На смену папуле образовывалась везикула (пузырь), а последняя сменялась пустулой (гнойничком). Последовательное образование этих элементов свидетельствовало о формировании иммунитета против оспы. Максимальная выраженность лихорадки, интоксикации, как правило, наступала на 8-10 день от момента заражения, в это же время формировался гнойничок. Постепенно пустула подсыхала, спадали отек и покраснение, и формировалась корочка (струп), которая отпадала к концу 2-3 недели от момента заражения, и на ее месте формировался рубец – подтверждение невосприимчивости к оспе.
Прививали от натуральной оспы по определенной схеме. Первый раз вакцинировали в младенческом возрасте – на 10 день после рождения. Сформировавшийся при этом иммунитет сохранялся в течение 5 лет, поэтому для поддержания невосприимчивости к натуральной оспе в течение всей жизни необходимо было каждые 5-6 лет повторно прививаться (ревакцинироваться) и так до пятидесятилетнего возраста.
После введения вакцины могли развиваться различные типы прививочных реакций – ускоренное или замедленное развитие рубцов, побочные оспины, вакцинальная экзема. Вакцинальная экзема (вакциния) представляла забой заболевание, которой развивалось вследствие поражения вирусом оспы детей, больных нейродермитом или экземой. При этом появляются пузырьки и оспоподобные гнойнички на коже, слизистых оболочках полости рта, конъюнктивы, половых органов. Вследствие вакцинальной экземы возможно развитие таких осложнений как менингоэнцефалит или кератоконъюнктивит.
Помимо этого вследствие попадания инфекции в место формирования оспины у некоторых привитых людей развивались местные гнойные воспалительные реакции и даже распространенные процессы по типу сепсиса. После вакцинации также были случаи развития поствакцинальных энцефалитических реакций, обострения других имеющихся заболеваний.
С 1980 года оспа считается ликвидированной на земном шаре, что позволило отменить и прививки от нее.
источник
На сегодняшний день можно говорить о существовании двух основных видов оспы – ветряной и натуральной. Ветряная оспа является относительно безобидной, по сравнению с натуральной. Эпидемии натуральной оспы бушевали в России и на территории Европы примерно с X века, хотя отдельные упоминания об этой страшной болезни имеются и у древнеримских историков. Природные очаги оспы находятся в районе Восточной Сибири, Китая и Индии, и именно там эта инфекция появилась впервые. В Индии и Китае X века натуральная оспа уносила жизни от трети до половины населения. В Европу впервые оспу занесли солдаты армии Александра Македонского, а затем распространили по всему материку турки-османы, совершая свои завоевательные походы.
Смертность от натуральной оспы составляла от 50 до 70%, причем инфекция была так распространена, что в особых приметах полицейских сводок Франции XVII века указывалось – «не имеет следов оспы». Учитывая огромные масштабы эпидемий и разработку эффективных и безопасных вакцин, Всемирная организация здравоохранения в 60-х годах провозгласила намерение ликвидировать страшную инфекцию. В итоге в 1980 году оспа была побеждена, а последний подтвержденный случай был зарегистрирован в 1978 г. в Бангладеше. В связи с успешной ликвидацией черной (натуральной) оспы в мире, прививки против нее были отменены в 1980-х годах.
Однако сегодня специалисты вирусологи и эпидемиологи крайне обеспокоены, поскольку вирус черной оспы перешел на человекоподобных обезьян. Это означает, что он может вновь перейти в человеческую популяцию, когда коллективный иммунитет полностью исчезнет. Сегодня число не привитых от оспы людей огромно – это несколько поколений, которые родились после 80-го года. Но живы еще и предыдущие поколения, которые были привиты от оспы, именно благодаря этим людям и сохраняется коллективный иммунитет. В связи со сложившейся эпидемиологической обстановкой учены думают о целесообразности введения прививки от черной оспы вновь.
На сегодняшний день в России прививка от оспы в плановом порядке делается людям, которые могут заразиться этой инфекцией по роду своей работы. Кроме того, имеется запас вакцин для прививания людей в случае обнаружения оспы на территории страны. На сегодняшний день в России имеются три вида противооспенных вакцин, которые применяются для разных целей:
1. Вакцина оспенная сухая живая (применяется накожно).
2. Вакцина оспенная сухая инактивированная (применяется для двухэтапной вакцинации против оспы).
3. Вакцина оспенная эмбриональная живая, в таблетках, предназначенных для орального применения (ТЭОВак).
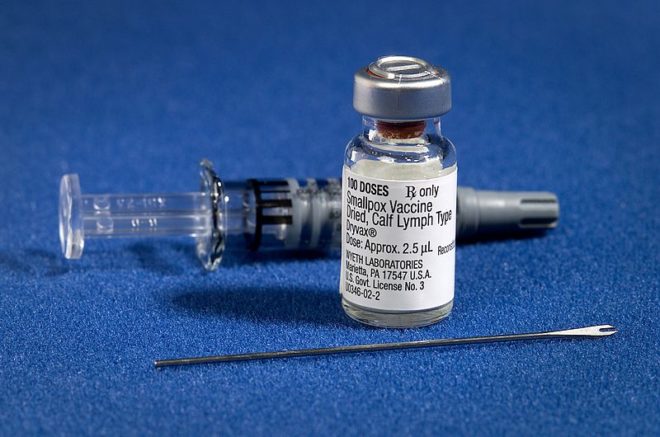
Противооспенная вакцина в таблетках применяется исключительно для ревакцинации, то есть для активации иммунитета у привитых ранее людей. Инактивированная сухая вакцина содержит убитые вирусы оспы, и используется для первичного прививания, причем для создания иммунитета против инфекции требуется две дозы. Сухая оспенная вакцина с живыми ослабленными вирусами применяется для экстренного прививания, причем для формирования иммунитета достаточно одной дозы. Для проведения прививки от оспы необходимы специальные стерильные инструменты.
Сухая живая оспенная вакцина содержит ослабленные вирусы, которые получают путем выращивания их на кожных покровах телят крупного рогатого скота. Сухой препарат содержит 5% пептон и фенол в качестве стабилизатора и консерванта. Отдельно в стерильные ампулы запаивают растворитель для вакцины – 50% глицерин. Данный тип вакцины выпускают в ампулах по 10 и по 20 доз. Сухая вакцина при температуре 2 – 8 o С сохраняет свои свойства в течение 2 лет, а растворитель – 3 года.
Сухая инактивированная оспенная вакцина содержит убитые вирусы, которые выращивают на кожных покровах телят. Затем оспенные дефекты снимают с кожи телят, а вирусы убивают при помощи облучения радиоактивным кобальтом – 60. В качестве растворителя для сухой вакцины используют стерильный физиологический раствор.
Именно эта вакцина применялась в СССР для массового оспопрививания населения до 1980 года. Прививка проводилась в два этапа. Но этот тип вакцины можно применять только для первичной прививки, а ревакцинацию им проводить нельзя. Вакцина выпускается в стерильных ампулах по 10 доз, ее свойства сохраняются в течение 2 лет при температуре 2 – 8 o С.
Живая оспенная вакцина в таблетках применяется орально, исключительно для ревакцинации. Нельзя использовать вакцину у ранее непривитых людей. Таблетки содержат живые и ослабленные вирусы оспы, которые выращивают в куриных эмбрионах. В качестве стабилизатора применяют лактозу, а в качестве наполнителей – сахарозу, ванилин и стеарат кальция. Снаружи таблетки покрыты ацетилфталилцеллюлозной оболочкой, касторовым маслом и олеиновой кислотой. Одна таблетка – это одна доза прививки для ревакцинации.
Таблетка окрашена в серо-белый или коричневый цвет, отчетливо и приятно пахнет ванилином, сладкая на вкус. Выпускаются таблетки оспенной вакцины в блистерах или стеклянных флаконах.
Сегодня массовая вакцинация от натуральной оспы в России не проводится, поскольку инфекция была ликвидирована еще в 1980 году. Однако есть ряд категорий людей, которые имеют потенциальный риск заразиться черной оспой ввиду особенностей своей работы. Эти люди относятся к группе риска, и прививаются от оспы в обязательном порядке. Согласно постановлениям Министерства Здравоохранения России, в настоящий период времени обязательная прививка от оспы делается следующим категориям людей:
1. Работники территориальных органов по эпидемиологическому надзору.
2. Врачи, медицинские сестры и санитарки инфекционных отделений и больниц.
3. Врачи, лаборанты и санитарки вирусологических лабораторий.
4. Врачи, медицинские сестры и санитарки дезинфекционных подразделений.
5. Весь персонал больниц, скорой помощи и выездных бригад, который работает в очаге распространения оспы.
Сегодня в плановом порядке применяется двухэтапная вакцинация от натуральной оспы. На первом этапе подкожно вводят инактивированную оспенную вакцину, а на втором этапе через неделю прививают живую вакцину на кожной поверхности плеча. Все вышеперечисленные работники проходят вакцинацию от оспы, ревакцинация проводится через 5 лет. Экспериментаторы и ученые, работающие непосредственно с культурой вирусов черной оспы, должны проходить ревакцинацию один раз в 3 года.
В случае обнаружения случаев заболевания черной оспой на территории России, вакцинируют от оспы всех людей, проживающих в регионе, и всех работников, которые направляются в эту местность для выполнения своих обязанностей, в том числе медицинский персонал. Если люди были привиты раннее, то перед попаданием в очаг вспышки должны обязательно пройти ревакцинацию. Кроме того, отдельно выявляют все контакты заболевшего оспой, и прививают всех этих людей.
Если человек выезжает в потенциально опасные регионы, или род его деятельности связан с потенциальным риском инфицирования вирусом натуральной оспы (например, люди, работающие с человекоподобными обезьянами), он может обратиться в поликлинику по месту жительства и подать ходатайство о вакцинации. В этом случае вакцина специально заказывается, и человека прививают, а сведения об этом заносят в медицинскую документацию.
Готовую разведенную вакцину в количестве 0,5 мл вводят подкожно, в плечо, на расстоянии 10 см от плечевого сустава. Если на коже плеча уже имеются рубцы от прививок, то выбирают тот участок, на котором они отсутствуют. Затем выжидают 1 неделю (7 дней) и проводят второй этап. Если через неделю второй этап прививки от оспы не был выполнен, то его можно провести в течение 2 месяцев, отчитывая от момента первого этапа.
Второй этап вакцинации заключается в накожном нанесении живой оспенной вакцины на наружную часть плеча. Для нанесения вакцины выбирают место без рубцов от предыдущих прививок. Накожное нанесение можно осуществить методом скарификации или множественных вколов.
Для метода скарификации применяют оспопрививальное перо, а для множественных вколов – бифуркационную иглу с двумя зубьями. Перед нанесением вакцины участок кожи протирается спиртом и оставляется высыхать. Затем, при применении скарификационного метода, стеклянной палочкой на кожу наносят каплю вакцины. Затем растягивают кожу в области нанесения вакцины, и оспопрививательным пером надрезают кожу на 5 мм так, чтобы образовалась царапина, которая не кровоточит. Пером втирают вакцину в надрез, и оставляют кожу открытой в течение 10 минут. Если проводится ревакцинация, то наносят две капли вакцины и делают, соответственно, два надреза оспопрививальным пером. После прививки края разреза должны припухнуть и покраснеть.
Для метода множественных вколов берется бифуркационная игла, которая окунается в вакцину. Затем этой иглой производят пять уколов на коже, в пределах 0,5 см. Если человек ревакцинируется, то проводится 15 уколов. После уколов на коже выступают капли лимфы и крови, а её поверхность остается открытой в течение 10 минут.
В течение последующих 3 недель (21 дня) следует аккуратно относиться к месту прививки — его нельзя тереть, раздражать, расчесывать и обильно мочить. После появления корочек, и до их отпадения, необходимо накладывать марлевую сухую повязку на место инъекции, а также носить одежду с длинным рукавом из натуральных тканей. Повязку меняйте каждый день, при этом не прикасайтесь руками к ранке и не пытайтесь оторвать корочки. После смены повязки обязательно мойте руки.
Живая таблетированная вакцина против оспы используется только для ревакцинации. Таблетку можно принимать только при отсутствии серьезных заболеваний и ранок в полости рта. Вакцина в виде таблетки медленно рассасывается человеком во рту. После приема таблетированной вакцины, в течение получаса необходимо воздерживаться от курения. еды, питья и частого сглатывания слюны.
Все прививки и ревакцинации от натуральной оспы заносятся в медицинскую документацию. Если применяется одноэтапный метод прививания от оспы, то на кожу сразу наносится препарат методом скарификации или множественных вколов. При таком одноэтапном методе оспопрививания чаще наблюдаются осложнения, а реакции выражены сильнее, чем при двухэтапном варианте.
Первая прививка от черной оспы делается инактивированной вакциной, поэтому практически не вызывает реакций со стороны организма человека. Однако от четверти до трети привитых через сутки после процедуры могут увидеть легкое покраснение на месте введения препарата. Покраснение может сопровождаться формированием небольшого уплотнения. Кроме местной реакции в виде красноты и уплотнения, возможно небольшое повышение температуры (до 37,5 o С). Эти реакции проходят самостоятельно в течение 1 – 2 дней.
Если вакцинация проводится одноэтапным методом (скарификационным или множественными вколами), то после попадания препарата в кровь могут развиваться более сильные реакции. В этом случае в месте нанесения вакцины формируются прививочные элементы. Через 3 – 4 суток после нанесения вакцины в этом месте формируется припухлость, покраснение и небольшая папула, постепенно увеличивающаяся в размерах. К 6 суткам вокруг папулы образуется красный ободок, и она переходит в везикулу — небольшой пузырек, наполненный жидкостью. Через 2 – 4 суток везикула переходит в пустулу, на месте которой образуется короста. После полного заживления ранки короста отпадает, а на ее месте остается рубец. Вся прививочная реакция от момента образования папулы до отпадения корочки протекает обычно в течение 21 дня.
В период образования вакцинальной коросты могут появляться и другие симптомы. например, повышение температуры вплоть до 39,0 o С, головная боль, воспаление лимфососудов, недомогание, слабость. Состоятельность прививки оценивают на 8 сутки после вакцинации. Прививка считается хорошей, если образовалась пустула. Если прививка оказалась неэффективной, то проводят вторичную вакцинацию на другом плече.
Данные постпрививочные реакции развиваются только у тех, кто прививается от оспы впервые. Если же человек проходит ревакцинацию методом скарификации или множественных вколов, то все реакции протекают значительно быстрее. Формирование папулы и ее схождение проходит в течение 4 – 5 суток, а у некоторых людей — за 1 – 2 дня. В редких случаях папула может превращаться в везикулу. Состояние прививки оценивают на 2 – 4 сутки после ревакцинации. Ревакцинация считается состоявшейся, если на коже сформировалась папула, пустула, везикула, покраснение или уплотнение.
Вторая прививка от оспы делается методом нанесения вакцины накожно (пером или бифуркационной иглой). Обычно в месте нанесения вакцины формируется легкая местная реакция – покраснение, отек. припухлость, формирование папулы, везикулы и пустулы. Папула перерождается в везикулу (пузырек с жидкостью), которая становится пустулой, покрывающейся корочкой. Корочка высыхает и отпадает, а на ее месте остается рубец. Кроме данных местных реакций возможно повышение температуры, воспаление лимфососудов и недомогание. Обычно эти реакции проходят быстро – в течение недели.
В редких случаях возможно развитие сильной реакции на вторую прививку от оспы, которая выражается в повышении температуры тела до 39,0 o С, формировании обширного участка красноты и отека, а также образовании нескольких папул. Возможно появление сыпи .
Эффективность прививки оценивают на 8 сутки после проведения вакцинации. Ели на месте нанесения препарата развилась пустула, то прививка привела к хорошему результату.
Появление красноты на месте введения вакцины от оспы является нормальной реакцией организма. Краснота обусловлена локальной воспалительной реакцией, которая всегда сопровождается различной степенью покраснения, отечности, припухлости и болезненности. Достаточно сильная выраженность симптомов может приводить к временному ограничению подвижности руки. Однако эти симптомы, в том числе краснота, пройдут самостоятельно через небольшой промежуток времени. Чтобы облегчить субъективное состояние, можно принимать лекарственные препараты из группы нестероидных противовоспалительных средств (например, Нурофен. Нимесулид, Найз, Ибупрофен и т.д.).
Сегодня многих людей интересует, делали ли им прививки от оспы, поскольку какие-то шрамы на плече есть, но вот от каких они вакцинаций — практически никто не помнит. В СССР вакцинация против оспы была отменена в 1978 – 1982 годах. Это означает, что все дети, родившиеся после 1982 года, уже не получали прививку от натуральной оспы. Многие пытаются возразить: «А как же шрам на плече? Ведь это оспина!». К сожалению, имеет место путаница, когда люди шрам от вакцины БЦЖ (против туберкулеза ) принимают за характерную «оспину».
Шрам прививки от оспы достаточно крупный – от 5 до 10 мм в диаметре, причем кожа несколько утоплена. Вся поверхность шрама покрыта характерными неровностями в виде выпуклостей и точек, которые напоминают рытвины. Это шрам хорошо заметен на плече людей, которые родились ранее 1983 года. Кроме того, люди, привитые от оспы, имеют шрамы на обоих плечах.
Поколение людей, родившихся после 1982 года, не получало прививки от оспы, но вакцинировалось против туберкулеза. Прививка от туберкулеза также заживает с формированием шрама. Они, как правило, очень маленькие, еле заметные на коже плеча. Шрамов может быть один или два. Если прививка БЦЖ заживала с образованием большой корочки (максимум 1 см в диаметре), то шрам может быть крупным, и по размерам очень похожим на оспенный. Однако поверхность шрама от БЦЖ — ровная, гладкая, а не изрытая, в отличие от «оспины».
В настоящее время детей от оспы в плановом порядке не прививают. Если человеку по каким-либо причинам понадобилось вакцинироваться от оспы, то это можно сделать в любом возрасте, при отсутствии противопоказаний. Ребенка рекомендуется прививать не ранее 1 года, в случае необходимости. Рассмотрим, когда делается прививка от оспы при наличии различных патологий:
Через какое время после
выздоровления делается
прививка от оспы
При наличии некоторых заболеваний прививка от оспы может быть поставлена только после осмотра узким специалистом, который оценит состояние человека, и способность адекватно перенести вакцинацию. К состояниям, при наличии которых необходим обязательный допуск специалиста к прививке от оспы, относят следующие:
- гидроцефалия ;
- синдром Дауна ;
- болезнь Литтля;
- травматические повреждения центральной нервной системы;
- судороги в прошлом, на фоне высокой температуры;
- патология психики;
- гипертония ;
- порок сердца ;
- стенокардия .
Осложнения прививки от натуральной оспы развиваются исключительно на фоне недиагностированных состояний организма, при которых вакцинация должна была быть отложена, или противопоказана в принципе. Основой развития осложнений после прививки от черной оспы является наличие любых аллергий и иммунодефицитов любого происхождения.
Прививка от натуральной оспы может привести к развитию следующих осложнений:
- генерализованная вакциния (появление множественных оспенных высыпаний);
- некротическая и гангренозная вакциния (отмирание тканей в области появления оспенных высыпаний на различных участках кожи);
- вакцинальная экзема;
- менингоэнцефалит;
- энцефаломиелит;
- полирадикулоневрит;
- обострение любых имеющихся хронических патологий.
Ветряная оспа не является настолько опасной, как натуральная оспа. Однако эта инфекция способна вызвать серьезные последствия в виде неврологических симптомов и опоясывающего лишая. Вакцина от ветряной оспы используется развитыми странами с 70-х годов прошлого века. За время её применения было проведено большое количество наблюдений, а действие вакцины хорошо изучено. Прививка от ветрянки действует продолжительное время, защищая человека от инфекции на протяжении 20 и более лет. Вакцинация может осуществляться с возраста 1 года.
Взрослым и подросткам старше 13 лет необходимо двукратное введение вакцины от ветряной оспы, для формирования стойкого иммунитета. Прививка от ветрянки не гарантирует стопроцентного иммунитета — то есть человек может заразиться этой инфекцией. Но течение ветрянки у взрослого будет достаточно легким, а риск развития осложнений — минимальным. Ведь взрослые люди переносят ветрянку гораздо тяжелее детей, а осложнения у них развиваются в 30 – 50 раз чаще, чем у малышей. Поэтому, если человек не был привит в детстве и не переболел ветрянкой — лучше сделать прививку и чувствовать себя защищенным.
У детей ветряная оспа протекает, как правило, в легкой форме, а осложнения встречаются крайне редко. Однако вирус ветрянки имеет сродство к нервным тканям, поэтому может вызывать различные поражения ЦНС. Так, у лиц, перенесших ветряную оспу, регистрируется в зрелом возрасте опоясывающий лишай. Поэтому, кажущаяся безобидной, детская инфекция может привести к весьма серьезным проблемам в будущем.
На сегодняшний день в России доступны два типа вакцин против ветряной оспы – Окавакс и Варилрикс, стоимость которых одинакова, и колеблется от 2500 до 4500 рублей. К сожалению, стоимость вакцины значительна, поскольку отечественных препаратов не существует, и закупаются импортные.
Перед применением необходимо проконсультироваться со специалистом.
Автор: Наседкина А.К.Специалист по проведению исследований медико-биологических проблем.
источник