Практически каждый человек стремиться быть здоровым. Поэтому небольшие проявления на коже могут доставить много неприятностей. Мало того, что похожая сыпь может быть причиной какого-либо недуга, она доставляет невиданный дискомфорт и вносит панику. Поэтому прежде чем бороться с кожными высыпаниями стоит определить, что могло бы послужить причиной данного эстетического несовершенства и принять решительные меры для борьбы с ним. Возможно, это и похожая сыпь, но она может быть легко устранима.
Причин появления сыпи бесчисленное количество. Что послужило высыпаниям на коже, однозначно может сказать дерматолог, да и он не всегда может быть уверен в своём диагнозе. Поэтому простому человеку понять аллергическая, вирусная, простудная, грибковая или другая природа сыпи практически невозможно. Как различать сыпи? Необходимо консультироваться со специалистом. При каждом заболевании она сугубо индивидуальна. Аллергическая совершенно не похожа на краснуху, а псориаз от герпеса отличить очень просто. Поэтому прежде чем паниковать и бороться с высыпаниями подручными методами стоит внимательно изучить не только внешний вид, но и локализацию высыпаний, учесть время их появлений и вероятные изменения с момента проявления. Довольно скоро можно определить, что послужило основным провокатором высыпания и искоренить его.
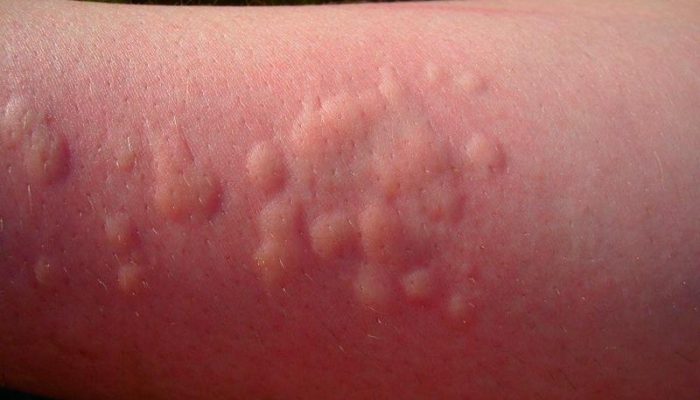
Если у взрослого человека появляется сыпь похожая на мурашки, то причина может крыться в фолликулярном гиперкератозе. При этом данные высыпания то появляются, то проходят. В редких случаях они могут присутствовать на теле в течение нескольких месяцев. Чаще всего локализация происходит в области волосяного покрова. Мышечная ткань сокращается в результате получения нервного импульса из спинного мозга, как результат появляется сыпь похожая на мурашки.
Если высыпания не проходят длительное время, то причина может крыться:
- Нехватке витаминов групп А, С, Е.
- Недостаточном количестве гигиенических процедур.
- Ороговелости кожного покрова и плохом отшелушиванием чешуек.
- Генетическом наследовании гиперкератоза.
- Ненадлежащем обмене веществ.
Сыпь похожая на мурашки довольно быстро проходит после начала приёма витаминных комплексов, увеличения физических нагрузок и стабилизации питания.
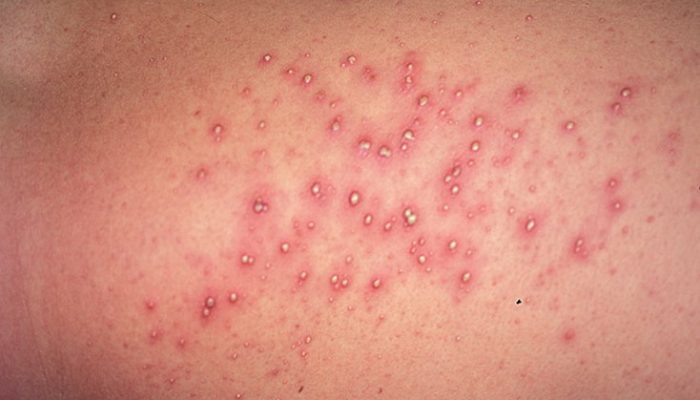
Нередко как у взрослых, так и у детей возникает сыпь похожая на укусы. Приём во внутрь препаратов и внешние смазывания различными мазями ни к чему хорошему не приводят. Однозначно поставить диагноз не может даже дерматолог. Ответ лежит на поверхности: аллергия на продукты питания и лекарственные препараты. Но, на что она проявляется трудно предположить. Целесообразна диета и приём во внутрь абсорбирующих препаратов. Сыпь похожая на укусы может проходить в течение месяца, а иногда и более длительное время.
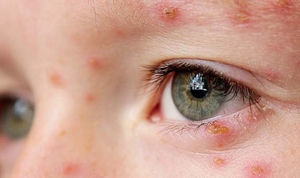
Чаще всего сыпь похожая на ветрянку появляется у маленьких деток. Причин тому может быть несколько и сопутствующих симптомов также. Нередко проблема кроется в энтеровирусном фарингите, розеоле пузырчатой и в аллергии. Многое зависит от локализации прыщей, температурных показателей и наличия других симптомов, способствующих усилению кожных высыпаний. Сыпь похожая на ветрянку лечится комплексно.
Чаще всего сыпь похожая на крапивницу появляется у детей первых лет жизни. Причины её локализации могут быть различные. Но, стоит учитывать, что сыпь похожая на крапивницу в течение пары часов распространяется по всему телу. В редких случаях причиной может быть аллергический дерматит, чаще всего это аллергическая реакция на лекарственные препараты, прикорм или основные продукты питания. У детей с особой чувствительностью такая реакция появляется на химические порошки или другие моющие средства. У некоторых она проходит самостоятельно, при приёме антигистаминных препаратов и соблюдении диеты, а другим целесообразны капельницы, клизмы и абсорбирующие препараты.
В зависимости от того какими дополнительными симптомами сопровождается сыпь похожая на потницу можно ставить верный диагноз. Если совместно с сыпью наблюдаются боли в горле и значительное повышение температуры, то заболеванием с которым столкнулся пациент может быть скарлатина. Даже если температура снизилась и боли в горле стали незначительными, а аллергических реакций на принимаемые препараты ранее не наблюдалось, обращение к терапевту будет более чем целесообразным.
Сыпь похожая на потницу сопровождаемая кашлем, насморком и незначительной слабостью может быть вызвана краснухой. Она может проходить без температуры, но требует комплексного лечения.
Если сыпь похожая на потницу началась изначально с ног и постепенно распространилась по всему телу и сопровождается сильными головными болями, то возможен вирусный менингит.
В любом случае если у больного наблюдается сыпь похожая на краснуху, не проходящая в течение нескольких дней, то обращение к врачу обязательно.
Чаще всего сыпь похожая на ожоги является крапивницей. Её отличительной чертой является временное появление на коже с дальнейшим исчезновением. Через небольшой промежуток времени она может появиться снова на прежних местах.
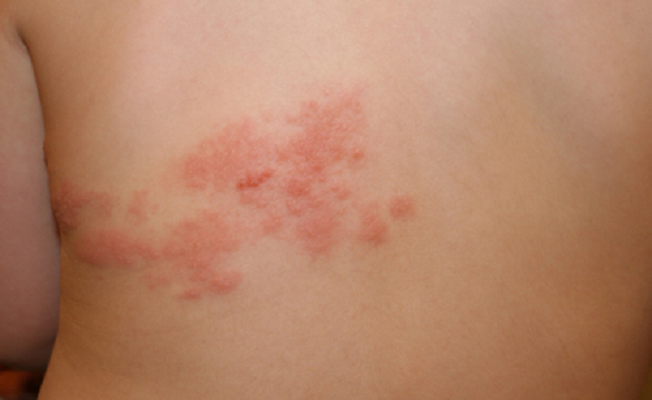
Довольно часто сыпь похожая на герпес является проявлением опоясывающего лишая. Вирус, проникший в организм человека, сильно поражает его из-за сниженного иммунитета. Как результат, высыпания в виде герпеса появляются в области груди и живота и распространяются по кругу. В редких случаях опоясывающий герпес переходит на руки и другие части тела.
Причин, по которым на теле появляются сыпь похожая на прыщ довольно много. К ним стоит отнестись с особой внимательностью и пройти соответствующее лечение. Фолликулярный гиперкератоз возникает вследствие ороговения волосяного фолликула. Как результат на лице и теле появляются небольшие угри-прыщи. Крапивница может появиться на теле в виде прыщей на непродолжительное время. Причины её появления различны: аллергии, воздействие внешних факторов, химические раздражители.
В случаях, когда сыпь похожая на прыщ сопровождается повышенной температурой и зудом, то причина может быть скрыта в заболевании ветряной оспой. Контагиозный моллюск также может спровоцировать появление подобной сыпи. Высыпания могут появиться на теле и лице. Наибольшая локализация наблюдается в области груди. Пятна розового и телесного цвета.
Практически всегда сыпь похожая на бородавки вызвана вирусом папилломы человека. Она может появиться после контакта с инфицированным человеком или в результате контакта с предметами домашнего обихода, на которых сохранились заражённые клетки. Такая сыпь появляется чаще всего в местах наибольшей потливости. В редких случаях бородавки проходят самостоятельно. Изначально они воспаляются, усыхают и отпадают.
Существует несколько видов заболеваний, которые сопровождает сыпь похожая на веснушки. Причин, по которым появляются высыпания так же немало. Одними из наиболее распространённых являются: неправильный и недостаточный уход за кожей, аллергические реакции на различные компоненты, инфекционные и вирусные возбудители, болезни сосудистой системы. В любом случае, если появилась сыпь похожая на веснушки и сопровождается различными симптомами, то стоит обратиться не только к педиатру, но и к дерматологу.
Если на дерме появилась сыпь похожая на что-то прежде не встречавшееся, поход к профильным специалистам откладывать не стоит. Кожные высыпания никогда не появляются без причины. И если они доставляют беспокойство, то от них стоит избавиться как можно скорое под непосредственным наблюдением врача.
источник

В результате чрезмерной выработки, жировой секрет образует пробку, застревая в выводном протоке. Если воздух попадает в частично закрытую пору, то появляются угри – черные точки в центре воспаленной кожи.В абсолютно закрытой поре размножаются бактерии, которые и вызывают воспаление, а как следствие и прыщ. После того, как под давлением гноя стенка фолликула лопнет, на коже появляется «классический» прыщ. 
Прыщ появляется из-за воспаления в забитой поре, в которой начинают появляться болезнетворные микроорганизмы.
Прыщи появляются не только в подростковом возрасте, ими страдают и в 20, и в 40, и в 50 лет.
Правда, к 50 годам вероятность появления прыщей существенно снижается.

У мужчин же гормональных всплесков гораздо меньше, поэтому прыщи чаще появляются вследствие нарушений в организме или при проблемах функционирования сальных желез.
Прыщ не является уже только подростковой проблемой. Давайте разберемся, как избавиться от этой проблемы, условно называемой косметологами «несовершенства».
Специалистами даны необходимые рекомендации, соблюдая которые, можно или предотвратить появление прыщей или навсегда от них избавиться независимо от типа «несовершенств».
Что нельзя делать, если на лице появились прыщи?
-
Никогда не выдавливайте его, иначе вы спровоцируете появление фурункулов, а также рискуете распространить инфекцию в организме. Кроме того, в этом случае она может попасть в головной мозг, не говоря уже о появлении шрама на месте выдавливания, от которого избавиться сложнее, чем от самого прыща.
-
Не распаривайте их, в противном случае вы рискуете распространить по всему организму бактериальную инфекцию.
- Не используйте никаких очищающих скрабов и не протирайте кожу кубиками льда, иначе вы повредите кожу и усилите воспаление.
Пациентам порой кажется, что при помощи интернета, в котором можно найти фотографии, название и описание прыщей, у них получится самостоятельно решить проблему. Но самостоятельное лечение может быть вредным для кожи.
Причины появления прыщей различны. Это может быть, как генетическая предрасположенность, так и бактериальная инфекция.
Специалистами выделено два вида прыщей – невоспалительные и воспалительные. К первой категории относятся угри белого и черного цвета. В этом случае пациенты жалуются на черные точки. От них на начальной стадии можно избавиться самостоятельно. Ко второму типу относится огромное количество образований, такие как конглобатные угри, простудные и красные прыщи.
Важно уметь отличать прыщи от проявлений на теле, возникающих при инфекционных заболеваниях, например при ветряной оспе и генитальном герпесе
Ветрянка характеризуется похожими на угри пузырьками, но с водянистым содержимым.

Ветряную оспу вызывает вирус простого герпеса 3 типа. Передается воздушно-капельным путем, распространяется на большие расстояния. При заболевании ветрянкой, носитель инфекции не обязательно должен находиться в непосредственной близости от здорового человека.

Данная болезнь является разновидностью вирусной инфекции, поэтому антибиотики здесь не помогут. Есть особые препараты антигерпетического действия, например, Ацикловир, которые помогают справиться с вирусом герпеса.
Но такие лекарства имеют побочные эффекты, поэтому не рекомендуются детям младше 7 лет. Да и иммунитет маленьких детей, в случае, если болезнь развивается без осложнений, сам легко справляется с этой болезнью.

Кроме того, необходимо предпринимать меры по устранению зуда (антигистаминные препараты), сбивать температуру выше 38 С, обильно поить и умеренно кормить пострадавшего.
Но если ветрянкой заболели грудные дети, взрослые, беременные женщины, то применение подобных препаратов антигерпетического действия весьма оправданно.

Причины появления:
Подобные высыпания может вызвать вирус герпеса или другого заболевания, передающегося половым путем.

Лечение назначает исключительно врач, не следует искать ответ на данную проблему в интернете, во избежание возникновения осложнении.

Появляются прыщи преимущественно на лице, груди и спине и напоминают большие узлы, находящиеся глубоко в коже. Диаметр таких прыщей иногда достигает 2 см. Они могут образовывать конгломераты, сливаясь между собой.
Если их вскрыть, то образуются язвы, которые не заживают долгое время, а после них — крупные рубцы. Иногда такие узлы сливаются между собой, образуя, таким образом, кожные синусовые тракты, подрывающие кожу лица и тела. Достаточно много неудобств доставляют такие прыщи на лице.
Они тяжело маскируются, фотографии сделать невозможно, поскольку их сложно замаскировать. Очень часто такие угри становятся причиной низкой самооценки, появления психологических комплексов. И также называют множественными и нагроможденными. Они являются одной из самых тяжелых форм, которая часто появляется снова и может перейти в хроническую форму.
При нагноениях могут возникнуть фурункулы и абсцессы.
Причины появления:
Специалисты считают, что причиной их возникновения чаще всего является генетика, а именно высокий уровень тестостерона, или нарушение гормонального баланса вследствие воздействия окружающей среды.
Но есть и другая причина. На поверхности кожи множество различных бактерий и их размножение может привести к повреждению стенок сальных желез, и, соответственно, воспалительной реакции. Помимо этого, специалистами выделено и несколько провоцирующих факторов, приводящих к появлению таких прыщей:
-
Постоянные стрессы, тревожность, депрессия. Нахождение подолгу в таком состоянии провоцирует нарушение работы сальных желез.
- Неправильный рацион. Специалисты считают, что избыточное употребление продуктов с высоким содержанием йода и брома (морепродукты, йодированная соль) могут являться причиной появления таких прыщей.
-
Лечение зависит от многих факторов. Возраст и пол играют далеко не последнюю роль. Важна также сфера деятельности, образ жизни пострадавшего. Доктор оценивает стадию болезни, наличие нарушений в организме. Лечение подбирается на основе совокупности всех этих факторов. По фотографии часто сложно определить тип прыщей, поэтому обращаться за помощью к интернету не стоит. Для положительной динамики лечения необходимо посетить специалиста лично.
Доктор назначает предварительное лечение, состоящее из следующих манипуляций:
- Себометрия – определение количества сальных выделений на коже;
- Изучение гормонального фона, кожного микрорельефа, уровня увлажненности кожи;
- Назначает прохождение консультации по гинекологии и эндокринологии.
Системная терапия:
Состоит из нескольких процедур. Назначаются:
-
инъекции антибиотиков «Цефотаксим», «Кефзол» или «Преднизолон» до 14 дней;
- КОК;
- курс ретиноидов («Ретин А», «Дифферин»);
- мази и эмульсии с антибиотиками в составе (цинковая, мазь от прыщей с гентамицином, «Клиндамицин»);
-
лазер;
- кислородно-озоновая терапия.
Даже если тестостерон находится в пределах допустимого значения, лекарства необходимо принимать по схеме предписанной врачом.
Если загрязняется себумом или ороговевшими клетками кожная пора или волосяной фолликул, появляются прыщи, без воспаления – комедоны. Они бывают открытые (черные угри, так называемые «черные точки») и закрытые (воспалительные прыщи).
При первом типе диаметр комедона обычно не более 2 мм. При закупорке поры сало изначально не имеет цвета, но впоследствии приобретает темный оттенок. Черные точки легко поддаются самостоятельному лечению, но для более эффективного результата необходимо показаться врачу.
В детском и подростковом возрасте данный вид угрей встречается чаще, однако для лечения прыщей можно обойтись лишь наружными средствами, уменьшающими их образование (салициловая, азелаиновая кислота – 2р/сутки, «Третионин» – 1р/сутки). Терапия длится несколько месяцев.
Красные акне (воспалительные прыщи) чаще всего встречаются на спине и лице в виде воспаленных узелков на поверхности кожи и диаметром до 5 мм.
Их появление свидетельствует о реакции иммунной системы на размножение бактерий, а красный цвет говорит о воспалительном процессе. При присоединении инфекции, акне увеличивается в размере и становится более болезненным. Спустя некоторое время вытекает гной, прыщ лопается и исчезает.
Лечение красных прыщей:
Красный прыщ ни в коем случае нельзя выдавливать, в противном случае есть риск заработать фурункул.
Лучше всего использовать антисептический лосьон или сок алоэ наружно на воспаление.
После того, как прыщ лопнул, его следует обработать средством, содержащим спирт.
Если прыщ появился не на лице, то необходимо показаться врачу. Только после этого можно самостоятельно продолжить лечение мазями, назначенными врачом (ихтиоловые мази, «Зинерит», «Дифферин», «Куриозин») и методами народной медицины (компрессы из ромашки, крапивы, глиняные маски с настойкой календулы). Помимо этого может быть назначена дополнительная терапия из лазерного или химического пилинга, ультразвуковой чистки, озонотерапии.
Другая довольно распространённая разновидность воспалительных прыщей, которые ведут себя наиболее непредсказуемо – гнойные прыщи. Они долго созревают, прежде чем появиться. Реакция организма на прием антибиотиков (или стероидов) провоцирует усиленную работу сальных желез, размножение бактерий и, как следствие, воспалительный процесс.
Гнойные прыщи – достаточно распространённый вид прыщей н спине. Гормональный дисбаланс также может являться причиной их появления. Если соблюдать правила гигиены, то можно существенно снизить вероятность появления данного типа прыщей.
Такие прыщи могут иметь инфекционный тип или являться следствием аллергической реакции. Высыпания на руках могут также свидетельствовать об инфекции или грибке (например, чесотка). Если причиной возникновения высыпаний на руках является аллергическая реакция, необходимо сразу же показаться врачу, во избежание появления опасности для жизни.
Терапия высыпаний довольно разнообразна и специфична и требует значительного количества времени, сил и вложений. Поэтому всегда лучше предотвратить, чем лечить!
-
Умываться как минимум два раза в день мягкими средствами и теплой водой.
- Всегда смывать макияж перед сном.
- После занятий спортом обязательно принимать душ.
-
Регулярно использовать скрабы и пилинги.
- Использовать косметические средства по типу кожи.
- Всегда обрабатывать любые повреждения кожи.
- При выходе на улицу наносить крем с СПФ.
-
правильно питаться;
- заниматься спортом;
- пить много воды;
- спать минимум 8 часов;
- чаще бывать на свежем воздухе;
- избегать стрессовых ситуаций и быть в отличном настроении.
источник
Болезни похожие на ветрянку, вызывающие сыпь на коже ребенка, всегда являются поводом для беспокойства родителей. Это может быть как ветряная оспа, так и другая инфекция, аллергическая реакция или просто ожог. Как отличить одну сыпь от другой, оказать помощь, в каких случаях необходимо немедленно обращаться к врачу, можно узнать из этой статьи.
Ветрянка – одно из наиболее распространенных детских инфекционных заболеваний, которым чаще всего болеют дети от 3 до 7 лет.
Заразиться можно при контакте с больным человеком, независимо от сезона. Носитель вируса становится опасным для окружающих за 2 суток до образования высыпаний и продолжает оставаться заразным в течение 5 дней после появления последних элементов сыпи.
Инкубационный период при данной детской инфекции составляет от 10 до 21 суток.
Классическая ветряная оспа, как правило, не вызывает никаких затруднений в диагностике:
Отличительной особенностью типичной ветрянки является появление сыпи на волосистой части головы и слизистых оболочках (во рту, на веках), а также сильный зуд.
Однако если ветряная оспа протекает в пустулезной или рудиментарной форме, ее легко можно перепутать с другими заболеваниями. Трудности могут возникнуть при диагностике болезни в первые сутки, когда сыпь, предшествующая ветрянке, может привести к неверной диагностике.
Перечень болезней, схожих с ветряной оспой, включает в себя:
- Простой герпес.
- Энтеровирусную лихорадку (Коксаки).
- Корь, краснуху, скарлатину.
- Стрептодермию.
- Аллергические реакции, в том числе и на укусы насекомых.
Первые признаки заболевания до появления специфической сыпи напоминают клиническую картину других вирусных инфекций. Головная боль, слабость, сонливость, снижение аппетита и лихорадка возникают практически при всех заболеваниях, начиная от простуды и заканчивая редкими инфекциями.
До недавнего времени, благодаря массовой вакцинации, корь считалась редким заболеванием у детей. В последние годы из-за перебоев с поступлением вакцинных препаратов и популярностью антипрививочного движения, заболеваемость вновь возросла. Прививка против кори не гарантирует пожизненного иммунитета, поэтому болеть данным заболеванием могут взрослые и пожилые люди.
Корь схожа с начальной стадией ветряной оспы, а также с ее рудиментарной формой. Начинается патология с повышения температуры, боли и першения в горле, кашля, конъюнктивита. Симптомы ОРВИ сопровождаются появлением специфической сыпи на слизистой щек – пятен Филатова-Коплика.
На 3-5 сутки на коже лица и шеи появляется красная пятнистая сыпь, на следующий день высыпания переходят на туловище, еще через сутки – на конечности.
При появлении сыпи снижается лихорадка, улучшается самочувствие больного.
Главные отличия ветрянки от кори:
- Коревая сыпь возникает не одновременно с температурой, а на 3-5 день заболевания.
- Пятна крупные, ярко-красные, часто сливаются между собой.
- Для коревой сыпи не характерны пузырьки.
- При кори высыпания появляются поэтапно.
Кроме того, сыпь при кори не поражает волосистую часть головы и слизистые, а исчезновение высыпаний сопровождается пигментацией и шелушением.
Рудиментарная ветрянка и краснуха очень схожи между собой морфологическими элементами сыпи. Оба эти заболевания сопровождаются появлением розово-красных пятен на коже больного.
Также как и ветряная оспа, краснуха вызывается вирусом. Инкубационный период при наличии последней составляет 11-24 дня.
Человек является заразным, начиная с 7 дня от начала заболевания до 4 суток после полного исчезновения сыпи.
Основные проявления краснухи – повышение температуры, появление мелкой пятнистой розовой сыпи, увеличение задних шейных лимфоузлов.
В отличие от ветрянки при краснухе:
- Сыпь возникает в первые сутки заболевания. Это происходит одновременно с повышением температуры.
- Пятнистые розовые пятна появляются по всему телу, концентрируются на лице, ягодицах, разгибательных поверхностях рук и ног.
- Для краснухи не характерны прыщи, корочки, пигментация.
По сравнению с ветряной оспой сыпь при краснухе меньше, а также не сопровождается зудом кожи.
Особенно опасна патология для беременных женщин, поскольку может вызвать пороки развития у плода. Именно поэтому врачи рекомендуют проверить титр антител к краснухе и при необходимости повторно ввести вакцину девушкам и женщинам, планирующим беременность.
Ветряная оспа оставляет после себя пожизненный иммунитет, поэтому в большинстве случаев болеют ею один раз в жизни. Однако многие люди уверены, что переболели ветрянкой дважды. Это может быть связано с тем, что несколько десятилетий назад за нее принимали энтеровирусную лихорадку, вызываемую известным в настоящее время вирусом Коксаки.
Источником инфекции является больной человек, который опасен для окружающих в течение 7-10 суток от начала болезни. Пик заболеваемости регистрируется в конце лета –начале осени.
При инфицировании вирусом Коксаки заболевание начинается с симптомов ОРВИ, повышения температуры, затем на коже появляются зудящие пятна и пузырьковая сыпь, такая же, как и при ветряной оспе.
Отличие энтеровирусной инфекции от ветрянки:
- Пик заболеваемости Коксаки приходится на жаркое время года – август, начало сентября, в то время как ветряная оспа может регистрироваться круглый год.
- Сыпь при энтеровирусной лихорадке чаще всего локализуется на сгибательных поверхностях стоп и ладоней, а также во рту – на языке, небе, деснах.
- После высыпаний кожа шелушится и слазит как при солнечном ожоге.
В связи с характерной локализацией сыпи заболевание носит второе знание «рука-нога-рот». Высыпания при энтеровирусной лихорадке на остальных поверхностях тела встречаются редко, что обычно ассоциируется с тяжелым течением заболевания.
Для инфекции Коксаки, в отличие от ветряной оспы, характерен стоматит – обильные пузырьковые высыпания на слизистой оболочке рта.
Зудящая пузырьковая сыпь, но не ветрянка, может говорить об аллергической реакции – крапивнице. Это состояние, возникающее при индивидуальной непереносимости определенного продукта питания или косметического средства. На коже тела и конечностей вначале возникают красноватые пятна, затем волдыри неправильной формы, возвышающиеся над ее поверхностью.
Отличия крапивницы от ветряной оспы:
- Крапивница – не заразное заболевание, не передается от одного человека к другому.
- Аллергическая реакция может возникать в ответ на пищевые аллергены, косметику, пыльцу растений, воздействие физических факторов (холод, тепло, солнечное излучение).
- Иногда волдыри появляются в ответ на развитие микробных инфекций или прием медикаментов, используемых для их лечения.
- При крапивнице не бывает симптомов ОРВИ и редко повышается температуры тела, однако, при осмотре может отмечаться локальное повышение температуры кожи над волдырями.
Остро развившаяся крапивница требует обязательной врачебной консультации, т.к. сильная аллергия может привести к серьезным осложнениям, таким как отек Квинке или анафилактический шок. Хроническая, вялотекущая крапивница также требует осмотра специалиста для выявления триггера болезни и подбора лечения.
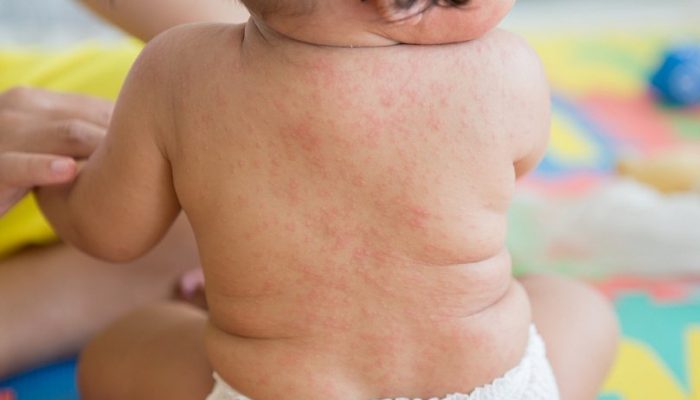
В настоящее время помимо классических детских инфекций (ветряная оспа, корь, краснуха, скарлатина) выделяют внезапную экзантему или шестую болезнь.
Также как и ветряная оспа, она вызывается вирусом из рода герпесов, который передается от больного человека к здоровому. Чаще всего это происходит воздушно-капельным путем при разговоре, кашле, чихании.
Отличие ветрянки от розеолы:
- Шестая болезнь начинается с общего недомогания и повышения температуры тела. В отличие от ветряной оспы сыпь возникает не во время лихорадки, а после ее снижения, т.е. на 3-5 день болезни.
- Высыпания мелко- и среднепятнистые, розового цвета, не зудят и не образуют пузырьков.
- Характерная локализация сыпи – туловище и конечности.
Сыпь при внезапной экзантеме проходит самостоятельно без всякого лечения спустя 5 дней после появления, не оставляя после себя шелушений, участков пигментации и депигментации. После розеолы, также как и после перенесенной ветряной оспы, формируется стойкий пожизненный иммунитет.
Помимо детских инфекций и аллергии, симптомы ветряной оспы схожи с признаками некоторых бактериальных инфекций. В связи с этим при подозрении на пустулезную ветрянку обязательно следует проводить дифференциальную диагностику со стрептодермией.
Основными различиями между стрептококковым импетиго и ветряной оспой являются:
- Пузырьки при импетиго «вялые», в отличие от плотных, напряженных везикул при ветрянке.
- При стрептодермии на коже быстро появляются гнойнички.
- Лопнувшие пузырьки оставляют после себя эрозии и язвочки.
- При заживлении элементов сыпи формируются характерные корочки желтоватого цвета.
Для стрептодермии не характерно повышение температуры тела и общее недомогание. Сыпь обычно поражает туловище и конечности. Несмотря на то что стрептококковое импетиго относится к заразным заболеваниям, оно характеризуется меньшей контагиозностью, чем ветрянка.
Классическую ветряную оспу могут напоминать такие заболевания, как диссеминированный герпес и опоясывающий лишай.
Диссеминированный герпес вызывается вирусом из одноименной группы 1 типа. Обычно данный микроорганизм провоцирует локальное появление пузырьковой сыпи на слизистой губ и вокруг них, что в народе называется «простуда на губах».
Однако, при значительном снижении иммунитета, например, при лечении иммуносупрессорами, при ВИЧ/СПИДе, на фоне прохождения высокодозной химиотерапии, инфекция может распространяться по всему организму и приводить к появлению на всем телу зудящей, пузырьковой сыпи.
Опоясывающий лишай вызывается тем же вирусом, что и ветряная оспа. Чаще всего он развивается:
- После перенесенных тяжелых заболеваний.
- У пожилых и ослабленных людей.
- На фоне проведения лучевой и химиотерапии по поводу онкологических процессов.
- Во время приема высоких доз кортикостероидов и иммуносупрессивных лекарств.
Характерной особенностью опоясывающего лишая, в отличие от ветрянки, является сгущение пузырьковых высыпаний по ходу нервных стволов – на лице в проекции лицевого нерва, в межреберных промежутках, вдоль седалищного нерва.
При появлении на коже лица, тела и конечностей пузырьковых высыпаний, следует обратиться к врачу для установления правильного диагноза и подбора лечения.
Ветряную оспу при ее типичном течении следует дифференцировать с диссеминированной формой герпеса, опоясывающим лишаем, энтеровирусной инфекцией и внезапной экзантемой. В официальных руководствах можно встретить пункт о том, что ветрянку следует отличать от натуральной оспы, однако, в настоящее время, случаи этой опасной инфекции являются казуистикой.
Дифференциальная диагностика проводится на основании:
- Эпидемиологического анамнеза. Врач изучает данные прививочной карты, уточняет был ли возможный контакт с инфекционными больными или с аллергеном (пищевым, пыльцевым, моющие средства), прогулка по улице без использования реппелентов.
- Визуального осмотра. Изучается локализация и характер сыпи на коже, поражение слизистых оболочек, ногтей, лимфатических узлов.
Стертую форму ветрянки следует различать с корью, краснухой, бактериальным импетиго, аллергической реакцией и даже укусами насекомых. Окончательный диагноз ставится на основании:
- Данных анамнеза.
- Определения, как давно заболел ребенок и как развивалось заболевание.
- На какие сутки появилась сыпь, этапность ее появления.
Особенно важно проводить дифференциальную диагностику заболевания у лиц с патологиями иммунитета, пациентов с иммуносупрессией, беременных и планирующих беременность женщин.
Для определения точного диагноза используются дополнительные методы исследования:
- Выделения вируса из жидкости пузырьков (методом ПЦР или размножения в клеточной культуре).
- Определение антигенов к вирусу герпес зостер (способом прямой иммунофлюоресценции в соскобе со дна пузырька).
- Серологические. Определение титра антител методом ИФА.
Важно помнить о том, что серологические методы диагностики не рекомендуются специалистами для определения сформированного иммунного ответа после вакцинации.
При развитии недомогания, повышении температуры тела и появления сыпи, важно как можно скорее обратиться к специалисту. Для этого необходимо вызвать участкового педиатра или частного врача на дом, или, при тяжелом состоянии ребенка и развитии угрожающих для жизни состояний, вызвать скорую помощь.
Ни в коем случае нельзя заниматься самолечением и давать ребенку какие-либо препараты, в особенности противовирусные и антибиотики, до осмотра доктором и определения, какая болезнь присутствует. Исключение составляют Парацетамол и Ибупрофен при повышенной температуре тела.
Чтобы упростить процесс диагностики и избежать ложных диагнозов, врачи не рекомендуют обрабатывать высыпания на коже красящими антисептиками. Несмотря на то что ветрянку привыкли лечить Фукорцином или зеленкой, делать это нельзя, поскольку окрашивание кожи зеленым или красным цветом приводит к затруднению изучения морфологических элементов и трудностям с постановкой окончательного диагноза.
источник
Инфекция, возбудителем которой является вирус Герпеса — это ветряная оспа. Основным симптомом заболевания является появление характерных прыщиков по всему телу. Чаще всего ветрянка встречается у детей. Но при слабой иммунной системе заражение ветрянкой происходит и у ребёнка, и взрослого. Давайте же разберёмся, как выглядит ветрянка? Как она распространяется? Как выглядят прыщи при ветрянке? Где именно появляются высыпания? Как лечиться и чем опасна ветряная оспа?
Ветряная оспа — очень заразное инфекционное заболевание, которое передаётся воздушно-капельным путём. Чаще всего местом заражения являются: площадки для детей, детские сады, школы, парки отдыха, магазины, а также другие многолюдные места. Многие врачи советуют переболеть вирусом в раннем возрасте. Взрослому человеку труднее перенести симптомы заболевания. Особому риску подвергаются беременные женщины, так как на плод ребёнка ветрянка может отразиться неблагоприятно. Как же выглядит ветряная оспа? Для этого заболевания характерны следующие симптомы:
-
Повышение температуры тела без каких-либо других признаков в начальной стадии;
- Появляется сильный озноб;
- Симптомы похожие на простуду;
- Высыпания начинаются на следующий день после спада температуры;
- Увеличенные лимфоузлы;
- Может появиться слабость в суставах;
- Сыпь быстро распространяется по всему телу;
- Сильный зуд.
Для точного установления диагноза необходимо вызвать врача на дом. Симптомы, характерные ветрянке, похожи с другими заболеваниями, поэтому тянуть с консультацией специалиста не стоит.
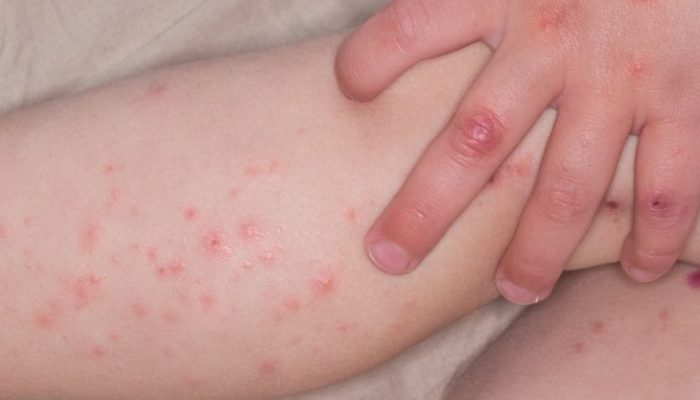
Начало заболевания протекает, как простая простуда. Полностью ветрянка проходит за 2 или 3 недели. Первые прыщи появляются на десятый или одиннадцатый день после заражения. Температура за весь период протекания болезни может то подниматься, то падать. Врачи исследуют уже сухие прыщи, на которых ещё осталась головка. Высыпания имеют свои характерные черты:
- Первая сыпь обычно появляется на лице и быстро охватывает почти все тело;
- Прыщи похожи на пузырьки;
- Высыпания имеют желтоватый окрас;
- Вокруг основания прыща есть покраснение;
У детей, как и у взрослых, возможен упадок сил. Часто больные жалуются на головную боль. Ребёнок тяжело переносит ветрянку в основном из-за появления сильного зуда. У взрослого же нередко температура поднимается до 39. Заболевание протекает у всех по-разному. Кто-то жалуется на плохое самочувствие, а некоторые даже не замечают заражения до появления высыпаний.
Принято считать, что ветряную намного легче перенести ребёнку. Но чаще всего все зависит от состояния иммунной системы заболевшего. Давайте же рассмотрим стадии заболевания:
-
Период заражения. На этом этапе больной чувствует вялость, нередко пропадает аппетит, часто начинается боль в суставах. Эта стадия длится от 11 до 18 дней;
- Стадия повышения температуры. В зависимости от организма температура может быть как очень высокой, так и незначительной. Обычно этот период длится от 2 до 5 дней.
- Стадия высыпаний. После спада температуры, сыпь начинает быстро распространяться по всему телу больного. На протяжении всей болезни температура поднимается каждый раз перед новыми прыщиками. Этот этап болезни характерен зудом.
- Период подсыхания пузырьков. В этот период сыпь прекращается и подсыхают первые прыщи, засохшие корочки осыпаются. На этом этапе больного можно считать не заразным.
Прыщи ветряной оспы похожи на сыпь при краснухе или кори, поэтому заниматься самолечением очень опасно. Неопытному человеку очень сложно самостоятельно диагностировать ветрянку. Протекание заболевания у каждого пациента индивидуально. Чаще всего болезнь проходит без осложнений, но бывают случаи, когда больного госпитализируют.
Принято считать, что люди болеют ветрянкой один раз в жизни, но это утверждение ошибочно. За многие года существования, вирус прошёл неоднократную мутацию. И к сожалению, в последнее время все чаще можно встретить рецидивы. Люди могут подвергаться вирусу до трёх и более раз. Поэтому специально заражать ребёнка в раннем возрасте не стоит, а беременным переболевшим ветрянкой в детстве все равно следует не появляться в местах возможных очагов заражения. Осложнения принято разделять на два типа:
Вирусные осложнения
При вирусных осложнениях страдают внутренние органы и функции жизнедеятельности организма. Первые симптомы проявляются не сразу, а только лишь с течением времени. Чаще всего, при таких последствиях врачи назначают больному ряд противовирусных препаратов, а в более тяжёлых случаях его госпитализируют и проводят лечение антибиотиками.
Бактериальные осложнения
При бактериальных осложнениях чаще всего страдает кожа человека. Развитие последствий после ветрянки нередко можно встретить у детей. Ребёнок просто расчёсывает сыпь и в неё попадают вредоносные бактерии. Прыщики начинают гноиться и как следствие на теле остаются рубцы. Если инфекция попадает в кровь — то она разносится по всему организму и тогда страдают внутренние органы. Лечение в таких случаях проводят антибиотиками.
Важно помнить, что любое заболевание необходимо лечить только под контролем опытного специалиста. Выполнение всех рекомендаций врача является залогом успеха в скорейшем выздоровлении. При своевременном лечении риск заболевания стоматитом энцефалитом, пневмонией, отитом и т. д. уменьшается во много раз.
Если ветрянка протекает без каких-либо осложнений, то врач определяет больному не только специальный режим дня, но и назначат ряд препаратов, которые помогут легко перенести заболевание:
- Противовирусные средства назначаются как ребёнку, так и взрослому с целью уменьшения риска поражения внутренних органов;
- Антибиотики применяются в тяжёлых формах заболевания;
- Препараты для поднятия иммунной системы необходимы для поддержания организма;
- Антигистаминные препараты используют для облегчения состояния больного, так как они уменьшают зуд;
- Успокоительные препараты нужны для хорошего сна и успокоения нервной системы;
- Жаропонижающие средства только при высокой температуре;
Соблюдение постельного режима и правил гигиены — необходимое условие для скорейшего выздоровления. Применяя препараты, назначенные доктором, также нужно соблюдать определённые требования, которые уберегут больного от развития бактериальных процессов. Мероприятия при лечении ветряной оспы:
-
Регулярное посещение ванны. Раньше врачи запрещали купаться во время ветрянки, но с развитием медицины выяснено, что частое купание благоприятно воздействует на состояние кожи больного, пятна обеззараживаются;
- Сыпь на теле необходимо смазывать зелёнкой или фукорцином;
- Пить больше жидкости;
- Если больной ребёнок необходимо следить за тем, чтобы ногти были недлинные. С короткими ногтями ребёнок не сможет расчесать зудящий прыщик;
- Нужно ежедневно менять постельное белье.
- Одежда, которую носит больной, должна свободной, из натуральной материи;
Параллельно с медицинскими предписаниями можно применять лечение народными методами. Существует много рецептов наших бабушек. Они действительно помогают и к мудростям природы стоит прислушаться:
- Ванны с добавлением бергамотового и оливкового масла помогут облегчить зуд прыщиков;
- Ванны с добавлением чистотела подсушивают прыщики и быстрее заживляют ранки;
- Отвары календулы, добавленные в воду больного помогают быстро снять воспаление;
- Если затронута область рта, рекомендуется прополоскать её отваром из шалфея;
- Протирать пятна полезно отваром из ноготков;
- Свежие ягоды черники действуют почти так же как антибиотик;
- Отвар из петрушки или крапивы быстро очищает кровь;
- Цикорий помогает вывести из организма многие токсины;
Ветряная оспа — одно из самых распространенных заболеваний всего мира. В большинстве случаев ветрянка проходит легко и без последствий. Но необходимо помнить, что самолечение не приводит к хорошим результатам. Как выглядит ветряная оспа и какие бывают последствия, мы разобрались, но необходимо помнить, что лечение ветрянки — это задача врача-инфекциониста. Только квалифицированный доктор может своевременно установить диагноз, назначить грамотное лечение, предвидеть и устранить возможные осложнения. И помните: вирусы часто поражают те организмы, которые ослаблены! Поэтому тщательно следите за своим здоровьем и ведите здоровый образ жизни!
источник
Фото: Andrew Krasovitckii / Shutterstock.com
Детские инфекции, протекающие с сыпью на теле, описываются схожей клинической картиной и внешними признаками. Дифференцировать заболевания бывает непросто, и ветряная оспа не является исключением. Болезни, похожие на ветрянку, в подавляющем большинстве случаев относятся к вирусным инфекциям. Проводят дифференциальную диагностику с вирусом Коксаки или турецкой ветрянкой, краснухой, корью, скарлатиной, почесухой, стрептодермией и другими кожными проявлениями различных заболеваний.
Перечень заболеваний, похожих на ветрянку, включает в себя следующие патологии:
Классическая ветряная оспа, как правило, не вызывает затруднений в диагностике, но ее типичное течение встречается не всегда. Такие разновидности, как рудиментарная форма, пустулезная, а также сыпь, предшествующая ветряной оспе могут привести к неверной трактовке диагноза.
Классическая ветряная оспа развивается до 21 дня от момента контакта с больным человеком. Ветрянка в подавляющем большинстве случаев имеет легкое течение. Дети с 3 до 8 лет, как правило, переносят ветряную оспу. В таком возрасте инфекция протекает легко, чем старше ребенок, тем тяжелее он переносит болезнь. У взрослых также инфекция протекает тяжелее.
Первые симптомы болезни похожи на другие вирусные инфекции или ОРЗ у детей. Головная боль, небольшая температура, высыпания на теле, ухудшение аппетита – эти симптомы похожи между собой при различных инфекционных заболеваниях. Далее, картина различных болезней протекает чаще по-разному.
При ветряной оспе на фоне высокой температуры появляются высыпания. Следующие высыпания появляются также на фоне повышения температуры – толчкообразно. Такой признак не характерен для других инфекций. Кроме того, особенностью болезни является появление предварительной сыпи, которая очень похожа на кореподобную или скарлатиноподобную. Эта сыпь проходит бесследно, а затем формируются классические ветряночные высыпания.
Для типичной формы ветряной оспы характерны:
- возникновение розовых пятен, которые быстро трансформируются в папулы и пузырьки, диаметром до 5 мм;
- пузырьки состоят из одной камеры, окружены красным ободком;
- сыпь локализуется на лице, голове, туловище и конечностях, кожа ладоней и подошв также вовлекается в процесс;
- новые элементы сыпи образуются каждые 1-2 дня;
- на слизистой оболочке полости рта также появляются пузырьки, но количество их единично и не вызывает существенного дискомфорта;
- для высыпаний характерен зуд;
- пузырьки довольно быстро подсыхают с образованием корочки коричневого цвета;
- рубцы после ветряночной сыпи не остаются, этот процесс возможен только при тяжелых формах или при насильном удалении корочек;
- температура при легкой форме ветрянки достигает отметки 38,5°С, переносится детьми легко, снижается классическими медикаментами.
Главным отличием ветрянки от других инфекций является, так называемый ложный полиморфизм: для него характерно одновременное наличие и пятен, и пузырьков, и корочек. Другие болезни описываются одноэтапностью морфологических элементов сыпи: сначала возникают пятна, затем пузырьки одновременно на всех кожных покровах.
Вирус Коксаки у детей является причиной ОРВИ в эпидемический сезон наиболее часто. Сыпь при энтеровирусной инфекции похожа на ветряную оспу. Но данный вирус может вызывать различные клинические явления у разных детей. Если у одного ребенка развивается диарея, то у другого регистрируют герпангину. В этом и заключается особенность вируса Коксаки и Экхо.
Энтеровирусы поражают многие органы и системы организма: кишечник, нервную систему, миндалины, слизистые оболочки, кожу, поджелудочную железу, почки. Вирус ветряной оспы не похож по своему механизму действия на вирус Коксаки, однако, поражение кожных покровов имеет массу сходств. Сыпь проходит стадии пятна, папулы и пузырька, локализация также совпадает с ветрянкой.
Основными отличиями являются:
- при энтеровирусной инфекции сыпь возникает стадийно: сначала появляются пятна, затем пузырьки на всех участках кожи;
- после окончания появления новых высыпаний кожа слущивается и слазит;
- в процесс вовлекаются ногти;
- болезнь в отличие от ветрянки протекает тяжело и с очень высокой температурой, тяжело поддающейся купированию медикаментами;
- лихорадка удерживается стабильно на протяжении нескольких дней и не связана с появлением новых высыпаний;
- высыпания во рту более обильны и часто развивается герпангина.
Красное горло при ветрянке встречается очень редко, обычно данный признак свидетельствует о другой инфекции, в частности от герпангине.
В настоящее время корь не является заболеванием, которое часто встречается среди детей младшего возраста ввиду массовой вакцинации. Корь, а также краснуха, ветрянка имеют сходство на начальных стадиях, а также при рудиментарной форме ветряной оспы.
Нарастающее число отказов от прививок, нестабильность экономики приводят к возрастанию актуальности этой болезни. Краснуха, эпид.паротит, корь и ветрянка являются вакциноуправляемыми инфекциями, но прививка от ветрянки не входит в список обязательных прививок, поэтому часто регистрируется среди детей.
Корь чаще возникает у взрослых людей и требует дифференциальной диагностики с ветряной оспой.
Отличия кори от ветряной оспы:
- коревая сыпь возникает только на 4-5 день от начала болезни;
- пятна при сыпи довольно крупные, яркие;
- пузырьки не характерны;
- характерна анатомическая этапность: сначала элементы появляются на лице, затем на туловище и конечностях;
- исчезновение сыпи сопровождается пигментацией и шелушением.
Кроме того, в полости рта, напротив моляров возникают характерные белые пятна, слизистая оболочка гиперемирована.
Скарлатина, как инфекция, похожая на ветрянку, подвергается особому вниманию, так как начало ветряной оспы сопровождается появлением очень похожей сыпи. Основными отличиями инфекций являются:
- при скарлатине в процесс вовлекаются миндалины;
- сыпь мелкоточечная сливная, в частности, складки кожи имеют ярко-выраженное покраснение;
- румянец щек;
- помимо складок, сыпь локализуется на боковых поверхностях туловища, сгибательных поверхностях рук и ног.
В процесс вовлекаются сердце, почки и суставы.
Сыпь при скарлатине проходит без следа, но наблюдается шелушение.
Такая болезнь, похожая на ветрянку, как краснуха является одной из патологий, создающей трудности при диагностике. Рудиментарная форма ветрянки может протекать со схожими внешними признаками.
Рудиментарная ветрянка и краснуха схожи морфологическими элементами сыпи — пятнами. Многих молодых родителей интересует вопрос: ветрянка и краснуха – это одно и тоже или нет. Заболевания инициированы различными возбудителями и являются разными нозоформами.
Рудиментарная форма ветряной оспы считается атипичной формой заболевания, которая не похожа на классическое течение инфекции. Она возникает при введении профилактической дозы антител контактному человеку. При создании пассивного иммунитета во время заражения ветряной оспой, у пациента развивается стёртая клинка, похожая на некоторые другие инфекции.
Чем отличается ветрянка от краснухи:
- краснушная сыпь возникает в первый день заболевания;
- пятна располагаются по всему телу;
- на лице, спине, ягодицах, разгибательной поверхности рук и ног сыпи особенно много;
- высыпания полностью исчезают через 3-4 суток.
Так как отличить ветрянку от краснухи по внешним признакам сложно, прибегают к ПЦР-методике. Анализы на антитела в начале болезни не будут положительными и не помогут в диагностике.
Бактериальные инфекции нечасто имеют сходство с вирусными поражениями кожи. Однако стрептококк может привести к клинической картине, имеющей массу сходств с ветрянкой, поэтому специалисты проводят дифференциальную диагностику со стрептодермией. То, что похоже на ветрянку пустулезной формы, как правило, сравнивают с бактериальными инфекциями, поражающими кожные покровы, в частности, со стрептококковым импетиго.
Основными отличиями считают следующие:
- покрышка пузырьков не является напряженной и плотной;
- содержимое везикул очень быстро нагнаивается;
- вскрывшиеся пузыри формируют эрозии;
- корочки имеют характерный желтый цвет.
Лихорадка и выраженные симптомы интоксикации для стрептодермии не характерны. При выполнении посева обнаруживают стрептококки.
Среди патологии кожных покровов нередко регистрируется строфулюс или детская почесуха. Заболевание имеет аллергическое происхождение, не сопровождается высокой температурой, однако, сыпь имеет сходство с ветрянкой.
Отличиями почесухи от ветрянки являются:
- очень сильный зуд;
- полость рта в процесс не вовлекается;
- большинство папул формируются в районе конечностей, спины и ягодиц ребенка.
Помимо перечисленного, ветрянка может быть похожа на укусы насекомых. Для ветряной оспы характерна зимне-весенняя сезонность, а для насекомых – летне-осенняя. Иногда редкие случаи ветрянки начинают регистрировать осенью, тогда и требуется дифференциальная диагностика. При укусах не наблюдается лихорадка, а также поражаются только открытые участки тела.
Чтобы упростить процесс диагностики, врачи не рекомендуют обрабатывать сыпь красящими антисептиками до приема у специалиста. Нередко ветрянку мажут зеленым, красным или синим антисептиком (фукорцин, зеленка, синька), что приводит к затруднению изучения морфологических элементов.
источник
Прыщи, или вульгарные угри (акне) развиваются на фоне себореи, то есть избыточного выделения кожного сала с измененными свойствами. Они возникают на участках кожного покрова, наиболее богатых сальными железами. В среднем на 1 см 2 кожи лица, верхней части спины и груди находится 900 желез, тогда как на других участках их количество не превышает 100.
К причинам, вызывающим образование угрей, относят не только избыточную секрецию сальных желез, но и гормональный дисбаланс, инфицирование кожи бактериями, патологию волосяной луковицы (например, вросшие волосы). Чаще такое состояние наблюдается у подростков, но и взрослые нередко сталкиваются с этой проблемой. Угревая сыпь – одно из самых распространенных кожных заболеваний.
Пик заболеваемости приходится на возраст от 13 до 18 лет, причем у девушек угри появляются раньше, однако быстрее исчезают. У молодых людей угревая болезнь может принимать тяжелые формы, вызывая значительный косметический дефект и ухудшая качество жизни, в первую очередь из-за психологических проблем. У мужчин патология приобретает хроническое течение и к 30-40 годам переходит в поздние акне.
Первыми признаками является повышенное выделение кожного сала (себорея) и микрокомедоны. К врачу стоит обратиться уже в этот период, чтобы не допустить развития тяжелых форм болезни.
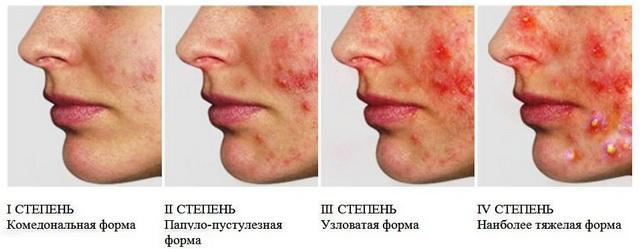
В зависимости от внешних проявлений различают следующие виды прыщей:
- комедоны;
- папулезные;
- пустулезные;
- индуративные;
- абсцедирующие, или нагноившиеся индуративные;
- флегмонозные;
- сливные;
- конглобатные.
Выбор методов лечения воспалительных процессов кожи зависит от их тяжести. В легких случаях достаточно домашних средств. При большом количестве высыпаний, их глубоких и сливающихся формах необходима помощь дерматолога.
Образование разных видов угрей происходит поэтапно. Вначале это закупорка выводных протоков сальных желез вследствие повышенной секреции кожного жира, обусловленной гиперчувствительностью клеток к половым гормонам. Это создает питательную среду для микроорганизмов, в частности, Propionibacterium acnes. Размножаясь, они расщепляют жир с образованием жирных кислот, повреждающих кожную поверхность. В результате химического раздражения формируется воспалительный процесс.
Наиболее встречаемый вид прыщей, локализация в основном на лице. Они образуются в волосяном фолликуле, который забивается омертвевшими кожными клетками и избыточным количеством кожного секрета. Комедоны превращаются в небольшие возвышения (папулы) с белыми или черными точками в центре.
Этот вид прыщей могут вызвать определенные пищевые продукты – богатые животным жиром, жареные, острые, соленые. Их называют комедогенными.
Черные пробки на поверхности папул, открывающиеся на кожу, заполнены излишками жира и клетками кожи. Их цвет обусловлен не скоплением грязи, а неправильным отражением световых лучей от закупоренных волосяных фолликулов, а также изменением цвета кожного сала при контакте с воздухом.
Иногда появление патологии связано с неправильным применением косметических средств на основе масел и увлажняющих компонентов. Имеет значение загрязнение и повышенная влажность окружающей среды. Кроме того, черные точки могут появляться из-за чрезмерного использования мыла и других очищающих средств. Сухость кожи приводит к усилению выработки кожного сала и закупорке пор.
Открытые комедоны часто образовываются на лбу, подбородке, на носу. Обычно для их лечения достаточно безрецептурных препаратов от прыщей.
Если выводной проток сальной железы и волосяного фолликула полностью закупоривается, возникают прыщи с белыми гнойными головками — закрытые комедоны. Их содержимое не попадает на поверхность кожи, накапливаясь под ее верхним слоем и вызывая образование пузырька. Так как кожное сало не контактирует с воздухом, его потемнения не происходит. С такими прыщами тоже можно бороться с помощью косметических средств.
Невоспаленные комедоны не сопровождаются покраснением и отечностью кожи. Они достаточно хорошо реагируют на применение салициловой кислоты. Это вещество отшелушивает отмершие клетки, открывая выход для излишков кожного сала. Салициловая кислота входит в состав специальных лосьонов, тоников и увлажняющих средств.
Прыщи с белыми головками хуже поддаются лечению. Для их устранения помимо салициловой кислоты применяются ретиноиды, в частности, Дифферин.
При воспалении комедоны превращаются в папулезный вид угрей. Процесс связан с размножением в сальных железах патогенных бактерий, которые вызывают воспаление и образование гноя. На кожной поверхности образуются маленькие мягкие розовые или красные бугорки. Кожа вокруг них часто немного гиперемированная. Такие прыщи могут быть чувствительны к прикосновению, сопровождаться небольшим зудом. Выдавливание содержимого усиливает воспалительный процесс и в дальнейшем приводит к образованию рубцов.
Большое количество папул является признаком умеренной или тяжелой угревой болезни и требует лечения у дерматолога. Прыщи воспалительного характера хуже поддаются лечению, чем комедоны. Для их устранения применяются средства на основе бензоил пероксида, антибиотики местно и внутрь, препараты изотретиноина.
Это гнойнички, нередко развивающиеся из комедонов с белыми головками. Вокруг очага возникает красный воспаленный ободок. Само патологическое образование заполнено белым или желтым гноем. Оно может иметь неправильную форму, пустулезные угри нередко сливаются между собой и выступают над поверхностью кожи. Обычно появление пустулезных элементов не связано с выраженной бактериальной инфекцией.
Следует избегать выдавливания прыщей, которое приводит к появлению темных пятен (гиперпигментации) или рубцов на коже.
Вид подкожных прыщей, которые выглядят как крупные болезненные бугорки или узлы. Они появляются при полной закупорке протока сальной железы, раздражении и воспалении окружающих кожных тканей.
На ощупь это плотные образования. Угри проникают глубоко в кожные структуры, они часто болезненны. При появлении таких образований необходима помощь врача. Обычно достаточно медикаментозного лечения препаратами Изотретиноина для внутреннего применения в течение полугода.
При нагноении индуративных прыщей вследствие размножения патогенных бактерий образуются кистозные образования – абсцедирующие угри. Они заполнены гнойным содержимым и напоминают фурункулы. Образования болезненны, на ощупь обычно мягкие, после их вскрытия образуются глубокие атрофические рубцы.
Течение заболевания рецидивирующее. Необходима помощь дерматолога, нередко требуется консультация и других специалистов, например, эндокринолога или иммунолога. Для лечения используется Изотретиноин. Абсцесс может быть удален хирургическим путем.
Узловые и абсцедирующие угри нередко появляются при наследственной предрасположенности. Они могут наблюдаться одновременно с комедонами, возникать при прогрессировании папулезных или пустулезных форм, а также объединяться в узловато-абсцедирующие образования.
Появляются при проникновении воспаления в глубокие слои кожи, при этом образуются мельчайшие полости, заполненные гнойным содержимым. На поверхности кожи это проявляется появлением распространенной бугристости. Постепенно флегмонозные полости сливаются в крупные очаги, образуя узлы красно-фиолетового оттенка.
Флегмонозные образования постепенно прорываются и гнойное содержимое, нередко с примесью крови выходит через несколько отверстий. Течение болезни длительное, она очень плохо поддается терапии.
Это одна из самых тяжелых форм акне. Конглобатные угри нередко появляются на спине, шее, груди, в области ягодиц. Они представляют собой множество воспаленных фолликулов, которые сливаются с соседними участками воспаления.
Появляются такие прыщи на теле взрослого человека, обычно у мужчин. Они могут быть связаны с приемом тестостерона или анаболических стероидов. Другое их название – фульминантные. Начало болезни может протекать как артрит с последующим обильным образованием угрей по всему телу. Для адекватной терапии состояния необходимо обратиться к дерматологу.
Конглобатные угри могут сопровождать генетическое заболевание – синдром Клайнфельтера (трисомия XXY). В этом случае они могут возникать на любом участке тела выше колен. Патология сопровождается гнойным поражением суставов и почек.
Какие прыщи и в каком количестве наблюдаются при разной тяжести угревой болезни:
- легкая степень: менее 20 черных точек или белых головок, менее 15 папул или пустул, а общее число прыщей не более 30;
- умеренная тяжесть: от 20 до 100 комедонов, до 50 воспаленных прыщей или общее количество очагов до 125;
- тяжелая степень: имеется несколько абсцедирующих угрей темно-красного или фиолетового оттенка.
При легкой степени достаточно применения специальных косметических лосьонов на протяжении 2 месяцев. Средняя тяжесть поражения требует назначения медикаментов. Лечение длится несколько недель, и нередко в первое время после его начала тяжесть угревой сыпи даже усиливается.
При тяжелой стадии главная задача – уменьшить воспаление и рубцевание. Врач может назначить разнообразные лекарства и физиопроцедуры, улучшающие внешний вид кожи и состояние сальных желез.
Для лечения разных видов акне используется местная терапия. Это лекарства, наносимые непосредственно на область поражения, – разнообразные мази и кремы от прыщей. Они содержат такие вещества, как пероксид бензоила, резорцин, салициловую кислоту, производные серы, цинка. Применяются и рецептурные средства, например, антибактериальные кремы и мази с ретиноидами.
Для системной терапии используют таблетированные лекарства. Назначаются антибиотики – тетрациклин, доксициклин, эритромицин. Они уничтожают бактерии, которые вызывают воспаление и нагноение акне. При необходимости врач назначает и другие препараты:
- оральные контрацептивы для нормализации гормонального фона у женщин;
- спиронолактон;
- антиандрогенные вещества;
- изотретиноин (производное витамина А).
Препараты изотретиноина очень эффективны в терапии угревой сыпи. Однако из-за достаточного количества побочных эффектов и противопоказаний они должны назначаться только врачом.
Кроме акне, прыщи могут возникать и при некоторых заболеваниях.
Псориатические угри, или каплевидный псориаз, не связаны с закупоркой выводных протоков сальных желез и волосяных фолликулов. Они также не ассоциированы с патогенной микробной флорой кожного покрова. Псориатические акне – множественные небольшие безболезненные желто-розовые прыщики. Они появляются на спине и груди, затем распространяются на ноги, реже на лицо, уши, кожу головы. У детей такие прыщи нередко расположены вокруг анального отверстия, приводя к появлению сильного зуда.
Сыпь обычно связана с активацией грибков рода Кандида или дрожжевых микроорганизмов, вызывающих себорейный дерматит. Реже ее вызывает стафилококк или папилломавирус. Нарушения иммунной системы сказываются на состоянии кожи, приводя к появлению мелких прыщиков. Терапию заболевания проводят глюкокортикоидами и ультрафиолетовым облучением.
Заболевание вызвано усиленной реакцией кожи на внешнее раздражение и повышением проницаемости кровеносных капилляров. Оно проявляется небольшими красными пятнами на щеках и на носу. Если страдают более крупные сосуды, на их месте образуются пятна пурпурной окраски.
Повышенная проницаемость сосудов обусловлена их измененной реактивностью на сигналы от нервной системы. Поэтому очаги розацеа становятся ярче после употребления горячих напитков, острой пищи или, например, при попадании с мороза в теплое помещение. Высыпания при розацеа не связаны с инфекцией, и требуют иного лечения, чем обычные угри.
Элементы локализуются на лице и голове новорожденного и грудного ребенка. Они имеют вид мелких белых прыщиков, реже бугорков (папул) и гнойничков. От аллергической сыпи такие угри отличаются неизмененной окружающей кожей, отсутствием зуда и связи с употреблением новых видов питания. Общее состояние ребенка не меняется.
К трем месяцам сыпь обычно проходит. Ее возникновение обусловлено нарушениями гормонального фона у матери во время беременности. Если акне новорожденных сохраняется у ребенка старше года, это уже не является нормой и требует обращения к дерматологу.
Эта форма заболевания сопровождается появлением у детей младшего возраста большого числа воспалительных элементов – папул (красных бугорков) и пустул (гнойничков). Обычно патология вызвана нарушениями работы эндокринной системы ребенка – гиперплазии надпочечников, опухолей, вырабатывающих андрогены. Поэтому при появлении сыпи необходимо тщательное обследование.
Поражение сальных желез при этой патологии сопровождается воспалением находящихся рядом потовых желез. В результате образуются крупные гнойники, прорывающиеся на кожу. Обычно очаги расположены под мышками, вокруг сосков, в околопупочной области и промежности.
Инверсные акне возникают вторично на фоне тяжелой угревой болезни. Их появлению способствует раздражение кожи, потливость, ожирение, механическое воздействие. Выглядят они как небольшие возвышенные образования, которые постепенно размягчаются и вскрываются с выделением гноя. Постепенно очаг заживает и рубцуется с образованием довольно большого втянутого шрама. Течение болезни длительное, она плохо поддается лечению.
Как убрать шрамы от прыщей на лице читайте в предыдущей статье.
Это тяжелое осложнение обычных юношеских угрей воспалительного характера. На фоне стабильного течения болезни внезапно повышается температура, появляются признаки интоксикации. На коже всего тела, за исключением головы, возникают гнойнички, быстро некротизирующиеся с образованием язв и последующим рубцеванием.
Молниеносные угри чаще поражают подростков 15-18 лет с сопутствующими заболеваниям пищеварительных органов, например, колитом или болезнью Крона. Предполагается, что определенную роль в их появлении играет нерациональное лечение угревой болезни антибиотиками, ретиноидами, гормонами.
Появляется преимущественно у молодых женщин после применения солнцезащитной косметики и пребывания на солнце или в солярии. Она вызвана комедогенным эффектом такой косметики, связанным с закупоркой выводных протоков сальных желез окислившимися маслами какао, облепихи, кокоса, содержащимися в ней.
Поражаются лицо, шея, плечи, руки. На коже возникают комедоны с белыми головками, папулы и пустулы. Появляется сыпь летом, а зимой исчезает.
Этот вид прыщей является осложнением обычной угревой болезни у людей с неврозом навязчивых состояний, чаще у женщин. Заметив прыщик, они сразу начинают выдавливать его, расцарапывать и повреждать кожу. В результате присоединяется бактериальная инфекция, возникают гнойные элементы, которые заживают с образованием рубцов.
Частью патогенеза угревой болезни является нарушение обмена гормонов, прежде всего половых. Поэтому многие заболевания, сопровождающиеся гормональным дисбалансом, сопровождаются разными видами прыщей. К ним относятся:
- адреногенитальный синдром;
- поликистоз яичников;
- опухоль надпочечников;
- синдром Иценко-Кушинга;
- некоторые опухоли гипофиза;
- сахарный диабет и другие.
- Келоидные акне появляются у молодых мужчин, бреющих голову. Причина кроется в поражении волосяных луковиц. При возникновении такой патологии следует перестать мыть кожу головы шампунем и начать лечение бензоила пероксидом, глюкокортикоидами, а иногда и антибиотиками.
- Многие бактериальные заболевания кожи сопровождаются угревидной сыпью. Однако она не является вульгарными акне. При этом основными жалобами пациента становятся другие симптомы – зуд, жжение, покраснение.
- Неправильное лечение угревой сыпи антибиотиками может осложниться грам-негативным фолликулитом. Заболевание проявляется пустулезной сыпью, напоминающей угри, а также образованием глубоких абсцессов.
- Лицевая пиодермия – тяжелая форма угревой сыпи, поражающая только женщин в возрасте до 40 лет. Она сопровождается появлением на лице узелков, гнойничков, которые затем вскрываются с образованием маленьких язв с последующим рубцеванием. Болезнь начинается внезапно, часто у женщин, никогда не страдавших от прыщей, и быстро прогрессирует. В лечении используются изотретиноин и системные глюкокортикоиды.
Угревая сыпь любого типа требует продолжительного лечения. Иногда улучшение наступает сразу, но чаще в течение первых недель или месяцев состояние кожи не меняется. Пациент не должен применять сразу слишком много лекарств. Это может вызвать сухость кожи и ответную реакцию организма в виде усиления выработки кожного сала.
При появлении любых кожных образований необходим осмотр у дерматолога. Это нужно для того, чтобы отличить прыщи от других кожных болезней, таких как:
источник
 Никогда не выдавливайте его, иначе вы спровоцируете появление фурункулов, а также рискуете распространить инфекцию в организме. Кроме того, в этом случае она может попасть в головной мозг, не говоря уже о появлении шрама на месте выдавливания, от которого избавиться сложнее, чем от самого прыща.
Никогда не выдавливайте его, иначе вы спровоцируете появление фурункулов, а также рискуете распространить инфекцию в организме. Кроме того, в этом случае она может попасть в головной мозг, не говоря уже о появлении шрама на месте выдавливания, от которого избавиться сложнее, чем от самого прыща. Не распаривайте их, в противном случае вы рискуете распространить по всему организму бактериальную инфекцию.
Не распаривайте их, в противном случае вы рискуете распространить по всему организму бактериальную инфекцию.
 Постоянные стрессы, тревожность, депрессия. Нахождение подолгу в таком состоянии провоцирует нарушение работы сальных желез.
Постоянные стрессы, тревожность, депрессия. Нахождение подолгу в таком состоянии провоцирует нарушение работы сальных желез. Лечение зависит от многих факторов. Возраст и пол играют далеко не последнюю роль. Важна также сфера деятельности, образ жизни пострадавшего. Доктор оценивает стадию болезни, наличие нарушений в организме. Лечение подбирается на основе совокупности всех этих факторов. По фотографии часто сложно определить тип прыщей, поэтому обращаться за помощью к интернету не стоит. Для положительной динамики лечения необходимо посетить специалиста лично.
Лечение зависит от многих факторов. Возраст и пол играют далеко не последнюю роль. Важна также сфера деятельности, образ жизни пострадавшего. Доктор оценивает стадию болезни, наличие нарушений в организме. Лечение подбирается на основе совокупности всех этих факторов. По фотографии часто сложно определить тип прыщей, поэтому обращаться за помощью к интернету не стоит. Для положительной динамики лечения необходимо посетить специалиста лично.  инъекции антибиотиков «Цефотаксим», «Кефзол» или «Преднизолон» до 14 дней;
инъекции антибиотиков «Цефотаксим», «Кефзол» или «Преднизолон» до 14 дней; лазер;
лазер; Если загрязняется себумом или ороговевшими клетками кожная пора или волосяной фолликул, появляются прыщи, без воспаления – комедоны. Они бывают открытые (черные угри, так называемые «черные точки») и закрытые (воспалительные прыщи).
Если загрязняется себумом или ороговевшими клетками кожная пора или волосяной фолликул, появляются прыщи, без воспаления – комедоны. Они бывают открытые (черные угри, так называемые «черные точки») и закрытые (воспалительные прыщи). Красные акне (воспалительные прыщи) чаще всего встречаются на спине и лице в виде воспаленных узелков на поверхности кожи и диаметром до 5 мм.
Красные акне (воспалительные прыщи) чаще всего встречаются на спине и лице в виде воспаленных узелков на поверхности кожи и диаметром до 5 мм. Красный прыщ ни в коем случае нельзя выдавливать, в противном случае есть риск заработать фурункул.
Красный прыщ ни в коем случае нельзя выдавливать, в противном случае есть риск заработать фурункул. Если прыщ появился не на лице, то необходимо показаться врачу. Только после этого можно самостоятельно продолжить лечение мазями, назначенными врачом (ихтиоловые мази, «Зинерит», «Дифферин», «Куриозин») и методами народной медицины (компрессы из ромашки, крапивы, глиняные маски с настойкой календулы). Помимо этого может быть назначена дополнительная терапия из лазерного или химического пилинга, ультразвуковой чистки, озонотерапии.
Если прыщ появился не на лице, то необходимо показаться врачу. Только после этого можно самостоятельно продолжить лечение мазями, назначенными врачом (ихтиоловые мази, «Зинерит», «Дифферин», «Куриозин») и методами народной медицины (компрессы из ромашки, крапивы, глиняные маски с настойкой календулы). Помимо этого может быть назначена дополнительная терапия из лазерного или химического пилинга, ультразвуковой чистки, озонотерапии. Другая довольно распространённая разновидность воспалительных прыщей, которые ведут себя наиболее непредсказуемо – гнойные прыщи. Они долго созревают, прежде чем появиться. Реакция организма на прием антибиотиков (или стероидов) провоцирует усиленную работу сальных желез, размножение бактерий и, как следствие, воспалительный процесс.
Другая довольно распространённая разновидность воспалительных прыщей, которые ведут себя наиболее непредсказуемо – гнойные прыщи. Они долго созревают, прежде чем появиться. Реакция организма на прием антибиотиков (или стероидов) провоцирует усиленную работу сальных желез, размножение бактерий и, как следствие, воспалительный процесс. Такие прыщи могут иметь инфекционный тип или являться следствием аллергической реакции. Высыпания на руках могут также свидетельствовать об инфекции или грибке (например, чесотка). Если причиной возникновения высыпаний на руках является аллергическая реакция, необходимо сразу же показаться врачу, во избежание появления опасности для жизни.
Такие прыщи могут иметь инфекционный тип или являться следствием аллергической реакции. Высыпания на руках могут также свидетельствовать об инфекции или грибке (например, чесотка). Если причиной возникновения высыпаний на руках является аллергическая реакция, необходимо сразу же показаться врачу, во избежание появления опасности для жизни. Умываться как минимум два раза в день мягкими средствами и теплой водой.
Умываться как минимум два раза в день мягкими средствами и теплой водой. Регулярно использовать скрабы и пилинги.
Регулярно использовать скрабы и пилинги. правильно питаться;
правильно питаться;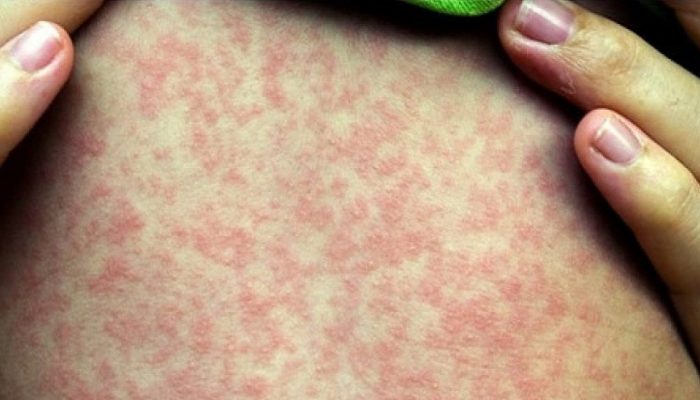
 Инфекция, возбудителем которой является вирус Герпеса — это ветряная оспа. Основным симптомом заболевания является появление характерных прыщиков по всему телу. Чаще всего ветрянка встречается у детей. Но при слабой иммунной системе заражение ветрянкой происходит и у ребёнка, и взрослого. Давайте же разберёмся, как выглядит ветрянка? Как она распространяется? Как выглядят прыщи при ветрянке? Где именно появляются высыпания? Как лечиться и чем опасна ветряная оспа?
Инфекция, возбудителем которой является вирус Герпеса — это ветряная оспа. Основным симптомом заболевания является появление характерных прыщиков по всему телу. Чаще всего ветрянка встречается у детей. Но при слабой иммунной системе заражение ветрянкой происходит и у ребёнка, и взрослого. Давайте же разберёмся, как выглядит ветрянка? Как она распространяется? Как выглядят прыщи при ветрянке? Где именно появляются высыпания? Как лечиться и чем опасна ветряная оспа?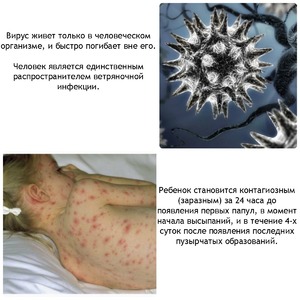 Повышение температуры тела без каких-либо других признаков в начальной стадии;
Повышение температуры тела без каких-либо других признаков в начальной стадии;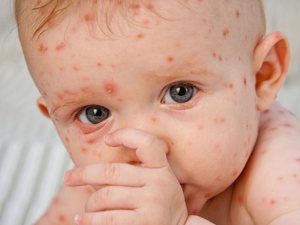 Период заражения. На этом этапе больной чувствует вялость, нередко пропадает аппетит, часто начинается боль в суставах. Эта стадия длится от 11 до 18 дней;
Период заражения. На этом этапе больной чувствует вялость, нередко пропадает аппетит, часто начинается боль в суставах. Эта стадия длится от 11 до 18 дней;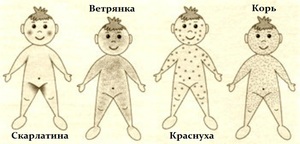 При вирусных осложнениях страдают внутренние органы и функции жизнедеятельности организма. Первые симптомы проявляются не сразу, а только лишь с течением времени. Чаще всего, при таких последствиях врачи назначают больному ряд противовирусных препаратов, а в более тяжёлых случаях его госпитализируют и проводят лечение антибиотиками.
При вирусных осложнениях страдают внутренние органы и функции жизнедеятельности организма. Первые симптомы проявляются не сразу, а только лишь с течением времени. Чаще всего, при таких последствиях врачи назначают больному ряд противовирусных препаратов, а в более тяжёлых случаях его госпитализируют и проводят лечение антибиотиками.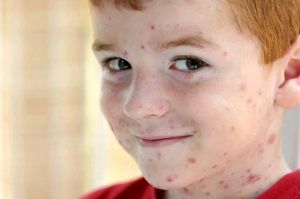 Регулярное посещение ванны. Раньше врачи запрещали купаться во время ветрянки, но с развитием медицины выяснено, что частое купание благоприятно воздействует на состояние кожи больного, пятна обеззараживаются;
Регулярное посещение ванны. Раньше врачи запрещали купаться во время ветрянки, но с развитием медицины выяснено, что частое купание благоприятно воздействует на состояние кожи больного, пятна обеззараживаются; Ветряная оспа — одно из самых распространенных заболеваний всего мира. В большинстве случаев ветрянка проходит легко и без последствий. Но необходимо помнить, что самолечение не приводит к хорошим результатам. Как выглядит ветряная оспа и какие бывают последствия, мы разобрались, но необходимо помнить, что лечение ветрянки — это задача врача-инфекциониста. Только квалифицированный доктор может своевременно установить диагноз, назначить грамотное лечение, предвидеть и устранить возможные осложнения. И помните: вирусы часто поражают те организмы, которые ослаблены! Поэтому тщательно следите за своим здоровьем и ведите здоровый образ жизни!
Ветряная оспа — одно из самых распространенных заболеваний всего мира. В большинстве случаев ветрянка проходит легко и без последствий. Но необходимо помнить, что самолечение не приводит к хорошим результатам. Как выглядит ветряная оспа и какие бывают последствия, мы разобрались, но необходимо помнить, что лечение ветрянки — это задача врача-инфекциониста. Только квалифицированный доктор может своевременно установить диагноз, назначить грамотное лечение, предвидеть и устранить возможные осложнения. И помните: вирусы часто поражают те организмы, которые ослаблены! Поэтому тщательно следите за своим здоровьем и ведите здоровый образ жизни!