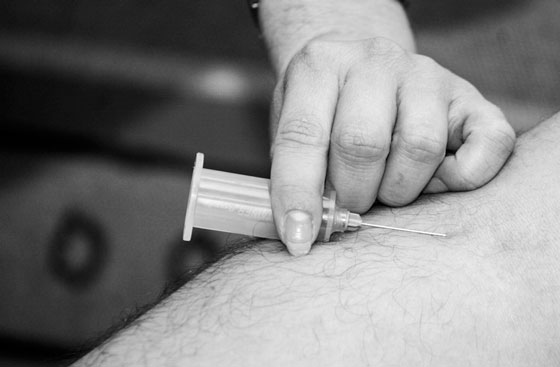
Ни для кого живущего в странах постсоветского пространства не является чем-то необычным след на плече, оставленный прививкой. Что интересно, в других странах вакцинация делается в бедро, из-за чего русских людей на заграничных пляжах или на улицах в жаркую погоду сразу можно отличить. Но почему на левом плече шрам от прививки сохраняется на долгие годы?

А знаете ли вы, от какой прививки шрам на плече остается с человеком так надолго? Подобную реакцию дают лишь два вида вакцинации, один из которых уже канул в историю. Давайте познакомимся с ними поближе:
- Вакцинация от оспы. Ее уже не делают, так как эта болезнь считается побежденной. В СССР эту прививку прекратили делать в разных регионах в период с 1978 по 1982 гг. Все, кто еще успел застать это время, имеют у себя два следа на плечах, один из которых является результатом этой вакцинации. Оспенная вакцина вводилась в кожу и провоцировала образование гнойничка. Вот, почему остается шрам от прививки от оспы. Он может быть на одной и той же руке со следующей прививкой.
- БЦЖ или вакцинация от туберкулеза. Туберкулез занимает одно из первых в мире мест по распространенности. Именно поэтому прививку от него делают в обязательном порядке почти в 70 странах. Если вы родились после 1982 года, ваш шрам от прививки на левой руке и есть след от БЦЖ.
Более подробно о лечение шрамов в домашних условиях можно прочитать здесь .
Мы не будем говорить о том, почему так важно делать прививки, и насколько опасны упомянутые выше заболевания. Но давайте все-таки более подробно разберем вопрос, почему от прививок остаются шрамы.
Обе вакцины содержат живые бактерии болезнетворных штаммов. Они имеют вид порошка и перед введением разбавляются физраствором. Далее прививка вводится шприцом строго в кожу. Через несколько недель после этого на месте вакцинации образуется пятно, которое постепенно уплотняется и немного возвышается над общим уровнем кожи. Это считается нормальной реакцией.
Затем уплотнение превращается в гнойничок, который содержит сначала прозрачную жидкость, а потом мутную. Ничего делать не нужно. Главное – не расчесывать и не сдирать. Окончательно след заживает спустя примерно полгода. Вот, почему остается шрам от прививки на плече. Как видите, безобидная на первый взгляд ранка заживает много месяцев, а все из-за действия бактерий.
Прививку БЦЖ принято делать первый раз еще в роддоме в первые дни после рождения малыша. Дальше уже во взрослом возрасте нужно ревакцинироваться. Это одна из причин, почему шрам от прививки от БЦЖ может быть не единичным. Так, у некоторых людей вы можете увидеть по 2-3 следа на плече.
Если вам сделали такую прививку, то:
- ее нельзя ничем обрабатывать,
- не допускается наложение повязки;
- даже если пузырек лопнул, не нужно ничего предпринимать.
Как видите, весь уход сводится к одному – забыть, что там вообще был укол.

Такое действительно бывает. И переживать по этому поводу не нужно по следующей причине.
Размер шрама от вакцинации никаким образом не говорит о состоянии вашего иммунитета и реакции организма на бактерии. Иными словами, то, что у вас нет шрама от прививки БЦЖ, совсем не свидетельствует о плохом иммунитете или о том, что вам ее неправильно сделали.
Реакция кожи зависит только от индивидуальных особенностей организма. Кто больше подвержен рубцеванию кожи, у того заметнее будет шрам и наоборот. Большой он или его совсем нет – все это варианты нормы.
Если была нарушена техника введения вакцины, это может стать причиной, почему у вас после прививки остается шрам заметнее, чем у других. Но опять же это дело случая. Даже неправильно сделанная прививка может пройти бесследно, если у вас все заживает быстро.
Как уже говорилось, вакцина вводится внутрикожно. Если жидкость попала под кожу или в мышечную ткань, вероятно образование абсцесса. Происходит это спустя 4-6 недель после прививки.
В случае формирования абсцесса может понадобиться хирургическое вмешательство. Поэтому если на коже в месте укола нет никаких проявлений, а под ней появилось плотное образование, которое болит и воспаляется, нужна срочная консультация врача.
Прививка-шрам на руке не должна вас сильно беспокоить, так как она не так уж сильно выделяется на общем фоне и не портит внешний вид кожи. Но если все-таки ее наличие вас волнует и мешает нормально жить, вы можете обратиться к косметологам, которые за считанные сеансы лазерной шлифовки ее удалят.
Имею опыт работы в медицине 8 лет. В полном объёме оказываю квалифицированную помощь пациентам, обратившимся по поводу острых и хронических кожных заболеваний любой этиологии. Постоянно посещаю научные международные конференции и симпозиумы с целью повышения профессионального уровня, регулярно прохожу сертификационные курсы по специальности.
источник
Оспа — заразная болезнь, опасная тем, что передаётся от больного человека через телесный контакт или воздушно-капельным путём. К счастью, за два последних столетия мир победил большинство инфекций, считавшихся смертельно-опасными. Это случилось благодаря вакцинации. История прививки от оспы насчитывает более 180 лет.

Ещё в средние века было замечено, что человек, переболевший оспой, в дальнейшем от неё уже не пострадает. Тогда и появилась идея специально заражать здоровых людей, так у человека было больше шансов пережить болезнь.
Под оспенной вакциной понимают лечебный предохранительный препарат, изготовленный из вируса коровьей оспы и осповакцины. Что касается вируса коровьей оспы, его получают из возбудителей на коже заражённого животного. Для получения штамма используют коров и овец, кроликов или куриные эмбрионы.
Животным через надрезы в коже втирают вирус, а спустя 5 дней, когда сформируются оспенные пустулы, умерщвляют. Затем гнойничковую сыпь соскабливают и размельчают. Полученную смесь называют оспенным детритом. Осповакцина представляет собой сложный многокомпонентный фермент, схожий с вирусом коровьей оспы.
Его происхождение до конца не выяснено. Считается, что этот вирус изменился в сторону ослабления в результате многократного прохождения через организм животных. Поэтому при вводе в организм человека он не может вызвать оспу, но формирует к ней иммунитет.

Смертность от чёрной оспы достигала в то время 70%. Так к концу 18 века Европа представляла собой один сплошной оспинный лазарет. Умершие исчислялись миллионами. У выживших людей на лицах оставались ужасные шрамы.
Заболевание опустошало целые города, и только всеобщая вакцинация остановила распространение эпидемии. Первая противооспенная вакцина была изобретена англичанином Э. Дженнером, врачом по образованию.
Он всю жизнь лечил доярок и заметил, что скотницы, контактирующие с больными животными (оспенные пузырьки были на вымени коров), имели небольшие шрамы на пальцах рук. Но эти щербинки быстро заживали.
А самое главное — женщины в будущем не болели натуральной оспой, из чего Дженнер сделал предположение, что заражение более лёгкой коровьей оспой спасает человека от оспы натуральной и решил проверить свои догадки.

Тем не менее, температура и прочие симптомы быстро прошли, а гнойник благополучно подсох. Спустя 6 недель Дженнер заразил мальчика уже штаммом вируса опасной чёрной оспы. Однако у ребёнка успел выработаться иммунитет, и он не заболел.
Так, в мае 1796 года была проведена первая в истории вакцинация (от латинского «vaccines» –коровий). А Дженнер сделал вывод, что материал, взятый от животного или человека, заражённого коровьей оспой, защищает в будущем от заболевания оспой натуральной. Нужно заметить, что попытки прививок от оспы были предприняты и до Дженнера.
Так, жители Китая и Индии, спасаясь от инфекции, практиковали заражение здоровых людей гноем оспенных больных. Привитый человек заболевал, но с лёгкой симптоматикой, образовывая на теле 20-30 гнойничков. Этот метод был назван «вариоляцией». «Variola» на латыни означает «оспа».
Но британский двор поддержал Дженнера. А в 1803 году, когда данные по успешной вакцинации подтвердились в нескольких странах, в Лондоне был учреждён институт оспопрививания, бессменным руководителем которого стал доктор Дженнер.
Что касается России, то здесь методика английского врача впервые была опробована только в 1801 году. В 20-ом столетии вакцинация уже активно практиковалась во всех странах.
Массовая вакцинация на сегодняшний день не проводится, поскольку с 1980 года инфекция считается полностью ликвидированной. Но и сейчас есть люди, профессия которых предполагает определённый риск заражения натуральной оспой.
Согласно постановлению Минздрава России, к группе риска относятся:
- врачи-эпидемиологи (и их помощники) территориальных органов, подотчётных Роспотребнадзору;
- старший и младший медперсонал инфекционных отделений и клиник, связанный с лабораторными исследованиями на ортопоксивирусы;
- бригады скорой помощи, работающие в очаге инфекции: госпиталях и изоляторах, а также занятые эвакуацией больных и вакцинацией;
- врачи-дезинфекционисты, медсёстры и санитарки вирусологических отделов дезинфекции и лабораторий.
В случае выявления очагов натуральной оспы на территории РФ обязательной вакцинации и ревакцинации подлежат:
- перечисленные выше категории лиц независимо от результата и времени проведения предшествующей прививки;
- лица, имевшие непосредственный контакт с больным с подозрением на оспу и его вещами.
Обязательная очередная ревакцинацию у перечисленных групп риска проводится через 5 лет.

- живая сухая (делается накожно);
- мёртвая сухая (используется в случае 2-х этапной вакцинации);
- живая эмбриональная (или ТЭОВак) в таблетированной форме.
Данная вакцина целесообразна для экстренного прививания. Причём для выработки иммунизирующей способности достаточно одной дозы. Штамм выращивают на кожном покрове телят. К полученному активному компоненту (живому вирусу) добавляют стабилизатор и растворитель-глицерин. Вакцина выпускается в виде ампул разной дозировки.

Штамм данного вида вируса культивируют также на коже телят. Но затем живой компонент разрушают гамма-излучением. Полученную вакцину разбавляют физраствором. Производится в виде ампул.
Существует ещё один вид вакцины: оспенная эмбриональная или ТОЭВак. Здесь активным компонентом выступает живой вирус вакцины. Его выращивают в теле куриного эмбриона. Затем препарат высушивают, добавляют стабилизатор и специальные наполнители.
Далее прессуют в таблетки. Этот вид вакцины используется только для ревакцинации. Таблетки имеют сладковатый вкус с запахом ванилина. Одна штука соответствует одной дозе.

Если человек соглашается, он проходит тщательное медобследование на предмет возможных противопоказаний. Когда пациент не согласен на вакцинацию, он должен написать отказ в письменной форме, о чём будет сделана отметка в его медицинской карте.
Обязательно в день прививки человеку измеряют температуру. Если она повышена, процедура отменяется. Прививки проводятся в специально организованных пунктах или кабинетах с применением всей необходимой техники. Вакцинация осуществляется только медработниками, прошедшими специальную подготовку.
Дивергентную прививку проводят отдельными стерильными инструментами: оспопрививальным пером и 2-х зубцовой иглой. Место укола: наружная часть плеча с чистой кожей, без вакцинальных рубцов. Если всё сделано правильно, в месте накалывания появится слабое набухание краёв кожи.
При 2-х этапном методе вакцину вводят в 2 приёма. Сначала делается укол инактивированным препаратом. А через неделю вводится уже живой вирус. Если в этот срок уложиться не получается, повторную вакцинацию допускается сделать в течение последующих 2-х месяцев.

Выполненная прививка регистрируется в:
- карте больного;
- сертификате профилактических прививок установленного образца;
- специальном журнале учёта.
Противопоказаний довольно много. Вакцинация исключается для:
- беременных женщин и детей до 1 года;
- при аллергии на любой компонент препарата;
- если имеется ДЦП и болезнь Дауна;
- при дерматитах и артритах;
- в случае любых онкологий;
- при бронхиальной астме;
- ВИЧ- инфекции;
- при нефропатиях и др.
При ряде болезней прививку сделать можно, если состояние больного улучшилось, а врач дал своё согласие. Сюда относится:
- сахарный диабет;
- болезни сердца;
- астма;
- нарушения кожного покрова;
- хроническая пневмония;
- психические заболевания и др.
Шрам после оспенной прививки будет обязательно, но это не страшно. Печально, что вакцинация может дать осложнения. Это случается, если у прививаемого лица вовремя не были выявлены различного рода иммунологические дефициты, хронические патологии или аллергии.
- вакцинальная экзема;
- прогрессирующая вакциния;
- поствакцинальный энцефалит;
- генерализованная вакциния;
- полирадикулоневрит.
И хотя тяжёлые воспаления после оспенной прививки крайне редки, их лечением и профилактикой должен заниматься только специалист.
Врачи-инфекционисты в последнее время отмечают рост популярности вакцинации от ветряной оспы, особенно среди детей. Эта прививка не грозит летальным исходом и переносится довольно легко, а карантинный период довольно короток. Родители отмечают, что эффективность прививки высока, если её применить в первые 2 дня. Большинство отзывов — за проведение вакцинации.
Несет ли реальную опасность вакцинация? Ответ в видео:
Человечество сумело победить оспу навсегда. Но существуют и другие опасные инфекции, которые могут проявиться в любой момент. Поэтому так важны прививки – главный фактор в борьбе с глобальными вирусами.
источник
Сегодня, при слове оспа каждому приходит на ум улыбающийся ребенок в мелких красных пятнах. Ветрянка — не особенно опасное заболевание, если им переболеть в детском возрасте. Однако всего пол века назад человечество вступило на трудный путь борьбы с другой, более опасной оспой — натуральной. На протяжении многих веков 1/6 — 1/8 часть всех заболевших натуральной оспой погибала. Прививка от оспы в нашей стране стала ставиться в 1924 году, а уже к 1936 году страшное заболевание было побеждено. Была еще одна незначительная вспышка в Москве в 1960 году, после чего в СССР перестали делать прививки от оспы в 1978 — 1982 году. Связано это было с тотальной массовой вакцинацией во всем мире и с тем, что в 1980 году ВОЗ объявил о ликвидации оспы.
На сегодняшний день прививка от черной (натуральной) оспы в России не ставится, иммунизация от оспы в России отменена. Вирус существует только в 2 лабораториях в мире: в США в CDC и в ГНЦ ВБ Вектор в России. В США последняя вакцинация среди военнослужащих проводилась в 2001 году в связи с опасениями применения вируса в качестве биологического оружия. Тем не менее, прививка от натуральной оспы существует и хранится на случай возобновления заболевания.
С 2020 года в национальный прививочный календарь вводится вакцинация от ветряной оспы. И сегодня прививки от оспы могут поставить все желающие. В странах, в которых прививка от ветрянки входит в прививочный календарь заболевают ветряной оспой всего 3% людей в легкой форме. Заболевание протекает без осложнений и сопутствующих смертей. Вакцинация против ветряной оспы необходима по ряду следующих причин:
- ветрянка может привести к летальному исходу;
- ветрянка может вызвать следующие осложнения: пневмонию, энцефалит, менингит, воспаление сосудов, инфекции крови, костей, сосудов, кожные инфекции. С возрастом летальность и риск осложнений увеличиваются до 50%;
- у 10-20% переболевших ветрянкой спустя годы заболевания возникает болезненный опоясывающий герпес;
- при заболевании в первые двадцать недель беременности и непосредственно перед родами ветрянка может вызвать патологии и поражения плода;
- заболевание может очень легко передаваться от человека к человеку. Заразиться можно даже в помещении, в котором 2 часа назад находился больной человек.
Как называется прививка от ветряной оспы? В России зарегистрированы 2 вакцины:
- французская вакцина Окавакс;
- бельгийская Варилрикс.
Оба препарата содержат ослабленные живые вирусы-Зостер. У обоих вакцин примерно одинаковая эффективность, но есть различия в количестве доз и в технике вакцинации.
И Окавакс и Варилрикс подходят и для профилактики заболевания и при необходимости вакцинации после контакта с больным ветряной оспой. Если ввести Варилрикс в течение 72 часов после встречи с больным, то заболевание будет эффективно предотвращено. Достоверно известно, что прививка поставленная в первые 3 дня после контакта более чем 90% случаев эффективна. На 4-е сутки ее эффективность снижается, но предотвращается развитие тяжелых форм инфекции.
Вакцина для профилактики ветряной оспы Окавакс ставится 1 раз в дозе 0,5 мл. В комплекте идут 2 флакона: с высушенными вирусами и с растворителем. Весь препарат вводится одномоментно. Обычно Окавакс ставится подкожно, в плечо, но можно поставить Окавакс и внутримышечно.
После Окавакса в течение 2 недель нельзя ставить любые препараты крови и иммуноглобулины, так как они снижают эффективность вакцинации. Окавакс можно ставить со всеми другими прививками в разные части тела, кроме БЦЖ. После любой другой прививки иммунизация Окаваксом проводится только через месяц.
Варилрикс лицензирован больше чем в 92 странах, в том числе в Германии, Великобритании, Франции, Италии, Испании, Канаде. На сегодняшний день поставлено больше одиннадцати миллионов прививок по всему миру.
Вакцина Варилрикс представляет собой комплект, состоящий из шприца, наполненного раствоителем и флакона с порошком. Варилрикс вводится в/м или подкожно в плечо. Необходимо сделать 2 прививки с промежутком в 1,5 – 3 месяца. Для профилактики после контакта ставится одна доза. Если ветрянка предотвращена, для выработки иммунитета ставится вторая доза через 1,5 – 2 месяца. Эффективность двух прививок составляет 98–100%. Варилрикс нельзя делать одновременно с БЦЖ и прививкой от бешенства. Если прививка ставится одновременно с другими, то вводятся они в разные участки тела.
После первой прививки от оспы через 1 – 3 недели может подняться температура и на коже может появиться сыпь. Это признаки активного формирования иммунитета, которые связаны с попаданием в организм живого вируса. Это не инфекция, а всего лишь ветряноподобные симптомы, которые проходят сами собой через несколько дней.
В случае, когда вакцинация от ветряной оспы была проведена человеку с низким иммунитетом (после перенесенного онкозаболевания, лечения кортикостероидами, химиотерапии и пр.) может проявиться заболевание в легкой форме. Такая ветрянка осложнений не вызывает практически никогда.
Нужно отметить, что как и после любой прививки, после прививки от ветряной оспы могут развиться некоторые неопасные локальные реакции. Отечность, краснота, уплотнение, небольшая болезненность — все это проявляется в первый день и проходит буквально через сутки-двое.
У 5% людей могут проявиться так называемые отсроченные реакции:
- небольшая температура;
- появление сыпи аналогичной, как при ветрянке;
- зуд кожи;
- недомогание;
- слабость;
- увеличение лимфоузлов.
Такие реакции могут развиться в течение 1-3 недель после прививки. Проходят реакции, как правило, самостоятельно и не требуют какого-либо лечения.
Чтобы уменьшить вероятность возникновения постпрививочных реакций не следует вакцинироваться в следующих случаях:
- при беременности и кормлении грудью, состояниях острого иммунодефицита, аллергических проявлениях после первой прививки — вакцинация не проводится;
- при ОРЗ и кишечных инфекциях — прививку от оспы можно ставить через 2-4 недели после выздоровления;
- после обострения хронических заболеваний — через месяц;
- после менингита — через полгода;
- за месяц перед проведением хирургических операций.
Некоторых беспокоит шрам от прививки от оспы. Образование шрама на месте укола считается нормальной реакцией организма, свидетельствующей об эффективности иммунизации. Шрам после введения вакцины от ветряной оспы образуется поэтапно. Сначала появляется припухлость с покраснением, потом формируется папула. Около папулы образуется красный ободок. Потом постепенно формируется везикула, покрывающаяся коростой.
После отпадения коросты на месте укола образуется рубец. Постепенно шрам на плече немного рассасывается и становится практически незаметным. Процесс может сопровождаться повышением температуры до 39°С, слабостью, головной болью, воспалением лимфоузлов.
Восприимчивость к вирусу у не привитого и не переболевшего человека очень высока: из 100 контактировавших с заболевшим человеком заболевают практически все. В каком возрасте вакцинируются от оспы? Вакцину можно поставить в любом возрасте, однако ВОЗ дает рекомендации ставить прививку от одного года до двух лет. Дети до 13 лет получают одну дозу вакцины.
Иммунитет после прививки работает до 30 лет. Программ ревакцинации от ветряной оспы не разработано, прививка ставится один раз. Однако в развитых странах периодически проводятся дополнительные иммунизации, когда прививку получают не привитые и не болевшие граждане. Это необходимо для уменьшения количества дикого вируса.
В России ревакцинация проводится только больным из группы риска, у которых эффективность прививок ниже.
К группам риска относятся:
- больные лейкозом;
- пациенты перед трансплантацией органов;
- онкобольные проходящие все виды лечения;
- лица, получающие иммунодепрессанты.
На сегодняшний день прививка от оспы ставится платно. То есть, человек может приобрести вакцину в аптеке и привезти ее в поликлинику, соблюдая правила транспортировки, где ее поставят бесплатно. Можно поставить в любом медицинском центре, где она есть.
источник
У многих с детства остался шрам на плече от прививки. Он не мешает, но рубец выглядит не эстетично. Почему появляются такие отметины и как его удалить? Какой препарат вызывает данную реакцию?
Вакцинация – гениальное изобретение. Благодаря ей побеждены многие смертельно опасные заболевания. То, что остается шрам от прививки, является минимальной платой за защиту от опаснейших патологий.
В течение некоторого времени на месте инъекции образуется пустула, наполненная прозрачным содержимым.
Это является нормальной реакцией организма на возбудителя заболевания. В течение нескольких месяцев – от 2 до полугода – выбухание будет присутствовать. Может развиться воспаление. Образуется рубец. Область не чешется, не беспокоит малыша. Не следует снимать корочки, удалят жидкое содержимое, закрывать повязкой.
Шов или рубец оставляют всего 2 вакцины. Одна из них уже не применяется, так как считается, что это заболевание считается уничтоженным.
Вакцины, после которых возможно образования шрама:
- Оспа – последние эпизоды вакцинации от этого заболевания проводились в конце 70 гг. прошлого века. В течение 50 лет не зафиксировано ни 1 вспышки опасной инфекции, выкашивающей в прошлом города и государства. У представителей старшего поколения на плече 2 шрама. Один из них – от прививки от оспы.
- БЦЖ – предохраняет от туберкулеза новорожденных малышей. В 70 странах является обязательной, проводится в роддоме. Ревакцинация возможна в возрасте 12 лет. После заживления пустулы остается шрам. На начальных этапах он может быть красного цвета, постепенно синеет и становится практически незаметным.
Образование рубцовой ткани – реакция кожи на действие ингредиентов вакцины. Избежать его появления можно в 2 случаях:
- Не делать прививку, но рискуете здоровьем малыша. Человек может быть носителем туберкулезной палочки, активно ее распространять, и не иметь внешних проявлений заболевания.
- Прививка сделана с нарушением правил введения препарата. Если препарат введен в мышечную ткань, в течение 4–6 недель развивается абсцесс. Это сопровождается воспалительным процессом, зудом, повышением температуры. Если на коже следы введения вакцины отсутствуют, а под кожей прощупывается болезненное уплотнение, то следует обратиться к хирургу и удалить новообразование.
Определенную роль играют особенности кожного покрова. Если дерма не склонна к образованию рубцовой ткани, шов будет небольшой, незаметный. Чем больше кожа склонна к рубцеванию, тем объемней шрам.
Наличие шрама не мешает ребенку расти и нормально развиваться. Родители должны четко понимать, что до полного заживления пустулу трогать запрещено.
Удаляют рубцовую ткань только у взрослых. Используются следующие методики:
- Химические пилинги – с применением агрессивных салициловой, гликолевой, трихлоуксусных кислот. Для коррекции шрама потребуется несколько процедур.
- Механическая шлифовка – верхний слой кожи убирают при помощи насадок с мельчайшим алмазным напылением. Это позволяет выровнять рубец, сделать его практически незаметным.
- Шлифовка лазером – устранение шва проводится с поверхности кожи и в ее слоях. Процедура активизирует рост здорового эпителия на месте рубца.
- Фенольный пилинг – процедура осуществляется агрессивными веществами. Она болезненная, но эффективная.
Одним из вариантов маскировки шва от БЦЖ является нанесение татуировки.
Запрещено проводить манипуляции в следующих случаях:
- возраст до 18 лет;
- беременность;
- лактация;
- склонность к образованию келоидов;
- индивидуальная непереносимость компонентов пилингов;
- онкологические заболевания в анамнезе;
- любые патологии кожных покровов – экземы, дерматиты.
След от БЦЖ не мешает жить и работать. Причина отказа от прививки – возможное образование шрама – доктором не принимается.
Вакцина поможет вам оградить малыша от туберкулеза. Это крайне опасное заболевание. И ваш ребенок имеет конституционное право им не заболеть.
источник
В советские времена граждан в обязательном порядке вакцинировали против двух особо опасных для здоровья человека заболеваний: черной оспы и туберкулеза. При внимательном осмотре левого плеча, люди, рожденные до 1979 года, обнаруживают два шрама, являющиеся свидетельством проведенной вакцинации.
В 1978 году в Бангладеш был зафиксирован последний случай инфицирования оспой. Считается, что с этого момента человечество победило болезнь. В России, малышам, появившимся на свет после 1980 года, ставят только прививку против туберкулеза, которая сопровождается образованием одного шрама.
Прививки от перечисленных заболеваний осуществляют живыми вакцинами. Инъекцию проводят в левое плечо под кожу. Естественным ответом организма ребенка на чужеродные антигены является воспалительный процесс в области введения вакцины. При нормальном течении реакции в месте укола формируется пустула (набухание), которая наполнена прозрачным жидким веществом.
Постепенно она краснеет, образуется нагноение, пузырек лопается, появляется корочка. Процесс «вызревания» длится от 2 до 6 месяцев, заканчивается образованием рубца.
Педиатры рекомендуют родителям не вмешиваться в процессы, происходящие на плече. Запрещено:
- обрабатывать очаг воспаления дезинфицирующими составами, антибиотическими мазями;
- чесать пустулу, сдирать корочку;
- накладывать повязки на уплотнение.
Небольшой дефект размером от 2 до 5 мм, сохраняющийся на протяжении долгих лет, не влияет на качество жизни малыша или взрослого, но позволяет защитить от смертельной болезни.
Крайне редко происходит некротический процесс капилляров с образованием келоидного рубца. Он постоянно увеличивается в размерах, за счет роста капиллярной сети, периодически чешется, болит.
Проблема заключается в том, что от него невозможно избавиться хирургическим путем, процесс приостанавливают химиотерапией или радиотерапией.
Следа от прививки может не быть. Например:
- при наличии у ребенка врожденного иммунитета, способного обезвредить введенные микобактерии;
- при неправильной постановке укола в более глубокие подкожные слои;
- при быстрой регенерации кожи.
Отсутствие шрама – повод для родителей обратиться к педиатру, для выяснения причин с последующей корректировкой действий. При некоторых противопоказаниях (иммунодефицит, контакт с заболевшим родственником) малышам не проводят вакцинацию.
Шрам от прививок образуется в двух случаях: когда ребенку делают БЦЖ или прививку от оспы (с 80-х годов не делается). Рассмотрим подробнее эти ситуации:
У людей старшего поколения на левом плече заметен шрам, достигающий 1,5 см с неровными краями и структурой. Он утоплен по отношению к остальной поверхности кожи. Это след от вакцинации противооспенным препаратом.
В роддоме новорожденным малышам на 3 – 7 день с согласия родителей ставят прививку по введению микобактерий туберкулина (БЦЖ). Прививка содержит живые ослабленные туберкулиновые палочки, выращенные в коровьем организме.
Они не способны вызвать заболевание, но провоцируют выработку антител, сохраняющихся 5 – 7 лет. После заживления остается небольшой малозаметный рубец.
При повторной вакцинации БЦЖ второй след от прививки обычно не остается. Связано это с тем, что ответное действие на чужеродное вещество не столь выражено в семилетнем возрасте. Сначала шрам имеет красный цвет, затем – синеет, постепенно сливаясь с общим фоном кожи.
У некоторых особо чувствительных малышей может остаться второй рубец на левой руке ребенка, вызванный интенсивной воспалительной реакцией в месте инъекции.
Шрам подтверждает правильную реакцию организма на вакцину. Его размер служит индикатором наличия иммунитета против заболевания. Наличие рубца помогает определить врачам количество инъекций от туберкулеза при утере прививочного сертификата.
Прививка БЦЖ не будет сопровождаться образованием рубцовой ткани в нескольких случаях:
- родители отказались делать прививку ребенку. При этом они рискуют здоровьем грудничка, так как он длительно может служить носителем палочки туберкулеза при отсутствии проявлений заболевания;
- вакцина сделана в мышечные слои. На протяжении 1,5 месяцев развивается абсцесс, сопровождающийся воспалением, повышением температуры. Его удаляют хирургическим вмешательством;
- тонкая кожа на руке служит показанием к выбору иной области для постановки вакцины. Например, делают прививку на бедре, так как кожа имеет более плотную структуру.
Рубец будет менее заметен у людей, дерма которых не склонна к формированию рубцовых слоев.
Изъян от вакцинации не влияет на развитие ребенка, его рост, вес. Забота родителей сводится к спокойному наблюдению за пустулой в период ее заживления. Рубец затрагивает глубокие слои дермы, но, не влияет на движения руки, не способен захватывать или сковывать области локтевого, плечевого суставов.
Во взрослой жизни можно избавиться от следа БЦЖ, применив одну из предложенных методик:
- химический пилинг. Потребует проведения нескольких процедур с использованием агрессивных кислот (гликолевой, трихлоруксусной, салициловой);
- фенольный пилинг. Действенная, но болезненная методика с применением карболовой кислоты и эфирных масел, улучшающих всасывание фенола. Осуществляют процедуру под наркозом, предварительно обследовав почки, сердце. Пилинг соотносят по эффективности с пластической операцией, он полностью позволяет сгладить след от вакцины;
- шлифовка лазером. Методика позволяет удалить поверхностный эпидермис, активизировать рост эпителия в месте следа, делая рубец незаметным. Действия осуществляют под местной анестезией, в периоды снижения солнечной активности;
- механическая шлифовка. Осуществляют удаление поверхностных слоев дермы с помощью насадок со специальным алмазным напылением. Постепенно рубец выравнивается, становится почти невидимым.
Мази, например, контрактубекс, не влияют на заживление рубца, так как действенность препарата связана с его ранним применением (спустя месяц после образования следа). Положительное воздействие мазей трудно наблюдать на глубоких повреждениях, полученных в раннем возрасте.
Интересным решением маскировки БЦЖ является нанесение татуировки на область плеча. Однако существуют риски с инфицированием участка, развитием побочных осложнений.
Удаление рубцового слоя разрешено не всем категориям граждан. Противопоказаниями к выбранным процедурам:
- возраст индивидуума. До 18 лет перечисленные методики не применяют;
- период беременности и лактации;
- склонность к формированию келоидных рубцов;
- непереносимость, аллергичность к компонентам пилинга;
- наличие онкологических заболеваний.
Запрещены манипуляции с рубцами при патологиях кожных покровов: дерматитах, экземах.
Вакцинация ребенка микобактериями — профилактическая мера, способной во время диагностировать опасное заболевание, не допустить его развития и заражения окружающих. Отказ родителями от прививки противоречит российскому законодательству, ставит под угрозу жизнь ребенка и лиц, контактирующих с ним на протяжении жизни.
источник
Шрам, который есть практически у каждого россиянина на левом предплечье, многие считают следом, оставшимся от вакцинации против оспы. Такая прививка была обязательной во времена Советского Союза, но после 1978 года случаев заражения стало заметно меньше, а в 1980 году практически повсеместно эту прививку отменили. Почему же у тех, кто рожден позже 1980-1983 годов на предплечье тоже есть похожий шрамик, а иногда даже два? Причиной стала совсем другая процедура.
В мышцы левой руки ставят укол БЦЖ, в котором содержатся ослабленные туберкулезные палочки. Повсеместная вакцинация именно в плечо была введена как раз после отмены прививок от оспы. Шрамы от двух разных вакцинаций имеют сходства, из-за которых их часто путают, и различия, которые помогут определить верную причину рубца.
Рубец, оставшийся от оспы всегда имеет характерный атрофический рельеф, по уровню он расположен ниже уровня кожи, покрыт как будто волнами. По цвету бледный, на 1-6 тонов бледнее окружающих тканей. Какой будет пигментация атрофированного участка эпидермиса – зависит от индивидуальных особенностей синтеза меланина. По диаметру есть индивидуальные различия, у кого-то он достигает 5 мм в поперечине, а у кого-то – более 10 мм. Если человек сильно пополнел или накачал мышцы руки, атрофический шрам увеличится по площади. Оспа провоцирует воспалительный процесс с травмой верхних и средних слоев эпидермиса, поэтому в месте проникновения инфекции происходит активная выработка фибрина. У этого белка есть некоторые интересные особенности – в фиброзной ткани не растут волосы, не проходят потовые железы, под воздействием ультрафиолета она практически не синтезирует меланин. Поэтому шрамик от оспы не загорает и не имеет волосяного покрова.
Интересно! От оспы остается только один, а не два и не три шрама. Если у человека, рожденного позже 1982-1983 годов есть 2 круглых рубца, один из которых более заметный, а другой – менее, причиной рубцевания послужила точно не оспа.
От БЦЖ остается один или два шрама в зависимости от методики проведения вакцинации и от индивидуальных особенностей организма. Некоторые люди имеют исключительно незаметные рубцы от БЦЖ, которые практически не выделяются на фоне обычной кожи. По характеру рубец от такой прививки скорее нормотрофический, он не западает и не возвышается над уровнем кожи. Его поверхность имеет ровную текстуру, без волн или рытвин, из-за чего его легко отличить от всех других рубцов после прививок. Диаметр шрама колеблется от 7 мм до 15 мм, многое зависит от того, как заживала прививка. Если в процессе регенерации кожа получила сильные повреждения (воспалительный процесс проходил с образованием корочек, с нагноением), то шрам будет глубже и больше.
Если реакция была спокойной – спустя 10-20 лет его вообще сложно будет различить на плече.
Оба вида рубцов поддаются коррекции, если кожу предплечья нужно сделать идеальной, можно прибегнуть к эстетической медицине. Если с момента образования рубца от оспы или БЦЖ прошло более 2 лет, следующие средства применять бесполезно:
- силиконовые пластыри;
- многочисленные заживляющие мази с гепарином;
- крема и мази с силиконом;
- скрабы и обертывания;
- ультрафиолет;
- гели;
- криодеструкцию;
- буки-терапию.
По мнению дерматологов, воздействовать на старый шрамик от оспы или от БЦЖ лучше всего с помощью:
При этом важно соблюдать правила по уходу за кожей после процедуры. Если атрофический рубец большой по площади или глубокий, потребуется не один, а несколько визитов к косметологу.
Вот уже более 30 лет не делают прививку от настоящей оспы, шрамы на плечах соотечественников остались, как напоминание о эпидемиях этой побежденной болезни. Молодежь и дети даже и не подозревают, почему такая отметина есть у всего старшего поколения.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
источник
Обязательные прививки – важный и проверенный метод предупреждения особо опасных инфекций, они входят в программу здравоохранения. В большинстве случаев после вакцинации остаются малозаметные рубцы на коже, но иногда они выглядят некрасиво.
Эту проблему можно решить с помощью различных средств. Почему от прививки БЦЖ остается шрам, и какой рубец считается нормой у ребенка? Почему нет шрама от БЦЖ? Об этом и многом другом вы прочитаете в нашей статье.
Цель прививки – выработка организмом антител против возбудителя инфекции. Это позволяет в случае инфицирования опасным заболеванием не заболеть, или же перенести его в легкой форме. Иммунизация проводится специфическими вакцинами, они представляют собой жидкую среду с наличием ослабленных патогенных микроорганизмов.
Организм сразу начинает вырабатывать специфические антитела. В итоге воспаление самостоятельно проходит, кожная рана заживает, оставляя небольшой рубец. Его характер зависит от особенностей иммунной системы и тканей человека.
Окончательное формирование шрама завершается по истечении года. У одних людей он едва заметен, а спустя время может не оставить следа, у других же образуются заметный рубец в виде впадины или возвышающегося над кожей уплотнения.
В область левого плеча по его наружной поверхности принято делать 2 вида вакцинации – против оспы и против туберкулеза (БЦЖ). Именно эти прививки, которые делают на боковой поверхности левого плеча, обычно и оставляют после себя рубцы, которые иногда являются косметическим дефектом и требуют коррекции.
Натуральная или черная оспа – самое опасное инфекционное вирусное заболевание, уносившее миллионы жизней в разных странах с начала нашей эры и до конца XVIII века, пока не была изобретена вакцина.
После этого болезнь пошла на спад и, по данным ВОЗ,к 1977 г. была уничтожена повсеместно. В связи с полной ликвидацией болезни обязательные прививки от оспы были отменены в 1982 г., поэтому так называемую «оспину» — след от прививки можно встретить только у людей, родившихся до 1981 г.
Ее вид очень характерен: атрофический рубец размером 5-10 мм, иногда больше, расположенный ниже уровня кожи, депигментированный, лишенный волос, потовых и жировых желез. Поверхность рубца тонкая, неровная, как бы волнистая.
Туберкулезная инфекция пока еще представляет большую опасность, особенно для детей с несформировавшимся иммунитетом, поэтому вакцинация БЦЖ обязательна. Она проводится еще в роддоме всем новорожденным, не имеющим противопоказаний, на 4-6 день.
Затем выполняют ревакцинацию в возрасте 7 лет с учетом результатов Манту, которая отражает состояние иммунитета. Типичный рубец на коже плеча небольших размеров (от 3 до 7 мм), имеет гипертрофический вид, слегка возвышаясь над кожей.
Иногда после глубокого и длительного воспаления на месте прививки формируется атрофический рубец, как после оспы.
После введения вакцины БЦЖ – ослабленных микобактерий в коже развивается воспалительный процесс. Фактически он представляет собой небольшой поверхностный очаг кожного туберкулеза, в ответ на который и вырабатываются иммунные антитела.
Этапы образования рубца после введения вакцины БЦЖ:
- Фаза воспаления – в первые же дни на месте укола появляется уплотнение, покраснение кожи в виде «пуговки», этот инфильтрат держится от 2 до 4 недель;
- Фаза некроза – через 2-4 недели в центре инфильтрата появляется прыщик сначала с прозрачным, затем с гнойным содержимым, он вскрывается, образуется желтая корочка, из-под нее понемногу выделяется гной;
- Фаза заживления – спустя 8-9 недель от прививки выделения прекращаются, ранка начинает заживать, происходит формирование рубца из соединительной ткани.
Сначала он имеет гипертрофический вид, розовой окраски, возвышается над уровнем кожи, у большинства детей (более, чем у 60%) после года он становится нормотрофическим, сравнивается с кожей и отличается от нее только более светлой окраской.
В ряде случаев может сформироваться плотный, не рассасывающийся рубец – келоид. Это бывает при недостатке белка эластина в коже, при генетической предрасположенности ребенка к образованию келоидных рубцов.
Сразу после введения вакцины образуется белого цвета «пуговка» диаметром 5-10 мм, напоминающая папулу пробы Манту. Это – обязательный этап после прививки, он является признаком правильного внутрикожного введения.
Через месяц краснота отек нарастают, появляется инфильтрат, в центре образуется гнойник. После полного очищения гнойника рана заживает, формируется рубец. Все эти явления после инъекции являются нормой и свидетельством правильного введения и подбора дозы, образования противотуберкулезных антител.
Когда у ребенка не сформировался шрам от БЦЖ, или он очень быстро рассасывается, это говорит о том, что активность туберкулезного процесса в месте прививки была очень низкой. Не произошло некроза кожи, характерного для туберкулеза, а значит, не выработалось достаточное количество антител.
Такие дети приравниваются к не вакцинированным и нуждаются в повторных прививках. Перед этим делают пробу манту, ее отрицательный результат подтверждает отсутствие иммунитета и является показанием к повторной прививке. Этот вопрос решает фтизиатр.
Причиной неэффективности вакцинации БЦЖ могут быть:
- Нарушения техники введения (подкожное или внутримышечное вместо внутрикожного);
- Слишком малая доза препарата;
- Неправильный уход за ребенком – обработка места прививки антисептиками, прием антибиотиков. В первом случае ослабленные микробы погибают от воздействия иммунной защиты, во втором – от противомикробных средств.
После обоих видов прививок рубцы подлежат коррекции, если они представляют собой косметический дефект. Важно правильно выбрать наиболее подходящие средства в зависимости от характера и возраста рубца.
При шрамах, которым не более 2 лет, можно добиться результата применением наружных медикаментозных и народных средств. На них нельзя рассчитывать при застарелых рубцах, эффективными будут в этих случаях только специальные косметические процедуры.
Мази, кремы и гели содержат в составе гепарин, улучшающий кровообращение, протеолитические ферменты, размягчающие коллагеновые волокна, биологически активные вещества, стимулирующие обновление клеток кожи, растительные экстракты.
Для рассасывания шрама на левой руке от прививки используют следующие средства:
Применять их необходимо регулярно и длительно, нанося небольшое количество на чистую сухую поверхность рубца с легким втиранием, 2-3 раза в сутки.
Хороший эффект дают силиконовые пластыри. Они действуют по типу мини-сауны – увлажняют и разогревают рубец, способствуют его размягчению и восстановлению здоровой ткани. Пластыри сначала накладывают на 2 часа, затем время постепенно увеличивают до 10-12 часов. Популярностью пользуются: Мепиформ, Мепидерм, Сикатрис и Сутрикон.
Косметические процедуры показаны, когда рубец полностью завершил свое формирование и имеет окончательный вид, то есть по истечении 1 года. После его осмотра специалист подбирает наиболее подходящий метод удаления рубца от прививки, которая оставляет шрам на плече. Применяют следующие процедуры:
- Механический пилинг – микродермабразия;
- Лазерный пилинг;
- Инъекции филлеров.
Процедура заключается в снятии верхнего слоя кожи с помощью мельчайших абразивных частичек – алмазной пыли, окиси алюминия. Используют специальный аппарат для микродермабразии.
После воздействия идет процесс восстановления тканей. Метод подходит для гипертрофических рубцов, противопоказан при келоидах, кожных заболеваниях.
Наиболее частая процедура при атрофических рубцах, имеющих вид «колодца». Под эпидермис вводятся наполнители (филлеры) – коллаген, гиалуроновая кислота или суспензия собственной жировой ткани пациента.
В результате происходит выравнивание рубца до уровня кожи, впадина исчезает. Недостаток метода в быстром рассасывании филлеров, инъекции нужно повторять ежегодно. Противопоказания – аллергия и нарушения иммунитета.
Самый универсальный метод, применяемый при всех видах рубцов, в том числе келоидах. Луч лазера, воздействуя на рубец, испаряет его ткань и стимулирует глубжележащие слои кожи, после чего идет активное ее восстановление.
Результат – перестройка направления коллагеновых волокон, они становятся короче и переплетаются, как в здоровой коже, плюс процесс восстановления. Противопоказанием является беременность и период лактации, расстройства нервно-психической сферы, онкологические болезни.
Дермопластика приходит на помощь, когда нельзя рассчитывать на эффективность других методов. При атрофических рубцах делают подсечение (подрезание) вдоль стенок «колодца», удаляют рубцовую ткань и накладывают косметический шов.
При гипертрофических шрамах рубец полностью иссекают и накладывают скрытый погружной шов. Метод не применяется при келоидах из-за большой частоты рецидивов.
При небольших и не слишком выраженных рубцах могут помочь народные средства, их надо применять ежедневно и длительно – не менее 4-6 месяцев. При атрофических шрамах рекомендованы стимулирующие регенерацию средства: сок алоэ, мазь с прополисом.
Размягчить и уменьшить гипертрофические и келоидные рубцы помогут:
Неплохой эффект дают эфирные масла различных растений – лаванды, эвкалипта, чайного дерева, апельсина. Их смешивают с растительным маслом и втирают в рубец 2-3 раза в день. Нельзя рассчитывать на полное удаление шрама только лишь народными средствами. Они скорее являются дополнением к основному лечению, которое порекомендует врач.
Виктор Системов — эксперт сайта 1Travmpunkt
источник
Почти у каждого взрослого есть отметины на предплечье – следы прививок БЦЖ и оспы. У поколений, родившихся после 1980-1982 гг., шрам только один — оставшийся от вакцинации против туберкулеза. Черная, или натуральная, оспа считалась побежденной болезнью, но сейчас все чаще иммунологи поднимают вопрос о необходимости всеобщей защиты от данного заболевания.
Прививать ли ребенка от оспы — родители решают самостоятельно
Черная оспа — опаснейшее заболевание, которое приводило к высокой смертности, а при благополучном исходе – оставляла на теле грубые рубцы. Изобретение вакцины от вируса позволило сначала значительно снизить темпы его распространения, а затем и вовсе истребить. Прививка от натуральной оспы не снята с производства, ее запасы есть у каждого государства, поскольку до сих пор сохраняется риск заражения и опасность распространения болезни.
Черная оспа значительно отличается от ветряной и характеризуется тяжелой симптоматикой:
- появлением сыпи, переходящей в болезненные язвы;
- высокой температурой;
- сильной интоксикацией.
Почему перестали делать эту прививку? Карантинные мероприятия и всеобщая вакцинация позволили победить болезнь, последний случай заболевания натуральной оспой был зарегистрирован в 1978 году.
С 1980 года во всем мире постепенно стали приостанавливать введение сыворотки детям и взрослым, а с 1982 года прививка окончательно отменена и не входит в число обязательных.
В настоящее время зарегистрированы случаи заболевания черной оспой среди человекоподобных обезьян. Специалисты бьют тревогу — коллективный иммунитет общества, сформированный всеобщей вакцинацией в прошлом веке, может сойти на нет из-за того, что большая часть населения, рожденная после 1980 года, не привита от вируса. Некогда побежденная оспа может вернуться, поэтому требуется возобновить всеобщую вакцинацию от опаснейшего заболевания.
Существует 3 типа действенных вакцин против черной оспы, которые успешно применялись в России и за рубежом и используются до сих пор для прививания определенных групп населения:
| Тип вакцины | Состав | Особенности применения |
| Сухая живая | Включает в себя живой ослабленный вирус натуральной оспы, выращенный на коже телят. | Используется однократно в случаях, когда необходима срочная выработка антител. |
| Сухая неживая | Содержит убитые вирусы натуральной оспы. | Применяется для первичной традиционной вакцинации. Выработка устойчивости к вирусу формируется медленней, но такой метод прививания имеет меньше осложнений. |
| Эмбриональная живая | Содержит живой ослабленный вирус, полученный в ходе выращивания в куриных эмбрионах. Препарат выпускается в форме таблеток. | Используется при ревакцинации как эффективный способ продлить устойчивость к вирусу. |
Существует 3 типа действенных вакцин против черной оспы, какую именно выбрать, необходимо проконсультироваться с лечащим врачом
Выбор типа вакцины для взрослых напрямую зависит от того, делалась ли прививка от оспы в детстве. В России для защиты малышей от опасного вируса сейчас используют двухэтапное прививание неживой сывороткой, а для продления ее действия у пациентов, родившихся до 1982 года, проводится ревакцинация с помощью таблеток.
В настоящее время вакцинация от натуральной оспы не является обязательной. Прививку делают взрослым и детям в следующих случаях:
- при выезде в места вспышек эпидемий;
- при работе в лабораториях, изучающих и производящих вирусы, и эпидемиологических компаниях.
Из-за угрозы возвращения черной оспы в последние годы возросло число людей, стремящихся защитить себя и своих детей от опасного вируса. Для этого проводится вакцинация.
Перед прививанием производят тщательный осмотр и собирают анализы. Первичная вакцинация от черной оспы проводится сухой неживой сывороткой в 2 этапа — такая схема переносится легче.
Ребенок на момент проведения вакцинации должен быть полностью здорова
На первом этапе разведенная неживая вакцина вводится в свободный от рубцов участок кожи на предплечье. Сыворотка должна попасть строго в слои дермы – ее поступление в мышечную ткань не принесет должного эффекта и спровоцирует абсцесс.
В редких случаях на месте инъекции возникает покраснение или небольшое уплотнение. Первая прививка от натуральной оспы подготавливает иммунную систему ко второму этапу введения сыворотки и запускает процесс выработки антител.
Следующая прививка делается спустя неделю после первой. На втором этапе вакцинации против натуральной оспы специалисты могут использовать:
- Метод скарификации. На продезинфицированный участок кожи наносится вакцина, после чего он неглубоко рассекается специальным оспопрививательным пером. Сыворотка осторожно втирается в образовавшийся надрез.
- Метод множественных уколов. Выбранный для вакцинации участок кожи дезинфицируется, бифуркационная игла, имеющая раздвоенный наконечник, опускается в разведенную сыворотку. Затем инструментом пятикратно прокалывают место, предназначенное для прививания.
При правильном проведении манипуляций заживление проходит в несколько обязательных этапов: сначала проявляется выраженная припухлость, затем на участке постепенно формируется папула, переходящая в пустулу и коросту. После отпадания корочки на коже остается шрам.
Небольшой шрам от прививки, который остается на всю жизнь
С годами шрам может постепенно рассосаться – это зависит от величины образованной после прививания пустулы и от регенерационных свойств кожи. Поскольку у детей обновление клеток происходит активнее, спустя 1-2 десятилетия рубца от введения вакцины против натуральной оспы может не остаться.
В процессе выработки антител к живой вакцине у ребенка может повышаться температура до 39°C, наблюдаются головные боли, слабость и воспаление лимфоузлов. Некоторые пациенты отмечают, что кожа в месте прокола покраснела и уплотнилась – это нормальная реакция иммунной системы. Формирование пустулы – это знак успешного проведения вакцинации, и если она не сформировалась, прививку следует повторить.
Неправильно выполненная процедура может вызвать серьезные осложнения. В ряде случаев, когда вакцина попадала под кожу или непосредственно в мышечную ткань, спустя 1-1,5 месяца начинался рост абсцесса.
Полными или временными противопоказаниями для проведения вакцинации является ряд иммунных и системных заболеваний:
| Когда нельзя делать прививку? | Вакцинация временно откладывается | Иные факторы |
| онкологические заболевания | заболевание ветряной оспой в момент планируемой вакцинации | при планируемых хирургических вмешательствах вакцинацию проводят за месяц до операции |
| СПИД | прививание от иных заболеваний в данный период | при патологиях нервной системы вакцинация проводится не ранее чем через полгода после приступа |
| нарушения работы иммунной системы | недавно перенесенные инфекционные заболевания | при наличии системных заболеваний (патологии сердца, почек, печени и крови) прививание проводится под строгим контролем узкого специалиста |
О существующих противопоказаниях нужно сообщить врачу, который направляет вас на вакцинацию.
Проведение манипуляций на фоне ослабленного после болезни иммунитета или наличие серьезных системных заболеваний у ребенка в лучшем случае сделают прививание неэффективным, а в худшем — приведут к опасным последствиям.
Действие прививки против оспы длится 30 лет, по истечении этого срока проводят повторную вакцинацию. Случаев заражения вирусом после введения сыворотки зарегистрировано крайне мало, поэтому все типы составов считаются высокоэффективными.
Через 2 недели после проведения вакцинации у некоторых пациентов наблюдаются симптомы заболевания: появляется сыпь и поднимается температура тела. Они не являются признаками заражения – это нормальная реакция иммунной системы на введение сыворотки, говорящая об активной выработке антител к черной оспе.