острая высококонтагиозная болезнь вирусной природы, характеризуется цикличностью, тяжелым течением, интоксикацией, лихорадкой, сыпью на коже и слизистых оболочках.
В нашей стране оспа была ликвидирована к 1936 г. благодаря обязательному оспопрививанию. В 1958 г. на XI сессии Всемирной ассамблеи здравоохранения по предложению советской делегации было принято научно обоснованное предложение о повсеместной ликвидации натуральной оспы. СССР безвозмездно передал ВОЗ свыше 1,5 млрд. доз оспенной вакцины, помогал налаживанию ее производства в ряде стран. Советские специалисты проводили большую работу по лабораторной диагностике оспы, участвовали в ликвидации оспы в этих странах. Огромная по своим масштабам программа массовой вакцинации населения, своевременное выявление и изоляция заболевших завершились победой над оспой. В 1980 г. на XXXIII сессии ВОЗ было официально объявлено о ликвидации оспы на земном шаре и подчеркнута роль СССР в борьбе с этой болезнью. Несмотря на ликвидацию О. н. на нашей планете, нет полной гарантии того, что не появятся новые случаи заболеваний, поэтому необходимо осуществлять эпидемиологическое наблюдение с целью максимально раннего выявления подозрительных на заболевание О. н.
Этиология. Возбудитель оспы — самый крупный вирус, относится к семейству поксвирусов. Он устойчив к низким температурам и высушиванию, длительно сохраняется в корочках оспенных пустул. В пораженных оспенным вирусом клетках у человека и восприимчивых к нему животных обнаруживают характерные цитоплазматические включения — так называемые тельца Гуарниери.
Эпидемиология. Источником возбудителя инфекции является только больной человек, который заразен с последних дней инкубационного периода и до полного отпадения корочек, но наиболее опасен в период «цветения» сыпи и вскрытия оспенных пустул. Заражение происходит воздушно-капельным путем при рассеивании вируса с капельками слизи и слюны, особенно при кашле и чиханье, а также при общении с больным, при соприкосновении с его вещами или предметами обстановки, загрязненными слизью, гноем и корочками с пораженной кожи, фекалиями, мочой больного, содержащими вирус. Восприимчивость к оспе всеобщая.
Патогенез. Оспенный вирус проникает в организм человека через слизистую оболочку верхних дыхательных путей, реже через кожу и попадает в регионарные лимфатические узлы, где размножается. Через 1—2 дня он появляется в крови, откуда заносится в кожу, печень, костный мозг и другие органы. Вирус размножается и формирует очаги поражения в коже и слизистых оболочках рта, языка, глотки, гортани и трахеи. Токсин вируса вызывает дистрофию и воспалительные изменения паренхиматозных органов.
Иммунитет после перенесенной болезни стойкий, обычно пожизненный. Путем активной иммунизации (Иммунизация) оспенной вакциной создается искусственный иммунитет, но его продолжительность и напряженность слабее.
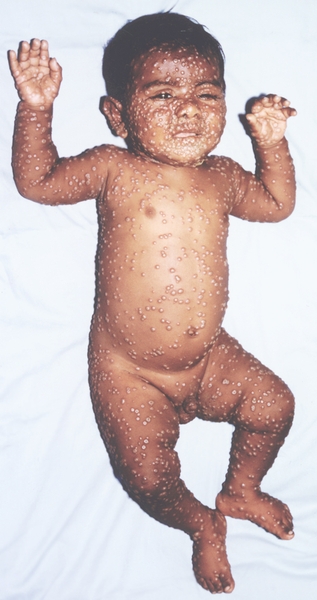
Клиническая картина. Различают несколько клинических форм натуральной оспы: среднетяжелую (рассеянная оспа), легкую (вариолоид, оспа без сыпи, оспа без температуры); тяжелую, к которой относят оспу с геморрагическими проявлениями (оспенная пурпура, пустулезно-геморрагическая, или черная, оспа) и сливную оспу (рис. 1—18). Инкубационный период от 7 до 15 дней, чаще 10—12 дней.
Среднетяжелая форма. Выделяют несколько периодов течения болезни: продромальный, высыпания, нагноения, подсыхания пустул и реконвалесценции. Болезнь начинается остро, с озноба, повышения температуры до 39,5—40°. Появляются тошнота, рвота, мучительная головная боль и боль в области крестца. У детей возможны судороги. Отмечается воспаление слизистой оболочки мягкого неба и носоглотки. На 2—3-й день болезни иногда появляется продромальная сыпь, сначала на лице, затем на конечностях и туловище; сыпь может напоминать коревую и скарлатинозную. В течение 12—24 ч она исчезает бесследно.
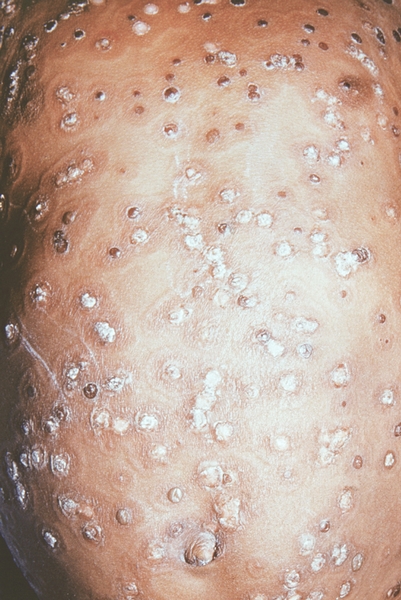
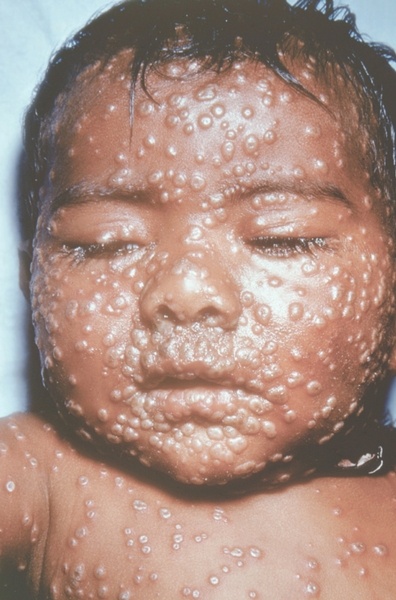
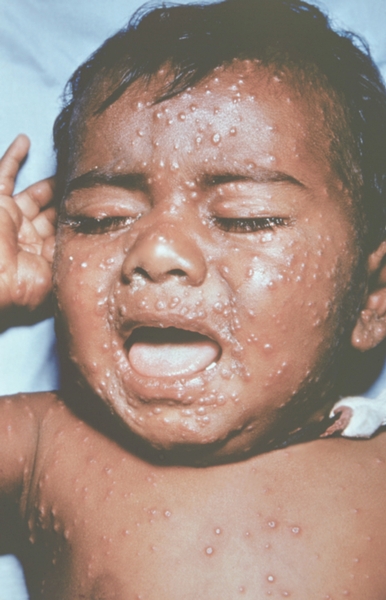
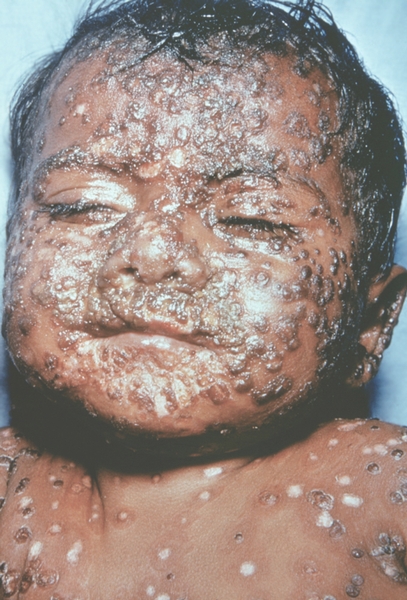
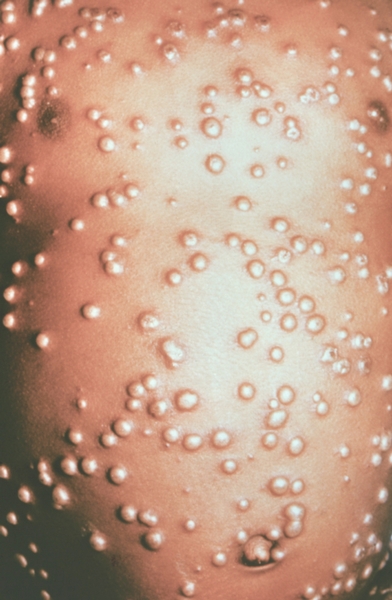
К концу продромального периода, на 3—4-й день болезни, резко снижается температура, общее состояние улучшается. На этом фоне относительного благополучия появляется оспенная сыпь. Прежде всего она возникает на слизистых оболочках рта, мягкого неба, носоглотки, конъюнктиве, затем на коже вначале на лице, волосистой части головы, шее, потом на руках, туловище и ногах. Наиболее интенсивна она на лице, предплечьях, тыльных поверхностях кистей; характерно наличие сыпи на ладонях и стопах. Первоначально сыпь имеет вид выпуклых розовых пятен диаметром 2—3 мм. Затем они преобразуются в узелки-папулы медно-красного цвета размером с горошину, плотные на ощупь. К 5—6-му дню с момента высыпания узелки превращаются в пузырьки. Вокруг каждого элемента образуется воспалительный венчик, в центре его часто наблюдается втяжение. К 7—8-му дню пузырьки превращаются в пустулы. Период нагноения сопровождается подъемом температуры и резким ухудшением самочувствия больного. Наблюдается резкий отек кожи, особенно лица. Оспенная сыпь, располагаясь по краю века, травмирует роговицу, а присоединяющаяся вторичная бактериальная флора вызывает тяжелое поражение глаз с возможной потерей зрения. Носовые ходы заполняются гнойным экссудатом. Изо рта исходит зловонный запах. Отмечается мучительная боль при глотании, разговоре, мочеиспускании, дефекации, что обусловлено одновременным появлением пузырьков на слизистой оболочке бронхов, конъюнктив, уретры, влагалища, пищевода, прямой кишки, где они быстро превращаются в эрозии и язвочки. Тоны сердца становятся глухими, развиваются тахикардия, гипотензия. В легких выслушиваются влажные хрипы. Печень и селезенка увеличиваются. Сознание спутанное, наблюдается бред. Период нагноения переходит, в следующий период — период подсыхания оспенных пустул. К 15—17-му дню болезни начинается образование корок, сопровождающееся сильным зудом. Состояние больного постепенно улучшается, температура нормализуется, на месте отпавших корок остаются красноватые пятна, а у людей со смуглой кожей — пятна депигментации. При глубоком поражении пигментного слоя дермы после отпадения корок образуются стойкие, обезображивающие лучистые рубцы, особенно заметные на лице. В неосложненных случаях болезнь продолжается 5—6 недель.
Легкая форма. Вариолоид характеризуется коротким течением болезни, небольшим количеством элементов, отсутствием их нагноения, наблюдался у лиц, привитых против оспы. Рубцы при вариолоиде не образуются. С отпадением корочек болезнь заканчивается. При оспе без сыпи лишь в начальном периоде наблюдаются характерные для О. н. симптомы: повышение температуры, головная боль и боль в области крестца. Болезнь продолжается 3—4 дня. Оспа без температуры: на коже и слизистых оболочках появляется скудная узелково-пузырьковая сыпь; общее состояние не нарушается. Распознавание оспы без сыпи и оспы без температуры возможно лишь в очаге инфекции. К легкой форме оспы относится аластрим (синоним: белая оспа, малая оспа), встречавшийся в странах Южной Америки и Африки. Эта форма отличается наличием сыпи белого цвета, не оставляющей рубцов.
Тяжелая форма. При оспенной пурпуре инкубационный период укорочен. Температура с первого дня болезни поднимается до 40,5°. Характерны множественные кровоизлияния в кожу, слизистые оболочки и конъюнктиву. Наблюдаются кровотечения из носа, легких, желудка, почек.
При пустулезно-геморрагической оспе инкубационный период также укорочен. Отмечается высокая температура, токсикоз. Геморрагические проявления развиваются уже в период образования папул, но особенно интенсивно — в период образования пустул, содержимое которых становится кровянистым и придает им вначале темно-коричневый, а затем черный цвет (черная оспа). В мокроте, рвотных массах, моче обнаруживается кровь. Возможно развитие геморрагической пневмонии.
Сливной оспе свойственна обильная сыпь, очень быстро распространяющаяся по всему телу, включая волосистую часть головы, лицо, слизистые оболочки верхних дыхательных путей и конъюнктиву. Пузырьки быстро превращаются в гнойнички, сливающиеся между собой. Болезнь протекает с постоянной высокой температурой, тяжелым токсикозом.
Осложнения. Наиболее часты бронхит, пневмония, абсцессы кожи и слизистых оболочек, флегмона, отит, орхит. Возможны энцефалит, энцефаломиелит, менингит, миокардит, инфекционный эндомиокардит, острый психоз. Поражение роговицы сосудистой оболочки глаза ведет к частичной или полной потере зрения.
Диагноз. При подозрении на наличие у больного О. н., основанном на клинической картине, должен быть срочно собран консилиум из ведущих специалистов. Для подтверждения диагноза пользуются лабораторными методами исследования. Для обнаружения возбудителя исследуют содержимое везикул, пустул, соскобы из папул, корочек, смывы из ротовой полости, кровь. Основной метод исследования — электронная микроскопия (см. Микроскопические методы исследования). Ценным диагностическим методом, начиная с 5—6-го дня болезни, является определение титра специфических антител с помощью реакции торможения гемагглютинации.
Лечение проводят в специально оборудованном стационаре. Специфических средств лечения нет. Особое значение придается уходу за больными, местной терапии при поражении глаз, ротовой полости, ушей и др. В случаях тяжелого течения болезни проводится интенсивная дезинтоксикационная терапия путем введения водно-электролитных и белковых растворов. Для лечения осложнений обязательно применение антибиотиков широкого спектра действия. Выздоровевших выписывают из стационара после полного отпадения корочек и чешуек.
Прогноз зависит от клинической формы болезни. При тяжелых формах исход, как правило, летальный, легкие формы заканчиваются выздоровлением.
Профилактика. Правильная и своевременная организация противоэпидемических мероприятий (Противоэпидемические мероприятия) гарантирует локализацию очага болезни. Медработники, в первую очередь участковой сети, в случае, если у больного заподозрена О. н., обязаны выполнить все мероприятия, предусмотренные для обеспечения охраны территории (см. Санитарная охрана территории) от завоза и распространения карантинных болезней (Карантинные болезни). План этих мероприятий составляется с органами здравоохранения в соответствии с конкретными условиями. Важной мерой профилактики всегда являюсь оспопрививание, предложенное англ. врачом Э. Дженнером (Е. Jenner) еще в 1796 г. — оно сохраняет свое значение как метод экстренной профилактики в случае появления этой болезни.
При возникновении О. н. больных и лиц, подозрительных на заболевание, немедленно изолируют и госпитализируют в специально оборудованный стационар (см. Изоляция инфекционных больных). Больного направляют в стационар в сопровождении медработника, при этом следует соблюдать режим, предупреждающий рассеивание инфекции. Лиц, соприкасавшихся с больным О. н. или вещами больных, изолируют для медицинского наблюдения ни 14 дней. Наряду с вакцинацией им должна быть проведена экстренная профилактика: в течение 4—6 дней внутримышечно вводят донорский противооспенный гамма-глобулин (0,5—1,0 мл на 1 кг массы тела) и назначают внутрь противовирусный препарат метисазон (взрослым — 0,6 г 2 раза в день, детям — 10 мг на 1 кг массы тела).
О каждом случае подозрения на О. н. необходимо немедленно сообщить в СЭС и отдел здравоохранения. В очаге О. н. проводят текущую и заключительную дезинфекцию (Дезинфекция).
Библиогр.: Руднев Г.П. Клиника карантинных инфекций, с. 101, М., 1972, Чалисов И.А. и Хазанов А.Т. Руководство по патологоанатомической диагностике важнейших заболеваний человека, с. 128, Л., 1980.
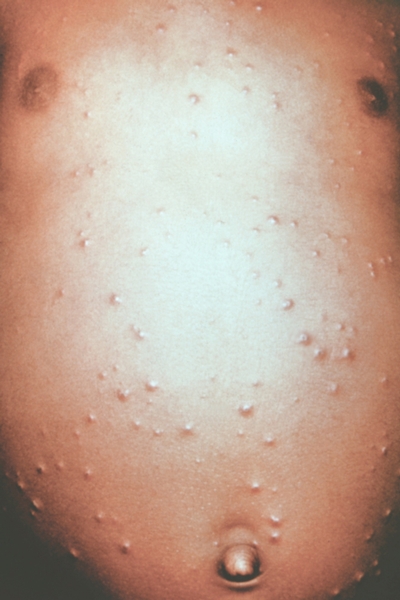
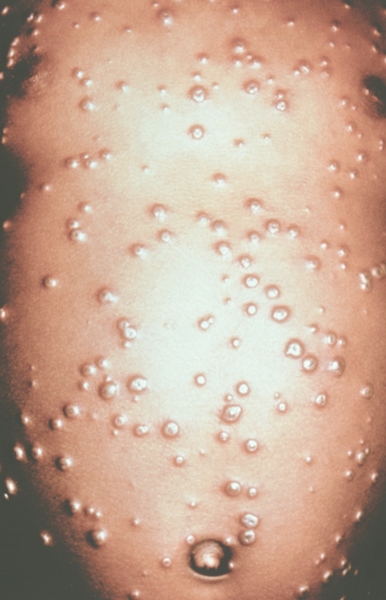
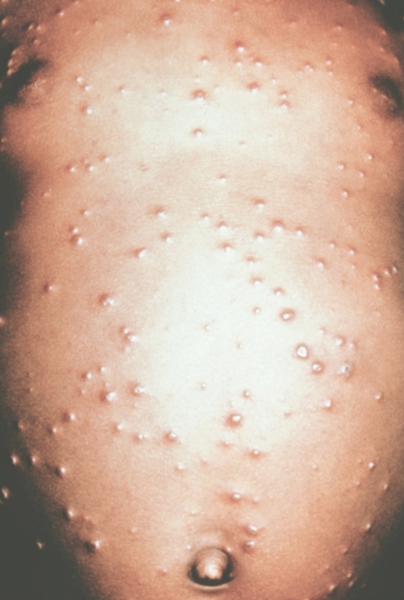
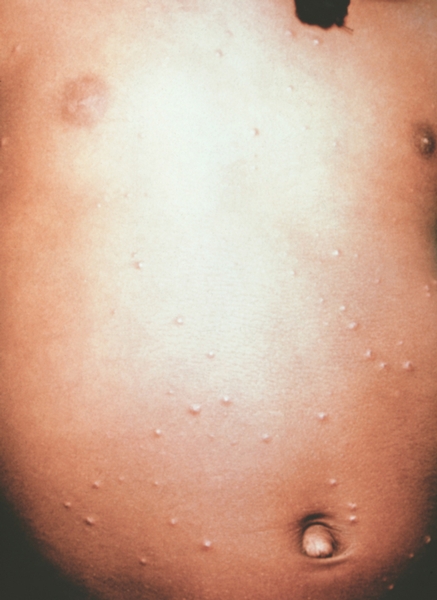
Рис. 4. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (4-й день высыпания).
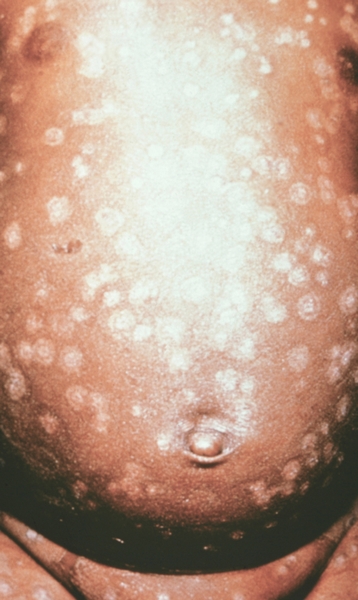
Рис. 9. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустуи шелушения): шелушение (20-й день высыпания).
Рис. 8. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): образование корочек (13-й день высыпания).
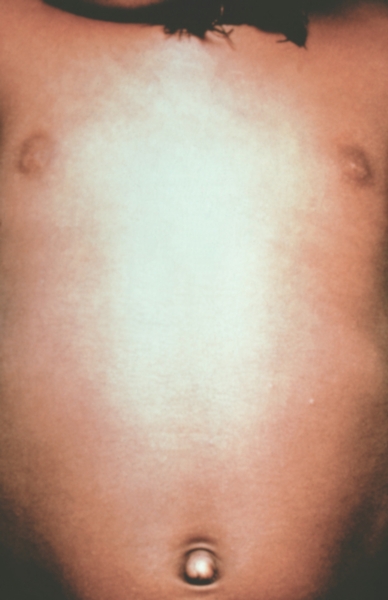
Рис. 2. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (единичные папулы на 2-й день высыпания).
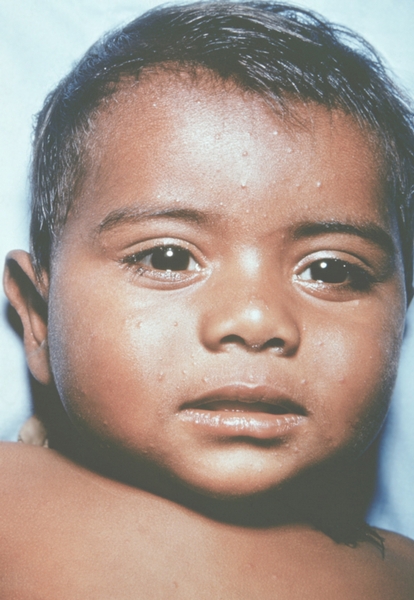
Рис. 1. Общий вид ребенка, больного натуральной оспой: пустулезная сыпь (8-й день высыпания).
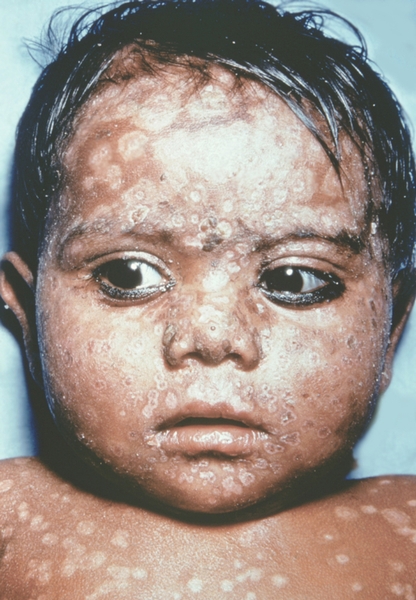
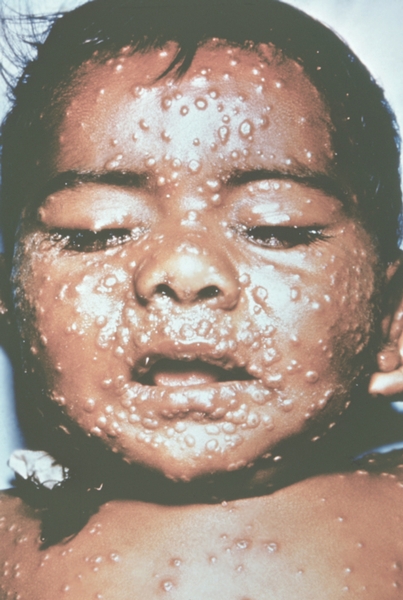
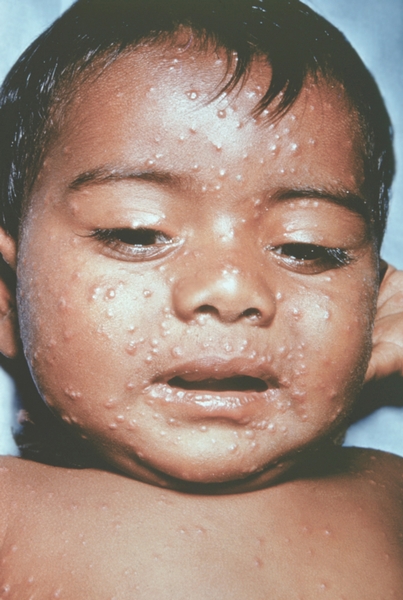
Рис. 14. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (6-й день высыпания). Фотография ВОЗ.
Рис. 13. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь с единичными пустулами (5-й день высыпания). Фотография ВОЗ.
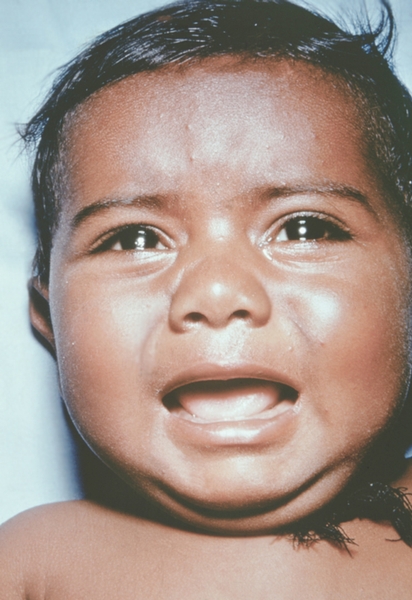
Рис. 17. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): образование корочек (13-й день высыпания). Фотография ВОЗ.
Рис. 11. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (2-й день высыпания). Фотография ВОЗ.
Рис. 6. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (7-й день высыпания).
Рис. 18. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пятна после отпадания корочек (20-й день высыпания). Фотография ВОЗ.
Рис. 16. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (8-й день высыпания). Фотография ВОЗ.
Рис. 10. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (2-й день высыпания). Фотография ВОЗ.
Рис. 5. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (5-й день высыпания).
Рис. 15. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (7-й день высыпания). Фотография ВОЗ.
Рис. 12. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (4-й день высыпания). Фотография ВОЗ.
Рис. 3. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (3-й день высыпания).
Рис. 7. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (8-й день высыпания).
источник
Натуральная оспа — тяжёлое инфекционное заболевание, вызываемое вирусом (вирус натуральной оспы, Variola vera). Также издавна называлась чёрная оспа. Входит в число карантинных (ранее – особо опасных) инфекций, что означает необходимость ограничительных мер и специфической обработки места выявления, а также изоляцию больных и контактировавших с ними лиц. Основные клинические проявления связаны с поражением кожи и внутренних органов: сыпь по всему телу, высокая лихорадка и признаки интоксикации (головная боль, беспричинная слабость, утомляемость). Больной человек крайне заразен для окружающих (с конца инкубационного периода до момента отпадания корочек).
Описания случаев натуральной оспы дошли до нашего времени из древнеегипетских настенных рисунков, трактатов Авиценны, однако впервые эпидемия чёрной оспы была документально зафиксирована в Китае (IV век нашей эры), затем в Корее (VI век). В дальнейшем, с торговыми караванами и завоевательными походами (как, например, Александра Македонского, арабских завоевателей), оспа распространилась по Европе, и к ХV веку вся территория европейских государств от Испании до Индии представляла собой резервуар оспенной инфекции.
Считается, что ежегодно эпидемии оспы уносили более полутора миллионов жизней европейских граждан, а количество тех, кого эпидемия оспы оставила обезображенными (особенно страдали женщины, получившие после болезни оспины на лице), не поддаётся даже примерному подсчёту. С введением в практику процедуры вариоляции (втирания в кожу заражённого содержимого элементов сыпи от больного к здоровому человеку) число умирающих ежегодно сократилось, однако незначительно, поскольку часто эта процедура давала новую вспышку натуральной оспы. Более прогрессивным шагом стала вакцинация от оспы, впервые применённая ещё в середине XVIII века в Англии Джестли, а в Германии Плеттом.
Вакцинация означала намеренное заражение вирусом коровьей оспы здорового человека, вследствие чего переболевший этим неопасным для человека заболеванием получал иммунитет к натуральной оспе. Эдвард Дженнер открыл это явление одновременно с другими учёными, однако смог отстоять свои доводы в пользу вакцинации перед правительством Англии, и с 1800 года процедура вакцинации стала обязательной для военнослужащих, в дальнейшем и для простых жителей.
В России оспа также была известна и до XVIII века была абсолютно смертельным заболеванием, при императрице Екатерине II началось широкое применение вариоляции, несколько позже — вакцинации от чёрной оспы. Вакцинация не являлась обязательной до революции, и поэтому ежегодно регистрировались вспышки натуральной оспы.
После революции 1917 года было введено обязательное вакцинирование всего населения, и к 1936 году оспа в СССР была ликвидирована. Последняя вспышка на территории нашей страны случилась в конце 50-х годов, а в мире – в 1977 году, и с этого времени натуральная оспа признана ликвидированной. На Земле вирус оспы остался только в исследовательских лабораториях России и США.
Клиника натуральной оспы представляет собой следующие симптомы:
1. Лихорадка. Оспа вызывает выраженные воспалительные изменения на коже, слизистых оболочках, внутренних органах, поэтому чаще всего сопровождается высокими цифрами повышения температуры тела. Гораздо реже встречается незначительная лихорадка.
2. Мышечные боли. Для оспы характерны резкие, рвущие мышечные боли, преимущественно в поясничной и крестцовой областях, верхних и нижних конечностях.
3. Сыпь на коже. Главный признак чёрной оспы, получивший название оспины. Сыпь обычно появляется на 2 — 4-й день болезни, и представляет собой пятна на коже грудной клетки, около пупка, внутренней поверхности бёдер. Затем пятно превращается в бугорок (папулу), затем в пузырёк с жидкостью (везикулу), после — в пустой пузырёк (пустула), и, наконец, превращается в корочку. После отторжения корочки образуется рубец.
4. Сыпь на слизистых оболочках. Или так называемая оспенная энантема. Проходит те же стадии, что и элементы сыпи на коже, однако не покрываются корочкой, а превращаются в раневую поверхность – эрозию. Оспины располагаются в полости носа, рта, слизистой глаз, трахее, бронхах, на половых органах, в мочеиспускательном канале, прямой кишке и других органах. Из-за обширных эрозий быстро присоединяется бактериальная инфекция, и часто возникают гнойные воспаления.
5. Состояние шока. Крайняя степень интоксикации и поражения вирусом оспы представляет собою шок. Означает это снижение температуры тела ниже нормальной, слабо ощущаемый или плохо прощупываемый пульс, синюшный, пепельный оттенок кожи, холодные и липкие конечности, расстройство сознания (не реагируют на звуки, прикосновения, боль), слабое, поверхностное, иногда с периодами замирания, дыхание.
Для человека, не связанного с медициной, практически невозможно провести диагностику и отличить оспу от других состояний, похожих или копирующих ее. Однако следует знать, с какой патологией возможна схожесть симптомов, и в чём будут принципиальные отличия. Важно понимать, что консультация врача необходима в любом случае, как бы ни был человек уверен в собственном диагнозе и методах его лечения. Приведённая ниже информация необходима для того, чтобы до приезда квалифицированного медработника близкие и окружающие заболевшего могли узнать и сообщить доктору те данные, которые по состоянию на момент прибытия помощи пациент может быть не в силах рассказать.
При возникновении заболевания с высокой лихорадкой, появлением кровоизлияний, сыпи в виде «ударов хлыста», точечных кровоизлияний на мягком нёбе, лице, груди, шее, гематурии (крови в моче), снижением количества выделяемой мочи, отёками, известным контактом с грызунами либо проживанием в частном доме с кустарниками на придомовой территории.
При: жалобах пациента на высокую лихорадку; мелкую, пятнистую, с кровоизлияниями, одномоментную сыпь на спине, груди, животе; желтушность кожи и склер; сильных и постоянных болях в икроножных мышцах (вплоть до обездвиживания); появлении крови в моче, снижении количества мочи; кровоизлияниях на коже, десневых, носовых кровотечениях; при расспросе выясняется контакт с животными (особенно водоплавающими птицами).
При появлении мелкой, обильной сыпи в первые часы болезни, на покрасневшем фоне кожи, со сгущением в естественных складках и отсутствием в области носогубного треугольника, с появлением шелушения кожи, умеренным зудом, одновременным увеличением лимфатических узлов, болями в горле при глотании, ярко-красным оттенком зева и языком, напоминающим ягоду малины.
При пятнистой, сгущающейся на разгибательных поверхностях конечностей, спине, пояснице, ягодицах, сыпи в первые дни болезни на фоне кожи обычного цвета, при удовлетворительном самочувствии, невысоком подъёме температуры тела, покраснении глаз и зева.
При появлении высыпаний, проходящих несколько стадий развития (от пятна к пузырьку и корочке), на неизменённой коже, с невысокой лихорадкой, сыпью на волосистой части головы и слизистых оболочках.
При возникновении пятнистой, звёздчатой сыпи по всему телу, начиная с нижних конечностей, с часто предшествующими явлениями насморка, болей в горле.
При выраженной лихорадке, грубом сухом кашле, насморке, гнойном отделяемом из глаз (конъюнктивит) и отёчности век, увеличении лимфоузлов, сыпи в виде пятен и бугорков на неизменённой коже, начинающейся на 3 — 4-й день болезни с лица и распространяющейся ниже, исчезающей с шелушением.
Крайне редко, но некоторые высыпания при аллергических реакциях могут давать сходные симптомы, однако следует понимать, что стадийности высыпаний при аллергиях не бывает.
При малейшем подозрении на оспу следует незамедлительно обратиться к врачу, промедление в такой ситуации приводит к тяжёлым последствиям и смерти больного человека.
Необходимый минимум, который следует сделать до прибытия квалифицированных специалистов:
- Снижение температуры тела. В домашних условиях можно давать больному тёплое обильное питьё (соки, морсы, некрепкий чай), а также жаропонижающие средства (содержащие парацетамол, ибупофен и т. п., например, «Терафлю», «Нурофен», «Максиколд», «Найз»).
- Питание. Специальной диеты нет, однако рекомендуется придерживаться лёгких, но питательных блюд. Во избежание травматизации слизистых оболочек и профилактики кровотечений из желудочно-кишечного тракта, следует предлагать больному тёплую пищу (не горячую и не холодную), лучше жидкую, небольшими порциями. К подобным блюдам относятся отварные овощи, мясо, курица, рыба, пюре, бульоны.
- Предотвращение заражения других людей. Необходимо обеспечить ношение масок, перчаток и защитных очков для предотвращения попадания возбудителя оспы в организм. Необходимо надевать халат либо любую одежду с длинным рукавом, шапочку (лучше одноразовую) и бахилы. Также важно неукоснительно соблюдать правила личной гигиены, выделить больному человеку отдельные вещи и приборы для питья и еды, после каждого приёма пищи необходимо замачивать посуду в дезинфицирующем растворе. Все эти вещи после изоляции больного оспой в инфекционное отделение утилизируются органами санитарного надзора.
Все лица с подозрением на оспу госпитализируются в отделения инфекционного профиля, лечение проводится согласно клиническим рекомендациям. Диагноз ставится путём электронного микроскопического исследования, молекулярно-биологических исследований (полимеразная цепная реакция, ПЦР) содержимого пузырьков (везикул), пустых пузырьков (пустул), корочек, носоглоточной слизи, проб воздуха, смывов с поверхностей в помещении, где находился больной.
Требования по диагностике оспы к вирусологической лаборатории жёсткие (имеет право выставлять такой диагноз только лаборатория особо опасных инфекций) и требуют предварительного результата исследования биологического материала в течение 24 часов. Также возможна серологическая диагностика (поиск антител или защитных специфических белков к вирусу оспы), однако она малоинформативна и почти не применяется.
Оспа без лечения часто приводит к смерти. В первую очередь, болезнь опасна так называемым инфекционно-токсическим шоком (критическое состояние, связанное с огромным количеством вируса в кровеносном русле), но также воспалением лёгких (пневмонией), воспалением роговицы (кератитом), и всех оболочек глаза (панофтальмитом), менингитом (воспалением оболочек головного мозга), энцефалитом (воспалением серого вещества головного мозга), тромбогеморрагическим синдромом (нарушением свёртываемости крови). Оспа может вызывать осложнения, связанные с применением инвазивных (проникающих) методов лечения (искусственная вентиляция лёгких, постановка катетеров для удаления мочи, внутривенных введений и т.п.), чаще всего – бактериального воспаления.
Наиболее эффективные меры профилактики натуральной оспы:
- Плановые мероприятия. Строгий надзор за ввозимыми продуктами, мигрантами и туристами в международных аэропортах, на железнодорожных путях, морских и речных судах, своевременная изоляция и карантинные мероприятия в отношении подозрительных на оспу случаев. Ежегодная проверка готовности экстренных служб к появлению больных с оспой путём организации учебных тревог и их независимой оценки.
- Экстренные меры. При подозрении на оспу вводятся карантинные мероприятия, связанные с необходимостью недопущения распространения инфекции, контактные лица подлежат обязательной изоляции (17 суток), обследованию, иммунизации (введению противооспенного гамма-глобулина) и профилактической вакцинации. В очаге инфекции (там, где находился больной) органы санитарного надзора проводят неоднократную обработку химическими средствами (дезинфекцию). Медицинские работники, принимавшие участие в лечении и транспортировке больного чёрной оспой, также получают весь объём экстренной профилактики.
Натуральная оспа забрала много жизней, пока не была введена обязательная вакцинация от этого заболевания. И, хотя болезнь признана искоренённой, вирус продолжает жить – в лабораторных условиях, где он может быть использован по усмотрению имеющих над ним контроль людей.
Вакцинация против оспы не проводится уже практически сорок лет, а, значит, при намеренном или случайном попадании вируса оспы в человеческую популяцию гарантированы миллионные жертвы этого заболевания. Для чёрной оспы нет преград – ни высокий чин, ни богатства, ни власть не смогли сдержать распространения этого заболевания в прошлом. Необходимо неукоснительно соблюдать все меры предосторожности и профилактики, дабы вирус оспы навсегда оставался исключительно в пробирках.
источник
В 1980 г. Всемирная организация здравоохранения объявила о ликвидации заболевания натуральной оспой. Интерес к натуральной оспе возобновился в связи тем, что оспа потенциально может быть использована в качестве оружия массового поражения; в связи с этим в 2003 г. была начата программа активной вакцинации основного медицинского персонала и военных.
После ликвидации оспы запас этого вируса с целью возможного в будущем изготовления вакцин остался лишь в двух лабораториях мира. Это ГНЦ ВБ «Вектор» в Новосибирске и Центр по контролю и профилактике заболеваний (CDC) в Атланте. Alibek и Handelman сообщали о том, что, несмотря на то, что во всем мире прекращена вакцинация против оспы, Советский Союз продолжает производство вируса натуральной оспы с целью использования его в качестве биологического оружия в виде начинки для бомб и ракет.
Также они утверждали о попытках советских ученых создать рекомбинантные штаммы вируса, обладающие еще большей вирулентностью. Факт существования и доступности вируса натуральной оспы не может не вызывать серьезной обеспокоенности.
В качестве биологического оружия вирус натуральной оспы должен рассматриваться в первую очередь, и связано это вот с чем: значительная часть населения не обладает иммунитетом к этому заболеванию, запасов вакцины окажется недостаточно, вирус может быть распространен в большом количестве в виде аэрозоля, а его инокуляция в большинстве случаев приведет к развитию заболевания, а передача его от человека к человеку станет неконтролируемой.
Возбудитель натуральной оспы, острого и высококонтагиозного заболевания, принадлежит семейству Poxviridae. Вирус натуральной оспы (вируса Variola) — это ДНК-содержащий вирус. Человеческого резервуара этого вируса, как и его носителей из числа людей, не выявлено. Натуральная оспа может клинически проявляться в двух формах: это variola major, характеризующаяся 20-40% летальностью в группе непривитых лиц, и variola minor, уровень летальности среди непривитых при которой составляет 1%. Существуют и другие вирусы оспы, однако только вирус натуральной оспы способен передаваться от человека человеку.
Вирус натуральной оспы легко передается от человека к человеку воздушно-капельным путем. Во внешней среде вирус способен сохранять жизнеспособность до 7 дней. Первичные симптомы заболевания возникают остро и обычно через 7-17 дней после заражения, они включают лихорадку, ознобы, головную боль, боль в спине и общее недомогание. Это продромальная фаза, которая может продолжаться 2-3 дня. Высыпания обычно появляются через 48 часов после начала заболевания и начинаются с полости рта, языка и ротоглотки, примерно через 24 часа после этого появляются высыпания на коже.
Сыпь быстро распространяется на кистях и предплечьях, после чего она возникает на ногах и туловище; первичными элементами сыпи являются везикулы и пустулы, на месте которых образуются корки и струпья, заканчивающиеся формированием втянутого рубца. Некоторые формы натуральной оспы могут приводить в развитию тяжелых вторичных инфекций и нарушению функции органов и систем: поражению ЖКТ с развитием желудочно-кишечных кровотечений, пневмонии и бронхопневмонии, почечной недостаточности и даже энцефалиту. Смерть наступает обычно к концу первой недели или в начале второй недели заболевания в результате выраженной токсемии, обусловленной неконтролируемой вирусной инфекцией.
Больной натуральной оспой заразен для окружающих в течение всей первой недели заболевания, то есть с тех пор, как появляются первые симптомы. Он продолжает оставаться заразным, пока не заживет последний элемент сыпи. При вспышке заболевания потенциально заразившийся человек во избежание распространения инфекции должен быть изолирован.
В фазу везикулярных высыпаний сыпь может напоминать таковую, встречающуюся при ветряной оспе, однако, существуют два важных отличия. Сыпь при натуральной оспе развивается синхронно, тогда как при ветряной оспе она развивается асинхронно; сыпь при натуральной оспе концентрируется на лице и конечностях, тогда как при ветряной — в основном на туловище. Пустулы при натуральной оспе имеют характерные втяжения (умбиликации) в центральной части. При подозрении на натуральную оспу необходимо немедленно сообщить об этом в органы здравоохранения, поскольку такое событие является ни много ни мало, чрезвычайным происшествием международного масштаба.
Лечение натуральной оспы симптоматическое, каких-либо специфических препаратов, одобренных Управлением по продовольствию и медикаментам (FDA), не существует. В ряде исследований были получены многообещающие результаты применения Цидофовира для профилактики заболеваний, вызываемых ортопоксвирусами. Также в течение первой недели после контакта рекомендуется вакцинация против натуральной оспы. В условиях эпидемии натуральной оспы немедленно должен быть вакцинирован весь медицинский персонал, пациенты должны содержаться в помещениях с отрицательным давлением, персонал должен использовать стандартные меры предосторожности, заключающиеся в ношении перчаток, масок и закрытой одежды.
Ключевым фактором при возникновении эпидемий является изоляция больных и предотвращение дальнейшего распространения инфекции.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Натуральная оспа (лат. variola, variola major) — антропонозная, особо опасная вирусная инфекция с аэрозольным механизмом передачи возбудителя, характеризующаяся тяжёлой интоксикацией, двухволновой лихорадкой и везикулёзно-пустулёзными экзантемой и энантемой.

Источник и резервуар возбудителя — больной с последних дней инкубационного периода до полного выздоровления (максимальную опасность больные представляют с 3-8-го дня болезни).
Механизм заражения натуральной оспы — аэрозольный. Передача возбудителя происходит воздушно-капельным или воздушно-пылевым путём. Факторы передачи: инфицированные вирусом воздух, пыль, нательное и постельное белье. Возможно заражение через конъюнктиву, повреждённую кожу; у беременных — трансплацентарное заражение плода. Эпидемическую опасность также представляют трупы умерших от оспы. Естественная восприимчивость людей достигает 95%. После перенесённого заболевания, как правило, развивается стойкий иммунитет, но возможно и повторное заболевание (у 0,1-1% переболевших). Натуральная оспа — высококонтагиозное заболевание. Высокий уровень заболеваемости с эпидемическим характером и циклическими подъёмами через каждые 6-8 лет регистрировался в странах Африки, Южной Америки и Азии. Чаще заражались дети в возрасте 1-5 лет. В эндемичных странах подъём заболеваемости отмечался в зимне-весенний период.
26 октября 1977 г. был зарегистрирован последний случай оспы. В 1980 г. ВОЗ сертифицировала ликвидацию оспы во всём мире. Комитет ВОЗ по ортопоксвирусным инфекциям в 1990 г. рекомендовал в виде исключения проводить вакцинацию исследователям, работающим с патогенными ортопоксвирусами (в том числе с вирусом натуральной оспы) в специализированных лабораториях и в очагах оспы обезьян.
При выявлении больных натуральной оспой или при подозрении на заболевание устанавливают режимно-ограничительные мероприятия (карантин) в полном объёме. Контактных лиц изолируют в специализированное обсервационное отделение на 14 дней. Для экстренной профилактики натуральной оспы применяют метисазон и рибавирин (виразол) в терапевтических дозах с одновременным применением оспенной вакцины.

Натуральная оспа вызывается крупным ДНК-содержащим вирусом Orthopoxvirus variola семейства Poxviridae рода Orthopoxvirus. Размеры кирпичеобразных вирионов — 250-300x200x250 нм. Вирион имеет сложное строение. Снаружи расположена оболочка, которая формируется при выходе из клетки. Наружная липопротеидная мембрана, включающая гликопротеиды, собирается в цитоплазме вокруг сердцевины. Нуклеопротеидный комплекс, заключённый во внутреннюю мембран>, состоит из белков и одной молекулы двухцепочечной линейной ДНК с ковалентно замкнутыми концами.
Вирус натуральной оспы имеет четыре основных антигена: ранний ES-антиген, формирующийся до начала синтеза вирусной ДНК; родоспецифический LS-антиген. относящийся к неструктурным полипептидам; группо-специфический нуклеопротеидный NP-антиген (продуцирует образование вирус-нейтрализующих антител), состоящий из ряда структурных полипептидов; видоспецифический гемагглютинин — гликопротеид. локализующийся в липопротеидной оболочке вириона.
Основные биологические свойства, имеющие значение при лабораторной диагностике натуральной оспы:
- при размножении в цитоплазме эпителиальных клеток образуются специфические цитоплазматические включения — включения В (виросомы) или тельца Гварниери;
- на хорион-аллантоисной оболочке куриных эмбрионов вирус размножается с образованием чётко ограниченных мономорфных куполообразных оспин белого цвета;
- обладает умеренной гемагглютинирующей активностью;
- вызывает цитопатическое действие и феномен гемадсорбции в клетках перевиваемой линии почек эмбриона свиньи.
Возбудитель натуральной оспы высоко устойчив к воздействию факторов окружающей среды. В оспенных корках при комнатной температуре вирус сохраняется до 17 мес; при температуре -20 °С — 26 лет (срок наблюдения), в сухой среде при 100 °С инактивируется через 10-15 мин, при 60 °С — через 1 ч. Погибает под действием 1-2% раствора хлорамина через 30 мин, 3% раствора фенола — через 2 ч.
При аэрозольном механизме заражения поражаются клетки слизистой оболочки носоглотки, трахеи, бронхов и альвеол. В течение 2-3 дней вирус накапливается в лёгких и проникает в регионарные лимфатические узлы, где активно реплицируется. По лимфатическим и кровеносным путям (первичная виремия) он попадает в селезёнку, печень и свободные макрофаги лимфатической системы, в которых размножается. Через 10 дней развивается вторичная виремия. инфицируются клетки кожи, почек, ЦНС, других внутренних органов и появляются первые признаки болезни. Характерный для вируса тропизм к клеткам кожи и слизистых оболочек приводит к развитию типичных оспенных элементов. В паренхиматозных органах развиваются изменения дистрофического характера. При геморрагической оспе поражаются сосуды с развитием ДВС.
Инкубационный период натуральной оспы длится в среднем 10-14 дней (от 5 до 24 дней). При вариолоиде — 15-17 дней, при алястриме — 16-20 дней.
Течение натуральной оспы разделяют на четыре периода: продромальный (2-4-е сутки), период высыпаний (4-5 сутки), период нагноения (7-10-е сутки) и реконвалесценцию (30-40 сутки). В продромальный период внезапно с ознобом повышается температура до 39-40 С, возникают следующие симптомы натуральной оспы: сильная головная боль, миалгия, боль в поясничной области и животе, тошнота, иногда рвота. У некоторых больных на 2-3-и сутки в области бедренного треугольника Симона и грудных треугольников появляются типичные симптомы натуральной оспы: кореподобная или скарлатинополобная продромальная сыпь (rose rack). С 3-4-х суток болезни на фоне снижения температуры возникает истинная сыпь, свидетельствующая о начале периода высыпаний. Сыпь распространяется центробежно: лицо → туловище → конечности. Элементы сыпи проходят характерную эволюцию: макула (пятно розового цвета) → папула → везикула (многокамерные пузырьки с пупковидным втяжением в центре, окружённые зоной гиперемии) → пустула → корки. На одном участке сыпь всегда мономорфная. На лице и конечностях, включая ладонные и подошвенные поверхности, элементов экзантемы больше. Энантема характеризуется быстрым превращением везикул в эрозии и язвы, что сопровождается болезненностью при жевании, глотании и мочеиспускании. С 7-9-х суток, в период нагноения, везикулы превращаются в пустулы. Резко повышается температура, нарастают явления интоксикации.
К 10-14-м суткам пустулы начинают подсыхать и превращаться в желтовато-бурые, затем чёрные корки, что сопровождается мучительным кожным зудом. К 30-40-м суткам болезни, в период реконвалесценции, происходит шелушение, иногда пластинчатое, и отпадение корок с образованием рубчиков лучистого строения розового цвета, впоследствии бледнеющих, придающих коже шероховатый вид.
Существует несколько клинических классификаций натуральной оспы. Наибольшее распространение получила классификация Rao (1972), признанная комитетами ВОЗ, и классификация по степени тяжести клинических форм.
Классификация клинических типов большой оспы (variola major) с основными особенностями течения по Rao (1972)
источник
Методические указания предназначены для специалистов органов и учреждений Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, учреждений и структурных подразделений других федеральных органов исполнительной власти, выполняющих в установленном порядке работы по диагностике натуральной оспы и ее дифференциации от клинически сходных заболеваний, а также осложнений после прививки оспенной вакцины. Методические указания определяют правила организации и выполнения исследований при лабораторной диагностике натуральной оспы: взятие материала от заболевшего, подготовка проб для исследования, хранение, транспортирование проб, проведение диагностического исследования с помощью методов экспресс-диагностики и выделения возбудителя, учет и регистрация результатов.
| Обозначение: | МУ 1.3.2970-11 |
| Название рус.: | Лабораторная диагностика натуральной оспы |
| Статус: | действует |
| Заменяет собой: | «Инструкция по лабораторной диагностике натуральной оспы» (Утверждена 04.04.1972) |
| Дата актуализации текста: | 05.05.2017 |
| Дата добавления в базу: | 01.09.2013 |
| Дата введения в действие: | 14.12.2011 |
| Утвержден: | 14.12.2011 Главный государственный санитарный врач Российской Федерации |
| Опубликован: | Роспотребнадзор (2012 г. ) |
| Ссылки для скачивания: |