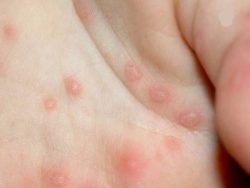
Ветряная оспа, хорошо знакомая каждому под названием ветрянка, относится к группе высококонтагиозных инфекционных заболеваний и поражает преимущественно детей в возрасте до 12 лет.
Рецидивы болезни маловероятны, так как при первичном контакте с ее возбудителем в организме вырабатываются антитела, циркулирующие в крови на протяжении всей жизни. Специфическое противовирусное лечение при ветрянке у ребенка в большинстве случаев не требуется. Все предпринимаемые терапевтические меры направлены только на облегчение состояния больного и предупреждение осложнений.
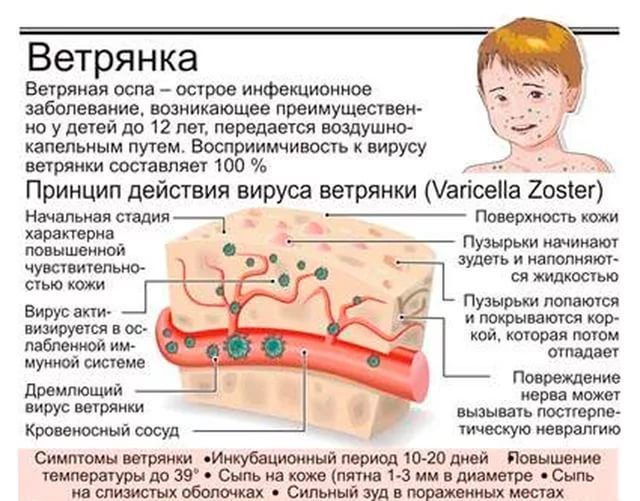
Входные ворота вируса ветряной оспы — слизистые оболочки верхних дыхательных путей, где происходит репликация вируса, далее по лимфатическим путям возбудитель проникает в кровь. В конце инкубационного периода развивается виремия.
Вирус фиксируется в клетках эктодермального происхождения, преимущественно в эпителиальных клетках кожи и слизистых оболочек дыхательных путей, ротоглотки. Возможно поражение межпозвоночных ганглиев, коры мозжечка и больших полушарий, подкорковых ганглиев. В редких случаях при генерализованной форме поражается печень, лёгкие, ЖКТ. В коже вирус вызывает формирование пузырьков, заполненных серозным содержимым, в котором вирус находится в высокой концентрации. При тяжёлых генерализованных формах болезни везикулы и поверхностные эрозии обнаруживают на слизистых оболочках ЖКТ, трахеи, мочевого пузыря и почечных лоханок, уретры, конъюнктивы глаз. В печени, почках, лёгких и ЦНС выявляют мелкие очаги некроза с кровоизлияниями по периферии.
В патогенезе значительную роль отводят клеточному иммунитету, в основном системе Т-лимфоцитов, при угнетении которой наблюдают более тяжёлое течение болезни. После стихания острых проявлений первичной инфекции вирус пожизненно персистирует в спинальных нервных ганглиях.
Источник вируса — больной от последнего дня инкубационного периода до 5-го дня после появления последних высыпаний. Основной путь передачи — воздушно-капельный. Вирус способен распространяться на расстояния до 20 м (через коридоры в соседние комнаты квартиры и даже с одного этажа на другой). Возможен вертикальный механизм передачи вируса через плаценту.
Восприимчивость к ветряной оспе очень высокая (минимум 90%), за исключением детей первых 3 мес жизни, у которых сохраняется пассивный иммунитет.
Заболеваемость характеризуется выраженной сезонностью, достигая максимума в осенне-зимние месяцы. Болеют преимущественно дети. Постинфекционный иммунитет напряжённый, поддерживается персистенцией вируса в организме. При снижении его напряжённости возникает опоясывающий герпес.
Инкубационный период ветряной оспы у детей (от момента внедрения, до первых признаков ветрянки) 11-23 дня (см. фото). В этот период происходит проникновение возбудителя через слизистую верхних дыхательных путей, затем размножение и накопление этого вируса в эпителиальных клетках этих слизистых.
1) После максимального накопления возбудителя ветряной оспы он распространяется по лимфатическим и кровеносным сосудам, обуславливая возникновение следующих периодов – продромального или высыпаний.
2) Продромальный период ветрянки – (этого периода может и не быть) бывает только у небольшой части людей и длится 1 день. Характеризуется скарлатиноподобным высыпанием с сохранением в несколько часов и дальнейшим их исчезновением, подъёмом температуры до 37-38⁰С и интоксикацией. Чаще этот период является реакцией на вирусемию.
3) Период высыпаний – при ветряной оспе начинается остро (или сразу после продромального периода) и длится на протяжении 3-4 дней и боле. Чаще, временной границы между ними и нет вовсе. Также как и продромальный период, является реакцией на вирусемию и характеризуется следующими симптомами:
- увеличение регионарных лимфоузлов (может и не быть),
- лихорадка 37-39°С сохраняется на протяжении всего периода высыпания и, каждый новый толчок высыпаний сопровождается подъёмом температуры,
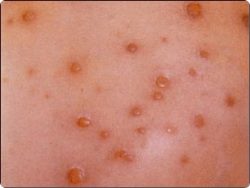
- сыпь при ветрянке появляется на 1 день начала интоксикации, с подсыпаниями в течении 5 дней – одни уже проходят, а другие только появляются. Поэтому создаётся впечатление ложного полимрфизма (разнообразие сыпи у одного и того же больного: и пузырьки, и пятна, и корочки одновременно). Излюбленной локализации и этапности, как у кори, нет (высыпания могут быть даже на волосистой части головы – важный дифференциально-диагностический признак, также на слизистой рта, половых органов у девочек, конъюнктиве/роговице, гортани, с дальнейшим изъязвлением и заживлением в течении 5 дней). Уже за 1 день красное пятно превращается в пузырёк и через пару дней сыпь выглядит на поверхности тела как «капли росы» с прозрачным содержимым, которое мутнеет через 1-2 дня, а ещё через 1-2 дня пузырёк подсыхает и превращается в корочку, отпадающую через 1-3 недели.
4) Больной ветряной оспой перестаёт быть заразным, как только прекратились подсыпания и образовались корочки. Сыпь сопровождается зудом различной интенсивности. При хорошей антисептической обработке высыпаний они не оставляют после себя рубцов, но при игнорировании этих гигиенических правил происходит вторичное заражение бактериями с поверхности кожис последующим поражением герментативного слоя и образованием рубцов/шрамов, как при натуральной оспе, но не такие грубые.
Прочие проявления и симптомы зависят от формы протекания ветряной оспы:
- При легкой форме ветряная оспа протекает без температуры, высыпания появляются в течение 2 – 3 дней. Чаще всего такие симптомы характерны при ветрянке у детей до года.
- При средней тяжести болезни период высыпаний длится 2 – 5 дней и сопровождается лихорадкой. Температура у детей при ветрянке поднимается до 39 – 40 С. Элементы сыпи чешутся. Отмечается нарушение сна, капризность.
- При тяжелом течении болезни лихорадка появляется волнообразно и сопровождает каждые новые высыпания. Температура поднимается до 40 С. Период сыпи длится 7 – 10 дней. У детей наблюдаются головные боли, кашель, бредовые состояния. При тяжелом течении ветряной оспы может быть понос и рвота. Эти симптомы более характерны для течения ветрянки у подростков.
Особенности течения атипичной ветрянки:
| Рудиментарная форма | отличается бессимптомным течением. У детей могут появляться признаки ОРЗ, но лихорадка и сыпь отсутствуют. |
| Гангренозная форма | элементы сыпи сливаются, инфицируются и нагнивают, приводя к омертвению и расплавлению кожи. |
| Геморрагическая форма | характеризуется поражением сосудов. |
| Генерализованная форма | поражает все внутренние органы, приводя к их дисфункции и полиорганной недостаточности. |
На фото ниже показано, как проявляется заболевание у детей.
Самыми серьезными и часто встречающимися заболеваниями, возникающими вследствие влияния возбудителей герпеса на детский организм, являются ветряночная пневмония и менингит. Трудно поддающиеся лечению формы заболевания относятся к атипичной ветрянке:
- Гангренозная – появление элементов сыпи на внутренних поверхностях пищевода и мочевого пузыря, что вызывает появление кровотечений.
- Буллезная – сливная сыпь по всему телу с явными признаками гнойного заражения.
- Геморрагическая – болезнь протекает наряду с бактериальной инфекцией.
- Генерализованная – ветряная оспа у ослабленных детей, протекающая с поражением слизистых оболочек, как внешних органов, так и внутренних систем.
В любом случае выявления или постановки диагноза такой формы ветрянки больной ребенок отправляется на обследование и лечение в больнице.
Регистрируется крайне редко, т.к материнские антитела предаются малышу ещё внутриутробно через плаценту, но если этого не происходит, то наблюдаются следующие проявления:
- удлиняется продромальный период до 4 дней с умеренными/выраженными симптомами интоксикации;
- на фоне высокой температуры могут присоединиться общемозговые симптомы (видимая пульсация родничка будет говорить о повышенном внутричерепном давлении, судорожная готовность и др.проявления);
- высыпания обильные и медленнее протекает этапность (т.е образование пятен, потом пузырьков, после корочек и пигментаций) и период высыпаний приобретает затяжной характер – до 9 дней, вместо 5;
- часто возникает бактериальные осложнения.
Дети, больные ветряной оспой, обычно получают лечение в домашних условиях. Первым обязательным компонентом лечения ветряной оспы является постельный режим на период лихорадки.
Особая диета при ветрянке не назначается, но обильное питье – неотъемлемая часть лечения, поскольку выполняет очень важную функцию – детоксикационную (избавляет организм от токсинов).
Медикаментозное лечение проводится как общее, так и местное. Общее может включать в себя медикаменты нескольких групп:
- антигистаминные препараты – назначаются в случае, если высыпания сопровождает интенсивный зуд;
- НПВС – назначаются с целью снижения температуры (обычно используется Ибупрофен и Парацетамол, аспирин в данном случае противопоказан из-за риска серьезного осложнения – синдрома Рея);
- противовирусные препараты (наиболее эффективным в данном отношении считается Ацикловир, но при нетяжелых формах заболевания он не назначается);
- в случае гнойных осложнений болезни – антибактериальные препараты.
Местное лечение включает в себя тщательный уход за пораженной кожей, направленный на профилактику вторичного инфицирования элементов сыпи. Обычно для обработки высыпаний используют раствор бриллиантовой зелени, перманганата калия или Фукорцина. Чтобы избежать остаточных следов на месте высыпаний, настоятельно не рекомендуется срывать корочки. Поскольку вирус неустойчив во внешней среде, следует регулярно проводить влажную уборку и часто проветривать помещение.
Первый-второй день болезни проходят без сыпи с температурой, на 2–3 день уже могут появиться первые пузырьки, дальнейшие высыпания могут длиться от 2 до 9 дней в зависимости от степени заболевания. Ребенок как минимум должен быть дома 10 дней, а то и все 14, с учетом его заразности. Выписывают детей, даже если корочки на ранках еще не отпали, это может длиться до 3 недель.
Заразным больной ветрянкой становится, когда еще не знает о ней — за 2-3 дня до появления сыпи, а сыпь появляется через примерно 2 недели после заражения.
Больной ветрянкой перестает быть заразным, когда новых высыпаний не появляется, а старые покрываются корочкой и корочки отпадают (когда пузырьки подживают, вирус уже не выделяется во внешнюю среду).
В среднем, карантин по ветрянке для отдельного ребенка — 2-3 недели от первых высыпаний.
Для профилактики ветрянки или ее осложнений могут использоваться вакцинация (введение ослабленного живого вируса) или введение иммуноглобулинов (антител специфичных к вирусу Varicella zoster).
Вакцинацию рекомендуется проводить детям после одного года. Она защищает организм от ветряной оспы на 10 лет и дольше. Хотя иногда привитые люди могут все-таки заболеть ветрянкой, но протекать она уже будет в легкой форме. Введение вакцин (препараты «Окавакс», «Варивакс» и «Варилрикс») особенно актуально для женщин, планирующих беременность, если раньше они не болели ветрянкой. С их помощью можно проводить и экстренную профилактику ветрянки, если имел место контакт с носителем инфекции. Чтобы предотвратить развитие болезни, вакцину необходимо ввести в течение 48–72 ч после контакта с носителем инфекции.
Введение противоветряночного иммуноглобулина (препарат «Зостевир») актуально для людей, контактировавших с больными ветрянкой или опоясывающим герпесом, у которых высока вероятность развития тяжелых осложнений в случае заболевания ветрянкой. К таким людям относятся беременные, дети с онкологическими заболеваниями, ВИЧ-инфицированные, перенесшие трансплантацию органов, дети с тяжелыми хроническими системными заболеваниями, недоношенные весом до 1 кг, новорожденные, матери которых не болели ветрянкой.
У ребенка поднялась температура и появились прыщики по всему телу и в волосах. Это ветряная оспа?
- Диагноз ветряной оспы можно поставить только опытный врач после очного осмотра ребенка.
Как отличить ветрянку от аллергии?
- При ветряной оспе обычно повышается температура, ребенок испытывает общее недомогание. Аллергическая сыпь более мелкая, множественная, одинаковая по размеру, повторные высыпания крупнее предыдущих, их не бывает на слизистых. Характерные особенности сыпи при ветрянке: появляется на вторые или третьи сутки после температуры, имеет вид отдельных пузырей, которые возникают поэтапно, новые пузыри мельче старых, покрывают все участки тела.
Ребенку поставили диагноз «ветряная оспа» просто после осмотра врачом, правомочно ли ставить такой диагноз без сдачи анализов?
- При наличии у ребенка характерной для ветрянки сыпи диагноз правомочно ставить после осмотра и сбора жалоб. Анализы необходимы лишь при затяжном или осложненном течении заболевания.
Нужно ли кормить ребенка, если он оказывается есть (у него ветрянка)?
- Организм борется с инфекцией, и на это ему нужны силы, так что кормить, несомненно, нужно. Но на переваривание пищи тратится тоже очень много энергии. Поэтому во время ветрянки, если ребенок отказывается от привычной еды, замените ее на куриный бульон и кисели.
Сколько раз болеют ветрянкой?
- Если однажды человек перенес ветряную оспу, у него вырабатывается пожизненный иммунитет. Только в редких случаях бывают повторные заражения, у детей до 12 лет они протекают легко, у взрослых — и первый раз, и повторный протекают тяжело, несмотря на перенесенное заболевание в детстве. Информации о заражении ветрянкой в третий раз в медицинских источниках нет.
У ребенка ветряная оспа, какие народные средства мы можем использовать, чтобы он быстрее выздоровел?
- При любом инфекционном заболевании, и ветрянке в том числе, в помощь основному лечению уместны будут витаминные ягодные морсы или травяные чаи, но нужно быть уверенным, что у ребенка нет на них аллергии (то есть ребенок уже пробовал такой чай и аллергии не возникло.
У ребенка подруги ветряная оспа. Я ходила к ним в гости, когда он только заболел ветрянкой. Могу ли я «притащить» ветрянку своему ребенку?
- Если вы не заразились, то и своего ребенка вы не заразите. Ветряная оспа не передается через третьих лиц.
Ветряная оспа у детей в большинстве случаев переносится легко, без последствий. Чаще встречается у дошкольников и младших школьников. Носит сезонный характер, чаще бывает осенью и зимой. В среднем раз в 5 лет возникают эпидемические вспышки ветрянки: дети массово болеют в детсадах и школах.
источник
Ветряная оспа у детей (ветрянка) – это острое инфекционное высококонтагиозное заболевание вирусного происхождения, которое протекает с появлением на коже и слизистых оболочках характерной полиморфной сыпи и умеренно выраженным интоксикационным синдромом.
Восприимчивость к инфекции очень высокая. После контакта с больным заболевает практически 100% лиц, не имеющих к данной инфекции иммунитета. Наиболее высок показатель заболеваемости среди детей дошкольного и младшего школьного возраста, посещающих организованные детские коллективы. Согласно данным статистики, около 80% населения переболевает ветряной оспой до 16 лет. Пик заболеваемости приходится на холодное время года. В сельской местности заболевание регистрируется в два раза реже, чем в городах.
После перенесенной ветряной оспы у детей формируется стойкий иммунитет, который сохраняется пожизненно.
Дети первого года жизни, находящиеся на грудном вскармливании, крайне редко заболевают ветряной оспой, так как получают от материнского организма необходимые антитела.
Возбудителем ветряной оспы у детей является ДНК-содержащий вирус Varicella Zoster, относящийся к семейству Herpetoviridae, он также является возбудителем другого заболевания – опоясывающего лишая.
После контакта с больным ветряной оспой заболевает практически 100% лиц, не имеющих к данной инфекции иммунитета.
Вирус способен к репликации исключительно в организме человека, во внешней среде он быстро утрачивает свою вирулентность. Источником инфекции является больной ветряной оспой либо опоясывающим лишаем. Он представляет эпидемиологическую опасность для окружающих, начиная с последних 10-ти суток инкубационного периода и до 7-го дня с момента окончания высыпаний.
Ветряная оспа у детей передается воздушно-капельным путем, контактно-бытовая передача наблюдается крайне редко, что объясняется слабой устойчивостью вируса во внешней среде. При разговоре, чихании, кашле больной человек выделяет мелкодисперсный аэрозоль, содержащий вирус Varicella Zoster. Его частицы током воздуха разносятся на большие расстояния и могут попадать даже в смежные комнаты. Возможно перинатальное инфицирование ребенка при заболевании ветряной оспой беременной за 5 суток до родов.
Входными воротами для вируса ветряной оспы является слизистая оболочка верхних дыхательных путей. Возбудитель проникает в клетки эпителия, где начинает активно размножаться. Отсюда он распространяется в лимфатические узлы и кровоток, разносясь по всему организму. Вирусемия приводит к развитию общей интоксикации.
Вирус обладает сродством к эпителиальным клеткам кожных покровов и слизистых оболочек. После его репликации (размножения) эпителиальные клетки гибнут, а на их месте формируются заполненные экссудатом полости, т. е. везикулы. После их вскрытия образуется эрозия, которая затем покрывается корочкой. После отпадения корочки под ней обнажается участок кожи с новым эпидермисом. Ветряная оспа у детей с ослабленным иммунитетом протекает с выраженной общей интоксикацией, нередко сопровождается развитием осложнений.
Вирус ветряной оспы способен накапливаться в клетках нервных ганглиев. В этом случае у больного формируется латентное вирусоносительство. Активизация вируса приводит к развитию клинической картины опоясывающего лишая. В настоящее время причины, провоцирующие вирусную активизацию, не установлены.
Инкубационный период при ветряной оспе у детей длится 11–21 день. Заболевание начинается с непродолжительного продромального периода, который обычно выражен слабо. Ребенок может жаловаться на общую слабость, головную и/или мышечную боль. У него может повыситься температура, возникнуть тошнота, рвота.
Продромальный период сменяется периодом развернутых клинических проявлений (периодом высыпаний). Отмечаются ежедневные пики температуры, совпадающие с появлением новых высыпаний. Нередко у детей, особенно дошкольного возраста, везикулярные высыпания на кожных покровах и слизистых оболочках появляются внезапно, без каких-либо признаков общей интоксикации.
Сыпь при ветряной оспе у детей имеет характер буллезного дерматита. Ее элементы распространяются по телу без какой-либо закономерности, не сливаются между собой. Каждый элемент проходит несколько последовательных стадий развития: пятно, папула, везикула, корочка. На коже присутствуют элементы разного возраста, что связано с ежедневными подсыпаниями. Обычно первые пятна появляются на 1-2 сутки от начала заболевания, а последние на 3–6 день.
Основным диагностическим элементом кожной сыпи при ветряной оспе у детей является везикула – небольшой пузырек, заполненный прозрачным жидкостным содержимым и окруженный венчиком гиперемии. Сыпь сопровождается сильным зудом. При ее расчесывании может произойти инфицирование везикулы, в результате чего на ее месте формируется пустула (пузырек, заполненный гнойным содержимым). После заживления пустул остаются оспины (небольшие рубцы). Если же нагноения не происходит, заживление везикул не сопровождается формированием рубцов.
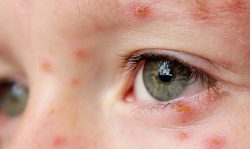
Сыпь может располагаться на любых участках тела, за исключением подошв и ладоней. Наибольшее количество элементов локализуется на шее, лице и волосистой части головы, они могут наблюдаться на слизистой оболочке половых органов, полости рта и на конъюнктиве. После вскрытия везикул на слизистых оболочках образуются эрозии, язвы.
В редких случаях ветряная оспа у детей сопровождается воспалением лимфатических узлов (лимфоаденопатией).
У детей с ослабленным иммунитетом могут развиваться тяжелые формы ветряной оспы:
- буллезная – элементы сыпи представлены буллами (крупные пузыри, заполненные прозрачным содержимым);
- пустулезная – нагноение везикул, с трансформацией их в пустулы;
- геморрагическая – пропитывание везикул геморрагическим (с примесью крови) содержимым;
- гангренозная – сыпь представлена некротическими элементами, проникающими в глубокие слои кожи.
Заболевание может принимать и стертую форму. В этом случае симптомы ветряной оспы у детей выражены слабо, проявления интоксикации отсутствуют, высыпания носят единичный характер и исчезают в течение короткого времени.
Диагностика ветряной оспы у детей проводится на основании характерных клинических симптомов заболевания, данных эпидемиологического анамнеза (указание на контакт с больным ветряной оспой или опоясывающим лишаем за 11–21 день до начала заболевания).
Согласно данным статистики, около 80% населения переболевает ветряной оспой до 16 лет.
При атипичном течении ветряной оспы у детей, а также диссеминированном поражении внутренних органов, может возникнуть необходимость в проведении лабораторной диагностики:
- выделение вируса Varicella Zoster из элементов сыпи классическими вирусологическими методами на культурах эмбриональных клеток;
- микроскопия соскоба с основания элементов сыпи (обнаружение многоядерных гигантских клеток);
- микроскопия мазков везикулезной жидкости (обнаружение телец Арагао);
- обнаружение антител к антигенам вируса (постановка реакций ИФА, РСК, тест флюоресценции АТ к мембранным Аг).
Ветряную оспу у детей дифференцируют с укусами насекомых, контактным дерматитом, лекарственной аллергией, вторичным сифилисом, импетиго, простым герпесом.
Лечение ветряной оспы у детей в большинстве случаев проводят в домашних условиях. Госпитализация в инфекционный стационар показана только при тяжелом течении заболевания, сопровождающемся выраженной интоксикацией.
Необходим тщательный уход за элементами сыпи с целью предотвращения присоединения вторичной гнойной инфекции. Каждый элемент обрабатывают 1-2 раза в день антисептическим раствором (раствор марганцовокислого калия, раствор Кастеллани). Эрозии и язвы на слизистых оболочках обрабатывают раствором этакридина лактата или перекиси водорода. Для уменьшения выраженности зуда кожу в области высыпаний протирают спиртом, слабым раствором уксусной кислоты, смазывают глицерином. При необходимости ребенку могут быть назначены антигистаминные препараты.
С целью нормализации температуры тела применяют нестероидные противовоспалительные препараты на основе ибупрофена или парацетамола. Не следует назначать детям с ветряной оспой ацетилсалициловую кислоту (Аспирин), так как ее прием может быть связан с развитием синдрома Рея.
При тяжелых формах заболевания, развитии диссеминированных форм, иммунодефицитных состояниях лечение детей проводят противовирусными препаратами (ацикловир, интерферон альфа, видарабин). Помимо этого, может применяться специфический противоветряночный иммуноглобулин.
Антибиотикотерапию назначают только при присоединении вторичной бактериальной инфекции.
Правильно организованное питание способствует ускорению выздоровления детей, снижает риск развития осложнений.
В первые дни болезни на фоне интоксикационного синдрома дети могут отказываться от еды. В этом случае ни настаивать на приеме пищи, ни тем более кормить их насильно не следует. Важно обеспечить обильное питье (некрепкий чай, отвар шиповника, минеральная вода без газа, компот). По мере улучшения общего состояния ребенка происходит возвращение аппетита, но и после этого следует сохранять усиленный питьевой режим.
Из рациона исключают продукты, способствующие аллергизации организма, и усиливающие тем самым кожный зуд. К таким продуктам относятся:
- жирное мясо, колбасы, копчености;
- морепродукты;
- грибы;
- ягоды, цитрусовые;
- кондитерские изделия;
- пряности;
- соления и маринады;
- сладкие газированные напитки.
Примерное меню на один день для детей, болеющих ветряной оспой:
- завтрак: овсяная или гречневая каша со сливочным маслом, яйцо всмятку;
- второй завтрак: нежирный творог со сметаной или стакан кефира;
- обед: овощной суп-пюре, паровая котлета или отварная нежирная рыба;
- полдник: свежевыжатый овощной сок, разбавленный теплой водой в соотношении 1:3;
- ужин: запеченный кабачок, сухарики и несладкий чай или творожная запеканка с натертым на терке зеленым яблоком.
Для уменьшения зуда и профилактики нагноения везикул можно использовать средства народной медицины. В частности, теплые ванны:
- с настоем календулы. 60 г лекарственного сырья заварить его 1 л кипятка, настаивать 40 минут, процедить и влить в ванну. Ванну принимать 2 раза в день по 8-10 минут;
- с овсяной мукой. В полотняный мешок насыпать 500 г овсяной муки (при ее отсутствии можно взять геркулесовую крупу) и плотно завязать, опустить мешок в ванну с теплой водой. Продолжительность процедуры 5–8 минут, после чего тело ребенка аккуратно промокнуть мягким полотенцем;
- с настоем тысячелистника. В 5 л кипящей воды всыпать 200 г травы тысячелистника, настоять 4 часа, процедить и вылить в ванну. Принимать ванну 15–20 минут.
Для подсушивания корочек и уменьшения зуда кожу можно протирать смесью оливкового и бергамотового масел, взятых в равных пропорциях. Способствует устранению зуда и протирание кожи отваром ячменя: 1 кг ячменя залить 5 л холодной воды, довести до кипения и кипятить на медленном огне 1 час, после чего остудить и процедить.
В большинстве случаев ветряная оспа у детей протекает доброкачественно, и только у 5% больных наблюдаются осложнения:
Ученые из Лондонской школы тропической медицины и гигиены проводили медицинское обследование 49 детей, которые проходили лечение с диагнозом «инсульт». При сборе анамнеза было установлено, что многие из них несколькими месяцами ранее перенесли ветряную оспу. Этот факт вызвал интерес у специалистов. Стремясь ждать ему логическое объяснение, они провели ретроспективный анализ историй болезней детей с инсультом за последние несколько лет. Оказалось, что в 31% случаев дети перенесли ветряную оспу в последние 6 месяцев перед развитием острого расстройства мозгового кровообращения.
Объяснить связь между ветряной оспой и инсультом у детей врачи пока не могут, тем более что у взрослых подобная взаимосвязь не выявлена. Высказывается предположение, что вирус Varicella Zoster повреждает внутреннюю оболочку артерий, способствуя развитию в ней воспалительного процесса, который, в свою очередь, вызывает стеноз поврежденных сосудов.
В большинстве случаев прогноз благоприятный, заболевание заканчивается полным выздоровлением. Рубцы остаются только при нагноении везикул и их трансформации в пустулы. У детей с выраженным иммунодефицитом прогноз хуже, так как инфекция протекает значительно тяжелее, часто вызывая развитие опасных для жизни осложнений.
Профилактика ветряной оспы у детей заключается в предотвращении занесения и распространения инфекции в детских коллективах. Она включает следующие мероприятия:
- изоляция больных ветряной оспой до 5-го дня с момента появления последних высыпаний;
- в ясельных группах дошкольных детских учреждений на детей, бывших в контакте с заболевшим, накладывают карантин на 21 день от момента изоляции больного;
- среди детей с иммунодефицитом проводят превентивные мероприятия в первые три дня от момента контакта с больным с помощью пассивной иммунопрофилактики (однократное введение иммуноглобулина).
Если ветряной оспой заболевает беременная, с целью профилактики внутриутробного заражения плода ей назначают специфические иммуноглобулины.
Разработана прививка против ветряной оспы у детей. Вакцинация показана детям с ослабленным иммунитетом, страдающим хроническими соматическими заболеваниями. Для ее проведения используют вакцины Окавакс (Япония) или Варилрикс (Бельгия).
Видео с YouTube по теме статьи:
источник
Ветряная оспа у детей или ветрянка — вирусное заболевание, передающееся воздушно-капельным путём. Чаще заражаются дети в возрасте 1–12 лет. Есть случаи заболевания у взрослых. Повторно заразиться ветрянкой можно, но бывает это крайне редко, так как образовавшиеся антитела сохраняются в организме на всю жизнь. Считается, что переболеть ветряной оспой лучше в детстве. Лечения как такового не требуется. В основном все меры направлены на облегчение состояния и профилактику осложнений.
Ветряная оспа относится к разряду вирусных, герпесных заболеваний. Вне организма человека, патогенные микробы погибают в течение 10 минут. Заражение происходит воздушно-капельным путём. Вирус, при общении с больным, оседает на любую слизистую оболочку: нос, горло, глаза. В детских садах оспа — это распространённое заболевание, особенно в осенний период.
При ветрянке ребёнок заразен за два дня перед появлением сыпи, во время признаков, а также в течение 5 дней после спадания пятен. Если ветрянкой заразиться беременная женщина, то заболевание может передаться плоду через плаценту.
Повторное заражение возможно лишь в том случае, если организм у взрослого ослаблен серьёзным заболеванием и не в состоянии защищаться. Хотя уже выявлено несколько случаев видоизменения вируса. Возможно, что в скором времени, ветрянкой станут болеть так же часто, как и ОРЗ.
Ответ на популярный вопрос: «Сколько длится инкубационный период ветрянки?» Временной промежуток со дня заражения до первых проявлений может составлять 10–21 день.
Пока идёт инкубационный период, признаки ветряной оспы отсутствуют, ребёнок ещё не заразен. В это время высыпания случаются, если был прямой контакт с больным. Вирус, попав на слизистую, начинает размножаться. Поборов иммунитет, патогенные микробы попадают в кровь. Организм активно сопротивляется, поэтому появляются следующие симптомы:
- головная боль;
- отсутствие аппетита;
- лихорадочное состояние;
- высокая температура: 38–40 С °;
- малыш становится капризным и раздражительным.
Перечисленными симптомами могут сопровождаться и другие патологии. Характерной особенностью ветряной оспы считается зудящая сыпь. Пятна появляются абсолютно по всему телу.
Стадии появления сыпи при ветрянке:
- В первый день пятна напоминают комариные укусы. Высыпания начинаются под волосами, на голове, лице, животе, спине, плечах.
- Спустя 3–12 часов красно-розовые папулы разрастаются по всему телу, внутри образуется прозрачная жидкость.
- Через 1–2 дня волдыри мутнеют, появляется сильный зуд.
- Затем пузырьки лопаются и начинают заживать. Образуется корочка светло-коричневого цвета, которая отпадает в течение 6 дней.
Высыпания в среднем продолжаются 4–6 дней. На теле малыша могут постоянно появляться новые пузырьки, в то время как старые покрываются корочками. И при каждом высыпании повышается температура. Как правило, в разгар заболевания на теле насчитывается 200–300 пятен. Редко когда их бывает с десяток. Как только высыпания прекратятся, ребёнок начинает идти на поправку. Родителям важно не давать малышу расчёсывать себя, чтобы не остались шрамы.

Ветряная оспа у детей, как и у взрослых, имеет две основные формы и несколько разновидностей.
Типичная. Она бывает трёх видов:
- Лёгкая — температура не поднимается выше 38 С °. Период высыпаний не более четырёх дней, очагов мало.
- Среднетяжелая. Пятна держатся в течение пяти дней с повышение температуры более 38 С °. Волдырей примерно 200–300.
- Тяжёлая. Температура поднимается до 40 С °. Период высыпаний до девяти дней. Самих пятен может быть до 800. Проявляется потерей аппетита, иногда сопровождается рвотой.
Атипичная форма:
- Рудиментарная — характеризуется малым высыпанием, болезнь протекает без температуры.
- Аггравированная – состояние, наоборот, отличается большим количеством пятен и не только снаружи. Могут быть поражены внутренние органы. Естественно, такая форма сопровождается высокой температурой. Вид патологии лечат в больнице. Малыш должен быть под постоянным контролем.
Многих мам интересует вопрос: «Можно ли купать ребёнка при ветрянке?» В клинических рекомендациях водные процедуры не только разрешаются, но и обязательны. Особенно с добавлением успокаивающих травяных отваров.
При стандартном течении болезни, ветрянка проходит на 7–10-й день, без особого лечения. Легче всего перебаливают дети до 7 лет. Терапия заключается в снятии жара, снижении зуда, устранения сопутствующих симптомов. Если болезнь протекает в средней или тяжёлой форме, то назначают приём иммуномодулирующих препаратов.
Чтобы ветряная оспа у детей прошла без осложнений нужно тщательно следить за высыпаниями. Во избежание нагноения, из-за попадания грязи, пузырьки обрабатывают дезинфицирующими препаратами, чаще всего зелёнкой. Врач также прописывает подходящее лекарство для снятия зуда. Необходимо поддерживать комфортную температуру, так как при жаре малыш больше чешется. При правильном лечении ветрянка осложнений не даёт.

В настоящее время, чтобы избежать ветряной оспы детям ставят прививки от заболевания. Вакцина разрешена малышам от года, действие длится до 10 лет. Если ребёнок по истечении времени заразится ветрянкой, то болезнь будет протекать в лёгкой форме.
источник
??По статистике в России за год это инфекционное заболевание переносит более 800 тысяч человек в возрасте до 12 лет. Безобидная на первый взгляд ветряная оспа у детей при неправильном подходе к лечению может вызвать серьезные осложнения, опасные для жизни. При заболевании противовирусное лечение не требуется, нужно лишь применять разного рода терапевтические меры, направленные на облегчение состояния. Формирование пожизненного иммунитета уменьшает заболеваемость среди взрослых.
Это высококонтагиозное (заразное) инфекционное заболевание, которое распространено преимущественно среди детей в возрасте до 12 лет. Возбудитель ветрянки – вирус Варицелла-Зостер (Varicеlla-herpes zoster), который способен быстро перемещаться по воздуху на много сотен метров, но не способен выжить без организма человека и через 10 минут погибает под воздействием факторов внешней среды (высокая или низкая температура, ультрафиолетовые лучи).
Вирус ветряной оспы летучий и передается преимущественно воздушно-капельным путем. Люди, ранее не болевшие этим заболеванием и не привитые, заражаются со 100% вероятностью. После перенесенного заболевания у человека остается пожизненный иммунитет, но неактивная форма вируса присутствует в спинальных ганглиях, черепно-мозговых нервах. Если в процессе жизни сильно слабеет иммунная система (онкология, стрессы, заболевания крови) человека, латентная форма Варицелла-Зостер начинает активироваться, развивается опоясывающий герпес (лишай).
Заразиться ветрянкой можно только от больного человека, при этом вирус проникает через слизистые оболочки ротовой полости или дыхательных путей. Опасен инфицированный вирусом больной в течение 2 дней до появления сыпи на коже и следующие 5 дней после последних высыпаний. Возможна передача инфекции через плаценту от болеющей матери к плоду. Группа повышенного риска — дети, находящиеся в коллективе (детские сады, школы).
Ветрянка у детей проявляется в несколько этапов, которые сопровождаются характерными признаками. Основные стадии течения заболевания:
- Инкубационный период ветряной оспы (1-3 недели) — в это время вирус размножается в нервной системе зараженного человека без внешних клинических проявлений.
- Продромальный период (1 сутки) — у маленьких детей клиническая картина может отсутствовать, у взрослых появляются незначительные проявления похожие на обычную простуду. Основные симптомы:
- повышение температуры тела до 37,5°С;
- головные боли;
- слабость, недомогание;
- нарушение аппетита, тошнота;
- кратковременные красные пятна на теле;
- ощущение першения в горле.
- Период высыпаний начинается с резкого подъема температуры тела до 39-39,5°С. Чем выше гипертермия, тем тяжелее будет протекать заболевание с обильными высыпаниями. В легкой форме заболевание сопровождается только появлением сыпи на некоторых участках тела.
Ветряная оспа у детей бывает типичной и атипичной формы в зависимости от характера клинической картины. Типичная может протекать в нескольких вариантах:
- Легкая (удовлетворительное состояние, температура нормальная или поднимается не выше 38 градусов, период высыпаний длится 4 дня, кожные проявления незначительные).
- Среднетяжелая (начинается интоксикация организма в виде головной боли, слабости, сонливости; гипертермия выше 38 градусов, обильная сыпь, заканчивающаяся через 5 дней).
- Тяжелая (сильная интоксикация, проявляющаяся тошнотой, повторяющейся рвотой, потерей аппетита, температурой тела до 40 градусов; период высыпаний – 9 дней, сыпь распространяется по всему телу, на слизистые оболочки, наблюдается слияние очагов друг с другом).
К атипичным формам ветряной оспы относят рудиментарную и аггравированную. Рудиментарная протекает легко с единичными высыпаниями, нормальной или субфебрильной температурой тела. Для аггравированной характерна выраженная клиническая картина. К этой форме относятся следующие виды течения заболевания, лечение которых осуществляется в условиях стационара:
- Геморрагическая — проявляется высокой температурой, сильной интоксикацией, поражением внутренних органов, в высыпаниях в виде пузырьков появляется кровь. Впоследствии возникают кровоизлияния под кожу и клетчатку, в слизистые оболочки и внутренние органы.
- Висцеральная — поражает недоношенных новорожденных и детей с разными иммунодефицитами. Интоксикационный длительный синдром, обильная сыпь, критическая гипертермия с поражением ЦНС, почек, легких, печени, сердца.
- Гангренозная — диагностируется очень редко (чаще у людей с ВИЧ-инфекцией). Характерна для нее тяжелая интоксикация, огромного размера пузыри, на которых быстро образуется корочка и зона тканевого некроза. После ее отпадания на коже остаются глубокие и медленно заживающие язвы.
Ветрянка у грудных детей — явление редкое. Заражение происходит, если материнские антитела к вирусу герпеса не попали в организм ребенка еще в процессе внутриутробного развития плода. Возникает это в случае, когда мать не болела этим заболеванием до беременности. Течение инфекции у грудничков:
- высокая температура до 40°С;
- выраженная интоксикация;
- беспокойство, слабость ребенка;
- плохой аппетит;
- обильные высыпания с медленным заживлением;
- затяжное проявление болезни (10-14 дней).
Существует несколько последовательных стадий развития кожных высыпаний у детей. Они проявляются в разные дни заболевания. Основные стадии формирования сыпи:
- Прыщики (первые признаки ветрянки), которые похожи на комариные укусы.
- Пятнышки, которые переходят в наполненные прозрачной жидкостью пузырьки с красной кожей по краю. Постепенно они мутнеют и лопаются.
- Подсыхание пузырьков сопровождается образованием корочки, которую нельзя удалять.
- Существуют ситуации, когда симптомы ветрянки у детей проявляются одновременно в виде пятнышек, пузырьков, корочек без определенной последовательности.
Ветрянка в большинстве случаев проходит без осложнений, но бывают исключения. Дети с разными видами иммунодефицитов подвергаются более тяжелому течению заболевания. К основным нежелательным последствиям болезни можно отнести:
- Вторичная инфекция возникает при поражении кожного покрова стафилококком и стрептококком с развитием гнойного дерматита, поддающегося только антибиотикам.
- Подавление иммунной функции. При угнетении вирусом защиты организма развиваются заболевания: отит, гингивит, ларингит, пневмония, стоматит, артрит, нефрит, миокардит.
- Геморрагическая форма ветрянки. Высокая вероятность летального исхода из-за повышенного риска кровотечений под кожу, в слизистые оболочки, носовых и легочных кровоизлияний.
- Гангренозная ветряная оспа. Папулы становятся большими дряблыми пузырями с элементами некроза. В результате развиваются огромные язвы с риском развития сепсиса.
- Ветряночный энцефалит – это воспаление головного мозга, которое проявляется высокой температурой, нестерпимыми головными болями.
- Шрамы и рубцы остаются на коже после сильных расчесов ранок или при вторичном инфицировании кожи с развитием гнойного процесса.
Чаще ветрянка проходит сама в течение 1 – 1,5 недель. Легче всего ее переносят дети от 1 до 7 лет. Лечение ветрянки у детей лучше проводить дома, нужно употреблять больше жидкости и правильно питаться (исключить жирное, соленое, острое). В помещении для больного должно быть прохладно, чтобы не допускать обильного потоотделения, которое спровоцирует сильный кожный зуд, раздражение.
Во время болезни рекомендуется регулярная смена постельного и нательного белья. Лучше выбирать одежду из натуральных тканей, чтобы избежать лишнего травмирования кожи. Для профилактики развития вторичной инфекции нужно регулярно купать ребенка в кипяченой воде, делать прохладные ванночки с водным раствором марганцовки или отваром ромашки. Использовать разного рода моющие средства (гели, мыло, шампуни) и тереть мочалкой кожный покров нельзя. После водных процедур участки тела нужно промокнуть мягким полотенцем и обработать ранки антисептиком.
Для предотвращения инфицирования сыпь при ветряной оспе нужно обрабатывать антисептическими средствами. К основным дезинфицирующим препаратам относятся:
- 1%-й спиртовой раствор бриллиантового зеленого (зеленка);
- жидкость Кастеллани;
- водный раствор фукорцина;
- отвар ромашки и раствор фурацилина (для полоскания горла и полости рта);
- водный раствор перманганата калия (марганцовка).
Ветряная оспа у детей лечится с применением антисептических средств и хорошим гигиеническим уходом за кожей. Бывают случаи, когда необходима комбинированная терапия, направленная на уменьшение вирусной нагрузки в организме. К основным группам таких препаратов относятся:
- Жаропонижающие (детский Парацетамол, Ибупрофен или Нурофен).
- Противовирусные крема для местного применения, которые разрешены детям с 2-х лет (Зовиракс, Ацикловир, Виролекс).
- Антибиотики назначаются, когда присоединяется вторичная бактериальная инфекция с развитием гнойного и воспалительного процесса.
- Иммуномодуляторы и иммуностимуляторы для поддержания иммунной системы (Анаферон, Интерферон, Виферон).
- Антигистаминные средства для снятия сильного зуда кожи (Кларитин, Цетрин, Эриус, Зиртек, Терфен).
источник
Одним из самых распространенных детских заболеваний является ветряная оспа. Если ваше чадо посещает детский сад или другое дошкольное учреждение, скорее всего болезнь не обойдет стороной вашего ребенка. Чтобы не возникло осложнений и других неприятностей, каждый родитель должен знать, как отличить ветрянку от аллергических высыпаний и других заболеваний. В нашей статье мы рассмотрим как начинается ветрянка у детей.
Большинство людей переносят ветрянку в возрасте от 3 до 12 лет. В более старшем возрасте ветряная оспа переносится очень тяжело: температура тела в острый период заболевания 39 градусов и выше, высок риск развития осложнений. По этой причине многие родители умышленно ведут детей в компанию с заболевшими ветрянкой, чтобы обезопасить ребенка от возможных осложнений в более старшем возрасте.
Если вы уверены, что ваш ребёнок контактировал с больным ветрянкой, будьте начеку, так как заражение ребенка неизбежно. Инкубационный период составляет от 11 до 25 дней.
В данный период времени не наблюдается изменений самочувствия, симптомы отсутствуют. При возможности оградите ребенка от посещения общественных мест. Если в доме находится ребёнок младше одного года, при возможности следует избегать контакта с заболевшим.
Дети до года переносят болезнь тяжело, возможно развитие серьёзных осложнений, при котором страдают жизненно важные органы. По этой причине очень важно знать первые признаки ветрянки у ребенка.
Как только симптомы ветряной оспы дают о себе знать, обеспечьте заболевшему отдельную посуду, а также постельные принадлежности и средства личной гигиены. Многие врачи считают, что нет необходимости изолировать больного от других детей. Дети в более младшем возрасте переносят недуг намного легче.
Первые симптомы болезни зачастую путают с обычным острым респираторным заболеванием, а появление пятнышек и пузырьков – с аллергической реакцией (крапивницей).
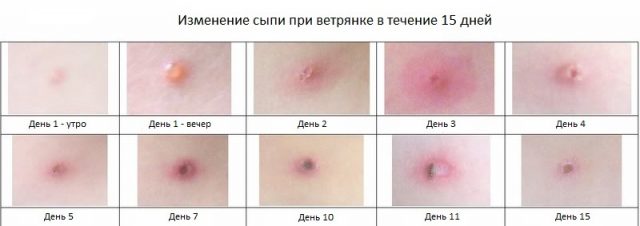
Чтобы распознать ветрянку вовремя, каждый родитель должен знать как начинается сыпь, а также характерные особенности болезни:
| Период течения заболевания | Характеристика |
| Первый день | Ребенок жалуется на общее недомогание: слабость, сонливость, ломота в суставах. Ребёнок отказывается от пищи и постоянно капризничает. Других признаков не наблюдается. |
| Сыпь появляется в среднем через 2 дня после начал болезни | При появлении сыпи родители задаются вопросом, откуда начинается ветрянка? На самом деле течение заболевания индивидуально.
На фото ниже вы можете увидеть различные локализации сыпи: |
| Спустя сутки | Высыпания распространяются по всему телу, пятнышки становятся похожими на капельку воды. Обычно в этот период ребенка беспокоит высокая температура тела и сильный зуд. |
| Следующие несколько дней | В течение нескольких дней пузырьки продолжают распространяться по телу. Спустя 3-4 дня жидкость в пузырьках начинает темнеть, а пузырьки лопаться. |
| Далее жидкость вытекает и постепенно засыхает. На месте пузырька образуется небольшая корочка, которую нельзя отрывать самостоятельно. Ещё через несколько дней корочки самостоятельно отпадают и не оставляют на коже ни следа. |
Ветрянка у детей длится примерно 20 дней. Очень важно, чтобы ребёнок не расчесывал пузырьки. В случае нарушения оболочки велик риск попадания инфекции в ранку. В данном случае на коже остаётся шрам, который остаётся на всю жизнь.
В целом течение заболевания в разном возрасте практически ничем не различается. Единственным различием является длительность ветрянки.
- Дети в младшем возрасте переносят заболевание значительно быстрее, нежели подростки.
- Дети старше 12 лет могут переносить ветрянку в тяжёлой форме. Помимо высыпаний с температурой, ребёнка может беспокоить тошнота и рвота.
Изначально сыпь легко спутать с аллергией.
На фотографиях ниже вы увидите, как начинается ветрянка у детей и как развивается болезнь.
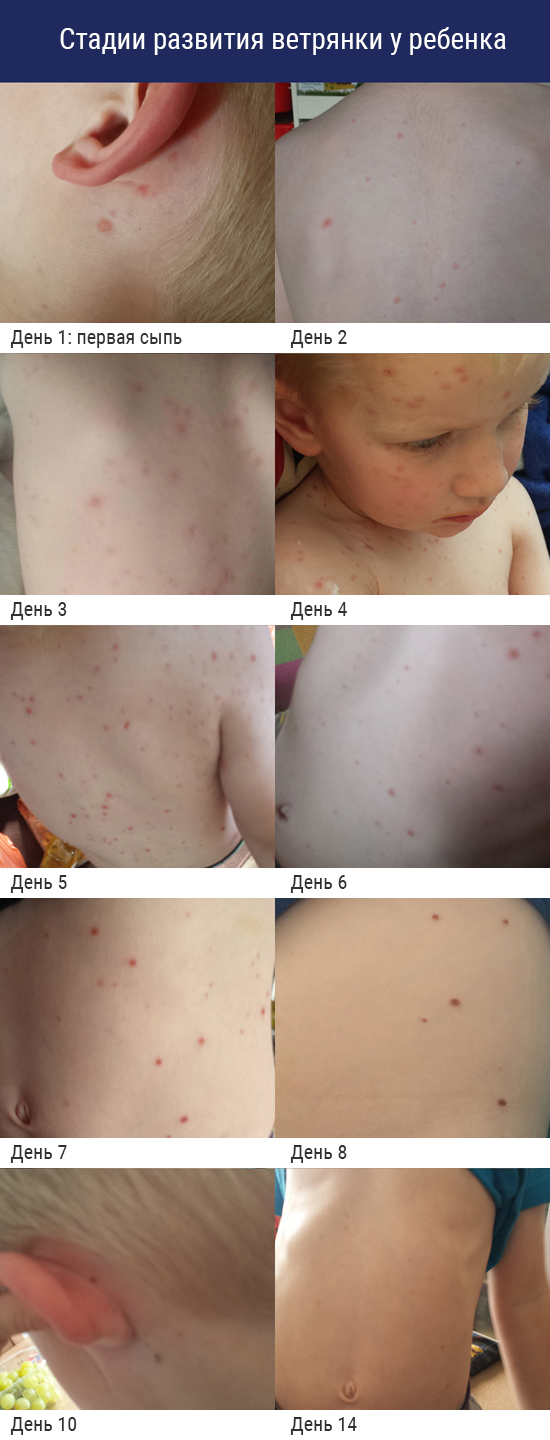
Врач Комаровский считает, что каждый ребёнок должен переболеть ветрянкой до 12 лет, чтобы не мучить его в более старшем возрасте. В данный период времени заболевание переносится без осложнений в более легкой форме.
Комаровский утверждает, что появление на теле водянистых пузырьков не всегда является ветряной оспой. В некоторых случаях так проявляет себя аллергическая реакция. Основным показателем является повышение температуры тела, которая может повышаться до 39 градусов.
В некоторых случаях температура колеблется на субфебральных отметках (37,0-37,4).
Что делать при первых признаках ветрянки у ребенка?
Комаровский рекомендует обращаться к лечащему врачу для постановки точного диагноза. Также он считает, что лечение должно быть назначено врачом, самолечение “зеленкой” не самый лучший вариант для детей, ведь на сегодняшний день существует множество медикаментов, которые облегчат страдания больного.
На основе отзывов мам можно сделать вывод, что первые признаки начинающейся ветрянки – это пузырьковые высыпания на теле. Температура тела повышается лишь на 3-4 сутки после высыпаний.
Но мнения родителей расходятся, так как некоторые утверждают, что развитие ветряной оспы началось именно с повышенной температуры тела. 90% мам отметило, что высыпания начались с лица и волосистой части головы.
источник
Как определить, что у ребёнка ветрянка? Советы родителям по диагностике и лечению ветряной оспы от врача-педиатра
Когда ребёнок плачет, любая мама чувствуют себя потерянной и виноватой, но у всех детских слёз есть причина, к несчастью иногда этой причиной становиться болезнь. Порой она лёгкая по течению, но кожный зуд настолько сильно изводит маленького человечка, что он кричит и плачет. Давайте поговорим о том, что такое ветрянка у детей, какие симптомы и лечение в домашних условиях.

Особенностью вируса герпеса 3 типа является его летучесть. В плохо проветриваемом помещении он способен распространяться на 20 м, и заразиться может любой не болевший ветрянкой человек.
Ветрянка чаще всего встречается у детей дошкольного возраста, но крайне редко бывает и у детей до 6 месяцев.
К 6 годам у 70 % детей есть антитела к ветрянке и иммунитет на всю оставшуюся жизнь.

Опоясывающим лишаем чаще всего болеют люди с иммунодефицитом. Особенностью этого заболевания является то, что сыпь распространяется не по всей коже, а по ходу нерва, например, по межреберьям или на лице по одной из ветвей лицевого или тройничного нерва. Заболевание это неприятно, особенно неприятен продромальный его период, часто заболевший не связывает его с проявлением герпес-инфекции.
До 18 века ветряная оспа не рассматривалась как самостоятельное заболевание, её считали одним из проявлений натуральной оспы. И лишь в начале 20 века появились первые описания вируса — возбудителя болезни в содержимом пузырьков. И только в 40-х годах двадцатого столетия появилось описание вируса ветряной оспы.
Обычно после контакта с больным человеком через 11 — 21 день (это инкубационный период ветрянки) появляются первые признаки ветрянки у ребёнка. Длительный инкубационный период часто провоцирует небольшое замешательство у родителей.
Казалось бы, встреча с больным была давно, и угроза заболеть уже миновала, и тут ребёнок начинает жаловаться на ломоту в теле, появляется озноб, происходит подъём температуры до 38 — 39 ˚С, появляются выделения из носа, малыш становится вялый, сонливый. Так как после контакта с больным проходит много времени, мамы не всегда могут понять, что это первые симптомы ветрянки у детей.

Нужно отметить, что сыпь появляется (подсыпает) каждые 2 — 3 дня в течение 3 — 7 дней, потому все элементы сыпи разные (полиморфные).
Ребёнок заразен за два дня до появления первых признаков болезни, в период высыпаний и до семи дней с момента последнего подсыпания.
Надо отметить, что обычно чем младше возраст ребёнка, тем легче он переносит заболевание. Малышу 3 лет проще, чем взрослому человеку, пережить этот период.
- температура выше 38 ˚С. Надо обратить внимание, что порой температура поднимается до 40 ˚С. Это не является осложнением заболевания, а лишь особенностью реактивности иммунитета болеющего человека. Впрочем, в некоторых случаях температура на протяжении всего заболевания может быть 37 ˚С;
- появление сыпи отличается стадийностью. Стадии сыпи — пятно-пузырёк-появление корочек. Сыпь появляется на всём теле ребёнка, кроме ладоней и ступней. Также для ветрянки характерна сыпь на волосистой части головы;
- волнообразное появление сыпи, когда после появления высыпаний наблюдается кратковременное затишье.
Другие симптомы заболевания:
- вирусный конъюнктивит. Появляется он, как правило, при поражении вирусом герпеса первой ветви тройничного нерва. При появлении вирусного конъюнктивита дети могут жаловаться на неприятные ощущения в глазках, будут говорить, что им неприятно или больно смотреть на свет, из глаз текут слёзы;
- вульвовагиниты у девочек;
- стоматит — появление сыпи на слизистых оболочках рта. В случае появления сыпи во рту у ребёнка следует обратиться к лечащему врачу для дальнейшего дообследования и возможного изменения тактики лечения.
Можно ли купать ребёнка при ветряной оспе, когда тот болеет, — этот вопрос стоит особенно остро.
Мнения по этому вопросу, как всегда, расходятся.
Есть рекомендации, с которыми согласно большинство:
- Нельзя принимать ванну, то есть подолгу лежать и распаривать тело (во избежание инфицирования открытых ран).
- Нельзя пользоваться губкой или мочалкой. Не трите тело ребёнка ничем и никак.
- Будьте осторожны с мылом и гелями для душа. Они сушат кожу и могут усилить раздражение.
- Лучше, если ребёнок примет душ.
- После душа нужно промокнуть воду мягким полотенцем. Ни в коем случае не следует тереть тело.
- После высыхания кожи язвочки нужно обработать зелёнкой или фукорцином.
Обычно дети приносят инфекцию из детского садика, часто заражают младших братьев и сестёр. Ветрянка у детей протекает в лёгкой форме, и самое неприятное — это сыпь, потому лечатся эти дети дома.

- режим питания. Если ребёнок отказывается от еды, не заставляйте силком, пусть лучше ест по чуть-чуть, но чаще. Увеличьте количество фруктов и овощей в рационе;
- обильное питьё. Рекомендуются морсы, компоты, кисели и домашние свежевыжатые соки. Если ребёнок не хочет это пить, предложите чай или воду;
- желательно ограничить активные игры, пытаться удерживать ребёнка в постели бессмысленно;
- постарайтесь объяснить, что расчёсывать язвочки нельзя, ногти у ребёнка должны быть коротко острижены;
- постельное бельё желательно менять каждый день, ребёнок должен спать отдельно в своей постели;
- помещение, в котором находится ребёнок, обязательно мыть каждый день, проветривать надо не реже, чем раз в час;
- желательно, чтобы других детей в окружении больного ребёнка не было, но, увы, это не всегда возможно.
Это ещё один вопрос в уходе за больным ветрянкой ребёнком, беспокоящий родителей: можно ли гулять с малышом при ветрянке?
В период, когда ребёнок заразен, прогулки не рекомендуются. Но если родители уверены, что малыш не будет ни с кем контактировать (например, если вы живёте в частном доме), то можно выйти на короткую прогулку.
Перечислим важные условия для прогулок:
- Температура тела должна нормализоваться.
- Последние высыпания были 7 дней назад. В противном случае, если вы всё же вышли на прогулку, на улице не должно быть других людей, особенно детей или беременных женщин.
- Если ребёнок недавно переболел ветрянкой, загорать и купаться в открытых водоёмах ему нельзя.
- Иммунитет переболевшего ребёнка ещё ослаблен, потому ему не рекомендованы контакты с больными детьми или взрослыми с недомоганием.
Прививка от ветрянки детям делается в нашей стране с 2008 года, но до сих пор не входит в число обязательных прививок, а значит, родители сами должны решить для себя, прививать или нет своего малыша.

Осуществляется вакцинация вакцинами «Варилрикс» или «Окавакс» (являются живыми ослабленными вакцинами).
Вакцинация проходит по следующей схеме:
- «Окавакс» — 0,5 мл (одна доза) единовременно детям, достигшим возраста 12 месяцев;
- «Варилрикс» — 0,5 мл (одна доза) дважды с интервалом 2 — 2,5 месяца.
Экстренная профилактика проводится любым из выше названных препаратом в течение 96 часов с момента контакта с больным человеком. В нашей стране такая профилактика не распространена.
После введения препарата через 7 дней могут появиться признаки ветрянки у ребёнка. Это лёгкое недомогание, повышение температуры до 38 ˚С, возможно появление неяркой сыпи. Все симптомы проходят самостоятельно в течение нескольких дней. Лечить их не нужно, они не являются осложнением вакцинации.
Другим способом профилактики является изоляция больных детей. Правда, это неэффективно, так как у детей не всегда продромальный период проявляется ярко, а заразен ребёнок за два дня до появления сыпи.
В начале, до появления сыпи, заболевание похоже на течение любого вирусного заболевания, например, гриппа.
При первых подсыпаниях можно принять ветрянку за аллергию или потницу, но обычно в течение суток становится ясно, что вывод сделан ошибочный.
Обычно после появления сыпи всё становится ясно.
Исключения есть всегда, однако чаще говорят о правилах. Например, когда заболевает беременная женщина, ранее не болевшая ветрянкой, у неё есть шанс потерять ребёнка, или малыш может родиться с ветрянкой.

Другой вариант — взрослые и подростки. У них тоже иногда бывают осложнения, такие, например, как вирусная пневмония, миокардит или энцефалит.
- Рудиментарная. Высыпания пятнистые, катаральных явлений практически нет, заболевание проходит легко.
- Геморрагическая форма. Пузырьки при этой форме наполнены не прозрачным, а кровяным содержимым. Течение болезни тяжёлое, у больных отмечается рвота с кровью, носовые кровотечения, возможен чёрный стул. На второй день появляются петехиальные высыпания (мелкие точечные кровоизлияния в кожу).
- Буллёзная форма. Пузырьки при этой форме сливаются, образуя так называемые буллы. Заполнены они обычно мутным содержимым.
- Гангренозная форма. Имеет крайне тяжёлое течение.
- Генерализованная форма. При этой форме заболевания наблюдается тяжёлая интоксикация, поражение внутренних органов, гипертермия.
Все атипичные формы (кроме рудиментарной) лечатся в больнице, часто в отделениях реанимации.
- При подъёме температуры выше 38,5 ˚С можно дать ребёнку жаропонижающий препарат на основе ибупрофена или парацетамола.
- Для уменьшения кожного зуда можно использовать местные мази, такие как Герпевир, Ацикловир. Возможно применение Фенистил геля.
- Можно использовать противогистаминные препараты. Например, средство Диазолин, выпускается оно в таблетках.
- Для профилактики вторичного инфицирования язвочек используют зелёнку или Фукорцин. Нанесение таких препаратов ещё и определить появление новых пузырьков помогает.
- При першении в горле можно использовать отвары трав и препараты, разрешенные для лечения детей конкретного возраста.
- Обязательна противовирусная терапия. Она назначается врачом.
Дорогие мамы, я желаю вам не теряться от слёз ваших детей, а для этого быть к ним очень внимательными и терпеливыми. Ветрянка — это лишь часть жизни вашего ребёнка, и со временем останутся лишь фото, напоминающие о пятнисто-зелёночном периоде.
источник