острая высококонтагиозная болезнь вирусной природы, характеризуется цикличностью, тяжелым течением, интоксикацией, лихорадкой, сыпью на коже и слизистых оболочках.
В нашей стране оспа была ликвидирована к 1936 г. благодаря обязательному оспопрививанию. В 1958 г. на XI сессии Всемирной ассамблеи здравоохранения по предложению советской делегации было принято научно обоснованное предложение о повсеместной ликвидации натуральной оспы. СССР безвозмездно передал ВОЗ свыше 1,5 млрд. доз оспенной вакцины, помогал налаживанию ее производства в ряде стран. Советские специалисты проводили большую работу по лабораторной диагностике оспы, участвовали в ликвидации оспы в этих странах. Огромная по своим масштабам программа массовой вакцинации населения, своевременное выявление и изоляция заболевших завершились победой над оспой. В 1980 г. на XXXIII сессии ВОЗ было официально объявлено о ликвидации оспы на земном шаре и подчеркнута роль СССР в борьбе с этой болезнью. Несмотря на ликвидацию О. н. на нашей планете, нет полной гарантии того, что не появятся новые случаи заболеваний, поэтому необходимо осуществлять эпидемиологическое наблюдение с целью максимально раннего выявления подозрительных на заболевание О. н.
Этиология. Возбудитель оспы — самый крупный вирус, относится к семейству поксвирусов. Он устойчив к низким температурам и высушиванию, длительно сохраняется в корочках оспенных пустул. В пораженных оспенным вирусом клетках у человека и восприимчивых к нему животных обнаруживают характерные цитоплазматические включения — так называемые тельца Гуарниери.
Эпидемиология. Источником возбудителя инфекции является только больной человек, который заразен с последних дней инкубационного периода и до полного отпадения корочек, но наиболее опасен в период «цветения» сыпи и вскрытия оспенных пустул. Заражение происходит воздушно-капельным путем при рассеивании вируса с капельками слизи и слюны, особенно при кашле и чиханье, а также при общении с больным, при соприкосновении с его вещами или предметами обстановки, загрязненными слизью, гноем и корочками с пораженной кожи, фекалиями, мочой больного, содержащими вирус. Восприимчивость к оспе всеобщая.
Патогенез. Оспенный вирус проникает в организм человека через слизистую оболочку верхних дыхательных путей, реже через кожу и попадает в регионарные лимфатические узлы, где размножается. Через 1—2 дня он появляется в крови, откуда заносится в кожу, печень, костный мозг и другие органы. Вирус размножается и формирует очаги поражения в коже и слизистых оболочках рта, языка, глотки, гортани и трахеи. Токсин вируса вызывает дистрофию и воспалительные изменения паренхиматозных органов.
Иммунитет после перенесенной болезни стойкий, обычно пожизненный. Путем активной иммунизации (Иммунизация) оспенной вакциной создается искусственный иммунитет, но его продолжительность и напряженность слабее.
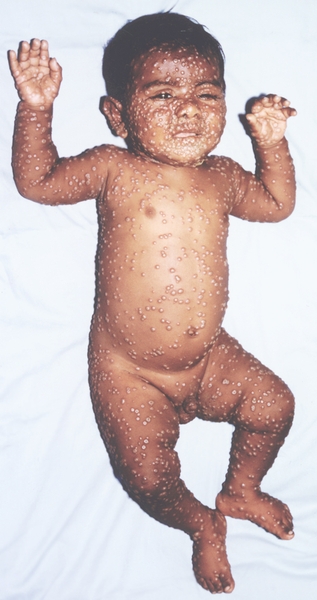
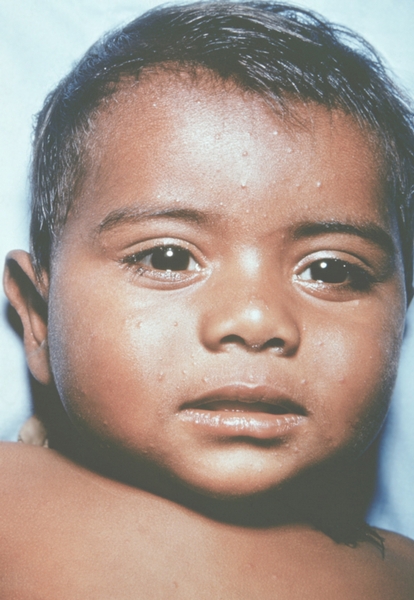
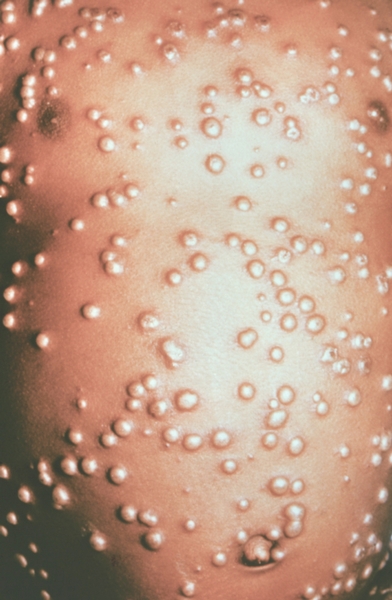
Клиническая картина. Различают несколько клинических форм натуральной оспы: среднетяжелую (рассеянная оспа), легкую (вариолоид, оспа без сыпи, оспа без температуры); тяжелую, к которой относят оспу с геморрагическими проявлениями (оспенная пурпура, пустулезно-геморрагическая, или черная, оспа) и сливную оспу (рис. 1—18). Инкубационный период от 7 до 15 дней, чаще 10—12 дней.
Среднетяжелая форма. Выделяют несколько периодов течения болезни: продромальный, высыпания, нагноения, подсыхания пустул и реконвалесценции. Болезнь начинается остро, с озноба, повышения температуры до 39,5—40°. Появляются тошнота, рвота, мучительная головная боль и боль в области крестца. У детей возможны судороги. Отмечается воспаление слизистой оболочки мягкого неба и носоглотки. На 2—3-й день болезни иногда появляется продромальная сыпь, сначала на лице, затем на конечностях и туловище; сыпь может напоминать коревую и скарлатинозную. В течение 12—24 ч она исчезает бесследно.
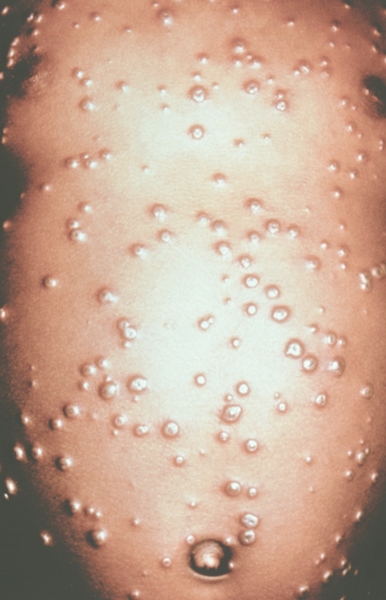
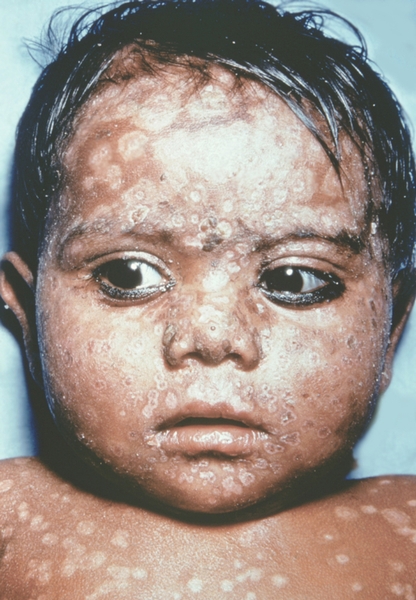
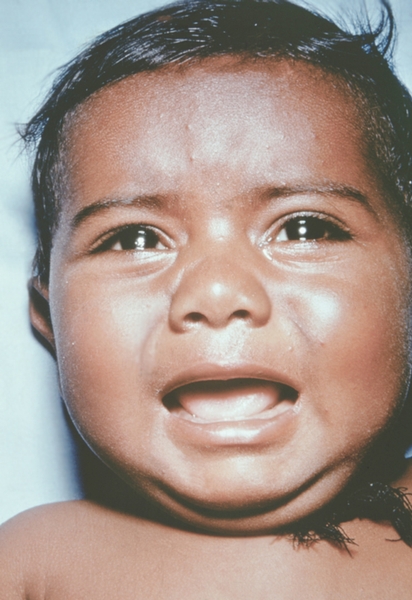
К концу продромального периода, на 3—4-й день болезни, резко снижается температура, общее состояние улучшается. На этом фоне относительного благополучия появляется оспенная сыпь. Прежде всего она возникает на слизистых оболочках рта, мягкого неба, носоглотки, конъюнктиве, затем на коже вначале на лице, волосистой части головы, шее, потом на руках, туловище и ногах. Наиболее интенсивна она на лице, предплечьях, тыльных поверхностях кистей; характерно наличие сыпи на ладонях и стопах. Первоначально сыпь имеет вид выпуклых розовых пятен диаметром 2—3 мм. Затем они преобразуются в узелки-папулы медно-красного цвета размером с горошину, плотные на ощупь. К 5—6-му дню с момента высыпания узелки превращаются в пузырьки. Вокруг каждого элемента образуется воспалительный венчик, в центре его часто наблюдается втяжение. К 7—8-му дню пузырьки превращаются в пустулы. Период нагноения сопровождается подъемом температуры и резким ухудшением самочувствия больного. Наблюдается резкий отек кожи, особенно лица. Оспенная сыпь, располагаясь по краю века, травмирует роговицу, а присоединяющаяся вторичная бактериальная флора вызывает тяжелое поражение глаз с возможной потерей зрения. Носовые ходы заполняются гнойным экссудатом. Изо рта исходит зловонный запах. Отмечается мучительная боль при глотании, разговоре, мочеиспускании, дефекации, что обусловлено одновременным появлением пузырьков на слизистой оболочке бронхов, конъюнктив, уретры, влагалища, пищевода, прямой кишки, где они быстро превращаются в эрозии и язвочки. Тоны сердца становятся глухими, развиваются тахикардия, гипотензия. В легких выслушиваются влажные хрипы. Печень и селезенка увеличиваются. Сознание спутанное, наблюдается бред. Период нагноения переходит, в следующий период — период подсыхания оспенных пустул. К 15—17-му дню болезни начинается образование корок, сопровождающееся сильным зудом. Состояние больного постепенно улучшается, температура нормализуется, на месте отпавших корок остаются красноватые пятна, а у людей со смуглой кожей — пятна депигментации. При глубоком поражении пигментного слоя дермы после отпадения корок образуются стойкие, обезображивающие лучистые рубцы, особенно заметные на лице. В неосложненных случаях болезнь продолжается 5—6 недель.
Легкая форма. Вариолоид характеризуется коротким течением болезни, небольшим количеством элементов, отсутствием их нагноения, наблюдался у лиц, привитых против оспы. Рубцы при вариолоиде не образуются. С отпадением корочек болезнь заканчивается. При оспе без сыпи лишь в начальном периоде наблюдаются характерные для О. н. симптомы: повышение температуры, головная боль и боль в области крестца. Болезнь продолжается 3—4 дня. Оспа без температуры: на коже и слизистых оболочках появляется скудная узелково-пузырьковая сыпь; общее состояние не нарушается. Распознавание оспы без сыпи и оспы без температуры возможно лишь в очаге инфекции. К легкой форме оспы относится аластрим (синоним: белая оспа, малая оспа), встречавшийся в странах Южной Америки и Африки. Эта форма отличается наличием сыпи белого цвета, не оставляющей рубцов.
Тяжелая форма. При оспенной пурпуре инкубационный период укорочен. Температура с первого дня болезни поднимается до 40,5°. Характерны множественные кровоизлияния в кожу, слизистые оболочки и конъюнктиву. Наблюдаются кровотечения из носа, легких, желудка, почек.
При пустулезно-геморрагической оспе инкубационный период также укорочен. Отмечается высокая температура, токсикоз. Геморрагические проявления развиваются уже в период образования папул, но особенно интенсивно — в период образования пустул, содержимое которых становится кровянистым и придает им вначале темно-коричневый, а затем черный цвет (черная оспа). В мокроте, рвотных массах, моче обнаруживается кровь. Возможно развитие геморрагической пневмонии.
Сливной оспе свойственна обильная сыпь, очень быстро распространяющаяся по всему телу, включая волосистую часть головы, лицо, слизистые оболочки верхних дыхательных путей и конъюнктиву. Пузырьки быстро превращаются в гнойнички, сливающиеся между собой. Болезнь протекает с постоянной высокой температурой, тяжелым токсикозом.
Осложнения. Наиболее часты бронхит, пневмония, абсцессы кожи и слизистых оболочек, флегмона, отит, орхит. Возможны энцефалит, энцефаломиелит, менингит, миокардит, инфекционный эндомиокардит, острый психоз. Поражение роговицы сосудистой оболочки глаза ведет к частичной или полной потере зрения.
Диагноз. При подозрении на наличие у больного О. н., основанном на клинической картине, должен быть срочно собран консилиум из ведущих специалистов. Для подтверждения диагноза пользуются лабораторными методами исследования. Для обнаружения возбудителя исследуют содержимое везикул, пустул, соскобы из папул, корочек, смывы из ротовой полости, кровь. Основной метод исследования — электронная микроскопия (см. Микроскопические методы исследования). Ценным диагностическим методом, начиная с 5—6-го дня болезни, является определение титра специфических антител с помощью реакции торможения гемагглютинации.
Лечение проводят в специально оборудованном стационаре. Специфических средств лечения нет. Особое значение придается уходу за больными, местной терапии при поражении глаз, ротовой полости, ушей и др. В случаях тяжелого течения болезни проводится интенсивная дезинтоксикационная терапия путем введения водно-электролитных и белковых растворов. Для лечения осложнений обязательно применение антибиотиков широкого спектра действия. Выздоровевших выписывают из стационара после полного отпадения корочек и чешуек.
Прогноз зависит от клинической формы болезни. При тяжелых формах исход, как правило, летальный, легкие формы заканчиваются выздоровлением.
Профилактика. Правильная и своевременная организация противоэпидемических мероприятий (Противоэпидемические мероприятия) гарантирует локализацию очага болезни. Медработники, в первую очередь участковой сети, в случае, если у больного заподозрена О. н., обязаны выполнить все мероприятия, предусмотренные для обеспечения охраны территории (см. Санитарная охрана территории) от завоза и распространения карантинных болезней (Карантинные болезни). План этих мероприятий составляется с органами здравоохранения в соответствии с конкретными условиями. Важной мерой профилактики всегда являюсь оспопрививание, предложенное англ. врачом Э. Дженнером (Е. Jenner) еще в 1796 г. — оно сохраняет свое значение как метод экстренной профилактики в случае появления этой болезни.
При возникновении О. н. больных и лиц, подозрительных на заболевание, немедленно изолируют и госпитализируют в специально оборудованный стационар (см. Изоляция инфекционных больных). Больного направляют в стационар в сопровождении медработника, при этом следует соблюдать режим, предупреждающий рассеивание инфекции. Лиц, соприкасавшихся с больным О. н. или вещами больных, изолируют для медицинского наблюдения ни 14 дней. Наряду с вакцинацией им должна быть проведена экстренная профилактика: в течение 4—6 дней внутримышечно вводят донорский противооспенный гамма-глобулин (0,5—1,0 мл на 1 кг массы тела) и назначают внутрь противовирусный препарат метисазон (взрослым — 0,6 г 2 раза в день, детям — 10 мг на 1 кг массы тела).
О каждом случае подозрения на О. н. необходимо немедленно сообщить в СЭС и отдел здравоохранения. В очаге О. н. проводят текущую и заключительную дезинфекцию (Дезинфекция).
Библиогр.: Руднев Г.П. Клиника карантинных инфекций, с. 101, М., 1972, Чалисов И.А. и Хазанов А.Т. Руководство по патологоанатомической диагностике важнейших заболеваний человека, с. 128, Л., 1980.
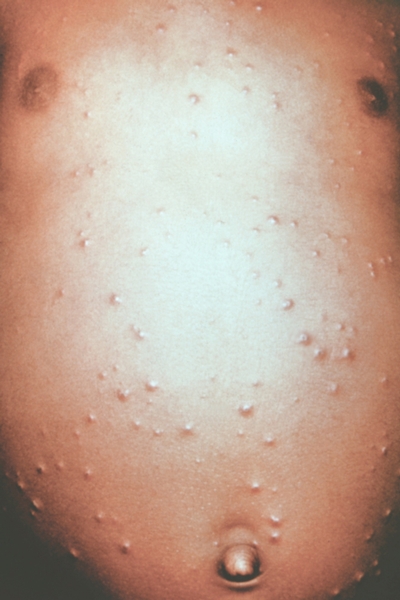
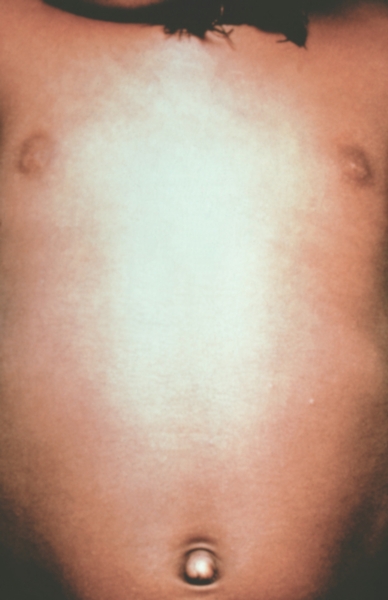
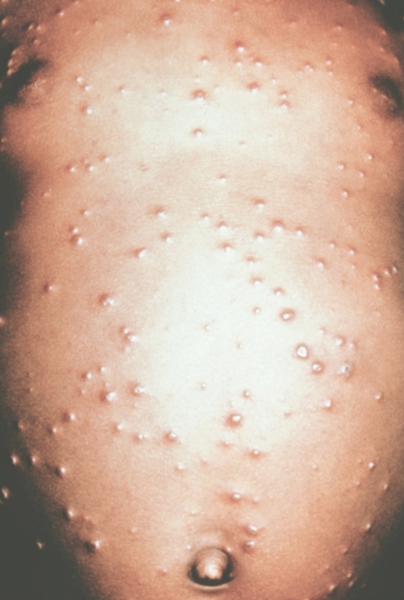
Рис. 4. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (4-й день высыпания).
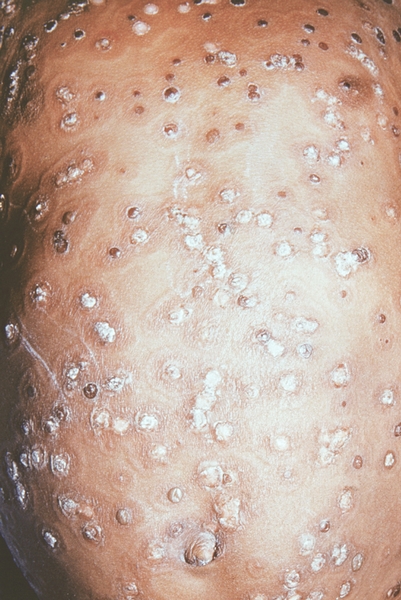
Рис. 9. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустуи шелушения): шелушение (20-й день высыпания).
Рис. 8. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): образование корочек (13-й день высыпания).
Рис. 2. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (единичные папулы на 2-й день высыпания).
Рис. 1. Общий вид ребенка, больного натуральной оспой: пустулезная сыпь (8-й день высыпания).
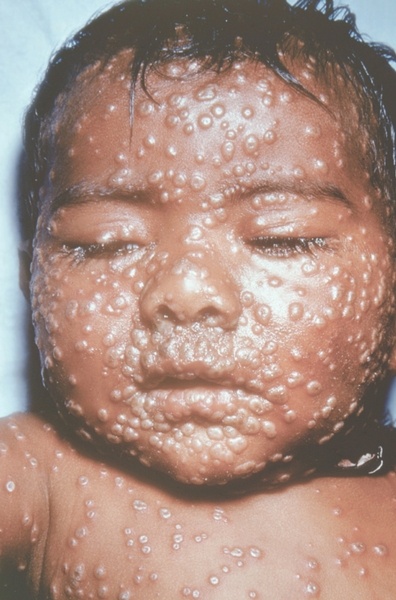
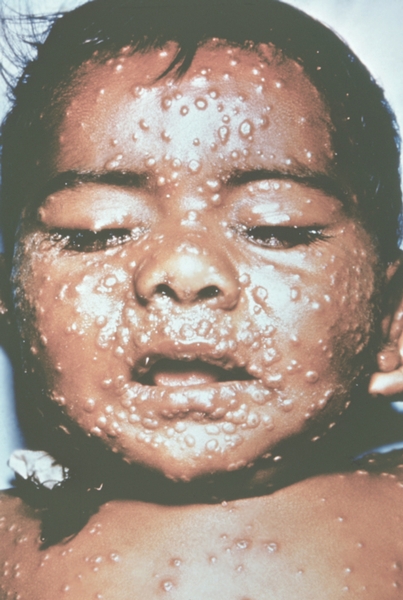
Рис. 14. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (6-й день высыпания). Фотография ВОЗ.
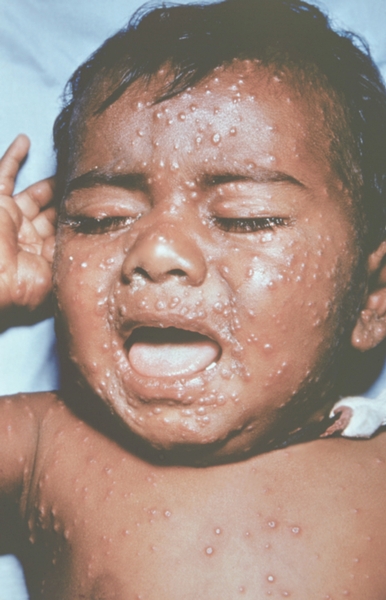
Рис. 13. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь с единичными пустулами (5-й день высыпания). Фотография ВОЗ.
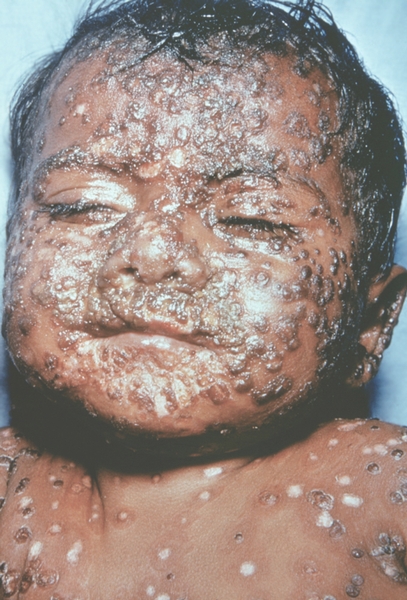
Рис. 17. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): образование корочек (13-й день высыпания). Фотография ВОЗ.
Рис. 11. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (2-й день высыпания). Фотография ВОЗ.
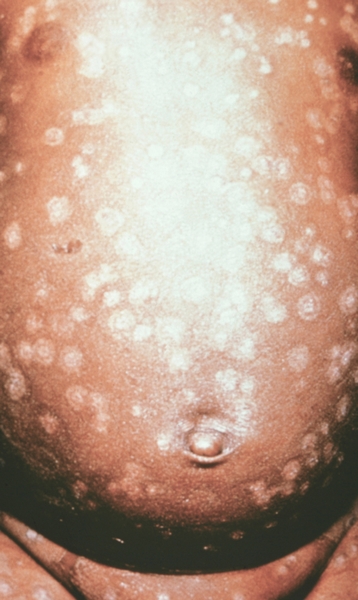
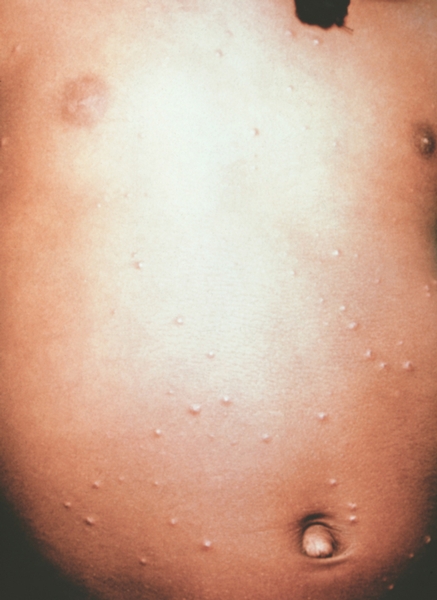
Рис. 6. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (7-й день высыпания).
Рис. 18. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пятна после отпадания корочек (20-й день высыпания). Фотография ВОЗ.
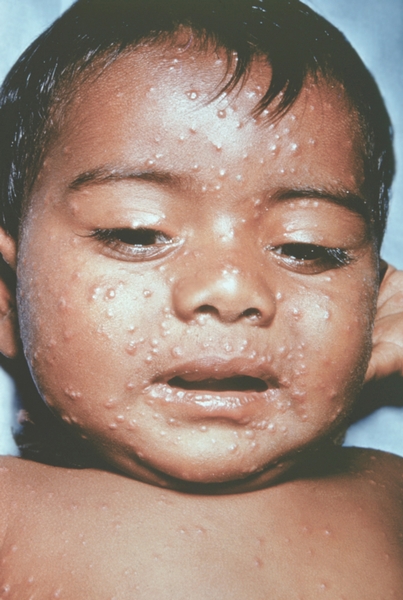
Рис. 16. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (8-й день высыпания). Фотография ВОЗ.
Рис. 10. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (2-й день высыпания). Фотография ВОЗ.
Рис. 5. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (5-й день высыпания).
Рис. 15. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (7-й день высыпания). Фотография ВОЗ.
Рис. 12. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (4-й день высыпания). Фотография ВОЗ.
Рис. 3. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (3-й день высыпания).
Рис. 7. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (8-й день высыпания).
источник
Инкубационный период натуральной оспы 5-17 дней, в среднем 14 дней. Различают начальный период (2-4 дня), период высыпания и реконвалесценции. В начальном периоде появляется озноб, повышение температуры тела (до 40°С), мучительная головная боль, тошнота, рвота, жажда; характерный признак натуральной оспы — сильная боль в крестце (!), больные жалуются также на боли в пояснице, конечностях.
На высоте лихорадки появляется инициальная сыпь (до появления типичной сыпи!) в виде участков гиперемии с кореподобной, розеолезной, эритематозной сыпью, иногда геморрагической (Т.А. Левитов). Начальная сыпь появляется по обеим сторонам грудной клетки в области грудных мышц до подмышечных впадин; ниже пупка в паховых складках и на внутренних поверхностях бедер (треугольник Симона). Сыпь проходит стадии: пятна, папулы, везикулы, пустулы, корочки. С отторжением корочки образуются глубокие рубцы (оспины), которые остаются на всю жизнь («рябое лицо»). Одновременно с высыпаниями на коже, сыпь появляется на конъюнктивах, слизистых оболочках носа, ротоглотки, гортани, трахеи, бронхов, прямой кишки, мочеиспускательного канала, женских половых органов. Энантемы вскоре превращаются в эрозии.
Нагноение пузырьков происходит на 8-9-й день болезни; в этот период состояние больных вновь ухудшается, появляются признаки токсической энцефалопатии (бред, возбуждение, у детей возможны судороги). Далее наступает период подсыхания и отпадения корочек, который длится 1-2 недели; состояние и самочувствие больных постепенно улучшается. На лице и коже волосистой части головы образуются многочисленные глубокие рубцы. В периферической крови, на фоне нагноения элементов сыпи определяется лейкоцитоз; в особо тяжелых случаях — сдвиг влево до миелоцитов и юных клеток.
От типичного высыпания в тяжелых случаях могут быть отклонения, которые проявляются следующими формами сыпи: сливной папулезно-геморрагической и оспенной пурпурой.
Натуральная оспа у привитых, в случаях ее возникновения, отличается легкостью течения (вариолоид), более продолжительным инкубационным периодом (до 17 дней) и быстрым (через 2 недели) выздоровлением. У привитых возможна оспа без сыпи и с кратковременной лихорадкой, с необильной сыпью, вплоть до единичных элементов.
Сыпь при натуральной оспе, в отличие от ветряночной сыпи, характеризуется локальным мономорфизмом, многокамерностью и пупковидным втяжением в центре пузырька (Г.П. Руднев).
Осложнениями натуральной оспы могут быть энцефалиты, менингоэнцефалиты, пневмонии, панофтальмиты (ведущие к слепоте), кератиты (образование бельма), ириты, сепсис.
Диагностика натуральной оспы. Диагноз натуральной оспы в период эпидемии не представляет трудностей. При спорадических заболеваниях диагноз всегда труден и ответственен. Для вирусологического исследования берут содержимое высыпаний на коже, слизистых оболочках и кровь. Присутствие вируса в крови определяют с помощью электронной микроскопии, микропреципитацией в агаре иммунофлюоресцентным методом. Экспресс-диагностика возможна в пределах первых суток, но результат ее является предварительным. Окончательным результатом считается выделение специфического вируса- возбудителя.
В практических условиях диагноз первого случая заболевания натуральной оспой всегда сопряжен с возможными ошибками. В начальном периоде натуральную оспу дифференцируют с корью, скарлатиной, геморрагической лихорадкой; несколько позднее-с ветряной оспой, везикулезным гамазориккетсиозом, менингококкцемией, генерализованной осповакциной. В странах Африканского континента проводят дифференциальный диагноз с оспой обезьян. Клиническое отличие от последней — появление увеличенных ЛУ до периода высыпания.
Лечение натуральной оспы. Проводят внутримышечное введение противооспенного гамма-глобулина по 3-6 мл; внутрь — метисазон по 0,6 г 2 раза в день в течение 4-6 суток. При выраженной гнойной инфекции показаны антибиотики с широким спектром действия (цефалоспорины, макролиды, пенициллины). С учетом тяжести больного и ведущих симптомов проводят патогенетическую и симптоматическую терапию. Важна диетотерапия. Необходим внимательный, чуткий уход. Летальность при натуральной оспе в различные эпидемические вспышки колебалась от 2 до 100%. Выписка больных проводится не ранее 40 дней со времени заболевания.
Единственным источником инфекции является больной человек на протяжении всего периода болезни (до отпадения корочек). Натуральная оспа относится к конвенционным (особо опасным) ИБ. Все больные должны быть госпитализированы, изолированы. Контактировавшие с больным лица изолируются на 17 дней (максимальный период инкубации), подвергаются вакцинации против оспы. Медицинский персонал должен работать в противочумной одежде III типа с маской. В эпидемическом очаге проводят текущую и заключительную дезинфекцию.
источник
Оспа является заразной вирусной инфекцией, которая способна поражать только людей.
Для этого заболевания характерны общая интоксикация и своеобразные высыпания на слизистых оболочках и коже, после которых практически всегда остаются многочисленные рубцы. Данную инфекцию вызывают два вида вирусов: возбудитель натуральной оспы (смертность зараженных составляет 20-40%, а по некоторым данным – около 90% ) и возбудитель аластрима (смертность порядка 1-3%).
Вирус оспы натуральной отличается высокой устойчивостью: несколько дней может сохраняться на белье и в пыли комнат, больше года остается активным в корках больного после слущивания, находящихся в темноте, а на свету – около 2,5 месяцев.
Вирус оспы погибает через полчаса при нагревании до 60 0 С, через 1-5 минут – до 70-100 0 С и через 6 часов от воздействия ультрафиолетового облучения. За полчаса обезвредить вирус оспы могут спирт, соляная кислота, ацетон и эфир.
Больной человек является источником инфекции с последних дней инкубации вируса и до момента отпадения корок.
Наибольшую опасность представляют собой больные, у которых симптомы оспы имеют стертые формы, что затрудняет распознавание заболевание, в результате чего изоляция больных зачастую происходит с опозданием.
Однако опасность представляет собой не только больной, но и вещи, с которыми он контактировал. Инфекция может быть передана как воздушно-капельным, так и воздушно-пылевым, контактно-бытовым путем. Возможен также механический перенос оспы мухами. Восприимчивость к инфекции у людей, не имеющих к ней иммунитета, практически стопроцентная. Наиболее подвержены заражению оспой дети. Человек, переболевший данной инфекцией, приобретает прочный иммунитет на продолжительное время, однако не пожизненно. Прививка от оспы обеспечивает иммунитет к заболеванию на 3-5 лет, по истечении которых необходима ревакцинация.
Вирус оспы был распространен на всех континентах, однако сегодня это заболевание побеждено с помощью массовой вакцинации в странах мирового сообщества. В 1980 году было официально объявлено об искоренении оспы. На сегодняшний день вирус натуральной оспы находится в двух лабораториях, принадлежащих США и России, вопрос о его окончательном уничтожении ВОЗ отложила до 2014 года.
Инкубационный период при типичном течении заболевания длится около 8-12 дней.
Для начального периода характерны такие симптомы оспы, как: озноб, повышение температуры тела, сильная жажда, рвущие сильные боли в крестце, пояснице и конечностях, головная боль, головокружение, рвота. В некоторых случаях может наблюдаться мягкое начало болезни, со стертыми проявлениями инфекции.
На 2-4 день к вышеперечисленным симптомам оспы присоединяется инициальная кожная сыпь или геморрагическая сыпь, локализующаяся по обеим сторонам грудной клетки вплоть до подмышечных впадин, на внутренних поверхностях бедер и в складках ниже пупка. Пятнистая сыпь обычно держится несколько часов, в то время как геморрагическая – немного дольше.
На 4 день клинические симптомы оспы начинают ослабляться, температура снижается, однако на коже появляются оспины – типичное проявление данного заболевания. Оспины начинают свое существование в виде пятен, затем они превращаются папулы, которые, в свою очередь, становятся пузырьками, превращающимися впоследствии в пустулы (нагноения). Последние стадии, которые проходят оспины, это – образование корочек, их отторжение и образование рубца. Помимо кожи, оспенные высыпания, которые затем превращаются в эрозии, появляются также на слизистой оболочки носа, гортани, ротоглотки, бронхов, женских половых органов, на прямой кишке, конъюнктивах и других органах.
Для 8-9 дня заболевания характерна стадия нагноения пузырьков, которая сопровождается ухудшением самочувствия больных, появлением признаков токсической энцефалопатии (возбуждение, бред, нарушение сознание).
Оспа у детей на данном этапе может характеризоваться судорогами. Для того чтобы оспины подсохли и отпали, требуется 1-2 недели, после чего на волосистой части головы и лице остаются многочисленные рубцы. При особо тяжелом течении болезни зараженные могут умереть до этапа появления высыпаний.
Прививка от оспы позволяет в случае инфицирования перенести заболевание легко и без осложнений. У привитых больных наблюдаются умеренное недомогание, не сильно выраженные признаки интоксикации, необильное оспенное высыпание, не образуются пустулы, в результате чего рубцы на коже не остаются. Возможны также более легкие формы оспы, характеризующиеся кратковременной лихорадкой, отсутствием выраженных расстройств и сыпи. Особенностью у привитых больных также является продолжительность инкубационного периода, который составляет 15-17 дней. Выздоровление обычно наступает через две недели.
Осложнениями оспы могут быть сепсис, ириты, кератиты, панофтальмиты, пневмонии, менингоэнцефалиты, энцефалиты.
Симптомы оспы являются основанием для проведения специфических исследований, в результате которых будет поставлен окончательный диагноз.
Оспа у детей и у взрослых в большинстве случаев имеет типичную клиническую картину, поэтому и лечение данных возрастных групп аналогичное.
В связи с тем, что эффективные средства лечения оспы длительное время отсутствовали, широко использовались магические и «народные» приемы избавления от инфекции. Сегодня для лечения оспы, в случае необходимости, могут быть применены противовирусные препараты и противооспенный иммуноглобулин, который в дозе 3-6 мл вводится внутримышечно. Для того, чтобы не допустить присоединения бактериальной инфекции, целесообразным является нанесение на пораженные участки антисептических препаратов. В случае бактериальных осложнений для лечения оспы подойдут такие антибиотики, как цефалоспорины, макролиды, полусинтетические пенициллины. При данном заболевании необходимы мероприятия, способствующие детоксикации организма.
Доктор Губерт В.О. в конце XIX века использовал прививку от оспы для лечения заболевания. Ежедневно зараженным людям вводилась вакцина против данной инфекции, что позволяло значительно смягчить симптомы оспы. На сегодняшний нельзя уверенно сказать, почему данный способ лечения не получил широкого распространения.
К мерам предупреждения заболевания относятся ранняя диагностика инфекции, изоляция больных, карантин, дезинфекция, предупреждение завоза из других стран. Как показывает медицинская практика и мировая история, прививка от оспы – самый важный и действенный способ профилактики заболевания.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Натуральная оспа представляет собой инфекционное заболевание человека, относящееся к особо опасным инфекциям, вызываемое вирусом Orthopoxvirus variola, характеризующееся лихорадкой, интоксикацией и специфическими высыпаниями на коже и слизистых оболочках. Распространение натуральной оспы происходит аэрозольным путем, при этом возбудитель настолько устойчив в воздушной среде, что может вызывать заражение людей, находящихся не только в одной комнате с больным, но и в соседних помещениях. В середине 70-х годов ХХ века полная ликвидация натуральной оспы в развитых странах привела к отмене профилактической вакцинации против этого заболевания.
Натуральная оспа представляет собой инфекционное заболевание человека, относящееся к особо опасным инфекциям, вызываемое вирусом Orthopoxvirus variola, характеризующееся лихорадкой, интоксикацией и специфическими высыпаниями на коже и слизистых оболочках.
Вирус Orthopoxvirus variola входит в группу вирусов оспы животных и человека, устойчив в окружающей среде, легко переносит понижение температуры и высыхание, может сохранять жизнеспособность при замораживании в течение нескольких лет. При комнатной температуре сохраняется в оспенных корочках до года, в мокроте и слизи – до трех месяцев. При нагревании до 100° С вирус в высушенном виде погибает только через 5-10 минут.
Резервуаром и источником оспы является больной человек. Выделение вируса происходит на протяжении всего периода высыпаний, в особенности заразны больные в первые 8-10 дней. Бессимптомное и реконвалесцентное носительство не отмечается, хронизация не характерна. Преимущественная локализация возбудителя в организме человека – слизистые оболочки ротовой полости, носа, глотки, верхних дыхательных путей, выделение происходит с кашлем, чиханием, в процессе дыхания. Кожа так же может служить местом выделения возбудителя.
Натуральная оспа передается по аэрозольному механизму преимущественно воздушно-капельным и воздушно-пылевым путями. Аэрозоль с возбудителем способен перемещаться с током воздуха на значительное расстояние, поражая людей, располагающихся в одной комнате с больным, и проникая в соседние помещения. Оспа имеет тенденцию к распространению в многоэтажных многоквартирных помещениях, лечебных учреждениях, скученных коллективах.
Естественная восприимчивость человека – высокая. Неиммунизированные лица заражаются в подавляющем большинстве случаев, процент невосприимчивых лиц составляет не более 12 из 100 непривитых (в среднем 5-7%). После перенесения заболевания формируется стойкий длительный (более 10 лет) иммунитет.
Инкубационный период натуральной оспы обычно составляет 9-14 дней, может увеличиваться до 22 дней. Выделяют периоды заболевания: продромальный (или период предвестников), высыпаний, нагноения и реконвалесценции. Продромальный период длится от двух до четырех дней, отмечается лихорадка, симптомы интоксикации (головная боль, озноб, слабость, боли в мышцах, пояснице). В это же время на бедрах и груди может обнаруживаться сыпь, напоминающая экзантему при кори или скарлатине.
К концу продромального периода лихорадка, обычно, спадает. На 4-5 сутки появляется оспенная сыпь (период высыпания), первоначально представляющая собой мелкие розеолы, прогрессирующие в папулы, а через 2-3 дня – в везикулы. Везикулы имеют вид многокамерных мелких пузырьков, окруженных гиперемированной кожей и имеющих небольшое пупковидное углубление в центре. Сыпь локализуется на лице, туловище, конечностях, не исключая ладони и подошвы, в отличие от ветряной оспы элементы сыпи в одной зоне мономорфны. С прогрессированием сыпи снова нарастает лихорадка и интоксикация.
К концу первой недели заболевания, в начале второй, начинается период нагноения: температура резко поднимается, состояние ухудшается, сыпные элементы нагнаиваются. Оспины теряют свою многокамерность, сливаясь в единую гнойную пустулу, становятся болезненными. Спустя неделю пустулы вскрываются, образуя черные некротические корочки. Кожа начинает сильно зудеть. На 20-30 сутки наступает период реконвалесценции. Температура тела больного постепенно нормализуется с 4-5 неделе заболевания, оспины заживают, оставляя после себя выраженное шелушение, а в дальнейшем — рубцы, иногда весьма глубокие.
Выделяют тяжелые клинические формы оспы: папулезно-геморрагическую (черная оспа), сливную и оспенную пурпуру. Среднетяжелое течение имеет оспа рассеянная, легкое – оспа без сыпи и температуры: вариолоид. В такой форме оспа протекает обычно у привитых лиц. Характерны редкие высыпания, не оставляющие после себя рубцов, интоксикационные симптомы отсутствуют.
Чаще всего натуральная оспа осложняется инфекционно-токсическим шоком. Отмечают осложнения воспалительного характера со стороны нервной системы: миелиты, энцефалиты, невриты. Есть вероятность присоединения вторичной инфекции и развития гнойных осложнений: абсцессов, флегмон, лимфаденитов, пневмонии и плеврита, отитов, остеомиелита. Может развиться сепсис. После перенесения оспы могут остаться последствия в виде слепоты или глухоты.
Диагностика натуральной оспы производится с помощью вирусоскопического исследования с использованием электронного микроскопа, а так же вирусологическими и серологическими методами: микропреципитация в агаре, ИФА. Исследованию подлежит отделяемое оспенных пустул и корочки. С 5-8 дня заболевание возможно определение специфических антител с помощью РН, РСК, РТГА, ИФА.
Лечение натуральной оспы заключается в назначении противовирусных препаратов (метисазон), введении иммуноглобулинов. Кожу, пораженную оспенной сыпью, обрабатывают антисептическими средствами. Дополнительно (ввиду гнойного характера инфекции) назначается антибиотикотерапия: применяют антибиотики групп полусинтетических пенициллинов, макролидов и цефалоспорины. Симптоматическая терапия заключается в активной дезинтоксикации с помощью внутривенной инфузии растворов глюкозы, водно-солевых растворов. Иногда в терапию включают глюкокортикоиды.
Прогноз зависит от тяжести течения и состояния организма больного. Привитые лица, как правило, переносят оспу в легкой форме. Тяжело протекающая оспа с геморрагическим компонентом может закончиться смертью.
В настоящее время специфическая профилактика оспы производится с целью не допустить ее завоза из эпидемически опасных регионов. Ликвидация оспы в развитых странах достигнута благодаря массовой вакцинации и ревакцинации населения на протяжении нескольких поколений, в настоящее время плановая всеобщая вакцинация нецелесообразна. В случае выявления больного натуральной оспой, осуществляют его изоляцию, а так же производят карантинные мероприятия в отношении всех, имевших контакт с больным. В очаге инфекции производят тщательную дезинфекцию, контактных лиц вакцинируют в течение первых трех дней с момента контакта.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Натуральная оспа (лат. variola, variola major) — антропонозная, особо опасная вирусная инфекция с аэрозольным механизмом передачи возбудителя, характеризующаяся тяжёлой интоксикацией, двухволновой лихорадкой и везикулёзно-пустулёзными экзантемой и энантемой.

Источник и резервуар возбудителя — больной с последних дней инкубационного периода до полного выздоровления (максимальную опасность больные представляют с 3-8-го дня болезни).
Механизм заражения натуральной оспы — аэрозольный. Передача возбудителя происходит воздушно-капельным или воздушно-пылевым путём. Факторы передачи: инфицированные вирусом воздух, пыль, нательное и постельное белье. Возможно заражение через конъюнктиву, повреждённую кожу; у беременных — трансплацентарное заражение плода. Эпидемическую опасность также представляют трупы умерших от оспы. Естественная восприимчивость людей достигает 95%. После перенесённого заболевания, как правило, развивается стойкий иммунитет, но возможно и повторное заболевание (у 0,1-1% переболевших). Натуральная оспа — высококонтагиозное заболевание. Высокий уровень заболеваемости с эпидемическим характером и циклическими подъёмами через каждые 6-8 лет регистрировался в странах Африки, Южной Америки и Азии. Чаще заражались дети в возрасте 1-5 лет. В эндемичных странах подъём заболеваемости отмечался в зимне-весенний период.
26 октября 1977 г. был зарегистрирован последний случай оспы. В 1980 г. ВОЗ сертифицировала ликвидацию оспы во всём мире. Комитет ВОЗ по ортопоксвирусным инфекциям в 1990 г. рекомендовал в виде исключения проводить вакцинацию исследователям, работающим с патогенными ортопоксвирусами (в том числе с вирусом натуральной оспы) в специализированных лабораториях и в очагах оспы обезьян.
При выявлении больных натуральной оспой или при подозрении на заболевание устанавливают режимно-ограничительные мероприятия (карантин) в полном объёме. Контактных лиц изолируют в специализированное обсервационное отделение на 14 дней. Для экстренной профилактики натуральной оспы применяют метисазон и рибавирин (виразол) в терапевтических дозах с одновременным применением оспенной вакцины.

Натуральная оспа вызывается крупным ДНК-содержащим вирусом Orthopoxvirus variola семейства Poxviridae рода Orthopoxvirus. Размеры кирпичеобразных вирионов — 250-300x200x250 нм. Вирион имеет сложное строение. Снаружи расположена оболочка, которая формируется при выходе из клетки. Наружная липопротеидная мембрана, включающая гликопротеиды, собирается в цитоплазме вокруг сердцевины. Нуклеопротеидный комплекс, заключённый во внутреннюю мембран>, состоит из белков и одной молекулы двухцепочечной линейной ДНК с ковалентно замкнутыми концами.
Вирус натуральной оспы имеет четыре основных антигена: ранний ES-антиген, формирующийся до начала синтеза вирусной ДНК; родоспецифический LS-антиген. относящийся к неструктурным полипептидам; группо-специфический нуклеопротеидный NP-антиген (продуцирует образование вирус-нейтрализующих антител), состоящий из ряда структурных полипептидов; видоспецифический гемагглютинин — гликопротеид. локализующийся в липопротеидной оболочке вириона.
Основные биологические свойства, имеющие значение при лабораторной диагностике натуральной оспы:
- при размножении в цитоплазме эпителиальных клеток образуются специфические цитоплазматические включения — включения В (виросомы) или тельца Гварниери;
- на хорион-аллантоисной оболочке куриных эмбрионов вирус размножается с образованием чётко ограниченных мономорфных куполообразных оспин белого цвета;
- обладает умеренной гемагглютинирующей активностью;
- вызывает цитопатическое действие и феномен гемадсорбции в клетках перевиваемой линии почек эмбриона свиньи.
Возбудитель натуральной оспы высоко устойчив к воздействию факторов окружающей среды. В оспенных корках при комнатной температуре вирус сохраняется до 17 мес; при температуре -20 °С — 26 лет (срок наблюдения), в сухой среде при 100 °С инактивируется через 10-15 мин, при 60 °С — через 1 ч. Погибает под действием 1-2% раствора хлорамина через 30 мин, 3% раствора фенола — через 2 ч.
При аэрозольном механизме заражения поражаются клетки слизистой оболочки носоглотки, трахеи, бронхов и альвеол. В течение 2-3 дней вирус накапливается в лёгких и проникает в регионарные лимфатические узлы, где активно реплицируется. По лимфатическим и кровеносным путям (первичная виремия) он попадает в селезёнку, печень и свободные макрофаги лимфатической системы, в которых размножается. Через 10 дней развивается вторичная виремия. инфицируются клетки кожи, почек, ЦНС, других внутренних органов и появляются первые признаки болезни. Характерный для вируса тропизм к клеткам кожи и слизистых оболочек приводит к развитию типичных оспенных элементов. В паренхиматозных органах развиваются изменения дистрофического характера. При геморрагической оспе поражаются сосуды с развитием ДВС.
Инкубационный период натуральной оспы длится в среднем 10-14 дней (от 5 до 24 дней). При вариолоиде — 15-17 дней, при алястриме — 16-20 дней.
Течение натуральной оспы разделяют на четыре периода: продромальный (2-4-е сутки), период высыпаний (4-5 сутки), период нагноения (7-10-е сутки) и реконвалесценцию (30-40 сутки). В продромальный период внезапно с ознобом повышается температура до 39-40 С, возникают следующие симптомы натуральной оспы: сильная головная боль, миалгия, боль в поясничной области и животе, тошнота, иногда рвота. У некоторых больных на 2-3-и сутки в области бедренного треугольника Симона и грудных треугольников появляются типичные симптомы натуральной оспы: кореподобная или скарлатинополобная продромальная сыпь (rose rack). С 3-4-х суток болезни на фоне снижения температуры возникает истинная сыпь, свидетельствующая о начале периода высыпаний. Сыпь распространяется центробежно: лицо → туловище → конечности. Элементы сыпи проходят характерную эволюцию: макула (пятно розового цвета) → папула → везикула (многокамерные пузырьки с пупковидным втяжением в центре, окружённые зоной гиперемии) → пустула → корки. На одном участке сыпь всегда мономорфная. На лице и конечностях, включая ладонные и подошвенные поверхности, элементов экзантемы больше. Энантема характеризуется быстрым превращением везикул в эрозии и язвы, что сопровождается болезненностью при жевании, глотании и мочеиспускании. С 7-9-х суток, в период нагноения, везикулы превращаются в пустулы. Резко повышается температура, нарастают явления интоксикации.
К 10-14-м суткам пустулы начинают подсыхать и превращаться в желтовато-бурые, затем чёрные корки, что сопровождается мучительным кожным зудом. К 30-40-м суткам болезни, в период реконвалесценции, происходит шелушение, иногда пластинчатое, и отпадение корок с образованием рубчиков лучистого строения розового цвета, впоследствии бледнеющих, придающих коже шероховатый вид.
Существует несколько клинических классификаций натуральной оспы. Наибольшее распространение получила классификация Rao (1972), признанная комитетами ВОЗ, и классификация по степени тяжести клинических форм.
Классификация клинических типов большой оспы (variola major) с основными особенностями течения по Rao (1972)
источник
Болезнь, от которой умерли королева Англии Мария Вторая и император Японии Хагисияма, наследник Петра Первого и сын Сулеймана Великолепного, король Испании Людовик Первый и принцесса индейцев Покахонтас. Вирус, который стирал с лица земли города Средневековья и целые деревни Африки в 20-м веке. Это все про натуральную оспу. Что известно об этом заболевании современному обывателю? Попробуем восполнить пробелы о заболевании натуральной оспой, которая по своим последствиям стоит наравне с чумой и сибирской язвой.
Сегодня натуральная оспа – единственная вирусная инфекция, которая усилиями эпидемиологов ликвидирована на территории всех континентов. Но так было не всегда. Последний достоверный случай заражения этой болезни зафиксирован в 1977 году, а в 1980 году Всемирная организация здравоохранения заявила об искоренении этого заболевания. Термин «оспа», или Variola, появился в записях епископа Авенча Мария (570 год нашей эры), хотя, судя по описанию симптомов, именно натуральная оспа истребила третью часть жителей Афин в 430-х годах до нашей эры и была моровым поветрием, которое косило воинов войска Марка Аврелия в период Парфянских войн в 165-180-х годах нашей эры. Крестовые походы XI-XIII веков открыли шествие натуральной или черной оспы по Европе и Скандинавии. Испанские конкистадоры привезли натуральную оспу в Южную Америку. Там от нее умерло 90 % коренного населения. Вплоть до последнего времени оспа была эпидемиологическим заболеванием, смертность от которого превышала 40 %.
Что же это за болезнь и каковы ее симптомы? Натуральная оспа – опасное контагиозное заболевание, передающееся воздушно-капельным путем. В организме возбудитель размножается в лимфатической системе, затем поражает внутренние органы. Источником заражения человеческой (натуральной) оспы, фото симптомов которой не для слабонервных, может быть только человек, хотя оспой болеют кошки, обезьяны, копытные и другие млекопитающие. Вирус животных может вызвать заболевание у человека. Однако оно несравнимо по тяжести и последствиям с натуральной человеческой оспой.
Инкубационный период болезни – от 10 до 20 дней, больной неконтагиозен. Заразившийся человек в течение 3-4 дней испытывает головные боли и боли в поясничном отделе. Наблюдается рвота и лихорадка, повышение температуры тела до 40 градусов. На 2-й день появляется высыпание, которое распространяется центробежно (лицо, тело, конечности). Сыпь начинается с макул (розовых пятен), они переходят в папулы и везикулы в виде многокамерных пузырьков, затем следует стадия пустул (гнойных пузырьков). Сначала возникает на груди, бедрах, затем распространяется на все тело. На 7-е сутки пустулы нагнаиваются, начинается поражение нервной и кровеносной систем. Затем пустулы лопаются, а на их месте остаются шрамы. При тяжелом течении смерть наступает в результате сердечной недостаточности и токсического шока на 3-4-е сутки. Среди перенесших заболевание каждый пятый поражается слепотой, но все переболевшие получают стойкий пожизненный иммунитет.
Методы профилактики натуральной оспы пришли в Европу из Азии. Различные варианты инокуляции (введение живых возбудителей, инфицированного материала) были известны давно. В Китае нюхали высушенные корки, в Персии их глотали, в Индии надевали рубашки, пропитанные гноем. Мусульмане Средиземноморья смешивали гной, взятый у больного на 12-й день болезни, с кровью в царапине на предплечье реципиента. Именно последний метод пришел в Европу как вариоляция. Его распространению мы обязаны леди Мэри Уортли Монтегю – жене посла Англии в Турции. Именно она в 1718 году привила таким способом себя и своих детей. И хотя для семейства Монтегю вариоляция дала ожидаемый результат, метод не был достаточно безопасным. От такой процедуры не было никаких гарантий, течение болезни могло быть очень тяжелым и часто приводило к летальному исходу (до 2 % смертности). Кроме того, метод не давал гарантий иммунитета и приводил к развитию эпидемий.
Честь создания прививки от натуральной оспы принадлежит английскому врачу Эдварду Дженнеру (1749-1823). Он заметил, что доярки, переболевшие коровьей оспой, не болеют в период эпидемии человеческой натуральной оспы. Именно он разработал методику вакцинации людей коровьей оспой, а затем и материалом, взятым у людей, привитых коровьим вирусом. Кстати, слово «вакцинация» происходит от латинского слова «вакка», что в переводе значит корова. Первым человеком, которому Дженнер сделал такую прививку с использованием материала, взятого с рук молочницы, перенесшей коровью оспу, был мальчик 8 лет Джеймс Фиппс. Он в легкой форме перенес заболевание, не заболевал впоследствии, а благодарный доктор построил ему дом и собственноручно посадил в его саду розы.
Но прежде чем стать всемирной панацеей, методика Дженнера долгое время преодолевала сопротивление медицинских консерваторов. И только после убедительных доказательств безопасности и эффективности вакцинации от натуральной оспы она была признана мировым сообществом. Эдварду Дженнеру повезло дожить до своего признания – до самой своей кончины он руководил английским обществом оспопрививания.
В России в то время от натуральной оспы умирал каждый седьмой ребенок. Оспопрививание в России началось в 1768 году с вариоляции царской семьи – Екатерины Второй и ее сына Павла. Императрицу впоследствии называли истинным героем, а ее поступок историки сравнивали с победой над турками. Оспенный материал был взят приглашенным британским врачом Г. Димедалем у Саши Маркова – семилетнего крестьянского мальчика. Врач получил от царской семьи титул барона, а Саша – фамилию Оспенный и дворянство.
Ученик Дженнера профессор Е. О. Мухин в 1801 году сделал первую в России прививку вакцины, полученной от ее изобретателя. В присутствии царственных особ Антону Петрову, воспитаннику московского дворянского дома, была проведена вакцинация возбудителями натуральной оспы. Процедура была успешной, а мальчик получил фамилию Вакцинов и пожизненную пенсию. Был издан соответствующий указ, и уже к 1804 году оспопрививание проводилось в 19 российских губерниях, было привито почти 65 тысяч человек.
Вирус, вызывающий данное заболевание, относится к ДНК-содержащим поксвирусам семейства Poxviridae, рода Orthopoxvirus. У человека возбудителями натуральной оспы являются два вида — Variola major (классическая оспа, летальность — более 50 %) и Variola minor (алястрим с летальностью до 3 %). Это крупные вирусы размером до 220 на 300 нанометров. В световой микроскоп их впервые увидел в 1906 году немецкий биолог Энрик Пашен (1850-1936).
Вирион вируса натуральной оспы (фото см. выше) имеет овальную форму, в середине располагается ДНК с белками (1), способными самостоятельно запустить синтез информационных РНК в клетке хозяина. Сердцевина покрыта оболочкой (2) и напоминает по форме гантели, так как она сдавлена с двух сторон боковыми телами (3). Вирус натуральной оспы имеет две оболочки – белковую и липидную (4). Попадая в организм человека, вирус поражает все клетки, не испытывая предпочтение к каким-либо определенным. При этом поражение кожных покровов затрагивает глубокие слои дермы. В пустулах и корочках возбудитель натуральной оспы вирулентен долго, сохраняется в трупах. Вирус высоко контагиозен (заразен), может длительный период сохраняться в окружающей среде, не погибает при заморозке.
Клиника и симптоматика болезни, вызванной возбудителем натуральной оспы, очень характерна, и диагноз устанавливается по внешним признакам. Другое дело, что врачей, видевших воочию больного, уже не осталось. Поэтому в первые дни, когда появляются общие симптомы, но нет еще сыпи, диагностика натуральной оспы затруднена. А ведь в этот период больной уже контагиозен и может заражать окружающих воздушно-капельным путем. Именно поэтому так эффективны меры карантина. Для определения натуральной оспы микробиология использует методы электронной микроскопии и полимеразной цепной реакции. При этом исследуется содержимое пустул, корочек, мазков слизи. Для современного лечения натуральной оспы (в случае возрождения заболевания) могут применяться противооспенные иммуноглобулины и противовирусные препараты, а также антибиотики широкого спектра. Наружно возможно применение антисептических средств. Параллельно необходимо проведение детоксикационной терапии.
Профилактические меры сводятся к вакцинации. Невакцинированные люди все восприимчивы к возбудителю, естественного иммунитета у человека к этой болезни нет. Особенной восприимчивостью отличаются дети до четырех лет. Современные вакцины выращивают на эмбрионах кур или на культуре тканей. В мире их существует несколько, все прошли сертификацию ВОЗ. Вакцинация проводится зараженными бифуркационными иглами, которыми делают до 15 проколов на предплечье. После чего место прививки закрывается. В течение недели после процедуры возможны лихорадка и миалгии. Успешность операции проверяется наличием папулы на 7-й день. Иммунитет сохраняется 5 лет, после чего начинает снижаться и становится незначительным через 20 лет. Сегодня вакцинирование показано только людям, профессиональная деятельность которых связана с высоким риском заражения (сотрудники соответствующих лабораторий).
Они могут встречаться у 1 вакцинированного на 10 тысяч пациентов. Связаны в первую очередь с заболеваниями кожи. Противопоказаниями являются беременность, аутоиммунные заболевания, воспаления глаз. К тяжелым осложнениям относится энцефалит (1:300 000), экзема, миокардит, перикардит, сыпь неинфекционного происхождения. И все же прививка предотвратит или существенно уменьшит тяжесть течения болезни. Она рекомендована всем членам семьи больного и контактным людям, для которых устанавливается карантин минимум на 17 дней.
В середине XX века страны Европы, США, Канада и Советский Союз смогли ввести обязательную вакцинацию населения. Всемирная организация здравоохранения в 1959 году объявила тотальную войну против натуральной оспы на планете. Идею о всемирной вакцинации предложил русский академик и вирусолог Виктор Михайлович Жданов (1914-1987), который был заместителем министра здравоохранения СССР и директором Института вирусологии имени Дмитрия Иосифовича Ивановского. В течение 20 лет на эту кампанию потрачены миллионы долларов. Уже к 1971 году оспа исчезла в Южной Америке и Азии. Последний случай заболевания был зарегистрирован в Сомали (1977), где заражение произошло естественным путем. В 1978 году был зарегистрирован случай заражения в лаборатории. В 1980-м ВОЗ заявила о полном уничтожении оспы человеческой на Земле. Сегодня ее возбудители сохранены в американском Центре по контролю и профилактике заболеваний в лаборатории университета Эмори (Атланта) и в лаборатории российского Государственного научного центра вирусологии и биотехнологии «Вектор» (Кольцово).
После 1980 года большинство стран отказались от обязательной вакцинации населения. Наши современники – это уже второе поколение, которое живет невакцинированным. Однако, несмотря на то что носителем возбудителя являются только люди, нет гарантии, что вирус оспы приматов не мутирует. Вторая угроза возвращения болезни – отсутствие гарантий, что ВОЗ имеет полные данные о сохранных штаммах вируса. Ведь не зря после скандала 2001 года в США, когда были разосланы конверты со спорами возбудителя сибирской язвы, все военнослужащие Америки были вакцинированы от оспы. Будем надеяться, что запасы вакцины в эпидемиологических лабораториях все же останутся невостребованными.
Данные об использовании оспы как биологического оружия известны. Так, в период Франко-индейской войны (1756-1763) Великобритания применяла оспу как биологическое оружие против Франции и индейцев. Есть данные об исследованиях по созданию оружия на основе оспы во время Второй мировой войны (1939-1945). Существует версия, что США рассматривали сценарий применения такого оружия в период войны во Вьетнаме на тропе Хо Ши Мина. В период холодной войны в Советском Союзе проводились исследования по объединению вирусов оспы и Эболы. Однако широкого размаха эти исследования не получили ввиду неэффективности такого оружия из-за доступности противооспенных вакцин. Но и сегодня в СМИ появляются материалы, которые вселяют определенные тревожные настроения.
Американские иммунологи из Калифорнийского университета опубликовали данные своих исследований, в которых говорится о том, что отмена вакцинации от оспы могла привести к росту заражений вирусом иммунодефицита человека. По их данным, в тканях вакцинированных от оспы людей возбудитель иммунодефицита размножается в пять раз медленнее. Это не означает, что прививка от оспы защитит вас от другого смертоносного патогена. Ключевую роль в этом защитном механизме ученые отводят рецепторным белкам мембран клеток (CCR5 и CD4), которые использует вирус для проникновения в клетку. Как подчеркивают ученые, эти исследования пока проведены лишь на культурах тканей, а не на всем организме. Но даже малая вероятность снижения риска заражения заслуживает внимания и изучения. При дальнейшем подтверждении эффективности вакцинирования от оспы для снижения риска заражения вирусом иммунодефицита человека (пусть и не на 100 %) к прежним методикам вернуться вполне возможно и не так сложно.
По словам эпидемиологов и инфекционистов, все инфекции управляемы, а управляются они вакцинацией. Отказываясь от профилактических прививок, мы рискуем сделать инфекцию неуправляемой. Именно так произошло с дифтерией, когда в 90-х годах жители постсоветского пространства массово отказывались прививаться. Эпидемия дифтерии 1994-1996 годов наглядно продемонстрировала несостоятельность таких отказов. Врачи из стран Европы ехали в страны СНГ, чтоб увидеть, как выглядит дифтерия.
Сегодня оспа не единственная болезнь, побежденная человечеством. В развитых странах на грани исчезновения смертоносные спутники человека – коклюш, паротит, краснуха. До совсем недавнего времени вакцина от полиомиелита содержала три серотипа (разные типы вируса). Сегодня она содержит уже два серотипа – третья разновидность штамма возбудителя ликвидирована. Прививаться или нет – решать каждому самостоятельно. Но не стоит недооценивать достижения медицины и пренебрегать элементарными методами защиты.
Имя Эдварда Дженнера вошло в историю борьбы человечества с пандемиями. Во многих странах ему установлены памятники, его именем названы университеты и лаборатории. Он стал почетным членом множества научных обществ и академий, а некоторые индейские племена даже прислали ему почетные пояса. В 1853 году в Лондоне ему открыт памятник (сначала он располагался на Трафальгарской площади, впоследствии был перенесен в Кенсингтонские сады), на открытии которого принц Альберт сказал:
Ни один врач не спас жизнь такому значительному числу людей, как этот человек.
Великий скульптор Монтеверди создал другой памятник, который увековечил момент прививания оспы ребенку. Скульптура установлена в Булони (Франция). И если автором открытия заслуженно считается Дженнер, то ребенок Джеймс – его соавтор, хоть он и не подозревал, какую роль он сыграет в судьбе всего человечества.
источник
Натуральная оспа
Натуральная оспа (variola vera) – острое высококонтагиозное вирусное заболевание, протекающее с тяжелой интоксикацией и развитием везикулезно-пустулезных высыпаний на коже и слизистых оболочках.
Исторические сведения. С древнейших времен натуральная оспа была известна в Китае, Индии, Египте. В VI в. она проникла в Европу, а в XVI—XVII вв. распространилась по всему миру. Только в Европе в отдельные годы оспой болели около 10 млн человек, из них умерли 25—40 % заболевших.
В 1919 г. была введена всеобщая вакцинация населения в Советской России. В результате государственных мероприятий по борьбе с этим заболеванием к 1937 г. натуральная оспа в нашей стране была полностью ликвидирована.
На XI сессии Всемирной ассамблеи здравоохранения (ВАЗ) в 1958 г. советское правительство внесло предложение о проведении всемирной программы ликвидации оспы. В результате глобальных усилий международной и национальных систем здравоохранения по реализации этой программы заболеваемость натуральной оспой была полностью ликвидирована, в мае 1900 г. на XXXIII сессии ВОЗ был подписан сертификат о ликвидации оспы на Земле. С этого года обязательная вакцинация против этого заболевания прекращена.
Этиология. Возбудитель натуральной оспы – orthopoxvirus variola из рода orthopoxvirus, семейства Poxviridae – представлен двумя разновидностями: а) О. variola var. major – собственно возбудитель натуральной оспы; б) О. variola var. minor – возбудитель алястрима, доброкачественной формы оспы человека в странах Южной Америки и Африки.
Возбудитель натуральной оспы относится к ДНК-содержащим вирусам размером 240—269 х 150 нм, вирус обнаруживается в световом микроскопе в виде телец Пашена. Возбудитель оспы устойчив к воздействию различных физических и химических факторов, при комнатной температуре он не утрачивает жизнеспособности даже через 17 мес.
Эпидемиология. Натуральная оспа относится к особо опасным инфекциям. Резервуар и источник вирусов – больной человек, который является заразным с последних дней периода инкубации до полного выздоровления и отпадения корочек. Максимальная заразность отмечается с 7—9-го дня болезни. Заражение оспой происходит воздушно-капельным, воздушно-пылевым, контактно-бытовым, инокуляционным и трансплацентарным путями. Наибольшее значение имеет воздушно-капельный путь передачи возбудителей. Восприимчивость людей к натуральной оспе абсолютная. После перенесенного заболевания сохраняется стойкий иммунитет.
Патогенез и патологоанатомическая картина. После проникновения в организм человека вирус реплицируется в регионарных лимфатических узлах, затем кровью разносится во внутренние органы (первичная вирусемия), где реплицируется в элементах системы мононуклеарных фагоцитов (в течение 10 дней). В дальнейшем наступает генерализация инфекции (вторичная вирусемия), что соответствует началу клинической манифестации болезни.
Обладая выраженным тропизмом к тканям эктодермального происхождения, вирус вызывает в них отек, воспалительную инфильтрацию, баллонирующую и ретикулярную дегенерацию, что проявляется высыпаниями на коже и слизистых оболочках. При всех формах болезни развиваются паренхиматозные изменения во внутренних органах.
Клиническая картина. Различают следующие формы болезни: тяжелые – геморрагическая оспа (оспенная пурпура, пустулезно-геморрагическая, или черная, оспа) и сливная оспа; средней тяжести – рассеянная оспа; легкие – вариолоид, оспа без сыпи, оспа без температуры.
Клиническое течение натуральной оспы можно разделить на ряд периодов. Инкубационный период продолжается в среднем 9—14 дней, но может составлять 5—7 дней или 17—22 дня. Продромальный период длится 3—4 дня и характеризуется внезапным повышением температуры тела, болями в поясничной области, миалгиями, головной болью, часто рвотой. В течение 2—3 сут у половины больных появляется продромальная кореподобная или скарлатиноподобная сыпь, локализующаяся преимущественно в области бедренного треугольника Симона и грудных треугольников. К концу продромального периода температура тела снижается: при этом на коже и слизистых оболочках возникает оспенная сыпь.
Период высыпания характеризуется повторным постепенным повышением температуры и этапным распространением оспенной сыпи: вначале она возникает на липе, затем на туловище, на конечностях, поражая ладонные и подошвенные поверхности, максимально сгущаясь па лице и конечностях. На одном участке кожи сыпь всегда мономорфна. Элементы сыпи имеют вид пятен розового цвета, быстро превращающихся в папулы, а спустя 2—3 дня в оспенные пузырьки, имеющие многокамерное строение с пупковидным птяжением в центре элемента и окруженные зоной гиперемии.
С 7—8-го дня болезни развивается нагноение оспенных элементов, сопровождающееся значительным подъемом температуры, резким ухудшением состояния больного. Пустулы теряют многокамерное строение, спадаются при проколе, крайне болезненны. К 15—17-му дню пустулы вскрываются, подсыхают с образованием корочек, при ;)том болевые ощущения уменьшаются, появляется нестерпимый кожный зуд.
В течение 4—5-й недели болезни на фоне нормальной температуры тела отмечаются интенсивное шелушение, отпадение корочек, на месте которых остаются глубокие белесоватые рубчики, придающие коже шероховатый (рябой) вид. Длительность болезни при неосложненном течении 5—6 нед. Наиболее тяжело протекают геморрагические формы оспы, нередко сопровождающиеся развитием инфекционно-токсического шока.
Прогноз. При неосложненном течении болезни летальность достигала 15 %, при геморрагических формах – 70—100 %.
Диагностика. Основывается на данных эпидемиологического анамнеза, результатах клинического обследования. Специфическая диагностика предполагает выделение вируса из элементов сыпи (электронная микроскопия), заражение куриных эмбрионов и обнаружение антител к вирусу оспы (с помощью РНГА, РТГА и метода флюоресцирующих антител).
Лечение. Применяется комплексная терапия, включающая использование противооспенного иммуноглобулина, метисазона, антибиотиков широкого спектра действия и дезинтоксикационных средств.
Профилактика. Следует изолировать больных, а также проводить в течение 14 дней обсервацию контактных лиц с вакцинацией их. В полном объеме осуществляются карантинные мероприятия.
источник