Профилактические мероприятия по предупреждению ветряной оспы — острой вирусная антропонозной инфекционной болезни с аэрозольным механизмом передачи возбудителя. Диагностика заболевания по клиническим и эпидемиологическим данным, его клиника и лечение.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru//
Размещено на http://www.allbest.ru//
Ветряная оспа ( Varicella)- острая вирусная антропонозная инфекционная болезнь с аэрозольным механизмом передачи возбудителя . Характерна полиморфная макуло папулезно- везикулезная сыпь и лихорадка.
Больных изолируют дома до 5-го дня со времени появления последнего свежего элемента сыпи , обычно не госпитализируют .Дети до 3 лет , ранее не болевшие , подлежат разобщению и наблюдению с 11 до 21-го дня с момента контакта. Контактным детям с отягощенным фоном рекомендовано введение иммуноглобулина . Вирус нестойкий , поэтому дизенфекцию не проводят . Изоляции подлежат больные осоясывающим герпесом.
Как правило отсутствует. Описаны попытки применения активной иммунизации. Разработаны живые аттенуированные вакцины, которые , которые по наблюдениям их авторов , обеспечивают хороший эффект. Однако большинство специалистов считает проведение массовой вакцинации нецелесообразным.
Мероприятия в эпидемическом очаге .
О случае заболевания или подозрении в нем, а также о случае носительства врач либо средний медицинский работник, независимо от его ведомственной принадлежности, направляет в ЦГЭ экстренное извещение (ф. 058у): первичное — устно, по телефону в течении 2 часов, окончательное — письменно после установления окончательного диагноза, не позже 12 часов с момента его установления.
Меры в отношении источника возбудителя.
Выявление .Больные выявляются на основании: обращения за медицинской помощью, эпидемиологических данных, результатов контроля состояния здоровья при утренних приемах в дошкольные учреждения, результатов активного наблюдения за состоянием здоровья детей.
Диагностика. Диагностика заболевания проводится по клиническим и эпидемиологическим данным.
Учет и регистрация. Первичными документами учета информации о заболевании являются: история карта амбулаторного больного (ф. 025/у), карта стационарного больного (ф. 003/у), история развития ребенка (ф. 112/у). Случай заболевания регистрируется в журнале журнал учета инфекционных заболеваний (ф. № 060/у).
Изоляция .Больной ветряной оспой подлежит изоляции с момента появления сыпи. Чаще она осуществляется на дому. Госпитализация в инфекционный стационар осуществляется по клиническим показаниям (тяжелые и среднетяжелые формы инфекции).
Лабораторное обследование .Лабораторное подтверждение диагноза основано на вирусологическом исследовании содержимого кожных высыпаний, отделяемого носоглотки, крови. Экспресс-диагностика в ранний период проводится с использованием реакции иммунофлюоресценции, в период реконвалесценции применяют реакцию связывания комплемента.
Лечение .В соответствии с протоколами (стандартами) обследования и лечения больных инфекционными и паразитарными болезнями, до клинического выздоровления и прекращения выделения возбудителей.
Критерии выписки .Выписку переболевших осуществляют после клинического выздоровления и отпадения корочек.
Критерии допуска в коллектив .Переболевшие допускаются в коллектив после отпадения корок, но не ранее чем, через 2 недели от начала заболевания. При появлении повторных заболеваний в детском учреждении переболевший ветряной оспой может быть допущен в коллектив сразу после исчезновения клинических проявлений заболевания.
Дератизация не проводится.
Меры в отношении факторов передачи возбудителя.
Проводится до госпитализации больного, или в течение всего времени его лечения на дому, а также в группе ДДУ, где он был выявлен, в течение 21 дня с момента его изоляции. Помещения, где находился (находится) больной хорошо проветриваются, проводится их влажная уборка не реже 2-х раз в день. В организованном коллективе выполняются мероприятия по максимальному рассредоточению детей (раздвигаются кровати, столы и т.д.), в отсутствие детей проводится ультрафиолетовое облучение.
Заключительная дезинфекция — не проводится.
Меры, направленные на лиц, общавшихся с источником инфекции.
Врач, выявивший больного ветряной оспой, выявляет лиц, общавшихся с заболевшим на протяжении 21 дня до появления у него первых клинических признаков заболевания, в ДДУ, школе, семье.
Клинический осмотр ветряной оспа инфекционный болезнь
Осуществляется участковым врачом сразу после выявления очага и включает оценку общего состояния, осмотр зева, кожных покровов (высыпания) и измерение температуры тела.
Сбор эпидемиологического анамнеза
Врач, выявивший больного, устанавливает перенесенные общавшимися подобные заболевания (с признаками высыпания) и их дату, наличие подобных заболеваний по месту работы (учебы, воспитания) общавшихся.
За лицами, бывшими в тесном общении с источником инфекции, устанавливается на 21 день после его изоляции. Ежедневно 2 раза в день (утром и вечером) выполняется опрос, осмотр зева, кожных покровов и термометрия.
Результаты наблюдения вносятся в журнал наблюдений за общавшимися, в историю развития ребенка (ф. 112у), в амбулаторную карту больного (ф. 025у) или в медицинскую карту ребенка (ф. 026у).
Переболевшие ветряной оспой медицинскому наблюдению не подлежат.
Прекращается прием новых и временно отсутствовавших детей в группу, из которой изолирован больной ветряной оспой, в течение 21 дня после изоляции больного.
Запрещается перевод детей из данной группы в другие группы в течение 21 дня после изоляции больного.
Не допускается общение с детьми других групп детского учреждения в течение 21 дня после изоляции больного. На это же время рекомендуется запретить участие карантинной группы (класса) в культурно-массовых мероприятиях. В классе, где учился заболевший, отменяется кабинетная система обучения.
Дети в возрасте до 7 лет, посещающие организованные коллективы, не болевшие ветряной оспой ранее и общавшиеся с источником инфекции в семье (квартире), не допускаются (разобщаются) в организованные коллективы в течение 21 дня с момента последнего общения с больным. Если момент контакта с заболевшим точно установлен, то дети могут быть допущены в коллектив в течение первых 10 дней, а разобщаются с 11 по 21 день с момента контакта.
Сведения о лицах, общавшихся с источником инфекции, передаются по их месту работы, учебы, воспитания.
Дети в возрасте старше 7 лет и лица, ранее переболевшие ветряной оспой, разобщению не подлежат.
Лабораторное обследование контактных — не проводится.
При заносе ветряной оспы в детское лечебное учреждение детям, находившимся в контакте с источником инфекции в палате или даже палатах, выходящих в один коридор, рекомендуется вводить гаммаглобулин, полученный из крови реконвалесцентов, в дозе 1,5-3,0 мл в/м.
Препаратов, применяющихся для профилактики у детей и взрослых ветряной оспы, в России используется всего два — Окавакс и Варилрикс. В состав вакцины Варилрикс включен неомицина сульфат (антибиотик), к которому встречается индивидуальная непереносимость. В этом случае используется вторая альтернативная вакцина Окавакс. Также отличием препарата Окавакс является то, что он вводится однократно, в то время как вакцина против ветряной оспы Варилрикс вводится двукратно. Перерыв при двукратном вакцинировании между инъекциями должен составлять не менее 6 недель, но не более 10. Преимущества однократного введения препарата достаточно спорны. По данным ВОЗ, долгосрочный иммунитет после одной прививки вырабатывается только у 78% вакцинируемых.
Ветряная оспа, ветрянка — острое инфекционное заболевание, характеризующееся лихорадочным состоянием и папуловезикулезной сыпью. Таксономия вируса ветряной оспы. Резервуары инфекции, пути передачи. Роль вируса в городских экосистемах. Протекание болезни.
курсовая работа [210,4 K], добавлен 22.08.2011
Возбудитель ветряной оспы. Размножение вируса и аллергический ответ организма. Лихорадка и другие неспецифические проявления инфекции. Методы специфической профилактики ветряной оспы. Живая аттенуированная вакцина. Региональные программы иммунизации.
презентация [2,6 M], добавлен 28.02.2014
Исследование истории заболевания, вариоляции и вакцинации. Характеристика этиологии, клинической картины и патогенеза, особенностей возбудителя оспы. Изучение осложнений после болезни, диагностики, профилактики и основных методов лечения ветряной оспы.
реферат [30,0 K], добавлен 17.10.2011
Источник инфекции, механизм и пути передачи ветряной оспы. Репликация и накопление вируса с последующей вирусемией. Образование инфильтратов вокруг сосудов серого и белого вещества мозга. Классификация ветряной оспы. Тяжелые формы и осложнения болезни.
презентация [296,3 K], добавлен 18.03.2016
Ветряная оспа — острое инфекционное заболевание с воздушно-капельным путем передачи. Как возникает ветряная оспа. Основные эпидемиологические признаки. Дифференциальная и лабораторная диагностика. Лечение ветряной оспы. Мероприятия в эпидемическом очаге.
реферат [23,5 K], добавлен 12.12.2010
Гигиенические требования к трудовой деятельности детей. Воспитание правильной осанки. Предупреждение плоскостопия, профилактические мероприятия в условиях дошкольного учреждения и дома. Диагностика, симптоматика и методы лечения кори и ветряной оспы.
контрольная работа [24,4 K], добавлен 26.02.2010
Деятельность Нила Федоровича Филатова — одного из основоположников педиатрии. Определение самостоятельности заболевания ветряной оспы. Описание скарлатинозной краснухи и инфекционного мононуклеоза, ранних признаков кори и поражения сердца при скарлатине.
реферат [1,4 M], добавлен 05.04.2015
Симптоматика, особенности клиники наиболее известных детских инфекционных болезней: скарлатины, кори, коклюша, ветряной оспы, краснухи и эпидемического паротита. Роль прививок в их профилактике. Острая респираторная вирусная и аденовирусная инфекции.
реферат [46,3 K], добавлен 10.12.2010
Общая характеристика и возбудители сальмонеллеза — острой бактериальной кишечной инфекции с фекально-оральным механизмом передачи. Патогенез, формы и варианты течения заболевания. Лабораторная диагностика, профилактика и лечение пищевых токсикоинфекций.
презентация [1,8 M], добавлен 21.04.2014
Возбудитель менингококковой инфекции — острой инфекционной болезни, вызываемой Neisseria meningitidis, с аэрозольным механизмом передачи. Эпидемиологическая значимость источников инфекции, ее восприимчивость. Клиническая классификация и осложнения.
презентация [4,2 M], добавлен 18.05.2014
источник
До 5 дня с момента появления последних высыпаний
2. до 5 дня нормальной температуры
3. до 5 дня с момента образования корочек
4. до 5 дня с момента появления сыпи
5. до момента появления геморрагических корочек
31. Вакцинация живой аттенуированной вакциной проводится:
1. согласно календарю плановой иммунизации
2. неиммунным лицам, получающим иммуносупрессирующую терапию
4. неиммунным лицам, которым планируется трансплантация внутренних органов
5. медицинскому персоналу инфекционных больниц и детских учреждений
ВИРУСНЫЕ ГЕПАТИТЫ
Факторы риска инфицирования ВГ с энтеральным механизмом передачи:
Употребление для питья некипяченной воды из сомнительных водо источников инемытых овощей и фруктов4. Употребление в пищу термически необработанных продуктов животногопроисхождения
Факторы риска инфицирования ВГ с парентеральным механизмом передачи:
3. Беспорядочные половые связи
5. Внутривенное введение наркотиков
3. Источник инфекции при HAVмогут являться:
Больной в инкубационном периоде2. Больной в дожелтушном периоде3. Больной в первую неделю желтушного периода
4. Реконвалесцент через 3 месяца от начала болезни
5. Хронический вирусоноситель
4. Источниками инфекции при HBV могут являться:
1. Больной в инкубационном периоде2. Больной в дожелтушном периоде3. Больной в желтушном периоде
4. Реконвалесцент через 3 месяца от начала болезни5. Хронический носитель HBsAg
5. Источником инфекции при HEV могут являться:
1. Больной в инкубационном периоде2. Больной в дожелтушном периоде
3. Хронический носитель HEV
Свиньи5. Грызуны
6. Клиническими критериями циклического течения вирусных гепатитов является наличие:
Дожелтушного периода3. Желтушного периода
4. Периода реконвалесценции
7.Клинико-диагностическими критериями острых вирусных гепатитов могут являться:
1. Трансаминаз-билирубиновая диссоциация2. Циклическое течение3. Наличие серологических маркеров ВГ
4. Признаки портальной гипертензии
Увеличение размеров печени и селезенки
8. Клинико-лабораторными проявлениями ВГ с холестатическим компонентом являются:
2. Преобладание непрямой фракции билирубина
Увеличение содержания в крови холестерина4. Упорный кожный зуд5. Повышение уровня содержания ЩФ и ГГТП
9. Клинико-лабораторными проявлениями безжелтушной формы острых ВГ являются:
1. Отсутствие нарушения билирубиновогообмена
2. Снижение белково-синтетической функции печени
Наличие синдрома цитолиза 4. Наличие серологических маркеров вирусных гепатитов
5. Высокая частота развития ОПЭ
10. Клинико-лабораторными проявлениями безжелтушной формы ВГ являются:
2. Отсутствие синдрома интоксикации
Гепатолиенальный синдром4. Повышение в крови уровня трансаминаз
11.Клинико-лабораторными проявлениями субклинической формы ВГ являются:
1. Клинические проявления дожелтушного периода
2. Изменение размеров печени и селезенки
Повышение активности аминотрансфераз4. Наличие серологических маркеров вирусных гепатитов
12. Клинико-лабораторными проявлениями инаппарантной формы ВГ являются:
1. Повышение трансаминазной активности
3. Клинические признаки дожелтушного периода
4. Увеличение размеров печени и селезенки
Наличие серологических маркеров ВГ
13. Внепеченочные проявления возможны при инфицирования вирусами:
14. Синдром интоксикации при вирусных гепатитах обусловлен:
Избыточной продукцией цитокинов 2. Накоплением в крови продуктов тканевого распада 3. Попаданием в кровь антигенов кишечной микрофлоры 4. Снижением детоксикационной функции печени
15. Лабораторными признаками поражения печени при ОВГ являются показатели:
Цитолиза2. Мезенхимального воспаления3. Холестаза4. Билирубинового обмена5. Белково-синтетической функции
16. Лабораторными признаками цитолизагепатоцитов при острых вирусных гепатитах являются:
1. Повышение активности трансаминаз
2. Повышение содержания в сыворотке крови прямой фракции билирубина
Дата добавления: 2018-04-05 ; просмотров: 251 ; ЗАКАЗАТЬ РАБОТУ
источник
Ветрянка очень заразное заболевание и легко передается от одного человека другому. Заболеваемость ветряной оспой в больших городах наблюдается постоянно, пик заболеваемости приходится на зимне-весенний период.
В детском возрасте заболевание переносится довольно легко, в редких случаях ветрянка может имеет тяжелое течение и еще реже протекает с осложнениями. А вот у взрослых всё наоборот, ветряная оспа всегда протекает тяжело и оставляет после себя много нежелательных последствий.
По этой самой причине многие родители, если есть такая возможность, сознательно заражают своих детей (ходят в гости к больному ветрянкой ), чтобы они перенесли эту инфекцию в детском возрасте в легкой форме.
Другие же напротив, стараются огородить своего ребенка от заболевания и прибегают к различным профилактическим мерам.
Единственным действенным методом профилактики ветрянки является вакцинация. В последние годы вакцинация от ветряной оспы становиться всё более популярной. У этого метода есть и сторонники и противники. Следует отметить, что прививаться от ветряной оспы могут только те, кто ранее не болел этой инфекцией. Имеются и возрастные ограничения — прививку можно делать детям, которым исполнился один годик.
Другие профилактические меры против ветрянки помогают снизить риск заражения, но полностью не исключают развития заболевания.
Профилактика ветрянки у детей включает:
- При обнаружении случая заболевания больной ветряной оспой подлежит изоляции. Как правило, изоляция больного осуществляется в домашних условиях. Изоляция больного ветрянкой прекращается спустя 5 дней с момента последнего высыпания. То есть через 5 дней после того, как появился последний элемент сыпи больной становиться не заразным и не опасным для окружающих;
- Так же производится изоляция детей бывших в контакте с больным и не болевших ранее этой инфекцией. Изолируют их с 10 до 21 дня, считая с момента контакта;
- После изоляции больного необходимо провести проветривание помещения в котором он находился. Вирус хоть и заразен, но очень не стоек во внешней среде, быстро погибает под действием ультрафиолетовых лучей и на воздухе. Проведение дезинфекции излишне, можно ограничиться проведением влажной уборки помещения.
Профилактические меры если в семье больной ветрянкой
- Изоляция больного в отдельную комнату;
- У больного должны быть индивидуальные средства гигиены, отдельная посуда и постельное белье;
- Стирка вещей и постельного белья больного должна проводится ежедневно, отдельно от остальных вещей, это касается и посуды;
- Регулярное проветривание комнаты в которой находится больной ветрянкой;
- Если есть кварцевая лампа, можно проводить кварцевание помещения, соблюдая всё правила безопасности согласно инструкции;
- Снизить риск заражения помогают ватно-марлевые повязки. При контакте с больным надевайте маску.
Даже при соблюдении всех мер профилактики (кроме вакцинации) риск заражения остается очень высокий.
Специальных препаратов для профилактики ветряной оспы нет, применение противовирусных средств, также не эффективно. Поэтому разовьется заболевание или нет, зависит от состояния и степени иммунитета.
источник
1. Мероприятия, направленные на источник инфекции
Больные выявляются на основании: обращения за медицинской помощью, эпидемиологических данных, результатов контроля состояния здоровья при утренних приемах в дошкольные учреждения, результатов активного наблюдения за состоянием здоровья детей.
Диагностика заболевания проводится по клиническим и эпидемиологическим данным.
Первичными документами учета информации о заболевании являются: история карта амбулаторного больного (ф. 025/у), карта стационарного больного (ф. 003/у), история развития ребенка (ф. 112/у). Случай заболевания регистрируется в журнале журнал учета инфекционных заболеваний (ф. № 060/у).
О случае заболевания или подозрении в нем, а также о случае носительства врач либо средний медицинский работник, независимо от его ведомственной принадлежности, направляет в ЦГЭ экстренное извещение (ф. 058у): первичное – устно, по телефону в течении 2 часов, окончательное – письменно после установления окончательного диагноза, не позже 12 часов с момента его установления.
Больной ветряной оспой подлежит изоляции с момента появления сыпи. Чаще она осуществляется на дому. Госпитализация в инфекционный стационар осуществляется по клиническим показаниям (тяжелые и среднетяжелые формы инфекции).
1.6. Лабораторное обследование
Лабораторное подтверждение диагноза основано на вирусологическом исследовании содержимого кожных высыпаний, отделяемого носоглотки, крови. Экспресс-диагностика в ранний период проводится с использованием реакции иммунофлюоресценции, в период реконвалесценции применяют реакцию связывания комплемента.
В соответствии с протоколами (стандартами) обследования и лечения больных инфекционными и паразитарными болезнями, до клинического выздоровления и прекращения выделения возбудителей.
Выписку переболевших осуществляют после клинического выздоровления и отпадения корочек.
1.9. Критерии допуска в коллектив
Переболевшие допускаются в коллектив после отпадения корок, но не ранее чем, через 2 недели от начала заболевания. При появлении повторных заболеваний в детском учреждении переболевший ветряной оспой может быть допущен в коллектив сразу после исчезновения клинических проявлений заболевания.
2. Мероприятия, направленные на разрыв механизма передачи
Проводится до госпитализации больного, или в течение всего времени его лечения на дому, а также в группе ДДУ, где он был выявлен, в течение 21 дня с момента его изоляции. Помещения, где находился (находится) больной хорошо проветриваются, проводится их влажная уборка не реже 2-х раз в день. В организованном коллективе выполняются мероприятия по максимальному рассредоточению детей (раздвигаются кровати, столы и т.д.), в отсутствие детей проводится ультрафиолетовое облучение.
2.2. Заключительная дезинфекция – не проводится.
3. Мероприятия, направленные на лиц, общавшихся с источником инфекции
Врач, выявивший больного ветряной оспой, выявляет лиц, общавшихся с заболевшим на протяжении 21 дня до появления у него первых клинических признаков заболевания, в ДДУ, школе, семье.
Осуществляется участковым врачом сразу после выявления очага и включает оценку общего состояния, осмотр зева, кожных покровов (высыпания) и измерение температуры тела.
3.3. Сбор эпидемиологического анамнеза
Врач, выявивший больного, устанавливает перенесенные общавшимися подобные заболевания (с признаками высыпания) и их дату, наличие подобных заболеваний по месту работы (учебы, воспитания) общавшихся.
3.4. Медицинское наблюдение
За лицами, бывшими в тесном общении с источником инфекции, устанавливается на 21 день после его изоляции. Ежедневно 2 раза в день (утром и вечером) выполняется опрос, осмотр зева, кожных покровов и термометрия.
Результаты наблюдения вносятся в журнал наблюдений за общавшимися, в историю развития ребенка (ф. 112у), в амбулаторную карту больного (ф. 025у) или в медицинскую карту ребенка (ф. 026у).
Переболевшие ветряной оспой медицинскому наблюдению не подлежат.
3.5. Режимно-ограничительные мероприятия
Прекращается прием новых и временно отсутствовавших детей в группу, из которой изолирован больной ветряной оспой, в течение 21 дня после изоляции больного.
Запрещается перевод детей из данной группы в другие группы в течение 21 дня после изоляции больного.
Не допускается общение с детьми других групп детского учреждения в течение 21 дня после изоляции больного. На это же время рекомендуется запретить участие карантинной группы (класса) в культурно-массовых мероприятиях. В классе, где учился заболевший, отменяется кабинетная система обучения.
Дети в возрасте до 7 лет, посещающие организованные коллективы, не болевшие ветряной оспой ранее и общавшиеся с источником инфекции в семье (квартире), не допускаются (разобщаются) в организованные коллективы в течение 21 дня с момента последнего общения с больным. Если момент контакта с заболевшим точно установлен, то дети могут быть допущены в коллектив в течение первых 10 дней, а разобщаются с 11 по 21 день с момента контакта.
Сведения о лицах, общавшихся с источником инфекции, передаются по их месту работы, учебы, воспитания.
Дети в возрасте старше 7 лет и лица, ранее переболевшие ветряной оспой, разобщению не подлежат.
3.6. Лабораторное обследование контактных – не проводится.
3.7. Экстренная профилактика
При заносе ветряной оспы в детское лечебное учреждение детям, находившимся в контакте с источником инфекции в палате или даже палатах, выходящих в один коридор, рекомендуется вводить гаммаглобулин, полученный из крови реконвалесцентов, в дозе 1,5-3,0 мл в/м.
3.8. Санитарно-просветительная работа
Острые респираторные вирусные инфекции (ОРВИ, часто называемые ОРЗ – острые респираторные заболевания) – группа заболеваний, похожих по своим признакам, характеризующаяся поражением, в основном, органов дыхания. В процессе развития вирусное заболевание может осложняться бактериальной инфекцией.
Острое респираторное заболевание определяется острым возникновением по крайней мере 2-х из нижеследующих признаков:
• насморк или заложенность носа,
• кашель (с лихорадкой или без нее).
Острая респираторная вирусная инфекция
• насморк или заложенность носа
Этиология. Считается, что более 90% всех случаев ОРВИ вызываются вирусами. Известны более 200 вирусов, среди которых не менее 5 различных групп вирусов и более 300 их подтипов, способных вызывать развитие ОРВИ. Наиболее известными представителями ОРВИ являются риновирусы, коронаровирусы, аденовирусы, респираторно-синцитиальный вирус (РСВ), энтеровирусы, а также вирусы гриппа и парагриппа. При этом наиболее часто регистрируются риновирусная инфекция (30-50% всех случаев ОРВИ) и грипп (5-15%).
Вирусы малоустойчивы к действию физических и химических факторов и при комнатной температуре погибают в течение нескольких часов. К низким температурам возбудители ОРВИ достаточно устойчивы (при минус 70 0 С сохраняют жизнеспособность в течение нескольких лет). Нагревание, высушивание и обычные концентрации растворов дезинфицирующих средств губительно действуют на вирусы.
Источник инфекции. Источник инфекции – больной человек. Возможность вирусоносительства не доказана. Больной опасен в первые дни болезни, после 7-го дня большинство больных уже не заразны. В то же время при пневмонии, осложняющей течение гриппа, вирус обнаруживается в организме до 2–3 недель от начала заболевания. Могут развиваться стертые, бессимптомные формы заболевания, что является важным фактором, способствующим быстрому массовому распространению гриппа. Вирусы гриппа выделяются также от различных видов животных (крупный рогатый скот, свиньи, лошади, домашние птицы и др.). Убедительные данные о массовом заражении людей от животных отсутствуют. Однако вспышки птичьего гриппа свидетельствуют, что вирус преодолел межвидовой барьер от птиц к человеку.
Инкубационный период – составляет 1 до 12 дней (в зависимости от нозологической формы). Больной ОРВИ представляет эпидемиологическую опасность с первых дней заражения и в течение всего периода клинических проявлений заболевания. Наибольшая концентрация вирусов в выделениях из носа бывает во время первых 3 дней заболевания.
Механизм передачи – аэрозольный.
Пути и факторы передачи. Основной путь передачи вируса-возбудителя ОРВИ – воздушно-капельный. Человек может заразиться при вдыхании воздуха, содержащего большое количество вирусов.
Альтернативный путь – контактный. Вирусы выделяются в окружающую среду при кашле и чихании. После этого они оседают на различных поверхностях, остаются на руках больного человека, а также сохраняются на полотенцах, носовых платках и других предметах гигиены. Здоровый человек может заразиться при вдыхании воздуха, содержащего большое количество вирусов, а также при использовании предметов гигиены больного – вирусы при этом попадают через руки на слизистую носа или глаз.
Восприимчивость и иммунитет. Не все люди восприимчивы к возбудителям ОРВИ. Уровень естественного иммунитета может не позволить вирусу проникнуть и развиться в организме. В развитии инфекционного процесса решающее значение отводится воздействию иммунодепрессивных факторов (стресс, плохое питание, хронические заболевания, переохлаждения, плохая экологическая обстановка)
Иммунитет после перенесенного ОРВИ строго типоспецифический, поэтому один и тот же человек может заболеть несколько раз в течение года. В среднем за год взрослый болеет ОРВИ не реже 2-3 раз, ребёнок – от 6 до 10 раз. У больного перенесшего грипп развивается стойкий иммунитет, однако вирус (А, В) крайне изменчив: каждые 3-5 лет появляется новый подтип, к которому иммунитет популяции не сформирован.
При достаточной схожести клинического течения заболеваний точный диагноз можно установить лабораторными методами. Определение точного диагноза болезни важно не только для корректировки тактики терапии специфичной для каждого отдельного типа ОРВИ, но и для оценки периода эпидемиологической опасности больного ОРЗ (различный по длительности инкубационный период) и, как следствие, выработки адекватных профилактических и противоэпидемических мероприятий.
Классификация типов ОРВИ на основе клинических проявлений
| Основные клинические проявления | Инкубационный период | Продолжитель-ность заболевания | |
| Риновирусная инфекция. | Постепенное начало с подъёмом температуры до 38⁰С, познабливание, отёк слизистой носа, гиперсекреция (обильное выделение из носа сначала слизистое, а через несколько дней – более густое) и нарастающие симптомы интоксикации, с последующим слабым течением. Считается основной причиной банальной простуды. | Чаще всего составляет 2-3 дня, но может колебаться в пределах 1-6 суток | Обычно составляет 5-9 суток, насморк иногда (как правило, при отсутствии лечения) продолжается до 2 недель |
| Коронавирусная инфекция. | Заболевание протекает со слабовыраженными симптомами общей интоксикации. Температура чаще нормальная или субфебрильная. Основным симптомом является ринит. Протекает аналогично риновирусной инфекции | Инкубационный период длится 2-3 дня. | 6-7 суток. |
| Аденовирусная инфекция | Часто сопровождается симптомами конъюнктивита Характерным является тетрада симптомов: ринит – фарингит – конъюнктивит – лихорадка. | В пределах от двух до двенадцати дней | От 6 до14 дней |
| Парагрипп | Частыми симптомами являются боль в горле, осиплость, лающий кашель. | От 1 до 6 дней | Длится в среднем 7 дней. Кашель может сохраняться до двух недель и больше. |
| Респираторно-синцитиальная инфекция | Могут отмечать насморк, боль при глотании (фарингит). Лихорадка и интоксикация не характерны, может отмечаться субфебрилитет. Ведущим симптомом PC-инфекции является сухой, продолжительный, приступообразный кашель, который может длиться до 3 нед. | От 2 до 7 дней | В не осложненных случаях продол-жительность лихорадочного периода составляет 2-7 дней. |
Проявления эпидемического процесса. В структуре инфекционной патологии ОРВИ занимает одно из ведущих мест и составляют половину всех острых заболеваний. В эпидемический период может болеть до 20% населения.
В предэпидемический период основной причиной развития ОРЗ является возбудитель парагриппа. В зимний период часто встречается РС-инфекция. На протяжении всего года регистрируются случаи аденовирусной инфекции. В период эпидемии гриппа частота других ОРВИ является довольно высокой.
Эпидемический процесс ОРВИ характеризуется выраженной сезонностью. Распространенность в осенне-весенние, а также зимние месяцы связана с переохлаждением, способствующим развитию этих заболеваний.
Группы риска – дети, пожилые люди, а также люди, страдающие каким-либо врожденным или приобретенным иммунодефицитом.
Факторы риска, обуславливающие широту распространения ОРВИ:
1. Доминирующий удельный вес легких и среднетяжелых форм течения заболевания, определяющий высокий уровень не распознанных больных, представляющих опасность как источник инфекции.
2. Короткий «путь передачи инфекции».
3. Выраженная тропность возбудителя к эпителию слизистых верхних дыхательных путей.
4. Высокая степень антигенной вариабельности возбудителя.
5. Высокий уровень эпидемиологической опасности больного в период инкубации инфекции.
6. Выраженная устойчивость возбудителя при «нормальных микроклиматических режимах».
Профилактика. Система профилактических мероприятий включает три компонента: вакцинацию; применение специальных препаратов; проведение базисных мероприятий.
Вакцинация составляет важнейший компонент системы профилактики гриппа. Опыт и практика не подтвердили эффективность массовой вакцинации против гриппа, поэтому в настоящее время вакцинопрофилактика гриппа проводится в первую очередь лицам, для здоровья которых заболевание гриппом представляет наибольшую опасность (больные сердечно-сосудистыми, легочными, аллергическими и другими заболеваниями).
Специальные препараты для профилактики ОРВИ подразделяются на две группы:
2) иммуностимулирующие средства.
Базисные профилактические мероприятия состоят в выполнении санитарно-гигиенических правил, закаливании. Во время подъема заболеваемости регулярно проветривать жилые и общественные помещения.
Последнее изменение этой страницы: 2016-08-01; Нарушение авторского права страницы
источник
Ветряная оспа – острое антропонозное заболевание, характеризующееся умеренно выраженной общей интоксикацией, доброкачественным течением, везикулезной экзантемой, длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в виде опоясывающего лишая.
Этиология.Возбудителем ветряной оспы является вирус –Varicella—zoster—virus.Относится к семействуHerpesviridae.Является ДНК-содержащим вирусом размером 120-150 нм, окружен оболочкой, содержащей липиды. Во внешней среде малоустойчив, при температуре 50-52С инактивируется через 30 мин. Чувствителен к ультрафиолетовому и рентгеновскому облучению даже в малых дозах. Устойчив к действию низких температур, к повторному замораживанию и оттаиванию.
Источник инфекции.Источником инфекции является только больной человек манифестной формой заболевания. Период заразительности начинается с последних дней инкубационного периода, достигает максимальной высоты в первые дни высыпаний, заканчивается через 5 дней после появления последнего элемента сыпи. После перенесенной инфекции возбудитель длительное время способен персистировать в организме человека. У таких лиц под воздействием различных неблагоприятных факторов возникают рецидивы заболевания в виде опоясывающего лишая. При тесном и длительном контакте с больным опоясывающим лишаем он может явиться источником заражения ветряной оспой. У детей, матери которых перенесли ветряную оспу во время беременности, часто на первом году жизни наблюдается заболевание опоясывающим лишаем. Ветряная оспа и опоясывающий лишай являются разными формами одного и того же инфекционного процесса.
Инкубационный период составляет от 11 до 21 дня, чаще всего – 13-17 дней.
Механизм передачи – аэрозольный.
Пути и факторы передачи.Появляющиеся на слизистой оболочке дыхательных путей наполненные жидким содержимым везикулы разрушаются и находящийся в них вирус при разговоре, кашле, чиханье выделяется в окружающую среду в составе мелкодисперсного аэрозоля. Это обеспечивает его высокую летучесть и распространение воздушно-капельным путем в соседние комнаты, квартиры, с одного этажа на другой. Рассеивание возбудителя из ветряночных пузырьков кожи происходит менее интенсивно в связи с тем, что эпидермис препятствует диссеминации вируса во внешнюю среду. Из-за малой устойчивости вируса к воздействию факторов внешней среды передача через различные предметы и вещи, а также через третьих лиц, хотя и возможна, но не имеет эпидемического значения. Возможно внутриутробное заражение ветряной оспой плода, если мать перенесла эту инфекцию в период беременности.
Восприимчивость и иммунитет.У детей в возрасте до 6 месяцев имеются антитела, полученные от матери. В дальнейшем восприимчивость становится высокой и первая же встреча ребенка с возбудителем приводит к заражению и развитию заболевания. Так как большинство населения переносит эту инфекцию в детском возрасте, то после 15 лет восприимчивых людей к ветряной оспе остается очень мало. Перенесенное заболевание оставляет стойкий пожизненный иммунитет.
Проявления эпидемического процесса.Заболевание имеет глобальное распространение. Заболеваемость ветряной оспой населения Беларуси в последние годы составляет 410,64-548,60 на 100000. Является самой распространенной «детской» инфекцией в мире.Группы риска– до 80% детей переносят ветряную оспу в возрасте от 1 года до 10 лет; максимум заболеваемости приходится на возраст 3-4 года; заболеваемость организованных детей в 3-4 раза выше сверстников, воспитывающихся в домашних условиях.Территории риска– заболеваемость в городах почти в 2 раза выше, чем в сельской местности.Время риска– заболеваемость характеризуется выраженной осенне-зимней сезонностью с максимумом в декабре-январе; удельный вес заболевших в период сезонного подъема составляет 70-80%. Взрослые болеют редко, но заболевание протекает тяжело, часто с осложнениями в виде энцефалита, генерализованного поражения внутренних органов, приводящими к летальному исходу.
Факторы риска. Иммунодефицитные состояния, скученность, нарушения ежедневных фильтров при утренних приемах детей в дошкольные учреждения, несвоевременность проведения противоэпидемических мероприятий в очагах ветряной оспы, иммуносупрессивная терапия, пересадка органов.
Профилактика.Предупреждение распространения ветряной оспы достигается тщательным проведением общегигиенических мероприятий (проветривание, влажная уборка, облучение воздуха бактерицидными лампами). Эффективность профилактики в детских дошкольных учреждениях в значительной мере определяется рационально налаженным ежедневным фильтром детей при утреннем приеме их в учреждение.
В последние десятилетия в ряде стран разработаны живые вакцины против ветряной оспы. Вакцинацию считают целесообразной людям, у которых заболевание ветряной оспой может протекать тяжело (дети и взрослые с иммунодефицитами).
Противоэпидемические мероприятия – таблица 20.
Противоэпидемические мероприятия в очагах ветряной оспы
1. Мероприятия, направленные на источник инфекции
Больные выявляются на основании: обращения за медицинской помощью, эпидемиологических данных, результатов контроля состояния здоровья при утренних приемах в дошкольные учреждения, результатов активного наблюдения за состоянием здоровья детей.
Диагностика заболевания проводится по клиническим и эпидемиологическим данным.
Первичными документами учета информации о заболевании являются: а) карта амбулаторного больного; б) история развития ребенка. Каждый случай заболевания ветряной оспой подлежит регистрации и учету в «Журнале учета инфекционных заболеваний» (ф. 060/у) по месту выявления больного.
Больные ветряной оспой подлежат индивидуальному учету в территориальных ЦГЭ. Врач, выявивший больного, направляет в региональный ЦГЭ «Экстренное извещение …» (ф. 058/у).
Больной ветряной оспой подлежит изоляции с момента появления сыпи. Чаще она осуществляется на дому. Госпитализация в инфекционный стационар осуществляется по клиническим показаниям (тяжелые и среднетяжелые формы инфекции).
Лабораторное подтверждение диагноза основано на вирусологическом исследовании содержимого кожных высыпаний, отделяемого носоглотки, крови. Экспресс-диагностика в ранний период проводится с использованием реакции иммунофлюоресценции, в период реконвалесценции применяют реакцию связывания комплемента.
В соответствии с протоколами (стандартами) обследования и лечения больных инфекционными и паразитарными болезнями, до клинического выздоровления и прекращения выделения возбудителей.
Выписку переболевших осуществляют после клинического выздоровления и отпадения корочек.
Критерии допуска в коллектив
Переболевшие допускаются в коллектив после отпадения корок, но не ранее чем, через 2 недели от начала заболевания. При появлении повторных заболеваний в детском учреждении переболевший ветряной оспой может быть допущен в коллектив сразу после исчезновения клинических проявлений заболевания.
2. Мероприятия, направленные на разрыв механизма передачи
Проводится до госпитализации больного, или в течение всего времени его лечения на дому, а также в группе ДДУ, где он был выявлен, в течение 21 дня с момента его изоляции. Помещения, где находился (находится) больной хорошо проветриваются, проводится их влажная уборка не реже 2-х раз в день. В организованном коллективе выполняются мероприятия по максимальному рассредоточению детей (раздвигаются кровати, столы и т.д.), в отсутствие детей проводится ультрафиолетовое облучение.
В очагах ветряной оспы не проводится.
3. Мероприятия, направленные на лиц, общавшихся с источником инфекции
Врач, выявивший больного ветряной оспой, выявляет лиц, общавшихся с заболевшим на протяжении 21 дня до появления у него первых клинических признаков заболевания, в ДДУ, школе, семье.
Осуществляется участковым врачом сразу после выявления очага и включает оценку общего состояния, осмотр зева, кожных покровов (высыпания) и измерение температуры тела.
Сбор эпидемиологического анамнеза
Врач, выявивший больного, устанавливает перенесенные общавшимися подобные заболевания (с признаками высыпания) и их дату, наличие подобных заболеваний по месту работы (учебы, воспитания) общавшихся.
За лицами, бывшими в тесном общении с источником инфекции, устанавливается на 21 день после его изоляции. Ежедневно 2 раза в день (утром и вечером) выполняется опрос, осмотр зева, кожных покровов и термометрия.
Результаты наблюдения вносятся в журнал наблюдений за общавшимися, в историю развития ребенка (ф. 112у), в амбулаторную карту больного (ф. 025у) или в медицинскую карту ребенка (ф. 026у).
Переболевшие ветряной оспой ранее медицинскому наблюдению не подлежат.
Прекращается прием новых и временно отсутствовавших детей в группу, из которой изолирован больной ветряной оспой, в течение 21 дня после изоляции больного.
Запрещается перевод детей из данной группы в другие группы в течение 21 дня после изоляции больного.
Не допускается общение с детьми других групп детского учреждения в течение 21 дня после изоляции больного. На это же время рекомендуется запретить участие карантинной группы (класса) в культурно-массовых мероприятиях. В классе, где учился заболевший, отменяется кабинетная система обучения.
Дети в возрасте до 7 лет, посещающие организованные коллективы, не болевшие ветряной оспой ранее и общавшиеся с источником инфекции в семье (квартире), не допускаются (разобщаются) в организованные коллективы в течение 21 дня с момента последнего общения с больным. Если момент контакта с заболевшим точно установлен, то дети могут быть допущены в коллектив в течение первых 10 дней, а разобщаются с 11 по 21 день с момента контакта.
Сведения о лицах, общавшихся с источником инфекции, передаются по их месту работы, учебы, воспитания.
Дети в возрасте старше 7 лет и лица, ранее переболевшие ветряной оспой, разобщению не подлежат.
Лабораторное обследование общавшихся не проводится.
При заносе ветряной оспы в детское лечебное учреждение детям, находившимся в контакте с источником инфекции в палате или даже палатах, выходящих в один коридор, рекомендуется вводить гаммаглобулин, полученный из крови реконвалесцентов, в дозе 1,5-3,0 мл в/м.
Проводится беседа об опасности ветряной оспы и важности профилактических мероприятий.
Грипп – острая инфекционная болезнь, протекающая с явлениями общей интоксикации и поражением дыхательных путей.
Этиология.Возбудителями гриппа являются вирусы, относящиеся к родуInfluenzavirusсемействаOrthomyxoviridae.Вирусы гриппа имеют размеры частиц 80–120 нм, являются РНК-содержащими. Известны три типа вирусов гриппа(А, В, С),различающиеся по антигенным характеристикам. С учетом различий в поверхностных антигенах (гемагглютинине(Н)и нейраминидазе(N)вирусы гриппаАподразделяются на 5 подсероваров(H0N1; H1N1; H2N2; H3N2; Hsw1N1).Особенностью вирусов гриппаАявляется постоянная изменчивость поверхностных антигенов – гемагглютинина и нейраминидазы. Изменчивость проявляется в виде антигенного «дрейфа» (частичное обновление гемагглютинина или нейраминидазы в пределах одного подсеровара, что сопровождается появлением новых штаммов вируса), либо в виде антигенного «шифта» (полная замена гемагглютинина или гемагглютинина и нейраминидазы на новые белки), приводящего к возникновению нового подсеровара вирусов гриппаА.Антигенная структура вирусов гриппаВиСболее стабильна, чем вирусов гриппаА.
Вирусы гриппа мало устойчивы к действию физических и химических факторов и при комнатной температуре погибают в течение нескольких часов. К низким температурам возбудитель достаточно устойчив (при минус 70С сохраняет жизнеспособность в течение нескольких лет). Нагревание, высушивание и обычные концентрации растворов дезинфицирующих средств губительно действуют на вирусы гриппа.
Источник инфекции.Источник инфекции – больной человек. Возможность вирусоносительства при гриппе не доказана. Больной опасен в первые дни болезни, после 7-го дня большинство больных уже не заразны. В то же время при пневмонии, осложняющей течение гриппа, вирус обнаруживается в организме до 2–3 недель от начала заболевания. Могут развиваться стертые, бессимптомные формы заболевания, что является важным фактором, способствующим быстрому массовому распространению гриппа. Вирусы гриппа выделяются также от различных видов животных (крупный рогатый скот, свиньи, лошади, домашние птицы и др.). Убедительные данные о массовом заражении людей от животных отсутствуют. Однако вспышки птичьего гриппа в 1997-2003 гг. (Гонконг, Нидерланды) свидетельствуют, что вирус преодолел межвидовой барьер от птиц к человеку.
Инкубационный период– составляет 1–5 дней, в среднем – 2–3 дня.
Механизм передачи – аэрозольный.
Пути и факторы передачи.Реализация механизма передачи происходит в результате непрерывного естественного акта «выдох-вдох». Во время выдоха, чиханья и разговора в капли слизи преимущественно попадают возбудители с верхних отделов дыхательных путей больного (слизистых оболочек полости рта, носа и носоглотки). При кашле вместе со слизью в воздух выбрасываются и вирусы с более глубоких отделов дыхательных путей. Капельки слизи «парят» вокруг больного на расстоянии 1–2 м, редко дальше. Поэтому вирусами гриппа заражаются преимущественно в закрытых помещениях при непосредственном общении с больным. В связи с малой устойчивостью возбудителей гриппа во внешней среде, их передача через предметы обихода (посуду, соски, игрушки и т.д.), загрязненные выделениями больного, играет незначительную роль.
Восприимчивость и иммунитет.Новорожденные невосприимчивы к вирусам гриппа в тех случаях, когда мать к моменту родов имела противогриппозный иммунитет. При заносе гриппа в местность, где давно не было заболеваний этой инфекцией, наблюдается поголовная заболеваемость людей, независимо от возраста. Наибольшая иммунная прослойка формируется в конце эпидемического подъема после перенесенных заболеваний. Появление новых антигенных вариантов вируса гриппа приводит к росту заболеваемости во всех неиммунных возрастных группах с наибольшим поражением в младшем возрасте. Перенесенное заболевание гриппом приводит к формированию типоспецифического иммунитета, который сохраняется продолжительное время.
Проявления эпидемического процесса.Грипп относится к заболеваниям, имеющим повсеместное распространение. К наиболее типичным проявлениям эпидемического процесса гриппа относят: 1) спорадические случаи и сезонные подъемы заболеваемости; 2) эпидемии среди частично иммунного населения (возникают через каждые 2–3 года); 3) пандемии среди неиммунного населения, которые могут быстро распространяться во всем мире (возникают через 11 лет и более).
В прошлом эпидемии и пандемии гриппа Аносили преимущественно экзогенный (заносной) характер. В типичных случаях эпидемии начинались в странах Юго-Восточной Азии. В дальнейшем в эпидемический процесс вовлекались жители Дальнего Востока, по транспортным магистралям инфекция заносилась на Европейский континент, проникала в Африку и, как правило, завершалась в странах Центральной или Южной Америки. В последние десятилетия эпидемии гриппа развиваются по эндогенному типу – за счет активизации местных вариантов вируса гриппаА(заболеваемость вызывают два антигенных варианта вируса гриппа –H3N2иH1N1,а также вирус гриппаВ).Группы риска– дети, пожилые люди и лица, страдающие хроническими заболеваниями сердечно-сосудистой и дыхательной систем.Территории риска– в городах заболеваемость гриппом существенно выше, чем среди жителей сельской местности (чем крупнее город, тем выше показатели заболеваемости гриппом).Время риска– подавляющее число заболеваний гриппом наблюдается в холодное время года, что связано с изменением характера общения людей – преимущественным их нахождением в закрытых помещениях, что способствует реализации аэрозольного механизма передачи и формированию эпидемических вариантов вируса гриппа.
Эпидемии, вызванные вирусом гриппа В,развиваются медленно, охватывают меньшее число людей, длятся около 2–2,5 месяцев. Нередко после эпидемического роста заболеваемости гриппомАна фоне его спада начинается подъем заболеваемости гриппомВ.ГриппСпроявляется спорадическими заболеваниями у детей.
Факторы риска. Тесные контакты с больными по месту жительства или работы, неудовлетворительное гигиеническое состояние жилища, скученность, миграция населения, несоблюдение больными гигиены кашля, чихания, несвоевременное выявление и изоляция больных.
Профилактика.Система профилактических мероприятий при гриппе включает три компонента: 1) вакцинацию; 2) применение специальных препаратов; 3) проведение базисных мероприятий.
Вакцинация составляет важнейший компонент системы профилактики гриппа. Применяются инактивированные гриппозные вакцины, содержащие антигены актуальных вирусов гриппа (H3N2, H1N1, B).В прошлые годы с помощью вакцинации рассчитывали подавить активность эпидемического процесса гриппа и при этом важнейший принцип этого мероприятия состоял в массовом охвате населения (не менее 70%) прививками против гриппа. Опыт и практика не подтвердили эффективность массовой вакцинации против гриппа, поэтому в настоящее время вакцинопрофилактика гриппа проводится в первую очередь лицам, для здоровья которых заболевание гриппом представляет наибольшую опасность (больные сердечно-сосудистыми, легочными, аллергическими и другими заболеваниями).
Специальные препараты для профилактики гриппа подразделяются на две группы: 1) антивирусные (ремантадин, интерферон, адапромини др.); 2) иммуностимулирующие средства преимущественно растительного происхождения (экстракт элеутерококка, настойка аралии, лимонник китайский, женьшеньи др.). Препараты этих групп следует применять с профилактической целью в дозах, зависящих от состояния здоровья и определяемых терапевтом или педиатром.
Базисные профилактические мероприятия состоят в выполнении санитарно-гигиенических правил, закаливании, проведении иглорефлексотерапии и электростимуляции биологически активных точек. Важное значение имеют мероприятия, направленные на предупреждение загрязнений атмосферного воздуха химическими веществами, ультрафиолетовое облучение лица в области носоглотки, ингаляции аэрозолей сборов лекарственных трав, морской соли и соды. В разных странах мира убедились, что грудное вскармливание детей несомненно защищает их от заболевания гриппом. Высоко эффективна сауна, сочетающаяся с купанием в бассейне с прохладной водой.
Кроме того, для предупреждения гриппа необходимо избегать переохлаждения, которое облегчает «приживаемость» возбудителей в организме человека. Зимой принимать витамины, а также включать в пищу продукты, выделяющие фитонциды (лук, чеснок). Во время подъема заболеваемости стараться поменьше бывать в многолюдных местах (кино, театрах, общественном транспорте); регулярно проветривать жилые и общественные помещения, но не допускать сквозняков.
Противоэпидемические мероприятия– таблица 21.
Противоэпидемические мероприятия при гриппе
источник
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи.
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного периода попадает в кровь, обусловливая вирусемию. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и слизистых оболочек, где, размножаясь, приводит к появлению патогномоничной для ветряной оспы сыпи.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
Клинический пример: больной С.,23 года, студент, обратился к участковому врачу с жалобами на повышение температуры до 38,8°С , головную боль, слабость, недомогание, высыпания на лице, волосистой части головы, туловище и конечностях. Со слов пациента, он заболел два дня назад; возникли недомогание, слабость, температура повысилась до 37,4°С. На следующий день состояние ухудшилось, температура поднялась до 38,0°С, отмечалась головная боль, была однократно рвота. К вечеру появилась обильная сыпь (рис. 1).
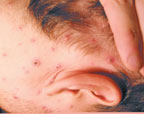 |
| Рисунок 1. Полиморфная сыпь при ветряной оспе на лице и волосистой части головы |
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
Учитывая острое начало болезни, наличие лихорадки, симптомов интоксикации, а также полиморфной сыпи на волосистой части головы, лице, туловище, конечностях и слизистой ротоглотки(рис. 2), пациенту можно поставить предварительный диагноз «ветряная оспа».
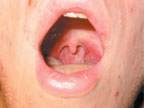 |
| Рисунок 2. Эрозия на слизистой ротоглотки |
Элементы ветряной оспы проходят следующие стадии развития: пятна, папулы, везикулы, корочки. Вначале появляется красное пятнышко размером от булавочной головки до чечевичного зерна круглой или овальной формы. В течение нескольких часов пятна приобретают характер папул с четко очерченным контуром. Через несколько часов либо на следующий день в центре элементов образуется пузырек-везикула с ровными краями и прозрачным серозным содержимым. В случае нагноения везикул образуются пустулы, при этом отмечается глубокое поражение кожи, что может приводить к образованию небольших западений в центре пустул, которые оставляют рубцы. Нередко отмечаются высыпания на конъюнктивах глаз, слизистой оболочке рта (твердом небе, слизистой оболочке щек, деснах, язычке, задней стенке глотки), иногда гортани и половых органах. Ветряночные пузырьки напоминают афты, однако везикулы быстро повреждаются, образуя небольшие поверхностные язвочки (эрозии). Для ветряной оспы характерны многократные высыпания, появляющиеся в несколько приемов, последовательно, в течение 2–5 дней. Такое волнообразное высыпание приводит к тому, что на одном и том же ограниченном участке кожи отмечаются элементы ветряной оспы, находящиеся на различных этапах развития, что придает ветряной оспе полиморфный характер. Помимо специфического высыпания в некоторых случаях в продромальном периоде ветряной оспы отмечается появление на коже продромальной сыпи, английское ее название «rash» («реш»), которая предшествует ветряночному высыпанию. Продромальная сыпь обычно появляется на груди, изредка на верхних конечностях, реже — на лице. Она не обильна, эфимерна, бывает скарлатиноподобной, кореподобной, реже носит геморрагический или эритематозный характер.
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
При геморрагической форме на 2-3- день болезни высыпания наблюдается скопление геморрагического содержимого в пузырьках при одновременном появлении петехий и крупных кровоизлияний на коже и слизистых оболочках. Возможны кровотечения из десен, носа и желудочно-кишечного тракта. Корочка, образующаяся при этой форме, черного цвета, глубоко находящаяся в коже, нередко изъязвляется (рис. 3).
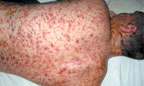 |
| Рисунок 3. Полиморфные высыпания с геморрагическим компонентом у больного ветряной оспой |
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
- Зубик Т. М. и др. Дифференциальная диагностика инфекционных болезней. — Л., 1991.
- Руководство по инфекционным болезням // Под ред. Ю. В. Лобзина. — СПб., 2001.
- Юнусова Х. А., Шамсиев Ф. С. Ветряная оспа. — М., 1999.
- Баран В. М., Талапин В. И. Фармакотерапия инфекционных болезней. — Минск, 1995.
- Детские инфекционные болезни // Под ред. В. В. Фомина. — Екатеринбург, 1992.
- Беренбейн Б. А. и др. Дифференциальная диагностика кожных болезней. — М., 1989.
- Соринсон С. Н. Неотложные состояния у инфекционных больных. — Л.: Медицина, 1990.
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет
источник