Ветряная оспа — острое инфекционное заболевание, характеризующееся умеренной интоксикацией и папулёзно-везикулёзной сыпью на коже и слизистых оболочках.
Причина болезни. Возбудитель Varicella-Zoster-вирус относится к семейству герпесвирусов, ДНК-содержащий, неустойчивый во внешней среде. При попадании в неиммунный организм инфекция проявляется как ветряная оспа, в иммунный — как опоясывающий герпес.
Передача осуществляется воздушно-капельным и редко контактным путями. Заболеваемость возрастает в зимне-весенний период. Ветряная оспа относится к высококонтагиозным инфекциям.
Развитие болезни. Входными воротами инфекции являются верхние дыхательные пути, в эпителии которых происходит первичная репликация вируса. Отсюда вирус проникает в кровь, затем в эпителий кожи и слизистых оболочек, где вызывает поверхностный эпителиальный некроз с, развитием балонной дистрофии и появлением везикулярных высыпаний. В редких случаях, при угнетении системы Т-лимфоцитов, возможна генерализация инфекции (у больных лейкозом, СПИДом, при лечении стероидами и цитостатиками) с развитием висцеральных форм. Течение таких форм тяжелое, летальность достигает 20%. В результате вторичной вирусемии, тропизма вируса к нервной ткани возможен занос вируса в паравертебральные ганглии и задние корешки спинного мозга с последующей его длительной персистенцией и возможностью рецидивирования.
Классификация ветряной оспы.
Тяжесть — легкая, средне-тяжелая, переходная к тяжелой. Течение — без осложнений, с осложнениями.
2. С агравированными общими симптомами: а) с начальным токсикозом; б) с токсикозом в момент массового высыпания.
3. Тяжелая (показатели тяжести): а) поражение внутренних органов; б) геморрагические проявления; в) гангренозные формы.
Клинические проявления. Инкубационный период ветряной оспы в среднем 13-17 дней, с колебаниями от 10 до 23 дней. Заболевание начинается остро. Общеинфекционные симптомы заболевания, как правило, выражены нерезко. Температура тела повышается до 38°С, могут быть недомогание, головная боль. Одновременно или в течение первых суток появляются высыпания на лице, волосистой части головы, которые в течение короткого времени, распространяются по всему телу. Количество элементов сыпи может быть самым разным: от единичных до множественных, покрывающих все тело.
Вначале отдельные элементы сыпи имеют вид розеол или розеолопапул розового или красного цвета с четкими контурами, далее они быстро, в течение нескольких часов, превращаются в блестящие однокамерные пузырьки, с серозным содержимым, расположенные на неизмененном фоне кожи и имеющие розово-красный ободок. Пузырьки на ощупь мягкие, могут иметь вдавление в центре. Размеры пузырьков колеблются от 1-2-х до 5-6 мм. Содержимое пузырьков постепенно мутнеет, они лопаются или просто подсыхают через 1-2 дня после своего появления. В любом случае происходит образование темно-коричневых корочек, которые отпадают спустя 1-2 недели, не оставляя на теле рубцов. Образование корочек сопровождается зудом кожи, что нередко приводит к их преждевременному удалению, дополнительному инфицированию и формированию долго не заживающих гноящихся язвочек, которые в итоге оставляют после себя рубцы. У ряда больных в самом начале заболевания или в его разгаре можно наблюдать эфемерную скарлатинонодобную, кореподобную или ургикарную сыпь, которая носит название рэш (rach). Для ветряной оспы характерен полиморфизм сыпи. Он обусловлен тем, что высыпание происходит не одномоментно, а волнообразно, когда в течение нескольких дней на коже постоянно появляются свежие элементы сыпи. Поэтому на 3-4-й день от начала высыпаний на коже можно одновременно наблюдать все стадии ветряночной сыпи: розеолы, папулы, везикулы, пустулы, корочки и поверхностные язвочки, т.е. «ложный» полиморфизм. Каждое новое подсыпание сопровождается подъемом температуры.
Помимо кожи высыпания могут наблюдаться и на слизистых оболочках полости рта, носа, вульвы; появление сыпи на роговице глаза наблюдается редко; высыпание на слизистой гортани приводит к возникновению ложного крупа.
Критериями тяжести ветряной оспы являются: массивность высыпания, величина везикул, выраженность интоксикации, а также характер и тяжесть осложнений.
Тяжелые формы болезни характеризуются выраженными симптомами токсикоза: гипертермией (39°-40° С), тошнотой, рвотой, сильной головной болью, беспокойством и возбуждением. Как правило, в таких случаях сыпь обильная, сплошь покрывает все лицо, голову, тело. При этом могут преобладать пустулы с пупкообразным вдавлением в центре над везикулезными элементами.
К атипичным формам ветряной оспы относят случаи, когда на коже образуются большие вялые пузыри, что свидетельствует о буллезной форме. Геморрагическая форма характеризуется появлением на коже и слизистых оболочках геморрагий, а содержимое пузырьков становится кровянистым.
Основные диагностические признаки ветряной оспы:
— Эпиданамнез — контакт с больным ветряной оспой с последних дней инкубационного периода до момента отпадения корочек (5 дней после последнего высыпания).
— Наличие полиморфной сыпи, появляющейся одномоментно по всему телу, а также на коже волосистой части головы, лице, слизистых оболочках, сопровождающейся умеренным зудом кожи.
— Характерен «ложный» полиморфизм сыпи.
— Продолжительность высыпаний в среднем 3-5 дней, носит толчкообразный характер, сопровождается повышением температуры тела.
— Интоксикация выражена слабо или умеренно.
Особенности ветряной оспы у детей первого года жизни
— Заболевание начинается с общеинфекционных проявлений, а сыпь появляется спустя 2-5 дней.
— Сыпь более обильная, полиморфная, но иногда элементы сыпи застывают в одной стадии развития. Высыпания могут принимать геморрагический характер.
— Течение болезни более тяжелое с выраженным токсикозом на высоте высыпаний, возможны судороги, потеря сознания.
— Частое наслоение вторичной инфекции с развитием гнойных очагов воспаления (пиодермия, флегмона, абсцессы, пневмония и др.)
— Неблагоприятное течение ветряной оспы наблюдается у детей первого года жизни, ослабленных предшествующими тяжелыми заболеваниями, истощенных, а также у детей, получавших кортикостероиды.
— Вирусологическое исследование. Вирус может быть выделен из везикул в течение первых 3-4 дней после их появления, в мазках, окрашенных серебрением по Морозову, или обнаружен при прямой электронной микроскопии.
— Для серологического исследования можно использовать РСК, РН, ИФА, однако в повседневной практике их не применяют, так как являются методами ретроспективной диагностики.
Дифференциальный диагноз проводят со строфулюсом, простым герпесом, опоясывающим лишаем, герпетиформной экземой Калоши, пузырчаткой, импетиго, токсико-эпидермальным некроли-зом, многоформной экссудативной эритемой.
Лечение. При легких формах заболевания лечение симптоматическое. Для профилактики вторичной бактериальной инфекции необходим строгий гигиенический режим ребенка. Везикулы обрабатывают 1% раствором бриллиантового зеленого или 1-2% раствором перманганата калия.
В тяжелых случаях показаны противовирусные препараты: видарабин, ацикловир, виралекс, ганцикловир. Эффективен иммуноглобулин из расчета 0.2-0,5 мл/кг массы тела. Антибиотики показаны при наличии бактериальных осложнений. Кортикостероиды противопоказаны из-за снижения напряженности специфического иммунитета, кроме случаев ветряночного энцефалита или менингита (под прикрытием антивирусных препаратов). Прием салицилатов строго по показаниям в связи с риском развития синдрома Рея.
Мероприятия в отношении больных и контактных лиц. Госпитализация. По клиническим и эпидемиологическим показаниям. Больной с ветряной оспой подлежит строгой изоляции в стационаре или дома до 5 дня от момента последнего высыпания. Изоляция контактных. Бывшие в контакте с больным ветряной оспой восприимчивые дети, не болевшие ранее, подлежат строгой изоляции с 10 до 21 дня от момента контакта. Лица, получившие иммуноглобулин, нуждаются в изоляции на 23 дня. При появлении повторных заболеваний в детских учреждениях разобщение контактных не проводят. Прием новых детей, не болевших ветряной оспой, и перевод контактных в другие учреждения запрещен.
Условия выписки. Клиническое выздоровление.
Доступ в коллектив. После клинического выздоровления и окончания срока изоляции.
Специфическая профилактика. Восприимчивым детям при высоком риске заболевания ветряной оспой следует вводить Varicella-Zoster — иммуноглобулин (VZIg). Показаниями к его назначению являются: а) вероятность развития осложнений после ветряной оспы; б) вероятность заболевания после контакта с больным; в) вероятность, что контактировавший восприимчив к ветряной оспе.
Контакт здорового ребенка более чем за 2 дня до появления пузырьков и спустя 5 дней после этого, представляет относительно невысокий риск заболевания. Контакт с больным ветряной оспой в домашних условиях всегда завершается заболеванием.
Неспецифическая профилактика. Изоляция больного, проветривание помещения, влажная уборка.
источник
Ветряная оспа (ветрянка) — это острое вирусное заболевание детского возраста, которое сопровождается диссеминированной макулезно-папулезно-везикулезной сыпью на коже и слизистых оболочках и общим интоксикационным синдромом. Ветрянка преимущественно диагностируется в детском возрасте: около 90% всех жителей мира переносят данное заболевание до 15 лет. Пик заболеваемости ветряной оспой выпадает на дошкольный период – 3-4 года. Ветрянка у детей считается одной из наиболее распространенных инфекционных болезней, поскольку восприимчивость человеческого организма к вирусу ветряной оспы составляет практически 100%, а вот после перенесенной ветрянки иммунитет практически пожизненный (исключения составляют лица с иммунодефицитами).
Вирус Herpes zoster — антропонозный ДНК-содержащий вирус, который принадлежит к семейству Herpesviridae 3 типа. Данный инфекционный возбудитель – основная причина возникновения ветрянки и опоясывающего герпеса. Вирус герпеса 3 типа характеризуется высокой контагиозностью и неустойчивостью к условиям внешней среды. В слюне этот вирус сохраняется до 15 минут, а под действием ультрафиолетовых лучей и высокой температуры микроорганизм мгновенно разрушается.
Инфицирование вирусом ветряной оспы осуществляется воздушно-капельным и вертикальным (трансплацентарным) путями. Ветрянкой можно заразиться исключительно от больного человека: за 2 дня до появления у него высыпаний и на протяжении последующих 5 дней. На 6-ой день после возникновения первого элемента сыпи пациент становится эпидемиологически безопасным для окружающих.
Входными воротами для инфекции служит слизистая оболочка верхних дыхательных путей, где вирус активно размножается весь инкубационный период. После попадания возбудителя в кровь наступает вирусемия, что проявляется характерными клиническими признаками.
Вирус герпеса 3 типа тропен не только к клеткам кожи и слизистых оболочек. Данный возбудитель также поражает нервные клетки, что объясняет возникновение опоясывающего герпеса. После перенесенной ветряной оспы у 97% переболевших развивается стойкий пожизненный иммунитет. Но вирус из организма человека никуда не исчезает. Возбудитель переходит в латентное («спящее») состояние и накапливается в нервных ганглиях. При определенных обстоятельствах (снижение иммунитета, переохлаждение, стресс) возникает опоясывающий герпес.
Классическая клиническая картина ветряной оспы характеризуется определенной стадийностью течения:
- Инкубационный период (от момента инфицирования до появления первых клинических симптомов) при ветрянке составляет от 11 до 21 дня.
- Продромальный период (1-2 дня до возникновения характерной сыпи) развивается не у всех детей. За 48 часов до проявления первых элементов высыпаний ребенок жалуется на усталость, снижение аппетита, тошноту, рвоту.
- Период разгара заболевания. Появление первых элементов сыпи сопровождается подъемом температуры тела (37-38°С) и другими проявлениями интоксикационного синдрома (снижение аппетита, недомогание, головная боль, потливость).
- локализация: лицо, волосистая часть головы, вся поверхность туловища (сыпь на животе, бедрах, плечах, груди, но кроме ладоней и стоп), слизистая оболочка рта, зева и наружных половых органов;
- первичный кожный элемент: макулы (красные или розовые пятна), папулы, везикулы; размеры везикул достигают 5мм, вокруг – кольцо гиперемии;
- вторичный кожный элемент: корочка бурого цвета, отпадает через несколько недель;
- характеристика сыпи: полиморфная (на коже ребенка одновременно выявляют кожные элементы на разных стадиях развития), толчкообразная (с периодами подсыпания).
Атипические формы ветряной оспы характеризуются возникновением пустул (первичные кожные элементы, заполненные гноем и кровью) и тяжелой интоксикацией.
4. Период реконвалесценции (выздоровления).
Клиническая картина ветряной оспы у детей до 1 года имеет определенные особенности:
- более выраженный интоксикационный синдром (ребенок вялый, плохо ест, плохо реагирует на внешние раздражители);
- высокая температура (выше 39°С);
- фебрильные судороги;
- рвота;
- частый стул;
- часто везикулы наполняются геморрагической жидкостью;
- высокий риск присоединения вторичной бактериальной инфекции.
Диагностика ветряной оспы основывается на данных физикального осмотра ребенка и эпидемиологического анамнеза. Выявление полиморфной макуло-папуло-везикулезной сыпи и наличие контакта ребенка с носителем вирусной инфекции являются достоверными признаками ветряной оспы. В некоторых случаях применяются лабораторные методы исследования: вирусологические и серологические анализы, ПЦР.
Лечение заболевания направлено на предотвращение суперинфекции и поддержку иммунной системы для быстрой регрессии вирусной патологии. Госпитализации подлежат дети с осложненными и атипичными формами ветряной оспы.
Кожа ребенка во время ветрянки требует тщательного ухода. Он заключается в периодической смене постельного белья и одежды (1 раз в сутки), обрезании ногтей на руках для снижения повреждения кожи. При сильном зуде детям на руки надевают мягкие перчатки.
В постсоветской медицине элементы высыпаний на коже обязательно подвергались обработке анилиновыми спиртовыми или водными растворами, но современные рекомендации по уходу за кожей при ветряной оспе существенно отличаются. В связи с возрастанием резистентности инфекционных возбудителей к медикаментам, применение местного лечения считается неэффективным и вредным.
Медикаментозное лечение применяется для ликвидации симптомов ветряной оспы:
- антигистаминные препараты – показаны при сильном зуде, доставляющем ребенку большой дискомфорт;
- антипиретики – применяются при высокой температуре.
Назначение противовирусных препаратов спорно, доказанной эффективности нет, однако иногда используется при осложненных формах ветряной оспы и тяжелом течении заболевания.
В некоторых странах используется вакцинация – метод индивидуальной активной профилактики ветряной оспы путем введения ослабленного вируса в организм ребенка. Иммунные клетки воспринимают вакцину как чужеродный белок, к которому вырабатываются антитела. «Клетки памяти» сохраняют информацию о генетическом материале данного вируса и обеспечивают пожизненный иммунитет против данной инфекции.
Все осложнения ветряной оспы можно разделить на местные (кожные) и общие. К местным осложнениям ветрянки относятся абсцессы, фурункулы и карбункулы, которые возникают в результате присоединение вторичной бактериальной инфекции (суперинфекции) на фоне сниженного иммунитета ребенка. Появление сыпи при данной патологии сопровождается сильным кожным зудом, из-за чего ребенок постоянно расчесывает и травмирует папулы и везикулы, что способствует дополнительному инфицированию другими возбудителями. Шрамы на месте локализации высыпаний возникают при атипичных формах заболевания.
Системные осложнения ветряной оспы:
- Ветряночный энцефалит – одно из самых частых осложнений ветряной оспы. Поражение мозга возникает через 1-2 недели после высыпания и проявляется общемозговыми (головная боль, судороги, нарушение сознания), очаговыми (парез конечностей, нарушение чувствительности) и интоксикационными (повышение температуры, потливость, снижение аппетита, усталость) симптомами.
- Ветряночная пневмония чаще возникает у взрослых и проявляется дыхательной недостаточностью (одышка, кашель с геморрагической мокротой, акроцианоз, боль в груди) и синдромом общей интоксикации организма.
К редким осложнениям ветряной оспы относятся ветряночный нефрит, кардит, артрит, гепатит.
После перенесенной ветряной оспы вирус Herpes zoster накапливается в нервных ганглиях, где находится в “спящем” состоянии. При снижении иммунитета, переохлаждении или влиянии других триггеров вирус активизируется и провоцирует развитие опоясывающего лишая.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ветрянка (ветряная оспа) является острым системным заболеванием, обычно у детей, вызываемым вирусом варицелла зостер (герпесвирус человека 3-го типа). Заболевание обычно начинается с умеренных общих симптомов, за которыми быстро появляются высыпания на коже, быстро распространяющиеся и проявляющиеся пятном, папулой, везикулой и корочкой. Диагноз клинический. Лица с риском осложнений получают постэкспозиционную профилактику иммуноглобулином и, если заболевание развивается, лечатся противовирусными препаратами (валацикловир, фамцикловир, ацикловир). Вакцинация эффективна.

Источник вируса — больной от последнего дня инкубационного периода до 5-го дня после появления последних высыпаний. Основной путь передачи — воздушно-капельный. Вирус способен распространяться на расстояния до 20 м (через коридоры в соседние комнаты квартиры и даже с одного этажа на другой). Возможен вертикальный механизм передачи вируса через плаценту. Восприимчивость к ветряной оспе очень высокая (минимум 90%), за исключением детей первых 3 мес жизни, у которых сохраняется пассивный иммунитет.
Заболеваемость характеризуется выраженной сезонностью, достигая максимума в осенне-зимние месяцы. Болеют преимущественно дети. Постинфекционный иммунитет напряжённый, поддерживается персистенцией вируса в организме. При снижении его напряжённости возникает опоясывающий герпес.

Причина ветряной оспы — вирус ветрянки Varicella zoster virus семейства Herpesviridae. Размер вируса от 150 до 200 нм, он находится в ветряночных пузырьках в первые 3-4 дня болезни; после 7-го дня обнаружить вирус не удаётся. Геном имеет двуспиральную линейную молекулу ДНК, липидную оболочку. Вирус репродуцируется только в ядре инфицированных клеток человека. Установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. В окружающей среде вирус неустойчив и быстро погибает, в капельках слизи, слюны вирус сохраняется не более 10-15 мин. Нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветрянка очень контагиозна и распространяется воздушно-капельным путем, особенно во время продрома и во время раннего периода высыпаний. Заразный период определяется от 48 часов с момента первых высыпаний до появления корочек. Прямая передача (от носителей) невозможна.
Эпидемические вспышки возможны зимой и ранней весной и имеют 3-4 цикла. У новорожденных может быть иммунитет, вероятно, трансплацентарный, до 6 месяцев.

Входные ворота вируса ветрянки — слизистые оболочки верхних дыхательных путей, где происходит репликация вируса, далее по лимфатическим путям возбудитель проникает в кровь. В конце инкубационного периода развивается виремия. Вирус фиксируется в клетках эктодермального происхождения, преимущественно в эпителиальных клетках кожи и слизистых оболочек дыхательных путей, ротоглотки. Возможно поражение межпозвоночных ганглиев, коры мозжечка и больших полушарий, подкорковых ганглиев. В редких случаях при генерализованной форме поражается печень, лёгкие, ЖКТ. В коже вирус вызывает формирование пузырьков, заполненных серозным содержимым, в котором вирус находится в высокой концентрации. При тяжёлых генерализованных формах болезни везикулы и поверхностные эрозии обнаруживают на слизистых оболочках ЖКТ, трахеи, мочевого пузыря и почечных лоханок, уретры, конъюнктивь: глаз. В печени, почках, лёгких и ЦНС выявляют мелкие очаги некроза с кровоизлияниями по периферии.
В патогенезе значительную роль отводят клеточному иммунитету, в основном системе Т-лимфоцитов, при угнетении которой наблюдают более тяжёлое течение болезни. После стихания острых проявлений первичной инфекции вирус пожизненно персистирует в спинальных нервных ганглиях.

Инкубационный период ветряной оспы длится от 10 до 21 дня, при введении нормального иммуноглобулина человека может удлиняться до 28 дней.
Продромальные симптомы ветрянки чаще отсутствуют, редко отмечают кратковременный субфебрилитет на фоне ухудшения общего самочувствия. Везикулы появляются обычно одновременно с повышением температуры или на несколько часов позднее. При обильной экзантеме температура может повышаться до 39 С и выше. Высыпания появляются волнами на протяжении 2-4 дней и сопровождаются подъёмом температуры. Сыпь локализована на лице, волосистой части головы, туловище и конечностях.
На ладонях и подошвах она встречается только при обильных высыпаниях. Элементы сыпи вначале имеют вид мелких макуло-папул, которые в течение нескольких часов превращаются в везикулы круглой или овальной формы, и размер 2-5 мм. Они располагаются поверхностно и на неинфильтрированном основании, стенка их напряжена, блестяща, содержимое прозрачно, но в некоторых везикулах мутнеет. Большинство везикул окружено узкой каймой гиперемии. Везикулы подсыхают через 2-3 дня. на их месте образуются корочки, которые отпадают через 2-3 нед. После отпадения корочек рубцов, как правило, не остаётся. Высыпания наблюдаются и на конъюнктиве, слизистых оболочках ротоглотки, иногда гортани, половых органов. Пузырьки на слизистых быстро превращаются в эрозии с желтовато-серым дном, которые через несколько дней эпителизируются. Высыпания на слизистой оболочке гортани и трахеи, сопровождаемые отёком слизистой оболочки, могут вызывать грубый кашель, охриплость голоса, в редких случаях явления крупа. Высыпания на слизистой оболочке половых губ представляют угрозу развития вульвовагинита. Высыпания часто сопровождаются увеличением лимфатических узлов.
К концу первой недели болезни одновременно с подсыханием везикул нормализуется температура, улучшается самочувствие больного. В это время многих больных беспокоит кожный зуд.
В гемограмме в период высыпания наблюдают небольшую лейкопению и относительный лимфоцитоз. СОЭ обычно не увеличена.
У иммунокомпетентных детей ветряная оспа редко протекает тяжело. У взрослых и иммуноскомпрометированных детей инфекция может иметь тяжелое течение. Умеренная головная боль, невысокая температура и недомогание могут быть выраженны 11-15 дней после заражения и длятся около 24-36 часов с момента появления высыпаний. Эти проблемы наиболее вероятны у пациентов в возрасте старше 10 лет и особенно тяжело протекают у взрослых.

Различают следующие клинические формы ветряной оспы:
- типичные;
- атипичные:
- рудиментарная;
- геморрагическая;
- гангренозная;
- генерализованная.
- лёгкие;
- среднетяжёлые;
- тяжёлые:
- с выраженной общей интоксикацией;
- с выраженными изменениями на коже.
Выделяется типичная и атипичная ветрянка (ветряная оспа). К типичной относят случаи с характерной сыпью. Чаще всего типичная ветрянка протекает в лёгкой и среднетяжёлой форме. Тяжёлая форма болезни возникает редко, чаще у ослабленных детей и взрослых, для неё характерна длительная ремиттирующая лихорадка до 6-8 сут. Отмечают такие симптомы ветрянки, как: головную боль, возможна рвота, менингеальный синдром, нарушение сознания, артериальная гипотензия, судороги. Сыпь обильная, крупная, метаморфоз её замедлен, возможны элементы с пупковидным вдавлением в центре, напоминающие элементы сыпи при натуральной оспе.
К атипичным формам относят рудиментарную, буллёзную, геморрагическую, гангренозную и генерализованную ветряные оспы.
Рудиментарную форму чаще наблюдают у детей, получавших иммуноглобулины, плазму в период инкубации. Сыпь необильная, розеолёзно-папулёзная с единичными очень мелкими везикулами. Общее состояние не нарушается.
Геморрагическая форма ветрянки встречается очень редко у резко ослабленных больных, страдающих гемабластозом или геморрагическими диатезами, на фоне приёма глюкокортикоидов и цитостатиков. На 2-3-й день высыпания содержимое пузырьков приобретает геморрагический характер. Появляются кровоизлияния в кожу и слизистые оболочки, носовые кровотечения и другие проявления геморрагического синдрома. Возможен летальный исход.
Очень редко встречается гангренозная форма ветряной оспы. Она развивается у истощённых больных, при плохом уходе, создающем возможность возникновения вторичной инфекции. Вначале отдельные пузырьки принимают геморрагический характер, затем в окружении их возникает значительная воспалительная реакция. В последующем образуется геморрагический струп, после отпадения которого обнажаются глубокие язвы с грязным дном и крутыми или подрытыми краями. Язвы, вследствие прогрессирующего гангренозного распада ткани, увеличиваются, сливаются, принимая значительные размеры. Нередко возникают осложнения гнойно-септического характера. Общее состояние больного тяжёлое, течение болезни длительное.
Генерализованная (висцеральная) форма. Встречается главным образом у новорождённых, иногда у взрослых с иммунодефицитом. Характерна гипертермия, интоксикация, поражение внутренних органов. Летальность высокая. На вскрытии обнаруживают мелкие очаги некроза в печени, лёгких, поджелудочной железе, надпочечниках, тимусе, селезёнке, костном мозге.
Ветрянка представляет опасность для плода и новорождённого. Если заболевание у женщины возникло в конце беременности, возможны преждевременные роды и мертворождения. При заболевании ветряной оспой в ранние сроки беременности может произойти внутриутробное заражение плода с развитием у него различных пороков развития. Вероятность заболевания новорождённых составляет 17%, их гибели — 30%. Врождённая Ветрянка (ветряная оспа) протекает тяжело. сопровождаясь тяжёлыми висцеральными поражениями.

Может присоединяться вторичная бактериальная инфекция (стрептококки и стафилококки), вызывает целлюлит и редко стрептококковый токсический шок. Самое частое осложнение ветрянки (ветряной оспы) — бактериальная суперинфекция, вызванная Streptococcus pyogenes и Staphylococcus aureus. При этом содержимое везикул нагнаивается, формируя пустулы. Возможно развитие импетиго или буллёзной пиодермии.
Пневмония может осложнять тяжелую ветряную оспу у взрослых, новорожденных и иммуноскомпрометированных лиц любого возраста, но не у маленьких детей с достаточной иммунокомпетентностью. Описаны случаи «ветряночной» (вирусной) пневмонии, которая развивается в первые 3-4 дня болезни. Больные жалуются на одышку, боль в грудной клетке при дыхании, кашель с кровянистой мокротой, высокую температуру. Объективно отмечают цианоз кожного покрова, признаки бронхита, бронхиолита, а в некоторых случаях может развиться отёк лёгких. Патологическая картина в лёгких может напоминать милиарный туберкулёз (так как в лёгких выявляют множественные милиарные узелки). Из специфических осложнений наиболее серьёзными считают поражения нервной системы различной локализации — энцефалиты, менингоэнцефалиты, оптикомиелиты и миелиты, полирадикулоневриты, серозные менингиты. Наиболее характерен ветряночный энцефалит, на долю которого приходится около 90% неврологических осложнений.
Могут встречаться миокардиты, транзиторные артриты и гепатиты, геморрагические осложнения.
Энцефалопатия встречается менее чем в 1 случае на 1000 больных, обычно при разрешении болезни или в течение первых двух недель. Чаще всего эти симптомы ветрянки (ветряной оспы) разрешаются, хотя редко могут продолжаться длительно или привести к смерти. Одним из наиболее частых неврологических осложнений является острая постинфекционная мозжечковая атаксия. Поперечный миелит, паралич черепных нервов, проявления, подобные множественному склерозу, также могут иметь место. Редким, но очень тяжелым осложением у детей может быть синдром Рея, который начинается на 3-8-й день после начала сыпи, прием аспирина увеличивает риск. У взрослых в 1-2 случаях на 1000 больных встречается энцефалит, который может угрожать жизни.
Частота развития энцефалита не зависит от тяжести течения болезни. Чаще всего осложнения возникают на 5-8-й дни болезни. Описаны случаи развития энцефалита во время высыпания и даже до появления сыпи. Отмечено, что чем раньше начинается энцефалит, тем тяжелее он протекает. Энцефалит манифестирует остро с нарушения сознания, судорогами лишь у 15-20% больных. В остальных случаях доминирует очаговая симптоматика, которая нарастает в течение нескольких дней. Наиболее характерны мозжечковые и вестибулярные нарушения. Отмечают атаксию, тремор головы, нистагм, скандированную речь, интенционный тремор, дискоординацию. Возможны пирамидные знаки, гемипарезы, парезы черепных нервов. Редко наблюдают спинальную симптоматику. в частности, тазовые расстройства. Менингеальный синдром выражен слабо или отсутствует. У части больных в спинно-мозговой жидкости обнаруживают лимфоцитарный плеоцитоз, увеличение количества белка и глюкозы. Течение болезни доброкачественное так как нейроциты страдают редко, лишь при развитии энцефалита в ранние сроки. Неблагоприятные отдалённые последствия редки.

источник
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи.
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного периода попадает в кровь, обусловливая вирусемию. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и слизистых оболочек, где, размножаясь, приводит к появлению патогномоничной для ветряной оспы сыпи.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
Клинический пример: больной С.,23 года, студент, обратился к участковому врачу с жалобами на повышение температуры до 38,8°С , головную боль, слабость, недомогание, высыпания на лице, волосистой части головы, туловище и конечностях. Со слов пациента, он заболел два дня назад; возникли недомогание, слабость, температура повысилась до 37,4°С. На следующий день состояние ухудшилось, температура поднялась до 38,0°С, отмечалась головная боль, была однократно рвота. К вечеру появилась обильная сыпь (рис. 1).
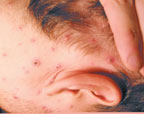 |
| Рисунок 1. Полиморфная сыпь при ветряной оспе на лице и волосистой части головы |
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
Учитывая острое начало болезни, наличие лихорадки, симптомов интоксикации, а также полиморфной сыпи на волосистой части головы, лице, туловище, конечностях и слизистой ротоглотки(рис. 2), пациенту можно поставить предварительный диагноз «ветряная оспа».
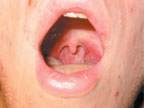 |
| Рисунок 2. Эрозия на слизистой ротоглотки |
Элементы ветряной оспы проходят следующие стадии развития: пятна, папулы, везикулы, корочки. Вначале появляется красное пятнышко размером от булавочной головки до чечевичного зерна круглой или овальной формы. В течение нескольких часов пятна приобретают характер папул с четко очерченным контуром. Через несколько часов либо на следующий день в центре элементов образуется пузырек-везикула с ровными краями и прозрачным серозным содержимым. В случае нагноения везикул образуются пустулы, при этом отмечается глубокое поражение кожи, что может приводить к образованию небольших западений в центре пустул, которые оставляют рубцы. Нередко отмечаются высыпания на конъюнктивах глаз, слизистой оболочке рта (твердом небе, слизистой оболочке щек, деснах, язычке, задней стенке глотки), иногда гортани и половых органах. Ветряночные пузырьки напоминают афты, однако везикулы быстро повреждаются, образуя небольшие поверхностные язвочки (эрозии). Для ветряной оспы характерны многократные высыпания, появляющиеся в несколько приемов, последовательно, в течение 2–5 дней. Такое волнообразное высыпание приводит к тому, что на одном и том же ограниченном участке кожи отмечаются элементы ветряной оспы, находящиеся на различных этапах развития, что придает ветряной оспе полиморфный характер. Помимо специфического высыпания в некоторых случаях в продромальном периоде ветряной оспы отмечается появление на коже продромальной сыпи, английское ее название «rash» («реш»), которая предшествует ветряночному высыпанию. Продромальная сыпь обычно появляется на груди, изредка на верхних конечностях, реже — на лице. Она не обильна, эфимерна, бывает скарлатиноподобной, кореподобной, реже носит геморрагический или эритематозный характер.
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
При геморрагической форме на 2-3- день болезни высыпания наблюдается скопление геморрагического содержимого в пузырьках при одновременном появлении петехий и крупных кровоизлияний на коже и слизистых оболочках. Возможны кровотечения из десен, носа и желудочно-кишечного тракта. Корочка, образующаяся при этой форме, черного цвета, глубоко находящаяся в коже, нередко изъязвляется (рис. 3).
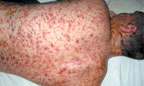 |
| Рисунок 3. Полиморфные высыпания с геморрагическим компонентом у больного ветряной оспой |
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
- Зубик Т. М. и др. Дифференциальная диагностика инфекционных болезней. — Л., 1991.
- Руководство по инфекционным болезням // Под ред. Ю. В. Лобзина. — СПб., 2001.
- Юнусова Х. А., Шамсиев Ф. С. Ветряная оспа. — М., 1999.
- Баран В. М., Талапин В. И. Фармакотерапия инфекционных болезней. — Минск, 1995.
- Детские инфекционные болезни // Под ред. В. В. Фомина. — Екатеринбург, 1992.
- Беренбейн Б. А. и др. Дифференциальная диагностика кожных болезней. — М., 1989.
- Соринсон С. Н. Неотложные состояния у инфекционных больных. — Л.: Медицина, 1990.
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет
источник

Этиология. Возбудитель ветряной оспы (герпесвирус 3-го типа) относится к сем. Herpesviridae, подсемейству Alfaherpesviridae. По биологическим свойствам близок к вирусу простого герпеса. Вирус имеет внутреннее ядро из двунитевой ДНК, окруженное белковой оболочкой икосаэдральной симметрии. Этот нуклеокапсид заключен в оболочку-конверт. Законвертированная форма имеет диаметр 150—200 нм, а «голый» (без оболочки) вирион — 100 нм. В эпителиальных клетках образует внутриядерные включения (тельца-включения).
Особенностью ВВЗ является высокая летучесть — с током воздуха он распространяется на большие расстояния (до 20 м). Вирус малоустойчив во внешней среде, быстро погибает при низкой и высокой температуре, действии УФО, поэтому заключительную дезинфекцию после больного не проводят. Мишенями для ВВЗ являются клетки шиповидного слоя кожи и эпителий слизистых оболочек. После первичной инфекции вирус пожизненно персистирует в нейронах спинальных ганглиев, ганглиев лицевого и тройничного нервов. Как и все герпесвирусы, ВВЗ обладает иммунодепрессивной активностью — приводит к нарушению со стороны факторов врожденной резистентности, иммунного ответа по гуморальному и клеточному типам.
Эпидемиология. Ветряная оспа относится к наиболее распространенным заболеваниям человека, особенно в детском возрасте. Ежегодно в нашей стране ветряную оспу переносят 500 тыс. — 1 млн детей. Антитела к ВВЗ обнаруживают у 60% детей в возрасте 6 лет, у 90 — в возрасте 12 лет и у 95% — в возрасте 15 лет.
Источником являются больные ветряной оспой и опоясывающим герпесом. Пути передачи ВВЗ — воздушно-капельный, контактно-бытовой, вертикальный.
Больной ветряной оспой опасен за сутки до появления сыпи, весь период высыпаний и в течение последующих 3—4 дней после их прекращения. Вирус выделяется в окружающую среду из содержимого пузырьков на слизистых оболочках и коже больного. С током воздуха ВВЗ распространяется на большие расстояния. Заражение происходит даже при мимолетном контакте. Эпидемическая опасность больных опоясывающим герпесом невелика, поскольку выделение вируса из носоглотки является кратковременным и отмечается не у всех больных.
Эпидемический подъем отмечается в осенне-зимний период. Повышение заболеваемости наблюдается каждые 4—6 лет. Индекс контагиозности составляет 0,9—1,0. Часто болеют дети в возрасте от 5 до 9 лет. Дети первых 2—3 месяцев жизни болеют редко в связи с наличием материнских антител. Повторные случаи ветряной оспы регистрируются очень редко (2-3%).
Патогенез. Входными воротами для ВВЗ является слизистая оболочка верхних дыхательных путей. Выделяют следующие этапы патогенеза ветряной оспы.
1. Первичная репликация ВВЗ. Вирус достаточно быстро размножается в месте входных ворот и накапливается в значительном количестве.
2. Вирусемия. С током крови ВВЗ разносится по всему организму и попадает в кожу, слизистые оболочки, нервную систему. Вирусемия при ветряной оспе носит волнообразный характер, что приводит к повторным подъемам температуры тела и появлению новых элементов экзантемы в течение нескольких дней.
3. Развитие серозного воспаления. После попадания ВВЗ в шиповидный слой эпидермиса возникает расширение капилляров, что клинически манифестируется в виде пятен. Затем развиваются серозный отек, лим-фоцитарно-макрофагальная инфильтрация, приводящие к появлению папулы. Клетки эпидермиса подвергаются баллонирующей дегенерации. В результате отделения клеток друг от друга образуются полости, которые быстро заполняются лимфой — образуется везикула. Обратное развитие пузырьков начинается с резорбции экссудата. Крышка пузырька западает, образуется корочка. Сосочковый слой дермы, как правило, остается интактным, поэтому рубчики чаще всего отсутствуют. В результате диссеминации ВВЗ попадает в нервную систему и внутренние органы, но морфологические изменения в них минимальны. Только при генерализованных формах в условиях ИДС вирус проявляет нейротропные и висцеротропные свойства.
4. Развитие гнойного воспаления. В результате иммуносупрессивной активности ВВЗ происходит присоединение вторичной микрофлоры и формирование бактериальных осложнений.
5. Развитие иммунного ответа. Решающее значение в противовирусном иммунитете имеют факторы врожденной резистентности и иммунный ответ по клеточному типу с участием Т-лимфоцитов (CD8), естественных киллерных клеток (CD16) и системы интерферона. Образующиеся антитела играют лишь опосредованную защитную роль. В результате иммунного ответа происходит исчезновение вируса из крови, кожи и слизистых оболочек.
6. Пожизненная персистенция. Иммунитет при ветряной оспе является нестерильным и не обеспечивает санации организма от ВВЗ. Вирус пожизненно персистирует в спинальных ганглиях, ядрах черепно-мозговых нервов, которые иннервируют зоны кожи, наиболее пораженные при первичной инфекции. Реактивация ВВЗ происходит в условиях ИДС, что клинически манифестируется в виде опоясывающего герпеса.
Используют классификацию В.Ф. Учайкина и Н.И. Нисевич (1990).
1. Врожденная. 2. Приобретенная.
1. Типичная. 2. Атипичная: — рудиментарная; — гангренозная; — геморрагическая; — висцеральная.
1. Легкая. 2. Среднетяжелая. 3. Тяжелая.
1. Гладкое (без осложнений). 2. С осложнениями. 3. С микст-инфекцией.
Приобретенная ветряная оспа. Продолжительность периодов ветряной оспы следующая.
1. Инкубационный период — 11-21 день. 2. Продромальный период — 0—1 день. 3. Период высыпаний (разгара) — 3—4 дня и более. 4. Период реконвалесценции — 1—3 недели.
Продромальный период имеет место лишь у части больных. Он характеризуется недомоганием, повышением температуры тела до субфебрильных цифр, появлением скарлатиноподобной или кореподобной сыпи («реш»), которая сохраняется в течение нескольких часов.
После продромальных явлений или среди полного здоровья повышается температура тела до 37,5—39 °С, ухудшается состояние больного и появляется сыпь. Вначале она имеет вид пятна, которое через несколько часов превращается в папулу, затем — в везикулу. Пузырьки мелкие, 0,2—0,5 см в диаметре, расположены на неинфильтрированном основании, окружены венчиком гиперемии, стенка их напряжена. Везикулы однокамерные. В первые сутки они напоминают капельки росы. На вторые сутки прозрачное содержимое мутнеет, через 1—2 дня пузырек подсыхает и превращается в корочку, отпадающую через 1—3 недели. После отделения корочек остается пигментация или депигментированное пятно, рубец обычно не образуется.
Высыпание происходит не одновременно, а толчкообразно в течение 3—4 дней. В результате на коже находятся элементы на разной стадии развития — «ложный полиморфизм».
Высыпания локализуются на лице, волосистой части головы, туловище, конечностях (минимально на дистальных отделах). Отмечается тенденция к преимущественной локализации сыпи в местах наибольшего раздражения кожи и давления на нее. Сыпь сопровождается легким зудом. Одновременно с кожными высыпаниями появляется сыпь на слизистых оболочках, конъюнктиве, роговице, гортани, половых органах. Пузырьки быстро мацерируются и изъязвляются. Заживление эрозий происходит через 3—5 дней.
Весь период высыпаний сохраняются лихорадка (3—4 дня), которая имеет неправильный характер, и умеренно выраженная интоксикация. Может развиться генерализованная лимфаденопатия.
Рудиментарная форма возникает у детей с остаточным специфическим иммунитетом, у лиц, получивших в инкубационном периоде иммуноглобулин или препараты крови. Характеризуется легким течением. Сопровождается появлением необильных пятнисто-папулезных высыпаний, которые не всегда достигают до стадии пузырьков. Заболевание протекает на фоне нормальной температуры тела и удовлетворительного общего состояния.
Геморрагическая форма является одним из тяжелых, злокачественных вариантов ветряной оспы. Развивается у пациентов с ИДС и/или получавших глюкокортикоидные гормоны и цитостатики, может встречаться у новорожденных. Заболевание сопровождается выраженной интоксикацией, высокой температурой тела, полиорганной патологией и геморрагическим синдромом, который проявляется в виде геморрагического содержимого пузырьков, кровоизлияний в кожу, подкожную клетчатку, слизистые оболочки, внутренние органы, кровотечений из носа, желудочно-кишечного тракта, кровохарканья, гематурии. Эту форму называют молниеносной пурпурой. Она может закончиться летальным исходом.
Висцеральная форма встречается обычно у новорожденных, недоношенных или у детей старшего возраста с ИДС. Протекает тяжело, сопровождается выраженной и длительной интоксикацией, высокой лихорадкой, обильной сыпью. Происходит поражение внутренних органов — печени, легких, почек, надпочечников, поджелудочной железы, селезенки, эндокарда, пищеварительного тракта, нервной системы и др. Часто заканчивается летальным исходом.
Гангренозная форма развивается у пациентов с ИДС, регистрируется очень редко. Характеризуется выраженной интоксикацией, длительным течением, появлением крупных дряблых пузырей, которые быстро покрываются струпом и зоной некроза. После отпадения струпа обнажаются глубокие язвы, заживление которых замедленно. Нередко заболевание осложняется сепсисом и заканчивается летально.
Среди специфических осложнений наиболее часто развиваются энцефалиты и менингоэнцефалиты, реже — миелиты, нефриты, миокардиты и др. Неврологические осложнения связаны как с непосредственным нейротропизмом вируса, так и с иммунным ответом, приводящим к демиелинизации нервных волокон.
Энцефалиты могут возникать на высоте высыпаний или в периоде реконвалесценции. В первом случае развитие энцефалита связано с проникновением вируса в ЦНС аксональным или гематогенным путями и отражает тяжесть инфекционного процесса. На фоне фебрильной лихорадки появляются общемозговые симптомы (головная боль, рвота, судороги, нарушение сознания), у части больных — менингеальные знаки. В дальнейшем на первый план выдвигаются очаговые симптомы и гемипарез. В ликворограмме обнаруживают лимфоцитарный плеоцитоз и повышение содержания белка.
Энцефалит в периоде реконвалесценции (5—14 дни болезни) может развиться при любой форме тяжести заболевания. Как правило, возникает церебеллит (острая мозжечковая атаксия). Появляются общемозговые симптомы (вялость, головная боль, рвота) и симптомы поражения мозжечка (тремор, нистагм, атаксия, дизартрия, мышечная гипотония). Менингеальные симптомы отсутствуют или слабо выражены. В ликворограмме выявляют умеренный лимфоцитарный плеоцитоз и нормальное содержание белка.
Особенности ветряной оспы у грудных детей. У детей первых трех месяцев жизни ветряная оспа развивается очень редко, так как они получают трансплацентарно антитела от матери. Однако в тех случаях, когда мать не болела ветряной оспой, передача антител не происходит, и после контакта ребенок заболевает в самом раннем возрасте.
В этом случае ветряная оспа характеризуется следующими особенностями:
• часто регистрируется период продромы (2—4 дня), сопровождающийся умеренно выраженными симптомами интоксикации; • период высыпаний сопровождается высокой температурой тела и выраженными симптомами интоксикации, в том числе общемозговыми явлениями; • высыпания часто обильные, эволюция элементов замедлена, содержимое пузырьков нередко геморрагическое; • период высыпаний продолжается 7—9 дней; • часто возникают бактериальные осложнения; • заболевание часто протекает в тяжелой форме; • возможно развитие висцеральной, геморрагической и гангренозной форм.
Внутриутробная ветряная оспа. Заболеваемость ветряной оспой среди беременных составляет 5/10 тыс. Вертикальная трансмиссия ВВЗ может происходить в антенатальном и интранатальном периодах. Клиническими формами внутриутробной ветряной оспы являются эмбриофетопатия (синдром врожденной ветряной оспы) и неонатальная ветряная оспа.
При инфицировании в первые 4 месяца беременности ребенок рождается с клиникой синдрома врожденной ветряной оспы. Риск развития эмбриофетопатии в 1 триместре составляет 2%, во II триместре — 0,4%. Отмечаются патология кожи (участки рубцевания с четким распределением на дерматомы, множественные скарификации, гипопигментации), костей, ЦНС, органа зрения, мочевыделительной системы, кишечника, задержка внутриутробного развития, отставание в психомоторном развитии. Летальность в течение первых месяцев жизни составляет 25%. Инфицирование после 20-й недели беременности не приводит к эмбриофетопатии, развивается латентная форма врожденной ветряной оспы. В течение ближайших нескольких месяцев у ребенка может появиться клиника опоясывающего герпеса.
Неонатальная ветряная оспа — это заболевание, которое развивается в результате инфицирования в последние 3 недели беременности, в родах и в течение первых 12 дней жизни ребенка. У детей, матери которых заболели ветряной оспой за пять дней до родов и в течение первых трех дней после них, симптомы заболевания появляются на 5—10-й дни жизни. В связи с отсутствием материнских антител ветряная оспа у этих детей протекает достаточно тяжело, сопровождается поражением внутренних органов (легких, сердца, почек, кишечника), присоединением геморрагического синдрома, развитием осложнений и высокой летальностью (до 30%). При заболевании беременной за 6—21 дней до родов клиника ветряной оспы у ребенка развивается сразу после рождения. Поскольку ребенку трансплацентарно передаются материнские антитела, заболевание у него протекает, как правило, благоприятно.
Диагностика ветряной оспы основана на данных эпидемического анамнеза, клинического и лабораторного обследования. Методы лабораторной диагностики ветряной оспы следующие.
Вирусологические — направлены на выделение ВВЗ в тканевых культурах клеток, зараженных жидкостью из пузырьков или слущивающихся повреждений кожи.
Экспресс-методы — основным методом является реакция иммунофлюоресценции, позволяющая обнаруживать вирусные антигены в соско-бах или мазках, взятых у основания везикулярных поражений.
Молекулярно-генетические — определение ДНК вируса в везикулярной жидкости, крови и ликворе методом полимеразной цепной реакции (ПЦР). Метод ПЦР в режиме реального времени (real-time PCR) позволяет определить титр вируса в биологических жидкостях, клетках, биоптатах.
Серологические — методом ИФА определяют антитела IgM и IgG к ВВЗ. Антитела класса IgM появляются через 4—7 дней после заражения и сохраняются в течение 1—2 месяцев. Антитела IgG начинают синтезироваться на 2—3-й неделе и сохраняются в течение всей жизни.
В анализе крови обнаруживают лейкопению, лимфоцитоз, нормальную СОЭ. При исследовании иммунного статуса регистрируются Т-клеточный иммунодефицит, нарушения со стороны В-клеточного звена, интерферонового статуса, функциональной активности нейтрофилов, макрофагов, повышение ЦИК.
Дифференциальная диагностика. Перечень заболеваний для проведения дифференциального диагноза по синдрому «Везикулезная сыпь»:
I. Инфекционные заболевания:
1. Ветряная оспа. 2. Опоясывающий герпес. 3. Инфекция простого герпеса, диссеминированная форма. 4. Энтеровирусная инфекция — вирусная пузырчатка конечностей и полости рта, болезнь HFMK (Hand-Fuss-Mund-Krankheit). 5. Везикулезный риккетсиоз. 6. Многоформная экссудативная эритема. 7. Оспа обезьянья. 8. Паравакцина.
II. Неинфекционные заболевания:
1. Синдром Стивенса—Джонсона. 2. Укусы насекомых. 3. Крапивница. 4. Дисгидроз. 5. Импетиго.
Опорные диагностические признаки ветряной оспы.
• Появления сыпи на 1—2-й дни болезни. • Редкое наличие продромы. • Повышение температуры до 37-38 °С, сохранение ее весь период высыпаний. • Наличие слабовыраженной интоксикации или ее отсутствие. • Характер сыпи (везикула), трансформация сыпи (пятно -> папула —> везикула -> корочка). • Толчкообразность высыпаний (3—5 дней). • Феномен «ложного полиморфизма». • Локализация сыпи (кожа головы, туловища, конечностей, слизистые оболочки).
Опоясывающий герпес развивается у пациентов, которые перенесли ветряную оспу, в отличие от ветряной оспы характеризуется наличием сгруппированных пузырьков, расположенных по ходу чувствительных нервов, появлению которых предшествует выраженный болевой синдром.
Диссеминированная форма инфекции простого герпеса (ИПГ) развивается у детей раннего возраста, у иммунокомпрометированных пациентов. В отличие от ветряной оспы, диссеминированная форма ИПГ характеризуется преимущественно тяжелым течением, появлением сгруппированных пузырьков на различных участках кожи с тенденцией к слиянию. Для этой формы ИПГ характерна полиорганность поражений (энцефалический синдром, или энцефалит, увеличение печени, селезенки и др.).
Энтеровирусная инфекция (вирусная пузырчатка конечностей и полости рта, болезнь HFMK), как и ветряная оспа, начинается остро с повышения температуры тела, появления симптомов интоксикации, везикулезных высыпаний на коже и слизистой ротовой полости. Однако, в отличие от ветряной оспы, высыпания локализуются на дистальных отделах конечностей (кисти, стопы). Типичным расположением на кисти являются тыльные и боковые поверхности пальцев, на стопах — пальцы и край подошвы. Высыпания представлены везикулами диаметром 1 — 3 мм, окруженными гиперемированным венчиком, реже — тонкостенными пузырями или ярко-красными пятнами. Везикулы вскрываются с образованием язвочек, которые заживают в течение недели. На слизистой полости рта обнаруживают ярко-красные пятна, везикулы и язвочки с преимущественной локализацией в области щек. Могут быть другие проявления энтеровирусной инфекции — герпангина, катаральные симптомы, диарея, миалгия, миокардит, серозный менингит, полирадикулоневропатия, энцефалит.
Заболевание человека везикулезным риккетсиозом наступает в результате укуса гамазовых клещей. В отличие от ветряной оспы, для везикулезного риккетсиоза характерны наличие первичного аффекта в месте укуса клеща, длительное подсыпание (до 20 дней), лихорадка в течение недели.
Обезьянья оспа может возникнуть у людей, в том числе детей, имеющих контакт с больными животными за 7—14 дней до заболевания. Она отличается от ветряной оспы наличием двухволновой лихорадки, достаточно выраженной интоксикации, появлением полиморфной сыпи (истинный полиморфизм) на 3—4-й день болезни, длительным сохранением корочек (до 2-3 недель), образованием рубчиков.
Паравакцина, в отличие от ветряной оспы, развивается у лиц, имеющих контакт с животными (коровы, овцы, свиньи). Экзантема появляется на фоне нормальной температуры и удовлетворительного общего состояния, имеет излюбленную локализацию (руки) и характеризуется сочетанием везикул с плотными безболезненными узелками.
Многоформная экссудативная эритема характеризуется образованием буллезных элементов. Однако в начале заболевания сыпь бывает полиморфной — пятнистой, папулезной, везикулезной. Эти высыпания быстро сливаются в эритематозные поля, далее образуются пузыри, после вскрытия которых остаются эрозии. Данное заболевание необходимо дифференцировать с гангренозной формой ветряной оспы. Однако, в отличие от ветряной оспы, сыпь появляется на 4—6-й день от начала заболевания, ее появлению предшествуют лихорадка, интоксикация, миалгии, артралгии, промежуточный элемент — эритема.
В отличие от ветряной оспы, синдром Стивенса—Джонсона является тяжелым заболеванием, сопровождающимся высокой лихорадкой, выраженной интоксикацией, при котором кроме везикул появляются пятна, папулы, пузыри. Последние быстро вскрываются, образуя резко болезненные эрозивные участки. Особенностью заболевания является массивное поражение слизистых оболочек. Часто заболеванию предшествует применение сульфаниламидных препаратов.
После укусов насекомых высыпания чаще представлены папулами, но отдельные элементы могут напоминать везикулы. Однако, в отличие от ветряной оспы, высыпания, связанные с укусами насекомых, не сопровождаются лихорадкой, интоксикацией. Они располагаются только на открытых участках тела и отсутствуют на волосистой части головы, на слизистых оболочках, для них не характерен полиморфизм.
Экзантема при крапивнице только в редких случаях напоминает ветряную оспу. Для этого заболевания, в отличие от ветряной оспы, характерны бесполостные элементы — уртикарные, часто неправильной формы, возвышающиеся над поверхностью кожи, имеющие более бледный по окраске центр, сопровождающиеся зудом. Появление сыпи связано с воздействием аллергена — пищевого, медикаментозного, токсического.
Импетиго — инфекционное заболевание кожи стрептококковой или стафилококковой этиологии, для которого характерно образование полостных элементов — пустул, фликтен. При стафилококковой природе заболевания эти элементы связаны с сально-волосяными фолликулами и потовыми железами, содержимое их сразу представлено гноем. При стрептококковой этиологии процесс не связан с сально-волосяными фолликулами и потовыми железами. Содержимое сначала прозрачное, а затем становится мутным. Этот вид импетиго необходимо дифференцировать с ветряной оспой. Однако, в отличие от ветряной оспы, появление высыпаний при импетиго не сопровождается лихорадкой и интоксикацией, сыпь локализуется чаще на лице, шее, конечностях. Элементы имеют периферийный рост, быстро вскрываются, подсыхают и покрываются корочками. Появление новых элементов может происходить при отсутствии соответствующей терапии в течение нескольких недель. При несоблюдении правил гигиены возможно заражение окружающих контактным путем.
Госпитализации подлежат больные с тяжелыми формами ветряной оспы и при развитии осложнений (энцефалит, менингоэнцефалит, миелопатия, синдром Рея, нефрит, ларингит со стенозом гортани). Госпитализацию осуществляют в мельцеровский бокс. Остальные больные лечатся на дому.
Всем пациентам назначают постельный режим: при обычном течении ветряной оспы на 3—5 дней, при осложнениях его продолжительность определяется тяжестью состояния.
Больные нуждаются в тщательном уходе за кожей и слизистыми, что позволяет предотвратить осложнения. Рекомендуют ежедневную смену белья, гигиенические ванны. Везикулы обрабатывают 1%-ным раствором бриллиантовой зелени. После приема пищи полоскают рот кипяченой водой или дезинфицирующим раствором (фурацилин, отвар ромашки, календулы, 2%-ный раствор гидрокарбоната натрия). Глаза промывают раствором фурацилина 1 : 50 000. При появлении гнойного отделяемого закапывают 20—30%-ный раствор сульфацила натрия.
Этиотропная терапия включает назначение нескольких групп препаратов.
1. Вироцидные препараты — аномальные нуклеозиды (ацикловир, валацикловир, фамцикловир), инозин пранобекс. Ацикловир эффективен только в начале лечения в первые 24 часа от момента появления сыпи. С учетом более высокой устойчивости ВВЗ к ацикловиру по сравнению с ВПГ-1 и ВПГ-2 дозу препарата увеличивают. При легкой и среднетяжелой форме ацикловир назначают внутрь в течение 7—10 дней. При тяжелых и осложненных формах препарат вводят внутривенно капельно в течение 7-10 дней с последующим переходом на прием внутрь. Мазь ацикловира наносят на пораженную поверхность кожи, используют при конъюнктивите. У детей старше 12 лет жизни можно использовать вала-цикловир (валтрекс), у подростков старше 17 лет жизни и у взрослых — фамцикловир (фамвир). Дозы этих препаратов также увеличивают. Инозин пранобекс подавляет репликацию ВВЗ, других герпесвирусов, РНК-содержащих вирусов и обладает иммуномодулирующей активностью.
2. Препараты интерферона применяют в виде ректальных свечей или внутрь при легких и среднетяжелых формах (виферон, генферон лайт, кипферон, реаферон-ЕС-липинт). Виферон назначают по одной свече два раза в день ежедневно курсом 5—10 дней. У детей младше 7 лет жизни используют виферон-1, у больных старше 7 лет жизни — виферон-2. Мазь виферона наносят на пораженные участки. Разовая доза генферона лайт в форме ректальных свечей у детей младше 7 лет составляет 125 тыс. ME, старше 7 лет — 250 тыс. ME. Стартовая терапия — по 1 свече 2 раза в день 10 дней, поддерживающее лечение — по 1 свече на ночь через день в течение 1—3 месяцев. При тяжелых и осложненных формах назначают внутримышечное введение реаферона, реальдирона, роферона А, интрона А и др.
3. Индукторы интерферона используют при легких и среднетяжелых формах (циклоферон, неовир, амиксин, кагоцел, анаферон, полудан). Местно применяют линимент циклоферона и полудан.
4. Иммуноглобулины назначают при тяжелых и осложненных формах заболевания. Используют иммуноглобулины с повышенным содержанием антител к ВВЗ для внутримышечного (VZ1G, Varicellon) и внутривенного введения (Varitect), а также иммуновенин, интраглобин, интратект, октагам, пентаглобин и др.
5. Антибиотики применяют при развитии пустулезной, буллезной, гангренозной форм ветряной оспы и при бактериальных осложнениях. Используют защищенные аминопенициллины, современные макролиды, цефалоспорины 3—4-го поколения, карбапенемы.
Патогенетическая терапия включает проведение дезинтоксикации при легких и среднетяжелых формах в виде обильного питья, при тяжелых и осложненных формах — в виде внутривенных капельных инфузий глюкозо-солевых растворов. Под контролем иммунограммы применяют иммунокорригирующие препараты — иммуномодуляторы (тималин, так-тивин, тимоген, имунофан, полиоксидоний, ликопид, имунорикс, деринат, нуклеинат натрия, нейпоген, ИРС-19, рибомунил, бронхомунал, иммуномакс и др.) и цитокиновые препараты (лейкинферон, ронколейкин). Назначают поливитамины, витаминно-минеральные комплексы, пробиотики (бифиформ, линекс, бифидум бактерии форте и др.), энтеросорбенты (смекта, энтеросгель, фильтрум, полифепан и др.), по показаниям — препараты метаболической терапии (рибоксин, кокарбоксилаза, цитохром С, элькар), муколитики и отхаркивающие средства (амброксол, бромгексин, мукалтин, корень солодки и др.), ингибиторы протеаз (кон-трикал, гордокс, трасилол), антиагреганты (кавинтон, пентоксифиллин, циннаризин, актовегин), оксигенотерапию, антигистаминные препараты. При выраженном зуде предпочтительно использовать антигистаминные препараты первого поколения (димедрол, диазолин, супрастин, тавегил, фенкарол). Глюкокортикоиды используют только при энцефалите.
Симптоматическая терапия включает назначение сердечных гликозидов и жаропонижающих препаратов (парацетамол, цефекон Д, ибупрофен). Ацетилсалициловая кислота категорически противопоказана из-за опасности развития синдрома Рея!
По показаниям через 1 месяц реконвалесцента ветряной оспы осматривает врач-педиатр, проводят иммунологическое обследование, назначают консультацию специалистов (невролога, пульмонолога, иммунолога и др.). Ребенок нуждается в охранительном режиме в течение 2 недель, отводе от профилактических прививок на 2 месяца. Реабилитационная терапия включает назначение поливитаминов, витаминно-минеральных комплексов, метаболической терапии и растительных адаптогенов в течение 1 месяца. Под контролем иммунограммы используют иммуномодуляторы.
Вакцинация против ветряной оспы не включена в Национальный календарь профилактических прививок. Европейское бюро ВОЗ рекомендует внедрить выборочную вакцинацию больных лейкозом в периоде ремиссии (продолжительность более одного года на фоне поддерживающей терапии) и лиц, ожидающих трансплантацию органов. В России рекомендуют вакцинировать детей с онкогематологической патологией. Применяют живые аттенуированные вакцины «Варилрикс» (ГлаксоСмитКляйн) и «Варивакс» (Мерк, Шарп и Доум). Для пассивной специфической профилактики используют «Варицелла-Зостер-иммуно-глобулин» (VZIG). Ее проводят контактным лицам с ИДС в дозе 125 мг (1,25 мл)/10 кг массы тела в течение первых 48 часов от момента контакта (не позднее 96 часов).
Неспецифическая профилактика заключается в изоляции больного, которая чаще всего осуществляется в домашних условиях. В стационаре детей с ветряной оспой помещают в мельцеровский бокс. Больного изолируют до 5-го дня от момента последних высыпаний. Заключительную дезинфекцию не проводят, после больного осуществляют проветривание и влажную уборку помещения. Контактные в возрасте до 3 лет, не болевшие ветряной оспой, отстраняются от посещения детского коллектива на период с 11 по 21-й день от момента контакта с больным ветряной оспой или опоясывающим герпесом. За контактными осуществляют ежедневное наблюдение с проведением термометрии, осмотра кожи и слизистых оболочек. Здоровые дети, не болевшие ветряной оспой, в первые 72 часа после контакта с больным могут быть привиты варицелла-зостерной вакциной. В качестве химиопрофилактики с 7—9-го дня контакта назначают ацикловир в дозе 40—80 мг/кг в сутки курсом 5—14 дней.
С учетом неблагоприятных последствий большое значение в настоящее время придают профилактике врожденной и неонатальной ветряной оспы, которую осуществляют на гравидарном и постнатальном этапах. Новорожденным, которые были в контакте с больным ветряной оспой и не имеют материнских антител, внутримышечно вводят VZIG в дозе 125 мг. Препарат назначают следующим контингентам пациентов:
• новорожденным, матери которых заболели ветряной оспой (но не опоясывающим герпесом) за 7 дней до родов и в течение 1 месяца после родов; • новорожденным, матери которых не болели ветряной оспой, имевшим контакт с больным ветряной оспой или опоясывающим герпесом; • недоношенным детям (срок гестации менее 28 недель беременности) от матерей, не имеющих сведений о перенесенной ветряной оспе; • недоношенным детям с массой менее 1000 г независимо от анамнеза матери в отношении ветряной оспы.
Новорожденные, матери которых заболели ветряной оспой за 5 дней до родов и в течение первых 2 дней после родов, должны находиться под наблюдением в условиях стационара. При первых симптомах ветряной оспы им назначают ацикловир внутривенно в дозе 10—15 мг/кг 3 раза в день в течение 7 дней.
источник