Малыши очень часто болеют, существует большое количество детских заболеваний, имеющих схожую симптоматику. Одни из них протекают легко, не вызывая серьезных осложнений, течение других может спровоцировать летальный исход. Вот почему родители должны уметь распознавать проявления недугов и правильно реагировать на появление их первых признаков. В данной статье речь пойдет о том, как можно отличить ветрянку от энтеровируса.
Энтеровирусы – микроорганизмы, которые принадлежат роду Picornavirales – маленьких клеточных паразитов. В природе их существует огромное количество. Для человека опасными считаются 23 типа вируса Коксаки, три типа вирусов полиомиелита, 31 тип ЕСНО. Каждый подвид имеет свои серотипы, и каждый серотип способен спровоцировать заболевание, имеющее свою клиническую картину с характерными симптомами. Вот почему медики называют энтеровирусы многоликими.
Они слабоустойчивы к высоким температурам. При температуре +60 градусов разрушаются в течение тридцати минут, при кипячении погибают мгновенно. При -70 градусах замораживаются, в таких условиях сохраняются годами, после размораживания сохраняют жизнеспособность.
Энтеровирусы называются так, потому что живут и размножаются исключительно в желудочно-кишечном тракте, хотя энтерит вызывают очень редко. Они распространены на всех континентах, заразиться ими можно в любой стране мира. Эпидемии чаще всего фиксируются в регионах с умеренным и субтропическим климатом. Наиболее восприимчивы к ним дети, малыши дошкольного возраста. Источником заражения является больной человек или вирусоноситель, передаются инфекции контактным, фекально-оральным, воздушно-капельным путем.
Возбудителем ветрянки является Varicella Zoster – вирус, принадлежащий семейству герпеса человека третьего типа. Он имеет крупные размеры, его генетическая информация заключена в молекуле ДНК. Она окружена липидной оболочкой.
Вирус способен к репликации только в организме человека, попадая во внешнюю среду, Varicella Zoster погибает. Поэтому распространение вируса контактно-бытовым путем затруднено. Заражение происходит при тесном общении с больным человеком. При чихании, кашле, громком разговоре вирус выделяется, вместе с капельками слизи и слюны висит в воздухе, оставаясь жизнеспособным в течение первых пятнадцати минут. Вместе с потоком воздуха легко переносится в соседние комнаты, поэтому заражаются все, кто находятся внутри одного замкнутого пространства.
Заболевания, вызванные ветряной оспой или энтеровирусами протекают всегда остро. Инкубационный период у энтеровирусной инфекции длится от 2 до 7 дней. Клеточные паразиты через носоглотку попадают в пейеровы бляшки кишечника, там они активно размножаются и вместе с лимфатическим током попадают в кровь, а потом распространяются по всему организму.
В зависимости от возбудителя, состояния иммунной системы, количества клеточных паразитов инфекция поражает тот или иной внутренний орган. Конечная локализация вируса и будет определять тяжесть заболевания. Энтеровирусы могут «оседать» на слизистых оболочках носоглотки, кишечника, глаз, в клетках печени, в мозгу и в его оболочках, в мышечных тканях, в эпидермисе кожи. В последнем случае на теле человека появляется сыпь, внешне похожая на сыпь при ветрянке. Она появляется сразу же после завершения инкубационного периода.
При ветрянке от заражения до появления первых признаков может пройти 10-21 день. Численность больных увеличивается в период с осени до весны. Крупные вспышки фиксируются в детских садах, школах, других детских учреждениях. Инфекцией заражаются все дети, контактирующие между собой, не болевшие ранее. Благодаря такой особенности ветряной оспы 70% подростков имеют стойкий иммунитет к ней. Остальные рискуют заболеть в более старшем возрасте и перенести ветрянку в тяжелой форме с большим количеством разнообразных осложнений.
Вирус ветряной оспы тоже попадает в организм человека через носоглотку, но он оседает в дыхательных путях. Проникая в клетки, перестраивает их таким образом, чтобы они сами могли продуцировать новые вирусные частицы. Когда количество патогенных микроорганизмов увеличивается в разы, они разносятся по организму вместе с током лимфы. Инкубационный период завершается, когда вирус попадает в кровь. Одновременно с этим появляются первые симптомы болезни. По ним и можно распознать этиологию недомогания.
Клиническая картина ветрянки развивается в четыре этапа. У каждого – свой характерный симптом.
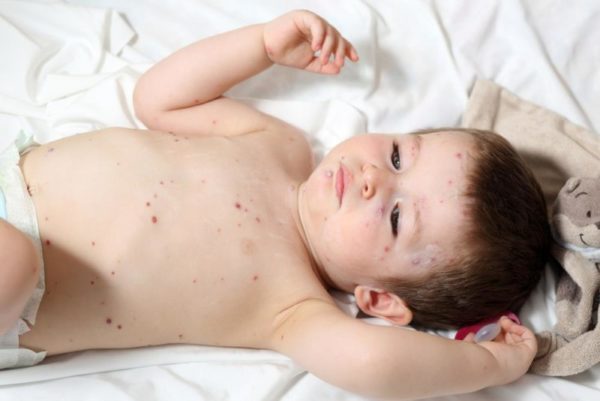
В период инкубации вирус размножается, в течение первых 10 дней ничего не происходит. Затем наступает продромальный период, у детей в первые два дня сначала поднимается температура тела, потом на теле через сутки появляется первая сыпь. Сначала краснеет участок кожи, потом место покраснения отекает, формируется папула, которая «зреет» пять дней. Затем она лопается, высвобождается ее содержимое. Вскрывшаяся эрозия быстро заживает, на ее месте появляется коричневая корочка. Процесс этот происходит волнами с интервалом в один-два дня. Вот почему на одном участке сразу можно увидеть и только что формируемую папулу, и эрозию, покрытую корочкой. Это главный симптом ветрянки, помогающий идентифицировать болезнь. Когда все эрозии покроются корочками, больной перестанет быть опасным для окружающих.
Первые элементы обнаруживаются на коже шеи, волосистой части головы, потом на верхней части туловища, затем они поражают эпидермис хаотично, в тяжелых случаях сыпь покрывает все тело.
Одновременно с этим высыпания могут сформироваться на слизистых рта, глотки, гениталий, глаз, на твердом и мягком небе. Элементы сыпи на теле вызывают нестерпимый зуд, на слизистой провоцируют возникновение болевых ощущений, поэтому больной ребенок может жаловаться на дискомфорт во время глотания и разговора. Сыпь на ладонях и подошвах отсутствует.
Температура тела при ветрянке повышается резко. Подъем показателей градусника совпадает с периодом новых высыпаний и держится, пока на теле появляются новые язвочки. И это еще одна подсказка для родителей.
Клиника энтеровирусных инфекций бывает разнообразной. Они могут протекать в виде:
- конъюнктивита (у больного появляется обильное слезотечение, припухлость век, светобоязнь);
- миозита (болят мышцы во всем теле, сильно поднимается температура тела);
- миокардита (одновременно с повышением температуры тела появляется учащенное сердцебиение, сильная боль в области груди, быстрая утомляемость);
- энцефалита, менингита (наблюдаются признаки поражения центральной нервной системы — боли в голове, судороги, потеря сознания);
- острого гепатита (больной может жаловаться на боль в правом подреберье, появление горькой отрыжки, его мучает постоянная тошнота и рвота);
- кишечных колик (развивается диарея, стул у больного ребенка становится коричневого цвета, в нем присутствует слизь и кровь);
- ангины (поражается полость гортани, на ней появляются пузырьки красного цвета, обычно они концентрируются на мягком небе, на небных дужках, язычке, щеках, на слизистых рта ее нет, это дает возможность точно говорить о том, что стало причиной недомогания ребенка: энтеровирус или острая ветрянка); миндалины при герпангине не увеличиваются в размерах, полное выздоровление наступает через неделю.
- энтеровирусной экземы с появлением сыпи на теле. Определить, что смогло спровоцировать ее появление (ветрянка или какая-нибудь энтеровирусная инфекция), можно по характеру ее расположения. Локализация ее наблюдается вокруг рта, на ягодицах, в паху, на ладонях и стопах. В ротовой полости при этом наблюдаются лишь единичные элементы или полное их отсутствие. Сначала формируются небольшие узелки, потом они становятся пузырьками. Когда последние лопаются, образуется язвочка, сопровождающаяся сильной болью. Она вызывает обильное слюнотечение, как при прорезывании зубов. Ребенок при этом сильно плачет и отказывается есть.
Обратите внимание! Характер сыпи на теле несколько другой: сначала на пораженном участке появляются розовые пятна, не имеющие четких границ. Цвет их быстро меняется, становится ярче, постепенно формируются пузырьки, которые внешне похожи на сыпь кори или краснухи. Они меньше по размеру, чем при ветрянке, наполнение их не так выражено. На четвертые сутки пузырьки лопаются, через сутки язвочка, оставшаяся от них, заживает, слизистые оболочки полностью восстанавливаются к пятому дню от начала болезни. Кожная сыпь – реакция на интоксикацию, вызванную жизнедеятельностью вирусов, она протекает одновременно, волнообразные проявления отсутствуют.
Человек, переболевший ветрянкой, приобретает иммунитет к повторному заражению. Повторное заражение возможно лишь при значительном ослаблении иммунитета, тогда, когда развивается ВИЧ, когда происходит длительный прием иммунодепрессантов, когда у человека наблюдается длительное физическое и психическое истощение.
Человек, переболевший энтеровирусной инфекцией, приобретает пожизненный иммунитет только к тому серовирусу, который спровоцировал течение болезни. Поэтому на протяжении всей жизни сохраняется возможность повторного заражения одним и тем же вирусом, но другим его серотипом. Предотвратить инфицирование можно, соблюдая правила личной гигиены.
У детей младшего возраста инфекции, спровоцированные энтеровирусами и возбудителем ветряной оспы, протекают практически всегда в легкой форме без возникновения опасных осложнений, выздоровление наступает сравнительно быстро (при заражении энтеровирусной инфекцией это происходит на седьмой день, при ветрянке тогда, когда перестают на коже появляться новые папулы). Тяжело переносят ветряную оспу подростки и взрослые люди. У них она нередко провоцирует развитие гнойного поражения кожи, пневмонии, энцефалита, миокардита, лимфаденита или нефрита. Опасным для ребенка и взрослого человека считается вирус Коксаки группы В. Осложнение течения такой инфекции может спровоцировать летальный исход.
Подводя итоги, можно говорить о следующем: разница между двумя заболеваниями большая. Энтеровирусные инфекции имеют острое начало, они протекают всегда бурно, но выздоровление наступает сравнительно быстро. Проявления заражения могут быть разными: все зависит от того, какой серотип, какого вируса попал в организм человека. Ветрянка – монозаболевание, имеющее характерную клиническую картину. У детей она протекает легко, подростки и взрослые люди всегда болеют тяжелой формой, вызывающей осложнения, неопасные для жизни. Волнообразное появление симптомов – главный отличительный признак ветряной оспы.
источник
Группы вирусов, которые вызывают ветряную оспу, опоясывающий лишай и энтеровирусную экзантему как острые инфекционные заболевания. Основные способы передачи заболеваний, их инкубационный период и клинические симптомы. Характеристика форм заболеваний.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
HTML-версии работы пока нет.
Cкачать архив работы можно перейдя по ссылке, которая находятся ниже.
Ветряная оспа как острое инфекционное заболевание, вызываемое вирусом из семейства Herpesviridae, передающееся воздушно-капельным путем. Инкубационный период заболевания. Сыпь, опоясывающий лишай. Энтеровирусная инфекция, четыре формы заболевания.
презентация [251,0 K], добавлен 01.02.2017
Общая характеристика и пути передачи вируса герпеса 3-го типа — опоясывающего лишая. Рассмотрение особенностей данного заболевания, причин обострения инфекции. Изучение протекания пузырной, геморрагической, глазной, ушной, гангренозной форм болезни.
презентация [4,6 M], добавлен 16.12.2014
На основании жалоб больной, особенностях развития болезни, результатах осмотра полости рта и диагностики обоснование клинического диагноза — «опоясывающий лишай». Фармакологическая характеристика назначенных для лечения болезни лекарственных препаратов.
история болезни [32,9 K], добавлен 09.12.2013
Кожа, ее строение, функции и возрастные изменения. Особенности кожных покровов у детей. Причины и профилактика кожных заболеваний: простой герпес, опоясывающий лишай, бородавка, дерматиты, потница и опрелость, угри и прыщи, гнойничковые заболевания.
реферат [139,2 K], добавлен 18.01.2011
Ветряная оспа — острое инфекционное заболевание с воздушно-капельным путем передачи. Как возникает ветряная оспа. Основные эпидемиологические признаки. Дифференциальная и лабораторная диагностика. Лечение ветряной оспы. Мероприятия в эпидемическом очаге.
реферат [23,5 K], добавлен 12.12.2010
Этиологическая роль в патологии грибных заболеваний у животных разных видов, а также человека. Источники возбудителя инфекции. Течение и симптомы. Дифференциальный диагноз. Экземы и дерматиты. Противоэпизоотические мероприятия против дерматомикозов.
контрольная работа [33,7 K], добавлен 21.03.2014
Факторы возникновения хронического воспалительного заболевания, поражающего кожу, слизистые оболочки, волосы и ногти, при котором иммунопатогенез включает Т-клеточную иммунотоксичность. Дифференциальная диагностика и клинические проявления заболевания.
презентация [9,4 M], добавлен 02.07.2014
Изучение особенностей дерматозов вирусной этиологии. Анализ путей проникновения вируса. Симптомы и клинические проявления простого герпеса, опоясывающего лишая, остроконечных кондилом, бородавок. Дифференциальная диагностика и лечение заболеваний кожи.
презентация [3,2 M], добавлен 02.11.2016
Наиболее распространенные инфекционные заболевания, которые передаются половым путем. Основные возбудители инфекций, передаваемых половым путем, и характеристика заболеваний, которые они вызывают. Клиническая картина, лабораторная диагностика и лечение.
презентация [1,5 M], добавлен 12.11.2014
Инфекционные заболевания дыхательных путей бактериальной (туберкулез, дифтерия) и вирусной (корь, краснуха, ветряная оспа) природы. Чувствительность к антибиотикам, сезонность как характерные особенности дыхательных инфекций. Основные принципы лечения.
презентация [238,9 K], добавлен 01.09.2016
источник
Анализ клинического случая вирусной микст-инфекции: трудности дифференциальной диагностики вирусных экзантем (герпетической, энтеровирусной этиологии)
Н. М. Зайкова, к. м н., зав. 4 инфекционным отделением,
Детская городская клиническая больница №9 им. Г. Н. Сперанского, г. Москва
Высыпания на коже имеют большое значение в диагностике инфекционных болезней. Это обусловлено тем, что высыпания встречаются при многих инфекционных заболеваниях, кроме того, их можно заметить уже при первом осмотре пациента. Сыпь представляет собой очаговую реакцию кожи или слизистой оболочки на действие микробов или их токсинов, возникающую под действием гистаминоподобных веществ (аллергическая сыпь). Эта реакция обусловлена первичным поражением кожных сосудов (гиперемия), с последующим развитием воспаления (инфильтрат, гранулема, некроз).
Ключевые слова: дети, вирусная инфекция, экзантемы
Key words: children, virus infection, exanthema
Экзантемы при инфекционных заболеваниях весьма разнообразны. Они различаются по характеру отдельных элементов сыпи, локализации, срокам появления, этапности высыпания, динамики развития отдельных элементов и т. д. Все эти особенности учитываются при проведении дифференциальной диагностики [1].
Больной А., 9 месяцев — находился в инфекционном боксовом отделении Детской городской клинической больницы №9 им. Сперанского Г. Н. г. Москвы с диагнозом: «ОРВИ. Вирусная микст-инфекция (энтеровирусная инфекция, cytomegalovirus, Herpes-virus VI). Герпангина».
В стационар доставлен бригадой скорой помощи с жалобами на жидкий стул, повышение температуры до фебрильных цифр, папулезно — везикулезные высыпания на лице, шее, воротниковой зоне, конечностях.
Из анамнеза жизни известно, что ребенок от 2-й беременности, протекавшей без особенностей. Роды 2-е, срочные, самостоятельные. Масса при рождении 3830 г, длина 53 см. Закричал сразу, оценка по Апгар 8/9 баллов. К груди приложен на 1-е сутки. БЦЖ, гепатит VI в роддоме. На грудном вскармливании, прикормы по возрасту. Период новорожденности без особенностей. Психомоторное развитие соответствует возрасту. Привит по индивидуальному графику. Аллерго-анамнез не отягощен. Наследственность не отягощена. Болеет острыми респираторными вирусными инфекциями редко. Эпидемиологический анамнез: не отягощен.
Анамнез заболевания: ребенок заболел остро 2 дня назад. Заболевание началось с фебрильной лихорадки. Получал симптоматическую терапию, на фоне которой состояние улучшилось. Однако на 2-й день от начала заболевания вновь отмечался подъем температуры до 40°С, многократный жидкий стул (до 6 раз за сутки), появилась пятнисто-папулезная сыпь в области левого плеча, вокруг рта, на нижних и верхних конечностях, единичные элементы на спине.
При первичном осмотре: состояние средней тяжести, симптомы интоксикации выражены умеренно. Температура тела при осмотре 36,8 °С, частота дыхания 28, частота сердечных сокращений — 130 в минуту. Самочувствие не страдает, активный. Аппетит снижен. Воду пьет плохо. Рвоты нет.
Кожные покровы бледно-розовые, папулезно-везикулезная сыпь вокруг рта, на шее, воротниковой зоне, конечностях. Конъюнктивы не гиперемированы.
Подкожно-жировой слой выражен достаточно, распределен равномерно. Тургор тканей сохранен. Костно-мышечная система без видимой патологии, область суставов не изменена, движения в полном объеме. Периферические лимфатические узлы пальпируются шейные, подчелюстные, плотноэластичные, безболезненные, не спаянные с окружающей тканью, кожа над ними не изменена. Дыхание через нос не затруднено, слизистое отделяемое отсутствует. Над легкими перкуторно легочный звук. Дыхание пуэрильное, проводится во все отделы, хрипов нет. Область сердца визуально не изменена. Границы сердца в пределах возрастных норм. Тоны сердца звучные, ритмичные. Стенки зева ярко гиперемированы. Миндалины умеренно отечны, увеличены до II степени, везикулезные серо-белые элементы в лакунах и на дужках. Язык влажный, чистый. Живот обычной формы, мягкий, участвует в акте дыхания, доступен глубокой пальпации, безболезненный. Печень у края реберной дуги, при пальпации край печени эластичной консистенции, безболезненный, селезенка не пальпируется. Стул со слов оформленный, без примесей. Область почек не изменена. Мочится со слов достаточно.
Наружные половые органы развиты правильно, по мужскому типу, без признаков воспаления. Нервная система в сознании, менингеальных симптомов нет (см. приложение).
Данные лабораторного обследования: общий анализ крови — Hb 107, эритроциты 4,50, лейкоциты 20,1* 10 9 , тромбоциты 421 тыс/ мкл, эозинофилы 0,12, СОЭ 30 мм/ч.
По данным общего анализа мочи патологии не выявлено.
По данным биохимического анализа крови все показатели (К, Са, Р, общий белок, билирубин, АЛТ, АСТ, мочевина, СРБ): незначительное повышение АЛТ — 54 г/л, повышение С- реактивного белка до 15,6 мг/л. Посев из зева и носа на дифтерию -коринебактерии дифтерии не обнаружены. Исследование кала на энтеробиоз отрицательно. Исследование кала на яйца гельминтов, простейшие отрицательно. Мазок из зева на вирусы гриппа А, В -отрицательно.
В ПЦР мазка из зева на вирусы герпеса 1, 2, 6 типов, Varicella-Zoster virus, ЭБВ, ЦМВ, энтеро-вирус: Enterovirus (+++), Cytomegalovirus (+++), Herpes-virus VI (++).
Учитывая сыпь на лице, шее, воротниковой зоне, верхних и нижних конечностях, необходимо проводить дифференциальную диагностику между вирусными экзантемами, а именно энтеровирусной инфекции и герпес-вирусной инфекцией.
Пятнистые, пятнисто-папулезные экзантемы
Энтеровирусная экзантема (эпидемическая экзантема), вызываемая вирусами ЕСНО, Коксаки А и В
Наиболее часто встречается у детей первых лет жизни. Ведущий симптом — полиморфная сыпь: пятнистая или пятнисто-папулезная, розовая, может быть мелкоточечная. Сыпь появляется одномоментно на неизмененном фоне кожи на 1-2-й день заболевания на фоне лихорадки или после ее снижения (3-4-й день заболевания). Преимущественная локализация экзантемы — на коже лица и туловища, реже на конечностях. Сыпь сохраняется 1-2 дня, исчезает бесследно. Характерна высокая лихорадка, которая может носить двухволновый характер; умеренно выраженные симптомы интоксикации. Для диагностики имеют значение другие формы энтеровирусной инфекции, сочетающиеся с экзантемой: энтеровирусная лихорадка, энтеровирусная диарея, герпангина, эпидемическая миалгия, серозный менингит, респираторная, паралитическая, энцефалическая, поражение глаз (геморрагический конъюнктивит, увеит), энтеровирусные инфекции сердца, диабет [5, 6].
Синдром «рука-нога-рот» является патогномоничным для энтеровирусной инфекции, вызываемый вирусом Коксаки А (5, 10, 16 серотипы)
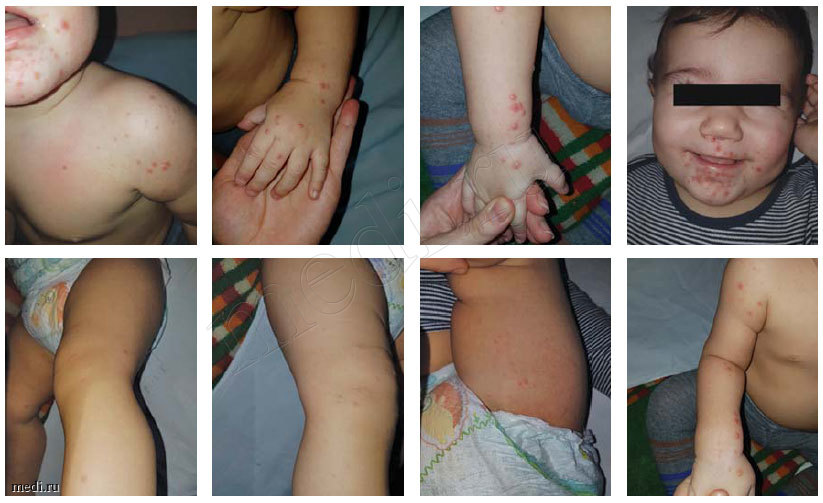
Характерна экзантема: пятна-папулы и везикулы диаметром 1-3 мм, окруженные венчиком гиперемии. Сыпь располагается в межфаланговых сгибах с ладонной и тыльной стороны кистей, на стопах, на коже носогубного треугольника и ягодичной области. Экзантема появляется на 3-й день заболевания на фоне умеренно выраженных симптомов интоксикации и лихорадки. Одновременно с экзантемой возможно появление везикул на слизистой оболочке языка, щек и небных дужек, быстро превращающихся в небольшие эрозии (герпангина — везикулезный стоматит, см. рис. 1)
Для дифференциальной диагностики имеет значение сочетание везикулезной экзантемы с другими клиническими формами энтеровирусной инфекции: энтеровирусная лихорадка, респираторная, энтеровирусная диарея, эпидемическая миалгия, серозный менингит, паралитическая, энцефалическая, поражение глаз (геморрагический конъюнктивит, увеит), энтеровирусные инфекции сердца, диабет [5, 6].
Внезапная экзантема (шестая болезнь «псевдокраснуха»), вызываемая ВГЧ VI типа
Синдром экзантемы характеризуется появлением пятнистых, бледно-розовых, не сливающихся элементов диаметром 2-5 мм. Сыпь располагается на неизмененном фоне кожи. Экзантема появляется на 3-5-й день болезни на фоне критического снижения температуры. Высыпания возникают одномоментно. Локализация сыпи преимущественно на туловище, шее, в меньшой степени на лице и конечностях. Экзантема сохраняется в течение 2-3 дней, исчезает бесследно. Для диагностики внезапной экзантемы необходимо учитывать другие характерные признаки инфекции ВГЧ-VI типа: острое начало, быстрое повышение температуры до 38-40°С, умеренные симптомы общей интоксикации, слабо выраженный респираторно-катаральный синдром. Возможна генерализованная лимфаденопатия (преимущественно шейной, подмышечной и паховой групп). Заболевание может начаться с фебрильных судорог [3, 7].
Эпштейна — Барр вирусная инфекция (ВГЧ IV типа)
Экзантема возникает в 16-25% случаев. Сыпь полиморфная: пятнистая, пятнисто-папулезная, розеолезная. Появляется на 3-14-й день заболевания, сохраняется 4-10 дней, возможно появление вторичных элементов сыпи в виде пигментации. У детей, получающих ампициллин, сыпь возникает в 90-100% случаев, она более интенсивная и яркая. Для диагностики имеет значение другие клинические признаки ВГЧ IV типа: длительная лихорадка, генерализованная лимфаденопатия, гепато-спленомегалия, синдром тонзиллита, атипичные мононуклеары в общем анализе крови.
На третьи сутки от начала высыпаний.
ВЕЗИКУЛЕЗНЫЕ ЭКЗАНТЕМЫ
Ветряная оспа
Для ветряной оспы характерна везикулезная сыпь. Везикулы однокамерные, округлые или овальные, 0,2-0,5 см в диаметре, окружены венчиком гиперемии, расположены поверхностно на неинфильтрированном основании. Содержимое везикул прозрачное Сыпь появляется на 1-2-й день заболевания, толчкообразно с промежутками в 1-2 дня. Характерен «ложный полиморфизм сыпи» — наличие на коже элементов сыпи на разных стадиях развития: макулы, папулы, везикулы, корочки. Сыпь локализуются на лице, волосистой части головы, туловище и конечностях. Возможно появление энантемы (элементы сыпи в полости рта, на конъюнктиве глаз, половых органов), в те же сроки, что и экзантемы.
Процесс продолжается 1-3 недели с формированием вторичных элементов в виде нежного рубчика. Для дифференциальной диагностики имеет значение отсутствие сыпи на ладонях и подошвах, локализация везикул на волосистой части головы, волнообразный характер лихорадки (появление новых высыпаний сопровождается повышением температуры), умеренно выраженные симптомы интоксикации [2, 8].
Простой герпес (ВГЧ I-II типа)
Герпетическое поражение кожи — наиболее частая форма ВГЧ I-II типа. Характерны высыпания в виде сгруппированных, мелких (до 0,1 см в диаметре), напряженных пузырьков, на отечном гиперемированном основании. Сыпь локализуется преимущественно на коже вокруг рта, крыльев носа, ушных раковин, красной кайме губ. Могут быть высыпания на слизистой оболочке полости рта, гортани, на миндалинах, конъюнктиве. Частое клиническое проявление ВГЧ I-II типа у детей в возрасте от 6 месяцев до 3 лет в виде стоматита или гингиостоматита. Поражения кожи могут быть локализованные или распространенные, возможны повторные подсыпания. Появлению высыпаний предшествует гиперестезии, зуд, жжение, покалывания. После вскрытия или высыхания пузырьков образуются вторичные элементы в виде корочек. Очаги исчезают на 7-9-й день.
Генерализованная форма герпеса — герпетическая экзема: возникает у детей с атопическим дерматитом, дерматозами. Характерно появление обильной, везикулезной сыпи на местах экзематозно измененной кожи, быстро распространяющейся на непораженную кожу. Нередко элементы сыпи сливаются, вскрываются с образованием сплошной корки. Вторичные элементы сыпи после отторжения корки в виде розовых пятен или рубцовых изменений. Характерна высокая лихорадка, выраженный синдром общей интоксикации. Улучшение состояния и нормализация температуры на 7-10-й день болезни [3, 4, 7].
СПИСОК ЛИТЕРАТУРЫ
- Рациональная фармакотерапия инфекционных болезней детского возраста. Руководство для практикующих врачей. / Под редакцией Романцова М. Г., Сологуб Т. В., Ершова Ф. И. — Москва: «Литтера» — 2009 — 445 с.
- Дроздов В. Н., Новиков А. И., Оберт А. С., Белан Ю. Б. Экзантематозные инфекции у детей. Лекции для врачей интернов. — М.: Медицинская книга, 2005. — 217 с.
- Справочник по инфекционным болезням у детей / Под ред. Лобзина Ю. В. — СПб: СпецЛит, 2013. — 591 с.
- Учайкин В. Ф. Руководство по инфекционным болезням у детей. — Москва: «ГЭО-ТАР-Медиа». — 1998. — 809 с.
- Эпидемиологический надзор и профилактика энтеровирусной (неполио) инфекции. Методические указания МУ 3.1.1.2363-08. — 2008.
- Анохин В. А., Сабитова А. М., Кравченко И. Э., Мартынова Т. М. Энтеровирусные инфекции: современные особенности // Практическая медицина. Педиатрия. — №9 (85). — 2014. — С. 52-59.
- Каражас Н. В., Малышев Н. А., Рыбалкина Т. В., Калугина М. Ю. и др. Современные аспекты герпесвирусных инфекций. Методические рекомендации. — М.: Спецкнига, 2012. — 128 с.
- Ветряная оспа в современных условиях. Медицинское пособие / Под ред. Лобзина Ю. В. -СПб, 2012. — 30 с.
источник
В эту группу включены заболевания, вызываемые энтеровирусами из семейства пикорнавирусов (Picontaviridae). В семейство, кроме энтеровирусов, включены ещё’ три рода: риновирусы, кардиовирусы и афтовирусы.
Род энтервирусов включает вирус полиомиелита (3 типа), вирусы Коксаки группы А (24 типа) и группы В (6 типов), вирусы ECHO (31 тип), вирус гепатита А, энтеровирусы животных (34 типа) и некоторые другие.
Группа острых заболеваний, вызываемых энтеровирусами Коксаки и ECHO, имеет многообразные клинические проявления от лёгких лихорадочных состояний и простого носительства вируса до тяжёлых мекингоэнцефалитов, миокардитов, миалгий.
Источником инфекции служат больные с клинически выраженной формой и вирусоносители.
Инфекция передаётся воздушно-капельным и фекалально-оральным путём, через инфицированную воду и продукты питания. Возможна трансплацентарная передача вирусов Коксаки и ECHO.
Восприимчивость детей к вирусам Коксаки и ECHO высокая. Наиболее часто болеют дети в возрасте от 3 до 10 лет. Дети до 3-месячного возраста не болеют в связи с наличием у них трансплацентарного иммунитета. Дети старшего возраста и взрослые болеют редко, что объясняют иммунитетом, приобретённым в результате бессимптомной инфекции.
Известны крупные эпидемии с охватом больших территорий и целых стран. В России особенно большие эпидемические вспышки наблюдали в Приморском крае и на Дальнем Востоке.
Специфическая профилактика Коксаки- и ЕСНО-инфекции не разработана. Определённое противоэпидемическое значение имеют ранняя диагностика и своевременная изоляция больных с Коксаки- и ЕСНО-инфекцией сроком до 10 дней — до исчезновения клинических симптомов. Больных серозным менингитом выписывают из стационара не ранее 21-го дня болезни, после исчезновения клинических симптомов и нормализации спинномозговой жидкости.
По ведущему клиническому синдрому выделяют серозный менингит, эпидемическую миалгию, герпетическую ангину, паралитическую форму энтеровирусной инфекции, Коксаки- и ЕСНО-лихорадку, Коксаки- и ЕСНОэкзантему, гастроэн-теритическую форму, миокардит, энцефаломиокардит новорождённых, энтерови-русный увеит и другие редкие формы.
Каждая форма может быть изолированной, но нередко наряду с ведущим синдромом есть и другие клинические симптомы болезни. Такие формы называют комбинированными.
Различают две группы вирусов Коксаки: группа А (24 серологических типа) и группа В (6 серологических типов).
• Вирусы Коксаки группы А высоковирулентны для новорождённых мышей, у которых они вызывают тяжёлый миозит скелетной мускулатуры и смерть.
• Вирусы Коксаки группы В отличаются по способности вызывать у мышей менее тяжёлые миозиты, но обусловливают характерное поражение нервной системы, иногда — поджелудочной железы и других внутренних органов.
Некоторые типы вирусов Коксаки А и все типы вирусов Коксаки В размножаются в культуре клеток эмбриона человека, почек обезьян и других культурах, оказывая выраженное цитопатогенное действие. Все типы можно выделить при заражении сосунков белых мышей, у которых возникает паралитическая форма инфекции.
Вирусы ECHO (англ. Enteric Cytopathogenk Human Orphan — кишечные цито-патогенные человеческие сиротки) отличаются от вирусов Коксаки отсутствием патогенности для новорождённых мышей.
Известен 31 серотип этих вирусов, широко циркулирующих среди населения. Большинство серотипов вирусов Коксаки и ECHO могут вызывать заболевание у человека.
Помимо вирусов Коксаки и ECHO, есть ещё4типаэнтеровирусов (типы 68-71), которые хорошо культивируются в культуре клеток почек обезьяны. Типы 68, 69 служат возбудителями респираторных и кишечных заболеваний, тип 70 — геморрагического конъюнктивита, а энтеровирусы типа 71 были выделены от больных менингитами и энцефалитами.
Репликация вирусов Коксаки и ECHO происходит в эпителиальных клетках и лимфоидных образованиях верхних дыхательных путей и кишечника. В дальнейшем вирусы гематогенным путём по законам тропности достигают разных органов-мишеней, вызывая острый серозный менингит или менингоэнцефалит, острый миозит или миалгии, миокардит, гепатит и др.
Инкубационный период от 2 до 10 дней. Заболевание начинается остро, иногда внезапно, с подъёма температуры тела до 39-40 °С. С первых дней больные жалуются на головную боль, головокружение, слабость, плохой аппетит, нарушение сна. Часто отмечают повторную рвоту. При всех формах выявляют гиперемию кожных покровов верхней половины туловища, особенно лица и шеи, инъекцию сосудов склер. На коже может появиться полиморфная пятнисто-папулёзная сыпь. Более или менее выражены гиперемия слизистых оболочек миндалин, зернистость мягкого нёба, дужек и задней стенки глотки. Язык обычно обложен. Шейные лимфатические узлы часто несколько увеличены, безболезненны. Отмечается наклонность к запорам.
В периферической крови количество лейкоцитов нормальное или слегка повышено. В редких случаях число лейкоцитов может увеличиваться до 2О-25х10ул. Нередко отмечают умеренный нейтрофилёз, сменяющийся в поздние периоды лимфоцитозом и эозинофилией. СОЭ обычно в пределах нормы или несколько повышена.
Течение болезни, исходы и длительность лихорадочного периода зависят от тяжести и формы заболевания.
Коксаки- и ЕСНО-лихорадка — частая форма энтеровирусной инфекции. Она может быть вызвана разными типами вирусов Коксаки и ECHO, но все же чаще выявляют типы 4, 9, 10, 21, 24 из группы Коксаки В и 1-3, 5, 6, 11, 19, 20
ECHO. Заболевание начинается остро, с подъёма температуры тела. Ребёнок жалуется на головную боль, могут быть рвота, умеренные мышечные боли и нерезко выраженные катаральные изменения в ротоглотке и верхних дыхательных путях. Лицо больного гиперемировано. Сосуды склер инъецированы, часто увеличены все группы лимфатических узлов, а также печень и селезёнка. Заболевание обычно протекает легко. Температуре тела держится повышенной 2-4 дня и только в отдельных случаях — до 1-1,5 нед, иногда может быть волнообразная лихорадка.
Серозный менингит (МКБ10 — AS7.0) — наиболее типичная форма Коксаки и ЕСНО-инфекции. Обычно ассоциируется с серотипами 1-11, 14, 16-18, 22, 24 Коксаки А; 1-6 Коксаки В и 1-7, 9.11,23,25, 27,30, 31 ECHO.
Болезнь начинается остро, с подъёма температуры тела до 39-40 °С. Появляются сильная головная боль, головокружение, повторная рвота, возбуждение, беспокойство, иногда боли в животе, спине, ногах, шее. бред и судороги. Лицо больного гиперемировано, слегка пастозно, склеры инъецированы. Слизистая оболочка ротоглотки гиперемирована, отмечают зернистость мягкого нёба и задней стенки глотки (фарингит). С первых дней появляются менингеальные симптомы: ригидность затылочных мышц, положительные симптомы Кернига и Брудзинского. Брюшные рефлексы снижены. Нередко менингеальный синдром выражен слабо или неполно — выпадают отдельные признаки (может быть только положительный симптом Кернига или небольшая ригидность затылочных мышц).
При поясничной пункции жидкости прозрачная, вытекает под давлением. Цитоз до 200-500 клеток в 1 мкл. В самом начале болезни цитоз, как правило, смешанный (нейтрофильно-лимфоцитарный), а затем — исключительно лимфо-цитарный. Содержание белка, сахара и хлоридов обычно не повышено, реакция Панди слабоположителькая или отрицательная. Из спинномозговой жидкости можно выделить вирусы Коксаки и ECHO.
Герпетическая ангина (МКБ-10 — В08.5) чаще бывает вызвана вирусами Коксаки А (1-6, 8, 10, 22), реже Коксаки В (1-5) и вирусами ECHO (6, 9,16, 25). Встречают у детей различного возраста. Обычно комбинирована с другими признаками Коксаки- и ЕСНО-инфекции — серозным менингитом, миалгией и др., но может быть единственным проявлением болезни.
Заболевание начинается остро, с внезапного повышения температуры тела до 39-40 °С. Наиболее типичны изменения в ротоглотке. С первых дней болезни на слизистой оболочке нёбных дужек миндалин, язычка, мягком и твёрдом нёбе появляются единичные мелкие красные папулы диаметром 1-2 мм, которые быстро превращаются в нежные пузырьки-везикулы, а затем в язвочки, окруженные красным венчиком. Число таких высыпаний невелико, обычно 3-8, в редких случаях высыпания могут быть обильными (до 25). Элементы никогда не сливаются между собой. Возможны боли при глотании, увеличение регионарных лимфатических узлов.
Эпидемическая миалгия (плевроднния, болезнь Борнхольма) (МКБ-10 — ВЗЗ.О) чаще вызывается вирусами Коксаки В (1, 2, 3, 5), реже — Коксаки А (1, 4, б, 9) и ECHO (1-3, 6-9, 12). Заболевание проявляется сильными мышечными болями и начинается остро, с подъёма температуры тела до 38-40 °С, нередко с озноба и рвоты. Локализация болей различная, но всё же чаще они бывают в мышцах груди и верхней половины живота, реже — спины и конечностей. Боли приступообразные и усиливаются при движении. Во время приступа болей дети бледнеют и обильно потеют. Из-за сильных болей дыхание учащается, становится поверхностным, напоминает дыхание при плеврите. При аускультации изменений в лёгких обычно не отмечают, лишь в редких случаях на высоте болевого синдрома наблюдают шум трения плевры, исчезающий сразу после прекращения болевого приступа. При локализации болей в прямых мышцах живота пальпация передней брюшной стенки болезненна, отмечают активное напряжение мышц брюшной стенки и их щажение при дыхании, что может служить причиной ошибочной диагностики острого аппендицита или перитонита.
Продолжительность болевого приступа — от 30-40 сек до 1-15 мин и больше. Боли исчезают так же внезапно, как и появляются, после чего состояние ребёнка сразу улучшается и он часто не предъявляет никаких жалоб. Боли могут повторяться в течение суток несколько раз, а заболевание может принимать волнообразное течение. Через 1-3 дня после падения температуры тела возможны её новый подъём и возобновление болей. Редко рецидивы повторяются неоднократно на протяжении 7 дней и более.
Кишечная форма бывает преимущественно у детей раннего возраста и очень редко у детей старше 2 лет. Эта форма болезни чаще ассоциируется с вирусами ECHO (5,17,18), реже — КоксакиВ(1.2,5). Заболевание начинается остро, с повышения температуры тела до 38 °С, Возникают катаральные явления: небольшой насморк, заложенность носа, кашель, гиперемия слизистых оболочек ротоглотки. Одновременно с этим или через 1-3 дня появляются боли в животе и жидкий стул, иногда с примесью слизи, но никогда не бывает примеси крови. Нередко бывают повторная рвота, метеоризм. Симптомы интоксикации выражены незначительно. Тяжёлая дегидратация не развивается. Колитический синдром (тенезмы, спазм сигмовидной кишки, зияние ануса) отсутствует. Продолжительность болезни не превышает 1-2 нед. Температура тела держится до 3-5 дней, иногда она бывает двухволновои.
Коксаки- и ЕСНО-экзантема (МКБ-10 — А88.0) чаще вызывается вирусами ECHO (5,9,17, 22) и Коксаки А (16). При этой форме болезни на 1-2-й день обычно появляется сыпь. Заболевание начинается остро, с подъёма температуры тела, головной боли, анорексии, иногда отмечают мышечные боли, склерит, явления катара верхних дыхательных путей. Нередко в начале болезни бывают рвота и боли в животе. У детей раннего возраста может быть жидкий стул.
Сыпь появляется или на высоте лихорадки, или сразу после снижения температуры тела. Она расположена на коже лица, туловища, реже на руках и ногах. Элементы сыпи розового цвета на неизменённой коже. Сыпь может быть скар-латиноподобной или мелкопятнисто-папулёзной, напоминающей высыпание при краснухе. Могут быть и геморрагические элементы. Сыпь держится в течение нескольких часов или суток, исчезая, не оставляет пигментации, шелушения также не бывает.
Паралитическая форма бывает редко, чаще ассоциируется с вирусами группы Коксаки А (4, 6, 7, 9, 10, 14), реже — Коксаки В и вирусами ECHO (4, 11, 20). Отмечают спорадические случаи, как правило, у детей раннего возраста. Полиомиелитоподобные формы Коксаки- и ЕСНО-инфекдии проявляются так же, как и паралитический полиомиелит (спинальная, бульбоспинальная, энце-фалитическая, понтинная, полирадикулоневритическая). Заболевание начинается остро, с подъёма температуры тела, лёгких катаральных явлений и вялых параличей. Примерно у половины детей паралитический период начинается на 3-7-й день от начала заболевания после нормализации температуры тела и улучшения общего состояния. Возможно появление параличей без предшествующих продромальных явлений. Как и при полиомиелите, при паралитической форме Коксаки- и ЕСНО-инфекции в результате повреждения клеток передних рогов спинного мозга развиваются вялые периферические параличи. При этом у ребёнка нарушается походка, появляется слабость в ногах, реже в руках. Мышечный тонус снижается, сухожильные рефлексы на стороне поражения умеренно снижены. Спинномозговая жидкость часто не изменена, но могут быть и признаки серозного менингита. Случаи с изолированным поражением лицевого нерва (понтинная форма) и других черепных нервов, а также энцефалитические и полирадикуло-невритические формы также практически неотличимы от аналогичных форм при полиомиелите. Для дифференциальной диагностики может иметь значение лишь то, что паралитические формы Коксаки- и ЕСНО-инфекции иногда сочетаются с другими, более манифестными проявлениями болезни — серозным менингитом, герпетической ангиной, миалгией и др. В отличие от полиомиелита паралитические формы Коксаки- и ЕСНО-инфекции протекают легко и почти не оставляют стойких параличей,
Энцефаломиокардит (МКБ-10 — А85.0) обычно вызывается вирусами Коксаки группы В. Эту форму наблюдают у новорождённых и у детей первых месяцев жизни. Заражение новорождённых происходит от матери или других больных членов семьи, а также от обслуживающего персонала родильных домов, отделений для недоношенных. Возможно и внутриутробное заражение.
Заболевание начинается с повышения температуры тела (иногда она может быть нормальной или субфебрильной), появления вялости, сонливости, отказа от груди, рвоты, иногда жидкого стула. Очень быстро присоединяются симптомы нарастающей сердечной слабости: общий цианоз или акроцианоз, одышка, тахикардия, расширение границ сердца, нарушение ритма, значительное увеличение печени. Выслушивают сердечные шумы. При энцефалите, помимо указанных симптомов, могут быть судороги, выбухание родничка. В спинномозговой жидкости цитоз смешанный или лимфоцитарный.
Течение болезни тяжёлое и часто заканчивается смертью.
Миокардит и перикардит чаще вызываются вирусами Коксаки типа В (1, 2,3, 5), редко Коксаки А (1,4,15) и ECHO (6). В настоящее время многие клиницисты считают, что большинство неревматических кардитов этиологически связаны с Коксаки- и ЕСНО-вирусами. Заболевание бывает как у детей, так и у взрослых, чаще протекает по типу перикардита, реже миокардита и панкардита. В сердце обычно имеется очаговый интерстициальный патологический процесс, нередко развивается коронарит.
Мезаденит — воспаление лимфатических узлов брыжейки тонкой кишки, вызывается вирусами ECHO (7, 9, 11), редко Коксаки группы В (5). Заболевание развивается постепенно: в течение нескольких дней отмечаются субфебрильная температура тела, боли в животе неясной этиологии. Затем температура нарастает, появляется рвота, боли в животе усиливаются, становятся приступообразными, нередко локализуются в правой подвздошной области. При осмотре отмечают вздутие живота, умеренное напряжение мышц передней брюшной стенки, иногда положительный симптом Щёткина. Таких больных обычно госпитализируют в хирургический стационар с подозрением на аппендицит и иногда им проводят оперативное вмешательство. При оперативном вмешательстве обнаруживают умеренно увеличенные лимфатические узлы брыжейки тонкой кишки и серозный выпот в брюшной полости; изменений в червеобразном отростке нет.
Острый гепатит. Экспериментальными исследованиями показана гепатотроп-ность вирусов Коксаки. У новорождённых, умерших от генерализованной формы Коксаки-инфекции, обнаруживают поражение печени. В последние десятилетия в литературе появились отдельные сообщения об острых гепатитах энтеровирус-ной этиологии, ассоциированных с вирусами Коксаки группы А (4, 9, 10, 20, 24), Коксаки В (1-5), ECHO (1,4, 7, 9,11,14).
Заболевание проявляется острым увеличением печени, желтухой и нарушением функции печени. Отмечают и другие свойственные Коксаки- и ЕСНО-инфекции симптомы: повышение температуры тела, гиперемию кожи, слизистых оболочек, мягкого нёба, головную боль, иногда рвоту и др.
Течение болезни в отличие от вирусного гепатита лёгкое, с быстрой обратной динамикой.
Острый геморрагический конъюнктивит обычно вызывается энтерови-русом типа 70. В последние годы все чаще описывают вспышки конъюнктивитов. вызываемых и другими серотипами энтеровирусов (Коксаки А 24 и др.). Заболевание начинается с внезапных сильных болей в глазах, слезотечения, светобоязни, иногда повышения температуры тела до субфебрильных цифр, головных болей и слабых катаральных явлений. Воспалительные изменения глаз быстро нарастают. Веки краснеют, отекают, появляются кровоизлияния в конъюнктиву, иногда в склеру, часто развивается мелкоочаговый эпителиальный кератит, с первых дней появляется серозное отделяемое из глаз, которое в последующие дни становится гнойным в связи с присоединением бактериальной инфекции.
Помимо острого геморрагического конъюнктивита, энтеровирусы могут вызвать тяжёлое поражение сосудистого тракта ЛЕЧЕНИЕ
Большинство больных Коксаки- и ЕСНО-инфекцией лечат в домашних условиях. Госпитализации подлежат только дети с тяжёлыми формами болезни (серозный менингит, менингоэнцефалит, энцефаломиокардит новорождённых, миокардит, увеит).
Этиотропная терапия не разработана. Лечение ограничивают назначением симптоматических и патогенетических средств. Назначают постельный режим на период острых проявлений заболевания. Существенные ограничения в диете не нужны. При гипертермии дают жаропонижающее, при головных и мышечных болях назначают парацетамол, ибупрофен, анальгин* и др.
• При развитии серозного менингита или менингоэнцефалита проводят дегидратацию:
■о- внутривенно вводят 20% раствор глюкозы*, 10% раствор кальция глюко-
ната: ■> внутримышечно вводят 25% раствор магния сульфата (0,2 мл/кг в возрасте
до года и 1 мл на 2 года жизни у детей в возрасте старше года): ♦ назначают глицерол по 1 чайной или десертной ложке 3 раза в сутки
Показано назначение диуретиков (лазикс», маннитол). Облегчение может принести и спинномозговая пункция.
• При тяжёлых генерализованных формах у новорождённых вводят иммуноглобулин нормальный человека для внутривенного введения* из расчёта до 1 г/кг на курс, преднизолон по 3-5 мг/кг в сутки, реополиглюкин*. альбумин* и др.
• Антибиотики назначают лишь в случае присоединения вторичной бактериальной инфекции и развития пневмонии, отита и других бактериальных осложнений.
• При энцефаломиокардите новорождённых наряду с дегидратационной и противосудорожной терапией применяют глюкокортикоиды (дексаметазон). пентоксифиллин, ноотропы (пирацетам, ноотропил*), сердечные гликозиды с АТФ и кокарбоксилазой, антибиотики и др. Хороший терапевтический эффект оказывает применение индукторов интерферона (циклоферон*. ана-ферон детский*, арбидол* и др.).
• При явлениях острой сердечной недостаточности вводят внутривенно 0,05% раствор строфантина-К в возрастной дозе на 20 мл 20% раствора глюкозы* или коргликон*.
источник
Определить энтеровирус или ветрянка у ребенка смогут только те родители, которые знают все тонкости различий между болезнями. Эти разные вирусные инфекции имеют похожие симптомы, которые могут запутать и беспокоить.
Обе болезни являются вирусными заболеваниями, которые чаще всего поражают детей. И первая, и вторая передается от человека к человеку. И все же, как отличить ветрянку от энтеровируса:
- инкубационный период для энтеровируса составляет от 3 до 6 дней и от 10 до 21 дня для ветряной оспы;
- сыпь от ветряной оспы начинается на туловище и распространяется в течение следующих 7-10 дней по поверхности кожи в направлении головы, рук и ног. Высыпания при энтеровирусе развивается в основном во рту, на руках и ногах;
- ветрянку провоцирует вирус Varicella Zoster (VZV), в то время как вирус Коксаки А-16 вызывает большинство случаев энтеровируса;
- против ветряной оспы существует доступная вакцина, а специальной профилактики энтеровируса нет, за исключением поддерживающей терапии.
Чтобы точно знать, ветрянка или энтеровирусная инфекция у ребенка врач проводит полную диагностику малыша. Ниже подробно рассмотрим главные отличия заболеваний.

- жар от 1 до 2 дней;
- боль в горле и недомогание приблизительно через 2 недели после воздействия VZV;
- в течение 24 часов после появления этих симптомов характерная сыпь вначале развивается на туловище.
Это распространенное заболевание детского возраста, вызываемое вирусом. Энтеровирусная инфекция чаще всего возникает в конце лета и осенью, присуща детям дошкольного возраста и младенцам.
Отличие энтеровируса от ветрянки в том, что его начальные симптомы напоминают грипп и включают:
- лихорадку;
- диарею;
- общее недомогание (отсутствует аппетит, боли);
- на 3-6 день повышается температура.
Симптомы длятся 1-2 дня, после чего на руках, ногах и во рту появляется сыпь. Как правило, вирус не вызывает серьезных последствий и часто проходит в течение недели.
Источник ветрянки вирус VZV, который обладает такими характеристиками:
- клетки защищены липидной оболочкой;
- имеет крупные размеры;
- отличается высокой летучестью;
- размножается только в организме человека.
У возбудителя энтеровируса существует ряд отличий от ветряной оспы:
- обладает небольшими размерами;
- размножается в кишечнике;
- не гибнет во внешней среде;
- не боится низких температур.

Энтеровирусная инфекция имеет отличие от ветрянки у детей в том, что заражение происходит фекально-оральным способом. То есть инфекция приобретается в результате воздействия инфицированного фекального материала или выделения из полости рта (выделения из носа, слюна). Инкубационный период (время между воздействием и симптомами) составляет 5 дней.
При ветрянке характерное везикулярное извержение начинается с лица, и быстро распространяется на туловище, с относительным сохранением конечностей. Отличительные признаки поражения ветрянкой — волдыри представляют собой полиморфное извержение от розового цвета до папул, везикул, пустул и корочек, которые быстро прогрессируют. Везикулы также способны развиваться в слизистой оболочке. Они быстро разрываются в язвы диаметром 2-3 мм. Сыпь возникающая при ветряной оспе, как известно, зудящая.
Вирус Коксаки А16 и энтеровирус 71 представляет собой доброкачественный, самоограниченный вирусный экзантем. Характерные папуловезикулярные высыпания поражают рот, ладони и подошвы. В отличие от везикул на ладонях и подошвах пузырьки во рту быстро разрушаются и образуют эрозию от желтого до серого цвета, окруженную эритематозным ореолом (покраснением).
Есть несколько типов энтеровирусных инфекций (EV71, парэховирус HPeV и D68, EV-D68), которые вызывают серьезные осложнения:
- воспаление головного мозга и его оболочек (менингоэнцефалит);
- воспаление печени (гепатит);
- заболевание сердечной мышцы (кардиомиопатия);
- низкий уровень тромбоцитов (тромбоцитопения).
- при поражении глаз возможна слепота;
- паралич мышц;
- психические расстройства.
Ветрянка после энтеровирусной инфекции фактически проходит без последствий. Осложнения возможны исключительно у людей с ослабленным иммунитетом в виде:
- гнойных поражений кожи;
- пневмония;
- миокардит;
- нефрит.
Профилактикой ветрянки считается вакцинация, которая защищает организм от заражения, либо способствует легкой форме протекания болезни.
Чтобы снизить риск заражения энтеровирусом понадобится:
- тщательно и часто мыть руки;
- чистить игрушки и одежду;
- избегать совместного использования чашек, столовых приборов и полотенец.
Человек, перенесший энтеровирус, не приобретает стойкого иммунитета и может заразиться снова.
источник
Ветряная оспа (Varicella, в народе — ветрянка) — острая вирусная антропонозная инфекционная болезнь с аэрозольным механизмом передачи возбудителя. Характерна полиморфная макуло папулёзно-везикулёзная сыпь и лихорадка.
Коды по МКБ -10
В01. Ветряная оспа.
В01.0. Ветряная оспа с менингитом (G02.0).
В01.1. Ветряная оспа с энцефалитом (G05.1).
В01.2. Ветряная оспа с пневмонией (J17.1).
В01.8. Ветряная оспа с другими осложнениями.
В01.9. Ветряная оспа неосложнённая.
Возбудитель — вирус ветряной оспы Varicella zoster virus семейства Herpesviridae.
Размер вируса от 150 до 200 нм, он находится в ветряночных пузырьках в первые 3–4 дня болезни; после 7-го дня обнаружить вирус не удаётся. Геном имеет двуспиральную линейную молекулу ДНК, липидную оболочку. Вирус репродуцируется только в ядре инфицированных клеток человека. Установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. В окружающей среде вирус неустойчив и быстро погибает, в капельках слизи, слюны вирус сохраняется не более 10–15 мин. Нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Источник вируса — больной от последнего дня инкубационного периода до 5-го дня после появления последних высыпаний. Основной путь передачи — воздушно-капельный. Вирус способен распространяться на расстояния до 20 м (через коридоры в соседние комнаты квартиры и даже с одного этажа на другой). Возможен вертикальный механизм передачи вируса через плаценту.
Восприимчивость к ветряной оспе очень высокая (минимум 90%), за исключением детей первых 3 мес жизни, у которых сохраняется пассивный иммунитет.
Заболеваемость характеризуется выраженной сезонностью, достигая максимума в осенне-зимние месяцы. Болеют преимущественно дети. Постинфекционный иммунитет напряжённый, поддерживается персистенцией вируса в организме. При снижении его напряжённости возникает опоясывающий герпес.
Входные ворота вируса ветряной оспы — слизистые оболочки верхних дыхательных путей, где происходит репликация вируса, далее по лимфатическим путям возбудитель проникает в кровь. В конце инкубационного периода развивается виремия. Вирус фиксируется в клетках эктодермального происхождения, преимущественно в эпителиальных клетках кожи и слизистых оболочек дыхательных путей, ротоглотки. Возможно поражение межпозвоночных ганглиев, коры мозжечка и больших полушарий, подкорковых ганглиев. В редких случаях при генерализованной форме поражается печень, лёгкие, ЖКТ. В коже вирус вызывает формирование пузырьков, заполненных серозным содержимым, в котором вирус находится в высокой концентрации. При тяжёлых генерализованных формах болезни везикулы и поверхностные эрозии обнаруживают на слизистых оболочках ЖКТ, трахеи, мочевого пузыря и почечных лоханок, уретры, конъюнктивы глаз. В печени, почках, лёгких и ЦНС выявляют мелкие очаги некроза с кровоизлияниями по периферии.
В патогенезе значительную роль отводят клеточному иммунитету, в основном системе Т-лимфоцитов, при угнетении которой наблюдают более тяжёлое течение болезни. После стихания острых проявлений первичной инфекции вирус пожизненно персистирует в спинальных нервных ганглиях.
Инкубационный период ветряной оспы длится от 10 до 21 дня, при введении нормального иммуноглобулина человека может удлиняться до 28 дней.
Различают следующие клинические формы ветряной оспы.
• По течению:
— типичные;
— атипичные:
– рудиментарная;
– геморрагическая;
– гангренозная;
– генерализованная.
• По тяжести:
— лёгкие;
— среднетяжёлые;
— тяжёлые:
– с выраженной общей интоксикацией;
– с выраженными изменениями на коже.
Продромальные явления чаще отсутствуют, редко отмечают кратковременный субфебрилитет на фоне ухудшения общего самочувствия. Везикулы появляются обычно одновременно с повышением температуры или на несколько часов позднее. При обильной экзантеме температура может повышаться до 39 °С и выше.
Высыпания появляются волнами на протяжении 2–4 дней и сопровождаются подъёмом температуры. Сыпь локализована на лице, волосистой части головы, туловище и конечностях. На ладонях и подошвах она встречается только при обильных высыпаниях. Элементы сыпи вначале имеют вид мелких макуло-папул, которые в течение нескольких часов превращаются в везикулы круглой или овальной формы, и размер 2–5 мм. Они располагаются поверхностно и на неинфильтрированном основании, стенка их напряжена, блестяща, содержимое прозрачно, но в некоторых везикулах мутнеет. Большинство везикул окружено узкой каймой гиперемии. Везикулы подсыхают через 2–3 дня, на их месте образуются корочки, которые отпадают через 2–3 нед. После отпадения корочек рубцов, как правило, не остаётся. Высыпания наблюдаются и на конъюнктиве, слизистых оболочках ротоглотки, иногда гортани, половых органов. Пузырьки на слизистых быстро превращаются в эрозии с желтовато-серым дном, которые через несколько дней эпителизируются. Высыпания на слизистой оболочке гортани и трахеи, сопровождаемые отёком слизистой оболочки, могут вызывать грубый кашель, охриплость голоса, в редких случаях явления крупа. Высыпания на слизистой оболочке половых губ представляют угрозу развития вульвовагинита. Высыпания часто сопровождаются увеличением лимфатических узлов.
К концу первой недели болезни одновременно с подсыханием везикул нормализуется температура, улучшается самочувствие больного. В это время многих больных беспокоит кожный зуд.
В гемограмме в период высыпания наблюдают небольшую лейкопению и относительный лимфоцитоз, СОЭ обычно не увеличена.
Принято выделять типичную и атипичную ветряную оспу. К типичной относят случаи с характерной сыпью. Чаще всего типичная ветряная оспа протекает в лёгкой и среднетяжёлой форме. Тяжёлая форма болезни возникает редко, чаще у ослабленных детей и взрослых, для неё характерна длительная ремиттирующая лихорадка до 6–8 сут. Отмечают головную боль, возможна рвота, менингеальный синдром, нарушение сознания, артериальная гипотензия, судороги. Сыпь обильная, крупная, метаморфоз её замедлен, возможны элементы с пупковидным вдавлением в центре, напоминающие элементы сыпи при натуральной оспе.
К атипичным формам относят рудиментарную, буллёзную, геморрагическую, гангренозную и генерализованную ветряные оспы.
Рудиментарную форму чаще наблюдают у детей, получавших иммуноглобулины, плазму в период инкубации. Сыпь необильная, розеолёзно-папулёзная с единичными очень мелкими везикулами. Общее состояние не нарушается.
Геморрагическая форма ветряной оспы встречается очень редко у резко ослабленных больных, страдающих гемабластозом или геморрагическими диатезами, на фоне приёма глюкокортикоидов и цитостатиков. На 2–3-й день высыпания содержимое пузырьков приобретает геморрагический характер. Появляются кровоизлияния в кожу и слизистые оболочки, носовые кровотечения и другие проявления геморрагического синдрома. Возможен летальный исход.
Очень редко встречается гангренозная форма ветряной оспы. Она развивается у истощённых больных, при плохом уходе, создающем возможность возникновения вторичной инфекции. Вначале отдельные пузырьки принимают геморрагический характер, затем в окружении их возникает значительная воспалительная реакция.
В последующем образуется геморрагический струп, после отпадения которого обнажаются глубокие язвы с грязным дном и крутыми или подрытыми краями. Язвы, вследствие прогрессирующего гангренозного распада ткани, увеличиваются, сливаются, принимая значительные размеры. Нередко возникают осложнения гнойно-септического характера. Общее состояние больного тяжёлое, течение болезни длительное.
Генерализованная (висцеральная) форма. Встречается главным образом у новорождённых, иногда у взрослых с иммунодефицитом. Характерна гипертермия, интоксикация, поражение внутренних органов. Летальность высокая. На вскрытии обнаруживают мелкие очаги некроза в печени, лёгких, поджелудочной железе, надпочечниках, тимусе, селезёнке, костном мозге.
Ветряная оспа представляет опасность для плода и новорождённого. Если заболевание у женщины возникло в конце беременности, возможны преждевременные роды и мертворождения. При заболевании ветряной оспой в ранние сроки беременности может произойти внутриутробное заражение плода с развитием у него различных пороков развития. Вероятность заболевания новорождённых составляет 17%, их гибели — 30%. Врождённая ветряная оспа протекает тяжело, сопровождаясь тяжёлыми висцеральными поражениями.
Самое частое осложнение — бактериальная суперинфекция, вызванная Streptococcus pyogenes и Staphylococcus aureus. При этом содержимое везикул нагнаивается, формируя пустулы. Возможно развитие импетиго или буллёзной пиодермии. Описаны случаи «ветряночной» (вирусной) пневмонии, которая развивается в первые 3–4 дня болезни. Больные жалуются на одышку, боль в грудной клетке при дыхании, кашель с кровянистой мокротой, высокую температуру. Объективно отмечают цианоз кожного покрова, признаки бронхита, бронхиолита, а в некоторых случаях может развиться отёк лёгких. Патологическая картина в лёгких может напоминать милиарный туберкулёз (так как в лёгких выявляют множественные милиарные узелки). Из специфических осложнений наиболее серьёзными считают поражения нервной системы различной локализации — энцефалиты, менингоэнцефалиты, оптикомиелиты и миелиты, полирадикулоневриты, серозные менингиты. Наиболее характерен ветряночный энцефалит, на долю которого приходится около 90% неврологических осложнений.
Частота развития энцефалита не зависит от тяжести течения болезни. Чаще всего осложнения возникают на 5–8-й дни болезни. Описаны случаи развития энцефалита во время высыпания и даже до появления сыпи. Отмечено, что чем раньше начинается энцефалит, тем тяжелее он протекает. Энцефалит манифестирует остро с нарушения сознания, судорогами лишь у 15–20% больных. В остальных случаях доминирует очаговая симптоматика, которая нарастает в течение нескольких дней. Наиболее характерны мозжечковые и вестибулярные нарушения. Отмечают атаксию, тремор головы, нистагм, скандированную речь, интенционный тремор, дискоординацию. Возможны пирамидные знаки, гемипарезы, парезы черепных нервов. Редко наблюдают спинальную симптоматику, в частности, тазовые расстройства. Менингеальный синдром выражен слабо или отсутствует. У части больных в СМЖ обнаруживают лимфоцитарный плеоцитоз, увеличение количества белка и глюкозы. Течение болезни доброкачественное так как нейроциты страдают редко, лишь при развитии энцефалита в ранние сроки. Неблагоприятные отдалённые последствия редки.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливают, главным образом, на основании клинических данных, при этом учитывают эпидемиологический анамнез (рис. 18-1).
При необходимости и в диагностически неясных случаях используют вирусоскопический, вирусологический, серологический и молекулярно-биологический методы. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением (по М.А. Морозову) для выявления вируса с помощью обычного светового микроскопа. Вирусологический метод практически не используют. Из серологических методов применяют РСК, РИМФ, ИФА. Основной метод лабораторной диагностики — молекулярно-биологический метод (ПЦР).
Дифференцировать ветряную оспу необходимо от герпетической сыпи при простом герпесе, опоясывающего герпеса, везикулёзного риккетсиоза, импетиго и натуральной оспы (табл. 18-26). Необходимо исключать герпетическую экзему Капоши, а также инфекции, вызванные вирусами Коксаки и ЕСНО.
Рис. 18-1. Алгоритм диагностики ветряной оспы.
Таблица 18-26. Дифференциальная диагностика ветряной оспы
| Клинические признаки | Дифференцируемые заболевания | |||
| ветряная оспа | натуральная оспа | везикулёзный риккетсиоз | опоясывающий герпес | |
| Начало | Острое, иногда продром 1–2 дня | Острое, иногда продром 3–4 дня | Острое | Острое, иногда продром 1–2 дня |
| Лихорадка | 38,0–38,5 °С, продолжается 2–5 дней | Первые 3 дня 40,0 °С, с 4-го снижение до 37,5 °С, с 7–8-го повышение до 10-го дня | 39,0–40,0 °С, продолжается 3–5 дней | 37,5–38,0 °С, продолжается 3–5 дней |
| Экзантема | Сыпь полиморфная, везикулы располагаются поверхностно на неинфиль-трированном основании. Стенка их напряжена, содержимое прозрачное. При отсутствии продромального периода сыпь появляется на 1-й день болезни в 3–5 этапов с интервалом 24–48 ч | Сыпь появляется на 4-й день болезни. Первичный элемент — папулы, через 2–3 дня везикулы. Сыпь мономорфна. Везикулы многокамерные, заполнены прозрачным содержимым, с пупковидным вдавлением, расположены на инфильтри-рованном основании, окружены венчиком гиперемии, плотные. Везикулы превращаются в пустулы с пупковидным вдавлением. После отпадания корок остаются глубокие рубцы | Сыпь полиморфная, обильная. Сначала появляются пятно и папула, затем образуются везикулы. Сыпь появляется на 2–4-й день болезни | Сыпь везикулёзная, пузырьки с прозрачным содержимым располагаются гнёздами на гиперемированном и инфильтрированном основании. Сыпь появляется на 3–4-й день болезни |
| Локализация и этапность высыпаний | Лицо, волосистая часть головы, туловище, конечности. Нет на ладонях и подошвах. Высыпания на слизистых оболочках рта, глаз, гортани и половых органов | Характерна этапность высыпаний. Сыпь на лице, на волосистой части головы, затем на туловище и конечностях. Высыпания на слизистых оболочках полости рта, дыхательных путей, глаз, ЖКТ, влагалища, уретры | Лицо, волосистая часть головы, туловище, конечности. Редко на ладонях. На подошвах высыпаний нет. Этапность не характерна | Поражаются участки кожи, иннервируемые межрёберными нервами, а также участки по ходу иннервации тройничного нерва. Этапность не характерна |
| Особенности течения | Повторные высыпания сопровождаются повышением температуры | Нагноению пузырьков сопутствует подъём температуры до 39,0–40,0 °С | Доброка-чественное течение. Первое проявление — первичный аффект | Процесс односторонний |
При развитии осложнений, связанных с поражением нервной системы, показана консультация невролога (энцефалиты, менингоэнцефалиты, оптикомиелиты и миелиты, полирадикулоневриты, серозные менингиты). Консультация хирурга при глубоком поражении кожи и подкожной клетчатки.
В.02. Ветряная оспа средней тяжести, неосложнённая.
Госпитализируют больных при тяжёлом, осложнённом течении болезни и по эпидемиологическим показаниям.
У больных с нормальным иммунитетом ветряная оспа требует только профилактики осложнений. Тщательный уход за кожей помогает избежать бактериальной суперинфекции. В качестве этиотропной терапии подросткам и взрослым рекомендуют с первых суток заболевания назначать ацикловир (800 мг внутрь 5 раз в сутки в течение 5–7 дней). У детей младше 12 лет ацикловир (20 мг/кг внутрь 4 раза в сутки) тоже эффективен, если противовирусная терапия начата в первые 24 ч заболевания. Больным с ослабленным иммунитетом при ветряной оспе ацикловир вводят внутривенно в дозе 10–12,5 мг/кг каждые 8 ч в течение 7 дней.
При развитии ветряночной пневмонии показаны ингаляции интерферона лейкоцитарного человеческого (лейкинферон).
Местно используют 5–10% раствор калия перманганата или 1% спиртовой раствор бриллиантового зелёного с целью предотвращения присоединения вторичной инфекции и более быстрого подсыхания пузырьков. Для уменьшения зуда кожу смазывают глицеролом или обтирают водой с уксусом или спиртом. Назначают антигистаминные препараты (клемастин, дифенгидрамин, цетиризин, акривастин). При геморрагических формах показаны викасол, рутин, кальция хлорид.
Из физиотерапевтических процедур используют УФ-облучение в течение 2–3 дней для ускорения отпадения корочек.
Диспансерное наблюдение в течение месяца.
Следует ограничивать физическую нагрузку, избегать переохлаждений, питаться сбалансированно.
Больных изолируют дома до 5-го дня со времени появления последнего свежего элемента сыпи, обычно не госпитализируют. Дети до 3 лет, ранее не болевшие, подлежат разобщению и наблюдению с 11 до 21-го дня с момента контакта.
Контактным детям с отягощённым фоном рекомендовано введение иммуноглобулина. Вирус нестойкий, поэтому дезинфекцию не проводят. Изоляции подлежат больные опоясывающим герпесом. Описаны попытки применения активной иммунизации. Разработаны живые аттенуированные вакцины, которые, по наблюдениям их авторов, обеспечивают хороший эффект. Однако большинство специалистов считает проведение массовой вакцинации нецелесообразным.
источник