Ветряная оспа (ветрянка, варицелла) – острая, высококозаразная антропонозная (только у людей) вирусная инфекция, передающаяся воздушно-капельным и контактным путём, сопровождающаяся везикулёзной сыпью и сопутствующей интоксикацией.
Ветряная оспа известна с глубокой древности, но только с конца XVIII (1800г) в её стали отделять как самостоятельное заболевание, отдельное от натуральной оспы, благодаря работам Фогеля. 1911г – Арагао Х. описал мелкие включения в содержимом везикул – элементарные тельца, посчитав их возбудителями. Сам же вирус выделен в 1940г; 1958 и 1972г – доказательство идентичности возбудителя у больных ветряной оспой и опоясывающем герпесом!
Вирус ветряной оспы, модель
Вирус ветряной оспы (Varictlla-herpes zoster – это 3 тип герпес-вирусной инфекции) — ДНК-содержащий вирус, капсид которого окружён липидной оболочкой, что возможно и предопределяет его пожизненное нахождение в организме.
Особенности вируса ветрянки: быстро распространяется по клеточным культурам (образует внутриклеточные включения в эпителиальных клетках) с последующим их разрушением, способен существовать в латентной форме путем пожизненного пребывания в нейронах спинальных ганглиев, а также лицевого и тройничного нерва.
Вирус ветряной оспы малоустойчив во внешней среде, быстро погибает при низких и высоких температурах, УФИ и дезинфектантам, при комнатной температуре может сохраняться до нескольких часов.
Восприимчивость к вирусу ветрянки высокая (т.к он очень летуч – преодолевает расстояния до 20 м, с этажа на этаж, по вентиляциям), особенно для тех, кто не переболел ветряной оспой ранее или не был привит. Заражение ветрянкой происходит даже при мимолётном контакте с больным. Сезонность заболевания осенне-зимняя, а эпидемические вспышки регистрируются раз в 5 лет. Часто болеют ветряной оспой дети 5-9 лет, дети до 6 месяцев обычно не болеют из-за антител, полученных от матери (если мать в детстве переболела ветряной оспой). Взрослые также болеют редко.
После перенесённой инфекции формируется пожизненный иммунитет, но в 3% случаях наблюдается повторное заражение. Также следует упомянуть, что ранее инфицированные люди становятся не только носителями, но и источниками при обострении инфекции; их заболевание протекает в виде Опоясывающего герпеса (опоясывающего лишая).
Источник – больной ветряной оспой и опоясывающем герпесом. Больные заразны за сутки до появления катаральных симптомов (т.е до продромального периода) и в течении 5 дней от момента появления сыпи. Пути передачи – воздушно-капельный (при разговоре, кашле, громком плаче, крике), контактно-бытовой (заражение слюной или отделяемым везикул) и контактный (при непосредственном прикосновении), трансплацентарный (прохождение вируса через плацентарный барьер).
Инкубационный период ветряной оспы (от момента внедрения, до первых признаков ветрянки) 11-23 дня. В этот период происходит проникновение возбудителя через слизистую верхних дыхательных путей, затем размножение и накопление этого вируса в эпителиальных клетках этих слизистых.
После максимального накопления возбудителя ветряной оспы он распространяется по лимфатическим и кровеносным сосудам, обуславливая возникновение следующих периодов – продромального или высыпаний.
Продромальный период ветрянки – (этого периода может и не быть) бывает только у небольшой части людей и длится 1 день. Характеризуется скарлатиноподобным высыпанием с сохранением в несколько часов и дальнейшим их исчезновением, подъёмом температуры до 37-38⁰С и интоксикацией. Чаще этот период является реакцией на вирусемию.
Период высыпаний – при ветряной оспе начинается остро (или сразу после продромального периода) и длится на протяжении 3-4 дней и боле. Чаще, временной границы между ними и нет вовсе. Также как и продромальный период, является реакцией на вирусемию и характеризуется следующими симптомами:
• увеличение регионарных лимфоузлов (может и не быть),
• лихорадка 37-39°С сохраняется на протяжении всего периода высыпания и, каждый новый толчок высыпаний сопровождается подъёмом температуры,
• сыпь при ветрянке появляется на 1 день начала интоксикации, с подсыпаниями в течении 5 дней – одни уже проходят, а другие только появляются. Поэтому создаётся впечатление ложного полимрфизма (разнообразие сыпи у одного и того же больного: и пузырьки, и пятна, и корочки одновременно). Излюбленной локализации и этапности, как у кори, нет (высыпания могут быть даже на волосистой части головы – важный дифференциально-диагностический признак, также на слизистой рта, половых органов у девочек, конъюнктиве/роговице, гортани, с дальнейшим изъязвлением и заживлением в течении 5 дней). Уже за 1 день красное пятно превращается в пузырёк и через пару дней сыпь выглядит на поверхности тела как «капли росы» с прозрачным содержимым, которое мутнеет через 1-2 дня, а ещё через 1-2 дня пузырёк подсыхает и превращается в корочку, отпадающую через 1-3 недели.
Больной ветряной оспой перестаёт быть заразным, как только прекратились подсыпания и образовались корочки. Сыпь сопровождается зудом различной интенсивности. При хорошей антисептической обработке высыпаний они не оставляют после себя рубцов, но при игнорировании этих гигиенических правил происходит вторичное заражение бактериями с поверхности кожис последующим поражением герментативного слоя и образованием рубцов/шрамов, как при натуральной оспе, но не такие грубые.
Сыпь при ветрянке (ветряная оспа)
• Период выздоровления длится в течении 3 недель от окончания высыпаний и характеризуется отпадением корочек и становлением пожизненного иммунитета. После отпадения корочек остаются темные пятна, но они проходят в течение нескольких недель. Рубцов не остается, если не было вторичного инфицирования.
Такая классическая картина характерна для ветряной оспы у детей с нормальным иммунитетом.
Есть некоторые контингенты людей, для которых ветряная оспа протекает наиболее тяжело и с высоким риском осложнений, со злокачественным вариантом течения. К такой группе риска относятся: неиммунизированные беременные (опасность для плода с возможной инвалидизацией), дети в первых месяцах жизни от непривитых матерей, неиммунизированные взрослые (не привитые и не болевшие). В этих случаях развиваются тяжёлые формы ветряной оспы: геморрагическая, гангренозная, буллёзная (см. осложнения).
Внутриутробное заражение (возможно у тех беременных, кто неиммунизирован – либо не переболел, либо не был привит):
— заражение на 4 месяце беременности – патология кожи, костей – недоразвитие конечностей, ЦНС, органа зрения, мочевыделительной системы, кишечника, задержка внутриутробного развития, отставание в психомоторной области. И после рождения летальность составляет 25%.
— на 6 месяце – эмбриофетопатий, подобных при 4 месяце, не возникает, и после рождения только симптомы опоясывающего герпеса.
— заражение ветрянкой от начала 9 месяца внутриутробного пребывания и в течении 12 первых дней жизни, приводит к тяжёлому течению, сопровождается поражением внутренних органов (лёгкие, сердце, почки, кишечник) с дальнейшим присоединением геморрагического синдрома. В этом случае летальность достигает 50%
— Если произошло реинфецирование (т.е повторное заражение у когда-то уже болевшей или привитой женщины), за несколько дней до родов (как показано выше), то симптомы у малыша разовьются сразу после рождения и ветряная оспа будет протекать легко, т.к антитела от матери перейдут к ребёнку ещё внутриутробно, через плаценту.
Регистрируется крайне редко, т.к материнские антитела предаются малышу ещё внутриутробно через плаценту, но если этого не происходит, то наблюдаются следующие проявления:
• удлиняется продромальный период до 4 дней с умеренными/выраженными симптомами интоксикации;
• на фоне высокой температуры могут присоединиться общемозговые симптомы (видимая пульсация родничка будет говорить о повышенном внутричерепном давлении, судорожная готовность и др.проявления);
• высыпания обильные и медленнее протекает этапность (т.е образование пятен, потом пузырьков, после корочек и пигментаций) и период высыпаний приобретает затяжной характер – до 9 дней, вместо 5;
• часто возникает бактериальные осложнения.
• Более выражены симптомы интоксикации;
• Сыпь появляется не в 1-ый день, а на 2-3. Этапность и сам период высыпаний приобретает затяжной характер.
• Часты вторичные бактериальные инфицирования, развитие пневмонии и др осложнений.
• Зуд выражен гораздо сильнее.
У взрослых при ветряной оспе чаще встречаются осложнения (см. ниже)
1. Вирусологический метод – выделение возбудителя ветрянки из пузырьков и слущивающихся повреждений кожи. Но он требует времени и используется только в спорных случаях.
2. Экспресс-метод – РИФ (реакция иммунофлюоресценции), с помощью него проводят обнаружение вирусных антител.
3. Серологический — ИФА (иммуноферментный анализ) – направлен на обнаружение специфических антител IgM и G к вирусу ветряной оспы; М- появляются ещё в инкубационном периоде (ч/з 4-7 дней от момента заражения) и сохраняются в течении 2 месяцев, Их присутствие говорит об остром периоде; G –появляются на 2-3 неделе и сохраняются пожизненно, они свидетельствуют о иммунизации, т.е о защите.
4. Генетический метод – использование ПЦР (полимеразная цепная реакция) направлена на обнаружение ДНК вируса.
5. Общеклинические анализы: ОАК (↓Лц, ↑Лф, нормальное СОЭ). Иммунологическое обследование: ↓Т-лимфоцитов, нарушение В-клеточного звена, ↑активности Нф и макрофагов, ↑ЦИК (циркулирующие иммунные комплексы).
На самом деле перечисленные методы диагностики используются врачами не часто, зачастую диагноз ставится на основании жалоб и осмотра, при котором оценивается характер высыпаний, что в общем то не правильно, а анализы назначают уже в случае осложнений.
Зачастую по старой привычке врач, поставив диагноз ветряная оспа, не назначает никакого лечения, кроме жаропонижающих препаратов и смазывания сыпи зеленкой — на этапе современного развития медицины это не совсем правильно. Таким комплектом лекарств можно ограничиться лишь в случае, если ветряная оспа протекает легко, сыпи мало, ребенок хорошо ест и чувствует себя удовлетворительно. В других случаях у детей и при терапии ветряной оспы у взрослых этиотропное лечение, направленное на уничтожение вируса, обязательно! Помните, что вирус ветряной оспы после перенесенного заболевания остается в организме на всю жизнь и впоследствии может проявить себя опоясывающим герпесом, поэтому, чем эффективнее будет этиотропное лечение, грубо говоря, чем больше вируса погибнет, тем меньше шансов заполучить проблемы со здоровьем в будущем.
1. Этиотропное лечение ветряной оспы
— Вироцидные препараты, направленные конкретно против герпес вирусов:
• ацикловир = зовиракс = виролекс (с 2 лет);
• валцикловир (с 12 лет),
• фамцикловир (с 17лет), изопринозин; Также используют Ацикловир-мазь на высыпания и при конъюнктивитах (поражении глаз).
— Иммуномодуляторы: интерферон, виферон
— Иммуностимуляторы: циклоферон, анаферон
— Антибиотики применяют при вторичных бактериальных осложнениях, и препаратом выбора являются цефалоспорины 3 поколения.
В тяжёлых случаях ветряной оспы применяют иммуноглобулины внутривенно. Все вышеперечисленные препараты применять в возрастных дозировках. Если заболел ребёнок первого года, лечение только под наблюдением врача с возможной госпитализацией, т.к течение инфекционных процессов у детей раннего возраста протекает со склонностью к генерализации, частыми и тяжёлыми осложнениями и высокой летальностью!
2. Патогенетической лечение ветряной оспы
— Постельный режим 3-5 дней (при осложненном течении дольше)
— Тщательный уход за кожей и слизистыми:
• гигиенические ванны/душ, после не растирать кожу, а слегка промакнуть полотенцем,
• обработка сыпи зелёнкой для предотвращения вторичной инфекции,
• обработка слизистой рта – полоскание фурациллином и/или сульфацилом натрия, или гидрокорбанатом натрия;
• при конъюнктивите можно применять ацикловировую мазь для предотвращения бактериальных осложнений – альбуцид 20%, левомицитиновая мазь или тетрациклиновая.
— При тяжёлых течениях – иммуномодуляторы более сильные (тимолин, тимоген, ИРС-19) и цитокиновые препараты (ронкейликин),
— Поливитамины, пробиотики (бифидум-лактобактерин, линекс), энтеросорбенты (смекта), препараты метаболической терапии по показаниям (рибоксин, кокарбоксилаза), муколитики/отхаркивающие (амброксол, бромгексин, отвар чебреца, грудной сбор №1) и противовоспалительные аэрозоли при сухом кашле (Эреспал), антиагреганты (актовегил, кавинтон и др), антигистаминные препараты (при выраженном зуде применяют местно – фенистил гель или гистан, или другие антигистаминные мази; а внутрь применяют антигистаминные препараты супрастин, тавегил и др); жаропонижающие (ибупрофен, нурофен, или физические методы охлаждения – обёртывание).
3. Симптоматическое лечение назначается из рядов патогенетических групп препаратов или при более серьёзных осложнениях – сердечные гликозиды.
Лечение продолжается в среднем до 2 недель (в том числе и медикаментозное).
• через месяц после выздоровления врач осматривает переболевшего, с назначением на иммунологическое обследование и прохождение специалистов,
• охранительный режим в течении 2 недель после выздоровления (освобождение от физической нагрузки),
• отвод от профилактических прививок на 2 месяца,
• назначение в течении месяца: поливитамины и /или витамино-минеральные комплексы, метаболическая терапия и растительные адаптогены.
Осложнения ветрянки зачастую связаны с присоединением бактериальной микрофлоры, к тому же этому способствует иммуноподавляющая функция вируса ветряной оспы, в результате развиваются: гингивиты, стоматиты, гнойный паротит, конъюнктивиты, кератиты, отиты, сепсис, пневмонии, гломерулонефриты, энцефалит, миелит, нефрит, миокардит, кератит, синдром Рея, артриты, ларингит.
Но наиболее грозным осложнением является геморрагическая форма течения ветряной оспы, при которой везикулы наполняются геморрагическим содержимым (кровяным) = «кровавая роса», множественные кровоизлияния в кожу/ слизистые/ кровотечения из носа/кровохарканье/ЖКТ и другие органы.
Гангренозная форма характеризуется появлением крупных дряблых пузырей, с зоной некроза, струпом. После отпадения пузырей образуются язвы, которые быстро инфицируются, в результате чего часто развивается сепсис и в скором времени наступает летальный исход. Но все тяжёлые осложнения развиваются на фоне иммунодефицитов, приёме глюкокортикостероидов (ГКС) или гормонов.
Синдром Рейе также может повлечь за собой летальный исход. В основе синдрома лежит жировая инфильтрация печени с развитием гипогликемии, значительным повышением уровня трансминаз, коагулопатией, увеличением содержания аммиака и уровня жирных кислот, образованием токсических метаболитов, вызывающих прямое повреждение нейронов, демиелинизацию, отек головного мозга. Симптомы синдрома — тошнота, рвота, делирий, эпилептические припадки с развитием комы. Из-за опасности синдрома Рейе не следует назначать аспирин детям до 11 лет при любых вирусных инфекциях, в том числе и ветряной оспе, при которой риск этого осложнения итак повышен. Синдром Рейе встречается исключительно в возрасте до 15 лет.
При любых симптомах атипичного течения ветряной оспы срочно вызывайте врача.
• При отсутствии противопоказаний (иммунодефицитные состояния (ИДС), бывший в недавнем времени срок лечения ГКС/иммунодепрессантов/гормонов, острые заболевания или обострение хронических) в 2 года можно сделать вакцинацию против ветрянки – вакцины Варилрикс, Окавакс, Превенар или Пневмо-23 (последние 2 ещё против пневмококковой инфекции);
• Пассивную иммунопрофилактику применяют путём введения «Варицелла-Зостер-иммуноглобулин» — VZIG, она необходима: лицам с ИДС; всем новорождённым, матери которых не переболели ветрянкой или заразились за несколько дней до родов; всем недоношенным до 1кг, независимо от инфекционного анамнеза матери.
• Неспецифическая профилактика ветряной оспы – карантин (изоляция больного) в течении 5-7 дней от начала высыпаний, с периодическим проветриванием и влажной уборкой помещений. Всех неиммунизированных контактных изолируют до 21 дня.
Детские сады и школы при массовой заболеваемости ветряной оспой на карантин, как правило, не закрывают.
источник
Ветрянка относится к инфекционным заболеваниям, имеющим острый характер течения. Первые изменения в крови наступают в течение нескольких часов после заражения данным недугом. Основным признаком, свидетельствующим о наступлении патологии, являются высыпания на кожном покрове. Анализ на ветрянку необходимо проводить как можно раньше.
В первую очередь это объясняется тем, что развитие патологии у взрослых может привести к появлению достаточно серьезных осложнений, в то время как дети переносят заболевание достаточно легко. Кроме того, недуг является очень заразным. Поэтому проведя анализ на антитела к ветрянке, можно не только исключить другие кожные заболевания, но и снизить вероятность его распространения среди основного круга общения.
Анализы назначаются как при ветрянке, так и по другим причинам. В частности, исследование крови на антитела проводится в следующих случаях:
- Внешние симптомы и сбор анамнеза не позволяют в точности диагностировать заболевание.
- Возникла необходимость выявить наличие антител к ветряной оспе у пациента. Они появляются в том случае, если человек ранее переносил эту болезнь.
Исследования в лаборатории предоставляют широкую картину состояния организма пациента, позволяют определить его устойчивость к воздействию вируса. Помимо этого, анализ крови на ветрянку проводится:
- В ходе планирования беременности.
- Предварительный диагноз сомнителен, а клиническая картина смазана.
- Перед вакцинацией
Несмотря на то что организм после первого заражения вырабатывает стойки иммунитет к вирусу, последний со временем может повторно проявиться. Подобная ситуация возникает в случаях, когда из-за сильных стрессов, длительных переутомлениях или ВИЧ нарушает естественная защита организма. В результате действия указанных факторов у человека развивается такое заболевание, как опоясывающий лишай. Он возникает при воздействии того же возбудителя, что и при ветряной оспе.
Диагностика пациента на ветряную оспу проводится посредством следующих методов:
- Полимеразная цепная реакция.
ПЦР позволяет установить наличие/отсутствие вируса в организме пациента даже при слабой выраженности недуга. Готовые результаты исследования можно получить через сутки. ПЦР является малоинформативным методом диагностики. Посредством его нельзя установить характер протекания болезни (острая или хроническая стадия).
РИФ проводится с целью выявления антител к вирусу ветряной оспы. Результаты диагностики становятся известны в течение дня.
ИФА назначается в целях дифференциальной диагностики с другими заболеваниями. Она позволяет определить как текущую стадию развития вируса оспы, так и выявить, был ли пациент его носителем ранее.
Важно отметить, что нет никакой нормы содержания антител в организме человека к данной патологии. В каждом случае иммунная система генерирует их в индивидуальном порядке. Диагностика выявляет только наличие или отсутствие антител.
Этот диагностический метод предоставляет ту же информацию, что и ИФА. То есть, посредством такого исследования выявляются, был ли пациент носителем ветрянки или нет.
Назначается в случаях, когда недуг протекает нетипичным образом либо имеются осложнения. Вирусологический анализ – это длительная процедура. Ее результаты готовы спустя несколько дней.
В ходе диагностики вирусных инфекций, в том числе, и ветрянки, проводится в основном забор крови. Это означает, что перед проведением анализа необходимо за 8 часов отказаться от употребления какой-либо пищи. В этот промежуток разрешается только пить воду.
Кроме того, на результаты исследований оказывают влияние различные лекарственные препараты. Поэтому от них примерно за неделю также следует отказаться. Если сделать это по определенным причинам невозможно, то пациент должен сообщить врачу о принимаемых препаратах.
Еще одним обязательным условием проведения диагностики является временный отказ от тяжелых физических нагрузок.
Расшифровкой данных, полученных в ходе анализа, занимается врач. Он может получить следующую информацию:
- Присутствуют Varicella-Zoster virus. В организме пациента выявлен вирус оспы в острой или хронической стадии.
- Выявлены иммуноглобулины g (антитела IgG). Больной ранее перенес ветрянку.
- Диагностированы иммуноглобулины igM. Человек сейчас инфицирован данным вирусом или только переболел.
источник
Ветряная оспа – острое инфекционное заболевание вирусной этиологии, характеризующееся возникновением характерной пузырьковой сыпи в фоне общего интоксикационного синдрома.
Ветряную оспу вызывает вирус Varicella Zoster семейства герпесвирусов, он же – вирус герпеса человека 3 типа. Это ДНК-содержащий вирус, мало устойчивый во внешней среде, способный к репликации только в организме человека. Инактивация вируса происходит довольно быстро при воздействии солнечного света, ультрафиолетового облучения, при нагревании, высушивании. Резервуаром и источником ветряной оспы являются больные люди в течение 10 последних дней инкубационного периода и пятых-седьмых суток периода высыпания.
Ветряная оспа передается воздушно-капельным путем. Распространение вируса с мелкодисперсным аэрозолем, выделяемым больными при кашле, чихании, разговоре, возможно на достаточно большое расстояние в пределах комнаты, вероятен занос с током воздуха в смежные помещения.
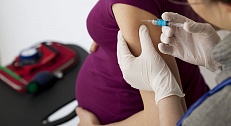
Ветряная оспа у лиц с ослабленной иммунной системой протекает в тяжелой форме, способствует развитию осложнений, вторичному инфицированию, обострению хронических заболеваний. При беременности вероятность передачи ветрянки от матери плоду составляет в первые 14 недель 0,4% и увеличивается до 1% вплоть до 20 недели, после чего риск заражения плода практически отсутствует. В качестве эффективной профилактической меры беременным женщинам, болеющим ветряной оспой, назначают специфические иммуноглобулины, помогающие снизить вероятность передачи инфекции ребенку до минимума. Более опасна ветряная оспа, развившаяся за неделю до родов и в последующий после родов месяц.
Люди обладают высокой восприимчивостью к инфекции, после перенесения ветряной оспы сохраняется напряженный пожизненный иммунитет. Дети первых месяцев жизни защищены от инфекции полученными от матери антителами. Ветрянкой чаще всего болеют дети дошкольного и младшего школьного возраста, посещающие организованные детские коллективы. Порядка 70-90% населения переболевают ветряной оспой в возрасте до 15 лет. Заболеваемость в городах более чем в 2 раза выше, чем в сельских населенных пунктах. Пик заболеваемости ветрянкой приходится на осенне-зимний период.
Сыпь при ветряной оспе вызывает интенсивный зуд, при расчесывании возможно инфицирование везикул с формированием пустул. Пустулы при заживании могут оставить после себя рубец (оспину). Неинфицированные везикулы рубцов не оставляют, после отделения корочек обнаруживается здоровый новый эпителий. При нагноении сыпных элементов общее состояние обычно ухудшается, интоксикация усугубляется. Сыпь у взрослых обычно более обильна, и в подавляющем большинстве случаев из везикул формируются пустулы.
Диагностика ветряной оспы в клинической практике производится на основании характерной клинической картины. Общий анализ крови при ветряной оспе неспецифичен, патологические изменения могут ограничиваться ускорением СОЭ, либо сигнализировать о воспалительном заболевании. Если диагностика затруднена или высыпания являются нетипичными, например, у пациентов с ослабленным иммунитетом, тогда рекомендуется лабораторное подтверждение.
Вирусологическое исследование подразумевает обнаружение вируса при световой микроскопии содержимого везикул после окраски серебрением (мазок Тцанка). Серологическая диагностика производится с помощью РСК, РТГА в парных сыворотках крови, или определение ДНК VZV (Varicella Zoster Virus) с помощью метода прямой иммунофлюоресценции — ПИФ (моноклональные антитела к антигену вируса, меченые флюоресцеином (флуюоресцентный микроскоп), или полимеразной цепной реакции (ПЦР). Материал для исследования — соскобы кожи из основания везикул и везикулярная жидкость. Также надежным подтверждением диагноза является выделение вируса в культуре клеток, однако, вирусная культура, хотя и очень специфическая, но чтобы получить результат потребуется 1-2 недели. Существуют методы иммунноферментного анализа на определение иммуноглобулинов IgM и IgG, по результатам которых можно увидеть, что при первичном заражении на 5-7 день болезни вырабатываются IgM, а через 10-14 дней – IgG. IgM исчезают через 1 месяц, а IgG циркулируют в крови носителя пожизненно.
Поскольку методы ИФА и ПЦР широко доступны и дают очень специфические и чувствительные результаты из массива клинических образцов, это наиболее надежные методы подтверждения инфекции.
Профилактика ветряной оспы заключается в предупреждении заноса инфекции в организованные детские коллективы, для чего при выявлении случаев заболевания производятся карантинные мероприятия. Больных изолируют на 9 дней с момента появления высыпаний, контактировавшие с больными дети разобщаются на 21 день. В случае если день контакта с больным точно определен, ребенок не допускается в детский коллектив с 11 по 21 день после контакта. Контактным детям, не болевшим ранее ветряной оспой, с ослабленным иммунитетом в качестве профилактической меры назначают противоветряночный иммуноглобулин.
Последнее время стала применяться вакцинация против ветряной оспы. В противоэпидемической практике с этой целью используются вакцины Варилрикс (Бельгия) и Окавакс (Япония).
Эпидемиологический надзор включает учёт и регистрацию заболевших, анализ эпидемиологических проявлений инфекции и проведение выборочного серологического скрининга населения.
источник
Ветрянка (ветряная оспа) — это вирусное инфекционное заболевание, которое проявляется лихорадкой и зудящей пузырьковой сыпью. Ветрянка очень заразна для людей, которые не болели ей ранее и не были вакцинированы против нее.
В США до введения обязательной вакцинации против ветряной оспы почти все люди болели ветряной оспой до достижения совершеннолетия.
Новое исследование наглядно показывает, как заболеваемость в.
Ежегодно около 4 миллионов человек заболевали ветрянкой, из которых около 10 000 ежегодно были госпитализированы, а 100-150 человек умирали от этой инфекции. В 1995 году в США была разработана вакцина против ветряной оспы, которая резко изменила эпидемиологическую картину. В настоящее время CDC рекомендует введение двух доз вакцины против ветрянки для детей, подростков и взрослых, не болевших ветряной оспой. Две дозы вакцины предотвращают 98% случаев заболевания ветрянкой. В Российской Федерации плановая вакцинация против ветряной оспы до сих пор не введена за исключением нескольких регионов.
Большинство людей переносят ветряную оспу довольно легко и безо всяких осложнений. Однако, существует риск развития тяжёлых форм и осложнений. Вакцина против ветряной оспы является безопасным и эффективным способом тх предотвращения и снижения вероятности развития заболевания.
Фебрильными судорогами называют судороги, возникающие у дете.
Сыпь при ветрянке проходит три этапа развития:
1. Розовые или красные пятна и шишечки (папулы), которые появляются толчкообразно, на каждой новой волне лихорадки, по 2-6 «толчков» в сутки, в течение 3-6 дней.
Каждый новый толчок сыпи начинается с пятен и папул, в это время сыпь от более ранних толчков уже переходит в стадию пузырьков, мокнутия или корочек. Наличие одновременно всех видов сыпи — очень характерный признак ветрянки, который называется полиморфизмом сыпи. Человек становится заразным за 48 (по некоторым данным, за 72) часов до появления сыпи и остается заразным до тех пор, пока каждый элемент сыпи не покроется корочкой.
Болезнь, как правило, течет легко у детей. В тяжелых случаях сыпь может распространиться на кожу всего тела, а также на горло, глаза, слизистые оболочки мочеиспускательного канала, ануса и влагалища.
Если Вы подозреваете, что Вы или Ваш ребенок заболели ветрянкой — обратитесь к врачу. Врач сможет поставить диагноз просто осмотрев Вас, изучив элементы сыпи и сопутствующие симптомы. Ваш врач может также назначить лекарства, чтобы уменьшить тяжесть ветряной оспы и снизить риск осложнений, если это будет необходимо. Заранее позвоните педиатру и предупредите, что подозреваете ветрянку — врач примет Вас в отдельной комнате, без ожидания в очереди, чтобы избежать риска заражения других пациентов.
Кроме того, не забудьте сообщить врачу о наличии любого из этих осложнений:
- Сыпь распространилась на один или оба глаза.
- Кожа вокруг некоторых элементов сыпи стала очень красной, горячей или болезненной, что указывает на присоединение вторичной бактериальной инфекции кожи.
- Сыпь сопровождается головокружением, дезориентацией, учащенным сердцебиением, одышкой, тремором (дрожанием рук), потерей мышечной координации, нарастающим кашлем, рвотой, затруднением при наклоне головы вперед или лихорадкой выше 39,4 С.
- наличие любого иммунодефицита в анамнезе, или возраст моложе 6 месяцев.
Вирус ветряной оспы чрезвычайно заразен, и он может быстро распространяться по воздуху. Вирус передается от человека к человеку при прямом контакте с сыпью или в виде капель, рассеянных в воздухе при кашле или чихании.
Ваш риск заболеть ветрянкой выше, если Вы:
- Не болели ветрянкой ранее
- Не были вакцинированы против ветрянки
- Работаете в школе, детском саду, или в любом другом месте, где бывает скопление детей
- Проживаете с детьми
Большинство людей либо уже были вакцинированы против ветрянки, либо переболели ветрянкой, поэтому имеют иммунитет к этому вирусу.
Обычно ветрянка — это легкая болезнь. Однако иногда она течет очень тяжело и приводит к осложнениям, особенно у людей из групп высокого риска. Осложнения включают в себя:
- Бактериальные инфекции кожи, мягких тканей, костей, суставов или крови (сепсис)
- Пневмонию
- Воспаление головного мозга (энцефалит)
- Синдром инфекционно-токсического шока
- Синдром Рейе (при приеме аспирина на фоне заболевания ветряной оспой)
Следующие люди находятся в группе высокого риска развития осложнений:
- Новорожденные и младенцы, матери которых не имеют иммунитета к ветряной оспе
- Лица старше 14 лет
- Беременные женщины, которые не болели ветрянкой ранее
- Люди, чья иммунная система подавлена приемом лекарств (таких как химиотерапия), или другим заболеванием, таким как рак или ВИЧ/СПИД
- Люди, которые принимают стероиды для лечения другого заболевания, например дети с бронхиальной астмой
- Люди, принимающие лекарства, подавляющие иммунную систему (например, после трансплантации органа)
Информация для пациентов. Типы герпесной инфекции. Вирусы .
Особый вид осложнений от ветрянки может возникать у беременных женщин. Ветрянка на ранних сроках беременности может привести к различным проблемам у новорожденного, в том числе низкому весу при рождении и врожденным дефектам развития плода, таким как аномалии конечностей. Особенно большая угроза для ребенка происходит, когда мать заболевает ветрянкой за неделю до родов. В этой ситуации возникает высокий риск инфекции, опасной для жизни новорожденного (синдром врожденной ветряной оспы).
Если Вы беременны и были в контакте с больным ветряной оспой, обязательно поговорите с врачом о рисках для Вас и Вашего будущего ребенка.
Цели вакцинопрофилактики на этапе планирования беременности .
В свою очередь, опоясывающий лишай может осложниться постгерпетической невралгией — то есть длительными болями высокой интенсивности, которые могут резко ухудшать качество жизни пациента.
В развитых странах мира для профилактики опоясывающего герпеса у лиц старше 60 лет рекомендуется вакцина Zostavax. К сожалению, на данный момент этот препарат не зарегистрирован в России.
В большинстве случаев, врачу достаточно взглянуть на элементы сыпи и собрать анамнез у пациента, чтобы правильно поставить диагноз ветряной оспы.
В случае сомнений в диагнозе, ветряная оспа может быть подтверждена лабораторными тестами, в том числе иммуноферментным анализом крови, или вирусологическим исследованием содержимого пузырьков.
Краснуха, также называемая коревой краснухой, трехдневной ко.
Если вы находитесь в группе высокого риска развития осложнений
Если вы или ваш ребенок попадаете в группу высокого риска, ваш врач может назначить противовирусный препарат, такой как ацикловир, или внутривенный иммуноглобулин. Эти препараты могут уменьшить тяжесть заболевания, особенно если будут введены в первые 24 часа болезни. Другие противовирусные препараты, такие как валацикловир (Valtrex) и фамцикловир (Famvir), также могут уменьшить тяжесть заболевания, но они одобрены для использования только у взрослых людей. В большинстве случаев врач может рекомендовать введение вакцины против ветрянки сразу после контакта пациента с вирусом (экстренная постконтактная иммунизация). Это может предотвратить заболевание или уменьшить его тяжесть.
Ни взрослому, ни ребенку, заболевшему ветряной оспой, нельзя давать препараты на основе аспирина — эта комбинация крайне опасна развитием синдрома Рея (Рейе).
Если осложнения все же возникли, ваш врач назначит соответствующее лечение. Лечение инфекций кожи и пневмонии может потребовать антибиотиков. Лечение энцефалита, как правило, проводится с использованием антивирусных препаратов. Некоторым пациентам может потребоваться госпитализация.
Чтобы облегчить симптомы при неосложненных случаях ветряной оспы, Вы можете следовать простым советам:
1) Не чешите элементы сыпи
Царапины от расчесов могут привести к образованию рубцов, они медленнее заживают и на них чаще возникает вторичная инфекция. Если ваш ребенок не может удержаться от расчесов:
- Надевайте ему перчатки на руки, особенно в ночное время
- Коротко подстригите ногти
- Давайте ему препараты, снимающие зуд (фенистил внутрь, поксклин , каламин наружно)
2) Принимайте ежедневную прохладную ванну с добавлением соды или коллоидной овсяной муки или обычный прохладный душ
3) Соблюдайте щадящую диету (пюрированная пища, не горячая, не острая), если ветряночные язвочки поразили Ваш рот
Вакцина против ветряной оспы (ветрянки) была введена в широк.
Вакцина против ветряной оспы противопоказана:
- Беременным женщинам
- Людям с ослабленным иммунитетом, например: с ВИЧ-инфекцией, или принимающим препараты, подавляющие иммунитет
- Людям с аллергией на желатин или антибиотик неомицин
Поговорите с Вашим врачом, если Вы не уверены, показана ли Вам вакцинация. Если Вы планируете беременность, заблаговременно обсудите с врачом необходимость этой и других прививок перед зачатием ребенка.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ветрянка (ветряная оспа) является острым системным заболеванием, обычно у детей, вызываемым вирусом варицелла зостер (герпесвирус человека 3-го типа). Заболевание обычно начинается с умеренных общих симптомов, за которыми быстро появляются высыпания на коже, быстро распространяющиеся и проявляющиеся пятном, папулой, везикулой и корочкой. Диагноз клинический. Лица с риском осложнений получают постэкспозиционную профилактику иммуноглобулином и, если заболевание развивается, лечатся противовирусными препаратами (валацикловир, фамцикловир, ацикловир). Вакцинация эффективна.

Источник вируса — больной от последнего дня инкубационного периода до 5-го дня после появления последних высыпаний. Основной путь передачи — воздушно-капельный. Вирус способен распространяться на расстояния до 20 м (через коридоры в соседние комнаты квартиры и даже с одного этажа на другой). Возможен вертикальный механизм передачи вируса через плаценту. Восприимчивость к ветряной оспе очень высокая (минимум 90%), за исключением детей первых 3 мес жизни, у которых сохраняется пассивный иммунитет.
Заболеваемость характеризуется выраженной сезонностью, достигая максимума в осенне-зимние месяцы. Болеют преимущественно дети. Постинфекционный иммунитет напряжённый, поддерживается персистенцией вируса в организме. При снижении его напряжённости возникает опоясывающий герпес.

Причина ветряной оспы — вирус ветрянки Varicella zoster virus семейства Herpesviridae. Размер вируса от 150 до 200 нм, он находится в ветряночных пузырьках в первые 3-4 дня болезни; после 7-го дня обнаружить вирус не удаётся. Геном имеет двуспиральную линейную молекулу ДНК, липидную оболочку. Вирус репродуцируется только в ядре инфицированных клеток человека. Установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. В окружающей среде вирус неустойчив и быстро погибает, в капельках слизи, слюны вирус сохраняется не более 10-15 мин. Нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветрянка очень контагиозна и распространяется воздушно-капельным путем, особенно во время продрома и во время раннего периода высыпаний. Заразный период определяется от 48 часов с момента первых высыпаний до появления корочек. Прямая передача (от носителей) невозможна.
Эпидемические вспышки возможны зимой и ранней весной и имеют 3-4 цикла. У новорожденных может быть иммунитет, вероятно, трансплацентарный, до 6 месяцев.

Входные ворота вируса ветрянки — слизистые оболочки верхних дыхательных путей, где происходит репликация вируса, далее по лимфатическим путям возбудитель проникает в кровь. В конце инкубационного периода развивается виремия. Вирус фиксируется в клетках эктодермального происхождения, преимущественно в эпителиальных клетках кожи и слизистых оболочек дыхательных путей, ротоглотки. Возможно поражение межпозвоночных ганглиев, коры мозжечка и больших полушарий, подкорковых ганглиев. В редких случаях при генерализованной форме поражается печень, лёгкие, ЖКТ. В коже вирус вызывает формирование пузырьков, заполненных серозным содержимым, в котором вирус находится в высокой концентрации. При тяжёлых генерализованных формах болезни везикулы и поверхностные эрозии обнаруживают на слизистых оболочках ЖКТ, трахеи, мочевого пузыря и почечных лоханок, уретры, конъюнктивь: глаз. В печени, почках, лёгких и ЦНС выявляют мелкие очаги некроза с кровоизлияниями по периферии.
В патогенезе значительную роль отводят клеточному иммунитету, в основном системе Т-лимфоцитов, при угнетении которой наблюдают более тяжёлое течение болезни. После стихания острых проявлений первичной инфекции вирус пожизненно персистирует в спинальных нервных ганглиях.

Инкубационный период ветряной оспы длится от 10 до 21 дня, при введении нормального иммуноглобулина человека может удлиняться до 28 дней.
Продромальные симптомы ветрянки чаще отсутствуют, редко отмечают кратковременный субфебрилитет на фоне ухудшения общего самочувствия. Везикулы появляются обычно одновременно с повышением температуры или на несколько часов позднее. При обильной экзантеме температура может повышаться до 39 С и выше. Высыпания появляются волнами на протяжении 2-4 дней и сопровождаются подъёмом температуры. Сыпь локализована на лице, волосистой части головы, туловище и конечностях.
На ладонях и подошвах она встречается только при обильных высыпаниях. Элементы сыпи вначале имеют вид мелких макуло-папул, которые в течение нескольких часов превращаются в везикулы круглой или овальной формы, и размер 2-5 мм. Они располагаются поверхностно и на неинфильтрированном основании, стенка их напряжена, блестяща, содержимое прозрачно, но в некоторых везикулах мутнеет. Большинство везикул окружено узкой каймой гиперемии. Везикулы подсыхают через 2-3 дня. на их месте образуются корочки, которые отпадают через 2-3 нед. После отпадения корочек рубцов, как правило, не остаётся. Высыпания наблюдаются и на конъюнктиве, слизистых оболочках ротоглотки, иногда гортани, половых органов. Пузырьки на слизистых быстро превращаются в эрозии с желтовато-серым дном, которые через несколько дней эпителизируются. Высыпания на слизистой оболочке гортани и трахеи, сопровождаемые отёком слизистой оболочки, могут вызывать грубый кашель, охриплость голоса, в редких случаях явления крупа. Высыпания на слизистой оболочке половых губ представляют угрозу развития вульвовагинита. Высыпания часто сопровождаются увеличением лимфатических узлов.
К концу первой недели болезни одновременно с подсыханием везикул нормализуется температура, улучшается самочувствие больного. В это время многих больных беспокоит кожный зуд.
В гемограмме в период высыпания наблюдают небольшую лейкопению и относительный лимфоцитоз. СОЭ обычно не увеличена.
У иммунокомпетентных детей ветряная оспа редко протекает тяжело. У взрослых и иммуноскомпрометированных детей инфекция может иметь тяжелое течение. Умеренная головная боль, невысокая температура и недомогание могут быть выраженны 11-15 дней после заражения и длятся около 24-36 часов с момента появления высыпаний. Эти проблемы наиболее вероятны у пациентов в возрасте старше 10 лет и особенно тяжело протекают у взрослых.

Различают следующие клинические формы ветряной оспы:
- типичные;
- атипичные:
- рудиментарная;
- геморрагическая;
- гангренозная;
- генерализованная.
- лёгкие;
- среднетяжёлые;
- тяжёлые:
- с выраженной общей интоксикацией;
- с выраженными изменениями на коже.
Выделяется типичная и атипичная ветрянка (ветряная оспа). К типичной относят случаи с характерной сыпью. Чаще всего типичная ветрянка протекает в лёгкой и среднетяжёлой форме. Тяжёлая форма болезни возникает редко, чаще у ослабленных детей и взрослых, для неё характерна длительная ремиттирующая лихорадка до 6-8 сут. Отмечают такие симптомы ветрянки, как: головную боль, возможна рвота, менингеальный синдром, нарушение сознания, артериальная гипотензия, судороги. Сыпь обильная, крупная, метаморфоз её замедлен, возможны элементы с пупковидным вдавлением в центре, напоминающие элементы сыпи при натуральной оспе.
К атипичным формам относят рудиментарную, буллёзную, геморрагическую, гангренозную и генерализованную ветряные оспы.
Рудиментарную форму чаще наблюдают у детей, получавших иммуноглобулины, плазму в период инкубации. Сыпь необильная, розеолёзно-папулёзная с единичными очень мелкими везикулами. Общее состояние не нарушается.
Геморрагическая форма ветрянки встречается очень редко у резко ослабленных больных, страдающих гемабластозом или геморрагическими диатезами, на фоне приёма глюкокортикоидов и цитостатиков. На 2-3-й день высыпания содержимое пузырьков приобретает геморрагический характер. Появляются кровоизлияния в кожу и слизистые оболочки, носовые кровотечения и другие проявления геморрагического синдрома. Возможен летальный исход.
Очень редко встречается гангренозная форма ветряной оспы. Она развивается у истощённых больных, при плохом уходе, создающем возможность возникновения вторичной инфекции. Вначале отдельные пузырьки принимают геморрагический характер, затем в окружении их возникает значительная воспалительная реакция. В последующем образуется геморрагический струп, после отпадения которого обнажаются глубокие язвы с грязным дном и крутыми или подрытыми краями. Язвы, вследствие прогрессирующего гангренозного распада ткани, увеличиваются, сливаются, принимая значительные размеры. Нередко возникают осложнения гнойно-септического характера. Общее состояние больного тяжёлое, течение болезни длительное.
Генерализованная (висцеральная) форма. Встречается главным образом у новорождённых, иногда у взрослых с иммунодефицитом. Характерна гипертермия, интоксикация, поражение внутренних органов. Летальность высокая. На вскрытии обнаруживают мелкие очаги некроза в печени, лёгких, поджелудочной железе, надпочечниках, тимусе, селезёнке, костном мозге.
Ветрянка представляет опасность для плода и новорождённого. Если заболевание у женщины возникло в конце беременности, возможны преждевременные роды и мертворождения. При заболевании ветряной оспой в ранние сроки беременности может произойти внутриутробное заражение плода с развитием у него различных пороков развития. Вероятность заболевания новорождённых составляет 17%, их гибели — 30%. Врождённая Ветрянка (ветряная оспа) протекает тяжело. сопровождаясь тяжёлыми висцеральными поражениями.

Может присоединяться вторичная бактериальная инфекция (стрептококки и стафилококки), вызывает целлюлит и редко стрептококковый токсический шок. Самое частое осложнение ветрянки (ветряной оспы) — бактериальная суперинфекция, вызванная Streptococcus pyogenes и Staphylococcus aureus. При этом содержимое везикул нагнаивается, формируя пустулы. Возможно развитие импетиго или буллёзной пиодермии.
Пневмония может осложнять тяжелую ветряную оспу у взрослых, новорожденных и иммуноскомпрометированных лиц любого возраста, но не у маленьких детей с достаточной иммунокомпетентностью. Описаны случаи «ветряночной» (вирусной) пневмонии, которая развивается в первые 3-4 дня болезни. Больные жалуются на одышку, боль в грудной клетке при дыхании, кашель с кровянистой мокротой, высокую температуру. Объективно отмечают цианоз кожного покрова, признаки бронхита, бронхиолита, а в некоторых случаях может развиться отёк лёгких. Патологическая картина в лёгких может напоминать милиарный туберкулёз (так как в лёгких выявляют множественные милиарные узелки). Из специфических осложнений наиболее серьёзными считают поражения нервной системы различной локализации — энцефалиты, менингоэнцефалиты, оптикомиелиты и миелиты, полирадикулоневриты, серозные менингиты. Наиболее характерен ветряночный энцефалит, на долю которого приходится около 90% неврологических осложнений.
Могут встречаться миокардиты, транзиторные артриты и гепатиты, геморрагические осложнения.
Энцефалопатия встречается менее чем в 1 случае на 1000 больных, обычно при разрешении болезни или в течение первых двух недель. Чаще всего эти симптомы ветрянки (ветряной оспы) разрешаются, хотя редко могут продолжаться длительно или привести к смерти. Одним из наиболее частых неврологических осложнений является острая постинфекционная мозжечковая атаксия. Поперечный миелит, паралич черепных нервов, проявления, подобные множественному склерозу, также могут иметь место. Редким, но очень тяжелым осложением у детей может быть синдром Рея, который начинается на 3-8-й день после начала сыпи, прием аспирина увеличивает риск. У взрослых в 1-2 случаях на 1000 больных встречается энцефалит, который может угрожать жизни.
Частота развития энцефалита не зависит от тяжести течения болезни. Чаще всего осложнения возникают на 5-8-й дни болезни. Описаны случаи развития энцефалита во время высыпания и даже до появления сыпи. Отмечено, что чем раньше начинается энцефалит, тем тяжелее он протекает. Энцефалит манифестирует остро с нарушения сознания, судорогами лишь у 15-20% больных. В остальных случаях доминирует очаговая симптоматика, которая нарастает в течение нескольких дней. Наиболее характерны мозжечковые и вестибулярные нарушения. Отмечают атаксию, тремор головы, нистагм, скандированную речь, интенционный тремор, дискоординацию. Возможны пирамидные знаки, гемипарезы, парезы черепных нервов. Редко наблюдают спинальную симптоматику. в частности, тазовые расстройства. Менингеальный синдром выражен слабо или отсутствует. У части больных в спинно-мозговой жидкости обнаруживают лимфоцитарный плеоцитоз, увеличение количества белка и глюкозы. Течение болезни доброкачественное так как нейроциты страдают редко, лишь при развитии энцефалита в ранние сроки. Неблагоприятные отдалённые последствия редки.

источник
Одно из экзантематозных заболеваний детского возраста, вызываемое альфагерпесвирусом ветряной оспы. Вирус ветряной оспы является исключительно человеческим вирусом. Инкубационный период составляет 14 дней (колеблется от 9 до 21 дня).
Ветрянка характеризуется лихорадкой, слабостью и генерализованной зудящей везикулярной сыпью. Заболевание обычно развивается в детском возрасте и является самоизлечивающимся. Неблагоприятные исходы болезни более распространены среди ослабленных людей: подростков, взрослых и беременных женщин.
Ветрянку вызывает первичная инфекция альфагерпесвируса ветряной оспы у людей без иммунитета к указанному вирусу. Клинически заболевание проявляется во второй виремической фазе развития вируса. Воздействие вируса ветряной оспы (VZV) инициирует продуцирование антител хозяина и клеточно-опосредованного иммунного ответа, которые важны для раннего контроля и ограничения распространения первичной инфекции ветряной оспы.
После первичного проявления вирус пожизненно персистирует в черепных нервах и дорсальных корешковых ганглиях. Примерно в одной трети случаев вирус ветряной оспы может снова активироваться в будущем с развитием опоясывающего лишая.
Ветряная оспа возникает, когда восприимчивый человек подвергается воздействию вируса ветряной оспы (VZV) либо путем прямого контакта с повреждениями, либо путем воздушно-капельной передачи. После контакта, вирус распространяется в региональные лимфоузлы, вызывая развитие первичной фазы виремии. На 4-6 день инфекция распространяется в печень, селезенку и другие клетки ретикулоэндотелиальной системы.
Вторичная виремическая фаза происходит примерно на 9 день, когда мононуклеарные клетки переносят вирус на кожу и слизистые оболочки, вызывая классическую везикулярную сыпь. Вирус ветряной оспы вызывает васкулит мелких кровеносных сосудов и дегенерацию эпителиальных клеток, приводя к формированию везикул, наполненных жидкостью с высоким уровнем содержания вируса.
Вирус обнаруживается в носоглотке за 1–2 дня до начала высыпаний, а пациенты являются уже заразными до появления высыпаний. Пациенты остаются инфицированными в течение по крайней мере 5 дней и до тех пор, пока все повреждения не будут покрыты корочками. Инкубационный период длится в течение 14 дней.
Умеренно выраженное заболевание (низкий риск тяжелой болезни): у здоровых детей болезнь обычно умеренно выражена и самоограничивающаяся, характеризуется недомоганием, зудом (зуд) и температурой до 39 ° C (102 ° F) в течение 2-3 дней.
Тяжелое заболевание: ассоциировано с осложнениями, такими как пневмония, неврологические нарушения, гепатит, вторичная бактериальная инфекция и даже смерть.
- Пациенты в возрасте 13 лет и старше Те, у которых развивается хроническое заболевание кожи (например, атопический дерматит) Те, у которых имеется сопутствующее заболевание легких Пациенты, получающие терапию салицилатами Те, кто получает кратковременные или интермиттирующие курсы пероральных кортикостероидов.
- Иммунокомпрометированных пациентов (например, пересадка органов, химиотерапия, ВИЧ-инфекция) Новорожденные Те, которые хронически принимают пероральные кортикостероиды или системные иммуносупрессоры в высоких дозах Беременных.
- Ключевые факторы риска: контакт с вирусом, молодой возраст, иммунный статус и профессия. Лихорадка:
- Обычно Вторичную бактериальную инфекцию следует предполагать у пациентов с персистирующей (то есть> 3 дней) или рецидивирующей лихорадкой.
Везикулезная сыпь:
- Клинически описывают как «капли росы на лепестке розы». Сыпь обычно сначала появляется на лице, голове или туловище, а затем распространяется на конечности. Повреждения сначала появляются как макулы и быстро превращаются в везикулы, содержащие жидкость. При прогрессировании заболевания, ранние повреждения покрываются корочкой, а на периферии появляются новые. Появление повреждений в виде «капель» (например, в разных стадиях развития острые/заживающие) характерны для ветрянки.
Везикулы на слизистых:
- Наиболее часто встречаются в носоглотке, но также и на других слизистых оболочках, таких как конъюнктива, рот и вульва.
Прочие диагностические факторы:
- зуд головная боль усталость/слабость боль в горле тахикардия
Вирусом ветряной оспы обычно заражаются при контакте с пациентом с ветряной оспой (или реже с опоясывающим герпесом), ввиду этого многие пациенты имеют анамнез подобных контактов. Контакт у детей часто происходит в домашних условиях, в школе или в условиях детского сада. Ветряная оспа является заразной с уровнем контагиозности до 90% у восприимчивых членов семьи, однако уровень контагиозности в школе или в условиях детского сада, по-видимому, является более низким.
Необходимо устанавливать наличие в анамнезе болезни ветряной оспы; от 4,5% до 13,3% людей с инфекцией ветряной оспы сообщают о наличии данной болезни в анамнезе. Также важно пересмотреть предварительную иммунизацию вакциной против ветряной оспы. Пациенты (или родители) могут вспомнить о наличии продромального периода, который включал лихорадку, усталость, головную боль и/или боль в горле до начала высыпаний.
У здоровых детей заболевание обычно умеренно выраженное и самоограничивающееся, с недомоганием, зудом и температурой до 39 ° C в течение 2-3 дней. Тем не менее, некоторые группы пациентов подвержены серьезным заболеваниям и осложнениям, таким как пневмония, неврологические осложнения, гепатит, вторичная бактериальная инфекция и даже смерть.
Вторичную бактериальную инфекцию следует предполагать у пациентов с персистирующей (то есть> 3 дней) или рецидивирующей лихорадкой. Дети и взрослые с известной иммуносупрессией, вызванной злокачественными новообразованиями, иммунодефицитом, трансплантацией органов, ВИЧ-инфекцией или использованием кортикостероидов, подвержены большему риску развития осложнений при ветряной оспе.
Женщины, у которых развивается ветряная оспа за 2 — 5 дней до родов, имеют высокий риск (от 17% до 30%) передачи вируса своему новорожденному. Из-за отсутствия материнского иммунитета к вирусу ветряной оспы (VZV), эти дети подвергаются риску тяжелой инфекции.
Ветрянку у пациентов часто диагностируют по наличию характерной для ветряной оспы сыпи. Сыпь везикулярная и сначала обычно появляется на лице, голове или туловище, а затем распространяется на конечности. Классически, повреждения описывают как «капли росы на лепестке розы», везикулезные повреждения содержат прозрачное содержимое и окружены ободком гиперемии. Поражения появляются россыпью, так что в разных частях тела они находятся на разных стадиях развития. Поражения обычно продолжают появляться в течение нескольких дней и полностью покрываются коркой в течение 7-10 дней. Везикулезные высыпания могут также отмечаться в ротоглотке и на других слизистых. Редко, ветрянка может проявиться образованием геморрагических везикул или пурпурой.
Клинических данных бывает достаточно для установления диагноза. У пациентов высокого риска, взрослых или других пациентов у которых диагноз неясен, диагноз подтверждают лабораторные данные. ПЦР-тестирование кожных поражений или СМЖ является высокочувствительным методом и помогает быстро установить точный диагноз.
Выделение культуры из содержимого везикул может подтвердить диагноз, но требует как минимум 21 дня для получения положительного ответа. Мазок везикулезной жидкости по Цанку будет показывать многоядерные гигантские клетки; однако этот тест реже используется для диагностики, поскольку он не столь точен, как прямая флуоресценция антител (DFA), и не является специфичным для вируса ветряной оспы.
Соскоб с кожи основания новых везикул может быть использован для тестирования методом прямой флуоресценции антител, который является быстрым и довольно чувствительным при данном заболевании.
Серология не является полезной для подтверждения острого заболевания, поскольку ранние анализы дают отрицательный результат. Тем не менее, серологические тесты могут быть полезны в рамках программ иммунизации взрослых, чтобы определить людей, которые не нуждаются в вакцинации.
Доступно большое количество серологических тестов для выявления антител к вирусу ветряной оспы. Тесты включают реакцию связывания комплемента (CF), прямую флуоресценцию антител (DFA), латексную агглютинацию (LA) и фермент-связанный иммуносорбентный анализ (ELISA). LA не следует использовать при остром заболевании, но анализ может быть полезным при определении сероконверсии после вакцинации или подтверждения иммунного статуса.
Серологическое исследование рекомендовано беременным, которые предположительно были инфицированы и имеют неизвестный иммунный статус. Если результаты отрицательны или недоступны в течение 10 дней после контакта, следует вводить иммуноглобулин ветряной оспы (VZIG или VariZIG). Если иммунопрофилактика недоступна, необходимо назначить пероральный ацикловир. Беременным с ветряной оспой рекомендовано УЗИ для скрининга последствий воздействия инфекции на плод.
- Наиболее чувствительный и специфичный тест при инфицировании вирусом ветряной оспы. Определяет ДНК вируса в жидкостях и тканях. Может быть недоступен в некоторых лабораториях.
- положительна к ДНК вируса
- Положительно в Исследование занимает 21 день для получения положительного результата.
- на посеве определяется вирус ветряной оспы
- Более быстрый результат и более чувствительный, чем выделение культуры вируса.
- положительный результат на наличие антигенов вируса ветряной оспы (что указывает на наличие вируса)
- Используется реже для диагностики, особенно в связи с тем, что не является таким точным как прямая флуоресценция антител и не является специфичным по отношению к вирусу ветряной оспы.
- многоядерные гигантские клетки при микроскопическом исследовании
- LA не следует использовать при остром заболевании, но может быть полезным при определении сероконверсии после вакцинации или подтверждения иммунного статуса. Рекомендовано беременным, которые предположительно были инфицированы и имеют неизвестный иммунный статус.
- положительная на IgG антитела к вирусу ветряной оспы
- Не используется при остром заболевании. Аналогичен LA с точки зрения чувствительности и может быть использован для тестирования на наличие соответствующего иммунитета после контакта с вирусом ветряной оспы или после вакцинации. Рекомендовано беременным, которые предположительно были инфицированы и имеют неизвестный иммунный статус.
- положительная на IgG антитела к вирусу ветряной оспы
- Нечувствительный и не может быть специфичным при низких титрах. Рекомендовано беременным, которые предположительно были инфицированы и имеют неизвестный иммунный статус.
- положительная на IgG антитела к вирусу ветряной оспы
- Беременным с ветряной оспой рекомендовано УЗИ для скрининга последствий воздействия инфекции на плод.
- скрининг патологии плода
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
| Опоясывающий герпес (лишай) |
|
|
| Инфекция, вызванная вирусом простого герпеса (ВПГ) |
|
|
| Синдром Стивенса-Джонсона/токсический эпидермальный некролиз |
|
|
Тип лечения зависит от риска развития у ребенка тяжелого заболевания.
У здоровых детей ветряная оспа является самоограничивающейся болезнью и может симптоматически лечиться парацетамолом для снижения температуры, смягчающими лосьонами и антигистаминными препаратами для оказания помощи при зуде. Для облегчения зуда часто применяют лосьон Каламин; однако нет опубликованных данных относительно его применения при ветряной оспе.
Аспирин не рекомендовано принимать при лихорадке по причине вероятности развития синдрома Рея. Существует также озабоченность по поводу использования нестероидных противовоспалительных препаратов (НПВП) при ветряной оспе и повышенного риска стрептококковой (GAS) суперинфекции. Из-за потенциального роста частоты инфекции кожи и мягких тканей следует избегать НПВП.
Гидратация может быть важна, особенно у малышей и детей с лихорадкой. Хотя в настоящее время рекомендации не пропагандируют рутинное использование противовирусной терапии для этой группы пациентов, ацикловир был изучен для первичной терапии у иммунокомпетентных детей и, как было показано, уменьшает время разрешения лихорадки, когда он назначается в течение 24 часов после начала появления сыпи.
Дополнительно, некоторые эксперты рекомендуют использование перорального ацикловира при вторичных случаях инфекции в семье, при которых заболевание может быть более тяжелым, чем первичные случаи.
В дополнение к симптоматическому лечению, антивирусная терапия рекомендуется для пациентов, которые подвергаются умеренному риску тяжелой ветряной оспы и включают:
- Пациенты в возрасте 13 лет и старше Те, у которых развивается хроническое заболевание кожи (например, атопический дерматит) Те, у которых имеется сопутствующее заболевание легких Пациенты, получающие терапию салицилатами Те, кто получает кратковременные или интермиттирующие курсы пероральных кортикостероидов.
Пациенты, получающие другие виды иммуносупрессивной терапии, такие как моноклональные антитела и ингибиторы фактора некроза опухоли-альфа, также могут подвергаться повышенному риску, однако есть ограниченная информация об использовании противовирусных препаратов у этих пациентов. Клинические испытания среди подростков и взрослых показали, что ацикловир хорошо переносится и эффективен в отношении снижения продолжительности и тяжести клинического заболевания, если препарат вводят в течение 24-х часов после начала высыпаний.
В дополнение к симптоматическому лечению рекомендуется активная противовирусная терапия для пациентов с высоким риском развития осложнений ветряной оспы, в том числе:
- Иммунокомпрометированных пациентов (например, пересадка органов, химиотерапия, ВИЧ-инфекция) Новорожденные Тех, кто постоянно принимает пероральные кортикостероиды Беременных.
Исходя из ограниченного экспериментального подтверждения того, что внутривенный ацикловир может снизить тяжесть заболевания по сравнению с плацебо у детей с ослабленным иммунитетом, эксперты рекомендуют рутинное использование ацикловира для всех пациентов с высоким риском развития осложненного заболевания.
Беременным следует говорить о риске возможных неблагоприятных последствий для матери и плода, вариантах антенатальной диагностики и риске передачи инфекции плоду. Консультации с неонатологом и специалистом по инфекционным болезням рекомендуются при наличии воздействия вируса ветряной оспы при родах, чтобы оптимизировать стратегии профилактики или лечения.
Не характерна для детей; частота выше у подростков, взрослых, беременных, пациентов с ослабленным иммунитетом и курильщиков. Это наиболее частое угрожающее жизни состояние у взрослых, встречающееся с частотой 1 на 400 взрослых с ветряной оспой. Взрослые также более склонны к развитию геморрагической формы заболевания легких.
У беременных может с большей вероятностью развиться пневмония при ветряной оспе, если у них есть 100 или более поражений кожи и / или известен факт курения. Беременные, у которых развивается пневмония имеют больший риск смерти.
Проявляется в течение 1 — 6 дней после появления сыпи кашлем, одышкой, тахипноэ, лихорадкой и гипоксией, а иногда и плевральной болью в груди или кровохарканьем. При рентгенографии ОГК выявляют очаговые или интерстициальные изменения, часто с перибронхиальным распространением.
Проявляется головной болью и лихорадкой, но часто классически ассоциируется с нарушением чувствительности и развивается через 2-6 дней после начала высыпаний. У пациентов с ослабленным иммунитетом может развиться вторичный энцефалит, осложняющий течение ветряной оспы без высыпаний.
Может прогрессировать до генерализованных судорог, затылочной ригидности и других признаков вовлечения менингеальных оболочек. При исследовании СМЖ обычно обнаруживают повышение общего уровня белка и лимфоцитарный плеоцитоз.
У пациентов с ветряной оспой могут развиться осложнения со стороны ЦНС — менингит. Редко после ветряной оспы может развиваться бактериальный менингит, особенно менингит, вызванный группой А менингококковой инфекции.
У женщины, заболевшей ветряной оспой за 2–5 дней до родов, высок риск (17–30%) передачи вируса новорожденному малышу. Из-за отсутствия материнского иммунитета к вирусу ветряной оспы (VZV) такие дети подвержены риску тяжелой инфекции.
В то время как иммунизация от ветряной оспы является рутинной в США, в Европе использование вакцины против ветряной оспы варьирует в разных странах.
В Великобритании и в некоторых других странах Европы вакцина против ветряной оспы в настоящее время не рекомендуется для повседневного использования у детей. Тем не менее, рекомендуется защищать тех, кто подвержен риску серьезного заболевания, иммунизируя людей, которые находятся в постоянном или тесном контакте с этими пациентами, таких как не иммунные медицинские работники и здоровые люди, находящиеся в тесном контакте с пациентами с ослабленным иммунитетом.
В то время как однократная доза имеет приблизительно от 80% до 85% эффективности, рекомендуемая в настоящее время вторая доза повышает эффективность до более, чем 95%. Клинические испытания для оценки эффективности вакцины обычно проводят для пациентов в краткосрочной перспективе (от 1 до 2-летнего наблюдения).
Доказано, что защитные концентрации антител среди иммунизированных людей в Японии сохраняются более 20 лет после иммунизации, и в одном долгосрочном исследовании пропорция реципиентов вакцины, оставшихся без ветряной оспы по окончании 7- летнего периода, составила 95%.
В другом исследовании, проведенном при 10-летнем наблюдении той же группы, была продемонстрирована оценочная эффективность вакцины 94,4% для 1 инъекции и 98,3% для 2 инъекций. Было также показано, что внедрение универсальных стратегий иммунизации значительно снижает смертность от ветряной оспы.
Данные о распространенности опоясывающего герпеса после иммунизации выглядят обнадеживающими. Предполагается, что пациенты, получающие вакцинацию, имеют более низкие показатели устойчивости к болезни по сравнению с теми, кто приобретает иммунитет к вирусу ветряной оспы естественным образом. Было показано, что у иммунокомпетентных детей показатели опоясывающего герпеса снижаются у тех, кто получает иммунизацию по сравнению с теми, кто переносит инфекцию ветряной оспы в естественных условиях. Аналогичным образом риск заражения герпесом у детей с ослабленным иммунитетом также может быть снижен после применения вакцины против ветряной оспы по сравнению с теми, кто ранее переболел ветряной оспой естественным образом. Однако из-за краткосрочного наблюдения в большинстве этих исследований дальнейшие эпидемиологические данные по-прежнему необходимы для определения долгосрочного риска развития опоясывающего герпеса у детей и взрослых, получающих иммунизацию.
Некоторые страны не рекомендовали рутинную вакцинацию против ветряной оспы, отчасти из-за опасений, что снижение экзогенной вакцинации от естественной инфекции (то есть детей с ветряной оспой) приведет к увеличению риска заражения herpes zoster у взрослых. Например, в Европе рекомендации по вакцинации против ветряной оспы остаются гетерогенными, и только 7 стран Европейского союза рекомендуют проводить универсальную вакцинацию. Ретроспективные исследования показали противоречивые результаты, и были ограничены заметным ростом herpes zoster до реализации таких программ вакцинации детей.
Вакцина противопоказана новорожденным, беременным и пациентам с ослабленным иммунитетом или лицам, получающим системную иммуносупрессивную терапию в высоких дозах; однако в некоторых странах вакцинация рекомендована всем не иммунизированным женщинам как вспомогательная мера до беременности и во время послеродового ухода.
Состояние иммунитета при ветряной оспе и вакцинация в анамнезе должны быть документированы у всех беременных, и всем серонегативным пациентам следует говорить о повышенном риске первичной ветряной оспы во время беременности и о необходимости немедленно обращаться за медицинской помощью в случае возможного контакта.
Вакцины также противопоказаны пациентам с гиперчувствительностью в анамнезе к любому компоненту вакцин, включая желатин, или анафилактической реакцией в анамнезе на неомицин. Следует отметить дополнительные противопоказания и принять дополнительные меры предосторожности у детей, получающих комбинированную вакцину (корь, эпидемический паротит, краснуха и вакцина против ветряной оспы).
В не рандомизированных исследованиях показано, что вакцина против ветряной оспы является безопасной для некоторых пациентов с дисфункцией органов и низким уровнем иммуносупрессии. Также доступны недавние обзоры рекомендаций по использованию вакцин против ветряной оспы в популяции людей высокого риска, перенесших трансплантацию. Пациенты с лейкемией, лимфомой или другими злокачественными новообразованиями, заболевание которых находится в состоянии ремиссии и у которых химиотерапия прекращена по крайней мере на 3 месяца, могут получать вакцины против живых вирусов.
При иммунизации пациентов, у которых может быть определенная степень иммунодефицита, следует использовать только вакцину против ветряной с одним антигеном. Иммунизация детей с лейкемией, которые находятся в состоянии ремиссии или других иммунокомпрометированных пациентов, у которых нет иммунитета к ветряной оспе, должна проводиться только с учетом экспертных рекомендаций и с обязательной противовирусной терапией, если возникнут осложнения.
В некоторых странах рекомендуется вводить иммуноглобулин ветряной оспы всем новорожденным, родившимся у матерей, у которых развилась болезнь в промежутке за 5 дней до родов и 2 дня после родов, так как эти дети подвергаются риску развития тяжелой диссеминированной ветряной оспы.
источник