Оспа является заразной вирусной инфекцией, которая способна поражать только людей.
Для этого заболевания характерны общая интоксикация и своеобразные высыпания на слизистых оболочках и коже, после которых практически всегда остаются многочисленные рубцы. Данную инфекцию вызывают два вида вирусов: возбудитель натуральной оспы (смертность зараженных составляет 20-40%, а по некоторым данным – около 90% ) и возбудитель аластрима (смертность порядка 1-3%).
Вирус оспы натуральной отличается высокой устойчивостью: несколько дней может сохраняться на белье и в пыли комнат, больше года остается активным в корках больного после слущивания, находящихся в темноте, а на свету – около 2,5 месяцев.
Вирус оспы погибает через полчаса при нагревании до 60 0 С, через 1-5 минут – до 70-100 0 С и через 6 часов от воздействия ультрафиолетового облучения. За полчаса обезвредить вирус оспы могут спирт, соляная кислота, ацетон и эфир.
Больной человек является источником инфекции с последних дней инкубации вируса и до момента отпадения корок.
Наибольшую опасность представляют собой больные, у которых симптомы оспы имеют стертые формы, что затрудняет распознавание заболевание, в результате чего изоляция больных зачастую происходит с опозданием.
Однако опасность представляет собой не только больной, но и вещи, с которыми он контактировал. Инфекция может быть передана как воздушно-капельным, так и воздушно-пылевым, контактно-бытовым путем. Возможен также механический перенос оспы мухами. Восприимчивость к инфекции у людей, не имеющих к ней иммунитета, практически стопроцентная. Наиболее подвержены заражению оспой дети. Человек, переболевший данной инфекцией, приобретает прочный иммунитет на продолжительное время, однако не пожизненно. Прививка от оспы обеспечивает иммунитет к заболеванию на 3-5 лет, по истечении которых необходима ревакцинация.
Вирус оспы был распространен на всех континентах, однако сегодня это заболевание побеждено с помощью массовой вакцинации в странах мирового сообщества. В 1980 году было официально объявлено об искоренении оспы. На сегодняшний день вирус натуральной оспы находится в двух лабораториях, принадлежащих США и России, вопрос о его окончательном уничтожении ВОЗ отложила до 2014 года.
Инкубационный период при типичном течении заболевания длится около 8-12 дней.
Для начального периода характерны такие симптомы оспы, как: озноб, повышение температуры тела, сильная жажда, рвущие сильные боли в крестце, пояснице и конечностях, головная боль, головокружение, рвота. В некоторых случаях может наблюдаться мягкое начало болезни, со стертыми проявлениями инфекции.
На 2-4 день к вышеперечисленным симптомам оспы присоединяется инициальная кожная сыпь или геморрагическая сыпь, локализующаяся по обеим сторонам грудной клетки вплоть до подмышечных впадин, на внутренних поверхностях бедер и в складках ниже пупка. Пятнистая сыпь обычно держится несколько часов, в то время как геморрагическая – немного дольше.
На 4 день клинические симптомы оспы начинают ослабляться, температура снижается, однако на коже появляются оспины – типичное проявление данного заболевания. Оспины начинают свое существование в виде пятен, затем они превращаются папулы, которые, в свою очередь, становятся пузырьками, превращающимися впоследствии в пустулы (нагноения). Последние стадии, которые проходят оспины, это – образование корочек, их отторжение и образование рубца. Помимо кожи, оспенные высыпания, которые затем превращаются в эрозии, появляются также на слизистой оболочки носа, гортани, ротоглотки, бронхов, женских половых органов, на прямой кишке, конъюнктивах и других органах.
Для 8-9 дня заболевания характерна стадия нагноения пузырьков, которая сопровождается ухудшением самочувствия больных, появлением признаков токсической энцефалопатии (возбуждение, бред, нарушение сознание).
Оспа у детей на данном этапе может характеризоваться судорогами. Для того чтобы оспины подсохли и отпали, требуется 1-2 недели, после чего на волосистой части головы и лице остаются многочисленные рубцы. При особо тяжелом течении болезни зараженные могут умереть до этапа появления высыпаний.
Прививка от оспы позволяет в случае инфицирования перенести заболевание легко и без осложнений. У привитых больных наблюдаются умеренное недомогание, не сильно выраженные признаки интоксикации, необильное оспенное высыпание, не образуются пустулы, в результате чего рубцы на коже не остаются. Возможны также более легкие формы оспы, характеризующиеся кратковременной лихорадкой, отсутствием выраженных расстройств и сыпи. Особенностью у привитых больных также является продолжительность инкубационного периода, который составляет 15-17 дней. Выздоровление обычно наступает через две недели.
Осложнениями оспы могут быть сепсис, ириты, кератиты, панофтальмиты, пневмонии, менингоэнцефалиты, энцефалиты.
Симптомы оспы являются основанием для проведения специфических исследований, в результате которых будет поставлен окончательный диагноз.
Оспа у детей и у взрослых в большинстве случаев имеет типичную клиническую картину, поэтому и лечение данных возрастных групп аналогичное.
В связи с тем, что эффективные средства лечения оспы длительное время отсутствовали, широко использовались магические и «народные» приемы избавления от инфекции. Сегодня для лечения оспы, в случае необходимости, могут быть применены противовирусные препараты и противооспенный иммуноглобулин, который в дозе 3-6 мл вводится внутримышечно. Для того, чтобы не допустить присоединения бактериальной инфекции, целесообразным является нанесение на пораженные участки антисептических препаратов. В случае бактериальных осложнений для лечения оспы подойдут такие антибиотики, как цефалоспорины, макролиды, полусинтетические пенициллины. При данном заболевании необходимы мероприятия, способствующие детоксикации организма.
Доктор Губерт В.О. в конце XIX века использовал прививку от оспы для лечения заболевания. Ежедневно зараженным людям вводилась вакцина против данной инфекции, что позволяло значительно смягчить симптомы оспы. На сегодняшний нельзя уверенно сказать, почему данный способ лечения не получил широкого распространения.
К мерам предупреждения заболевания относятся ранняя диагностика инфекции, изоляция больных, карантин, дезинфекция, предупреждение завоза из других стран. Как показывает медицинская практика и мировая история, прививка от оспы – самый важный и действенный способ профилактики заболевания.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Анализ заболеваемости ветряной оспой в социально-возрастных группах населения Гомельской области за 2000-2008гг.
Население Гомельской области разделено на четыре социально-возрастные группы:
ü Дети от 3 до 6 лет (дошкольники);
Таблица 6. Данные заболеваемости ветряной оспой населения в Гомельской области по возрастным группам за период 2000−2008 г.г. в показателях на 100 тыс. населения.
| Группы | 0−1 года | 1−2 лет | 3−6лет | 7−14 лет | взрослые | Всего |
| Годы | ||||||
| средняя | 696,11 | 1804,2 | 470,778 | 7941,67 |
Рис6. Структура заболеваемости ветряной оспой населения Гомельской области по возрастным группам за период 2000-2008 г.г.
Рис 7. Заболеваемость ветряной оспой в социально-возрастных группах населения Гомельской области за 2000-2008гг.
Анализ структуры численности и структуры заболеваемости в социально−возрастных группах позволил выделить группы риска: дети в возрасте 3−6 лет, удельный вес в структуре заболеваемости 59,2% и дети от 7 до 14 лет, удельный вес в структуре заболеваемости 22,6% .
Из полученных данных видно, что наиболее подвержены заболеваемости ветряной оспой в Гомельской области дети от 3-х до 6 лет. В целом дошкольники формируют экологическую нишу заболеваемости ветряной оспой, что можно объяснить низкой иммунорезистентностью и низкими санитарно−гигиеническими навыками.
3.4. Определение заболеваемости ветряной оспой населения районов Гомельской области за 2000-2008гг.
При анализе заболеваемости в Гомельской области в разрезе районов за 2000-2008гг. установлено, что самый высокий уровень заболеваемости регистрировался в Буда-Кошелевском районе и составил 601,8 случая, а самый низкий уровень заболеваемости – в Гомельском районе и составил 188,2 случая.
Таблица 7. Заболеваемость ветряной оспой среди районов Гомельской области
| Районы | Годы/ показатель на 100 тыс. | ||||||||
| Буда-Кошелевский | 562,66 | 706,42 | 228,78 | 294,8 | 245,7 | 921,1 | 498,9 | 991,5 | 658,9 |
| Гомельский | 319,58 | 287,26 | 318,37 | 189,0 | 215,3 | 91,8 | 139,6 | 210,8 | 282,8 |
| Жлобинский | 746,11 | 449,09 | 356,17 | 484,9 | 317,9 | 771,7 | 555,2 | 807,0 | 412,1 |
| Речицкий | 204,42 | 436,08 | 352,28 | 327,2 | 397,7 | 612,5 | 433,1 | 527,4 | 152,4 |
| Светлогорский | 793,83 | 213,85 | 400,82 | 474,4 | 632,0 | 670,9 | 481,6 | 734,1 | 519,0 |
Рис.8 Структура заболеваемости ветряной оспой населения районов Гомельской области за 2000-2008гг.
Рис.9Средние показатели заболеваемости ветряной оспой населения районов Гомельской области за 2000-2008гг.
1.Учитывая неравномерность хода эпидемического процесса в течение изучаемого периода времени (9лет) выявлена стабильная тенденция заболеваемости ветряной оспой в Гомельской области (Тприроста=0,334%), что свидетельствует о постоянстве силы действия периодических и постоянных факторов.
2. В годовой динамике заболеваемости выявлен выраженный зимне-весенний сезонный подъем. Максимальная заболеваемость регистрируется в зимние месяцы. Это связано с активизацией в это время года механизма передачи возбудителей, устойчивостью возбудителя к низким температурам в зимний период года, а также за счет снижения защитных функций организма.
4.Годовые показатели заболеваемости формировались под воздействием двух групп факторов – сезонных и круглогодичных, причем основное влияние оказывали сезонные факторы. В годы эпидемического благополучия (2001−2003) уменьшение силы действия сезонных факторов привело к уменьшению длительности и интенсивности сезонного подъема, а в годы эпидемического неблагополучия (2000,2004-2008) сила влияния сезонных факторов была более выраженной, что привело к удлинению и увеличению интенсивности сезонного подъема.
5.Группой риска являются дети от 3-х до 6-ти лет жизни (средний показатель заболеваемости за 2000-2008 составил 4737),что главным образом обусловлено скоплением детей в закрытых помещениях в холодное время суток и высокой восприимчивостью детей данного возраста. Случаи заболевания среди населения в возрасте старше 14 лет крайне редки. Также практически не болеют дети до 6 месяцев, что связано с наличием пассивного иммунитета, переданного от матери.
6. При анализе заболеваемости в Гомельской области в разрезе районов за 2000-2008гг. установлено, что самый высокий уровень заболеваемости регистрировался в Буда−Кошелевском районе и составил 601,8 случая, а самый низкий уровень заболеваемости – в Гомельском районе и составил 188,2 случая.
Рекомендации
1.Предупреждение распространения ветряной оспы достигается прежде всего тщательным проведением общегигиенических мероприятий (проветривание, влажная уборка, облучение воздуха бактерицидными лампами)..
2.Недопущение заноса инфекции в детские учреждения и больницы, своевременное выявление и изоляция первых заболевших.
3.Дети дошкольного и школьного возраста, общавшиеся с источником инфекции и но болевшие ветряной оспой, подлежат медицинскому наблюдению в течение 21 дня с термометрией 2 раза в день.
4.Иммуноглобулин показан для защиты детей с отягощенным анамнезом.
5.Соблюдение противоэпидемических мероприятий в очаге инфекции.
1. Адамович, М.М. Ретроспективный эпидемиологический анализ /
М.М. Адамович, М.И Бандацкая, А.М. Близнюк // Учебно-методиче
2. Гланц, С. Медико-биологическая статистика. Пер. с англ. / С. Гланц. М.: Практика, −1998. –С.459.
3. Исаков, В. А. Герпесвирусные инфекции человека: руководство для врачей / В. А. Исаков, Е. И. Архипова, Д. В. Исаков. // СПб.: СпецЛит.,− 2006. –С.301 .
4. Зуева, Л.П. Ветряная оспа./ Зуева Л.П.,Яфаев Р.Х.// Эпидемиология: Учебник.−2006.−С.256-280.
5. Зуева, Л. П. Инфекция, вызываемая вирусом варицелла – зостер: ветряная оспа и опоясывающий лишай / Л. П. Зуева, Р. Х. Яфаев // Эпидемиология. М., −2006.− С. 358–365.
6. Зуева, Л. П. Эпидемиологическая диагностика / Л. П. Зуева, Р. Х. Яфаев, С. Р. Еремин.// СПб.: СпецЛит.,− 2003. –С.263.
7. Садыкова , Д. К. Состояние иммунитета у населения к вирусу ветряной оспы / Д. К. Садыкова [и др.] // Актуальные вопросы инфекционной патологии и вакцинопрофилактики у детей: материалы IV конгресса детских инфекционистов СПБ, 14–16 ноября 2004 г. СПб.: СпецЛит,− 2004.− С. 226.
8. Сахарчук, И. И. Вирус ветряной оспы опоясывающего лишая / И. И. Сахарчук // Вирусные заболевания: клиника, диагностика, лечение. Киев, −2007.− С. 51–55.
9. Слученкова, Л. Д. Ветряная оспа / Л. Д. Слученкова.// Ветряная оспа и другие инфекции у детей М.: Мир, −2001. –С.80.
10. Реброва, О. Ю. Статистический анализ медицинских данных. Применение пакета прикладных программ Statistica / О. Ю. Реброва. М.: Медиа Сфера,− 2002.−С. 312 .
11. Тимченко, В. Н. Ветряная оспа / В. Н. Тимченко // Воздушно-капельные инфекции в практике педиатра и семейного врача: руководство для врачей всех специальностей. СПб.,− 2007.− С. 208–217.
12. Чистенко, Г.Н. Ветряная оспа. / Чистенко Г. Н. // Эпидемиологическая диагностика: учебное пособие , Минск: БГМУ, −2007. –С.148.
13. Шувалова, Е.Н. Ветряная оспа./Е.Н. Шувалова, Н.И. Белозерова,
Е.К. Змушко // Инфекционные болезни.− 2003.−С.308-315.
14. Конспект лекций и практических занятий по курсу «Эпидемиология».
источник
Вакцинация — обман
Принуждение к ней под страхом наказания — преступление.
Доказано официальными свидетельствами в докладах Королевской комиссии
ГЛАВА 3. ОБЩАЯ СТАТИСТИКА СМЕРТНОСТИ ОТ ОСПЫ И ЕЕ СВЯЗЬ С ВАКЦИНАЦИЕЙ
Отбросив таким образом массу сомнительной или ошибочной статистики, основанной на сравнениях привитых и непривитых на ограниченных территориях или выбранных группах пациентов, мы обращаемся к единственным действительно важным данным, тому самому «массиву национального опыта», к которому сэр Джон Саймон, знаменитый официальный защитник вакцинации, призывает нас обратиться для авторитетного решения вопроса о значении вакцинации. К нему можно будет добавить некоторые классы официальных данных, служащие тестовыми примерами или «контролируемыми экспериментами» в больших масштабах. Почти все доказательства будут сделаны на основе докладов недавней Королевской комиссии.
При выяснении истинного смысла статистических данных единственным научным методом являются графики, поскольку в длинных таблицах цифр, за исключением немногих очень простых случаев, трудно разобраться, и если их делить на части и считать средние значения, как это часто делается, ими можно манипулировать с целью сокрытия их реальных уроков.
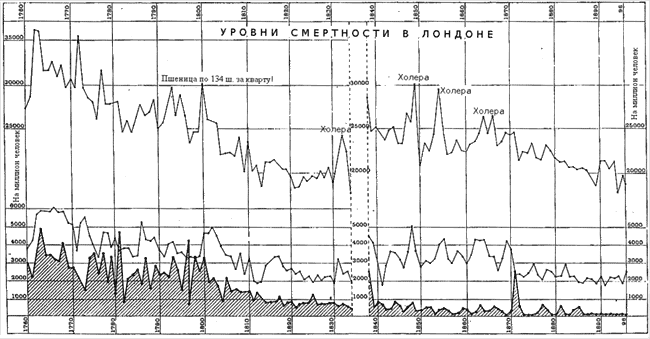
Оспа и смертность в Лондоне
Первый и самый большой график, иллюстрирующий данный вопрос, показывает смертность в Лондоне, начиная с 1760 года и до настоящего времени. Он разделен на две части; часть, относящаяся к годам с 1760 до 1834, построена на основе «Ведомостей смертности», а с 1838 до 1896 — по отчетам Службы записи актов гражданского состояния.
График I.
Уровень смертности на миллион населения в Лондоне с 1760 по 1896 год.
Верхняя линия показывает уровень смертности от всех причин.
Средняя линия показывает уровень смертности от заразных болезней, включая корь, лихорадки, коклюш и дифтерию.
Нижняя линия (заштрихована для отчетливости) — от оспы.
Четыре незаполненных года, 1834—1838, пропущены, поскольку они — последние в старых «Ведомостях смертности» и считаются очень неточными.
С 1838 года и далее — период полной регистрации.
Каждые десять лет помечены на нижнем и верхнем краях графика.
Цифры сбоку и в середине показывают смертность на миллион.
Верхняя линия (общая смертность) изображена в меньшем вертикальном масштабе и смещена вниз, чтобы поместилась на рисунок.
Источники:
Линии на графике с 1760 по 1834 год просчитаны исходя из цифр, приведенных во Втором докладе, с. 289—291, с цифрами по другим болезням из «Истории эпидемий в Британии» д-ра Крейтона; население в разные периоды было взято из лучших доступных источников (Мэйтланд и 8-й отчет Службы записи актов гражданского состояния). Более поздняя часть — полностью по докладам этой службы.
«Ведомости смертности» — это единственный доступный материал за первый период, и по точности они намного уступают современной регистрации. Но они, по-видимому, довольно однородны по своему качеству, а потому могут быть полезны для целей сравнения, как если бы они были абсолютно точными. Признано, что они включали не все смерти и что коэффициенты смертности, посчитанные для оцененной численности населения, оказываются слишком малыми по сравнению с теми же коэффициентами для данных Службы записи актов гражданского состояния, но характер изменения каждого вида смертности — его многочисленные подъемы и падения — вероятно, близок к истине.*
Внизу графика показаны годы, а на двух концах и в центре — количества смертей на миллион населения; последние четыре года «Ведомостей смертности» опущены, так как считаются наиболее неточными. Верхняя линия даёт общий коэффициент смертности от всех причин, средняя — от основных заразных болезней (кори, скарлатины, дифтерии, коклюша и вообще лихорадок, исключая оспу), а нижняя — только от оспы.
Теперь рассмотрим нижнюю линию, показывающую уровень смертности от оспы. Беря сперва период с 1760 до 1800 года, среди больших флуктуаций и нескольких исключительных эпидемий мы видим явно выраженный устойчивый спад, который, хоть и замаскирован своей неровностью, выражается разницей в 1000 на миллион живущих. Этот спад продолжается — возможно, с немного большей скоростью — до 1820 года. С этого момента до 1834 года снижение было намного меньше, и оно вряд ли заметно. С большой эпидемии 1838 года начинается период регистрации, и с того времени вплоть до 1885 год снижение идет, очевидно, очень медленно, а если усреднить Великую эпидемию 1871 года с предшествующим десятилетием, то не удастся обнаружить вообще никакого снижения. С 1886 года, однако, имеет место довольно неожиданное падение до очень низкого уровня смертности, которое продолжается до настоящего времени. Адвокаты вакцинации, как и члены Комиссии в их докладе, полагают, что снижение оспы с 1800 года вызвано полностью или частично вакцинацией, и что «выраженный спад оспы в первой четверти нынешнего века даёт важное свидетельство в пользу защитного действия вакцинации» (Заключительный доклад Королевской Комиссии, с. 20 (85)).
Это заключение не только не имеет под собой абсолютно никакого обоснования, использующего принятые методы научного рассуждения, но и опровергается несколькими важными фактами. Прежде всего, спад в первой четверти века — это явное продолжение спада, который происходил в течение предшествующих 40 лет, и чем бы ни был вызван ранний спад, его продолжение вполне могло быть вызвано тем же самым. Далее, в первой четверти века прививок было относительно мало, и их проведение было несовершенным. С 1854 года вакцинация стала обязательной и почти всеобщей; однако с 1854 до 1884 года заметного уменьшения оспы практически нет, а в середине этого периода разразилась сильнейшая эпидемия. Опять же, единственное явно выраженное снижение оспы имело место в течение десяти лет с 1886 до 1896 года, и именно в этот период имело место значительное уменьшение количества прививок — оно было лишь на 7% меньше числа рождений в 1885 году и на 20,6% в 1894 году, последнем, за который имеются данные в отчетах Департамента местного управления; снижение вакцинации продолжалось и далее. Но еще более важным обстоятельством, демонстрирующим, что вакцинация не имела никакого отношения к снижению оспы, является очень сходное поведение линии, показывающей другие заразные болезни, признанной причиной уменьшения которых является улучшение гигиенических условий. Спад болезней этой группы в первой четверти века, хоть и несколько менее устойчивый, выражен так же ярко, как спад оспы, и то же самое верно для последних 40 лет восемнадцатого века, что явно наводит на мысль о том, что в обоих случаях он был вызван общими причинами. Пусть кто угодно, изучив тщательно этот график, скажет, можно ли поверить в то, что с 1760 по 1800 годы оба снижения связаны с некоторым улучшением санитарно-гигиенических условий, а после 1800 года, когда заразные болезни продолжали уменьшаться от того же класса причин, одна из них — оспа — должна была подвергнуться влиянию новой причины — вакцинации, чтобы испытать аналогичное снижение. Но именно это изумительное утверждение делает Королевская комиссия! А если мы обратимся ко второй половине графика, относящегося к периоду регистрации, проблема станет еще серьезнее. Сначала мы имеем период с 1838 по 1870 год, в течение которого заразные болезни фактически росли; и с 1838 по 1871 год, усредняя Великую эпидемию с предшествующими десятью годами, мы обнаруживаем, что и оспа тоже росла, или в лучшем случае была почти стабильной. С 1871 по 1875 год заразных болезней стало гораздо меньше, но их линия шла практически параллельно оспенной; далее имеется небольшое снижение обеих линий, и в последние десять лет заболеваемость оспой и другими заразными болезнями остается ниже, чем она была когда-либо ранее, хотя в этот последний период вакцинация значительно снизилась.
Переходя к рассмотрению верхней линии, показывающей смертность от всех причин, мы снова обнаруживаем ее параллельность другим на всем протяжении, показывающую улучшение общих условий, влияющих на все болезни. Снижение общей смертности с 1760 по 1810 годы удивительно велико, и оно продолжается несколько меньшими темпами до 1830 года, точно так же, как и снижение оспы и заразных болезней. Затем начинается период с 1840 по 1870 годы с едва заметным снижением, отчасти связанным со следовавшими одна за другой эпидемиями холеры, и снова параллельное изменение с заразными болезнями и оспой, за которым следует большой спад до настоящего времени, количественно соответствующий спаду начала века.
Члены комиссии постоянно обращают внимание на тот факт, что смертность от кори вообще не снижалась и что другие заразные болезни не снижались в той пропорции, в какой снижалась оспа, и они утверждают следующее:
Если бы улучшение санитарных условий было причиной уменьшения заболеваемости оспой, то следовало бы ожидать их подобного влияния и на почти все прочие болезни. Почему они не имели того же эффекта в случае кори, скарлатины, коклюша и, конечно, любой болезни, распространяющейся путем заражения или инфекции и при которой возможно выздоровление?
Заразные болезни сменяют друг друга, и когда одна из них искореняется, она имеет тенденцию замещаться другими, которые равнодушно уничтожают род человеческий всегда, когда условия здоровой жизни недостаточны. Это их свойство — общее с сорняками и другими формами жизни: когда один вид отступает, другой наступает.
Это последнее замечание очень наводит на размышления в свете современной микробной теории этих болезней. Такая теория замещения была принята д-ром Крейтоном, который в «Истории эпидемий в Англии» предполагает, что чума была замещена сыпным тифом и оспой, а позднее корь, которая была незначительной в середине семнадцатого века, начала вытеснять эти две болезни. Чтобы показать действительное положение дел со смертностью от этих болезней за эпоху регистрации, я подготовил график II, показывающий уровни смертности в Лондоне от пяти основных заразных болезней, по данным отчетов Службы записи актов гражданского состояния, по графам, принятым Службой вплоть до 1868 года, поскольку разделение лихорадки за половину периода на три вида и отделение скарлатины от дифтерии, впервые сделанное в 1859 году, помешали бы сделать какое-либо полезное сравнение.
График II.
Уровни смертности от основных заразных болезней в Лондоне с 1838 по 1896 год
По ежегодным итоговым сводкам службы Записи актов гражданского состояния, 1896, таблица 14, страница xxxiii, и 1888, таблица 12, за первые девять лет.
Эти графики отражают те же факты, что и график E д-ра Уайтлегга в Шестом докладе Королевской комиссии, страница 660, но в упрощенной форме.
Нижняя линия, как и на большем графике, показывает оспу. Над ней — корь, которая все время держится очень стабильно, демонстрируя, однако, средний период с высокой заболеваемостью и два периода с низкой заболеваемостью с 1869 по 1876 и с 1848 по 1856 годы, первый из которых почти совпадает с периодом очень высокой смертности от оспы с 1870 по 1881 годы, а другой следует за двумя эпидемиями оспы 1844 и 1848 годов, тем самым поддерживая точку зрения, что идет процесс замещения болезней. Скарлатина и дифтерия показывают высокий уровень заболеваемости в основном с 1848 по 1870 год, с последующим бóльшим, хоть и неустойчивым спадом. Коклюш показывает почти стабильную заболеваемость до 1882 года, а затем хорошо выраженный спад. Лихорадки (сыпной тиф, брюшной тиф и простая лихорадка) имеют обычный средний период с высокой заболеваемостью, но с более ранним и более устойчивым спадом, чем у любой другой заразной болезни. Таким образом, мы видим, что все эти болезни имеют общие черты, хоть и в очень разной степени, показывая действие общих причин, некоторые из которых совсем не трудно указать.
В 1845 году началось быстрое развитие нашей железнодорожной сети, а с ним и быстрый рост Лондона, население которого выросло c двух миллионов в 1844 году до четырех миллионов в 1884 году. Этот быстрый рост населения поначалу сопровождался перенаселенностью, и, поскольку адекватных санитарных мер принято не было, были подготовлены условия для подъема заразных болезней, которые составляют столь характерную особенность уровней смертности в Лондоне между 1848 и 1866 годами. Но с этой последней даты начался значительный спад как общей смертности, так и смертности от всех заразных болезней, кроме кори и оспы, и в особенности от лихорадок и дифтерии, и этот спад так же хорошо объясняется завершением в 1865 году гигантской работы по строительству центральной канализации Лондона. Последнее выраженное снижение оспы, лихорадок и в меньшей степени коклюша совпадает с признанием того факта, что сами больницы часто являются рассадниками инфекции, и с организацией плавучих больниц для оспенных больных в Лондоне. Возможно, еще более благотворной была современная система недопущения попадания канализационных газов в дома.
Таким образом, мы видим, что подъем или спад основных заразных болезней в Лондоне за период регистрации явно связан с неблагоприятными или благоприятными гигиеническими условиями определенного рода. За бóльшую часть этого периода оспа и корь сами по себе не имели выраженного подъема или падения, показывая, что конкретные меры, влияющие на них, не были предприняты. Так было до тех пор, пока десять лет назад за внедрением эффективной системы изоляции оспенных больных не последовали настолько выраженные результаты во всех местах, где она внедрялась, что стало ясно, что это — единственный испробованный когда-либо метод, принесший какой-либо большой и несомненный эффект, что подтвердил опыт города Лейстера, о котором речь пойдет ниже.
Члены комиссии в своем Заключительном докладе делают самый большой акцент на спаде оспы в начале века, который «последовал за введением вакцинации» как в Англии, так и в Западной Европе и в Соединенных Штатах. По их заявлениям, «не существует доказательств того, что санитарные улучшения были главной причиной снижения оспы», и «нет свидетельств, показывающих, что в течение первой четверти девятнадцатого века эти улучшения отличали эту четверть от последней четверти или половины предыдущего века каким-либо образом, сопоставимым с масштабом различий в отношении оспы» (с. 19, § 79). Я категорически не согласен с этими утверждениями. Существует доказательство того, что санитарные улучшения были основной причиной этого снижения оспы в начале века, а именно — другие заразные болезни в целом демонстрировали одновременной снижение почти на равную величину, в то время как общая смертность уменьшалась на величину значительно бóльшую, причем и то, и другое признано связанным с улучшением гигиенических условий, поскольку другой известной причины уменьшения заболеваемости нет. А то, что члены комиссии полностью проигнорировали эти два факта, представляет собой, по моему мнению, убедительное доказательство их неспособности справиться с этим важным статистическим вопросом. И, что касается второго утверждения, я считаю, что есть обильные прямые доказательства (для тех, кто их ищет) огромных улучшений в гигиенических условиях в Лондоне, вполне способных объяснить значительное снижение общей смертности и, таким образом, в той же мере объясняющих меньшее снижение заразных болезней и оспы, начавшееся в прошлом веке и лишь немного ускорившееся в первой четверти нынешнего века, после чего через двадцать лет последовала полная остановка или даже частичный подъем. Этот подъем был одинаково выражен как для оспы, так и для других болезней, и тем самым подтвердил настолько ясно, насколько это возможно, что спад и флуктуации оспы никоим образом не зависят от вакцинации, а связаны с причинами той же самой общей природы, что и для других болезней.
Приведение доказательств данных улучшений гигиены в Лондоне, однако, нарушило бы непрерывность обсуждения вопросов оспы и вакцинации, но сравнение уровней смертности от общих и заразных болезней со смертностью от оспы так ясно показывает идентичность причин, которые действовали на все болезни, что нет нужды приводить детальные исследования различных улучшений условий, приведших к снижению смертности. График, показывающий уровни смертности от этих трех причин, сам дает полное опровержение аргументов членов Комиссии. Свидетельства, касающиеся природы улучшенных условий, будут даны в другой работе, которая будет скоро опубликована.
Оспа и другие болезни в Британии в течение периода регистрации
У нас нет общей статистики смертности в Англии и Уэльсе за время до введения системы регистрации в 1838 году, но результаты за ограниченный период восполняют этот пробел за счет своей превосходной точности. До 1870 года не велись никакие записи о количествах сделанных прививок, кроме сделанных общественными вакцинаторами, но с 1872 года все прививки записываются, а их количество публикуется Департаментом местного управления. Мой третий график предназначен для графического показа соотношения между оспой, другими заразными болезнями и прививками для Англии и Уэльса. Нижняя линия показывает смертность от оспы, средняя — от заразных болезней, а верхняя — общую смертность. Связь между этими тремя показателями в основном такая же, как и на графике по Лондону, с началом значительного снижения заразных болезней в 1871 году и оспы — в 1872 году, но линия оспы здесь намного ниже, и заразных болезней несколько меньше, чем в Лондоне, благодаря тому, что значительная часть населения проживает в относительно здоровых сельских условиях.
График III.
Оспа, вакцинация, заразные болезни и общая смертность по Англии и Уэльсу
Оспа — по Заключительному докладу, таблица B, с. 155, и отчету службы Записи актов гражданского состояния, 1895, таблица 24.
Вакцинация — по Заключительному докладу, с. 34.
Заразные болезни — по отчету службы Записи актов гражданского состояния (1895), таблица 24, колонки с 3 по 9.
Общая смертность — по отчету службы Записи актов гражданского состояния, 1895, таблица 3.
N. B. Каждая из линий, показывающих уровни смертности, имеет собственный вертикальный масштаб, показывающий число смертей на миллион населения, чтобы для четырех отдельных величин, отражаемых рисунком, можно было сравнить их соответствующие подъемы и падения.
Однако если бы количество прививок было главным и почти исключительным фактором, определяющим количество случаев оспы, то разница между Лондоном и страной должна была бы быть малой или отсутствовать. Но здесь, как и во всех остальных случаях, видно, что сильнейший фактор — плотность населения на сравниваемых территориях — оказал мощное влияние на смертность от оспы, как и от всех прочих заразных болезней.
Такое отсутствие связи между прививками и оспенной смертностью далее подтверждается толстой пунктирной линией, показывающей процент прививок по отношению к числу рождений за последние 22 года, приведенный в Заключительном докладе (с. 34). Снижение вакцинации в различных частях страны началось примерно с 1884 года и начиная с 1886 года, было непрерывным и быстрым, и именно за этот самый период количество случаев оспы было постоянно ниже, чем когда-либо ранее. Как в соотношении оспы между Лондоном и всей страной, так и в соотношении между оспой и вакцинацией мы находим доказательство полной неэффективности этой операции.
Оспа в Шотландии и Ирландии
В своем Заключительном докладе члены Комиссии приводят нам таблицы уровней смертности от оспы, кори и скарлатины в Шотландии и Ирландии, и по этим таблицам я построил свой график, для простоты складывая две последние болезни и включая период принудительной вакцинации и строгой регистрации в обеих странах.
Сравнение Шотландии и Ирландии по уровню смертности от оспы и двух заразных болезней — кори и скарлатины
По таблицам, приводимым в Заключительном докладе Королевской комиссии (см. страницы 35, 37, 42 и 44).
Сплошные линии — оспа (заштриховано для отчетливости).
Пунктирные линии — две заразных болезни, обе на миллион живущих.
Самая интересная особенность этого графика — впечатляющая разница в уровнях смертности между двумя странами. Шотландия, более богатая, более населенная и более преуспевающая страна, имеет более высокую смертность как от кори со скарлатиной, так и от оспы, чем бедная, голодная, малонаселенная Ирландия. Максимальный уровень смертности от двух заразных болезней в Шотландии более чем вдвое выше, чем в Ирландии, и минимальный уровень выше в той же пропорции. Разница по оспе тоже очень велика и в ту же сторону, поскольку, хотя смертность во время Великой эпидемии в 1872 году в Шотландии была лишь на четверть выше, эпидемия там продолжалась три года, общий уровень смертности за те годы был почти вдвое выше, чем за тот же период в Ирландии, которая, однако, пережила маленькую эпидемию позднее в 1878 году. С 1883 года оспа почти полностью отсутствовала в обеих странах, как и в Англии. Но, рассматривая 20 лет повторяющихся эпидемий с 1864 до 1883 год, мы находим, что средний уровень смертности от оспы в Шотландии составлял около 139, а в Ирландии 85 на миллион, то есть отношение превышало три вторых. Но даже Шотландия имела намного более низкую оспенную смертность, чем Англия, с нижеследующим соотношением за три года эпидемии 1871—1873 годов:
Ирландия — 800 на миллион за три года
Шотландия — 1450 на миллион за три года
Англия — 2000 на миллион за три года
Здесь члены Королевской комиссии не сделали никакого замечания по поводу этих очень поучительных фактов и организовали информацию в таблицах так, чтобы сделать их обнаружение очень затруднительным. И это является еще одним доказательством их неспособности работать со статистическими задачами. Кажется, они не могли смотреть на оспу с какой-либо точки зрения, отличной от точки зрения сторонников вакцинации, и таким образом упустили главные особенности лежавших перед ними данных. Каждый статистик знает огромное значение представления табличных данных линиями на графиках. Во многих случаях это единственный способ, которым можно извлечь истинные уроки из статистики. Комиссии было представлено огромное количество таких графиков, более или менее поучительных и полных, которые были за большие деньги напечатаны в докладах. Но я не могу обнаружить, чтобы в своем Заключительном докладе они где-либо адекватно использовали графики или хоть раз сослались на них, и это значит, что они проглядели очень много самых жизненно важных выводов из огромной массы цифр, с которыми им пришлось иметь дело.
То, что относительная плотность населения влияет на болезни, в особенности на заразные, сильнее, чем любой другой достоверно проверяемый фактор, является одним из наиболее твердо установленных фактов, относящихся к санитарии. В основном это связано с чистотой воздуха и, как следствие, очисткой крови. И когда мы думаем о том, что дыхание есть самая важная для жизни и самая постоянная из всех функций организма, что мы должны дышать и дышим в каждый момент своей жизни, что вдыхаемый нами воздух поступает в легкие — один из наиболее хрупких органов тела, и что этот воздух действует непосредственно на кровь и тем самым влияет на весь организм, мы сразу видим, насколько жизненно важно, чтобы воздух вокруг нас был свободен, насколько это возможно, от загрязнения как дыханием других людей, так и вредными газами и частицами разлагающейся органической материи или возбудителями болезни. Таким образом, оказывается, что при наших нынешних ужасно несовершенных социальных условиях смертность (при прочих равных условиях) является функцией от числа жителей на квадратную милю, или от соотношения городского и сельского населения, что может быть точнее.
В свете этих соображений давайте снова сравним те же графики уровней смертности в Ирландии, Шотландии и Англии. В Ирландии лишь 11% населения живет в городах с населением свыше 100000. В Шотландии — 30%, в Англии и Уэльсе — 40%; и мы обнаруживаем, что смертность от заразных болезней в грубом приближении пропорциональна этим цифрам. Здесь мы видим очевидные причину и следствие — с одной стороны, грязный воздух вместе со всем прочими последствиями перенаселенности, а с другой — более высокую смертность. Этим объясняется постоянная разница между смертностью в Лондоне и в сельской местности, и этим также объясняется то, что, по-видимому, озадачило членов комиссии больше, чем что-либо другое — неподатливость некоторых заразных болезней улучшению обычной санитарии, что особенно видно в случае кори и, в меньшей степени, коклюша, поскольку для них непрерывный рост городов, в противоположность сельским населенным пунктам, нейтрализовал эффект улучшения условий, как нам удалось установить.
Но самый важный факт для нашей нынешней цели состоит в том, что оспа подчиняется этому закону наравне с другими заразными болезнями, и при этом не обращает никакого внимания на вакцинацию. Статистик Службы записи актов гражданского состояния по Шотландии свидетельствовал, что с 1864 года более 96 процентов родившихся детей либо были привиты, либо перенесли оспу ранее, и он не делает никакого предположения о каких-либо недостатках, которые можно было бы исправить. Но что касается Ирландии, то представитель Департамента местного управления по Ирландии д-р Маккэйб сказал членам Комиссии, что вакцинация была очень несовершенной и что большая доля населения «не была защищена вакцинацией» в силу разнообразных причин, которые он объяснял (Второй доклад, вопросы 3059—3075). Но ни д-р Маккэйб, ни члены Комиссии не заметили тот наводящий на размышления и с их точки зрения тревожный факт, что недостаточно вакцинированная Ирландия имела намного меньшую смертность от оспы, чем сплошь хорошо привитая Шотландия, намного меньшую, чем хорошо привитая Англия, и ошеломляюще меньшую, чем так же хорошо привитый Лондон. Ирландия, Шотландия, Англия, Лондон — эта последовательность выстроена в порядке возрастания плотности населения и смертности от заразных болезней; смертность от оспы возрастает в том же порядке на огромную величину, совершенно не считаясь с тем фактом, что последние три были практически полностью вакцинированы в течение периода сравнения, в то время как одна Ирландия, где оспенная смертность ниже всех с большим отрывом, имела, по официальным свидетельствам, наинизший охват прививками. И тем не менее большинство членов Комиссии все еще слепо полагаются на вакцинацию и утверждают, что общая сила доказательств в ее пользу непреодолима! И более того, что «санитарные улучшения» не могут рассматриваться как «адекватное объяснение уменьшившейся смертности от оспы».
Теперь моим читателям будет ясно, что эти заключения, выдвинутые в качестве окончательного результата их семилетних трудов, являются прямо противоположными истинным, и что члены комиссии пришли к данным заключениям, полностью пренебрегая рассмотрением их во взаимосвязи с «тем массивом национальной статистики», на который только и можно полагаться для выяснения истинных причин. Но члены комиссии ограничились такими фактами, как предполагаемая смертность привитых и непривитых, изменения заболеваемости по возрастам и другими деталями, из которых некоторые полностью искажены недостоверными данными, а другие требуют умелого статистического подхода для выхода на истинные результаты, что находится за пределами возможностей неподготовленных врачей и юристов, какими бы выдающимися они ни были в своих специальных областях.*
* В качестве примера статистических заблуждений в отношении изменений заболеваемости по возрастам смотрите «Арифметику Королевской комиссии» мистера Александра Пола (King & Son, 1897) и особенно «Статистику оспы и вакцинации» мистера А. Милнза в «Журнале Королевского статистического общества» за сентябрь 1897 г.
Оспа и вакцинация в континентальной Европе
Прежде чем обсуждать те особенно показательные ситуации в нашей собственной стране, которые еще более полно показывают бессилие вакцинации, полезно обратить внимание на несколько континентальных государств, которые приводились и все еще приводятся в качестве иллюстраций ее выгодности.
Начнем со Швеции, которая вела очень полную государственную статистику дольше, чем любая другая страна. Столь крупные авторитеты, как сэр Уильям Галл, д-р Ситон и мистер Марсон, утверждали в 1871 году перед изучавшим вопрос комитетом, что Швеция была одной из стран, привитых наилучшим образом, и что шведы были лучшими вакцинаторами. Знаменитая работа сэра Джон Саймона, которую он представил парламенту в 1857 году и которая была одним из основных документов в поддержку законодательного принуждения, содержала много шведского материала и включала специальный график для иллюстрации влияния прививок на оспу. Эта работа воспроизведена в Первом докладе недавней Королевской комиссии (с. 61—113), и мы находим обычное сравнение смертности от оспы в прошлом и нынешнем веках, которое представляется как убедительное в отношении выгоды вакцинации. Он говорит, что вакцинация была начата в 1801 году, и делит свой график на две половины, по-разному раскрашенные, до и после этой даты. Далее замечается, что, как и в Англии, имел место быстрый и неожиданный спад оспенной смертности после 1801 года, и до 1812 года все снижение смертности завершилось. Но с этой даты в течение более чем 60 лет имел место почти непрерывный рост частоты и силы эпидемий. Чтобы объяснить этот неожиданный и огромный спад, сэр Джон Саймон утверждает в примечании и без указания своего авторства: «Около 1810 года количество прививок доходило примерно до четверти от количества рождений». Но эти прививки почти наверняка делались и взрослым, и детям разных возрастов, и известные сейчас официальные данные показывают, что до 1812 года, когда снижение оспенной смертности завершилось, лишь 8% населения было привито. В примечании к официальным таблицам нам говорят, что первая успешная вакцинация в Стокгольме была в конце 1810 года, так что более ранние прививки должны были проводиться главным образом в сельских районах. Однако ранние эпидемии в Стокгольме в 1807 году, до того, как был привит первый житель, и в 1825 году были менее тяжелыми, чем шесть случившихся позднее, когда вакцинация была распространена намного шире.
Имея в виду эти факты и глядя на график V, мы видим, что он полностью опровергает идею о связи вакцинации с большим падением оспенной смертности, которое происходило почти полностью до первой успешной прививки в столице 17 декабря 1810 года! И это становится еще более ясным, если заметить, что по мере роста вакцинации среди населения, которое, как говорит официальный доклад, имело самую «полную уверенность» в ней, тяжесть оспенных эпидемий нарастала, особенно в столице (показано на графике пунктирными пиками), где в 1874 году оспенная смертность составила 7916 на миллион, достигнув 10290 на миллион за все время эпидемии, продолжавшейся два года. Это было хуже, чем наихудшая эпидемия в Лондоне за восемнадцатый век.*
* Наивысшая смертность от оспы в Лондоне была в 1772 году, когда зарегистрировали 3992 смерти при оценке численности населения в 727000, то есть уровень смертности почти 5500 на миллион (см. Второй доклад, с. 290).
График V.
Швеция. Оспенный и общий уровни смертности и стокгольмские эпидемии оспы
Эти уровни смертности были посчитаны мной по официальным таблицам оспенной и общей смертности и по численности населения из Шестого доклада, страницы 752—753.
Часть, относящаяся к оспе, согласуется с графиком D, с. 129, в Третьем докладе комиссии, но доходит до более поздней даты. Цифры по стокгольмским эпидемиям не приводятся в докладах Королевской комиссии, за исключением относящихся к самой последней и самой большой из них. Остальное взято из того же источника, что и мой предыдущий график — д-р Берг, глава Департамента статистики в Стокгольме, предоставил их д-ру Пирсу, как утверждается в его «Жизненной статистике».
Верхняя линия, показывающая уровень смертности от всех причин, построена по усреднённой смертности за пятилетние периоды и в меньшем вертикальном масштабе (как показывают цифры сбоку), чтобы поместить её на тот же рисунок.
Простой и очевидный вывод из фактов, отражаемых этим графиком, состоит в том, что оспенная смертность никоим образом не подвержена влиянию (кроме как вредоносному) вакцинации, но при этом здесь, как и повсюду, она имеет очевидную связь с плотностью населения, а также в том, что оспенная смертность, когда вакцинация на нее не влияет, следует тому же закону снижения от улучшения условий общего здоровья, что и суммарная смертность.
Шведский случай сам по себе дает полное доказательство бесполезности вакцинации. Однако члены Комиссии в Заключительном докладе (§ 59) ссылаются на сильное уменьшение смертности от оспы за первые двадцать лет века как на результат вакцинации. Они не делают сравнения с общей смертностью; они ничего не говорят о росте оспы с 1824 по 1874 годы; они опускают все ссылки на страшные стокгольмские эпидемии, непрерывно усиливающиеся в течение 50 лет навязываемой по закону вакцинацией и достигшие кульминации в 1874 году, когда эпидемия была намного страшнее, чем наихудшая из известных лондонских эпидемий за весь восемнадцатый век. Официальная слепота на самые очевидные факты и выводы вряд ли может иметь более ошеломляющую иллюстрацию, чем ссылки на случай Швеции как на благоприятствующий требованиям о вакцинации.
«Антропоцентричное самолюбование и погоня за деньгами оборачивается не эффективностью научных работ, а подлогами и фальсификациями. Например, сегодня за результат повсеместной вакцинации выдается успешная борьба с натуральной оспой, и на этом основании требуются деньги на вакцину против ВИЧ-инфекции. На этом же основании они и выдаются. Но ВОЗ еще в 1967 году признала, что вакцинация оказалась неэффективной для прекращении вспышек оспы. Например, начиная с 1962 года, кампания массовой вакцинации в Индии не привела к сколько-нибудь заметному снижению заболеваемости оспой. В Индонезии на острове Ява, где охват вакцинацией населения превышал 90%, продолжалась трансмиссия оспы. В итоге с оспой стали бороться эпиднадзором, т. е. выявлять больных и изолировать их до окончания болезни. Славят вакцинацию и за якобы победу над чумой. Но наиболее опасные очаги чумы в Китае, Средней Азии и даже в Европе сами угасли к середине 50-х годов ХХ века, причем механизмы этого угасания ученым до сих пор непонятны. Об этом знает масса медиков, но они молчат, надо кормить семьи. Чудовищный спад пассионарности привел к тому, что наши ученые согласны получать крошки со стола «деятелей науки». Так что дело совсем не в финансировании науки, а в определенной системе отношений, сложившейся в российской эпидемиологической науке в 1990-е годы, и в снижении амбиций самих ученых.»
источник
Во всех отраслях народного хозяйства и культуры наша страна достигла огромных успехов. Велики достижения советского здравоохранения, особенно в борьбе с заразными болезнями. В СССР ликвидированы заболевания чумой, холерой, оспой, паразитарными тифами. Практически ликвидирована малярия. Резко снизилась заболеваемость трахомой, брюшным тифом, дифтерией. Но мы должны продолжать противоэпидемическую работу, так как в некоторых соседних с СССР странах часты случаи поражения населения острозаразными заболеваниями, в том числе натуральной оспой, которая может быть занесена на территорию нашей страны, особенно три современных развитых средствах сообщения.
(В течение последних лет наблюдались отдельные случаи заноса натуральной оспы из эпидемических очагов в Англию, Францию, США, Федеративную Республику Германии и в январе 1960 г. в СССР. Достигнутые успехи в борьбе с оспой не должны успокаивать. Наряду с санитарной охраной границ предохранительные прививки остаются главной мерой борьбы с натуральной оспой.
Успешное проведение предупредительных мероприятий против оспы возможно лишь при сознательном и активном отношении к «им населения. Каждый должен знать, что такое натуральная оспа, каково значение предохранительных прививок и что надо делать в случае появления этого заболевания.
ИСТОРИЯ РАСПРОСТРАНЕНИЯ ОСПЫ И БОРЬБЫ С НЕЙ
Натуральная оспа — тяжелая, опасная и заразная болезнь. Ее древнейшими очагами считаются Индия, Китай и Центральная Африка. Отсюда она была занесена в VI веке в Северную Африку и страны Южной Европы (Италию, Францию, Испанию). Распространению оспы способствовали войны и связанные с ними передвижения огромных людских масс. В XV веке оспа поразила большинство стран Европы, включая Русь.
В начале XVII века оспа была занесена в Сибирь, где от нее погибла треть населения. В 1507 году оспа была занесена испанцами в Америку; в 1520 году в Мексике от оспы погибло 3,5 миллиона человек.
Наивысшего распространения ,в Западной Европе и России оспа достигла в XVIII веке, когда от нее ежегодно умирало в Германии около 70 000 человек, во Франции — 30 000 человек, всего в Западной Европе ежегодно умирало от оспы 400 тысяч человек, а в одной только России около полумиллиона.
Перенесшие оспу на всю жизнь оставались изуродованными. Многие теряли зрение, становились глухими. В ряде стран Европы считалось редкостью встретить взрослого человека, лицо которого не носило бы следов перенесенной оспы (рябин). Две трети всего количества ослепших от различных причин потеряли зрение вследствие оспы. Оспа не щадила никого: от нее не спасала ни богатство, «и знатность, она одинаково (проникала и в убогую хижину земледельца, и в роскошный королевский дворец.
Люди искали пути борьбы с оспой. Было замечено, что перенесшие даже легкую форму оспы повторно не заболевают. Уже давно люди пытались искусственно привить ослабленную оспу, чтобы предохранить себя в дальнейшем от тяжелого заболевания.
B Индии и Китае искусственное заражение оспой применялось в глубокой древности. Чаще всего растертые оспенные струпья выдерживались в течение длительного времени (для ослабления) и затем вдувались в ноздри. В Китае надевали на здорового ребенка рубашку оспенного больного.
Из Китая и Индии метод искусственного заражения оспой был перенесен на Балканский полуостров, Кавказ, Египет и другие страны. Но искусственное заражение было не безопасным, так как оспенный материал от больных с легким течением болезни нередко вызывал заболевание в тяжелой форме у «привитых». Кроме того, искусственно зараженные больные независимо от тяжести болезни становились источником дальнейшего ее распространения. Более поздний способ искусственного заражения состоял в том, что оспенный материал вносили в царапины, надрезы или уколы на коже. Индийцы во избежание тяжелых заболеваний брали для прививок оспенный материал из оспы искусственно привитых.
В России искусственная прививка человеческой оспы .применялась с давних времен. На Украине брали у оспенного больного содержимое пустул (гной) и прикладывали к различным частям тела здоровых детей. В Казани парили в бане детей веником, взятым от оспенного больного.
Во второй половине XVIII века в России начались первые опыты прививки человеческой оспы уколами. В 1768 году русская императрица Екатерина II привила оспу себе и своему сыну Павлу, после чего правящая знать начала проводить прививки в своих семьях. В Москве и Петербурге были созданы оспопрививательные дома.
iB Европе искусственное заражение человеческой оспой накожным способом впервые стали применять в Греции и Турции. Отсюда в 1717 году этот способ был перенесен в Англию женой английского посла в Константинополе. В это время в Европе свирепствовала эпидемия, оспы, и способ искусственного накожного заражения оспой стал быстро распространяться в странах Европы.
Однако широкого распространения этот метод не нашел ни в Европе, ни в России, так как он имел отрицательные стороны: прививаемые нередко заболевали тяжелой формой оспы, иногда оканчивавшейся смертельным исходом (из 100 привитых 10 умирали); заболевшие в результате прививки являлись источником заражения и распространения оспы; были случаи заражения при прививке другими заболеваниями — рожей, сифилисом, туберкулезом, если человек, от которого был получен прививочный материал, страдал одной из этих болезней; возникали осложнения (рожа, флегмона, пиодермия и др.), вследствие того что прививки проводились с нарушением гигиенических правил.
Еще в древние времена было известно, что оспой болеют животные и, в частности, коровы. Коровы переносили болезнь легко, продолжали давать молоко, оспины бывали у них только на вымени. Было замечено, что коровья оспа заразительна для людей: доильщицы заражались оспой при доении больных коров. Нередко на руках у них высыпали оспины, .какие были на вымени коровы. Характерной для оспы картины заболевания они не вызывали и всегда проходили благополучно. Было замечено, что появление. таких оспин у доильщиц предохраняло их от заболевания человеческой оспой.
В Иране пастухи с целью предохранения от этого страшного заболевания посылали детей доить больных коров, когда у них имелись повреждения на коже пальцев. Некоторые врачи и учителя прививали коровью оспу своим детям, близким, ученикам и др.
Долгое время эти народные способы предупреждения заболевания оспой не обращали на себя должного внимания врачей и ученых. Только в конце XiVIII века английский врач Эдуард Дженнер занялся научной проверкой этого наблюдения. Он в течение 20 лет изучал особенности заболевания коровьей оспой и пришел к выводу, что человек, перенесший .коровью оспу, на всю жизнь избавлялся от опасности заболеть человеческой.
Дженнер наглядно доказал это на опыте.
Для того чтобы с большей точностью наблюдать за ходом заражения, я выбрал здорового мальчика (Джемса Фиппса) около 8 лет с целью привить ему коровью оспу.
Я взял материю с пустулы на руке одной скотницы (Сарры Нельме), которая заразилась коровьей оспой от коров своего хозяина. Эту материю я привил .на руку мальчику 14 мая 1796 года посредством двух поверхностных надрезов, едва проникнувших через толщу кожи, длиной около полудюйма каждый. На седьмой день мальчик начал жаловаться на боль под мышкой, а на девятый его стало немного лихорадить, он потерял аппетит и появилась легкая головная боль. На следующий день он был совершенно здоров… Все болезненные явления исчезли, оставив на месте прививки струпья и незначительные рубцы, но не причинив ни малейшего беспокойства ни мне, ни моему пациенту. Для того чтобы удостовериться в том, что мальчик, над которым я производил опыт, после этого легкого заболевания от прививки яда коровьей оспы был огражден от заражения настоящей оспой, я произвел ему 1 июля того же года инокуляцию человеческой оспы, взятой непосредственно с оспенной пустулы. Несколько легких уколов и надрезов были сделаны на его обеих руках и материя тщательно втерта, но какого-либо заметного заболевания не последовало… Через несколько месяцев я снова привил этому мальчику человеческую оспу, но это также не произвело никакого заметного действия на его организм».
Так была открыта искусственная прививка коровьей оспы — вакцинация (от латинского vaccina — коровья), которая явилась не только могучим средством для борьбы с оспой, но и послужила примером для создания предохранительных прививок против других заболеваний. Это была блестящая победа науки, открывшая новую эру в борьбе с заразными болезнями.
Эдуард Дженнер, благодаря гению которого человечество получило возможность успешно бороться с оспой, был скромным сельским врачом. Родился он 17 мая 1749 года в местечке Баркли в Юго-Западной Англии. Там же он жил и работал. Дженнер всю свою жизнь посвятил благородному делу служения человечеству. Нашлись люди, которые различными, способами старались опорочить замечательное открытие Дженнера.
Были пущены в ход клевета, выдумки, нелепые обвинения. Некоторые дошли до того, что приписывали прививкам коровьей оспы свойства превращать людей в рогатый скот. Особенно ополчилось против Дженнера духовенство. Однако новый способ борьбы с оспой стал быстро распространяться.
Слава Дженнера росла. Ему посылали восторженные письма, ценные подарки, почетные дипломы. 4 марта 1804 года Лондонским медицинским обществом в торжественной обстановке Дженнеру была вручена Большая золотая медаль. Несмотря на мировую славу, Дженнер до конца своей жизни продолжал вести скромную жизнь ученого и неустанно трудился над совершенствованием оспопрививания.
Метод Дженнера вскоре получил широкое признание на всем земном шаре как вполне надежный способ предохранения от натуральной оспы. Так, в Швеции, где оспопрививание было введено в 1801 году и узаконено в 1810 году, смертность от оспы за второе десятилетие уменьшилась в 5 раз по сравнению с первым десятилетием.
В Копенгагене после введения в 1810 году закона об оспопрививании смертность от оспы совсем прекратилась.
Прививки коровьей оспой в России стали производить в 1801 году в Москве, а затем в Петербурге. Пер. вые прививки были сделаны профессором Мухиным де. тям Московского воспитательного дома. В память этого события первый привитый ребенок получил фамилию Вакцинов.
Московский воспитательный дом стал фактически оспопрививательным центрам, куда приезжали со Всех концов России, чтобы ознакомиться с новым методов и получить материал для прививок.
Много было сделано для распространения оспопрививания в России профессором Мухиным, проявивщим кипучую деятельность по организации оспопрививания и ее популяризации путем издания инструкций, наставлений, листовок.
Сотни врачей самоотверженно работали по проведению оспопрививания среди населения. Но они, как и Дженнер, встречали упорное сопротивление со стороны духовенства, которое имело значительное влияние в то время «а широкие слои малокультурного и неграмотного населения.
Учрежденные в 1811 году в городах «оспенные комитеты», которые должны были вести учет прививок, рассылать прививочный материал, мало помогали. Их деятельность имела даже отрицательное значение, так как появилось множество скороспелых «оепенников», которые своим невежеством и грубым обращением отпугивали население от прививок.
Изучением результатов оспопрививания в Европе было установлено, что оспопрививание предупреждало от распространения заболевания оспой там, где прививки против оспы проводились всему населению. В тех же странах, где прививки делались лишь некоторой части родившихся, а среди взрослых вовсе не проводились и где оспопрививание очень часто доверялось неопытным, невежественным и даже недобросовестным людям, там снижения смертности от оспы и снижения заболеваемости ею не наблюдалось.
Даже в тех городах, где прививки проводились достаточно широко в течение двадцати лет, начались вспышки заболевания, причем оспой заболевали не только не подвергшиеся прививкам, но и те, которым была привита оспа 5—10 лет назад. У непривитых оспа давала тяжелые формы заболевания со смертельным исходом, а у привитых большей частью протекала легко и давала незначительную смертность.
Тогда ученые и врачи пришли к выводу, что прививки коровьей оспы действуют не на всю жизнь, как думал Джеянер, а лишь ограниченное время от 5″ до 10 лет, поэтому после истечения этого срока прививки надо повторять. Первой страной, где этот вывод был осуществлен на практике, явилась Германия. В Вюртемберге с 1831 по 1836 год было повторно привито 44 000 человек, и ни один из них не заболел в годы вспышек оспы.
Однако, несмотря на положительные результаты повторных прививок, в большинстве стран проводились только однократные прививки в основном новорожденным детям и то не всем. Широкому и правильному проведению оспопрививания в первой половине XIX века мешали невысокий уровень медицинской науки, а также технические трудности, связанные с добыванием прививочного материала, его хранением и пересылкой.
Интерес врачей к вопросам оспопрививания понизился, а оспопрививание проводилось без врачебного контроля и руководства.
Строгой обязательности оспопрививания не было, поэтому не всем родившимся была проведена вакцинация (прививка). Повторные прививки в ряде стран составляли только 15—25% первичных. В результате во всех странах из года в год росло число людей, восприимчивых к оспе. В 1870—1874 гг. во время франко-прусской войны в Западной Европе вспыхнула эпидемия оспы. Во время этой вспышки в Пруссии погибло от оспы 140 000 человек, во Франции — 90 000, причем болели и умирали исключительно непривитые. Так, например, в городе Хемнице среди непривитого населения заболеваемость оспой была в 36 раз больше.
Эта эпидемия заставила правительства стран Западной Европы обратить больше внимания на улучшение оспопрививания.
В конце XIX века в ряде стран Европы (Германии, Голландии, Дании, Ирландии, Норвегии, Швейцарии, Швеции, Австрии, Венгрии, Румынии, Болгарии) вводится система обязательного оспопрививания.
В результате проведения предохранительных прививок заболеваемость оспой в начале XX века в странах Европы резко снизилась, а в некоторых была ликвидирована полностью.
Так, в Дании, Норвегии, Швеции, Германии, Голландии, Японии в 1900—1908 гг. не было случаев смерти от оспы (на 100 000 населения — 0). Однако в тех странах, где обязательного оспопрививания не было или оно проводилось- плохо, заболеваемость и смертность от оспы оставались высокими.
Первая мировая война ухудшила санитарное и экономическое состояние стран и организацию оспопрививания.
В результате этого даже в странах, где ранее не было оспы, появились заболевания, а там, где они были ранее, количество их значительно увеличилось.
После первой мировой войны заболеваемость и смертность от оспы постепенно снижается благодаря улучшению санитарно-гигиенического состояния и проведению профилактических прививок: в 1923 году в Германии зарегистрировано 36 больных оспой (в 1917 году около 10000), в 1919 году в Австрии заболеваемость снизилась по сравнению с 1917 годом в 15 раз.
Насколько важно, чтобы оспопрививание проводилось постоянно, без всяких .перерывов, можно судить по Голландии, где натуральная оспа в течение многих лет была полностью ликвидирована. В связи с временной отменой обязательного оспопрививания в 1929 году возникла вспышка оспы, охватившая 703 человека. После повторного введения этого закона случаев заболевания оспой не было.
БОРЬБА С ОСПОЙ В СССР
В царской России не было обязательного оспопрививания. В стране ежегодно заболевало оспой в среднем 100 000 человек, из них 20 000 умирало.
Не подлежит сомнению, что в официальных органах старой России производилась неполная регистрация умерших от оспы. До установления советской власти Россия относилась к числу стран с очень высокой заболеваемостью и смертностью от оспы.
Советское правительство с первых дней Великой Октябрьской социалистической революции уделяло серьезное внимание борьбе с оспой.
10 апреля 1919 года был подписан В. И. Лениным и издан декрет об обязательном оспопрививании. Устанавливалась обязательность первичного оспопрививания (вакцинации) для всех новорожденных и обязательность повторного оспопрививания (ревакцинация) для
организованных групп населения (поступающих в школы и учебные заведения, призываемых на службу в армию и флот, рабочих и служащих всех предприятий и учреждений).
Были проведены .массовые прививки против оспы.
В 1924 году, когда страна покончила с гражданской войной, был издан новый закон об обязательном оспопрививании (Постановление СНК РСФСР от 24 октября 1924 года). Этот закон устанавливал обязательность оспопрививания для трех возрастных групп: первая прививка — до истечения первого года жизни, повторные прививки — в возрасте 10—11 лет и 20—21 года. Кроме того, местным органам -власти предоставлялось право издавать постановления об обязательности дополнительных повторных прививок для отдельных групп населения. Аналогичные законы были изданы в других союзных республиках.
Одновременно Наркомздрав организовал надлежащий учет проведенных прививок. Было поставлено на высокий научный и технический уровень производство оспенной вакцины. Научные труды и открытия советских ученых (академика Н. Ф. Гамалеи, действительного члена Академии медицинских наук М. А. Морозова) по изучению оспы и усовершенствованию оспопрививания приобрели мировую известность.
Широко стала проводиться массовая санитарно-про-светительная работа. Профилактические прививки (первичные и повторные) проводились повсеместно и постоянно, что привело к быстрому. снижению заболеваний оспой.
В 1919 году было зарегистрировано 186 000 больных натуральной оспой, в 1925 году —25 000, в 1929 году — 6094, в 1935 году —3177; в 1936 году натуральная оспа в СССР была ликвидирована.
ЗАБОЛЕВАНИЕ ОСПОЙ В ЗАРУБЕЖНЫХ СТРАНАХ
Со времени открытия Дженнера прошло уже более 160 лет. Его метод усовершенствовался и глубоко внедрился в медицинскую практику.
В странах, где строго проводится закон об обязательном оспопрививании, оспа уже полностью ликвидирована и регистрируются лишь единичные случаи или незначительные вспышки при занесении оспы из других стран.
Такие вспышки натуральной оспы отмечались в течение последних лет в США и странах Европы: в Нью-Йорке в 1947 году имела место вспышка натуральной оспы, из 12 заболевших умерло 2 -человека; в Англии в 1948 году заболело 11 человек, в 1950 году—18 человек, из них умерло 6, в 1953 году — 30 человек, из них умерло 8. Во Франции в 1946, 1947, 1952 и 1955 годах также отмечались случаи заболевания натуральной оспой. В 1955 году во время -вспышки заболело 76 человек, из них 16 погибло.
До сих пор оспопрививание в ряде стран проводится недостаточно полно, чем и можно объяснить наличие там этого заболевания.
В странах, длительно находившихся в колониальном рабстве, массовые заболевания оспой имеются и в настоящее время.
По данным Всемирной организации здравоохранения и другим официальным источникам, в Индии в 1945 году зарегистрировано 284 480 заболеваний оспой, из них 65 569 смертельных исходов; в 1951 году — 251 380 случаев заболевания, в 1958— 168 259; в 1948— 1950 годах в Азии (исключая СССР и Китай) зарегистрировано 448 262 заболеваний оспой, из них на Индию и Пакистан приходится 244 125.
Высокая заболеваемость оспой отмечается еще в странах Африки и Азии.
По неполным данным, в 1959 году в странах Европы было 24 случая заболевания оспой, в Азии 51 360 (в том числе в Индии 43 000 и Пакистане 6800), в Африке 14 000, в странах Северной и Южной Америки — 3200.
В городах, обслуживающих международные воздушные авиалинии, наибольшее число случаев оспы было в 1959 году зарегистрировано в Индии: гг. Мадрасе — 2129, Бомбее —519, Дели —401; в Индонезии в городе Макасаре — 371, в Бирме в городе Рангуне—341.
В связи с тем что заболевания оспой еще наблюдаются в ряде стран .мира, при современных скороегных способах воздушного сообщения имеется опасность приезда на территорию СССР людей в скрытом или начальном периоде заболевания.
Они могут явиться источником заражения. Поэтому каждый должен иметь представление о натуральной оспе, о предупредительных прививках, чтобы сознательно относиться к мероприятиям, проводимым службой здравоохранения, по профилактике этого заболевания.
ВОЗБУДИТЕЛЬ НАТУРАЛЬНОЙ ОСПЫ
И УСТОЙЧИВОСТЬ ЕГО ВО ВНЕШНЕЙ
СРЕДЕ
Возбудителями натуральной оспы являются мельчайшие организмы — вирусы. Чтобы увидеть возбудителя оспы, требуется электронный микроскоп с увеличением в 40 000 раз и специальная окраска препаратов.
Возбудитель оспы очень вынослив, к высушиванию, длительно сохраняется в оспенных корках и гное. В высушенном виде вирус становится еще более устойчивым к нагреванию — при нагревании до 100° он гибнет только через 5—10 минут, а при температуре 60 погибает только по истечении часа, в то время как в жидкой среде при этой же температуре он гибнет через 15—30 минут. Возбудитель оспы устойчив и к низким температурам — при температуре -^7° он живет в течение 2—3 месяцев, переносит замораживание.
Возбудитель оспы годами может сохраняться на предметах ухода за больными, мебели, коврах, одежде и других предметах.
В бескислородной среде, защищенной от света, возбудитель оспы длительно остается жизнеспособным. Известны случаи, когда оспой заражались от одежды умершего от этого заболевания спустя несколько лет.
В отличие от других микробов вирус оспы более устойчив к дезинфицирующим веществам (карболовой кислоте, спирту, эфиру).
В связи с этим для обеззараживания вещей, .мебели и других предметов больного требуются специальные способы обработки, более длительные сроки и большие концентрации дезинфицирующих веществ.
ИСТОЧНИК И ПУТИ ЗАРАЖЕНИЯ ОСПОЙ
Источником заражения людей натуральной оспой в основном является больной человек. Оспа очень заразна; заражение может произойти после самого кратковременного общения с больным оспой. Он заразен для окружающих, начиная от последних дней скрытого периода, и остается таковым в течение всей болезни, вплоть до полного отпадения корок и чешуек и последующего заживания рубца. Заразны также почти все выделения больного (мокрота, моча, кал). Слизистая оболочка, покрывающая дыхательные пути, поражается, как и кожа, оспенной сыпью, поэтому возбудитель оспы содержится в большом количестве в мокроте, а также в мельчайших, невидимых капельках слизи, которые выделяются больным при кашле, чихании, плаче и разговоре. Эти капельки очень мелкие, легкие и длительное время держатся в воздухе. При вдыхании такого воздуха здоровыми людьми капельки, содержащие возбудителя оспы, попадают в дыхательные пути. Это главный и наиболее частый способ заражения оспой (капельный).
Возбудитель оспы, проникая с вдыхаемым воздухом в организм человека, накапливается в слизистой глотки в течение всего скрытого периода. Поэтому больной уже с последних дней этого периода может рассеивать возбудителей оспы (вирус).
Ввиду того что вирус оспы устойчив к высыханию, заражение оспой может произойти и воздушно-пылевым путем, т. е. высохший заразный материал (корки, слизь, мокрота и т. п.), превращаясь в тончайшую пыль, поднимается потоком воздуха и переносится с одного места на другое.
При попадании в дыхательные пути здорового человека пыли, содержащей возбудитель оспы, может наступить заражение.
Заражение оспой возможно через кожу и слизистые оболочки при наличии едва заметных нарушений их целости.
Заражение оспой возможно и при соприкосновении с больным или трупом человека, умершего от оспы, а также вещами больного (белье, посуда, игрушки, книги, постельные принадлежности, носовые платки, мебель), поскольку возбудитель длительно сохраняет свою заразительность в высохшем состоянии.
Описаны случаи заболевания оспой персонала прачечных при приеме в стирку белья больных оспой без предварительной дезинфекции. Оспа может передаваться на далекие расстояния через предметы и вещи, бывшие в употреблении больных (курительные трубки, украшения, ковры, ткани, шерстяные платки и т. д.).
Мухи также могут переносить возбудителя оспы на своих лапках.
ПРОЯВЛЕНИЕ ОСПЫ
Натуральная оспа — одно из самых тяжелых, мучительных и опасных заболеваний. С момента заражения до появления признаков болезни в среднем проходит 12—14 дней (скрытый период). Бывают случаи, когда этот период может быть более коротким (признаки болезни появляются на 5-й день после заражения) или более длительным (на 15—17-й день). В скрытом периоде заболевания человек еще не чувствует себя больным, но уже является заразным для окружающих. В это время происходит накопление возбудителя в месте внедрения его в организм, затем он проникает в кровь и распространяется по всему организму.
Болезнь начинается внезапным сильным ознобом, резким недомоганием. Озноб вскоре сменяется сильным жаром, уже к вечеру первого дня температура доходит до 39—39,5°. Больной быстро теряет силы, вынужден лечь в постель. Его мучает головная боль, головокружение, боли в пояснице (характерно — боли в крестце), появляется шум в ушах. Больному трудно глотать, его тошнит, нередко бывает рвота. На другой день температура тела доходит до 40 и даже 41°. Та-щсокая температура держится первые три дня. Продолжается головокружение, мучительная головная боль,появляется бред и бессонница.
На 2—3-й день болезни появляется так называемая продромальная сыпь. Эта сыпь является важным признаком для отличия оспы от других острых инфекционных заболеваний, сопровождающихся сыпью.
Однако появление продромальной сыпи наблюдается лишь у части больных оспой — в 24—28,4% случаев (М. А. Морозов) и зависит от тяжести вспышки заболеваний.
Характер сыпи разнообразный, в одних случаях она имеет вид разлитых пятен, в других случаях — мелкоточечный характер, напоминая сыпь при скарлатине.
Сыпь располагается на нижней части живота и верхней внутренней поверхности бедер, а также на груди и подмышечной области. Она может .появляться и на других частях тела. В большинстве случаев сыпь быстро бледнеет и исчезает в течение 2—3 дней.
На 4-й день температура у больного снижается. На лице, ладонях и подошвах, а затем на груди, животе, руках и ногах появляется характерная для натуральной оспы сыпь в виде бледно-красных пятнышек.
Одновременно с кожными высыпаниями, а иногда раньше появляется сыпь и а слизистых оболочках рта, носа, дыхательных путей, оспенной сыпью поражаются слизистые оболочки глаз, пищеварительного тракта, половых органов.
В дальнейшем характер сыпи меняется, пятнышки •становятся медно-красного цвета, уплотняются, превращаются в узелки (папулы), которые пропитываются жидкостью и принимают вид пузырьков (везикулы). К 9-му дню болезни пузырьки нагнаиваются и превращаются в нарывчики (пустулы).
Состояние больного резко ухудшается. Температура снова поднимается до 40—41°. Лицо отекает, обезображивается. В связи с поражением всех слизистых оболочек появляется боль в горле при глотании и разговоре, охриплость голоса, кашель, боль при испражнении и мочеиспускании. Отек слизистой оболочки дыхательных путей затрудняет дыхание. Обильное количество гнойничков в глотке и пищеводе вызывает резкую боль при попытке принимать пищу. Нагноившаяся 18
слизистая оболочка глаз слипает веки, больной плохо слышит, периодически теряет сознание, стонет, бредит. Часто заболевание осложняется воспалением бронхов, легких, отеком гортани, воспалением печек. Многие больные не переносят болезни и погибают на 9—10-й день заболевания.
При благополучном исходе на 11 —13-й день оспенные гнойнички начинают подсыхать и постепенно превращаться в коричневые корочки. Отек слизистых оболочек уменьшается, отечность лица, рук и ног также уменьшается, температура снижается, общее состояние улучшается. Боли стихают, но появляется мучительный зуд; при расчесывании на пораженные участки кожи часто попадают различные микробы, что ведет к нагноению и новому повышению температуры.
На 30—40-й день болезни корочки отпадают, на их месте остаются красно-бурые пятнышки. Впоследствии они бледнеют и превращаются в рубцы беловатого цвета. Рубцы западают ниже уровня кожи, вследствие чего лицо делается как бы изрытым (рябым).
.Рубцы нередко образуются на глазах; в зависимости от их расположения и величины они могут повлечь частичную или полную потерю зрения. Рубцы в слуховом аппарате вызывают нарушение слуха. Так обычно . протекает (у «епривитых) натуральная оспа. Но бывают и более тяжелые формы натуральной оспы — сливная, геморрагическая (черная) и пурпурная.
При сливной форме оспы кожа обильно покрывается сыпью и пузырьки сливаются, образуя местами сплошные участки нагноения; отсюда и название формы оспы. Температура в период высыпания не снижается.
При геморрагической форме оспы пузырьки заполняются не только гноем, но и кровью. Кровь поступает сюда из кровеносных сосудов, которые становятся проницаемыми. Пузырьки при геморрагической форме оспы принимают темно-бурую, а затем черную окраску. В связи с этим в народе и в медицинской практике геморрагическую форму оспы издавна называют черной оспой.
Заболевание сливной и черной формами оспы обычно кончается смертью, наступающей от паралича сердца или общего заражения крови на второй неделе болезни.
Существует еще одна тяжелая смертельная форма оспы — пурпурная. При «ей типичной оспенной сыпи не образуется: уже в самом начале болезни возникают обширные кровоизлияния в кожу и слизистые оболочки, наблюдаются обильные кровотечения из носа, ртаг дыхательных путей, желудка, почек и других внутренних органов. Смерть наступает обычно до высыпания на 2—3-й день болезни.
Иногда оспа протекает легко: продолжительность болезни короче, температура невысокая, корочки отпадают быстро и т. п. Такая форма чаще бывает у привитых, не сделавших своевременно повторных прививок. Известны еще более легкие формы оспы без сыпи и без повышения температуры. У таких больных трудно установить заболевание оспой, однако они являются не менее заразительными, чем больные типичной формой натуральной оспы, и представляют исключительную опасность в смысле распространения болезни. Заболевание в этих случаях иногда остается нераспознанным, необходимые предупредительные меры борьбы не проводятся, что ведет к рассеиванию возбудителя оспы среди окружающих людей. Установить такую форму заболевания помогают лабораторные методы исследования.
Легкими формами оспы могут заболеть люди, получившие прививки против оспы, и в редчайших случаях ранее переболевшие ею.
Легкие случаи заболевания у привитых могут быть не сразу распознаны, поэтому при наличии в данной местности хотя бы одного случая оспы всякий человек, у которого повысилась температура или появились высыпания, должен немедленно обратиться к врачу.
Больной натуральной оспой или подозрительный на это заболевание немедленно помещается в лечебное учреждение в специально выделенное помещение — бокс, строго изолированное о г других помещений, где устанавливается соответствующий противоэпидемический режим.
Раннее помещение больного оспой в лечебное учреждение позволяет обеспечить ему специальный уход и своевременное медицинское наблюдение и лечение. В настоящее время при лечении натуральной оспы применяют специфический гамма-глобулин, сульфамидные препараты и стрептоцид, которые дают благоприятный результат, особенно в ранней стадии заболевания и стадии нагноения.
У людей, которым не проводились прививки, оспа и в настоящее время протекает тяжело и дает высокий процент смертельных исходов (из 100 заболевших при тяжелых формах умирает 30—60 человек, при формах средней тяжести — 10—15 человек).
При малейшей задержке в направлении -в лечебное учреждение больного следует немедленно изолировать в домашних условиях, поместив его в отдельную комнату. До госпитализации в больницу в помещении, где находится больной, проводится дезинфекция, чтобы предупредить рассеивание вируса и уберечь от заражения оспой того, кто ухаживает за больным. Больной должен иметь отдельную постель, полотенце, посуду для еды, для сбора мокроты, судно и т. д. Выделения больного (кал, моча, мокрота), вода после мытья и полоскания зева больного, посуда с остатками пищи, мусор подлежат обеззараживанию.
Уборка помещения, в котором находится больной, производится влажным способом, с Применением дезинфицирующих растворов. У дверей должен лежать коврик, смоченный дезинфицирующим раствором.
В летнее время окна должны быть засетчены.
Вещи, бывшие в пользовании больного (мебель, игрушки, книги и т. п.), запрещается выносить из комнаты больного.
После направления в больницу в помещении где ранее находился больной, проводится заключительная дезинфекция. Лица, имевшие контакт с больным, подвергаются обсервации, т. е. карантину в специально выделенном помещении, сроком на 14 дней.
Во время карантина ведется медицинское наблюдение, в помещении устанавливается необходимый противоэпидемический режим.
ВЕТРЯНАЯ ОСПА
Легкие формы натуральной оспы несколько похожи на другое заболевание, называемое ветряной оспой, имеющей самостоятельного возбудителя. Ветряная оспа передается воздушно-капельным путем. Наиболее восприимчивы к ветряной оспе дети, но иногда заболевают и взрослые.
В случае заболевания ребенка в детском коллективе ветряной оспой она быстро распространяется и поражает всех ранее не болевших ею детей. Переболевшие ветряной оспой приобретают невосприимчивость только к этой болезни, но не к натуральной оспе, поэтому дети, перенесшие ветряную оспу, подлежат оспопрививанию. Скрытый период при ветряной оспе 2—3 недели. Начинается заболевание внезапно, в редких случаях наблюдаются легкое недомогание, лихорадка, головная боль и боли в пояснице. Сыпь при ветряной оспе появляется в виде мелких пятнышек сначала на лице и голове, затем .на туловище, где она развивается наиболее обильно. Высыпание происходит также на слизистых оболочках рта, зева, гортани, глаз и половых органов. Пятнышки превращаются в пузырьки со светлой прозрачной жидкостью.
На второй день содержимое пузырьков мутнеет, через 2—3 дня пузырьки засыхают, образуя буроватые или черные корочки, отпадающие через 10—12-дней, на их месте остается кожная пигментация, которая бесследно исчезает без образования рубцов.
При ветряной оспе высыпание происходит не сразу, а с промежутками 1—2—3 дня. Поэтому у больного одновременно наблюдается сыпь в различных фазах развития от пятнышек до корочек.
Появление сыпи сопровождается повышением температуры, к моменту прекращения высыпания она снижается, после повторного высыпания снова повышается.
Ветряная оспа протекает легко и обычно без осложнений. Больной заразен для окружающих с последних дней скрытого периода болезни и до момента отпадения всех корок.
При нормальном течении заболевания больные ветряной оспой не нуждаются в направлении в лечебное учреждение.
Больному должен быть установлен определенный режим (покой, постельное содержание, тщательное проветривание комнаты, легкая диета). Важно не допускать расчесов, так как при этом возможен занос различных хмикробов, что может привести к нагноению.
Больного ребенка следует отделить от здоровых детей, которые еще не болели ветряной оспой. К больному в течение 21 дня от начала заболевания не допускают детей, ранее не перенесших ветряную оспу.
Возбудитель ветряной оспы во внешней среде нестоек, поэтому для обеззараживания помещений достаточно провести тщательную уборку и проветривание.
ОСПА ЖИВОТНЫХ И ПТИЦ
Оспой болеют не только люди, но и домашние животные (овцы, коровы, лошади, свиньи и др.), птицы (куры, голуби). В естественных условиях оспой болеют обезьяны, верблюды, буйволы.
Возбудители оспы животных и птиц отличаются от возбудителя натуральной оспы человека. У каждого вида животных и птиц оспа протекает различно. Общим признаком заболевания является высыпание, вид уплотнений кожи и пузырьков. У одних животных (коз, свиней, овец) заболевание протекает тяжело, сыпь поражает все наружные покровы и сопровождается повышением температуры. Однако человек мало восприимчив к оспе коз, лошадей и птиц.
Оспа коров протекает легко и животное мало страдает. От момента заражения до заболевания проходит 4—7 дней, животное отказывается от корма, уменьшается секреция молока, соски вымени несколько опухают, на них появляются красные пятна, которые превращаются в плотные узелки. В течение 1—2 дней узелки превращаются в пузырьки, которые нагнаиваются и вскоре засыхают. После отпадения на их месте остаются белые рубцы. Заболевание протекает около 20 дней. Люди чувствительны к оспе коров, могут заразиться при дойке больных животных. У доярок образуется сыпь такого же характера, как у коров, преимущественно на руках и реже на лице, иногда сопровождается температурой и общим недомоганием.
ОСПЕННАЯ ВАКЦИНА И ПРЕДОХРАНИТЕЛЬНЫЕ ПРИВИВКИ
В начале брошюры был описан опыт Дженнера, произведенный на мальчике Джемсе Фиппсе. Этим опытом Дженнер показал, что прививка коровьей оспы совершенно неопасна и вызывает у привитого стойкую невосприимчивость к натуральной оспе.
В дальнейшем Дженнер доказал, что привитые по его методу для окружающих безопасны, т. е. перестали быть источником распространения возбудителя оспы.
Дальнейшими исследованиями Дженнер показал, что дрививать оспу можно от человека человеку («прививки с ручки на ручку»), используя для прививок содержимое оспин. Техника применения была следующая: на 6—8-й день после прививки оспенную пустулу вскрывали и содержимое ее применяли как прививочный материал для других людей.
В 1798 году Дженнер опубликовал свой метод .прививки против оспы под названием вакцинация. Материал, взятый из коровьей оспины, назывался вакциной.
В дальнейшем по предложению Пастера в честь Дженнер а вакциной стали называть и другие препараты для предупредительных прививок, а вакцинацией — метод предупредительных прививок против всех заразных болезней.
Дженнер и его -последователи ставили целью охватить прививками против оспы население всего земного шара, считая, что это сделает человечество навсегда невосприимчивым к натуральной оспе и тем самым заболевание оспой будет ликвидировано. Но это оказалось невыполнимым, так как получение вакцины в достаточном количестве для массовых прививок по предложенному Дженнером методу не могло быть полностью обеспечено.
Кроме того, было установлено, что повторные прививки от одного человека к другому ослабляли свойства вакцины вырабатывать невосприимчивость.
Опасность применения этого метода заключалась в том, что вместе с прививочным материалам можно было перенести ряд заболеваний (сифилис, туберкулез, рожу, лиодермиты и другие заразные заболевания), если ими болел человек, у которого брался прививочный материал.
Метод Дженнера совершенствовали в различных странах земного шара.
В 1842 году Негри предложил вакцину, полученную путем искусственного заражения телят и коров натуральной оспой людей.. Этот метод давал возможность получить прививочный материал (вакцину) в неограниченном количестве; с этой вакциной различные заразные заболевания не передавались.
Однако при длительном хранении иммунные свойства вакцины снижались и уменьшалась эффективность при ее применении.
Для более длительного хранения вакцины было предложено смешивать прививочный материал с глицерином или карболизированным яичным белком.
Отрицательным свойством противоошенной вакцины продолжала оставаться слабая устойчивость к теплу, а также низкой температуре. Это ограничивало срок применения глицериновой вакцины до 3 месяцев.
Благодаря работам советских исследователей (Л. А. Зильбер, М. А. Морозов, С. М. Минервин, Н. А. Кадлец, А. А. Беляев) была создана сухая оспенная ^вакцина, которая только перед применением разводилась глицерином.
Дальнейшими исследованиями советских ученых и научных работников (В. Д. Соловьев, Г. Ф. Марченко, С. С. Маренникова) впервые в мире был разработан и внедрен в практику новый способ приготовления оспенной вакцины на куриных зародышах. Возбудитель (вирус) оспы вводится по специально разработанной методике в зародышевые оболочки развивающегося 12-дневного куриного зародыша, после чего яйца помещают в инкубатор. На 3-й день после заражения зародышевые оболочки извлекаются из яйца, подвергаются специальной обработке, после чего полуфабрикат вакцин разливают в ампулы, а затем высушивают в замороженном состоянии в специальном вакуум-сушильном аппарате.
Сухая вакцина, приготовленная таким способом, называется ововакциной (т. е. яичная).
Современная техника приготовления вакцин и контроль обеспечивают получение безопасного препарата, вызывающего у привитых невосприимчивость к натуральной оспе.
Так в течение многих лет метод Дженнера совершенствовался учеными различных стран (Эндрью, Мюллер) и в Советском Союзе (Н. Ф. Гамалея, М. А. Морозов, Л. А. Зильбер, С. М. Минервин, С. С. Маренни-кова и др.).
В настоящее время в СССР производство противо-оспениого прививочного материала (вакцины) сосредоточено в специальных лабораториях и институтах.
Процесс получения и приготовления противооспен-ной вакцины длительный и сложный. Он проводится квалифицированными специалистами с соблюдением гигиенических и технологических правил. Выпускается прививочный материал в стерильных ампулах в сухом виде и перед применением растворяется.
Перед выпуском и применением вакцина подвергается .контролю в местных лабораториях и дополнительно в Государственном контрольном институте медицинских и биологических препаратов имени А. А. Тарасевича в Москве.
В результате научных исследований и наблюдений составлены специальные инструкции по изготовлению, упаковке, хранению, транспортировке и применению оспенной вакцины, которыми руководствуются лица, связанные с ее производством, транспортировкой или применением.
Человек очень восприимчив к натуральной оспе, особенно восприимчивы к ней дети.
Если оспа заносится в местности, где ее не было в течение многих лет и где нет ни переболевших оспой, ни привитых против нее, то она поражает почти всех людей. Считается, что 96—99% людей восприимчивы к оспе.
Лица, перенесшие натуральную оспу, обычно становятся невосприимчивыми к этой инфекции в продолжение всей жизни, хотя эта невосприимчивость с годами ослабевает.
Невосприимчивость к натуральной оспе вырабатывается также и- искусственно путем специальных прививок. Эти прививки предохраняют человека от заболевания, и если даже заболевание наступает (что бывает у привитых редко), то оно протекает значительно легче, чем у непривитых.
Проводятся прививки средними медицинскими работниками или специально обученным персоналом. Подлежащим прививке, если позволяют условия, нужно помыться и надеть чистое белье.
Прививку делают следующим образом: кожу передней поверхности плеча тщательно протирают спиртом с последующим осушением ее эфиром, затем наносят прививочный материал, после чего делают поверхностные надрезы и дают прививочному материалу всосаться и высохнуть в течение 5—10 минут.
Не следует во время подсыхания дуть на место прививки, чтобы ускорить высыхание, так как это приводит к попаданию на место прививки изо рта различных вредных микроорганизмов, которые могут патом вызвать- нагноение на месте прививки.
Через несколько минут после прививки вдоль надрезов появляются легкое покраснение и незначительная припухлость, которые исчезают через несколько часов, иногда через сутки. Затем в течение 1—2 дней на месте прививки не происходит никаких внешних изменений.
К концу 3-го или началу 4-го дня после успешной вакцинации на месте надрезов выступают красные пятнышки, которые по истечении суток превращаются в уплотненные узелки (папулы), возвышающиеся над окружающей тканью. На 5-й день на вершине узелков появляются пузырьки, содержащие прозрачную светлую жидкость. Вокруг каждого узелка или пузырька образуется узкий ободок красноты.
К 7—8-му дню пузырьки представляют собой плоские образования розовато-перламутрового цвета с приподнятыми краями и вдавливанием в центре. Развитие оспин сопровождается незначительным повышением температуры на 4—5-й день после прививки. На 7—10-й день вокруг пузырька развивается краснота, отмечается боль в руке и припухание подмышечных желез. У грудных детей иногда наблюдается потеря аппетита и раздражительность, но это нормальное явление и оно не должно пугать родителей.
Оопина достигает своего полного развития к 8-му дню после прививки, в это время содержимое оспины мутнеет и становится гнойным, пузырьки превращаются в пустулы.
Вокруг них кнаружи от первого ободка красноты появляется второй ободок красноты.
Воспаленная кожа напряжена и горяча на ощупь.
После 10—11-го дня оспины подсыхают, с 12-го дня они превращаются вначале в коричневые, а затем темно-бурые корочки.
ения к месту прививки Если это произошло, следует тщательно вымыть руки и обрабо-28
тать их дезинфицирующим раствором (например, 1—2% раствором хлорамина). Если была наложена повязка, то перевязочный материал после осторожного снятия следует сжигать.
Разрешается купаться привитым или купать привитого ребенка, но при этом нельзя смачивать водой места прививок. После отпадения корок можно купаться и купать ребенка без предосторожностей.
При благоприятной погоде привитым детям можно разрешать прогулки на свежем воздухе.
При всяких отклонениях и для проверки результатов прививки необходимо обращаться ж медицинским работникам за советом, помощью и оправками.
При современных способах приготовления прививочного материала (вакцины), соблюдении правил оспопрививания осложнений после прививок оспы почти не наблюдается.
Однако бывает такое состояние организма человека, когда прививку против оспы следует временно отложить до наступления улучшения здоровья.
Прививки против оспы не проводятся при заболеваниях крови и кроветворных органов, при всех острых инфекционных заболеваниях, активных формах туберкулеза, мокнущих экземах, фурункулезе, пиодермии и различных кожных высыпаниях, ревматизме в период обострения, лихорадочных состояниях и расстройстве кишечника, тяжелых заболеваниях сердца, почек, органов, дыхания и пищеварения, а также при гнойном воспалении среднего уха или глаз.
Все лица, временно освобожденные от прививок, после улучшения их состояния подлежат прививкам. Беременность не является противопоказанием к прививкам против оспы.
При угрозе распространения заболеваний натуральной оспой медицинских противопоказаний к проведению противооспенных прививок не существует — прививки делаются всем.
После однократной противооспенной прививки через 6—8 дней после вакцинации и более короткий срок после ревакцинации создается невосприимчивость к оспе, которая через 5—6 лет начинает ослабевать. Поэтому ее следует поддерживать путем повторных прививок.
В Советском Союзе установлены следующие обязательные сроки прививок против оспы.
Впервые детям прививка производится через 3 месяца после рождения. Повторные прививки проводятся в возрасте 4 лет, 8 лет, 12 лет и 18 лет и последующие через каждые 5—6 лет, особенно в районах, граничащих со странами, где имеются случаи заболевания оспой, а также некоторым контингентом рабочих и служащих (работникам воздушного, водного, железнодорожного транспорта, занятым перевозками груза и пассажиров из-за границы), медицинским работникам.
В случае неудачной прививки ее повторяют; если и повторная прививка не вызывает развитие оспин, то ее делают в третий раз, но не ранее как через 3—4 недели и «е позже 6 месяцев после второй прививки.
В момент вспышки оспы прививки проводятся немедленно всем лицам, соприкасавшимся с больным. В районе, где обнаружено заболевание, срочно проводится оспопрививание всему населению (начиная с 2-не-дельного возраста), независимо от того, были они ранее привиты или нет. Это мероприятие предохраняет от заболевания и предупреждает его распространение.
При наличии случаев заболевания оспой, прививки следует проводить всем.
Чем значительнее в стране число привитых против оспы людей, тем более они защищены от распространения заболевания в случае его появления.
Повторные прививки против оспы в соответствии с приказами Министерства здравоохранения СССР должны обязательно проводиться гражданам СССР, выезжающим в краткосрочные и длительные командировки за границу в страны, где заболевания оспой имеют место. Прививку следует делать за 14 дней до выезда, чтобы врач имел возможность проконтролировать результаты прививки, после чего .выдать соответствующее удостоверение о прививке против оспы.
Тяжелое течение натуральной оспы, быстрая передача и нередко смертельный исход делают это заболевание особо опасным. В нашей стране натуральная оспа ликвидирована, и появление оспенного больного рассматривается как чрезвычайное обстоятельство, требующее специального извещения, немедленной изоляции больного до выздоровления (около 40 дней). Лица, соприкасавшиеся с заболевшим оспой, изолируются на 14 дней в специальные изоляторы; их личные вещи и предметы, с которыми они соприкасались, подвергаются дезинфекции.
Существующая в СССР система государственного здравоохранения и обязательного оспопрививания, охраны воздушных, морских и сухопутных границ гарантирует население нашей страны от заболеваний натуральной оспой. Но и население должно сознательно и активно участвовать в мероприятиях, проводимых органами здравоохранения по предупреждению оспы.
источник