Оспа является заразной вирусной инфекцией, которая способна поражать только людей.
Для этого заболевания характерны общая интоксикация и своеобразные высыпания на слизистых оболочках и коже, после которых практически всегда остаются многочисленные рубцы. Данную инфекцию вызывают два вида вирусов: возбудитель натуральной оспы (смертность зараженных составляет 20-40%, а по некоторым данным – около 90% ) и возбудитель аластрима (смертность порядка 1-3%).
Вирус оспы натуральной отличается высокой устойчивостью: несколько дней может сохраняться на белье и в пыли комнат, больше года остается активным в корках больного после слущивания, находящихся в темноте, а на свету – около 2,5 месяцев.
Вирус оспы погибает через полчаса при нагревании до 60 0 С, через 1-5 минут – до 70-100 0 С и через 6 часов от воздействия ультрафиолетового облучения. За полчаса обезвредить вирус оспы могут спирт, соляная кислота, ацетон и эфир.
Больной человек является источником инфекции с последних дней инкубации вируса и до момента отпадения корок.
Наибольшую опасность представляют собой больные, у которых симптомы оспы имеют стертые формы, что затрудняет распознавание заболевание, в результате чего изоляция больных зачастую происходит с опозданием.
Однако опасность представляет собой не только больной, но и вещи, с которыми он контактировал. Инфекция может быть передана как воздушно-капельным, так и воздушно-пылевым, контактно-бытовым путем. Возможен также механический перенос оспы мухами. Восприимчивость к инфекции у людей, не имеющих к ней иммунитета, практически стопроцентная. Наиболее подвержены заражению оспой дети. Человек, переболевший данной инфекцией, приобретает прочный иммунитет на продолжительное время, однако не пожизненно. Прививка от оспы обеспечивает иммунитет к заболеванию на 3-5 лет, по истечении которых необходима ревакцинация.
Вирус оспы был распространен на всех континентах, однако сегодня это заболевание побеждено с помощью массовой вакцинации в странах мирового сообщества. В 1980 году было официально объявлено об искоренении оспы. На сегодняшний день вирус натуральной оспы находится в двух лабораториях, принадлежащих США и России, вопрос о его окончательном уничтожении ВОЗ отложила до 2014 года.
Инкубационный период при типичном течении заболевания длится около 8-12 дней.
Для начального периода характерны такие симптомы оспы, как: озноб, повышение температуры тела, сильная жажда, рвущие сильные боли в крестце, пояснице и конечностях, головная боль, головокружение, рвота. В некоторых случаях может наблюдаться мягкое начало болезни, со стертыми проявлениями инфекции.
На 2-4 день к вышеперечисленным симптомам оспы присоединяется инициальная кожная сыпь или геморрагическая сыпь, локализующаяся по обеим сторонам грудной клетки вплоть до подмышечных впадин, на внутренних поверхностях бедер и в складках ниже пупка. Пятнистая сыпь обычно держится несколько часов, в то время как геморрагическая – немного дольше.
На 4 день клинические симптомы оспы начинают ослабляться, температура снижается, однако на коже появляются оспины – типичное проявление данного заболевания. Оспины начинают свое существование в виде пятен, затем они превращаются папулы, которые, в свою очередь, становятся пузырьками, превращающимися впоследствии в пустулы (нагноения). Последние стадии, которые проходят оспины, это – образование корочек, их отторжение и образование рубца. Помимо кожи, оспенные высыпания, которые затем превращаются в эрозии, появляются также на слизистой оболочки носа, гортани, ротоглотки, бронхов, женских половых органов, на прямой кишке, конъюнктивах и других органах.
Для 8-9 дня заболевания характерна стадия нагноения пузырьков, которая сопровождается ухудшением самочувствия больных, появлением признаков токсической энцефалопатии (возбуждение, бред, нарушение сознание).
Оспа у детей на данном этапе может характеризоваться судорогами. Для того чтобы оспины подсохли и отпали, требуется 1-2 недели, после чего на волосистой части головы и лице остаются многочисленные рубцы. При особо тяжелом течении болезни зараженные могут умереть до этапа появления высыпаний.
Прививка от оспы позволяет в случае инфицирования перенести заболевание легко и без осложнений. У привитых больных наблюдаются умеренное недомогание, не сильно выраженные признаки интоксикации, необильное оспенное высыпание, не образуются пустулы, в результате чего рубцы на коже не остаются. Возможны также более легкие формы оспы, характеризующиеся кратковременной лихорадкой, отсутствием выраженных расстройств и сыпи. Особенностью у привитых больных также является продолжительность инкубационного периода, который составляет 15-17 дней. Выздоровление обычно наступает через две недели.
Осложнениями оспы могут быть сепсис, ириты, кератиты, панофтальмиты, пневмонии, менингоэнцефалиты, энцефалиты.
Симптомы оспы являются основанием для проведения специфических исследований, в результате которых будет поставлен окончательный диагноз.
Оспа у детей и у взрослых в большинстве случаев имеет типичную клиническую картину, поэтому и лечение данных возрастных групп аналогичное.
В связи с тем, что эффективные средства лечения оспы длительное время отсутствовали, широко использовались магические и «народные» приемы избавления от инфекции. Сегодня для лечения оспы, в случае необходимости, могут быть применены противовирусные препараты и противооспенный иммуноглобулин, который в дозе 3-6 мл вводится внутримышечно. Для того, чтобы не допустить присоединения бактериальной инфекции, целесообразным является нанесение на пораженные участки антисептических препаратов. В случае бактериальных осложнений для лечения оспы подойдут такие антибиотики, как цефалоспорины, макролиды, полусинтетические пенициллины. При данном заболевании необходимы мероприятия, способствующие детоксикации организма.
Доктор Губерт В.О. в конце XIX века использовал прививку от оспы для лечения заболевания. Ежедневно зараженным людям вводилась вакцина против данной инфекции, что позволяло значительно смягчить симптомы оспы. На сегодняшний нельзя уверенно сказать, почему данный способ лечения не получил широкого распространения.
К мерам предупреждения заболевания относятся ранняя диагностика инфекции, изоляция больных, карантин, дезинфекция, предупреждение завоза из других стран. Как показывает медицинская практика и мировая история, прививка от оспы – самый важный и действенный способ профилактики заболевания.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Группа крови — описание индивидуальных антигенных характеристик эритроцитов, определяемое с помощью методов идентификации специфических групп углеводов и белков, включённых в мембраны эритроцитов животных.
Группа 0 – самая древняя, из нее развились все остальные группы. Люди этой группы крови обладают крепкой иммунной системой, энергичны, подобно охотникам и собирателям, населявшим нашу планету более 40000 лет назад. Собирательство и охота давали достаточно пищи и мясо было постоянным элементом питания.
Люди этой группы являются любителями мяса, так как животный белок был в изобилии и, под влиянием этого обстоятельства, у людей сложилась такого типа система пищеварения, которая хорошо справлялась с белком.
Сильная пищеварительная система
Сильная иммунная система
Трудно адаптируется к изменению диеты и условий окружающей среды
Иногда иммунная система слишком активна и действует против самого организма (аллергии)
Группа крови А появилась в сельскохозяйственных объединениях и общинах. Она характерна для оседлого образа жизни. Данный тип возник 15000-25000 лет назад на среднем Востоке и Азии. Люди научились возделывать зерновые культуры и выращивать скот. Переход из охотника в оседлого земледельца и скотовода послужил причиной перехода на преимущественно растительную пищу, что повлияло на пищеварительный тракт и иммунную систему. Люди данной группы крови считаются преимущественно вегетарианцами. Эта группа крови – самая распространенная в Европе.
Сильные стороны:
Хорошо адаптируется к изменению диеты и окружающей среды
Иммунная и пищеварительная системы эффективны, если соблюдается соответствующая диета (вегетарианская)
Слабые стороны:
Нежный (чувствительный) пищеварительный тракт
Слабая иммунная система, открытая всем инфекциям
Группа 3 (В)
Странствия привели людей из Африки в Европу, Азию и на американский континент. Примерно 10000-15000 лет назад появилась эта группа крови. У людей произошли мутации генов и группа В смогла лучше других приспособиться к совершенно иному климату. У людей этой группы крепкая иммунная система, легко добывающая энергию из продуктов питания.
Люди типа В обладают особенно высокой приспособляемостью, унаследованной ими от своих предков. В питании людей с группой В большую роль играют молочные и сельскохозяйственные продукты, поэтому они лучше других усваивают молочные продукты.
Сильные стороны:
Сильная иммунная системы
Гибкая система адаптации к изменениям в диете и условиях окружающей среды
Сбалансированная нервная система
Слабые стороны:
Нет врожденных слабых сторон, но при нарушении баланса в диете могут возникать аутоиммунные заболевания и неустойчивость к редким вирусам
Самая молодая группа крови с исторической точки зрения – группа АВ. Она существует всего 1000-1200 лет. Этот тип крови очень редок и встречается всего лишь у 5% мирового населения. В этой группе крови соединились многие черты типов А и В. Таким образом, люди этого типа могут сбалансировано соединять в своем рационе самые разные продукты питания.
Люди с группой АВ в значительной степени защищены от автоиммунных заболевания, например, артрита и аллергии. Они обладают антителами, хорошо защищающими от болезней, вызываемых бактериями. Но у них очень чувствительный пищеварительный тракт и они часто подвержены раковым заболеваниям.
Самая молодая группа крови
Гибкая, очень чувствительная иммунная система
Сочетает плюсы типов А и В
Слабые стороны:
Чувствительный (нежный) пищеварительный тракт)
Слишком «открытая» иммунная система, нестойкая к микробным инфекциям
Сочетает минусы типов А и В
1 группа крови — болезни и характер
Люди, имеющие первую группу крови, обычно обладают сильным характером.
Они решительны и уверены в себе, целеустремленны, устойчивы к неврозам, быстро восстанавливаются, однако отличаются амбициозностью, болезненным самолюбием и некоторым высокомерием.
Эти люди обладают крепким организмом и обычно долго живут, но и они страдают от различных болезней.
В питании представителей этой группы крови большое место отдается мясу и мясным продуктам.
Статистика ученых установила, что люди с первой группой крови составляют 32% населения планеты
и они чаще других страдают от язвенной болезни.
Американские ученые выяснили, что это связано с особенностью клеточных мембран.
В них содержатся вещества, к которым легко прилипает бактерия хеликобактер пилори, провоцирующая развитие язвы. И первая группа крови играет здесь чуть ли не роковую роль. С её подачи бактерия получает все условия для того, чтобы жить, размножаться и травмировать стенку желудка.
Кроме того, кислотность желудка в первой группы имеет тенденцию к избыточности (повышенная кислотность желудка)
Из этого следует вывод – всем людям с первой группой крови нужно бережно относиться к своему желудочно-кишечному тракту и исключить все факторы, способствующие развитию болезни.
То есть регулярно питаться,
не курить и
не злоупотреблять алкоголем.
Хотя соблюдение всех этих ограничений, никак не гарантирует, что у вас все таки не возникнет какая нибудь язвочка в желудке или двенадцатиперстной кишке.
И еще, под первым гаматологическим зонтиком комфортно живется таким болезням, как аллергия, псориаз, гастриты, колиты, чаще диагностируют язву желудка и двенадцатиперстной кишки вызванную вирусами и бактериями, артрит, ревматизм, нетравматические кровотечения, дисфункция щитовидной железы предрасположенность людей с первой группой крови к гемофилии низкая свертываемость крови,
кровоизлияния предрасположены к развитию почечнокаменной болезни.
Первая группа крови выделяется врачами-нефрологами как фактор наивысшего риска развития этого заболевания чаще болеют гриппом А
Болезни легких, астма, сенная лихорадка,
Наиболее подвержены заболеванию чумой люди с первой группой крови
(в свое время это привело к гибели популяции людей с этой группой крови)
Люди со II, III, IVгруппами крови в результате болезни приобрели иммунитет, что, в свою очередь, повлекло гибель микроорганизма и сохранение популяции людей
Индивидуумы с группой крови 0 (I), особенно с отрицательным резусом, наиболее предрасположены к развитию заболеваний бронхов и легких. Среди них лидируют туберкулез легких, хронические аллергические бронхиты, аллергические состояния, сопровождающиеся патологией бронхиальной системы, бронхиальная астма.
Кожными заболеваниями чаще страдают люди с первой группой крови, особенно с отрицательным резусом
В то же время кровь первой группы – своего рода защита от болезней сердца и
сердечно сосудистых заболеваний, сбоев в работе желчного пузыря и печени.
У людей с первой группой крови рак (опухоль) толстого кишечника встречается редко,
и прогноз болезни часто — благоприятный, гораздо реже страдают шизофренией им не страшны никакие неврозы, вследствие крепкой нервной системы и повышенной выносливости, не болеют малярией,
редко обнаруживается кариес.
2 группа крови — болезни и характер
Вторая группа крови – достояние 40% населения земли.
Представители второй группы крови очень общительны, легко адаптируются к любой обстановке, органично входят в любой коллектив и вызывают расположение благодаря своей открытости и выраженной доброжелательности.
Эмоции у них не одерживают верх, они умеют здраво мыслить и хладнокровно подходят к делу.
На них можно положиться, потому что они не любят никого разочаровывать.
К их очевидным недостаткам можно отнести упрямство и неумение расслабляться, что чревато проблемами со здоровьем.
Представителям второй группы крови разумнее отказаться от мяса, потому что для их здоровья гораздо полезнее вегетарианство.
Наиболее опасные болезни у людей со второй группой крови
Такие люди больше предрасположены к опухолевым заболеваниям.
Пока что эта тенденция необъяснима, однако факт остается фактом. Именно поэтому следует проявлять онкологическую настороженность, стараться не работать на химических, лакокрасочных или целлюлозных предприятиях.
Женщины этой группы крови предрасположены к опухоли молочной железы.
Нужно отметить, что хорошим противораковым действием обладает капуста. В ней содержится специфические вещества – индолы, которые изменяют гормональный фон и защищают от злокачественного перерождения клеток.
Кроме того, люди, в сосудах которых течет кровь второй группы, чаще других страдают
инфаркт миокарда, атеросклероз, предрасположенность к развитию ишемической болезни,
приобретенного митрального порока сердца, а также врожденного порока сердца когда поражаются все четыре сердечных клапана болезни печени и желчного пузыря, образования камней в желчных протоках, у них часто развивается хронический холецистит, пневмонии, радикулит, остеохондроз, подагра,
синдром хронической усталости, преждевременное старение, у женщин — мастит, предрасположенность к гастриту с пониженной кислотностью, высок риск повышения уровня холестерина, чаще развивается атеросклероз и заболевания сердца, ожирение, кариес зубов.
У лиц со второй группой крови развитие патологического процесса в твердых тканях зуба острое (быстро прогрессирующее).
В короткий срок кариесом поражается большое количество зубов.
Им для профилактики рекомендуется, есть побольше лука, чеснока, как можно чаще совершать пешие прогулки.
Наблюдаются заболевания, связанные с повышенной свертывающей способностью крови:
тромбозы, тромбофлебиты, облитерирующий эндартериит нижних конечностей
Вторая группа крови говорит о склонности к раку желудка —
таким людям нужно быть осторожнее с алкоголем и сигаретами, предрасположенность к алкоголизму,
предрасположенность к острому лейкозу «белокровие», «рак крови» .
Заболевания щитовидной железы чаще встречаются у людей со второй группой крови
При переутомлении — и умственном, и физическом — им показан более длительный отдых
Оспой преимущественно поражаются люди со второй и четвертой группами крови
3 группа крови — болезни и характер
Люди, имеющие третью группу крови, а их около 20%, отличаются сильной иммунной и сбалансированной нервной системой.
Люди с третьей группой крови в большинстве своем тонкие, одаренные люди.
Они открыты и оптимистичны, им свойственна тяга к приключениям.
Размеренная жизнь их не прельщает, а перемены вызывают жгучий интерес.
К их очевидным недостаткам можно отнести крайний индивидуализм и чрезмерное стремление к независимости, что часто оборачивается их слабостью и незащищенностью.
Люди с этой группой крови могут употреблять мясо и практически все молочные продукты в любых количествах.
Наиболее опасные заболевания для людей с третьей группой — ангина, пневмонии, болезни мочевыводящих путей, энтероколит, желчнокаменная болезнь, холецистит, почечным болезням
атеросклероз, радикулиту, остеохондрозу, аллергия, риск тяжелого заболевания нервной системы — болезни Паркинсона, предрасположенность к опухолям толстой кишки.
Болезни системы крови
Кариес зубов
У людей с третьей группой крови, несмотря на высокий риск развития кариеса,
течение заболевания более благоприятное (оно медленно развивается и поддается лечению)
часто встречаются больные, страдающие от неврозов и психозов
синдром хронической усталости
Женщины с третьей группой крови имеют повышенный риск развития рака яичников и поджелудочной железы.
В то же время их организм запрограммирован на противостояние таким болезням, как стенокардия и рак.
Больше того – даже заболев, они имеют гораздо больше шансов выжить по сравнению с другими.
устойчивость к инфаркту миокарда
4 группа крови — болезни и характер
Представителей четвертой группы крови в мире не много – всего 7-8%.
Представителей четвертой группы крови численно значительно меньше, чем носителей каждой из остальных трех групп. Они очень одухотворенные, многогранные, талантливые, чрезвычайно привлекательные. С ними легко ужиться, их отличает мягкость, доброжелательность, уравновешенность. Но их слабость проявляется в постоянных внутренних конфликтах, порой снижающих самооценку, и, кроме того, они боятся всего нового, склонны к сомнениям.
Обладателям этой уникальной группы подходят все продукты, но в небольших количествах, но стоит ограничивать себя в тяжелых для желудка мясных блюдах.
Наиболее опасные заболевания для людей с четвертой группой крови — это ангина, грипп, острые респираторные заболевания, гайморит, бронхит, анемия, экзема, сердечная недостаточность.
чаще развивается атеросклероз и заболевания сердца, высок риск повышения уровня холестерина,
ожирение.
Они больше других склонны к гипертонической болезни.
Чтобы болезнь не прогрессировала, рекомендуется ограничить потребление поваренной соли – её общее количество не должно превышать 5-6 г в день.
Наблюдаются заболевания, связанные с повышенной свертывающей способностью крови:
тромбозы, тромбофлебиты, облитерирующий эндартериит нижних конечностей
страдают чаще от гнойно-воспалительных заболеваний мягких тканей лица и шеи
фурункулы, флегмоны, абсцессы
Иногда болезнь осложняется сепсисом (гнойное поражение всего организма)
часто встречаются больные, страдающие от неврозов и психозов
Оспой преимущественно поражаются люди со второй и четвертой группами крови
Женщины с четвертой группой крови имеют повышенный риск развития рака яичников и поджелудочной железы.
Четвертая группа также удваивает риск развития преэклампсии во время беременности
Представители четвертой группы крови устойчивы к:
язвенным болезням, устойчивы к развитию заболеваний почек люди с четвертой группой крови
Реже кожные болезни встречаются у людей четвертой группой крови.
Инфекционные болезни
Наименее подвержены заболеваниям легких (пневмония, бронхит)
Устойчивыми к кариесу люди с АВ четвертой группой крови, особенно женщины.
У них отмечается минимальный риск возникновения кариеса и более благоприятное течение этого заболевания.
Конечно, сама по себе группа крови не означает, что человек обязательно будет страдать «характерной» для нее болезнью. Здесь задействовано множество факторов, и группа крови — лишь один из них.
Хотя группа крови и хранит информацию обо всем: как питаться, какой образ жизни вести, как справляться с болезнями, не стоит слепо следовать всем указаниям.
Даже имеющее одинаковую группу крови люди, индивидуальны в проявлении тех или иных качеств.
Поэтому к общей информации нужно относиться, как к способу более осознанно подходить к организации своего образа жизни, питания и профилактики возможных заболеваний.
Все это вовсе не означает, что именно группа крови делает человека заложником каких-то болезней – просто определенные недуги встречаются в три-четыре раза чаще.
Лишай – это большая группа кожных заболеваний различного происхождения, которые характеризуются появлением на коже пятен, папул или узелковых элементов, как правило, сопровождающихся шелушением, а также нарушением пигментации.
Заболеванию в большей степени подвержены лица со сниженным иммунитетом.
В зависимости от этиологии и характера протекания патологии выделяют следующие основные виды лишая:
Возбудителями лишая служат вирусы и микроскопические грибы, однако не у всех людей, контактирующих с возбудителем, развивается заболевание – необходимым условием является ослабление иммунитета. К факторам риска развития лишая относятся:
- наследственная предрасположенность (наследственная слабость одного из звеньев иммунной системы);
- физические и эмоциональные перегрузки;
- переохлаждение или перегрев;
- инфекционные болезни;
- эндокринные нарушения; и др.
Лишаю в большей степени подвержены лица со сниженным иммунитетом.
Каждый вид лишая обусловлен действием собственного причинного фактора, в ряде случаев точная причина возникновения заболевания не выявлена, известны лишь предрасполагающие условия.
Часто развивается на фоне заболеваний пищеварительного тракта, респираторных инфекций, может быть следствием проведенной вакцинации, стрессовых ситуаций. Всплеск заболеваемости приходится на осенне-весенний период, при сниженном иммунитете возможны рецидивы заболевания. Патологии более подвержены взрослые. Контактным путем розовый лишай не передается.
Возбудители отрубевидного лишая – микроскопические дрожжеподобные грибы трех видов (Malassezia furfur, Pityrosporum orbiculare, Pityrosporum ovale), которые поражают роговой слой эпидермиса. К факторам риска относят повышенную потливость, нарушение функции сальных желез, высокий уровень кортизола в крови, продолжительное лечение стероидными гормонами. Контактным путем не передается.
Инфекционным агентом этого вида лишая являются микроскопические грибы (Epidermophyton, Trichophyton, Microsporum). Заболеванию более подвержены дети. Характерен контактно-бытовой путь передачи от человека к человеку или от животного к человеку.
Причины возникновения этого вида лишая могут быть как экзо-, так и эндогенными. К внешним (экзогенным) относят аллергические реакции, механические, термические или химические повреждения. Внутренними (эндогенными) факторами являются генетическая предрасположенность, инфекционные заболевания, болезни пищеварительного тракта, мочевыделительной, эндокринной и нервной системы, длительный прием лекарственных препаратов и иные состояния, приводящие к иммунодефициту. Заболеванию подвержены все возрастные категории.
Возникает на фоне нарушений иммунных и метаболических процессов в организме, кроме того, установлена наследственная предрасположенность к заболеванию. Встречается во всех возрастных группах, но более подвержены заболеванию женщины 40–60 лет.
Возникает в результате реактивации вируса ветряной оспы (Varicella zoster). В большй степени подвержены заболеванию лица пожилого и старческого возраста. К факторам риска относят иммунодефицит, злокачественные новообразования, химиотерапию, длительный прием кортикостероидов. При контакте с больным опоясывающим лишаем детей, которые ранее не болели ветряной оспой, у них возможно развитие ветряной оспы.
Клиническая картина лишая зависит от его вида.
Начальным симптомом лишая данного вида является появление на коже единичного крупного розового пятна (материнской бляшки) размером до 3 см. Пятно имеет округлое очертание, через несколько дней приобретает желтый оттенок и начинает шелушиться. Спустя 1-1,5 недели на коже (часто на спине, груди и/или конечностях) появляются множественные высыпания меньшего размера (дочерние бляшки). Элементы сыпи окружены валиком розового цвета, покрыты чешуйками, центральная часть элемента несколько западает, к слиянию отдельные элементы не склонны. Зуд и другие неприятные ощущения могут отсутствовать или же проявляться незначительно. После исчезновения сыпи на коже остаются пятна гипо- или гиперпигментации.
Болезнь начинается с возникновения округлого единичного пятна, после чего такие же пятна, но меньшего размера появляются на коже и волосистой части головы. Пятна не носят воспалительного характера, имеют четкие очертания, цвет их может варьировать от бледно-желтого до бурого (желтовато-коричневый, бурый, коричневый и т. д.), наблюдается отрубевидное шелушение. Пятна образуются на коже шеи, плеч, груди, живота, спины, под мышками и в паху. На волосистой части головы высыпания тоже могут быть, но часто остаются незаметными, волосы при данной форме лишая не поражаются. Пятна склонны к слиянию и периферическому росту, на пораженных участках кожи не появляется солнечный загар. Светлые участки кожи на месте бывших пятен могут оставаться на протяжении нескольких лет после излечения отрубевидного лишая. Другими признаками лишая может быть кожный зуд и повышенная потливость.
Стригущим лишаем поражается кожа, волосы и, в ряде случаев, ногти. Заболевание начинается с появления одного или нескольких шелушащихся пятен неправильной формы, покрытых светлым налетом и обломанными волосами, которые на пораженных участках выпадают (отсюда название «стригущий»), образуются проплешины. Пациента беспокоит зуд на пораженных участках кожи, иногда весьма интенсивный.
Мокнущий лишай проявляется пузырьками с серозным и геморрагическим содержимым, которые после вскрытия покрываются корочками, пораженные участки гиперемированы и отечны. Больных беспокоит выраженный зуд, усугубляющийся в вечернее время или при контакте с водой.
Мокнущий лишай может стать причиной эритродермии, нередко происходит присоединение бактериальной или грибковой инфекции с развитием пиодермии.
Красный плоский лишай дебютирует появлением папул розовато-фиолетового цвета с блестящей поверхностью. Элементы сыпи локализуются на туловище, конечностях, слизистых оболочках полости рта и наружных половых органов, их появление может сопровождаться зудом и болезненностью. В ряде случаев поражение слизистых оболочек возникает изолированно.
При данной форме заболевания появлению на коже сыпи предшествует интенсивная боль жгучего характера, возникающая в области пораженных нервов. Спустя несколько дней появляются везикулярные (пузырьковые) высыпания по ходу периферических (чаще всего межреберных) нервов, что обусловлено миграцией вируса по периферическим нервам в кожу. Сыпь, как правило, образуется на туловище, но может возникать на лице и конечностях; поражается обычно только одна сторона. По прошествии некоторого времени везикулы ссыхаются, на пораженных участках может отмечаться шелушение. В зависимости от степени тяжести заболевания клиническая картина может варьировать от незначительных симптомов общей интоксикации до тяжелых поражений центральной нервной системы. На протяжении всего заболевания пациент страдает от интенсивного болевого синдрома, после разрешения сыпи развивается постгерпетическая невралгия, которая носит упорный характер – может беспокоить несколько месяцев и даже лет.
Краснуха, преимущественно, детское заболевание, протекающее довольно в легкой степени в возрасте до двенадцати лет. В подростковом возрасте у мальчиков, в период беременности у женщин болезнь может вызывать очень серьезные осложнения. Чтобы понять какой иммунитет возникает после перенесения человеком краснухи, необходимо разобраться: что это за болезнь, какие последствия она может принести, какой возникает иммунный ответ.
Краснуха — это вирусная инфекция, вызываемая представителем семейства тоговирусов. Передается тоговирус непосредственно воздушно-капельным способом от болеющего человека. Причем, уровень повышения эпидемиологической ситуации не является высоким, так как вирус плохо устойчив к факторам внешней среды:
- Изменение температурного режима — вирус полностью погибает при температуре выше пятидесяти градусов;
- Нарушение среды обитания вируса в виде снижения или повышения кислотных или щелочных показателей;
- Применяя самые простые средства дезинфицирования помещений;
- Воздействие ультрафиолетовым излучением, формалином, эфиром.
При непосредственном контакте с зараженным, человек, не болевший ни разу того вирусом, воспринимает вирус краснухи практически на сто процентов.
Переносчиками краснухи являются болеющие люди, когда вирус имеет острое течение или субклинический вид без яркого выражения симптомов, те есть перед появлением и после исчезновения высыпаний на протяжении недели. А так же лица до восемнадцати лет, имеющие врожденную форму. Врожденная краснуха у ребенка возникает при заболевании беременной женщины в период вынашивания плода.
От момента заражения до появления первых признаков болезни проходит как минимум десять дней, но не более двадцати — все зависит от состояния иммунной системы. Все это время вирус находится в инкубационном периоде, внедряется в клетки организма через слизистые верхних дыхательных путей, распространяется в подслизистые отделы и начинает активною деятельность, распространяясь по лимфатической системе, выделяя при этом токсины в кровь. Поочередно проявляются такие симптомы как:
- Повышенная утомляемость, недомогание;
- Повышается температура до тридцати семи с половиной градусов, в редких случаях — более тридцати восьми градусов;
- Происходит безболезненное увеличение лимфатических узлов со стороны затылка и шеи;
- Энантема нижнего неба, которая переходит в виде слияния розовых пятнышек на верхнее небо;
- Сыпь от бледно-розового до красного цвета, распространяющаяся по кожному покрову, начиная с лица, а затем по телу, мелкими пятнышками. Для высыпаний характерно плоская форма без возвышения над кожей и обильность пятен на участке кожи;
- Возникновение воспаления верхних дыхательных органов сопровождающееся першением в гортани и кашлем;
- Появляется насморк, слезотечение;
- Иногда возникает суставная боль, отечность;
- Возможно проявление аллергии.
Течение симптоматическая картины у детей характеризуется острым началом, довольно легким течением ( через три-пять дней после проявления признаков, состояние значительно улучшается). В то время как для взрослого поколения течение краснухи проходит намного тяжелее и выражение, выявляются осложнения разного характера.
Высыпания возникают после распространения вируса по лимфатической системе и крови. Они представляют собой реакцию от процесса склеивания эритроцитных клеток крови за счет воздействия геммаглютинина, что вызывает дерматотропизм.
Дерматотропизное воспаление — это частичное поражение верхнего слоя дермы кожного покрова, вызванное повышением концентрации склеенных эритроцитов. Диаметр пятна не превышает пяти миллиметров.
Сыпь располагается по всему телу, особенно много высыпаний на лице, суставных областях, спине, ягодицах. Вероятность сливания пятен очень низка, и обусловлена развитием осложнений.
С момента проявления высыпаний на теле до полного исчезновения проходит, как правило, в среднем четыре дня. Если имеет место усложнённость течения краснухи, то этот период увеличивается более пяти дней.
Лечебная терапия краснухи не требует стационарного лечения. В домашних условиях больному необходимо обеспечить:
- Постельный режим;
- Полноценное и при этом легкоусвояемое питание;
- Большое количество жидкости для питья: морсы, компоты, вода;
- Применение препаратов для снижения температуры, лечения насморка, кашля;
- Растворы для полоскания и улучшения состояния слизистой гортани;
- В редких случаях применяются анальгетики, антибиотики.
При ухудшении состояния и возникновении осложнений пациент госпитализируется.
- Воспаление легочной ткани;
- Ангина и болезни горла;
- Воспалительные процессы ушей;
- Артрит в подростковом и старшем возрасте;
- Поражение нервных клеток, нарушение их нормального функционирования;
- Энцефалит, серозный менингит;
- Ухудшение состояния крови за счет снижения количества клеток — тромбоцитов.
Обычно терапия, направленная на снятие симптомов бывает достаточной, больной быстро идет на поправку с благоприятным исходом заболевания.
Мальчики подвергшиеся заболеванию краснухи, особенно в подростковом возрасте, имеют те же риски осложнений, что и девочки. Но в очень редких случаях, у юноши развивается бесплодие и орхит. Это происходит за счет негативного воздействия вирусной инфекции на качество и количество половых клеток и на органы, вырабатывающие эти клетки. Развитие отклонений репродуктивной функции зависит от возраста (особенно заболевание опасно в период полового созревания) и тяжести течения краснухи.
Тоговирус, возникший у женщины во время вынашивания плода, не столько опасен для будущей мамы, сколько для развивающегося малыша. Вирус при заболевании свободно циркулирует по лимфе и крови, что соответственно, приводит к его проникновению через плаценту к ребенку и заражает его. Особенно опасна краснуха для нормального течения беременности первого триместра. На данном этапе происходит формирование всех внутренних органов и систем малыша, вирус, внедряясь в клетки ребенка, нарушает его полноценное развитие. Что приводит к патологиям плода:
- Развивается порок сердца;
- Пороки в развитии мозга;
- Врожденные уродства;
- Самопроизвольное прерывание беременности или замирание плода;
- Мертворождение.
После рождения у детей с врожденной краснухой наблюдаются:
- Отставание умственного и психического развития;
- Снижение интеллектуальных способностей;
- Катаракта, глаукома;
- Полное или частичное отсутствию слуха;
- Нарушение координации движений.
Можно с уверенностью заключить, что неблагоприятный исход беременности зависит от ее срока, состояния иммунитета будущей матери.
Чем меньше срок беременности, тем больше вероятность развития патологии плода.
Риск неполноценности утробного развития малыша практически полностью снижается к двадцатой недели беременности.
Считается что иммунитет после перенесения тоговируса вырабатывается пожизненно. Это не совсем так.
При вирусном заболевании — краснуха, иммунитет после болезни вырабатывается благодаря возникновению в крови антител и иммуноглобулинов типа М и G, так же на клеточном уровне в крови определяются лимфоциты типа Т вида СД4 и СД8 — данные элементы способны распознавать тоговирус краснухи на протяжении нескольких лет. Антитела к краснухе и иммуноглобулины типа G, поступая с грудным молоко, способны защитить новорожденного до года, если его мама в детстве или на последних сроках беременности перенесла заболевание.
К такому заболевания как краснуха иммунитет в виде невосприимчивости вируса сохраняется где-то пятнадцать лет. Потом риск повторно заболеть неоднократно возрастает. Особенно это касается людей с четвертой группой крови при отрицательном резус-факторе. У такого типа людей слабый и неустойчивый иммунитет, они более всего подвержены инфекциям вирусного характера. У какой группы крови самый сильный иммунитет к вирусным заболеваниям сказать сложно. Но с уверенностью можно говорить: если укреплять иммунитет, то любая болезнь будет протекать легко и без осложнений.
В настоящее время идет рекомендательный характер для вакцинации от вируса краснухи. Прививка ставиться всем детям три раза: в год, в семь лет, в четырнадцать лет. Девушкам и женщинам детородного возраста до наступления беременности. А так же в период вынашивания плода, если беременная контактировала с вирусоносителем, а при анализе крови на серологическое исследование обнаружены иммуноглобулины типа М.
Краснуха — «детская» вирусная инфекция, которая способна принести много проблем со здоровьем во взрослом возрасте. Лучше знать все о болезни, при необходимости привиться. А так же укреплять свой иммунитет всеми возможными способами.
Ацикловир – препарат противовирусной группы лекарственных веществ, предназначенный для воздействия на вирусы, вызывающие заболевание простым или опоясывающим герпесом, оспой ветряной.
По своим характеристикам аналогичен нуклеозиду дезоксигуанозина пуринового входящего в состав цепочки ДНК.
Препарат был разработан специалистом из США Гертрудой Элайон, которая в 1988 году была удостоена Нобелевской премии в области физиологии и медицины за разработку системы специальных медицинских средств воздействующих точечно на отдельные молекулы.
Лекарственное вещество имеет формулу C8H11N5O3 и относится к противовирусным и офтальмологическим медицинским лекарственным веществам, имеющим консистенцию в виде кристаллического белого вещества, обладающего свойствами хорошей растворимости в воде при температуре +37*С.
Таблица 1. Основные свойства компонентов входящих в препарат Ацикловир.
Мазь и крем Ацикловира 5% применяются при необходимости воздействия на поврежденные кожные покровы в виде герпетических образований (покраснений, волдырей, ранок) вследствие воздействия штаммов герпеса простого 1 и 2 типа, а также при появлении кожных повреждений оспой ветряной и лишаем опоясывающим.
Выбор применения крема или мази Ацикловир при лечении повреждений герпесом, обусловлено содержащимся в их составе веществами.
При более сложных заболеваниях рекомендуется применение мази Ацикловир.
Ацикловир относится к препаратам, воздействующим на вирусы и аналогичен по фармакологическому влиянию ациклическому пуриновому нуклеозиду.
Лечебные свойства препарата обусловлены воздействием активного вещества на кожный покров или слизистую оболочку, поврежденную вирусами:
- Эпштейна-Бара;
- Varicella zoster;
- Цитомегаловируса;
- Herpes simplex 1 и 2 типа.
После употребления фармакологическое воздействие Ацикловира происходит в следующем порядке:
- Попав в кровь, препарат поступает в клеточные структуры пораженные вирусом;
- Вирус в свою очередь вырабатывает особый фермент – тимидинкиназу, которая взаимодействует с Ацикловиром вследствие чего, образуется Ацикловира фосфат;
- Вновь образованное вещество встраивается в структуру ДНК вируса, блокируя программу генетического развития;
- Прекращается размножение вирусов с повреждением клеточной структуры тканей, а поврежденные клетки восстанавливаются или отмирают.
Ацикловир эффективное лекарственное средство обычно используется по рекомендации лечащего врача с установлением графика и дозировки препарата, соответствующего курсу индивидуального лечения.
Крем используется при повреждении различных участков поверхности кожи инфекционными вирусами, такими как оспа ветряная, кожный герпес и лишай. Мазь наиболее эффективна при инфекционных заболеваниях герпесным кератитом и других поражениях глаз, при воздействии вируса 1 и 2 типа на губах
Таблетки используется при активном лечении:
- При повреждении структуры кожного покрова или слизистых оболочек инфекцией вирусной 1 или 2 типа;
- При осуществлении профилактических мероприятий в случае активации воздействия вирусов с учетом состояния пациента (состояния иммунитета);
- При применении лекарственных препаратовпациентами с ослабленным иммунодефицитом, а также послеоперационный период при осуществлении сложных операций на костном мозге;
- При терапевтическом лечении заболеваний при воздействии инфекций вирусных на кожные покровы и слизистые оболочки.
Лиофилизат наиболее эффективен при лечении:
- Инфекций вирусных разных типов;
- Проведении профилактики заболеваний;
- Иммунодефицита;
- Послеоперационный период на костном мозге.
Ацикловир используется для лечения заболеваний слизистых оболочек и глаз вызванных герпесом 1-го типа, которым заражено более 60% населения планеты.
Имеет следующие особенности:
-
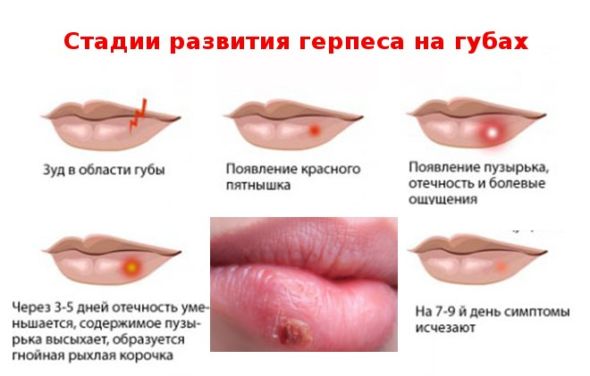
При герпесе на первой и второй стадии – активно воздействует на кожные образования, уменьшая возможность возникновения рецидива, и ускоряет заживление поврежденных участков кожи. Угнетает жизнедеятельность вируса при поражении слизистых оболочек, в том числе герпесном стоматите;
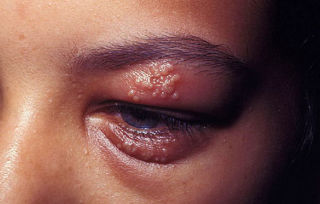
- При поражении роговицы глаз лечение проводится с использованием 3% мази ацикловира.
При течении болезни в сложной форме выраженной иммунодепрессии назначаются внутривенные инъекции Ацикловира.
Вирус герпеса при попадании в организм человека остается навсегда, но с помощью медикаментозных средств можно предотвратить рецидивы, блокируя его активность.
Препарат способен блокировать вирус герпеса воздействуя на ДНК.
Для лечения генитального герпеса применяются таблетки, которые растворяются после их употребления и с помощью кровотока попадают в клетки, воздействуя на вирусы.
Процесс лечения проводится по схеме:
- Повышение иммунного статуса;
- Подавление вирусных инфекций 2-го типа
При осложнениях лечения генитального герпеса препарат может назначаться в виде инъекций раствора внутривенно в следующих случаях:
- возраста пациента;
- степени поражения организма (течения заболевания);
- наличия других заболеваний;
- восприимчивости к препарату с проявлением побочных симптомов.
- Назначается в для лечения простого герпеса слизистых оболочек и поверхности кожного покрова пациентов имеющих нормальный уровень иммунитета по схеме суточного приема 5 раз по 0.2 г, для пациентов с иммунодефицитом – по 0.4 г с той же периодичностью с общим курсом лечения от 5 до 10 дней;
- При заболевании детей простым герпесом со сниженным уровнем иммунитета в возрасте более 2 лет назначается суточная норма приема 0.4 г (по ½ таблетки 4 раза) младше 2 лет используются другие формы препарата;
- При осуществлении профилактики простого герпеса назначается прием препарата в виде суточной нормы – 2 раза по 0.4 г.;
- Для пациентов имеющих заболевание простого генитального герпеса рекомендуется схема суточного приема 5 раз по 0.2 г с общим курсом лечения в течение 10 суток;
- Для лечения особой формы рецидивирующего герпеса генитального назначается прием по схеме суточного приема – 5 раз по 0.2 г в течение курса лечения 5 суток;
- При заболевании опоясывающим герпесом рекомендуется суточный прием – 5 раз по 0.8 г с курсом лечения от 7 до 10 дней;
- Для больных ветрянкой назначается суточный прием по схеме – 4 раза по 0.8 г с курсом лечения в течение 5 дней;
- При заболевании детей ветряной оспой в возрасте 6 лет и старше назначается схема 4 раза по 0.2 г, возрасте 2-6 лет – 4 раза по ½ таблетки, для детей до 2 лет – 4 раза по ¼ таблетки в течение периода 5 суток;
- Пациенты старше 50 лет при назначении курса лечения заболевания вызванного вирусом Herpes simplex 1 и 2 типа рекомендуется соблюдать суточную дозу по 0.2 г 2 раза в день.
- Назначается пациентам старше 12 лет из расчета 5-10 мг на килограмм веса по схеме суточного приема – 4 раза с продолжительностью капельницы более 1 часа, причем суточная норма не может превышать 38 мг на 1 кг массы тела;
- При лечении детей старше 3 месяцев применяется лечение по схеме – 4 раза по 250 мл на 1 кв. м тела пациента;
- Для новорожденных детей используется суточная схема – 4 раза в дозировке 10 мг на 1 кг веса;
- Для пациентов болеющих герпесом простым применяется суточная схема – 4 раза по норме 10 мг на 1 кг массы тела с курсом лечения в течение 7 суток, пациентам старше 12 лет в дозировке 5-10 мг на 1 кг массы тела и 250 мл на 1 кв. м тела в возрасте до 12 лет;
- При заболевании тяжелой формой герпеса генитального проводится курс лечения по схеме суточного приема – 4 раза по 5 мг на 1 кг веса при возрасте пациента старше 12 лет или по 250 мл раствора на 1 кв. м тела подростка до 12 лет при продолжительности программы лечения 5 суток;
- При прохождении лечения энцефалита в течение 10 суток препарат вводится 4 раза (суточная норма) из расчета 10 мг на 1 кг веса пациента старше 12 лет или 20 мг на 1 кг веса тела для подростков до 12 лет;
- При поражении кожного покрова пациента с дефицитом иммунной системы герпесом, опоясывающим общий курс лечения, назначается в течение 7 дней и вводится с помощью капельницы по суточной схеме 4 раза по 10 мг на 1 кг веса для пациентов старше 12 лет и по 20 мг на 1 кг веса до 12 лет.
- Препарат в виде мази глазной применяется для пациентов, имеющих поражение слизистой оболочки глаз по суточной схеме – 4 раза (через равные промежутки времени) в течение суток с общим сроком лечения — 5 суток;
- Препарат в форме мази и крема наносится на участок поврежденной кожи с помощью тампона по схеме — 5 раз в течение дня через равные промежутки времени при общей продолжительности лечения 5-10 суток.
-
При употреблении препарата пациентами, имеющими повышенную гиперчувствительность к основному лекарственному компоненту;
- При грудном кормлении ребенка пациенткой;
- При лечении детей до 3 лет (прием таблеток).
- При наличии заболевания у пациента дисфункции почек;
- В период беременности;
- Пациентам старше 50 лет;
- При обострении неврологических симптомов в процессе приема препарата.
- Виролекс — средняя стоимость 170 рублей ;
- Зовиракс — средняя стоимость 500 рублей ;
- Ацик — средняя стоимость 120 рублей ;
- Герпевир — стоимость от150 рублей ;
- Фамвир — средняя стоимость 1300 рублей ;
- Медовир — средняя стоимость 270 рублей .
- Герпевир — средняя стоимость 120 рублей ;
- Алломедин — средняя цена 320 рублей ;
- Эразабан — средняя стоимость 210 рублей .
- Виролекс — средняя стоимость 200 рублей ;
- Зовиракс — средняя стоимость 180 рублей .
- Виворакс — средняя стоимость 140 рублей ;
- Ациклостад — средняя стоимость 120 рублей ;
- Зовиракс — средняя стоимость 170 рублей .
- Зовиракс — средняя стоимость 1750 рублей ;
- Имунофан — средняя стоимость 480 рублей .
 Перманентный макияж повреждает верхний слой эпидермиса губ, что может послужить катализатором воспалительного процесса.
Перманентный макияж повреждает верхний слой эпидермиса губ, что может послужить катализатором воспалительного процесса. Это может произойти даже в тех случаях, если у женщины раньше не было никаких кожных заболеваний.
Поэтому всем желающим сделать татуаж губ рекомендуют перед процедурой пройти подготовительный курс.
Иногда, даже с профилактическими мерами, герпес все равно проявляется. Чаще всего это случается с теми, кто к этому предрасположен.
В момент отслоения корочек, примерно на 4 день после нанесения перманента, появляются злополучные пузырьки. Но мнение о том, что лекарства принимались зря — ошибочно. В противном случае пузырьков могло быть гораздо больше.
Ацикловир рекомендуется принимать обязательно следуя инструкции, а также во время приема пищи или после с соблюдением установленной дозировки для взрослых и детей.
Для лечения заболеваний используются разные методики применения препарата, назначаемые лечащим врачом в зависимости от факторов:
Рассмотрим нормы приема препарата для различных возрастных групп и форм выпуска.
Препарат в виде таблеток:
Препарат в виде лиофилизата:
Ацикловир наружного применения:
Ацикловир в виде таблеток лучше принимать во время еды, которая не мешает усвояемости компонентов препарата или сразу после приема пищи обильно, запивая водой.
При приеме лекарственного препарата необходимо соблюдать следующие правила:
Есть ограничения при употреблении препарата и которые возможны только по назначению врача:
При употреблении ацикловира могут возникать побочные действия:
Врачи не рекомендуют употреблять ацикловир совместно со спиртными напитками, а также до и после принятия лекарственного препарата.
Фармацевтическими компаниями производятся препараты, имеющие аналогичные свойства воздействия на инфекции.
При внутреннем употреблении в форме таблеток Ацикловир имеет следующие аналоги:
Ацикловир в виде мази имеет такие аналоги:
Мазь глазная имеет следующие аналоги:
Аналоги крема Ацикловир:
Аналоги лиофилизата Ацикловир:
Препарат должен храниться в помещении без доступа солнечного света при температуре окружающего воздуха от +15* до +25*С и относительной влажности не более 75%.
Ацикловир выпускаемый в разных формах должен храниться не более 3 лет.
Отзывы о препарате Ацикловир:
Ацикловир является высокоэффективным лекарственным препаратом, реализуемым в аптечной сети во всех регионах РФ.
Воздействие активного компонента ацикловира позволяет подавлять активность вирусов герпеса с последующим проведением профилактических мер.
источник
С гриппом знаком, наверное, каждый из нас — это заболевание приходит «в гости» каждую зиму, мигрируя из южного полушария в северное. И каждый визит заканчивается эпидемией: вирус гриппа мутирует так быстро, что спустя год иммунной системе человека приходится заново учиться справляться с болезнью.
«Рядовая» эпидемия гриппа убивает несколько сотен тысяч человек, а ее жертвами обычно становятся уже ослабленные ранее люди — дети и старики, беременные женщины, и те, кто уже страдает серьезными заболеваниями. Но в 1918 году человечество столкнулось с гриппом, который убивал молодых и совершенно здоровых людей — причем убивал миллионами, выкашивая целые небольшие города.
Несмотря на название, «испанский грипп», вероятно, возник в самом начале 1918 года в Китае, откуда попал в США. 11 марта на базе в форте Райли вирус заразил более 500 солдат, готовившихся принять участие в Первой мировой. Все им быстро стало легче и подразделение отправилось на кораблях в Европу.
Так «испанка» попала в почти идеальное место. Миллионы солдат находились в окопах, где не соблюдались элементарные правила гигиены и была недоступна медицинская помощь. В тылу также не хватало врачей и лекарств — все лучшее уходило на фронт. По морю, железным и автомобильным дорогам мчались конвои, которые вместе с военным грузами доставляли и разносчика болезни.
К концу апреля грипп охватил Францию, откуда за два с небольшим месяца распространился по всей Европе. Из-за войны правительства запрещали газетам нагнетать панику, поэтому вслух о эпидемии стали говорить лишь когда заболевание достигло нейтральной Испании — отсюда и название. До конца лета вирус достиг Северной Африки и Индии, а затем затих.
В конце августа «испанка» двинулась обратно — она поразила часть Африки, вернулась в Европу, на кораблях переправилась в США, а к зиме охватила почти весь мир, кроме Мадагаскара, Австралии и Новой Каледонии. И на этот раз вирус начал убивать. Скорость развития болезни пугала даже видавших многое врачей: в считанные часы температура поднималась до сорока градусов, начинались боли в голове и мышцах, а затем болезнь добиралась до легких, вызывая сильнейшую пневмонию. Уже на второй-третий день некоторые гибли от остановки сердца, которое не могло поддерживать расстроенный организм. Другие держались до двух недель, погибая уже из-за пневмонии.
Очевидцы «испанки» описывают картину, которой могут позавидовать сценарии многих фильмов-катастроф. В Индии небольшие города превращались в призраков, где погибло все население. В Великобритании в разгар войны встали многие заводы, а в Дании и Швеции на некоторое время перестали работать телеграф и телефон — просто из-за того, что некому было работать. Со сбоями работали железные дороги — машинисты некоторых поездов умирали в пути.
Попытки создать вакцину не увенчались успехом, не было и средств, чтоб поддержать больного, ослабив симптомы инфекции и дав организму самому справиться с вирусом. Общество пыталось защититься организационными мерами: были отменены все массовые мероприятия, магазины начали торговать «через окошко», в которое клиент просовывал деньги и получал товар, а в небольших американских городках случайного прохожего могли и пристрелить, если патрулю из сознательных граждан казалось, что он похож на больного.
Эпидемия «испанки» продержалась до конца 1919 года, причем третья ее волна не тронула лишь бразильский остров Маражо в устье реки Амазонки. Вирус заразил более четверти населения планеты, а смертность по разным оценкам составила от 50 до 100 миллионов — то есть 2,5-5% всего тогдашнего населения планеты.
Побежденный монстр. Натуральная оспа
Оспа, сейчас уже отсутствует в природе — это первое заболевание, полностью побежденное человеком. Впервые эпидемии оспы были подробно описаны на Ближнем востоке — в IV веке болезнь прокатилась по Китаю, затем появилась в Корее, а в 737 году эпидемия потрясла Японию, где по некоторым источникам погибло до трети населения. Тогда же вирус начал проникать в Европу.
Оспа в считанные дни обезображивает своего носителя, покрывая тело множеством язв. Заразиться при этом можно не только воздушно-капельным путем, но и через одежду, постельное белье, посуду, на которые возбудитель попадал из язв. В средневековой Европе оспа в какой-то момент стала почти постоянным спутником человека. Некоторые врачи утверждали, что ей должен переболеть каждый, а полицейские отсутствие следов оспы указывали как особую примету при розыске подозреваемого. От оспы умирал каждый восьмой заразившийся, а среди детей смертность достигала 30%. В «спокойные» годы болезнь уносила от 800 тысяч до полутора миллионов жизней, не щадя при этом и выздоровевших — помимо шрамов от язв, которые оставались на всю жизнь, зараза нередко приводила к слепоте.
Еще ужасней оказалась эпидемия оспы в Америке, куда вирус попал с колонизаторами. Если иммунитет европейцев был хоть как-то знаком с заболеванием, то для индейцев новый вирус оказался смертельно опасным сюрпризом — в некоторых племенах от оспы гибли до 80-90% заразившихся. По сути европейцы применили своеобразное биологическое оружие — оспа, а также другие болезни, вроде малярии, тифа и кори, шли впереди завоевателей, уничтожая целые деревни и ослабляя индейцев. В развитой империи инков оспа убила не менее 200 тысяч из шестимиллионного населения, ослабив империю настолько, что испанцы смогли завоевать ее небольшим отрядом.
Первые попытки лечить оспу предпринимались в Индии и Китае еще в VIII-X веках — врачи искали больного, у которого оспа протекала в слабой форме, а затем заражали «ослабленным» вирусом здоровых. В Европе этот способ опробовали в начале XVIII века, но получили спорные результаты — оставался небольшой процент людей, которых прививка, наоборот, заражала и даже убивала. Они становились разносчиками болезни, так что в некоторых случая лечение само приводило ко вспышкам эпидемии.
Настоящая вакцина была открыта в конце того же века, когда английский врач Эдвард Дженнер начал прививать пациентам вакцину коровьей оспы. Этот вирус был неопасен для человека, но вызывал иммунитет от «настоящей» оспы. Лекарство оказалось сравнительно дешево в производстве и применении, став популярным в Европе. Но и вирус не собирался сдаваться без боя. Вакцина нередко оказывалась некачественной, плюс не сразу научились делать повторную вакцинацию через несколько десятков лет. Последний серьезный удар оспа нанесла в 1871-73 годах, когда смертность в Европе поднялась до того же уровня, что и веком ранее.
Ко второй половине XX века оспу удалось вытеснить из развитых стран. Болеть продолжили только в Азии, Африке и Южной Америке, откуда вирус регулярно пытался прорваться обратно. Для окончательной победы в 1967 году Всемирная организация здравоохранения стартовала беспрецедентную программу ценой в 1,2 миллиарда долларов (в ценах 2010 года), целью которой стала вакцинация минимум 80% населения проблемных стран — именно такой уровень считался достаточным для остановки распространение вируса.
Программа затянулась почти на десять лет, но закончилась успехом — последний больной оспой был зарегистрирован в 1977 году в Сомали. На сегодняшний день оспа не существует в природе — образцы вируса хранятся лишь в двух лабораториях в США и России.
Черный убийца. Эпидемия чумы 1346-53 годов
С 1312 года на Земле начался малый ледниковый период — температура резко упала, а дожди и заморозки уничтожали урожай за урожаем, вызвав жуткий голод в Европе. Ну а в 1346 году пришла еще одна напасть — страшная болезнь. Кожа подхвативших заразу начинала покрываться «бубонами» — воспалившимися и распухшими до огромных размеров лимфоузлами. Больные бились в жуткой лихорадке, а многие кашляли кровью — это значило, что болезнь дошла до легких. Шансы выздороветь были минимальны — по современным подсчетам смертность составляла более 90%.
Позже историки назовут эту болезнь «Черной смертью» — вероятно, из-за количества погибших (словом «черная» при переводе заменили «много людей»). На самом же деле речь идет о известной многим чуме.
Природным носителем чумной палочки являются грызуны. По наиболее популярной теории, эпидемия чумы началась около 1320 года неподалеку от нынешней границы Китая и Монголии — плохой климат и голод выгнали грызунов из их традиционных мест проживания, заставив искать еду возле людских жилищ. Блохи, проживавшие на грызунах, стали все чаще кусать людей — и так бактерия стала заражать людей. На телах, в складках одежды и в грузах торговцев маленькие разносчики стали путешествовать от поселения к поселению, разнося болезнь все дальше.
В 1331 году чума дошла до китайской провинции Хэнань, где погубила 90% населения. Заболевание продолжило распространяться по территории Китая и Индии, а в 1346 году торговые корабли принесли чуму в Крым. В одном из источников говорится, что во время осады генуэзской крепости на месте нынешней Феодосии ордынский хан Джанибек применил нечто вроде биологического оружия, с помощью катапульт забросив зараженные трупы на территорию поселения. Впрочем, многие исследователи считают эту историю малореальной.
Корабли надолго стали главным разносчиком болезни — торговые суда, на которых в живых оставались десятки человек, останавливались в первых попавшихся портах. Так весной 1347 года чума добралась до Константинополя, где убила до 90% жителей. Оттуда болезнь пошла в Александрию и дальше в Африку, а также на территорию современной Италии, добравшись к январю до Венеции — здесь власти впервые попытались дать чуме отпор, запретив массовые мероприятия, организовав карантинные зоны для зараженных и захоронение трупов. Но даже такие меры не помогли спасти население — в Венеции умерло до 60% жителей.
В 1348 году чума распространилась во Францию и Англию. Любопытно, что болезнь долгое время не трогала Шотландию — но прослышав о страданиях своих давних противников, шотландцы не удержались и устроили набег на англичан. Войско было разбито, а вернувшиеся назад солдаты принесли болезнь в свои дома. К 1353 году чума прошла почти по значительной части Европы, Африки и Ближнего востока, а затем отступила. Но до конца века случилось еще несколько более слабых вспышек эпидемии.
Медики XIV века оказались беспомощны перед чумой. Врачи рекомендовали носить на шее «ожерелье» из фекалий (отпугивает болезнь), разбрасывали по улицам мертвых собак (опять же, запах должен отпугнуть болезнь), пригоняли в города стада лошадей (их дыхание должно очистить атмосферу). Заразу из больных пытались вытянуть с помощью магнитов, а иногда бубоны на теле вскрывали и прижигали раскаленной кочергой, что зачастую кончалось смертью от болевого шока. Единственным эффективным методом против лекарства было бегство подальше от зараженных районов — и будучи людьми образованными, многие врачи одними из первых покинули свои посты.
На их место пришли так называемые «чумные доктора». Обычно это были посредственные медики, недавние студенты, а также просто шарлатаны, которых власти заманивали больший зарплатой (кстати, их эффективность оставалась такой же, как у обычных врачей — примерно никакой). Не желая погибнуть, чумные доктора облачались в защитные костюмы, максимально закрывавшие тело — кстати, это действительно немного помогало от блох, переносивших заразу. В какой-то момент (скорее всего, уже после окончания «Черной смерти») появился единый стандарт одежды, который почти каждый наверняка видел в фильмах и играх — длинный плащ, широкополая шляпа и маска в виде птичьего клюва, куда помещались ароматные травы, «отпугивавшие» болезнь.
Чумной доктор на гравюре Поля Фюрста, написанной в 1656 году
Чумные доктора были не единственными необычными персонажами, рожденными эпидемией. Появились секты религиозных фанатиков — флагеллантов и бьянок. Первые считали, что победить чуму можно лишь с помощью самоистязания, по мнению вторых, для этого было достаточно носить белые одежды, молиться и поститься. Представители обеих сект путешествовали из города в город, устраивая массовые шествия, что только помогало разносить заразу. В итоге флагеллантов серьезно ограничили в правах, а бьянок запретили, для гарантии спалив нескольких предводителей на кострах. Самым же необычным явлением была хореомания, когда люди сбивались в большие толпы и начинали корчиться в диком танце, останавливаясь лишь после полного изнеможения. Научного объяснения хореомании не существует, но скорее всего речь идет о массовом психозе, вызванном страхом перед болезнью.
Самые осторожные исследователи считают, что «Черная чума» унесла не менее 60 миллионов жизней — то есть четверть (!) всего населения Земли. Европа лишилась примерно трети населения (до 25 миллионов погибших), а в странах вроде Норвегии и Исландии выжило лишь 30% людей. Социальные и экономические последствия эпидемии ощущались еще несколько сотен лет. «Черная смерть» даже изменила генетический состав человечества — стала чаще встречаться первая группа крови, владельцы которой меньше болели чумой.
Открытие антибиотиков и современных методов вакцинации, казалось бы, надежно оградило человечество от эпидемий, подобных описанным выше. Но расслабляться рано. Смертность от геморрагической лихорадки Эбола, вирус которой был открыт совсем недавно — в 1976 году — достигает 80-90%, а ни одно лекарство от нее пока не прошло клинические испытания. К счастью, вирус Эболы неохотно передается от человека к человеку — поэтому небольшие эпидемии вспыхнули лишь в Африке с отсталой медициной и слабой гигиеной. Нет гарантий, что в следующий раз нам повезет так же сильно, и что очередная агрессивная версия гриппа не сделает с настоящим Нью-Йорком.
источник
 При герпесе на первой и второй стадии – активно воздействует на кожные образования, уменьшая возможность возникновения рецидива, и ускоряет заживление поврежденных участков кожи. Угнетает жизнедеятельность вируса при поражении слизистых оболочек, в том числе герпесном стоматите;
При герпесе на первой и второй стадии – активно воздействует на кожные образования, уменьшая возможность возникновения рецидива, и ускоряет заживление поврежденных участков кожи. Угнетает жизнедеятельность вируса при поражении слизистых оболочек, в том числе герпесном стоматите; При употреблении препарата пациентами, имеющими повышенную гиперчувствительность к основному лекарственному компоненту;
При употреблении препарата пациентами, имеющими повышенную гиперчувствительность к основному лекарственному компоненту;