Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день.
Дети подвержены заболеванию лямблиозом гораздо больше чем взрослые. Это происходит потому, что они еще не умеют быть осторожными. Любой малыш может поднять из земли уроненную конфетку и запросто сунуть ее в рот, поиграть с бездомным животным, лизать снег, съесть огурец или яблоко, подобрав их на грядке. Заразиться можно и дома водой из-под крана – цисты лямблий обнаруживают даже в хлорированной воде. Грудных детей могут заражать мамы: паразиты проникают через материнское молоко или немытые руки взрослых. Вариантов заражения бесчисленное количество. В итоге ребенок заболел. Об этом сразу же «расскажут» симптомы, которые можно наблюдать уже через несколько дней.
Проявление заболевания может проявляться по-разному. Иногда симптомы могут быть похожими на симптоматику разных заболеваний. Из-за этого лямблиоз неосведомленному человеку диагностировать у малышей очень сложно. Так на что же нужно обратить внимание?
Доктор Комаровский подчеркивает, что наличие лямлий может вызвать:
- Повышенную температуру по вечерам. Причем, если для этого совершенно нет причины. При этом показания градусника выше цифры 37,5 не поднимаются.
- Хроническую диарею или понос.
- Зубной скрип во сне.
- Снижение уровня концентрации. Ребенок быстро стал уставать. Любит полежать, хотя ранее этого за ним не наблюдалось.
- Тягучую боль в животе. Малыши еще не могут указать, где у них болит, но вот с детьми постарше в этом вопросе легче. При лямблиозе болевые ощущения могут возникать в правом подреберье или возле пупка.
- Удушающий кашель, который будет беспокоить приступами.
- Потерю вес или отсутствие прибавки.
- Увеличение селезенки, печени, лимфоузлов.
- Увеличение количества эозинофилов в крови.
Конечно, последние два пункта симптомов смогут выявить только специалисты после обследования, но вот остальные могут заметить даже те, кто редко бывает с малышом.
Если же беспокоят хотя бы два из перечисленных симптомов, это уже повод обратиться к детскому врачу.
Также на видео-лекциях доктора Комаровского было озвучено, что врачи предполагают: аллергический дерматит, который в народе называют диатезом, тоже является симптомом лямблиоза, поэтому, если есть признаки этого заболевания, обязательно нужно обследовать ребенка на наличие паразитов.
При этом столь известный и опытный детский доктор подчеркивал, что иногда лямблиоз протекает совершенно бессимптомно и выявляется совершенно случайно, при сдаче анализов. А это говорит о том, что если есть подозрения, что ребенок мог заразиться, лучше всего не ждать проявления болезни, а пройти обследование. Это нужно в первую очередь для здоровья детей, а во вторую – для спокойствия самих родителей.
Доктор Комаровский считает, что прежде, чем начать лечение, необходимо все же убедиться сначала, что проблемы со здоровьем вызваны именно лямблиями, а не являются следствием того, что вчера, например, малыш бродил босиком по лужам или съел некачественное пирожное.
Лечить лямблиоз у детей сегодня не так уж сложно, если знать, как это делать правильно. На своих видео-лекциях столь известный детский доктор неоднократно рассказывал, как правильно избавляться от паразитов. А начинать лечение нужно с диеты, вернее — со сладкого: ученые доказали, что именно сладкоежки больше подвержены лямблиозу поскольку этот вид паразитов стремительно размножается как раз в сладкой среде.
Кроме того, детям нельзя давать:
- Цельное молоко.
- Колбасные изделия.
- Свежие хлебобулочные изделия.
- Консервы.
- Жареную еду.
- Газировку.
На одном из выступлений, видео, которого, можно посмотреть в Интернете, доктор Комаровский рассказывал, что лечение детей проводится за несколько этапов.
- Цель первого этапа, подготовить организм малыша до лечения. Для этого нужно с помощью лекарственных средств привести в норму выделение желчи.
- Второй этап – устранение причины заболевания, то есть устранение паразитов. Это выполняется при помощи фитотерапии, гомеопатических и фармакологических препаратов. Фармакологические препараты, которые должен назначать только детский доктор, это Фуразолидон, Метронидазол, Тиберал. Гомеопатические средства – Ликоподиум, Хелидониум и другие.
- Третий этап – реабилитация. Доктор Комаровский подчеркивает, что это не менее важный период лечения, как и оба предыдущие. В это время организм страдает от дисбактериоза кишечника и нехватки витаминов, поэтому крайне важно соблюдать гигиену, чтобы не произошло повторное заражение. Для этого нужно тщательно все мыть, в том числе и фрукты, не давать ребенку сырой воды, не купаться с ним в открытых водоемах, не допускать контактов с животными. Очень много «не» но как раз это поможет защитить детей от лямблий и сохранить их здоровье.
Во время лечения антипаразитарными препаратами, дней через 4-5, здоровье малыша может ухудшиться. Это нормально лямблии после приема лекарств погибают и токсины от их распада, впитываясь в кровь, стают причиной плохого самочувствия. Врачи рекомендуют для облегчения состояния детей, давать им слабительное и антигистаминные препараты. Но назначить их должен только доктор.
После того, как курс лечения будет завершен, и симптомов наблюдаться не будет никаких, обязательно нужно обследовать повторно малыша на наличие лямблий – некоторые особи все же могут остаться в организме и стать причиной повторного заражения.
источник
Под диагнозом «лямблиоз» обычно подразумевают:
- любой случай наличия лямблий у человека (с симптомами или без),
- лямблиоз с клиническими проявлениями (боли в животе, диарея или другой дискомфорт в ЖКТ ).
Наиболее удобной является классификация Шабалова и Староверова (1998), которая выделяет:
- скрытый лямблиоз (без клинических симптомов, носительство),
- манифестный лямблиоз (с клиническими проявлениями):
- кишечная форма (характерны дуоденит — воспаление 12-перстной кишки, энтерит — воспаление тонкого кишечника, гастроэнтерит — воспаление желудка и тонкого кишечника, дуоденогастральный рефлюкс — заброс содержимого 12-перстной кишки в желудок),
- билиарно-панкреатическая форма (различные дискинезии желчевыводящих путей, панкреатит — воспаление поджелудочной железы),
- форма с внекишечными проявлениями: нейроциркуляторная дистония, астеноневротический синдром, аллергические проявления,
- смешанная форма.
Чаще всего встречается (и диагностируется) кишечная форма лямблиоза (энтерит, дуоденит, дискинезия 12-перстной кишки, гастрит).
- клинически выраженный (с выраженными симптомами) — 13-43%,
- субклинический лямблиоз (с минимальными симптомами) — 50%,
- бессимптомный — 25-28%.
Если вы внимательно прочитали механизм развития лямблиоза, то заранее можете представить большинство симптомов лямблиоза. По официальной статистике, 70% больных лямблиозом — дети до 14 лет, а чаще всего болеют дети дошкольного возраста (см. заболеваемость).
Обычно лямблиоз имеет 4 периода:
- инкубационный (1-4 недели),
- острых клинических проявлений (до 5-7 дней),
- хронический (длительность разная),
- выздоровления.
Инкубационный период длится в среднем 1-4 недели, однако во время вспышек он может сокращаться до 5-10 дней. В это время никаких проявлений нет.
Период острых клинических проявлений длится не более 5-7 дней и протекает как острая кишечная инфекция. Наблюдаются:
- диарея без обезвоживания (очень характерна непереносимость лактозы, содержащейся в свежем молоке, в то время как кисломолочные продукты переносятся лучше. Подробнее про непереносимость лактозы читайте в теме про лечение диарей),
- тошнота, потеря аппетита,
- резкие боли в верхней и средней части живота,
- вздутие кишечника,
- изредка — кожная сыпь как при кори или краснухе,
- температура тела нормальная или субфебрильная (от 37° до 38° С).
В период стихания диареи начинают выделяться цисты, с этого момента и до выздоровления больной становится заразным.
Хронический период чаще протекает без симптомов или с минимальными проявлениями (изредка жидкий стул и вздутие кишечника). Возможны также аллергия, синдромы нарушенного всасывания, интоксикации и вегетативных нарушений.
При нормальном иммунитете, высокобелковой и низкоуглеводной диете возможно самостоятельное выздоровление — самоочищение организма от лямблий (в среднем за 6 месяцев). Если же иммунитет ослаблен, а питание неправильное и происходит повторное заражение цистами, то лямблии могут обитать в кишечнике очень долго.
Итак, свежее заражение лямблиями протекает как острая кишечная инфекция, а хронический лямблиоз проявляется сочетанием нескольких синдромов с разной степенью выраженности:
Теперь подробности каждого синдрома.
Синдром интоксикации и вегетативных нарушений
Характерная особенность — угнетенное, депрессивное состояние пациента. Лямбль не зря называл лямблию «паразитом тоски и печали».
- повышенная утомляемость, недомогание, плаксивость,
- раздражительность, нарушение сна,
- головные боли,
- головокружение,
- боли в области сердца,
- субфебрильная температура (от 37° до 38° С).
Всем пациентам с астеновегетативным синдромом рекомендуется проводить тщательный поиск глистов и паразитов.
Поражение органов пишеварения
Главными симптомами являются боли в животе и жалобы на диспепсические расстройства.
БОЛИ в животе весьма характерны для лямблиоза и имеют рефлекторное происхождение:
- локализуются в эпигастрии (верхняя часть живота) или около пупка,
- бывают сильные приступообразные (как при язве)
- или умеренные режущие или колющие возле пупка,
- возможны редкие приступы, как при аппендиците,
- боль может сочетаться с симптомами дискинезии желчевыводящих путей, холецистита (воспаление желчного пузыря) и холангита (воспаление желчных протоков печени).
Проявления ДИСПЕПСИИ (греч. дис — нарушение, пепсис — пищеварение) многообразны:
- тошнота (чаще всего!),
- снижение аппетита,
- отрыжка,
- горечь во рту (это типичный симптом при болезнях желчного пузыря),
- возможна рвота,
- метеоризм (повышенное газообразование в животе),
- диарея (у 50-75%),
- кашицеобразный кал со слизью,
- зловонный пенистый стул,
- чередование поносов и запоров,
- иногда бывают только запоры.
- налет на языке,
- неприятный запах изо рта (халитоз),
- болезненность и (или) урчание по ходу кишечника,
- положительные пузырные и (или) панкреатические симптомы,
- возможно умеренное увеличение печени.
При лямблиозе описано много кожных симптомов у детей, связанных с токсическим действием продуктов жизнедеятельности лямблий:
- бледность кожи (даже при высоких уровнях гемоглобина), особенно лица и носа («мраморная белизна» носа),
- неравномерный цвет кожи с желтушным оттенком шеи, боковых поверхностей живота, подмышечных складок,
- пигментация (потемнение) пупка и белой линии живота (она разделяет живот на левую и правую половину),
- «гусиная кожа» (фолликулярный точечный кератоз) на разгибательной поверхности рук, ног, сбоку живота,
- кожа ладоней и подошв становится кирпично-красной, затем оранжевой; появляются сухость кожи и шелушение сперва на кончиках пальцев, затем на всей ладони,
- очень мелкая папулезная (узелковая) сыпь на шее в виде прерывистых цепочек (впечатление «волнистого» потемнения шеи),
- поражение красной каймы губ от легкой сухости до воспаления с трещинами, заедами, шелушением,
- волосы истончаются и растут медленно, становятся разноцветными.
- рецидивирующий (обостряющийся) атопический дерматит с выраженным кожным зудом,
- упорный блефарит (воспаление краев века),
- приступы бронхиальной астмы,
- эозинофилия (эозинофилы — разновидность лейкоцитов, их в норме 1-5%. Повышенное количество эозинофилов в общем анализе крови называется эозинофилией и часто бывает при заражении паразитами),
- эозинофильные инфильтраты в легких (инфильтраты — уплотнения, скопления),
- изредка — боли в суставах.
У детей с лямблиозом чаще бывают острые аллергические состояния (крапивница, отек Квинке), причем они с трудом поддаются противоаллергическому лечению. Обратите внимание, что желудочно-кишечные симптомы при крапивнице и отеке Квинке у детей с лямблиозом появляются позже и выражены слабее, что приводит к несвоевременной диагностике. Рекомендуется ВСЕХ людей с аллергией проверять на лямблиоз.
При всех формах лямблиоза может наблюдаться плохое всасывание в ЖКТ и нарушение обмена веществ:
- дефицит витаминов (A, C, группы B и др.),
- дефицит минералов,
- гипохромная анемия,
- снижение массы тела, отставание ребенка в физическом развитии.
Описана редкая отечная форма лямблиоза кишечника с резким похудением, анемией, дефицитом многих витаминов, снижением уровня белка и голодными отеками.
В разном возрасте лямблиоз протекает по-разному.
Детей до 1 года беспокоит вздутие живота и плохое отхождение газов. Кал пенистый с кислым запахом и обилием зеленой слизи, встречаются «белые комочки» солей желчных кислот. Вокруг заднего прохода возникают опрелости (отек и покраснение) из-за раздражения кислым стулом. Ребенок беспокойный, сучит ножками, приступами раздраженно кричит днем и ночью. Колики в животе усиливают во время или после кормления.
В дальнейшем наблюдается склонность к запорам или чередование запоров и поносов с брызжущим, пенистым, зловонным стулом. Часто дети нормально развиваются и прибавляют в весе, несмотря на диарею, беспокойство и колики. В бактериологическом анализе кала обнаруживается много гнилостной микрофлоры, вследствие чего детей долго лечат от дисбактериоза.
Очень характерны аллергические заболевания кожи — от зудящей сыпи до экземы.
При хроническом лямблиозе у детей раннего возраста периодически возникают тошнота и рвота, разжиженный стул или запор. Аппетит сниженный или избирательный. Бывает непереносимость резких запахов и транспорта.
- кожа бледная, синева под глазами,
- язык обложен белым налетом,
- кишечник вздут, болезненный при пальпации.
В школьном возрасте дети жалуются на боли в животе, тошноту, дискомфорт (проявляется капризами или агрессивностью).
При хроническом лямблиозе:
- кожа приобретает грязноватый оттенок,
- под глазами появляются темные полукружья,
- неприятный запах изо рта,
- язык обложен налетом, иногда на языке образуются глубокие складки, похожие на трещины,
- появляются или усиливаются юношеские угри.
Часто выявляются болезни органов пищеварения:
- дискинезии желчевыводящих путей (это нарушение выделения желчи),
- другие проблемы желчного пузыря и печени: сниженный тонус желчного пузыря, повышенный тонус сфинктера (клапана) желчного пузыря, холестаз (застой желчи, сниженное поступление желчи в двенадцатиперстную кишку),
- функциональные расстройства желудка (т.е. без видимых структурных изменений),
- реактивный панкреатит (вторичные воспалительные изменения в поджелудочной железе из-за патологии кишечника и желчного пузыря).
Выявляются нарушения и в сердечно-сосудистой системе:
- экстрасистолы (возможно, рефлекторного происхождения из-за перерастяжения 12-перстной кишки),
- юношеская гипертензия (повышенное АД).
Чаще всего у взрослых наблюдаются следующие симптомы лямблиоза:
- боли в правом подреберье (усиливаются после жирной пищи),
- горечь или сухость во рту,
- тошнота,
- неустойчивый стул (то понос, то запор),
- боли над пупком (чаще) или вокруг пупка (реже),
- снижение аппетита,
- головные боли и головокружение.
В любом возрасте независимо от тяжести лямблиоза часто наблюдаются аллергические реакции:
- атопический дерматит,
- экзема,
- крапивница,
- бронхиальная астма (и другие бронхообструктивные синдромы).
Обратите внимание, что стандартное противоаллергическое лечение оказывается малоэффективным, в то время как лечение выявленного лямблиоза уменьшает аллергические реакции вплоть до их полного исчезновения. Возобновление аллергии после лечения лямблиоза бывает при неполной эрадикации (неполном излечении) лямблий и повторном заражении.
источник
Боль при лямблиях в организме – это один из основных симптомов заболевания. Лямблиоз является распространенной болезнью, которая затрагивает детей и взрослых, и провоцирует значительное ухудшение здоровья. Возбудители заболевания поражают печень и кишечник, могут распространяться на суставы, поражать нервные клетки, тем самым провоцируя многие заболевания.
При поражении кишечника лямблиями наблюдается значительное ухудшение работы желудочно-кишечного тракта. Появляются резкие боли в верхней, а затем и нижней части живота. Боли в животе могут сопровождаться и другими симптомами – тошнота, рвота, повышение температуры тела, высыпаниями на коже. Такое протекание болезни характерно для острой формы лямблиоза.
Заболевание в хронической форме проявляется несколько иначе. Боли в животе обретают периодический характер с резким появлением и угасанием. В это время может наблюдаться потеря аппетита, появляются частые головные боли, раздражительность, быстрая утомляемость, перепады настроения. В хронической форме лямблиоза ярко выражен дисбактериоз, запоры сменяются диареей, нарушается работа желудочно-кишечного тракта, происходит вздутие живота.
Боли при лямблиозе могут появляться под правым подреберьем. Больной может чувствовать
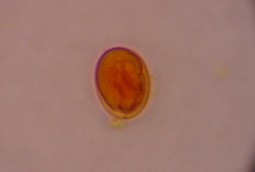
усиление боли в животе во время приема пищи, но чаще всего неприятные ощущения появляются в независимости от того ест человек в данный момент или нет. Появляется головокружение, тошнота, могут наблюдаться боли в районе пупка или эпигастрия. Процесс развития лямблиоза провоцирует сухость во рту, желтый налет на языке, горечь.
Стоит отметить, что боли в животе при лямблиозе имеют колющий или режущий характер. Возникают они спонтанно, бывают разные по продолжительности. В таких случаях важно обратить внимание на проявление и других симптомов – вялость, утомляемость, тошнота, потуги на рвоту. При наличии целого комплекса неприятных проявлений стоит немедленно обратиться к врачу.
Одним из характерных симптомов поражения организма лямблиозом является боль в суставах. Развитие инфекции в организме может привести к артриту. Такое аллергическое заболевание сопровождается болями в суставах, возникновением отеков вокруг пораженного участка, покраснением кожи над суставом. Поражение лямблиозом может привести к ограничению движения суставов, что несет значительный дискомфорт больному человеку и сильно ухудшает качество его жизни.

Боли в суставах при лямблиозе могут появиться и в том случае, если наблюдается резкое снижение иммунитета. Когда защитные силы организма ослаблены, лямблиозу легче поражать внутренние органы и ткани человека, что сказывается на общем состоянии больного. Поэтому при появлении каких-либо подозрительных проявлений со стороны нервной или пищеварительной системы нужно немедленно обращаться к врачу, чтобы определить истинную причину недомогания.
Острый лямблиоз чаще всего поражает детей маленького возраста. У них еще достаточно слабый иммунитет, что позволяет заболеванию прогрессировать. Одним из проявлений лямблиоза в таком случае может быть головная боль. Дети становятся более раздражительными, у них наблюдаются значительные перепады настроения, они быстро устают, пропадает аппетит, нарушается стул.
Лямблиоз в хронической форме более распространен среди школьников. Это уже запущенное заболевание, которое характеризуется не только головными болями, но и бледностью кожи, понижением защитных сил организма. В это время может развиться астма, появиться сухой кашель, дерматит, что существенно затрудняет диагностику истинного заболевания.

Стоит отметить, что заражение лямблиями дети переносят значительно тяжелее, нежели взрослые. У них более часто возникают головные боли, расстройства желудка, аллергические реакции. В связи с этим, необходимо при первых же симптомах обращаться к врачу, чтобы выяснить настоящую причину ухудшения состояния организма.
Лямблиоз – опасное заболевание, которое поражает внутренние органы детей и взрослых. В запущенных стадиях подобная патология может вызвать тяжелые осложнения со стороны нервной и пищеварительной системы. Важно понимать, что своевременное обращение к специалисту поможет предотвратить нежелательные последствия лямблиоза. Также необходимо помнить, что соблюдение правил гигиены, употребление в пищу только хорошо вымытых овощей и фруктов, кипячение воды для питья поможет защитить себя и своих близких от опасного и коварного заражения лямблиями.
источник
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Аскариды — одни из самых распространенных гельминтов в мире, ими заражено около 1 млрд. населения. Наиболее благоприятный климат для их распространения — с высокой влажностью и температурой среды выше средней.
Глисты аскариды способны нанести существенный урон человеческому организму, а при отсутствии противопаразитарной терапии и стать причиной смерти.
Заражение паразитами происходит фекально-оральным путем. На поверхность рук и продукты питания яйца могут попасть с земли, в которой были фекалии заболевших аскаридозом животных.
Цикл развития этого вида паразитов состоит из нескольких этапов, которые предвидят миграцию яиц, личинок и взрослых гельминтов в разные органы человеческого тела. Попавшие через рот яйца в кишечнике разрушаются, а появившиеся личинки проникают через стенки в сосуды и кровотоком разносятся в воротную вену, правое предсердие, а оттуда — в мелкую капиллярную сетку легких. Затем они перебираются в альвеолы, бронхи, трахею. Перемещение личинок по трахее вызывает кашель, в результате чего они попадают в ротовую полость, а затем снова заглатываются в органы пищеварения.
Аскаридоз — глистная инвазия, вызванная нематодами вида Ascaris lumbricoides. Существует более 280 видов гельминтов, но так как эти паразиты одни из наиболее распространенных, то аскаридами в обиходе часто называют любых глистов. С медицинской точки зрения такое определение не верно, эти нематоды существенно отличаются, как и другие виды друг от друга.
Определение возбудителя инвазии имеет решающее значение при выборе терапевтических мер — паразитов можно вывести определенными лекарствами, которые не одинаково эффективно действуют на все типы.
Аскариды — разновидность гельминтов, а не название паразитов в целом.
Симптомы глистной инвазии зависят от этапа развития аскарид в теле человека.
- Слабость, общее недомогание.
- Гипертермия (температура тела до 38,5 градусов).
- Увеличение лимфатических узлов, селезенки, печени.
- Пребывание в органах дыхательной системы может вызвать различные воспаления в легких, бронхах.
- Раздражение трахеи выражается не глубоким кашлем, иногда с отделением мокроты.
- Боль в груди.
- Цианоз (посинение).
- Удушье, сухие хрипы в груди.
- Миграция личинок по кровеносной системе, наличие их в сердце может стать причиной сердечно-сосудистых патологий.
- Характерны аллергические реакции на коже (крапивница). Высыпания красного цвета вызывают зуд и раздражение, мешают уснуть.
- Запор. Невозможность своевременного выведения токсинов из тела усугубляет и другие симптомы. Скопление аскарид в просвете кишечника образует пробку, из-за которой функция выведения кала практически блокируется.
- Снижение иммунитета. Сбои в работе защитной системы организма можно заметить по частым ОРВИ, обострению хронических патологий.
- Судороги эпилептического характера (вызваны токсинами).
- Ухудшение аппетита.
- Тошнота, рвота.
- Хроническая усталость.
- Боль в эпигастрии, правой подвздошной области, вокруг пупка.
- Головная боль и головокружение.
- Нарушение сна и как следствие — раздражительность.
Симптомы у взрослых могут быть слабо выраженными. Особенно это касается стадии, когда яйца только попали в тело человека — в это время редко можно заподозрить инвазию по заметным для больного признакам.
Осложнение аскаридоза наступает не часто. При отсутствии лечения и стремительном развитии аскарид, роста их количества могут возникнуть серьезные проблемы со здоровьем.
- Кишечная непроходимость — скопление глистов парализует работу кишечника.
- Миграция взрослых особей облегчается рвотой и антиперистальтикой, масштабная инвазия может сопровождаться выползанием паразитов через нос, рот, дыхательные пути, что может стать причиной асфиксии.
- Попадание аскарид в панкретобилиарную систему чревато панкреатитом, гнойным холангитом, механической желтухой, множественными абсцессами печени.
- Аскариды способны травмировать кишечник вплоть до его сквозной перфорации, при попадании глистов в брюшину развивается перитонит.
Для диагностирования аскаридоза применяют различные методы исследования, их эффективность зависит от стадии развития гельминтов в организме пациента.
- Рентген. Исследование нужно проводить 2-3 раза с промежутком в несколько суток. При проведении можно увидеть наличие перфорации, а также заметить смену размещения инфильтратов.
- Анализ крови. Лабораторное исследование направлено на выяснение уровня эозинофилов и лейкоцитов. Повышенный уровень свидетельствует об инвазии.
- Лабораторное исследование мокроты (обнаружение яиц нематод).
- Анализ кала на яйца глист (также могут быть заметны взрослые особи паразитов).
Для подтверждения аскаридоза важно провести ряд исследований, только так можно удостоверится в правильности поставленного диагноза.
Избавиться от глистной инвазии можно с помощью лекарств, которые назначит врач, или же методами народной медицины.
- Мебендазол. Детям старше 2 лет и взрослым по 100 мг 2 раза в сутки. Курс — 3 дня.
- Пирантел памоат. Детям старше 12 лет и взрослым с весом до 75 кг — по 750 мг, при весе более 75 кг — по 1000 мг однократно.
- Медамин. Взрослым массой до 60 кг по 10 мг/1 кг веса, более 60 кг — по 600 мг. Суточную дозу разделить на 3 приема, пить таблетки после еды.
- Пиперазина адипинат. Суточная доза до 4 мг, принимать перед сном.
- Альбендазол. Взрослым по 400 мг одноразово, повторить прием через 2 недели.
Дозировка и длительность курса лечения может корректироваться лечащим врачом в зависимости от состояния больного и того, как успешно патология поддается лечению.
Нетрадиционные методики также могут быть эффективными при борьбе с глистами в домашних условиях. Рецепты народной медицины против аскарид:
- Мелко измельчить лук, засыпать в посуду так, чтобы она была заполнена на половину. Оставшееся место до горлышка заполнить спиртом. Настаивать 10 дней. Принимать по 1-2 ст. л 2 раза в день. Детям можно использовать воду вместо спирта.
- Измельчить зеленый грецкий орех (4 ст. л), залить подсоленной кипяченой водой (200 мл). Настоять 30 минут, затем процедить. Пить в течение дня. Через 2 часа после последнего приема настоя принять слабительное.
- В 250 мл молока отварить очищенные зубки чеснока (1 большую головку). Кипятить 10 минут, остудить и процедить. Перед сном этой жидкостью сделать клизму. Можно применять детям, но взять 100 мл препарата. Повторять 7 дней подряд.
- Смешать 200 мл топленого молока с 10 зубками измельченного чеснока. Выпить за один раз, подождать 2 часа, а затем принять слабительное.
- Взять 500 г очищенных сырых семян тыквы, пропустить через мясорубку. Добавить 50 мл питьевой воды, 1 ст. л меда, тщательно перемешать. Принимать по 1 ст. л каждые 10 минут. Через 2 часа после последнего приема выпить слабительное.
- В равных частях смешать такие травы: полынь горькая, ромашка аптечная (цветки), пижма обыкновенная (цветки). На 200 мл кипятка использовать 1 ст. л трав. Настаивать 15 минут, пить 2 раза в сутки. Курс лечение — 3 дня.
- В равных частях взять листья полыни и сырые тыквенные семена, измельчить, залить спиртом (2/3 алкоголя на 1/3 сырья). Настаивать вдали от солнечных лучей в закрытой таре 7 суток. Принимать 2 раза в день по 1 ст. л за 30 минут до еды.
- Кожуру одного граната залить водой (750 мл). Настоять сутки, процедить. Пить по 250 мл 3 раза в день. В день лечения не есть, через 2 часа после последнего приема лекарства выпить слабительное.
- Измельчить свежие корни и траву чистотела. Взять 1 ст. л смеси, залить 1 стаканом горячей питьевой воды. Остудить, процедить, разделить на 2 приема, пить утром и вечером 3 дня.
- Жидкость для клизмы: 30 мл свежевыжатого морковного сока и 100 мл теплой воды. Применять 7 дней
- Смешать измельченные хрен и чеснок, 50 г смеси залить 500 мл водки. Настаивать 10 дней периодически взбалтывая. Процедить, пить по 1 ст. л дважды в сутки за 30 минут до приема еды.
- Ежедневно съедать по 50 г сырых очищенных тыквенных семян.
Выбирать рецепт для лечения нужно исходя из индивидуальной переносимости. Многие средства состоят из аллергенных продуктов — меда, молока — это нужно учитывать при склонности к атипичному реагированию иммунной системы.
Средства на основе спирта запрещены для терапии у детей и беременных.
В педиатрии важно верно определить дозировку для возрастной и весовой категории ребенка.
Препараты высокотоксичны, поэтому неверная доза может стать причиной передозировки, повысить риск возникновения побочных эффектов.
Аскариды у детей изгоняют такими лекарствами:
- Пирантел. Детям от 6 мес до 2 лет рекомендуемая доза — 125 мг, 2–6 лет — 250 мг, 6–12 лет — 500 мг.
- Мебендазол. Детям старше 2 лет по 100 мг дважды в день 3 дня.
- Пиперазина адипинат. В количестве 1,5-2 г дают подросткам 13-15 лет; 1-2 г — в 9-12 лет; 0,75-1,5 г — для возраста 6-8 лет; 0,5-1 г — в 4-5 лет; 0,3-0,6 г — в 2-3 года; 0,2-0,4 г — детям до 12 месяцев.
Также можно применять средства, приготовленные по рецептам народной медицины, не содержащие спиртовых компонентов.
Перед приемов любых медикаментов при беременности и лактации нужно проконсультироваться у терапевта, глистогонные средства — не исключение.
Чаще всего используют препараты на основе пиперазина адипината. Препарат узконаправленный, не воздействует на ребенка в утробе матери и не оказывает негативного эффекта через грудное молоко. Дозировка 1,5-2 г (максимальная 3-4 г). Пить в 2 приема за час до еды 2 дня подряд.
Не исключено назначение средств на основе пирантел памоата: он практически не всасывается в кровь и молоко, быстро выводится из организма, не оказывает негативного воздействия на ребенка. Дозировка: до 60 кг — по 750 мг, после 60 кг — 1000 мг.
Строго запрещено лечение препаратами на основе альбендазола для беременных и кормящих женщин.
Противоглистные средства имеют ряд противопоказаний. Это нужно учитывать при назначении, заменять лекарство на не менее эффективное, но приемлемое для пациента.
- Средства на базе альбендазола запрещены: во время лактации, беременности, детям до 2 лет и при индивидуальной непереносимости.
- Действующее вещество мебендазол запрещено при: беременности, кормлении грудью, острой печеночной и почечной недостаточности, болезни Крона, неспецифическом язвенном колите, гиперчувствительности к компонентам препарата, для детей до 2 лет.
- Противопоказания к применению пиперазина: органические поражения ЦНС, гиперчувствительность, хроническая почечная недостаточность.
- Мебендазол не рекомендован: при беременности в 1 триместре, во время лактации, с осторожностью назначают при диабете.
Самыми щадящими признаны средства на основе пиперазина и пирантела, но ориентироваться нужно на индивидуальную переносимость вещества и вспомогательных компонентов лекарства.
Аскаридоз при своевременном выявлении можно быстро вылечить. Нужно помнить о гигиене во время лечения и в повседневной жизни — обязательное мытье рук перед едой, продуктов перед приготовлением поможет избежать не только заражения аскаридами, но и другими глистами.
В наше время существует более 300 глистных заболеваний. Они поражают человеческий организм по-разному. Это распространённые и опасные болезни, которые приносят в нашу жизнь неудобства и даже смерть. Происходит это потому, что гельминтоз маскируется под другие заболевания, и трудно определить какая инфекция атакует организм.
Паразиты попадают в организм детей и взрослых разными путями. Некоторые через кожу, а другие с едой попадают в ротовую полость и желудочно-кишечный тракт. Глистная инвазия может поразить любой орган или ткань человека. Часто глисты обитают в кишечнике человека, поскольку это благоприятное место для паразитов. Но это не единственное место локализации. Паразитов можно встретить в лёгких, печени, мышцах, в сердце и других органах. Такой вид прозвали внекишечными. Существует две стадии течения болезни: острая и хроническая. На ранней стадии организм подвергается интоксикации, а хроническая характеризуется воспалительными процессами. Протекание болезни напрямую зависит от типа паразитов и места локализации.
Попадая в организм человека, паразиты не сразу дают о себе знать. Это и составляет основную проблему. Признаки глистов появляются через две недели после заражения. В такие моменты повышается температура, видны кожные высыпания и ноющие боли в области желудка. Также резко ухудшается аппетит, появляются сильные головные боли, нарушается работа кишечника. Если есть первые признаки нужно неотложно обратиться за помощью к врачам.
Как уже известно дети страдают от глистов и взрослые. Находясь в организме, они отнимают большинство питательных веществ и витаминов. Это приводит к проблемам. Признаки присутствия паразитов в организме взрослого человека:
- Аллергия, появление угрей, фурункулов.
- Сильный кашель.
- Воспаление дыхательных путей, насморк.
- Снижение иммунитета.
- Депрессия, нервозность.
- Боли в суставах.
- Боли в желудке, диарея, запор.
Глистная инвазия лёгких может не проявляться на протяжении многих лет. После попадания в человеческий организм личинки паразитов стремительно начинают развиваться. При этом появляются такие симптомы:
- Упадок сил, слабость.
- Одышка и приступы удушья.
- Сильный, мокрый кашель.
- Боль и дискомфорт в области грудины.
- Частые рвотные позывы, признаки токсикоза.
- Снижения аппетита и массы тела.
В тех местах где паразиты проникают образуются рубцы и спайки, меняется форма лёгких. Также может появиться астма, пневмония, бронхит, плеврит. У инфицированного человека снижается трудоспособность, даже случаются летальные исходы.
Кишечник является основным местом локализации гельминтов. Первые симптомы появляются, когда яйца паразитов начинают расти и размножатся. Своим количеством глисты перекрывают просвет кишечника, раздражают слизистую оболочку и могут спровоцировать её разрыв. Это приводит к кровотечению и глисты попадают в брюшную полость. Также присутствуют другие симптомы:
- диарея;
- тошнота;
- вздутие живота;
- усталость;
- дизентерия;
- зуд в заднем проходе;
- метеоризм;
- дерматит;
- экзема.
Организм больного человека ослабевает, отравляется ядами, которые вызывают паразиты.
Также паразитов очень часто можно встретить в желудке, поскольку, это место самое благоприятное для их размножения. Если человека беспокоят частые расстройства желудка, боли и покалывания в области пупка. Запор резко переходит в диарею, снижение аппетита или постоянное чувство голода также присутствует скрежет зубами и бессонница.
Кроме желудка, от гельминтоза страдает и печень. Поражение печени личинками токсокар или печёночным сосальщиком ведёт к серьёзным последствия. Иногда локализовавшись в печени, паразиты размножаются, а орган вследствие заражения разрывается под давлением сотен паразитов.
Дирофиляриоз в основном поражает животных, но и человека не обходит стороной. Переносчиками этого заболевания являются комары, клещи, мухи и другие насекомые. Различают две формы дирофиляриоза: кожная и глазная. Кожная форма встречается у человека часто, попадая в организм после укуса комара. В месте укуса появляется уплотнение, которое постепенно начинает мигрировать и вызывает у больного неприятное чувство ползания и шевеления в разных участках тела (подкожный дырофиляриоз изображён на фото). Если больной не обратился за помощью появляется покраснение и сильные боли в области очага.
Также очень распространена глазная форма. Паразит проникает под веки и может попасть в глазное яблоко. Это проявляется покраснением и отёком, конъюнктивитом и сильным зудом в области поражения. Также человека не покидает чувство присутствия инородного тела в глазу. Независимо от формы, все больные жалуются на бессонницу, нервозность, усталость.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Горло очень особенная часть организма, которая обладает чувствительностью. Если оно воспалено мы чувствуем боль, но иногда нас могут посетить и другие ощущения. Это может быть, першение, шевеление, движение в горле. Причины таких ощущений могут быть самые разные, но всем почему то кажется, что это связано именно с глистами. Нужно отметить то, что в горле паразиты жить не могут, поскольку для них это неестественная среда обитания. Бывают такие случаи, что после попадания в организм, паразиты начинают быстро размножаться и расти иногда достигая 15 метров длины. Под давлением большинства некоторые особи могут по пищеводу попасть в горло. Если такое случается у человека появляется чувство удушья, сильный кашель.
Поражение мозга происходит через носовую полость. Яйца глистов попадают в корковый центр, где уничтожают клетки и размножатся. На месте погибших клеток образуются мёртвые ткани, которые приводят к воспалению мозга. У больного наблюдается сильная головная боль, слабость, рвотные позывы и даже галлюцинации. Без врачебной помощи в течение двух недель человек впадает в кому и умирает.
Тяжкая форма гельминтоза мозга, которая привела к летальному исходу изображена на фото. Мозг практически полностью разрушен.
В крови может находиться несколько видов паразитов и все они пагубно влияют на здоровье. Симптомами пребывания глистов в крови являются: лихорадка, головокружение, боли в суставах, онемение ног, а также увеличиваются лимфатические узлы. Эта болезнь опасна вплоть до летального исхода.Обнаружить паразитов в крови не представляет сложности. Фото яиц можно найти в любом поисковике.
Как известно, одним из основных симптомов глистной инвазии, являются высыпания на коже, аллергия. Сложность протекания этого симптома зависит от места локализации и количества, поступающих антигенов. Наличие в организме глистов резко ухудшает состояние кожи. На ней моментально появляются высыпания. Это происходит из-за токсинов, которые выделяют паразиты. Явные признаки интоксикации организма, проявляющиеся на коже:
Если появилась высыпания или другие признаки аллергии не стоит сразу подозревать глистную инвазию, ведь аллергия может появиться отчего угодно. Чтобы исключить все варианты необходимо обратиться к дерматологу за консультацией и определить точную причину инфекции.
Заразится глистами просто, а вылечить сложно. Основными симптомами появления глистов является анемия, истощение, зуд в анальном отверстии. Лечение зависит от скорости определения вида паразитов и проявления симптомов. Острые и хронические формы заражения глистами лечить сложнее.
Симптомы всегда зависят от паразита. Больше всего страдает от непрошеных гостей желудочно-кишечный тракт и печень.
Лечение глистной инвазии у взрослых процесс тяжёлый и кропотливый. В курс лечения входят противопаразитарные препараты, иммуномодуляторы, сорбенты. Приём препаратов против заражения глистами контролируется доктором.
Кто хоть раз встречался с этими удивительными микроорганизмами знает, что избавиться от них не так уж просто. Нужно следить за своей гигиеной, чтобы избежать заражения. Если же вы заметили, что в организме присутствуют признаки паразитов, следует срочно бежать в клинику. Там посоветуют сдать анализы и при необходимости начать немедленное лечение. От заражения гельминтами не застрахован никто. Лучше соблюдать меры профилактики, обращаться при первых признаках к доктору и проводить тщательно лечение.
Всем родителям следует хорошо разобраться, что такое энтеробиоз, каковы его симптомы и как проводится лечение этого заболевания у детей. Ведь ребёнок, в организме которого живут и размножаются глисты, болезненности не ощущает. Лишь когда заболевание приобретает острую форму, по отдельным элементам его поведения можно предположить глистную инвазию высокой интенсивности.
Главный симптом заболевания глистами – сильный прианальный зуд в ночное время. Ребёнок тянет руки к заднему проходу, беспокоится, плохо спит. Это тоже один из путей как обнаружить у ребенка заболевание.
Далее в статье рассказано подробно, как определить острицы у ребенка, приводятся все основные симптомы, даются фото.
В желудочно-кишечный тракт острицы обычно проникают контактно-бытовым или фекально-оральным путём. Когда гельминты ночью выползают из прямой кишки наружу, чтобы отложить свои яйца вокруг ануса, возникает сильный зуд в этой области.
Расчёсывая потом руками зудящую область, ребёнок заносит яйца паразитов себе под ногти, ими в изобилии покрывается кожа на пальцах. То, что в организме заселились острицы, подскажут простые симптомы, которые у детей хорошо заметны.
Попавшие снова в кишечник ребёнка яйца остриц за несколько дней превращаются в личинки. За две-три недели из личинок вырастают взрослые особи. Среднее время жизни взрослых червей в кишечнике составляет около трёх недель.
Если начать лечение и строго соблюдать правила личной гигиены, то самозаражение (реинвазия) прекращается, а кишечник освобождается от остриц.
При этом нельзя забывать, как можно определить острицы у детей, их симптомы. Фото в статье помогут во всём разобраться.
Лишь к школьному возрасту родителям удаётся приучить малыша к соблюдению правил личной гигиены. А пока он посещает детский сад и тесно контактирует с другими детьми, избавиться от остриц почти невозможно. Даже вылечившись полностью, ребёнок быстро получает повторное заражение глистной инвазией.
Несмотря на то, что яйца остриц различимы лишь при большом увеличении, факт самого заражения глистами можно обнаружить и без микроскопа.
Нередко родители обнаруживают острицы прямо на коже или на одежде ребёнка. Это извивающиеся черви небольшой длины (до 10 мм) белого цвета. По форме и цвету острицы очень похожи на обрывки белой нити.
Как только обнаружены острицы у ребёнка, не стоит отслеживать симптомы болезни и безотлагательно начать лечение. Фото живых остриц приводится ниже.
Извивающиеся червячки белого цвета с острыми краями на фото – острицы. Они похожи на кусочки ниток, разбросанных по поверхности. Это взрослые особи, которые хорошо видны невооружённым глазом, как на одежде, так и в только что выпавшем кале. В следующие секунды они начнут прятаться вглубь каловой массы, и обнаружить их уже так просто не удаётся.
Обнаружить энтеробиоз у детей можно, лишь хорошо зная его симптомы и признаки. Многое здесь зависит от настойчивости родителей, от их наблюдательности.
Расчёсы в области ануса также говорят о заболевании.
Нередко заражение глистами создаёт предпосылки для аллергических реакций ребёнка на различные раздражители. Это также является сигналом к исследованию на глистную инвазию.
Важно, чтобы родители хорошо знали, что такое острицы, симптомы этого заболевания и что представляет их лечение у детей.
То, что в организме ребёнка поселились острицы, проявляется в элементах его поведения:
- засыпая, малыш каждый раз капризничает, нередко доходя до истерики;
- если засыпание проходит без истерики, то всё равно он долго ворочается, ёрзает ножками;
- в области ануса он испытывает сильный зуд, от чего руки ребёнка постоянно тянутся к промежности, этот признак самый очевидный;
- головные боли у ребёнка, часто возникающие головокружения;
- на фоне отказа от еды вдруг возникает повышенный аппетит, происходит обильное выделение слюны;
- боли в животе, в основном в околопупочной области;
- скрежет зубами во сне по ночам;
- у большинства заражённых детей наступает длительное расстройство пищеварения, запоры чередуются с диареей.
Ещё одним, причём явным симптомом заражения ребёнка глистной инвазией является присутствие в его кале половозрелых особей паразитов. Белые черви-ниточки, находясь на поверхности кала, производят шевеления с целью зарыться в его массе.
Часто исследуя кал в горшке, можно своевременно обнаружить гельминтоз. Но острицы лишь в первые минуты заметны на выпадающих из прямой кишки каловых кусочках. Очень быстро они прячутся внутрь кала.
Если у ребёнка обнаружены острицы, то курс лечение должны пройти все члены семьи. Индивидуальное лечение в этом случае не даст устойчивого результата, так как будет происходить непрерывный процесс перезаражения выздоровевших людей больными с помощью яиц гельминтов. Если гельминты заведутся снова, то об этом скажут уже знакомые нам симптомы остриц у ребенка.
В начальной стадии заражения можно обойтись клизмой перед сном с содовым раствором. При этом на 200 грамм тёплой воды нужно взять пол чайной ложечки соды. Таким путём из прямой кишки человека будут вымываться особи глист женского пола. Зуд вокруг ануса после клизмы значительно уменьшится.
Процесс заражения окружающих резко замедлится, так как одежда ребёнка и постельное бельё больше не будут засеяны яйцами паразитов. Как размножаются острицы у детей, первые симптомы и на что должно быть направлено лечение, показано на фото.
Более быстрым путём избавления является лечение специальными медикаментами. Это Вермокс, Немазол или Пирантел. Препарат принимается однократно в соответствующей весу ребёнка дозе. Для окончательного уничтожения паразитов нужен повторный приём этого препарата через 10-12 дней.
Эти сильные препараты уничтожают острицы у ребенка, исчезнут и их признаки.
Но надёжнее уничтожить острицы у детей комплексным лечением. Эта комбинированная схема лечения глистной инвазии выглядит так:
- четыре дня подряд ребёнку даётся Лактофильтрум ;
- по завершению — водная клизма и приём внутрь противоглистного препарата (можно Вермокс);
- вторая клизма очистительная;
- повторение всего курса через две недели;
- через неделю после завершения сдача новой пробы инвазию.
Важно! После приёма антигельминтов острицы массово погибают, но из кишечника они активно не выводятся, в большинстве остаются там. В это время возможны интоксикации организма, которые проявляются в болях в животе, головокружении с тошнотой, жидком стуле.
Чтобы токсины, образующиеся при массовой гибели гельминтов, вывести из кишечника, необходим приём сорбирующих веществ типа Лактофильтрума с последующими клизмами очистки.
Очень важно после прохождения курса лечения от глистной инвазии не заразиться энтеробиозом повторно. Для этого нужно неотступно соблюдать строгие правила личной гигиены ребёнка. Ведь излечиться от лёгкой стадии заболевания значительно проще, чем от тяжёлой.
Для лечения лёгкой стадии медицинские препараты обычно не используются.
Гигиенические правила для предупреждения заражения энтеробиозом:
- коротко остриженные ногти;
- дважды в день – утром и вечером – подмывать малыша тёплой мыльной водой;
- тщательно мыть руки каждый раз после туалета и перед едой;
- после вечернего подмывания одевать в чистое проглаженное бельё;
- утром бельё менять;
- при температуре не ниже 90 градусов по Цельсию простирать всё нательное и постельное бельё членов семьи;
- всё бельё, которое не подлежит стирке, прогладить горячим утюгом;
- дверные ручки, туалет и остальное помещение должны протираться влажной тряпкой.
Как видно, борьба с глистами не так уж и легка. Но иного пути нет, если вы хотите, чтобы ребёнок и вся остальная семья надёжно избавились от паразитов.
Лишь постоянное соблюдение правил санитарии и гигиены даст положительный результат. Мыть нижнее бельё ребёнка регулярно, а после просушки гладить его горячим утюгом – одно из этих правил. И, конечно, тщательно подмывать малыша с мылом перед сном и после дефекации.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
При каких заболеваниях возникают боли в животе вокруг пупка?
На околопупочную зону передней стенки брюшной полости проецируется часть тонкого кишечника, а именно петли тощей кишки. Поэтому боль в животе вокруг пупка, как правило, свидетельствует о заболевании этого органа.
Тощая кишка является средним отделом тонкого кишечника и находится между двенадцатиперстной кишкой, которая расположена выше – в эпигастрии (под ложечкой), и подвздошной кишкой, которая в соответствии с названием расположена в правой подвздошной области (ниже пупка справа).
В тощую кишку поступает уже обработанное в верхних отделах пищеварительного тракта кишечное содержимое, смешанное с желчью и секретом поджелудочной железы. Здесь происходят сложные процессы пристеночного пищеварения, именно отсюда поступает в кровь основная масса питательных веществ, здесь же происходит обратное всасывание пищеварительных соков (в норме в день в желудочно-кишечный тракт пищеварительные железы выделяют до 10 л жидкости).
При повреждении тощей кишки ее функция нарушается, и жидкое содержимое с повышенной скоростью проходит через этот участок пищеварительного тракта. В результате нарушения всасывания воды развивается так называемая энтеральная диарея – жидкий водянистый или кашицеобразный стул, который беспокоит пациента три-пять раз в сутки.
Таким образом, боль в животе вокруг пупка часто сочетается с поносом. В таких случаях следует обращать внимание на характер испражнений (цвет, запах, наличие пены, кусочков непереваренной пищи и т.п.).
Тощая кишка находится достаточно далеко от заднепроходного отверстия, так что кишечное содержимое должно еще преодолеть часть тонкого и весь толстый кишечник. Поэтому при кровотечениях из этого отдела пищеварительного тракта кал приобретает вид темной вязкой массы (так называемый дегтеобразный стул), в случае появления такого тревожного симптома следует немедленно обращаться за медицинской помощью.
Поскольку в тонком кишечнике происходит окончательное переваривание пищи и всасывание питательных веществ в кровь, длительно протекающее нарушение деятельности тощей кишки неизбежно приводит к истощению пациента.
Поэтому даже при отсутствии каких-либо других тревожных симптомов время от времени появляющаяся боль в животе вокруг пупка в сочетании со склонностью к поносам должна рассматриваться как показание к обращению к врачу (терапевту или гастроэнтерологу).
Наиболее часто боль вокруг пупка свидетельствует о таких заболеваниях:
1. Острая непроходимость тощей кишки;
2. Нарушения кровообращения в сосудах брыжейки, снабжающей тощую кишку;
3. Воспаление тощей кишки (еюнит);
4. Недостаточная выработка ферментов, необходимых для нормального пищеварения в тощей кишке;
5. Злокачественные опухоли тощей кишки;
6. Функциональные нарушения моторики тощей кишки (синдром раздраженного кишечника).
Как видим, боль в животе вокруг пупка могут вызывать самые различные по своей природе заболевания. Все они имеют свои особенности, учитывая которые можно значительно ограничить диагностический поиск. Поэтому при появлении такого рода болевого синдрома следует обращать внимание на следующие моменты:
- характер болевого синдрома (колющие, режущие, схваткообразные боли и т.д.);
- что предшествовало возникновению болей (употребление тех или иных продуктов, физическая нагрузка и др.);
- характер сопутствующих патологических симптомов (температура, рвота, понос, резкое ухудшение общего состояния и т.д.).
Предоставление лечащему врачу полной информации о заболевании поможет установить диагноз в кратчайшие сроки и приступить к адекватному лечению.
Боли в животе вокруг пупка могут возникнуть при нарушении продвижения кишечного содержимого по тощей кишке. Причиной патологии может быть механическое препятствие – закупорка просвета тощей кишки клубком аскарид, желчным камнем, разросшейся злокачественной опухолью (так называемая обтурационная кишечная непроходимость) или сдавление тощей кишки снаружи (спаечный процесс, заворот кишок).
У детей и лиц молодого возраста острая непроходимость тощей кишки может возникнуть в результате инвагинации – патологического внедрения участка кишечника внутрь соседнего вместе со всеми оболочками и частью брыжейки, в которой расположены сосуды, питающие стенку кишки.
Каковы бы ни были причины, вызвавшие нарушение продвижения кишечного содержимого, ответная реакция организма заключается в повышении силы и частоты перистальтики вышележащего отдела тощей кишки, клинически это проявляется возникновением схваткообразной боли вокруг пупка.
Приступы таких болей возникают, как правило, без видимой причины, часто ночью, что связано с физиологическим ритмом работы кишечника. В случае заворота кишечника или инвагинации больные нередко рассказывают о повышенной физической нагрузке накануне приступа. Кроме того, у таких пациентов часто обнаруживается наличие предрасполагающих факторов к развитию данного вида кишечной непроходимости (резкое снижение веса, юный возраст).
Боли вокруг пупка при острой непроходимости тощей кишки быстро достигают высокой интенсивности, светлые промежутки между схватками уменьшаются и боль становится нестерпимой.
Боль сопровождается мучительной многократной рвотой, которая приносит пациенту некоторое облегчение, однако не снимает боль. Сначала в рвоте присутствует съеденная накануне пища, затем – кишечное содержимое с характерным запахом.
Еще один характерный симптом острой кишечной непроходимости – задержка стула и газов. Этой задержке может предшествовать однократный жидкий стул, связанный с изгнанием содержимого из участков кишечника, расположенных ниже зоны поражения.
Со временем интенсивность рвоты и болевого синдрома начинает снижаться, что связано с истощением нервной ткани стенки кишечника. В таких случаях на фоне затухания боли состояние больного начинает прогрессивно ухудшаться, появляется симптоматика начинающегося шока (снижение артериального давления до 100 мм.рт.ст. и ниже, повышение частоты сердечных сокращений до 100 ударов в минуту и выше, слабость, головокружение, холодный липкий пот, страх смерти или полная апатия).
Особенно тяжело протекает острая кишечная непроходимость при вовлечении в процесс брыжейки кишечника (заворот или инвагинация кишки, спаечная болезнь). Потому что при таком механизме развития острой кишечной непроходимости в пораженный участок кишки прекращается поступление питательных веществ и происходит некроз стенки кишечника с развитием перитонита (воспаления покрывающей органы брюшной полости оболочки).
Подозрение на кишечную непроходимость является показанием к срочной госпитализации в хирургическое отделение стационара. Именно для острой тонкокишечной непроходимости характерен афоризм «Чем дольше живет больной до операции, тем меньше после нее». Безусловно, прогноз во многом зависит от причины нарушения продвижения кишечного содержимого, однако вопрос жизни и смерти зачастую решают именно упущенные часы промедления.
Острая боль в животе вокруг пупка возникает также при остром нарушении кровообращения в сосудах тонкого кишечника (острое нарушение мезентериального кровообращения). В таких случаях возникают очаги некроза в участке кишки, который питают пораженные сосуды (инфаркт кишечника) и развивается перитонит.
Наиболее часто причиной острого нарушения мезентериального кровообращения становится эмболия сосудов брыжейки – то есть закупорка сосудов кусочками тромбов, занесенными из сердца и аорты. Наиболее часто такое осложнение возникает при заболеваниях сердечно-сосудистой системы, сопровождающихся образованием тромбов в камерах сердца и в полости аорты, таких как декомпенсированные пороки сердца, инфаркт миокарда, мерцательная аритмия, атеросклероз аорты, аневризма аорты и др.
Другая частая причина острого нарушения мезентериального кровообращения – закупорка просвета мезентериальных артерий тромбом (тромбоз мезентериальных артерий) или атеросклеротической бляшкой. Пристеночные тромбы в артериях, питающих тонкий кишечник, чаще всего возникают при атеросклерозе, реже при других системных заболеваниях сосудов (тромбангиит, узелковый периартериит и др.).
Реже причиной развития острого нарушения кровообращения в мезентериальных сосудах становится сдавление артерий извне злокачественными опухолями желудка и поджелудочной железы.
Клиническая картина острого нарушения мезентериального кровообращения мало зависит от причинного фактора и начинается с приступа мучительных схваткообразных болей в животе вокруг пупка.
Боли возникают без предвестников и очень быстро достигают крайне высокой интенсивности, так что пациенты стараются принять вынужденное положение в постели (как правило, боли стихают в коленно-локтевом положении). Болевой синдром чрезвычайно упорный, его сложно снять даже с помощью морфина.
Боль сопровождается учащением сердечных сокращением, повышением артериального давления на 30-40 мм.рт.ст., появлением холодного липкого пота, ощущением ужаса.
Другие особенно характерные признаки острого нарушения мезентериального кровообращения – рвота и послабление стула. Эти симптомы появляются сразу же после развития болевого синдрома и являются реакцией кишечника на ишемию.
В самом начале характерна одно-двукратная рвота желудочным содержимым и понос. Через 6-12 часов после начала заболевания, когда боль в животе стихает вследствие гибели нервных рецепторов кишки (стадия инфаркта кишечника), появляется кровь в рвоте и каловых массах, или выделения типа малинового желе из заднего прохода.
В дальнейшем развивается классическая картина перитонита: боль в животе приобретает разлитой характер, происходит задержка стула и газов, состояние больного прогрессивно ухудшается.
Пациентам с диагностированными тяжелыми заболеваниями сердечно-сосудистой системы следует помнить, что появление мучительных схваткообразных болей в животе в сочетании с рвотой и поносом служит показанием к экстренной госпитализации в хирургическое отделение стационара.
Прогноз при остром нарушении мезентриального кровообращения зависит как от причины, вызвавшей патологию, так и от быстроты оказания высококвалифицированной медицинской помощи.
Хроническое нарушение мезентериального кровообращения (брюшная жаба) чаще всего возникает при таких тяжелых системных поражениях артериальных сосудов, как атеросклероз и неспецифический аортоартериит.
Наиболее характерным симптомом брюшной жабы являются специфические болевые приступы, имеющие следующие черты:
- боль локализуется вокруг пупка, нередко распространяясь на эпигастрий (под ложечку) и в правую подвздошную ямку (книзу и вправо от пупка);
- приступ боли возникает через 20-40 минут после еды;
- болевой синдром носит выраженный схваткообразный характер;
- боль утихает после приема нитроглицерина.
Хроническое нарушение мезентериального кровообращения склонно к медленно прогрессирующему течению вследствие развития основного заболевания (атеросклероз, неспецифический аортоартериит).
Со временем больные сильно худеют, как вследствие голодания (пациенты вынуждены ограничивать себя в еде, поскольку прием пищи вызывает боль), так и вследствие развивающихся дегенеративных изменений в кишечнике, затрудняющих всасывание питательных веществ.
При длительном течении заболевания развивается дисфункция кишечника, проявляющаяся урчанием в животе после еды, метеоризмом, запорами. Со временем запоры могут смениться поносами с возникновением хронической диареи.
При подозрении на хроническое нарушение мезентериального кровообращения следует в плановом порядке обращаться к лечащему врачу-терапевту, возможно, понадобятся консультации гастроэнтеролога и кардиохирурга.
Боль вокруг пупка – характерный симптом хронического воспаления тощей кишки. Это заболевание в медицине называют хроническим еюнитом. Если воспалительный процесс охватывает весь тонкий кишечник, говорят о хроническом энтерите. В таких случаях боли вокруг пупка сочетаются с болями в эпигастрии и в правой подвздошной области.
О хроническом еюните следует подумать, прежде всего, в тех случаях, когда имеются факторы, способствующие развитию данного заболевания, такие как:
- перенесенные кишечные инфекции (дизентерия, сальмонеллез, стафилококковая инфекция, энтеровирусные инфекции);
- паразитарные заболевания и глистные инвазии (лямблиоз, аскаридоз и др.);
- алиментарный фактор (питание всухомятку, несбалансированный рацион (употребление преимущественно углеводной, бедной витаминами пищи), злоупотребление острыми блюдами и пряностями;
- пристрастие к алкогольным напиткам;
- пищевая аллергия;
- хронические нарушения кровообращения в мезентериальных сосудах;
- врожденные аномалии строения кишечника или перенесенные операции на органах желудочно-кишечного тракта;
- заболевания желудка и двенадцатиперстной кишки, хронический панкреатит, хронический гепатит, цирроз печени, патология желчновыводящих путей;
- болезни почек, ведущие к развитию почечной недостаточности;
- эндокринная патология (тиреотоксикоз, сахарный диабет);
- системные заболевания соединительной ткани;
- обменные нарушения (подагра);
- некоторые кожные заболевания (псориаз, экзема);
- тяжелые патологии дыхательной и сердечно-сосудистой системы;
- иммунодефицитные состояния.
Боль вокруг пупка при еюните может носить различный характер. Наибольшее беспокойство причиняют спастические боли, вызванные спазмами мускулатуры кишечника. Такие боли имеют высокую интенсивность и схваткообразный характер.
Боли в животе, связанные с метеоризмом, вызваны растяжением воспаленной слизистой оболочки скапливающимися в просвете кишечника газами. Такие боли носят постоянный характер, и стихают после отхождения газов или после дефекации.
Хронический воспалительный процесс в тощей кишке приводит к развитию мезаденита (реактивному воспалению лимфатических узлов брыжейки). Мезаденит проявляется болезненностью по ходу брыжейки тонкого кишечника (справа и снизу от пупка – область пупка – левое подреберье).
Если в воспалительный процесс вовлекается нервный аппарат кишечника и развивается ганглионит (воспаление узлов вегетативной нервной системы), то боли приобретают специфический жгучий характер.
Боли в животе, связанные с мезаденитом и воспалением нервных ганглиев, имеют постоянный характер, не стихают после дефекации и отхождения газов, не снимаются при приеме спазмолитиков (Но-шпа и т.п.).
Боли вокруг пупка при еюните, как правило, сочетаются с диареей. В тяжелых случаях частота стула может достигать 20 раз в сутки. Такой характер диареи связан с множественностью механизмов, обуславливающих послабление стула:
- повышенная секреция желез кишечника;
- воспалительные реакции, способствующие повышению онкотического давления в просвете кишечника (в полость тощей кишки попадают вещества, которые «притягивают» к себе жидкость);
- ускоренная моторика тонкого кишечника;
- недостаточное обратное всасывание желчных кислот, имеющих послабляющее действие.
Иногда понос возникает сразу после еды и сопровождается общей слабостью, дрожанием рук, падением артериального давления и повышением частоты сердечных сокращений.
Каловые массы, как правило, не содержат крови и слизи. Однако их количество увеличено, кал светло-желтого цвета жидкий или кашицеобразный, в нем заметны кусочки непереваренной пищи.
Дисбактериоз может вносить свои изменения в характер каловых масс. При преобладании бродильных процессов каловые массы пенистые, а при гнилостных – зловонные.
При выраженном нарушении пищеварения в тощей кишке развивается стеаторея (жирный кал). В таких случаях каловые массы приобретают серый цвет с жирным блеском и мазевидную консистенцию.
Еще один характерный симптом хронического еюнита – непереносимость сладкого молока. Боли вокруг пупка в сочетании с метеоризмом и поносом появляются или усиливаются после употребления блюд содержащих молочный сахар – лактазу.
Поскольку при хроническом еюните нарушается всасывание питательных веществ в кровь, развиваются признаки дисбаланса обмена белков, жиров, углеводов и минералов. Нарастают симптомы авитаминоза. Данные нарушения получили название общего энтерального синдрома, характеризющегося такими признаками, как:
- общая слабость, головная боль, головокружения, раздражительность, ухудшение функции памяти и внимания;
- прогрессирующее снижение массы тела, исчезновение подкожной жировой клетчатки, атрофия мышц;
- ухудшение аппетита;
- сухость и шелушение кожи, серый цвет кожных покровов, трещины на губах, пигментные пятна на лице и шее, ломкость ногтей, выпадение волос;
- хроническая железодефицитная анемия;
- признаки полигиповитаминоза (кровоточивость десен, носовые кровотечения, «куриная слепота», «заеды» в уголках рта, ощущение ползания мурашек по коже и др.)
Разумеется, все описанные выше симптомы развиваются постепенно. Однако, как показывает клинический опыт, случаи запущенного хронического энтерита сегодня не редкость. Поэтому при периодически появляющихся болях в животе вокруг пупка, сочетающихся с послаблением стула и метеоризмом, не следует заниматься самолечением и ждать развития всего комплекса признаков обменных нарушений. Единственная гарантия восстановления здоровья – это своевременное обращение к лечащему врачу (терапевту или гастроэнтерологу).
Боли в животе вокруг пупка в сочетании с диареей и метеоризмом характерны также для такой группы заболеваний, как энзимодефицитные энтеропатии. Под этим названием объединяют патологии, в основе развития которых лежит врожденная или приобретенная недостаточность выработки определенных ферментов или их биохимическая неполноценность.
В результате дефекта или недостаточности ферментов определенные сложные вещества не расщепляются на более простые, что приводит к нарушению всего процесса пристеночного пищеварения и всасывания питательных веществ.
Клинически энзимодефицитные энтеропатии проявляются непереносимостью определенных продуктов. При отсутствии адекватного лечения, которое заключается, прежде всего, в соблюдении диеты, энзимодефицитные энтеропатии у детей приводят к отставанию в физическом и психическом развитии, а у взрослых – к возникновению общего энтерального синдрома.
Наиболее часто встречается глютеновая энтеропатия, развивающаяся в результате врожденного или приобретенного дефицита фермента, расщепляющего глютен.
Как правило, первые клинические симптомы заболевания появляются в младенческом возрасте после включения в меню каш из зерновых продуктов, содержащих глютен (манная, овсяная, ячная каши и т.п.). Физиологические особенности развития пищеварительного тракта и иммунной системы способствуют тому, что симптомы заболевания усиливаются в раннем детском возрасте и практически исчезают в юности, чтобы вновь проявиться в зрелом возрасте (30-40 лет).
Следует отметить, что у многих пациентов заболевание протекает в легкой форме, так что его признаки в раннем возрасте могут остаться практически незамеченными.
Диагноз глютеновой энтеропатии устанавливается по клинике заболевания (непереносимость продуктов, содержащих пшеницу, рожь, ячмень, овес) и подтверждается иммунологическим исследованием (определение в крови антител к глютену).
Несколько реже встречается дисахаридазодефицитная энтеропатия. Различают первичную (врожденную) и вторичную (приобретенную) формы заболевания. Врожденная дисахаридазодефицитная энтеропатия проявляется в первые месяцы жизни, а приобретенная, как правило, значительно позже.
Клиническая картина врожденной и приобретенной дисахаридазодефицитной энтеропатии приблизительно одинакова: вскоре после приема содержащих дисахариды продуктов (молоко, сахар) возникает боль в животе вокруг пупка, метеоризм с выделением большого количества газов без запаха и водянистый понос.
Каловые массы светло-желтого цвета пенистые, содержат кусочки непереваренной пищи. Диагноз подтверждается специальными лабораторными пробами.
Схваткообразная боль в животе вокруг пупка может быть одним из первых признаков рака тощей кишки. В таких случаях болевой синдром сочетается с другими неспецифическими нарушениями деятельности пищеварительного тракта, такими, как тошнота, отрыжка, изжога, урчание в животе, немотивированные поносы.
Подозрение на злокачественный процесс должно возникнуть в тех случаях, когда время от времени появляется дегтеобразный стул и развивается прогрессирующая анемия.
Рак тощей кишки — достаточно редкое заболевание, болеют в основном мужчины 30-40 лет. Лечение исключительно оперативное. Прогноз зависит от стадии заболевания, поэтому при появлении подозрительных симптомов следует немедленно обращаться к врачу.
Синдром раздраженной кишки – функциональное заболевание пищеварительного тракта, для которого характерно нарушение моторики кишечника, схваткообразные боли в животе вокруг пупка и метеоризм.
Данная патология относится к заболеваниям современного цивилизованного человека, среди предрасполагающих факторов — постоянные стрессы, недостаточное содержание балластных веществ в рационе, гиподинамия.
Кроме того, способствуют развитию синдрома раздраженного кишечника эндокринные нарушения (ожирение, сахарный диабет, гипотиреоз, предменструальный синдром, дисменорея, патологический климакс). Женщины болеют в 2-4 раза чаще мужчин.
В отличие от других патологий, боль в животе вокруг пупка при синдроме раздраженной кишки может сочетаться как с поносами, так и с запорами.
Довольно часто наблюдается так называемый «овечий кал», нередко запоры сменяются поносами. При этом в кале отсутствуют кровь и гной, но возможно выделение большого количества слизи.
Характерная особенность синдрома раздраженной кишки – своеобразный суточный ритм появления признаков заболевания. Максимальная выраженность симптомов наблюдается в первой половине дня.
Иногда сразу же после завтрака возникает приступообразная боль в животе вокруг пупка и понос, приносящий облегчение. Днем пациентов беспокоит метеоризм, отрыжка воздухом, изжога и разной интенсивности боли вокруг пупка, стихающие после отхождения газов и дефекации.
Поскольку при синдроме раздраженной кишки поражаются все отделы тонкого кишечника, боль также может ощущаться в левом и правом подреберье, и в правой подвздошной области. К вечеру выраженность всех признаков заболевания постепенно снижается, так что ночью пациенты могут спокойно отдохнуть.
При подозрении на синдром раздраженной кишки следует обращаться к лечащему врачу-терапевту. Как правило, в дальнейшем будет необходима консультация гастроэнтеролога, эндокринолога и невропатолога.
источник