Желтая лихорадка – острое заболевание вирусной этиологии с природной очаговостью, передаваемое комарами, и характеризующееся тяжелой интоксикацией, геморрагическими проявлениями и поражением жизнеобеспечивающих органов человека – печени, почек. Название «желтая» связано с частым развитием у больных такого симптома как желтуха.
Большая часть заболевших желтой лихорадкой регистрируется в странах с тропическим и субтропическим климатом. Выделяют два типа желтой лихорадки:
1) Эндемический (распространен в сельской местности или джунглях),
2) Эпидемический (преимущественное распространение в городах, антропонозный).
Желтая лихорадка является особо опасной инфекцией (ООИ), относится к карантинным болезням, подлежащим международной регистрации. Выезд в эндемичные по желтой лихорадке страны требует наличия международного свидетельства о вакцинации от данной инфекции.
Природные очаги желтой лихорадки располагаются в тропических зонах Южной Америки и Африки. По данным ВОЗ эндемичными в настоящий момент являются 45 стран Африки и 13 стран Южной и Центральной Америки, примерами которых служат: Конго, Судан, Сенегал, Боливия, Перу, Бразилия, Мексика, Камерун, Нигерия, Замбия, Уганда, Сомали и другие.
Эндемичные страны по желтой лихорадке
Болезнь опасна развитием вспышек среди населения. Например, в 2012 году во время вспышки в Судане заболело 850 больных, 171 из которых со смертельным исходом. Вспышки в эндемичных странах возникают ежегодно. Единственной профилактической мерой является вакцинация, благодаря которой снижается заболеваемость населения.
Желтую лихорадку вызывает арбовирус из семейства Flaviviridae рода Flavivirus. Геном вируса содержит РНК. Штаммы из различных мест Африки и Америки генетически не однородны.
Вирус во внешней среде мало устойчив, быстро погибает при воздействии высокой температуры и обычных дез.средств. Вирус длительно сохраняется в замороженном состоянии и при высушивании.
Вирус желтой лихорадки отнесен к 1 группе патогенности (все виды работ с такими вирусами проводятся в максимально изолированных лабораториях). Вирус может быть выделен из крови больного желтой лихорадкой в течение первых трех дней болезни с использованием белых мышей и обезьян, а также из печени и селезенки в секционных (смертельных) случаях.
Главный источник и резервуар инфекции при джунглевой форме желтой лихорадки – дикие животные (обезьяны, опоссумы, сумчатые, грызуны и другие), а при городской форме – человек.
Заразный период источника у животных определить невозможно, у человека же этот период начинается незадолго до появления клинических признаков заболевания, длится в течение 3-4 дней.
Переносчиками вируса желтой лихорадки являются комары, как домашние, так и дикие. Комары становятся заразными через 9 – 12 дней после кровососания при температуре окружающей среды до 25° С, через 7 дней при 30 градусах, через 4 дня при 37 градусах, при температуре ниже 18 градусов комар теряет способность передавать вирус. Соответственно, чем более жаркий климат, тем быстрее комар становится заразным. При отсутствии комаров больной человек для окружающих не заразен. Заболеваемость возрастает после сезона дождей, когда увеличивается популяция комаров.
Механизм передачи возбудителя – трансмиссивный, переносчики в городских очагах – комары Аеdes aegypti, в джунглях некоторые другие представители этого рода. Возможны контактный и парентеральный пути передачи (через инфицированную кровь). Зарегистрированы случаи лабораторного заражения.
Переносчик желтой лихорадки
Естественная восприимчивость людей высокая, болеют как дети, так и взрослые. В эндемичных странах местное население имеет латентную (бессимптомную) иммунизацию небольшими дозами вируса, они не заболевают, а иммунитет развивается.
После перенесенной инфекции в случае благоприятного исхода развивается стойкий иммунитет (до 6 лет и более).
При укусе вирус через лимфатическую систему попадает в лимфоузлы, близкие к месту укуса (регионарные), в которых происходит его размножение (у человека инкубационный период – 3-6 дней).
Трансмиссивный путь заражения желтой лихорадкой
Затем вирус гематогенно (через кровь) распространяется по всему организму и вызывает поражение печени, селезенки, почек, костного и головного мозга (у больного период вирусемии — 3-5 дней). Обращает внимание излюбленное поражение вирусом сосудов этих органов, итогом которого будет повышение проницаемости сосудов капиллярного русла. Наряду с этим развивается поражение клеток: дистрофия и некроз клеток печени, почек. Безусловным и тяжелым является внутренний геморрагический синдром (кровоизлияния во внутренние органы – селезенка, сердце, головной мозг, кишечник, легкие). Очевидно, что такие тяжелые поражения нередко не совместимы с жизнью.
Период инкубации (с момента инфицирования до появления симптомов болезни) в среднем длится от 3-х до 6-и дней. Типичное течение желтой лихорадки имеет своеобразный «двухволновый» характер с 3 периодами:
1) начальный;
2) период ремиссии (улучшения);
3) период венозного стаза (резкое ухудшение).
Также выделяют несколько форм тяжести: легкую, среднетяжелую, тяжелую и молниеносную.
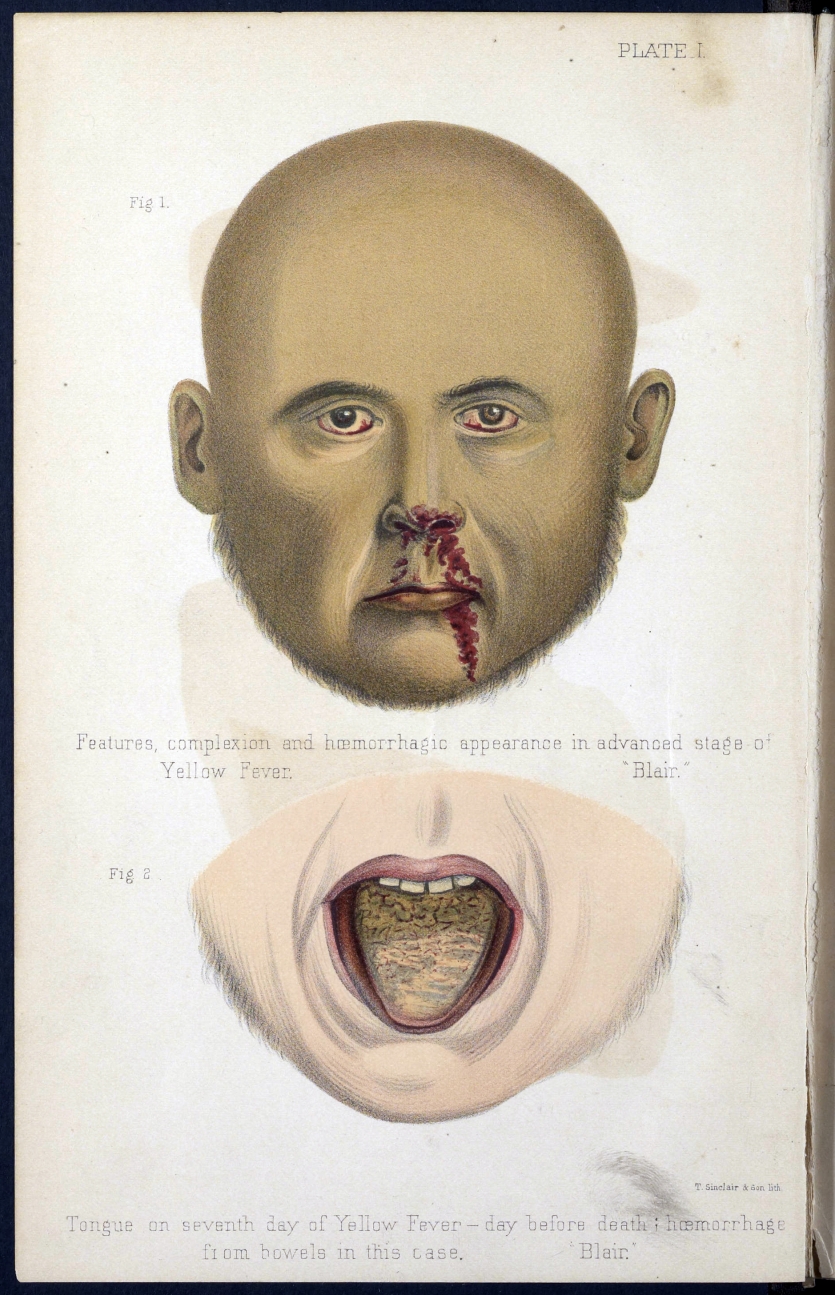
1. Начальный (лихорадочный) период длится 3-4 дня. Болезнь начинается остро, характеризуется резким подъемом температуры с максимальным уровнем до 40° уже в первый день болезни. Больных беспокоит озноб, выраженная головная боль, мышечные боли в области спины и конечностей, рвота, нередко повторная, жажда, общая слабость. Пульс учащен до 130 в минуту, АД нормальное, тоны сердца приглушены. Для пациентов желтой лихорадкой в начальном периоде характерна так называемая «амарильная маска» (покраснение лица, шеи, конъюктив и склер глаз – инъекция сосудов, отеки век, одутловатое лицо, губы припухшие).
Больных раздражает яркий свет, беспокоит нарушения сна. Пациенты раздражительны, кожа горячая, сухая. Часто нет критики к своему состоянию, но есть испуг и эйфория. Печень и селезенка увеличеныв размерах, болезненны при пальпации. В периферической крови – нейтропения и лимфопения, СОЭ не увеличена. В моче – протеинурия.
На 3-й день болезни появляется желтуха (сначала желтеют склеры глаз, затем слизистые рта, век и кожные покровы).
Желтуха при желтой лихорадке
Быстро присоединяются нарушения гемодинамики (артериальное давление падает, кожа приобретает синюшный оттенок). Больному становится хуже: появляются начальные проявления геморрагического синдрома – кровоточивость десен, носовые кровотечения, примесь крови в стуле и рвотных массах. У пациента сильно урежается пульс. При тяжелом течении болезни в этот период больной может погибнуть.
2. При более легком течении болезни наступает период ремиссии (на 4-5 сутки от начала болезни): снижается температура, состояние улучшается, прекращается рвота. Такой период может длится от нескольких часов до суток и при легком течении больной поправляется. Чаще же наблюдаются тяжелые формы и наступает 3-й период.
3. Период венозного застоя (длится 3-4 суток). Температура вновь повышается, желтуха усиливается, также как и становятся более выраженными геморрагические проявления: носовые, маточные, желудочно-кишечные кровотечения, на коже появляются крупные геморрагии.
Больной желтой лихорадкой
Быстро развивается острая почечная недостаточность с выраженной альбуминурией (белок в моче), олигурией (снижение диуреза), возможна анурия (отсутствие диуреза). Артериальное давление падает, тоны сердца приглушены, пульс до 40 ударов в минуту, экстрасистолия, возможен коллапс. Размеры печени увеличены, становится плотной, резко болезненной при пальпации из-за растяжения капсулы печени. При биохимическом обследовании крови: повышаются показатели прямого и непрямого билирубина, АЛТ, снижается содержание лейкоцитов до 1,5-2,5 тыс. в 1 мкл, отмечается нейтропения и лимфопения. Замедляется свертываемость крови, повышается СОЭ. Данные изменения наиболее характерны для 6-7 день болезни. Это критический период для больного, в моче количество белка увеличивается до 10 г/л, появляются зернистые и гиалиновые цилиндры.
Летальный исход наступает в 50% случаев, чаще от острой почечной недостаточности с развитием уремической комы (отек головного мозга, потеря сознания) и токсического энцефалита, реже от печеночной комы или сердечнососудистой недостаточности (миокардита).
При благоприятном течении болезни с 8-9 дня заболевания общее состояние постепенно улучшается, наступает период выздоровления (реконвалесценции), нормализуются лабораторные показатели. Небольшая слабость в виде остаточного явления сохраняется в течение недели.
Осложнениями желтой лихорадки являются: пневмонии, абсцесс почек, энцефалит, может быть гангрена мягких тканей, возможен летальный исход.
Если Вы находитесь в эндемичной стране или приехали недавно (3-6 дней) из нее, то появление первого симптома – высокой температуры в первый день болезни должно Вас заставить обратиться к врачу. Никакое самолечение не допустимо! Только срочная госпитализация!
Предварительный диагноз выставляется на основании:
1) Прибытия или нахождения в эндемичном регионе (страны Африки и Южной Америки) – тропики и субтропики;
2) Симптомов болезни («седловидная» или «двухволновая» температурная кривая, геморрагический синдром, желтуха, поражение почек, печени и селезенки);
3) Лабораторных данных: (в биохимии – увеличение билирубина, АЛТ, АСТ, мочевины, креатинина, в общем анализе крови – угнетение ростков кроветворения – снижение лейкоцитов, нейтрофилов, лимфоцитов, снижение тромбоцитов, ускорение СОЭ, в моче – белок, цилиндры, эритроциты) и прочее.
Двухволновая температурная кривая при желтой лихорадке
Окончательный диагноз подтверждается специфическими лабораторными данными при
исследовании крови подозрительного на желтую лихорадку пациента, взятой до 3-4го дня болезни.
1) Биологический метод (путем внутримозгового заражения новорожденных или молодых белых мышей).
2) Экспресс-диагностика, основанную на индикации антигена — проводят с помощью метода ИФА, результат через 3 часа.
3) Из серологических реакций используют РН, РСК, РТГА,РНГА, ставят парными сыворотками, взятыми к концу первой недели болезни и спустя 2-3 дня.
4) При летальном исходе гистологически исследуется печень, где выявляются очаги субмассивного и массивного некроза печеночных долек и ацидофильные тельца Каунсильмена.
Желтую лихорадку дифференцируют с гриппом, вирусными гепатитами, тропической малярией, желтушной формой лептоспироза, лихорадкой Денге, клещевым возвратным тифом, крымской геморрагической лихорадкой, с геморрагическими лихорадками Ласса, Эбола, Марбург.
1. Организационно-режимные мероприятия. Госпитализация всех больных в стационар и строгий постельный режим! Нарушение данного пункта может стоить человеку жизни. Диета молочно-растительная с комплексом витаминов (С, В).
2. Этиотропного (противовирусного) лечения нет.
3. Патогенетическое и симптоматическое лечение:
— дезинтоксикация (глюкозо-солевые растворы, растворы альбумина);
— профилактика и лечение геморрагического синдрома (преднизолон, аминокапроновая кислота, коллоидные растворы, по показаниям переливание крови);
— при почечной недостаточности (дегидратация, стимуляция диуреза, по показаниям гемодиализ);
— при поражении печени (детоксикация организма – гепасол, гепатопротекторы, глюкоза и др.)
— при наслоении вторичных бактериальных инфекций назначают антибиотики.
Профилактические мероприятия направлены на предупреждение заноса инфекции из-за рубежа.
1) Проводят уничтожение комаров и мест их выплода, защиту от них помещений и использования
индивидуальных средств защиты.
2) В качестве средства иммунопрофилактики используется однократная иммунизация живой
ослабленной вакциной, преимущественно из штамма 17-D (0,5 мл в разведении 1:10 подкожно), лиц в возрасте от 9 мес. и старше, проживающих на эндемичных территориях или намеревающихся посетить их, с ревакцинацией через 10 лет. Иммунитет вырабатывается с 10 дня после вакцинации и с 1 – после ревакцинации. В России используется одна вакцина российского производства, отвечающая требованиям ВОЗ. За рубежом назначается вакцина «Стамарил Пастер» производствава «Авентис Пастер» (Франция).
Всем вакцинированным выдается международное свидетельство о вакцинации или ревакцинации против желтой лихорадки, которое является индивидуальным и заполняется на английском и французском языках. Свидетельство становится действительным с 10го дня после вакцинации и в течение 10 лет.
Вакцинация рекомендована людям, выезжающим в страны: Ангола, Аргентина, Бенин, Гвинея-Бисау, Боливия, Бразилия, Буркина Фасо, Бурунди, Венесуэла, Габон, Гамбия, Гана, Гвинея, Гуана, Демократическая Республика Конго, Камерун, Кения, Колумбия, Конго, Кот-д’Ивуар, Либерия, Мавритания, Мали, Нигер, Нигерия, Панама, Парагвай, Перу, Руанда, Сенегал, Судан, Суринам, Съера-Леоне, Того, Уганда, Французская Гвиана, Центральная Африканская Республика, Чад, Эквадор, Экваториальна Гвинея, Эфиопия, Южный Судан.
источник
Несмотря на то, что прививка от жёлтой лихорадки изобретена 60 лет назад, эпидемии в Африке до сих пор время от времени случаются из-за того, что иммунизация в городах бывает недостаточной.
Если вы собираетесь отправиться в африканскую страну, находящуюся ниже Сахары, лучше озаботиться вакцинацией. Профилактика этой болезни очень важна, так как она может привести к гепатиту и серьёзно повредить вашу печень. На самом деле, основные симптомы жёлтой лихорадки — жёлтуха и жар — появляются от того, что вирус повреждает печень. Это заболевание может привести и к другим повреждениям внутренних органов, причём к летальным, поэтому принять меры безопасности — это вопрос жизни и смерти.
Жёлтая лихорадка — это вирусная инфекция, которая приводит к повреждениям органов, особенно, печени. Ежегодно регистрируется около 200000 случаев 30000 из которых умирает. Количество случаев за последнее время критически возросло, из-за того, что города растут, климат меняется, но иммунизация населения зачастую низкая. По данным ВОЗ в Латинской Америке риск заразиться жёлтой лихорадкой самый высокий в мире.
Так что вызывает жёлтую лихорадку? Чаще всего её передают инфицированные комары через укус.
 Как передаётся жёлтая лихорадка?
Как передаётся жёлтая лихорадка?
В большинстве случаев люди заражаются жёлтой лихорадкой, когда их кусает инфицированный комар. Вирус может передаваться и напрямую через инфицированного человека, через грязные иглы, например. Никак иначе это заболевание от человека к человеку не передаётся.
У некоторых инфицированных симптомы жёлтой лихорадки не появляются. Обычно инфекция имеет 3 стадии. Первая начинается через несколько дней после укуса комара и может включать в себя следующие симптомы:
- Головная боль
- Дегидратация
- Боль в мышцах и суставах
- Боль в спине
- Потеря аппетита
- Рвота
- Симптомы, похожие на простуду
- Жар
- Озноб
После начальной фазы большинству пациентов становится лучше, и зачастую болезнь дальше не развивается. Однако примерно у 15-25% пациентов состояние снова ухудшается и переходит на третью, более серьёзную стадию. При этой фазе могут проявиться следующие симптомы:
- Сильный жар
- Дегидратация
- Внутренние кровотечения
- Шоковое состояние
- Кровотечение из глаз, рта и носа
- Кровавый стул
- Кровавая рвота
- Желтуха — пожелтение кожи и глаз
- Покраснение языка, глаз и лица
- Воспаление печени или гепатит
- Полиорганная недостаточность
- Судорожные припадки
- Кома
- Смерть
Эти симптомы вирусной геморрагической лихорадки, она повреждает внутренние органы и кровеносную систему. Такое состояние опасно для жизни пациента. Около половины пациентов с третьей стадией жёлтой лихорадки не выживает.
Но тому, кто выжил, потребуется пожизненная медицинская помощь, потому что некоторые из органов, включая сердце, лёгкие, почки или печень, могут серьёзно пострадать. Пациентам, у кого пострадали почки, может потребоваться пожизненный гемодиализ. Если вследствие жёлтой лихорадки пострадало сердце, придётся постоянно принимать медикаменты или проходить другое лечение, чтобы не допустить сердечную недостаточность или инфаркт. Даже когда жёлтая лихорадка отступает, жизнь больного может критически измениться.
Жёлтая лихорадка чаще встречается в Африке и в центральной и южной Америке. Эти области эндемичны по жёлтой лихорадке. В западной Африке и южной Америке её уровень распространённости особенно высок. По данным центра контроля и профилактике болезней среди тех, кто не был вакцинирован и пробыл в западной Африке всего 2 недели, жёлтой лихорадкой заражаются 50 из 100000. Среди людей, которые провели двухнедельный отпуск в южной Америке, заражаются 5 из 100000.
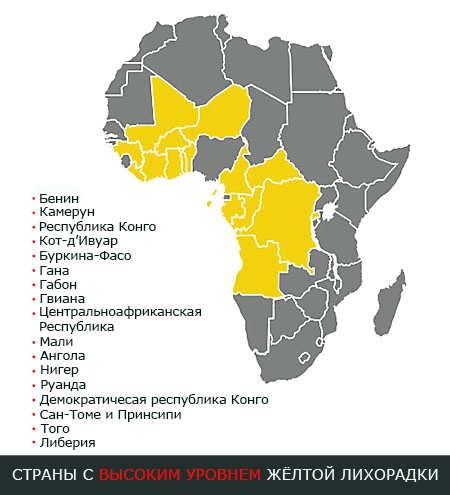
Страны с особенно высоким уровнем распространённости жёлтой лихорадки:
- Бенин
- Камерун
- Республика Конго
- Кот’д-Ивуар
- Буркина Фасо
- Гана
- Габон
- Гвиана
- Центральноафриканская республика
- Либерия
- Мали
- Ангола
- Нигер
- Руанда
- Демократическая республика Конго
- Сан-Томе и Принсипи
- Того
Помимо этих стран к этому списку можно добавить некоторые страны Африки ниже Сахары, а также страны центральной и южной Америки. Жители городов более подвержены вирусу. В России все случаи жёлтой лихорадки привозные. В нашей стране эта инфекция известна давно. Ещё в 1805 году бы издан указ с её описанием и информацией о необходимости защиты портовых городов от этой болезни. Самая крупная эпидемия жёлтой лихорадки в России была во время строительства Панамского канала, тогда переболело 500 тыс. человек.
Единственная возможность узнать, что вы заразились жёлтой лихорадкой — посетить врача. Если вы были в стране, где распространено это заболевание, а после этого у вас появился жар или другие симптомы, сразу же обратитесь к врачу. Доктор уточнит симптомы и проведёт анализы на жёлтую лихорадку. Также могут быть проведены анализы для проверки повреждений печени или других органов. При появлении первых симптомов важно сразу же обратиться к врачу, потому что без лечения лихорадка может привести к непоправимым последствиям.
Лечения как такового нет, если лишь симптоматическая терапия, и последняя должна быть своевременной. Если вас поразил этот вирус, врачи посоветуют госпитализироваться, чтобы было проще наблюдать за вашими симптомами и оказывать помощь в зависимости от состояния.
Например, вам могут дать лекарства для снижения температуры и от боли в мышцах, а также могут поставить капельницу для лечения дегидратации. Если вы регулярно принимаете противовоспалительные медикаменты, которые «разжижают» кровь, такие как аспирин, их приём нужно будет прекратить. Такие медикаменты повышают риск внутренних кровотечений при данном заболевании. Если ваше состояние ухудшается из-за повреждения органов, в больнице врачи смогут вам помочь.
Так как от этого вируса нет лечения, важно сделать прививку от жёлтой лихорадки до того, как ехать в страну с высоким риском заражения. Более того, чтобы попасть в некоторые страны, вам понадобится международное свидетельство о вакцинации с записью о прививке от жёлтой лихорадки.
Как и у любой прививки, у вакцины от жёлтой лихорадки есть побочные эффекты. Эта вакцина живая, поэтому несёт больше рисков, чем инактивированные прививки. У некоторых пациентов проявляются симптомы, похожие на простуду, у других могут развиться серьёзные аллергические реакции. Иногда на вакцину развиваются реакции, угрожающие жизни пациента. Если после прививки ваше состояние изменилось, немедленно обратитесь к врачу.
Помните, что любая вакцина эффективна не на 100%. Некоторые вакцинированные всё равно могут заразиться жёлтой лихорадкой.
Как правило, врачи рекомендуют всем путешественникам старше 9 месяцев, которые направляются в страны, эндемичные по жёлтой лихорадке, обязательно вакцинироваться. Однако во избежание серьёзных побочных эффектов, перед вакцинацией следует посоветоваться с врачом, если:
- У вас есть проблемы с иммунной системой из-за ВИЧ или другого состояния
- Вы проходите лечение от рака или любое другое сложное для организма лечение
- У вас рак или ремиссия
- Имеете проблемы с тимусом
- Вам 65 лет или более
- Вам нужно сделать прививку ребёнку младше 9 месяцев
- У вас бывали аллергические реакции на прививку от жёлтой лихорадки или на любые другие прививки
- У вас есть аллергия на желатин, курицу или яйца
- Вы беременны или собираетесь забеременеть
- Вы занимаетесь грудным кормлением
Если ваш врач считает, что вам противопоказано делать прививку от жёлтой лихорадки, так как риск серьёзных побочных эффектов слишком высокий, лучше пересмотреть свои планы. Если вам всё-таки необходимо поехать в страну с высоким риском заражения данным вирусом, вам может понадобится запись о противопоказании в международном свидетельстве о вакцинации, в некоторые страны вас могут просто не пропустить.
Вакцина становится активной примерно через 10 дней, и большинство врачей рекомендуют сделать прививку хотя бы за 10 дней до путешествия. Некоторые доктора советуют сделать прививку вообще за месяц, чтобы прошли все возможные побочные эффекты от прививки. Дополнительное время на восстановление может потребоваться, даже если у вас после вакцинации всего лишь симптомы, похожие на простуду. Лучше остаться дома и оправиться, иначе всё удовольствие от путешествия может сойти на нет.
Прививка от жёлтой лихорадки работает 10 лет, соответственно, как бы часто вы не ездили в страны, где распространено это заоблевание, вам нужно будет делать прививку раз в 10 лет. Если вы хотите узнать подробнее о риске заражения и о побочных эффектов вакцинации, лучше обратитесь к врачу.
Как не заразиться жёлтой лихорадкой во время путешествий? Лучшая профилактика — избегать укусов комаров. Защититься помогут следующие советы:
- Используйте репелленты. Эффективнее всего те, что содержат ДЭТА, IR3535, пикаридин, масло лимона и эвкалипта. Всегда проверяйте срок годности и чётко следуйте инструкциям.
- Наносите репеллент на одежду, палатку, москитные сетки на окнах в отеле и любые другие москитные сетки.
- Обязательно используйте москитные сетки на окнах того места, где собираетесь жить. Регулярно проверяйте сетки на предмет повреждений.
- Ночью опрыскивайте репеллентами все москитные сетки. Это дополнительно вас защитит.
- Надевайте кофты с длинными рукавами и длинные штаны. Максимально укрывайте свою кожу, чтобы у комаров не было ни шанса на укус. Одежду лучше выбирать светлых оттенков. Светлые цвета комары хуже воспринимают, ко всему прочему, такая одежда предохранит вас от перегрева.
- На рассвете и на закате старайтесь не ходить в области с высоким количеством комаров. Именно в это время суток эти насекомые наиболее активны.
Избежать всех укусов комаров практически невозможно, записывайте в специальный журнал все свои поездки и регистрируйте там все укусы насекомых, которые заметите на себе. Если у вас появятся любые необычные симптомы, эти записи помогут врачам поставить правильный диагноз.
Большинство людей заражаются жёлтой лихорадкой через укус комара. Если вы уменьшите количество комаров вокруг себя, то значительно снизите риск укусов и заражения. Несмотря на то, что в России нет природных очагов жёлтой лихорадки, из эндемичных зон нередко возвращаются путешественники, заражённые этим вирусом или другими болезнями. Местные комары могут переносить заболевания от этих путешественников здоровым людям.
Помимо жёлтой лихорадки жёлтолихорадочный комар может также переносить лихорадку денге и чикунгунью. Если на вашем участке есть комары, у вас есть риск заразиться. Профилактика жёлтой лихорадки должна начинаться с уменьшения популяции комаров на вашем дворе.
Лучший метод защиты — снижение количества комаров вокруг себя. Если вы хотите снизить риск укусов и заражений заболеваниями, есть несколько шагов по уменьшению популяции комаров.
Самый первый и самый простой шаг — уменьшить количество мест, комфортных для размножения комаров. Эти насекомые любят откладывать свои яйца во влажных и тёплых местах. Для появления тысяч яиц и личинок достаточно озера, пруда и любого (даже минимального) объёма стоячей воды. Подобные места, а также тенистые области можно ликвидировать на своём участке. Особенное внимание следует обратить на:
- Стоячую воду в шинах
- Птичьи поилки
- Рвы и канавы
- Стоячую воду в цветочных горшках и других контейнерах
- Дождевые бочки
- Высокую траву
В некоторых случаях может не быть возможности ликвидировать стоячую воду. Например, вы можете не иметь возможности убрать бассейн с соседского участка или осушить болота в округе. В таком случае могут помочь ловушки для комаров.
Ловушки служат для уменьшения популяции комаров (особенно, когда участок окружён высоким непроницаемым забором), они отлавливают именно самок. Именно самки пьют кровь, она нужна им для откладывания яиц. Уже через несколько недель работы ловушки будет заметно снижение количества комаров. Всемирная организация здравоохранения отмечает, что наиболее эффективная профилактика жёлтой лихорадки — контроль количества комаров.
Вам не нужны какие-то сложные системы для уменьшения количества кровососов рядом с домом. Ловушки от компании Mosquito Magnet испускают нагретый и увлажнённый углекислый газ вместе с дополнительным аттрактантом. Когда комары подлетают к ловушке, их засасывает внутрь, где они высыхают и умирают. Это безопасная альтернатива химическим спреям.
Если комбинировать ловушки от компании Mosquito Magnet с репеллентами и уничтожением стоячей воды, то количество комаров на вашем участке критически снизится (особенно, если ваш двор окружён достаточно высоким забором). Разве не здорово насладиться летним отдыхом без комариных укусов? Вы не только защититесь от неприятных зудящих волдырей, но и не заразитесь трансмиссивными заболеваниями.
Защитите свою семью, домашних животных и гостей от болезней, переносимых комарами с ловушкой Mosquito Magnet — длительное, научно доказанное решение.
источник
Желтая лихорадка (амариллез) возникает в результате заражения флавивирусом (лат. Flavivirus), который распространяют комарами, в основном живущими в Африке и Южной Америке, особенно в районах с густыми лесами или джунглями. Болезнь похожа на грипп, может вызывать такие симптомы, как жар, озноб и боли в теле примерно через три-шесть дней после заражения, лечение обычно не требуется. Тем не менее, примерно у 10-15% инфицированных болезнь может осложниться, что приведет к высокой температуре, желтухе и другим патологиям вплоть до летального исхода.
В наши дни желтая лихорадка контролируется лучше, чем в прошлом, в основном потому, что существует вакцина для защиты от нее. Тем не менее, по оценкам ВОЗ, ежегодно от 84 000 до 170 000 человек заражаются желтой лихорадкой. Считается, что многие случаи не выявлены, поэтому полная степень воздействия заболевания неизвестна.
Ежегодно во всем мире от этой болезни умирает от 29 000 до 78 000 человек.
Желтая лихорадка присутствует в географических регионах, где могут жить определенные вирусы и комары. Это во многом зависит от климата и наличия районов с густыми лесами.
В большинстве стран Южной Америки вирус не вызывает вспышки в городах. Он встречается только в очень специфических регионах, как правило, в отдаленных джунглях или лесных районах, где вирус распространяется среди животных.
В основном он сосредоточен в Амазонии, в основном в Бразилии, достигая Перу, Эквадора, Боливии, Колумбии, Венесуэлы и Аргентины. Страны риска также включают Панаму, Тринидад и Тобаго, Французскую Гвиану, Гайану, Парагвай и Суринам.
Считается, что около 90 процентов желтой лихорадки возникает в Африке, там же происходит большинство случаев смерти от этой инфекции. Он встречается в Западной и Центральной Африке, а также в некоторых частях Восточной Африки.
Африканские страны с повышенным риском желтой лихорадки: Ангола; Бенин; Буркина-Фасо; Бурунди; Камерун; Центрально-Африканская Республика; Чад; Республика Конго; Берег Слоновой Кости; Демократическая Республика Конго; Экваториальная Гвинея; Эфиопия; Габон; Гамбия; Гана; Гвинея; Гвинея-Бисау; Кения; Либерия; Мали; Мавритания; Нигер; Нигерия; Руанда; Сенегал; Сьерра-Леоне; Судан; Южный Судан; Того и Уганда.
В 2016 году произошла вспышка в столице Анголы, где более 200 человек умерли от этой инфекции. Вирус распространился в столице и в большинстве провинций страны.
Раньше вирус распространялся гораздо дальше, чем сейчас. Впервые он достиг Соединенных Штатов в конце 1600-х годов. Считается, что он был вызван торговлей людьми между Африкой и Америкой, когда комары и вирус переносились вместе с людьми, которые жили в эндемичных районах. Он достиг северного Бостона, Нью-Йорка и Филадельфии и оставался в южных городах до конца 1800-х годов. Вирус также распространялся в результате торговли в европейских портах на севере, таких как Кардифф и Дублин, хотя такие страны, как Греция, подвергались наибольшему риску.
У большинства людей желтая лихорадка вызывает лишь легкие симптомы или остается незамеченной. Между воздействием вируса через укус комара и заболеванием обычно проходит от 3 до 6 дней. Если у человека легкое заболевание и он не сильно болен, ожидается полное выздоровление. Однако у некоторых людей желтая лихорадка вызывает лихорадку, озноб, боль, кровотечение, желтые глаза и кожу (желтуху), тошноту, рвоту, спутанность сознания, шок, отказ органов — даже смерть.
Для людей, которые испытывают симптомы желтой лихорадки, есть три стадии болезни:
Раннее заражение происходит через 3-6 дней после заражения вирусом. Больной может испытывать жар, мышечные боли, тошноту, рвоту, головокружение и усталость.
Ремиссия наступает через 2-3 дня. Лихорадка, если она присутствует, уменьшается и симптомы улучшаются. Это может длиться от 24 до 48 часов. Большинство людей в этот момент выздоравливают. Около 15 процентов людей, зараженных этим вирусом, страдают более тяжелым заболеванием.
Тяжелая стадия болезни: возникает лихорадка, тошнота и рвота. От 20 до 50 процентов людей с тяжелым заболеванием могут умереть.
Младенцы и люди старше 50 лет с большей вероятностью, чем другие, могут развить тяжелые симптомы и умереть от желтой лихорадки, что делает профилактику особенно важной для этих возрастных групп. Некоторые люди также просто более восприимчивы, чем другие, и некоторые виды заболевания более серьезны, чем другие.
Однако у тех, кто пережил желтую лихорадку, а это подавляющее большинство инфицированных, болезнь исчезает, а повреждения органов заживают. У некоторых людей будет слабость и усталость, которые продлятся в течение нескольких месяцев, но затем тоже полностью исчезнут.
Те, кто выздоравливает, вырабатывают антитела, которые борются с вирусом, после его исчезновения.
Желтая лихорадка вызывается флавивирусом, вирусом одноцепочечной РНК, распространяемым комаром Aedes aegypti (также называемый: комар жёлтолихорадочный, или кусака жёлтолихорадочный). Этот комар также вызывает вирус Зика и лихорадку Денге. Вирус желтой лихорадки также может распространяться другими комарами, Aedes africanus в Африке или комарами Haemagogus и Sabethes в Южной Америке.
Комары передают вирус, питаясь кровью зараженного человека или другого примата, например, обезьяны.
Хотя укусы комаров являются наиболее распространенной причиной желтой лихорадки, они не являются единственной причиной. Также возможно заразиться желтой лихорадкой, если укусил зараженный примат или человек. Конечно, люди и приматы гораздо реже кусаются, чем комары, поэтому зараженное животное не представляет такой большой угрозы.
Другие кусающие животные и насекомые не представляют угрозы, потому что только люди, приматы и комары являются известными носителями вируса.
Кроме того, не все комары несут вирус желтой лихорадки — известно лишь несколько видов комаров. Кроме того, эти комары представляют угрозу только в том случае, если они ранее кусали зараженного человека или животное.
Желтая лихорадка не передается напрямую от одного человека другому даже при тесном контакте — для того, чтобы вирус попал прямо в кровь, требуется какой-то укус.
Как правило, вспышки в городских районах начинаются с тех, кто посещал джунгли в Африке, Центральной Америке или Южной Америке.
Диагностика желтой лихорадки основана на клинической истории воздействия комариного укуса в эндемичном регионе, а также на истории симптомов. Есть несколько анализов и исследований, которые могут подтвердить или опровергнуть диагноз желтой лихорадки.
- Анализ на антитела: этот анализ является наиболее известным диагностическим тестом на желтую лихорадку. Он ищет наличие иммунных белков к желтой лихорадке в крови, что указывает на то, что либо организм борется, либо эффективно боролся в прошлом с инфекцией. Однако организму может потребоваться несколько дней для выработки достаточного количества антител, чтобы его можно было обнаружить. Возможно, человеку придется подождать до двух недель, чтобы получить результаты.
- Полимеразной цепной реакции (ПЦР):анализ ПЦР может помочь обнаружить генетический материал вируса в крови больного. Положительный ПЦР-тест указывает на наличие вируса в организме, поэтому он считается более сильным показателем текущей инфекции, чем анализ на антитела. Важное замечание: вирусная РНК с легкостью обнаруживается сразу после заражения, однако её сложно будет обнаружить после нескольких дней заражения. Это означает, что результат анализа может быть отрицательным, даже если у пациента будет инфекция.
Специального противовирусного лечения желтой лихорадки не существует. Тем не менее, болезнь может стать довольно серьезной, и связанные с этим осложнения могут потребовать медицинской помощи. Лечение желтой лихорадки должно контролироваться и проходить в больнице, а не дома. Лечение может включать в себя:
- Профилактику кровотечений. Из-за риска кровотечения следует избегать лекарственных препаратов, которые его вызывают, таких как аспирин, ибупрофен и напроксен.
- Гидратация: может потребоваться поддержание гидратации в течение всей болезни с помощью пероральных или внутривенных жидкостей, особенно если у больного рвота или низкое кровяное давление.
- Контроль лихорадки: как правило, желтая лихорадка связана с лихорадкой низкой степени. Но если температура поднимется выше, чем ожидалось, может понадобиться лекарство, чтобы снизить температуру (например, Панадол).
- Боль: если больной испытываете мышечную боль или общий дискомфорт, ее можно лечить с помощью пероральных или инъекционных обезболивающих.
- Поддержка артериального давления: для тех, кто находится в состоянии шока, который возникает, когда артериальное давление очень низкое, артериальное давление может быть повышено с помощью лекарств, которые сужают кровеносные сосуды, часто называемые прессорами.
- Лечение недостаточности органов: когда желтая лихорадка вызывает недостаточность органов, эти органы необходимо поддерживать, пока заболевание не пройдет. Например, может понадобиться искусственная вентиляция лёгких, чтобы помочь с дыханием; диализ может потребоваться при почечной недостаточности.
Поскольку желтая лихорадка существует уже некоторое время, передача вируса хорошо изучена. Вот несколько эффективных способов профилактики заражение:
- Вакцинация: некоторым людям рекомендуется вакцинация. Если вы живете в эндемическом районе, то, возможно, уже обладаете иммунитетом к инфекции и должны следовать официальным рекомендациям по вакцинации для себя и своих детей. Если вы путешествуете в эндемические районы с желтой лихорадкой, вам, скорее всего, понадобится вакцина. Обычно вакцины для путешественников недоступны, и вам может понадобиться записаться на прием в местную туристическую клинику. Лучше всего планировать заранее, так как вакцина должна быть сделана не менее чем за 10 дней до поездки.
- Меры предосторожности от комаров: Если человек находится в эндемичном районе, он может защитить себя и своих детей от комаров. Хотя не всегда удается полностью избежать укусов комаров, можно носить несколько слоев одежды, особенно во время путешествий в джунглях и лесах, и можно использовать спрей от насекомых. Также рекомендуется спать под защитными сетками, даже если вы будете находиться в закрытом помещении.
- Защита других. В целом, поскольку вирус может передаваться от человека к человеку через укусы комаров, рекомендуется, чтобы больные оставались под противомоскитными сетками, чтобы избежать распространения вируса, если стало известно, что человек заразился.
Если вы путешествуете в районы, где желтая лихорадка является эндемическим заболеванием, вы должны принять рекомендуемые меры предосторожности; это значительно минимизирует риск заражения.
Также обязательно ознакомьтесь с общими симптомами, чтобы в случае заражения обратиться за медицинской помощью. В то время как у большинства людей с желтой лихорадкой выздоровление проходит хорошо, вероятность того, что человек выздоровеет, намного выше, если он получите профессиональную помощь до того, как возникнут какие-либо осложнения.
источник
- Боль в конечностях
- Боль в мышцах
- Боль в спине
- Головная боль
- Кровоточивость десен
- Мышечная слабость
- Нарушение сна
- Носовые кровотечения
- Озноб
- Отек век
- Повышенная температура
- Пожелтение глазной оболочки
- Пожелтение кожи
- Покраснение лица
- Покраснение плеч
- Покраснение шеи
- Рвота
- Тошнота
- Увеличение печени
- Учащенное сердцебиение
Жёлтая лихорадка (син. амариллез) – представляет собой довольно распространённое и тяжёлое заболевание, которое приводит к нарушению функционирования некоторых внутренних органов, в частности ЖКТ. Возбудителем недуга выступает арбовирус, который переносят членистоногие. Это означает, что человек может заразиться одним из самых простых способов – через укус комара.
В симптоматике преобладает высокая температура, кровоизлияние из ротовой полости, желтушность склер и признаки тяжёлой интоксикации. Помимо этого, выражается большое количество других симптомов.
Диагностика болезни основывается на лабораторных исследованиях крови и мочи пациента. Тем не менее не последнюю роль играет физикальный осмотр клинициста. Лечение проводится консервативными методиками, но в специально предназначенных для опасных инфекций учреждениях.
Жёлтая лихорадка относится к недугам из категории зооантропонозов – это значит, что таким недугом могут болеть как люди, так и животные.
Источником выступает тропический аденовирус, который по размерам не превышает сорока нанометров. Он характеризуется тем, что является довольно устойчивым во внешней среде, без проблем переносит высушивание или длительное влияние низких температур. Инактивация наблюдается лишь при температуре свыше шестидесяти градусов на протяжении десяти минут, а при кипячении – за две секунды. Помимо этого, болезнетворная бактерия достаточно восприимчива к кислой среде.
В человеческом организме вирус может негативно влиять на ткани различных внутренних органов. Именно этим и обуславливается широкое разнообразие симптоматики. Такой микроорганизм может нарушить работу:
- лимфатических тканей – именно лимфоузлы становятся первым сосудом для размножения бактерии при попадании в человеческий организм. После того как период созревания новых особей в лимфоцитах завершится, они проникают в общий кровоток;
- печени и почек – это первые органы, которые поражает возбудитель. При патологическом влиянии на печень происходит отмирание её клеток – гепатоцитов и увеличение её в размерах. В случаях воздействия на почки отмечается значительное снижение суточного объёма выделяемой урины;
- лёгких и селезёнки – при поражении этих органов в них развивается воспалительный процесс. Однако лёгкие вовлекаются в патологический процесс значительно реже;
- головного и костного мозга – влияние болезнетворной бактерии приводит к изменению состава крови и формированию большого количества микроскопических внутренних кровоизлияний. Такое положение вещей требует немедленной медицинской помощи;
- миокарда и сосудов – влияние вируса приводит к развитию большого количества осложнений со стороны сердечно-сосудистой системы.
Второй по распространённости причиной заражения выступает непосредственный контакт здорового человека с кровью заражённого. Примечательно то, что насекомое заразно примерно на протяжении десяти дней с момента укуса больного человека. Однако инфицирование не осуществляется при температуре ниже восемнадцати градусов.
Стоит отметить, что зачастую вспышки заболеваемости жёлтой лихорадкой наблюдаются в странах Африки, Центральной или Южной Америки. В иных регионах недуг диагностируется крайне редко.
По месту возникновения вспышки заражения различают две формы подобного заболевания:
В любой ситуации переносчиком является комар. Единственная разница заключается лишь в том, что в первом случае инфицированию подвергается меньшее число людей.
По мере своего прогрессирования жёлтая лихорадка проходит несколько стадий, который будут отличаться по своей симптоматике. Таким образом, среди этапов стоит выделить:
- первую волну лихорадки;
- фазу ремиссии;
- вторую волну лихорадки;
- выздоровление.
В зависимости от тяжести протекания патологии она делится на:
Инкубационный период варьируется от трёх до шести дней. Однако зарегистрированы случаи, когда он составлял десять суток.
Первая волна болезни продолжается не более недели. В это время выражаются такие симптомы:
- сильный озноб — может длиться от получаса до трёх часов;
- резкое возрастание показателей температуры, вплоть до 40 градусов;
- ярко выраженные головные боли;
- нездоровое покраснение кожи лица, зоны плеч и шеи;
- мышечная слабость и болезненность;
- приобретение кожным покровом и склерами желтоватого оттенка;
- приступы тошноты и рвоты. Иногда в рвотных массах может отмечаться наличие примесей гноя;
- отёчность век;
- болезненность в области спины, в руках и ногах;
- учащение частоты сердцебиения;
- кровоточивость дёсен, вытекание крови из полости носа или рта – из-за наличия таких проявлений заболевание также известно под названием геморрагическая лихорадка;
- нарушение сна;
- гепатоспленомегалия.
Исходом первой волны жёлтой лихорадки может стать либо переход недуга в стадию ремиссии, либо летальный исход.
Фаза ремиссии продолжается от трёх часов до полутора суток. В таких случаях клиническими признаками будут выступать:
- понижение температуры до 37 градусов;
- исчезновение покраснения кожи лица, однако, наличие желтухи сохранится;
- снижение степени выраженности головных и мышечных болей.
При лёгком протекании заболевания ремиссия может плавно перетечь в выздоровление, минуя вторую волну. Стоит отметить, что при молниеносном течении за таким этапом следует формирование тяжёлых последствий и смерть больного.
Симптомы жёлтой лихорадки, характерные для второй волны:
- усиление проявления желтухи;
- развитие кишечных кровоизлияний;
- кашель и одышка;
- снижение АД при слабом пульсе, меньше сорока ударов в минуту;
- возрастание температуры, но показатели будут немного ниже, нежели в первую волну;
- полужидкий стул, имеющий дегтеобразную консистенцию;
- появление точечных кровоизлияний;
- уменьшение суточного объёма выделяемой мочи;
- спутанность сознания;
- синюшность кожного покрова, которая приходит на смену желтухе;
- частые рвотные позывы, при этом массы будут иметь консистенцию кофейной гущи.
Кроме этого, во второй волне нередко отмечается развитие печёночной, сердечно-сосудистой и почечной недостаточности, а также отёк головного мозга, что в значительной степени повышает риск летальности.
Выздоровление считается этапом протекания недуга, поскольку протекает оно довольно медленно. Такой период может занять до девяти дней, а нормальные показатели лабораторных исследований возвращаются лишь спустя несколько месяцев после отступления острой симптоматики. В среднем период полного восстановления длится один месяц.
Установление правильного диагноза основывается на лабораторных изучениях крови и урины пациента. Тем не менее не последнее место в диагностике занимает работа клинициста с пациентом.
Таким образом, первичное диагностирование включает в себя:
- сбор жизненного анамнеза пациента – для выявления факта его контакта с переносчиком вируса или заражённой кровью;
- тщательный физикальный осмотр, направленный на пальпацию передней стенки брюшной полости – для обнаружения гепатоспленомегалии, т. е. одновременного увеличения размеров печени и селезёнки. Кроме этого, врач должен оценить состояние кожного покрова и склер, а также измерить температуру, АД и пульс;
- детальный опрос больного – для получения специалистом полной картины протекания болезни. Степень выраженности симптоматики позволит с точностью определить фазу течения недуга.
Диагностика при помощи лабораторных исследований включает в себя осуществление:
- общего анализа крови – покажет сдвиг лейкоцитарной формулы влево, пониженный уровень нейтрофилов и тромбоцитов. При тяжёлом течении обнаруживается лейкоцитоз. Кроме этого, повышается концентрация азота и калия в крови;
- тестов для определения способности крови к свёртыванию;
- общего анализа урины – укажет на повышение белка, наличие эритроцитов и клеток цилиндрического эпителия;
- биохимии крови – показывает возрастание билирубина и активности ферментов печени;
- ПЦР-тестов;
- серологических анализов, среди которых РНГА, РСК, РТНГ, РНИФ и ИФА.
Выявление болезнетворной бактерии проводится в условиях специально предназначенных лабораторий, по причине особой опасности инфекции. Такая диагностика выполняется при помощи биопроб на животных, выраженных в лабораторных условиях.
Выполнение инструментальных обследований при выявлении жёлтой лихорадки необходимо для подтверждения наличия гепатоспленомегалии и внутренних кровоизлияний. Среди них выделяют:
- радиографию грудины;
- КТ;
- ЭКГ;
- гистологическое изучение биопатов печени.
Установление окончательного диагноза жёлтая лихорадка требует немедленного помещения пациента в инфекционное отделение. Вся терапия недуга сводится к устранению симптоматики и основывается на:
- строгом постельном режиме;
- обильном питье;
- приёме медикаментов;
- дезинтоксикационной терапии;
- гемодиализе – при сильном поражении печени.
Специфического медикаментозного лечения жёлтой лихорадки в настоящее время не разработано. Однако клиницисты предписывают своим пациентам:
- противовоспалительные вещества;
- гепатопротекторы и антигистаминные лекарства;
- антибактериальные и мочегонные средства;
- жаропонижающие препараты;
- противовирусные медикаменты.
При тяжёлом протекании недуга лечение будет включать в себя:
- переливание крови по 150 миллилитров каждые двое суток до момента стабилизации состояния больного;
- введение специальных растворов, которые необходимы для купирования кровоизлияний, нормализации объёма крови;
- внедрение эритроцитов и тромбоцитов, изъятых у доноров.
Если своевременно не провести диагностику или неправильно лечить болезнь, то она чревата развитием тяжёлых осложнений, к которым можно отнести:
- пневмонию и миокардит;
- энцефалит и гангрену мягких тканей;
- отёчность головного мозга или лёгких;
- почечную или печёночную кому;
- шоковое состояние инфекционно-токсического характера;
- присоединение вторичного инфекционного процесса;
- внутриутробное заражение и гибель плода – если пациенткой является беременная женщина;
- повышение риска преждевременной родовой деятельности или самопроизвольного прерывания беременности.
От жёлтой лихорадки существует два типа профилактических мероприятий – специфические и неспецифические.
К первой категории стоит отнести специально предназначенную вакцину от такой болезни. Иммунизации подвергаются лица, проживающие или выезжающие в страны с повышенным распространением недуга. Однако есть несколько противопоказаний для введения вакцины, среди них:
- период вынашивания ребёнка;
- возраст младше девяти месяцев;
- лица с иммунодефицитом или непереносимостью яичного белка, поскольку такое вещество входит в состав лекарства.
Иммунопрофилактика должна быть осуществлена за десять суток до отбытия в эпидемические регионы.
Среди общих рекомендаций относительно профилактики жёлтой лихорадки стоит отметить:
- укрепление иммунной системы;
- исключение контакта с заражённым человеком;
- защиту жилья от комаров, например, при помощи установления москитных сеток на окна и применения различных репеллентов;
- использование специально предназначенных спреев и мазей от насекомых на природе.
Прогноз геморрагической лихорадки благоприятен только при лёгком или среднетяжелом протекании. Тяжёлое течение недуга в половине случаев становится причиной появления опасных осложнений, которые могут привести к смерти человека.
источник
Желтая лихорадка – это вирусное заболевание, которое передается через укусы комаров. Данная патология имеет эпидемический характер (то есть она возникает вспышками в определенных регионах страны).
Данное заболевание сопровождается геморрагическими явлениями, поражением внутренних жизненно важных органов. Причем все это, как правило, сопровождается сильнейшей интоксикацией.
Нередко желтую лихорадку в народе называют «желтухой». Это связано с тем, что у больных желтой лихорадкой часто возникает такой симптом как желтуха (пожелтение мочи и белков глаз).
Наиболее часто вспышки желтой лихорадки наблюдаются в регионах с тропическим или субтропическим климатом.
Специалисты выделяют 2 разновидности заболевания:
- эндемическая – форма, которая встречается в сельской местности или джунглях;
- эпидемиологическая – заболевание распространено в крупных городах (иногда эпидемия может охватывать сразу несколько городов или даже всю страну).
Желтая лихорадка – это достаточно опасное заболевание. Именно по этой причине в международной регистрации она числится как болезнь, которая требует введения карантина. Если человеку необходимо выехать в страну, в которой на данный момент имеется вспышка желтой лихорадки, то он должен в обязательном порядке предъявить на границе документ, свидетельствующий о том, что ему была проведена вакцинация от данного заболевания.
Желтая лихорадка очень распространена в Африканских странах, а также в южной части Америки. По данным ВОЗ, на сегодняшний день вспышки желтой лихорадки имеются в 45 странах Африки и 13 странах южной Америки. Замечено, что заболевание чаще встречается в странах с низким уровнем медицины.
Желтая лихорадка отличается тем, что имеет способность очень быстро распространяться среди населения. Так, в Судане в 2012 году при вспышке были заражены около 800 человек. При этом для 120 из них болезнь закончилась смертельным исходом.
В Африканских и Южноамериканских странах вспышки заболевания бывают каждый год (иногда не по 1 разу).
Единственный способ избежать желтой лихорадки в этих странах – своевременная профилактика.
Желтую лихорадку вызывает вирус, который принадлежит семейству Flaviviridae.
В геноме возбудителя желтой лихорадки присутствует только РНК и полностью отсутствует ДНК.
Данный вирус плохо выживает во внешней среде. Он очень быстро становится неактивным при термической обработке, даже если при этом не используются никакие антибактериальные средства. Несколько дольше он может быть активным в высушенном или замороженном виде.
Вирус, вызывающий желтую лихорадку, – это вирус 1 группы патогенности, поэтому работы с ним, как правило, выполняются в максимально закрытых и защищенных лабораториях. Данный вирус может обнаруживаться в практически всех органах больных желтой лихорадкой, которые умерли 3 суток назад.
В дикой природе резервуаром для хранения инфекции обычно являются дикие животные, в то время как в городской местности – больные лица.
Определить, заразно ли данное животное или человек, в данный момент нельзя. Как правило, человек бывает заразным за несколько часов до появления первых симптомов патологии. Причем заражать окружающих он может еще на протяжении 3-4 дней после появления признаков болезни.
Главными переносчиками желтой лихорадки являются комары (не важно: городские или дикие).
Комар может заражать человека спустя 10 суток после того, как он сосал кровь у больного. Однако это касается только тех регионов, в которых температура воздуха достигает 25 градусов. В областях, где температура достигает 30 градусов, комары могут заражать спустя неделю, а в местах, где температура превышает 37 градусов – уже спустя 4 суток.
При температуре воздуха 16-18 градусов комары становятся абсолютно безопасными.
Из этого можно сделать вывод, что в более жарких регионах комары быстрее становятся заразными и могут заразить большее количество людей.
Стоит отметить, что при отсутствии комаров в помещении больной желтой лихорадкой не способен заразить окружающих.
Как правило, вспышки заболевания происходят в сезон дождей, так как в это время количество комаров значительно увеличивается.
В джунглях переносчиками желтой лихорадки могут быть не только комары. Нередко эту функцию выполняют и другие насекомые.
В некоторых случаях заражение происходит после контакта раны с кровью (например, в больницах, если медицинские инструменты плохо обрабатываются, или в маникюрном кабинете). Еще реже заражение желтой лихорадкой происходит в лабораторных условиях, когда медицинские работники проводят какие-либо работы с возбудителем заболевания.
Желтая лихорадка очень заразна и может поржать людей вне зависимости от того, в каком возрасте они находятся.
В эпидемических странах нередко наблюдается бессимптомная иммунизация. Такое обычно происходит, если комар укусил человека, но при этом у него не было достаточного количества вируса для заражения. В этом случае человек не заболевает, но его организм начинает вырабатывать особый иммунитет.
После того как пациент переболеет желтой лихорадкой, его организм вырабатывает стойкий иммунитет, который будет защищать его на протяжении 5-7 лет (в зависимости от индивидуальных особенностей организма).
После того как комар укусит человека, вирус желтой лихорадки попадает в его лимфатическую систему. Там он вместе с лимфотоком переносится в ближайшие ткани, где возбудитель заболевания и начинает размножаться. Как правило, инкубационный период при этом составляет 5-7 суток.
После этого вирус попадает в кровоток, откуда он и разносится во все органы человека. Обычно этот период длится 3-4 дня. Как правило, первыми вирусом желтой лихорадки поражаются печень, головной мозг и надпочечники. Это связано с тем, что данные органы обильно снабжаются кровью.
Заражение органов в свою очередь приводит к дистрофии их клеток.
Одним из самых тяжелых последствий желтой лихорадки для тела человека является геморрагический синдром (состояние при котором происходит кровоизлияние в ткани внутренних органов). Как правило, это заканчивается смертельным исходом.
К другим осложнениям заболевания можно отнести воспаление легких, омертвение тканей почек, заражение и воспаление головного мозга и мягких тканей.
Туристы, путешествующие по странам, в которых бывают вспышки желтой лихорадки, при повышении температуры тела обязательно должны посетить врача, так как это может свидетельствовать о начале развития болезни.
В этом случае нельзя заниматься самолечением и самодиагностикой. Здесь нужна только консультация врача и при необходимости срочная госпитализация.
Обратиться в больницу следует также, если у человека имеются какие-либо другие симптомы, похожие на желтую лихорадку.
Дело в том, что по своим симптомам желтая лихорадка может напоминать некоторые другие болезни (например, гепатит, лептоспироз или геморрагические лихорадки). Отличить данные патологии порой бывает сложно даже опытным врачам, несмотря на то, что у них в распоряжении имеются медынские лаборатории и диагностическое оборудование.
К сожалению, на данный момент не существует средств, которые могли бы вылечить пациента от желтой лихорадки. Единственный способ защитится от болезни – сделать прививку. Эта прививка выполняется только в особых случаях (например, при необходимости пациента ехать в страну, где на данный момент имеется вспышка желтой лихорадки). Это связано с тем, что у некоторых пациентов возникают побочные эффекты от прививки желтой лихорадки. Среди таких можно выделить:
- заражение и воспаление головного мозга;
- проблемы со здоровьем при наличии ослабленного иммунитета;
- отек Квинке. Он обычно возникает, в случае если у пациента имеется аллергия на куриные яйца, которая не была обнаружена до введения вакцины.
Стоит отметить, что эти последствия у пациентов возникают крайне редко, поэтому не следует бояться данных прививок.
Для того чтобы снизить риск вспышки желтой лихорадки, правительство стран Африки и Южной Америки призывает своих граждан максимально защищаться от укусов комаров (использовать специальные крема, спреи, москитные сетки). С этой целью также может проводиться массовая травля комаров и очищение водоемов.
Соседние страны при этом, как правило, тщательно проверят всех въезжающих. Это нужно для того, чтобы вирус желтой лихорадки не пришел из-за границы.
Желтая лихорадка – инфекционное заболевание вирусной этиологии, проявляющееся у человека геморрагическим синдромом. Характерно для стран Африки и Южной Америки. Передается при укусах комара.
В современной медицине, выделяют три варианта течения желтой лихорадки: сельский тип, городской и промежуточный.
- Сельский тип. Характеризуется участием в процессе переноса инфекции диких обезьян. Обычно при данном типе заболевают лица молодого возраста, работающие в джунглях, – на заготовке леса, сбор урожая. Эпидемии не развиваются. Течение болезни наиболее агрессивное.
- Городской тип. Характерная черта – развитие эпидемических очагов с большим количеством заболевших. Главная причина распространения инфекции – обычные комары. Легкая и среднетяжелая клиническая картина заболевания.
- Промежуточный тип. Занимает среднее положение между двумя предыдущими.
Как и в случаи любой инфекционной болезни, желтой лихорадки свойственны определенны этапы развития клинических симптомов.
Инкубационный период продолжается в среднем от 3 до 6 дней, максимально – 10 дней. В это время человека не беспокоят какие-либо симптомы желтой лихорадки.
Начальный, или лихорадочный период продолжается также от 3 до 6 дней. Болезнь начинается остро с подъема температуры тела до 39-40 градусов, появлением резкой распирающей головной боли, общей слабости, повторной рвотой и психическим возбуждением, которое может перейти в бред. Внешне отмечается покраснение и отечность лица, шеи и верхних конечностей. Больные избегают света (фотофобия), наблюдается слезотечение. Лицо имеет характерный вид так называемой «амарильной» маски – гиперемия лица, шеи, покраснение склер глаз, отек век и общая одутловатость лица. Через несколько дней склеры и кожные покровы желтеют. Постепенно начинает развиваться характерный геморрагический синдром: кровотечение из носа, повышенная кровоточивость десен и появление прожилок крови в стуле. Данный период болезни считается наиболее опасным для жизни пациента.
Период кратковременной ремиссии по длительности составляет от нескольких часов до двух суток. Температура тела снижается и общее самочувствие нормализируется. На этой стадии больной может или вылечиться, или симптомы рецидивируют.
Период рецидива длится несколько дней и чаще всего заканчивается летально. Состояние больного резко ухудшается, температура тела поднимается до 40 градусов и выше, развивается распространенная желтуха с пожелтением склер, кожных покровов, видимых слизистых оболочек. Возникает тяжелый тромбогеморрагический синдром с возможным развитием синдрома диссеминированного внутрисосудистого свертывания: на коже появляются кровоизлияния различных размеров, возникают кровотечения из десен, носовой полости. Стул приобретает черный цвет из-за внутрикишечных кровоизлияний. Нарушается работа почек: количество мочи постепенно уменьшается вплоть до полного отсутствия (анурия) и развития острой почечной недостаточности.
Если больной не умирает во время рецидива, то возникает период реконвалесценции. Все симптомы желтой лихорадки постепенно исчезают, и восстанавливается функция всех внутренних органов. Формируется пожизненный иммунитет – человек не может заболеть желтой лихорадкой несколько раз в жизни.
При появлении любых признаков желтой лихорадки необходимо срочно обратиться за медицинской помощью в инфекционную больницу. Раннее начало лечения позволит снизить риск развития тяжелых осложнений.
Арбовирусную болезнь, передающуюся чрез насекомых, называют жёлтой лихорадкой. Заразившийся человек подвержен тяжёлой интоксикации, лихорадке, поражению внутренних органов и ряду других проявлений болезни. Предварительный диагноз ставится врачом на основании жалоб больного, внешнего состояния здоровья и исходя из результатов общих анализов. Если у специалиста появляется подозрение на жёлтую лихорадку, он назначает сдачу определённых анализов для подтверждения предварительного диагноза заболевания.
Полная диагностика для выявления заболевания включает несколько этапов:
- анамнез;
- клиническое исследование;
- лабораторные исследования;
- использование инструментальных методов исследования;
- применение методики изучения антител в крови;
- ПЦР диагностика;
- биологическое исследование.
Признаки жёлтой лихорадки схожи с рядом других заболеваний, поэтому врач опрашивает пациента о возможном посещении его в страны, где существует риск заражения. Причиной возникновения болезни может оказаться путешествие в южные страны за прошедшие пару недель до начала проявления симптомов. В других странах заразиться жёлтой лихорадкой практически невозможно. Если пациент не имел возможности контакта с переносчиками заболевания, то врач выявляет болезнь со схожим течением и симптоматикой.
Одним из важных этапов диагностики является клиническое исследование. С помощью клинических данных врач ставит предварительный диагноз. Учитываются признаки заболевания: как началась болезнь, определяется степень развития, образование желтухи. Общая картина симптоматики помогает врачу определить степень поражения внутренних органов, и выявить болезнь. Специалист не исключает схожесть симптомов с другими заболеваниями, поэтому ставить окончательный диагноз на основе клинических исследований не может.
Согласно лабораторным данным можно ставить окончательный диагноз и выбирать соответствующее лечение. Выявить жёлтую лихорадку лабораторным путём поможет сдача анализов мочи и крови. С помощью результатов исследования врач выявляет степень развития недуга, какие части организма повреждены. Жёлтая лихорадка обычно приводит к следующим изменениям в анализах:
- при биохимии – увеличение билирубина и трансаминаза, повышение уровня мочевины и креатинина, повышение уровня глюкозы;
- при общем анализе крови – снижение лейкоцитов, лимфоцитов, тромбоцитов, повышение скорости оседания эритроцитов, панцитопения;
- при анализе на свёртываемость крови уровень повышен;
- при общем анализе мочи – протеинурия, гематурия, цилиндрурия.
Такие методы применяются при диагностировании жёлтой лихорадки крайне редко. Причиной тому служит невозможность выявления возбудителя. Инструментальный метод используется для диагностики осложнений на 3-м этапе болезни.
Инструментальные исследования включают в себя:
- рентгеновское исследование органов грудной клетки;
- компьютерную томографию;
- электрокардиографию;
- биопсию печени.
Иммуноферментный анализ – важнейший этап в постановке диагноза жёлтой лихорадки. Так как он помогает окончательно удостовериться и подтвердить диагноз. Данный анализ помогает выявить специфические антитела, вырабатывающиеся организмом для защиты от вируса.
Данный метод исследования помогает с высокой точностью определить нахождение вируса в теле больного. Однако такую диагностику проводят только в том случае, когда результаты анализов не дают точное определение болезни или недуг протекает в нетипичной форме. Тест ПЦР – это дорогостоящая процедура, поэтому её не применяют в период обострения эпидемии.
Методы исследования биологическим путём включают использование белых мышей в целях выявления болезни. Внутримозговое заражение животного получают с помощью введения биологического материала больного в череп мыши. Через некоторое время у белых мышей наблюдается развитие энцефалита. Биологическое исследование в основном проводят в научных целях.
Все вышеперечисленные методы выявления и диагностирования жёлтой лихорадки назначает исключительно врач. Самостоятельно ставить диагноз, исходя из общей симптоматики течения заболевания невозможно. Так как человек, не имеющий специального медицинского образования, не может без результатов специфических анализов поставить нужный диагноз из-за схожести симптомов и характера течения болезни.
Главная цель лечения желтой лихорадки состоит в устранении неприятных симптомов, вызванных отравлением организма токсинами, и остановку дальнейшего развития патологии.
Во время лечения больные должны соблюдать строгий постельный режим и употреблять в пищу большое количество продуктов, богатых белками и витаминами. В целом питание этих пациентов должно быть максимально сбалансированным и калорийным. Данной группе пациентов врачи нередко назначают витаминно-минеральные комплексы.
Для того чтобы устранить симптомы отравления, больным делают внутривенные инъекции адсорбирующих средств в сочетании с плазмозаменителями.
При возникновении болевого синдрома пациентам разрешается назначать обезболивающие средства. Тем не менее, больным желтой лихорадкой следует избегать таких лекарств, как ибупрофен и аспирин, так как он могут повышать риск кровотечения.
В случае если у больного начали развиваться признаки геморрагии, для облегчения его состояния может применяться переливание крови.
При тяжелом течении болезни пациентам могут назначаться противовоспалительные лекарства (в том числе и глюкокортикостероидные лекарства).
Рибовин (противовирусное средство) и интерферон (иммуностимулятор) не доказали свою эффективность в лечении желтой лихорадки. Тем не менее, они продолжают применяться на разных этапах терапии заболевания и сегодня.
В том случае если заболевание осложняется присоединением инфекции, врач может назначить антибактериальные лекарства (как правило, широкого спектра действия).
Помимо этого в лечении могут использоваться лекарства, снимающие неприятные симптомы. Группу данных препаратов и их дозировку определяет лечащий врач исходя из симптомов, возникших у пациента и индивидуальных особенностей его организма.
Лечение желтой лихорадки ни в коем случае не должно проводиться самостоятельно в домашних условиях. Такую практику нередко можно встретить в странах третьего мира.
Стоит отметить, что больной желтой лихорадкой заразен для окружающих, а это значит, что ему показана госпитализация.
Так как специфического лечения желтой лихорадки не существует, то врачи уделяют больше внимания профилактике заболевания, которая включает в себя применение вакцин. Это значит, что для того чтобы избежать заболевания, можно просто сделать прививку от желтой лихорадки.
Вакцина от желтой лихорадки в медицине считается одной из самых эффективных и в то же время безопасных.
Прививка от желтой лихорадки имеет вид сухой суспензии, в состав которой входят переработанные эмбрионы кур, зараженные вирусом желтой лихорадки. Препарат находится в ампулах, каждая из которых содержит 2-5 доз. В упаковке находится 10 таких ампул.
Для того чтобы средство было максимально эффективным, его следует хранить при температуре не выше 20 градусов и не дольше 2 лет с момента выпуска.
Вакцинация от желтой лихорадки проводится в обязательном порядке всем людям, желающим посетить эндемические регионы.
Данную прививку можно делать всем пациентам, начиная с 9-ти месячного возраста. Тем не менее, иногда может требоваться вакцинация детей и в возрасте 4-9 месяцев. В этом случае прививка делается, только если существует высокая вероятность заражения ребенка.
Противопоказанием к использованию прививки от желтой лихорадки может служить иммуносупрессивное лечение, перенесенное в недавнем времени. В данном случае вакцину разрешается делать только спустя 1 год после терапии. Кроме того, вакцина не делается людям, имеющим аллергию на куриные яйца, прививки животного происхождения, а также некоторые виды антибактериальных препаратов. В этом случае вакцина может проводиться при наличии серьезных показаний. Однако пациенты при этом на протяжении недели после прививки должны принимать антигистаминные лекарства. Прививка от желтой лихорадки полностью противопоказана пациентам, страдающим ВИЧ/СПИД.
Вакцина от желтой лихорадки ставится в подлопаточную область как минимум за 10 дней до выезда в эндемический регион. На протяжении этих 10 дней организм человека выработает особый иммунитет, который сможет защищать его от желтой лихорадки, на протяжении 10-15 лет. Причем такой эффект достигается практически у 100% пациентов.
У части пациентов иммунитет может сохраняться около 30 лет, а иногда и пожизненно, тем не мене ревакцинацию нужно делать каждые 10 лет вне зависимости от того, сколько действует прививка от желтой лихорадки у конкретного пациента. Данная практика особенно популярна в развитых странах.
Неспецифическая профилактика желтой лихорадки включает в себя предотвращение укусов комаров (использование ультразвуковых приборов от комаров, спреев, кремов, москитных сеток и т. д.), а также дезинфекцию водоемов, находящих возле населенных пунктов.
Спустя 12 часов-сутки на месте укола может возникнуть покраснение, и появится припухлость диаметром около 3 см. Такая реакция считается вариантом нормы и, как правило, исчезает спустя 2-3 дня. Через 7-10 дней у 10-15% пациентов происходит повышение температуры тела до 38-39 градусов.
Все это сопровождается усталостью, слабостью, головокружением, головной болью и ознобом. Данный эффект обычно длится не больше 3 дней. У небольшого количества людей эти симптомы могут сочетаться с аллергическими реакциями. У пациентов детского возраста может развиться воспаление головного мозга.
Лицам старше 15 лет врачи нередко предлагают одновременную вакцинацию от желтой лихорадки и холеры. Однако в данном случае образование особого иммунитета может занять несколько больше времени.
Детям, возраст которых не достиг 14 лет, вакцину против желтой лихорадки можно делать только спустя 3-4 недели после вакцинации от холеры. После использования других вакцин прививку против желтой лихорадки можно делать только через 2 месяца. Если вакцинация от желтой лихорадки была сделана женщине, которая не знала о своей беременности, то ее прерывание не требуется, так как она не влияет на развитие плода, а его инфицирование возникает только в 1 случае из 80.
Одним из опасных вирусных заболеваний является жёлтая лихорадка. У больного наблюдается высокая температура, рвота и разлитие желчи. Эпидемия может привести к гибели пятидесяти процентов больных. К сожалению, на сегодняшний день в современной медицине не существует лекарств, способных вылечить жёлтую лихорадку. Основные методы лечения направлены на восстановление и поддержание нормальной работы жизненно важных органов: головного мозга, почек, кровообращения, органов дыхания. Врач диагностирует болезнь, выявляет стадию её развития и назначает терапию, в которую входят: строгая диета, постельный режим, приём витаминных препаратов и абсорбентов. Тяжёлая форма протекания болезни требует переливание крови. От опасного вируса существует единственный метод борьбы – вакцинация против жёлтой лихорадки.
Вакцина против вирусного заболевания считается самым доступным и безопасным методом борьбы с недугом. Её действие в организме начинается по истечении десятидневного срока с момента вакцинации и сохраняется на протяжении 10 лет. По истечении данного срока вакцину вводят вновь. Прививка вызывает иммунитет у ста процентов привитых. Для граждан, посещающих страны Африки и Южной Америки, проводят обязательную вакцинацию для устранения риска заражения жёлтой лихорадкой. После её проведения выдаётся соответствующий сертификат международного образца. Далее прививку регистрируют в установленных Здравоохранением учётных формах. К противопоказаниям относятся:
- беременные;
- дети до девяти месяцев;
- ВИЧ-инфицированные;
- граждане с аллергией на яичный белок и антибиотики;
- острые инфекционные заболевания;
- одновременный ввод препарата против другой инфекционной болезни.
Осложнения при заболевании возможны в редких случаях и не носят выраженный характер. В месте прививки могут появиться: покраснение участка кожи, слабо выраженная отёчность. Но такие проявления быстро проходят. Возможны местные и общие реакции на прививку:
- повышение температуры;
- головокружение;
- недомогание;
- озноб;
- головная боль.
Обычно в течение от одного дня до трёх реакции проходят. В крайне редких случаях может произойти уплотнение подкожной клетчатки, которая сопровождается зудом и болевыми признаками. Лицам, подверженным к развитию аллергических реакций, назначают антигистаминные препараты. Их приём продолжают от двух до четырёх дней.
Вакцина от жёлтой лихорадки вводится подкожно в предплечье или внешний угол лопатки. Форма выпуска – таблетки или ампулы с растворителем. Разводится в соотношении 1:10.
Для лечения вирусной лихорадки у маленьких пациентов применяют средства, снижающие симптоматику болезни: анальгетики, антипиретики, противорвотные и противовирусные препараты. К последним относится рибавирин. Применение такого лекарства требует особого контроля, иначе последствием может стать развитие гемолитической анемии, которая приведёт к смерти. Терапия может включать лечение: викасолом, дициноном, преднизолом, поливитаминами.
Детям проводят вакцинацию, начиная с девятимесячного возраста. Детский организм переносит прививку в более лёгкой форме, чем взрослый. Проявление возможных побочных эффектов устраняется средствами:
В случае подозрения на жёлтую лихорадку необходимо обратиться к инфекционисту.
При появлении симптомов желтой лихорадки необходимо незамедлительно обратиться к врачу, поскольку заболевание опасно тяжелыми осложнениями. Традиционная медицина не поддерживает лечение желтой лихорадки народными средствами, так как настои и отвары трав не могут остановить развитие патологии. В странах третьего мира широко практикуется нетрадиционная медицина при лечении данного заболевания, но не стоит заниматься самолечением.
Применение народных средств при лечении желтой лихорадки направлено на снижение симптомов. Некоторые отвары и настои лекарственных трав помогают снизить высокую температуру и помогают уменьшить проявления интоксикации организма. Чтобы снизить высокую температуру, нетрадиционна медицина предлагает рецепты отваров лекарственных трав. Хорошими жаропонижающими свойствами обладают такие растения:
- сирень;
- ива (для приготовления отваров используется кора);
- полынь;
- петрушка и другие травы.
Используют как отвары, так и спиртовые настойки. Но перед тем как приступить к лечению желтой лихорадки народными средствами, учтите, что они всего лишь снижают проявление симптомов, но не устраняют очаг болезни и не препятствуют её дальнейшему развитию.
Снижение высокой температуры только может усугубить состояние больного. Если температура тела поднялась до 40°С, вызывайте скорую и не занимайтесь самолечением. Чем раньше будет назначено правильное лечение, тем выше шансы на успешное выздоровление и избежание тяжелых осложнений.
Использовать любые народные средства (даже безобидные на первый взгляд) при лечении желтой лихорадки можно исключительно после консультации с доктором. Не стоит на себе или родных проверять эффективность народных методов.
источник

 Как передаётся жёлтая лихорадка?
Как передаётся жёлтая лихорадка?