Лихорадка подразделяется по степени подъема температуры на:
— субфебрильную (повышение температуры в пределах 37,1- 37,9° С),
— гиперпиретическую(41°С и выше).
В зависимости от характера колебаний суточной температуры во второй стадии лихорадки ее подразделяют на следующие типы:
П
Послабляющая лихорадка(f. remittens) — суточные колебания температуры превышают 1° С, но снижения ее до нормы не происходит (причины: большинство вирусных и многие бактериальные инфекции, экссудативный плеврит, конечный период брюшного тифа и др.).
Гектическая лихорадка(f. hectica) — суточные колебания температуры тела достигают 3-5° С (причины: сепсис, гнойная инфекция).
Постоянная лихорадка(f. continua) характеризуется высоким подъемом температуры с суточными колебаниями, не превышающими 1°С (причины: брюшной и сыпной тиф, крупозная пневмония и др.).
В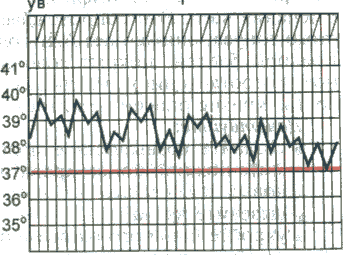
Атипичная лихорадка(f. athypica) характеризуется несколькими размахами температуры в течение суток с полным нарушением циркадного ритма (причина: сепсис).
И
Легкое кратковременное повышение температуры тела не более 37,5-38°С с незакономерными колебаниями (febris ephemera) наблюдается при различных нервноэндокринных расстройствах, при хронических инфекциях.
Измерение температуры окружающей среды вызывает у лихорадящих больных реакции, подобные таковым у здоровых людей, и не влияет существенно на температурную кривую. То же имеет место в случае, когда лихорадящий больной выполняет мышечную работу, сопряженную с повышением теплообразования.
Характерным особенностям температурной кривой при том или ином заболевании ранее приписывалось диагностическое и прогностическое значение. Однако в настоящее время данный показатель уже не является надежным критерием в этом плане, так как естественный ход развития лихорадки и колебаний температуры тела часто искажается под действием лечения антибактериальными и жаропонижающими средствами (П. Н. Веселкин). У стариков, детей раннего возраста и истощенных людей инфекционные болезни могут протекать со слабым развитием лихорадки или при ее отсутствии, что имеет плохое прогностическое значение.
Помощь. Больного необходимо уложить в постель и согреть: накрыть дополнительно одним или несколькими одеялами, обложить грелками с теплой водой, напоить горячим чаем.
Период установившейся высокой температуры
Помощь.Необходимо искусственными средствами увеличить теплоотдачу. Для уменьшения нагревания головы (что очень важно!) на лоб больного надо класть холодное полотенце и часто его менять или прикладывать пузырь со льдом. Подробнее см. Процедуры лечебные. Если озноб полностью прекратился, необходимо больного раскрыть, чтобы усилить теплоотдачу с поверхности тела. Часто обтирать кожу тела влажным полотенцем, смоченным водой или водкой. Можно обмахивать больного полотенцем или простыней, обдувать с помощью вентилятора. Давать обильное питье (компот, соки, морс), в т.ч. потогонное (липовый чай, малиновое варенье), чаще смачивать полость рта жидкостью, лучше кисловатой, например, клюквенным морсом (для отделения слюны). В связи с тем, что в этот период деятельность всех пищеварительных желез подавлена, нельзя насильно заставлять больного есть. Кормление лучше отложить до момента, когда температура упадет. Если больного все-таки надо кормить, то кормление должно быть дробным (частым), небольшими порциями, жидкой или полужидкой пищей, легкоусвояемой, желательно той, которую больной особенно любит. При задержке стула необходимо сделать очистительную клизму. См. раздел Процедуры лечебные. При появлении трещин в углах рта надо смазывать их детским кремом, глицерином или вазелиновым маслом. При появлении бреда или галлюцинаций необходимо тщательное наблюдение за больным, его нельзя оставлять одного, необходима консультация врача. При развитии судорог необходимо срочно вызвать скорую помощь.
3-й период. Снижение температуры
Помощь. Необходимо следить за артериальным давлением, пульсом и общим состоянием больного. При возникновении признаков сердечной слабости надо обложить больного грелками, согреть его, дать крепкий горячий чай или кофе. При падении температуры больному нельзя садиться или вставать. Ножной конец кровати нужно приподнять на 30-40 см, вынуть из-под головы подушку. Надо помнить, что падение температуры часто сопровождается появлением позыва на мочеиспускание! Надо вовремя дать больному утку или судно и предупредить его, чтобы он не пытался самостоятельно идти в это время в туалет. Вспотевшую кожу необходимо протирать теплым влажным полотенцем для удаления пота, который содержит массу вредных веществ, продуктов обмена. После того, как больной пропотеет, надо сменить нательное белье. Иногда, после обильного потения, необходимо сменить и постельное белье.
источник
В зависимости от степени повышения температуры различают следующие виды лихорадок:
• субфебрильная температура — 37–38 °С:
а) малый субфебрилитет — 37–37,5 °С;
б) большой субфебрилитет — 37,5–38 °С;
• умеренная лихорадка — 38–39 °С;
• высокая лихорадка — 39–40 °С;
• очень высокая лихорадка — свыше 40 °С;
• гиперпиретическая — 41–42 °С, она сопровождается тяжелыми нервными явлениями и сама является опасной для жизни.
Большое значение для диагностики имеет колебание температуры тела в течение суток и всего лихорадочного периода.
В связи с этим различают основные типы лихорадки:
• постоянная лихорадка – температура долго держится высокой. В течение суток разница между утренней и вечерней температурой не превышает 1 °С; характерна для крупозной пневмонии, II стадии брюшного тифа;
• послабляющая (ремиттирующая) лихорадка – температура высокая, суточные колебания температуры превышают 1–2 °С, причем утренний минимум выше 37 °С; характерна для туберкулеза, гнойных заболеваний, очаговой пневмонии, в III стадии брюшного тифа;
• истощающая (гектическая) лихорадка – характеризуется большими (3–4 °С) суточными колебаниями температуры, которые чередуются с падением ее до нормы и ниже, что сопровождается изнуряющими потами; типично для тяжелого туберкулеза легких, нагноений, сепсиса;
• перемежающаяся (интермиттирующая) лихорадка – кратковременные повышения температуры до высоких цифр строго чередуются с периодами (1–2 дня) нормальной температуры; наблюдается при малярии;
• волнообразная (ундулирующая) лихорадка – ей свойственны периодические нарастания температуры, а затем понижение уровня до нормальных цифр. Такие «волны» следуют одна за другой в течение длительного времени; характерна для бруцеллеза, лимфогрануломатоза;
• возвратная лихорадка – строгое чередование периодов высокой температуры с безлихорадочными периодами. При этом температура повышается и понижается очень быстро. Лихорадочная и безлихорадочная фазы продолжаются в течение нескольких дней каждая. Характерна для возвратного тифа;
• обратный тип лихорадки – утренняя температура бывает выше вечерней; наблюдается иногда при сепсисе, туберкулезе, бруцеллезе;
• неправильная лихорадка – отличается разнообразными и неправильными суточными колебаниями; часто отмечается при ревматизме, эндокардите, сепсисе, туберкулезе. Эту лихорадку еще называют атипичной (нерегулярной).
Следует отметить, что типы лихорадки во время болезни могут чередоваться или переходить один в другой. Интенсивность лихорадочной реакции может меняться в зависимости от функционального состояния ЦНС в момент воздействия пирогенов. Продолжительность каждой стадии определяется многими факторами, в частности дозой пирогена, временем его действия, нарушениями, возникшими в организме под влиянием патогенного агента, и др. Лихорадка может заканчиваться внезапным и быстрым падением температуры тела до нормы и даже ниже (кризис) или постепенным медленным снижением температуры тела (лизис). Наиболее тяжелые токсические формы некоторых инфекционных болезней, а также инфекционные болезни у стариков, ослабленных людей, детей раннего возраста часто протекают почти без лихорадки или даже с гипотермией, что является неблагоприятным прогностическим признаком.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Да какие ж вы математики, если запаролиться нормально не можете. 8265 — 

источник
Наиболее благоприятной формой реакции организма при инфекционных заболеваниях является повышение температуры тела до 38,0-39 °С, тогда как ее отсутствие или гипертермия свидетельствует о сниженной реактивности организма и являются показателем тяжести заболевания.
• Постоянная (febriscontinua) — температура тела высокая с суточными колебаниями менее 1 °С. Протекает без ознобов и обильных потов, кожа горячая, сухая, белье не увлажнено: характерна для крупозной пневмонии, рожистого воспаления, брюшного тифа классического течения, сыпного тифа.
Послабляющая (febris remmitens) — с разной степенью повышения температуры тела. Суточные колебания составляют 1-2 °С, не достигая нормальных цифр. Характерны познабливания, в фазу снижения температуры наблюдается потоотделение; типична для бруцеллеза, бронхопневмонии, ревматизма, вирусных заболеваний и др.
Перемежающаяся (febris intermittens), характеризуется правильным чередованием повышения температуры тела, чаще до высокого уровня с периодами апирексии. Подъем температуры сопровождается ознобом, жаром, падение — обильным потом. Следует учитывать, что иногда перемежающийся тип лихорадки устанавливается не сразу; в первые дни болезни может иметь место так называемая инициальная лихорадка постоянного или неправильного типа. Характерна для малярии, пиелонефрита, плеврита, сепсиса и др.
Гектическая (febris hectica). Суточные размахи температуры тела особенно велики, достигают 3-4 °С с падением до нормального или субфебрильного уровня (ниже 36 °С). Характерны потрясающие ознобы и обильные поты; регистрируется при сепсисе, септическом течении различных инфекционных заболеваний.
Возвратная (febris recurrens). Отличается чередованием периодов высокой постоянной лихорадки в течение 2-7 дней с безлихорадочными близкой продолжительности. Температура тела снижается критически с обильным потоотделением; типична для возвратного тифа эпидемического и неэпидемического.
Неправильная (febris irregularis) с разными незакономерными колебаниями температуры. Характерны познабливание и потоотделение. На современном этапе отмечается при многих инфекциях, в частности — при спорадическом брюшном тифе.
Волнообразная лихорадка (febris undulans) характеризуется плавными подъемами и снижениями температуры тела с нормальными ее показателями в интервалах между подъемами температуры; наблюдается при бруцеллезе, некоторых формах лимфогранулематоза и злокачественных опухолей.
Клинические варианты лихорадки
Анализируя температурную реакцию, очень важно оценить не только величину ее подъема, продолжительность и суточные колебания, но и сопоставить эти данные с состоянием и самочувствием ребенка, клиническими проявлениями заболевания. Это необходимо для выбора правильной тактики лечебных мероприятий в отношении больного, а также для проведения дальнейшего диагностического поиска.
В первую очередь необходима оценка клинических признаков соответствия процессов теплоотдачи повышенному уровню теплопродукции, т. к. в зависимости от индивидуальных особенностей организма лихорадка даже при одинаковой степени повышения температуры тела у детей может протекать по-разному.
При адекватной реакции ребенка на повышение температуры тела теплоотдача соответствует повышенной теплопродукции, что клинически проявляется нормальным самочувствием, розовой или умеренно гиперемированной окраской кожи, влажной и теплой на ощупь (так называемая розовая лихорадка). Тахикардия и учащение дыхания соответствуют уровню температуры тела, ректально-дигитальный градиент не превышает 5-6 °С. Такой вариант лихорадки считается прогностически благоприятным.
Если реакция ребенка на повышение температуры тела неадекватна и теплоотдача существенно меньше теплопродукции, то клинически наблюдаются выраженное нарушение состояния и самочувствия ребенка, озноб, кожа бледная, мраморная, ногтевые ложе и губы с цианотичным оттенком, холодные стопы и ладони (так называемая бледная лихорадка). Наблюдается стойкое сохранение гипертермии, чрезмерная тахикардия, одышка, возможны бред, судороги, ректально-дигитальный градиент более 6 °С. Такое течение лихорадки является прогностически неблагоприятным и является прямым показанием для оказания неотложной помощи.
Среди клинических вариантов патологического течения лихорадки выделяют гипертермический синдром, при котором отмечается 6ыстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем. Риск развития таких состояний особенно высок у детей раннего возраста, а также с отягощенным преморбидным фоном. Чем меньше возраст ребенка, тем опаснее для него быстрый и значительный подъем температуры тела в связи с возможным развитием прогрессирующих метаболических нарушений, отека мозга, нарушением витальных функций. При наличии у ребенка серьезных заболеваний сердечно-сосудистой, дыхательной систем лихорадка может привести к развитию их декомпенсации. У детей с патологией центральной нервной системы (перинатальные энцефалопатии, эпилепсия и др.) на фоне повышенной температуры тела возможно развитие судорог.
Фебрильные судороги наблюдаются у 2-4% детей, чаще в возрасте 12-18 мес. Возникают обычно при быстром подъеме температуры до 38-39°С и выше в самом начале заболевания. Повторные судороги могут развиться у ребенка и при других значениях температуры. Критериями фебрильных судорог являются: возраст до 6 лет: отсутствие в анамнезе афебрильных судорог: отсутствие заболевания ЦНС, метаболических расстройств, способных вызвать судороги. Судорожные состояния развиваются чаще на фоне вирусных инфекций, чем бактериальных. Различают простые (доброкачественные) фебрильные судороги и сложные. Простые длятся не более 15 мин (если серийные — не более 30 мин), не имеют очаговости. Сложные судороги продолжаются более 15 мин, либо характеризуются очаговостью. Чаще наблюдаются простые — генерализованные тонические и клонико-тонические судороги длительностью 2-5 мин.
В случае возникновения у ребенка фебрильных судорог необходимо в первую очередь исключить менингит. У грудных детей с признаками рахита показано исследование уровня кальция для исключения спазмофилии. Электроэнцефалография показана после первого эпизода только при длительных, повторных или фокальных судорогах.
источник
Лихорадкой называется общая реакция организма на какое-либо раздражение, характеризующаяся повышением температуры тела вследствие нарушения теплорегуляции.
Лихорадка(лат. «febris») — это повышение температуры тела, возникающее как активная защитно-приспособительная реакция организма в ответ на разнообразные патогенные раздражители.
Итак, лихорадка представляет собой повышение температуры тела, обусловленное нарушением и перестройкой процессов терморегуляции. Лихорадка является ведущим симптомом многих инфекционных заболеваний.
При лихорадке теплообразование преобладает над теплоотдачей.
Главной причиной лихорадки является инфекция. Бактерии или их токсины, циркулируя в крови, вызывают нарушение теплорегуляции. Можно предположить, что это нарушение происходит и рефлекторным путем с места проникновения инфекции.
Различные белковые вещества, так называемые чужеродные белки, также могут обусловить повышение температуры тела. Поэтому вливание крови, сывороток и вакцин иногда вызывает подъем температуры.
При повышенной температуре тела обмен веществ усиливается, часто увеличивается количество лейкоцитов. Надо полагать, что лихорадочное состояние способствует образованию иммунитета при многих инфекционных болезнях, создаются условия для более благоприятной ликвидации инфекции.
Таким образом, лихорадочную реакцию, подобно воспалительной, следует рассматривать как реакцию приспособления организма к новым патологическим условиям.
В зависимости от рода заболеваний, от силы инфекции и реактивной способности организма, повышения температуры тела могут быть самыми разнообразными.
Виды лихорадки по степени подъёма температуры тела:
•Субфебрильная— температура тела 37-38°С
•Фебрильная (умеренная) — температура тела 38-39°С
•Пиретическая (высокая) — температура тела 39-41°С
•Гиперпиретическая (чрезмерная) — температура тела более 41°С — опасна для жизни, особенно у детей
Гипотермией называют температуру ниже 36°С.
Характер лихорадочной реакции зависит не только от вызвавшего ее заболевания, но и в немалой степени от реактивности организма. Так, у пожилых людей и ослабленных пациентов некоторые воспалительные заболевания, например острая пневмония, могут протекать без выраженной лихорадки. Кроме того, пациенты и субъективно по-разному переносят повышение температуры. Некоторые пациенты испытывают тяжелое недомогание уже при субфебрильной температуре, другие вполне удовлетворительно переносят даже значительную лихорадку.
При длительном течении лихорадочного заболевания можно наблюдать различные виды лихорадки по характеру колебаний температуры тела в течение суток или типы температурных кривых. Эти типы температурных кривых, предложенные еще в прошлом веке, сохраняют определенное диагностическое значение и в настоящее время, однако далеко не во всех случаях лихорадочных заболеваний. Широкое применение антибактериальных и жаропонижающих лекарственных средств, начиная уже с первых дней заболевания, приводит к тому, что температурная кривая быстро утрачивает ту форму, которую она сохраняла бы при естественном течении болезни.
Виды лихорадки по характеру колебаний температуры тела в течение суток:
1. Постоянная лихорадка — колебания температуры тела в течение суток не превышают 1°С, обычно в пределах 38-39 °С. Такая лихорадка характерна для острых инфекционных болезней. При пневмонии, острых респираторных вирусных инфекциях температура тела достигает высоких значений быстро — за несколько часов, при тифах — постепенно, за несколько дней.
2. Ремитирующая, или послабляющая, лихорадка — длительная лихорадка с суточными колебаниями температуры тела, превышающими 1°С (до 2°С), без снижения до нормального уровня. Она характерна для многих инфекций, очаговой пневмонии, плеврита, гнойных заболеваний.
3. Гектическая, или истощающая, лихорадка — суточные колебания температуры тела очень выражены (3-5 °С) с падением до нормальных или субнормальных значений. Подобные колебания температуры тела могут происходить несколько раз в сутки. Гектическая лихорадка характерна для сепсиса, абсцессов — гнойников (например, лёгких и других органов), милиарного туберкулёза.
4. Интермитирующая, или перемежающаяся, лихорадка — температура тела быстро повышается до 39-40°С и в течение нескольких часов (т.е. быстро) снижается до нормы. Через 1 или 3 дня подъём температуры тела повторяется. Таким образом, происходит более или менее правильная смена высокой и нормальной температуры тела в течение нескольких дней. Этот тип температурной кривой характерен для малярии и так называемой средиземноморской лихорадки.
5. Возвратная лихорадка — в отличие от перемежающейся лихорадки, быстро повысившаяся температура тела сохраняется на повышенном уровне в течение нескольких дней, потом временно снижается до нормы с последующим новым повышением, и так многократно. Такая лихорадка характерна для возвратного тифа.
6. Извращённая лихорадка — при такой лихорадке утренняя температура тела выше вечерней. Эта разновидность температурной кривой характерна для туберкулёза.
7.Неправильная лихорадка — лихорадка неопределённой длительности с неправильными и разнообразными суточными колебаниями. Она характерна для гриппа, ревматизма.
8.Волнообразная лихорадка — отмечают смену периодов постепенного (за несколько дней) нарастания температуры тела и постепенного же её снижения. Такая лихорадка характерна для бруцеллёза.
Виды лихорадки во время болезни могут чередоваться или переходить один в другой. Наиболее тяжелые токсические формы некоторых инфекционных болезней, а также инфекционные болезни у пациентов пожилого возраста, ослабленных людей, детей раннего возраста часто протекают почти без лихорадки или даже с гипотермией, что является неблагоприятным прогностическим признаком.
Виды лихорадки по длительности:
4. Хроническая — свыше 45 суток
Периоды лихорадки
Лихорадка в своем развитии проходит три периода:
I — период подъема температуры тела;
II – период относительного постоянства температуры тела;
III – период снижения температуры тела.
§ В первом периоде лихорадки наблюдается ограничение теплоотдачи, на что указывает сужение кровеносных сосудов кожи и в связи с этим ограничение кровотока, понижение температуры кожи, уменьшение или прекращение потоотделения. Одновременно с этим возрастает теплообразование, увеличивается газообмен. Обычно эти явления сопровождаются общим недомоганием, ознобом, тянущими болями в мышцах, головной болью.
С прекращением подъема температуры тела и переходом лихорадки во второй период теплоотдача возрастает и уравновешивается с теплопродукцией на новом уровне. Кровообращение в коже становится интенсивным, бледность кожи сменяется гиперемией, температура кожи повышается. Чувство холода и озноб проходят, усиливается потоотделение. Пациент жалуется на чувство жара, головную боль, сухость во рту, беспокоен. Нередко развиваются учащение дыхания (тахипноэ), частое сердцебиение (тахикардия) и понижение АД (артериальная гипотензия). На высоте лихорадки иногда наблюдаются спутанность сознания, бред, галлюцинации, в дальнейшем потеря сознания.
Третий период лихорадки характеризуется преобладанием теплоотдачи над теплопродукцией. Кровеносные сосуды кожи продолжают расширяться, потоотделение усиливается. В зависимости от характера снижения температуры тела различают лизис(греч. «lysis» — растворение) — медленное падение температуры тела в течение нескольких суток и кризис (греч. «krisis» — переломный момент) — быстрое падение температуры тела в течение 5-8 часов. Критическое падение температуры тела сопровождается обильным потоотделением, общей слабостью, бледностью кожных покровов, может развиться коллапс (острая сосудистая недостаточность). Важнейшим диагностическим признаком коллапса выступает падение АД. Снижается систолическое, диастолическое и пульсовое (разница между систолическим и диастолическим) давление. О коллапсе можно говорить при снижении систолического АД до 80 мм рт. ст. и менее. Прогрессирующее снижение систолического АД свидетельствует о нарастании тяжести коллапса. При литическом снижении температуры состояние пациента постепенно улучшается, он много спит, у него появляется аппетит.
Дата добавления: 2017-04-20 ; просмотров: 1649 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
Дифференциальная диагностика
Многообразие нозологических форм, длительно проявляющихся гипертермией, затрудняют формулировку надежных принципов дифференциальной диагностики. Принимая во внимание распространенность болезней с выраженной лихорадкой, рекомендуется дифференциально-диагностический поиск сосредоточить прежде всего на трех группах заболеваний: инфекции, новообразования и диффузные болезни соединительной ткани, на долю которых приходится 90 % всех случаев лихорадки неясного происхождения.
Наиболее частой причиной лихорадки, по поводу которой больные обращаются к врачу общей практики, являются:
- инфекционно-воспалительные заболевания внутренних органов (сердце, легкие, почки, печень, кишечник и др.);
- классические инфекционные болезни с выраженной острой специфической лихорадкой.
Инфекционно-воспалительные заболевания внутренних органов.С лихорадкой различной степени протекают все инфекционно-воспалительные заболевания внутренних органов и неспецифические гнойно-септические процессы (поддиафрагмальный абсцесс, абсцессы печени и почек, холангит и др.).
В настоящем разделе рассмотрены те из них, которые наиболее часто встречаются в лечебной практике врача и длительно могут проявляться лишь лихорадкой неясного происхождения.
Эндокардит.В практике терапевта особое место как причина лихорадки неясного генеза занимает в настоящее время инфекционный эндокардит, при котором лихорадка (ознобы) часто задолго опережает физические проявления заболевания сердца (шумы, расширение границ сердца, тромбоэмболия и др.). В группе риска инфекционного эндокардита находятся наркоманы (инъекции наркотиков) и лица, которым длительное время парентерально вводят лекарственные препараты. При этом обычно поражаются правые отделы сердца. По данным ряда исследователей, выявить возбудителя заболевания трудно: бактериемия, часто перемежающаяся, почти у 90% больных требует 6-кратного посева крови. Следует иметь в виду, что у больных с дефектом в иммунном статусе причиной эндокардита могут быть грибы.
Лечение — антибактериальные препараты после определения чувствительности к ним возбудителя.
Туберкулез. Лихорадка нередко бывает единственным проявлением туберкулеза лимфатических узлов, печени, почек, надпочечников, перикарда, брюшины, брыжейки, средостения. В настоящее время туберкулез часто сочетается с врожденным и приобретенным иммунодефицитом. Наиболее часто при туберкулезе поражаются легкие, и рентгенологический метод является одним из информативных. Надежный бактериологический метод исследования. Микобактерии туберкулеза можно выделить не только из мокроты, но и из мочи, желудочного сока, спинномозговой жидкости, из перитонеального и плеврального выпота.
Следует иметь в виду, что только у 7 % больных пожилого возраста на рентгенограммах отмечается изолированное поражение верхушки легкого, а почти у 50 % из них туберкулезные очаговые тени выявляются в средних и базальных отделах легких, при этом они сочетаются с плевральным выпотом или утолщением плевры. Каверны обнаруживают у 1/3 больных. Туберкулезное поражение плевры наиболее надежно выявляются при торакоскопии и микроскопическом исследовании биоптатов плевры. К тому же у пожилых развитие заболевания может произойти за счет не только реактивации первичного очага, но и первичной экзогенной инфекции, склонной у них вовлекать в процесс внутренние органы. Наконец, трудно диагностируются милиарные и так называемые криптогенные формы туберкулеза, при которых туберкулиновые пробы обычно бывают отрицательными.
Лечение — в специализированном учреждении.
ВИЧ-инфекция, вызываемая ретровирусом, который повреждает прежде всего лимфоциты, макрофаги, нервные клетки и эпителий кишечника, проявляется медленно прогрессирующим иммунодефицитом сначала без выраженных клинических признаков (бессимптомная стадия), но затем постепенно возникают лихорадка с общей слабостью и ночным потоотделением, лимфаденопатия, понос, головная боль. Затем развиваются тяжелые проявления СПИДа, присоединяется различная оппортунистическая инфекция (пневмонии, кандидоз, менингиты, герпетические инфекции, туберкулез), резко прогрессирует истощение. У взрослых основной тип передачи вируса — половой и парентеральный. Группы риска — гомосексуалисты, бисексуалы, гетеросексуалы, наркоманы, реципиенты крови и ее компонентов. Диагностика: выделение вируса из крови, спермы, слюны, влагалищного секрета, определение в крови антител к ВИЧ-инфекции, специфического IgA в крови и моче и др.
Лечение должно проводиться под постоянным наблюдением и с участием специалистов. Этиотропное лечение: назначение ингибиторов обратной транскриптазы (зидовудин, зальцид и др.) и ингибиторов протеаз (саквиновир, индинавир). С целью предупредить развитие резистентности рекомендуется назначать не менее двух препаратов, в частности по одному из каждой группы. В комплексном лечении следует предусмотреть воздействие на оппортунистическую инфекцию.
В настоящее время в мире весьма актуальна атипичная пневмония, одним из ранних проявлений которой может быть лихорадка неясного генеза. Задача врача общей практики — внимательно следить за развитием ситуации, тщательно расспрашивать больных о контактах, пребывании в странах с неблагоприятной ситуацией по заболеваемости и др.
Лечение — антибактериальная терапия.
Причиной лихорадки неясного генеза иногда являются скрыто протекающий экссудативный плеврит, перитонит, органные (печень, почки, поджелудочная железа) и межорганные абсцессы брюшной полости. Конечно, чаще речь идет о сравнительно небольших по объему абсцессах и без выраженной локальной симптоматики. У женщин детородного возраста не следует забывать об эндометриозе яичников.
Лихорадка при инфекционных болезнях.При инфекционных болезнях клинические варианты или типы лихорадок давно стали одним из спорных симптомов в дифференциальной диагностике. Для большинства из них характерен свой тип лихорадки, что оказывает существенную помощь в установлении клинического диагноза даже тогда, когда другие симптомы не выражены, а решающие лабораторные данные вызывают сомнение или отсутствуют.
С целью диагностики используют такой критерий, как интенсивность повышения температуры тела в начальном периоде болезни. При остром начале болезни, характерном для гриппа, менигококкового менингита, малярии, температура повышается внезапно в течение нескольких часов. При подостром начале заболевания разогревание организма достигает апогея в течение 2-3 сут. Это характерно для сыпного тифа, тифопаратифозных заболеваний, орнитоза, Ку-лихорадки. При постепенном начале болезни (например, при брюшном тифе, бруцеллезе, некоторых формах орнитоза и Ку-лихорадке) температура тела повышается до максимальных цифр к 5-7-м суткам.
При повышении температуры тела наблюдается преимущественное возбуждение симпатической нервной системы, а при ее снижении — парасимпатической. Отклонение в частоте пульса по отношению к температуре используют и в настоящее время в качестве вспомогательного диагностического признака. При нормальном их соответствии повышение температуры тела на 1°С сопровождается учащением пульса на 10-12 уд./мин (правило Либермейстера). При ряде инфекционных болезней (например, сыпном тифе) наблюдается относительная тахикардия (пульс «обгоняет» температуру), а при брюшном тифе, гриппе, крымской геморрагической лихорадке, геморрагической лихорадке с почечным синдромом, Ку-лихорадке, вирусном гепатите в период выраженной желтухи — относительная брадикардия. Причем при брюшном тифе и крымской геморрагической лихорадке брадикардия отличается постоянством, при гриппе она непостоянна (частота пульса меняется при изменении положения тела).
Правильная оценка типа лихорадки имеет большое значение для диагностики многих инфекционных болезней. Постоянный или послабляющий тип лихорадки характерен для большинства случаев различных тифов и тифоподобной кишечной инфекции: сальмонеллеза, включая его генерализованные и септические формы, иерсиниоза, а также сыпного тифа, Ку-лихорадки.
Перемежающаяся лихорадка типична для малярии: 1-дневный период апирексии наблюдается при 3-дневной малярии, а 2-дневная апирексия — при 4-дневной малярии. При тропической малярии может быть послабляющая, перемежающаяся лихорадка или она бывает атипичной. Аналогичные температурные кривые наблюдаются при инфекционном эндокардите, септическом тромбофлебите, желчно- и мочекаменной болезнях с явлениями обтурации. Истощающая лихорадка характерна для сепсиса, холангита и туберкулеза. В тяжелой и терминальной стадии последнего возможна извращенная лихорадка.
При длительной хронической лихорадке перечень болезней в дифференциальной диагностике необычайно широк. Помимо хронических форм инфекционных болезней (бруцеллез, орнитоз, токсоплазмоз) и паразитарных заболеваний (описторхоз, трихинеллез, висцеральный лейшманиоз), следует дифференцировать сепсис, туберкулез, диффузные болезни соединительной ткани (коллагенозы), лимфогранулематоз, опухоли, тиреотоксикоз, неспецифический язвенный колит.
После исключения общих инфекций и других заболеваний, при которых возможна лихорадка, диагностический поиск целесообразно направить на распознание очаговой инфекции, как возможной причины лихорадки. Считают, что самой частой очаговой инфекцией при лихорадке неясного генеза является воспаление желчных путей. Далее следуют инфекции мочевыделительной системы (пиелонефрит, нефрит, пиелит, цистит), а также простатит, аднексит и др. Кстати, простатит может сопровождаться очень высокой лихорадкой, коллапсом, что нередко вводит в заблуждение даже опытных врачей. Очаговая кишечная инфекция иногда протекает с повышением температуры тела, но без клинических проявлений диареи (дивертикулит, хронический аппендицит, неспецифический язвенный колит, которые следуют дифференцировать с болезнью Крона, лимфомой толстой кишки).
Следует помнить и о редких инфекционных и паразитарных болезнях, включая завозные, в частности лейшманиоз.
При наличии лихорадки, сочетающейся с высокой эозинофилией, часто трактуемой как аллергическая реакция неизвестного происхождения, следует иметь в виду прежде всего острую фазу описторхоза и трихинеллеза.
При лихорадке, возникшей (в пределах З нед.) после укуса клеща (укусы клещей безболезненны, находка их на теле может быть неожиданной), оправдан диагностический поиск боррелиоза Лайма. При нем часты поражения кожи в виде больших кольцевидных пятен с просветлением в центре, артралгия. При заболеваниях, возникших в период тесного общения с природой в соответствующих регионах, когда отмечаются укусы клещей, снятие их с одежды и тела, необходимо также иметь в виду начальный период крымской и омской геморрагической лихорадки, клещевой энцефалит, лихорадку Западного Нила, марсельскую лихорадку.
Длительной лихорадкой сопровождается шистосомоз, филяриатоз, при котором брать кровь для поиска филярий следует ночью; амебиаз, особенно его печеночная форма (абсцесс печени, гнойный гепатит), при которой кишечные расстройства в виде поноса с примесью в кале слизи и крови могут отсутствовать или отмечаться в прошлом. Успешной диагностике помогает скрупулезный целенаправленный расспрос больного о развитии болезни и месте возможного заражения.
Большие диагностические трудности возникают при лихорадке, обусловленной микст-инфекцией.
Частота лихорадки как важнейшего симптома болезни в клинике уступает, пожалуй, лишь симптому боли. Она служит ранним проявлением прежде всего инфекционных заболеваний. При дифференциальной диагностике инфекционных болезней важен тщательный анализ не только всего лихорадочного периода (определение типа лихорадки), но и особенностей колебания температуры в пределах суток при 3-часовом ее измерении.
Клинико-лабораторное обследование больного при наличии лихорадки должно быть направлено в первую очередь на исключение инфекционных болезней, так как первичный осмотр больного и первые лабораторные клинические данные определяют круг противоэпидемических мер, вытекающих из предварительного заключения о характере инфекционного заболевания.
Обоснованное исключение инфекционного заболевания открывает путь для дальнейшего обследования больного и более раннего установления диагноза неинфекционного заболевания (гематологического, онкологического, аутоиммунного, иммунокомплексного и др.), протекающего с лихорадкой.
Лечение.При умеренном повышении температуры тела (до 38-38,5 °С) назначение жаропонижающих средств не требуется, так как во время лихорадки в организме мобилизуются защитно-приспособительные реакции и иммунитет. Исключение составляют больные, плохо переносящие фебрильную температуру тела (38,5 °С и более).
В качестве жаропонижающих лекарственных средств издавна применяют салицилат натрия и его производные, в частности аспирин, а также парацетамол, диклофенак и др. При гипертермической лихорадке показаны процедуры, охлаждающие тело (влажное обертывание, холод на голову, шею, паховые области).
Этиотропная терапия. Брюшнотифозные заболевания: левомицетин, ампициллин; эффективно сочетание с триметопримом и сульфаметоксазолом. В тяжелых случаях — глюкокортикоиды. При кишечном кровотечении — гемостатическая терапия.
Бруцеллез: антибиотики (рифампицин, тетрациклин, стрептомицин в сочетании с бисептолом); при хронических формах — вакцинотерапия.
Орнитоз: азитромицин, эритромицин.
Иерсиниоз: левомицетин, тетрациклин, гентамицин, ампициллин в средних дозах; антигистаминные средства; витамин С, эубиотики, иммунокорректоры.
Малярия: хлорохин, хинидин, мефлохин, делагил, примахин.
ВИЧ-инфекция: азидомицин прерывистыми курсами или пожизненно ; — нистатин, кето- и флуконазол, рифампицин, изониазид, триметоприм и др.
Гнойно-септические процессы (абсцесс, остеомиелит, холангит и др.): комбинированная антибиотикотерапия; при неустановленном возбудителе — бензилпенициллин с аминогликозидами, при неэффективности — цефалоспорин и др. Кортикостероиды назначаются (в небольших дозах) при выраженных иммунокомплексных осложнениях.
Дата добавления: 2015-05-08 ; Просмотров: 2089 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Все процессы, происходящие в организме, являются взаимосвязанными. Это относится и к патологическим состояниям. Такие реакции, как повышение температуры, покраснение и отёк кожи, боль, возникают неслучайно. Все они имеют защитный механизм и помогают справиться с инфекцией. Помимо того, характер этих реакций может иметь значение в диагностике заболеваний, а также определяет тактику лечения. К примеру, некоторые типы лихорадки встречаются лишь при определённых патологиях. В таком случае врач связывает повышение температуры и другие симптомы, после чего устанавливает диагноз. Это помогает подобрать лечение, необходимое для обнаруженного заболевания.
Лихорадка – это патологическое состояние, при котором нарушается баланс между продукцией и отдачей тепла. В большинстве случаев она является одной из составляющих воспалительного процесса. При наблюдении и лечении больных с лихорадкой составляется график температуры. Он состоит из трёх частей. Первая – это подъём температуры тела. При этом линия на графике устремляется вверх. Кривая отражает зависимость температуры от времени. Подъём линии происходит быстро (за несколько минут) или длительно – в течение часов.
Следующая составляющая лихорадки – это стояние температуры тела в пределах какого-то определённого значения. На графике обозначается горизонтальной линией. Последним элементом лихорадки является снижение температуры. Как и подъём, оно может происходить быстро (в течение минут) и медленно (спустя сутки). Обозначается линией, спускающейся вниз. Все типы лихорадки имеют различные графические изображения. По ним можно судить о времени, за которое поднялась и спала температура, проследить, сколько она держалась.
Существует 7 типов лихорадки, каждый из которых встречается при определённых заболеваниях. В зависимости от этого строится температурная кривая. Она подразумевает графическое отображение лихорадки. В основу классификации положены колебания температуры и время её повышения:
- Лихорадка постоянного типа. Характеризуется длительностью течения (несколько дней). Колебания температуры на протяжении суток при этом совсем незначительны (до 1 градуса) или вовсе отсутствуют.
- Лихорадка послабляющего типа. Отличается более щадящим течением, поддаётся воздействию жаропонижающих препаратов. Колебания температуры превышают 1 градус, но не доходят до нормального значения.
- Лихорадка перемежающегося типа. Характеризуется большими колебаниями температуры. При этом в утренние часы наблюдается её падение до нормального значения и ниже. Вечером температура достигает высоких цифр.
- Лихорадка гектического типа (изнуряющая). Суточные колебания составляют от 3 до 4 градусов. Тяжело переносится больным.
- Возвратный тип лихорадки. Характеризуется эпизодами нормальной температуры тела, которые могут длиться несколько дней.
- Атипичная лихорадка. Суточные колебания непостоянны и хаотичны.
- Лихорадка извращённого типа. Температура поднимается утром и нормализуется в вечернее время.
В зависимости от степени подъёма температуры выделяют несколько видов лихорадки. Также в основу классификации положена и продолжительность этого состояния. Выделяют следующие виды лихорадки:
- Субфебрильная. Характерная температура – 37,0-37,9 градусов. Наблюдается при многих инфекционных и вирусных заболеваниях в лёгкой степени тяжести. В некоторых случаях имеет хроническое течение (при системных патологиях, онкологии).
- Фебрильная (умеренная) лихорадка. Температура тела составляет 38,0-39,5 градусов. Наблюдается при любых инфекциях в стадии разгара.
- Высокая лихорадка. Температура тела достигает 39,6-40,9 градусов. Встречается реже других видов. Чаще наблюдается у детей и людей со слабым иммунитетом.
- Гиперпиретическая лихорадка. Температура составляет 41,0 градус и более. Наблюдается при гнойном менингите и столбнячной инфекции.
Определённые типы лихорадки можно связать с конкретными заболеваниями. К примеру, для большинства неспецифических воспалительных процессов верхних дыхательных путей (ангина, ОРВИ) характерна послабляющая температура. Постоянная лихорадка встречается при сыпном тифе и долевой пневмонии. Перемежающийся тип повышения температуры наблюдается у больных туберкулёзом, онкологическими процессами, системными патологиями (СКВ, ревматоидный артрит). Возвратная лихорадка часто встречается при малярии, тифе, лимфогранулематозе. Несмотря на то, что изменения температурной кривой не всегда специфичны, она помогает предположить, какое именно заболевание имеется у пациента.
Сепсис – это системное заболевание, которое характеризуется попаданием бактерий в кровеносное русло. К нему может привести любое воспаление при наличии очага инфекции и пониженном иммунитете. Ответить на вопрос о том, какой тип лихорадки характерен для сепсиса, однозначно нельзя. Известно, что это заболевание характеризуется высокой температурой, которую нелегко сбить. Чаще всего при сепсисе наблюдается изнуряющий и атипичный тип лихорадки.
источник
Лихорадка – повышение температуры тела выше нормальных цифр вследствие наличия в организме системного либо локального воспалительного процесса. Этим лихорадка отличается от гипертермии, которая представляет собой повышение температуры тела вследствие избыточного поступления тепла в организм извне (как при тепловом ударе) либо недостаточного его отведения из организма вследствие нарушения механизмов терморегуляции.
Лихорадка – один из опорных и наиболее распространённых признаков инфекционных заболеваний вообще. Механизм её формирования универсален при всех инфекционных болезнях, неспецифичен и заключается в гиперпродукции провоспалительных цитокинов (прежде всего – ФНОα, ИЛ 1b, ИЛ 2, ИЛ 6, ИЛ 8, интерферон γ) макрофагами, клетками-производными макрофагов, Т-лимфоцитами, а также нейтрофилами в процессе фагоцитоза ими патогенных микроорганизмов, а также клеток организма, подвергшихся некрозу и апоптозу, и их осколков. Попав в системный кровоток, провоспалительные цитокины достигают центра терморегуляции, располагающегося в гипоталамусе, и сдвигают точку температурного баланса организма вверх по сравнению с нормой. По командам, подаваемым центром терморегуляции, происходит ряд реакций организма, ограничивающих теплоотдачу: происходит спазм капилляров, проходящих через кожу (кожа при этом бледнеет, а её температура понижается, уменьшая отдачу тепла путём излучения), сокращается потоотделение (снижается отдача тепла испарением), сокращаются мышцы волосяных луковиц (атавистичная реакция, призванная взъерошить несуществующий мех человека, снизив потерю тепла путём излучения и конвекции). При этом появляется феномен «гусиной кожи». Одновременно активируются холодовые рецепторы кожи, которые посылают сигналы в центр терморегуляции гипоталамуса, а тот переадресует их в кору головного мозга; эти сигналы воспринимаются человеком как чувство холода, а рефлекторная мышечная дрожь, которая развивается при этом («озноб»), призвана увеличить теплопродукцию за счёт потерь тепла при усиленной работе мышц. Также активируется химическая теплопродукция в печени, лёгких, жировой ткани, головном мозгу за счёт распада с выделением тепла таких энергоёмких соединений, как нейтральные жиры и гликоген.
Удержание температуры начинается по достижении новой установочной точки и может быть кратким (часы, дни) или длительным (недели). При этом теплопродукция и теплоотдача уравновешивают друг друга, и дальнейшего повышения температуры не происходит. Терморегуляция происходит по механизмам, аналогичным нормальным: кожные сосуды расширяются, уходит бледность, кожа становится горячей на ощупь, дрожь и озноб исчезают. Человек при этом испытывает чувство жара. Суточные колебания температуры сохраняются, однако их амплитуда, как правило, превышает нормальную.
Падение температуры может быть постепенным или резким. Стадия снижения температуры начинается после прекращения избыточного образования провоспалительных цитокинов под действием внутренних (естественных) или экзогенных (лекарственных) факторов. После прекращения действия цитокинов на центр терморегуляции установочная точка опускается на нормальный уровень, и температура начинает восприниматься гипоталамусом как повышенная. Это приводит к расширению кожных сосудов, и избыточное тепло отводится из организма. Имеет место обильное потоотделение, усиливаются диурез и перспирация. Теплоотдача на данной стадии резко превышает теплопродукцию.
Лихорадка играет важную роль в развёртывании защитных реакций макроорганизма, направленных на эрадикацию возбудителей заболевания:
– температура тела повышается выше оптимальной (≈37°С) для большинства патогенных микроорганизмов, что приводит к их угнетению;
– активируются защитные механизмы: увеличивается уровень лизоцима, пропердина, комплемента, фибронектина, Р-лизинов и других факторов неспецифической резистентности. Происходит активация РЭС и фагоцитоза. Усиливаются окислительные процессы, активируется функция газотранспортных систем, стимулируется выделительная функция почек. Активируются также специфические механизмы гуморального и клеточного иммунитета: возрастают антителогенез, пролиферация и активность клеток Т-системы.
Вместе с тем, лихорадка оказывает и патогенное воздействие на организм:
– вследствие усиления окислительных процессов снижается резистентность организма к гипоксии, связанной с сердечно-легочной недостаточностью, кровопотерей и т.п.;
– ограничиваются резервные возможности системы терморегуляции организма, что снижает её реакцию на дополнительные воздействия;
– длительная и высокая лихорадка может приводить к истощению энергетических ресурсов организма и, в конечном итоге, с снижению эффективности его защитных реакций; параллельно происходит снижение массы тела – не только из-за распада мышечной и жировой ткани, что необходимо для мобилизации дополнительной энергии, необходимой для длительно повышенной теплопродукции, но и из-за опосредованного воздействия лихорадки на другие органы и системы (например, лихорадка приводит к снижению аппетита, нарушению переваривания и всасывания питательных веществ в ЖКТ).
Можно сделать вывод, что в краткосрочной перспективе лихорадка оказывает благотворное влияние на ход выздоровления, но в долгосрочной перспективе она является одним из факторов, приводящих к истощению компенсаторных ресурсов организма, что усугубляет течение заболевания.
Лихорадка является основным симптомом общеинтоксикационного синдрома, по высоте лихорадки судят о выраженности общей интоксикации.
Существуют немногочисленные инфекционные заболевания, при которых лихорадка отсутствует. Это, например, холера (возбудитель которой локализуется в просвете кишечника, не проникая в организм и воздействуя на него только посредством энтеротоксина со специфическими свойствами), ботулизм (при котором весь симптомокомплекс заболевания связан с системным действием ботулотоксина, а возбудитель в организме, как правило, не присутствует), вирусные гепатиты (при которых интоксикация проявляется в первую очередь энцефалопатией, а лихорадка может отмечаться лишь на ранних этапах заболевания, в преджелтушном периоде) и т.п. Тем не менее, количество таких заболеваний настолько незначительно, что лихорадка вполне может считаться отличительным признаком инфекционной патологии и использоваться для дифференциальной диагностики инфекционных и неинфекционных болезней, имеющих сходные клинические проявления (как, например, проявления острого инфекционного энтероколита напоминают неспецифический язвенный колит).
Типы температурных кривых
По степени повышения.температуры тела различают субфебрильную (не выше 38°С), умеренную (38–39°С), высокую (39–41°С) и чрезмерную, или гиперпиретическую (свыше 41°С) лихорадку. Лихорадка обычно подчиняется суточному ритму колебаний, когда более высокая температура отмечается в вечернее время, а более низкая – в утренние часы.
По продолжительности различают лихорадки: мимолетную, или транзиторную (длительностью до нескольких часов), острую (до 15 дней), подострую (15–45 дней) и хроническую (свыше 45 дней).
По скорости нормализации различают критическое и литическое снижение температуры. Медленное снижение температуры, которое происходит в течение нескольких дней, носит название литического, или лизиса. Быстрое, часто в течение нескольких часов, падение температуры тела от высоких значений до нормальных и даже субнормальных цифр называется критическим.
Извращенная лихорадка проявляется извращением обычного суточного ритма температуры, когда более высокая температура регистрируется в утренние часы, а более низкая – в вечерние (сепсис, ВИЧ-инфекция, туберкулёз).
Постоянная лихорадка, встречающаяся, например, при крупозной пневмонии и тифопаратифозных заболеваниях, отличается тем, что суточные колебания температуры при ней не превышают 1°С.
При ремиттирующей, или послабляющей, лихорадке суточные колебания температуры составляют 1–3°С, причем в моменты снижения температура не нормализуется, оставаясь повышенной.
Гектическая, или истощающая, лихорадка, наблюдающаяся, например, при сепсисе или крупозной пневмонии, характеризуется суточными колебаниями температуры, достигающими 4–5°С, причём в ходе снижения температура тела падает до нормальных или субнормальных цифр, а затем вновь повышается до высоких или гиперпиретических значений. У некоторых пациентов такие температурные скачки («свечи») возникают несколько раз на протяжении суток, значительно ухудшая их состояние.
Неправильная лихорадка характеризуется отсутствием видимых закономерностей в суточных колебаниях температуры тела; при этом температурная кривая может в определённые моменты напоминать и постоянную, и ремиттирующую, и гектическую лихорадки, но ни один из данных паттернов не является стабильным, внезапно и хаотически изменяясь. Неправильная лихорадка регистрируется при тропической малярии, тяжёлой септицемии и т.п.
Возвратная, интермиттирующая или перемежающаяся лихорадка характеризуется правильным чередованием периодов повышения температуры тела и апирексии, что, как правило, связано с выраженной цикличностью развития возбудителя заболевания в человеческом организме. Типичными примерами интермиттирующей лихорадки являются лихорадка при малярии (лихорадочные пароксизмы, повторяющиеся каждые 48 или 72 часа) или при возвратном тифе (лихорадочный период, продолжающийся 2-6 суток и характеризующийся постепенным повышением температуры тела изо дня в день с итоговым её критическим снижением, затем – период полной апирексии, длящийся 4-8 суток и вновь сменяющийся очередным эпизодом лихорадки типичного вида).
Лихорадки неясного генеза у детей
Лихорадка неясного генеза – ситуация, при которой повышение температуры тела пациента является основным или единственным симптомом заболевания, а диагноз остаётся неясным после проведения рутинного, а в ряде случаев – и дополнительного обследования.
Критерии лихорадки неясного генеза:
– температура тела пациента 38°C и выше;
– длительность лихорадки три недели и более, либо эпизоды подъёма температуры тела в течение указанного срока; в педиатрии критерий длительности определяется как «не менее 8 дней»;
– неясность диагноза после проведения рутинного общеклинического обследования с использованием обычных методов.
В числе заболеваний, которые могут лежать в основе лихорадки неясного генеза, рассматриваются, в частности:
– бактериальные инфекции: местные (синусит, пневмония, остеомиелит, включая гематогенный остеомиелит, типичный для детей раннего возраста, пиелонефрит, абдоминальный абсцесс) и системные (сифилис, туберкулез, бруцеллез, сальмонеллёзная нетифоидная септицемия, лептоспироз, туляремия, брюшной тиф и паратифы А и Б, сыпной тиф, Лайм-боррелиоз);
– вирусные инфекции (вирусные гепатиты, ЦМВ-инфекция, инфекционный мононуклеоз, ВИЧ-инфекция, геморрагические лихорадки, генерализованная герпетическая инфекция, вызванная ВПГ 1-2 типов);
– грибковые инфекции (кандидозный сепсис, кокцидиоидомикоз, диссеминированный гистоплазмоз);
– протозойные инфекции (малярия, особенно в фазе инициальной лихорадки у неиммунных лиц, генерализованный амебиаз, висцеральный лейшманиоз, включая формы, поражающие преимущественно детей);
– онкологические заболевания, включая онкогематологические заболевания (лимфогранулематоз, неходжкинские лимфомы, нейробластома и т.п.);
– системные коллагенозы (острая ревматическая лихорадка, системная красная волчанка, ювенильный ревматоидный артрит в виде синдрома Стилла или аллергосептического синдрома Фанкони, аутоиммунный тиреоидит, у детей в возрасте до 5 лет – синдром Кавасаки);
– побочный эффект некоторых лекарственных препаратов (например, рифампицина, пиразинамида, амикацина, офлоксацина, левофлоксацина).
Для диагностической расшифровки лихорадок неясного генеза необходимо тщательное и настойчивое клинико-лабораторное обследование на все вышеперечисленные заболевания, проводимое с использованием лучших лабораторных методик из доступных в имеющихся условиях. Таким образом, в данной ситуации используется диагностический поиск методом исключения.
В качестве шаблона обследования пациентов (в том числе – детского возраста) с лихорадкой неясного генеза можно предложить следующую схему:
– исследование крови на ВИЧ методом ИФА, а при обоснованном подозрении на то, что пациент находится в серонегативной фазе – методом качественной ПЦР или ИФА с использованием тест-системы 4 поколения;
– исследование крови на стерильность и гемокультуру (минимум по 3 раза, стараясь забирать кровь на высоте лихорадки; нужно по крайней мере один раз выполнить данные исследования до начала антибактериальной терапии);
– исследование крови на брюшной тиф и паратифы А и Б методом РПГА;
– исследование крови на сыпной тиф методом РСК;
– исследование крови на малярию методом микроскопии толстой капли;
– исследование крови на ЦМВ-инфекцию и инфекционный мононуклеоз методом ИФА с раздельным определением титров специфических IgM и IgG;
– исследование крови на ВПГ 1-2 типов методом ИФА с раздельным определением титров специфических IgM и IgG;
– рентгенография придаточных пазух носа (если не выполнялась ранее): синуситы, особенно у детей, могут не проявляться ничем, кроме лихорадки; консультация оториноларинголога;
– обследование пациента на внелёгочный туберкулёз (предполагается, что туберкулёз лёгких был исключён на этапе первичного обследования): консультация фтизиатра, постановка пробы Манту и/или квантиферонового теста in vitro, посев патологического отделяемого (при наличии такового) на МБТ, исследование патологического отделяемого на наличие МБТ методом ПЦР;
– обследование пациента на системные коллагенозы: консультация ревматолога, определение в крови пациента специфических маркеров системных коллагенозов – антител к циклическому цитруллинированному полипептиду (маркер ревматоидного артрита), антител к ядерной двуспиральной ДНК (маркер системной красной волчанки), антител к тиреоглобулину (маркер аутоиммунного тиреоидита) и т.д.; выполнение УЗИ щитовидной железы;
– обследование пациента на наличие онкологической патологии (тщательный онкоосмотр наружных локализаций, пальцевое исследование прямой кишки, маммография, сигмоскопия, ФГДС, КТ- или МРТ-исследование черепа, грудной клетки, брюшной полости, анализ крови на наличие онкомаркеров, таких, как α-фетопротеин, пункционная биопсия костного мозга (при подозрении на онкологическое заболевание крови), консультации онколога и гематолога.
– УЗИ сердца для исключения септического эндокардита, при необходимости – повторное исследование через 1-2 месяца, консультация кардиолога.
Анализ литературы показывает, что среди всех распознанных причин лихорадок неясного генеза генерализованные или локальные инфекционно-воспалительные процессы составляют 30-50%, опухолевые заболевания – 20-30%, системные заболевания соединительной ткани – 10-20%. Приблизительно у 10% пациентов причину лихорадки расшифровать не удается, несмотря на тщательное обследование с использованием современных информативных методов.
Дата добавления: 2017-02-24 ; просмотров: 320 | Нарушение авторских прав
источник
Лихорадка – это защитная реакция организма в ответ на появление в организме веществ пирогенов, заключается в подъеме температуры тела (жар), разделяют инфекционную и не инфекционную лихорадку:
Инфекционная лихорадка характеризуется попаданием в организм инфекционных пирогенов. Они бывают:
- Экзогенными (продукты распада, а так же жизнедеятельности вирусов, бактерий, паразитов, грибков, вырабатываемые ими токсины и некоторые элементы структуры, например компоненты клеточных стенок).
- Эндогенные пирогены. Во многих случаях экзогенные пирогены вызывают образование в организме эндогенных пирогенов (что и приводит к инфекционной лихорадке). К ним относят: иммунные комплексы, комплименты. метаболиты стероидных гормонов, желчные кислоты и лейкоциты.
Неинфекционная лихорадка наблюдается при:
- Наличии некротизированных тканей (например при инфаркте миокарда и других органов).
- Наличии очагов асептического воспаления (при повреждениях тканей различного рода, при панкреатите, подагре, тромбофлебите и других заболеваниях)
- аллергии.
- Внутренних кровоизлияниях.
- Злокачественных опухолях.
Лихорадка протекает в три стадии:
- Подъем температуры происходит от нескольких часов до двух-трех дней. Вначале усиливается обмен веществ и теплопродукция, возникает спазм кожных сосудов, и теплоотдача уменьшается. Происходит накопление тепла и нагревание организма. Спазм сосудов вызывает ощущение холода, озноба. Чем сильнее спазм, тем сильнее озноб и быстрее повышается температура.
- Постоянство температуры (температура может быть постоянной в течении нескольких дней или даже недель), в это время усилен обмен веществ, потливость, вода вместе с солями задерживается в организме, моча густеет, становится темной.
- Понижение температуры. Происходит нормализация температуры на фоне уменьшения колличества пирогенов. Различают кризис (резкое падение температуры и артериального давления), имеющий неблагоприятный прогноз, и лизис – происходит постепенное падение температуры тела и артериального давления, прогноз благоприятный.
Наиболее часто протекают при:
- Эндокардит . При котором лихорадка (ознобы) часто задолго опережает физические проявления заболевания сердца (шумы, расширение границ сердца, тромбоэмболия и др.). В группе риска инфекционного эндокардита находятся наркоманы (инъекции наркотиков) и лица, которым длительное время вводят лекарственные препараты (в основном через инъекции и инголяции). При этом обычно поражаются правые отделы сердца. Лечение – антибактериальные препараты после определения чувствительности к ним возбудителя.
Туберкулез. Тип передачи – воздушно-капельный и бытовой. Лечение в специализированных учреждениях.
ВИЧ-инфекция. Тип передачи – через инъекции и половой. Лечение проводится специалистами
- Грипп, менингит, малярия. Характерен внезапный подъем температуры в течении нескольких часов.
- При подостром начале заболевания температура достигает самого высокого значения в течение 2-3 суток. Это характерно для сыпного тифа, брюшного тифа и легочного тифа.
- Брюшной тиф, легочный тиф, бруцеллез, орнитоз. При их постепенном начале температура повышается до максимума к 5-7 суткам.
- При некоторых инфекционных болезнях наблюдают относительную тахикардию (например при сыпном тифе), а при брюшном тифе, гриппе, крымской геморрагической лихорадке, геморрагической лихорадке с почечным синдромом, легочном тифе, вирусном гепатите в период выраженной желтухи – относительная брадикардия.
- Истощающая лихорадка (при ней происходят суточные колебания температуры на 3-5 градусов по Цельсию, сопровождающиеся изнуряющими потами) характерна для сепсиса, холангита и туберкулеза.
При не высоком повышении температуры до 38-38,5 градусов Цельсия жаропонижающие не требуются, так как мобилизуется иммунитет. Основными показаниями к применению жаропонижающей терапии следует считать высокую и продолжительную лихорадку с подъемом температуры до 39-40 градусов Цельсия, а также и умеренную лихорадку у пациентов с заболеваниями сердечно-сосудистой системы и других жизненно важных органов, с острыми неврологическими расстройствами, при наличии шока, сепсиса, резко выраженных нарушений метаболизма.
- Средиземноморская семейная лихорадка – чаще всего встречается у лиц средиземноморского происхождения. Симптомы: кратковременная и повторяющаяся лихорадка с болью в животе и признаками перитонита (например вздутием живота). Реже отмечаются боль в груди (плеврит) и крупных суставах, эритема (аномальное покраснение кожи) на голенях и стопах. Обычно приступ продолжается 1-2 дня. Лечение – колхицин.
- Нейрогенной гипертермия. Лихорадка может быть различной, например протекать без симптомов, или сопровождаться потливостью, ознобом, болью в сердце, удушьем. Так же вечером может наблюдаться температура меньше, чем утром. Для лечения необходимо наблюдение психоневрологов и психофармакологов. (информация о различиях гипотермии и лихорадки)
- Неинфекционная лихорадка встречается при кровоизлиянии в мостомозжечковую области, тиреотоксикозе. Экссудативный плеврит, перитонит, перикардит также сопровождаются лихорадкой. В ряде случаев лихорадка может быть следствием прохождения камня по мочеточнику или желчным путям.
Это далеко не все возможные механизмы возникновения лихорадки.
- При невысокой температуре 38-38,5 градусов необходимо дать организму самому справиться с болезнью. При температуре выше – выпить жаропонижающее, либо воспользоваться народными средствами.
- Сохранение температуры на 5-7-ой день болезни, а так же рецедив после выздоровления – повод обратиться к врачу.
- При температуре и ОТСУТСТВИИ других симптомов ОРВИ визит к врачу ОБЯЗАТЕЛЕН!
- При таких патологиях как тиреотоксический криз, злокачественная гипертермия необходима экстренная госпитализация.
В следующих случаях обратиться к врачу следует БЕЗОТЛАГАТЕЛЬНО – в течении суток!
- Температура тела 39-40 градусов Цельсия, головные боли, ломота в мышцах, боль при движении глаз (подозрение на грипп).
- Повышение температуры и сопутствие этому симптомов не характерных для простуды (например, боли при дыхании и кашле, потливость по ночам, одышка, боль в пояснице, боль при глотании.
- Повышение температуры тела после операции.
- Повышенная температура тела у туристов, вернувшихся из стран отдыха.
В следующих случаях необходимо вызвать скорую!
- Повышенная температура, сильные головные боли, которые увеличиваются при прижатии подбородка к груди (подозрение на менингит).
- Повышенная температура тела, тошнота, понос и рвота (подозрение на кишечную инфекцию)
- Повышенная температура тела и острые боли в животе (подозрение на аппендицит)
источник