Сестринская помощь при острой ревматической лихорадке (этиология, проблемы пациента, диагностика, лечение, особенности ухода, профилактика, реабилитация)
Острая ревматическая лихорадка(синонимы ревматическая болезнь, болезнь Буйо-Сокольского).Понятие об эндо-, мио-, перикардитах.
Острая ревматическая лихорадка (ОРЛ) —токсико-иммунологическое системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в оболочках сердца, развивающееся после перенесенной острой стрептококковой инфекции у предрасположенных к нему лиц.
Этиология.Этиологический фактор – В-гемолитический стрептококк группы А. Способствующими факторами являются женский пол; возраст 7-15 лет; переохлаждение, плохие материально-бытовые условия, плохое питание, отягощенная наследственность (случаи ревматизма у близких родственников), наличие хронических очагов стрептококковой инфекции (хронический тонзиллит,кариозные зубы).
Патогенез.Инфекция играет роль пускового механизма. Стрептококк вырабатывает вещества, которые обладают кардиотоксическим действием. Они повреждают мышечные волокна, основное вещество соединительной ткани и подавляют фагоцитоз. Происходит активация автоиммунного механизма – появление аутоантител к миокарду, формирование иммунных комплексов и усугубление воспалительного процесса под действием биологически активных медиаторов воспаления (гистамин, серотонин и др.).
^ Патолого-анатомическая картина.Для ОРЛ характерно развитие в соединительной ткани (в эндокарде, миокарде, около суставов и т.д.) ревматических гранулем, узелков. Гранулема названа именем ученых, впервые ее описавших, Ашоффа и Талалаева.
Гранулема проходит 4 фазы развития:
1 фаза – мукоидного набухания (около 2-х недель);
2 фаза – фибриноидные изменения (3 недели);
3 фаза – образование ревматических гранулем (3-4 месяца);
4 фаза — склерозирование гранулемы с нарушением целостности окружающих тканей, что может привести к деформации клапанов сердца и образованию пороков (при локализации гранулем в клапанах);
- В мышцах сердца – к кардиосклерозу;
- В легких – к пневмонии, экссудативному плевриту;
- В почках – к очаговому или диффузному нефриту;
- В нервной системе – васкулитам, поражению мозговых оболочек, нервных стволов.
Весь период развития воспалительного процесса в соединительной ткани занимает от 6 месяцев до 1 года.
Классификация
Выделяют:
• Клинические варианты:
острая ревматическая лихорадка;
повторная острая ревматическая лихорадка.
• Клинические формы:
Основные: кардит, артрит, хорея, кольцевидная эритема, ревматические узелки.
Дополнительные: лихорадка, артралгии,серозиты, абдоминальный синдром.
Степени активности: минимальная, умеренная, высокая.
Исход:выздоровление;
хроническая ревматическая болезнь сердца без порока сердца;
хроническая ревматическая болезнь сердца с пороком сердца.
Клиника острой ревматической лихорадки.
В типичных случаях ОРЛ начинается в школьном и подростковом возрасте спустя 1-2 недели после перенесенной острой или обострения хронической стрептококковой инфекции (ангины, фарингита, тонзиллита). Повышается температура тела до 38С и более с сильным потоотделением. Появляются: слабость, чувство разбитости, головная боль, плохой сон и аппетит. Остальные клинические симптомы обусловлены наличием поражения какого-либо из органов: сердца – ревмокардит; суставов – артрит; нервной системы – малая хорея; кожи – кольцевидная эритема, ревматические узелки. Могут быть поражены все эти органы одновременно или какой-либо из них.
Латентное течение характеризуется отсутствием клинико-лабораторных признаков и выявляется случайно при обнаружении приобретенного порока сердца во время профосмотра.
Осложнения: формирование порока сердца, острая и хроническая сердечная недостаточность.
Прогноз при ревматической болезни определяется в основном состоянием сердца (наличие и тяжесть порока сердца, степень миокардиосклероза и расстройства кровообращения).
Диагностика.
studopedia.org — Студопедия.Орг — 2014-2019 год. Студопедия не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования (0.001 с) .
источник
| Название | Лекция №19 Тема: Острая ревматическая лихорадка |
| Дата публикации | 04.04.2013 |
| Размер | 159.56 Kb. |
| Тип | Лекция |
userdocs.ru > Медицина > Лекция
| Тема: Острая ревматическая лихорадка (синонимы ревматическая болезнь, болезнь Буйо-Сокольского). Понятие об эндо-, мио-, перикардитах. Острая ревматическая лихорадка (ОРЛ) — токсико-иммунологическое системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в оболочках сердца, развивающееся после перенесенной острой стрептококковой инфекции у предрасположенных к нему лиц. Заболевание впервые описано в 1844 году. Встречается во всех странах мира. В экономически развитых странах мира заболеваемость ревматизмом составляет менее 5 человек на 100 000 населения, в развивающихся от 30 до 100 случаев, в Республике Беларусь – 15 человек на 100 000 населения. ХРБС составляет 2-3% населения. Чаще ОРЛ развивается у лиц женского пола (в 70%), как правило, в молодом возрасте (5-15 лет). Этиология. Этиологический фактор – В-гемолитический стрептококк группы А. Способствующими факторами являются женский пол; возраст 7-15 лет; переохлаждение, плохие материально-бытовые условия, плохое питание, отягощенная наследственность (случаи ревматизма у близких родственников), наличие хронических очагов стрептококковой инфекции (хронический тонзиллит,кариозные зубы). Патогенез. Инфекция играет роль пускового механизма. Стрептококк вырабатывает вещества, которые обладают кардиотоксическим действием. Они повреждают мышечные волокна, основное вещество соединительной ткани и подавляют фагоцитоз. Происходит активация автоиммунного механизма – появление аутоантител к миокарду, формирование иммунных комплексов и усугубление воспалительного процесса под действием биологически активных медиаторов воспаления (гистамин, серотонин и др.). ^ Патолого-анатомическая картина. Для ОРЛ характерно развитие в соединительной ткани (в эндокарде, миокарде, около суставов и т.д.) ревматических гранулем, узелков. Гранулема названа именем ученых, впервые ее описавших, Ашоффа и Талалаева. Гранулема проходит 4 фазы развития: 1 фаза – мукоидного набухания (около 2-х недель); 2 фаза – фибриноидные изменения (3 недели); 3 фаза – образование ревматических гранулем (3-4 месяца); 4 фаза — склерозирование гранулемы с нарушением целостности окружающих тканей, что может привести к деформации клапанов сердца и образованию пороков (при локализации гранулем в клапанах);
Весь период развития воспалительного процесса в соединительной ткани занимает от 6 месяцев до 1 года. острая ревматическая лихорадка; повторная острая ревматическая лихорадка. Основные: кардит, артрит, хорея, кольцевидная эритема, ревматические узелки. Дополнительные: лихорадка, артралгии,серозиты, абдоминальный синдром.
хроническая ревматическая болезнь сердца без порока сердца; хроническая ревматическая болезнь сердца с пороком сердца. В типичных случаях ОРЛ начинается в школьном и подростковом возрасте спустя 1-2 недели после перенесенной острой или обострения хронической стрептококковой инфекции (ангины, фарингита, тонзиллита). Повышается температура тела до 38С и более с сильным потоотделением. Появляются: слабость, чувство разбитости, головная боль, плохой сон и аппетит. Остальные клинические симптомы обусловлены наличием поражения какого-либо из органов: сердца – ревмокардит; суставов – артрит; нервной системы – малая хорея; кожи – кольцевидная эритема, ревматические узелки. Могут быть поражены все эти органы одновременно или какой-либо из них. Ревмокардит развивается у всех больных. Он проявляется изолированным поражением миокарда (миокардит), эндокарда (эндокардит), перикарда (перикардит) или сочетанным поражением всех оболочек сердца в виде панкардита, является ведущим проявлением заболевания, обусловливающим тяжесть его течения и прогноз. При миокардите отмечаются одышка, сердцебиение, перебои в работе сердца, боли в области сердца тупого, ноющего, длительного характера, отеки. Общее состояние тяжелое, характерны акроцианоз, асцит. Пациент занимает положение ортопноэ (полусидя на кровати с опущенными ногами). Выраженная тахикардия, не соответствующая степени повышения температуры тела. Пульс часто аритмичный. Тоны сердца глухие, систолический шум на верхушке, размеры сердца увеличены. В легких выявляются влажные хрипы, живот увеличен в объеме из-за асцита, печень увеличена. На ЭКГ отмечаются признаки нарушения проводимости. Эндокардит (воспалительный процесс локализуется во внутренней оболочке сердца — эндокарде) обычно сочетается с миокардитом. Распознать вначале эндокардит довольно трудно. Аускультативные симптомы эндокардита: систолический шум на верхушке сердца и в точке Боткина, вначале нежный, изменчивый, затем этот шум становится более грубым, постоянным. На Эхо-КГ обнаруживают утолщение и «лохматость» эхо-сигналов от створок клапанов. В исходе эндокардита обычно развивается порок сердца (через 3—6 мес. и более). В процессе формирования порока сердца появляются признаки застоя крови в большом или малом кругу кровообращения, симптомы сердечной недостаточности. Перикардит встречается редко и сопровождается шумом трения перикарда, выпотом в его полость, определяемым рентгенологически и при ЭхоКГ. ^ Ревматический полиартрит развивается у 80% пациентов. Поражаются, как правило, крупные суставы, отмечается их припухлость, гиперемия, повышение температуры, резкое ограничение подвижности из-за болей. Характерна «летучесть» клинических проявлений артрита (смена локализации поражения), симметричность поражения, отсутствие поражения мелких суставов, деформации и анкилозов после выздоровления т. е (функция суставов восстанавливается полостью). ^ Малая хорея. Ее развитие связано с поражением подкорковых ганглиев и заключается в подергивании мимической и скелетной мускулатуры. Ревматическая хорея развивается у 10-12% больных с ОРЛ (чаще у детей и беременных женщин). Сопровождается гиперкинезами (бесцельными непроизвольными движениями), нарушениями координации, изменениями психики. Может быть мышечная слабость. Характерно полное исчезновение симптоматики во сне. Малая (ревматическая) хорея может рецидивировать, но к периоду полового созревания проходит бесследно. ^ Кольцевидная эритема (сыпь розового цвета округлой формы, бледная в центре) наблюдается приблизительно у 6% больных. Это воспаление подкожной клетчатки. Расположена на конечностях, грудной клетке. При надавливании на пораженную кожу пятна исчезают, затем вновь появляются. Пятна не зудят, не болят. ^ Ревматические узелки — безболезненные, мягкие диаметром 1,5-2 см, располагаются в области суставов. Ревматические узелки выявляют у 10% больных детей — это малоподвижные, безболезненные образования размером от просяного зерна до фасоли, располагающиеся под кожей на разгибательных поверхностях локтевых, коленных, пястно-фаланговых суставов, области лодыжек, остистых отростков позвонков, затылочной кости. Важным проявлением ревматизма являются серозиты. Ревматический полисерозит (поражение серозных оболочек) отмечается при тяжелом течении ОРЛ и проявляется перикардитом, плевритом и перитонитом. ^ Повторные эпизоды ОРЛ наблюдаются на фоне миокардитического кардиосклероза и протекают с большей выраженностью и упорством сердечных жалоб. Латентное течение характеризуется отсутствием клинико-лабораторных признаков и выявляется случайно при обнаружении приобретенного порока сердца во время профосмотра. Осложнения: формирование порока сердца, острая и хроническая сердечная недостаточность. Прогноз при ревматической болезни определяется в основном состоянием сердца (наличие и тяжесть порока сердца, степень миокардиосклероза и расстройства кровообращения). 1. ОАК: увеличение СОЭ, лейкоцитоз, сдвиг лейкоцитарной формулы влево. 2. БАК: повышение уровня глобулинов, фибриногена, появление СРБ. 3. Иммунологическое исследование крови: повышен уровень титра антистрептококковых антител (АСЛ-О более 250). 3. ОА мочи: нормальный или небольшая протеинурия, микрогематурия. — Эхокардиография: признаки эндокардита, признаки сформировавшегося порока сердца, нарушение сократительной способности миокарда; — Рентгенологическое исследование сердца: увеличение размеров сердца. Лечение ОРЛ продолжается около 3 месяцев. Все лечебные мероприятия проводятся поэтапно: стационар, амбулаторное лечение после выписки из стационара. Диспансерное наблюдение и профилактическое лечение весной и осенью проводятся пожизненно. Лечение в стационаре. ^ Режим: строгий постельный режим соблюдается больными в активной фазе не менее 2 недель. Назначается основной вариант стандартной диеты №10 (диета М) с ограничением жидкости до 1 л и поваренной соли — до 5—6 г в сутки, пища должна быть богата витаминами, калием (фрукты, свежие овощи). ^ Медикаментозная терапия: включает в себя 2 компонента:
При приеме НПВС, особенно неселективных возможны осложнения: головокружение, головная боль, нарушения пищеварения (изжога, боль в области желудка). О появлении указанных осложнений необходимо сообщить лечащему врачу. При симптомах сердечной недостаточности дополнительно назначаются препараты для ее лечения: ИАПФ, бета-адреноблокаторы, антагонисты кальция, сердечные гликозиды, диуретики, препараты калия и магния. При неэффективности указанного лечения, затяжном течении процесса в комплексную терапию добавляются хинолоновые производные (делагил, плаквинил) и иммунодепрессанты (6-меркаптопурин, азатиаприн). Сестринский процесс при ревматизме. Перед обследованием медицинская сестра беседует с пациентом и старается установить с ним доверительные отношения. Выясняется: паспортная часть, жалобы пациента, данные анамнеза заболевания, данные анамнеза жизни (условия жизни, работы, перенесенные заболевания и т.д.). Проводится объективное обследование: Осмотр: одышка, цианоз, бледность кожных покровов, высыпания на коже, изменения суставов, отеки. Пальпация: аритмия пульса, пальпация верхушечного толчка, отеков. Перкуссия и аускультация сердца. Сестринский диагноз: сердцебиение; одышка; слабость; боли в сердце, в суставах; перебои в работе сердца; повышенная потливость; головная боль; плохой сон и аппетит. ^ Потенциальные проблемы: формирование порока сердца, острая сердечная и хроническая сердечная недостаточность. 3 этап. Постановка целей и планирование сестринских вмешательств. Сестринские вмешательства. Четкое выполнение назначений врача; контроль АД, ЧДД, пульса, температуры тела, массы тела и суточного диуреза; оказание доврачебной помощи при острой сосудистой и сердечной недостаточности; контроль переносимости противоревматической терапии; проведение ЛФК. Проводится проветривание, кварцевание и влажная уборка палат, уход за полостью рта кожей, слизистыми, половыми органами при физиологических отправлениях, своевременная смена нательного и постельного белья. При наличии болей в суставах: обеспечить покой и тепло конечностям, приподнять их на 20-30 градусов, использовать согревающие компрессы на конечности, выполнять назначенные физиотерапевтические процедуры. Также медицинская сестра проводит беседы о двигательном режиме в активную фазу ревматизма; о правилах приема лекарственных препаратов; о значении систематической бициллинопрофилактики. ^ 4 этап. Реализация спланированных вмешательств. 5 этап. Итоговая оценка эффективности. Варианты:
Первичная профилактика направлена на устраненение факторов риска ревматизма. Она включает: 1) здоровый образ жизни — правильное питание, закаливание, отказ от вредных привычек, соблюдение правил личной гигиены, занятия физкультурой и спортом, улучшение жилищных условий; 2) санацию очагов носоглоточной инфекции и полости рта; 3) диспансеризацию больных, перенесших ангину, фарингит и другие стрептококковые заболевания. При остром стрептококковом фарингите и ангине больные должны соблюдать постельный режим и проводить антибиотикотерапию (амоксициллин, амоксиклав) в течение 10 дней. Через 1 месяц ОАК, ОАМ. Больные хроническим тонзиллитом («угрожаемые» по ревматизму) 2 раза в год в течение 3 лет весной и осенью (октябрь, март) в поликлинике проходят обследование: осмотр терапевта, анализы крови клинический, биохимический, консультации ревматолога, ЛОР-врача, стоматолога, ЭКГ. Применяется Бициллин-5. Вторичная профилактика направлена на раннее выявление ревматизма с целью своевременного оздоровления пациентов и предупреждения повторения уже имевшейся ОРЛ. Она включает: 1) диспансеризацию больных ревматической болезнью: с целью санации очагов инфекции полости рта и носоглотки пациенты два раза в год в весенние и осенние месяцы проходят обследование и получают НПВС, осматриваются стоматологом и лор-врачом. 2) круглогодичную бициллинопрофилактику — регулярное введение бициллина-5 по 1,5 млн ЕД каждые 3 недели на протяжении 5 лет после перенесенной ОРЛ. Молодым женщинам, перенесшим ОРЛ, беременность рекомендуется через два года, допускается не ранее 6 мес. после ОРЛ. Третичная профилактика направлена на поддержание жизнедеятельности больного ОРЛ, предупреждение таких осложнений заболевания, как острая и хроническая сердечная недостаточность, инфекционный эндокардит. Ревматический эндокардит зачастую дает толчок к развитию другого заболевания — бактериального эндокардита, который дает сегодня 70% летальность. Вот почему профилактика ревматизма так важна. Миокардит – воспаление миокарда, развивающееся в результате инфекционных, аллергических или токсических воздействий. Миокардиты бывают первичные и вторичные. Первичные вызывают различные возбудители (бактерии, вирусы, грибки, простейшие, гельминты). Реже наблюдается поражение мышцы сердца вследствие воздействия радиации, токсических веществ, травмы. Вторичные миокардиты развиваются при системных заболеваниях (системная красная волчанка, ревматоидный артрит), ревматизме, пневмониях. ^ Клиника миокардитов. Повышение температуры, продолжительные тупые ноющие или колющие боли в области сердца. Объективные признаки: цианоз, расширение границ сердца, систолический шум, глухость сердечных тонов, нарушения сердечного ритма; признаки сердечной недостаточности по левожелудочковому типу (одышка, набухание шейных вен, влажные хрипы над легкими) и по правожелудочковому типу (увеличение печени, отеки на ногах). ^ Осложнения миокардитов : острая сердечная недостаточность (сердечная астма, отек легких); нарушения ритма и проводимости сердечной мышцы. Лабораторные исследования: Общий анализ крови: ускорение СОЭ, лейкоцитоз; биохимический анализ крови: увеличение уровня сиаловых кислот, фибриногена, положительный С-реактивный белок, диспротеинемия с увеличением глобулиновой фракции. ^ Инструментальные исследования: ЭКГ – изменения сегмента ST и зубца T; ЭхоКГ и рентгенография сердца — увеличение размеров сердца. Лечение миокардитов. Диета Н (стол №10), постельный режим. Применяется этиотропное лечение при известной этиологии. Симптоматическая терапия включает коррекцию сердечно-сосудистой недостаточности, лечение аритмий, метаболическую терапию (панангин, предуктал и др.), санацию очагов инфекции. Инфекционный эндокардит — воспалительное заболевание, вызываемое различными патогенными микробными агентами, характеризующееся поражением эндокарда и клапанного аппарата сердца, а также сосудов и внутренних органов. Различают первичные и вторичные эндокардиты. Первичные вызываются бактериями (стафилококк, стрептококк, грамотрицательные палочки, энтерококки и др.), грибками, простейшими и чаще развиваются при сепсисе различной этиологии (гинекологическом, урологическом, травматическом), вследствие больничной инфекции (при применении сосудистых катетеров). Вторичные развиваются на фоне ранее измененных клапанов в результате заболеваний: ревматизма, сифилиса, врожденных пороков сердца, после протезирования клапанов. Клиника. Гектическая лихорадка с ознобами и проливными потами; “землистый” цвет кожи; геморрагический синдром: носовые, желудочно-кишечные кровотечения, геморрагические высыпания на коже, слизистой рта, нёба, на конъюнктиве; увеличение лимфоузлов. Со стороны внутренних органов: увеличение печени и селезенки; поражение почек. Тромбоэмболический синдром с развитием инфарктов в различных органах. Осложнения: порок аортального или митрального клапана, сердечно-сосудистая недостаточность, аритмии; абсцесс селезенки, миокарда, печени. ^ Лабораторные исследования: Общий анализ крови: анемия, тромбоцитопения, лейкоцитоз, ускорение СОЭ; общий анализ мочи: протеинурия, гематурия, бактериурия. Биохимический анализ крови: увеличение фибриногена, положительный С-реактивный белок, диспротеинемия и др.; бактериологический анализ крови: характерна бактериемия (для посева производят забор крови из 3-х вен с интервалом в 15 минут по 10 мл). Инструментальные исследования: ЭКГ — изменения сегмента ST и зубца T, снижение амплитуды зубцов; ЭхоКГ — вегетации на клапанах сердца. ^ Лечение инфекционного эндокардита. Обязательно стационарное. Постельный режим, диета в зависимости от поражения внутренних органов. Основной вид лечения — антибактериальная терапия, которая начинается после забора крови для бакпосева. Применяются в сочетании антибиотики разных групп; при выявлении грибковой этиологии применяется амфотерицин В. Симптоматическое лечение: дезинтоксикационная терапия; лечение осложнений: сердечной, почечной недостаточности, нарушений ритма, эмболий (инфарктов); применение иммунотерапии (противостафилококковый гамма-глобулин и др.); санация очагов инфекции. Оперативное лечение пороков сердца – протезирование клапанов. ^ Профилактика инфекционного эндокардита. Профилактика инфекционного эндокардита проводится в группе высокого риска: при врожденных и приобретенных пороках сердца, у больных с протезированными клапанами. Профилактически применяются антибиотики (ампициллин, амоксициллин) при различных оперативных вмешательствах: эстракция зуба, тонзиллэктомия, бронхоскопия, эндоскопия с биопсией, гинекологические и урологические инструментальные обследования, до и после оперативных вмешательств. Перикардит – воспалительное заболевание околосердечной сумки (перикарда), являющееся чаще всего осложнением различных заболеваний. Бывают первичные и вторичные перикардиты. Вторичные осложняют различные заболевания (пневмонии, онкологические заболевания, ревматизм, туберкулез, почечную недостаточность, операции на сердце и травмы сердца). ^ По характеру экссудата различают перикардиты фибринозные, серозные, геморрагические, гнойные и гнилостные. Клинические формы перикардитов: При сухом перикардите происходит отложение фибрина на пораженном перикарде и отсутствует выпот. ^ При экссудативном перикардите воспаление сопровождается пропотеванием жидкости в полость перикарда. При констриктивном перикардите диффузное утолщение стенок перикарда приводит к сдавлению сердца и ограничению сердечного выброса. При отложении солей кальция в перикарде развивается «панцирное сердце». ^ Клиника. При сухом перикардите основные жалобы больных: боль в области сердца острого, режущего характера, различной интенсивности, усиливающаяся при движениях туловища, облегчается в положении сидя и при наклоне вперед, иррадиирует в левую надключичную область, шею, плечи. Также наблюдается повышение температуры тела; общая слабость, утомляемость; боли в мышцах; одышка. При объективном обследовании выявляется главный диагностический признак — шум трения перикарда. ^ При экссудативном перикардите больные отмечают : уменьшение болей, наблюдавшихся при предшествующем сухом перикардите. Беспокоит тяжесть в области сердца, одышка, ослабевающая в положении сидя с наклоном туловища вперед; сухой кашель; повышение температуры, потливость. Объективные симптомы: цианоз, набухание шейных вен (за счет сдавления верхней полой вены); вынужденное положение сидя с наклоном вперед; при перкуссии отмечается увеличение границ сердца; при аускультации тоны сердца глухие, шум трения перикарда исчезает. Осложнения экссудативного перикардита: тампонада сердца (распознается по признакам значительного снижения сердечного выброса: цианозу, значительному набуханию шейных вен, падению систолического АД, тахикардии). Сердечно-сосудистая недостаточность. Нарушения ритма. ^ При адгезивном (констриктивном) перикардите жалобы на слабость, повышенную утомляемость, тяжесть в правом подреберье за счет застоя крови в печени, одышку, отеки. В более выраженных случаях наблюдаются увеличение размеров живота (за счет асцита), увеличение печени, набухание шейных вен. При аускультации тоны сердца глухие. Характерна тахикардия, усиливающаяся при минимальной физической нагрузке. Осложнения констриктивного перикардита: сердечно-сосудистая недостаточность. ^ Лабораторные данные : общий анализ крови – лейкоцитоз, ускорение СОЭ; биохимический анализ крови – повышение фибриногена и сиаловых кислот, диспротеинемия. Инструментальные исследования: ЭКГ — снижение вольтажа зубцов, подъем сегмента ST в различных отведениях. Эхокардиография; рентгенография грудной клетки – при экссудативном перикардите сердце округлой формы, при констриктивном — утолщение перикарда источник Сестринский процесс при ревматизме у детей. Информация о заболевании: ревматизм — инфекционно-аллергическое заболевание соединительной ткани с преимущественным поражением сердца. Чаще заболевают дети и подростки в возрасте 7-15 лет. За последние десятилетия заболеваемость значительно снизилась, так как широко применяется лечение и профилактика ревматизма антибиотиками. Субъективные методы обследования: У пациента с ревматизмом нарушаются физиологические потребности: поддерживать температуру тела, поддерживать общее состояние, двигаться, есть, спать, отдыхать, общаться. Появляются проблемы, требующие решения. Сестринские вмешательства. При правильной организации сестринского ухода выздоровление ребенка наступает в установленные сроки, пациент выписывается в удовлетворительном состоянии под наблюдение ревматолога в детской поликлинике или на долечивание в санаторий. Разработана трехэтапная система лечения ревматизма. источник Ревматизм–воспаление соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе. Развитие ревматизма тесно связано с предшествующей острой или хронической носоглоточной инфекцией, вызванной стрептококком, прямым или опосредованным повреждающим воздействием его компонентов и токсинов на организм с развитием иммунного воспаления. За избирательное поражение клапанов сердца и миокарда с развитием иммунного асептического воспаления ответственны противострептококковые антитела, перекрестно реагирующие с тканями сердца (молекулярная маскировка). Немаловажную роль отводят генетическим факторам, что подтверждается более частой заболеваемостью детей из семей, в которых кто-то из родителей страдает ревматизмом. Ревматическое поражение сердца – это одна из главных причин смерти (в США по этой причине умирают примерно 50 000 человек каждый год). Часто это заболевание начинается именно в холодное время года, в основном в северных широтах. Ревматизм не относится к эпидемическим заболеваниям, хотя предыдущая ему стрептококковая инфекция может принимать характер эпидемии. По этой причине ревматизм может начаться сразу у группы людей – к примеру, в школах, детских домах, больницах, военных лагерях, иногда в семьях бедных, в тесных условиях проживания. Бактериологические и серологические исследования показали что ревматизм – это особая аллергическая реакция на инфицирование одним из бета-гемолитическихстрептококков группы А. На протяжении месяца 2,5 % перенесших стрептококковую инфекцию начинают болеть острым ревматизмом. Часто такие заболевания как ангина, скарлатина, родильная горячка, острое воспаление среднего уха, рожа предшествуют развитию ревматизма. Организм не вырабатывает иммунитет к инфекции, на повторное инфицирование начинается повторная атака ревматизма. Причины ревматизма Причинами развития ревматизма является активация болезнетворных микроорганизмов, в основном бета – гемолитического стрептококка группы А. Именно его считают главным виновником в развитии и патогенезе ревматической болезни. В первую очередь болезнь развивается на фоне стрептококковой инфекции. Далее, исследование крови показывают большое количество антител к микроорганизмам данной группы. Профилактика ревматизма успешно осуществляется антибактериальными препаратами. Так мы и выяснили действительную причину этого коварного заболевания. Теперь можно рассмотреть, что происходит в организме человека. К примеру, когда человек переболел ангиной, он подвергся стрептококковой инфекции. Обычно у человека вырабатывается устойчивый иммунитет к антигенам этого микроорганизма. Однако если защитные силы организма снижены, то иммунитет не вырабатывается. При вторичном проникновении стрептококков в организм происходит сложный иммунный ответ. В итоге аутоиммунных реакций происходит повреждение своей соединительной ткани. Симптомы ревматизма По прошествии трёх недель после перенесённой стрептококковой инфекции, протекающей иногда достаточно легко, в некоторых случаях даже практически незаметно, начинается острое заболевание. Симптомами острого ревматизма считаются повышение температуры тела иногда до 40 градусов, учащение пульса, озноб, повышенная потливость, упадок сил, опухшие и болезненные суставы. В первую очередь страдают более крупные и активно используемые суставы. Далее воспаление распространяется на остальные суставы, нередко симметрично. Суставы сильно опухают, краснеют, на ощупь горячие, при надавливании и при движении ощущается боль. Обычно воспалительный процесс не приводит к стабильным изменениям в суставах. Пульс частый, аритмичный, отмечается боль в груди, дилатация (расширение) сердца, иногда прослушивается шум трения перикарда – это свидетельствует о поражении сердца. Ревматизм характеризуется многообразием проявлений и вариабельностью течения. Как правило, он возникает в школьном возрасте, реже у дошкольников и практически не встречается у детей младше 3 лет. · В типичных случаях первые признаки ревматизма в виде лихорадки, признаков интоксикации (утомляемость, слабость, головная боль), болей в суставах и других проявлений заболевания выявляются через 2–3 недели после ангины или фарингита. · Одними из наиболее ранних признаков ревматизма являются боли в суставах, выявляемые у 60-100% заболевших (ревматоидный артрит). · Ревматоидному артриту свойственно острое начало, вовлечение крупных или средних суставов (чаще коленных, голеностопных, локтевых), быстрое обратное развитие процесса. · Признаки поражения сердца определяются в 70-85% случаев. Жалобы сердечного характера (боли в области сердца, сердцебиение, одышка) отмечаются при выраженных сердечных нарушениях. · Чаще, особенно в начале заболевания, наблюдаются разнообразные астенические проявления (вялость, недомогание, повышенная утомляемость). К более редким симптомам ревматизма относится аннулярная сыпь и ревматические узелки. Аннулярная сыпь (кольцевидная эритема) – бледно-розовые неяркие высыпания в виде тонкого кольцевидного ободка, не возвышающиеся над поверхностью кожи и исчезающие при надавливании. Сыпь обнаруживается у 7-10% больных ревматизмом преимущественно на пике заболевания и обычно носит нестойкий характер. Подкожные ревматоидные узелки – округлые, плотные, малоподвижные, безболезненные, единичные или множественные образования с локализацией в области крупных и средних суставов, остистых отростков позвонков, в сухожилиях. В настоящее время встречаются редко, преимущественно при тяжелой форме ревматизма, сохраняясь от нескольких дней до 1–2 месяцев. Боли в животе, поражение легких, почек, печени и других органов при ревматизме в настоящее время встречается крайне редко, в основном при тяжелом его течении. Фото: кольцевидная экзема как признак ревматизма Диагностика На ЭКГ нередко выявляются нарушения ритма. Рентгенологически (помимо не всегда выраженного увеличения сердца) определяются признаки снижения сократительной функции миокарда, изменение конфигурации сердца. Лабораторные показатели у больных ревматизмом отражают признаки стрептококковой инфекции, наличие воспалительных реакций и иммунопатологического процесса. В активную фазу определяются: лейкоцитоз со сдвигом влево, увеличение СОЭ, нередко – анемия; повышение показателей серомукоида, дифениламиновой реакции; диспротеинемия с гипергаммаглобулинемией; повышение титров АСГ, АСЛО, увеличение иммуноглобулинов (Ig) класса A, M и G; С-реактивный белок (СРБ), циркулирующие иммунные комплексы, антикардиальные антитела. Лечение ревматизма Лечение ревматизма основывается на раннем назначении комплексной терапии, направленной на подавление стрептококковой инфекции и активности воспалительного процесса, а также на предупреждении развития или прогрессирования порока сердца. Реализацию этих программ осуществляют по принципу этапности: · I этап – стационарное лечение, · II этап – долечивание в местном кардио-ревматологическом санатории, · III этап – диспансерное наблюдение в поликлинике. 1. На I этапе в стационаре больному назначают лекарственное лечение, коррекцию питания и лечебную физкультуру, которые определяются индивидуально с учетом особенностей заболевания и прежде всего тяжести поражения сердца. В связи со стрептококковой природой ревматизма лечение проводят пенициллином. · Антиревматическая терапия предусматривает один из нестероидных противовоспалительных препаратов (НПВП), который назначают изолированно или в комплексе с гормонами в зависимости от показаний. · Противомикробную терапию пенициллином проводят в течение 10–14 дней. · При наличии хронического тонзиллита, при частых обострениях очаговой инфекции продолжительность лечения пенициллином увеличивают или дополнительно используют другой антибиотик – амоксициллин, макролиды (азитромицин, рокситромицин, кларитромицин), цефуроксимаксетил, другие цефалоспорины в возрастной дозировке. · НПВП применяют не менее 1–1,5 месяцев до устранения признаков активности процесса. · Преднизолон в начальной дозе назначают в течение 10–14 дней до получения эффекта, затем суточную дозу снижают по 2,5 мг каждые 5–7 дней под контролем клинико-лабораторных показателей, в последующем препарат отменяют. · Длительность лечения хинолиновыми препаратами при ревматизме составляет от нескольких месяцев до 1–2 лет и более в зависимости от течения заболевания. В условиях стационара проводят также устранение хронических очагов инфекции, в частности, операцию по удалению миндалин, осуществляемую через 2–2,5 месяца от начала заболевания при отсутствии признаков активности процесса. 2. Основной задачей на II этапе является достижение полной ремиссии и восстановление функциональной способности сердечно-сосудистой системы. В санатории продолжают начатую в стационаре терапию, лечат очаги хронической инфекции, осуществляют соответствующий лечебно-оздоровительный режим с дифференцированной двигательной активностью, лечебной физкультурой, закаливающими процедурами. 3. III этап комплексной терапии ревматизма предусматривает профилактику рецидивов и прогрессирования заболевания. С этой целью используют препараты пенициллина продленного действия, преимущественно бициллин-5, первое введение которого осуществляют еще в период стационарного лечения, а в последующем – 1 раз в 2–4 недели круглогодично. Регулярно, 2 раза в год, проводят амбулаторное обследование, включающее лабораторные и инструментальные методы; назначают необходимые оздоровительные мероприятия, лечебную физкультуру. При ревматизме без вовлечения сердца бициллинопрофилактику проводят в течение 5 лет после последней атаки. В весенне-осенний период наряду с введением бициллина показан месячный курс НПВП. Профилактика Если своевременно начать лечение пенициллином, то вероятность развития заболевания сводится к минимуму. Во избежании повторных атак стрептококковой инфекции (в случае посещения школ или зимой) людям с высокой восприимчивостью к этой инфекции рекомендуют 1–2 грамма сульфазина каждый день на протяжении месяца или одну инъекцию бициллина (пенициллина долгого действия) в месяц. Профилактика ревматизма подразделяется на первичную и вторичную. Первичная профилактика направлена на предупреждение ревматизма и включает: 1. Повышение иммунитета (закаливание, чередование нагрузки и отдыха, полноценное питание, др.) 2. Выявление и лечение острой и хронической стрептококковой инфекции. Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования заболевания у больных с ревматизмом в условиях диспансерного наблюдения. Не нашли то, что искали? Воспользуйтесь поиском: Лучшие изречения: Сдача сессии и защита диплома — страшная бессонница, которая потом кажется страшным сном. 8571 — 195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь. Отключите adBlock! источник Тема: Острая ревматическая лихорадка (синонимы ревматическая болезнь, болезнь Буйо-Сокольского). Понятие об эндо-, мио-, перикардитах. Острая ревматическая лихорадка (ОРЛ) — токсико-иммунологическое системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в оболочках сердца, развивающееся после перенесенной острой стрептококковой инфекции у предрасположенных к нему лиц. Заболевание впервые описано в 1844 году. Встречается во всех странах мира. В экономически развитых странах мира заболеваемость ревматизмом составляет менее 5 человек на 100 000 населения, в развивающихся от 30 до 100 случаев, в Республике Беларусь – 15 человек на 100 000 населения. ХРБС составляет 2-3% населения. Чаще ОРЛ развивается у лиц женского пола (в 70%), как правило, в молодом возрасте (5-15 лет). Этиология. Этиологический фактор – В-гемолитический стрептококк группы А. Способствующими факторами являются женский пол; возраст 7-15 лет; переохлаждение, плохие материально-бытовые условия, плохое питание, отягощенная наследственность (случаи ревматизма у близких родственников), наличие хронических очагов стрептококковой инфекции (хронический тонзиллит,кариозные зубы). Патогенез. Инфекция играет роль пускового механизма. Стрептококк вырабатывает вещества, которые обладают кардиотоксическим действием. Они повреждают мышечные волокна, основное вещество соединительной ткани и подавляют фагоцитоз. Происходит активация автоиммунного механизма – появление аутоантител к миокарду, формирование иммунных комплексов и усугубление воспалительного процесса под действием биологически активных медиаторов воспаления (гистамин, серотонин и др.). ^ Патолого-анатомическая картина. Для ОРЛ характерно развитие в соединительной ткани (в эндокарде, миокарде, около суставов и т.д.) ревматических гранулем, узелков. Гранулема названа именем ученых, впервые ее описавших, Ашоффа и Талалаева. Гранулема проходит 4 фазы развития: 1 фаза – мукоидного набухания (около 2-х недель); 2 фаза – фибриноидные изменения (3 недели); 3 фаза – образование ревматических гранулем (3-4 месяца); 4 фаза — склерозирование гранулемы с нарушением целостности окружающих тканей, что может привести к деформации клапанов сердца и образованию пороков (при локализации гранулем в клапанах); В мышцах сердца – к кардиосклерозу; В легких – к пневмонии, экссудативному плевриту; В почках – к очаговому или диффузному нефриту; В нервной системе – васкулитам, поражению мозговых оболочек, нервных стволов. Весь период развития воспалительного процесса в соединительной ткани занимает от 6 месяцев до 1 года. Классификация(Минск,2003) Выделяют: • Клинические варианты: острая ревматическая лихорадка; повторная острая ревматическая лихорадка. • Клинические формы: Основные: кардит, артрит, хорея, кольцевидная эритема, ревматические узелки. Дополнительные: лихорадка, артралгии,серозиты, абдоминальный синдром. Степени активности: минимальная, умеренная, высокая. хроническая ревматическая болезнь сердца без порока сердца; хроническая ревматическая болезнь сердца с пороком сердца. Клиника острой ревматической лихорадки. В типичных случаях ОРЛ начинается в школьном и подростковом возрасте спустя 1-2 недели после перенесенной острой или обострения хронической стрептококковой инфекции (ангины, фарингита, тонзиллита). Повышается температура тела до 38С и более с сильным потоотделением. Появляются: слабость, чувство разбитости, головная боль, плохой сон и аппетит. Остальные клинические симптомы обусловлены наличием поражения какого-либо из органов: сердца – ревмокардит; суставов – артрит; нервной системы – малая хорея; кожи – кольцевидная эритема, ревматические узелки. Могут быть поражены все эти органы одновременно или какой-либо из них. Ревмокардит развивается у всех больных. Он проявляется изолированным поражением миокарда (миокардит), эндокарда (эндокардит), перикарда (перикардит) или сочетанным поражением всех оболочек сердца в виде панкардита, является ведущим проявлением заболевания, обусловливающим тяжесть его течения и прогноз. При миокардите отмечаются одышка, сердцебиение, перебои в работе сердца, боли в области сердца тупого, ноющего, длительного характера, отеки. Общее состояние тяжелое, характерны акроцианоз, асцит. Пациент занимает положение ортопноэ (полусидя на кровати с опущенными ногами). Выраженная тахикардия, не соответствующая степени повышения температуры тела. Пульс часто аритмичный. Тоны сердца глухие, систолический шум на верхушке, размеры сердца увеличены. В легких выявляются влажные хрипы, живот увеличен в объеме из-за асцита, печень увеличена. На ЭКГ отмечаются признаки нарушения проводимости. Эндокардит (воспалительный процесс локализуется во внутренней оболочке сердца — эндокарде) обычно сочетается с миокардитом. Распознать вначале эндокардит довольно трудно. Аускультативные симптомыэндокардита: систолический шум на верхушке сердца и в точке Боткина, вначале нежный, изменчивый, затем этот шум становится более грубым, постоянным. На Эхо-КГ обнаруживают утолщение и «лохматость» эхо-сигналов от створок клапанов. В исходе эндокардита обычно развивается порок сердца (через 3—6 мес. и более). В процессе формирования порока сердца появляются признаки застоя крови в большом или малом кругу кровообращения, симптомы сердечной недостаточности. Перикардит встречается редко и сопровождается шумом трения перикарда, выпотом в его полость, определяемым рентгенологически и при ЭхоКГ. ^ Ревматический полиартрит развивается у 80% пациентов. Поражаются, как правило, крупные суставы, отмечается их припухлость, гиперемия, повышение температуры, резкое ограничение подвижности из-за болей. Характерна «летучесть» клинических проявлений артрита (смена локализации поражения), симметричность поражения, отсутствие поражения мелких суставов, деформации и анкилозов после выздоровления т. е (функция суставов восстанавливается полостью). ^ Малая хорея. Ее развитие связано с поражением подкорковых ганглиев и заключается в подергивании мимической и скелетной мускулатуры. Ревматическая хорея развивается у 10-12% больных с ОРЛ (чаще у детей и беременных женщин). Сопровождается гиперкинезами (бесцельными непроизвольными движениями), нарушениями координации, изменениями психики. Может быть мышечная слабость. Характерно полное исчезновение симптоматики во сне. Малая (ревматическая) хорея может рецидивировать, но к периоду полового созревания проходит бесследно. ^ Кольцевидная эритема (сыпь розового цвета округлой формы, бледная в центре) наблюдается приблизительно у 6% больных. Это воспаление подкожной клетчатки. Расположена на конечностях, грудной клетке. При надавливании на пораженную кожу пятна исчезают, затем вновь появляются. Пятна не зудят, не болят. ^ Ревматические узелки — безболезненные, мягкие диаметром 1,5-2 см, располагаются в области суставов. Ревматические узелки выявляют у 10% больных детей — это малоподвижные, безболезненные образования размером от просяного зерна до фасоли, располагающиеся под кожей на разгибательных поверхностях локтевых, коленных, пястно-фаланговых суставов, области лодыжек, остистых отростков позвонков, затылочной кости. Важным проявлением ревматизма являются серозиты. Ревматический полисерозит (поражение серозных оболочек) отмечается при тяжелом течении ОРЛ и проявляется перикардитом, плевритом и перитонитом. ^ Повторные эпизоды ОРЛ наблюдаются на фоне миокардитического кардиосклероза и протекают с большей выраженностью и упорством сердечных жалоб. Латентное течение характеризуется отсутствием клинико-лабораторных признаков и выявляется случайно при обнаружении приобретенного порока сердца во время профосмотра. Осложнения: формирование порока сердца, острая и хроническая сердечная недостаточность. Прогноз при ревматической болезни определяется в основном состоянием сердца (наличие и тяжесть порока сердца, степень миокардиосклероза и расстройства кровообращения). Диагностика. Лабораторные данные. 1. ОАК: увеличение СОЭ, лейкоцитоз, сдвиг лейкоцитарной формулы влево. 2. БАК: повышение уровня глобулинов, фибриногена, появление СРБ. 3. Иммунологическое исследование крови: повышен уровень титра антистрептококковых антител (АСЛ-О более 250). 3. ОА мочи: нормальный или небольшая протеинурия, микрогематурия. ^ Инструментальные исследования: — ЭКГ- удлинение Р – Q; — Эхокардиография: признаки эндокардита, признаки сформировавшегося порока сердца, нарушение сократительной способности миокарда; — Рентгенологическое исследование сердца: увеличение размеров сердца. Лечение. Лечение ОРЛ продолжается около 3 месяцев. Все лечебные мероприятия проводятся поэтапно: стационар, амбулаторное лечение после выписки из стационара. Диспансерное наблюдение и профилактическое лечение весной и осенью проводятся пожизненно. Лечение в стационаре. ^ Режим: строгий постельный режим соблюдается больными в активной фазе не менее 2 недель. Назначается основной вариант стандартной диеты №10 (диета М) с ограничением жидкости до 1 л и поваренной соли — до 5—6 г в сутки, пища должна быть богата витаминами, калием (фрукты, свежие овощи). ^ Медикаментозная терапия: включает в себя 2 компонента: Подавление инфекции (антибактериальная, этиотропная терапия). Желательно проводить контроль за эффективностью — посев из зева на стрептококк. Используются антибиотики: например, назначают 10-дневный курс лечения бензилпенициллином или его полусинтетическими аналогами (амоксициллин или ампициллин) с последующим переходом на бициллин-5. При непереносимости препаратов пенициллинового ряда назначаются макролиды: кларитромицин, азитромицин или рокситромицин. Могут быть назначены цефалоспорины: цефалексин, цефтриаксон, цефуроксим. Противовоспалительная терапия. Применяются препараты 2-х групп: нестероидные противовоспалительные препараты (диклофенак, ибупрофен, нимесулид и т.д. после еды в течение 1,5—2 мес.) и глюкокортикостероиды (назначаются при тяжелых кардитах, полисерозите: преднизолон в средних дозах (25—30 мг в сутки) до достижения положительного эффекта с последующим медленным снижением дозы. При приеме НПВС, особенно неселективных возможны осложнения: головокружение, головная боль, нарушения пищеварения (изжога, боль в области желудка). О появлении указанных осложнений необходимо сообщить лечащему врачу. При симптомах сердечной недостаточности дополнительно назначаются препараты для ее лечения: ИАПФ, бета-адреноблокаторы, антагонисты кальция, сердечные гликозиды, диуретики, препараты калия и магния. При неэффективности указанного лечения, затяжном течении процесса в комплексную терапию добавляются хинолоновые производные (делагил, плаквинил) и иммунодепрессанты (6-меркаптопурин, азатиаприн). Сестринский процесс при ревматизме. 1 этап. Перед обследованием медицинская сестра беседует с пациентом и старается установить с ним доверительные отношения. Выясняется: паспортная часть, жалобы пациента, данные анамнеза заболевания, данные анамнеза жизни (условия жизни, работы, перенесенные заболевания и т.д.). Проводится объективное обследование: Осмотр: одышка, цианоз, бледность кожных покровов, высыпания на коже, изменения суставов, отеки. Пальпация: аритмия пульса, пальпация верхушечного толчка, отеков. Перкуссия и аускультация сердца. ^ 2 этап. Сестринский диагноз: сердцебиение; одышка; слабость; боли в сердце, в суставах; перебои в работе сердца; повышенная потливость; головная боль; плохой сон и аппетит. ^ Потенциальные проблемы: формирование порока сердца, острая сердечная и хроническая сердечная недостаточность. 3 этап. Постановка целей и планирование сестринских вмешательств. Сестринские вмешательства. Четкое выполнение назначений врача; контроль АД, ЧДД, пульса, температуры тела, массы тела и суточного диуреза; оказание доврачебной помощи при острой сосудистой и сердечной недостаточности; контроль переносимости противоревматической терапии; проведение ЛФК. Проводится проветривание, кварцевание и влажная уборка палат, уход за полостью рта кожей, слизистыми, половыми органами при физиологических отправлениях, своевременная смена нательного и постельного белья. При наличии болей в суставах: обеспечить покой и тепло конечностям, приподнять их на 20-30 градусов, использовать согревающие компрессы на конечности, выполнять назначенные физиотерапевтические процедуры. Также медицинская сестра проводит беседы о двигательном режиме в активную фазу ревматизма; о правилах приема лекарственных препаратов; о значении систематической бициллинопрофилактики. ^ 4 этап. Реализация спланированных вмешательств. 5 этап. Итоговая оценка эффективности. Варианты: Поставленные цели достигнуты частично выполнением запланированных вмешательств. Цель достигнута полностью – медсестра под руководством врача корректирует вопросы ухода. Возникли новые вопросы, осложнения: появившиеся проблемы требуют планирования и реализации новых сестринских вмешательств. Профилактика. Первичная профилактика направлена на устраненение факторов риска ревматизма. Она включает: 1) здоровый образ жизни — правильное питание, закаливание, отказ от вредных привычек, соблюдение правил личной гигиены, занятия физкультурой и спортом, улучшение жилищных условий; 2) санацию очагов носоглоточной инфекции и полости рта; 3) диспансеризацию больных, перенесших ангину, фарингит и другие стрептококковые заболевания. При остром стрептококковом фарингите и ангине больные должны соблюдать постельный режим и проводить антибиотикотерапию (амоксициллин, амоксиклав) в течение 10 дней. Через 1 месяц ОАК, ОАМ. Больные хроническим тонзиллитом («угрожаемые» по ревматизму) 2 раза в год в течение 3 лет весной и осенью (октябрь, март) в поликлинике проходят обследование: осмотр терапевта, анализы крови клинический, биохимический, консультации ревматолога, ЛОР-врача, стоматолога, ЭКГ. Применяется Бициллин-5. Вторичная профилактика направлена на раннее выявление ревматизма с целью своевременного оздоровления пациентов и предупреждения повторения уже имевшейся ОРЛ. Она включает: 1) диспансеризацию больных ревматической болезнью: с целью санации очагов инфекции полости рта и носоглотки пациенты два раза в год в весенние и осенние месяцы проходят обследование и получают НПВС, осматриваются стоматологом и лор-врачом. 2) круглогодичную бициллинопрофилактику — регулярное введение бициллина-5 по 1,5 млн ЕД каждые 3 недели на протяжении 5 лет после перенесенной ОРЛ. Молодым женщинам, перенесшим ОРЛ, беременность рекомендуется через два года, допускается не ранее 6 мес. после ОРЛ. Третичная профилактика направлена на поддержание жизнедеятельности больного ОРЛ, предупреждение таких осложнений заболевания, как острая и хроническая сердечная недостаточность, инфекционный эндокардит. Ревматический эндокардит зачастую дает толчок к развитию другого заболевания — бактериального эндокардита, который дает сегодня 70% летальность. Вот почему профилактика ревматизма так важна. Миокардиты. Миокардит – воспаление миокарда, развивающееся в результате инфекционных, аллергических или токсических воздействий. Миокардиты бывают первичные и вторичные. Первичные вызывают различные возбудители (бактерии, вирусы, грибки, простейшие, гельминты). Реже наблюдается поражение мышцы сердца вследствие воздействия радиации, токсических веществ, травмы. Вторичные миокардиты развиваются при системных заболеваниях (системная красная волчанка, ревматоидный артрит), ревматизме, пневмониях. ^ Клиника миокардитов. Повышение температуры, продолжительные тупые ноющие или колющие боли в области сердца. Объективные признаки: цианоз, расширение границ сердца, систолический шум, глухость сердечных тонов, нарушения сердечного ритма; признаки сердечной недостаточности по левожелудочковому типу (одышка, набухание шейных вен, влажные хрипы над легкими) и по правожелудочковому типу (увеличение печени, отеки на ногах). ^ Осложнения миокардитов: острая сердечная недостаточность (сердечная астма, отек легких); нарушения ритма и проводимости сердечной мышцы. Лабораторные исследования: Общий анализ крови: ускорение СОЭ, лейкоцитоз; биохимический анализ крови: увеличение уровня сиаловых кислот, фибриногена, положительный С-реактивный белок, диспротеинемия с увеличением глобулиновой фракции. ^ Инструментальные исследования: ЭКГ – изменения сегмента ST и зубца T; ЭхоКГ и рентгенография сердца — увеличение размеров сердца. Лечение миокардитов. Диета Н (стол №10), постельный режим. Применяется этиотропное лечение при известной этиологии. Симптоматическая терапия включает коррекцию сердечно-сосудистой недостаточности, лечение аритмий, метаболическую терапию (панангин, предуктал и др.), санацию очагов инфекции. Эндокардиты. Инфекционный эндокардит — воспалительное заболевание, вызываемое различными патогенными микробными агентами, характеризующееся поражением эндокарда и клапанного аппарата сердца, а также сосудов и внутренних органов. Различают первичные и вторичные эндокардиты. Первичные вызываются бактериями (стафилококк, стрептококк, грамотрицательные палочки, энтерококки и др.), грибками, простейшими и чаще развиваются при сепсисе различной этиологии (гинекологическом, урологическом, травматическом), вследствие больничной инфекции (при применении сосудистых катетеров). Вторичные развиваются на фоне ранее измененных клапанов в результате заболеваний: ревматизма, сифилиса, врожденных пороков сердца, после протезирования клапанов. Клиника. Гектическая лихорадка с ознобами и проливными потами; “землистый” цвет кожи; геморрагический синдром: носовые, желудочно-кишечные кровотечения, геморрагические высыпания на коже, слизистой рта, нёба, на конъюнктиве; увеличение лимфоузлов. Со стороны внутренних органов: увеличение печени и селезенки; поражение почек. Тромбоэмболический синдром с развитием инфарктов в различных органах. Осложнения: порок аортального или митрального клапана, сердечно-сосудистая недостаточность, аритмии; абсцесс селезенки, миокарда, печени. ^ Лабораторные исследования: Общий анализ крови: анемия, тромбоцитопения, лейкоцитоз, ускорение СОЭ; общий анализ мочи: протеинурия, гематурия, бактериурия. Биохимический анализ крови: увеличение фибриногена, положительный С-реактивный белок, диспротеинемия и др.; бактериологический анализ крови: характерна бактериемия (для посева производят забор крови из 3-х вен с интервалом в 15 минут по 10 мл). Инструментальные исследования: ЭКГ — изменения сегмента ST и зубца T, снижение амплитуды зубцов; ЭхоКГ — вегетации на клапанах сердца. ^ Лечение инфекционного эндокардита. Обязательно стационарное. Постельный режим, диета в зависимости от поражения внутренних органов. Основной вид лечения — антибактериальная терапия, которая начинается после забора крови для бакпосева. Применяются в сочетании антибиотики разных групп; при выявлении грибковой этиологии применяется амфотерицин В. Симптоматическое лечение: дезинтоксикационная терапия; лечение осложнений: сердечной, почечной недостаточности, нарушений ритма, эмболий (инфарктов); применение иммунотерапии (противостафилококковый гамма-глобулин и др.); санация очагов инфекции. Оперативное лечение пороков сердца – протезирование клапанов. ^ Профилактика инфекционного эндокардита. Профилактика инфекционного эндокардита проводится в группе высокого риска: при врожденных и приобретенных пороках сердца, у больных с протезированными клапанами. Профилактически применяются антибиотики (ампициллин, амоксициллин) при различных оперативных вмешательствах: эстракция зуба, тонзиллэктомия, бронхоскопия, эндоскопия с биопсией, гинекологические и урологические инструментальные обследования, до и после оперативных вмешательств. Перикардиты. Перикардит – воспалительное заболевание околосердечной сумки (перикарда), являющееся чаще всего осложнением различных заболеваний. Бывают первичные и вторичные перикардиты. Вторичные осложняют различные заболевания (пневмонии, онкологические заболевания, ревматизм, туберкулез, почечную недостаточность, операции на сердце и травмы сердца). ^ По характеру экссудата различают перикардиты фибринозные, серозные, геморрагические, гнойные и гнилостные. Клинические формы перикардитов: При сухом перикардите происходит отложение фибрина на пораженном перикарде и отсутствует выпот. ^ При экссудативном перикардите воспаление сопровождается пропотеванием жидкости в полость перикарда. При констриктивном перикардите диффузное утолщение стенок перикарда приводит к сдавлению сердца и ограничению сердечного выброса. При отложении солей кальция в перикарде развивается «панцирное сердце». ^ Клиника. При сухом перикардите основные жалобы больных: боль в области сердца острого, режущего характера, различной интенсивности, усиливающаяся при движениях туловища, облегчается в положении сидя и при наклоне вперед, иррадиирует в левую надключичную область, шею, плечи. Также наблюдается повышение температуры тела; общая слабость, утомляемость; боли в мышцах; одышка. При объективном обследовании выявляется главный диагностический признак — шум трения перикарда. ^ При экссудативном перикардите больные отмечают: уменьшение болей, наблюдавшихся при предшествующем сухом перикардите. Беспокоит тяжесть в области сердца, одышка, ослабевающая в положении сидя с наклоном туловища вперед; сухой кашель; повышение температуры, потливость. Объективные симптомы: цианоз, набухание шейных вен (за счет сдавления верхней полой вены); вынужденное положение сидя с наклоном вперед; при перкуссии отмечается увеличение границ сердца; при аускультации тоны сердца глухие, шум трения перикарда исчезает. Осложнения экссудативного перикардита: тампонада сердца (распознается по признакам значительного снижения сердечного выброса: цианозу, значительному набуханию шейных вен, падению систолического АД, тахикардии). Сердечно-сосудистая недостаточность. Нарушения ритма. ^ При адгезивном (констриктивном) перикардите жалобы на слабость, повышенную утомляемость, тяжесть в правом подреберье за счет застоя крови в печени, одышку, отеки. В более выраженных случаях наблюдаются увеличение размеров живота (за счет асцита), увеличение печени,набухание шейных вен. При аускультации тоны сердца глухие. Характерна тахикардия, усиливающаяся при минимальной физической нагрузке. Осложнения констриктивного перикардита: сердечно-сосудистая недостаточность. ^ Лабораторные данные: общий анализ крови – лейкоцитоз, ускорение СОЭ; биохимический анализ крови – повышение фибриногена и сиаловых кислот, диспротеинемия. Инструментальные исследования: ЭКГ — снижение вольтажа зубцов, подъем сегмента ST в различных отведениях. Эхокардиография; рентгенография грудной клетки – при экссудативном перикардите сердце округлой формы, при констриктивном — утолщение перикарда Лечение перикардита. Лечение проводится в стационаре. Постельный режим, диетический стол Н (№10). Проводится этиотропное лечение. Применяются нестероидные противовоспалительные препараты, при тяжелых формах назначаются глюкокортикостероиды (иногда цитостатики), проводится коррекция гемодинамики, кислотно-щелочного равновесия и электролитных нарушений, назначается метаболическая терапия. Неотложные мероприятия — перикардиоцентез при тампонаде сердца. Лечение констриктивного перикардита хирургическое (перикардэктомия). ЛЕКЦИЯ: Симптоматология и диагностика острой ревматической лихорадки Ревматическая лихорадка – постинфекционное осложнение А-стрептококкового тонзиллита (ангины) у предрасположенных лиц, обусловленное развитием аутоиммунного ответа на антигены стрептококка и перекрестной реактивностью со схожими антигенами тканей человека (в коже, суставах, сердце, мозге). Возбудителем острой ревматической лихорадки является β-гемолитический стрептококк группы А. Факторы риска развития острой ревматической лихорадки (ОРЛ) – острая и хроническая очаговая стрептококковая инфекция; – хронический тонзиллит у родственников; – бытовые факторы – плохие жилищные условия и плохие условия работы; источник |

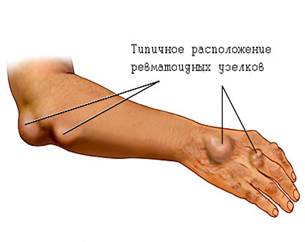 Ревматизм у детей протекает в более мягкой форме или хронической, без особых симптомов. Отмечаются общее недомогание, учащённый пульс и боли в суставах, при движении болезненность не ощущается (т. н. «боли роста»). Если нет признаков поражения сердца, то болезнь редко заканчивается смертью, хотя при развитии кардита средняя продолжительность жизни заболевших в дальнейшем оказывается значительно сниженной.
Ревматизм у детей протекает в более мягкой форме или хронической, без особых симптомов. Отмечаются общее недомогание, учащённый пульс и боли в суставах, при движении болезненность не ощущается (т. н. «боли роста»). Если нет признаков поражения сердца, то болезнь редко заканчивается смертью, хотя при развитии кардита средняя продолжительность жизни заболевших в дальнейшем оказывается значительно сниженной. | 7057 —
| 7057 —  или читать все.
или читать все.