В последнее время появляется все больше и больше различных разговоров и слухов, касающихся смертоносной геморрагической лихорадки Эбола, от осложнений которой по состоянию на конец 2014 г. в мире умерло уже 5.177 человек из 14.413 зараженных. Вирус геморрагической лихорадки Эбола наиболее широко распространен в странах юго-западной Африки – в Гвинее, Сьерра-Леоне и Либерии. Врачи инфекционисты, вирусологи, эпидемиологи и эксперты ВОЗ (Всемирной организации здравоохранения) с недавних пор в один голос заявляют о глобальной угрозе лихорадки Эбола для населения всей планеты ввиду того, что ни эффективная вакцина, ни эффективные лекарственные препараты, которые способны были бы вылечить больного этой потенциально смертельной болезнью к настоящему времени, к сожалению, еще не разработаны.
Население многих европейских стран с недавнего времени находится в тревожном ожидании возможной страшной эпидемии. Имевшие место единичные случаи подозрения на заражение вирусом лихорадки Эбола нескольких жителей Великобритании в Лондоне и Бирмингеме к счастью не подтвердились. Однако жители Великобритании были сильно обеспокоены случившимся, пограничные службы приведены в режим тотального эпидемиологического контроля. Власти страны в кратчайшие сроки приняли все необходимые меры для обеспечения безопасности и защиты населения.
Жители Италии не менее встревожены опасностью распространения лихорадки Эбола. Ежедневно эта южно-европейская страна на своих берегах принимает сотни людей, которые на кораблях прибывают с далекого Африканского континента. Однако итальянские врачи-специалисты настроены весьма оптимистично и с высокой вероятностью исключают факт проникновения больных, инфицированных смертельным вирусом, на территорию полуострова. По утверждению врачей инфекционистов и врачей эпидемиологов, начальные признаки заболевания появляются у абсолютного большинства больных к концу третьей недели после момента заражения вирусом – инкубационный период лихорадки Эбола составляет 21 день. Именно столько времени в среднем и занимает плавание на корабле из центральных и юго-западных областей Африканского континента в Европу.
Вирус получил свое название в честь африканской реки Эбола, в устье которой он был впервые обнаружен и выделен вирусологами ВОЗ. Река Эбола протекает в Демократической Республике Конго. Место обнаружения вируса, кстати, находится в непосредственной близости от населенного пункта Ямбуку, в котором был зафиксирован первый случай заражения и заболевания человека.
К настоящему времени вирус довольно широко распространился на большой территории центральных и западных областей Африканского континента. В этих географических зонах представлена естественная природная среда обитания животных (приматов и парнокопытных), которые являются переносчиками вируса-возбудителя инфекции. Более широкого распространения возбудителя лихорадки Эбола за пределы этих районов пока не происходит, однако в любой момент вирус может начать перемещаться на соседние территории. По состоянию на сегодняшний день было зафиксировано всего лишь два случая инфицирования и заболевания пациентов вне Африканского континента – заразились и заболели двое врачей из США, которые принимали непосредственное участие в оказании специализированной медицинской помощи больным лихорадкой Эбола в Либерии. Американцы были доставлены в США и прошли полный курс лечения в одной из клиник города Атланта. Сейчас они полностью выздоровели.
В течение последних месяцев ученые вирусологи и микробиологи многих стран проводят углубленное изучение вируса, пытаясь создать эффективную специфическую вакцину против возбудителя лихорадки Эбола. Директор отдела вирусологии и вакцинации Всемирной организации здравоохранения недавно заявил, что эффективную вакцину можно будет получить только в первой половине 2015 года.
На сегодняшний день с определенной долей уверенности можно говорить о том, что фактором переноса и распространения вируса в Африке являются дикие животные – приматы и парнокопытные. В восприимчивый человеческий организм вирус также может проникнуть и при употреблении человеком в пищу недостаточно термически обработанного мяса крыланов. По истечении инкубационного периода, который составляет 21 день от момента инфицирования, у заразившегося человека появляются первые клинические признаки заболевания и он становится источником инфекции.
Вирус-возбудитель геморрагической лихорадки Эбола в наши дни не явился для врачей и ученых каким-то новым и неизведанным явлением. Вирус был идентифицирован несколько десятилетий тому назад, но в тот момент своего открытия еще не имел никакого названия. Впервые геморрагическая лихорадка, вызванная этим вирусом, была зафиксирована в 1975 году все там же в Африке, в Демократической Республике Конго. Тогда общее число заболевших достигло всего 318 человек, из которых умерли 280 пациентов – уровень смертности составил 88%. В том же 1975 году вирус лихорадки Эбола «переместился» в Судан – заболели 284 человека, из них 151 больной скончался.
Уровень смертности при геморрагической лихорадке Эбола очень высок, достигает 90%. То есть погибают практически все из числа заразившихся пациентов. Добиться выздоровления большинства больных от этого заболевания можно только в том случае, если начинать лечение на самой ранней стадии болезни – если инфицирование произошло недавно, то высокий шанс на быстрое выздоровление действительно есть.
Возможность передачи вируса лихорадки Эбола от больного человека здоровому через кровь и другие биологические жидкости или патологические выделения сделала инфицированных вирусом больных очень опасными с эпидемиологической точки зрения для здоровых людей. Полное исчезновение всех симптомов болезни на фоне лечения в большинстве случаев свидетельствует об освобождении организма от вируса-возбудителя. Однако в некоторых редких случаях вирус лихорадки способен сохраняться в мужском организме даже после выздоровления на протяжении примерно 60 дней.
Вспышка геморрагической лихорадки Эбола в этом году стала самой крупной и смертоносной в истории человечества. Количество зараженных и умерших все время растет, об ослаблении эпидемии речь пока не идет.
Основными и самыми частыми симптомами лихорадки Эбола являются сильные головные и мышечные боли, высокая лихорадка, ангина и боли в животе, кашель, одышка и кровоточивость. Клиническая симптоматика ранней, или первой стадии заболевания во многом напоминает симптомы ОРЗ, гриппа или обычной простуды. На поздних стадиях болезни практически у всех пациентов появляются тяжелая геморрагическая диарея (кровавый понос), постоянная тошнота и рвота, отек легких, острая почечная недостаточность, анурия, тяжелые внутренние и наружные кровотечения, геморрагический шок.
Многие развитые страны пытаются как можно быстрее придумать и разработать противовирусный лекарственный препарат, но пока все попытки остаются безуспешными. Решение непростой задачи создания эффективного препарата скорее всего потребует еще какого-то времени. Именно по этой причине пока нет убедительных оснований надеяться на скорый перелом в ситуации, и большинство зараженных, к сожалению, будут продолжать умирать.
Никаких объективных и убедительных причин для паники по поводу вспышки лихорадки Эбола в России нет и не предвидится. Тому есть несколько объяснений. Вот они:
- Во-первых, для того чтобы заразиться вирусом лихорадки Эбола необходим тесный контакт с больным человеком или переносчиком инфекции. Патогенный вирус Эбола проникает в организм здорового человека через поврежденную кожу или слизистые оболочки. В этой связи необходимо соблюдать элементарные противоэпидемические правила, остерегаться половых контактов с незнакомыми людьми и избегать попадания чужой крови или других биологических жидкостей на кожу. Вирус Эбола не передается воздушно-капельным путем.
- Во-вторых, по своей природе вирус передается человеку от диких животных. Естественными переносчиками вируса Эбола являются летучие мыши, которых очень много на территории Африки. В России наряду с другими европейскими государствами летучие мыши не встречаются. Поэтому жителям нашей страны можно не беспокоиться – лихорадка Эбола в России практически невероятна.
- Африканские страны «славятся» низким уровнем соблюдения элементарных правил чистоты, порядка и гигиены. Именно поэтому вирус лихорадки Эбола так быстро унес жизни многих людей. Да и не было соответствующих условий для лечения больных людей по причине отсутствия квалифицированных медицинских работников. В свою очередь врачи в России и других высокоразвитых европейских странах смогут в случае необходимости оказать эффективную помощь больному человеку, по крайней мере, на ранних стадиях заболевания.
«Предупрежден – значит вооружен». Это принцип, основываясь на котором опытные врачи эпидемиологи, вирусологи и инфекционисты в России осуществляют комплекс специальных профилактических и противоэпидемических мероприятий для надежной защиты населения нашей страны. Следовательно, жители России могут спать спокойно, они находятся под надежной и эффективной защитой.
Если у Вас появились вопросы, которые касаются геморрагической лихорадки Эбола, или если Вы вдруг заподозрили у себя, своих родственников или близких людей появление симптомов, напоминающих симптомы этой болезни, рекомендуем обратиться в клинику ЭКСКЛЮЗИВ и получить квалифицированную консультацию врача инфекциониста. Записаться на прием к опытному специалисту можно по телефону (812) 570-80-80 ежедневно с 09.00 до 21.00 или на странице запись на прием к врачу.
источник
Шестой месяц на западе африканского континента свирепствует эпидемия лихорадки Эбола. Что представляет собой эта болезнь, какие научные наработки были сделаны в изучении заболевания и в методах борьбы с ним, каков вклад российских ученых в исследования филовирусов и почему сейчас отечественные изыскания в этой области переживают не лучшие времена, рассказывает доктор биологических наук, профессор-вирусолог Александр Чепурнов.
В 1967 году партия обезьян из Уганды поступила в европейские исследовательские центры Белграда, Франкфурта и Марбурга. Через некоторое время ряд исследователей, работавших с этими животными и их тканями, заболели, многие впоследствии умерли. Были зарегистрированы заболевания и у контактировавших с ними лиц. В Институте вирусологии Университета Филиппа города Марбург, памятного россиянам как место учебы Михаила Ломоносова, был изолирован возбудитель возникшей болезни, названный по имени города — вирусом Марбург. Зафиксированная в той эпидемии летальность составила 27 процентов. Важно заметить, что болезнь не отличала способность к многократной передаче от человека к человеку. Одна — максимум две передачи, причем люди, инфицированные от человека, выздоравливали. Морфология выявленного вируса была уникальна и ранее не встречалась. Это были длинные нитевидные структуры, иногда ветвящиеся, иногда завитые в виде бублика. Форма дала название новому семейству вирусов — филовирусы (от латинского filium — нить).
В 1976 году одновременно в Судане и Республике Конго (тогда — Заир) произошли крупные вспышки неизвестного заболевания. Почти все заболевшие погибли. Исследование позволило выделить вирус, морфологически похожий на вирус Марбург. Выделенный возбудитель этой инфекции получил название вируса Эбола по названию небольшой реки в Заире, недалеко от деревни Ямбуку, где была отмечена эпидемия. Вспышки в Судане и Заире, несмотря на относительную близость территорий, отличались по уровню летальности.
В эпидемию в Судане было вовлечено 284 человека, из них умерло 151 (53 процента), в Заире заболело 318, а умерло 280 (88 процентов). Отличия в уровне летальности и в некоторых других биологических свойствах позволило выделить два подвида: Эбола-Судан и Эбола-Заир.
Болезнь распространялась в значительной степени внутригоспитально, так как вирус Эбола передается людям при тесном контакте с кровью, выделениями и другими жидкостями организма больных людей и животных. Одна из вспышек в Габоне началась с того, что охотники подстрелили и употребили в пищу больного гамадрила. Затем заболели их родственники и односельчане, ухаживавшие за заболевшими охотниками, а также люди, участвовавшие в погребении. В Африке документально подтверждены случаи инфицирования людей в результате обращения с мертвыми или больными животными: шимпанзе, гориллами, плотоядными летучими мышами, обезьянами, лесными антилопами и дикобразами. Затем вирус Эбола распространяется в сообществах людей путем передачи от человека к человеку при тесном контакте (через нарушения кожного покрова или слизистую оболочку) с органами, кровью, выделениями или другими жидкостями организма инфицированных людей, а также при косвенном контакте со средами, загрязненными такими жидкостями. Врачи и медсестры, в том числе из европейских стран и США, работающие Африке, неоднократно погибали, заражаясь от больных.
В 1990 году в карантине для импортированных приматов в городе Рестон (США) началась массовая гибель обезьян. Электронная микроскопия органов павших животных выявила характерные эболоподобные структуры. Первое впечатление: в центре США бушует вспышка лихорадки Эбола! Пока только среди приматов, но что дальше? Однако ход событий показал, что люди, даже близко контактировавшие с обезьянами, не заболели. У некоторых из них были обнаружены антитела к вирусу Эбола. Стало понятно, что данный вирус (получивший наименование Рестон), завезенный с приматами с Филиппин, не обладает патогенностью для человека, хотя и высоко вирулентен для приматов. На Филиппинах вирус был выделен также и от свиней, не имевших клинических признаков болезни. Среди работников, имевших контакты с обезьянами и свиньями, инфицированными вирусом Эбола Рестон, зарегистрировано несколько случаев вирусоносительства, которые протекали клинически бессимптомно.
Позднее в Африке было выявлено еще два подвида вируса Эбола: Бундибуджи (летальность — 51 процент) и Тай Форест, ранее именовавшийся Кот-д’Ивуар (единственный заболевший выжил). Подробнее перечень эпидемий Эбола можно посмотреть на ресурсе Координационного центра по инфекционным заболеваниям США. Правда, в таблице отсутствуют случаи лабораторных заражений в Гамбурге, Форт-Детрике, Сергиевом Посаде и Новосибирске.
И наконец, в 2002 году от летучих мышей в пещерах Испании был выделен эболаподобный вирус, названый позднее Лловиу. Он, так же как и Эбола Рестон, не показал случаев заражения человека. Таким образом, всего известно шесть подвидов вируса Эбола, из которых наиболее вирулентным (летальность до 90 процентов) является Эбола-Заир, виновник сегодняшней эпидемии в странах Западной Африки.
Механизм патогенности вируса Эбола, по-видимому, многоплановый и, несмотря на значительные исследования, не совсем понятен. Однако установлено, что он имеет несколько способов подавления иммунной защиты. Поверхностный белок вируса обладает способностью подавлять размножение лимфоцитов. Еще два структурных белка этого вируса с молекулярным весом 24 и 35 килодальтонов обладают способностью подавлять выработку организмом собственного интерферона и реагировать на введение такового. Уже в первые часы после заражения блокируется система комплемента. Кроме того, первичной мишенью вируса являются моноциты/макрофаги. Заразив клетки, призванные защищать организм, вирус распространяется в них током крови по всему организму, генерализуя инфекцию. Далее инфекция развивается либо в сторону коагуляционных нарушений, давая геморрагическую картину, либо в сторону полиорганной недостаточности в результате массивного поражения жизненно важных органов.
Нынешняя эпидемия началась в феврале 2014 года в Гвинее и далее распространилась в Либерию, Сьерра-Леоне, Мали. Сейчас стало известно о завозе вируса в Нигерию. Число жертв вспышки лихорадки Эбола в Западной Африке уже превысило тысячу человек, еще около двух тысяч заразились опасным заболеванием.
Важной особенностью данной вспышки представляется заболевание и смерть квалифицированного медицинского персонала, строго соблюдающего правила биологической защиты при работе и с пациентами, и с взятыми от них для анализов жидкостями. Это подталкивает к подозрению о возможности аэрозольной передачи инфекции. В предыдущих вспышках неоднократно отмечалось отсутствие оснований для предположений о воздушно-капельной передаче. Однако лабораторные эксперименты показывают высокую способность вируса Эбола к аэрозольному заражению: об этом можно подробнее узнать здесь и здесь. Теперь, по-видимому, необходимо позаботиться о более надежных средствах защиты органов дыхания.
Традиционными средствами борьбы с вирусными инфекциями являются вакцины и для экстренной профилактики — иммуноглобулины. Наиболее быстрый и традиционный метод создания вакцин — это инактивация вируса, то есть получение убитых вакцин. К таким, например, относится вакцина против клещевого энцефалита. Нарабатываются значительные количества возбудителя, очищаются от примеси посторонних белков и убиваются формалином. Прототип убитой вакцины против вируса Эбола был создан автором данной статьи в начале 1990-х годов. Исследования показали, что такой тип вакцины к Эбола не применим из-за денатурации значимых антигенных детерминант при любом способе инактивации. Однако в настоящее время разработаны и показали эффективность три прототипа рекомбинанных вакцин. Одна сконструирована на основе аденовируса, другая — на основе парамиксовируса и третья — на основе вируса везикулярного стоматита. Все три вакцины разработаны различными группами специалистов в США (впрочем, в двух последних заметное участие эмигрировавших специалистов из новосибирского Государственного научного центра вирусологии и биотехнологии «Вектор»). Последняя показала не только способность к профилактике, но и к экстренной профилактике, то есть, подобно вакцине против бешенства, может защищать даже после инфицирования. Вакцины пока не прошли необходимого цикла клинических испытаний, но в столь экстренной ситуации могли бы применяться в порядке исключения. Собственно, такое исключение уже было сделано при лабораторном инциденте в Гамбурге.
Другим средством противодействия вирусу в случае заражения являются иммуноглобулины. Так, активно применяются иммуноглобулины против клещевого энцефалита. Поскольку сбор сывороток крови от переболевших Эбола почти невозможен, применен метод гетерологичных препаратов. Для этого животных-доноров (козы, лошади) иммунизируют вирусом Эбола и после нескольких иммунизаций отбирают сыворотку крови и выделяют из нее иммуноглобулины. Важно отметить, что нейтрализующие иммуноглобулины удается получить лишь в случае введения значительных количеств «живого» (не «убитого») вируса Эбола. При этом Эбола-Заир вызывает болезнь только у человека и приматов. Введение значительных количеств вируса другим видам животных не вызывает болезни. Препарат эффективно применялся для профилактики лабораторных заражений.
В СССР препарат изготовлялся небольшими партиями в Новосибирске (козий) и в Сергиевом Посаде (лошадиный). Во время вспышки 1995 года партия из ста ампул лошадиного иммуноглобулина передавалась Всемирной организации здравоохранения (ВОЗ). Серьезным недостатком препарата является реакция пациентов на чужеродный белок, каковым является для человека лошадиный или козий иммуноглобулин. Тем не менее он многократно использовался в случае лабораторных инцидентов и предотвращал развитие болезни.
В США пытаются идти другим путем, разрабатывая производство биотехнологических иммуноглобулинов против Эбола. Это позволило бы избежать проблемы чужеродного белка. По-видимому, такой препарат и был применен с разрешения ВОЗ в настоящее время к трем пациентам, два из которых продемонстрировали улучшение. Однако третий умер. Этот препарат — ZMapp™ — представляет собой смесь трех моноклональных антител, то есть антител (иммуноглобулинов) против отдельных значимых фрагментов белков вируса Эбола, полученных биотехнологическим путем в растительном субстрате с техникой «очеловечивания», а именно большего сходства с человеческими иммуноглобулинами (подробнее: здесь и здесь) . Наработка препарата весьма трудоемка, но должна поддаваться масштабированию. Пока препарат, названный ZMapp™, произведен в небольшом количестве частной калифорнийской фирмой Mapp Biopharmaceutical, Inc. из Сан-Диего в сотрудничестве с LeafBio (Сан-Диего) и Defyrus Inc. (Торонто).
Следующим перспективным методом является использование малых интерферирующих РНК (siRNA). Малые интерферирующие РНК представляют собой короткие (как правило, длиной 21 нуклеотид) двухцепочечные РНК. Они могут быть искусственно введены в клетки для выключения определенного гена. Данное свойство делает короткие интерферирующие РНК удобным инструментом для исследования функций генов и изучения мишеней лекарственных средств. Но в нашем случае важнее, что уже выявлены последовательности малых интерферирующих РНК, способных блокировать экспрессию генов, необходимых для проникновения вируса Эбола в клетку или других этапов взаимодействия вирус-клетка. Этот метод активно развивают в США, где в настоящее время проходят доклинические испытания перспективных препаратов.
Современная диагностика вируса Эбола была хорошо разработана еще в 1990-е годы. В середине 2000-х была создана экспресс-тест система для безаппаратурной диагностики антигена и антител Эбола. Процедура занимает 5—10 минут и не требует никакого оборудования. Коммерчески набор не производился из-за отсутствия спроса, но необходимые компоненты доступны.
В 1944 году после освобождения Крыма советскими войсками, часть солдат была привлечена к сельхоз работам, в частности уборке сена. Среди них возникло острое инфекционное заболевание, часто со смертельными исходами. В 1945 году Михаил Петрович Чумаков выделил возбудитель. Это был вирус, а вызываемая им болезнь получила название крымской геморрагической лихорадки. Позднее этот же возбудитель был выделен зарубежными исследователями во время эпидемии в Африке, в Республике Конго, и через несколько лет установлена их идентичность. Теперь болезнь носит название геморрагической лихорадки Крым-Конго.
В России и Советском Союзе наука об особо опасных инфекциях была хорошо развита. Это исторически вызвано наличием на территории еще Российской империи большого количества природных очагов чумы, туляремии, сибирской язвы. Созданная в советское время система противочумных институтов обеспечивала не только эпидемиологический контроль очагов по всей стране, но и развитие науки и средств профилактики на передовом для того времени уровне. В 1974 году было принято решение усилить внимание к развитию молекулярной биологии, и уже к концу 1980-х годов в стране появилось несколько очень сильных НИИ с достойным уровнем науки.
С вирусом Эбола также проводились успешные исследования в Белорусском научно-исследовательском институте эпидемиологии и микробиологии (Минск), Иркутском научно-исследовательском противочумном институте Сибири и Дальнего Востока, Государственном научном центре вирусологии и биотехнологии «Вектор» (под Новосибирском) и Вирусологическом центре (Сергиев Посад). Сотрудники «Вектора» первыми депонировали структуру генома вируса Эбола в банке геномов, выявили иммуносупрессивный домен в этом геноме, разработали и применяли при ряде лабораторных инцидентов гетерологичные иммуноглобулины. Многие из этих ученых, выехав на работу за рубеж, стали лидерами ведущих исследовательских коллективов. Например, Виктор Волчков первым создал систему обратной генетики для вируса Эбола и предоставил некоторые конструкции для прототипа вакцины на основе вируса везикулярного стоматита (лаборатория филовирусов Лионского университета I имени Клода Бернара, Франция). Другой ученый-выходец из России, Александр Букреев, сконструировал прототип вакцины Эбола на основе парамиксовируса (Национальная лаборатория Галвестона, США).
Несмотря на отъезд ряда ведущих ученых на работу за рубеж удавалось поддерживать достойный уровень исследований. В 2000—2005 годах лаборатории особо опасных вирусных инфекций Центра вирусологии и биотехнологии «Вектор» принадлежало 5 процентов научных публикаций в наиболее цитируемых журналах в этой области знания. Однако тенденция на переход НИИ данного профиля под юрисдикцию Роспотребнадзора привела сначала к прекращению исследований с филовирусами и ликвидации их коллекции в Иркутском противочумном институте, а с переходом в 2005 году в Роспотребнадзор «Вектора» одна из самых успешных в мире лабораторий, исследовавшая лихорадку Эбола, была распущена.
источник
Вечером 13 января на встрече с правительством президент России Владимир Путин заявил о регистрации высокоэффективного лекарственного препарата против лихорадки Эбола. «У нас есть хорошая новость, я попрошу министра здравоохранения рассказать об этом. Нами зарегистрировано лекарство от лихорадки Эбола, которое после соответствующих проверок показывает высокую эффективность, более высокую, чем те препараты, которые до сих пор в мире применяются», — заявил президент. О подаче документов на регистрацию вакцины сообщалось в конце декабря прошлого года, а глава Роспотребнадзора Анна Попова при этом сообщила, что российской вакциной будут в тестовом режиме прививаться граждане, выезжающие за рубеж, а именно в страны — очаги заболевания.
После появления сообщения о регистрации высокоэффективной вакцины от лихорадки Эбола отдел науки «Газеты.Ru» связался с Министерством здравоохранения, чтобы узнать подробности о разработке препарата, однако в пресс-службе министерства сообщили, что
«оперативно и быстро ответить на запрос, к сожалению, не получится».
Министр здравоохранения Вероника Скворцова, однако, сообщила, что зарегистрировано было целых две вакцины. «Первая вакцина уникальна и не имеет аналогов в мире, впервые на основе самых современных биомедицинских технологий включены два вирусных вектора с разной структурой вакцины. В результате удалось стимулировать не только гуморальный, но и клеточный иммунитет, и тотально у всех привитых полностью нейтрализован вирус, 100-процентная нейтрализация, при очень низкой концентрации вакцины. Я уже сказала, что по этой вакцине аналогов в мире нет. Хотелось бы подчеркнуть, что имеющиеся два препарата — американская вакцина фирмы Merck и европейская, британская вакцина фирмы GlaxoSmithKline — уступают в несколько раз в эффективности, — сказала министр. — И вторая вакцина была специально сделана для когорт населения с иммунодефицитом, что представляет большую значимость для тех стран, где очаги инфекции встречаются. Эта вакцина является аналогом вакцины британской, и механизмом основным является существенная активация клеточного иммунитета более чем в 35 раз. Вакцина по эффективности превышает британский аналог».
По словам министра, обе вакцины были произведены в НИИ эпидемиологии и микробиологии имени Гамалеи, испытаны на доклиническом этапе в учреждениях Минобороны, а клинические исследования прошли совместно с Минздравом и Минобороны. Тем не менее
публикации российских ученых в рецензируемых международных научных журналах на тему разработки вакцины от лихорадки Эбола отсутствуют.
В базе данных медицинских статей PubMed по запросу «Gamaleya institute of epidemiology and microbiology» («Институт эпидемиологии и микробиологии им. Н.Ф. Гамалеи») находится более 400 научных публикаций, в том числе и две за 2016 год. А вот если добавить к запросу слова «Ebola vaccine» («вакцина от Эболы»), поиск не дает ни одного результата.
На создание вакцины требуется очень длительный срок — 10–15 лет, но активная разработка вакцин против лихорадки Эбола началась со вспышкой заболевания — осенью 2014 года министр здравоохранения России Вероника Скворцова заявила, что в течение полугода наша страна представит три вакцины от лихорадки.
Получение определенного штамма — это лишь часть работы, долгое время занимают такие этапы, как тестирование, проверка ее безопасности. Тем не менее подробная информация о том, кто, когда и как именно сумел в такой короткий срок довести вакцину до готовности, остается неизвестной: в момент активной работы над созданием вакцин более подробных сведений о них получить не удалось. Так, заместитель генерального директора Государственного НИИ вирусологии и биотехнологии «Вектор» Александр Агафонов отказался от комментариев, сославшись на запрет Роспотребнадзора, а запрос в Роспотребнадзор так и остался без ответа.
С вирусом Эболы российские ученые действительно работают достаточно давно — с 1980-х годов, когда вирус еще рассматривался в качестве биологического оружия. По словам специалистов,
в то время работа шла весьма успешно, однако лаборатория особо опасных инфекций, где и велись исследования, была закрыта.
Бывший заведующий лабораторией особо опасных инфекций «Вектора» Александр Чепурнов (ученый начал работать с вирусом в 1988 году), работающий теперь в Институте клинической иммунологии СО РАМН, в конце 2014 года говорил в интервью «Газете.Ru»: «К сожалению, никаких подробностей. Поэтому очень трудно сделать вывод, действительно удалось собрать какую-то конструкцию или желаемое выдается за действительное. И вообще, что это: рекомбинантная вакцина или инактивированная? Каков индекс защиты на лабораторных животных, на приматах? Если она через полгода ожидается в производство, то сегодня все должно быть известно.
Ведь если переходят к доклиническим испытаниям, эффективность препарата уже должна быть изучена и эти данные должны быть опубликованы». Публикаций, однако, не было — информация о разработке вакцин ограничивалась лишь краткими сообщениями Министерства здравоохранения и Роспотребнадзора.
По словам профессора Михаила Щелканова, заведующего лабораторией экологии вирусов НИИ вирусологии им. Д.И. Ивановского, информация о том, как именно сделали вакцину и как она работает, предназначена для служебного пользования. «Ответы на подобные вопросы вправе давать лишь специально уполномоченные на то официальные лица — представители пресс-служб Минздрава и Роспотребнадзора, например. Вероника Игоревна, являясь не только министром здравоохранения, но и экспертом высокого уровня, безусловно, сказала именно то, что было можно и нужно сказать.
Таким образом, как мне кажется, достаточно ее процитировать без комментариев», — сообщил профессор «Газете.Ru».
Впрочем, иностранные разработчики вакцин от лихорадки Эбола не стеснялись подробно рассказывать о своих успехах. Не далее как сегодня, 13 января, в престижном научном журнале Scientific Reports было опубликовано исследование американских молекулярных биологов. Ученые сообщили об успешном испытании первой многоцелевой вакцины от лихорадки Эбола, способной нейтрализовать два самых опасных штамма этого вируса.
Вирус лихорадки Эбола существует не в одном, а в пяти вариантах. Самыми опасными среди них считаются два подвида вируса — заирская Эбола, виновница эпидемии 2014 года, а также суданская Эбола, в прошлом вызывавшая крупные вспышки лихорадки. Три других штамма — Рестон, Тай-Форест и Бундибугио — не вызывали масштабных эпидемий и встречаются преимущественно среди шимпанзе и летучих мышей.
Все разработанные на данный момент вакцины (по крайней мере те, информация о которых доступна научному сообществу) справляются лишь с первым видом вируса. Основная проблема заключается в том, что оболочка каждого типа вируса обладает уникальным строением, и антитело, способное справиться с заирской Эболой, просто не в состоянии «пробить» защиту другого вида вируса.
Исследовательская группа, возглавляемая учеными Джонатаном Лаем и Джоном Даем,
создала новый тип антитела, «собрав» его из двух других антител, предназначенных для борьбы с заирским и суданским типами вируса.
Исследователи, которые работают над созданием вакцины от лихорадки уже в течение нескольких лет, протестировали антитело сначала на мышах (их смертность значительно снизилась), а затем и на культурах клеток человека. Ученые планируют продолжать работу и создать новую версию антитела, которая справлялась бы с третьим штаммом вируса — Бундибугио, а также вирусом Марбургской лихорадки, который относится к семейству филовирусов — как и вирус Эболы.
источник
21 августа из Атланты пришло сообщение, что из больницы выписаны американские медики Кент Брэнтли (Kent Brantly) и Нэнси Райтбол (Nancy Writebol), заразившиеся в Либерии лихорадкой Эбола.
Это, конечно, не «первый случай выздоровления больных лихорадкой Эбола», как объявили некоторые СМИ. Смертность от этой болезни, хоть и порой высокая, но вовсе не стопроцентная. Но, в любом случае, событие весьма примечательное – для лечения этих больных впервые было использовано лекарство, специально предназначенное для борьбы с этой болезнью. Правда, пока нельзя точно утверждать, были ли они спасены именно благодаря этому лекарство.
С конца марта новости, поступающие из Западной Африки, оказывают пугающие действие на читателя. Некоторым кажется, что смертельная угроза лихорадки Эбола нависла уже над всей планетой. В такой ситуации стоит вспомнить факты, чтобы понять, где паника необоснованна, а в каких случаях опасность действительно серьезна.
Итак, гемморагическая лихорадка Эбола. Открытая в 1976 году болезнь получила название по реке в Заире (ныне ДР Конго), где был отмечен первый ее случай. Вызывается болезнь РНК-содержащим вирусом. В начале проявлений этой болезни ее трудно отличить от гриппа или малярии. У больного повышается температура, появляются слабость, головные боли, боли в мышцах, в животе, рвота, понос. Затем наступает черед и специфических симптомов. Появляются кровоизлияния в слизистые оболочки и внутренние органы, специфическая сыпь с покраснением и отшелушиванием кожи. В ряде случаев это приводит к полиорганной недостаточности, вызванной нарушением свертываемости крови, и гиповолемическому шоку – катастрофическому уменьшению объема крови в организме.
На данный момент известны пять видов вируса лихорадки Эбола: Заирский (он же вирус Эбола в узком смысле, EBOV), Бундибуджио (BDBV), Рестон (RESTV), Суданский (SUDV) и «Вирус леса Тай» (TAFV), обнаруженный в национальном парке Тай в Кот-д’Ивуаре. Вирус рестон отмечен на Филиппинах, где поражает макак-крабоедов и свиней. Сообщалось о нескольких случаях заражения этим вирусом работников свиноферм, но болезнь у них протекала бессимптомно.
Остальные четыре разновидности существуют в Африке и способны поражать людей. Смертность во время разных вспышек лихорадки Эбола достигает от 20% до 90%. При этом львиная доля ответственности лежит на EBOV и SUDV. Бунжибуджио отмечен лишь дважды. Во время вспышки 2007-2009 в Уганде он унес жизни 37 больных (25% заболевших), а в 2012 году в ДР Конго умерло 36 человек (47% заболевших). Что же касается «вируса леса Тай», то от него страдают обезьяны, но случай заболевания человека известен лишь один. В 1994 году женщина-биолог, работавшая в Кот-д’Ивуаре, заразилась во время вскрытия трупа шимпанзе. Больная выздоровела.
Естественным резервуаром, в котором эти вирусы живут в природе, служат питающиеся фруктами летучие мыши. Он отмечен у молотовоголового крылана (Hypsignathus monstrosus), эполетового крылана Франке (Epomops franqueti), ошейникового крылана (Myonycteris torquata) и пальмового крылана (Eidolon helvum). В организмах этих летучих мышей вирус, видимо, не оказывает столь фатального действия и способен существовать долго.
От летучей мыши вирус может перейти к другим животным. Это происходит, когда животному удалось съесть сырого крылана или когда оно полакомится фруктом, который этот крылан надкусил и бросил. Вирус обнаружен у обезьян, антилоп-дукеров, некоторых видов грызунов и землероек. Люди заражаются вирусом или при случайных контактах с животными, или добыв их на охоте и отведав мяса. Причем для передачи инфекции это должно быть сырое или плохо прожаренное / проваренное мясо. Есть риск получить вирус, разделывая тушку своей добычи, если кровь животного попадет на царапину на коже или на слизистую оболочку.
Самый важный вопрос: как вирус передается от человека к человеку. Опасность представляют все телесные жидкости больного при попадании на нарушенные кожные покровы или на слизистые оболочки. Из-за плохой обеспеченности больниц в экваториальной Африке, к сожалению, порой причиной распространения инфекции становилось повторное использование плохо стерилизованных шприцев и других инструментов. Источником вируса может стать и одеяло больного, если там сохранился его пот. Как мы видим, для заражения лихорадкой Эбола необходим тесный контакт с больным.
Куда большую опасность вирус получил бы, если бы в результате мутации его штаммы приобрели способность передаваться через укусы комаров или воздушно-капельным путем. Но, по крайней мере, пока лихорадка Эбола на это неспособна. Поэтому за пределами Африки не было выявлено случаев заражения. Больные, которых обнаруживают в других странах, заразились, побывав в Африке. Есть единичные исключения, когда вирусом заражались исследователи в лабораториях, случайно уколовшись шприцем, который они использовали для инъекций подопытным животным. Впервые это было в 1976 году в Великобритании, затем в 1994 году в Кот-д’Ивуаре (в обоих случаях больные выжили), а также в 1996 и 2004 годах в России (больные погибли).
Также можно отметить, что те из заразившихся, что оказываются в больницах стран Европы и Америки, выживают в большем количестве, чем африканские больные. Скорее всего, это связано с куда более низким уровнем здравоохранения в странах Африки, где больной далеко не везде получит максимально возможную помощь. Ведь, хотя специальное лекарство от лихорадки Эбола только создается, очень важно симптоматическое лечение. Больной должен получать физраствор при потере жидкости, антикоагулянты в начальной стадии болезни и прокоагулянты в более поздней, болеутоляющие средства.
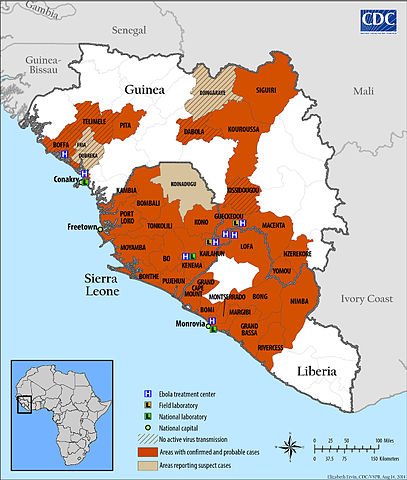
Нынешняя эпидемия лихорадки Эбола в Западной Африке – самая масштабная в истории. По состоянию на 20 августа 2014 года число заразившихся достигло 2615 человек, 1147 заболевших умерло. Для сравнения скажем, что за всю предыдущую историю болезни с 1976 года была чуть более 2500 подтвержденных случаев. Как показало генетическое исследование, вызывающий болезнь вирус представляет собой новый штамм заирской разновидности.
Вторая необычная черта этой эпидемии – место. Первые два случая лихорадки Эбола были отмечены в 1976 году в Заире (ДР Конго) и в городке Нзара в Судане (ныне Южный Судан). В дальнейшем болезнь встречалась в экваториальной части Африки: в Уганде, Конго, ДР Конго и Габоне. В 1996 году врач из ЮАР заразился болезнью в Габоне, вернулся на родину, там заразил ухаживавшую за ним медсестру. Плюс уже упомянутый случай заражения в национальном парке Тай.
Вспышки гемморагической лихорадки Эбола в 1976 – 2008 годах.
Теперь же болезнь возникла там, где раньше ее ни разу не отмечали: в Либерии, Гвинее и Сьерра-Леоне, которые даже не граничат ни с одной из стран, где эпидемии возникали раньше. Более десятка случаев отмечено также в Нигерии, начиная со второй половины июля, куда прилетел на самолете зараженный человек. Не смотря на усилия нигерийских властей по организации карантина, пока им не удается заблокировать дальнейшее распространение вируса в своей стране.
Распространение эпидемии 2014 года (Нигерия не показана).
Удалось выяснить, что эпидемия началась еще в первых числах декабря 2013 года в гвинейской деревне Мелианду, недалеко от границы со Сьерра-Леоне. Там заболел и умер двухлетний мальчик, а затем его мать, сестра, бабушка и няня. Вскоре болезнь перекинулась на других жителей Мелианду, а также на население окрестных деревень.
Сейчас исследователи предполагают, что вспышка Эболы в неожиданном месте связана с активным освоением тропических лесов. Животные, в том числе и летучие мыши, лишившись привычной среды обитания, поселяются в местах, где живут люди, что увеличивает вероятность передачи вируса.
Однако, если учесть то, что известно на данный момент о вирусе Эбола, ожидать глобальной пандемии не следует. Да и смертность от болезни порой преувеличивается журналистами до гигантских масштабов: «число погибших уже приблизилось к тысяче. В два раза больше число инфицированных, а значит, фактически обреченных». В этой цитате, которую я позволю себе привести без ссылки, две важных неточности. Во-первых, в справках ВОЗ, откуда взяты числа, указывается общее число зараженных, а также число умерших. То есть тысяча погибших уже учтена в двух тысячах инфицированных. Во-вторых, смертность от эпидемии в Западной Африке составляет чуть более 60%. Это, безусловно, высокий уровень, но все-таки не приговор для любого заразившегося, особенно если медицинскую помощь ему будут оказывать не в либерийской деревне, а в европейской больнице.
Но вот для населения Либерии, Гвинеи, Сьерра-Леоне и Нигерии, а также граничащих с ними стран, данная эпидемия представляет серьезную угрозу, с которой они не справятся без внешней помощи. Особенно опасно, что власти этих государств пока не показали способность организовать строгий карантин, а значит в ближайшие дни можно ожидать сообщений о заболевших в новых районах и в соседних странах: Мали, Сенегале, Гвинее-Бисау, Кот-д’Ивуаре. Болезнь, проникшая в Нигерию, может перейти в Бенин и Камерун. Отрицательную роль играет и отношение простого населения к врачам, которых порой воспринимают, как опасных колдунов, распространяющих болезнь. В результате то в Гвинее, то в Либерии, время от времени толпы громят медицинские центры, где находятся больные.
Чтобы помочь медико-санитарному просвещению населения, убедить жителей не есть мяса диких животных и опавшие плоды (возможно, поеденные крыланами), а также соблюдать меры гигиены при контактах с больными, в странах Западной Африки стали использовать даже популярную музыку. Такую просветительскую песню записал бывший знаменитый футболист, а ныне либерийский политик Джордж Веа, совместно с певцом из Ганы по имени Сидней. Другая песня под названием «Эбола в городе» создана либерийскими рэпперами D-12, Shadow и Kuzzy of 2 Kings.
Мясо диких животных на африканском рынке – потенциальный источник заражения.
События в Западной Африке, конечно, печальны, но они могут способствовать полезному делу. Ранее разработка лекарства от лихорадки Эбола шла крайне медленно, так как фармацевтическим компаниям было невыгодно тратить большие деньги на его создание. Вложения не окупились бы, так как болезнь распространена в бедных странах Африки. Теперь же крупная вспышка привлекла внимание к болезни и инвестиции в исследования, посвященные созданию вакцины от нее. Также масштабы эпидемии вынуждают контролирующие организации (ВОЗ, FDA) упрощать процедуру допуска лекарства к применению на людях. Средство, которое, возможно, спасло Кента Брэнтли и Нэнси Райтбол, было одобрено к применению в порядке исключения без длительных предварительных клинических испытаний.
Какие же средства сейчас создаются? Работу над ними ведут, по-прежнему, не гиганты фарминдустрии, а небольшие компании. Основных претендентов, которые могут стать лекарством от лихорадки Эбола, на данный момент два. Первое называется ZMapp, его создала компания Mapp Biopharmaceutical из Сан-Диего в сотрудничестве с фирмой Defyrus Inc. (Торонто). Именно ZMapp применили для лечения американских медиков. Оно представляет собой полученные искусственно моноклональные антитела. Антитела соответствуют трем вирусным белкам. Стоит сказать, что выработка моноклональных антител – дело медленное и дорогостоящее. Пока получено не очень большое количество, даже для лечения двух пациентов в США его не хватило на две полные дозы, поэтому один из больных частично получил поликлональные антитела, выделенные из организма переболевшего человека. Эффективность ZMapp нельзя считать полностью доказанной. Американские врачи выздоровели, но еще один пациент – испанский миссионер Мигель Пахарес, заразившийся в Либерии – умер. Теперь разработчики отправят партию ZMapp в Либерию, где пройдут дальнейшие исследования.
Возможно, более действенным окажется другое средство, которое создает фирма Tekmira Pharmaceuticals (Канада). Она разрабатывала средство от родственной Эболе болезни – лихорадки Марбург, которое называлось TKM-Marburg, а затем начала работы и над TKM-Ebola. Вакцина TKM-Ebola напоминает средство, применяемое от бешенства: ее можно вводить уже заразившемуся пациенту. А механизм ее действия основан на РНК-интерференции. Она содержит вирусы, геном которых кодирует малые интерферирующие РНК, которые по принципу комплементарности взаимодействуют с РНК вируса Эболы и подавляют экспрессию вирусных генов. Доклинические испытания показали 100% выживаемость зараженных обезьян. В январе 2014 года Tekmira Pharmaceuticals начала первые клинические испытания на людях, но они были прекращены из-за возникновения побочных эффектов (у ряда участников появились симптомы, похожие на грипп). Теперь же FDA сочло, что распространение болезни сделало риск оправданным.
О первых испытаниях еще одной вакцины от лихорадки Эбола сообщалось в мае 2014 года. Исследователи из США и Великобритании рассказали в журнале Proceedings of the National Academy of Sciences об испытании на содержащихся в неволе шимпанзе вакции из вирусных частиц, подобных вирусу лихорадки Эболы. У всех животных в результате возник иммунитет. Сообщают также о доклинических испытания вакцины, над которой работают отечественные ученые.
В середине августа группа ученых опубликовала в журнале Cell Host and Microbe статью, содержащую важные сведения о вирусе. Им удалось определить, что вирусный белок eVP24 играет важную роль в подавлении вирусом выделения интерферонов – белков, которые организм вырабатывает в ответ на вирусную инфекцию. Они предполагают, что создание антител к этому белку станет лекарством, помогающим при заражении.
источник
Вирус Эбола относится к семейству филовирусов. У высших приматов и человека, проникая в клетки, он вызывает геморрагическую лихорадку. Обнаружен он был в 1976 году в Заире в районе реки Эбола, за что вызванное вирусом заболевание получило одноименное название.
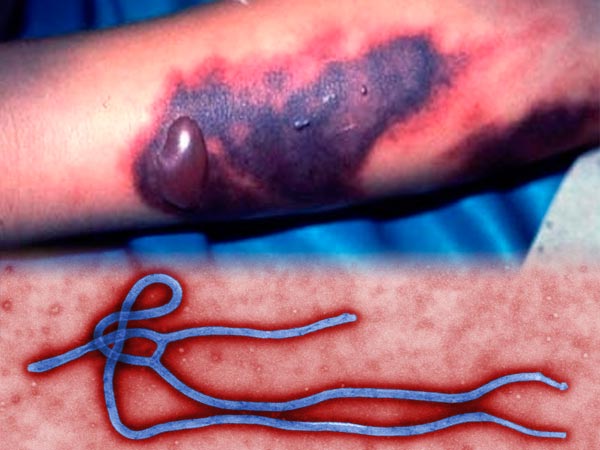
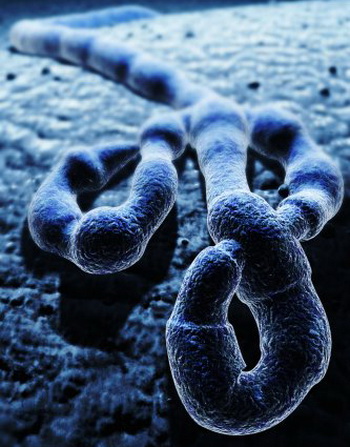
Вирус, вызывающий эпидемию лихорадки Эбола, похож на длинного червя. На фото можно увидеть нитевидную структуру одномолекулярного одноцепочного вируса Эбола.
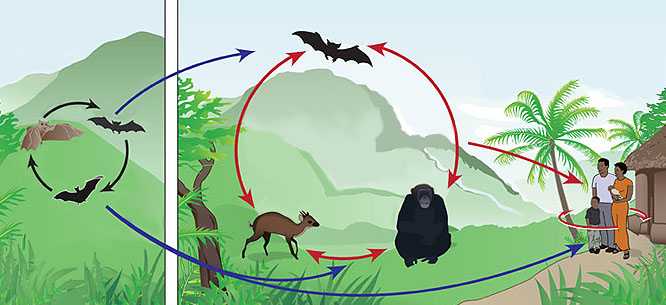
Вирус Эбола, вызывающий геморрагическую лихорадку, передается человеку от египетских летучих собак, рукокрылых плодоядных летучих мышей, в крови которых он живет. Схема распространения болезни Эбола представлена на фото.
Как правило, заражение происходит при передаче вируса не от самих мышей, а от других животных. Среди них гориллы, шимпанзе, антилопы, дикобразы.
Вирус Эбола передается от человека к человеку через кровь, выделения, сперму и другие биологические жидкости, а также при контакте с зараженной средой. В большинстве случаев заражение лихорадкой Эбола происходит через нарушенные кожные покровы или слизистые оболочки.
Погребальные обряды в странах Африки также играют существенную роль в распространении заболевания. Вирус Эбола передается в течение нескольких дней после смерти больного.
Через семенную жидкость возможно заражение даже от выздоровевшего человека на протяжении семи недель.
Часто происходит инфицирование врачей и сотрудников лабораторий из-за несоблюдения норм инфекционного контроля.
Эпидемии геморрагической лихорадки Эбола регистрировались до 2014 года неоднократно в странах Африки. Среди них Конго, Заир, Судан, Габон, Уганда. Однако они не имели современных масштабов. По данным на середину августа 2014 года вирус Эбола унес жизни более тысячи человек.
Эпидемия бушует в Нигерии, Сьерра-Леоне, Либерии. Так как вирус Эбола бывает нескольких видов (заирский, суданский, рестонский, кот-д’ивуарский, бундибугиосский), сложно сказать, каким из штаммов вызвана эпидемия в той или иной стране.
Хоть и многие ученые утверждают, что страшная эпидемия лихорадки Эбола не доберется до России и Европы, уже появилась первая жертва среди европейцев. От заражения умер испанский священник, работающий в Либерии. Для предотвращения распространения Эбола в Европе тело кремировали без вскрытия, а все предметы, с которыми входил в контакт зараженный, уничтожили или продезинфицировали.
В некоторых изданиях сообщается о том, что факты заражения болезнью Эбола в Европе в 2014 году скрываются властями, чтобы не создавать панику. При этом больные с подозрением на лихорадку помещаются в специализированные медицинские учреждения для диагностики, лечения и испытания на них новых медикаментов. Однако официального подтверждения данных фактов пока нет.
Основные симптомы заражения вирусом Эбола сходны для всех штаммов вируса (хотя известны случаи бессимптомного течения заболевания рестонской лихорадкой с последующим выздоровлением):
— резкое повышение температуры;
— воспаление зева (можно увидеть на фото больного лихорадкой Эбола);
— нарушение работы печени и почек;
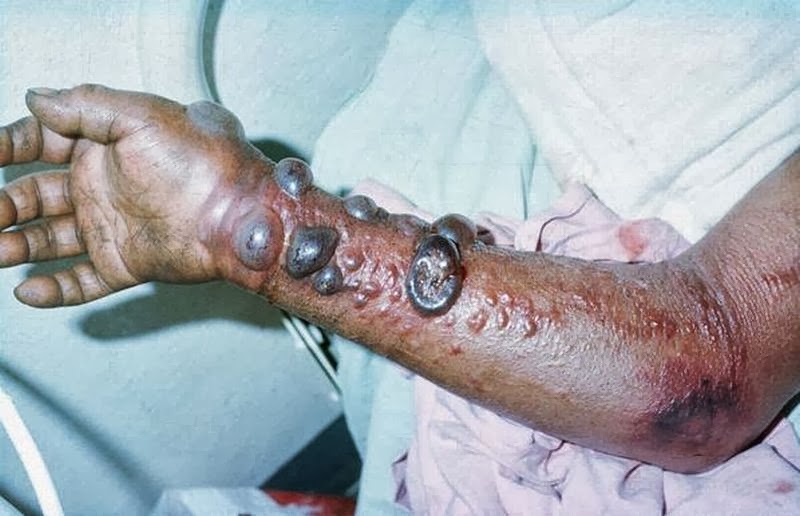
У больных можно заметить кровоподтеки, возникающие из-за повышенной проницаемости кровеносных сосудов.
В результате заражения вирус Эбола в организме человека разрушает практически все ткани, кроме костных. Кровь загустевает, внутренние стенки сосудов покрываются сгустками из красных кровяных телец, в результате чего возникает нарушение циркуляции крови, которая перестает поступать к внутренним органам.
Видимым симптомом лихорадки Эбола является появление трещин на коже с сочащейся из них кровью, красных пятен, синяков, быстро увеличивающихся в размерах. Кожа становится мягкой, пухлой, отслаивается при нажатии.
Кровоточит поверхность языка, десны, глазные яблоки наливаются кровью. Это можно увидеть уже через неделю после появления первых признаков болезни.
На завершающей стадии течения лихорадки Эбола из-за нарушений в работе мозга у больного возникают припадки, во время которых он бьется в конвульсиях, а кровь, пораженная вирусом, разбрызгивается в разные стороны. В результате несоблюдения правил ухода за больными именно во время таких припадков чаще всего происходит заражение.
Смерть может наступить уже через 5-7 дней после появления первых симптомов лихорадки Эбола. При этом труп буквально разлагается на глазах, так как все органы поражены быстроразмножающимся вирусом.
Заражение вирусом Эбола диагностируется при возникновении симптомов, характерных течению заболевания, подозрении на контакты с больными.
Еще во время инкубационного периода, который длится от двух дней до трех недель, лабораторные тесты показывают в крови низкий уровень тромбоцитов и белых кровяных клеток, выявляют повышенное содержание ферментов печени.
Для правильной диагностики болезни Эбола, сначала исключается наличие следующих заболеваний:
— геморрагические лихорадки, вызванные другими вирусами.
Чтобы поставить окончательный диагноз заражения вирусом Эбола, необходимо провести целый ряд лабораторных исследований.
Вспышка эпидемии вируса Эбола в Африке в 2014 году является самой крупной в истории. Новости из западных стран континента поступают не самые утешительные. Количество жертв неуклонно растет, и даже ВОЗ разрешило применять неопробированную на людях вакцину.
Лечения лихорадки Эбола не существует, как и проверенной вакцины от вируса.
Летальность от лихорадки превышает 90 процентов, а врачи в случае проявления симптомов заболевания могут только помочь иммунной системе организма справляться с вирусом самостоятельно.
Основные методы лечения направлены на борьбу с обезвоживанием организма, нормализацией кровяного давления, регулированием поступления кислорода.
Проблема в лечении эпидемии болезни Эбола заключатся в том, что при заражении еще до появления первых симптомов лихорадки вирус поражает клетки, отвечающие за первичный иммунитет – моноциты, дендроциты, макрофаги. Поэтому при столкновении с опасностью тело человека не может включиться в активную борьбу с чужеродным организмом. Вирус размножается высочайшими темпами, поэтому, когда лихорадка Эбола диагностируется и начинается лечение, им уже захвачены ключевые органы.
Разработка вакцины от вируса Эбола была приостановлена из-за нехватки средств. Однако в связи со вспышкой эпидемии в Африке ВОЗ дала согласие на апробацию ее на контактирующих с заболевшими.
Вакцина основана на вирусе, сходном с вирусом бешенства. На ее поверхности есть белок гликопротеин с вирусом Эбола, который дает возможность вирусу обнаружить клетку-хозяина и взять ее под свой контроль. Остальная же часть генома вируса отлична. Благодаря вакцине организм учится распознавать клетки Эбола и включать защитные силы организма на ранних стадиях заражения болезнью.
Меры профилактики заражения лихорадкой Эбола необходимо соблюдать при лечении и уходе за больным родственникам, лабораторным и медицинским работникам. Обязательно ношение маски для лица, халата с длинным рукавом и перчаток. К мерам профилактики также относится гигиена рук и органов дыхания, безопасные инъекции и погребение.
В 2014 году новостей о распространении лихорадки Эбола в России не поступало. Однако и в истории нашей страны были печальные случаи заражения болезнью.
Так, в 1996 году скончалась лаборантка центра вирусологии НИИ микробиологии в Сергиевом Посаде. Во время экспериментов по разработке вакцины она делала уколы кроликам и случайно поранила палец, в результате чего вирус попал в кровь.
Еще один случай смерти от вируса Эбола в России зарегистрирован в 2004 году. В НИИ молекулярной биологии Государственного научного центра вирусологии и биотехнологии «Вектор» под Новосибирском делала уколы морским свинкам и повредила себе кожу. Через две недели после неудачного эксперимента лаборантка скончалась.
Среди населения России не зарегистрировано ни одного случая болезни Эбола. Страшные вспышки лихорадки как в Африке, о которых рассказывается в новостях, в России не прогнозирует ни один ученый. Это связано с множеством факторов.
В первую очередь, для заражения вирусом Эбола необходим контакт с жидкостями больного. Если даже в страну прилетит зараженный человек, маловероятно, что заразятся другие пассажиры, как это могло бы произойти в случае с гриппом.
Кроме того, потенциально опасные пассажиры с симптомами, сходными с признаками болезни Эбола, проверяются и в случае подозрения на наличие в крови опасного вируса госпитализируются с применением всех мер предосторожности.
Эпидемические вспышки лихорадки Эбола в 2014 году зарегистрированы в тех странах Африки, в которых сильны погребальные обряды, в которых участвует практически вся деревня. Во время ритуалов прощания люди соприкасаются с биологическими жидкостями зараженного, которые содержат вирус в течение нескольких дней и даже недель. Уровень грамотности населения достаточно низок, а медицина слабо развита, поэтому зачастую о болезни никто не сообщает в специальные учреждения, чего не скажешь о России.
источник
Работа, выполненная совместной группой российских и гвинейских специалистов, посвящена анализу возможных причин эпидемической ситуации с лихорадкой Эбола.
The work done by a joint group of Russian and Guinean specialists, is devoted to analysis of possible reasons for epidemic situation with Ebola fever.
Текущая эпидемия в Западной Африке, официально объявленная Всемирной организацией здравоохранения (World Health Organization, WHO) 23.03.2014, этиологически связана с эболавирусом Заир (ZEBOV — Zaire ebolavirus) [1, 2] и имеет целый ряд отличительных характеристик. Во-первых, неожиданной оказалась локализация эпидемии — Западная Африка (рис. 1), в то время как все известные до этого природные очаги возбудителя расположены в Центральной Африке, в пойме р. Конго. Во-вторых, беспрецедентен масштаб эпидемии: уже к лету 2014 г. она приобрела характер региональной. По состоянию на 25.10.2014 Всемирная организация здравоохранения приводит кумулятивные данные о 10 114 заболевших и 4912 умерших (летальность, таким образом, составила 48,6%) в 3 странах, территория которых находится в эпицентре эпидемии (рис. 2): Республике Сьерра-Леоне (1281/3896 ≈ 32,9%), Республике Либерия (2705/4665 ≈ 58,0%), Гвинейской Республике (926/1553 ≈ 59,6%). За этот же период выявлены 28 завозных случаев заболевания с 10 (35,7%) летальными исходами в 5 странах: Нигерии (8/20 = 40,0%), США (1/4 = 25,0%), Сенегале (1/2 = 50,0%), Мали (0/1 = 0,0%), Испании (0/1 = 0,0%). В-третьих, эпидемия в Западной Африке охватила города и крупные населенные пункты, в то время как в Центральной Африке чаще встречались эпидемии в лесных поселениях и деревнях.
Данная работа, выполненная совместной группой российских и гвинейских специалистов, посвящена анализу возможных причин сложившейся эпидемической ситуации.
В августе 2014 г. в Гвинейскую Республику прибыла экспертно-рекогносцировочная группа российских ученых в составе: академик РАН, д.м.н. Малеев Виктор Васильевич (заместитель по научной работе директора ФБУН Центральный НИИ эпидемиологии Роспотребнадзора) и д.б.н. Щелканов Михаил Юрьевич (заведующий лабораторией экологии вирусов ФГБУ НИИ вирусологии им. Д. И. Ивановского Минздрава России) (рис. 3–6).
В задачи группы входили: 1) обеспечение биологической безопасности Посольства Российской Федерации в Гвинейской Республике и Республике Сьерра-Леоне и российских граждан на территории Западной Африки; 2) научно-методическая поддержка местных специалистов; 3) сбор аналитической информации непосредственно в очаге эпидемии; 4) ознакомление с опытом гвинейских коллег по диагностике и лечению лихорадки Эбола; 5) установление контактов с представителями Всемирной организации здравоохранения и других международных организаций, осуществляющих деятельность по предотвращению распространения эпидемии; 6) установление контактов со специалистами Гвинейского Института им. Л. Пастера (г. Киндия); 7) проведение переговоров с Министерством здравоохранения Гвинейской Республики с целью определения масштабов помощи со стороны Российской Федерации, а также получения разрешения на работу российских специализированных противоэпидемических бригад (СПЭБов). Получение приглашения российских СПЭБов имело большую научно-практическую ценность, в первую очередь, для Гвинейской Республики, которая, как и другие страны региона, охваченные эпидемией, остро нуждается в средствах современной молекулярной диагностики, а во-вторых, и для нашей страны, так как отечественные тест-системы имели возможность «пройти обкатку» в условиях реальной эпидемии. К слову сказать, тест-системы российского производства зарекомендовали себя с самой лучшей стороны и строго соответствуют международным требованиям, но анализ их эффективности является предметом другой публикации.
Члены российской экспертно-рекогносцировочной группы проводили активные консультации с гвинейскими коллегами, учитывая их богатый опыт работы в эпицентре эпидемии. Особенно плодотворные научные отношения, естественно, складывались с выпускниками советских ВУЗов, которых в Гвинейской Республике много и которые имеют сегодня большой политический вес. Двое из них — д-р Мамаду Буаро (директор Гвинейского Института им. Л. Пастера) (рис. 5) и д-р Нфали Магассуба (заведующий лабораторией молекулярной диагностики госпиталя «Донка») (рис. 6) — являются соавторами настоящей работы.
Лихорадка Эбола и ее этиологический агент получили свое название в честь реки Эбола (точнее — таково название верхнего течения реки Монгала, до впадения в нее реки Дуа), в пойме которой был в 1976 г. собран клинический материал, послуживший источником изоляции вируса [3–7].
Здесь же уместно обсудить правильную постановку ударения в термине «лихорадка Эбола», так как часто приходится сталкиваться с англо-американским вариантом «Э’бола» и реже — с французским «Эбола’». При выборе правильного ударения следует принять во внимание, что в среднем течении реки Конго (в том числе — по берегам Эболы) проживает народ бангала, который говорит на языке лингала (языковая семья банту), а в этом языке принято ставить ударение на предпоследний слог. Таким образом, правильно произносить «Эбо’ла».
В настоящее время термин «вирус Эбола» имеет историческое значение, а также используется в качестве допустимого научного сленга. В рамках современной терминологии этот устаревший термин остался в названии рода Ebolavirus, входящий в сем. Filoviridae отряда Mononegavirales (табл. 1) [8, 9]. Видовой состав рода Ebolavirus представлен в табл. 2.
Все филовирусы имеют нитевидные вирионы (Mr = 382 МДа; ρCsCl = 1,32 г/см 3 ; ρKt = 1,14 г/см 3 ; s20,w ≈ 1,40S) (константа седиментации существенно зависит от длины частицы и от наличия топологических узлов), снабженные липидной оболочкой, длиной 600–800 нм и толщиной 50–80 нм. Само название семейства — Filoviridae — происходит от лат. filum (нить), что прекрасно отражает морфологию вириона (рис. 7А). Пик инфекционности приходится на частицы длиной 805 нм (Ebolavirus) и 665 (Marburgvirus). Внутреннюю часть вириона занимает нуклеокапсид, состоящий из вирусной РНК и 4 структурных белков: NP (78–83 кДа; нуклеопротеин), VP30 (29–32 кДа; кофактор вирусной полимеразы), VP35 (31–39 кДа; фосфорилированный белок) и L-белка (252–267 кДа; вирусная РНК-зависимая РНК-полимераза). С липидной оболочкой ассоциированы GP-комплекс (74–75 кДа; поверхностный гликопротеин), VP24 (28–29 кДа) и VP40 (31–35 кДа). GP-комплекс образует внешние «шипы» вириона (см. рис. 7Б) и состоит из двух субъединиц: большой N-концевой GP1 (гидрофильной) и малой С-концевой GP2 (гидрофобной, трансмембранной), которые ковалентно связаны дисульфидными мостиками [9–11].
Геном филовирусов представлен одноцепочечной РНК негативной полярности длиной порядка 19 тыс. нуклеотидных оснований (18 959 — у ZEBOV) [9, 12, 13]. Структура генома стандартна для отряда Mononegavirales (см. [8]).
Клеточными рецепторами, с которыми связывается вирусный белок GP1, являются специфические лектины — DC-SIGN (dendritic cell-specific ICAM-3-grabbing nonintegrin — неинтегриновые молекулы дендритных клеток, связывающие ICAM-3), L-SIGN (liver/lymph node-specific ICAM-3-grabbing nonintegrin — неинтегриновые молекулы клеток печени/лимфатических узлов, связывающие ICAM-3), hMGL (human macrophage C-type lectin specific to galactose/N-acetylgalactosamine — С-лектин человеческих макрофагов, специфичный к галактозе/N-ацетилгалактозамину), FR-α (human folate receptor type α — человеческий фолатный рецептор α). Эти рецепторы содержатся на поверхности клеток миелоидного ряда (моноцитов/макрофагов, дендритных клеток, гепатоцитов и эндотелиальных клеток), которые и являются основными клетками-мишенями, в цитоплазме которых и происходит репликация вируса [9, 12, 14].
Все известные филовирусы являются природноочаговыми. Что касается ZEBOV, то вплоть до 2014 г. его природные очаги были известны только в Центральной Африке, в бассейне реки Конго (рис. 1, табл. 2).
В период 1978–1991 гг. на базе Гвинейского Института им. Л. Пастера (г. Киндия) (рис. 5) активно работала Российско-Гвинейская вирусологическая и микробиологическая лаборатория [19]. Сотрудниками этой лаборатории была описана эпидемическая вспышка геморрагической лихорадки, вспыхнувшей в марте-августе 1982 г. среди населения районов Вассу и Колахуре в долине реки Коленте (округ Мадина Ула) близ границы Гвинейской Республики и Республики Сьерра-Леоне. По имеющимся оценкам [20], заболеваемость составила 20% от всего местного населения, летальность превысила 30%. Этиологический агент заболевания в то время идентифицировать не удалось, а «…особенности клинического течения болезни в наибольшей степени напоминают описанную симптоматику вирусных геморрагических лихорадок Марбург и Эбола» (цитируется по [20, с. 69]). По-видимому, это было первое указание на существование природных очагов представителей рода Ebolavirus на территории Северо-Гвинейской возвышенности, однако описанные наблюдения не получили в свое время должной оценки.
В 1994 г. в Западной Африке был изолирован эболавирус TAFV (табл. 2), но это нельзя было считать прямым указанием на существование там природных очагов ZEBOV.
В настоящее время известно, что природные очаги ZEBOV располагаются на территории лесистой части Северо-Гвинейской возвышенности, на стыке трех стран, в наибольшей степени вовлеченных в эпидемию лихорадки Эбола: Гвинейской Республики, Республики Сьерра-Леоне и Республики Либерия. Природным резервуаром ZEBOV являются крыланы (Chiroptera, Megachiroptera) — в первую очередь, молотоголовые крыланы (Hypsignathus monstrosus), эполетовый крылан Франке (Epomops franqueti) и ошейниковый крылан (Myonycteris torquata) [21–23]. Крыланы способны переносить инфекцию ZEBOV без клинических проявлений, выделяя вирус с биологическими жидкостями — слюной, мочой, фекалиями, которые могут служить источником заражения других животных (включая человека).
Следует подчеркнуть, что крыланы — это не летучие мыши (Chiroptera, Microchiroptera), а отдельный подотряд рукокрылых (Chiroptera), представленный единственным семейством Pteropodidae (в котором 2 подсемейства, 42 рода, 173 вида), с примитивными чертами организации и крупными размерами тела (размах крыльев до 1,5 м; тушка величиной с небольшую таксу, что делает этих животных одним из излюбленных источников пищи местного населения — см. рис. 1). Одним из провоцирующих ошибки факторов является дословный перевод названия крыланов с английского языка (fruit bats или megabats). В то время как летучие мыши распространены очень широко, крыланы обитают только в тропической и субтропической зонах Восточного полушария (с небольшим врезом в западное полушарие как раз в Западной Африке) (рис. 1) [24, 25]. Крыланы — животные, предпочитающие питаться манго, бананами, папайей, авокадо, кокосами, гуавой. Поиск пищи они осуществляют с помощью зрения и развитого обоняния (эхолокация отсутствует).
Можно выделить три типа эпидемий/эпидемических вспышек лихорадки Эбола (табл. 3).
Лесной тип эпидемии имеет место в лесных деревнях, и именно этот тип чаще всего встречается в экваториальных и субэкваториальных лесах Центральной Африки. Крыланы, обитающие в верхних ярусах леса, редко становятся добычей охотников. Но от крыланов часто заражаются обезьяны, совершающиеся значительные вертикальные перемещения. Упавшие на землю контаминированные фрукты могут стать причиной заражения животных наземного экологического комплекса — например, копытных. Обезьяны и копытные животные болеют в клинически выраженной форме. Ослабленные животные с пониженной подвижностью становятся добычей охотников, которые заражаются в первую очередь. Если охотники находятся в нескольких днях пути от дома, они могут и не вернуться. Но в большинстве случаев охотники заносят инфекцию в лесные деревни. Последние обычно достаточно изолированы, поэтому эпидемия лихорадки Эбола, неподконтрольная местным знахарям, протекает с высокой летальностью (до 90%).
Деревенский тип эпидемии возникает в тех случаях, когда сельскохозяйственные плантации фруктов подступают вплотную к лесным массивам или даже вклиниваются в них. В этих случаях крыланы предпочитают совершать «набеги» на плантации, где могут, во-первых, контаминировать фрукты, а во-вторых, сами становиться доступным объектом охоты. В результате эпидемические вспышки могут возникать в деревнях, расположенных в окрестностях плантаций.
Городской тип эпидемии — как следует из его названия — возникает в городах и крупных населенных пунктах с высокой плотностью населения. Здесь источником вируса являются больные люди. Возбудитель лихорадки Эбола передается здоровым людям контактным и контактно-бытовым путем через все биологические жидкости: кровь и ее продукты, мочу, кал, рвотные массы, слюну, слезы, пот. Особо следует отметить, что в сперме реконвалесцентов и в тканевых макрофагах выживших реконвалесцентов филовирусы могут находиться до 90 суток после начала заболевания.
Следует выделить фундаментальные причины развития эпидемии Эбола в Западной Африке до беспрецедентных масштабов (ср. данные табл. 2 с современными показателями заболеваемости).
Во-первых, необходимо назвать существование природных очагов ZEBOV на территории лесистой части Северо-Гвинейской возвышенности. Именно этот регион является эпицентром эпидемии; именно оттуда эпидемия начала свое распространение (из провинции Нзерекоре Гвинейской Республики); контакт именно с этим регионом является причиной вовлеченности в эпидемию Гвинейской Республики, Республики Сьерра-Леоне и Республики Либерия.
Во-вторых, до 2014 г. отсутствовала достоверная научная информация о циркуляции ZEBOV в природных очагах Северо-Гвинейской возвышенности. Это имело самые печальные последствия — не удалось вовремя провести дифференциальную диагностику: первый пациент (двухлетний мальчик), положивший начало текущей эпидемии, умер в деревне Мельянду (префектура Гекеду провинции Нзерекоре Гвинейской Республики) еще 06.12.2013 [1]. По-видимому, это была эпидемическая вспышка деревенского типа. С самого начала ошибочно полагали, что это не лихорадка Эбола, а одна из многочисленных инфекций со сходной симптоматикой — например, лихорадки Ласса, Чикунгунья, денге и т. п. Лишь несколько месяцев спустя лабораторные тесты надежно подтвердили, что этиологический агент эпидемии — ZEBOV. Так было упущено время — то самое время, когда эпидемию еще можно было взять под эффективный контроль. В отсутствие соответствующих противоэпидемических мероприятий эпидемия «вышла на оперативный простор», проникнув в крупные населенные пункты и превратившись в эпидемию городского типа (табл. 3).
В связи с «упущенным временем» уместно еще раз вернуться к данным российско-гвинейской вирусологической и микробиологической лаборатории [20], которые мы цитировали выше. Если бы так называемая «перестройка» не порушила научные связи между СССР и Гвинейской Республикой в конце 1980-х гг., то, учитывая развитие молекулярной диагностики за последние четверть века, к 2013 г. мы бы наверняка владели информацией о наличии природных очагов ZEBOV в Западной Африке, и катастрофического сценария развития ситуации можно было бы избежать.
В-третьих, ряд местных обычаев, широко представленных в Западной Африке, существенно способствуют распространению вирусов, передающихся контактным путем (в том числе и ZEBOV): совместное омывание тела умершего всеми родственниками (а труп на пике виремии продолжает выделять вирус со всеми биологическими жидкостями), пышные многолюдные похороны, в процессе которых знавшие покойного люди должны обнять его и даже поцеловать (иначе, согласно поверьям, усопший сам придет попрощаться из горнего мира), одежда покойного донашивается родственниками… Причем, что важно, искоренение указанных традиций встречается резкое противодействие со стороны традиционного западноафриканского общества. Справедливости ради необходимо отметить, что за последние месяцы правительствами стран Западной Африки и международными организациями проделана большая разъяснительная работа по ослаблению влияния традиционных обычаев населения на эпидемический процесс. Сделано много: стало лучше, чем было, но хуже, чем требуется.
В-четвертых, все перечисленные выше причины синергируют с колоссальной бедностью основной части населения Западной Африки и возникающими отсюда социально-экономическими проблемами. Детская смертность в Гвинейской Республике и без ZEBOV достигает уровня 118 на 1000 человек (это один из высочайших показателей в мире). Но самое главное, в регионе отсутствует система здравоохранения (ключевое слово — «система») и санитарно-эпидемиологического надзора (в нашем понимании этих терминов).
В заключение необходимо подчеркнуть, что в Российской Федерации не имеет место ни одна из перечисленных причин. На территории нашей страны отсутствуют (даже теоретически!) условия для формирования природных очагов ZEBOV. Разумеется, сохраняется отличная от нуля вероятность завозных случаев лихорадки Эбола. Однако это будут единичные спорадические случаи, локализованные в самом начале возможного распространения и не имеющие эпидемических последствий. При этом необходимо понимать, что даже самый тщательный досмотр на границе не сводит вероятность завозных случаев к нулю — пограничные досмотры необходимая, но недостаточная мера. Инфицированный человек в инкубационном периоде (2–21 день; чаще 4–7 суток), не имея клинически выраженной симптоматики, преодолевает любой досмотр и заболевает уже на новой территории. Сказанное относится и к другим завозным вирусным инфекциям [26, 27].
Лучшая в мире система обеспечения биологической безопасности государства, доставшаяся в наследство от СССР и не растерянная в «лихие девяностые» благодаря самоотверженному труду армии отечественных специалистов, даже при самом неблагоприятном сценарии развития ситуации является гарантией против развития эпидемии лихорадки Эбола в нашей стране по западноафриканскому сценарию.
- Baize S., Pannetier D., Oestereich L., Rieger T., Koivogui L., Magassouba N., Soropogui B., Sow M. S., Keita S., De Clerck H., Tiffany A., Dominguez G., Loua M., Traore A., Kolie M., Malano E. R., Heleze E., Bocquin A., Mely S., Raoul H., Caro V., Cadar D., Gabriel M., Pahlmann M., Tappe D., Schmidt-Chanasit J., Impouma B., Diallo A. K., Formenty P., Van Herp M., Gunther S. Emergence of Zaire Ebola virus disease in Guinea // N. Engl. J. Med. 2014. V. 371. № 15. P. 1418–1425.
- Gatherer D. The 2014 Ebola virus disease outbreak in West Africa // J. Gen. Virol. 2014. V. 95. Pt. 8. P. 1619–1624.
- Pattyn S., van der Groen G., Courteille G., Jacob W., Piot P. Isolation of Marburg-like virus from a case of haemorrhagic fever in Zaire // Lancet. 1977. V. 1. P. 573–574.
- Emond R. T., Evans B., Bowen E. T., Lloyd G. A case of Ebola virus infection // Br. Med. J. 1977. V. 2. P. 541–544.
- Ebola haemorrhagic fever in Zaire, 1976. Report of an International Commission // Bulletin of the World Health Organization. 1978. V. 56. № 2. P. 271–293.
- After Marburg, Ebola // Lancet. 1977. № 1. P. 581–582.
- Ebola haemorrhagic fever in Sudan, 1976. Report of a WHO/International study team // Bulletin of the World Health Organization. 1978. V. 56. № 2. P. 247–270.
- Львов Д. К., Щелканов М. Ю. Отряд Mononegavirales / В кн.: Руководство по вирусологии. Вирусы и вирусные инфекции человека и животных. Ред. академик РАН Д. К. Львов. М.: МИА, 2013. С. 188–189.
- Львов Д. К., Щелканов М. Ю. Филовирусы (Filoviridae) / В кн.: Руководство по вирусологии. Вирусы и вирусные инфекции человека и животных. Ред. академик РАН Д. К. Львов. М.: МИА, 2013. С. 202–205.
- Субботина Е. Л., Качко А. В., Чепурнов А. А. Свойства белков вируса Эбола // Вопросы вирусологии. 2006. Т. 52. № 1. С. 10–16.
- Geisbert T. W., Jahrling P. B. Use of immunoelectron microscopy to show Ebola virus during the 1989 United States epizootic // J. Clin. Pathol. 1990. V. 43. P. 813–816.
- Субботина Е. Л., Чепурнов А. А. Молекулярные механизмы репродукции вируса Эбола // Вопросы вирусологии. 2007. Т. 52. № 1. С. 10–16.
- Борисевич И. В., Маркин В. А., Фирсова И. В., Евсеев А. А., Хамитов Р. А., Максимов В. А. Эпидемиология, профилактика, клиника и лечение геморрагических лихорадок (Марбург, Эбола, Ласса и Боливийской) // Вопросы вирусологии. 2006. Т. 51. № 6. С. 4–10.
- Chan S. Y., Speck R. F., Ma M. C. et al. Distinct mechanisms of entry by envelope glycoproteins of Marburg and Ebola (Zaire) viruses // J. Virol. 2000. V. 74. № 10. P. 4933–4937.
- Negredo A., Palacios G., Vazquez-Moron S., Gonzalez F., Dopazo H., Molero F., Juste J., Quetglas J., Savji N., de la Cruz Martinez M., Herrera J. E., Pizarro M., Hutchison S. K., Echevarria J. E., Lipkin W. I., Tenorio A. Discovery of an ebolavirus-like filovirus in Europe // PLoS Pathog. 2011. V. 7. № 10. P. e1002304.
- WHO. Ebola virus disease. Fact sheet N°103 (updated September 2014) // http://www.who.int/mediacentre/factsheets/fs103/en/.
- Miranda M. E., Miranda N. L. Reston ebolavirus in humans and animals in the Philippines: a review // J. Infect. Dis. 2011. V. 204. Suppl. 3. P. S757–760.
- Pan Y., Zhang W., Cui L., Hua X., Wang M., Zeng Q. Reston virus in domestic pigs in China // Arch Virol. 2014. V. 159. № 5. P. 1129–1132.
- Бутенко А. М. Изучение циркуляции арбовирусов в Гвинейской Республике // Медицинская паразитология и паразитарные болезни. 1996. № 2. С. 40–44.
- Сочинский В. А., Легоньков Ю. А., Конде К., Бутенко А. М., Камара М., Фидаров Ф. М. Клинико-эпидемиологическое изучение острого заболевания, протекающего с геморрагическим синдромом, в округе Мадина Ула области Киндия (1982) / В сб.: Арбовирусы, паразитозы и бактериальные инфекции в Гвинейской Народной Революционной Республике. Конакри, 1983. С. 65–69.
- Leroy E. M., Kumulungui B., Pourrut X., Rouquet P., Hassanin A., Yaba P., Delicat A., Paweska J. T., Gonzalez J. P., Swanepoel R. Fruit bats as reservoirs of Ebola virus // Nature. 2005. V. 438. P. 575–576.
- Pourrut X., Souris M., Towner J. S., Rollin P. E., Nichol S. T., Gonzalez J. P., Leroy E. Large serological survey showing cocirculation of Ebola and Marburg viruses in Gabonese bat populations, and a high seroprevalence of both viruses in Rousettus aegyptiacus // BMC Infectious Diseases. 2009. V. 9. P. e159.
- Pigott D. M., Golding N., Mylne A., Huang Z., Henry A. J., Weiss D. J., Brady O. J., Kraemer M. U., Smith D. L., Moyes C. L., Bhatt S., Gething P. W., Horby P. W., Bogoch I. I., Brownstein J. S., Mekaru S. R., Tatem A. J., Khan K., Hay S. I. Mapping the zoonotic niche of Ebola virus disease in Africa // Elife. 2014. V. 3. P. e04395.
- Наумов Н. П., Карташев Н. Н. Зоология позвоночных. Часть 2. Пресмыкающиеся, птицы, млекопитающие. М.: Высшая школа, 1979. 272 с.
- Eick G. N., Jacobs D. S., Matthee C. A. A nuclear DNA phylogenetic perspective on the evolution of echolocation and historical biogeography of extant bats (chiroptera) // Molecular Biology and Evolution. 2005. V. 22. № 9. P. 1869–1886.
- Ларичев В. Ф., Сайфуллин М. А., Акиншин Ю. А., Хуторецкая Н. В., Бутенко А. М. Завозные случаи арбовирусных инфекций в Российской Федерации // Эпидемиология и инфекционные болезни. 2012. № 1. С. 35–38.
- Ларичев В. Ф., Сайфуллин М. А., Акиншина Ю. А., Хуторецкая Н. В., Бутенко А. М. Случаи завоза арбовирусных инфекций в Россию/В сб.: Новые и возвращающиеся инфекции в системе биобезопасности Российской Федерации. Учебно-методическое пособие. М.: Изд-во Первого МГМУ им. И. М. Сеченова, 2014. С. 72–78.
М. Ю. Щелканов* , 1 , доктор биологических наук, профессор
N’F. Magassouba**, Ph. D.
M. Y. Boiro***, Ph. D.
В. В. Малеев, доктор медицинских наук, профессор, академик РАН
* ГБОУ ВПО ТГМУ МЗ РФ, Владивосток
** Госпиталь «Донка», Конакри, Гвинейская Республика
*** Гвинейский институт им. Л. Пастера, Киндия, Гвинейская Республика
**** ФБУН ЦНИИ эпидемиологии Роспотребнадзора, Москва
источник










.jpg)
.jpg)
_575.jpg)
_575.jpg)
_575.gif)
.jpg)
_575.gif)
_575.gif)