Лихорадка — защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, приводящей к повышению температуры тела, стимулирующей естественную реактивность организма.
В зависимости от степени повышения температуры тела у ребенка выделяют: субфебрильную температуру — 37,2-38,0°С; фебрильную — 38,1-39,0°С; гипертермическую — 39,1°С и выше.
Наиболее частыми причинами лихорадки у детей являются:
- Инфекционно-токсические состояния;
- Тяжелые метаболические расстройства;
- Перегревание;
- Аллергические реакции;
- Посттрансфузионные состояния;
- Применение миорелаксантов у предрасположенных детей;
- Эндокринные расстройства.
Гипертермический синдром следует считать патологическим вариантом лихорадки, при котором отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем.
В процессе диагностики у ребенка с лихорадкой практически важно различить «красную» и «белую» гипертермию, а также выяснить ее причину.
У детей чаще приходится встречаться с более благоприятной прогностически «красной» гипертермией (теплопродукция соответствует теплоотдаче): кожные покровы умеренно гиперемированы, горячие, влажные, конечности теплые; учащение пульса и дыхания соответствует повышению температуры (на каждый градус свыше 37°С одышка становится больше на 4 дыхания в мин, а тахикардия — на 20 ударов в мин); поведение ребенка обычное, несмотря на повышение температуры до фебрильных и гипертермических цифр.
Для «белой» гипертермии характерны следующие признаки: кожа бледная, «мраморная», с цианотичным оттенком ногтевых лож и губ, положительным симптомом «белого пятна»; конечности холодные; чрезмерная тахикардия, одышка; нарушения поведения ребенка — безучастность, вялость, возможны возбуждение, бред и судороги. Эффект от жаропонижающих средств при «белой» гипертермии недостаточен.
При повышении температуры тела у больного ребенка необходимо решить вопрос: надо ли снижать температуру? В соответствии с рекомендациями ВОЗ, жаропонижающую терапию исходно здоровым детям следует проводить при температуре тела выше 38,5°С. Однако если у ребенка на фоне лихорадки, независимо от степени выраженности гипертермии, отмечается ухудшение состояния, озноб, миалгии, нарушения самочувствия, бледность кожных покровов и другие проявления токсикоза, антипиретическая терапия должна быть назначена незамедлительно.
Дети из «группы риска по развитию осложнений на фоне лихорадки» требуют назначения жаропонижающих лекарственных средств при «красной» лихорадке при наличии температуры выше 38°С, а при «белой» — даже при субфебрильной температуре.
В группу риска по развитию осложнений при лихорадочных реакциях включаются дети:
- Первых трех месяцев жизни;
- С фебрильными судорогами в анамнезе;
- С патологией ЦНС;
- С хроническими заболеваниями сердца и легких;
- С наследственными метаболическими заболеваниями.
1. Ребенка раскрыть, максимально обнажить; обеспечить доступ свежего воздуха, не допуская сквозняков.
2. Назначить обильное питье (на 0,5-1 л больше возрастной нормы жидкости в сутки).
3. Использовать физические методы охлаждения:
- обдувание вентилятором;
- прохладная мокрая повязка на лоб;
- холод (лед) на область крупных сосудов;
- можно усилить теплоотдачу водочноуксусными обтираниями: водку, 9% (!) столовый уксус, воду смешивают в равных объемах (1:1:1). Обтирают влажным тампоном, дают ребенку обсохнуть; повторяют 2-3 раза.
4. Назначить внутрь (или ректально):
- парацетамол (ацетаминофен, панадол, калпол, тайлинол, эффералган упса и др.) в разовой дозе 10-15 мг/кг внутрь или в свечах ректально 15-20 мг/кг или
- ибупрофен в разовой дозе 5-10 мг/кг (для детей старше 1 года)*.
5. Если в течение 30-45 мин температура тела не снижается, ввести антипиретическую смесь внутримышечно:
- 50% раствор анальгина детям до года — в дозе 0,01 мл/кг, старше 1 года — 0,1 мл/год жизни;
- 2,5% раствор пипольфена (дипразина) детям до года — в дозе 0,01 мл/кг, старше 1 года — 0,1-0,15 мл/год жизни.
Допустима комбинация лекарственных средств в одном шприце.
6. При отсутствии эффекта через 30-60 мин можно повторить введение антипиретической смеси.
Одновременно с жаропонижающими средствами (см. выше) дать сосудорасширяющие препараты внутрь или внутримышечно:
- папаверин или но-шпа в дозе 1 мг/кг внутрь;
- 2% раствор папаверина детям до 1 года — 0,1-0,2 мл, старше 1 года — 0,1-0,2 мл/год жизни или раствор но-шпы в дозе 0,1 мл/год жиз ни, или 1% раствор дибазола в дозе ОД мл/год жизни;
- можно также использовать 0,25% раствор дроперидола в дозе ОД-втЗ-тмл/кг (%е5^0,25 мг/кг) в/м.
При гипертермическом синдроме температура тела контролируется каждые 30-60 мин. После понижения температуры тела до 37,5°С лечебные гипотермические мероприятия прекращаются, так как в дальнейшем она может понижаться без дополнительных вмешательств.
Дети с гипертермическим синдромом, а также с некупирующейся «белой» лихорадкой после оказания неотложной помощи должны быть госпитализированы. Выбор отделения стационара и этиотропной терапии определяется характером и тяжестью основного патологического процесса, вызвавшего лихорадку.
Примечание(*): Применение ацетилсалициловой кислоты (аспирина) и метамизола (анальгина) в педиатрической практике должно быть ограничено. Ацетилсалициловая кислота может вызвать развитие синдрома Рея, летальность при котором превышает 50%, метамизол — анафилактический шок и агранулоцитоз со смертельным исходом. Протокол № 2 от 25.03.1999 г. заседания Президиума Фармакологического государственного комитета РФ: внесено дополнение в инструкцию по применению ацетилсалициловой кислоты в’ раздел противопоказания — острые вирусные инфекции у детей до 15 лет. Протокол № 12 от 26.10.2000 г. заседания Президиума Фармакологического государственного комитета РФ: постановили производить от- пуск лекарственных препаратов, содержащих метамизол, детям до 18 лет только по рецептам; рекомендовать прием препаратов, содержащих метамизол, не более 3 дней.
источник
Лихорадка — защитно-приспособительная реакция организма, проявляющаяся в повышении температуры тела человека. Чаще всего лихорадка является следствием различных инфекционных заболеваний. Лихорадка может сопровождать течение и других, неифекционных заболеваний. Нормальная температура тела здорового человека, измеренная в подмышечной впадине, колеблется в пределах 36,4-36,8оС. При подъеме температуры выше 43оС из-за необратимых нарушений обмена веществ в организме наступает смерть человека. В течении лихорадки различают несколько периодов. Уход за лихорадящим больным будет зависеть от того, в каком периоде лихорадки находится больной.
1-й период. Подъем температуры
Процессы образования тепла в организме (теплопродукция) преобладают над процессами теплоотдачи. В этом периоде, с целью уменьшения теплоотдачи, спазмируются (суживаются) мелкие сосуды (капилляры) кожи, уменьшается потоотделение. Кожа становится бледной, холодной на ощупь, иногда синюшной, сухой. Одновременно с этим для увеличения теплопродукции развивается мышечная дрожь и озноб. Температура тела начинает повышаться. Это состояние, как правило, сопровождается общим недомоганием, сильным чувством холода, головной болью, болями в мышцах и суставах.
Больного необходимо уложить в постель и согреть: накрыть дополнительно одним или несколькими одеялами, обложить грелками с теплой водой, напоить горячим чаем.
Период установившейся высокой температуры
Во втором периоде восстанавливается равновесие между теплопродукцией на высоком уровне и теплоотдачей. Температура остается высокой, но уже не увеличивается. Озноб и мышечная дрожь прекращаются, исчезает спазм сосудов кожи, сосуды кожи расширяются, увеличивается кровоснабжение кожи, бледный цвет кожных покровов сменяется на красный. Кожа становится на ощупь горячей. Больной жалуется на общую слабость, головную боль, чувство жара, сухость во рту, снижение аппетита. Возможно развитие судорог, бреда, галлюцинаций. В этом периоде отмечается увеличение частоты пульса (тахикардия), увеличение частоты дыхания (тахипное), снижается артериальное давление. Больные жалуются на головную боль, бессонницу. В этот период нарушено выделение слюны и пищеварительных соков. Это приводит к тому, что пищеварение происходит плохо, и при обильном питании в кишечнике преобладают процессы гниения и брожения. Период высокой температуры часто сопровождается замедлением перистальтики кишечника, что приводит к запорам.
Необходимо искусственными средствами увеличить теплоотдачу. Для уменьшения нагревания головы (что очень важно!) на лоб больного надо класть холодное полотенце и часто его менять или прикладывать пузырь со льдом. Подробнее см. Процедуры лечебные. Если озноб полностью прекратился, необходимо больного раскрыть, чтобы усилить теплоотдачу с поверхности тела. Часто обтирать кожу тела влажным полотенцем, смоченным водой или водкой. Можно обмахивать больного полотенцем или простыней, обдувать с помощью вентилятора. Давать обильное питье (компот, соки, морс), в т.ч. потогонное (липовый чай, малиновое варенье), чаще смачивать полость рта жидкостью, лучше кисловатой, например, клюквенным морсом (для отделения слюны). В связи с тем, что в этот период деятельность всех пищеварительных желез подавлена, нельзя насильно заставлять больного есть. Кормление лучше отложить до момента, когда температура упадет. Если больного все-таки надо кормить, то кормление должно быть дробным (частым), небольшими порциями, жидкой или полужидкой пищей, легкоусвояемой, желательно той, которую больной особенно любит. При задержке стула необходимо сделать очистительную клизму. См. раздел Процедуры лечебные. При появлении трещин в углах рта надо смазывать их детским кремом, глицерином или вазелиновым маслом. При появлении бреда или галлюцинаций необходимо тщательное наблюдение за больным, его нельзя оставлять одного, необходима консультация врача. При развитии судорог необходимо срочно вызвать скорую помощь.
Снижение температуры
В третьей стадии теплоотдача значительно преобладает над теплопродукцией. Температура может падать медленно или быстро. Быстрое падение температуры, особенно с очень высоких цифр — опасное состояние! При этом возникают значительные нарушения со стороны сердечно-сосудистой системы: резкая сердечная слабость, учащение пульса, падение артериального давления. Возникает чувство резкой слабости, сопровождающееся иногда, особенно, при попытках сесть или встать, потерей сознания. Больной бледнеет, покрывается холодным липким потом.
Необходимо следить за артериальным давлением, пульсом и общим состоянием больного. При возникновении признаков сердечной слабости надо обложить больного грелками, согреть его, дать крепкий горячий чай или кофе. При падении температуры больному нельзя садиться или вставать. Ножной конец кровати нужно приподнять на 30-40 см, вынуть из-под головы подушку. Надо помнить, что падение температуры часто сопровождается появлением позыва на мочеиспускание! Надо вовремя дать больному утку или судно и предупредить его, чтобы он не пытался самостоятельно идти в это время в туалет. Вспотевшую кожу необходимо протирать теплым влажным полотенцем для удаления пота, который содержит массу вредных веществ, продуктов обмена. После того, как больной пропотеет, надо сменить нательное белье. Иногда, после обильного потения, необходимо сменить и постельное белье.
источник
Лихорадка является типичной защитно-приспособительной реакцией организма на действие специфических молекул (пирогенов). Повышение температуры тела выше 37 °C происходит в результате временной перестройки центров терморегуляции на новый уровень. Гипертермия сопровождает инфекционные и онкологические заболевания, развивается в результате обширных травм, перегревания и в ряде случаев по неустановленным причинам. В зависимости от природы патологических изменений выбирается тактика ведения лихорадящего больного.
Терморегуляторные структуры располагаются в лимбических отделах центральной нервной системы. В гипоталамусе выделяют области, отвечающие за восприятие информации об уровне температуры, установочную точку («термореле»), а также зоны теплоотдачи и теплопродукции. Под воздействием биологически активных веществ в передних отделах гипоталамуса начинают вырабатываться высокие концентрации простагландина E. Увеличение содержания этого медиатора является сигналом для переключения установочной точки температуры на повышенный уровень.
Организм начинает перестраиваться на поддержание новых значений терморегуляции. Теплоотдача уменьшается, а теплопродукция возрастает. После достижения определенных показателей нервная и эндокринная системы продолжают поддерживать температуру в заданном установочном диапазоне.
Существует несколько триггеров, способствующих появлению лихорадки:
- чужеродные антигены бактерий и вирусов;
- вещества, продуцируемые опухолевыми клетками;
- медиаторы активированных иммунных представителей, иммуноглобулины;
- прием некоторых препаратов (лекарственный субфебрилитет);
- гормональные нарушения (например, гипертиреоз);
- поражение гипоталамической области;
- перегревание.
Повышение температуры в разумных пределах приводит к активации защитных факторов организма. При лихорадке ниже 41 °C улучшаются обменные и восстановительные процессы. Продуктивнее работают антитела и внутриклеточные ферменты. Ускоряется перемещение макрофагов и лейкоцитов в область воспаления или повреждения. В условиях лихорадки выявлено более эффективное срабатывание антибиотиков. Существует постиммунизационный подъем температуры, сопровождающий знакомство организма с антигенами вакцины. Наиболее часто встречается поствакцинальная лихорадка после постановки АКДС, отражающая активность выработки иммуноглобулинов против опасных заболеваний.
Неспецифическая температурная реакция позволяет быстрее и качественнее ликвидировать возбудителя инфекции, способствует заживлению ран в раннем послеоперационном периоде.
Однако при срыве приспособительных механизмов установочная точка перестраивается на уровень значений свыше 41,1 °C. Состояние начинает выходить из-под контроля. Защитные механизмы сдают свои позиции. Возникает критическая ситуация, требующая срочного изменения тактики.
Лихорадку классифицируют по нескольким параметрам. В зависимости от показателей измеряемой температуры выделяются:
| Вид лихорадки | Диапазон цифровых значений |
| Субфебрильная | 37–38 °C |
| Фебрильная или умеренная | 38–39 °C |
| Пиретическая или высокая | 39–41 °C |
| Гиперпиретическая (чрезмерная) | свыше 41 °C |
Особое клиническое значение имеет характер лихорадочной реакции. Благоприятным считается подъем температуры, сопровождаемый покраснением кожных покровов (красный тип). Конечности пациента горячие на ощупь. Отмечается повышенное потоотделение.
Бледная лихорадка при высоких показателях термометрии является поводом для назначения дополнительных средств, способствующих изменению функционирования терморегуляции. У больного наблюдается озноб, мышечная дрожь. Характерным симптомом такой лихорадки становится бледность, похолодание кистей и стоп. Кожа тела сухая и горячая. Наблюдается прогрессирующее повышение теплопродукции на фоне значительного снижения теплоотдачи. Состояние может перейти в гиперпиретическую лихорадку. У маленьких детей повышены риски быстрого развития критической ситуации.
На фоне интоксикации у человека с высокой температурой часто отмечаются выраженная головная боль, тяжесть в надбровьях и пульсация в висках.
Лихорадочное состояние имеет несколько этапов развития. В самом начале определяется нарастание температуры до определенных значений. В этот период усиливается термогенез. На клеточном и тканевом уровне происходит интенсификация обменных процессов, увеличивается распад белков, жиров и углеводов. Больной испытывает озноб, потоотделение сокращается, сосуды спазмируются.
При достижении значений, соответствующих установочной точке, состояние несколько стабилизируется. Пациент отмечает жар, слабость, вялость. После естественного снижения концентрации пирогенов или под действием жаропонижающих ЦНС перестраивается на меньший температурный уровень. Кровь воспринимается горячей, требующей «охлаждения». Начинается спад лихорадки: литический (плавный) либо критический (резкий). На этой стадии теплоотдача превалирует над теплопродукцией. Сосуды расширяются, кожные покровы становятся чрезмерно влажными. Самочувствие пациента улучшается. Появляется ранее отсутствовавший аппетит.
Подъем и спад температуры может происходить неоднократно и наблюдаться в течение различных периодов времени. При регулярной регистрации показателей термометрии удается выявить один из типов лихорадочной реакции:
| Название | Характеристика | Вид | Состояние, при котором встречается | |
| Постоянная | Суточные колебания температуры находятся в пределах 1 °C. Обычно составляют 38–39 °C | 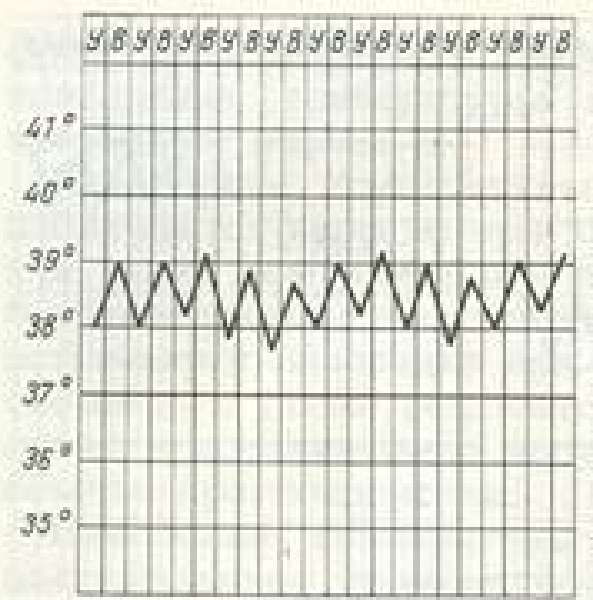 | Острые инфекционные заболевания. Часто при пневмонии и ОРВИ | |
| Послабляющая (ремиттирующая) | За сутки температурный разброс составляет от 1 до 2 °C | 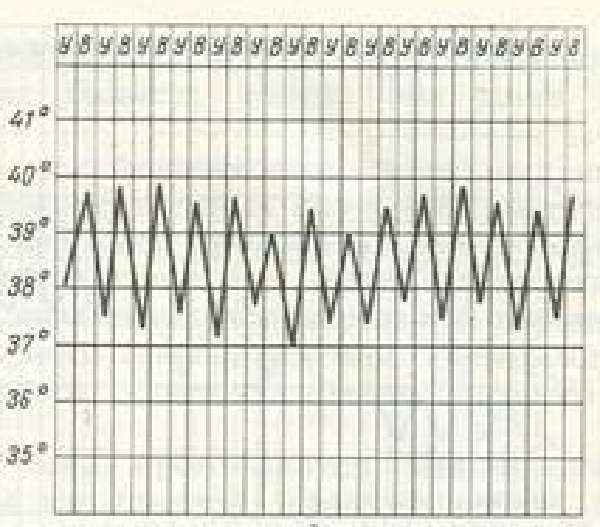 | Гнойная патология | |
| Перемежающаяся (интермиттирующая) | Внезапное повышение температуры до 39–40 °C с резким спадом через несколько часов до нормальных и даже субнормальных значений. Повторяется спустя 1–3 дня | 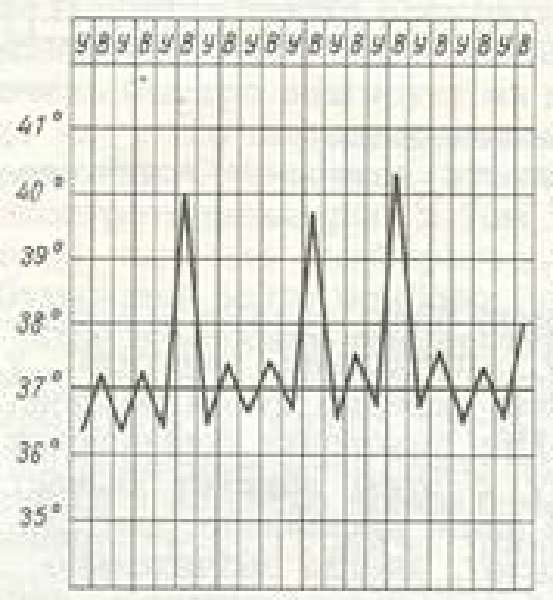 | Малярия | |
| Возвратная лихорадка | Подъем температуры до высоких значений сохраняется несколько суток. После временного спада вновь повышается | 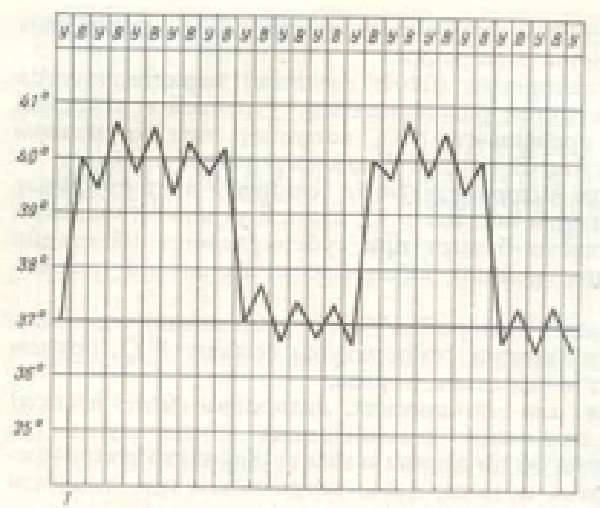 | Риккетсиозы. Возвратный тиф | |
| Гектическая (истощающая, изнуряющая) | Суточные колебания температуры составляют 3–5 °C | 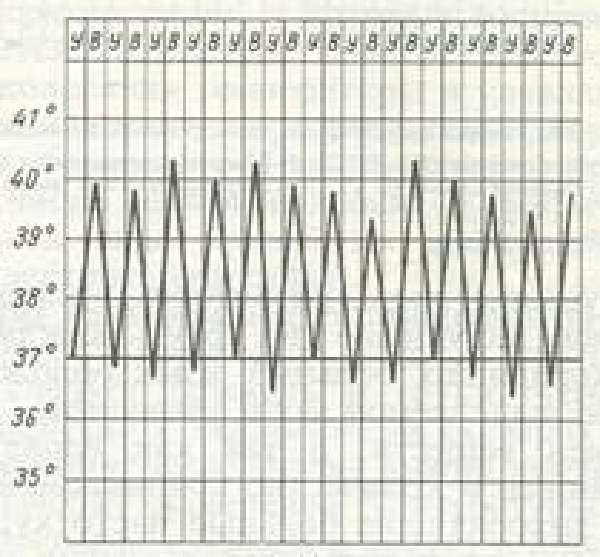 | Септические состояния | |
| Волнообразная | Постепенно нарастает в течение нескольких дней, затем дает такой же длительный спад и повторяется | 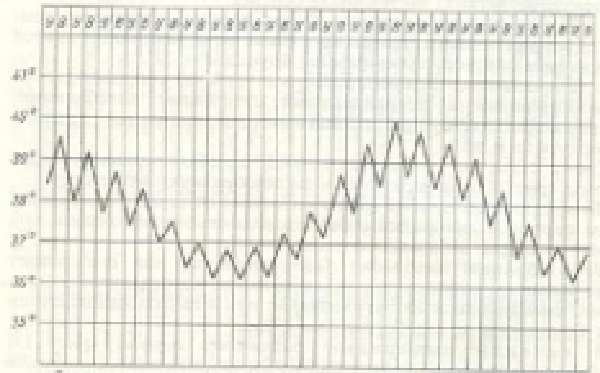 | Бруцеллез | |
| Неправильная | Отсутствует какая-либо закономерность | 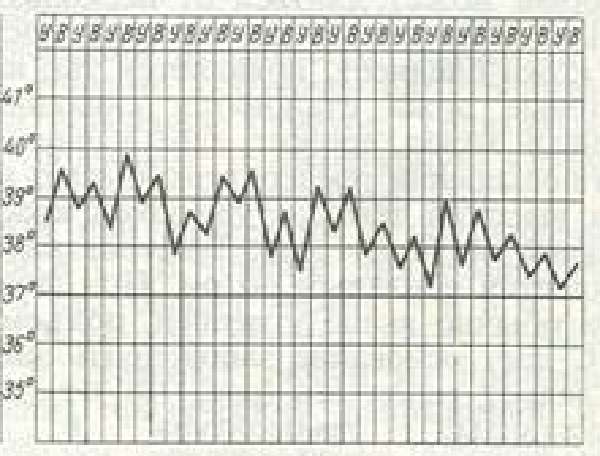 | Ревматизм. Дизентерия | |
| Извращенная | Подъем температуры преимущественно в утренние часы. Ночные и вечерние измерения выявляют меньшие показатели | 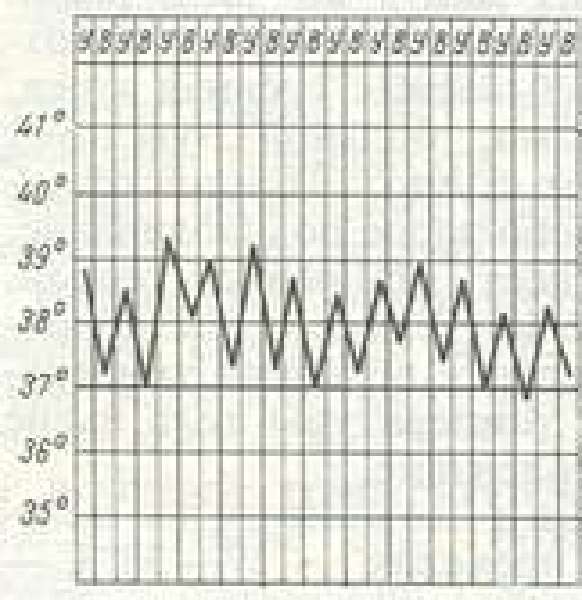 | Туберкулез. Инфекционно-воспалительные процессы, как правило, сопровождает преобладание значений температуры во второй половине дня над показателями утренней термометрии. Подъему температуры может предшествовать появление сухости, першения в горле. У пациентов с ОРВИ отмечается заложенность носа. Гриппозное состояние сопровождается ощущением ломоты в суставах. Лихорадка при специфических инфекциях развивается на фоне характерных симптомов. Могут присутствовать кожные высыпания, увеличение разных групп лимфатических узлов. Геморрагические лихорадки (Эбола, Марбург и др.) сопровождаются кровотечениями. У таких тяжелых пациентов выявляют просачивание крови из десен, желудка и кишечника, метроррагии. Подъем температуры наблюдается при менингитах и энцефалитах. Больные обращают на себя внимание особыми позами, специфическими двигательными и речевыми нарушениями. Длительный субфебрилитет без явных отклонений в состоянии здоровья зачастую сопровождает туберкулезное поражение и онкологические болезни, эндокринную патологию. Но существуют и доброкачественные формы незначительного повышения температуры, не находящие объяснений. Наличие лихорадки в пределах ниже 38–38,5 °C при относительно нормальной переносимости, имеющей явную связь с острой вирусной инфекцией, не требует приема жаропонижающих средств. В зависимости от самочувствия пациента его укрывают одеялом либо раскутывают. Показано обильное теплое питье, проветривание комнаты и постельный режим. При ухудшении состояния или развитии пирексии показан прием Парацетамола либо Ибупрофена (10 мг/кг детям, 1 таблетка взрослым). Если у больного отмечается спазм периферических сосудов, сопровождаемый прогрессированием температурного подъема, похолоданием конечностей, к жаропонижающим добавляют спазмолитик (в основном Папаверин, ребенку из расчета 0,1 мл на год жизни) под прикрытием антигистаминного препарата (Супрастин, Димедрол 0,1 мл/год). Помощь пациенту включает дополнительные методы физического охлаждения. Рядом с сосудами шеи и вокруг головы прикладывают холод через материю. Растирание водкой улучшает теплоотдачу с поверхности кожи. Подобная схема применима при всех видах гипертермической реакции. Снижению температуры при бактериальном воспалении способствует грамотное использование антибиотиков, назначаемых врачом. Появление высоких показателей термометрии у детей, отсутствие ответа на проводимые жаропонижающие мероприятия и ухудшение состояния более трех суток требуют обращения за специализированной помощью. Необходимо помнить, что появление опасных симптомов (звездчатой геморрагической сыпи, одышки, цианоза, кровотечения) становится поводом для экстренного вызова медиков. источник Лихорадка — защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей и характеризующаяся терморегуляторным повышением температуры тела. В зависимости от степени повышения температуры тела у ребенка выделяют субфебрильную 37,2-37,9°С, фебрильную 38,0-39,0°С, гипертермическую 39,1-41,0°С лихорадку. В нашей статье мы расскажем про симптоматику лихорадки и про то, как правильно оказывается неотложная помощь при лихорадке. У детей важно различить «красную» и «белую» гипертермию. «Красная» или «теплая» гипертермия:
«Белая» или «холодная» лихорадка:
При выборе тактики врача скорой помощи необходимо учитывать степень выраженности, длительность и клинику лихорадки, возраст ребенка, степень эффективности предпринятых лечебных мероприятий, наличие в анамнезе сведений о перинатальной патологии нервной системы, судорожном синдроме (особенно фебрильных судорогах), врожденном пороке сердца, гипертензионном и гидроцефальном синдромах и других прогностически неблагоприятных факторах риска. Когда необходима неотложная помощь больному при лихорадке?
Неотложная помощь при «красной» гипертермии:
Неотложная помощь при «бледной» гипертермии:
Неотложная помощь при «судорожной готовности»: Неотложная помощь при наличии у больного признаков «судорожной готовности»: тремор, положительные симптомы Люста, Труссо, Хвостека, Маслова или судорожного синдрома, лечение лихорадки независимо от ее варианта начинают с:
Как оценить эффективность неотложной помощи при лихорадке? При «красной» лихорадке эффективной считают неотложную помощь, если происходит снижение аксиллярной температуры тела на 0,5 °С за 30 мин. Положительным эффектом при «бледной» лихорадке считают ее переход в «красную» и снижение аксиллярной температуры тела ребенка на 0,5°С за 30 мин. После проведения неотложной помощи дети с гипертермическим синдромом и некупирующейся «бледной» лихорадкой должны быть госпитализированы. источник Высокая температура — это тревожный симптом, на который всегда нужно реагировать. Однако повышение температуры может иметь разную природу, и именно от нее зависит алгоритм действий и подход к нормализации состояния. Термин «лихорадка» знаком почти всем. Под лихорадкой понимается повышение температуры тела в ответ на действие патогенных раздражителей. Повышение температуры при инфекционном заболевании – не просто симптом болезни. Это явление имеет большое значение для выздоровления, поскольку при высокой температуре (до определенных значений) ускоряется обмер веществ, активизируется иммунная система, вырабатываются иммуноглобулины. В связи с этим лихорадку не стоит путать с гипертермией: их природа, а так же алгоритм действий при оказании помощи, совершенно разные. Гипертермия не имеет отношения к инфекционной патологии и возникает при перегревании или нарушении терморегуляции вследствие поражения нервной системы. По своим проявлениям лихорадка может быть разной. Виды и лихорадки выделяются на основании показателей термометра и особенностей реакции организма на повышение температуры. Классифицировать лихорадку необходимо для того, чтобы сориентироваться, какая доврачебная помощь понадобится пациенту, ведь алгоритм действий при каждом состоянии будет свой. По уровню повышения температуры лихорадка делится на несколько видов:
При лихорадке важно точно знать показания градусника, поскольку решение о том, что делать с больным, будет зависеть от степени повышения температуры. Кроме показателей градусника, характеристиками лихорадки являются реакции организма, возникающие в результате повышения температуры. По этим реакциям лихорадку можно разделить на «красную» («горячую») и «белую» («холодную»).
Доврачебная помощь необходима пациенту при любом типе лихорадки. В целом «красная» лихорадка имеет более благоприятный прогноз, поскольку является более физиологичной. Практически любая лихорадка протекает в 3 стадии. Каждый период имеет собственные физиологические закономерности. Алгоритм действий в каждом периоде лихорадки будет свой:
Помощь при лихорадке связана со снижением температуры тела, однако прежде, чем что-либо делать, нужно убедиться в целесообразности проведения жаропонижающей терапии и выбрать нужный алгоритм. Итак, бороться с лихорадкой нужно в следующих случаях:
Если неотложная помощь все же необходима, алгоритм ее оказания нужно выбирать исходя из типа и стадии лихорадки. Так, в первом периоде, когда происходит подъем температуры, проводить жаропонижающую терапию не имеет смысла. Нужно дождаться, когда наступит период стояния высокой температуры, и тогда уже что-либо делать. В третьем периоде, когда температура пошла на спад, ускорять этот процесс дополнительными методами тоже не стоит.
Если неотложная жаропонижающая терапия не дает эффекта – нужно вызывать «скорую» помощь или врача на дом. Стоит помнить при этом, что под эффектом понимается снижение температуры хотя бы на 1 градус, а не до нормальных значений. источник Уход при лихорадке Понятие о лихорадке. Виды, периоды лихорадки. Сестринская помощь пациенту в каждом периоде лихорадки 1. Понятие о лихорадке. Виды, периоды лихорадки Лихорадка (лат. «febris») – это повышение температуры тела, возникающее как активная защитно-приспособительная реакция организма в ответ на разнообразные патогенные раздражители. Лихорадка является ведущим симптомом многих инфекционных заболеваний. Микробы и выделяемые ими продукты (пирогены), с одной стороны, действуют на нервные центры теплорегуляции, возбуждая их, с другой – раздражают белые кровяные тельца (нейтрофилы), которые в ответ на это вырабатывают и выделяют в кровь собственные пирогены. Эти пирогены активно борются с инфекцией. Аналогично этому в ответ на вирусную инфекцию в организме вырабатывается интерферон. Процесс выработки клетками защитных веществ (пирогенов, интерферона) требует больших затрат энергии и может совершаться только при лихорадке, а при нормальной температуре тела прекращается. Лихорадочные реакции могут наблюдаться и при воспалениях неинфекционной природы (асептических), которые вызываются механическими, химическими и физическими повреждениями. Лихорадкой сопровождается также и некроз тканей, развивающийся в результате нарушения кровообращения, например, при инфаркте миокарда. Лихорадочные состояния наблюдаются при злокачественных опухолях, некоторых эндокринных заболеваниях, протекающих с повышением обмена веществ (тиреотоксикоз), аллергических реакциях, при нарушении функций центральной нервной системы (термоневрозах) и т. д. Виды, периоды лихорадки. 1) Виды лихорадки по степени подъёма температуры тела: • Субфебрильная — температура тела 37-38°С • Фебрильная (умеренная) — температура тела 38-39°С • Пиретическая (высокая) — температура тела 39-41°С • Гиперпиретическая (чрезмерная) — температура тела более 41°С — опасна для жизни, особенно у детей. Гипотермией называют температуру ниже 36°С. Максимальная летальная температура 43ºС, минимальная летальная температура 15 — 23ºС. 2)Виды лихорадки по характеру колебаний температуры тела в течение суток: 1. Постоянная лихорадка — колебания температуры тела в течение суток не превышают 1°С, обычно в пределах 38-39 °С. Такая лихорадка характерна для острых инфекционных болезней. При пневмонии, острых респираторных вирусных инфекциях температура тела достигает высоких значений быстро – за несколько часов, при тифах – постепенно, за несколько дней. 2. Ремитирующая, или послабляющая, лихорадка –длительная лихорадка 3. Гектическая, или истощающая, лихорадка -суточные колебания температуры тела очень выражены (3-5 °С) с падением до нормальных или субнормальных значений. Подобные колебания температуры тела могут происходить несколько раз в сутки. Гектическая лихорадка характерна для сепсиса, абсцессов (например, лёгких и других органов), милиарного туберкулёза. 4. Интермитирующая, или перемежающаяся, лихорадка – температура тела быстро повышается до 39-40°С и в течение нескольких часов (т.е. быстро) снижается до нормы. Через 1 или 3 дня подъём температуры тела повторяется. Таким образом, происходит более или менее правильная смена высокой и нормальной температуры тела в течение нескольких дней. Этот тип температурной кривой характерен для малярии и так называемой средиземноморской лихорадки. 5. Возвратная лихорадка – в отличие от перемежающейся лихорадки, быстро повысившаяся температура тела сохраняется на повышенном уровне в течение нескольких дней, потом временно снижается до нормы с последующим новым повышением, и так многократно. Такая лихорадка характерна для возвратного тифа. 6. Извращённая лихорадка – при такой лихорадке утренняя температура тела выше вечерней. Эта разновидность температурной кривой характерна для туберкулёза. 7. Неправильная лихорадка – лихорадка неопределённой длительности с неправильными и разнообразными суточными колебаниями. Она характерна для гриппа, ревматизма. 8. Волнообразная лихорадка – отмечают смену периодов постепенного (за несколько дней) нарастания температуры тела и постепенного же её снижения. Такая лихорадка характерна для бруцеллёза. Виды лихорадки во время болезни могут чередоваться или переходить один в другой. Наиболее тяжелые токсические формы некоторых инфекционных болезней, а также инфекционные болезни у пациентов пожилого возраста, ослабленных людей, детей раннего возраста часто протекают почти без лихорадки или даже с гипотермией, что является неблагоприятным прогностическим признаком. 3)Виды лихорадки по длительности: 4. Хроническая — свыше 45 суток Периоды лихорадки Лихорадка в своем развитии проходит три периода: I — период подъема температуры тела; II – период относительного постоянства температуры тела; III – период снижения температуры тела. В первом периоде лихорадки наблюдается ограничение теплоотдачи, на что указывает сужение кровеносных сосудов кожи и в связи с этим ограничение кровотока, понижение температуры кожи, уменьшение или прекращение потоотделения. Одновременно с этим возрастает теплообразование, увеличивается газообмен. Клинические проявления: слабость, недомогание, головная, мышечная боли, «ломота» во всем теле; (симптомы общей интоксикации). Повышение температуры тела и спазм периферических сосудов вызывают у пациента озноб и дрожь, он не может согреться. Пациент бледен, кожа холодная на ощупь. С прекращением подъема температуры тела и переходом лихорадки во второй период теплоотдача возрастает и уравновешивается с теплопродукцией на новом уровне. Кровообращение в коже становится интенсивным, бледность кожи сменяется гиперемией, температура кожи повышается. Чувство холода и озноб проходят, усиливается потоотделение. Больной жалуется на чувство жара, головную боль, сухость во рту, жажду. Внешний вид — гиперемия лица, кожа горячая на ощупь, трещины на губах. Нередко развиваются учащение дыхания (тахипноэ), частое сердцебиение (тахикардия) и понижение АД (артериальная гипотензия). На высоте лихорадки иногда наблюдаются спутанность сознания, бред, галлюцинации, в дальнейшем потеря сознания. Третий период лихорадки характеризуется преобладанием теплоотдачи над теплопродукцией. Кровеносные сосуды кожи продолжают расширяться, потоотделение усиливается. В зависимости от характера снижения температуры тела различают лизис (греч. «lysis» — растворение) — медленное падение температуры тела в течение нескольких суток и кризис (греч. «krisis» — переломный момент) — быстрое падение температуры тела в течение 5-8 часов. Критическое падение температуры тела сопровождается обильным потоотделением, общей слабостью, бледностью кожных покровов, может развиться коллапс (острая сосудистая недостаточность). Важнейшим диагностическим признаком коллапса выступает падение АД. Снижается систолическое, диастолическое и пульсовое (разница между систолическим и диастолическим) давление. О коллапсе можно говорить при снижении систолического АД до 80 мм рт. ст. и менее. Прогрессирующее снижение систолического АД свидетельствует о нарастании тяжести коллапса. При литическом снижении температуры состояние пациента постепенно улучшается, он много спит, у него появляется аппетит. Сестринская помощь пациенту в каждом периоде лихорадки Особенности ухода за лихорадящими больными Принципы ухода за лихорадящими больными в зависимости от стадии (периода) лихорадки можно кратко сформулировать следующим образом: — в первый период лихорадки необходимо «согреть» больного, — во второй период лихорадки следует «охладить» больного, — в третий период необходимо предупредить падение АД и сердечно-сосудистые осложнения. Помощь в первом периоде Медицинская сестра должна: 1. Обеспечить постельный режим, 3. К ногам положить грелку; 4. Обеспечить обильное горячее питьё (чай, настой шиповника и др.), 5. Контролировать физиологические отправления, 6. Обеспечить постоянное наблюдение за пациентом. Помощь во втором периоде лихорадки Медицинская сестра должна: 1. Следить за строгим соблюдением пациентом постельного режима. 2. Обеспечить постоянное наблюдение за лихорадящим пациентом (контроль АД, пульса, температуры тела, за общим состоянием). 3. Заменить теплое одеяло на легкую простыню. 4. Давать пациенту (как можно чаще!) витаминизированное прохладное питье (морс, настой шиповника). 5. На лоб пациента положить пузырь со льдом или холодный компресс, смоченный в растворе уксуса (2 столовых ложки на 0,5 литра воды) — при выраженной головной боли и для предупреждения нарушения сознания. 6. При гиперпиретической лихорадке следует сделать прохладное обтирание, можно использовать примочки (сложенное вчетверо полотенце или холщовую салфетку, смоченные в растворе уксуса пополам с водой и отжатые, нужно прикладывать на 5-10 мин., регулярно их меняя). 7. Периодически протирать слабым раствором соды ротовую полость, a губы смазывать вазелиновым маслом. 8. Питание осуществлять по диете № 13. 9. Следить за физиологическими отправлениями, подкладывать судно, мочеприёмник. 10. Проводить профилактику пролежней. Помощь в третьем периоде лихорадки При критическом снижении температуры тела пациента медицинская сестра должна: 2. Приподнять ножной конец кровати и убрать подушку из-под головы. 3. Контролировать АД, пульс. 4. Приготовить для п/к введения 10% раствор кофеин-бензоат натрия, кордиамин, 0,1% раствор адреналина, 1% раствор мезатона. 5. Дать крепкий сладкий чай. 6. Укрыть пациента одеялами, к рукам и ногам пациента приложить грелки. 7. Следить за состоянием его нательного и постельного белья (по мере необходимости бельё нужно менять, иногда часто). При литическом снижении температуры тела пациента медицинская сестра должна: 3. Производить смену нательного и постельного белья. 4. Осуществлять уход за кожей. 6. Постепенное расширение режима двигательной активности. Дата добавления: 2018-10-14 ; просмотров: 2669 | Нарушение авторских прав источник ·- парацетамол или ибупрофен внутрь в разовой дозе. ·- папаверина дигидрохлорид или ротаверина гидрохлорид (но-шпа) в возрастной дозировке (папаверина дигидрохлорид 2% — до одного года ·- 0,1-0,2 мл, старше 1 года — 0,2 мл/год жизни, но-шпа 0,05 мл/кг ·- растирание кожи конечностей и туловища, прикладывание теплой грелки к стопам, использование прохладной мокрой повязки на лоб. ·- если желаемого результата не удается достигнуть в течение 30 мин., внутримышечное введение жаропонижающих препаратов: 50% раствор метамизола натрия (анальгин) 0,01 мл/кг детям первого года жизни, старше года — 0,1 мл/год в сочетании с клемастином (супрастин) 2% ·- 0,1-0,15 мл на 1 год жизни, но не более 1,0 мл и папаверина дигидрохлорид 2% — до одного года — 0,1-0,2 мл, старше 1 года — 0,2 мл/год жизни . ·- при отсутствии эффекта в течение 30 мин. — внутривенно дроперидол 0,25% — 0,1 мл/кг. Вопрос№74.Сестринская помощь при рвоте.
Вопрос№75.Сестринский процесс оказания неотложной помощи пациенту при гипертермическом синдроме с «розовой лихорадкой». «Красная» («розовая») лихорадка (сопровождается нормальным самочувствием и розовыми кожными покровами) Неотложная помощь при «розовой» лихорадке. ·- парацетамол внутрь в разовой дозе 10-15 мг/кг. ·- физические методы охлаждения: ребенка максимально обнажить, обеспечить доступ свежего воздуха, обтереть влажным тампоном при температуре воды не менее 37,0″С, дать ребенку обсохнуть, повторить процедуру 2-3 раза с интервалом 10-15 мин., обдувать вентилятором, использовать прохладную мокрую повязку на лоб, холод на область крупных сосудов; ·- внутримышечное введение жаропонижающих препаратов, если желаемого результата не удается достигнуть в течение 30 мин.: 50% раствор метамизола натрия (анальгин) 0,01 мл/кг детям первого года жизни, старше года — 0,1 мл/год. Антигистаминные препараты назначаются только по показаниям. ·- продолжать физические методы охлаждения при необходимости. Вопрос№77.Неотложная помощь при анафилактическом шоке. Анафилакти́ческий шок или анафилакси́я — аллергическая реакция немедленного типа, состояние резко повышенной чувствительности организма, развивающееся при повторном введении аллергена. Для развития анафилактического шока необходимо изменение чувствительности (аллергизация или сенсибилизация) организма к аллергену. Причиной сенсибилизации организма могут быть различные вещества. Наиболее распространенными анафилактогенами являются: лекарственные вещества, в том числе используемые в анестезиологической практике, рентгеноконтрастные средства, препараты плазмы и ее белков. Фактически любое лекарственное средство способно вызвать анафилаксию (за исключением, может быть, «отмытых» эритроцитов). Анафилактический шок — это тяжелая, угрожающая жизни пациента аллергическая реакция немедленного типа, протекающая преимущественно в жидких средах организма с участием системы аллерген-антитело и клиническое проявление которой возникает в ближайшие 2-25 минут после воздействия аллергена на сенсибилизированный организм. Дата добавления: 2018-09-20 ; просмотров: 109 ; ЗАКАЗАТЬ РАБОТУ источник Температура тела человека является постоянной, в отличие от холоднокровных животных, температура тела которых нестабильна и колеблется в зависимости от температуры окружающей среды. В норме температура тела человека имеет очень незначительные колебания в зависимости от времени суток: у здорового человека температура утром несколько ниже, чем вечером. Также у детей температура выше, чем у взрослых, выше она и у женщин во время менструации. Это связано с интенсивностью окислительных процессов. Физиологические колебания температуры тела человека в норме не превышают 1 °С. Процесс поддержания постоянства температуры тела называется терморегуляцией, он обеспечивает образование и выделение тепла организмом. При развитии патологического процесса в организме человека происходит нарушение терморегуляции, которая проявляется через лихорадку. Лихорадкой называется приспособительная реакция организма в ответ на различные раздражители (бактерии, вирусы, распад тканей, паразиты). Бактерии и выделяемые ими продукты жизнедеятельности действуют как на центры терморегуляции человека, так и, раздражая иммунную систему организма, провоцируют выделение в кровь пирогенов. В ответ на вирусную инфекцию вырабатывается интерферон, образование которого требует много энергетических затрат и может происходить только при лихорадке. Выделяют лихорадки инфекционного и неинфекционного генеза. Последние возникают при всасывании продуктов распада поврежденных тканей организма при кровоизлиянии, введении чужеродного белка, отравлении. Для измерения температуры используется медицинский термометр с градуировкой от 34 до 42 °С. Измеряется температура чаще в подмышечной впадине, реже в паховой складке, прямой кишке, во рту. В подмышечной впадине не должно быть воспалительного процесса, потому что это приводит к местному повышению температуры и искажает реальную температуру тела. Перед термометрией подмышечную впадину насухо протирают полотенцем, так как влага также влияет на правильность измерения температуры. Хорошо продезинфицированный градусник нужно встряхнуть, чтобы ртуть опустилась ниже шкалы. Затем его помещают в место измерения температуры нижним концом. Больной должен плотно прижимать градусник к телу в течение 7—10 минут. При бессознательном состоянии больного и возбуждении руку должна придерживать медицинская сестра или сиделка (то же относится и к маленьким детям). Полученные при измерении температуры данные записываются медицинской сестрой в температурный лист, а врачом — в историю болезни. В температурном листе данные термометрии заносятся в соответствии со временем измерения, в результате получается линия, которая называется «температурная кривая». Температурная кривая является графическим отображением клинического течения лихорадки. По степени подъема температуры выделяют следующие виды температурных кривых: субфебрильную — не выше 38 °С, фебрильную — до 39 °С, высокую 39—40 °С, чрезвычайно высокую — выше 40 °С. Выделяют несколько видов лихорадки по высоте, длительности, характеру колебаний температуры. По характеру колебаний температуры различают следующие виды: • постоянная лихорадка (Jebris continua) — высокая, длительная лихорадка с суточными колебаниями температуры не более 1 °С. Такой тип характерен для сыпного и брюшного тифа, крупозной пневмонии; • послабляющая лихорадка (Jebris remittens) — лихорадка с суточными колебаниями температуры более 1 °С. Наблюдается при нагноительных заболеваниях, очаговом воспалении легких; • перемежающая лихорадка (Jebris intermittens) — лихорадка встречается при малярии. Сходна с гектической. Повышение температуры может длиться от 1 ч до нескольких часов, повторяется через 1—2 дня в зависимости от типа возбудителя; • истощающая, или гектическая, лихорадка (Jebris hectica) — лихорадка длительная, с суточными колебаниями в 4—5 °С и падением температуры до нормальных цифр. Встречается при туберкулезе легких, сепсисе; • извращенная лихорадка (Jebris inverse.) — лихорадка сходна с гектической. При этом типе утром отмечается максимальный подъем температуры, а вечером она снижается до нормальных цифр. Встречается при туберкулезе и сепсисе; • атипическая лихорадка (Jebris irregularis) — этот тип лихорадки характеризуется неопределенной длительностью и неправильными, разнообразными суточными колебаниями температуры. Встречается при многих заболеваниях; • возвратная лихорадка (Jebris reccurens) — лихорадка характеризуется закономерной сменой лихорадочных и безлихорадочных периодов и продолжается несколько дней. Размах температуры при этом может быть до 4—5 °С. Характерна для возвратного тифа; • волнообразная лихорадка (Jebris undulans) — обусловлена сменой периодов постепенного увеличения температуры до высоких цифр и постепенного снижения ее до субфебрильных или нормальных цифр. Встречается при бруцеллезе и лимфогранулематозе. Уход за лихорадящими больными имеет большое значение для облегчения состояния больного, его выздоровления. В процессе ухода важна работа медицинской сестры, которая при непосредственном общении с больным наблюдает за динамикой его состояния, отмечает появление новых симптомов. Медицинская сестра проводит лечебные и гигиенические мероприятия, раздает лекарственные препараты в определенное время и следит за их приемом. Немаловажную роль играют прием и введение лекарственных средств больному по часам, так как задержка или пропущенный прием приводят к сбою лечебного процесса и задержке выздоровления. Медсестре у постели тяжелого больного необходимо знать симптомы осложнений заболевания, опасные для жизни, уметь вовремя заметить их, сообщить врачу и оказать экстренную помощь. Для ухода за лихорадящими больными нужно знать о стадиях болезненного процесса. Стадии можно легко определить при кратковременной лихорадке (малярия, грипп) и трудно — при длительном. Каждая стадия имеет свою симптоматику и особенности течения, поэтому уход за больным в разные стадии лихорадочного процесса имеет свои особенности. В первой стадии нарастания температуры теплопродукция значительно преобладает над теплоотдачей. Эта стадия может длиться от нескольких часов до нескольких дней. Объективно она проявляется головной болью, болью в мышцах, слабостью, жаждой, иногда отмечается побледнение конечностей. Быстрый подъем температуры обычно переносится больным плохо из-за сотрясающих тело ознобов. Больного следует прежде всего согреть: укрыть теплым одеялом, обложить теплыми грелками (во избежание ожогов грелка не должна быть очень горячей и соприкасаться с телом, для этого ее лучше завернуть в полотенце), дать больному выпить горячий сладкий чай, отвар трав. В этой стадии нужно следить за состоянием больного, его органов и систем (измерять артериальное давление, пульс, следить за диурезом). Во второй стадии максимального подъема температуры наблюдается относительное равновесие между теплопродукцией и теплоотдачей. Это наиболее устойчивый период лихорадочного процесса. Длительность его также может быть от нескольких часов до нескольких дней. Прекращается подъем температуры, в результате проходит озноб, уменьшается дрожь в мышцах (следовательно, и боль в них), снижается спазм периферических сосудов, появляется гиперемия (покраснение) кожных покровов. Больные в этой стадии жалуются на головную боль, слабость, сухость во рту, чувство жара. Отмечаются учащенное сердцебиение (тахикардия), учащенное дыхание (тахипноэ), может наблюдаться снижение артериального давления — гипотония. В этой стадии происходит нарушения обмена веществ. В организме начинают подвергаться распаду углеводы, жиры, белки, одновременно с этим в связи со снижением переваривания и всасывания уменьшается поступление в организм питательных веществ. Все это приводит к истощению организма. Больные худеют. В этой стадии большое внимание надо уделять состоянию сердечно-сосудистой системы, своевременно назначать препараты для урежения пульса, при гипотонии поддерживать артериальное давление на нормальном уровне. Больным необходимы обильное витаминизированное питье, прием жаропонижающих средств. В третьей стадии при снижении температуры теплопродукция снижается, теплоотдача повышена. Снижение температуры может происходить по типу лизиса — это медленное, длительное снижение температуры, или но типу кризиса, когда температура снижается быстро в течение нескольких часов. Критическое снижение температуры тяжело переносится больными в связи с тем, что возникают симптомы острой сердечной недостаточности. Выделяют три стадии лихорадочного процесса: • стадия нарастания температуры; • стадия максимального подъема температуры, • стадия снижения температуры. Резкое снижение температуры ниже нормального уровня протекает с ухудшением общего состояния больного. У больного возникают общая слабость, жажда, вновь может появиться озноб. Кожные покровы бледнеют, выступает холодный пот, снижается артериальное давление, учащается пульс, но становится малым, мягким, дыхание частое. Развивается коллапс. При благоприятном течении критического снижения температуры у больного отмечается повышенное потоотделение, дыхание и пульс сохраняются в норме, лихорадочное возбуждение проходит, больной засыпает. Тяжесть течения периодов лихорадочного процесса зависит от заболевания, вызвавшего лихорадку, общего состояния организма, функционального состояния нервной, эндокринной, сердечно-сосудистой системы больного, интенсивности окислительных процессов. При повышении температуры происходит нарушение обмена веществ в организме. Нарушается водно-солевой баланс, повышается жировой обмен, увеличивается выделение азота с мочой, повышается уровень сахара в крови, нередко наблюдается глюкозурия. При лихорадке наблюдается учащение числа сердечных сокращений на 10 ударов в минуту при повышении температуры на 1 °С. Также соответственно повышению температуры и частоты сердечных сокращений происходит учащение дыхания. Повышение температуры отражает состояние реактивности организма, его возможности в борьбе с инфекцией. Но не всегда возможно расценивать лихорадку как благоприятный для организма больного процесс. Чрезмерное повышение температуры, как и снижение ее ниже нормы, всегда тяжело переносится больными и оказывает неблагоприятное воздействие на организм, поэтому в лечении лихорадки необходим индивидуальный подход к каждому больному. Больным с лихорадкой требуются особое внимание и уход. В различные периоды лихорадочного процесса уход за больным имеет свои особенности. При гипертермии больному нужно обеспечить покой, постельный режим. Больного следует тепло укрыть, при необходимости (при потрясывающем ознобе) согреть грелками. Его нужно поить горячим сладким чаем. В период максимального подъема температуры в результате возбуждения центральной нервной системы возможно неадекватное поведение больного: он может выскочить из палаты, выпрыгнуть из окна и т.д. Таким больным требуется постоянное наблюдение медицинской сестры. Она должна следить за частотой пульса, уровнем артериального давления. При ухудшении состояния больного постовая медсестра должна немедленно сообщить об этом врачу. При высоких цифрах температуры, больших ее колебаниях, длительном течении лихорадочного процесса больной сильно истощается. Для поддержания организма больного, восполнения энергетических затрат, повышения его сопротивляемости необходимо в рацион больного включать высококалорийные, высокобелковые и легкоусвояемые продукты питания в жидком или полужидком виде. Больного можно кормить куриными бульонами с протертыми овощами, кашами. В период повышения температуры у больного снижен аппетит, поэтому необходимо больного кормить часто, но маленькими порциями. При гипертермии в организме больного накапливаются токсические продукты, которые оказывают повреждающее действие на клетки организма. Для выведения токсических веществ больному необходимо обильное, витаминизированное питье, можно давать больному фруктовые и ягодные соки, морсы, минеральную воду без газа (для профилактики метеоризма). В рационе больного ограничивается потребление поваренной соли. В этом периоде у больного отмечается сухость во рту, могут появляться небольшие язвочки (афтозный стоматит), трещины в углах рта. Для облегчения состояния медсестра должна смазывать ротовую полость больного раствором фурацилина (нитрофурал), язвочки обрабатывать 3%-ным раствором перекиси водорода, трещины смазывать стерильным вазелиновым маслом или любым жирным кремом. При чрезмерном повышении температуры у больного может наблюдаться резкая головная боль, для ее уменьшения на лоб кладут пузырь со льдом или холодный компресс. Для этого в холодной воде (лучше со льдом) смачивают кусок сложенной в несколько слоев гигроскопической ткани, слегка отжимают и накладывают на лоб. Через 3—5 минут его заменяют на другой, и так можно продолжать в течение часа. Иногда в воду добавляют уксусную кислоту. Для снижения температуры применяют также обтирания прохладной водой. Для профилактики осложнений со стороны сердечно-сосудистой системы можно протирать область крупных сосудов, сердца водкой. Медицинская сестра должна следить, чтобы больной не мерз, чтобы в палате не было сквозняков, шума. Медицинская сестра должна ухаживать за кожей больного, проводить профилактику пролежней. При запорах делается очистительная клизма. Нередко постановка очистительной клизмы способствует снижению температуры и нормализации состояния больного. При тяжелой лихорадке физиологические отправления больной должен совершать в постели в судно. При критическом снижении температуры у больного развивается острая сердечно-сосудистая недостаточность, которая проявляется резким снижением артериального давления, учащением пульса, дыхания, обильным потоотделением, кожа бледнеет, становится холодной. Это состояние требует срочной медицинской помощи. Медицинская сестра должна срочно сообщить врачу и быстро выполнять его назначения. Больному вводят препараты, повышающие артериальное давление: кофеин, адреналин. В этом состоянии ему следует сменить нательное и постельное белье, его необходимо согреть, дать горячее питье. Критическое падение температуры встречается при крупозной пневмонии, малярии, гриппе. При литическом снижении температуры (медленном, постепенном) состояние больного обычно не ухудшается. Возникает небольшое потоотделение, слабость, больной может уснуть. Сон в этом случае — лучшее лекарство! источник |

