Геморрагическая лихорадка Марбург (ГЛ Марбург) считается «родной сестрой» лихорадки Эбола в силу схожести причин возникновения болезни, клинических симптомов и проводимого лечения. Эпидемиологическая ситуация с данной болезнью также серьезная по причине возможности передачи вируса от человека к человеку, а отсутствие специфического лечения и профилактики объясняет высокую летальность и невозможность предотвратить массовость поражения.
Геморрагическая лихорадка Марбург (ГЛ Марбург, Marburg disease, ГЛ Мариди) – острая особо опасное высоко заразное вирусное заболевание с наличием природных очагов, способное передаваться от человека к человеку, характеризующееся тяжелым течением с поражением многих органов и систем и высокой детальностью (от 25 до 85%).
Впервые о вирусе Марбург заговорили после вспышек 1967 года в Германии (г. Марбург и Франкфурт-на-Майне) и в Сербии (Белград). В Германии заболело 29 человек, среди которых 7 скончались (24% летальности). В Сербии заболело 2 человека, оба выжили. Причиной заболевания стали ткани африканских зеленых мартышек, привезенных из Уганды для лабораторных исследований. Именно по названию города, где зарегистрированы первые случаи болезни, и названа лихорадка. В последующие годы с различной частотой вспышки лихорадки регистрировались в Кении, Анголе, Уганде, Конго, Южной Африке. Наиболее крупные вспышки возникли в 1998-2000 г в Конго (заболело 154 человека, из которых 128 с летальным исходом, летальность 83%) и в 2005 году в Анголе (заболевших 374 человека и 329 умерло, летальность 88%). Последние 2 случая, не связанных между собой, датированы 2008 годом после посещения пещер в Уганде с обитавшими там летучими мышами (В Нидерландах пациент погиб, в США выжил).
Географически вирус Марбург циркулирует в природных очагах Африки, как экваториальной, так и южной ее части. Ареал распространенности вируса Марбург включает такие страны как Демократическая Республика Конго (Заир), Кения, Судан, Либерия, Гвинея, Габон, Центральная Африканская Республика, Южная Африканская республика и другие.
Возбудитель ГЛ Марбург – вирус, относящийся к семейству Филовирусов (Filoviridae), роду Lissavirus. Это РНК-содержащий вирус с характерным полиморфизмом от формы спирали до слегка закругленной формы, с длиной вириона от 665 до 1200 нм. Состав вириона представлен 7 белками, что сближает вирус Марберга с «собратом» — вирусом Эбола. Вирус Марбург достаточно устойчив к высоким температурам, выдерживает нагревание до 60º в течение 30 минут. Ультрафиолетовые лучи вызывают гибель вируса через 2 минуты. Чувствителен к ряду дезинфицирующих средств – эфиру, хлороформу, ацетону, формальдегиду, метиловому и этиловому спиртам. Вирус относится к I группе патогенности (как и вирус Эбола, вирус Марбург представляет высокую индивидуальную и общественную опасность).
Источник инфекции при Лихорадке Марбург — это африканские зеленые мартышки Cerсopithecus aethiops и плотоядные летучие мыши Rousettus aegypti. Животные могут переносить заболевание бессимптомно (инаппарантно), но не утрачивать способность инфицировать людей. Определенную опасность представляют животные, перевозимые с разными целями в другие страны.
Лихорадка Марбург. Источник заражения
Больной человек заразен для окружающих. От больного вирус может выделяться с носоглоточным содержимым, мочой, кровью и другими биологическими жидкостями. Также как и при ГЛ Эбола больной ГЛ Марбург заразен с первых часов возникновения симптомов болезни, продолжает быть активно заразным в течение 3х недель. Есть данные, что вирус может сохраняться в организме переболевшего в течение 2х месяцев (фактор передачи – инфицированная сперма).
Механизмы заражения схожи с таковыми при ГЛ Эбола. Ведущий механизм – контактно-бытовой, а путь – контактный. При попадании выделений больного на кожу и слизистые оболочки вирус через микротравмы способен проникать в организм. Доказан половой путь передачи вируса Марбург. Аэрогенный механизм не исключается в плане распространения вируса с носоглоточной слизью при чихании, кашле.
Первичная инфекция нередко может возникнуть после посещения рудников, разочных пещер с обитавшими там летучими мышами. Среди людей особое значение имеют ритуальные захоронения в африканских семьях, где с телом умершего от ГЛ Марбург имеют прямой незащищенный контакт все родственники. Также фактором передачи может стать многоразовый медицинский инструментарий, а также случайные уколы или проколы использованными медицинскими иглами.
Восприимчивость организма человека высокая независимо от возраста и пола. Заболевают большинство из тесно контактирующих с больным людей. Какие либо закономерности возникновения вспышек среди людей, а также сезонность инфекции не выявлены.
Иммунитет после перенесенной ГЛ Марбург стойкий и длительный, повторные случаи болезни не встречаются.
1. Входные ворота инфекции – микротравмированные кожные покровы и слизистые оболочки глаз,
ротовой полости, на которые попал вирус. Первичного аффекта (характерных изменений во входных воротах) нет. Затем вирус лимфогенно достигает регионарных лимфатических узлов, а затем проникает в общий кровоток (вирусемия, токсинемия), что проявляется в виде выражнного общего инфекционно-токсического синдрома (лихорадка и симптомы интоксикации).
2. С током крови вирус заносится в различные органы и системы, вызывая поражение печени, почек,
миокарда, головного мозга, костного мозга, яичек, легких, селезенки и других. Вирус продолжительное время может выявляться в сперме, крови – в среднем до 8 недель, а по некоторым данным до 12 недель. В пораженных органах вирус размножается и вызывает воспалительную реакцию, некроз клеток, приводящих к нарушению их функции (полиорганная недостаточность).
3. Вирус тропен к эндотелию кровеносных сосудов, что приводит к запуску ДВС-синдрома (синдрома
диссеминированного внутрисосудистого свертывания), что клинически проявляется геморрагическим синдромом различной степени выраженности (от кожных проявлений в виде петехий до внутренних кровотечений, в том числе и в жизненно-важные органы). Летальный исход может наступить от кровоизлияния в головной мозг, миокард, надпочечники.
Инкубационный период (с момента инфицирования до появления первых симптомов болезни) длится от 1 до 9 дней. Какие-либо симптомы-предвестники отсутствуют.
1. Начальный период достаточно выраженный. Начало болезни острое – резко повышается
температура до фебрильных цифр (выше 39º), потрясающий озноб. Температура сопровождается симптомами интоксикации: выраженная головная боль интенсивного и разлитого характера, боли в грудной клетке, затруднения при дыхании, сухой кашель, першение в горле. При осмотре – покраснение (гиперемия) слизистой оболочки зева, может появиться энантема (сыпь на слизистой ротовой полости) в виде пузырьков (везикул), эрозий. Отмечается болезненность мышц челюстей и шеи при жевании, движении головы.
2. На 3-4 день болезни присоединяются симптомы поражения желудочно-кишечного тракта:
тошнота, рвота, боли в животе различного характера с преобладанием схваткообразных, нарушения стула с появлением водянистого, с патологическими примесями (кровь и слизь). Некоторые больные жалуются на кровь и желчь в рвотных массах, сгустки крови в стуле (мелена). Нарушения стула отмечают подавляющее большинство больных (до 85%), длится данный синдром около недели с момента появления. При запаздывании помощи может развиться осложнение: обезвоживание различной выраженности.
3. Приблизительно в те же сроки (с 3-6 дня) появляются симптомы геморрагического синдрома
(носовые, маточные, желудочно-кишечные кровотечения).
4. На 5-7 день болезни появляется экзантема (сыпь на коже) на лице, конечностях, туловище,
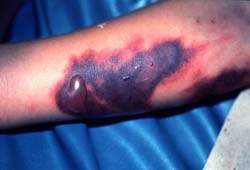
которая имеет кореподобный характер (пятнисто-папуллезный), иногда с появлением единичных везикул (пузырьков). Сыпь появляется у ½ больных. Больных беспокоит кожный зуд. У большинства пациентов появляются петехии (точечные кровоизлияния на коже) – признак начала геморрагического синдрома, однако могут быть и экхимозы (крупные геморрагические элементы). В это же время видны кровоизлияния и на слизистых оболочках (ротовая полость, конъюктива глаз).
5. Максимальная выраженность симптомов ГЛ Марбург проявляется в начале-конце 2-й недели. У
пациентов развиваются осложнения, порой не совместимые с жизнью: инфекционно-токсическая энцефалопатия с отеком головного мозга, судорожным синдромом, остановкой жизненно-важных функций (дыхание, сердцебиение); выраженное обезвоживание; инфекционно-токсический шок; психические нарушения; миелиты; орхиты; максимальная выраженность ДВС-синдрома с кровоизлиянием в головной мозг, надпочечники, миокард и другие органы. Летальный исход может наступить на 2й неделе от начала болезни. Летальность до 50-85%.
В случае выздоровления болезнь длится до 12-14 дней. В период реконвалесценции может сохраняться слабость, небольшие нарушения стула, выпадение волос.
В общем анализе крови: снижение количества лейкоцитов, тромбоцитов, изменение формы клеток крови (результат токсического действия вируса), базофильная зернистость эритроцитов.
Предварительный диагноз – клинико-эпидемиологический. На первое место ставится эпидемиологический анамнез (наличие природного очага болезни – проживание в нем или кратковременное пребывание, контакт с животными в очаге инфекции, а также контакт с лихорадящими больными без каких-либо средств защиты). Клинически заболевание нужно дифференциироватьс геморрагическими лихорадками другой этиологии (Эбола, Ласса, желтой), малярией, брюшным тифом, сыпным тифом, менингококковой инфекцией, корью, дифтерией, ангинами других причин и прочими заболеваниями.
Окончательный диагноз ставится с помощью лабораторной диагностики, которая включает в себя:
1. Общий анализ крови (лейкопения, тромбоцитопения, анизацитоз, пойкилоцитоз, базофильная зернистость эритроцитов); биохимические исследования (билирубинемии, гиперферментемия при патологии печени, увеличение мочевины и креатинина при поражении почек и другие); изменения спинно-мозговой жидкости при менингитах, энцефалитах.
2. Инструментальная диагностика (рентгенография, УЗИ, ЭКГ)
3. Специфические анализы проводятся в специально оборудованных лабораториях для работы с
инфекционными агентами I класса опасности. Весь персонал в специальной защитной одежде, после взятия материала его специально упаковывают, маркикуют и доставляют в лабораторию в металлических биксах с сопровождающим, который проинструктирован о том, что биоматериал представляет высокую биологическую опасность для окружающих. Анализ включает исследование крови на антиген и антитела к вирусу Марбург методом ИФА, РН, ПЦР, ELISA, выявление вируса в клеточных культурах.
Лечебные мероприятия включают ряд основных принципов:
Организационно-режимные мероприятия – немедленная госпитализация больных в
инфекционный стационар, быстрая изоляция больного, соблюдение требований эпидемиологической безопасности – весь персонал должен быть проинструктирован о механизме передачи, работа в специальных костюмах с максимальной защитой кожных покровов и слизистых оболочек (противочумный костюм I типа, сейчас имеются современные модификации), химически и физически щадящая диета для пациента, достаточный водно-питьевой режим.
Лечебные мероприятия. Специфического лечения при ГЛ Марбург нет. Все лечебные
мероприятия сводятся к патогенетическому и симптоматическому лечению: поддержание жизненно-важных функций организма больного путем проведения дезинтоксикации (снижение лихорадки и интоксикации при внутривенном введении детоксирующих коктейлей, профилактика развития шока), регидратации (восполнение потерянных объемов жидкости), коррекция тромбо-геморрагического синдрома, гормонотерапия, иммунотерапия и многое другое.
Выписка пациентов проводится при полном клиническом выздоровлении и 3-хкратных результатах вирусологического обследования, но не ранее, чем через 21 день от начала болезни.
ГЛ Марбург, работа с пациентом
— Проведение противоэпидемических мероприятий в природных очагах заболевания:
• при подозрении на вспышку ГЛ Марбург закрытие данной территории на карантин (запрещается въезд и выезд населения в пределах территории карантина, вывоз и ввоз животных),
• работа всего медицинского персонала в специальных костюмах для особо опасных высококонтагиозных инфекционных заболеваний (обязательна маска или лицевой щиток, очки, халаты с длинными рукавами, перчатки),
• активное выявление больных, изоляция пациентов с соблюдением всех правил эпидемической безопасности, все предметы обихода для пациента должны быть индивидуальными,
• своевременная кремация умерших от ГЛ Марбург либо захоронение после тщательной дезинфекции останков,
• выявление контактных с больным лиц, установление карантинных мероприятий – наблюдение за контактными в течение 21 дня (измерение температуры, обследование объективного статуса), причем данный срок устанавливается для всех высококонтагиозных геморрагических лихорадок, к которым относится и ГЛ Марбург,
• всем контактным вводится специфический иммуноглобулин, который желательно ввести как можно раньше,
• информационная работа с местным населением в эндемичном очаге (информирование о причинах болезни, механизмах заражения, необходимости обращения за медицинской помощи, недопущения укрывания больных в семейных очагах, мерах предосторожности по недопущению дальнейшего распространения инфекции, все продукты животного происхождения – мясо, кровь, молоко подвергать тщательной тепловой обработке),
• текущая дезинфекция в очагах проводится с помощью 2% раствора фенола с добавлением 0,5% гидрокарбоната натрия 1:500, йодоформ 450 г на 1 мл активного йода с добавлением 0,2% натрия нитрата,
• при работе в рудниках и пещерах, где обитают летучие мыши не пренебрегать индивидуальными средствами защиты (маски,перчатки).
ГЛ Марбург, работа на вспышке в Анголе
— Также проводятся мероприятия с целью недопущения завоза инфекции из Африки на другие
континенты (контроль за приезжающими из Центральной и Южной Африки, выявление риска инфицирования, при наличие риска заражения вирусом Марбург установление карантина на 21 день).
— Работа ветеринарного надзора в эндемичных регионах (контроль за свиноводческими и
обезьяньими фермами – чистка и дезинфекция с использованием дезинфицирующих средств, забой инфицированных и больных животных).
— Профилактика лабораторного заражения – работать с материалом от больных должен
специально обученный персонал в специально оборудованных лабораториях и при наличии средств индивидуальной защиты.
Специфическая профилактика (вакцина) отсутствует.
источник
Лихорадкой Марбург называют остро возникающее инфекционно-вирусное заболевание, характеризующееся тяжелым поражением капилляров, интоксикацией, полиорганными поражениями, и вызывающееся содержащим РНК вирусом из семейства Filovir >
Геморрагическая лихорадка Марбург (ГЛМ) выделяется инфекционистами как особо опасная природно-очаговая инфекция. Это вирусное заболевание по праву называют карантинным, так как оно способно вызывать масштабные эпидемии и приводить к наступлению большого количества летальных исходов (от 25 до 85 %). Вирус Марбург выявляется в южной и экваториальной части африканского континента: ареал распространения данной инфекции включает такие государства:
Впервые вспышка рассматриваемой в этой статье инфекции была зарегистрирована в 1967 году в немецких городах Марбурге и Франкфурте-на-Майне, в которые были завезены инфицированные африканские зеленые мартышки. Этот географический факт и предопределил ее название. Также в медицинской литературе иногда можно встретить и другие названия-синонимы:
- геморрагическая лихорадка Мариди;
- болезнь Марбурга;
- заболевание зеленых мартышек.
Вспышки ГЛМ наблюдалась в Уганде, Кении, ЮАР, Анголе, Конго, Судане и Сербии. А самые крупные эпидемии этого опасного недуга возникали в Анголе (в 2005 году умерло 329 больных из 374) и Конго (в 1998-2000 годах умерло 128 людей из 154 заразившихся). Такие высокие показатели летальности (88 и 83 %) указывают на высокую актуальность необходимости поиска решения многих проблем, связанных с разработкой методов лечения и предупреждения этой смертельно опасной инфекции.
Художественное изображение вспышки похожей геморрагической лихорадки представлено в известном фильме «Эпидемия» (США, 1995 г.).
Развитие лихорадки Марбург провоцируется филовирусом из семейства Filoviridae и рода Lissavirus. В состав этого вируса входит РНК и липопротеин, а его представленный 7 белками вирион делает его очень схожим с вирусом Эбола. Эти два микроорганизма отличаются своими антигенными структурами.
Вирус Марбург характеризуется полиморфизмом, так как его форма может быть закругленной или спиралевидной, а длина варьирует от 665 до 1200 нм. Во внешней среде он среднеустойчив, но устойчив к высоким температурам (при нагревании до 60 °С остается жизнеспособным на протяжении получаса). Под воздействием УФ-лучей вирус сохраняется на протяжении 2 минут, кроме этого, он чувствителен к ряду дезинфицирующих средств:
- хлороформу;
- ацетону;
- этиловому и метиловому спирту;
- эфиру;
- формальдегиду.
Марбургский вирус, как и вирус Эбола, относят к I группе патогенности, так как они способны представлять существенную эпидемиологическую опасность для общественности и зараженных. Источниками этого вируса являются:
- зеленые мартышки Cerсopithecus aethiops, обитающие в Африке;
- летучие мыши Rousettus aegypti, живущие в естественных пещерах или рудниках.
Эти представители фауны способны переносить недуг инаппарантно (то есть без проявления симптомов). Однако при этом они могут инфицировать человека, побывавшего с ними в контакте (например, побывавшего в пещере или руднике на экскурсии). Также резервуарами инфекции могут являться привозимые из Африки животные.
После инфицирования больной становится заразным для других людей. Он выделяет вирус с биологическими жидкостями:
- истечениями из носа и глотки;
- кровью;
- мочой.
При ГЛМ инфицированный становится опасным для окружающих уже с первых часов появления признаков недуга, а опасным он остается на протяжении 3 недель. По некоторым данным вирус Марбург может сохраняться в крови переболевшего около 2 месяцев.
Механизм инфицирования при этой лихорадке такой же, как и при лихорадке Эбола. Самым частым путем распространения инфекции является контактно-бытовой.
- После попадания на кожные покровы или слизистые РНК-вирус через микротравмы и микротрещинки проникает в организм. Заражение может происходить при контакте с мочой, кровью или выделениями из носоглотки. Они могут вследствие разных причин попадать на различные предметы, которые после этого становятся источником опасности.
- Известны случаи, когда инфицирование происходило среди медперсонала, ухаживающего за больными ГЛМ.
- Кроме этого, не исключается и воздушно-капельный путь заражения – ведь после чихания или кашля капельки инфицированных выделений из носа и глотки тоже могут попадать на кожу и слизистые оболочки, являющиеся входными воротами для инфекции.
В литературе можно встретить описания и других, более редких, механизмов передачи вируса Марбург:
- повторное применение одноразовых шприцев или игл;
- неправильная дезинфекция и стерилизация многоразового медицинского инструментария;
- незащищенные половые контакты.
Сезонность для ГЛМ нехарактерна. После выздоровления у переболевшего формируется длительный иммунитет, и пока случаи повторного инфицирования не описаны.
Воротами для проникновения вируса служат микроповреждения на коже и слизистая носоглотки и глаза. После поступления в организм возбудитель ГЛМ диссеминирует (то есть распространяется) в органы (печень, надпочечники, костный мозг, почки, селезенку, сердце, легкие, яички и др.) и ткани. Там он размножается, вызывает поражение клеток и возникновение очагов кровоизлияний и некроза (так называемые полиорганные поражения). Кроме этого, массивная вирусемия провоцирует:
- подавление иммунитета;
- развитие капилляротоксикоза;
- нарушение микроциркуляции;
- возникновение ДВС-синдрома.
После внедрения вируса в организм у инфицированного через 2-21 день возникают первые признаки ГЛМ. Начало этой лихорадки всегда острое:
- Вначале у больного повышается температура до высоких цифр (39-40 °С).
- Возникают проявления интоксикационного синдрома, озноб, головные боли, ощущения разбитости и выраженной слабости.
- Он предъявляет жалобы на боли в мышцах и суставах.
С первых дней инфекции у пациента выявляются симптомы конъюнктивита и экзантемы (кореподобной сыпи), а на слизистой рта возникают эрозии. Через 3-4 суток появляются:
- боли в животе схваткообразного характера;
- водянистый понос;
- рвота.
Эти признаки поражения пищеварительного тракта вызывают развитие обезвоживания, ухудшающего общее состояние больного в еще большей мере. Диарея при ГЛМ наблюдается примерно у 83 % инфицированных и продолжается на протяжении 7 дней, а рвота присутствует реже, выявляется у 68 % пациентов и длится 4-5 дней.
Спустя 5-6 дней у больного возникает макулопапулезная сыпь, которая в ряде клинических случаев сопровождается ощущением зуда и последующим шелушением кожных покровов. Обычно она локализуется на лице, туловище, руках и шее. У некоторых инфицированных на фоне макулопапулезных высыпаний (пятен) присутствуют везикулы (пузырьки).
После этого лихорадка Марбург принимает геморрагическое течение. У больного возникают следующие симптомы:
- кровоизлияния на кожных покровах и конъюнктиве;
- возникновение кровотечений: из носа, матки, ЖКТ, десен.
Примерно к 8-му дню ГЛМ у пациентов выявляются признаки полиорганных поражений тканей сердечной мышцы, почек, мозга и печени. Из-за поражения центральной нервной системы у больного возникают следующие симптомы:
Интоксикация, обезвоживание и геморрагические проявления достигают пика своего развития на второй неделе лихорадки Марбург. В тяжелых случаях именно в эти сроки пациенты могут погибать из-за следующих состояний:
При проведении диагностики зараженных вирусом Марбург в развернутом клиническом анализе крови выявляется:
- базофильная зернистость эритроцитов;
- тромбоцитопения;
- лейкопения;
- анизоцитоз;
- пойкилоцитоз.
При исследовании цереброспинальной жидкости пациентов с симптомами поражения ЦНС изменения не выявляются.
Выздоровление при лихорадке Марбург всегда длительное. Обычно оно занимает до 21-30 дней. В этот период у инфицированных могут возникать:
- облысение;
- головные боли;
- астенизация;
- миалгии;
- эпизодические боли в животе;
- нарушения аппетита;
- продолжительные психические расстройства.
Позднее у переболевшего могут развиваться такие остаточные явления ГЛМ:
- энцефалит;
- увеит;
- орхит;
- пневмония;
- атрофия тканей яичек;
- миелит;
- нарушения в психике;
- изменения в интеллектуальных способностях.
Показатели по смертям пациентов с этой геморрагической лихорадкой очень высоки – 25-88 %. Обычно больные умирают на 8-17 сутки от осложнений, вызванных геморрагическими проявлениями.
При постановке диагноза «лихорадка Марбург» врач руководствуется данными об эпидемиологической обстановке и полученными результатами осмотра пациента. Для утверждения окончательного диагноза всегда проводятся лабораторные исследования.
- При сборе анамнеза доктор всегда задает вопросы о фактах нахождения в природных и географических очагах этой вирусной инфекции и контакта с заболевшими ГЛМ.
- При оценке анализов крови (клинического и биохимического) специалист обращает внимание на присутствие сниженного уровня тромбоцитов и лейкоцитов, повышение показателей печеночных ферментов.
- Для окончательного подтверждения диагноза проводятся серологические анализы (ИФА, РИФ, РН, ОТ-ПЦР, РСК). Они дополняются электронно-микроскопическими и молекулярно-биологическими методиками. Тестирование таких материалов выполняется только в специализированных лабораториях, в которых может обеспечиваться предельно максимальная безопасность.
ГЛМ всегда сопровождается поражением внутренних органов. Для оценки их состояния пациенту назначается выполнение следующих исследований:
- УЗИ органов брюшной полости и яичек;
- ЭКГ;
- клиническое исследование мочи;
- коагулограмма;
- КОС (анализ кислотно-основного состояния крови).
Диагностика больного дополняется консультациями:
- невролога;
- гематолога;
- кардиолога;
- гастроэнтеролога;
- офтальмолога;
- нефролога.
Для исключения ошибок выполняется дифференциация инфекции с другими лихорадками геморрагического характера:
Пока ученые не смогли создать лекарственные средства, которые бы обеспечивали этиотропное лечение лихорадки Марбург. Для облегчения состояния пациентов применяются средства для симптоматической и патогенетической терапии.
Все больные с подозрением на эту инфекцию обязательно госпитализируются в специализированный стационар, в котором возможна их изоляция в отдельных боксовых палатах. При уходе за такими пациентами персонал обязан соблюдать правила повышенного санитарно-эпидемиологического контроля, обеспечивающего безопасность окружающих:
- организуется усиленный дезинфекционный режим;
- используются специальные средства защиты для медицинских работников (противочумный костюм первого типа или его современные модификации);
- все манипуляции больным проводятся с соблюдением особой безопасности.
В план лечения включают дезинтоксикационные мероприятия и предпринимают меры для регидратации организма. Также больному, страдающему от геморрагического синдрома, выполняются переливания тромбоцитарной массы. Если у пациента выявляются осложнения, вызванные бактериальной инфекцией, то в план терапии добавляют антибактериальные препараты.
Всем больным с ГЛМ рекомендуется достаточное потребление воды, растворов для оральной регидратации и соблюдение щадящей (химически и физически) диеты.
В медицинской литературе появляются данные о том, что при ГЛМ эффективно:
- применение интерферонов;
- внутривенное введение плазмы переболевших;
- назначение плазмафереза.
Выписка пациента из стационара может выполняться только при клиническом выздоровлении, которое подтверждается трехкратным результатом вирусологического анализа. Эта мера может предприниматься не ранее, чем через 21 день после возникновения первых симптомов инфекции.
Лихорадка Марбург всегда опасна и несет угрозу для населения в местах вспышки инфекции. Прогноз этого заболевания серьезен, так как вирус способен приводить к развитию осложнений, грозящих:
- инвалидизацией больного;
- летальным исходом (показатели смертности крайне высоки и составляют 25-85 %).
Именно поэтому при выявлении случаев заболеваемости ГЛМ всегда соблюдаются особенные меры предосторожности. Для этого проводится оповещение общественности о возникновении инфекции и необходимости соблюдения правил ее неспецифической профилактики. Лечение инфицированных должно проводиться только в специализированных стационарах с боксами для изоляции.
К сожалению, пока ученые не смогли разработать специфических мер профилактики и вакцины от лихорадки Марбург нет.
Для предупреждения распространения инфекции в очагах вспышек ГЛМ должны проводиться следующие профилактические мероприятия:
- При выявлении зараженных территория должна закрываться на карантин: запрещается выезд и въезд населения, ввоз или вывоз животных.
- Все, кто принимает участие в борьбе с этим вирусным недугом, обязаны носить специальные костюмы, защищающие от особо опасных инфекций, лицевой щиток, маску, очки и перчатки.
- Осуществление изоляции больных в инфекционные палаты-боксы и особых мер при уходе за ними (тщательная дезинфекция и правильная утилизация всех предметов, с которыми они соприкасались).
- Активное выявление заразившихся среди населения и лиц, которые были с ними в контакте. Инфицированные должны направляться в стационар, а побывавшие в контакте – получать иммуноглобулин (желательно как можно раньше) и находиться под карантинным наблюдением на протяжении 21 дня. Во время карантина таким лицам должна измеряться температура и проводиться врачебный осмотр для выявления симптомов ГЛМ.
- Выполнение кремации погибших пациентов или захоронение только после правильно выполненной дезинфекции останков.
- Постоянная информационная работа с населением и туристами, находящимися в зоне карантина. Все должны знать о первых признаках заболевания и необходимости незамедлительного обращения к врачу.
- Выявление попыток укрывания больных в семьях.
- Населению предоставляется информация о мерах профилактики и необходимости подвергать достаточной термической обработке молоко, мясо или блюда из крови животных.
- Обработка в очагах проводится при помощи раствора фенола (2%), в который добавляется в пропорции 1:500 0,5% гидрокарбонат натрия, или раствора йодоформа 450 г активного йода с добавлением 0,2% нитрата натрия.
- При работе в местах скопления летучих мышей обязательно применяются индивидуальные средства защиты (маски, перчатки, защитная одежда).
Кроме интенсивной профилактической работы в очаге инфекции обязательно проводятся мероприятия, направленные на предотвращение ввоза вируса Марбург из Африки на другие континенты. Для этого осуществляется контроль за въезжающими из Южной и Центральной Африки, определяется риск инфицирования и при появлении опасений накладываются карантинные санкции на 21 день.
В природных очагах ГЛМ постоянно осуществляется ветеринарный контроль над фермами обезьян и свиноводческими хозяйствами. Он подразумевает проведение дезинфекции и осмотр животных. При выявлении инфицированных особей выполняется их убой и утилизация.
При появлении (особенно после возвращения из стран африканского континента) высокой лихорадки (до 40 °С), головных болей, симптомов расстройства пищеварения, миалгий, артралгий, экзантемы, признаков конъюнктивита, макулопапулезной геморрагической сыпи, кровотечений необходимо обратиться к инфекционисту. Врача следует обязательно поставить в известность о факте посещения других стран, пещер или рудников. После выполнения ряда лабораторных анализов доктор сможет назначить лечение и примет решение о необходимости изоляции в специализированном стационаре.
Лихорадка Марбург является чрезвычайно опасным вирусным заболеванием, которое по своей тяжести во много схоже с таким хорошо всем известным недугом, как лихорадка Эбола. Эта инфекция провоцируется вирусом, который распространяется африканскими зелеными мартышками или летучими мышами. После заражения человек становится опасным для окружающих, так как возбудитель недуга передается контактно-бытовым или воздушно-капельным путем. Заболевание может протекать крайне тяжело и нередко становится причиной смерти больного. После выздоровления у выживших остается длительный иммунитет.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Эти возбудители заболеваний, протекающих по типу геморрагических лихорадок, описаны сравнительно недавно и мало изучены. Они отнесены в отдельное семейство Filoviridae с единственным родом Filovirus. Вирусы имеют нитевидную или цилиндрическую форму и иногда внешне напоминают рабдовирусы. Геном их также представлен РНК. Хотя внешний вид и цитоплазматические включения в зараженных клетках слегка и напоминают таковые при бешенстве, по строению вирусы Марбург и Эбола отличаются от рабдовирусов, к которым их относили ранее, и не имеют антигенного родства ни с ними, ни с каким-либо другим из известных вирусов.
По морфологическим особенностям и размерам вирусы Марбург и Эбола во многом сходны. Это прямые (вирус Эбола) или извитые различным образом нити (вирус Марбург — спиральные, в виде цифры 6, V-образные); концы их закруглены. Иногда встречаются формы с нитевидными ответвлениями. Наружный диаметр вирионов — 70-100 нм, средняя длина — 665 нм, но в электронно-микроскопических препаратах встречаются частицы длиной до 1400 нм (вирус Эбола).
Геном вируса Эбола представлен одной молекулой одноцепочечной негативной РНК с молекулярной массой 4,0-4,2 МД. В центре вириона располагается тяж диаметром 20 нм, который составляет основу цилиндрического спирального рибонуклеопротеида вируса диаметром 30 нм. Между рибонуклеопротеидом и оболочкой вириона располагается промежуточный слой толщиной 3,3 нм. Вирион имеет наружную липопротеиновую мембрану толщиной 20-30 нм, на поверхности которой на расстоянии 10 нм друг от друга располагаются шипы длиной 7-10 нм. В составе вириона, так же как и у вируса Марбург, 7 структурных белков.
В материале от больного вирусы Марбург и Эбола достаточно устойчивы к нагреванию. В крови и плазме они инактивируются при температуре 60 °С в течение 30 мин, в 10 %-ной суспензии печени больных обезьян — при 56 °С в течение 1 ч, под действием УФ-лучей — в течение 1-2 мин. В суспензии печени под действием ацетона, метанола или формалина инактивируются в течение 1 ч. Чувствительны к действию жирорастворителей — этанола, хлороформа и дезоксихолата натрия. Хорошо сохраняются при -70 °С, в лиофилизированном виде (более 1 года — срок наблюдения).
Вирусы Марбург и Эбола различаются по антигенным свойствам. Сыворотка реконвалесцентов и иммунные сыворотки морских свинок по-разному реагируют с этими вирусами. Углубленные исследования антигенных взаимоотношений между вирусами Марбург и Эбола подтвердили их различия. Антигены их могут быть выявлены при помощи реакций иммунофлуоресценции, связывания комплемента и нейтрализации на морских свинках. У вируса Эбола известны 2 сероварианта — суданский и заирский. Вирусы хорошо размножаются в культурах клеток обезьян, патогенны для морских свинок и в эксперименте вызывают у различных видов обезьян заболевание, патогенез и клиника которого напоминают заболевание у человека.

Марбургский вирус впервые обнаружен в 1967 г. во время вспышки геморрагической лихорадки в Югославии и Германии среди людей, контактировавших с мартышками из Уганды (31 случай). Вирус передается и при прямом контакте от больных к здоровым людям. Болезнь эндемична для стран Восточной и Южной Африки (ЮАР, Кения, Зимбабве). Возможны также случаи заболевания в других странах при въезде лиц, находящихся в инкубационном периоде, который составляет 3-9 дней. Начало болезни острое: быстро наступает прострация, выраженная лихорадка (иногда двухволнового типа). В первые дни вирус обнаруживается в крови, моче и отделяемом носоглотки. Позже появляется сыпь, на мягком нёбе — везикулы, переходящие в язвочки. Повреждается печень, развиваются почечная недостаточность, иногда психические и нервные нарушения. Продолжительность заболевания — до 2 нед., выздоровления — до 3-4 нед.; в этот период отмечается сонливость, адинамия, выпадение волос. Летальность — 30-50 %. У переболевших мужчин вирус сохраняется в сперме до 3 мес.
Вирус Эбола (по названию реки в Заире) был впервые выделен в 1976 г. в Судане и Заире при вспышке тяжелейшей геморрагической лихорадки. Заболело свыше 500 человек, 350 из них умерли. В последующие годы спорадические случаи заболевания регистрировались в этом же регионе. Антитела к вирусу обнаружены у жителей стран Центральной Африки. Природные очаги вируса не выявлены. Предполагается, что заболевание является зооантропонозом (резервуар вируса — дикие грызуны или летучие мыши). Предположение основано на периодическом появлении заболевания в результате заражения в джунглях, но заболеваемость прекращается до того, как достигнет эпидемического уровня. Заболевают в основном взрослые, они становятся источником заражения окружающих в семье и больнице. Болезнь передается при тесном контакте с больными, особенно с кровью или выделениями, содержащими кровь, а также с мокротой и спермой. Поэтому не исключен воздушно-капельный (особенно среди медицинских работников) или половой путь заражения. Инкубационный период 3-16 дней. Начало болезни острое: сильнейшая головная боль, лихорадка, миалгия, тошнота, боли в груди. Затем появляются сыпь, профузный понос с кровью, приводящий к обезвоживанию; развиваются кровотечения. Выздоровление медленное. Летальность — до 90 %.

источник
Определение. Геморрагическая лихорадка Марбург (болезнь, вызванная вирусом Марбург, лихорадка Марбург, лихорадка геморрагическая церкопитековая, болезнь зеленых мартышек) — острая вирусная инфекция с различными механизмами передачи, нетрансмиссивным механизмом заражения, с природной очаговостью; особо опасная инфекция из группы КВГЛ, проявляется интоксикацией и выраженными явлениями универсального капилляротоксикоза, характеризуется тяжелым течением и высокой летальностью.
Геморрагическая лихорадка Марбург (ГЛ Марбург) входит в перечень инфекционных болезней, которые могут привести к возникновению чрезвычайных ситуаций в области санитарно-эпидемиологического благополучия населения, требующих проведения мероприятий по санитарной охране территории РФ. На ГЛ Марбург распространяются ММСП.
Этиология. Возбудитель — РНК-геномный вирус Marburgvirus рода Filovirus семейства Filoviridae. На сегодняшний день известно 4 серологических варианта вируса Марбург. Генетически он близок к вирусу Эбола. Вирус размножается в комарах Aedes aegypti, не патогенен для мышей, но у обезьян вызывает заболевание, по клинической картине напоминающее ГЛ Марбург у человека. Как и вирус Эбола, он термостабилен, чувствителен к этиловому спирту, хлороформу, обладает средней устойчивостью к факторам внешней среды. Вирус пассируют in vitro в перевиваемых культурах клеток почки зеленой мартышки (vero) и in vivo на морских свинках.
Резервуар и источники инфекции. Резервуар и источник инфекции до конца не установлены. Наиболее вероятной считают циркуляцию вируса среди зеленых мартышек. Несмотря на то что лихорадка Марбург была впервые передана человеку от африканских зеленых мартышек (Cercopithecus aethiops), выделить вирус Марбург от обезьян, живущих в природе, не удалось. Естественная циркуляция вируса среди разнообразных обезьян, других животных и людей еще недостаточно изучена. Антитела к вирусу обнаружены у мартышек, бабуинов, человекообразных обезьян. В эксперименте восприимчивы к вирусу Марбург также обезьяны Масаса mulatta (Масаса rhesus), Saimiri sciureus, морские свинки. Высказано предположение, что вирусы Эбола и Марбург являются вирусами растений. В качестве природного резервуара вируса Марбург, аналогично вирусу Эбола, рассматриваются различные виды летучих мышей (фруктоядных и насекомоядных). Описаны случаи заражения людей при посещении пещер на эндемичных территориях, заселенных данными видами летучих мышей. Ряд авторов установил репродукцию вируса Марбург в комарах Aedes aegypti, вирус сохраняется в комарах Anopheles maculipennis в течение 8 дней, а в клещах Ixodes ricinus — до 15 дней, значимость переносчиков в циркуляции вируса также требует дальнейшего изучения.
Таким образом, природный резервуар вируса Марбург точно не установлен.
Источники инфекции:зеленые мартышки (Cercopithecus aethiops), бабуины, человекообразные обезьяны, летучие мыши и человек.
Больной человек — источник инфекции, представляет опасность для окружающих лиц с периода инкубации, когда вирус уже находится в крови, контагиозность сохраняется в течение всех периодов болезни. Описаны случаи заражения от реконвалесцентов на 80-й день от начала болезни.
Механизм заражения и передачи инфекции.ГЛ Марбург имеет множество механизмов и путей передачи инфекции. Вирус содержится во всех выделениях организма (кровь, слезная жидкость, сперма, носоглоточная слизь, рвотные массы, фекалии), входными воротами являются поврежденная кожа, слизистые оболочки ротовой полости и глаз.
От животных к человеку инфекция передается контактным и аэрозольным механизмами. От человека к человеку — посредством контактного, аэрозольного и артифициального механизмов.
Трансмиссивный механизм передачи вируса, учитывая его способность размножаться и сохраняться в комарах и клещах, пока не отвергается и требует изучения.
Пути и факторы передачи инфекции.Основное значение при передаче вируса имеет контакт человека с инфицированным материалом — кровью и выделениями больного животного и человека (моча, слюна, слизь носоглотки, сперма), с предметами, контаминированными кровью и выделениями, и с тканями и органами умершего человека и животного.
Контактный механизм передачи инфекции от животного к человеку реализуется:
• прямым контактным путем при уходе за больным животным, заборе материала для исследования, лечении, работе с инфицированным клиническим материалом;
• непрямым контактным путем через предметы, контаминированные кровью и другими выделениями.
Реализуется также воздушно-капельный путь передачи инфекции.
От человека к человеку описаны следующие пути передачи инфекции.
Контактный механизм передачи инфекции от человека к человеку также реализуется прямым и непрямым контактными путями:
• прямой контактный путь передачи от человека к человеку сопряжен с контактом с кровью, выделениями больного при уходе за ним, работе с клиническим материалом от больного. Возможен также половой путь передачи, но он не имеет большого эпидемиологического значения;
• непрямой контактный путь передачи реализуется при контакте с предметами обихода, контаминированными кровью и выделениями больного.
Аэрозольный механизм передачи инфекции реализуется воздушно-капельным путем.
Артифициальный механизм передачи характеризуется различными вариантами парентерального пути — гемотрансфузионным, инъекционным, ассоциированным с инвазивными процедурами, операциями и др. Высокий риск инфицирования имеет медицинский персонал, оказывающий медицинскую помощь больному.
Инкубационный периодв среднем 4-9 дней, максимальный — 21 сут. В это время больной не заразен.
Клиническая картина.Заболевание отличается острым началом, проявляется лихорадкой, головной болью, выраженными генерализованными миалгиями, прострацией. С первых дней болезни возникают рвота и жидкий стул водянистого характера. При осмотре больных часто отмечают явления фарингита, конъюнктивита, воспалительных поражений половых органов.
Начальный период. Продолжается около недели, на 4-5-й день болезни, как правило, появляется макулопапулезная сыпь. Проявления геморрагического диатеза чаще появляются на 2-й неделе, в разгар заболевания, но возможны и в более ранние сроки. Возникают кровотечения из десен, тонкой кишки, мочевыводящих путей, влагалища. В рвотных массах могут появляться примеси крови. Параллельно развиваются признаки полиорганных поражений печени, почек, миокарда и других органов. При гепатите клинически выраженная желтуха не отмечена. Высокая лихорадка снижается после 8-10-го дня болезни, но может дать второй пик к концу 2-й недели от начала заболевания. Диарея длительная, может сохраняться и после нормализации температуры тела, приводя к резкому обезвоживанию. В случаях выздоровления период реконвалесценции затягивается на 1 мес. и более. У некоторых больных после болезни развивается облысение. Возможны рецидивы заболевания, связанные с длительной персистенцией вируса (до 3-4 мес.).
Диагностика.В качестве специфических методов исследования применяют прямую электронную микроскопию крови больных и биоптатов органов или РНИФ. Осуществляют серологические исследования — РНИФ, ИФА, постановка РСК, радиоиммунологический анализ, иммуноблоттинг. В качестве экспресс-метода применяют ПЦР для выявления РНК вируса. Возможно также выделение вируса из крови, носоглоточной слизи, мочи больного путем заражения культур клеток (vero), применение биологических методов.
Все виды диагностических работ с материалом, зараженным или подозрительным на зараженность возбудителями КВГЛ (включая и ГЛ Марбург), проводятся только в специализированных лабораториях учреждений, имеющих санитарно-эпидемиологическое заключение на право работы с вирусами I группы патогенности, персоналом (врачами, биологами, лаборантами), окончившим курсы специализации по особо опасным инфекциям и допущенным к работе с таким материалом приказом руководителя учреждения.
При постановке диагноза важно учитывать эпидемиологические данные: пребывание в странах Западной и Центральной Африки и на юге континента; уход за больным (или контакт) геморрагической лихорадкой или заболеванием с неясной этиологией, в том числе протекавшим с геморрагическим синдромом, и прибывшим из эндемичных районов; участие в ритуале похорон умершего от геморрагической лихорадки; лабораторная работа с возбудителем ГЛ или инфицированным клиническим материалом; контакт с африканскими мартышками или их органами, биологическим материалом.
Дифференциальная диагностикаклинически затруднена ввиду отсутствия специфических признаков заболевания. Большое значение придают данным эпидемиологического анамнеза о пребывании больного в регионах эндемичного распространения болезни.
Диагностика болезней, вызываемых вирусами Эбола и Марбург, лихорадки Ласса по клиническим признакам в первые дни крайне затруднительна. Любой случай лихорадки с полиморфной тяжелой клинической картиной в пределах 3 нед. после убытия из эндемичной местности, общения с больными особо опасной вирусной инфекцией или контакта с заразным материалом должен расцениваться как заболевание, подозрительное на особо опасную вирусную инфекцию.
При болезнях Эбола, Марбург отмечается острое начало заболевания. В отличие от болезней, вызванных вирусами Эбола и Марбург, характерный симптом при лихорадке Ласса — фарингит. В остальном клиническая картина этих трех заболеваний сходна.
Болезни, вызываемые вирусами Эбола и Марбург, лихорадку Ласса дифференцируют с малярией (исследование крови на плазмодии малярии, пробное лечение антималярийными препаратами — хлорохин внутримышечно); с брюшным тифом (выделение гемокультуры, пробное лечение левомицетином, эритромицином, тетрациклином); со стрептококковыми и другими септицемиями (посев крови); при наличии геморрагии — с желтой лихорадкой, лихорадками денге, конго-крымской геморрагической лихорадкой.
Лечение.Средства этиотропной терапии отсутствуют. Проводят патогенетическую и симптоматическую терапию, направленную на борьбу с обезвоживанием, инфекционно-токсическим шоком, геморрагическим синдромом. Вводят плазму реконвалесцентов.
Прогнозсерьезный. Летальность 25-50%, но может достигать 88%. Смерть наступает на 8-17-е сутки болезни. Период реконвалесценции затяжной.
Осложнения.Возможно развитие ранних энцефалитов, а также миелитов, орхитов, психических нарушений, снижения интеллекта. В тяжелых случаях причинами летального исхода могут послужить инфекционно-токсический шок, гиповолемический шок, отек легких и мозга.
Восприимчивость и иммунитет.Восприимчивость к инфекции высокая, постинфекционный иммунитет длительный.
Факторы риска.Наибольшему риску заражения подвергаются медицинские работники, осуществляющие помощь больному лихорадкой Марбург, лабораторные работники, имеющие контакт с клиническим инфицированным материалом, исследователи и другие лица, занимающиеся отловом и обследованием обезьян, уходом за больными животными на территориях, эндемичных по ГЛ Эбола, или при контакте с инфицированными животными, привезенными с эндемичных территорий.
Нарушения санитарно-противоэпидемического режима в медицинском учреждении, некачественная дезинфекция и стерилизация медицинского инструментария и оборудования, несоблюдение правил асептики и антисептики определяют передачу вируса в больничных условиях артифициальным и контактным механизмами.
Современный уровень международных транспортных коммуникаций, скорости перемещений, особенно воздушным транспортом, создают серьезную опасность заноса инфекции лицами в начальной стадии болезни и при перевозке зараженных животных из эндемичных районов Африки в любую точку мира.
Проявления эпидемического процесса.Для лихорадки Марбург характерна эндемичность. По данным серологических исследований, вирус Марбург имеет такой же ареал распространения, что и вирус Эбола: Центральная, Западная и Восточная Экваториальная Африка, а также юг континента (Центрально-Африканская Республика, Габон, Кения, Судан, Демократическая Республика Конго, Либерия, Гвинея, Зимбабве, ЮАР). С 1967 по 1997 г. зарегистрировано 39 случаев лихорадки Марбург с летальностью 20-50%. Эпидемиологические проявления этих лихорадок также имеют много сходного.
С конца 1990-х годов отмечалась активизация природных очагов ГЛ Марбург и расширение нозоареала аналогично эпидемиологическим проявлениям ГЛ Эбола.
Так, первая крупная эпидемическая вспышка ГЛ Марбург в естественных условиях была зарегистрирована в Демократической Республике Конго и длилась с конца 1998 г. по 2000 г. В ходе этой вспышки было выявлено 154 больных, 128 из которых умерли (83% летальности). Большинство случаев заболевания произошло среди молодых мужчин, работающих на золотых приисках в Дурбе в северо-восточной части страны, которая оказалась эпицентром вспышки. Впоследствии случаи заболевания были выявлены в соседней деревне Уатса. Некоторые случаи заболевания произошли среди членов семьи, ухаживавшими за больными людьми, но вторичная передача инфекции случалась редко. Последующее вирусологическое расследование показало, что более чем в семи отдельных случаях в человеческие популяции проникло несколько разных штаммов вируса из какого-то еще неизвестного природного источника.
С октября 2004 г. по август 2005 г. крупная эпидемическая вспышка ГЛ Марбург впервые отмечалась в Анголе (это самая крупная вспышка ГЛ Марбург в истории), когда заболело 374 человека, 323 из которых умерли (летальность 88%).
В 2007 г. (июль-август) в Уганде, в шахте, расположенной на западе страны, зарегистрирована вспышка ГЛ Марбург среди работников рудников, в ходе которой заболело 4 человека, 1 из которых умер.
В июле 2008 г. инфекция развилась у голландской туристки через 4 дня после ее возвращения в Нидерланды из трехнедельного отпуска, проведенного в Уганде. На сегодняшний день источник ее инфекции не подтвержден, хотя известно, что женщина посещала пещеры в западной части Уганды, где были летучие мыши.
Таким образом, ГЛ Марбург имеет выраженную эндемичность, но может быть занесена в любую точку мира, эпидемический процесс проявляется преимущественно в виде вспышечной заболеваемости, отмечается рост его интенсивности и распространенности.
Эпидемиологический надзор, профилактические и противоэпидемические мероприятия.Инфекция, вызванная вирусом Марбург, относится к болезням, которые могут привести к возникновению чрезвычайных ситуаций в области санитарно-эпидемиологического благополучия населения. На болезнь, вызванную вирусом Марбург, распространяются ММСП (2005), правила по санитарной охране территории РФ (2008), которые и регламентируют особенности эпидемиологического надзора и мероприятий по контролю. Аналогичные действия осуществляются и при эпидемиологическом надзоре и контроле за некоторыми другими ГЛ: болезнью, вызванной вирусом Эбола, лихорадкой Ласса. Указанные три инфекции объединяются термином «контагиозные вирусные геморрагические лихорадки», который подчеркивает роль человека как источника инфекции и его высокую контагиозность. Исходя из общности регламентирующих документов, эпидемиологический надзор и мероприятия по контролю излагаются для всех трех КВГЛ в разделе, посвященном ГЛ Эбола.
Дата добавления: 2016-11-20 ; просмотров: 867 | Нарушение авторских прав
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Лихорадка Эбола также называется «геморрагическая лихорадка Эбола» или «болезнь, вызываемая вирусом Эбола». Последнее название – болезнь, вызываемая вирусом Эбола, является правильным и общепринятым в мировой практике на сегодняшний день. По первым буквам слов в названии патологии (болезнь, вызываемая вирусом Эбола) создана аббревиатура – БВВЭ, которая в настоящее время широко используется. В дальнейшем под терминами «лихорадка Эбола» и «БВВЭ» будем подразумевать одну и ту же патологию.
Лихорадка Эбола представляет собой вирусную инфекцию, протекающую с поражением различных органов и систем под влиянием синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдрома). Сущность инфекции заключается в развитии прижизненного некроза различных тканей, то есть, человек еще жив, а пораженные органы – уже умерли. Фактически в организме оказывается целый гниющий и разлагающийся орган, который выделяет невероятное количество токсических веществ, провоцирующих сильную интоксикацию. Кроме того, второй особенностью инфекции, за которую она получила название геморрагической, является развитие ДВС-синдрома за счет разрушения всех клеток крови, в том числе и тромбоцитов, ответственных за ее свертывание. Вследствие полного отсутствия свертывания крови развиваются многочисленные кровотечения из любых, самых мелких ранок. Кровь буквально сочится из тела человека наружу. Однако кровотечения могут быть не только наружными, но и внутренними. Обычно смерть наступает от внутренних кровотечений или полиорганной недостаточности.
Лихорадка Эбола протекает очень тяжело, человек болеет не менее 2 – 3 недель. Коэффициент смертности при лихорадке Эбола невероятно высок и составляет в зависимости от разновидности вируса, вызвавшего данный случай инфекции, от 50 до 90 %. Это означает, что из 10 заболевших умирает от 5 до 9 человек. Лихорадка Эбола поражает людей и приматов, к которым относят мартышек, горилл и шимпанзе.
Название инфекции было дано по наименованию реки Эбола, в бассейне которой впервые был обнаружен и выявлен вирус данного смертельно опасного заболевания. В деревнях, расположенных в тропических джунглях Африки, вдоль берега реки Эбола в 1976 году вспыхнула эпидемия доселе неизвестной инфекции, которая была настолько ужасной, что выживал только один человек из 10 заболевших. Именно в ту эпидемию в джунгли Африки выехали вирусологи Великобритании и смогли выделить из тканей умерших, а затем и идентифицировать вирус, ставший возбудителем ужасной инфекции. Это оказался новый, доселе неизвестный вирус, названый «Эбола» в честь наименования реки, берега которой были его «родиной».
Лихорадка Эбола характеризуется следующими основными особенностями:
- Лихорадка Эбола является инфекций с тяжелым течением и нередко смертельным исходом;
- Коэффициент смертности при эпидемиях лихорадки Эбола составляет от 50 до 90 %;
- Спонтанные вспышки лихорадки происходят в основном в поселениях центральной и западной Африки, расположенных в непосредственной близости от влажных тропических лесов;
- Вирус Эбола передается популяции людей от животных, а затем распространяется от больного к здоровому человеку;
- Хозяином вируса предположительно считается семейство плодоядных летучих мышей Pteropodidae;
- Больному лихорадкой Эбола необходима интенсивная терапия, заключающаяся в постоянном введении растворов электролитов и применении симптоматических средств;
- Специфического лечения лихорадки Эбола не существует;
- Вакцины от лихорадки Эбола в настоящее время не существует.
Впервые мир узнал не вирус Эбола, а его родного брата – вирус Марбург. Оба вируса имеют совершенно одинаковое строение, однако отличаются собственными уникальными антигенами. Ввиду одинакового строения, вирусы вызывают фактически одну и ту же инфекцию. Однако каждая инфекция называется по имени вызывающего ее вируса.
Итак, первый случай лихорадки Марбурга был зафиксирован в немецком городе Марбурге в 1967 году, где заболел сотрудник питомника для обезьян и скончался через 2 недели. Как было установлено впоследствии, он заразился от обезьян, вывезенных из Уганды. Затем вспыхнула эпидемия лихорадки Эбола в 55 деревнях в Заире и в 27 селениях в Судане. Обе эпидемии начались одновременно и были спровоцированы различными подтипами вируса Эбола, поэтому передача инфекции из одного региона в другой исключена. Обе эпидемии опустошили население деревень, но эпидемия не вышла за пределы четко ограниченного географического региона, закончившись так же внезапно, как и началась.
Затем в 1980 году француз Моне заболел лихорадкой Эбола после посещения пещеры в горе Элгон, которая находится в Кении. Моне приехал и лег в больницу в Найроби с симптомами, похожими на обычный приступ малярии, поэтому доктора не тревожились. Однако по мере прогрессирования болезни стало очевидно, что это не малярия, но никто из медицинских сотрудников госпиталя не мог ничего понять, поскольку ранее с такой инфекцией они не сталкивались. Лечащий врач Моне по имени Шем Мусоке не знал, какой опасности подвергается, когда француз во время приступа буквально облил его своей кровью с ног до головы. В течение месяца доктор Моне также умер от тех же самых жутких симптомов, что и французский исследователь. Тогда сотрудники больницы в Найроби собрали образцы тканей и крови умершего доктора и отослали их в Центр Контроля Вирусных Заболеваний США, где и был выделен смертельный вирус. Именно так впервые получили образцы вируса Эбола.
С того момента фиксировались вспышки лихорадки Эбола в различных африканских странах. Однако они начинались внезапно, охватывали строго определенную территорию, не распространяясь за ее пределы, и унеся жизни нескольких десятков или сотен человек, также неожиданно прекращались. Последняя вспышка лихорадки Эбола, начавшаяся весной 2014 года, стала самой крупной за всю историю существования данной инфекции, и унесла жизни уже восьмисот с лишним человек. Более того, вирус готов вырваться в «большой мир», и тогда может начаться жуткая пандемия, итог которой можно сравнить только с чумой в средневековой Европе.
На данной фотографии изображен характерный вид подкожных кровоизлияний, которые покрывают буквально все тело больного лихорадкой Эбола.
Вирус лихорадки Эбола относится к семейству филовирусов (Filoviridae). Все разновидности вируса Эбола обозначаются общим названием Ebolavirus. В настоящее время выделено и идентифицировано пять следующих подтипов вируса Эбола:
- Бундибуджио (BDBV);
- Заирский (EBOV);
- Рестонский (RESTV);
- Суданский (SUDV);
- Таи Форест (TAFV).
Вирусы подтипов Бундибуджио, Заирский и Суданский провоцировали крупные вспышки лихорадки Эбола в различных странах Африки. Рестонский и Таи Форест подтипы вируса Эбола были выявлены на Филиппинах и в Китае, они способны передаваться людям, но не вызывают тяжелого течения инфекции с возможным смертельным исходом. Рестонский и Таи Форест вирус Эбола опасен для обезьян, которые заражаются, тяжело болеют и умирают. У людей данные типы вируса Эбола могут спровоцировать только легкое инфекционное заболевание. Однако в большинстве случае у людей, случайно заразившихся рестонским или Таи Форест вирусом Эбола, происходит его постепенная и бессимптомная элиминация из организма.
Суданский, Заирский и Бундибуджио вирусы Эбола вызывают у человека инфекцию, протекающую по типу геморрагической лихорадки. Все типы вируса Эбола изучены относительно слабо. Вирионы Эбола имеют очень простое строение. По структуре он является дальним родственником вирусов кори и бешенства. Однако, несмотря на простоту, вирус Эбола в процессе эволюции вобрал в себя все лучшие достижения. Естественно лучшие с точки зрения вируса, а с позиции человека – это наихудшие качества и прогнозы.
Вирусная частица любого подтипа имеет нитевидную или цилиндрическую форму, генетический материал представлен одной цепочкой РНК (рибонуклеиновой кислоты). В центре вирусной частицы находится тяж, являющийся основой для прикрепления и закручивания спирали РНК. Снаружи вирус покрыт липопротеидной мембраной, на которой имеются шипообразные выросты, расположенные на равном расстоянии друг от друга. Шипы покрывают всю наружную поверхность вирусной частицы. В состав структуры вириона Эбола входит всего 7 белковых молекул.
Из семи белковых молекул, имеющихся в структуре вируса, выяснено назначение только трех. А оставшиеся 4 белковые молекулы вируса Эболы остаются совершенной загадкой для ученых, поскольку невозможно представить, ни их назначение, ни их функции, ни механизм их действия и т.д. Однако точно известно одно – основная цель белковых молекул вируса Эбола – это клетки иммунной системы. Вирус Эбола поражает иммунную систему практически мгновенно, подобно взрыву снаряда направленного действия, что существенно отличает его от ВИЧ, которому для этой же цели необходимо не менее 10 лет.
Поэтому вирус Эбола по мнению ученых представляет собой неведомого убийцу, который способен уничтожить 9/10 населения планеты Земля в сжатые сроки. По сравнению с ним вирус СПИДа – это безобидное предупреждение, забава Природы.
Вирус Эбола устойчив к нагреванию. В крови и плазме вирус становится неактивным при нагревании до 60 °С и сохранении такой температуры в течение получаса. Под действием прямых солнечных лучей вирус живет в среднем 1 – 2 минуты. Низкие температуры вирус выдерживает легко – согласно экспериментальным данным прекрасно переживает годичное пребывание при – 70 °С. Инактивируется этиловым спиртом, хлороформом и дезоксихлоратом натрия при экспозиции данных химических веществ не менее 1 часа.
Вирус Эбола передается в человеческую популяцию при тесном контакте с кровью, различными выделениями (слизь, мокрота, сукровица и др.), органами или биологическими жидкостями (моча, фекалии, пот, слюна, сперма и т.д.) инфицированного животного. Так, в Африке подтверждены случаи заражения людей при контактах с инфицированными обезьянами, плодоядными летучими мышами, антилопами и дикобразами. Заражение обычно происходило при ощупывании обнаруженного в лесу мертвого тела животного или при употреблении в пищу его мяса и органов плохо проваренными, недожаренными или вовсе сырыми.
После попадания к человеку вирус Эбола распространяется от инфицированного к здоровому. Причем пути передачи вируса от больного человека к здоровому очень разнообразны:
- Контакт с выделениями, биологическими жидкостями, кровью или органами инфицированного человека. Заражение происходит через небольшие повреждения, имеющиеся на кожном покрове и слизистых оболочках;
- Контакт с любыми средами (белье, вода, пища, иглы, медицинские инструменты и т.д.), загрязненными выделениями, кровью, биологическими жидкостями или частичками органов (например, кусочками кожи) инфицированного вирусом Эбола человека;
- Прямой контакт с телом умершего от лихорадки Эбола (например, поцелуи, обмывание и другие похоронные ритуалы);
- Половой акт с больным лихорадкой Эбола без презерватива. Со спермой вирус может передаваться от одного человека к другому в течение семи недель после выздоровления от лихорадки;
- Вдыхание частиц мокроты, выделяемых инфицированным человеком.
Таким образом, пути передачи вируса Эбола весьма вариабельны. Человек может заразиться при контактах с любыми выделениями инфицированного, а также при использовании общих предметов быта. Однако наиболее часто заражение происходит при непосредственном контакте с инфицированными биологическими выделениями материалами. Наиболее опасен с точки зрения заражения контакт с кровью больного лихорадкой Эбола.
Медицинские работники инфицируются вирусом Эбола при контактах с больными БВВЭ при несоблюдении правил и норм инфекционного контроля.
Человек является источником инфекции для окружающих до тех пор, пока в его крови и биологических выделениях (пот, слюна, моча, сперма, фекалии и др.) содержится вирус. Обычно после клинического выздоровления человек остается заразным для окружающих еще в течение семи недель, в течение которых он должен оставаться в карантине в условиях медицинского учреждения.
Диагностика лихорадки Эбола производится на основании характерных клинических симптомов. При подозрении на лихорадку Эбола у человека берут образцы тканей и крови, которые используются для производства следующих специализированных лабораторных тестов:
- Энзим-связывающий иммуносорбентный анализ с захватом антител (ИФА, ELISA);
- Тесты на выявление антигенов вируса;
- Реакция сывороточной нейтрализации;
- Полимеразная цепная реакция с обратной транскриптазой (ОТ-ПЦР);
- Электронная микроскопия;
- Выделение вируса в клеточных культурах.
На основании указанных анализов производится подтверждение лихорадки Эбола. К сожалению, данные анализы не проводятся в обычной лаборатории многопрофильной клиники, и образцы тканей больного с подозрением на лихорадку Эбола отправляются в научные учреждения с соблюдением максимальной биологической изоляции.
Любой вирус, в том числе и Эбола, попадая в организм человека, проникает внутрь его клеток, размножается в них, затем выходит в системный кровоток и начинает атаковать все новые и новые клеточные структуры. После того, как вирус размножится внутри собственной клетки организма, он выходит наружу – в кровь, межклеточную жидкость или лимфу, а клетка погибает. Таким образом, при прогрессии вирусного заболевания происходит гибель большого количества собственных клеток организма.
Однако обычно вирус имеет сродство к какому-либо определенному виду клеток, например, к гепатоцитам (вирусы гепатитов), пневмоцитам (вирусы пневмонии) и т.д. Попадая в организм, такой вирус находит клетки, к которым у него имеется сродство, и вызывает инфекционно-воспалительное заболевание соответствующего органа. Вирус Эбола имеет сродство практически ко всем клеткам организма человека, за исключением костей и скелетных мышц, поэтому вызывает заболевание одновременно всех органов и систем.
Вирус Эбола имеет совершенный механизм проникновения в клетки. Ведь для последующего размножения ему нужно проникнуть внутрь клетки, не повредив и не разрушив ее, а для этого придется «обмануть» имеющиеся на ее поверхности рецепторы. Вирус Эбола обладает такой способностью.
В ходе исследования американского ученого Марка Голдсмита было выяснено, что вирус Эбола на своей поверхности выставляет молекулу, похожую по структуре на фолиевую кислоту (витамин В9). А практически каждая клетка в человеческом организме имеет рецептор, улавливающий фолиевую кислоту, поскольку она необходима для нормального протекания процессов жизнедеятельности. Таким образом, вирус Эбола маскируется под молекулу фолиевой кислоты, а клетка организма сама улавливает его соответствующим рецептором. Затем за счет собственных механизмов трансмембранного транспорта вирус Эбола под видом фолиевой кислоты заносится внутрь клетки, где он атакует ее геном и начинает активно размножаться. В принципе, такой метод проникновения можно условно назвать «троянский конь».
После проникновения в клетку вирус Эбола встраивается в геном и заставляет его работать на себя, то есть, производить только вирусные структуры. Таким образом, вирус размножается и буквально нашпиговывает клетку. Через некоторое время клетка организма погибает, ее мембрана распадается, и множество вирусных частиц выходят в лимфу, кровь и межклеточный матрикс, чтобы атаковать и разрушать новые клетки, вызывая их гибель и тяжелые нарушения функций соответствующего органа. Вирусы Эбола наиболее часто атакуют клетки печени, стенки кровеносных сосудов и органов дыхания, поэтому инфекция начинается с лихорадки, нарушения свертываемости крови, боли в горле и др.
Предполагается, что вирус особенно легко проникает в клетки организма тех людей, которые плохо питаются, а потому испытывают недостаток фолиевой кислоты. У таких людей на поверхности клеток имеется большое количество свободных рецепторов к фолиевой кислоте, которые охотно «подбирают» вирус, маскирующийся под витамин. Именно у них вирус Эбола проникает одновременно в различные ткани, вызывая системное разрушение многих внутренних органов.
Однако большие дозы фолиевой кислоты не способны оказывать выраженного профилактического или лечебного действия по отношению к вирусу Эбола. Вместо этого ученые разработали специальные антитела, которые занимают свободные рецепторы к фолиевой кислоте на клетках и блокируют возможность входа для вирусной частицы. Препарат на основе данных антител показал свою эффективность, но пока только в лабораторных условиях. Именно на основании данных антител разрабатывается лекарство от лихорадки Эбола.
Лихорадка Эбола представляет собой тяжелую вирусную инфекцию, которая начинается остро с внезапного подъема температуры, появления сильной слабости, боли в мышцах и горле, а также головной боли. Затем к указанным симптомам присоединяется рвота, понос, геморрагическая красная сыпь, похожая на коревую или скарлатинную и многочисленные кровотечения, как внешние, так и внутренние. В крови резко снижается общее количество лейкоцитов и тромбоцитов, а также повышается активность АсАТ, АлАТ. На самом деле данное описание симптомов лихорадки Эбола является скупым перечислением признаков инфекции. В реальности картина заболевания гораздо более жуткая. При взгляде на человека, больного лихорадкой Эбола, в голове помимо воли появляется мысль, что именно так выглядят адовы пытки.
Итак, вирус Эбола проникает в организм и поражает каждый орган и ткань за исключением костей и скелетных мышц. В первую очередь вирус вызывает синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), в ходе которого кровь сначала интенсивно сворачивается, образуя множество сгустков и тромбов. Сформировавшиеся сгустки покрывают внутреннюю стенку кровеносных сосудов, все более суживая просвет капилляров и, в конце концов, полностью их закупоривая. В результате кровь перестает поступать к различным органам.
Затем из-за интенсивного использования различных биологических веществ для свертывания крови происходит их истощение и наступает вторая фаза ДВС-синдрома. Во второй фазе ДВС-синдрома кровь уже просто не сворачивается, ни при каких обстоятельствах, поскольку биологических веществ, обеспечивающих образование сгустков уже нет, они все были использованы в течение первой фазы. Из-за полного отсутствия свертывания крови во второй фазе ДВС-синдрома у человека начинаются многочисленные внутренние и внешние кровотечения.
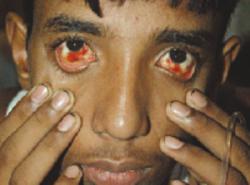
Кровь буквально сочится из многочисленных ранок на коже, из слизистых оболочек, из десен, из глаз и т.д. На внутренней поверхности глазных яблок оказывается огромное количество не сворачивающейся крови, которая сочится из глаз кровавыми слезами.
Кожа и слизистые оболочки покрываются багрово-красными пятнами от кровоизлияний в подкожную клетчатку. Кровоизлияния имеют вид характерной сыпи, покрывающей все тело человека. Точно такие же кровоизлияния происходят и в подслизистый слой мозговых оболочек, печени, легких, кишечника, почек, желудка, половых и дыхательных органов, а также молочной железы.
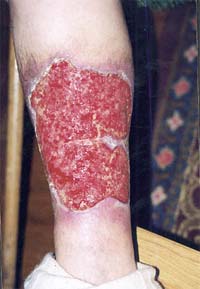
Особенно яростно вирус Эбола разрушает соединительные ткани, поскольку размножается в молекулах коллагена. В результате структурные белки тела человека превращаются в аморфную желеобразную массу, подкожная клетчатка просто отмирает и начинает разлагаться, пока человек еще жив. Из-за отсутствия подкожной клетчатки кожа становится тонкой и не растяжимой, вследствие чего на ней постоянно появляются трещинки. Из этих ранок сочится кровь. При сильном сжатии кожи она отрывается пластами, обнажая ужасную красно-багрово-фиолетовую раневую поверхность с сочащейся кровью.
Язык окрашивается в пурпурно-красный цвет, а слизистая оболочка с него отваливается кусками, после чего выплевывается или проглатывается. Иногда слизистая оболочка языка срывается полностью во время очередного приступа рвоты. Слизистые оболочки горла, дыхательных путей, легких, желудка, кишечника и половых органов также отслаиваются от подлежащих тканей, после чего проглатываются, выплевываются или выходят из организма вместе с калом, рвотой или влагалищными выделениями.
Сердечная мышца размягчается, кровь из коронарных сосудов пропитывает сердце и выплескивается в грудную клетку. Ткань головного мозга оказывается забитой сгустками из мертвых эритроцитов и тромбоцитов, но по сосудам продолжает течь уже не сворачивающаяся кровь. В результате происходит повреждение структур головного мозга, и у больного лихорадкой Эбола начинаются эпилептические припадки. Во время таких припадков кровь брызжет из его тела во все возможные стороны, распространяя вирус на окружающих. Кроме того, возможно развитие инсульта с последующим полным или неполным параличом.
Организм человека оказывается заполненным, по сути, мертвой кровью, которая вытекая наружу или во внутренние полости тела, не сворачивается. Если рассмотреть каплю крови под микроскопом, то можно увидеть жуткую картину. В капле невозможно различить каких-либо клеток крови, поскольку они превращены в фарш. Можно подумать, что кровь прямо в организме прокрутили в миксере, разрушив все элементы и создав одну гомогенную массу.
В результате еще при жизни человека начинается некроз, то есть, отмирание тканей и органов. Фактически начинается трупное разложение еще живого человека. Печень, подвергшаяся некрозу, становится желеобразной и трескается. Почки заполняются мертвыми клетками и перестают образовывать и выводить мочу. Селезенка становится похожей на мяч, заполненный кровью. В такой ситуации в организме оказывается невероятное количество токсических веществ, которые способны вызвать инфекционно-токсический шок с последующей смертью.
Если человек, болевший лихорадкой Эбола, умер, то его труп разлагается буквально на глазах. Это связано с тем, что фактически уже некоторое время назад все органы тела умерли, так как произошел массовый некроз их клеток, а человек еще оставался жив. К моменту физической смерти органы уже частично разложились, и поэтому происходит такое стремительное гниение трупа, от которого буквально в течение нескольких часов остается только зловонное желе.
Специфического, проверенного и протестированного лечения лихорадки Эбола не существует. В настоящее время применяется только симптоматическое лечение, направленное на восполнение потери жидкости организмом. Поэтому человек, больной лихорадкой Эбола, должен находиться в условиях реанимации, где ему постоянно внутривенно вводятся растворы электролитов и препараты крови. К сожалению, других методов терапии ЗВВЭ не существует. Человек, заболевший лихорадкой Эбола, либо выживает, либо умирает, причем это зависит от его индивидуальных особенностей. Если человек после лихорадки Эбола выжил, то у него на всю оставшуюся жизнь остается сильный иммунитет, вследствие чего он больше не заражается инфекцией.
В настоящее время имеется несколько экспериментальных специфических сывороток для эффективного лечения лихорадки Эбола, но они только проходят клинические испытания, и потому отсутствуют на мировом фармацевтическом рынке. В силу этого в ближайшие годы возможно появление лекарственного препарата, который сможет вылечивать лихорадку Эбола.
Согласно сообщениям CNN заболевшим гражданам США и Британии провели лечение экспериментальным препаратом Zmapp, который оказался эффективным, поскольку в течение нескольких часов после его введения у человека нормализовалось дыхание, а сыпь на теле начала исчезать.
Проверенной, стандартизированной, лицензированной и полностью готовой к широкому клиническому применению вакцины против вируса Эбола не существует, однако в настоящее время проводятся исследования и испытания нескольких вакцинных препаратов. Поэтому можно надеяться на то, что в скором времени на фармацевтическом рынке появится вакцина против лихорадки Эбола.
Для профилактики лихорадки Эбола необходимо соблюдаться следующие правила:
- Ограничить контакты с больными животными;
- Ограничить контакты с животными, теоретически подверженными риску инфицирования лихорадкой Эбола, такими как, крыланы, мартышки или человекообразные обезьяны;
- Не подбирать, не разделывать и не прикасаться к любым мертвым животным, случайно обнаруженным во влажных тропических лесах;
- Тщательно обрабатывать (варить, жарить, запекать и др.) перед употреблением в пищу продукты животного происхождения, такие как, мясо, кровь, молоко и субпродукты (печень, почки, легкие, язык и др.);
- При уходе за больным человеком использовать средства индивидуальной защиты, такие как, перчатки, водоотталкивающий халат, очки или лицевой щиток и маску;
- После любого контакта с больным человеком тщательно мыть руки и лицо;
- Мыть руки и лицо после выхода на улицу или посещения больницы;
- Избегать попадания крови или выделений больных лихорадкой Эбола на кожные покровы;
- Не прикасаться к трупам людей, умерших от лихорадки Эбола, если человек не одет в специальный защитный костюм;
- Кроме того, человека с подозрением на лихорадку Эбола, необходимо госпитализировать в инфекционное отделение в изолированный бокс со строгим режимом;
- Больной лихорадкой Эбола изолируется от окружающих и соблюдает карантин не менее 21 дня от начала инфекционного заболевания;
- Больному лихорадкой Эбола выделяют отдельные, специально маркированные предметы личного пользования и обихода (например, посуду, предметы личной гигиены и др.);
- Все предметы, которые использует больной лихорадкой Эбола, необходимо стерилизовать и хранить в отдельном боксе;
- Предметы медицинского назначения, используемые для различных процедур (инъекции, перевязки и др.), необходимо сжигать;
- Для текущей дезинфекции различных поверхностей и белья, контактировавших с больным лихорадкой Эбола, применяется 2 % раствор фенола;
- Выделения больных лихорадкой Эбола перед утилизацией также обрабатывают раствором фенола.
Кроме того, существует вариант специфической профилактики лихорадка Эбола, когда человеку, который еще не заболел, но контактировал с инфицированным, вводится специальная сыворотка, полученная от иммунизированных лошадей (аналогичная противостолбнячной сыворотке).
К настоящему моменту – 2014 году в мире в разные годы было зафиксировано более десятка вспышек лихорадки Эбола. Данные относительно годов эпидемий, страны их возникновения, подтипа вируса и коэффициентов смертности представлены в таблице.
| Год вспышки лихорадки Эбола | Страна, в которой произошла эпидемическая вспышка | Подтип вируса, вызвавший вспышку лихорадки Эбола | Количество заболевших лихорадкой Эбола | Количество умерших и коэффициент летальности, % |
| 1976 | Конго (Заир) | Заирский | 318 | 280(88 %) |
| 1976 | Судан | Суданский | 284 | 151 (53 %) |
| 1979 | Судан | Суданский | 34 | 22 (65 %) |
| 1994 | Габон | Заирский | 52 | 31 (60 %) |
| 1995 | Конго (Заир) | Заирский | 315 | 254 (81 %) |
| 1996 | Габон | Заирский | 31 | 21 (68 %) |
| 2000 | Уганда | Суданский | 425 | 224 (53 %) |
| 2001–2001 | Габон | Заирский | 65 | 53 (82 %) |
| 2001–2001 | Конго | Заирский | 59 | 44 (75 %) |
| 2003 | Конго | Заирский | 143 | 128 (90 %) |
| 2004 | Судан | Суданский | 17 | 7 (41 %) |
| 2005 | Конго | Заирский | 12 | 10 (83 %) |
| 2007 | Конго (Заир) | Заирский | 264 | 187 (71 %) |
| 2007 | Уганда | Бундибуджио | 149 | 37 (25 %) |
| 2008 | Конго (Заир) | Заирский | 32 | 14 (44 %) |
| 2011 | Уганда | Суданский | 1 | 1 (100 %) |
| 2012 | Уганда | Суданский | 24 | 17 (71 %) |
| 2012 | Конго (Заир) | Бундибуджио | 57 | 29 (51 %) |
| 2014 | Гвинея, Либерия, Сьерра-Леоне, | Заирский | 1201 | 672 (56 %) |
Эпидемия лихорадки Эбола 2014 года в Африке началась в Гвинее в феврале и продолжается до текущего момента. К сожалению, эпидемия вышла за пределы Гвинеи и распространилась на территорию Либерии, Сьерра-Леоне и Мали.
Впервые эпидемия началась в западной Африке, а не в Центральной. Врачи не были готовы к подобной эпидемии, поэтому на некоторое время поддались панике и не предотвратили распространение дезинформации и слухов среди населения. Данная вспышка лихорадки является наиболее крупной за всю историю существования лихорадки Эбола.
Однако в настоящее время международные организации направили медицинских специалистов и необходимое оборудование, а также деньги в государства Западной Африки для борьбы с лихорадкой Эбола.
Первые случаи заболевания лихорадкой Эбола были зафиксированы в столице Гвинеи и на юге страны 9 февраля. Однако подтверждение того, что речь идет о лихорадке Эбола, было получено спустя более, чем месяц – только 25 марта 2014 года, когда все необходимые исследования были произведены в Институте Пастера в Лионе. В этом же научно-исследовательском учреждении было установлено, что лихорадка Эбола вызвана заирским подтипом вируса.
С 26 марта в Гвинее было запрещено употребление мяса летучих мышей в пищу, которых местные жители ловят и едят с удовольствием. Но именно эти животные являются наиболее опасными источниками и распространителями вируса Эбола.
По состоянию на 6 августа 2014 года на территориях Гвинеи, Либерии и Сьерра-Леоне подтверждены 1711 случаев заболевания лихорадкой Эболы, из них 932 со смертельным исходом.
Эпидемия грозит вырваться в большой мир, поскольку зараженные лихорадкой Эбола оказались в Лондоне, Нигерии и США.
По состоянию на настоящее время эпидемия лихорадки Эбола охватывает только 3 – 4 страны Западной Африки.
Лихорадка Эбола в Египте и в Тунисе по состоянию на 6 августа 2014 года отсутствует. Власти данных стран ввели строгие запретительные и карантинные меры, чтобы предотвратить появление на их территории вируса Эболы. Поэтому в текущий курортный сезон можно ездить на северное побережье Африки отдыхать и купаться в теплом море совершенно спокойно, ощущая себя в безопасности.
Лихорадка Эбола в Марокко не была подтверждена, хотя предполагалась у двух людей, имевших сходные симптомы. Из двух заболевших оба выжили.
Лихорадка Эбола в Гвинее подтверждена, эпидемия началась 9 февраля и продолжается по настоящее время. По состоянию на 23 июля 2014 года в Гвинее зафиксировано в общей ложности 427 случаев лихорадки Эбола, из которых 311 подтвержденных, 99 возможных и 17 предполагаемых. Среди них со смертельным исходом 319 случаев. В настоящее время не рекомендуется посещать Гвинею, поскольку вспышка эпидемии не локализована и не пошла на спад.
В Испании по состоянию на 6 августа 2014 года не выявлено случаев заболевания лихорадкой Эбола. Однако Испания подвергается наибольшей опасности, поскольку географически расположена очень близко к африканскому материку и той его части, на которой бушует эпидемия лихорадки Эбола.
В России лихорадка Эбола не выявлена, и по заявлению санитарных врачей проникновение инфекции на территорию страны в ближайшие несколько месяцев невозможно. Поэтому жители России могут ощущать себя в безопасности.
В России были зафиксированы только два случая лихорадки Эбола. Оба раза заразились сотрудники специализированных научно-исследовательских учреждений, в которых производились эксперименты на животных с применением вируса Эбола. Лаборанты случайно укололись иглами, которыми делали инъекции подопытным животным, содержащими вирусы Эбола, вследствие чего и произошло заражение.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник