Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Лихорадка Эбола также называется «геморрагическая лихорадка Эбола» или «болезнь, вызываемая вирусом Эбола». Последнее название – болезнь, вызываемая вирусом Эбола, является правильным и общепринятым в мировой практике на сегодняшний день. По первым буквам слов в названии патологии (болезнь, вызываемая вирусом Эбола) создана аббревиатура – БВВЭ, которая в настоящее время широко используется. В дальнейшем под терминами «лихорадка Эбола» и «БВВЭ» будем подразумевать одну и ту же патологию.
Лихорадка Эбола представляет собой вирусную инфекцию, протекающую с поражением различных органов и систем под влиянием синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдрома). Сущность инфекции заключается в развитии прижизненного некроза различных тканей, то есть, человек еще жив, а пораженные органы – уже умерли. Фактически в организме оказывается целый гниющий и разлагающийся орган, который выделяет невероятное количество токсических веществ, провоцирующих сильную интоксикацию. Кроме того, второй особенностью инфекции, за которую она получила название геморрагической, является развитие ДВС-синдрома за счет разрушения всех клеток крови, в том числе и тромбоцитов, ответственных за ее свертывание. Вследствие полного отсутствия свертывания крови развиваются многочисленные кровотечения из любых, самых мелких ранок. Кровь буквально сочится из тела человека наружу. Однако кровотечения могут быть не только наружными, но и внутренними. Обычно смерть наступает от внутренних кровотечений или полиорганной недостаточности.
Лихорадка Эбола протекает очень тяжело, человек болеет не менее 2 – 3 недель. Коэффициент смертности при лихорадке Эбола невероятно высок и составляет в зависимости от разновидности вируса, вызвавшего данный случай инфекции, от 50 до 90 %. Это означает, что из 10 заболевших умирает от 5 до 9 человек. Лихорадка Эбола поражает людей и приматов, к которым относят мартышек, горилл и шимпанзе.
Название инфекции было дано по наименованию реки Эбола, в бассейне которой впервые был обнаружен и выявлен вирус данного смертельно опасного заболевания. В деревнях, расположенных в тропических джунглях Африки, вдоль берега реки Эбола в 1976 году вспыхнула эпидемия доселе неизвестной инфекции, которая была настолько ужасной, что выживал только один человек из 10 заболевших. Именно в ту эпидемию в джунгли Африки выехали вирусологи Великобритании и смогли выделить из тканей умерших, а затем и идентифицировать вирус, ставший возбудителем ужасной инфекции. Это оказался новый, доселе неизвестный вирус, названый «Эбола» в честь наименования реки, берега которой были его «родиной».
Лихорадка Эбола характеризуется следующими основными особенностями:
- Лихорадка Эбола является инфекций с тяжелым течением и нередко смертельным исходом;
- Коэффициент смертности при эпидемиях лихорадки Эбола составляет от 50 до 90 %;
- Спонтанные вспышки лихорадки происходят в основном в поселениях центральной и западной Африки, расположенных в непосредственной близости от влажных тропических лесов;
- Вирус Эбола передается популяции людей от животных, а затем распространяется от больного к здоровому человеку;
- Хозяином вируса предположительно считается семейство плодоядных летучих мышей Pteropodidae;
- Больному лихорадкой Эбола необходима интенсивная терапия, заключающаяся в постоянном введении растворов электролитов и применении симптоматических средств;
- Специфического лечения лихорадки Эбола не существует;
- Вакцины от лихорадки Эбола в настоящее время не существует.
Впервые мир узнал не вирус Эбола, а его родного брата – вирус Марбург. Оба вируса имеют совершенно одинаковое строение, однако отличаются собственными уникальными антигенами. Ввиду одинакового строения, вирусы вызывают фактически одну и ту же инфекцию. Однако каждая инфекция называется по имени вызывающего ее вируса.
Итак, первый случай лихорадки Марбурга был зафиксирован в немецком городе Марбурге в 1967 году, где заболел сотрудник питомника для обезьян и скончался через 2 недели. Как было установлено впоследствии, он заразился от обезьян, вывезенных из Уганды. Затем вспыхнула эпидемия лихорадки Эбола в 55 деревнях в Заире и в 27 селениях в Судане. Обе эпидемии начались одновременно и были спровоцированы различными подтипами вируса Эбола, поэтому передача инфекции из одного региона в другой исключена. Обе эпидемии опустошили население деревень, но эпидемия не вышла за пределы четко ограниченного географического региона, закончившись так же внезапно, как и началась.
Затем в 1980 году француз Моне заболел лихорадкой Эбола после посещения пещеры в горе Элгон, которая находится в Кении. Моне приехал и лег в больницу в Найроби с симптомами, похожими на обычный приступ малярии, поэтому доктора не тревожились. Однако по мере прогрессирования болезни стало очевидно, что это не малярия, но никто из медицинских сотрудников госпиталя не мог ничего понять, поскольку ранее с такой инфекцией они не сталкивались. Лечащий врач Моне по имени Шем Мусоке не знал, какой опасности подвергается, когда француз во время приступа буквально облил его своей кровью с ног до головы. В течение месяца доктор Моне также умер от тех же самых жутких симптомов, что и французский исследователь. Тогда сотрудники больницы в Найроби собрали образцы тканей и крови умершего доктора и отослали их в Центр Контроля Вирусных Заболеваний США, где и был выделен смертельный вирус. Именно так впервые получили образцы вируса Эбола.
С того момента фиксировались вспышки лихорадки Эбола в различных африканских странах. Однако они начинались внезапно, охватывали строго определенную территорию, не распространяясь за ее пределы, и унеся жизни нескольких десятков или сотен человек, также неожиданно прекращались. Последняя вспышка лихорадки Эбола, начавшаяся весной 2014 года, стала самой крупной за всю историю существования данной инфекции, и унесла жизни уже восьмисот с лишним человек. Более того, вирус готов вырваться в «большой мир», и тогда может начаться жуткая пандемия, итог которой можно сравнить только с чумой в средневековой Европе.
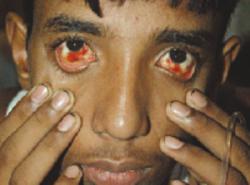
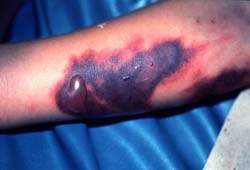
На данной фотографии изображен характерный вид подкожных кровоизлияний, которые покрывают буквально все тело больного лихорадкой Эбола.
Вирус лихорадки Эбола относится к семейству филовирусов (Filoviridae). Все разновидности вируса Эбола обозначаются общим названием Ebolavirus. В настоящее время выделено и идентифицировано пять следующих подтипов вируса Эбола:
- Бундибуджио (BDBV);
- Заирский (EBOV);
- Рестонский (RESTV);
- Суданский (SUDV);
- Таи Форест (TAFV).
Вирусы подтипов Бундибуджио, Заирский и Суданский провоцировали крупные вспышки лихорадки Эбола в различных странах Африки. Рестонский и Таи Форест подтипы вируса Эбола были выявлены на Филиппинах и в Китае, они способны передаваться людям, но не вызывают тяжелого течения инфекции с возможным смертельным исходом. Рестонский и Таи Форест вирус Эбола опасен для обезьян, которые заражаются, тяжело болеют и умирают. У людей данные типы вируса Эбола могут спровоцировать только легкое инфекционное заболевание. Однако в большинстве случае у людей, случайно заразившихся рестонским или Таи Форест вирусом Эбола, происходит его постепенная и бессимптомная элиминация из организма.
Суданский, Заирский и Бундибуджио вирусы Эбола вызывают у человека инфекцию, протекающую по типу геморрагической лихорадки. Все типы вируса Эбола изучены относительно слабо. Вирионы Эбола имеют очень простое строение. По структуре он является дальним родственником вирусов кори и бешенства. Однако, несмотря на простоту, вирус Эбола в процессе эволюции вобрал в себя все лучшие достижения. Естественно лучшие с точки зрения вируса, а с позиции человека – это наихудшие качества и прогнозы.
Вирусная частица любого подтипа имеет нитевидную или цилиндрическую форму, генетический материал представлен одной цепочкой РНК (рибонуклеиновой кислоты). В центре вирусной частицы находится тяж, являющийся основой для прикрепления и закручивания спирали РНК. Снаружи вирус покрыт липопротеидной мембраной, на которой имеются шипообразные выросты, расположенные на равном расстоянии друг от друга. Шипы покрывают всю наружную поверхность вирусной частицы. В состав структуры вириона Эбола входит всего 7 белковых молекул.
Из семи белковых молекул, имеющихся в структуре вируса, выяснено назначение только трех. А оставшиеся 4 белковые молекулы вируса Эболы остаются совершенной загадкой для ученых, поскольку невозможно представить, ни их назначение, ни их функции, ни механизм их действия и т.д. Однако точно известно одно – основная цель белковых молекул вируса Эбола – это клетки иммунной системы. Вирус Эбола поражает иммунную систему практически мгновенно, подобно взрыву снаряда направленного действия, что существенно отличает его от ВИЧ, которому для этой же цели необходимо не менее 10 лет.
Поэтому вирус Эбола по мнению ученых представляет собой неведомого убийцу, который способен уничтожить 9/10 населения планеты Земля в сжатые сроки. По сравнению с ним вирус СПИДа – это безобидное предупреждение, забава Природы.
Вирус Эбола устойчив к нагреванию. В крови и плазме вирус становится неактивным при нагревании до 60 °С и сохранении такой температуры в течение получаса. Под действием прямых солнечных лучей вирус живет в среднем 1 – 2 минуты. Низкие температуры вирус выдерживает легко – согласно экспериментальным данным прекрасно переживает годичное пребывание при – 70 °С. Инактивируется этиловым спиртом, хлороформом и дезоксихлоратом натрия при экспозиции данных химических веществ не менее 1 часа.
Вирус Эбола передается в человеческую популяцию при тесном контакте с кровью, различными выделениями (слизь, мокрота, сукровица и др.), органами или биологическими жидкостями (моча, фекалии, пот, слюна, сперма и т.д.) инфицированного животного. Так, в Африке подтверждены случаи заражения людей при контактах с инфицированными обезьянами, плодоядными летучими мышами, антилопами и дикобразами. Заражение обычно происходило при ощупывании обнаруженного в лесу мертвого тела животного или при употреблении в пищу его мяса и органов плохо проваренными, недожаренными или вовсе сырыми.
После попадания к человеку вирус Эбола распространяется от инфицированного к здоровому. Причем пути передачи вируса от больного человека к здоровому очень разнообразны:
- Контакт с выделениями, биологическими жидкостями, кровью или органами инфицированного человека. Заражение происходит через небольшие повреждения, имеющиеся на кожном покрове и слизистых оболочках;
- Контакт с любыми средами (белье, вода, пища, иглы, медицинские инструменты и т.д.), загрязненными выделениями, кровью, биологическими жидкостями или частичками органов (например, кусочками кожи) инфицированного вирусом Эбола человека;
- Прямой контакт с телом умершего от лихорадки Эбола (например, поцелуи, обмывание и другие похоронные ритуалы);
- Половой акт с больным лихорадкой Эбола без презерватива. Со спермой вирус может передаваться от одного человека к другому в течение семи недель после выздоровления от лихорадки;
- Вдыхание частиц мокроты, выделяемых инфицированным человеком.
Таким образом, пути передачи вируса Эбола весьма вариабельны. Человек может заразиться при контактах с любыми выделениями инфицированного, а также при использовании общих предметов быта. Однако наиболее часто заражение происходит при непосредственном контакте с инфицированными биологическими выделениями материалами. Наиболее опасен с точки зрения заражения контакт с кровью больного лихорадкой Эбола.
Медицинские работники инфицируются вирусом Эбола при контактах с больными БВВЭ при несоблюдении правил и норм инфекционного контроля.
Человек является источником инфекции для окружающих до тех пор, пока в его крови и биологических выделениях (пот, слюна, моча, сперма, фекалии и др.) содержится вирус. Обычно после клинического выздоровления человек остается заразным для окружающих еще в течение семи недель, в течение которых он должен оставаться в карантине в условиях медицинского учреждения.
Диагностика лихорадки Эбола производится на основании характерных клинических симптомов. При подозрении на лихорадку Эбола у человека берут образцы тканей и крови, которые используются для производства следующих специализированных лабораторных тестов:
- Энзим-связывающий иммуносорбентный анализ с захватом антител (ИФА, ELISA);
- Тесты на выявление антигенов вируса;
- Реакция сывороточной нейтрализации;
- Полимеразная цепная реакция с обратной транскриптазой (ОТ-ПЦР);
- Электронная микроскопия;
- Выделение вируса в клеточных культурах.
На основании указанных анализов производится подтверждение лихорадки Эбола. К сожалению, данные анализы не проводятся в обычной лаборатории многопрофильной клиники, и образцы тканей больного с подозрением на лихорадку Эбола отправляются в научные учреждения с соблюдением максимальной биологической изоляции.
Любой вирус, в том числе и Эбола, попадая в организм человека, проникает внутрь его клеток, размножается в них, затем выходит в системный кровоток и начинает атаковать все новые и новые клеточные структуры. После того, как вирус размножится внутри собственной клетки организма, он выходит наружу – в кровь, межклеточную жидкость или лимфу, а клетка погибает. Таким образом, при прогрессии вирусного заболевания происходит гибель большого количества собственных клеток организма.
Однако обычно вирус имеет сродство к какому-либо определенному виду клеток, например, к гепатоцитам (вирусы гепатитов), пневмоцитам (вирусы пневмонии) и т.д. Попадая в организм, такой вирус находит клетки, к которым у него имеется сродство, и вызывает инфекционно-воспалительное заболевание соответствующего органа. Вирус Эбола имеет сродство практически ко всем клеткам организма человека, за исключением костей и скелетных мышц, поэтому вызывает заболевание одновременно всех органов и систем.
Вирус Эбола имеет совершенный механизм проникновения в клетки. Ведь для последующего размножения ему нужно проникнуть внутрь клетки, не повредив и не разрушив ее, а для этого придется «обмануть» имеющиеся на ее поверхности рецепторы. Вирус Эбола обладает такой способностью.
В ходе исследования американского ученого Марка Голдсмита было выяснено, что вирус Эбола на своей поверхности выставляет молекулу, похожую по структуре на фолиевую кислоту (витамин В9). А практически каждая клетка в человеческом организме имеет рецептор, улавливающий фолиевую кислоту, поскольку она необходима для нормального протекания процессов жизнедеятельности. Таким образом, вирус Эбола маскируется под молекулу фолиевой кислоты, а клетка организма сама улавливает его соответствующим рецептором. Затем за счет собственных механизмов трансмембранного транспорта вирус Эбола под видом фолиевой кислоты заносится внутрь клетки, где он атакует ее геном и начинает активно размножаться. В принципе, такой метод проникновения можно условно назвать «троянский конь».
После проникновения в клетку вирус Эбола встраивается в геном и заставляет его работать на себя, то есть, производить только вирусные структуры. Таким образом, вирус размножается и буквально нашпиговывает клетку. Через некоторое время клетка организма погибает, ее мембрана распадается, и множество вирусных частиц выходят в лимфу, кровь и межклеточный матрикс, чтобы атаковать и разрушать новые клетки, вызывая их гибель и тяжелые нарушения функций соответствующего органа. Вирусы Эбола наиболее часто атакуют клетки печени, стенки кровеносных сосудов и органов дыхания, поэтому инфекция начинается с лихорадки, нарушения свертываемости крови, боли в горле и др.
Предполагается, что вирус особенно легко проникает в клетки организма тех людей, которые плохо питаются, а потому испытывают недостаток фолиевой кислоты. У таких людей на поверхности клеток имеется большое количество свободных рецепторов к фолиевой кислоте, которые охотно «подбирают» вирус, маскирующийся под витамин. Именно у них вирус Эбола проникает одновременно в различные ткани, вызывая системное разрушение многих внутренних органов.
Однако большие дозы фолиевой кислоты не способны оказывать выраженного профилактического или лечебного действия по отношению к вирусу Эбола. Вместо этого ученые разработали специальные антитела, которые занимают свободные рецепторы к фолиевой кислоте на клетках и блокируют возможность входа для вирусной частицы. Препарат на основе данных антител показал свою эффективность, но пока только в лабораторных условиях. Именно на основании данных антител разрабатывается лекарство от лихорадки Эбола.
Лихорадка Эбола представляет собой тяжелую вирусную инфекцию, которая начинается остро с внезапного подъема температуры, появления сильной слабости, боли в мышцах и горле, а также головной боли. Затем к указанным симптомам присоединяется рвота, понос, геморрагическая красная сыпь, похожая на коревую или скарлатинную и многочисленные кровотечения, как внешние, так и внутренние. В крови резко снижается общее количество лейкоцитов и тромбоцитов, а также повышается активность АсАТ, АлАТ. На самом деле данное описание симптомов лихорадки Эбола является скупым перечислением признаков инфекции. В реальности картина заболевания гораздо более жуткая. При взгляде на человека, больного лихорадкой Эбола, в голове помимо воли появляется мысль, что именно так выглядят адовы пытки.
Итак, вирус Эбола проникает в организм и поражает каждый орган и ткань за исключением костей и скелетных мышц. В первую очередь вирус вызывает синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), в ходе которого кровь сначала интенсивно сворачивается, образуя множество сгустков и тромбов. Сформировавшиеся сгустки покрывают внутреннюю стенку кровеносных сосудов, все более суживая просвет капилляров и, в конце концов, полностью их закупоривая. В результате кровь перестает поступать к различным органам.
Затем из-за интенсивного использования различных биологических веществ для свертывания крови происходит их истощение и наступает вторая фаза ДВС-синдрома. Во второй фазе ДВС-синдрома кровь уже просто не сворачивается, ни при каких обстоятельствах, поскольку биологических веществ, обеспечивающих образование сгустков уже нет, они все были использованы в течение первой фазы. Из-за полного отсутствия свертывания крови во второй фазе ДВС-синдрома у человека начинаются многочисленные внутренние и внешние кровотечения.
Кровь буквально сочится из многочисленных ранок на коже, из слизистых оболочек, из десен, из глаз и т.д. На внутренней поверхности глазных яблок оказывается огромное количество не сворачивающейся крови, которая сочится из глаз кровавыми слезами.
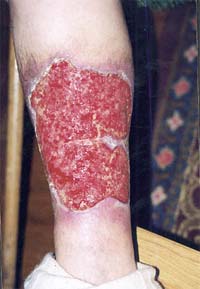
Кожа и слизистые оболочки покрываются багрово-красными пятнами от кровоизлияний в подкожную клетчатку. Кровоизлияния имеют вид характерной сыпи, покрывающей все тело человека. Точно такие же кровоизлияния происходят и в подслизистый слой мозговых оболочек, печени, легких, кишечника, почек, желудка, половых и дыхательных органов, а также молочной железы.
Особенно яростно вирус Эбола разрушает соединительные ткани, поскольку размножается в молекулах коллагена. В результате структурные белки тела человека превращаются в аморфную желеобразную массу, подкожная клетчатка просто отмирает и начинает разлагаться, пока человек еще жив. Из-за отсутствия подкожной клетчатки кожа становится тонкой и не растяжимой, вследствие чего на ней постоянно появляются трещинки. Из этих ранок сочится кровь. При сильном сжатии кожи она отрывается пластами, обнажая ужасную красно-багрово-фиолетовую раневую поверхность с сочащейся кровью.
Язык окрашивается в пурпурно-красный цвет, а слизистая оболочка с него отваливается кусками, после чего выплевывается или проглатывается. Иногда слизистая оболочка языка срывается полностью во время очередного приступа рвоты. Слизистые оболочки горла, дыхательных путей, легких, желудка, кишечника и половых органов также отслаиваются от подлежащих тканей, после чего проглатываются, выплевываются или выходят из организма вместе с калом, рвотой или влагалищными выделениями.
Сердечная мышца размягчается, кровь из коронарных сосудов пропитывает сердце и выплескивается в грудную клетку. Ткань головного мозга оказывается забитой сгустками из мертвых эритроцитов и тромбоцитов, но по сосудам продолжает течь уже не сворачивающаяся кровь. В результате происходит повреждение структур головного мозга, и у больного лихорадкой Эбола начинаются эпилептические припадки. Во время таких припадков кровь брызжет из его тела во все возможные стороны, распространяя вирус на окружающих. Кроме того, возможно развитие инсульта с последующим полным или неполным параличом.
Организм человека оказывается заполненным, по сути, мертвой кровью, которая вытекая наружу или во внутренние полости тела, не сворачивается. Если рассмотреть каплю крови под микроскопом, то можно увидеть жуткую картину. В капле невозможно различить каких-либо клеток крови, поскольку они превращены в фарш. Можно подумать, что кровь прямо в организме прокрутили в миксере, разрушив все элементы и создав одну гомогенную массу.
В результате еще при жизни человека начинается некроз, то есть, отмирание тканей и органов. Фактически начинается трупное разложение еще живого человека. Печень, подвергшаяся некрозу, становится желеобразной и трескается. Почки заполняются мертвыми клетками и перестают образовывать и выводить мочу. Селезенка становится похожей на мяч, заполненный кровью. В такой ситуации в организме оказывается невероятное количество токсических веществ, которые способны вызвать инфекционно-токсический шок с последующей смертью.
Если человек, болевший лихорадкой Эбола, умер, то его труп разлагается буквально на глазах. Это связано с тем, что фактически уже некоторое время назад все органы тела умерли, так как произошел массовый некроз их клеток, а человек еще оставался жив. К моменту физической смерти органы уже частично разложились, и поэтому происходит такое стремительное гниение трупа, от которого буквально в течение нескольких часов остается только зловонное желе.
Специфического, проверенного и протестированного лечения лихорадки Эбола не существует. В настоящее время применяется только симптоматическое лечение, направленное на восполнение потери жидкости организмом. Поэтому человек, больной лихорадкой Эбола, должен находиться в условиях реанимации, где ему постоянно внутривенно вводятся растворы электролитов и препараты крови. К сожалению, других методов терапии ЗВВЭ не существует. Человек, заболевший лихорадкой Эбола, либо выживает, либо умирает, причем это зависит от его индивидуальных особенностей. Если человек после лихорадки Эбола выжил, то у него на всю оставшуюся жизнь остается сильный иммунитет, вследствие чего он больше не заражается инфекцией.
В настоящее время имеется несколько экспериментальных специфических сывороток для эффективного лечения лихорадки Эбола, но они только проходят клинические испытания, и потому отсутствуют на мировом фармацевтическом рынке. В силу этого в ближайшие годы возможно появление лекарственного препарата, который сможет вылечивать лихорадку Эбола.
Согласно сообщениям CNN заболевшим гражданам США и Британии провели лечение экспериментальным препаратом Zmapp, который оказался эффективным, поскольку в течение нескольких часов после его введения у человека нормализовалось дыхание, а сыпь на теле начала исчезать.
Проверенной, стандартизированной, лицензированной и полностью готовой к широкому клиническому применению вакцины против вируса Эбола не существует, однако в настоящее время проводятся исследования и испытания нескольких вакцинных препаратов. Поэтому можно надеяться на то, что в скором времени на фармацевтическом рынке появится вакцина против лихорадки Эбола.
Для профилактики лихорадки Эбола необходимо соблюдаться следующие правила:
- Ограничить контакты с больными животными;
- Ограничить контакты с животными, теоретически подверженными риску инфицирования лихорадкой Эбола, такими как, крыланы, мартышки или человекообразные обезьяны;
- Не подбирать, не разделывать и не прикасаться к любым мертвым животным, случайно обнаруженным во влажных тропических лесах;
- Тщательно обрабатывать (варить, жарить, запекать и др.) перед употреблением в пищу продукты животного происхождения, такие как, мясо, кровь, молоко и субпродукты (печень, почки, легкие, язык и др.);
- При уходе за больным человеком использовать средства индивидуальной защиты, такие как, перчатки, водоотталкивающий халат, очки или лицевой щиток и маску;
- После любого контакта с больным человеком тщательно мыть руки и лицо;
- Мыть руки и лицо после выхода на улицу или посещения больницы;
- Избегать попадания крови или выделений больных лихорадкой Эбола на кожные покровы;
- Не прикасаться к трупам людей, умерших от лихорадки Эбола, если человек не одет в специальный защитный костюм;
- Кроме того, человека с подозрением на лихорадку Эбола, необходимо госпитализировать в инфекционное отделение в изолированный бокс со строгим режимом;
- Больной лихорадкой Эбола изолируется от окружающих и соблюдает карантин не менее 21 дня от начала инфекционного заболевания;
- Больному лихорадкой Эбола выделяют отдельные, специально маркированные предметы личного пользования и обихода (например, посуду, предметы личной гигиены и др.);
- Все предметы, которые использует больной лихорадкой Эбола, необходимо стерилизовать и хранить в отдельном боксе;
- Предметы медицинского назначения, используемые для различных процедур (инъекции, перевязки и др.), необходимо сжигать;
- Для текущей дезинфекции различных поверхностей и белья, контактировавших с больным лихорадкой Эбола, применяется 2 % раствор фенола;
- Выделения больных лихорадкой Эбола перед утилизацией также обрабатывают раствором фенола.
Кроме того, существует вариант специфической профилактики лихорадка Эбола, когда человеку, который еще не заболел, но контактировал с инфицированным, вводится специальная сыворотка, полученная от иммунизированных лошадей (аналогичная противостолбнячной сыворотке).
К настоящему моменту – 2014 году в мире в разные годы было зафиксировано более десятка вспышек лихорадки Эбола. Данные относительно годов эпидемий, страны их возникновения, подтипа вируса и коэффициентов смертности представлены в таблице.
| Год вспышки лихорадки Эбола | Страна, в которой произошла эпидемическая вспышка | Подтип вируса, вызвавший вспышку лихорадки Эбола | Количество заболевших лихорадкой Эбола | Количество умерших и коэффициент летальности, % |
| 1976 | Конго (Заир) | Заирский | 318 | 280(88 %) |
| 1976 | Судан | Суданский | 284 | 151 (53 %) |
| 1979 | Судан | Суданский | 34 | 22 (65 %) |
| 1994 | Габон | Заирский | 52 | 31 (60 %) |
| 1995 | Конго (Заир) | Заирский | 315 | 254 (81 %) |
| 1996 | Габон | Заирский | 31 | 21 (68 %) |
| 2000 | Уганда | Суданский | 425 | 224 (53 %) |
| 2001–2001 | Габон | Заирский | 65 | 53 (82 %) |
| 2001–2001 | Конго | Заирский | 59 | 44 (75 %) |
| 2003 | Конго | Заирский | 143 | 128 (90 %) |
| 2004 | Судан | Суданский | 17 | 7 (41 %) |
| 2005 | Конго | Заирский | 12 | 10 (83 %) |
| 2007 | Конго (Заир) | Заирский | 264 | 187 (71 %) |
| 2007 | Уганда | Бундибуджио | 149 | 37 (25 %) |
| 2008 | Конго (Заир) | Заирский | 32 | 14 (44 %) |
| 2011 | Уганда | Суданский | 1 | 1 (100 %) |
| 2012 | Уганда | Суданский | 24 | 17 (71 %) |
| 2012 | Конго (Заир) | Бундибуджио | 57 | 29 (51 %) |
| 2014 | Гвинея, Либерия, Сьерра-Леоне, | Заирский | 1201 | 672 (56 %) |
Эпидемия лихорадки Эбола 2014 года в Африке началась в Гвинее в феврале и продолжается до текущего момента. К сожалению, эпидемия вышла за пределы Гвинеи и распространилась на территорию Либерии, Сьерра-Леоне и Мали.
Впервые эпидемия началась в западной Африке, а не в Центральной. Врачи не были готовы к подобной эпидемии, поэтому на некоторое время поддались панике и не предотвратили распространение дезинформации и слухов среди населения. Данная вспышка лихорадки является наиболее крупной за всю историю существования лихорадки Эбола.
Однако в настоящее время международные организации направили медицинских специалистов и необходимое оборудование, а также деньги в государства Западной Африки для борьбы с лихорадкой Эбола.
Первые случаи заболевания лихорадкой Эбола были зафиксированы в столице Гвинеи и на юге страны 9 февраля. Однако подтверждение того, что речь идет о лихорадке Эбола, было получено спустя более, чем месяц – только 25 марта 2014 года, когда все необходимые исследования были произведены в Институте Пастера в Лионе. В этом же научно-исследовательском учреждении было установлено, что лихорадка Эбола вызвана заирским подтипом вируса.
С 26 марта в Гвинее было запрещено употребление мяса летучих мышей в пищу, которых местные жители ловят и едят с удовольствием. Но именно эти животные являются наиболее опасными источниками и распространителями вируса Эбола.
По состоянию на 6 августа 2014 года на территориях Гвинеи, Либерии и Сьерра-Леоне подтверждены 1711 случаев заболевания лихорадкой Эболы, из них 932 со смертельным исходом.
Эпидемия грозит вырваться в большой мир, поскольку зараженные лихорадкой Эбола оказались в Лондоне, Нигерии и США.
По состоянию на настоящее время эпидемия лихорадки Эбола охватывает только 3 – 4 страны Западной Африки.
Лихорадка Эбола в Египте и в Тунисе по состоянию на 6 августа 2014 года отсутствует. Власти данных стран ввели строгие запретительные и карантинные меры, чтобы предотвратить появление на их территории вируса Эболы. Поэтому в текущий курортный сезон можно ездить на северное побережье Африки отдыхать и купаться в теплом море совершенно спокойно, ощущая себя в безопасности.
Лихорадка Эбола в Марокко не была подтверждена, хотя предполагалась у двух людей, имевших сходные симптомы. Из двух заболевших оба выжили.
Лихорадка Эбола в Гвинее подтверждена, эпидемия началась 9 февраля и продолжается по настоящее время. По состоянию на 23 июля 2014 года в Гвинее зафиксировано в общей ложности 427 случаев лихорадки Эбола, из которых 311 подтвержденных, 99 возможных и 17 предполагаемых. Среди них со смертельным исходом 319 случаев. В настоящее время не рекомендуется посещать Гвинею, поскольку вспышка эпидемии не локализована и не пошла на спад.
В Испании по состоянию на 6 августа 2014 года не выявлено случаев заболевания лихорадкой Эбола. Однако Испания подвергается наибольшей опасности, поскольку географически расположена очень близко к африканскому материку и той его части, на которой бушует эпидемия лихорадки Эбола.
В России лихорадка Эбола не выявлена, и по заявлению санитарных врачей проникновение инфекции на территорию страны в ближайшие несколько месяцев невозможно. Поэтому жители России могут ощущать себя в безопасности.
В России были зафиксированы только два случая лихорадки Эбола. Оба раза заразились сотрудники специализированных научно-исследовательских учреждений, в которых производились эксперименты на животных с применением вируса Эбола. Лаборанты случайно укололись иглами, которыми делали инъекции подопытным животным, содержащими вирусы Эбола, вследствие чего и произошло заражение.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Инкубационный период при лихорадке Эбола, согласно данным, полученным при наблюдениях в очагах, составляет от 4 до 16 дней, в среднем 7 дней, при передаче парентеральным путем от 1 до 5 дней.
Начало заболевания острое. Первыми его признаками обычно бывает лихорадка (быстрый подъем температуры до 38-39 град С), озноб, резкие головные боли в лобной и височной областях, тошнота и недомогание. У многих больных одновременно развиваются сильные боли в груди, сухой кашель, генерализованные боли во всем теле, особенно резко выраженные в пояснице, боли в суставах.
Некоторые больные отмечают сильные боли в глазных яблоках даже при легком нажатии, развивается конъюнктивит. Таким образом, в течение первых дней болезнь напоминает грипп или лихорадочное заболевание. Лихорадка достигает максимума через 3-4 дня и держится на высоком уровне не менее 7 дней перед тем, как разрешится лизисом. Продолжительность фебрильной фазы колеблется от 10 до 20 дней (обычно 14-16 дней). У некоторых больных может иметь место повторный подъем температуры.
Через 2-3 дня на фоне тяжёлого лихорадочного состояния у большинства больных появляются боли в животе, развивается диарея, во многих случаях очень тяжёлая, на протяжении около недели. Стул обычно водянистый, часто содержит слизь, изменённые кровяные пигменты или яркую кровь. Часто бывает рвота, что вместе с диареей вызывает дегидратацию организма разной степени выраженности.
На 4-6 день болезни появляется сыпь, имеющая коже европейцев макуло-папулезный характер. На коже африканцев она менее заметна, описывается как кореподобная и часто не диагностируется, пока не начнется шелушение кожи. Сыпь сначала появляется на шее, быстро распространяется на туловище и становится более выраженной в нижней части тела и на внешних поверхностях рук и ног.
Через 4-5 дней после появления сыпи на местах высыпания начинается шелушение кожи. Полость рта обычно сухая, часто покрыта мелкими ранками типа афтозных. Задняя часть глотки отёчная. Сухость в горле нередко вызывает болезненные явления, иногда настолько сильные, что больные отказываются от пищи и питья. Появляются трещины языка и губ.
В этот период внешний вид больных достаточно характерен: глубоко запавшие глаза, неподвижное лицо, выраженная заторможенность движений, истощение, слабый тургор кожи. На этом фоне развиваются характерные для клиники лихорадки Эбола геморрагические симптомы, выражающиеся в появлении крови в кале, кровавой рвоте, кровотечениях из десен, носа, ушей, влагалища, мест инъекций, а также в кожных и субконъюнктивальных кровоизлияниях.
Макрогематурия встречается редко. У беременных женщин заболевания часто осложняется абортом, метроррагиями, а у мужчин в ряде случаев наблюдается орхит.
Часто отмечаются симптомы, свидетельствующие о вовлечении в процесс центральной нервной системы (тремор, судороги, парестезии, менингеальные симптомы, агрессивность). В тяжелых случаях развивается отёк мозга, энцефалит.
Ряд наблюдений в очагах показывают, что инфицирование в результате инъекции заражёнными шприцевыми иглами или вследствие контакта в семье или межсемейного контакта, а также исключительно тесный контакт медработников с больными чаще ведёт к летальному исходу. В клинической картине болезни плохим прогностическим признаком является развитие множественных геморрагий. В этих случаях болезнь быстро прогрессирует и смерть наступает на 8-9 день от начала заболевания от кровопотери и шока.
Выздоравливают больные медленно. После острой фазы болезни, продолжающейся 14-16 дней, состояние больных постепенно улучшается в течение нескольких недель, выздоровление сопровождается потерей аппетита и массы тела, сильной усталостью и выпадением волос. Внешние признаки болезни — глубоко запавшие глаза, выраженная кахексия, спотыкающаяся походка остаются долго после исчезновения лихорадки.
источник
Определение. Лихорадка Эбола — это особо- опасная инфекция, распространенная в ряде тропических стран Африки, которая среди прочих вирусных геморрагических лихорадок выделяется тяжестью клинического течения, наибольшей контагиозностью и летальностью, достигающей при некоторых вспышках 90%.
Возбудитель. Вирус Эбола относится к семейству Filoviridae, куда входят также вирусы Марбург и очевидно не патогенный для человека вирус Рестон, выделенный во время эпизоотии среди обезьян- циномольгус в питомниках США, а позднее в Италии.
Современные особенности эпидемиологии. Резервуары и источники возбудителя. Природные резервуары вируса лихорадки Эбола пока не установлены.
Механизмы передачи возбудителя. Передача вируса лихорадки Эбола происходит при близком контакте с больными, через их кровь и выделения, главным образом, в результате попадания вируса на поврежденную кожу и слизистые. Воздушно – капельный способ заражения считается мало вероятным. В плохо дезинфицированные шприцы и иглы.
Основные современные эпидемиологические признаки. Случаи заболевания лихорадкой Эбола, связанные с заражением от естественных источников, зарегистрированы в Заире, Судане, Габоне, Кот-д’Ивуаре (Центральная и Западная Африка) и Уганде (Восточная Африка).
Особенности клиники. Инкубационный период наиболее часто составляет 4-7 дней, но может быть и более длительным – до 16 дней.
Начало заболевания острое, с быстрым подъемом температуры до высоких цифр. Первые 1-2 дня наблюдаются обычные для многих инфекционных заболеваний симптомы, обусловленные общей интоксикацией – головные, мышечные и суставные боли, слабость, анорексия. Однако вскоре (3-4 день заболевания) появляются специфические проявления: на слизистой рта, глотки, на языке образуются афты и болезненные трещины; больные жалуются на сухость во рту, боли при глотании, сухой мучительный кашель. Типичен конъюктивит.
К 4-му дню заболевания состояние больных ухудшается из-за присоединения рвоты и диареи. Состояние становится еще более тяжелым на 5-6 дни. В эти дни у больных возникает выраженный гельмограгический синдром, в виде массивных полостных кровотечений – жуледочных, кишечных, носовых, маточных.
Лабораторная диагностика. Для выделения вируса Эбола обследуют кровь, сыворотку крови или плазму больных, взятую в первые 7-10 дней от начала болезни, а также пробы печени и селезенки, взятые при аутопсии.
Индикацию вируса в инфицированных культурах, а также в средах печени больных проводят с помощью электронной микроскопии или методом флуоресцирующих антител. Попытки выделения вируса и всю работу с материалами, взятыми от больных и трупов, можно проводить только в специально оборудованных лабораториях с соблюдением самого строго режима безопасности.
Эффективным экспресс — методом специфичной диагностики лихорадки Эбола является полимеразная цепная реакция (ПЦР), позволяющая обнаруживать специфическую вирусную РНК в вируссодержащих материалах. Разработан и успешно применен для диагностики лихорадки Эбола у шимпанзе метод гистохимического обследования биопсии кожи.
Специфические антитела к вирусу Эбола в сыворотках крови больных людей обнаруживаются не раньше 5 дня от начала заболевания. Начиная 14 дня антитела выявляются регулярно. Для обследования сывороток на иммуноглобулины М и G обычно используют непрямой МФА и иммуноферментный анализа.
Профилактические мероприятия. Вакцина против лихорадки Эбола не разработана.
В эндемичных регионах большое внимание уделяется санитарно- просветительской работе, направленной на осведомление местного населения и приезжих лиц о лихорадке Эбола и мерах ее профилактики.
Мероприятия в эпидемическом очаге. Основные противоэпидемические мероприятия сводятся к предотвращению возможности заражения человека при контактах с кровью и выделениями больных людей и трупов, погибших от лихорадки Эбола, а также больных шимпанзе и горилл, обитающих в эндемичных регионах Африки. Крайне важное значение имеет применение одноразовых шприцов и тщательная дезинфекция многократно используемого медицинского инструментария, посуды, одежды и постельного белья больных. Ограничению масштабов вспышек лихорадки Эбола способствует раннее выявление больных, их строгая изоляция, ограничение контактов с обслуживающим персоналом, изоляция и наблюдение за контактировавшими лицами в течении трех недель. Медицинский персонал, обслуживающий больных лихорадкой Эбола, обязан использовать защитную одежду: халаты, шапочки, пижамы, фартуки, резиновые перчатки, очки, водонепроницаемую обувь. Вся одежда после использования тщательно дезинфицируется. В развитых странах для работы с вирусом Эбола и другими особо-опасными возбудителями производят одноразовые защитные костюмы из специальных тканей.
Дезинфекция. Во время вспышек лихорадки Эбола в качестве дезинфицирующего раствора применяли 10% раствор гипохлорида. Одежду и белье обрабатывал и в паровой бане. Трупы погибших людей не вскрывали, заворачивали в простыни, смоченные гипохлоридом и немедленно хоронили. Правила противоэпидемических мероприятий при подозрении на заболевания лихорадкой Эбола приводятся в Ежемесячном информационном бюллетене ГКСЭН РФ, №5, 1995г.
Эпидемиологическое обследование очага. Проводится регистрация больных лихорадкой Эбола, устанавливаются границы очагов, пути передачи возбудителя инфекции, динамика и структура заболеваемости людей, собираются данные о случаях заболевания и гибели шимпанзе и горилл и о контактах населения с этими животными, выявляются факты продажи мяса человекообразных обезьян на местных рынках. Соответствующая информация срочно доводится до сведения ВОЗ.
Госпитализация всех больных с диагнозом лихорадка Эбола или с подозрением на это заболевание обязательна. Это диктуется как тяжестью заболевания, так и возможностью контактного пути передачи возбудителя инфекции.
Дератизационные и дезинсекционные мероприятия в очаге лихорадки Эбола не предусматриваются. Порядок дезинфекции инфекционных материалов отражен в разделе «Мероприятия в эпидемическом очаге»
Диспансерное наблюдение за переболевшими. За переболевшими не-обходимо проводить диспансерное наблюдение в течении всего периода реконвалесценции, несмотря на отсутствие рецидивов и обострения болезни.
источник
После первичной репликации вируса в лимфоидных элементах развивается виремия с полиорганной диссеминацией вируса вследствие его пантропности. Наибольшие изменения возникают в печени, селезенке, лимфоидных образованиях, железах внутренней секреции, почках, головном мозге. Экспериментально установлено, что решающее значение в поражении тканей имеет прямое вирусное повреждение клеток с увеличением продукции цитокинов при недостаточной выраженности гуморального иммунного ответа вследствие иммунносупрессивного эффекта растворимых вирусных Gp-антигенов. Последние обеспечивают повреждение эндотелия сосудов и нарушение его связи с базальной мембраной. Gp-антигены, взаимодействуя с СВ16-молекулами, обеспечивают супрессию нейтрофилов. Отмечено нарушение функции и уменьшение продукции тромбоцитов, что способствует развитию геморрагического синдрома
При аутопсии выявляются множественные некрозы гепатоцитов с образованием базофильных телец и телец Counsilman при незначительной мононуклеарной инфильтрации, некрозы и кровоизлияния в селезенке. Характерны периваскулярные кровоизлияния и отек легких, некрозы кардиомиоцитов, некрозы в поджелудочной железе, гипофизе, надпочечниках, гонадах. В сосудах обнаруживаются депозиты фибрина. Выявляются глиальные некрозы, утолщение мозговых оболочек.
Вирусы в течение нескольких недель могут сохраняться в половых продуктах, что может обусловить половую передачу возбудителя. У реконвалесцентов формируется иммунитет, продолжительность которого достоверно не определена.
Инкубационный период 4—16 дней. Начальный период болезни всегда развивается внезапно: появляются интенсивная головная боль преимущественно в лобных или затылочных областях, артралгии, боли в шейных и поясничных мышцах, выраженная слабость и анорексия. Температура быстро достигает 39-40 °С. Почти у всех больных с первых дней болезни отмечаются боли в животе, часто сопровождающиеся диареей.
В этот период у большей части больных наблюдается амимичное лицо с выражением тоски, прострация, дезориентация и иногда агрессивность, могут выявляться менингеальные симптомы. Многих больных беспокоят выраженная сухость слизистых оболочек глотки, вызывающая болезненные ощущения («веревка в горле»). Вскоре появляются трещины на языке и губах, язвенный фарингит с образованием желтоватых пленчатых налетов.
В период разгара болезни с 5-7-го дня обычно появляются боли в груди, сопровождающиеся сухим мучительным кашлем (ощущение «переворачивания» под ложечкой). Усиливаются боли в животе, продолжающиеся в течение 7 дней; диарея становится профузной, стул больных быстро становится кровавым. Развивается выраженное обезвоживание, резко снижается масса тела больных, что придает им характерный вид «привидения с запавшими глазами и выражением ужаса на маскообразном лице». В ряде случаев развивается острый панкреатит. Обезвоживание и панкреатит могут быть причиной смерти пациентов.
У многих больных на 6-7-й день болезни наблюдается кореподобная сыпь, более интенсивная на нижней половине туловища и на разгибательной поверхности конечностей, с последующим шелушением. Часто возникают язвенные поражения вульвы, орхиты.
С 5-6-го дня болезни развивается геморрагический синдром в виде носовых, желудочных, кишечных и маточных кровотечений, кровоизлияний в кожу в местах инъекций. Развивается и быстро прогрессирует шок, приводящий к гибели больных на 5-8-й день болезни от циркуляторной недостаточности и массивной кровопотери.
Лабораторные данные характеризуются нейтропенией, выраженной тромбоцитопенией, повышением активности АсАТ и АлАТ, амилазы крови, уровня креатинина, значительным замедлением свертываемости крови.
При благоприятном течении с 10—12-го дня болезни температура и другие проявления болезни регрессируют, наступает затяжной период реконвалесценции. В это время у многих больных понижается слух, может наступить потеря зрения, развиваются психозы, нарушения поведения.
Прогноз. При инфекции EBO-Z virus летальность достигает почти 90%, при заболеваниях, вызванных EBO-S virus и EBO-CI virus — 50%.
Стул больных быстро становится кровавым. Развивается выраженное обезвоживание, резко снижается масса тела больных, что придает им характерный вид «привидения с запавшими глазами и выражением ужаса на маскообразном лице». В ряде случаев развивается острый панкреатит. Обезвоживание и панкреатит могут быть причиной смерти пациентов.
У многих больных на 6-7-й день болезни наблюдается кореподобная сыпь, более интенсивная на нижней половине туловища и на разгибательной поверхности конечностей, с последующим шелушением. Часто возникают язвенные поражения вульвы, орхиты.
С 5-6-го дня болезни развивается геморрагический синдром в виде носовых, желудочных, кишечных и маточных кровотечений, кровоизлияний в кожу в местах инъекций. Развивается и быстро прогрессирует шок, приводящий к гибели больных на 5-8-й день болезни от циркуляторной недостаточности и массивной кровопотери.
Лабораторные данные характеризуются нейтропенией, выраженной тромбоцитопенией, повышением активности АсАТ и АлАТ, амилазы крови, уровня креатинина, значительным замедлением свертываемости крови.
При благоприятном течении с 10—12-го дня болезни температура и другие проявления болезни регрессируют, наступает затяжной период реконвалесценции. В это время у многих больных понижается слух, может наступить потеря зрения, развиваются психозы, нарушения поведения.
Прогноз. При инфекции EBO-Z virus летальность достигает почти 90%, при заболеваниях, вызванных EBO-S virus и EBO-CI virus — 50%.
Эбола лихорадка может быть заподозрена при быстром развитии тяжелого лихорадочного заболевания с болями в груди и животе, диареей, неврологическими и выраженными геморрагическими проявлениями у пациента, находившегося в эпидемиологически неблагополучных районах Африки, или осуществлявшего уход за подобными больными в пределах инкубационного периода.
Специфическая диагностика осуществляется вирусологическими и серологическими методами. Исследования проводятся в специальных лабораториях с IV уровнем биологической безопасности.
Ebola-virus может быть выделен из крови больных или носоглоточной слизи в течение первой недели болезни путем заражения клеточных культур (Vero и др.), при иммуногистохимическом исследовании биоптатов кожи или внутренних органов. Разработаны методы RT-PCR диагностики.
Серологическая диагностика основана на обнаружении в ранние сроки болезни анти-Ebola-IgM в ИФА.
Больных изолируют в боксы. Персонал использует барьерные методы защиты от заражения (перчатки, очки, респираторы). Этиотропная терапия не разработана. Больным проводят комплекс патогенетических мероприятий, направленных на борьбу с Дегидратацией, шоком, геморрагическим синдромом. В Д.Р. Конго получен положительный эффект от плазмы реконвалесцентов.
При нахождении в природных очагах (в частности в пещерах) необходимо избегать контакта кожи и слизистых оболочек с окружающими объектами внешней среды. Эффективно применение барьерных методов защиты при работе с больными людьми (нозокомиальные вспышки в странах Африки угасали после выполнения персоналом мер личной безопасности). Проводятся испытания рекомбинантных вакцин на основе Gp оболочки Ebola virus.
источник
Лихорадка Эбола — острое, предположительно зоонозное заболевание из группы вирусных геморрагических лихорадок, протекающее с выраженным геморрагическим синдромом, отличается высоким уровнем летальности. Относится к особо опасным вирусным инфекциям.
Впервые заболевание зарегистрировано и описано в районе Эбола (Заир) в 1976 г. В это же время из крови у одного из умерших больных выделен возбудитель. Вспышки инфекции в Заире и Судане в 1976-1979 гг., в Заире в 1994-1995 гг., исчисляемые сотнями заболевших, сопровождались высокой летальностью (от 53% до 88%). В 1996 г. вспышка лихорадки Эбола зарегистрирована в Габоне. Данные ретроспективного серологического скрининга населения позволяют утверждать, что эпидемии заболевания отмечали в 1960-1965 гг. в Нигерии, Сенегале, Эфиопии.
Возбудитель лихорадки Эбола — РНК-геномный вирус рода Filovirus семейства Filoviridae. Выявлены 3 штамма вируса — Заир, Судан, Ренстон, — отличающиеся по антигенной структуре. Чёткие различия выявлены между штаммами Заир и Судан по генетическим, биологическим и биохимическим свойствам. В лабораторных условиях культуры возбудителя поддерживают пассажем через печень или кровь обезьян. Вирус Эбола имеет среднюю степень устойчивости во внешней среде.
Резервуар и источник инфекции в природе мало изучен, скорее всего, он в основном представлен разнообразными грызунами. Не исключена роль обезьян как источников инфекции. Больной человек очень опасен для окружающих, известны 5-8 последовательных передач вируса от больного и возникновение внутрибольничных вспышек болезни. Отмечено, что при первых передачах летальность была наивысшей (100%), затем она снижалась. Вирус выявляют в различных органах, тканях и выделениях: в крови (7-10 дней), слизи носоглотки, моче, сперме. Больной представляет высокую опасность в течение 3 нед от начала болезни; в инкубационный период больной вирус не выделяет.
Механизм передачи лихорадки Эбола разнообразный. Политропность вируса, многообразие путей его выделения из организма определяют возможность заражения при контакте с кровью больных, половым и аэрозольным путями, при пользовании общими предметами обихода и совместном питании. Установлено, что заражение при лихорадке Эбола в основном реализуется путём прямого контакта с инфицированным материалом. Заболевание очень контагиозно и передаётся при попадании вируса на кожу и слизистые оболочки. Наиболее опасна кровь. Наибольшему риску заражения подвергается медицинский персонал при уходе за больными, а также персонал, осуществляющий отлов, транспортировку обезьян и уход за ними! период карантина. Отсутствие заболеваний среди лиц, находившихся с больными в одном помещении, но не имевших с ними тесного контакта, позволило сделать вывод о том, что воздушно-капельная передача маловероятна.
Естественная восприимчивость людей к лихорадке Эбола высокая. Постинфекционный иммунитет стойкий. Повторные случаи заболеваний редки; их частота не превышает 5%.
Основные эпидемиологические признаки. Очаги циркуляции вируса Эбола располагаются в зоне влажных тропических лесов Центральной и Западной Африки (Заир, Судан, Нигерия, Либерия, Габон, Сенегал, Кения, Камерун, Эфиопия, Центрально-Африканская республика). Вспышки лихорадки Эбола в эндемичных очагах отмечают в основном весной и летом. В Судане (г. Нзара) первичный очаг инфекции возник среди рабочих на хлопчатобумажной фабрике, вскоре болезнь распространилась на членов семей и других лиц, бывших в тесном контакте с больными. Внутрибольничное распространение возникло только в 2 случаях. Иную картину заболеваемость представляла в г. Мариди (Судан) и Заире, где больница сыграла роль катализатора эпидемического процесса. Больные были доставлены в больницу с лихорадкой неясной этиологии. Внутрибольничное распространение инфекции среди персонала осуществлялось при попадании инфицированного материала (крови и выделений) на повреждённые кожные покровы и слизистые оболочки, больных — при различных парентеральных манипуляциях, выполненных недостаточно обработанными инструментами. Обследование семейных контактов подтвердило эпидемиологическое значение контакта с больными и длительности общения с ними. Так, при кратковременном соприкосновении с больным заболело 23%, а при тесном и длительном (уход за больным) — 81% лиц. Вторичными очагами стали семьи больных, покинувших больницы. Заражение происходило при близком контакте с больными (лечебный уход, совместное проживание, ритуальные обряды у тел умерших). В декабре 1994 г.- июне 1995 г. в Заире возникла вспышка лихорадки Эбола, связанная с употреблением в пищу местными жителями мозга обезьян-вирусоносителей. Общее число заболевших превысило 250 человек, летальность составила около 80%. Описаны также случаи внутрилабораторного заражения лихорадкой Эбола при работе с зелёными мартышками. Учитывая колоссальные возможности и скорости международных перемещений, серьёзную опасность представляют миграции лиц в начальной стадии болезни и перевозки заражённых животных.
В течение инкубационного периода вирус лихорадки Эбола репродуцируется в регионарных лимфатических узлах, селезёнке и, возможно, других органах. Острое начало заболевания с лихорадки совпадает с развитием интенсивной вирусемии с полиорганной диссеминацией возбудителя. Поражение клеток и тканей различных органов предположительно обусловлено как прямым цитопатическим действием вируса, так и аутоиммунными реакциями. Развитие нарушений микроциркуляции и реологических свойств крови проявляется капилляротоксикозом с геморрагическим синдромом, периваскулярными отёками, ДВС-синдромом. Диссеминированная внутрисосудистая коагуляция представляет собой ведущий синдром, выявляемый гистологически. Патологические изменения в органах в виде очаговых некрозов, рассеянных геморрагии в клинической картине проявляются признаками гепатитов, интерстициальных пневмоний, панкреатитов, орхитов и др. Реакции клеточного и гуморального иммунитета снижены, противовирусные антитела у умерших в ранние сроки болезни обнаруживают редко, у выздоравливающих они появляются поздно.
Инкубационный период варьирует от нескольких дней до 2-3 нед. Начало заболевания острое, с повышения температуры тела до 38-39 °С, головной боли, миалгий и артралгий, недомогания, тошноты. В течение первых дней у большинства больных возникают явления ангины; воспаление миндалин вызывает ощущение болезненного «шара в горле». В разгар заболевания присоединяются неукротимая рвота, боли в животе и диарея геморрагического характера с испражнениями в виде мелены. Быстро развивается геморрагический синдром с проявлениями кожных кровоизлияний, органных кровотечений, кровавой рвоты. Часто наблюдают признаки энцефалопатии в виде возбуждения и агрессивности больных; в случаях выздоровления они длительно сохраняются и в период рекон-валесценции. На 4-6-й день от начала болезни приблизительно у половины больных появляется экзантема сливного характера.
Летальный исход при лихорадке Эбола наступает, как правило, в начале 2-й недели болезни. Его основные причины — кровотечения, интоксикация, гиповолемический и инфекционно-токсический шоки.
В случаях выздоровления острая фаза заболевания продолжается 2-3 нед. Период реконвалесценции затягивается до 2-3 мес, сопровождается астенизацией, анорексией, снижением массы тела, выпадением волос, иногда развитием психических нарушений.
Представляет значительные сложности в связи с отсутствием специфических клинических признаков и скоротечностью развития заболевания. В нашу страну лихорадка Эбола может быть занесена из стран Центральной и Западной Африки.
Предусматривает применение ПЦР, ИФА, иммунофлюоресцентных методов, постановку серологических реакций (РН, РСК, РНГА). Методы доступны только в условиях хорошо оснащённых вирусологических лабораторий строгого противоэпидемического режима. В полевых условиях можно применять комплексный диагностикум для РИФ или твердофазные иммуноферментные тест-системы для выявления антигенов вирусов Эбола и Марбург, а также антитела к ним.
Осложнениями лихорадки Эбола можно считать все тяжёлые патогенетически обусловленные процессы, ведущие в конечном счете к смерти больных: кровотечения, гиповолемический и инфекционно-токсический шоки. Прогноз заболевания крайне неблагоприятен; в отдельных очагах летальность составляет от 50% до 90%.
Проводят в специализированных инфекционных отделениях с режимом строгой изоляции. Применяют методы патогенетической и симптоматической терапии большинстве случаев они оказываются малоэффективными. Этиотропная терапия не разработана. В эпидемических очагах может быть получен положительный эффект от применения плазмы реконвалесцентов.
Осуществление Международной системы эпидемиологического надзора за контагиозными геморрагическими лихорадками призвано обеспечить необходимой информацией для своевременного и полного проведения профилактических мероприятий. В связи с трудностью в ряде случаев осуществления полноценной лабораторной диагностики заболеваний важнейшее значение приобретают клинические проявления. С учётом концепции ВОЗ все страны обязаны немедленно уведомлять штаб-квартиру о единичных или групповых тяжёлых заболеваниях, для которых характерен синдром острой геморрагической лихорадки. По определению Комитета экспертов ВОЗ, больной лихорадкой Ласса, Марбург и Эбола — человек с лихорадочным заболеванием, сопровождающимся одним или несколькими из следующих признаков: выделение вируса, 4-кратное нарастание титров антител к вирусу через 1-2 нед после забора. При лихорадке Ласса титры IgG при поступлении не менее 1:512 и позитивные титры IgM, при лихорадках Марбург и Эбола- содержание IgM 1:8 и выше, IgG — 1:64 в РИФ.
В результате фундаментальных исследований биологических свойств вируса Эбола созданы предпосылки для разработки вакцины и неспецифических защитных препаратов.
Больные геморрагическими лихорадками Ласса, Марбурга и Эбола подлежат немедленной госпитализации в боксовые отделения с соблюдением строгого режима, рекомендуемого в случаях особо опасных инфекций, таких как чума и оспа. Выздоровевших выписывают не ранее 21-го дня от начала болезни при нормализации состояния больных и 3-кратных отрицательных вирусологических исследованиях. Все предметы обихода больного должны быть строго индивидуальными, маркированными. Их хранят и дезинфицируют в боксе. Для лечения применяют инструменты разового пользования; после употребления их авто-клавируют или сжигают. В период текущей дезинфекции применяют 2% раствор фенола [с добавлением 0,5% гидрокарбоната натрия (1:500)], йодоформ (450 г на 1 мл активного йода с добавлением 0,2% натрия нитрата). Выделения больных также обрабатывают соответствующим образом. Обслуживающий персонал должен работать в противочумном костюме 1 типа. Разработаны специальные пластиковые боксы, в которых с помощью вытяжной системы, снабжённой блоком дезактивации, обеспечивается приток воздуха в одном направлении — внутрь бокса. Такие боксы снабжены обычной системой для обеспечения полной безопасности персонала во время медицинских манипуляций. Особую осторожность следует соблюдать при исследованиях крови и других биологических материалов от больных геморрагическими лихорадками и подозрительных на заболевание.
Лиц, находившихся в непосредственном контакте с больным лихорадкой Эбола (или лицом, у которого подозревают развитие заболевания), изолируют в бокс и наблюдают в течение 21 дня. Во всех случаях подозрения на заражение вирусом Эбола вводят специфический иммуноглобулин из сыворотки гипериммунизированных лошадей. Срок действия иммуноглобулин — 7-10 дней.
Источник: «Инфекционные болезни и эпидемиология» В.И Покровский, 2007
источник