В то время, как вспышка лихорадки Эбола бушует на территории Западной Африки, Всемирная организация здравоохранения ищет способ помочь уже инфицированным людям. Для этого специалисты пересмотрели потенциал метода лечения, который использовался ещё в 1976 году, во время первых зарегистрированных вспышек вирусного заболевания.
В данном случае для лечения тех, кто ещё борется с вирусом, используется кровь людей, которым уже удалось победить смертельно опасную инфекцию. Реабилитационная сыворотка уже была использована во время других вспышек (например, в Китае во время атипичной пневмонии).
В настоящее время в районах, пострадавших от лихорадки, производится сбор крови людей, переживших заболевание. Официальные лица этих регионов одобрили перспективы использования сыворотки. Правда, у исследователей ещё нет достаточного количества доказательств того, что препарат наверняка поможет. Однако специалисты сходятся во мнении, что терапия должна быть изучена и испробована.
В настоящее время вирус Эбола поразил как минимум 2127 человек и убил 1145 из них в Сьерра-Леоне, Гвинее, Либерии и Нигерии. И это только зарегистрированные случаи. На самом деле вспышка может быть куда масштабнее. Её уже признали крупнейшей вспышкой Эбола за всю историю.
Беспрецедентное количество смертей привело к призывам попробовать экспериментальные методы лечения, то есть те, что ещё находятся на стадиях разработок. На днях комитет по этике ВОЗ объявил, что при лечении людей будут использованы такие препараты, как ZMapp. Это смесь антител, которые были испытаны на животных и введены двум сотрудникам здравоохранения из США, которые заразились, работая в Либерии. Другие эксперты выступают за использование препаратов, одобренных для лечения других заболеваний, но теоретически могут помочь пациентам с лихорадкой Эбола. Власти Нигерии сообщили о планах исследовать спорный метод лечения под названием Nano Silver.
Использование сыворотки с кровью выживших людей является привлекательным вариантом по целому ряду причин. Переливание крови возможно практически в любых учреждениях, к тому же не стоит ждать доставки специализированных препаратов из США или Европы. В пострадавших регионах Западной Африки многие люди выжили, так что производство сыворотки может быть налажено. По сути, терапия уже была использована: одному из двух сотрудников здравоохранения США была перелита кровь 14-летнего мальчика, который выжил после лихорадки.
Впрочем, у учёных пока нет однозначных доказательств того, что сыворотка поможет жертвам лихорадки. Медики уповают на то, что у выживших вырабатываются антитела для борьбы с вирусом, а значит, их кровь в теории может помочь другим пациентам. В прошлом эта стратегия была использована для лечения людей с ОРВИ и лихорадкой Ласса.
По словам экспертов, использование данной терапии в 1976 году оказалось обнадёживающим. Сыворотка также применялась в 1995 году во время вспышки Эбола в Киквите (Демократическая Республика Конго). Врачи лечили восьмерых пациентов кровью пяти выживших. В итоге семеро пациентов справились с заболеванием. Правда, последующие исследования показали, что пациенты на момент лечения болели уже слишком долго, так что, скорее всего, они выздоровели бы и без сыворотки. В свою очередь исследование, проведённое на макаках-резусах в 2007 году, вовсе не показало никакой пользы от подобного лечения. Предположительно, выздоровление зависит от крайне большого количества переменных.
Прежде, чем сыворотка будет использована на практике, необходимо будет проверить её эффективность – измерить нейтрализацию в культуре клеток с реальным вирусом или вирусом рекомбинантной вакцины, выделяющей поверхностный белок вируса Эбола.
Отметим, что даже если терапия окажется успешной, существует множество проблем. Например, риск заражения пациентов другими патогенами, такими, как ВИЧ или гепатит С.
источник
Двухлетняя эпидемия лихорадки Эбола купирована в Западной Африке, но без учета выявленных недостатков в организации борьбы эпидемия может повториться.
По оценкам международных медицинских экспертов ВОЗ с 14 января Западную Африку считают свободной от эпидемии лихорадки Эбола. Эпидемия началась в декабре 2013 года в Гвинее. За последние два года погибло 11 тысяч человек. Генеральный директор ВОЗ Маргарет Чен отмечает: «Выявление и пресечение цепи распространения инфекции было полностью выполнено». Но ВОЗ не исключает нового витка эпидемии. И, к сожалению, после 14 января уже зарегистрирован новый случай смерти от лихорадки Эбола в Сьерра-Леоне.
Эпидемия лихорадки Эбола была одним из тяжелейших испытаний для ВОЗ, как в отношении масштабов, так и в отношении количества погибших. Журнал Nature публикует 7 уроков, которые ВОЗ и вся международная общественность вынесли из борьбы с этой эпидемией.
Первый урок. Оказалось, что мир не готов к быстрому реагированию на вспышку масштабной эпидемии смертельного заболевания в бедных странах. Фактически международная система здравоохранения разрушена, и ее отсутствие ведет к провалу в случаях возникновения эпидемий. Необходимы эффективные реформы международной системы здравоохранения.
Второй урок. Произошло смещение баланса сил — на фоне неэффективности ВОЗ основную часть бремени в купировании вспышки эпидемии берут на себя неправительственные общественные организации, включая региональные организации, религиозные благотворительные движения и организацию «Врачи без границ».
Третий урок. Система здравоохранения Западной Африки в крайней степени неустойчива. За период борьбы с лихорадкой Эбола в Африке местными силами много ресурсов пришлось перераспределить, отняв финансирование от других задач регионального здравоохранения. В итоге эксперты прогнозируют ухудшение всех показателей здравоохранения в странах Африки в целом, особенно в области охраны материнства и детства. При этом никто не застрахован от следующей вспышки эпидемии лихорадки Эбола.
Четвертый урок. Предрассудки подпитывают новый виток эпидемии. Как выяснилось, местные африканские общины боятся контактировать с выжившими пациентами, перенесшими лихорадку Эбола. А такие люди со сформировавшимся иммунитетом к вирусу как раз и являются опорой в будущей борьбе с эпидемией. Они могут активно участвовать в противоэпидемических мероприятиях и ухаживать за больными. За пределами Африки, даже в США, также бояться контактов с людьми, бывшими в зоне эпидемии. Например, Nature упоминает случай, когда власти штата Луизиана отказали во въезде ученым на конференцию на территории штата, эти исследователи работали в зоне эпидемии лихорадки Эбола.
Пятый урок. Для успеха в борьбе с эпидемией лихорадки Эбола необходимо менять образ жизни местного населения. За это несут ответственность национальные лидеры в Западной Африке. Например, в некоторых местных языках в Африке отсутствует понятие «вирус», так как общины далеки от цивилизации и образования. Из-за этих особенностей людям иногда невозможно объяснить противоэпидемические меры. Необходима просветительская кампания на территории Африки.
Шестой урок. Клинические испытания новых препаратов и вакцин в период следующей вспышки эпидемии должны проводиться более быстрыми темпами без бюрократических барьеров. Например, американско-канадский препарат ZMapp, получаемый в результате сложнейшей цепи создания гуманизированных антител по гибридомной технологии. Препарат очень медленно продвигается к стадии разрешенного масштабного производства и применения.
Седьмой урок. Победа над данной эпидемией — это еще не конец лихорадки Эбола. Опасность инфекций подобного рода повышается в условиях урбанизации, не все еще известно о природных ареалах вируса среди диких животных на территории Африки, да и помимо вируса лихорадки Эбола (Ebolavirus из семейства филовирусов) есть еще много других опасных вирусов в Африке, с учетом потенциальной возможности появления новых вирусов из глубин африканских джунглей.
источник
В этом году геморрагическая лихорадка Эбола унесла жизни по меньшей мере тысячи четырёхсот людей, что превышает совокупное число летальных исходов от этой болезни, зарегистрированных за весь предыдущий период её многолетнего мониторинга с 1976 года. Для борьбы с ней сегодня используется весь арсенал технических средств, часть из которых находит нетривиальное применение. Свой вклад в локализацию очагов эпидемии решили внести операторы мобильной связи.
Компания Orange Telecom через свои филиалы в Западной Африке предоставила аналитикам частичный доступ к техническим данным о своих абонентах в Сенегале. На основе полученной информации исследователи из частной шведской фирмы Flowminder разработали компьютерную модель, способную помочь инфекционистам определять наиболее проблемные регионы.
Вплоть до этого года вспышки геморрагической лихорадки Эбола удавалось быстро погасить. В зависимости от штамма они происходили в пределах одной из стран Африканского континента. Чаще всего о первых заболевших сообщалось в Конго или соседних государствах, а ранние меры способствовали быстрому ограничению распространения инфекции.
В этом году эпидемия практически сразу вышла из-под контроля несмотря на жёсткие меры по изоляции больных и закрытие государственных границ. Уже весной (в начале вспышки) десятки, а затем и сотни больных лихорадкой Эбола были зарегистрированы в четырёх странах Центральной и Восточной Африки. Сейчас география распространения этого опасного заболевания увеличивается. Впервые (исключая единичные случаи лабораторного заражения) её регистрируют на других континентах у лиц, недавно прибывших из Африки. Способствует этому два основных фактора: длительный инкубационный период и широкая практика зарубежных поездок.
Основную массу местного населения африканских регионов трудно назвать состоятельными путешественниками, но визиты в соседние деревни и города они совершают регулярно. Ирония ситуации ещё и в том, что зарубежные гуманитарные миссии, а также помощь волонтёров международных организаций приводит к лёгкому преодолению вирусом государственных границ. В минувшие выходные поступило сообщение о заражении двух экспертов ВОЗ – случай вовсе небывалый.

Высокая контагиозность и бессимптомное носительство до трёх недель – те самые свойства геморрагической лихорадки Эбола, которые мешают предсказать новый очаг и вовремя направить туда бригаду квалифицированных медиков.
Устранить эту проблему призвана компьютерная модель от Flowminder, в которой используются ретроспективные данные абонентов. Каждый сотовый телефон имеет уникальный идентификатор IMEI. По нему оператор мобильной связи автоматически определяет примерное местоположение абонента и использует эти данные в технических целях. В частности, вычисляет среднее число подключённых в каждом регионе, планирует темпы увеличения зоны покрытия и расставляет приоритеты в установке дополнительного оборудования. Если проанализировать данные о том, к каким базовым станциям подключался один и тот же телефон на протяжении длительного времени, то можно составить представление о передвижениях его владельца.
От оператора Orange Telecom компания Flowminder получила деперсонализированные данные из Сенегала о перемещениях абонентов в прошлом году. Всего в базе содержатся записи примерно о ста пятидесяти тысячах IMEI, времени и месте их сетевой активности.
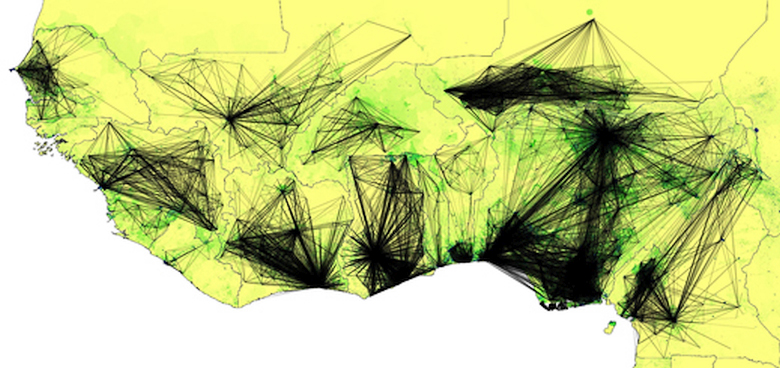
Новая компьютерная модель помогла Flowminder построить картину общих закономерностей в контактах людей по всей Западной Африке. В дополнение к полученным данным из Сенегала, исследователи использовали и более ранние сведения из Кот-д’Ивуара от того же оператора. К ним добавили все доступные сведения из более традиционных источников – таких, как данные медицинские обследования и официальная статистика ВОЗ.
Линус Бенгтссон (Linus Bengtsson) – врач по образованию и один из основателей компании, предупреждает, что проект ещё находится на раннем этапе. Модель анализирует историю перемещений абонентов, но пока не принимает во внимание то, как они изменили свое поведение сейчас. В идеале, добавляет он, для точного прогнозирования распространения эпидемии нужны свежие данные, собираемые в режиме реального времени.
В коллектив Flowminder входит восемь человек, из которых как минимум ещё один заслуживает отдельного упоминания. Гарвардский эпидемиолог Кэролайн Баки (Caroline Buckee) была названа изданием MIT Technology Review одним из самых успешных инноваторов в возрасте до 35 лет. В прошлом году она продемонстрировала, как с помощью данных от операторов связи можно прогнозировать возникновение очагов малярии. Эта инициатива проводилась в рамках более масштабного проекта «Составление карты человеческой мобильности» (THuMMP) с общими аналитическими подходами к прогнозированию эпидемий.

При всех недостатках модели, это серьёзная инициатива и пока единственный способ прогнозировать новые очаги смертельной инфекции. «Модель предоставляет лучшую оценку, которую мы можем сделать из имеющихся данных», – комментирует Бенгтссон. Отдельно Flowminder создала анимацию процесса фактического распространения эпидемии с марта на основе записей о подтверждённых случаях летальных исходов от этой болезни.
Созданная компьютерная модель вовсе не означает, что на её основе будут вводится новые ограничения на передвижение. Основная цель – выявить наиболее вероятные места следующих очагов эпидемии и направить туда необходимую помощь заранее. Ситуация осложняется тем, что многие не сообщают о заболевании своих родственников и укрывают их с риском для собственной жизни. Поскольку специфического лечения лихорадки Эбола не существует, а летальность достигает 90%, многие предпочитают умирать дома.

Тем не менее, при своевременно начатом лечении шансы на выздоровление есть. Чаще всего больной погибает от быстрого обезвоживания, с которым в африканских деревнях просто нечем бороться. Питьевая вода в дефиците, да и не задержится надолго в организме без необходимых солей. Растворы электролитов для регидратации и внутривенных введений есть только у медиков, к которым не успевают обратиться.
Отдельную проблему представляют бюрократические проволочки, которые тем сильнее выражены, чем выше статус организации. Несмотря на высокую оценку компьютерной модели экспертами, официально ВОЗ не делала запросы на её использование для борьбы с эпидемией.
источник
Вирус Эбола относится к семейству филовирусов. У высших приматов и человека, проникая в клетки, он вызывает геморрагическую лихорадку. Обнаружен он был в 1976 году в Заире в районе реки Эбола, за что вызванное вирусом заболевание получило одноименное название.
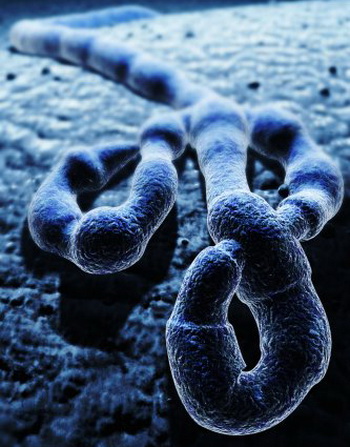
Вирус, вызывающий эпидемию лихорадки Эбола, похож на длинного червя. На фото можно увидеть нитевидную структуру одномолекулярного одноцепочного вируса Эбола.
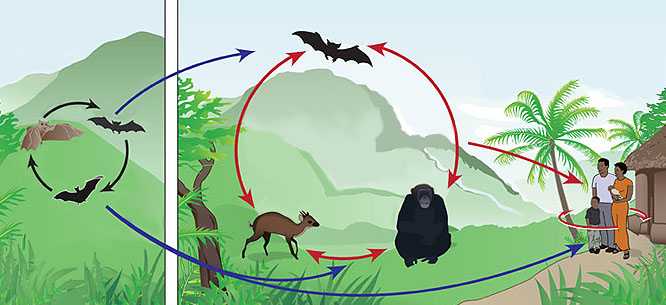
Вирус Эбола, вызывающий геморрагическую лихорадку, передается человеку от египетских летучих собак, рукокрылых плодоядных летучих мышей, в крови которых он живет. Схема распространения болезни Эбола представлена на фото.
Как правило, заражение происходит при передаче вируса не от самих мышей, а от других животных. Среди них гориллы, шимпанзе, антилопы, дикобразы.
Вирус Эбола передается от человека к человеку через кровь, выделения, сперму и другие биологические жидкости, а также при контакте с зараженной средой. В большинстве случаев заражение лихорадкой Эбола происходит через нарушенные кожные покровы или слизистые оболочки.
Погребальные обряды в странах Африки также играют существенную роль в распространении заболевания. Вирус Эбола передается в течение нескольких дней после смерти больного.
Через семенную жидкость возможно заражение даже от выздоровевшего человека на протяжении семи недель.
Часто происходит инфицирование врачей и сотрудников лабораторий из-за несоблюдения норм инфекционного контроля.
Эпидемии геморрагической лихорадки Эбола регистрировались до 2014 года неоднократно в странах Африки. Среди них Конго, Заир, Судан, Габон, Уганда. Однако они не имели современных масштабов. По данным на середину августа 2014 года вирус Эбола унес жизни более тысячи человек.
Эпидемия бушует в Нигерии, Сьерра-Леоне, Либерии. Так как вирус Эбола бывает нескольких видов (заирский, суданский, рестонский, кот-д’ивуарский, бундибугиосский), сложно сказать, каким из штаммов вызвана эпидемия в той или иной стране.
Хоть и многие ученые утверждают, что страшная эпидемия лихорадки Эбола не доберется до России и Европы, уже появилась первая жертва среди европейцев. От заражения умер испанский священник, работающий в Либерии. Для предотвращения распространения Эбола в Европе тело кремировали без вскрытия, а все предметы, с которыми входил в контакт зараженный, уничтожили или продезинфицировали.
В некоторых изданиях сообщается о том, что факты заражения болезнью Эбола в Европе в 2014 году скрываются властями, чтобы не создавать панику. При этом больные с подозрением на лихорадку помещаются в специализированные медицинские учреждения для диагностики, лечения и испытания на них новых медикаментов. Однако официального подтверждения данных фактов пока нет.
Основные симптомы заражения вирусом Эбола сходны для всех штаммов вируса (хотя известны случаи бессимптомного течения заболевания рестонской лихорадкой с последующим выздоровлением):
— резкое повышение температуры;
— воспаление зева (можно увидеть на фото больного лихорадкой Эбола);
— нарушение работы печени и почек;
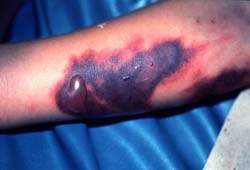
У больных можно заметить кровоподтеки, возникающие из-за повышенной проницаемости кровеносных сосудов.
В результате заражения вирус Эбола в организме человека разрушает практически все ткани, кроме костных. Кровь загустевает, внутренние стенки сосудов покрываются сгустками из красных кровяных телец, в результате чего возникает нарушение циркуляции крови, которая перестает поступать к внутренним органам.
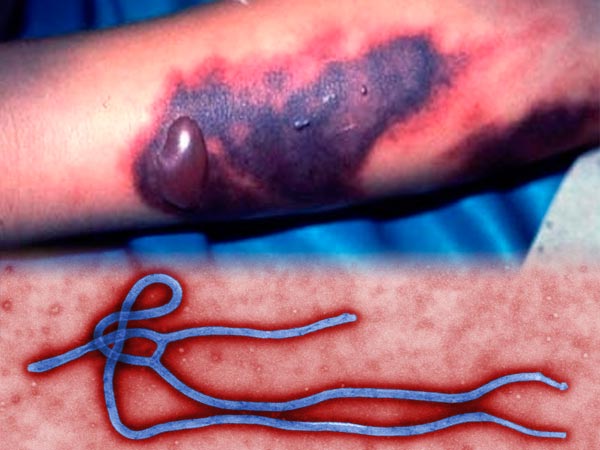
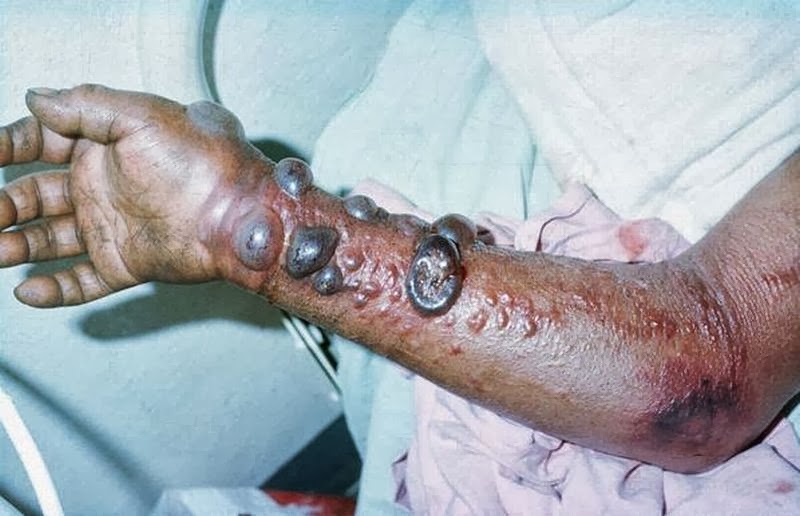
Видимым симптомом лихорадки Эбола является появление трещин на коже с сочащейся из них кровью, красных пятен, синяков, быстро увеличивающихся в размерах. Кожа становится мягкой, пухлой, отслаивается при нажатии.
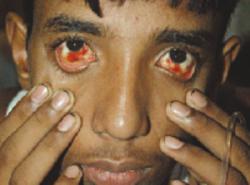
Кровоточит поверхность языка, десны, глазные яблоки наливаются кровью. Это можно увидеть уже через неделю после появления первых признаков болезни.
На завершающей стадии течения лихорадки Эбола из-за нарушений в работе мозга у больного возникают припадки, во время которых он бьется в конвульсиях, а кровь, пораженная вирусом, разбрызгивается в разные стороны. В результате несоблюдения правил ухода за больными именно во время таких припадков чаще всего происходит заражение.
Смерть может наступить уже через 5-7 дней после появления первых симптомов лихорадки Эбола. При этом труп буквально разлагается на глазах, так как все органы поражены быстроразмножающимся вирусом.
Заражение вирусом Эбола диагностируется при возникновении симптомов, характерных течению заболевания, подозрении на контакты с больными.
Еще во время инкубационного периода, который длится от двух дней до трех недель, лабораторные тесты показывают в крови низкий уровень тромбоцитов и белых кровяных клеток, выявляют повышенное содержание ферментов печени.
Для правильной диагностики болезни Эбола, сначала исключается наличие следующих заболеваний:
— геморрагические лихорадки, вызванные другими вирусами.
Чтобы поставить окончательный диагноз заражения вирусом Эбола, необходимо провести целый ряд лабораторных исследований.
Вспышка эпидемии вируса Эбола в Африке в 2014 году является самой крупной в истории. Новости из западных стран континента поступают не самые утешительные. Количество жертв неуклонно растет, и даже ВОЗ разрешило применять неопробированную на людях вакцину.
Лечения лихорадки Эбола не существует, как и проверенной вакцины от вируса.
Летальность от лихорадки превышает 90 процентов, а врачи в случае проявления симптомов заболевания могут только помочь иммунной системе организма справляться с вирусом самостоятельно.
Основные методы лечения направлены на борьбу с обезвоживанием организма, нормализацией кровяного давления, регулированием поступления кислорода.
Проблема в лечении эпидемии болезни Эбола заключатся в том, что при заражении еще до появления первых симптомов лихорадки вирус поражает клетки, отвечающие за первичный иммунитет – моноциты, дендроциты, макрофаги. Поэтому при столкновении с опасностью тело человека не может включиться в активную борьбу с чужеродным организмом. Вирус размножается высочайшими темпами, поэтому, когда лихорадка Эбола диагностируется и начинается лечение, им уже захвачены ключевые органы.
Разработка вакцины от вируса Эбола была приостановлена из-за нехватки средств. Однако в связи со вспышкой эпидемии в Африке ВОЗ дала согласие на апробацию ее на контактирующих с заболевшими.
Вакцина основана на вирусе, сходном с вирусом бешенства. На ее поверхности есть белок гликопротеин с вирусом Эбола, который дает возможность вирусу обнаружить клетку-хозяина и взять ее под свой контроль. Остальная же часть генома вируса отлична. Благодаря вакцине организм учится распознавать клетки Эбола и включать защитные силы организма на ранних стадиях заражения болезнью.
Меры профилактики заражения лихорадкой Эбола необходимо соблюдать при лечении и уходе за больным родственникам, лабораторным и медицинским работникам. Обязательно ношение маски для лица, халата с длинным рукавом и перчаток. К мерам профилактики также относится гигиена рук и органов дыхания, безопасные инъекции и погребение.
В 2014 году новостей о распространении лихорадки Эбола в России не поступало. Однако и в истории нашей страны были печальные случаи заражения болезнью.
Так, в 1996 году скончалась лаборантка центра вирусологии НИИ микробиологии в Сергиевом Посаде. Во время экспериментов по разработке вакцины она делала уколы кроликам и случайно поранила палец, в результате чего вирус попал в кровь.
Еще один случай смерти от вируса Эбола в России зарегистрирован в 2004 году. В НИИ молекулярной биологии Государственного научного центра вирусологии и биотехнологии «Вектор» под Новосибирском делала уколы морским свинкам и повредила себе кожу. Через две недели после неудачного эксперимента лаборантка скончалась.
Среди населения России не зарегистрировано ни одного случая болезни Эбола. Страшные вспышки лихорадки как в Африке, о которых рассказывается в новостях, в России не прогнозирует ни один ученый. Это связано с множеством факторов.
В первую очередь, для заражения вирусом Эбола необходим контакт с жидкостями больного. Если даже в страну прилетит зараженный человек, маловероятно, что заразятся другие пассажиры, как это могло бы произойти в случае с гриппом.
Кроме того, потенциально опасные пассажиры с симптомами, сходными с признаками болезни Эбола, проверяются и в случае подозрения на наличие в крови опасного вируса госпитализируются с применением всех мер предосторожности.
Эпидемические вспышки лихорадки Эбола в 2014 году зарегистрированы в тех странах Африки, в которых сильны погребальные обряды, в которых участвует практически вся деревня. Во время ритуалов прощания люди соприкасаются с биологическими жидкостями зараженного, которые содержат вирус в течение нескольких дней и даже недель. Уровень грамотности населения достаточно низок, а медицина слабо развита, поэтому зачастую о болезни никто не сообщает в специальные учреждения, чего не скажешь о России.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Лихорадка Эбола также называется «геморрагическая лихорадка Эбола» или «болезнь, вызываемая вирусом Эбола». Последнее название – болезнь, вызываемая вирусом Эбола, является правильным и общепринятым в мировой практике на сегодняшний день. По первым буквам слов в названии патологии (болезнь, вызываемая вирусом Эбола) создана аббревиатура – БВВЭ, которая в настоящее время широко используется. В дальнейшем под терминами «лихорадка Эбола» и «БВВЭ» будем подразумевать одну и ту же патологию.
Лихорадка Эбола представляет собой вирусную инфекцию, протекающую с поражением различных органов и систем под влиянием синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдрома). Сущность инфекции заключается в развитии прижизненного некроза различных тканей, то есть, человек еще жив, а пораженные органы – уже умерли. Фактически в организме оказывается целый гниющий и разлагающийся орган, который выделяет невероятное количество токсических веществ, провоцирующих сильную интоксикацию. Кроме того, второй особенностью инфекции, за которую она получила название геморрагической, является развитие ДВС-синдрома за счет разрушения всех клеток крови, в том числе и тромбоцитов, ответственных за ее свертывание. Вследствие полного отсутствия свертывания крови развиваются многочисленные кровотечения из любых, самых мелких ранок. Кровь буквально сочится из тела человека наружу. Однако кровотечения могут быть не только наружными, но и внутренними. Обычно смерть наступает от внутренних кровотечений или полиорганной недостаточности.
Лихорадка Эбола протекает очень тяжело, человек болеет не менее 2 – 3 недель. Коэффициент смертности при лихорадке Эбола невероятно высок и составляет в зависимости от разновидности вируса, вызвавшего данный случай инфекции, от 50 до 90 %. Это означает, что из 10 заболевших умирает от 5 до 9 человек. Лихорадка Эбола поражает людей и приматов, к которым относят мартышек, горилл и шимпанзе.
Название инфекции было дано по наименованию реки Эбола, в бассейне которой впервые был обнаружен и выявлен вирус данного смертельно опасного заболевания. В деревнях, расположенных в тропических джунглях Африки, вдоль берега реки Эбола в 1976 году вспыхнула эпидемия доселе неизвестной инфекции, которая была настолько ужасной, что выживал только один человек из 10 заболевших. Именно в ту эпидемию в джунгли Африки выехали вирусологи Великобритании и смогли выделить из тканей умерших, а затем и идентифицировать вирус, ставший возбудителем ужасной инфекции. Это оказался новый, доселе неизвестный вирус, названый «Эбола» в честь наименования реки, берега которой были его «родиной».
Лихорадка Эбола характеризуется следующими основными особенностями:
- Лихорадка Эбола является инфекций с тяжелым течением и нередко смертельным исходом;
- Коэффициент смертности при эпидемиях лихорадки Эбола составляет от 50 до 90 %;
- Спонтанные вспышки лихорадки происходят в основном в поселениях центральной и западной Африки, расположенных в непосредственной близости от влажных тропических лесов;
- Вирус Эбола передается популяции людей от животных, а затем распространяется от больного к здоровому человеку;
- Хозяином вируса предположительно считается семейство плодоядных летучих мышей Pteropodidae;
- Больному лихорадкой Эбола необходима интенсивная терапия, заключающаяся в постоянном введении растворов электролитов и применении симптоматических средств;
- Специфического лечения лихорадки Эбола не существует;
- Вакцины от лихорадки Эбола в настоящее время не существует.
Впервые мир узнал не вирус Эбола, а его родного брата – вирус Марбург. Оба вируса имеют совершенно одинаковое строение, однако отличаются собственными уникальными антигенами. Ввиду одинакового строения, вирусы вызывают фактически одну и ту же инфекцию. Однако каждая инфекция называется по имени вызывающего ее вируса.
Итак, первый случай лихорадки Марбурга был зафиксирован в немецком городе Марбурге в 1967 году, где заболел сотрудник питомника для обезьян и скончался через 2 недели. Как было установлено впоследствии, он заразился от обезьян, вывезенных из Уганды. Затем вспыхнула эпидемия лихорадки Эбола в 55 деревнях в Заире и в 27 селениях в Судане. Обе эпидемии начались одновременно и были спровоцированы различными подтипами вируса Эбола, поэтому передача инфекции из одного региона в другой исключена. Обе эпидемии опустошили население деревень, но эпидемия не вышла за пределы четко ограниченного географического региона, закончившись так же внезапно, как и началась.
Затем в 1980 году француз Моне заболел лихорадкой Эбола после посещения пещеры в горе Элгон, которая находится в Кении. Моне приехал и лег в больницу в Найроби с симптомами, похожими на обычный приступ малярии, поэтому доктора не тревожились. Однако по мере прогрессирования болезни стало очевидно, что это не малярия, но никто из медицинских сотрудников госпиталя не мог ничего понять, поскольку ранее с такой инфекцией они не сталкивались. Лечащий врач Моне по имени Шем Мусоке не знал, какой опасности подвергается, когда француз во время приступа буквально облил его своей кровью с ног до головы. В течение месяца доктор Моне также умер от тех же самых жутких симптомов, что и французский исследователь. Тогда сотрудники больницы в Найроби собрали образцы тканей и крови умершего доктора и отослали их в Центр Контроля Вирусных Заболеваний США, где и был выделен смертельный вирус. Именно так впервые получили образцы вируса Эбола.
С того момента фиксировались вспышки лихорадки Эбола в различных африканских странах. Однако они начинались внезапно, охватывали строго определенную территорию, не распространяясь за ее пределы, и унеся жизни нескольких десятков или сотен человек, также неожиданно прекращались. Последняя вспышка лихорадки Эбола, начавшаяся весной 2014 года, стала самой крупной за всю историю существования данной инфекции, и унесла жизни уже восьмисот с лишним человек. Более того, вирус готов вырваться в «большой мир», и тогда может начаться жуткая пандемия, итог которой можно сравнить только с чумой в средневековой Европе.
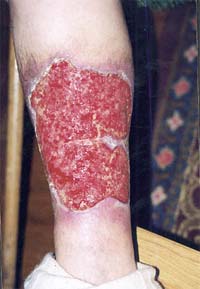
На данной фотографии изображен характерный вид подкожных кровоизлияний, которые покрывают буквально все тело больного лихорадкой Эбола.
Вирус лихорадки Эбола относится к семейству филовирусов (Filoviridae). Все разновидности вируса Эбола обозначаются общим названием Ebolavirus. В настоящее время выделено и идентифицировано пять следующих подтипов вируса Эбола:
- Бундибуджио (BDBV);
- Заирский (EBOV);
- Рестонский (RESTV);
- Суданский (SUDV);
- Таи Форест (TAFV).
Вирусы подтипов Бундибуджио, Заирский и Суданский провоцировали крупные вспышки лихорадки Эбола в различных странах Африки. Рестонский и Таи Форест подтипы вируса Эбола были выявлены на Филиппинах и в Китае, они способны передаваться людям, но не вызывают тяжелого течения инфекции с возможным смертельным исходом. Рестонский и Таи Форест вирус Эбола опасен для обезьян, которые заражаются, тяжело болеют и умирают. У людей данные типы вируса Эбола могут спровоцировать только легкое инфекционное заболевание. Однако в большинстве случае у людей, случайно заразившихся рестонским или Таи Форест вирусом Эбола, происходит его постепенная и бессимптомная элиминация из организма.
Суданский, Заирский и Бундибуджио вирусы Эбола вызывают у человека инфекцию, протекающую по типу геморрагической лихорадки. Все типы вируса Эбола изучены относительно слабо. Вирионы Эбола имеют очень простое строение. По структуре он является дальним родственником вирусов кори и бешенства. Однако, несмотря на простоту, вирус Эбола в процессе эволюции вобрал в себя все лучшие достижения. Естественно лучшие с точки зрения вируса, а с позиции человека – это наихудшие качества и прогнозы.
Вирусная частица любого подтипа имеет нитевидную или цилиндрическую форму, генетический материал представлен одной цепочкой РНК (рибонуклеиновой кислоты). В центре вирусной частицы находится тяж, являющийся основой для прикрепления и закручивания спирали РНК. Снаружи вирус покрыт липопротеидной мембраной, на которой имеются шипообразные выросты, расположенные на равном расстоянии друг от друга. Шипы покрывают всю наружную поверхность вирусной частицы. В состав структуры вириона Эбола входит всего 7 белковых молекул.
Из семи белковых молекул, имеющихся в структуре вируса, выяснено назначение только трех. А оставшиеся 4 белковые молекулы вируса Эболы остаются совершенной загадкой для ученых, поскольку невозможно представить, ни их назначение, ни их функции, ни механизм их действия и т.д. Однако точно известно одно – основная цель белковых молекул вируса Эбола – это клетки иммунной системы. Вирус Эбола поражает иммунную систему практически мгновенно, подобно взрыву снаряда направленного действия, что существенно отличает его от ВИЧ, которому для этой же цели необходимо не менее 10 лет.
Поэтому вирус Эбола по мнению ученых представляет собой неведомого убийцу, который способен уничтожить 9/10 населения планеты Земля в сжатые сроки. По сравнению с ним вирус СПИДа – это безобидное предупреждение, забава Природы.
Вирус Эбола устойчив к нагреванию. В крови и плазме вирус становится неактивным при нагревании до 60 °С и сохранении такой температуры в течение получаса. Под действием прямых солнечных лучей вирус живет в среднем 1 – 2 минуты. Низкие температуры вирус выдерживает легко – согласно экспериментальным данным прекрасно переживает годичное пребывание при – 70 °С. Инактивируется этиловым спиртом, хлороформом и дезоксихлоратом натрия при экспозиции данных химических веществ не менее 1 часа.
Вирус Эбола передается в человеческую популяцию при тесном контакте с кровью, различными выделениями (слизь, мокрота, сукровица и др.), органами или биологическими жидкостями (моча, фекалии, пот, слюна, сперма и т.д.) инфицированного животного. Так, в Африке подтверждены случаи заражения людей при контактах с инфицированными обезьянами, плодоядными летучими мышами, антилопами и дикобразами. Заражение обычно происходило при ощупывании обнаруженного в лесу мертвого тела животного или при употреблении в пищу его мяса и органов плохо проваренными, недожаренными или вовсе сырыми.
После попадания к человеку вирус Эбола распространяется от инфицированного к здоровому. Причем пути передачи вируса от больного человека к здоровому очень разнообразны:
- Контакт с выделениями, биологическими жидкостями, кровью или органами инфицированного человека. Заражение происходит через небольшие повреждения, имеющиеся на кожном покрове и слизистых оболочках;
- Контакт с любыми средами (белье, вода, пища, иглы, медицинские инструменты и т.д.), загрязненными выделениями, кровью, биологическими жидкостями или частичками органов (например, кусочками кожи) инфицированного вирусом Эбола человека;
- Прямой контакт с телом умершего от лихорадки Эбола (например, поцелуи, обмывание и другие похоронные ритуалы);
- Половой акт с больным лихорадкой Эбола без презерватива. Со спермой вирус может передаваться от одного человека к другому в течение семи недель после выздоровления от лихорадки;
- Вдыхание частиц мокроты, выделяемых инфицированным человеком.
Таким образом, пути передачи вируса Эбола весьма вариабельны. Человек может заразиться при контактах с любыми выделениями инфицированного, а также при использовании общих предметов быта. Однако наиболее часто заражение происходит при непосредственном контакте с инфицированными биологическими выделениями материалами. Наиболее опасен с точки зрения заражения контакт с кровью больного лихорадкой Эбола.
Медицинские работники инфицируются вирусом Эбола при контактах с больными БВВЭ при несоблюдении правил и норм инфекционного контроля.
Человек является источником инфекции для окружающих до тех пор, пока в его крови и биологических выделениях (пот, слюна, моча, сперма, фекалии и др.) содержится вирус. Обычно после клинического выздоровления человек остается заразным для окружающих еще в течение семи недель, в течение которых он должен оставаться в карантине в условиях медицинского учреждения.
Диагностика лихорадки Эбола производится на основании характерных клинических симптомов. При подозрении на лихорадку Эбола у человека берут образцы тканей и крови, которые используются для производства следующих специализированных лабораторных тестов:
- Энзим-связывающий иммуносорбентный анализ с захватом антител (ИФА, ELISA);
- Тесты на выявление антигенов вируса;
- Реакция сывороточной нейтрализации;
- Полимеразная цепная реакция с обратной транскриптазой (ОТ-ПЦР);
- Электронная микроскопия;
- Выделение вируса в клеточных культурах.
На основании указанных анализов производится подтверждение лихорадки Эбола. К сожалению, данные анализы не проводятся в обычной лаборатории многопрофильной клиники, и образцы тканей больного с подозрением на лихорадку Эбола отправляются в научные учреждения с соблюдением максимальной биологической изоляции.
Любой вирус, в том числе и Эбола, попадая в организм человека, проникает внутрь его клеток, размножается в них, затем выходит в системный кровоток и начинает атаковать все новые и новые клеточные структуры. После того, как вирус размножится внутри собственной клетки организма, он выходит наружу – в кровь, межклеточную жидкость или лимфу, а клетка погибает. Таким образом, при прогрессии вирусного заболевания происходит гибель большого количества собственных клеток организма.
Однако обычно вирус имеет сродство к какому-либо определенному виду клеток, например, к гепатоцитам (вирусы гепатитов), пневмоцитам (вирусы пневмонии) и т.д. Попадая в организм, такой вирус находит клетки, к которым у него имеется сродство, и вызывает инфекционно-воспалительное заболевание соответствующего органа. Вирус Эбола имеет сродство практически ко всем клеткам организма человека, за исключением костей и скелетных мышц, поэтому вызывает заболевание одновременно всех органов и систем.
Вирус Эбола имеет совершенный механизм проникновения в клетки. Ведь для последующего размножения ему нужно проникнуть внутрь клетки, не повредив и не разрушив ее, а для этого придется «обмануть» имеющиеся на ее поверхности рецепторы. Вирус Эбола обладает такой способностью.
В ходе исследования американского ученого Марка Голдсмита было выяснено, что вирус Эбола на своей поверхности выставляет молекулу, похожую по структуре на фолиевую кислоту (витамин В9). А практически каждая клетка в человеческом организме имеет рецептор, улавливающий фолиевую кислоту, поскольку она необходима для нормального протекания процессов жизнедеятельности. Таким образом, вирус Эбола маскируется под молекулу фолиевой кислоты, а клетка организма сама улавливает его соответствующим рецептором. Затем за счет собственных механизмов трансмембранного транспорта вирус Эбола под видом фолиевой кислоты заносится внутрь клетки, где он атакует ее геном и начинает активно размножаться. В принципе, такой метод проникновения можно условно назвать «троянский конь».
После проникновения в клетку вирус Эбола встраивается в геном и заставляет его работать на себя, то есть, производить только вирусные структуры. Таким образом, вирус размножается и буквально нашпиговывает клетку. Через некоторое время клетка организма погибает, ее мембрана распадается, и множество вирусных частиц выходят в лимфу, кровь и межклеточный матрикс, чтобы атаковать и разрушать новые клетки, вызывая их гибель и тяжелые нарушения функций соответствующего органа. Вирусы Эбола наиболее часто атакуют клетки печени, стенки кровеносных сосудов и органов дыхания, поэтому инфекция начинается с лихорадки, нарушения свертываемости крови, боли в горле и др.
Предполагается, что вирус особенно легко проникает в клетки организма тех людей, которые плохо питаются, а потому испытывают недостаток фолиевой кислоты. У таких людей на поверхности клеток имеется большое количество свободных рецепторов к фолиевой кислоте, которые охотно «подбирают» вирус, маскирующийся под витамин. Именно у них вирус Эбола проникает одновременно в различные ткани, вызывая системное разрушение многих внутренних органов.
Однако большие дозы фолиевой кислоты не способны оказывать выраженного профилактического или лечебного действия по отношению к вирусу Эбола. Вместо этого ученые разработали специальные антитела, которые занимают свободные рецепторы к фолиевой кислоте на клетках и блокируют возможность входа для вирусной частицы. Препарат на основе данных антител показал свою эффективность, но пока только в лабораторных условиях. Именно на основании данных антител разрабатывается лекарство от лихорадки Эбола.
Лихорадка Эбола представляет собой тяжелую вирусную инфекцию, которая начинается остро с внезапного подъема температуры, появления сильной слабости, боли в мышцах и горле, а также головной боли. Затем к указанным симптомам присоединяется рвота, понос, геморрагическая красная сыпь, похожая на коревую или скарлатинную и многочисленные кровотечения, как внешние, так и внутренние. В крови резко снижается общее количество лейкоцитов и тромбоцитов, а также повышается активность АсАТ, АлАТ. На самом деле данное описание симптомов лихорадки Эбола является скупым перечислением признаков инфекции. В реальности картина заболевания гораздо более жуткая. При взгляде на человека, больного лихорадкой Эбола, в голове помимо воли появляется мысль, что именно так выглядят адовы пытки.
Итак, вирус Эбола проникает в организм и поражает каждый орган и ткань за исключением костей и скелетных мышц. В первую очередь вирус вызывает синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), в ходе которого кровь сначала интенсивно сворачивается, образуя множество сгустков и тромбов. Сформировавшиеся сгустки покрывают внутреннюю стенку кровеносных сосудов, все более суживая просвет капилляров и, в конце концов, полностью их закупоривая. В результате кровь перестает поступать к различным органам.
Затем из-за интенсивного использования различных биологических веществ для свертывания крови происходит их истощение и наступает вторая фаза ДВС-синдрома. Во второй фазе ДВС-синдрома кровь уже просто не сворачивается, ни при каких обстоятельствах, поскольку биологических веществ, обеспечивающих образование сгустков уже нет, они все были использованы в течение первой фазы. Из-за полного отсутствия свертывания крови во второй фазе ДВС-синдрома у человека начинаются многочисленные внутренние и внешние кровотечения.
Кровь буквально сочится из многочисленных ранок на коже, из слизистых оболочек, из десен, из глаз и т.д. На внутренней поверхности глазных яблок оказывается огромное количество не сворачивающейся крови, которая сочится из глаз кровавыми слезами.
Кожа и слизистые оболочки покрываются багрово-красными пятнами от кровоизлияний в подкожную клетчатку. Кровоизлияния имеют вид характерной сыпи, покрывающей все тело человека. Точно такие же кровоизлияния происходят и в подслизистый слой мозговых оболочек, печени, легких, кишечника, почек, желудка, половых и дыхательных органов, а также молочной железы.
Особенно яростно вирус Эбола разрушает соединительные ткани, поскольку размножается в молекулах коллагена. В результате структурные белки тела человека превращаются в аморфную желеобразную массу, подкожная клетчатка просто отмирает и начинает разлагаться, пока человек еще жив. Из-за отсутствия подкожной клетчатки кожа становится тонкой и не растяжимой, вследствие чего на ней постоянно появляются трещинки. Из этих ранок сочится кровь. При сильном сжатии кожи она отрывается пластами, обнажая ужасную красно-багрово-фиолетовую раневую поверхность с сочащейся кровью.
Язык окрашивается в пурпурно-красный цвет, а слизистая оболочка с него отваливается кусками, после чего выплевывается или проглатывается. Иногда слизистая оболочка языка срывается полностью во время очередного приступа рвоты. Слизистые оболочки горла, дыхательных путей, легких, желудка, кишечника и половых органов также отслаиваются от подлежащих тканей, после чего проглатываются, выплевываются или выходят из организма вместе с калом, рвотой или влагалищными выделениями.
Сердечная мышца размягчается, кровь из коронарных сосудов пропитывает сердце и выплескивается в грудную клетку. Ткань головного мозга оказывается забитой сгустками из мертвых эритроцитов и тромбоцитов, но по сосудам продолжает течь уже не сворачивающаяся кровь. В результате происходит повреждение структур головного мозга, и у больного лихорадкой Эбола начинаются эпилептические припадки. Во время таких припадков кровь брызжет из его тела во все возможные стороны, распространяя вирус на окружающих. Кроме того, возможно развитие инсульта с последующим полным или неполным параличом.
Организм человека оказывается заполненным, по сути, мертвой кровью, которая вытекая наружу или во внутренние полости тела, не сворачивается. Если рассмотреть каплю крови под микроскопом, то можно увидеть жуткую картину. В капле невозможно различить каких-либо клеток крови, поскольку они превращены в фарш. Можно подумать, что кровь прямо в организме прокрутили в миксере, разрушив все элементы и создав одну гомогенную массу.
В результате еще при жизни человека начинается некроз, то есть, отмирание тканей и органов. Фактически начинается трупное разложение еще живого человека. Печень, подвергшаяся некрозу, становится желеобразной и трескается. Почки заполняются мертвыми клетками и перестают образовывать и выводить мочу. Селезенка становится похожей на мяч, заполненный кровью. В такой ситуации в организме оказывается невероятное количество токсических веществ, которые способны вызвать инфекционно-токсический шок с последующей смертью.
Если человек, болевший лихорадкой Эбола, умер, то его труп разлагается буквально на глазах. Это связано с тем, что фактически уже некоторое время назад все органы тела умерли, так как произошел массовый некроз их клеток, а человек еще оставался жив. К моменту физической смерти органы уже частично разложились, и поэтому происходит такое стремительное гниение трупа, от которого буквально в течение нескольких часов остается только зловонное желе.
Специфического, проверенного и протестированного лечения лихорадки Эбола не существует. В настоящее время применяется только симптоматическое лечение, направленное на восполнение потери жидкости организмом. Поэтому человек, больной лихорадкой Эбола, должен находиться в условиях реанимации, где ему постоянно внутривенно вводятся растворы электролитов и препараты крови. К сожалению, других методов терапии ЗВВЭ не существует. Человек, заболевший лихорадкой Эбола, либо выживает, либо умирает, причем это зависит от его индивидуальных особенностей. Если человек после лихорадки Эбола выжил, то у него на всю оставшуюся жизнь остается сильный иммунитет, вследствие чего он больше не заражается инфекцией.
В настоящее время имеется несколько экспериментальных специфических сывороток для эффективного лечения лихорадки Эбола, но они только проходят клинические испытания, и потому отсутствуют на мировом фармацевтическом рынке. В силу этого в ближайшие годы возможно появление лекарственного препарата, который сможет вылечивать лихорадку Эбола.
Согласно сообщениям CNN заболевшим гражданам США и Британии провели лечение экспериментальным препаратом Zmapp, который оказался эффективным, поскольку в течение нескольких часов после его введения у человека нормализовалось дыхание, а сыпь на теле начала исчезать.
Проверенной, стандартизированной, лицензированной и полностью готовой к широкому клиническому применению вакцины против вируса Эбола не существует, однако в настоящее время проводятся исследования и испытания нескольких вакцинных препаратов. Поэтому можно надеяться на то, что в скором времени на фармацевтическом рынке появится вакцина против лихорадки Эбола.
Для профилактики лихорадки Эбола необходимо соблюдаться следующие правила:
- Ограничить контакты с больными животными;
- Ограничить контакты с животными, теоретически подверженными риску инфицирования лихорадкой Эбола, такими как, крыланы, мартышки или человекообразные обезьяны;
- Не подбирать, не разделывать и не прикасаться к любым мертвым животным, случайно обнаруженным во влажных тропических лесах;
- Тщательно обрабатывать (варить, жарить, запекать и др.) перед употреблением в пищу продукты животного происхождения, такие как, мясо, кровь, молоко и субпродукты (печень, почки, легкие, язык и др.);
- При уходе за больным человеком использовать средства индивидуальной защиты, такие как, перчатки, водоотталкивающий халат, очки или лицевой щиток и маску;
- После любого контакта с больным человеком тщательно мыть руки и лицо;
- Мыть руки и лицо после выхода на улицу или посещения больницы;
- Избегать попадания крови или выделений больных лихорадкой Эбола на кожные покровы;
- Не прикасаться к трупам людей, умерших от лихорадки Эбола, если человек не одет в специальный защитный костюм;
- Кроме того, человека с подозрением на лихорадку Эбола, необходимо госпитализировать в инфекционное отделение в изолированный бокс со строгим режимом;
- Больной лихорадкой Эбола изолируется от окружающих и соблюдает карантин не менее 21 дня от начала инфекционного заболевания;
- Больному лихорадкой Эбола выделяют отдельные, специально маркированные предметы личного пользования и обихода (например, посуду, предметы личной гигиены и др.);
- Все предметы, которые использует больной лихорадкой Эбола, необходимо стерилизовать и хранить в отдельном боксе;
- Предметы медицинского назначения, используемые для различных процедур (инъекции, перевязки и др.), необходимо сжигать;
- Для текущей дезинфекции различных поверхностей и белья, контактировавших с больным лихорадкой Эбола, применяется 2 % раствор фенола;
- Выделения больных лихорадкой Эбола перед утилизацией также обрабатывают раствором фенола.
Кроме того, существует вариант специфической профилактики лихорадка Эбола, когда человеку, который еще не заболел, но контактировал с инфицированным, вводится специальная сыворотка, полученная от иммунизированных лошадей (аналогичная противостолбнячной сыворотке).
К настоящему моменту – 2014 году в мире в разные годы было зафиксировано более десятка вспышек лихорадки Эбола. Данные относительно годов эпидемий, страны их возникновения, подтипа вируса и коэффициентов смертности представлены в таблице.
| Год вспышки лихорадки Эбола | Страна, в которой произошла эпидемическая вспышка | Подтип вируса, вызвавший вспышку лихорадки Эбола | Количество заболевших лихорадкой Эбола | Количество умерших и коэффициент летальности, % |
| 1976 | Конго (Заир) | Заирский | 318 | 280(88 %) |
| 1976 | Судан | Суданский | 284 | 151 (53 %) |
| 1979 | Судан | Суданский | 34 | 22 (65 %) |
| 1994 | Габон | Заирский | 52 | 31 (60 %) |
| 1995 | Конго (Заир) | Заирский | 315 | 254 (81 %) |
| 1996 | Габон | Заирский | 31 | 21 (68 %) |
| 2000 | Уганда | Суданский | 425 | 224 (53 %) |
| 2001–2001 | Габон | Заирский | 65 | 53 (82 %) |
| 2001–2001 | Конго | Заирский | 59 | 44 (75 %) |
| 2003 | Конго | Заирский | 143 | 128 (90 %) |
| 2004 | Судан | Суданский | 17 | 7 (41 %) |
| 2005 | Конго | Заирский | 12 | 10 (83 %) |
| 2007 | Конго (Заир) | Заирский | 264 | 187 (71 %) |
| 2007 | Уганда | Бундибуджио | 149 | 37 (25 %) |
| 2008 | Конго (Заир) | Заирский | 32 | 14 (44 %) |
| 2011 | Уганда | Суданский | 1 | 1 (100 %) |
| 2012 | Уганда | Суданский | 24 | 17 (71 %) |
| 2012 | Конго (Заир) | Бундибуджио | 57 | 29 (51 %) |
| 2014 | Гвинея, Либерия, Сьерра-Леоне, | Заирский | 1201 | 672 (56 %) |
Эпидемия лихорадки Эбола 2014 года в Африке началась в Гвинее в феврале и продолжается до текущего момента. К сожалению, эпидемия вышла за пределы Гвинеи и распространилась на территорию Либерии, Сьерра-Леоне и Мали.
Впервые эпидемия началась в западной Африке, а не в Центральной. Врачи не были готовы к подобной эпидемии, поэтому на некоторое время поддались панике и не предотвратили распространение дезинформации и слухов среди населения. Данная вспышка лихорадки является наиболее крупной за всю историю существования лихорадки Эбола.
Однако в настоящее время международные организации направили медицинских специалистов и необходимое оборудование, а также деньги в государства Западной Африки для борьбы с лихорадкой Эбола.
Первые случаи заболевания лихорадкой Эбола были зафиксированы в столице Гвинеи и на юге страны 9 февраля. Однако подтверждение того, что речь идет о лихорадке Эбола, было получено спустя более, чем месяц – только 25 марта 2014 года, когда все необходимые исследования были произведены в Институте Пастера в Лионе. В этом же научно-исследовательском учреждении было установлено, что лихорадка Эбола вызвана заирским подтипом вируса.
С 26 марта в Гвинее было запрещено употребление мяса летучих мышей в пищу, которых местные жители ловят и едят с удовольствием. Но именно эти животные являются наиболее опасными источниками и распространителями вируса Эбола.
По состоянию на 6 августа 2014 года на территориях Гвинеи, Либерии и Сьерра-Леоне подтверждены 1711 случаев заболевания лихорадкой Эболы, из них 932 со смертельным исходом.
Эпидемия грозит вырваться в большой мир, поскольку зараженные лихорадкой Эбола оказались в Лондоне, Нигерии и США.
По состоянию на настоящее время эпидемия лихорадки Эбола охватывает только 3 – 4 страны Западной Африки.
Лихорадка Эбола в Египте и в Тунисе по состоянию на 6 августа 2014 года отсутствует. Власти данных стран ввели строгие запретительные и карантинные меры, чтобы предотвратить появление на их территории вируса Эболы. Поэтому в текущий курортный сезон можно ездить на северное побережье Африки отдыхать и купаться в теплом море совершенно спокойно, ощущая себя в безопасности.
Лихорадка Эбола в Марокко не была подтверждена, хотя предполагалась у двух людей, имевших сходные симптомы. Из двух заболевших оба выжили.
Лихорадка Эбола в Гвинее подтверждена, эпидемия началась 9 февраля и продолжается по настоящее время. По состоянию на 23 июля 2014 года в Гвинее зафиксировано в общей ложности 427 случаев лихорадки Эбола, из которых 311 подтвержденных, 99 возможных и 17 предполагаемых. Среди них со смертельным исходом 319 случаев. В настоящее время не рекомендуется посещать Гвинею, поскольку вспышка эпидемии не локализована и не пошла на спад.
В Испании по состоянию на 6 августа 2014 года не выявлено случаев заболевания лихорадкой Эбола. Однако Испания подвергается наибольшей опасности, поскольку географически расположена очень близко к африканскому материку и той его части, на которой бушует эпидемия лихорадки Эбола.
В России лихорадка Эбола не выявлена, и по заявлению санитарных врачей проникновение инфекции на территорию страны в ближайшие несколько месяцев невозможно. Поэтому жители России могут ощущать себя в безопасности.
В России были зафиксированы только два случая лихорадки Эбола. Оба раза заразились сотрудники специализированных научно-исследовательских учреждений, в которых производились эксперименты на животных с применением вируса Эбола. Лаборанты случайно укололись иглами, которыми делали инъекции подопытным животным, содержащими вирусы Эбола, вследствие чего и произошло заражение.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Вспышка лихорадки Эбола в 2014 году стала самой крупной с момента обнаружения вируса в 1976 году. Всемирная организация здравоохранения объявила, что эпидемия представляет угрозу международного значения.
Что такое вирус Эбола, какие средства были потрачены на борьбу с эпидемией и как разрабатывалось уникальное российское лекарство — в спецпроекте ТАСС.
Кризис с Эболой беспрецедентен. Эпидемия больше не ограничена географическими рамками. Нынешняя вспышка требует чрезвычайных международных ответных действий — Давид Набарро, специальный координатор ООН по борьбе с вирусом Эбола
8 августа 2014 года эксперты чрезвычайного комитета Всемирной организации здравоохранения (специальное агентство ООН в области здравоохранения) объявили, что распространение вируса Эбола представляет собой угрозу международного значения. За всю историю ВОЗ это третий раз, когда организация объявляет чрезвычайную ситуацию в области общественного здравоохранения. В первый раз это было сделано в ответ на пандемию свиного гриппа (H1N1) в 2009 году, во второй раз — в мае 2014 года в ответ на вспышку полиомиелита в десяти странах Азии, Африки и Ближнего Востока.
В начале августа Сьерра-Леоне, Либерия, Гвинея и Нигерия приняли решение изолировать эпицентр вспышки заболевания и объявили режим чрезвычайного положения. В соответствии с ним был введен строгий контроль на пограничных пунктах, ограничения на поездки, а также запрет на перемещение из одного города в другой. В соответствии с режимом ЧС все лица, в отношении которых есть подозрение на заражение вирусом, подлежали немедленной госпитализации и должны были находиться в больницах до полного выздоровления.
После этого власти некоторых соседних государств закрыли границы со странами, охваченными эпидемией. Среди них Кения, Камерун, Сенегал и ЮАР. Мавритания перекрыла сухопутную границу с Мали в октябре после выявления там первого случая заражения вирусом. Однако Совет Безопасности ООН в своей резолюции, за которую проголосовали все 15 стран-членов, призвал снять введенные ограничения, так как они способствуют изоляции и подрывают усилия по борьбе с вирусом.
В августе несколько авиакомпаний, таких как British Airways, Asky (Панафрика), Arik Air (Нигерия), Emirates Airline (ОАЭ) и Keina Airways временно прекратили полеты в Либерию, Сьерра-Леоне и Гвинею.
ВОЗ обратилась к перевозчикам с просьбой возобновить авиасообщение. «Существует риск того, что ответные действия сойдут на нет только из-за того, что у нас не будет достаточного количества мест в самолетах для того, чтобы доставить людей до места и вывезти их оттуда, чтобы доставить помощь», — сказал помощник гендиректора ВОЗ Брюс Айлуорд.
В ВОЗ также подчеркнули, что полный запрет на международные поездки, «вероятнее всего, приведет к экономическим трудностям и может в итоге вызвать неконтролируемую миграцию людей из пострадавших стран, что повысит риск международной передачи вируса Эбола».
Власти большинства стран за пределами региона, охваченного эпидемией, пытались защититься от вируса превентивными мерами. Почти все государства, включая Россию, США, Канаду и страны Европы, ввели в аэропортах мониторинг лиц, прибывающих из зон риска. С помощью тепловизоров сотрудники выявляли людей с повышенной температурой.
Власти Мексики запретили заходить в порт круизному лайнеру Carnival Magic, на борту которого находилась медсестра, лечившая Томаса Данкана, ставшего первой жертвой Эболы в США. Во Франции посольству Демократической Республики Конго отказали в аренде помещения, а в Греции футбольный клуб отстранил от участия в матчах футболиста из Сьерра-Леоне.
Япония ввела обязательный опрос всех приезжих, осуществляемый карантинной службой. Пассажиров обязали извещать власти, если в течение последних трех недель они посещали страны Западной Африки, также в течение 21 дня передавать информацию о состоянии своего здоровья специалистам.
Отдельные страны, например Франция, распространили санитарный контроль на все виды транспорта, включая морской.
В то же время, несмотря на требования профсоюзов авиакомпании Air France полностью отменить полеты в Гвинею, глава МИД Франции Лоран Фабиус заявил, что приостановка воздушного сообщения со странами, в которых зафиксирована вспышка вируса Эбола, не является адекватным подходом в борьбе с эпидемией.
Перед лицом опасности распространения вируса Эбола в Европе нельзя бездействовать, но и не следует подавать происходящее как грядущую катастрофу — Франсуа Олланд, президент Франции
Группа ученых из Института информатики общества Макса Планка в Саарбрюккене определила риск распространения Эболы через аэропорты. Ученые составили математическую модель вероятности распространения эпидемий, основываясь на данных 3458 аэропортов с 68 620 воздушными сообщениями и 171 видом самолетов. По оценке ученых, самый высокий риск заражения в немецком аэропорту Франкфурта-на-Майне (около 100%). На втором месте — аэропорт Пекина с риском 97%, далее следует лондонский аэропорт Heathrow — 92%, а также международный аэропорт имени Джона Кеннеди в Нью-Йорке — 91%. Совсем немного уступает Москва, причем риски в Домодедове более высокие, чем во Внукове. Противоположная картина в отдаленных маленьких аэропортах, например Mount Pleasant на Фолклендских островах, где вероятность заразиться почти равна нулю.
Многие государства, например Япония и Великобритания, создали специальные кризисные штабы по борьбе с распространением заболевания.
Другие страны пошли дальше. Так, 27 октября власти Австралии приостановили иммиграционную программу для граждан западноафриканских стран, охваченных вирусом. 1 ноября правительство Канады также приостановило оформление виз для граждан стран, где была зарегистрирована эпидемия. Власти Сингапура с 5 ноября временно отказались от безвизового режима с Гвинеей, Либерией и Сьерра-Леоне.
11 ноября в Канаде объявили о введении трехнедельного карантина для всех граждан, которые возвращаются из стран Западной Африки. Под карантин подпадали также медицинские работники, контактировавшие с зараженными людьми.
Карантин для медиков и пассажиров, прибывших из зоны эпидемии, действовал также на территории американских штатов Калифорния, Иллинойс, Нью-Йорк и Нью-Джерси. Представители минздрава США, организации «Врачи без границ» и ООН выступали против введения обязательного карантина для медперсонала, прибывающего из стран, в которых распространена лихорадка. По их мнению, это способствовало тому, что медицинские работники менее охотно ехали в Западную Африку.
Мы не можем герметично запечатать сами себя. Лучший способ защитить американцев от заболевания — ликвидировать его источник (в Западной Африке) — Барак Обама, президент США
27 октября власти штата Нью-Йорк под давлением Белого дома пошли на смягчение мер по введению карантина для прилетающих из Западной Африки. Губернатор штата Эндрю Куомо заявил, что указанным лицам будет позволено проходить карантин дома, если у них не будет выявлено симптомов заражения. Более того, за потерянный в течение этих трех недель доход им будут выплачивать компенсацию.
30 октября власти КНДР ввели карантин для всех иностранцев, прибывающих в страну. КНДР стала первой страной, запретившей въезд всех иностранных туристов из-за угрозы распространения лихорадки.
Руководитель Роспотребнадзора Анна Попова считает, что при нынешнем уровне миграции населения, вероятность попадания Эболы, как и любой другой инфекции, в любую страну нельзя исключить полностью. Однако, по ее мнению, в России «нет условий для распространения вируса внутри страны — ни естественных, ни каких-либо других».
Кроме того, по словам Поповой, с начала эпидемии в России был введен комплекс санитарно-карантинных мер, направленных на предотвращение завоза вируса из африканского региона.
Под специальным наблюдением за весь период находились 750 человек из почти 19 тыс., посещавших Африку. С признаками инфекционных заболеваний были госпитализированы 53 из них, однако наличие вируса Эбола ни у одного не подтвердилось.
В сентябре 2014 года Всемирная организация здравоохранения обнародовала план действий по борьбе с болезнью, вызванной вирусом Эбола. Согласно документу, в рамках ООН формируется глобальная коалиция по координации усилий по борьбе с эпидемией. В нее должны войти представители властей стран, затронутых вирусом, а также гражданского общества, НПО, международных финансовых и гуманитарных организаций.
Недостаточно лишь остановить вспышку, необходимо фактически заново создать систему здравоохранения в странах, где до начала кризиса один врач приходился на 100 тыс. человек, как это было в случае с Либерией и Гвинеей — Брюс Айлуорд, помощник гендиректора ВОЗ
19 сентября 2014 года, согласно резолюции Генеральной Ассамблеи ООН №69/1 и резолюции №2177 Совета Безопасности ООН, была учреждена Миссия ООН по чрезвычайному реагированию на эпидемию Эболы (МООНЧРЭ, англ. UNMEER) со штаб-квартирой в столице Ганы Аккре. В Гвинею, Сьерра-Леоне и Либерию были направлены отряды с целью обеспечения надлежащего лечения, медицинского ухода за больными и безопасного погребения тел умерших, для обнаружения новых случаев заболевания и мобилизации местного населения на борьбу с эпидемией. МООНЧРЭ завершила работу 31 июля 2015 ода, так как необходимость в крупномасштабных усилиях отпала.
Благодаря усилиям правительств трех стран и международной помощи, оказанной как по линии ООН и Всемирного банка, так и правительствами отдельных государств удалось добиться сначала замедления, а затем и остановки распространения эпидемии.
10 июля 2015 года в штаб-квартире ООН состоялась международная донорская конференция, во время которой участники обязались выделить в качестве помощи трем странам, наиболее сильно пострадавшим от эпидемии, $3,4 млрд.
По мнению бельгийского микробиолога Питера Пиота, стоявшего у истоков открытия вируса в 1976 году, лучшим способом взять под контроль эпидемиологическую ситуацию было бы использование «безопасных и дешевых» экспресс-тестов крови, позволяющих выявить заражение Эболой за десять минут.
По словам министра здравоохранения РФ Вероники Скворцовой, российские специалисты, которые работают в Гвинее, провели апробацию трех отечественных диагностикумов — тест-систем. В настоящее время из них выбрана лучшая, она обладает высокой эффективностью и точностью диагностики.
По линии ВОЗ общая сумма средств, направленных на борьбу с Эболой, превысила $4,2 млрд (в числе крупнейших доноров — Африканский банк развития, Всемирный банк, США, Канада, Великобритания, Япония).
Вклад России в разрешение кризиса, вызванного распространением вируса, превысил $60 млн. В настоящее время правительство прорабатывает вопрос о выделении (до 2017 года) дополнительно $11,7 млн на цели развития научно-технического сотрудничества с Гвинеей в области эпидемиологии, профилактики и мониторинга инфекционных болезней. Большая часть этих средств будет потрачена на меры борьбы с распространением БВВЭ.
Помимо финансовой поддержки, международное сообщество оказывало странам Западной Африки и другую помощь. Так США африканское командование ВС США сформировало в Монровии (Либерия) штаб по борьбе с распространением Эболы в Западной Африке. Он осуществлял оперативную координацию между американскими военными, правительственными агентствами США и международными гуманитарными миссиями. В Монровии создана специальная база для распределения оборудования, различных грузов, персонала и технических специалистов. В западноафриканские страны направлены 3 тыс. военных: технические специалисты оказывают содействие в строительстве 17 лечебных центров на 100 больничных коек каждый, военные медики обучают на местах не менее 500 медработников в неделю.
В октябре 2014 на границе с Гвинеей и Либерией, где находится международный Центр изучения вируса Эбола, была развернута канадская мобильная лаборатория. Также Канада поставила несколько сотен доз экспериментальной вакцины для борьбы со вспышкой Эболы.
Британские инженерные войска развернули в Сьерра-Леоне госпиталь на 700 больничных коек.
Правительство ФРГ в сентябре 2014 года направило в Либерию военно-транспортный самолет Transal с 5 тоннами груза на борту (средства индивидуальной защиты — сапоги, перчатки, маски, дезинфицирующие средства). Кроме того, Германия оказала помощь в создании медцентра в Либерии.
Франция развернула в Гвинее три полевых госпиталя.
Медиков в страны Западной Африки направляли также Швеция, Япония, Китай и Куба.
Владелец социальной сети Facebook Марк Цукерберг пожертвовал $25 млн на борьбу с Эболой, чем привлек внимание к этой проблеме многих других известных людей. Следуя его примеру, крупные пожертвования внесли соучредитель корпорации Microsoft Пол Гарнер Аллен ($9 млн), Билл и Мелинда Гейтс ($50 млн), один из основателей компании Johnson & Johnson Роберт Вуд Джонсон пожертвовал $1 млн. Кроме того, такие крупные компании, как Alcoa (одна из крупнейших американских металлургических компаний) и Exxon Mobil пожертвовали в общей сложности $330 тыс.
28 июня в Гвинее начнется вакцинация против болезни, вызванной вирусом Эбола, с использованием российских препаратов. Еще в декабре 2015 года Министерство здравоохранения России зарегистрировало первые два отечественных препарата под названиями «Гам Эвак» и «Гам Эвак — Комби». Оба препарата произведены в Федеральном научно-исследовательском центре эпидемиологии и микробиологии им. Гамалея. Доклинические и клинические испытания осуществлялись совместно с Минздравом и Министерством обороны. 15 февраля 2016 года российская вакцина была официально представлена ВОЗ.
По словам министра здравоохранения РФ Вероники Скворцовой, российские препараты превосходят по своим характеристикам мировые аналоги, одна из вакцин подходит для пациентов с иммунодефицитом. «Первая вакцина уникальна, впервые на основе самых современных биомедицинских технологий включены два вирусных вектора с разной структурой вакцины. В результате удалось стимулировать не только гуморальный, но и клеточный иммунитет, и тотально у всех привитых полностью нейтрализован вирус, 100%-ная нейтрализация, при очень низкой концентрации вакцины, — рассказала Скворцова. — Вторая вакцина была специально сделана для людей с иммунодефицитом, что представляет большую значимость для тех стран, где встречаются очаги инфекции». Основным механизмом этого препарата является существенная активация клеточного иммунитета более чем в 35 раз, добавила глава Минздрава.
Из-за схожести Эболы с гриппом против этого вируса сложно разработать эффективные лекарственные средства, заявила корреспонденту ТАСС завкафедрой микробиологии Казанского (Приволжского) федерального университета, профессор Ольга Ильинская. «Эбола относится к РНК-геномным вирусам, которые сохраняют живучесть в замороженном и высушенном кристаллическом виде. Они внедряются в клетку, поэтому их нельзя убить, не повредив организм. Не случайно противовирусные препараты замедляют размножение вирусов, но не убивают их. А действие вакцин направлено только на усиление иммунитета», — пояснила Ильинская.
В министерстве добавили, что вакцины абсолютно безопасны, так как не содержат активного возбудителя. «Они содержат ген, который создан искусственно, синтезирован. Ген, кодирующий специфический белок, вызывающий иммунный ответ», — сказал замминистра здравоохранения РФ Сергей Краевой. По его словам, этот ген «встроен в безопасный вирус, который доставляет его в организм».
В других странах также разрабатываются или проходят испытания несколько вакцин. Наиболее перспективной считается вакцина VSV-EBOV (rVSV-ZEBOV), созданная на основе вируса везикулярного стоматита, в который внедрен ген Эболы. Она разрабатывалась американо-канадской компанией NewLink Genetics Corp., занимающейся производством биофармакологических препаратов для лечения рака, и Агентством национального здравоохранения Канады. В настоящее время над вакциной работает американская компания Merck Inc. С сентября 2014 года клинические испытания вакцины были проведены в 15 странах Африки, Европы и Америки. Широкомасштабные испытания, осуществленные в 2015 году в Гвинее с участием более 11 тыс. человек показали высокую эффективность препарата. В январе 2016 года Глобальный альянс по вакцинам и иммунизации предоставил компании Merck $ млн для будущих закупок вакцины после того, как она будет одобрена к применению, преквалифицирована и рекомендована ВОЗ. В рамках этого соглашения компания Merck обязалась предоставить 300 тыс. доз вакцины для использования при чрезвычайных обстоятельствах на промежуточном этапе и представить этот препарат для лицензирования к концу 2017 года. Проводятся дополнительные исследования для получения данных о безопасности вакцины для детей и других уязвимых групп населения.
Переливание пациентам крови людей, перенесших болезнь, вызванную вирусом Эбола, является одной из наиболее распространенных практик борьбы с лихорадкой. Так, британский медбрат 29-летний Уилл Пули, победивший болезнь, стал донором крови для заразившегося в Сьерра-Леоне американского врача, имя которого не разглашается.
Похожий метод был применен для лечения американского врача Рика Сэкры, заразившегося в Либерии. В сентябре 2014 года его выписали из больницы. Состояние Сэкры стало улучшаться после инъекции плазмы крови врача-миссионера Кента Брэнтли (на фото), перенесшего инфекцию. Кроме того, больному ввели экспериментальное лекарство под названием TKM-Ebola. Брэнтли и его коллега Нэнси Райтбол также заразились в Либерии и к настоящему времени полностью выздоровели.
Вакцина Ad3-ZEBOV была создана на основе аденовируса шимпанзе британской фармацевтической компанией GlaxoSmithKline в сотрудничестве с Институтом США по аллергическим и инфекционным заболеваниям. Испытания на людях начались в США и Великобритании в сентябре 2014 года при участии 120 добровольцев, в 2015 году прошли масштабные испытания в Западной Африке. Результаты не выявили побочных реакций. В настоящее время разработка вакцины продолжается.
Препарат AVI-7537 разрабатывается американской компанией Sarepta Therapeutics и Американским военным исследовательским институтом инфекционных заболеваний (USAMRIID). Он обладает способностью блокировать вирус. В феврале 2015 года прошли первые испытания на макаках, в 75% случаев вирус был ликвидирован.
Вакцина ZMapp разрабатывается калифорнийской компанией Mapp Biopharmaceutical с января 2014 года. Препарат показал отличные результаты на обезьянах, которых удалось вылечить спустя пять дней после инфицирования. Из крови инфицированных животных было синтезировано лекарство, препятствующее распространению вируса на новые клетки. В феврале 2015 года в США и Либерии начались полноценные испытания вакцины.
Препарат BCX4430 американской компании Biocryst продемонстрировал эффективность на уровне 83-100% при опыте на мышах, инфицированных Эболой, а также на животных со схожим Марбургским вирусом. В настоящее время проводятся дополнительные исследования на животных.
Препарат «Авиган», известный как Favipiravir (T-705), создан в 1998 году японской компанией Toyama Chemical и сертифицирован как средство от гриппа. В августе 2014 года Япония объявила о возможности его использования для лечения Эболы. По сообщению компании, «Авиган» был испытан на мышах и доказал свою эффективность. Его особенностью является воздействие на амеразу — фермент, используемый вирусами для размножения. Власти Франции и Гвинеи одобрили «Авиган» как экспериментальное средство и допускают его применение для лечения людей. В октябре 2014 года французская медсестра, работавшая добровольцем в Либерии, вылечилась после приема препарата.
Препарат JK-0530 разработан в 2009 году Институтом микробиологии и эпидемиологии при Военно-медицинской академии КНР. В августе 2014 года его производство было одобрено для нужд Народно-освободительной армии Китая.
По мнению главы Центра изучения геморрагических лихорадок при Институте Пастера Сильвена Бэза, единственной возможностью покончить с эпидемией является проведение широкомасштабной кампании по вакцинации населения в Западной Африке. «В противном случае мы не будем защищены от опасности возникновения новой эпидемии», — добавил эксперт.
Говоря о разработках вакцин, он указал на необходимость их тщательной проверки. «Вакцины являются потенциально опасными препаратами. Они могут оказывать отрицательное воздействие на здоровье в краткосрочный период, но прежде всего иметь сопутствующие негативные последствия в долгосрочной перспективе. Существует большая разница — опробовать вакцины на десятке заболевших врачей — и проводить на подобных препаратах массовую вакцинацию. Было бы подлинной трагедией убедиться несколько лет спустя, что у получивших прививку тысяч людей возникли опасные патологии. Да, ускорить процесс создания вакцин возможно, но недопустимо перескакивать через необходимые этапы проверок», — подчеркнул эксперт.
По словам помощника генерального директора ВОЗ Мари-Поль Кини, и фармацевтические компании, и правительства стремятся защититься от возможных неприятностей. Например, если вакцина приведет к неожиданным негативным последствиям. «Эти вакцины разрабатываются очень быстро, и к тому моменту, как они начнут применяться, они явно не будут так хорошо изучены с точки зрения их безопасности, как обычно это происходит, скажем, с вакцинами для педиатрического использования», — сказала Кини. В этой связи Великобритания выдвинула предложение создать фонд, в котором были бы ресурсы для компенсации людям, у которых проявятся негативные последствия в результате иммунизации.
источник