Схематичное изображение ткани легких в норме и при ХОБЛ
№ 1
* 1 -один правильный ответ
Основная причина развития острого бронхита
1)алкоголизм
2)курение
3)ОРВИ
4)переохлаждение
! 3
№ 2
* 1 -один правильный ответ
При хроническом бронхите отмечается кашель с мокротой
1)2 мес. не менее 2-х лет
2)3 мес. не менее 2-х лет
3)3 мес. не менее 3-х лет
4)4 мес. не менее 3-х лет
! 2
№ 3
* 1 -один правильный ответ
Основная причина развития хронического бронхита
1)курение
2)ОРВИ
3)переохлаждение
4)гиповитаминоз
! 1
№ 4
* 1 -один правильный ответ
Основная жалоба пациента при обструктивном бронхите
1)повышение температуры
2)головная боль
3)одышка
4)слабость
! 3
№ 5
* 1 -один правильный ответ
Данные аускультации при бронхите
1)бронхиальное дыхание
2)крепитация
3)сухие и влажные хрипы
4)шум трения плевры
! 3
№ 6
* 1 -один правильный ответ
При остром бронхите отмечается кашель с мокротой
1)розовой пенистой
2)«ржавой»
3)слизистой
4)стекловидной
! 3
№ 7
* 1 -один правильный ответ
Осложнение хронического бронхита
1)абсцесс легкого
2)плеврит
3)туберкулез
4)эмфизема легких
! 4
№ 8
* 1 -один правильный ответ
При лечении гнойного бронхита применяют
1)ампициллин, бромгексин
2)преднизолон, эуфиллин
3)теофедрин, фуросемид
4)пентамин, дигоксин
! 1
№ 9
* 1 -один правильный ответ
При кашле с гнойной мокротой противопоказан
1)бромгексин
2)кодеин
3)мукалтин
4)отхаркивающая микстура
! 2
№ 10
* 1 -один правильный ответ
При густой вязкой мокроте рекомендуют
1)йодид калия
2)кодеин
3)либексин
4)морфин
! 1
№ 11
* 1 -один правильный ответ
Основная жалоба пациента при бронхиальной астме
1)боль в грудной клетке
2)кашель с гнойной мокротой
3)приступ удушья
4)кровохарканье
! 3
№ 12
* 1 -один правильный ответ
Экспираторный характер одышки отмечается при
1)абсцессе легкого
2)бронхиальной астме
3)крупозной пневмонии
4)отеке легких
! 2
№ 13
* 1 -один правильный ответ
При экспираторной одышке затруднен
1)вдох
2)выдох
3)вдох и выдох
! 2
№ 14
* 1 -один правильный ответ
Вынужденное положение пациента при приступе бронхиальной астмы
1)горизонтальное
2)горизонтальное с приподнятыми ногами
3)лежа на боку
4)сидя, опираясь о колени
! 4
№ 15
* 1 -один правильный ответ
Аускультативные данные при приступе бронхиальной астмы
1)крепитация
2)сухие свистящие хрипы
3)влажные хрипы
4)шум трения плевры
! 2
№ 16
* 1 -один правильный ответ
При приступе бронхиальной астмы противопоказан
1)астмопент
2)беротек
3)эуфиллин
4)морфин
! 4
№ 17
* 1 -один правильный ответ
Неотложная помощь при приступе бронхиальной астмы
1)сальбутамол
2)кодеин
3)либексин
4)тусупрекс
! 1
№ 18
* 1 -один правильный ответ
В межприступном периоде бронхиальной астмы применяют
1)астмопент
2)беротек
3)интал
4)теофиллин
! 2
№ 19
* 1 -один правильный ответ
Спирали Куршмана и кристаллы Шарко-Лейдена в мокроте определяются при
1)абсцессе легкого
2)бронхиальной астме
3)раке легкого
4)туберкулезе
! 2
№ 20
* 1 -один правильный ответ
Пикфлоуметрия — это определение
1)остаточного объема
2)дыхательного объема
3)жизненной емкости легких
4)пиковой скорости выдоха
! 4
№ 21
* 1 -один правильный ответ
Основной возбудитель крупозной пневмонии
1)гонококк
2)пневмококк
3)стрептококк
4)стафилококк
! 2
№ 22
* 1 -один правильный ответ
Крепитация выслушивается при
1)бронхите
2)бронхиальной астме
3)крупозной пневмонии
4)сухом плеврите
! 3
№ 23
* 1 -один правильный ответ
Притупление перкуторного звука и усиление голосового дрожания наблюдается при
1)остром бронхите
2)бронхиальной астме
3)крупозной пневмонии
4)экссудативном плеврите
! 3
№ 24
* 1 -один правильный ответ
«Ржавый» характер мокроты наблюдается при
1)остром бронхите
2)крупозной пневмонии
3)бронхиальной астме
4)экссудативном плеврите
! 2
№ 25
* 1 -один правильный ответ
Наиболее информативный метод диагностики пневмонии
1)анализ мокроты
2)анализ крови
3)рентгенография грудной клетки
4)плевральная пункция
! 3
№ 26
* 1 -один правильный ответ
Этиотропная терапия пневмококковой пневмонии
1)гемодез
2)пенициллин
3)бромгексин
4)эуфиллин
! 2
№ 27
* 1 -один правильный ответ
Осложнение очаговой пневмонии
1)абсцесс легкого
2)бронхит
3)туберкулез
4)рак легкого
! 1
№ 28
* 1 -один правильный ответ
Мокроту для бактериологического исследования собирают в
1)сухую пробирку
2)сухую банку
3)стерильную пробирку
4)стерильную банку
! 4
№ 29
* 1 -один правильный ответ
Осложнение крупозной пневмонии
1)бронхиальная астма
2)бронхит
3)плеврит
4)рак легкого
! 3
№ 30
* 1 -один правильный ответ
При лечении пневмонии применяют
1)антибиотики, отхаркивающие
2)антибиотики, диуретики
3)бронхолитики, глюкокортикостероиды
4)бронхолитики, диуретики
! 1
№ 31
* 1 -один правильный ответ
Основная причина приобретенных бронхоэктазов
1)бронхиальная астма
2)хронический бронхит
3)крупозная пневмония
4)экссудативный плеврит
! 2
№ 32
* 1 -один правильный ответ
Для бронхоэктатической болезни характерно наличие
1)каверны
2)опухоли
3)гноя в расширенных бронхах
4)жидкости в плевральной полости
! 3
№ 33
* 1 -один правильный ответ
Заболевание, характеризующееся развитием воспаления в расширенных бронхах
1)абсцесс легкого
2)бронхоэктатическая болезнь
3)туберкулез
4)рак легкого
! 2
№ 34
* 1 -один правильный ответ
Больной выделяет мокроту по утрам полным ртом при
1)бронхиальной астме
2)бронхоэктатической болезни
3)крупозной пневмонии
4)экссудативном плеврите
! 2
№ 35
* 1 -один правильный ответ
При бронхоэктатической болезни мокрота
1)«ржавая»
2)стекловидная
3)гнойная
4)розовая
! 3
№ 36
* 1 -один правильный ответ
Наиболее информативный метод диагностики бронхоэктатической болезни
1)бронхография
2)рентгеноскопия грудной клетки
3)спирография
4)флюорография
! 1
№ 37
* 1 -один правильный ответ
Пальцы в виде «барабанных палочек» и ногти в виде «часовых стекол» встречаются при
1)остром бронхите
2)очаговой пневмонии
3)крупозной пневмонии
4)бронхоэктатической болезни
! 4
№ 38
* 1 -один правильный ответ
Дренажное положение придается пациенту для
1)снижения лихорадки
2)уменьшения одышки
3)расширения бронхов
4)облегчения оттока мокроты
! 4
№ 39
* 1 -один правильный ответ
Кровохарканье наблюдается при
1)остром бронхите
2)бронхоэктатической болезни
3)бронхиальной астме
4)экссудативном плеврите
! 2
№ 40
* 1 -один правильный ответ
Дренажное положение придается пациенту при
1)бронхоэктатической болезни
2)бронхиальной астме
3)сухом плеврите
4)экссудативном плеврите
! 1
№ 41
* 1 -один правильный ответ
Абсцессом легкого может осложниться
1)острый бронхит
2)бронхиальная астма
3)очаговая пневмония
4)сухой плеврит
! 3
№ 42
* 1 -один правильный ответ
Появление обильной гнойной мокроты на фоне гектической лихорадки наблюдается при
1)абсцессе легкого
2)крупозной пневмонии
3)бронхиальной астме
4)раке легкого
! 1
№ 43
* 1 -один правильный ответ
Над крупной свободной полостью абсцесса легкого определяется дыхание
1)амфорическое
2)бронхиальное
3)везикулярное
4)жесткое
! 1
№ 44
* 1 -один правильный ответ
Для абсцесса легкого характерна лихорадка
1)волнообразная
2)гектическая
3)извращенная
4)постоянная
! 2
№ 45
* 1 -один правильный ответ
Кровохарканье и легочное кровотечение может возникнуть при
1)абсцессе легкого
2)бронхиальной астме
3)остром бронхите
4)экссудативном плеврите
! 1
№ 46
* 1 -один правильный ответ
Гнойная мокрота наблюдается при
1)абсцессе легкого
2)бронхиальной астме
3)крупозной пневмонии
4)экссудативном плеврите
! 1
№ 47
* 1 -один правильный ответ
Наиболее информативный метод диагностики абсцесса легкого
1)анализ крови
2)анализ мокроты
3)рентгенография
4)спирометрия
! 3
№ 48
* 1 -один правильный ответ
Рентгенологический признак абсцесса легкого после прорыва в бронх
1)округлая тень
2)полость с горизонтальным уровнем жидкости
3)повышенная прозрачность легочных полей
4)тень поджатого легкого
! 2
№ 49
* 1 -один правильный ответ
Эластические волокна в мокроте определяются при
1)бронхиальной астме
2)бронхите
3)абсцессе легкого
4)очаговой пневмонии
! 3
№ 50
* 1 -один правильный ответ
В анализе крови при абсцессе легкого определяется лейкоцитоз
1)базофильный
2)нейтрофильный
3)эозинофильный
! 2
источник
Что представляет собой гектическая лихорадка? Опасно ли такое патологическое состояние и как его лечить? На эти и другие вопросы мы ответим в представленной статье.
Для чего характерна лихорадка гектического типа? Еще совсем недавно такое патологическое состояние люди относили к разряду заболеваний, характеризующихся значительным ростом температуры тела. Однако современная медицина классифицирует ее не как отдельную болезнь, а как своеобразную реакцию на различные раздражители, в качестве которых выступают определенные пирогенные вещества.
Таким образом, можно смело отметить, что гектическая лихорадка представляет собой патологический процесс, который направлен на защиту и приспособление организма. При этом следует особо отметить, что без контроля со стороны врачей такое состояние несет в себе довольно серьезную угрозу для жизни пациента.
Гектическая лихорадка характерна для многих недугов. Прежде чем перечислить их, следует выявить, почему такое состояние вообще возникает.
Как известно, гипертермия представляет собой полиэтиологичное вторичное состояние. Процесс перестройки в работе центра теплорегуляции начинается с активности в организме тех или иных пирогенных веществ. При этом последние подразделяются на экзогенные, или инфекционные, и неинфекционные, то есть эндогенные.
Так почему развивается гектическая лихорадка?
При каких заболеваниях она возникает? Это патологическое состояние может развиться по 2 разным причинам. Рассмотрим их прямо сейчас:
- Инфекционный процесс, проявляющийся в виде воспалительных заболеваний. К ним относят туберкулез, грипп, сепсис крови, а также внутренних органов.
- Неинфекционное происхождение. Такое состояние может вызвать некроз тканей, онкология, аллергия, гемотрансфузии и внутренние кровоизлияния.
Гектическая лихорадка может проявляться по-разному. Ее симптомы подразделяются на общие и частные. Так как проявляются общие признаки лихорадки? Для такого состояния характерны:
- повышение температуры тела;
- понижение артериального давления;
- учащение дыхания и повышение частоты сердечных сокращений;
- развитие приступов мигрени, ломота в мышцах и суставах;
- пересыхание слизистой рта, постоянное чувство жажды;
- снижение суточного диуреза;
- потеря аппетита.
Что касается частных симптомов, то они зависят от скорости повышения температуры тела. Для ее постепенного подъема характерно:
- умеренный озноб;
- покраснение кожных покровов;
- чувство жара и духоты;
- повышенное потоотделение.
При этом стремительный рост температуры сопровождают следующие признаки:
- кратковременные и сильные приступы озноба;
- бледность кожи;
- чувство холода;
- синюшность ногтевых пластин.
Как было сказано выше, изнуряющий тип лихорадки гектической характерен для туберкулеза, гриппа, сепсиса крови, некроза тканей, онкологии, аллергии, гемотрансфузии и внутренних кровоизлияний. Однако следует отметить, что кроме этого вида специалисты выделяют и другие формы лихорадки (в зависимости от того, какие перепады температуры отмечаются в течение суток). К ним относят постоянную, послабляющую, перемежающуюся, волнообразную, извращенную, возвратную и неправильную.
Из всех вышеперечисленных гектическая лихорадка является наиболее тяжелой и опасной для жизни пациента. Это связано с тем, что для нее характерны резкие скачки температуры на три градуса и выше.
В официальной медицине, кроме причин возникновения лихорадки, принято выделять еще несколько критериев, которые позволяют классифицировать это патологическое явление.
При общей протяженности четырнадцать дней реакцию организма на те или иные болезни называют острой, до полутора месяцев – подострой, а то, что свыше, – хронической.
По показателям температуры тела, в пределах которого происходит ее понижение или повышение, лихорадку классифицируют следующим образом:
- от 41 °С и выше – чрезмерная лихорадка;
- в пределах 39-40,9 °С – высокая;
- до 38-38,9 °С – фебрильная;
- в пределах 37-37,9 °С – субфебрильная.
Гектическая изнуряющая лихорадка развивается при многих заболеваниях. Для их лечения достаточно точно диагностировать патологический процесс и его происхождение. Следует особо отметить, что симптомы такого явления могут быть схожи с другими лихорадоподобными состояниями, а также с солнечными или же тепловыми ударами.
Таким образом, для диагностики изнуряющей лихорадки и заболевания, вызвавшего его, у пациента берут образцы мочи и крови для общего анализа. Кроме того, делают снимки грудной клетки при помощи рентген-аппарата и проводят ЭКГ.
Если указанных методов исследования недостаточно для того, чтобы поставить точные диагноз, то прибегают к более сложным способам. К ним относят компьютерную томографию или биопсию некоторых жидкостей и тканей организма.
Согласно утверждениям специалистов, терапия при гектической лихорадки должна выполнять две цели:
- поддерживать нормальную работу систем внутренних органов, в том числе дыхательной, выделительной и сердечной;
- бороться с гипертермией.
Для такого лечения врачи используют не только лекарственные средства, но и физическое воздействие на больной организм. Пациента освобождают от всей одежды и укладывают в постель, немного приподняв ему голову.
Для охлаждения тела больного на его запястья и лоб накладывают компрессы в виде смоченных бинтов или же пузырей со льдом. Также пациента обтирают трехпроцентным раствором уксуса. Дополнительно для обдува тела человека можно использовать кондиционер или вентилятор.
В условиях стационара больному проводят водные клизмы и зондовое промывание желудка. Все инфузионные растворы, предназначенные для внутривенного использования, предварительно охлаждают.
При гектической лихорадке очень важно следить за температурой тела пациента, поэтому ее измеряют каждый час.
Из лекарственных препаратов больному назначают противоаллергические и жаропонижающие средства в форме внутримышечных инъекций. К таким медикаментам относят «Ибруфен», а также его аналоги, ацетилсалициловую кислоту и растворы «Анальгина» с «Супрастином» или «Димедролом».
При повышенной возбудимости пациенту назначают литические смеси или «Аминазин». В случае остановки сердца или нарушения дыхания специалисты проводят реанимационные мероприятия.
источник
1. Основная причина развития острого бронхита
2. При хроническом бронхите отмечается кашель с мокротой
3. Основная причина развития хронического бронхита
4. Основная жалоба пациента при обструктивном бронхите
5. Данные аускультации при бронхите
6. При остром бронхите отмечается кашель с мокротой
7. Осложнение хронического бронхита
8. При лечении гнойного бронхита применяют
а) кларитромицин, бромгексин
9. При кашле с гнойной мокротой противопоказан
10. При густой вязкой мокроте рекомендуют
11. Основная жалоба пациента при бронхиальной астме
б) кашель с гнойной мокротой
12. Экспираторный характер одышки отмечается при
13. При экспираторной одышке затруднен
14. Вынужденное положение пациента при приступе бронхиальной астмы
б) горизонтальное с приподнятыми ногами
15. Аускультативные данные при приступе бронхиальной астмы
16. При приступе бронхиальной астмы противопоказан
17. Неотложная помощь при приступе бронхиальной астмы
18. При астматическом статусе противопоказан
19. Спирали Куршмана и кристаллы Шарко-Лейдена в мокроте определяются при
20. Пикфлоуметрия — это определение
в) жизненной емкости легких
г) пиковой скорости выдоха
21. Основной возбудитель крупозной пневмонии
22. Крепитация выслушивается при
23. Притупление перкуторного звука и усиление голосового дрожания
24. «Ржавый» характер мокроты наблюдается при
25. Наиболее информативный метод диагностики пневмонии
в) рентгенография грудной клетки
26. Этиотропная терапия пневмококковой пневмонии
27. Осложнением стафилококковой пневмонии является
28. Мокроту для бактериологического исследования собирают в
29. Осложнение крупозной пневмонии
30. При лечении пневмонии применяют
а) антибиотики, отхаркивающие
в) бронхолитики, глюкокортикостероиды
31. Основная причина приобретенных бронхоэктазов
32. Для бронхоэктатической болезни характерно наличие
в) гноя в расширенных бронхах
г) жидкости в плевральной полости
33. Заболевание, характеризующееся развитием воспаления
б) бронхоэктатическая болезнь
34. Больной выделяет мокроту по утрам полным ртом при
б) бронхоэктатической болезни
35. При бронхоэктатической болезни мокрота
36. Наиболее информативный метод диагностики бронхоэктатической болезни
б) рентгеноскопия грудной клетки
37. Пальцы в виде «барабанных палочек» и ногти в виде «часовых стекол» встречаются при
г) бронхоэктатической болезни
38. Дренажное положение придается пациенту для
г) улучшения оттока мокроты
39. Кровохарканье наиболее характерно для
б) бронхоэктатической болезни
г) экссудативного плеврита
40. Дренажное положение придается пациенту при
а) бронхоэктатической болезни
41. Абсцессом легкого может осложниться
42. Появление обильной гнойной мокроты на фоне гектической лихорадки
а) абсцессе легкого во II стадии
б) крупозной пневмонии в стадии разрешения
в) бронхиальной астме в стадии ремиссии
г) раке легкого в начальной стадии
43. Над крупной свободной полостью абсцесса легкого определяется дыхание
44. Для абсцесса легкого в 1 стадию характерна лихорадка
45. Легочное кровотечение может возникнуть при
46. Гнойная мокрота наблюдается при
а) бронхоэктатической болезни
47. Наиболее информативный метод диагностики абсцесса легкого
48. Рентгенологический признак абсцесса легкого после прорыва в бронх
б) полость с горизонтальным уровнем жидкости
в) повышенная прозрачность легочных полей
49. Эластические волокна в мокроте определяются при
50. В анализе крови при абсцессе легкого определяется
51. Наиболее частый путь передачи туберкулеза
52. Возбудителем туберкулеза является
54. Ранние симптомы туберкулеза
а) высокая температура, кровохарканье
б) высокая температура, кашель с гнойной мокротой
в) длительный субфебрилитет, покашливание
55. Каверна образуется в легком при
56. При туберкулезе в мокроте обнаруживают
57. Диета № 11 назначается при
в) брохоэктатическая болезнь
58. При лечении туберкулеза применяют
59. При лечении туберкулеза применяют
г) преднизолон, циклофосфан
60. Метод ранней диагностики туберкулеза легких
61. Для профилактики туберкулеза применяют
62. Специфическая профилактика туберкулеза
63. Вакцина БЦЖ используется для
а) диагностики туберкулеза
б) диагностики рака легкого
в) профилактики туберкулеза
г) профилактики рака легкого
64. Вакцина БЦЖ используется для профилактики
65. Вакцинация БЦЖ проводится
66. Место введения вакцины БЦЖ
б) верхняя треть предплечья
г) средняя треть предплечья
68. Реакция Манту используется для
а) диагностики рака легкого
б) диагностики туберкулеза
69. Реакция Манту используется для диагностики
70. При проведении реакции Манту туберкулин вводят
71. Реакция Манту оценивается через (час.)
72. Реация Манту считается положительной при
а) инфильтрате размером 1-2 мм
б) инфильтрате размером 2-4 мм
в) инфильтрате размером 5 мм и более
73. Место введения туберкулина при постановке реакции Манту
б) верхняя треть предплечья
г) средняя треть предплечья
74. Рак легких — это опухоль
а) доброкачественная из соединительной ткани
б) доброкачественная из эпителиальной ткани
в) злокачественная из соединительной ткани
г) злокачественная из эпителиальной ткани
75. Лица, получающие длительую терапию глюкокортикостероидами, входят в группу риска по развитию
76. Похудание, кровохарканье, боль в грудной клетке наблюдаются при
77. Осложнение рака легкого
78. Метод ранней диагностики рака легкого
79. Атипичные клетки в мокроте определяются при
80. Легочное кровотечение может возникнуть при
81. При раке легкого в мокроте определяют
82. Плевритом может осложниться
83. Пациент занимает вынужденное положение лежа на больной стороне при
в) бронхоэктатической болезни
84. Боль в грудной клетке, усиливающаяся при кашле, шум трения плевры
г) экссудативного плеврита
85. Экссудативным плевритом может осложниться
86. Притупление перкуторного звука и ослабление голосового дрожания
87. Плевральную пункцию с диагностической целью назначают при
88. Место прокола при плевральной пункции
89. При экссудативном плеврите аускультативно определяется
б) отсутствие дыхания на стороне поражения
90. Рентгенологическая картина при экссудативном плеврите
а) полость с горизонтальным уровнем жидкости
б) повышенная прозрачность легких
в) гомогенное затенение части легкого со смещением органов средостения в здоровую сторону
г) гомогенное затенение части легкого со смещением органов средостения в больную сторону
91. При легочном кровотечении кровь бывает
92. Основная жалоба пациента при эмфиземе
б) кашель с выделением мокроты
93. Форма грудной клетки при эмфиземе
94. Перкуторный звук при эмфиземе легких
95. Нижняя граница легких при эмфиземе
96. Рентгенологический признак эмфиземы
а) полость с горизонтальным уровнем жидкости
б) гомогенное затенение с косой верхней границей
г) повышенная прозрачность легочных полей
97. Кратность проведения диспансерных осмотров при хроническом бронхите в течение года
98. После острой пневмонии диспансерное наблюдение проводится в течение
99. Больным с бронхиальной астмой необходима консультация
100. Диспансеризацию больных, перенесших неспецифический экссудативный плеврит, проводит
источник
Тесты безопасности
Терапия с курсом первичной медико-санитарной помощи
Выберите один правильный вариант ответа:
1. Неотложная помощь при приступе бронхиальной астмы:
2. При приступе бронхиальной астмы противопоказан:
3. Неотложная помощь при легочном кровотечении:
1. аминокапроновая кислота, хлорид кальция
4. При инфаркте миокарда наблюдается:
1. сжимающая боль за грудиной, не купирующаяся нитроглицерином
5. Неотложная помощь при инфаркте миокарда:
6. Неотложная помощь при приступе стенокардии:
7. При обмороке пациенту следует придать положение:
1. горизонтальное с приподнятым ножным концом
8. Неотложная помощь при гипертоническом кризе:
9. Для оказания неотложной помощи при коллапсе пациенту вводится:
10. Оксигенотерапия через пеногасители обязательна при:
11. Промывание желудка необходимо провести при:
12. Противопоказанием для промывания желудка является:
1. желудочное кровотечение
13. Для оказания неотложной помощи при желудочном кровотечении пациенту вводится:
1. хлорид кальция, желатиноль
14. Неотложная помощь при печеночной колике:
15. Неотложная помощь при почечной колике — введение:
16. Причиной возникновения гипогликемической комы является:
17. Неотложная помощь при гипогликемической коме:
18. Характерный запах изо рта при гипергликемической коме:
19. Неотложная помощь при гипергликемической коме:
20. Неотложная помощь при анафилактическом шоке:
1. адреналин, преднизолон, мезатон
Выберите один правильный вариант ответа:
1. Основная причина развития острого бронхита:
2. При хроническом бронхите отмечается кашель с мокротой:
3. Основная причина хронического бронхита:
4.Основная жалоба пациента при обструктивном бронхите:
5. Данные аускультации при бронхите:
6. При остром бронхите отмечается кашель с мокротой:
1. слизистой, слизисто-гнойной
7. Осложнением хронического обструктивного бронхита является:
8. При лечении гнойного бронхита применяют:
9.При кашле с гнойной мокротой противопоказан:
10.При густой вязкой мокроте рекомендуют:
11.Основная жалоба пациента при бронхиальной астме:
12.Приступообразный характер одышки отмечается при:
13.При экспираторной одышке затруднен:
14.Вынужденное положение пациента при приступе бронхиальной астмы:
15.Аускулътативные данные при приступе бронхиальной астмы:
16. При приступе бронхиальной астмы противопоказан:
17.Неотложная помощь при приступе бронхиальной астмы:
18.В межприступном периоде бронхиальной астмы применяют с профилактической целью:
19.Спирали Куршмана и кристаллы Шарко-Лейдена в мокроте определяются при:
20.Пикфлоуметрия — это определение:
1. пиковой скорости выдоха
21.Основным возбудителем крупозной пневмонии является:
22.Крепитация выслушивается при:
23.Притупление перкуторного звука и усиление голосового дрожания
24.»Ржавый» характер мокроты наблюдается при:
25.Наиболее информативный метод диагностики пневмонии:
1. рентгенография грудной клетки
26.Этиотропная терапия пневмококковой пневмонии:
27.Осложнение очаговой пневмонии:
28.Мокроту для бактериологического исследования собирают в:
29.Осложнением крупозной пневмонии является:
30.При лечении пневмонии применяют:
31.Основной причиной приобретенных бронхоэктазов является:
32.Для бронхоэктатической болезни характерно наличие:
1. гноя в расширенных бронхах
33.Заболевание, характеризующееся развитием воспаления в расширенных бронхах:
1. бронхоэктатическая болезнь
34.Больной выделяет мокроту по утрам полным ртом при:
1. бронхоэктатической болезни
35.При бронхоэктатической болезни мокрота:
36.Наиболее информативный метод диагностики бронхоэктатической болезни:
37.Пальцы в виде «барабанных палочек» и ногти в виде «часовых стекол» встречаются при:
1. бронхоэктатической болезни
38.Дренажное положение придается пациенту для:
1. облегчения оттока мокроты
39.Кровохарканье может наблюдаться при:
1. бронхоэктатической болезни
40.Дренажное положение придается пациенту при:
1. бронхоэктатической болезни
41.Абсцессом легкого может осложниться:
42.Появление обильной гнойной мокроты на фоне гектической лихорадки
43.Над крупной свободной полостью абсцесса легкого определяется дыхание:
44.Для абсцесса легкого характерна лихорадка:
45.Кровохарканье и легочное кровотечение может возникнуть при:
46.Гнойная мокрота наблюдается при:
47.Наиболее информативный метод диагностики абсцесса легкого:
48.Рентгенологический признак абсцесса легкого после прорыва в бронх:
1. полость с горизонтальным уровнем жидкости
49.Начальная стадия абсцесса легкого:
50. В анализе крови при абсцессе легкого определяется лейкоцитоз:
1. лейкоцитоз со сдвигом формулы влево
51. Субфебрильной является температура тела в пределах:
52. Тахипное – это частота дыхательных движений (в мин.):
54. Непостоянный побочный дыхательный шум, выслушиваемый в фазу вдоха и выдоха:
55. Побочный шум, выслушиваемый вне акта дыхания:
56. Высота стояния легочных верхушек над ключицами в норме составляет:
57. При гиперстенической форме грудной клетки ребра в боковых отделах имеют направление:
58. При астенической форме грудной клетки ребра в боковых отделах имеют направление:
59. Бочкообразная грудная клетка, коробочный перкуторный звук, ослабленное везикулярное дыхание – это признаки синдрома:
1. повышенной воздушности легочной ткани
60. При сухом плеврите пациент занимает вынужденное положение:
1. лежа на больной стороне
61. Метод рентгенологического исследования бронхов после заполнения их контрастным веществом:
62. Метод крупнокадрового фотографирования с ренгеновского экрана:
63. К муколитикам НЕ относится:
64. Классическое место прокола иглой при плевральной пункции:
65. Диспансерное наблюдение НЕ показано при:
66. При нагноительных заболеваниях легких в питании рекомендуется увеличить содержание:
67. Признаками обострения хронического бронхита является:
1. появление гноя в мокроте
68. При обострении хронического гнойного бронхита пациенту показано назначение лекарственных препаратов:
69. Реакция Манту используется для диагностики:
70. Специалист, занимающийся диагностикой и лечением туберкулеза:
71. 2-3-х слойная мокрота наблюдается при:
1. бронхоэктатической болезни
72. Мокрота типа «малинового желе» появляется при:
73. Периферическая форма рака легкого характеризуется локализацией опухоли:
74.Рак легких — это опухоль:
1. злокачественная из эпителиальной ткани
75.Лица, получающие длительную терапию глюкокорггикостероидами входят в группу риска по развитию:
76.Похудание, кровохарканье, боль в грудной клетке наблюдаются при:
77.Осложнение рака легкого:
78.Метод ранней диагностики рака легкого:
79.Атипичные клетки в мокроте определяются при:
80.Легочное кровотечение может возникнуть при:
81.При раке легкого в мокроте определяют:
82.Плевритом может осложниться:
83.Пациент занимает вынужденное положение лежа на больной стороне при:
84.Боль в грудной клетке, усиливающаяся при кашле, шум трения плевры
85.Экссудативным плевритом может осложниться:
86.Притупление перкуторного звука и ослабление голосового дрожания происходит при:
87.Плевральную пункцию с диагностической целью назначают при:
88.Место прокола при плевральной пункции:
89.При экссудативном плеврите аускультативно определяется:
1. отсутствие дыхания на стороне поражения
90.Рентгенологическая картина при экссудативном плеврите:
1. гомогенное затемнение части легкого со смещением органов средостения в здоровую сторону
91.При легочном кровотечении кровь бывает:
92.Основная жалоба пациента при эмфиземе:
93.Форма грудной клетки при эмфиземе:
94.Перкуторный звук при эмфиземе легких:
95.Нижняя граница легких при эмфиземе:
96.Рентгенологический признак эмфиземы:
1. повышенная прозрачность легочных полей.
97.После осложненной пневмонии диспансерное наблюдение проводится в течении:
98.После средней тяжести пневмонии диспансерное наблюдение проводится в течение:
99.Больным с бронхиальной астмой необходима консультация:
100.Диспансеризацию больных, перенесших неспецифический экссудативный плеврит, проводит:
101. Наркотическим анальгетиком является:
102. После ингалирования лекарственного препарата необходимо задержать дыхание на:
103.В общем анализе крови при бронхиальной астме наблюдается:
104. Пролонгированным В2-адреномиметиком является:
105. Патологической формой грудной клетки является:
106.Послойное рентгенологическое исследование легких:
107. При раке легкого окончательный диагноз выставляет врач:
108. Осложнением хронической патологии со стороны сердца является:
1. гипертоническая болезнь
2. ишемическая болезнь сердца
109.При хроническом легочном сердце происходит дилатация, гипертрофия:
3. левых и правых отделов сердца
4. не происходит изменений
110. Отвлекающая терапия вовремя приступа удушья при бронхиальной астме:
1. горчичник на затылочную область
2. холод на икроножные мышцы
3. горчичники на икроножные мышцы
4. горчичник на область сердца
111. Раствор эуфиллина для в/в введения должен составлять:
112. Подвижность нижнего легочного края при эмфиземе легких:
113. Появление одышки экспираторного характера при умеренной физической нагрузке характерно для дыхательной недостаточности:
114. Хирургическое лечение проводится при:
4. бронхоэктатической болезни
115. С целью облегчения отхождения мокроты рекомендуется:
3. перкуссионный массаж грудной клетки синхронно с кашлем
Дата добавления: 2014-12-25 ; Просмотров: 2825 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Бронхоэктатическая болезнь. Этиология и патогенез. Классификация. Клиника. Диагностические критерии. Осложнения.
Бронхоэктатическая болезнь – заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве. Видоизмененные бронхи носят название бронхоэктазов (или бронхоэктазий).
Классификация бронхоэктатической болезни
Согласно общепринятой классификации бронхоэктазы различаются:
по виду деформации бронхов – мешотчатые, цилиндрические, веретенообразные и смешанные;
по степени распространения патологического процесса — односторонние и двусторонние (с указанием сегмента или доли легкого);
по фазе течения бронхоэктатической болезни – обострение и ремиссия;
по состоянию паренхимы заинтересованного отдела легкого – ателектатические и не сопровождающиеся ателектазом;
по причинам развития – первичные (врожденные) и вторичные (приобретенные);
по клинической форме бронхоэктатической болезни – легкая, выраженная, тяжелая и осложненная формы.
Легкая форма бронхоэктатической болезни характеризуется 1-2 обострениями за год, длительными ремиссиями, в периоды которых пациенты чувствуют себя практически здоровыми и работоспособными.
Для выраженной формы бронхоэктатической болезни характерны ежесезонные, более длительные обострения, с отделением от 50 до 200 мл гнойной мокроты в сутки. В периоды ремиссий сохраняется кашель с мокротой, умеренная одышка, снижение трудоспособности.
При тяжелой форме бронхоэктатической болезни наблюдаются частые, продолжительные обострения с температурной реакцией и кратковременные ремиссии. Количество выделяемой мокроты увеличивается до 200 мл, мокрота часто имеет гнилостный запах. Трудоспособность во время ремиссий сохранена.
Осложненная форма бронхоэктатической болезни характеризуется признаками тяжелой формы, к которым присоединяются вторичные осложнения: сердечно-легочная недостаточность, легочное сердце, амилоидоз почек, печени, нефрит и др. Также длительное течение бронхоэктатической болезни может осложняться железодефицитной анемией, абсцессом легких, эмпиемой плевры, легочным кровотечением.
Причины и механизм развития бронхоэктатической болезни
Причиной первичных бронхоэктазов служат врожденные пороки развития бронхов – недоразвитие (дисплазия) бронхиальной стенки. Врожденная бронхоэктатическая болезнь встречается гораздо реже приобретенных бронхоэктазов.
Приобретенные бронхоэктазы возникают в результате частых бронхолегочных инфекций, перенесенных в детском возрасте – бронхопневмонии, хронического деформирующего бронхита, туберкулеза или абсцесса легкого. Иногда бронхоэктатическая болезнь развивается вследствие попадания инородных тел в просвет бронхов.
Хроническое воспаление бронхиального дерева вызывает изменения в слизистом и мышечном слоях бронхов, а также в перибронхиальной ткани. Становясь податливыми, пораженные стенки бронхов расширяются. Пневмосклеротические процессы в легочной ткани после перенесенных бронхитов, пневмоний, туберкулеза или абсцесса легкого приводят сморщиванию легочной паренхимы и растяжению, деформации бронхиальных стенок. Деструктивные процессы также поражают нервные окончания, артериолы и капилляры, питающие бронхи.
Веретенообразные и цилиндрические бронхоэктазы поражают крупные и средние бронхи, мешотчатые – более мелкие. Неинфицированные бронхоэктазы, немногочисленные и небольшие по размерам, могут длительное время не проявлять себя клинически. С присоединением инфекции и развитием воспалительного процесса бронхоэктазы заполняются гнойной мокротой, поддерживающей хроническое воспаление в видоизмененных бронхах. Так развивается бронхоэктатическая болезнь.
Поддержанию гнойного воспаления в бронхах способствует бронхиальная обструкция, затруднение самоочищения бронхиального дерева, снижение защитных механизмов бронхолегочной системы, хронические гнойные процессы в носоглотке.
Основным проявлением бронхоэктатической болезни служит постоянный кашель с отхождением гнойной мокроты с неприятным запахом. Особенно обильным выделение мокроты бывает по утрам («полным ртом») или при правильном дренажном положении (на пораженном боку с опущенным головным концом). Количество мокроты может достигать нескольких сотен миллилитров. В течение дня кашель возобновляется по мере накопления в бронхах мокроты. Кашель может приводить к разрыву кровеносных сосудов в истонченных бронхиальных стенках, что сопровождается кровохарканьем, а при травмировании крупных сосудов – легочным кровотечением.
Хроническое гнойное воспаление бронхиального дерева вызывает интоксикацию и истощение организма. У пациентов с бронхоэктатической болезнью развивается анемия, похудание, общая слабость, бледность кожных покровов, наблюдается отставание физического и полового развития детей. Дыхательная недостаточность при бронхоэктатической болезни проявляется цианозом, одышкой, утолщением концевых фаланг пальцев рук в виде «барабанных палочек» и ногтей в форме «часовых стеклышек», деформацией грудной клетки.
Частота и длительность обострений бронхоэктатической болезни зависят от клинической формы заболевания. Обострения протекают в виде бронхолегочной инфекции с повышением температуры тела, увеличением количества отделяемой мокроты.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ БРОНХОЭКТАТИЧЕСКОЙ БОЛЕЗНИ
Расспрос больного (жалобы и анамнез) Кашель с выделением гнойной мокроты свыше 100-200 мл в сутки.
Наличие „дренажных положений» тела пациента, в которых облегчается выделение мокроты.
Начало болезни в детском или молодом возрасте после перенесенных пневмоний или других респираторных заболеваний.
Повторные пневмонии одной локализации, типичной для бронхоэктазов, на протяжении нескольких лет у детей и лиц молодого возраста
6. Стойкие влажные хрипы в одном и том же месте, количество которых уменьшается после отхождения мокроты
Рентгенография органов грудной клетки в двух проекциях Петлистый легочный рисунок в области сегментов легких, которые чаще всего поражаются бронхоэктазами, в сочетании с признаками гиповентиляции этих сегментов у лиц преимущественно молодого возраста.
Множественные кольцевидные тени, преимущественно в нижних отделах легких (чаще слева)
Ограниченный гнойный эндобронхит типичной для бронхоэктазов локализации сторпидным течением, невзирая на повторные санации и проведение антибиотикотерапии
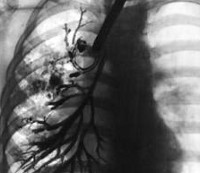
Бронхография Цилиндрические, мешотчатые или веретенообразные расширения бронхов IV-VI порядка.
Сближение, деформация и неполное контрастирование бронхов — симптом обрубленых веток
Абсцесс и гангрена легкого. Этиология. Патогенез. Классификация. Клинические проявления, диагностические критерии. Дифференциальный диагноз. Лечение и профилактика. Показания к хирургическому лечению.
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает.
Классификация абсцессов легких
По этиологии абсцессы легких классифицируют в зависимости от возбудителя, патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенный, гематогенный, травматический и другие пути), по расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Симптоматика абсцесса легких
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости.
В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости.
Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса.
Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным. Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно.
После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Диагностика абсцесса легких
Общий анализ крови, кала, мочи. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов. В анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, на присутствие микобактерий туберкулеза, гематоидина и жирных кислот.
Бактериоскопию мокроты с последующим бакпосевом проводят для выявления возбудителя и определения его чувствительности к антибактериальным препаратам.
Рентгенография легких является наиболее достоверным исследованием для постановки диагноза «Абсцесс легкого», а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография, пикфлоуметрия и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого.
При подозрении на развитие плеврита проводится плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты.
Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы назначают аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно так же введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции.
Когда же консервативное лечение абсцесса легкого малоэффективно и в случаях осложнений показана резекция легкого, то есть удаление его части.
Гангрена легкого – деструктивный процесс в легких, характеризующийся гнойно-гнилостным некрозом обширного участка легочной паренхимы без четкой демаркации, с тенденцией к дальнейшему распространению. При гангрене легкого отмечается крайне тяжелое общее состояние: высокая лихорадка, боль в грудной клетке, одышка, бледность и цианоз кожных покровов, потливость, прогрессирующее снижение массы тела, обильное выделение зловонной мокроты. Диагностика гангрены легкого включает физикальное обследование, рентгенографию, бронхоскопию, КТ, сцинтиграфию, цитологическое и бактериологическое исследование мокроты и смывов с бронхов. Лечение гангрены легкого заключается в массивной антибиотикотерапии, инфузионной терапии, эндоскопической санации трахеобронхиального дерева; радикальное лечение гангрены легкого требует выполнения лобэктомии, билобэктомии или пневмонэктомии.
Дата добавления: 2018-05-12 ; просмотров: 162 ; ЗАКАЗАТЬ РАБОТУ
источник
Бронхоэктатическая болезнь – это заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве. Основным проявлением бронхоэктатической болезни является постоянный кашель, сопровождающийся выделением гнойной мокроты. Возможно кровохарканье и даже развитие легочного кровотечения. Со временем бронхоэктатическая болезнь может приводить к дыхательной недостаточности и анемии, у детей — к отставанию в физическом развитии. Диагностический алгоритм включает физикальное обследование пациента, аускультацию легких, рентгенографию органов грудной полости, бронхоскопию, анализ мокроты, бронхографию, исследование ФВД. Лечение бронхоэктатической болезни направлено на купирование гнойно-воспалительного процесса внутри бронхов и санацию бронхиального дерева.
Бронхоэктатическая болезнь (БЭБ) – заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве. Видоизмененные бронхи носят название бронхоэктазов (или бронхоэктазий). Бронхоэктатическая болезнь встречается у 0,5-1,5 % населения, развиваясь преимущественно в детском и молодом возрасте (от 5 до 25 лет). Заболевание протекает в виде рецидивирующих бронхолегочных инфекций и сопровождается постоянным кашлем с мокротой. Поражение бронхов при бронхоэктатической болезни может ограничиваться одним сегментом или долей легкого либо быть распространенным.
Причиной первичных бронхоэктазов служат врожденные пороки развития бронхов – недоразвитие (дисплазия) бронхиальной стенки. Врожденная бронхоэктатическая болезнь встречается гораздо реже приобретенных бронхоэктазов. Приобретенные бронхоэктазы возникают в результате частых бронхолегочных инфекций, перенесенных в детском возрасте – бронхопневмонии, хронического деформирующего бронхита, туберкулеза или абсцесса легкого. Иногда бронхоэктатическая болезнь развивается вследствие попадания инородных тел в просвет бронхов.
Хроническое воспаление бронхиального дерева вызывает изменения в слизистом и мышечном слоях бронхов, а также в перибронхиальной ткани. Становясь податливыми, пораженные стенки бронхов расширяются. Пневмосклеротические процессы в легочной ткани после перенесенных бронхитов, пневмоний, туберкулеза или абсцесса легкого приводят сморщиванию легочной паренхимы и растяжению, деформации бронхиальных стенок. Деструктивные процессы также поражают нервные окончания, артериолы и капилляры, питающие бронхи.
Веретенообразные и цилиндрические бронхоэктазы поражают крупные и средние бронхи, мешотчатые – более мелкие. Неинфицированные бронхоэктазы, немногочисленные и небольшие по размерам, могут длительное время не проявлять себя клинически. С присоединением инфекции и развитием воспалительного процесса бронхоэктазы заполняются гнойной мокротой, поддерживающей хроническое воспаление в видоизмененных бронхах. Так развивается бронхоэктатическая болезнь. Поддержанию гнойного воспаления в бронхах способствует бронхиальная обструкция, затруднение самоочищения бронхиального дерева, снижение защитных механизмов бронхолегочной системы, хронические гнойные процессы в носоглотке.
Согласно общепринятой классификации бронхоэктазы различаются:
- по виду деформации бронхов – мешотчатые, цилиндрические, веретенообразные и смешанные;
- по степени распространения патологического процесса — односторонние и двусторонние (с указанием сегмента или доли легкого);
- по фазе течения бронхоэктатической болезни – обострение и ремиссия;
- по состоянию паренхимы заинтересованного отдела легкого – ателектатические и не сопровождающиеся ателектазом;
- по причинам развития – первичные (врожденные) и вторичные (приобретенные);
- по клинической форме бронхоэктатической болезни – легкая, выраженная и тяжелая формы.
- Легкая форма бронхоэктатической болезни характеризуется 1-2 обострениями за год, длительными ремиссиями, в периоды которых пациенты чувствуют себя практически здоровыми и работоспособными.
- Для выраженной формы бронхоэктатической болезни характерны ежесезонные, более длительные обострения, с отделением от 50 до 200 мл гнойной мокроты в сутки. В периоды ремиссий сохраняется кашель с мокротой, умеренная одышка, снижение трудоспособности.
- При тяжелой форме бронхоэктатической болезни наблюдаются частые, продолжительные обострения с температурной реакцией и кратковременные ремиссии. Количество выделяемой мокроты увеличивается до 200 мл, мокрота часто имеет гнилостный запах. Трудоспособность во время ремиссий сохранена.
Основным проявлением бронхоэктатической болезни служит постоянный кашель с отхождением гнойной мокроты с неприятным запахом. Особенно обильным выделение мокроты бывает по утрам («полным ртом») или при правильном дренажном положении (на пораженном боку с опущенным головным концом). Количество мокроты может достигать нескольких сотен миллилитров. В течение дня кашель возобновляется по мере накопления в бронхах мокроты. Кашель может приводить к разрыву кровеносных сосудов в истонченных бронхиальных стенках, что сопровождается кровохарканьем, а при травмировании крупных сосудов – легочным кровотечением.
Хроническое гнойное воспаление бронхиального дерева вызывает интоксикацию и истощение организма. У пациентов с бронхоэктатической болезнью развивается анемия, похудание, общая слабость, бледность кожных покровов, наблюдается отставание физического и полового развития детей. Дыхательная недостаточность при бронхоэктатической болезни проявляется цианозом, одышкой, утолщением концевых фаланг пальцев рук в виде «барабанных палочек» и ногтей в форме «часовых стеклышек», деформацией грудной клетки.
Частота и длительность обострений бронхоэктатической болезни зависят от клинической формы заболевания. Обострения протекают в виде бронхолегочной инфекции с повышением температуры тела, увеличением количества отделяемой мокроты. Даже вне обострения бронхоэктатической болезни сохраняется продуктивный влажный кашель с мокротой.
Осложненное течение бронхоэктатической болезни характеризуется признаками тяжелой формы, к которым присоединяются вторичные осложнения: сердечно-легочная недостаточность, легочное сердце, амилоидоз почек, печени, нефрит и др. Также длительное течение бронхоэктатической болезни может осложняться железодефицитной анемией, абсцессом легких, эмпиемой плевры, легочным кровотечением.
При физикальном исследовании легких при бронхоэктатической болезни отмечается отставание подвижности легких в дыхании и притупление перкуторного звука на пораженной стороне. Аускультативная картина при бронхоэктатической болезни характеризуется ослабленным дыханием, массой разнокалиберных (мелко-, средне- и крупнопузырчатых) влажных хрипов, обычно в нижних отделах легких, уменьшающихся после откашливания мокроты. При наличии бронхоспастического компонента присоединяются свистящие сухие хрипы.
На прямой и боковой проекции рентгенограммы легких у пациентов с бронхоэктатической болезнью обнаруживаются деформация и ячеистость легочного рисунка, участки ателектазов, уменьшение в объеме пораженного сегмента или доли. Эндоскопическое исследование бронхов – бронхоскопия – позволяет выявить обильный, вязкий гнойный секрет, взять материал на цитологию и баканализ, установить источник кровотечения, а также провести санацию бронхиального дерева для подготовки к следующему диагностическому этапу – бронхографии.
Бронхография (контрастное рентгенологическое исследование бронхов) является самым достоверным диагностическим методом при бронхоэктатической болезни. Она позволяет уточнить степень распространенности бронхоэктазов, их локализацию, форму. Бронхография у взрослых пациентов проводится в под местной анестезией, у детей – под общим наркозом. С помощью введенного в бронхиальное дерево мягкого катетера происходит заполнение бронхов контрастным веществом с последующим рентгенологическим контролем и серией снимков. При бронхографии выявляется деформация, сближение бронхов, их цилиндрические, мешотчатые или веретенообразные расширения, отсутствие контрастирования ветвей бронхов, расположенных дистальнее бронхоэктазов. Для диагностики степени дыхательной недостаточности пациенту с бронхоэктатической болезнью проводят исследования дыхательной функции: спирометрию и пикфлоуметрию.
В периоды обострений бронхоэктатической болезни основные лечебные мероприятия направлены на санацию бронхов и подавление гнойно-воспалительного процесса в бронхиальном дереве. С этой целью проводится антибиотикотерапия и бронхоскопический дренаж. Применение антибиотиков возможно как парентерально (внутривенно, внутримышечно), так и эндобронхиально при проведении санационной бронхоскопии. Для лечения хронических воспалительных процессов бронхов применяют цефалоспорины (цефтриаксон, цефазолин, цефотаксим и др.), полусинтетические пенициллины (ампициллин, оксациллин), гентамицин.
При бронхоэктатической болезни дренаж бронхиального дерева осуществляется также приданием пациенту положения в кровати с приподнятым ножным концом, облегчающего отхождение мокроты. Для улучшения эвакуации мокроты назначаются отхаркивающие средства, щелочное питье, массаж грудной клетки, дыхательная гимнастика, ингаляции, лекарственный электрофорез на грудную клетку.
Часто при бронхоэктатической болезни прибегают к проведению бронхоальвеолярного лаважа (промывания бронхов) и отсасыванию гнойного секрета с помощью бронхоскопа. Лечебная бронхоскопия позволяет не только промыть бронхи и удалить гнойный секрет, но и ввести в бронхиальное дерево антибиотики, муколитики, бронхолитики, применить ультразвуковую санацию.
Питание пациентов с бронхоэктатической болезнью должно быть полноценным, обогащенным белком и витаминами. В рацион дополнительно включаются мясо, рыба, творог, овощи, соки, фрукты. Вне обострений бронхоэктатической болезни показаны занятия дыхательной гимнастикой, прием отхаркивающих трав, санаторно-курортная реабилитация.
При отсутствии противопоказаний (легочного сердца, двусторонних бронхоэктазов и др.) показано хирургическое лечение бронхоэктатической болезни — удаление измененной доли легкого (лобэктомия). Иногда оперативное лечение бронхоэктатической болезни проводится по жизненным показаниям (в случае тяжелого, непрекращающегося кровотечения).
Оперативное удаление бронхоэктазов в ряде случаев приводит к полному выздоровлению. Регулярные курсы противовоспалительной терапии позволяют достичь длительной ремиссии. Обострения бронхоэктатической болезни могут возникать в сырое, холодное время года, при переохлаждении, после простудных заболеваний. При отсутствии лечения бронхоэктатической болезни и ее осложненном варианте течения прогноз неблагоприятен. Тяжелое длительное течение бронхоэктатической болезни приводит к инвалидизации.
Профилактика развития бронхоэктатической болезни предполагает диспансерное наблюдение пульмонолога за больными с хроническими бронхитами и пневмосклерозом, их своевременное и адекватное лечение, исключение вредных факторов (курения, производственных и пылевых вредностей), закаливание. С целью предупреждения обострений бронхоэктатической болезни необходима своевременная санация придаточных пазух носа при синуситах и полости рта при заболеваниях зубо-челюстной системы.
источник