Находясь в бассейне Средиземноморья, Азии, Африки, Южной Америки и других тропических регионах, туристы могут получить опасное для жизни заболевание. Лихорадка Денге – болезнь, возникающая в результате инфицирования вирусом, требующая немедленного лечения. Среди специфических симптомов отмечается угнетенное состояние всего организма, головные и суставные боли, рвота, высыпания на коже. Обнаружив эти признаки, нужно обратиться к врачу, чтобы предотвратить развитие осложнений лихорадки.
Заболевание, которое вызывается арбовирусом Денге (Dengue), часто называют костоломной лихорадкой из-за характерных симптомов. Недуг угрожает людям, находящимся на территории Африки, Азии, Южной Америки и Средиземноморья. Переносчиками опасной болезни Денге могут быть комары, обезьяны и подвергшиеся ранее заражению люди. Существует 2 клинические формы лихорадки: классическая и геморрагическая.
Первая имеет благоприятный прогноз, протекает с 2 волнами обострения. Ее признаками является резкий подъем температуры, боли в спине и суставах и сыпь, напоминающая по виду крапивницу. Геморрагический вид Денге опасен, поскольку имеет более высокий процент смертельных исходов. Его отличительной особенностью является шоковое состояние, при котором учащение пульса резко сменяется его замедлением. Характерны для лихорадки и другие симптомы: головные боли, токсическая реакция в виде петехиальной сыпи.
Инкубационный период заболевания Денге в среднем длится около недели. Как правило, первые симптомы возникают внезапно – человек чувствует себя абсолютно здоровым, как вдруг появляются боли в спине и суставах и озноб. Температура при лихорадке повышается резко до 39-40 градусов. Среди первых симптомов отмечается тошнота, нарушение сна, снижение активности, сбои в аппетите, головокружение. Образуются покраснения на лице и в ротовой полости.
При классической болезни Денге у большинства пациентов наблюдается благоприятное течение. Однако примерно 1% людей могут впасть в кому с остановкой дыхания. Все неблагоприятные симптомы Денге, выраженные болями, тошнотой и головокружением, проходят через 3 суток. В этот период резко снижается температура и частота пульса. Такая ремиссия продолжается 1-3 дня, затем классические проявления болезни возвращаются.
Вирус лихорадки Денге во второй волне провоцирует полиморфную сыпь. Высыпания напоминают крапивницу: имеют красноватый цвет, разнообразные размеры. Могут образоваться мелкие узелки (папулы) и точечные кровоизлияния. Первым местом их локализации при лихорадке становится туловище, затем прыщики распространяются на верхние и нижние конечности. Высыпания сопровождаются сильным зудом. Через 3-7 дней сыпь исчезает, образуется шелушение.
Обе фазы тропической костоломной лихорадки длятся около 9-10 суток. Спустя несколько дней после начала второй волны происходит постепенное выздоровление, которое характеризуется нормализацией температуры тела. Симптомы Денге, такие так слабость, бессонница, снижение аппетита могут сохраняться еще в течение 1-2 месяцев после отступления острых проявлений.
Геморрагическая форма Денге возникает у пациентов, которые имеют повышенную восприимчивость к вирусу или при инфицировании сразу обоими видами возбудителя. Она протекает тяжелее классической лихорадки и имеет больший процент летальных исходов. Начинается болезнь Денге с резкого увеличения температуры, появления слабости, отказа от еды, бессонницы. Через 2-3 дня образуется сыпь на слизистых оболочках и коже в виде точечных кровоизлияний.
При осмотре больного врачи отмечают отеки и покраснения ротовой полости и миндалин, увеличение лимфоузлов и печени, артралгию. При тяжелом течении Денге наблюдается появление геморрагической пурпуры, могут возникнуть кровотечения: носовые, маточные, желудочные. Самая высокая вероятность летального исхода появляется на 3-5 сутки лихорадки, поскольку в этот период может возникнуть шоковое или коматозное состояние.
По сравнению с классической лихорадкой, вызванной вирусом Денге, при геморрагической форме не бывает суставных и мышечных болей, второй волны обострения симптомов. Когда оканчивается критический период, общее состояние пациента начинает стремительно улучшаться, наступает выздоровление. В среднем болезнь Денге геморрагического типа длится 8-12 дней.
Болезнь, которую спровоцировал вирус Денге может дать следующие последствия:
- отек мозга;
- шок инфекционно-токсической природы, выражающийся в резком падении артериального давления;
- менингит;
- пневмония;
- энцефалит – воспаление головного мозга;
- отит;
- паротит.
Процесс диагностики костоломной лихорадки заключается в следующих мероприятиях:
- установление пребывания пациента в местности, где характерно распространение тропической лихорадки;
- обследование на наличие симптомов, характеризующих заболевание;
- ПРЦ-диагностика для выявления ДНК вируса Денге, его подтипа;
- анализ крови на наличие антител к возбудителю;
- общий анализ крови для проверки концентрации тромбоцитов, эритроцитов.
Мероприятия по лечению лихорадки, вызванной вирусом Денге, должно проводиться в реанимационном отделении. Чтобы справиться с недугом, врачи могут назначить следующие средства и процедуры:
- внутривенное введение растворов глюкозы или водно-солевого – используется при обезвоживании и признаках сильной интоксикации;
- переливание тромбоцитарной, эритроцитарной массы, при сильных внутренних кровотечениях — цельной крови;
- препараты, обладающие жаропонижающим эффектом – для снижения температуры;
- гормональные лекарства (кортикостероиды) – используются в качестве противовоспалительных средств;
- антибиотики – назначаются при осложнениях лихорадки, вызванных вторичной бактериальной инфекцией.
На сегодняшний день не существует прививки от болезни Денге. Однако некоторые страны Азии и Южной Америки зарегистрировали вакцину, разработанную американскими учеными. Согласно исследованиям специалистов, такой препарат способен снизить риск заражения и возникновения геморрагической формы Денге на 80%. Окончательное заключение о ее эффективности ученые смогут сделать после испытаний, проведенных в эндемичных регионах. Получение такой меры профилактики поможет в будущем существенно снизить количество заболевших лихорадкой людей.
Костоломная лихорадка имеет противопоказания, которые заключаются в запрещении употребления в качестве болеутоляющих и противовоспалительных препаратов Ибупрофена, ацетилсалициловой кислоты (Аспирина), Диклофенака. Медикаменты опасны тем, что способны вызвать кровотечение, оказывая разрушающее воздействие на тромбоциты. Для борьбы с болевым синдромом и воспалительными процессами при этом заболевании разрешено применять Парацетамол.
Поскольку экспериментальная вакцина находится на стадии испытания, профилактика сводится к неспецифическим методам:
- находясь в местности, где возможно заражение, используйте специальные спреи и кремы от комаров;
- в помещениях установите на окна противомоскитную сетку;
- запасы воды следует хранить в закрытых емкостях;
- человека, который был заражен Денге, нужно изолировать;
- нельзя допускать заболачивания местности около жилищ.
Ирина, 18 лет Когда мы вернулись из путешествия по Бразилии, у меня резко поднялась температура. Инфекционист направил меня на анализы с подозрением на Денге. После подтверждения диагноза положили в реанимацию. Болезнь проходила тяжело, с сильными болями. Постепенно признаки стали исчезать, однако восстановление длилось около 2 месяцев.
Анна, 40 лет Тропическую лихорадку у меня обнаружили после моего возвращения из Китая. Инфекция переносится очень трудно. Сначала появилось состояние, напоминающее тяжелый грипп. Через несколько дней к суставным болям добавилась мелкая сыпь с сильным зудом, увеличились лимфатические узлы. Дискомфортное состояние исчезло через 9 дней после начала лечения.
Марина, 28 лет Лечение болезни Денге мне проводили с помощью переливания крови, поскольку открылось желудочное кровотечение. Когда общее состояние нормализовалось, я принимала антигистаминные препараты, чтобы справиться с сыпью и сильным зудом. Поскольку долгое время ощущала слабость, пила витамины для восстановления организма.
источник
Лихорадка денге (dengue fever) — острое арбовирусное заболевание, протекающее с высокой температурой тела, общей интоксикацией, миалгией и артралгией, экзантемой, лимфаденопатией, выраженной лейкопенией и с относительным лимфо- и моноцитозом. Некоторые клинические формы лихорадки денге протекают с геморрагическим синдромом. При повторном инфицировании взрослых, а также при первичном инфицировании новорожденных, получивших антитела от матери, заболевание может протекать в геморрагической форме. Относится к трансмиссивным зоонозам.
Источником инфекции является больной человек и обезьяны, переносчиками — комары Aedes aegypti у человека и Aedes albopictus у обезьян. Комар Aedes aegypti становится заразным через 8-12 суток после питания кровью больного человека и может оставаться инфицированным 3 месяца и более. Вирус размножается в теле комара при температуре воздуха не ниже 22°С. В связи с этим лихорадка денге распространена в тропических и субтропических регионах (от 42° северной широты до 40° южной широты). За последние десятилетия заболеваемость лихорадкой денге во всем мире значительно возросла: риску заболеть подвергаются около 2,5 млрд человек или каждые два из пяти жителей земного шара. По последним оценкам ВОЗ, ежегодно в мире происходит порядка 50 млн случаев инфицирования денге. Заболевание стали чаще регистрировать в Индии, Вьетнаме, Сингапуре, Таиланде, на Филиппинских островах, а также в странах Европы. Так, в мае 2010 г. 2 случая лихорадки денге были выявлены в Томске у лиц, заражение которых произошло на территории острова Бали. Наиболее уязвимыми к болезни являются лица, вновь прибывшие в эндемичный регион.
В настоящее время заболевание является эндемичным более чем для 100 государств в Африке, Америке, Восточном Средиземноморье, Юго-Восточной Азии и Западной части Тихого океана. Наиболее распространена болезнь в Юго-Восточной Азии и Западной части Тихого океана. До 1970 г. эпидемии геморрагической лихорадки денге случались лишь в девяти странах, а к 1995 г. это число возросло более чем в четыре раза. В 2007 г. на Американском континенте было зарегистрировано более 890 тыс. случаев заболевания лихорадкой денге, из которых в 26 тыс. случаев развилась геморрагическая форма заболевания. Только в Венесуэле было зарегистрировано более 80 тыс. случаев лихорадки денге, включая более 6 тыс. случаев геморрагической формы. По мере распространения болезни в новые районы возрастает не только число спорадических случаев заболевания, но и происходят новые вспышки болезни.
Возбудитель лихорадки денге относится к вирусам семейства Togaviridae, рода Flavivirus (арбовирусы антигенной группы В). Содержит РНК. Имеет двухслойную липидную оболочку из фосфолипидов и холестерола. Размеры вириона составляют 40-45 нм в диаметре. Инактивируется при обработке протеолитическими ферментами, прогревании выше 60°С, ультрафиолетовом облучении и воздействии дезинфицирующих веществ. Известно 4 типа вируса денге, различных в антигенном отношении. Вирусы денге имеют антигенное родство с вирусами желтой лихорадки, японского и западнонильского энцефалитов. Культивируются на клетках почек обезьян, хомяков, культурах тканей HeLa и др. В сыворотке крови больных при комнатной температуре возбудитель лихорадки денге сохраняется до 2 мес, а в высушенном материале — до 5 лет.
Вирус проникает в организм человека через кожу при укусе зараженного комара. На месте ворот инфекции через 3-5 дней возникает ограниченное воспаление, где происходит размножение и накопление вируса. Вирусемия начинается в последние 12 ч инкубационного периода и продолжается до 3-5 суток лихорадочного периода. Клинические проявления зависят от типа вируса. Классическая картина лихорадки денге обычно обусловлена 1-ми 2-м типами вируса. Другие типы обладают выраженными вазотропными свойствами и обусловливают возникновение геморрагического синдрома. Заболевания, обусловленные 2, 3-м и 4-м типами вируса денге, вызывают филиппинскую геморрагическую лихорадку. При сингапурской геморрагической лихорадке выявляли все 4 типа вирусов. Таиландскую геморрагическую лихорадку связывали с «новыми» типами вирусов (типы 5-й и 6-й), однако их существование оспаривается.
При геморрагической форме лихорадки денге поражаются преимущественно мелкие сосуды, где наблюдается набухание эндотелия, периваскулярный отек и инфильтрация мононуклеарами. В более тяжелых случаях возникают множественные кровоизлияния в эндо- и перикарде, плевре, брюшине, слизистой оболочке желудка и кишечника, в головном мозге.
Главную роль в патогенезе геморрагических лихорадок играет развитие тромбогеморрагического синдрома (ТГС). ТГС (синдром М.С. Мачабели) — симптомокомплекс, обусловленный универсальными и неспецифическими свойствами крови, лимфы, тканевой жидкости, клеточных и межклеточных структур инициировать коагуляцию. В результате ретракции кровь расслаивается на компоненты различного агрегатного состояния.
ТГС в своем развитии проходит четыре стадии:
I. (стадия гиперкоагуляции). Начинается в клетках тканей поврежденного органа, что приводит к высвобождению коагуляционно активных веществ, а реакция активации коагуляции распространяется на кровь. Длительность стадии обычно непродолжительная.
II. (стадия нарастающей коагулопатии потребления и непостоянной фибринолитической активности). Характеризуется снижением числа тромбоцитов и уровня фибриногена, а также расходом других плазменных факторов коагуляционно-литической системы организма. На этой стадии начинается и нарастает синдром диссеминированного внутрисосудистого свертывания (ДВС) (неполный синдром ДВС).
III. (дефибриногенационно-фибринолитическая стадия), в которой наблюдают дефибриногенацию и тотальный, но не постоянный фибринолиз. Соответствует полному ДВС-синдрому.
IV. (восстановительная стадия или стадия остаточных тромбозов и окклюзии). При благоприятном течении ТГС отмечается возвращение к физиологическим нормам всех факторов коагуляционно-литической системы организма.
При геморрагической форме лихорадки денге первичный патологический процесс развивается на клеточномолекулярном уровне с обязательным вовлечением эндотелиальных клеток кровеносной системы, стволовых полипотентных клеток костного мозга. Скорость развития процесса обусловлена агрессивностью возбудителя, его тропностью к чувствительным клеткам (макрофаги и моноциты) и степенью зрелости иммунной системы. В разгар инфекционного процесса происходит изменение анатомо-морфологической целостности и функционального состояния микроциркуляторного русла, эндотелия сосудов и кроветворных органов. Наблюдается развитие гипоксии, ухудшение трофики органов и тканей и их универсальная функциональная недостаточность. Угрожающая жизни потеря крови встречается исключительно редко. Повышенная кровоточивость как признак изменения сосудистой проницаемости выступает в качестве одного из ведущих симптомов геморрагических лихорадок.
Вирус обладает также токсическим действием, вызывая дегенеративные изменения в печени, почках и миокарде.
После перенесенного заболевания иммунитет сохраняется около 2 лет. Он типоспецифичен, поэтому возможны повторные заболевания даже в тот же сезон (через 2-3 месяца) за счет инфицирования другим типом вируса.
Инкубационный период составляет от 3 до 15суток (в среднем 5-7 суток). В большинстве случаев заболевание начинается внезапно. Лишь у отдельных пациентов отмечаются продромальные явления: нерезко выраженные, в виде разбитости и умеренной головной боли за 6-10 ч до появления основных клинических проявлений. Обычно среди полного здоровья появляется озноб, боль в спине, крестце, позвоночнике, суставах (особенно коленных). Температура тела быстро повышается до 39-40°С. Отмечаются резкая адинамия, тошнота, головокружение, бессонница. Лицо красное, пастозное, сосуды склер инъецированы.
В зависимости от особенностей клинического течения различают лихорадочную форму денге (классическую) и геморрагическую лихорадку денге.
Для оценки тяжести геморрагической лихорадки денге ВОЗ предложила клиническую классификацию, в которой выделено IV степени заболевания:
Iстепень — лихорадка, симптомы общей интоксикации, появление кровоизлияний в локтевом сгибе при наложении манжетки или жгута («проба жгута»). В периферической крови выявляют тромбоцитопению и сгущение.
IIстепень — к симптомам I стадии присоединяются спонтанные кровотечения (внутрикожные, из десен, желудочно-кишечные, маточные). В крови выявляют более выраженную гемоконцентрацию и тромбоцитопению.
IIIстепень – присоединяются циркулярная недостаточность, возбуждение. В крови — значительная гемоконцентрация и тромбоцитопения.
IV степень – глубокий шок.
Тяжесть течения геморрагической лихорадки денге может быть обусловлена поражением нервной системы (менингит, энцефалит); дегидратацией с развитием гиповолемического шока; поражением почек с развитием острой почечной недостаточности, разрывом почки; органов дыхания (пневмония, отек легких); развитием инфекционно-токсического шока. Характер поражений определяет основное направление патогенетической терапии.
Ряд осложнений лихорадки денге может быть обусловлен присоединившимися в результате вторичной бактериальной инфекцией пневмонией, отитом, паротитом и др. Это обстоятельство требует назначения антибиотиков и других противовоспалительных препаратов.
Классическая форма лихорадки денге протекает более благоприятно. При этой форме выявляют характерную динамику пульса: в первые дни болезни отмечается тахикардия с частотой сердечных сокращений более 100 в 1 мин, а с 3-4-х суток регистрируется брадикардия менее 40 в 1 мин. Наблюдается значительная лейкопения (до 1,5-10 9 /л) с относительным лимфо- и моноцитозом, тромбоцитопенией. У большинства пациентов увеличиваются периферические лимфатические узлы. К концу 3-х суток температура тела критически снижается, затем через 1-2 сут вновь повышается, и появляются основные симптомы болезни. Спустя 2-3 сут температура тела снижается. Таким образом, общая длительность лихорадки составляет от 2 до 9 сут.
Характерным симптомом заболевания является экзантема. Она может появиться как во время первой лихорадочной волны (но чаще — при втором повышении температуры тела), а иногда в период апирексии после второй волны — на 6-7-е сутки болезни. Экзантема обильная макуло-папулезная или уртикарная, сильно зудящая; оставляет после себя отрубевидное шелушение. В период реконвалесценции длительно (до 4-8 нед) сохраняются астенизация, слабость, снижение аппетита, бессонница, мышечная и суставная боль.
Геморрагическая форма лихорадки денге протекает более тяжело, особенно обусловленная типами вируса 4 и 6. Помимо указанных признаков начального периода появляется резко выраженный токсикоз. У большинства больных наблюдается рвота, значительное увеличение печени (у 50-80% больных). Со 2-го дня болезни появляется геморрагический синдром с обильной петехиальной сыпью (рис. 1-3), местами сливающиеся кровоизлияния в местах инъекции, повышенная ломкость сосудов, примесь крови в рвотных массах. Нередко у таких больных возникает тяжелое желудочно-кишечное кровотечение. Повышается активность аминотрансфераз, нарастает остаточный азот, уменьшается количество мочи, появляется белок в моче. У части больных (до 20-40%) развивается коллапс с выраженной сердечно-сосудистой недостаточностью, снижением артериального давления, уменьшением пульсового давления до 20 мм рт. ст. и ниже, появляется цианоз. Увеличивается время кровотечения, нарастает тромбоцитопения, уменьшается количество фибриногена. В тяжелых случаях заболевание может закончиться летально (летальность при геморрагической форме около 5%). Такую форму чаще наблюдают у детей.
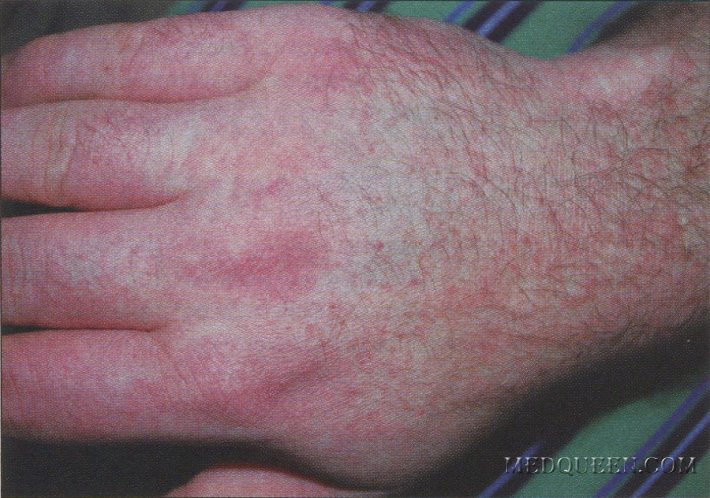
Рис. 1. Геморрагическая форма лихорадки денге: поражение кожи правой кисти
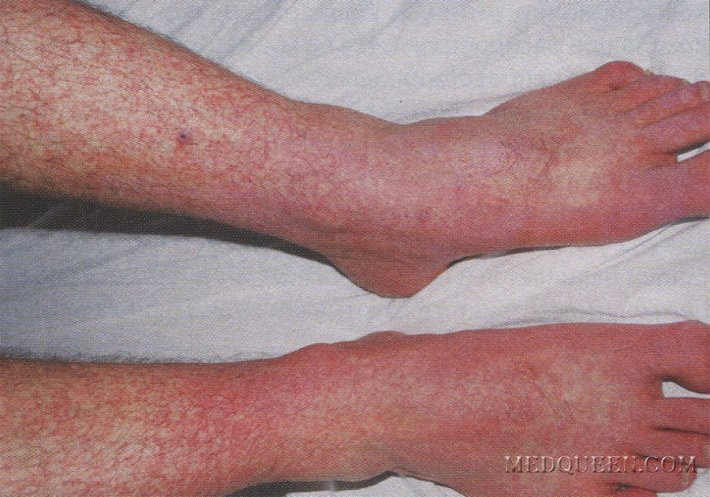
Рис. 2. Геморрагическая форма лихорадки денге: поражение кожи голеней
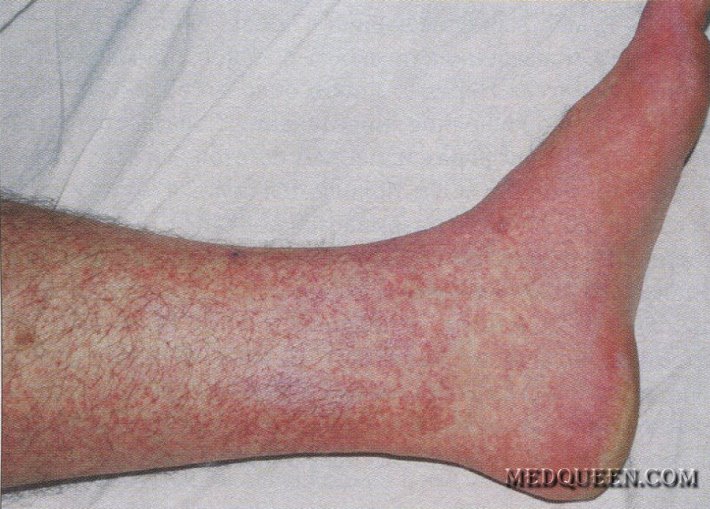
Рис. 3. Геморрагическая форма лихорадки денге: поражение кожи левой голени
Особенности лихорадки денге, вызванной типами вируса 3 и 4, — отсутствие увеличения печени, более доброкачественное течение, коллапс развивается редко, геморрагический синдром проявляется в основном геморрагической сыпью.
Осложнения: энцефалит, менингит, психоз, полиневрит, пневмония, паротит, отит.
В эндемичных районах распознавание лихорадки денге основывается на характерной клинической картине болезни (двухволновая лихорадка, экзантема, миалгия, артралгия, лимфаденопатия). ВОЗ предложены клиниколабораторные критерии лихорадки денге, которые включают лихорадку, геморрагический синдром, гепатомегалию, тромбоцитопению и увеличение гематокрита. При классической форме заболевания типична выраженная лейкопения (до 1500 в 1 мм 3 ) с относительным лимфо- и моноцитозом. Дифференциальную диагностику необходимо проводить с малярией, лихорадкой чикунгунья, паппатачи, желтой лихорадкой и другими геморрагическими лихорадками, реже приходится дифференцировать от кори и скарлатины.
Диагноз может быть подтвержден выделением вируса из крови (на 2-3-и сутки болезни), а также нарастанием в 4 раза и более титра специфических антител в парных сыворотках с интервалом 10-15 сут. Используют реакции связывания комплемента, торможения гемагглютинации и реакцию нейтрализации.
Необходимо соблюдение постельного режима, сроки которого определяются степенью тяжести больного.
При тяжелых осложнениях и развитии критических состояний пациента переводят в отделение интенсивной терапии и реанимации.
Большое значение имеет организация хорошего ухода за больными и обеспечение лечебного питания. Рекомендована диета № 4 с ограничением механических и химических раздражителей, содержащая 100 г белков, 70 г жиров и 250 г углеводов. Исключаются продукты, богатые клетчаткой, бульоны, соусы, пряности и др. Важен и способ приготовления — разрешаются вареные и тушеные блюда. Пищу подают теплой, дробно (4-5 раз в сутки). Количество выпиваемой жидкости должно составлять 1500-2000 мл в сутки. Можно использовать минеральные воды — Моршинскую, Трускавецкую, Ессентуки № 4 или Боржоми.
Лечение больных с лихорадкой денге преимущественно патогенетическое. Продолжается поиск путей воздействия на возбудитель — противовирусных препаратов и иммунной сыворотки. Интерферон для лечения геморрагической лихорадки денге оказался неэффективным.
Антимикробная терапия может быть использована только при развитии бактериальных осложнений. Наиболее тяжелым и опасным для жизни является сепсис, который может быть обусловлен различными микроорганизмами, в первую очередь стафилококками, пневмококками, клебсиеллой, эшерихиями и др.. Эмпирическую терапию антибактериальными препаратами в высоких дозах следует назначать, не дожидаясь результатов микробиологических исследований. При отсутствии эффекта на протяжении 48-72 ч необходимо сменить антибиотик. После бактериологического установления этиологии сепсиса необходимо провести коррекцию антибактериальной терапии с учетом возможной резистентности возбудителя.
Эмпирическая терапия предусматривает назначение, как правило, двух препаратов. Целесообразными являются следующие сочетания:
- Цефалоспорины II-III поколений и метронидазол.
- Ингибиторзащищенные пенициллины и аминогликозиды II-III поколений.
- Карбапенемы и аминогликозиды II-III поколений.
Пневмонии, осложняющие течение геморрагической лихорадки, относятся к нозокомиальным пневмониям. Нередко они развиваются на фоне применения кортикостероидных препаратов. Для этиотропной терапии препаратами выбора являются цефепим, цефтазидим или цефоперазон в сочетании с аминогликозидами или фторхинолонами. Альтернативными препаратами являются карбапенемы, азтреонам, ванкомицин. При отсутствии бактериальных осложнений антибиотики не назначают.
Центральным звеном патогенеза геморрагических лихорадок является развитие ТГС. В связи с этим в патогенетической терапии больных важное значение имеет антикоагулянтная терапия — регулируемая гипокоагуляция. Она позволяет предупредить последствия гиперкоагуляции, то есть переход повышенной свертываемости крови во внутрисосудистое свертывание. Помимо применения антикоагулянтов для предупреждения тромбообразования используют также дезагреганты (ацетилсалициловую кислоту). В качестве антикоагулянтов применяют препараты гепарина.
При тяжелых формах геморрагических лихорадок с выраженным ТГС целесообразно использовать почасовое введение гепарина (внутривенно) по 40-50 тыс. ЕД в сутки. При легких формах геморрагической лихорадки и для профилактики тромбообразования лучше использовать низкомолекулярные препараты гепарина: эноксапарин, надропарин или дальтепарин.
Эноксапарин натрий, полученный из стандартного гепарина методом деполимеризации, высокоактивен в отношении тромбокиназы и не влияет на время кровотечения и время свертывания крови. Для предупреждения тромбообразования препарат назначают подкожно по 20 мг (0,2 мл раствора) 1 раз в сутки в течение 7-10 дней.
Дальтепарин натрий относится к антикоагулянтам прямого действия, выделен из слизистой оболочки тонкой кишки свиньи. Связывает антитромбин плазмы, не влияет на время свертывания крови. Может назначаться больным с острой почечной недостаточностью. Для профилактики тромбоэмболических осложнений препарат вводят подкожно по 2,5 тыс. МЕ 1 раз в сутки (утром). Курс лечения составляет 5-7 дней. Противопоказан при наличии желудочно- кишечных кровотечений.
Надропарин кальций, относящийся к низкомолекулярным гепаринам, применяют для профилактики свертывания крови при гемодиализе.
Из дезагрегантов для лечения больных с геморрагическими лихорадками используют ацетилсалициловую кислоту по 0,75-1,5 г в сутки в течение 7-10 дней. В литературе отсутствуют данные об эффективности других дезагрегантов (пентоксифиллин, дипиридамол) при лечении больных геморрагическими лихорадками.
К наиболее активным средствам патогенетической терапии больных геморрагическими лихорадками относят глюкокортикостероиды. Их эффективность доказана при лечении больных геморрагической лихорадкой денге, Марбург и др. Доза и длительность терапии препаратами этой группы зависит от клинической формы и тяжести заболевания.
Терапию глюкокортикостероидами рекомендовано проводить по следующим показаниям:
- Тяжелое течение с угрозой развития выраженной почечной недостаточности: анурия в течение суток и более, многократная рвота, боль в животе, геморрагические проявления, лейкоцитоз более 14,0-10 9 /л. Преднизолон назначают парентерально в суточной дозе 0,5-1 мг/кг. После появления полиурии суточную дозу начинают снижать. Длительность курса 3-5 сут.
- Затянувшийся олигоурический период, когда в начале болезни признаки тяжелого течения выражены нечетко, но развитие полиурии задерживается до 12-14 сут болезни. Преднизолон назначают по 0,5-1 мг/кг. Длительность курса 3-5 сут.
- Развитие острой сосудистой недостаточности или инфекционно-токсического шока. Суточная доза преднизолона составляет 120-240 мг и более (до 10-20 мг/кг), гидрокортизона — до 500-1000 мг с последующим снижением дозы. Длительность курса 7-10 сут.
При легких формах геморрагической лихорадки глюкокортикостероиды не назначают.
Патогенетически обоснованным является назначение ингибиторов протеаз. Одним из таких препаратов является апротинин, инактивирующий протеиназы плазмы, клеток крови и тканей. Активность препарата выражают в калликреининактивирующих единицах (КИЕ). Вводят внутривенно капельно по 50 тыс. КИЕ в час. Суточная доза составляет 300-500 тыс. КИЕ. Длительность курса 5-7 сут. При развившемся ДВС-синдроме препарат противопоказан.
В целях десенсибилизации назначают антигистаминные препараты. В последние годы появились новые антигистаминные препараты II-III поколения, применение которых заслуживает внимания.
Из антигистаминных препаратов II поколения можно рекомендовать терфенадин по 1 таблетке (по 60 мг) 2 раза в сутки в течение 5-7 дней. Более эффективны антигистаминные препараты III поколения цетиризин по 10 мг (1 таблетка) 1 раз в сутки или эбастин по 10 мг 1-2 раза в сутки в течение 5-7 дней. Препараты не имеют выраженных побочных реакций и могут сочетаться с другими лекарственными препаратами, в том числе с антибиотиками.
У больных с лихорадкой денге возможно развитие критических состояний, требующих лечения в отделениях интенсивной терапии и реанимации. Наиболее опасными являются:
- острая почечная недостаточность;
- дегидратация, гиповолемический шок;
- инфекционно-токсический шок;
- отек легких, острая дыхательная недостаточность.
Длительность пребывания больного в стационаре определяется тяжестью болезни, наличием осложнений и эпидемиологическими данными.
Пациента выписывают из стационара после исчезновения клинических проявлений болезни, нормализации основных лабораторных показателей. При тяжелых формах — не ранее 3-4-й недели от начала болезни.
Диспансерное наблюдение за реконвалесцентами проводят в течение одного года. Первое обследование (через 1 мес после выписки) проводит лечащий врач стационара, последующие (3,6,9 и 12 мес после выписки) — врач кабинета инфекционных заболеваний.
Прогноз в большинстве случаев благоприятный, при геморрагических формах — серьезный. Выздоровление может затянуться на несколько недель вследствие выраженной астенизации.
источник
Без немедленного лечения или при заражении определённым штаммом, развивается геморрагическая лихорадка Денге, которая впоследствии приводит к смерти или к инвалидности, поэтому важно проводить профилактику этой болезни.
Эта лихорадка — серьёзная трансмиссивная инфекция. Чаще она встречается в субтропиках и тропиках, особенно, на Тихоокеанских островах, в Юго-Восточной Азии, Латинской Америки и на Карибских островах. Но эта болезнь встречается везде, где обитают комары рода Aedes. По данным центра контроля и профилактики болезней лихорадкой Денге заражается до 400 миллионов человек ежегодно. В добавок, 100 миллионов человек имеют риск заразиться.
Заболевание передаётся с укусом инфицированного комара рода Aedes. Вирус попадает в насекомое, когда оно кусает инфицированного лихорадкой Денге. Когда такой комар кусает здорового человека, последний получает свою дозу вируса и заболевает лихорадкой.
Существует 4 штамма вирусов Денге, именно из-за этого разработка вакцины идёт так медленно. Если вас поразила лёгкая форма заболевания, и вы вылечились, у вас будет иммунитет только к этому штамму. Если вас укусит комар-переносчик какого-то другого штамма, то вы снова заболеете. Более того, скорее всего, у вас разовьётся более тяжёлая форма заболевания.
Лихорадка Денге не передаётся от человека к человеку. Вы не заразитесь от больного. Самый обычный путь заражения — это через укус инфицированного комара (то есть, от комара, который до того укусил инфицированного лихорадкой Денге существа). В редких случаях беременная женщина может передать эту инфекцию своему нерождённому ребёнку, также лихорадкой Денге можно заразиться при переливании крови или трансплантации органов, но это происходит крайне редко.
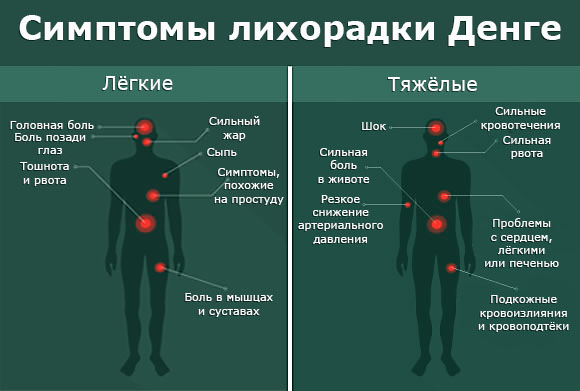
Лёгкие формы заболевания проявляются следующими симптомами:
- Сыпь
- Сильный жар
- Боль в суставах и мышцах
- Боль позади глаз
- Головная боль
- Тошнота и рвота
- Простудоподобные симптомы
У некоторых людей, особенно, у молодых, в лёгких случаях может и вовсе не появиться никаких симптомов. В действительности, у 75% инфицированных не развиваются никакие симптомы, что повышает риск дальнейшего распространения этого заболевания. Люди, которые чувствуют себя хорошо, даже не задумываются, что могут быть переносчиками, и спокойно выйдут на улицу и будут заниматься своими обычным делами. Как только их укусит комар, последний может передать вирус здоровым людям.
Так как у лихорадки Денге легкие простудоподобные симптомы, а у некоторых и вовсе не проявляются никакие симптомы, это заболевание легко спутать или вообще пропустить. Пациенты обычно считают, что у них обычная простуда, и чаще всего они просто выздоравливают без последствий, но инфицированные при этом всё время остаются носителями лихорадки. Если их укусит комар, то вирус попадёт в насекомое, а дальше комар может заразить ещё несколько здоровых людей.
Если симптомы развиваются, они обычно начинаются через 4-10 дней после укуса инфицированного комара. В большинстве случаев лёгкие симптомы проходят самостоятельно через неделю или чуть больше.
В более серьёзных случаях могут появиться следующие симптомы:
- Резкое снижение артериального давления
- Сильная рвота
- Сильная боль в желудке или в области живота
- Проблемы с сердцем, лёгкими или печенью
- Подкожные кровоизлияния и кровоподтёки
- Шок
- Сильные кровотечения (особенно из носа и рта)
Лихорадка Денге может быть смертельной только в своей самой тяжёлой форме — геморрагической лихорадке Денге. В иных случаях это заболевание редко бывает смертельным. Меньше одного процента инфицированных умирает от этой инфекции. Людям же, у которых развилась геморрагическая лихорадка, нуждаются в немедленной медицинской помощи и часто в госпитализации.
В России это заболевание довольно редкое, природных очагов этой инфекции у нас нет. Однако за последние 6 лет было зафиксировано 766 завозных случаев этой инфекции. В 2012 году было 63 случая, в 2013 — 170, в 2014 — 105 случаев, в 2015 — 136, в 2016 — 145, в 2017 — 196, и за первые 3 месяца 2018 года уже 59 случаев! Причём если заражённый живёт на юге России, есть вероятность возникновения локальных вспышек заболевания, так как там обитает немало комаров рода Aedes.
Эксперты отмечают, что из-за изменения климата эпидемии лихорадки Денге случаются всё чаще, поэтому перед путешествием в экзотическую страну, следует узнать, нет ли эпидемии этой инфекции в пункте вашего назначения. С развитием международного туризма случаи лихорадки Денге регистрируются даже там, где это заболевание никогда не встречалось, и этим вирусам становится всё проще распространятся с комарами по всему миру. С ростом количества завозных случаев, такими темпами в России могут появиться природные очаги этой инфекции.
Если вы были в местности, где распространена лихорадка Денге, и после этого у вас появился жар, нужно срочно отправиться к врачу. Даже если у вас лёгкая форма заболевания, лучше чтобы врачи следили за вашим состоянием, чтобы не допустить перехода в стадию геморрагической лихорадки.
Специфического лечения лихорадки Денге нет. Более того, даже диагностику этой инфекции проводить очень трудно, потому что симптомы очень похожи на малярию и другие заболевания. Если у вас диагностировали лихорадку Денге, врач может посоветовать отдыхать и пить побольше жидкости. Также вам могут дать обезболивающие. Если у вас развилась геморрагическая лихорадка, вам скорее всего потребуется госпитализация для того, чтобы следить за вашим состоянием. Вам может потребоваться переливание крови, капельницы для восполнения жидкости и электролитов, также вам могут выписать медикаменты для регулирования артериального давления.
Возможно, вскоре появятся новые методы лечения лихорадки Денге. В США, например для этого было разработано моноклональное антитело VIS513. Эту формулу выкупила крупнейшая индийская компания по производству вакцин в 2015 году. Именно в этом году в Индии было крупнейшая эпидемия лихорадки Денге, поэтому формулу стараются усовершенствовать, чтобы она стала доступна для всех, но пока она протестирована только на животных.
Есть и традиционные или альтернативные методы лечения лихорадки Денге, доступные онлайн или в магазинах в южных странах, но их эффективность и безопасность пока не доказана.
Разработка вакцины от лихорадки Денге идёт очень медленно. В 2014 году разрабатывалось 6 различных прививок, и трёхдневный курс одной из них показал положительные результаты среди детей. Однако, несмотря на то, что безопасность этой прививки уже доказана, пока не были предприняты попытки сделать вакцину доступной для врачей и других нуждающихся.
В 2015 году кубинские учёные разработали протеиновую вакцину, которая тоже дала позитивные результаты. Если будет доказана безопасность этой прививки, она может оказаться эффективной против всех 4 штаммов вируса Денге. В 2015 году французская компания «Санофи» собиралась утвердить свою вакцину, по данным исследований она снижает заболеваемость лихорадкой Денге на 61%. Ожидается, что вакцина «Санофи» станет первой общедоступной прививкой от лихорадки Денге. В Америке тоже был сделан прорыв в разработке такой вакцины, был найдет белок, который может предотвратить переход лихорадки Денге в её геморрагическую форму.
Разработка вакцины от лихорадки Денге идёт очень медленно. Пройдёт ещё достаточно много времени, прежде чем такая прививка станет доступна всем, а специфического лечения этой инфекции не существует. Именно поэтому жизненно важно предотвратить инфицирование. Для этого есть несколько вариантов:








Когда вы принимаете меры предотвращения нашествия комаров, ключевой фактор успеха — последовательность. Всегда используйте несколько методов, такие как москитные сетки, репелленты и уничтожения стоячей воды, причём важно продолжать этим заниматься на протяжении всего «сезона комаров». Для заражения трансмиссивным заболеванием достаточно всего одного укуса, так что стоит принять все возможные меры предосторожности.
Самая важная часть плана по профилактике лихорадки Денге — это снижение риска укусов комаров. К сожалению, чем больше комаров в округе, тем выше вероятность укуса и заражения. Можно принять меры по защите от комаров, но если вокруг их очень много, рано или поздно вас всё равно укусят. Все советы по профилактике лихорадки Денге просто не помогут, если вы просто не сможете избежать укуса комара.
Для уменьшения популяции комаров-переносчиков лихорадки Денге Всемирная организация здравоохранения использует инсектициды и другие методы контроля количества комаров. Вы также можете уменьшить количество комаров на своём участке, чтобы предотвратить их укусы и заражение болезнями. Однако спреи и инсектициды — не самое приятное соседство. Химические вещества могут быть небезопасными для детей или животных, также они довольно дорогие, ведь их приходится регулярно обновлять.
Другой вариант уменьшения популяции комаров рядом с вашим домом — это ловушки от компании Mosquito Magnet. Такие уничтожители уменьшают количество комаров на вашем участке (особенно, если такая территория окружена достаточно высоким непроницаемым забором). Меньше комаров — меньше риск заразиться опасными болезнями.
Ловушки превращают пропан в углекислый газ (CO2), затем нагревают его, увлажняют, добавляют аттрактант и высвобождают эту смесь для приманивания комаров с территории до 40 соток (но эффективно защищают от 6 до 14 соток в зависимости от модели). Такая смесь очень привлекательна для комаров, она напоминает запах человека и других млекопитающих. Как только насекомое подлетает поближе его засасывает внутрь. После этого комар высыхает и умирает в течение 24 часов. Самки комаров летят к ловушке, думая, что летят к своей жертве, а на самом деле — к смерти. Как только будет уничтожено значительное количество самок комаров, популяция уже не сможет возобновляться, как раньше, а через несколько недель вы заметите значительное снижение количества комаров рядом с вашим домом.
Ловушки от компании Mosquito Magnet решают основную проблему всех методов контроля количества комаров. В них не используются токсичные или опасные химические вещества, и они намного эффективнее спреев с цитронеллой, потому что такие ловушки не отпугивают, а уничтожают комаров.
Есть несколько вариантов ловушек на выбор. Их все легко устанавливать и использовать. Все ловушки приманивают комаров с территории в 40 соток, но эффективно защищают (то есть уничтожают до 90% популяции) от 6 до 14 соток, в зависимости от модели (если участок окружён достаточно высоким непроницаемым забором). С каждой ловушки в нашем каталоге идёт расширенная гарантия на 2 года.
Итак, комары — это серьёзная проблема, практически для каждого. Они могут просто уничтожить приятное времяпровождение на улице и оставить после себя противные болезненные укусы. Если у вас есть домашние животные, комары могут причинить им немало боли и дискомфорта. Также комары являются переносчиками опасных заболеваний, причём не только лихорадки Денге.
Если уменьшить количество комаров на своём участке, вы защититесь не только от неприятных зудящих укусов, но и от таких опасных для жизни заболеваний, таких как: лихорадка Западного Нила, малярия, лихорадка Денге и так далее. С ловушкой от компании Mosquito Magnet вы сможете вернуть себе свой двор и снова наслаждаться уличными занятиями. Если хотите чаще наслаждаться уличными мероприятиями без беспокойства о комарах, присмотритесь к ловушкам Mosquito Magnet в нашем каталоге.
Защитите свою семью, домашних животных и гостей от болезней, переносимых комарами с ловушкой Mosquito Magnet — длительное, научно доказанное решение.
источник
Что такое лихорадка Денге? Причины возникновения, диагностику и методы лечения разберем в статье доктора Темник Е. И., инфекциониста со стажем в 3 года.
Лихорадка денге (от исп. danguero — денди) — острое зооантропонозное (общее для человека и животных) арбовирусное инфекционное заболевание, передающееся трансмиссивным путём, то есть при укусах кровососущих членистоногих переносчиков . Оно характеризуется развитием интоксикации, лихорадки, суставного и геморрагического синдромов. Название «денди» указывает на изменение походки у больных в связи с развитием суставного синдрома.
Вирусные геморрагические лихорадки, распространяясь достаточно широко во всех странах мира, в большинстве своём поражают жителей тропических регионов. [1] Однако в связи с бурным развитием туризма, в том числе и в достаточно экзотические страны «третьего мира», в настоящее время происходит рост инфекционных неэндемичных заболеваний (не встречающихся в нашей стране). К числу таких болезней можно отнести отдельную группу вирусных тропических лихорадок, среди которых лихорадка денге.
Возбудителем лихорадки является вирус рода Flavivirus, а переносчиками — самки комаров рода Aedes: Aedes aegypti и Aedes albopictus в большинстве случаев. [1]
Ареал распространения болезни включает в основном тропические и субтропические зоны: Южную и Юго-Восточную Азию; страны Африки, расположенные южнее Сахары; Центральную и Южную Америку, включая регион Карибского моря; страны Океании и Австралии. [1]
По данным Всемирной организации здравоохранения (ВОЗ), за последние десятилетия число случаев лихорадки денге во всём мире резко возросло. Ежегодно насчитывается примерно 50 млн заболевших, при этом 21 тысяча из них умирает. [2]
В Российской Федерации лихорадка денге наблюдается с 2010 года, а официально её стали регистрировать с 2012 года. Все случаи были завозными, в основном при посещении нашими туристами таких стран, как Таиланд, Вьетнам, Бангладеш, Индия. За первое полугодие 2018 года на территории РФ было зарегистрировано 148 случаев лихорадки. [3]
К группам риска относятся люди старше 65 лет, имеющие сахарный диабет, гипертензию и почечную недостаточность. [4]
Инкубационный период лихорадки денге длится от 3 до 14 дней, чаще 4-7 суток с момента укуса инфицированного комара. Болезнь в среднем длится 2-7 дней и заканчивается выздоровлением.
Среди основных синдромов заболевания следует выделить:
- синдром интоксикации — головная боль (55,4 %), боль в области орбиты глаза, общая слабость, недомогание, тошнота, рвота;
- синдром лихорадки (96,1 %) — повышение температуры тела до 40-41 °C, которое носит двухволновый характер;
- суставной синдром (68,5 %) — боли в мышцах, суставах;
- синдром лимфаденопатии — увеличение лимфатических узлов;
- синдром конъюнктивита — гиперемия конъюнктив (покраснение, вызванное притоком крови);
- синдром экзантемы (53,7 %) — на 4-5-й день может появиться петехиальная сыпь.
В тяжёлых случаях возникают:
- геморрагический синдром (73 %) — повышенная кровоточивость сосудов, накожные и слизистые кровоизлияния, внутренние кровотечения; [4]
- инфекционно-токсический шок.
Следует отметить вариабельность клинических симптомов.
У детей и людей старших возрастных групп болезнь протекает более тяжело, напоминая в своём начале «простудное» заболевание: лихорадка, выделения из носа, боли при глотании. [1]
Лихорадка денге является системным и динамичным заболеванием, которое при поздней диагностике или неверной тактике лечения может привести к серьёзным последствиям, вплоть до летального исхода. В то же время, в большинстве случаев оно протекает в лёгкой форме и не требует стационарного лечения. [5]
Классическая лихорадка денге носит доброкачественный характер, тогда как её геморрагическая форма чаще имеет тяжёлое течение с развитием тромбогеморрагического синдрома и встречается в основном у местных жителей. [3] Т акже для этой формы характерно нарушение проницаемости сосудов, тромбоцитопения (повышенная кровоточивость вследствие уменьшения количества тромбоцитов), резкое снижение артериального давления, нарушение кровообращения с уменьшением объёма циркулирующей крови и развитие шока. Все это может привести к смерти. [1]
Патогенез заболевания до сих пор остается недостаточно ясным.
В сочетании с геморрагическим синдромом и шоком лихорадка чаще развивается у детей и лиц старших возрастных групп, а также у людей, ранее перенёсших эту болезнь. [1] Это связано с действием не нейтрализующих перекрестных антител, образованных при первичном инфицировании или полученных от матери при рождении. Эти антитела связываются с антигенными детерминантами (частями молекул, которые распознаются иммунной системой) на поверхности гетерологичного вируса и способствуют его повторному проникновению в клетки. [5]
Вирус лихорадки денге проникает через кожу во время присасывания инфицированного москита. Его размножение осуществляется в клетках макрофагально-моноцитарной системы.
При тяжёлой форме лихорадки в результате повреждающего действия вируса на сосуды микроциркуляторного русла происходит выход плазмы в ткани и межтканевое пространство (плазморрея). Вследствие этого возникает коагулопатия потребления (нарушение свертывающей системы крови), ведущая к развитию синдрома диссеминированного внутрисосудистого свертывания крови (ДВС). Этот синдром характеризуется образованием тромбов в мелких кровеносных сосудах, помимо этого может возникнуть септический шок, при котором ухудшается кровообращение и нарушается доставка кислорода и других питательных веществ к тканям. [3]
К причинам тромбоцитопении следует отнести следующие факторы:
- вирус-индуцированное подавление кроветворения на уровне костного мозга;
- образование антител, перекрестно реагирующих с тромбоцитами;
- дисфункция эндотелия (клеток, выстилающих внутреннюю поверхность кровеносных, лимфатических сосудов и сердечных полостей).
Выход плазмы крови за пределы сосудистого русла, согласно последним данным, обусловлен скорее функциональными, нежели прямыми повреждающими эффектами на эндотелиальные клетки.
Активация инфицированных моноцитов и Т-клеток, система комплемента (комплекса сложных белков крови), цитокины (белки, передающие сигналы иммунной системе) и другие медиаторы воспаления также способствуют возникновению дисфункции эндотелия.
Вирус циркулирует в крови во время острой фазы заболевания, и его выведение из клеток крови обычно совпадает со спадом лихорадки.
Предполагается, что гуморальный (осуществляемый через жидкости тела) и клеточный иммунные ответы выводят вирус посредством генерации нейтрализующих антител и активации кровяных клеток, которые обнаруживают и уничтожают патогены (CD-4 и CD-8 T-лимфоцитов). После перенесённой инфекции серотип-специфические и перекрестные антитела и CD-4, CD-8 T-лимфоциты могут быть обнаружены в крови в течение нескольких лет.
Таким образом, патогенез тяжёлой лихорадки денге связан со временным и обратимым дисбалансом медиаторов воспаления (цитокинов и хемокинов), который, возможно, обусловлен высокой ранней вирусной нагрузкой и ведёт к дисфункции эндотелия сосудистого русла, нарушению работы свертывающей системы, а затем к выходу плазмы из кровеносного русла в ткани, шоку и кровотечениям. [5]
Выделяют два основных клинических варианта лихорадки:
- классическая лихорадка денге;
- лихорадка денге с геморрагическим синдромом и шоком.
Заболевание начинается остро, протекает циклично и традиционно состоит из трёх периодов: лихорадочного, критического и реконвалесценции.
Лихорадочный период возникает внезапно на фоне полного здоровья и обычно сопровождается такими симптомами:
- гиперемия лица — сильное покраснение;
- кожные эритемы — красные пятна, вызванные воспалением и расширением подкожных капилляров;
- генерализованное акне;
- миалгии — воспаление мышечных волокон;
- суставная и головная боли. [6]
У отдельных больных отмечают боль в горле при глотании, инъекции склеральных сосудов и в области слизистой оболочки ротоглотки. Отсутствие аппетита, тошнота и рвота также имеют место быть.
Следует отметить, что ввиду отсутствия какой-либо специфики, отличить тяжёлую лихорадку от нетяжёлой непросто. Поэтому в данный период важен тщательный мониторинг больного на предмет развития так называемых «тревожных знаков»:
- боль в животе или возникновение симптомов раздражения брюшины;
- персистирующая, неукротимая рвота;
- отёки;
- массивные кровотечения;
- сонливость или беспокойство;
- увеличение размеров печени на 2 см и более;
- повышение уровня гематокрита (объёма красных кровяных клеток в крови) на фоне резкого падения числа лейкоцитов периферической крови.
В то же время лёгкие проявления геморрагического синдрома, такие как петехиальная сыпь, кровоточивость десен, носовые кровотечения часто встречаются в данном периоде. Массивные вагинальные кровотечения у женщин детородного возраста и гастроинтестинальные (желудочно-кишечные) кровотечения крайне редки. [8] Печень обычно мягкой консистенции и остается увеличенной в течение нескольких дней от начала периода.
К моменту спада лихорадки, когда температурный уровень держится в пределах 37,5-38 °C или ниже, обычно на 3-7 сутки болезни, может произойти резкое повышение проницаемости сосудистой стенки, выход плазмы за пределы кровеносного русла и, как следствие, снижение гематокрита. Этот момент ознаменовывает начало критического периода, который длится в среднем 24-48 часов. Прогрессирующая лейкопения (снижение уровня лейкоцитов) с последующей тромбоцитопенией обычно предшествует выходу плазмы.
В этот момент пациентам, у которых проницаемость сосудов не повысилась, становится лучше, состояние же других резко ухудшается в связи с резким выходом жидкой части крови за пределы сосудистого русла. Выявляются плевральный выпот (скопление жидкости в плевральной полости) или/и асцит (скопление жидкости в брюшной полости), выявляемые дополнительными методами клинических исследований (УЗИ органов брюшной полости и плевральных полостей, рентгенография и КТ органов брюшной полости и грудной клетки). Шок наступает в том случае, когда критическое количество плазмы выходит за пределы сосудов. Его возникновению обычно предшествуют характерные симптомы. Температура тела при этом может быть ниже нормы. По мере прогрессирования шока, постоянное пониженное кровоснабжение органов ведёт с тяжёлой полиорганной недостаточности (поражению нескольких органов или систем), метаболическому ацидозу (нарушению кислотно-щелочного баланса в крови) и ДВС-синдрому. Вместо снижения уровня лейкоцитов наблюдается повышение их числа, в связи с массивным кровотечением. В то же время такие тяжёлые органные повреждения, как гепатит, энцефалит или миокардит, а также кровотечения различных локализаций, могут возникнуть и без явлений выхода плазмы и шока.
Те больные, которые выздоравливают к концу лихорадочного периода после спада температуры, переносят классическую лихорадку денге. Некоторые пациенты переходят в критическую фазу без периода спада температуры. В этом случае важен тщательный мониторинг общего анализа крови на предмет снижения уровня лейкоцитов и повышения объёма красных кровяных клеток.
У некоторых пациентов может наблюдаться сыпь по типу «белых островов в красном море». [9] Другие отмечают генерализованный зуд. В данном периоде также характерны брадикардия и электрокардиографические изменения.
Если больной переживает критический период, в последующие 24-72 часа происходит обратное всасывание жидкости по градиенту концентрации. Общее состояние улучшается, аппетит восстанавливается, желудочно-кишечные симптомы ослабляются, движение крови по сосудам стабилизируется и восстанавливается объём мочи.
К осложнениям лихорадки денге можно отнести следующие:
- инфекционно-токсический шок;
- ДВС-синдром;
- респираторный дистресс-синдром (воспалительное поражение лёгких, с развитием отёка лёгочной ткани);
- тяжёлые кровотечения;
- острую печёночную недостаточность;
- острую почечную недостаточность;
- кардиомиопатию;
- энцефалопатию или энцефалит.
Перегрузка жидкостью с объёмным её скоплением в плевральной и брюшной полости обычно сопутствуют острому респираторному дистресс-синдрому при тяжёлой форме лихорадки денге. Проявления этого синдрома включают отёк легких и тяжёлое нарушение кислотно-щелочного баланса в крови.
Кроме этого, к осложнениям лихорадки можно отнести как повышение так и снижение уровня сахара в крови даже при отсутствии сахарного диабета в анамнезе. Электролитные и кислотно-основные сдвиги также характерны, что может быть связано с рвотой или диареей, либо с использованием гипотонических растворов с целью коррекции обезвоживания организма. Могут наблюдаться гипонатриемия (снижение концентрации ионов натрия), пониженный или повышенный уровень ионов калия, дисбаланс содержания кальция. Следует помнить о возможности коинфекции (заражения несколькими видами вирусов) и присоединения инфекции во время госпитализации или при посещении больницы.
Лихорадку денге в лихорадочном периоде необходимо отличать от следующих заболеваний:
- по гриппоподобному синдрому — грипп, корь, лихорадка Чикунгунья, инфекционный мононуклеоз, острая ВИЧ-инфекция;
- по синдрому экзантемы — краснуха, корь, скарлатина, менингококковая инфекция, лихорадка Чикунгунья, лекарственная экзантема;
- по синдрому диареи — ротавирусная инфекция и другие кишечные вирусы;
- по неврологическому синдрому — менингоэнцефалиты, фебрильные судороги.
Начальные симптомы лихорадочного периода довольно неспицифические, поэтому при диагностике достаточно сложно отличить лихорадку денге от других инфекционных заболеваний. В этом случае положительный турникет-тест (тест хрупкости капилляров) может быть полезен. [7]
В критическом периоде исключают следующие виды заболеваний: острый гастроэнтерит, малярия, лептоспироз, брюшной тиф, вирусный гепатит, острая ВИЧ-инфекция, сепсис, острый лейкоз, заболевания с симптомокомплексом острого живота (острый холецистит, острый аппендицит, перфоративная язва желудка), кетоацидоз, тромоцитопатии, почечная недостаточность, острый респираторный дистресс-синдром и дебют системного заболевания соединительной ткани.
Лабораторная диагностика включает в себя выполнение общеклинических и биохимических анализов крови, мочи, показателей гемостаза, определение группы крови и резус фактора.
Инструментальная диагностика заключается в проведении ультразвуковых, а при необходимости и рентгенологических методов обследования.
Специфическая лабораторная диагностика направлена на идентификацию РНК вируса методом полимеразной цепной реакции (ПЦР) в плазме крови до 5 дня заболевания. По окончании острой фазы болезни предпочтение отдается серологическим методам (исследованиям сыворотки крови), например, эффективен иммуноферментный анализ (ИФА) крови на антитела IgM в течение первых двух недель от момента начала заболевания и IgG после сероконверсии (периода выработки иммунитетом антител для борьбы с потенциальной угрозой).
Специфическая химиотерапия не разработана. Проводят симптоматическое и патогенетическое лечение, которое заключается в адекватной оральной регидратации в соответствии с весом больного при лёгкой форме лихорадки денге без «тревожных знаков» или парентеральной (внутривенной) регидратации. В связи с лихорадкой и анорексией у больных часто отмечается обезвоживание. Именно поэтому быстрое введение жидкости в начале заболевания уменьшает риск развития осложнений.
Эффективность лечения определяется быстрым установлением диагноза и срочным началом лечения. В качестве жаропонижающих лекарственных средств предпочтение отдается парацетамолу.
До и после внутривенного введения растворов необходим тщательный мониторинг уровня объёма красных кровяных клеток. Также с целью коррекции объёма циркулирующей крови рекомендуется использование изотонических солевых растворов. [10]
Не рекомендуются внутримышечные инъекции. Переливание свежей крови показано при развитии острой кровопотери и шока.
Терапия заключается в адекватной инотропной (повышающей артериальное давление) поддержке, заместительной почечной терапии, возможном использовании глюкокортикостероидов (аналогов естественных гормонов коры надпочечников). [5]
Прогноз нетяжёлой лихорадки денге благоприятный: заболевание заканчивается полным выздоровлением с формированием сероспецифического иммунитета.
Прогноз тяжёлой формы лихорадки с геморрагическим синдромом и шоком серьёзный: частота летальных случаев колеблется от 1,5 до 23 %.
В 2015 году компания Sanofi Pasteur разработала первую вакцину против лихорадки денге. Она получила название Dengvaxia® (CYD-TDV). В 20 странах её уже одобрили для применения среди людей в возрасте 9-45 лет в эндемичных районах.
В апреле 2016 года появились условные рекомендации ВОЗ по использованию вакцины в высокоэндемичных областях, где число людей с положительным результатом теста на заболевание составляет 70 % или выше. В ноябре 2017 года стали известны результаты дополнительного анализа, который проводился с целью выяснить наличие или отсутствие антител в сыворотке людей (серологический статус) в момент вакцинации. Исследования показали, что вакцина против лихорадки денге эффективна и безопасна для людей, которые ранее уже перенесли заболевание (для серопозитивных пациентов). Однако у людей, которые до вакцинации никогда не болели лихорадкой (серонегативных пациентов), повышался риск тяжёлой формы болезни в случае последующего естественного инфицирования.
Единственным способом контроля и профилактики распространения вируса денге на сегодняшний день является борьба с комарами-переносчиками. [2]
источник