Если вы только начинаете лактацию и хотите продлить ее как можно дольше, не сомневайтесь: у вас все обязательно получится. И малышу хватит вашего молока. Но на всякий случай запомните простые способы решения проблем, которые могут возникнуть в начале грудного вскармливания. И среди них — молочная лихорадка, лактационный криз, трещины на сосках.
Температура и озноб
Часто с прибыванием молока у молодой мамы появляется жар, ощущения «распирания» груди. Это явление называют молочной лихорадкой. Чаще всего оно случается на 3-5-е сутки, когда после молозива в молочные железы прибывает полноценное молочко. В это время грудь становится твердой, горячей, к ней больно прикоснуться и чувствуется ломота во всем теле. Однако не стоит сильно из-за этого расстраиваться. Для решения этой и других проблем воспользуйтесь нашими советами.
Обязательно продолжайте кормить малыша грудью, прикладывайте его чаще — так постепенно избавитесь от избытка молока. Если грудь переполнена и малыш не может захватить сосок, сцедите немного молока. Предварительно легкими движениями помассируйте молочные железы по часовой стрелке.
Снять боль и ощущения жара помогут компрессы. После каждого кормления прикладывайте к груди капустные листья или немного творога, тертого картофеля, свеклы. Сократите количество употребляемой жидкости. Со второго дня после родов пейте не больше литра в сутки. Исключите калорийную, жирную и соленую пищу. Если есть температура, примите прохладный душ или попросите мужа обтереть вас водой с уксусом.
Обычно молочная лихорадка быстро проходит. И уже через сутки молоко начнет прибывать ровно в таком количестве, какое необходимо вашему малышу.
Лактационный криз
Периодически количество молока будет уменьшаться. Вы сразу заметите это по поведению крохи — он будет хватать сосок, но тут же отворачиваться от груди. И это понятно, ведь малыш расстроен и не может сообразить, в чем дело. Не спешите готовить смесь! Лактационный криз — временное явление. Он случается примерно каждые 1,5-2 месяца. За несколько дней вы кормление восстановится и на здоровье ребенка это никак не отразится. Он быстро наверстает упущенное и наберет нужные граммы.
Обязательно выделяйте время для сна и расслабления. На первый взгляд, это кажется неосуществимым. Но сейчас отдых для вас очень важен. Укладывайте малыша рядом с собой, поглаживайте его, разговаривайте с ним. Ваше нежное общение и контакт «кожа к коже» помогут наладить успешную лактацию. Пейте больше жидкости, а лучше горячие травяные чаи и отвары из тмина, фенхеля, семян укропа. Можно воспользоваться готовым чаем для повышения лактации (он продается в аптеке). Как можно чаще прикладывайте малыша к груди. Чем больше он выпьет, тем больше прибудет молока. Кормите его голышом, прижимая к своему обнаженному животику. Это тоже полезно.
Делайте специальные упражнения для груди. Самое простое: отжимание от стенки или подоконника. Повторяйте ежедневно по 5-10 раз в несколько приемов. Уже через пару часов вы почувствуете, как грудь наполняется молоком.
Контрастный душ — отличный помощник в налаживании лактации. Массируйте грудь струей по часовой стрелке и каждую процедуру завершайте горячей водой.
Повреждения сосков
Появление трещин на сосках не всегда заметно. Но если во время прикладывания крохи к груди появляется острая боль, значит, они есть. Принимайте меры, иначе в молочные каналы попадет инфекция!
Смазывайте болезненные соски специальными мазями, название которых вам подскажет лечащий врач. Ни в коем случае не используйте для этого спиртовые настойки, йод или зеленку. Заварите кору дуба и налейте остывший отвар в широкую мисочку. Несколько раз в день опускайте в нее сосок — целебное растение поможет ранкам зажить быстрее. Мойте грудь один раз в день, когда принимаете душ. Но не трите ее мылом — так вы смоете естественную защиту. Ополаскивать кожу до и после кормления тоже не нужно. Следите, чтобы малыш правильно захватывал грудь. Он должен захватить сосок и часть околососкового кружка (ореолы). При этом нижняя губка крохи вывернута, а носик касается вашего тела. После кормления выдавите пару капель молока и подождите, пока они высохнут на травмированной коже. Следите, чтобы белье и специальные прокладки для груди были сухими.
Закупорка каналов
Это частая проблема первых месяцев лактации. В груди появляется болезненное уплотнение, повышается температура, ощущается озноб. Общее состояние напоминает грипп. Причиной закупорки молочных протоков могут стать неправильное питание, травма или неудобная одежда. Не пускайте все на самотек, обязательно посоветуйтесь с консультантом по грудному вскармливанию. И принимайте меры.
Каждый вечер аккуратно ощупывайте грудь. В ней не должно быть плотных участков крупнее горошинки. Если обнаружите такой комочек, поглаживайте его по направлению к соску во время кормления. Прикладывайте кроху к груди так, чтобы его подбородок был направлен в сторону уплотнения. Малыш высосет пробку. Носите удобный бюстгальтер, который не жмет и не натирает грудь. На ночь надевайте комфортное белье без швов. Если высокая температура держится больше двух суток, обязательно обратитесь к врачу. Он посоветует лекарство, которое можно принимать при кормлении грудью. Не забывайте: все проблемы грудного вскармливания временные и разрешимые. На решение любой уйдет два-три дня. Не прекращайте кормить кроху!
И напоследок. Главное, что нужно обязательно запомнить: все трудности, возникающие во время кормления грудью, временные и появляются далеко не всегда. Но вам необходимо внимательно относиться к сигналам, которые подает ваш организм, и если вы чувствуете дискомфорт при кормлении — боль или неудобство — попробуйте проанализировать причину происходящего. Возможно, вам достаточно будет просто поменять позу во время кормления, и ситуация изменится к лучшему.
Читайте также:
Не забудьте присоединиться к нам в социальных сетях:
источник
Лактостаз, «молочная» лихорадка, мастит…
У многих женщин грудное кормление омрачается таким явлением как лактостаз – застой молока в груди. Симптомы лактостаза (или «молочной лихорадки») знают почти все молодые мамы: это наполненная, «каменная» грудь, часто с уплотнениями и «шишечками», болезненность всей груди или ее части, высокая температура. Еще недавно это заболевание называли маститом, сейчас же маститом считается воспалительный процесс, начавшийся после лактостаза. Как же лечить начинающийся лактостаз, чтобы справиться с ним до того, как он перешел в мастит?
Сначала разберемся, почему же «каменеет» грудь?
Во-первых, из-за избыточного прихода молока. Обычно «кризисы» случаются на 3–4 день после родов, когда молозиво сменяется молоком, и на 9–10 день, когда молоко меняет состав и становится более жирным и густым.
Во-вторых, из-за недостаточного опорожнения молочной железы. Например, маленький ребенок ест немного, и в груди мамы остается «лишнее» молоко. Или ребенок много спит, а есть просит редко. В этом случае молоко продолжает прибывать, и может возникнуть «молочная лихорадка».
Причиной лактостаза могут стать индивидуальные особенности организма, например, узкие извилистые молочные протоки. По ним сложнее проходит молоко, и чаще образуются «пробки».
Также причинами лактостаза могут быть неправильный захват груди ребенком (в результате малыш плохо высасывает молоко), сдавливание груди (например, из-за тесного бюстгальтера, сна на животе или привычки придерживать грудь при кормлении), переохлаждение, стрессы.
Главный помощник при лактостазе – ваш малыш. Чаще прикладывайте его к груди, старайтесь, чтобы во время кормления его подбородок был как можно ближе к больному месту, кормите его и в других положениях, например, из-под мышки или лежа «валетом» (каждая мама находит свои нестандартные положения). Продолжайте кормить даже при очень высокой температуре (но следите, чтобы молоко было светлым, без гноя, в противном случае оно может навредить ребенку).
Если ребенок есть не хочет или съедает мало – обязательно сцеживайте молоко. Или наоборот: сначала сцедите, насколько возможно, а потом дайте грудь ребенку, в этом случае младенец, скорее всего, сумеет «рассосать» все болезненные комочки и уплотнения. Если он после такой «работы» не наелся, предложите ему вторую грудь.
Иногда бывает достаточно одного полноценного сцеживания, чтобы уплотнения исчезли, а температура начала падать.
Чтобы молоко лучше выходило, за 30 минут до кормления или сцеживания можно принять таблетку но-шпы, это расширит протоки. Также можно 3–5 минут подержать грудь под теплым душем или приложить к ней смоченное в горячей воде полотенце.
Наиболее «гуманный», то есть безболезненный, способ – сцеживать молоко, лежа на спине. Молоко должно литься интенсивно, «фонтанчиками». Чтобы струйки молока не разлетались в разные стороны, накрывайте грудь пеленкой или полотенцем.
Если грудь не очень болезненная, можно сцеживаться, наклонившись над ванной или раковиной. А вот с помощью молокоотсоса избавиться от уплотнений не получится. Используйте его, пока молоко льется хорошо, а доцеживайте обязательно руками, увидите: в груди, оказывается, еще много молока!
Чем можно помочь, если грудь начинает болеть? Покормите ребенка (или сцедите молоко) и на опустошенную грудь на 5–7 минут (не дольше!) приложите лед, он поможет снять отек и замедлит дальнейший приток молока к больному участку. Но будьте внимательны: прикладывать холод к полной или плохо сцеженной груди нельзя ни в коем случае! Это может привести к воспалению.
Между кормлениями к больному участку можно приложить капустный лист.
Важно ограничить количество питья и исключить все горячие напитки (включая суп), так как они вызывают приток молока.
Чтобы сбить очень высокую температуру, можно принять аспирин или парацетамол. Если же температура менее 38 градусов, таблетки лучше не принимать, при правильном лечении через 12–24 часа температура должна снизиться сама.
Если к следующему приходу молока уплотнения появляются снова и температура опять «ползет» вверх, придется сцеживаться и дальше. Хотя современные медики не рекомендуют, как раньше, сцеживаться после каждого кормления, для многих кормящих матерей, переживших лактостаз, постоянное сцеживание становится единственным способом предотвратить его повторение.
Если на вторые сутки борьбы с лактостазом не наступает улучшение, необходимо обратиться к врачу – гинекологу или маммологу. Он определит, нет ли в груди воспалительного процесса, и назначит соответствующее лечение (антибиотики, препараты, уменьшающие лактацию, массаж груди ультразвуком и т.д.).
• Нельзя прекращать кормление. Ребенок – самое эффективное средство борьбы с лактостазом.
• При температуре нельзя перегревать грудь, например, делать горячие компрессы. Это может спровоцировать развитие воспаления, а также вызвать чрезмерный приток молока.
• Не рекомендуются спиртовые компрессы. Пары спирта блокируют выработку окситоцина – гормона, благодаря которому появляется молоко.
• Народный способ использовать в качестве сосущего младенца мужа или другого взрослого человека врачи также не рекомендуют.
Наталья МАТВИЕНКО, www.s-rebenkom.ru
Другие материалы раздела БЕРЕМЕННОСТЬ И РОДЫ:
источник
Повышение температуры тела больше нормальных величин называется лихорадкой. Нормальная температура тела в подмышке колеблется в пределах 36,0-36,9 градусов, причем в утренние часы она может быть на треть или на половину градуса ниже вечерней. В прямой кишке и ротовой полости температура обычно на полградуса или градус выше, чем в подмышке, однако не больше 37,5 градуса.
Лихорадка может возникать по разным причинам. Наиболее частые причины ее появления – заболевания инфекционного характера. Микроорганизмы, продукты их жизнедеятельности и токсины влияют на терморегуляторный центр, расположенный в головном мозге, в результате чего температура тела повышается.
Лихорадка бывает нескольких типов. Так, по степени повышения температуры лихорадка бывает:
При диагностике учитываются суточные колебания температуры. Но на сегодняшний день ситуация такова, что картина заболеваний зачастую стирается по причине приема жаропонижающих лекарств, а в некоторых случаях и самостоятельного применения антибиотиков. Поэтому врачу приходится пользоваться другими диагностическими критериями.
Проявления лихорадки известны каждому: головная боль, ломота в мышцах, слабость, резь в глазах, озноб. Озноб является не чем иным, как физиологическим способом повысить температуру тела. Во время мышечных сокращений увеличивается теплопродукция, в результате чего повышается температура тела.
При инфекционных заболеваниях температура тела повышается не случайно. Физиологическое значение лихорадки весьма велико. Во-первых, большая часть бактерий при высокой температуре теряют способность к размножению либо погибают вовсе. Помимо этого, при увеличении температуры в организме повышается активность защитных механизмов, призванных бороться с инфекцией. Поэтому, если лихорадка является доброкачественной и отсутствуют другие симптомы, лечение медикаментами не нужно, достаточно обильного питья и покоя.
Впрочем, лихорадка может иметь и негативные последствия. Кроме того что она доставляет неприятные ощущения человеку, она также вызывает повышенную потерю жидкости и чрезмерную трату энергии. Это может быть опасным для пациентов с заболеваниями сердца и сосудов, а также с другими хроническими заболеваниями. Крайне опасна лихорадка для детей, у которых отмечается повышенная склонность к судорогам.
В каких случаях необходимо снижать температуру:
Рекомендации по снижению температуры:
Как правило, в первые день-два острой вирусной инфекции температура поднимается примерно три-четыре раза за день, на третий-четвертый день — два раза за день. Длительность общего лихорадочного периода в большинстве случаев составляет два-три дня, однако при некоторых видах вирусной инфекции, таких как энтеро- и аденовирусные лихорадки, грипп, «норма» может доходить до недели. При любом раскладе ребенку с повышенной температурой требуется помощь врача.
При борьбе с лихорадкой используются медикаментозные и физические методы борьбы с повышенной температурой.
Если жар у ребенка выраженный (тело и конечности сухие, горячие), применяются следующие физические методы борьбы с лихорадкой:
Если присутствует озноб, ноги и руки холодные, запрещается использовать обтирания и холод: ребенка, напротив, нужно дополнительно укрыть, разрешается применять грелку, наполненную горячей водой и обернутую пеленкой (температура воды не выше 60 градусов), прикладывать ее к стопам ребенка, дать подогретое питье.
Если температура поднимается до 38 градусов и ребенок чувствует себя нормально, применять жаропонижающие средства не рекомендуется. Ребенку дают обильное питье: теплую воду, кисловатые компоты, морсы, резкие эмоции и физическую активность следует ограничить.
Исключение составляют случаи, когда наблюдается выраженные недомогание, слабость, озноб у ребенка, температура повышается быстрыми темпами, особенно ближе к ночи (мерить ее нужно каждые полчаса), присутствие ломоты в суставах и мышцах, а также перенесенный в прошлом судорожный синдром. В такой ситуации можно дать ребенку жаропонижающие лекарства из группы парацетамола (цефекон, эффералган, калпол, панадол и т.п.). Разовая доза должна составлять не больше 10 мг на 1 кг веса ребенка.
Если температура поднимается от 38 до 38,5-38,8 градуса необходимо дать ребенку жаропонижающие средства: ибупрофен (нурофен) из расчета 5 мг на килограмм веса или парацетамол (либо аналоги) из расчета 10 мг/кг. Допускается одновременное использование сочетания разовых доз парацетамола и ибупрофена либо готового средства «ибуклин для детей» (если раздельное использование малоэффективно или присутствует выраженный воспалительный процесс).
При повышении температуры до 39 градусов доза жаропонижающих препаратов должна быть следующей: парацетамол — 15 мг/кг, ибупрофен – 10 мг/кг (допустимая разовая дозировка 15 мг/кг). Разрешается вводить анальгин: 0,1-процентный раствор из расчета 0,15 мл/кг плюс папаверин[/b] (либо [i]но-шпа) 2-процентный — 0,1 мл/кг плюс тавегил (супрастин) 1-процентный — 0,1 мл/кг как инъекция или в виде клизмы (с добавлением маленького количества теплой воды).
Кроме того, можно дать ребенку средство «найз для детей» (нимесулид) из расчета 5 мг/кг в сутки, разделенное на два-три приема — жаропонижающий и противовоспалительный эффекты этого препарата выше, чем у ибупрофена или парацетамола, однако он и токсичнее.
Чтобы уменьшить и вывести из организма токсичные продукты, которые образуются при высокой и продолжительной лихорадке, ребенку дополнительно дают «энтеродез» (1 пакетик на 100 мл воды два-три раза в день).
источник
Уже почти год как я кормлю грудью. Начиналось наше грудное вскармливание не просто, но мы с сыном, благодаря огромной поддержке мужа, все смогли наладить.
Вернувшись домой из роддома после долгой дороги (рожали мы в Северске и ехали около 4 часов домой), мы с сыном улеглись спать. И тут у меня начался озноб. Трясло меня так сильно, что зуб на зуб не попадал. Я попросила мужа, чтобы накрыл меня чем-нибудь теплым, но этого было мало. В итоге, муж принес еще одеял, завернул меня полностью в большой кокон, и мне все-таки удалось заснуть. Это странное явление продолжалось каждую ночь, примерно неделю или две, теперь точно не вспомнить. А потом прошло. Я тогда не понимала, что со мной происходит, жила на каком-то автономном режиме, и так как мы лечили трещины, связала свои «морозные ночи» именно с ними. Я сильно не задумывалась над тем, что у меня каждую ночь был озноб, потому что приходилось терпеть ужасную боль во время кормления. Кормился сын по требованию и первый месяц висел на груди почти постоянно. Лактостазов и маститов у меня не было.
Через некоторое время, я совсем забыла про этот странный феномен, сопровождавший меня в начале моей «кормительной» карьеры. Но так случилось, что я снова столкнулась с ним во время своего обучения на консультанта по грудному вскармливанию. Так как многие девочки тоже сталкиваются с тем, что ночью их знобит после кормления грудью, (судя по форумам), я решила несколько прояснить ситуацию, вдруг кому-нибудь пригодится эта информация.
Итак, выяснилось, что некоторых мам, вечером или ночью, во время прилива, сильно знобит. Но бывает и так, что эти «приступы» озноба совсем не зависят от времени суток. У меня это происходило всегда ночью, днем все было в порядке.
Однако, у всех мам это происходит только в первые недели кормления, а потом все нормализуется. И оказывается, что это явление связано непосредственно с гормоном пролактином.
Пролактин – главный гормон грудного вскармливания. Выработка этого удивительного гормона увеличивается во время беременности, а также в период после родов, когда вы кормите грудью. Также можно отметить, что пролактин вырабатывается при сильной физической нагрузке, во время сна и даже когда мы испытываем стресс. Нам, конечно же, интересно воздействие этого гормона на грудное вскармливание.
Когда ваш ребенок сосет грудь, то в ответ на стимуляцию груди, стимулируется и выработка гипофизом гормона пролактина. В молочных железах, в сердце, в лёгких и в печени есть рецепторы пролактина. А самое главное для нас это то, что эти рецепторы также есть в почках и надпочечниках, которые в ответ на повышение уровня пролактина начинают вырабатывать гормоны адреналин и норадреналин. И уже это в свою очередь может вызвать повышение артериального давления. Артериальное давление повышается очень резко в ответ на выработку пролактина, а мы ощущаем жуткий холод и озноб.
Так что эта дрожь тела — есть следствие резкого повышения артериального давления, при условии, что у вас нормальная температура тела. Чаще всего происходит это именно ночью, в то время, когда повышена выработка пролактина в ответ на стимуляцию груди.
Наблюдается озноб у некоторых женщин в первые дни после родов, с приходом молока и началом грудного вскармливания. На самом деле, все медики отмечают, что действие гормона пролактина в настоящее время не изучено до конца. Слишком мало мы знаем об этом удивительном гормоне лактации.
Измеряйте давление днем, когда вы находитесь в спокойном состоянии, и ночью, когда вас знобит. Делайте это в течение нескольких дней. Вполне возможно, что ночью у вас резко повышается артериальное давление. Это можно рассматривать как вашу индивидуальную особенность, если нет никаких других жалоб.
Вот такое явление. Еще раз замечу, что температура тела у мамы в норме.
Но, если вас знобит, но давление и температура не в норме, а наоборот понижены, то срочно обращайтесь к доктору.
Если у вас горячая и красная грудь, поднялась температура, и такое чувство, будто заболеваете гриппом — тело ломит и знобит, то это признаки лактостаза или мастита. О том, как справиться с лактостазом прочитать >>>здесь .Пожалуйста, заботьтесь о своем состоянии, а особенно в первые дни после родов, когда приходит молоко, и есть риск застоев и маститов. Не пускайте на самотек, если у вас повышена температура тела и есть застой молока. Мой опыт лечения лактостаза здесь.
Если вы кормите уже давно, и ранее ничего подобного не наблюдали, а теперь вдруг вас начало знобить, то это может говорить о некоторых изменениях в организме. И возможно, что это может быть реакцией на прием лекарственных препаратов. Здесь вам уже стоит обратиться к своему доктору.
Я желаю вам волшебного материнства и успешного грудного вскармливания!
источник
Период становления лактации протекает с индивидуальными особенностями у каждой молодой мамы. Средняя продолжительность этого периода составляет от 14 дней до 8 недель. В течение данного периода женский организм подстраивается под индивидуальные потребности грудного ребенка, а также переформатирует гормональный фон под новые условия жизнедеятельности.
Немалый процент женщин сталкивается с таким негативным симптомом, как чувство озноба, которое может возникать как при условии увеличения температуры, так и на фоне нормальных температурных показателей. Для того чтобы подобрать способ борьбы с этим симптомом, важно ознакомиться с вероятными причинами его возникновения.
Как правило, чувство озноба в лактационном периоде возникает на фоне повышения температуры тела. Этот характерный симптомокомплекс формируется при таких состояниях:
- Общая интоксикация организма, возникающая на фоне попадания в организм токсических компонентов или при употреблении некачественных пищевых продуктов;
- Если молодой маме ранее выполнялось кесарево сечение, то чувство озноба и повышенная температура в лактационном периоде могут указывать на инфекционно-воспалительные осложнения данной операции;
- Послеродовой эндометрит;
- Застой грудного молока (лактостаз) или мастит;
- Респираторные вирусные инфекции.
Если у женщины в послеродовом периоде возникло чувство озноба, повысилась температура тела, и появились выделения из половых путей гнойного или кровянистого характера, то ей следует в срочном порядке обратиться к врачу гинекологу, так как в полости матки могли остаться частицы плаценты или другие ткани, спровоцировавшие гнойно-воспалительные осложнения.
После выполненного кесарева сечения женщине стоит обратить внимание на состояние послеоперационного шва. Если молодую маму беспокоит тянущая боль в области послеоперационного рубца, то речь идет об инфицировании раневой зоны с последующим нагноением. Как показывает практика, самой распространенной причиной появления озноба во время лактации является застой грудного молока (лактостаз). Это состояние именуется молочной лихорадкой кормящих женщин.
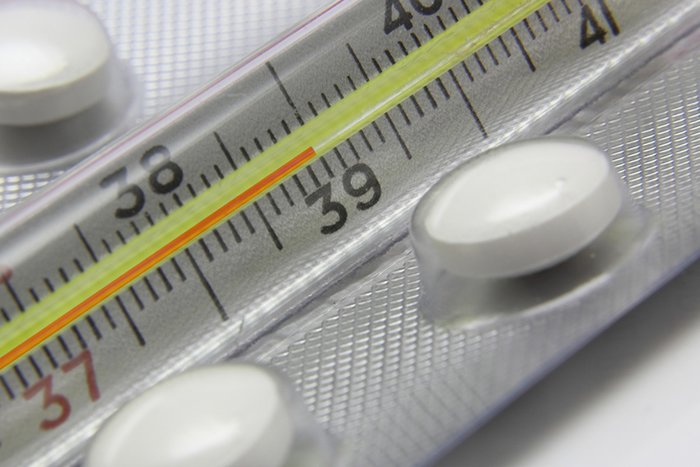
Такая клиническая ситуация развивается в период становления естественного вскармливания, когда организм женщины вырабатывает большие объемы молока, которые превосходят потребности грудного ребенка. Молочная лихорадка характеризуется резким повышением температуры тела до высоких показателей (39 и выше), сильным ознобом, сменяемым чувством жара.
Кроме того, изменения наблюдаются в самих молочных железах. Женская грудь становится плотной, визуально напряжённой, а сама женщина ощущает болезненность и чувство распирания. Минимальное прикосновение к такой молочной железе сопровождается дискомфортом и болью. При несвоевременном лечении лактостаза женщина рискует столкнуться с развитием мастита.
Терапия озноба при естественном вскармливании напрямую зависит от причины данного состояния. Если этот симптом сопровождается повышением температуры тела свыше 38 градусов, то кормящей маме необходимо принять один из жаропонижающих препаратов. При лактации допустим прием Парацетамола или Ибупрофена.
Независимо от причины возникновения озноба, категорически запрещено прибегать к самолечению антибиотиками или противовирусными средствами. Если озноб и повышение температуры тела вызвано банальной простудой, то кормящей женщине необходима консультация врача-терапевта, прием жаропонижающих препаратов, тёплое питьё и покой.
При наличии объективных признаков лактостаза или мастита молодой маме потребуется консультация врача маммолога. При отсутствии инфекционно-воспалительных осложнений женщина сможет продолжить грудное вскармливание, которое будет дополнено сцеживанием. В случае диагностирования мастита женщине могут назначить прием антибактериальных лекарственных средств и временное прекращение вскармливания.
Справиться с небольшим застоем грудного молока в молочных железах помогают такие советы:
- Если в процессе кормления ребенок не полностью опустошает молочную железу, то, во избежание застойных явлений, молодой маме следует сцедить остатки молока;
- Улучшить кровообращение в молочных железах, расширить молочные протоки и улучшить отток молока помогает самомассаж. Кормящей женщине можно 2 раза в день выполнять легкие поглаживания молочных желез по направлению от периферии к соскам. А также избегать резких нажатий и сдавливания.
Снизить интенсивность застойных явлений помогает компресс из свежего капустного листа, который предварительно охлаждают в холодильнике и разминают скалкой до появления сока. Такой компресс накладывается на молочную железу, сверху прикрывается пищевой пленкой и шерстяной тканью. Длительность удерживания компресса составляет 30-40 минут.
источник
Геморрагическая лихорадка является целой группой заболеваний, которая включает около пятнадцати отдельных самостоятельных подвидов. Все болезни имеют практически одинаковую клиническую картину. В результате геморрагического синдрома возникают кровотечения и кровоизлияния различного характера и в разных частях организма, например, венозное или артериальное. Инкубационный период составляет от двух до двадцати одного дня. Нередко он продолжается около недели.
Вызывают разные типы лихорадки всевозможные вирусы. В качестве их переносчиков выступают люди или животные. Инфицировать могут насекомые, грызуны, комары и клещи. Некоторые болезни передаются в результате контакта, через пищу, воду, быт. Также они различаются по способу заражения. Выделяют такие группы инфекций, как:
Восприимчивость кормящей мамы к заболеванию достаточно высокая. Нередко инфицируются те, кто работает на сельскохозяйственных предприятиях, в условиях дикой природы. Также высокий процент заражения составляет у тех, кто постоянно меняет место своего жительства, работников бытовых служб, которые контактируют с грызунами.
Лихорадка распространяется в определённых регионах. Существует высокий риск заражения в Аргентине, Боливии, Мали и других государствах. Поэтому причиной инфицирования могут стать путешествия, поездки в иностранные государства.
Заболевание имеет несколько стадий. Начальный период занимает от двадцати четырёх часов до семи дней, период разгара – одна-две недели. Последним этапом является выздоровление или смертельный исход.
Клиническая картина иногда может быть неспецифической. На начальных этапах развития геморрагической лихорадки характерны такие симптомы, как:
- общая интоксикация, сопровождаемая тошнотой, рвотой, головокружением;
- повышенная температура;
- расстройство сознания;
- кровоизлияния на коже точечного характера;
- учащённый сердечный ритм;
- пониженное давление.
В процессе дальнейшего развития лихорадки присутствуют дополнительные проявления. Температура тела может временно снижаться. Кормящая начинает себя чувствовать лучше. У неё нарушается сознание, появляются галлюцинации, бред. Также начинается кровоточивость со слизистых оболочек.
Диагностическое обследование основывается на клинической картине, а также информации эпидемиологического анализа. Врачом устанавливается факт укуса грызунов или насекомых, контакт с зараженным человеком или животным. Для постановки точного диагноза берется кровь на анализ, который позволяет выявить возбудитель и определить антитела к нему. Также исследуется моча, кал, берутся серологические пробы.
Прогноз зависит от того, какое течение имеет заболевание. Зачастую при своевременном и адекватном лечении удаётся полностью избавиться от инфекции. Но в противном случае возможны серьёзные осложнения. Геморрагическая лихорадка несёт в себе опасность. В результате неё могут быть поражены внутренние органы. Существуют такие осложнения, как:
- инфекционно-токсический шок,
- острая почечная недостаточность,
- интоксикация всего организма,
- кровоизлияние в жизненно важные внутренние органы,
- кома.
Существует достаточно высокий процент смертности. Летальный исход характерен в том случае, если геморрагическая лихорадка не была обнаружена вовремя. Смерть больной может наступить в результате отказа всех органов.
Обратиться к доктору кормящей маме следует при появлении первых симптомов. Самостоятельное лечение категорически запрещено, так как можно навредить не только себе, но и малышу. На период лечения следует отказаться от кормления, так как можно передать инфекцию ребёнку.
Больная должна соблюдать постельный режим до полного выздоровления. После окончания лечебного курса кормящей маме следует посещать терапевта и инфекциониста для исключения рецидивов, осложнений.
Кормящей маме прописывается постельный режим. Также ей назначается специальная диета. Пациентка должна принимать в пищу те продукты, которые легко усваиваются, имеют полужидкую консистенцию. Параллельно проводится терапия витаминами.
Нередко врачом назначается и растворы, которые вводятся больной внутривенно. Может понадобиться переливание крови или отдельных её компонентов. Кроме этого приписываются препараты железа, антигистаминные средства.
Профилактические меры проводятся для того, чтобы полностью уничтожить возбудителей заболевания, исключить укусы комаров и клещей, других насекомых, которые являются переносчиками инфекции. Лучше, если кормящая мама будет носить защитную одежду, использовать репелленты, особенно при наличии повреждений кожных покровов, через которые может проникнуть вирус.
Также если кормящая мама собралась путешествовать в тех странах, где существует высокий риск заражения, актуальной будет иммунизация. Есть вакцины практически для каждого типа лихорадок.
В жилом помещении лучше уничтожить грызунов и насекомых. Для защиты могут использоваться сетки, устанавливаемые на окна и двери. На дачных, загородных участках желательно очищать территорию от травы, кустарников.
источник

Сначала разберемся, почему же «каменеет» грудь?
Во-первых, из-за избыточного прихода молока. Обычно «кризисы» случаются на 3–4 день после родов, когда молозиво сменяется молоком, и на 9–10 день, когда молоко меняет состав и становится более жирным и густым.
Во-вторых, из-за недостаточного опорожнения молочной железы. Например, маленький ребенок ест немного, и в груди мамы остается «лишнее» молоко. Или ребенок много спит, а есть просит редко. В этом случае молоко продолжает прибывать, и может возникнуть «молочная лихорадка».
Причиной лактостаза могут стать индивидуальные особенности организма, например, узкие извилистые молочные протоки. По ним сложнее проходит молоко, и чаще образуются «пробки».
Также причинами лактостаза могут быть неправильный захват груди ребенком (в результате малыш плохо высасывает молоко), сдавливание груди (например, из-за тесного бюстгальтера, сна на животе или привычки придерживать грудь при кормлении), переохлаждение, стрессы.
Главный помощник при лактостазе – ваш малыш. Чаще прикладывайте его к груди, старайтесь, чтобы во время кормления его подбородок был как можно ближе к больному месту, кормите его и в других положениях, например, из-под мышки или лежа «валетом» (каждая мама находит свои нестандартные положения). Продолжайте кормить даже при очень высокой температуре (но следите, чтобы молоко было светлым, без гноя, в противном случае оно может навредить ребенку).
Если ребенок есть не хочет или съедает мало – обязательно сцеживайте молоко. Или наоборот: сначала сцедите, насколько возможно, а потом дайте грудь ребенку, в этом случае младенец, скорее всего, сумеет «рассосать» все болезненные комочки и уплотнения. Если он после такой «работы» не наелся, предложите ему вторую грудь.
Иногда бывает достаточно одного полноценного сцеживания, чтобы уплотнения исчезли, а температура начала падать.
Чтобы молоко лучше выходило, за 30 минут до кормления или сцеживания можно принять таблетку но-шпы, это расширит протоки. Также можно 3–5 минут подержать грудь под теплым душем или приложить к ней смоченное в горячей воде полотенце.
Наиболее «гуманный», то есть безболезненный, способ – сцеживать молоко, лежа на спине. Молоко должно литься интенсивно, «фонтанчиками». Чтобы струйки молока не разлетались в разные стороны, накрывайте грудь пеленкой или полотенцем.
Если грудь не очень болезненная, можно сцеживаться, наклонившись над ванной или раковиной. А вот с помощью молокоотсоса избавиться от уплотнений не получится. Используйте его, пока молоко льется хорошо, а доцеживайте обязательно руками, увидите: в груди, оказывается, еще много молока!
Чем можно помочь, если грудь начинает болеть? Покормите ребенка (или сцедите молоко) и на опустошенную грудь на 5–7 минут (не дольше!) приложите лед, он поможет снять отек и замедлит дальнейший приток молока к больному участку. Но будьте внимательны: прикладывать холод к полной или плохо сцеженной груди нельзя ни в коем случае! Это может привести к воспалению.
Между кормлениями к больному участку можно приложить капустный лист.
Важно ограничить количество питья и исключить все горячие напитки (включая суп), так как они вызывают приток молока. Чтобы сбить очень высокую температуру, можно принять аспирин или парацетамол. Если же температура менее 38 градусов, таблетки лучше не принимать, при правильном лечении через 12–24 часа температура должна снизиться сама.
Если к следующему приходу молока уплотнения появляются снова и температура опять «ползет» вверх, придется сцеживаться и дальше. Хотя современные медики не рекомендуют, как раньше, сцеживаться после каждого кормления, для многих кормящих матерей, переживших лактостаз, постоянное сцеживание становится единственным способом предотвратить его повторение.
Если на вторые сутки борьбы с лактостазом не наступает улучшение, необходимо обратиться к врачу – гинекологу или маммологу. Он определит, нет ли в груди воспалительного процесса, и назначит соответствующее лечение (антибиотики, препараты, уменьшающие лактацию, массаж груди ультразвуком и т.д.).
• Нельзя прекращать кормление. Ребенок – самое эффективное средство борьбы с лактостазом.
• При температуре нельзя перегревать грудь, например, делать горячие компрессы. Это может спровоцировать развитие воспаления, а также вызвать чрезмерный приток молока.
• Не рекомендуются спиртовые компрессы. Пары спирта блокируют выработку окситоцина – гормона, благодаря которому появляется молоко.
• Народный способ использовать в качестве сосущего младенца мужа или другого взрослого человека врачи также не рекомендуют.
Наталья МАТВИЕНКО, www.s-rebenkom.ru
Другие материалы раздела БЕРЕМЕННОСТЬ И РОДЫ:
Секреты кормящей мамы
Лекарственные травы при беременности
Уход за ребенком: новый взгляд на старые проблемы
Лактазная недостаточность: когда молоко не друг, а враг
Можно ли запланировать пол будущего ребенка?
Краснуха: легкая болезнь с тяжелыми последствиями
Каждая кормящая мать должна знать, что кормление грудью является не только самым волнующим и трепетным периодом в ее жизни, но еще и довольно трудным, потому что у многих женщин бывают проблемы с лактацией. Это может быть как и нехватка молока для кормления ребенка, так и его переизбыток. И все это весьма негативным образом отражается на здоровье кормящей матери. К примеру, у женщины может возникнуть молочная лихорадка.
Почему возникает молочная лихорадка у кормящей матери?
Когда грудное молоко прибывает очень быстро и не может найти выход из груди, молочные протоки закупориваются, и у кормящей женщины происходит застой молока (лактостаз). В большинстве случаев молоко начинает прибывать с удвоенным количеством в первые недели после родов, тогда, когда ребенок еще не потребляет все материнское молоко, из-за чего оно скапливается и застаивается в груди. В результате всего этого и начинается молочная лихорадка у кормящей женщины, которая возникает внезапно, казалось бы без всякого повода. Резко поднимается температура (может до 40 градусов), женщину сильно знобит, нередко озноб переходит в жар. Кормящая мама ощущает во всем организме слабость, у нее начинается головная боль. Грудь при этом сильно набухает, в ней чувствуется распирание, она становится очень болезненной, твердой на ощупь и тяжелой, как будто «каменной». Малейшее прикосновение к такой груди причиняет сильную боль. Так что, если сильно болит грудь при грудном вскармливании, у кормящей матери твердая, болезненная грудь, а также высокая температура при грудном вскармливании, то это значит, что у женщины — молочная лихорадка. Надо отметить, что у некоторых кормящих матерей этот период проходит незаметно, так как молоко приходит постепенно, а не сразу.
Что делать, если поднялась температура у кормящей матери? Как остановить молоко у кормящей матери? Что делать, если у кормящей матери молочная лихорадка? Как убрать молочную лихорадку у кормящей женщины? Дело в том, что многие женщины, которые не знают о существовании такой вот лихорадки, пугаются, начинают паниковать, не знают, что делать, им кажется, что они заболели чем-то серьезным, что это может быть опасным для малыша. Поэтому матери прекращают кормление грудью, опасаясь, что ребенок может заразиться этой непонятной болезнью через молоко. Надо сказать, что такое поведение кормящей матери неправильно в корне. В такой ситуации наоборот просто необходимо прикладывать ребенка к груди как можно чаще. Ведь самое первое что надо сделать при молочной лихорадке — это как можно скорее сцедить больную грудь, в противном случае боль будет только увеличиваться. Вот почему надо прикладывать к груди ребенка, именно он сможет помочь своей маме расцедиться менее болезненно, высосав ее молоко. В том случае, если ребенок спит, или в роддоме его не приносят кормить по какой-либо причине, а грудь уже сильно набухла, тогда женщине следует аккуратно сбрызнуть то молоко, из-за которого создается ощущение сильного напряжения в груди, при этом оставив остальное количество. Именно сбрызнуть лишнее, а не сцеживать грудь, то есть, убрать то, что создает неприятные ощущения и боль в груди. Чтобы это сделать, сначала надо аккуратно погладить всю грудь, а затем, легко прижимая, погладить ее по направлению к соску, положить четыре пальца под околососковый кружок (большой палец должен быть сверху) и легкими сжатиями сбрызнуть лишнее молоко. Как только боль в груди пройдет, этот процесс надо прекратить, а когда вновь появятся неприятные ощущения, то процедуру нужно повторить опять.
Если же по каким-то причинам кормить ребенка грудью нельзя, то молоко надо полностью сцедить каким-либо другим способом (грудь должна опустошиться полностью). Например, можно прибегнуть к помощи молокоотсоса или сцеживаться с помощью рук. Для того, чтобы разблокировать проходы для молока и помочь сцеживанию, грудь надо массажировать. Из-за сильной боли в груди это будет нелегко делать, но другим способом здесь не поможешь, ведь если грудь не массировать, то молоко может перегореть, вследствие чего в груди образуется уплотнение, удалять которое придется только хирургическим методом.
Также можно вызвать из роддома медсестру, которая окажет быструю и профессиональную помощь. Лучше все-таки воспользоваться услугами профессионала, ведь неумелое, неправильное сцеживание может привести к ухудшению положения, к тому же на нежной коже груди могут появиться отеки и синяки. Таким образом, чтобы избавиться от молочной лихорадки необходимо полностью опустошить грудь.
Если у кормящей матери сильно болит голова при молочной лихорадке, то можно принять таблетку парацетамола или анальгина, однако перед этим надо обязательно посоветоваться с врачом. Если он разрешит выпить таблетку, то лучше всего это сделать за 5 минут до кормления, в этом случае она не успеет раствориться в молоке, таким образом не принеся малышу вреда.
Если у кормящей матери высокая температура при молочной лихорадке, то надо постараться немного ее уменьшить, конечно, при этом лучше не прибегать к различным лекарственным препаратам, а делать это с помощью натуральных методов. Например, можно сделать холодное обливание, холодную клизму, также женщина может сделать обтирание водой с уксусом.
Кроме этого во время молочной лихорадки кормящая мама должна перестать принимать горячую пищу, а тем более жидкость, это необходимо для того, чтобы приток молока не увеличился еще больше. Но лучше всего — не доводить себя до такого состояния. Каждая кормящая мать должна знать, что грудь надо регулярно сцеживать (хотя бы в целях профилактики), нельзя лениться, иначе может возникнуть такая неприятная проблема, как молочная лихорадка. Особенно обязательно надо сцеживаться тем женщинам, чья грудь склонна к проблемам такого рода. И еще — в тот период, когда прибывает зрелое молоко, очень важно кормить ребенка почаще.
Таким образом, молочная лихорадка — не такая страшная болезнь, как может показаться на первый взгляд. Главное в данной ситуации не паниковать, а действовать правильно, придерживаясь рекомендаций, описанных выше.
Трещины сосков у кормящей матери
Что делать если нет молока после родов
Мастит. Молочная лихорадка.
В связи с недосцеженным или большим количеством молока у женщины может начаться «молочная» лихорадка. Она возникает внезапно: поднимается температура (иногда до 40 градусов С), женщину пробирает сильный озноб, часто переходящий в жар. Но самое болезненное — это «каменные» груди, которые сильно набухают и при малейшем прикосновении создают сильную боль.
Самое первое, что надо предпринять — это сцедить больную грудь как можно быстрее, иначе боль будет разрастаться. Молокоотсосом тут, скорее всего, не поможешь. Самой женщине своими руками тоже это будет трудно сделать, опять же из-за боли. Постарайтесь вызвать медсестру из роддома, она Вам поможет быстро и профессионально. Т.к. неумелое (читай — неправильное) сцеживание только усугубит ситуацию, добавив ко всему прочему еще синяки и отеки на нежной коже.
Также в такие моменты просто необходимо прикладывать ребенка к больной груди — он гораздо менее болезненно сможет помочь Вам расцедиться. При сильной головной боли можно выпить таблетку анальгина или парацетамола (обязательно посоветуйтесь с врачом, хотя бы из «Скорой» по телефону. ). Таблетку лучше принять за 5 минут до кормления, тогда она не успеет раствориться в грудном молоке и Ваш малыш не получит с ним лекарство.
Еще во время такой лихорадки надо прекратить прием пищи и жидкости, чтобы не увеличить приток молока. Но лучше не доводить себя до такого состояния, а не забывать регулярно сцеживаться, хотя бы для профилактики, особенно, если Ваша грудь склонна к таким проблемам.
В роддоме и дома было затрудненное ГВ и боли в груди, даже с небольшой температурой, Врач сказал что это признак долгого кормления, но мне не весело, т.к температура прошла а грудь как камнями. то ли…
со вчерашнего дня температура 37.7 , ставлю вибуркол- лезут зубы((((( ночью температура была почти 40!! такое у Славы впервые-еле сбила цефеконом, а вот скорая приезжать отказалась. я сейчас совсем одна-страшно(((((((((( сегодня весь день 37.5 держится(((( где…
Сказал вирусный фарингит. Значит от папы таки заразился,он только на ноги встал у нас. Назначил афлубин,вибуркол в попу и панадол. 4 дня. Прогулки отменяются((( Макс играет,но не очень живо,хотя попрыгать не откажется. Живет на ручках….
Разболелись не на шутку в субботу. Приехали с занятий и махом температура поднялась.В чера была врач. Ничего тольком не сказала. Может быть фарингит, а может начинается инф.мононуклеоз. Не смогла сказать почему столько температура держится. Сегодня…
14го вечером с ознобом поднялась температура 37.7, сбили детским нурофеном, т.к. меня прям прясло от холода. Ночь прошла более менее нормально, с небольшим повышением температуры, но она сама сбивалась. 15го утром температура также с дрожью…
Нам 6 месяцев, а мне как-то грустно(((
Сегодня моему мальчику исполнилось 6 месяцев, но это самый ужасный его день рождение(((В воскресенье у нас поднялась температура до 38, вызвали врачи сказали дать нурофен и выписали виферон, 4 дня температура снижалась только от жаропонижающего.Вчера…
После этой ужасной процедуры ГСГ у меня началось воспаление придатков, при чем очень сильное. Мне ничего не назначали пить после процедуры, только спазмолитики. Два дня все тянуло, пото успокоилось. А вчера началось… Сильнейшая боль и…
Не обошлось у нас без неприятностей: у Ульяны ночью поднялась температура до 38.5. Других симптомов нет. Вчера аппетит у нее был плохой, и немного водичка из носа текла. Ночью температуру сбили, вибуркол поставили. Позвонили в…
Роды были относительно болючими. Потому что все быстро закончилось так и не успев начаться))) Но последствия не заставили себя ждать. Мне сделали разрез и также у меня были внутренние швы. Мужчинка врач решил меня зашить….
Новые зубки, да ещё и такие трудные!
Не успел прорезаться пятый зубик, как на подходе ещё три… Сегодня у Лёши всю ночь была температура — сбивали Вибурколом, не помогло. В 8:00 вызвали скорую (темп. за 38), приехали две отличные тётеньки, со всех…
источник
Недостаток кальция в крови приводит к молочной лихорадке. Она проявляется у коров после отела. Заболевание возникает часто и заканчивается летальным исходом, если вовремя не принять меры.
Организм животного после родов особенно ослаблен и подвержен недугам. Животное нуждается в дополнительных витаминах, качественном питании и уходе. Для выкармливания телёнка и благополучного возобновления лактации нужно позаботиться о предупреждении лихорадки у коровы или своевременном лечении.
После появления на свет теленка корове необходим кальций для выработки большого количества молока. Он поступает в организм с кормом. Но если не обеспечить эту потребность, его нехватка будет восполняться из собственной костной ткани. Страдают вдобавок мышцы животного. У коров начинается молочная лихорадка.
Из всех заболеваний в послеродовой период данное встречается особенно часто. В большинстве своем оно наступает в нескольких случаях:
- коровы после четвертого и пятого отела, более старые;
- высокопродуктивные особи – отдельные породы животных;
- перенесшие молочную лихорадку;
- недостатки кормления;
- плохое содержание и уход.
Своевременное вмешательство в развитие послеродового заболевания может уберечь животное от гибели.
В крупных хозяйствах летальный исход отмечается в пяти процентах, но бывает, что доходит и до пятидесяти.
Примечательно, что острую форму заметить легче. Корова практически не встает и не ест. Но в более вялой форме заболевание иногда выявляется с большим запозданием. У животного могут ввалиться глаза, развиться мастит, задержаться послед, происходит отдача малого количества молока, которого едва хватает рожденным телятам. Однако буренка не остается неподвижной.
Тогда может идти речь о переходе в тяжелую стадию. Если не лечить молочную лихорадку, то желудок наполняется газами. Дышать больной становится тяжелее, потом может быть шок и гибель.
- на первых порах выздоровление наступает при оперативной постановке диагноза и инъекции раствора кальция борглюконата. В ближайшие часы корова начинает ходить и принимать корм, давать молоко;
- иногда буренке можно помочь встать, чтобы не онемели конечности. Для этого нужно подсунуть под животное надувной матрас и накачать его. С увеличением такой подстилки она начнет подниматься;
- Витамин D важен при обмене веществ кальция и фосфора. Его рекомендуют давать употреблять примерно за неделю до родов;
- в рацион вводят препараты кальция в любой доступной форме. Вводить витамины нужно осторожно, чтобы не распух язык и не поцарапать глотку.
Содержание статьи
Повышение температуры у кормящей женщины – одна из наиболее распространённых жалоб в послеродовом периоде. Появление лихорадки становится поводом для беспокойства о здоровье не только матери, но и ребёнка, которому жизненно необходимо грудное молоко. К тому же существует немало предубеждений против кормления грудью при температуре у мамы. Важно не только определить, почему возникло лихорадочное состояние, но и выбрать оптимальную тактику лечения, которое не принесёт вреда ни пациентке, ни ребёнку.
Среди причин температуры при грудном вскармливании, связанных с молочными железами, можно назвать:
- скопление избыточного количества молока, или лактостаз;
- лактационный мастит;
- погрешность термометрии.
Температура у кормящей мамы также часто обусловлена следующими причинами:
- острые респираторные инфекции (ОРИ);
- острые кишечные инфекции (ОКИ);
- послеродовые осложнения;
- обострение хронических заболеваний.
О погрешности термометрии можно говорить, когда температура тела измеряется в подмышечной (аксиллярной) впадине и остаётся в границах субфебрильных цифр. При этом никаких симптомов локальных изменений (увеличения, болезненности молочной железы, появления патологических выделений из соска) или признаков простуды (кашля, насморка) нет. Системная температура 37 °C у кормящей мамы абсолютно нормальна, поскольку аксиллярная температура при наполнении молочных желёз может быть гораздо выше субфебрильной, снижается во время кормления и уменьшения количества молока.
Чтобы избежать ошибочного выявления лихорадки, рекомендуется проводить ректальную либо оральную термометрию (в прямой кишке, во рту) или измерять температуру в локтевом сгибе.

Температура при грудном вскармливании у мамы новорождённого иногда объясняется «молочной горячкой», или лактостазом. Это состояние возникает, когда молоко застаивается в протоках молочных желёз. Патологический лактостаз, при котором присутствует бактериальная флора (патогенный стафилококк), рассматривают как скрытую стадию мастита, поскольку накопление молока, не выводящегося наружу, является основополагающим фактором развития воспалительного процесса в молочной железе.
- продукция объёма молока, превышающего потребности ребёнка;
- анатомические особенности (плоские соски, провисание груди и др.);
- отсутствие расписания кормления, самостоятельное сцеживание без необходимости;
- неправильное положение ребёнка при кормлении;
- травмирование груди;
- сон в положении на животе;
- ношение тесного бюстгальтера.
При лактостазе наблюдается:
- Отёк и увеличение грудной железы в объёме.
- Появление участков уплотнения, которые определяются пальпаторно.
- Лихорадка (температура при кормлении, до и после него выше 38–40°C).
Грудное молоко обладает свойствами пирогена (вещества, провоцирующего лихорадку) и может способствовать повышению температуры тела при грудном вскармливании в результате повреждения молочных протоков.

Что делать, если температура у кормящей мамы вызвана лактостазом? Кормить ребёнка нужно с интервалами от 1,5 до 2 часов, в том числе ночью. Рекомендуется сцеживать молоко, проводить массаж молочных желёз. Может быть показано медикаментозное снижение секреции молока (парлодел, достинекс), ультразвуковая терапия. Обязательна консультация врача для определения тактики лечения.
Лактационный мастит представляет собой воспаление грудной железы, развивающееся в период лактации. Это одна из наиболее часто встречающихся причин температуры у мамы при кормлении грудью. Существует большой перечень факторов риска развития (снижение иммунной реактивности, наличие хронической патологии, травм сосков, лактостаза, пренебрежение правилами гигиены и др.). Старт инфекционно-воспалительного процесса обусловлен проникновением бактерий (Staphylococcus aureus, Streptococcus pyogenes) через микротрещины или раны на груди.
Мастит классифицируется как:
При серозном мастите температура у кормящей матери возрастает до 38–39°C, наблюдается слабость, озноб. Молочная железа отекает и краснеет, становится болезненной. При отсутствии лечения есть риск перехода заболевания в инфильтративную форму.
Основной симптом инфильтративного мастита – наличие болезненного инфильтрата в грудной железе и покраснение кожи над ней, что у кормящей мамы сопровождается температурой выше 38 °C. Если делать анализ крови, можно обнаружить значительное повышение СОЭ, умеренный лейкоцитоз. Отмечается выраженное недомогание, головная боль. Без адекватной терапии развивается гнойный мастит.

Что делать, когда у кормящей мамы температура 39 °C? Мастит – опасное заболевание, поэтому пациентку должен безотлагательно осмотреть врач. До начала лечения выполняется забор грудного молока и выделений из молочной железы для бактериологического исследования с целью определения вида возбудителя и его чувствительности к антибактериальным средствам. Доктор Комаровский подчёркивает, что температура у кормящей матери не должна игнорироваться даже при отсутствии симптомов мастита. Существенное ее повышение является основанием к незамедлительным действиям.
При серозном мастите необходимо устранение лактостаза, при инфильтративной форме практикуется подавление лактации (бромокриптин, достинекс). Применяется также физиотерапия (ультразвук, УФО), антибактериальная терапия (оксациллин, линкомицин), антигистаминные средства (цетиризин, тавегил).
Температура у мамы при грудном вскармливании в случае гнойного мастита наблюдается до лечения, пока существует полость с гноем. Выполняется оперативное вмешательство с целью раскрытия и дренирования гнойного очага. Также требуется:
- подавление лактации;
- антибактериальная терапия (клафоран, амикацин);
- инфузионная терапия (реополиглюкин, гемодез).
Доктор Комаровский напоминает: температура при грудном вскармливании в случае отёка и покраснения груди не может быть показанием для использования горячих компрессов, грелок и любых других согревающих процедур.
Лечение температуры при кормлении у мамы проводится согласно форме мастита с учётом общего состояния пациентки.

- Массивная кровопотеря.
- Затяжные роды.
- Образование гематом в результате травмы тканей.
- Потребность в ручном отделении плаценты.
- Продолжительный безводный период.
- Выполнение оперативных вмешательств.
Тромбофлебит поверхностных вен нижних конечностей проявляется слабостью, болью тянущего характера, незначительным отёком и покраснением в области поражённого сосуда, а также субфебрильной лихорадкой – температура у кормящей матери повышается до 37–37,9 °C. Увеличиваются регионарные лимфатические узлы. Общее состояние почти не ухудшается. При осмотре можно выявить болезненный шнуровидный инфильтрат, располагающийся по ходу венозного ствола.
Тромбофлебит глубоких вен нижних конечностей обычно развивается на 2–3 неделе после родов. Пациентку беспокоит слабость, лихорадка, интенсивная боль в ноге, выраженный отёк и увеличение бедра в объёме, а также увеличение и болезненность паховых лимфатических узлов. При осмотре кожа конечности бледная, с участками цианоза, можно видеть расширение поверхностных вен.
Температура у кормящей мамы поднимается до 38–39 °C. Можно ли кормить грудью в это время? Многое зависит от состояния женщины; прекращение грудного вскармливания – крайняя мера, которая может быть рекомендована при развитии осложнений, приёме антибактериальных средств и других лекарств, проникающих в молоко и представляющих опасность для здоровья ребёнка.

- гелевые повязки с гепаринсодержащими препаратами;
- венопротекторы, венотоники (троксевазин, детралекс);
- нестероидные противовоспалительные препараты в виде мазей, гелей (кетопрофен, диклофенак);
- физиотерапию.
При быстром распространении процесса может потребоваться хирургическое лечение, антибактериальная терапия.
Что делать, если температура при кормлении спровоцирована тромбофлебитом глубоких вен? Показан строгий постельный режим, возвышенное положение поражённой конечности, назначение антикоагулянтов (гепарин, варфарин), антиагрегантов (ацетилсалициловая кислота), венопротекторов, нестероидных противовоспалительных препаратов. В острой стадии заболевания при наличии флотирующего тромба, риске осложнений проводится тромболизис (урокиназа, стрептокиназа). Также могут быть применены хирургические методы лечения.
Температура у кормящей мамы – симптом, который требует уточнения для определения наличия и вида патологического процесса. При лихорадке во время грудного вскармливания следует как можно скорее обратиться к врачу, не полагаясь на методы самолечения, способные навредить здоровью матери и ребёнка.
источник