Кожный лейшманиоз – заболевание инфекционного характера, которое вызвано появлением паразитов в организме. Поражение человека происходит обычно в странах с жарким или теплым климатом. Данная болезнь имеет множество специфических особенностей, на которых следует остановиться подробнее.
Кожный лейшманиоз еще называют болезнью Боровского. В зависимости от типа заболевания, его признаки могут отличаться. Географическое распространение в данной ситуации играет немаловажную роль. Существуют такие типы лейшманиоза:
Инкубационный период данного типа болезни кратковременный – составляет не более 4 недель. Протекает заболевание около 4-6 месяцев. Зоонозный кожный лейшманиоз проявляется такими признаками:
- новообразования на кожных покровах конической формы бордового или синюшного оттенка;
- увеличение образовавшихся бугорков в размерах;
- гнойные воспаления, перерастающие в язвы значительного размера;
- рубцевание кожных покровов после избавления от болезни.
После выздоровления у больного наблюдается стойкий иммунитет к лейшманиозу в будущем.
Наиболее распространенный тип заболевания. Инвазионная стадия и течение болезни занимают около 1 года. Поражение человека происходит в результате укуса зараженного москита. На кожных покровах образуются незначительные новообразования розоватого или красноватого оттенка. Постепенно эти образования перерастают в язвы, после чего начинают гноиться. Городская форма является наиболее распространенным заболеванием и подразделяется на такие виды:
- Туберкулоидный кожный лейшманиоз. Характеризуется медленным течением, язвы на кожных покровах образуются крайне редко. Новообразования плоские, имеют буровато-коричневый цвет. На ощупь они не твердые. По мере развития заболевания новообразования распространяются по всему телу. Локализация обычно наблюдается на лице.
- Кожно-слизистый лейшманиоз. Данная форма заболевания имеет вялотекущий характер. Новообразования распространяются и увеличиваются очень медленно. Но, несмотря на это, появившиеся изъязвления на кожных покровах также медленно заживают. Поражение постепенно происходит не только на кожных покровах, но и на слизистых оболочках носоглотки, губ, хрящевой ткани ротовой полости.
Как выглядит кожный лейшманиоз в период его активного развития, можно увидеть на фото.
Жизненный цикл паразита, вызывающего лейшманиоз, начинается с диких грызунов или птиц. Его переносчиками являются москиты, которые обитают в теплых городских подвалах или гнездах диких птиц. Чаще всего поражение человека происходит в результате укуса зараженного москита. Также в некоторых регионах, особенно социально неразвитых, наблюдаются такие способы заражения:
- укусы диких грызунов, таких как суслики;
- укусы бродячих собак.
Данное заболевание не всегда активно развивается у людей – некоторые имеют стойкий иммунитет. В группу риска входят люди, у которых наблюдаются:
- Недостаточные социально-экономические условия жизни. Плохие жилищные условия или антисанитария дома повышают риск развития заболевания.
- Плохое питание. Оно провоцирует сильное ослабление иммунной системы.
- Климатические изменения.
Особенно лейшманиоз распространен в Южной Азии, Африке, Америке. Это связано с благоприятным климатом для развития и выносливости паразитов, вызывающих данное заболевание. Кожный лейшманиоз требует незамедлительного лечения, поскольку поражение может распространиться и на внутренние органы. Такая болезнь носит название висцеральный лейшманиоз.
Для того чтобы идентифицировать заболевание, специалист в этой области проводит такие мероприятия по диагностике:
- Детальный опрос пациента. На данном этапе доктор выясняет симптоматику, жалобы, нахождение пациента в других странах в последнее время.
- Осмотр кожных покровов. Для лейшманиоза характерны новообразования красноватого оттенка или появление гнойных язв.
- Анализ крови. Наиболее информативный способ диагностики, поскольку помогает безошибочно обнаружить заболевание.
- Лабораторное исследование содержимого язв. Его результат помогает идентифицировать возбудителя болезни.
На основе проведенных исследований доктор устанавливает корректный диагноз, после чего назначает наиболее эффективное лечение.
Важно помнить! Человек, который только вернулся из путешествия в другую страну, при первых же недомоганиях должен обратиться к врачу! Это поможет выявить заболевание на ранней стадии его развития.
Терапия при кожном лейшманиозе назначается в зависимости от степени тяжести заболевания. На ранней стадии его развития специалист прописывает такие медикаментозные препараты:
- Мепакрин;
- Мономицин;
- Уротропин;
- Сульфат берберина.
Эти лекарства вводятся в организм внутримышечно. Также полезно будет использование кремов или мазей на основе вышеуказанных компонентов.
На стадии, когда уже образовались язвы на кожных покровах, лечение заключается в использовании Мономицина и Аминохинола. Схема лечения зависит от возраста и массы тела пациента. Также в этот период применяется лазеротерапия для лучшего заживления изъязвленной кожи.
Важно знать! Для более быстрого выздоровления требуется строго придерживаться назначений лечащего врача!
Нетрадиционная медицина предлагает множество рецептов, которые помогут избавиться от появившихся язв. Они подходят только в качестве дополнительного метода воздействия, поскольку причина болезни лечится изнутри. Преимуществом народных средств является возможность их приготовления в домашних условиях.
Для приготовления раствора потребуется 50 г коры ивы, которую следует залить 1 л воды. Поставить вариться на маленьком огне на протяжении 20 минут. После этого полученный отвар нужно немного остудить и процедить. Использовать в качестве раствора для компресса, который следует делать на ночь.
Сухие цветки пижмы измельчить до консистенции порошка, добавить несоленое сливочное масло в пропорции 1:4. Тщательно перемешать ингредиенты. Наносить на пораженные участки кожных покровов 2 раза в день.
Следует взять 1 ст. л. ромашки лекарственной, которую нужно залить 1 стаканом кипящей воды. Оставить настаиваться до полного охлаждения. Приготовленный настой процедить и делать компрессы на его основе.
Для лечения этим растением потребуется сок с его мякотью. Этим соком требуется обрабатывать пораженные язвами участки кожи 2 раза в день. Не смывать.
Чтобы приготовить мазь на основе этого полезного растения, потребуется 1 ст. л. измельченных в порошок его сухих листьев. Добавить 30 г вазелина, тщательно перемешать. Полученной мазью обрабатывать больную кожу 3 раза в день. Также можно делать компрессы на основе отвара календулы, поскольку это растение обладает противовоспалительным и восстанавливающим эффектом.
Важно помнить! Перед использованием лекарств народной медицины для лечения кожного лейшманиоза требуется посоветоваться с доктором!
Длительное игнорирование лейшманиоза может привести к крайне неприятным последствиям, а именно:
- дефекты на кожных покровах в виде рубцов и шрамов;
- необратимое поражение хрящевых тканей;
- деформация костных тканей.
Инфицирование хрящевых и костных тканей происходит редко, но, тем не менее, эта болезнь требует незамедлительного и долгого лечения. Это поможет избежать таких неприятных последствий.
В качестве профилактики кожного лейшманиоза требуется проводить такие мероприятия:
- лечение или уничтожение зараженных лейшманиозом животных;
- облагораживание пустынных территорий, устранение свалок;
- осушение влажных помещений – особенно это касается подвалов;
- использование средств, препятствующих укусам комаров;
- иммунологическая защита людей, выезжающих в другую страну.
Также обезопасить людей от поражения их организма лейшманиозом поможет регулярная дезинфекция помещений.
источник
Лейшманиоз – паразитарное природно-очаговое заболевание, распространенное в странах с тропическим и субтропическим климатом, которое вызывается паразитами рода Leishmania, передающимися человеку через укусы москитов, и характеризующееся поражением внутренних органов и кожных покровов.
Лейшманиоз вызывают семнадцать видов паразитов рода Leishmania.
Переносчиками инфекции являются москиты. Очаги лейшманиоза чаще встречаются в Африке и Южной Америке.
Москиты инфицируются, питаясь кровью больных животных, а затем переносят ее людям.
Выделяют две основные формы заболевания:
- Кожный лейшманиоз – поражаются кожа и подкожные ткани;
- Висцеральный лейшманиоз – поражается ретикуло-эндотелиальная система.
Каждая из этих форм, в свою очередь, подразделяется на зоонозы и антропонозы.
Кожный лейшманиоз представлен болезнью Боровского, ашхабадской, пендинской язвами, эфиопским кожным лейшманиозом, багдадским фурункулом.
Зоонозные висцеральные лейшманиозы: лихорадка дум-дум, детский кала-азар, носоглоточный лейшманиоз.
Антропонозный висцеральный лейшманиоз – индийский кала-азар.
Проявляются симптомы лейшманиоза через 3-12 месяцев после момента заражения. Симптомы в азиатском регионе проявляются в 75 % случаев в первый месяц после того, как произошло заражение.
Восточно-африканский висцеральный лейшманиоз распространен в Восточной Африке, проявляется поражениями кожи в форме узлов, которые часто изъязвлены, затем происходит поражение внутренних органов.
Индийский висцеральный лейшманиоз (лихорадка ассамская, кала-азар, лихорадка дум-дум) распространен в Бангладеш и Восточной Индии; проявляется потемнением кожи, объясняющимся поражением коры надпочечников.
Средиземноморско-среднеазиатский висцеральный лейшманиоз (средиземноморский детский кала-азар) распространен в Северной Африке и Южной Европе, Средней Азии, на северо-западе Китая и Ближнем Востоке. Первые симптомы лейшманиоза проявляются высокой температурой и увеличением лимфоузлов.
Висцеральный лейшманиоз проявляется лихорадочными приступами, которые угасают в течение 2–8 недель. Потом приступы повторяются, но нерегулярно. К ним присоединяется диарея, наблюдаются отеки, увеличиваются селезенка и печень. Нередко наблюдается анемия.
Кожный лейшманиоз характерен для влажных лесов Южной и Центральной Америки. Первые симптомы лейшманиоза этой формы проявляются через 7-28 дней после укуса.
Кожно-слизистый бразильский лейшманиоз, распространенный в лесах Южной Америки, как правило, протекает с распространенным поражением кожи и слизистых оболочек, в некоторых случаях с глубоким разрушением хрящей и мягких тканей.
Лейшманиоз Ута, распространенный в высокогорьях Южной Америки, характеризуется образованием язв, которые рубцуются на протяжении года.
Диффузный кожный лейшманиоз по своим симптомам не отличаются от африканских и азиатских типов кожного лейшманиоза. Характеризуется образованием хронических безболезненных язв на ушах и шее.
Болезнь Боровского распространена в районах, которые граничат с пустынями. Инкубационный период болезни 2 недели — 5 месяцев. Симптомы лейшмониоза этого вида проявляются поражениями на открытых участках тела, которые имеют склонность к изъязвлению и центробежному распространению.
Антропонозный кожный лейшманиоз распространен в городах Ближнего и Среднего Востока, Средиземноморья, западной части Индостана. Отличается длительным инкубационным периодом.
Зоонозный кожный лейшманиоз распространен в оазисах полупустынь и пустынь Средней Азии, Ближнего Востока, Африки и Индии. Имеет короткий инкубационный период.
Для кожного лейшманиоза характерны деформирующие безболезненные поражения носа и рта, которые распространяются на соседние участки тела. Могут появляться эрозивные и грибовидные язвы на языке, слизистой носа и щек. Через несколько лет после самопроизвольного исчезновения первичных очагов возможно развитие рецидивов.
Могут происходить разрушение твердого неба, носовой перегородки, поражения глотки. Заболевание сопровождается снижением веса и лихорадкой.
Для диагностики заболевания проводятся: общий анализ крови, биохимический анализ крови, выделение возбудителя лейшманиоза из язв и бугорков (кожный лейшманиоз), посев крови на стерильность, биопсия лимфоузлов, печени, селезенки (при необходимости), серологические исследования.
При лечении лейшманиоза в висцеральной форме применяются препараты на основе пятивалентной сурьмы: Глюкантим, Пентостам, Солюсурмин.
При кожном лейшманиозе на ранней стадии проводится обкалывание бугорков мепакрином, мономицином, уротропином, сульфатом берберина; также используются примочки и мази с этими средствами. Если язвы уже сформировались, то больному назначают инъекции мономицина. Также применяется лазерное облучение язв. Препараты на основе пятивалентной сурьмы назначают только в тяжёлых случаях.
При рецидиве лейшманиоза или неэффективности лечения проводится повторный курс инъекций.
Радикальным методом лечения лейшманиоза в случаях, когда лекарственная терапия не дает нужного эффекта, является спленэктомия. Гематологические показатели при этом быстро нормализуются, но возрастает риск появления новых инфекций.
При кожной форме, кроме вышеназванных методов, для лечения лейшманиоза используются УФО и местные прогревания кожи.
Профилактические мероприятия по борьбе с лейшманиозом включают:
- борьбу с носителями лейшманий, которая заключается в проведении дератизационных мероприятий, благоустройстве населённых пунктов, ликвидации мест обитания москитов (свалок, пустырей), осушении подвалов, обработке жилых, надворных и животноводческих помещений инсектицидами;
- использование репеллентов, а также механических способов защиты от москитов;
- обезвреживание источников инвазии после обнаружения больных лейшманиозом. В небольших коллективах используется химиопрофилактика хлоридином (пириметамином) на протяжении всего эпидемического сезона;
- иммунную профилактику лицам, которые планируют посещение опасных в отношении заражения лейшманиозом районов, и неимунную – населению, находящемуся в очагах инфекции.
источник
Лейшманиоз — заболевание, вызываемое простейшими рода лейшмании, переносчиками которых являются москиты.
Это род паразитических одноклеточных животных. В организме теплокровного животного они находятся в стадии безжгутиковой внутриклеточной формы. В организме переносчика и на питательных средах существуют в жгутиковой форме.
Жизненный цикл лейшманий протекает со сменой хозяев — позвоночного животного или человека и москита.
Москит (переносчик заболевания) — это мелкое двукрылое насекомое величиной 1,2-3,7 мм. Он заражается при кровососании инфицированного позвоночного животного или человека. В кишечнике насекомого лейшмании развиваются, размножаются и в течение недели превращаются в заразные формы, которые концентрируются в передних отделах кишечника и хоботке москита.
При повторном кровососании заразные формы (промастиготы) от москита попадают в кровь позвоночного хозяина, поглощаются иммунными клетками. Там они развиваются и размножаются. Клетки, переполненные паразитами, разрушаются, паразиты захватываются другими клетками, где процесс размножения повторяется.
В теплых странах москиты активны круглый год. Это сумеречные и ночные насекомые. В течение 2-3 недель жизни самки питаются кровью и 2-3 раза откладывают яйца.
Основным природным резервуаром паразита являются грызуны и представители семейства псовых.
Существует несколько видов лейшманиоза.
Заболевания, характерные для Европы, Азии, Африки:
- индийский висцеральный (кала-азар),
- средиземноморско-среднеазиатский,
- детский висцеральный,
- зоонозный (сельский) кожный,
- антропонозный (городской) кожный,
- мексиканский кожный.
Для Америки характерны свои виды лейшманиоза:
- мексиканский (язва Чиклеро),
- перуанский (Ута),
- гвианский (лесная фрамбезия),
- панамский,
- кожно-слизистый (эспундия).

Чаще болеют дети 5-9 лет. Переболевшие приобретают стойкий и длительный иммунитет. Повторные заболевания практически не регистрируются. У больных СПИДом лейшманиоз приобретает злокачественное течение и приводит к гибели.
В месте укуса зараженного москита, который является переносчиком заболевания, на коже образуется опухоль. Лейшмании, размножаясь, проникают в лимфатические узлы, затем перемещаются в селезенку, костный мозг, печень, лимфатические узлы кишечника и других внутренних органов.
В результате нарушается работа этих органов и они увеличиваются в размерах. В наибольшей степени поражается селезенка, прогрессирует анемия, которая усугубляется поражением костного мозга.
В ряде случаев у больных развивается так называемый посткала-азарный кожный лейшманиоз — появление на коже лица и других частей тела узелков и пятнистых высыпаний, которые содержат лейшмании. Эти образования сохраняются долгие годы, и больной продолжает оставаться источником заражения на долгое время.
Инкубационный период составляет от 3 недель до 12 месяцев, в редких случаях может достигать до 2-3 лет. Начинается заболевание постепенно.
В период развития заболевания наблюдаются:
- волнообразная лихорадка,
- увеличение селезенки,
- увеличение печени,
- увеличение лимфатических узлов,
- диарея,
- потемнение кожи,
- кровоизлияния в кожу и слизистые оболочки,
- носовые и желудочно-кишечные кровотечения.
При пальпации печень и селезенка плотные, безболезненные.
У ВИЧ-инфицированных заболевание протекает злокачественно и сопровождается невосприимчивостью специфических лечебных препаратов.
Диагноз устанавливают на основе характерных симптомов и подтверждают лабораторными исследованиями.
Лейшмании обнаруживаются в мазках пунктата костного мозга, селезенки или печени. В периферической крови лейшмании находят крайне редко.
Для лечения используют препараты пятивалентной сурьмы — солюсурьмин или меглумина антимонат. Курс лечения — 30 суток. При рецидиве заболевания повторяют через 14 дней.
При тяжелом течении или неэффективности лечения препаратами сурьмы используют препараты второй линии — амфотерицин (для взрослых) и паромомицин (для взрослых и детей).
Другое название — детский лейшманиоз. Заболевание распространено в странах Средиземноморья, единичные случаи зарегистрированы в Азии, Закавказье и Крыму.
Инкубационный период составляет от 1 месяца до 1 года.
Основными отличительными признаками заболевания являются:
- отсутствие кожных высыпаний,
- воспаление лимфатических узлов,
- боли в животе,
- приступы кашля.
Часто сопровождается бактериальной пневмонией. Кожные покровы бледные, имеют землистый оттенок.
Острая и подострая формы встречаются редко, в основном у маленьких детей. Протекают эти формы заболевания тяжело, требуют немедленного лечения и характеризуются резким истощением больного, снижением мышечного тонуса, появлением фурункулов, язвенными поражениями полости рта.
Наиболее частая форма болезни — хроническая, которая наблюдается в основном у детей старшего возраста, реже у взрослых. Эта форма характеризуется более легким течением, приступы сменяются долгими периодами нормального самочувствия. При своевременном лечении наступает полное выздоровление. Даже увеличенные печень и селезенка быстро уменьшаются до нормальных размеров.
Значительное количество случаев заражения протекает бессимптомно или в стертой форме, может наступить спонтанное выздоровление.
У людей с иммунодефицитом, особенно у ВИЧ-инфицированных, болезнь развивается быстро и протекает очень тяжело, плохо поддается лечению и часто приводит к быстрой гибели больного.
Лечение такое же, как при индийском висцеральном лейшманиозе.
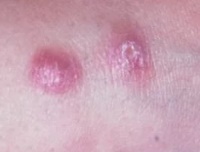
Человек не является источником заражения. Основной природный резервуар инфекции — грызуны.
После перенесенного заболевания вырабатывается стойкий пожизненный иммунитет ко всем формам кожного лейшманиоза. Например, на юге Туркменистана большинство местного населения переболевает в детском возрасте.
- Заболевание начинается с появления на месте укуса москита бугорка величиной 2-4 мм, окруженного ободком воспаленной кожи.
- На второй день он увеличивается до 8-10, иногда до 15 мм в диаметре.
- Одновременно увеличивается воспалительный отек кожи вокруг него.
- Через 1-2 недели в центре появляется язва с крутыми обрывистыми краями диаметром 2-4 мм.
- Дно язвы неровное, покрытое желтовато-серым или желтовато-зеленым налетом.
- Язвы могут быть множественные при многократных укусах.
- Язвы малоболезненны, однако боли возникают при перевязках или при случайных травмах язв (ударах, нажатии).
- Появление выраженной болезненности язв свидетельствует о присоединении вторичной бактериальной патогенной инфекции.
- На 2-3 месяце язвы очищаются от гноя.
- На 2-6 месяце начинается их рубцевание.
Если заболевание не очень беспокоит больного и не осложняется инфицированием язв, то лечение не проводят, предоставляют болезни естественное развитие.
Препараты используются при осложнении заболевания воспалением лимфатических узлов.
Самым эффективным методом предупреждения заболевания является вакцинация.
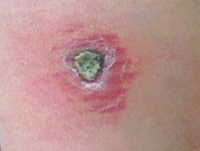
Источником заражения является больной человек, дополнительный резервуар — -собаки.
Заболевание встречается в течение всего года. Среди местного населения болеют преимущественно дети, среди приезжих — люди всех возрастов.
Инкубационный период колеблется от 2-4 месяцев до 1-2 лет, иногда продолжается до 4-5 лет.
По прошествии этого периода на месте укуса зараженных москитов (чаще на лице и верхних конечностях) появляются малозаметные единичные, реже множественные, бугорки (лейшманиомы) диаметром 2-3 мм с гладкой, блестящей поверхностью.
Они медленно увеличиваются и через 3-4 месяца достигают 5-10 мм в диаметре, приобретая красновато-буроватый цвет с синюшным оттенком.
После нескольких месяцев бугорки могут рассосаться. Однако такое течение заболевания встречается редко.
Как правило, на поверхности бугорка образуется чешуйка, которая затем превращается в в плотно прикрепленную к бугорку желтовато-буроватую корочку.
После отпадения или насильственного снятия корки обнаруживают кровоточащую эрозию или язву. На протяжении длительного времени язва покрыта плотной коркой.
Через 2-4 месяца постепенно начинается рубцевание язв, которое заканчивается в среднем через год после появления бугорка. В некоторых случаях заболевание затягивается на 2 года и более.
У 10% больных развивается вялотекущий хронический туберкулоидный рецидивный кожный лейшманиоз. По симптомам он напоминает туберкулезную волчанку и может длиться десятилетиями. Предположительно причиной этого осложнения является иммунодефицит.
Другим осложнением является пиодермит, развивающийся вследствие присоединения вторичной инфекции.
Прежде всего выясняется находился ли пострадавший в районах распространения этого паразита.
Проводится анализ тканей, взятых из края поражения.
Если заболевание не очень беспокоит больного, то лечение не проводят. На ранних стадиях образования бугорков их можно обработать специфическими препаратами или мазями, содержащими хлорпромазин (2%), паромомицин (15%) или клотримазол (1%).
Лечение туберкулоидного лейшманиоза такое же, как висцерального лейшманиоза, но он плохо поддается терапии. Часто необходимы повторные курсы в комбинации с иммуностимуляторами, витаминами и общеукрепляющими препаратами.
Н2Мексиканский кожный лейшманиоза
Этот вид заболевания распространен в странах Латинской Америки, Мексике, Перу, США.
Иммунитет после перенесенной болезни нестойкий.
Инкубационный период составляет от 2-3 недель до 1-3 месяцев.
Болезнь обычно протекает в относительно легкой форме, образуется одна лейшманиома на открытых, доступных для нападения частях тела. Она заживает без осложнений через несколько месяцев.
Однако при возникновении лейшманиомы на ушной раковине (40% случаев)болезнь принимает длительное, хроническое течение и приводит к деформации ушной раковины.
Известны единичные случаи образования глубоких язв и разрушения хряща носа.
Диагностика и лечение такие же, как при кожном лейшманиозе Европы (городском лейшманиозе).
источник
Кожный лейшманиоз – это инфекционная болезнь, вызываемая простейшими и сопровождающаяся поражением кожных покровов, реже слизистых оболочек. Характерным признаком являются язвы на месте внедрения возбудителя. Температурная реакция организма варьируется в широких пределах, другие признаки заболевания выявляются очень редко. Диагностика базируется на обнаружении возбудителя и антител к нему. Лечение проводится с помощью этиотропных препаратов и симптоматических мероприятий. В некоторых случаях необходимо хирургическое вмешательство, криодеструкция или лазеротерапия.
Кожный лейшманиоз (болезнь Боровского) представляет собой инфекцию, передающуюся преимущественно трансмиссивным путем. Эта болезнь известна с древности, впервые была описана английским врачом Пококом в 1745 году. Более полную клиническую характеристику нозологии дал русский хирург Боровский в 1898 году. Сам возбудитель – лейшмания – обязан своим названием английскому патологу Лейшману, который в 1903 году описал этого простейшего практически параллельно с итальянским исследователем Донованом. Патология распространена в тропических странах, сезонность связана с активностью переносчиков – с мая по ноябрь.
Возбудитель инфекции – паразит Leishmania, относящийся к простейшим. Самыми распространенными видами являются L. tropica, L. major, L. aethiopica, L. infantum, L. mexicana, L. amazonensis, L. braziliensis. Резервуарами паразитов в природе служат москиты, енотовидные собаки, ленивцы, грызуны, лисы и дикобразы. Основным способом заражения является трансмиссивный путь, реализуемый с помощью переносчиков – москитов, реже песчаных мух.
Микроорганизм нуждается в смене двух хозяев для размножения, при этом безжгутиковая фаза развития проходит в организме людей либо животных, а жгутиковая – в пищеварительном тракте самки москита. При укусе переносчик срыгивает в ранку лейшманий, которые внедряются в толщу кожи. Другие пути инфицирования (вертикальный, при гемотрансфузиях и оперативных вмешательствах) встречаются редко. Группами риска по кожному лейшманиозу являются дети, сельские жители, путешественники, ВИЧ-инфицированные лица и онкологические больные. Чаще всего заболевают молодые мужчины и пожилые женщины.
После проникновения в толщу дермы лейшмании поглощаются макрофагами, внутри которых могут размножаться. Для контроля репликации возбудителя в организме CD8 + Т-лимфоциты в большом количестве продуцируют фактор некроза опухоли и интерферон гамма, с помощью которых пораженные клетки кожи и макрофаги начинают индуцировать производство собственных микробицидных эффекторов, способных уничтожать лейшманий. CD8 + -лимфоциты играют значительную роль в патогенезе болезни – они активно уничтожают пораженные клетки, но не действуют на самих внутриклеточных паразитов.
Роль В-лимфоцитов изучается; ряд исследований показали возможность длительной персистенции заболевания из-за стимуляции В-лимфоцитами CD4 + -клеток и возникновения избыточной продукции как провоспалительных, так и регуляторных цитокинов. При гистологическом исследовании обнаруживаются воспалительные инфильтраты переменной интенсивности с диффузным или очаговым распределением, характеризующиеся преобладанием лимфоцитов, гистиоцитов и плазматических клеток с зонами спонгиоза, паракератоза и псевдоэпителиоматозной гиперплазии. В области поражения определяются язвы, очаговая зона некроза и хорошо организованные гранулемы.
Кожный лейшманиоз может быть распространенным (диффузным) либо локализованным. Реже встречается кожно-слизистая форма болезни (эспундия), при которой происходит поражение слизистых оболочек рта и носоглотки. В отдельных случаях в процесс вовлекаются дыхательные пути, в частности – гортань. При этом варианте течения возникает обезображивание и деформация лица, возможна гибель от дыхательной недостаточности. Сохраняется деление болезни на городской и сельский лейшманиоз – считается, что при первом типе течение язвенного процесса медленнее, чем при втором, а заражение происходит из-за больных собак и грызунов соответственно.
Инкубационный период городской формы патологии длится от 10 суток до года, чаще – 3-5 месяцев; для сельского варианта время инкубации может сокращаться до 1-8 недель. Начало болезни постепенное, с лихорадкой до 38°C. Острый дебют характерен для маленьких детей и ВИЧ-позитивных пациентов, часто приводит к кожно-висцеральному поражению и гибели. На месте укуса москита появляется бурого цвета бугорок, который постепенно вырастает до 2-х и более сантиметров, покрывается мелкими чешуйками (лейшманиома). Затем образование продолжает свой рост и через полгода изъязвляется с появлением характерного слизисто-гнойного отделяемого. Заживление язвы завершается образованием рубца.
Сельская форма болезни протекает гораздо быстрее и агрессивнее: лейшманиомы практически сразу переходят в язвенную стадию с формированием дочерних бугорков, через 2-4 месяца дно язвы начинает напоминать рыбью икру и центробежно заживать с появлением рубцового дефекта. Лимфатические сосуды воспаляются, пальпируются в виде твердых узлов-бусин, часть из которых вскрывается. После перенесенного городского кожного варианта в редких случаях отмечается хроническое течение процесса с образованием небольших бугорков около рубца, которые не изъязвляются и могут персистировать всю жизнь человека.
Наиболее частыми осложнениями несвоевременно диагностированного кожного лейшманиоза являются участки гиперпигментации и рубцы на месте лейшманиом. Помимо косметического дефекта рубцовые изменения могут приводить к инвалидности (особенно при расположении на слизистых). Реже встречаются кровотечения, вызванные расплавлением сосуда на дне язвы, и вторичные гнойные процессы. При длительном течении, обширном поражении, коморбидной патологии возможно формирование хронической венозной недостаточности, лимфостаза и рецидивирующей рожи. При вовлечении надгортанника может наблюдаться ложный круп.
Диагноз кожной формы лейшманиоза верифицируется инфекционистом, по показаниям назначаются консультации других специалистов. Обязательным является тщательный сбор эпидемиологического анамнеза на предмет пребывания в тропических зонах. В ходе диагностического поиска применяются следующие инструментальные и лабораторные методики:
- Физикальное исследование. Поражение кожи при лейшманиозе визуализируется как язвенный дефект с приподнятыми краями, краевыми «карманами» и гнойно-серозным отделяемым. Дно образования может быть зернистым, форма – неправильная. Иногда видны дочерние папулы. Пальпируются воспаленные лимфатические сосуды в форме плотных узловатых тяжей. Регионарные лимфоузлы увеличиваются редко.
- Лабораторные исследования. В общеклиническом анализе крови маркеры кожного лейшманиоза отсутствуют. При присоединении вторичной инфекции возможен лейкоцитоз, при переходе в висцеральную форму – анемия, тромбоцитопения. Биохимические показатели обычно находятся в пределах нормы. Изменения в общем анализе мочи нехарактерны.
- Выявление инфекционных агентов. ПЦР-исследование отпечатков кожных язв и гистологических материалов папул позволяет обнаружить лейшманий. Для определения возбудителя проводится микроскопия, посев биологических препаратов, биопробы. ИФА крови свидетельствует о наличии антител к возбудителю. Внутрикожная проба Монтенегро является косвенным методом подтверждения диагноза, используется в период выздоровления.
- Инструментальные методики. Рентгенография или КТ органов грудной клетки показана пациентам с подозрением на туберкулезное поражение. УЗИ лимфатических сосудов и узлов выполняется с целью дифференциальной диагностики, сонография мягких тканей рекомендована при выраженном отеке. УЗИ органов брюшной полости необходимо при подозрении на сочетание с висцеральной формой болезни.
Дифференциальную диагностику кожного лейшманиоза проводят с сибирской язвой, дермальной формой чумы, туберкулеза и туляремии. Эти заболевания имеют проявления в виде язвенных дефектов: болезненные (чума), с некротическими зонами (сибиреязвенные), шелушащимися краями (туляремия). Сифилитический шанкр обычно располагается на половых органах и слизистых, безболезненный, твердый. Псориатические бляшки представляют собой участки воспаленной кожи с серебристым шелушением. Системная красная волчанка классически манифестирует в виде макулопапулезной «бабочки» на лице, реже в виде красных дисков с шелушением.
Пациенты с кожными формами болезни не нуждаются в стационарном лечении. Постельный режим показан при выраженной лихорадке, болевом синдроме и гнойных осложнениях. Специальная диета не разработана, из-за возможных лекарственных побочных эффектов рекомендуется отказаться от приема алкоголя, наркотических средств и никотина, исключить на время лечения трудноперевариваемую пищу (жирное, жареное, маринады). Показана местная антисептическая обработка язв, полоскание рта и промывание носовых ходов при расположении очагов на слизистых, применение стерильных повязок с ежедневной сменой.
Специфическое антипротозойное лечение осуществляется с учетом вида возбудителя преимущественно препаратами пятивалентной сурьмы (натрия стибоглюконата). Возможно использование милтефозина, пентакарината, липосомального амфотерицина В. Системное применение этих средств сопряжено с риском развития побочных эффектов, поэтому в настоящее время ведется изучение местных медикаментов (кремы, мази) в качестве дополнения к основной терапии. Симптоматическое лечение подразумевает прием жаропонижающих, обезболивающих, дезинтоксикационных и других препаратов. При резистентности лейшманиоза проводится спленэктомия.
Местное лечение лейшманиозных кожных язв неразрывно связано с тепловым воздействием, поскольку возбудители крайне чувствительны к высоким температурам. Среди подобных методов терапии распространена радиочастотная, преимущество которой заключается в отсутствии повреждения здоровой кожи в процессе применения. Используется фотодинамическая и прямая электрическая терапия, инфракрасная стимуляция, лазеролечение. Существуют описания единичных случаев полного излечения от кожного лейшманиоза с помощью местных методик как монотерапии нозологии у ВИЧ-позитивных и иных иммуносупрессивных пациентов.
Прогноз при кожном лейшманиозе при отсутствии осложнений обычно благоприятный. До 85% случаев болезни заканчиваются выздоровлением; для заболевания характерно циклическое течение и естественная реконвалесценция. Летальных случаев лейшманиоза данного вида не зафиксировано. Среди ВИЧ-инфицированных и других лиц с иммунным дефицитом даже слабопатогенные штаммы лейшманий могут вызывать висцеральную патологию. Продолжительность неосложненного сельского типа лейшманиоза кожи составляет не более 3-6 месяцев, городского – до 2 лет. Лечение продолжается в течение 20-30 дней, допускается проведение терапии сроком до двух месяцев.
Специфическая профилактика показана всем выезжающим в эндемичные зоны, рекомендуется проводить вакцинацию в зимне-осенний сезон и не позднее 3-х месяцев до планируемой поездки. Главным средством неспецифической профилактики является борьба с переносчиками: осушение подвалов и овощехранилищ, инсектицидная обработка, использование репеллентов. Важна своевременная диагностика, изоляция и лечение больных, установка в палатах противомоскитных сеток. Рекомендуется плановая вакцинация домашних собак, борьба с городскими свалками, дератизация и отстрел больных диких животных.
источник
Висцеральный лейшманиоз — общее инфекционное заболевание, вызываемое особым видом простейших (Leishmania donovani) при заражении ими человека переносчиками инфекции — москитами; характеризуется длительным течением, ремиттирующей лихорадкой, общей кахексией, прогрессирующей анемией и резким увеличением селезенки.В Месопотамии, Малой Азии, в странах побережья Средиземного моря болезнь встречалась со времен глубокой древности. В Средней Азии болезнь издавна известна под названием «калаазар».
Механизм передачи – трансмиссивный. При висцеральных формах лейшманиоза у человека паразиты обычно малодоступны для москитов, поэтому больной редко служит источником инвазии. Исключение составляет индийский кала-азар, при котором лейшмании нередко обнаруживают в крови и кожных поражениях, развивающихся в исходе заболевания. Лейшмании попадают в организм москита при сосании крови заражённого человека или животного, в желудке которого через несколько часов амастиготы превращаются в промастиготы. Заразными москиты становятся через 5-8 сут после попадания заражённой крови в желудок и остаются носителями лейшмании пожизненно. Развитие москитов реализуется путём полного метаморфоза: яйцо-личинка-куколка-имаго. Отмечены случаи передачи лейшмании при гемотрансфузиях.
Висцеральный лейшманиоз (кала-азар)
Зоонозные: средиземноморско-среднеазиатский (детский кала-азар), восточно-африканский (лихорадка дум-дум), кожно-слизистый лейшманиоз (лейшманиоз Нового Света, носоглоточный лейшманиоз).
Антропонозный (индийский кала-азар
Висцеральный средиземноморско-азиатский лейшманиоз.
Инкубационный период. Варьирует от 20 дней до 3-5 мес, в редких случаях до 1 года и более. У детей раннего возраста и редко у взрослых задолго до общих проявлений болезни возникает первичный аффект в виде папулы.
Начальный период заболевания. Характерны постепенное развитие слабости, снижение аппетита, адинамия, бледность кожных покровов, небольшое увеличение селезёнки. Незначительно повышается температура тела.
Период разгара. Обычно начинается с подъёма температуры тела до 39-40 °С. Лихорадка принимает волнообразный или неправильный характер и длится от нескольких дней до нескольких месяцев со сменой эпизодов высокой температуры и ремиссий. В отдельных случаях температура тела в течение первых 2-3 мес бывает субфебрильной или даже нормальной.
При осмотре больных определяют полилимфаденопатию (периферических, перибронхиальных, мезентериальных и других лимфатических узлов), увеличение и уплотнение печени и даже в большей степени селезёнки, безболезненных при пальпации. В случаях развития бронхаденита возможен кашель, нередки пневмонии вторично-бактериального характера.
По мере течения заболевания состояние больных прогрессивно ухудшается. Развиваются похудание (вплоть до кахексии), гиперспленизм. Поражения костного мозга ведут к прогрессирующей анемии, гранулоцитопении и агранулоцитозу, иногда с некрозом слизистых оболочек полости рта. Нередко возникают проявления геморрагического синдрома: кровоизлияния в кожу и слизистые оболочки, кровотечения из носа, ЖКТ. Фиброзные изменения в печени приводят к портальной гипертензии с отёками и асцитом, чему способствует прогрессирующая гипоальбуминемия.
Вследствие гиперспленизма и высокого стояния диафрагмы сердце несколько смещается вправо, тоны его становятся глухими, развиваются тахикардия и артериальная гипотензия. Эти изменения наряду с анемией и интоксикацией приводят к появлению и нарастанию признаков сердечной недостаточности. Возможны диарея, нарушения менструального цикла, импотенция.
Терминальный период. Наблюдают кахексию, падение мышечного тонуса, истончение кожи, развитие безбелковых отёков, резкую анемию.
Заболевание может проявляться в острой, подострой и хронической формах.
Острая форма. Изредка встречают у маленьких детей. Развивается бурно, без лечения быстро заканчивается летальным исходом.
Подострая форма. Встречают более часто. Характерны тяжёлые клинические проявления, длящиеся 5-6 мес.
Хроническая форма. Развивается наиболее часто, нередко протекает субклинически и латентно.
При висцеральном антропонозном лейшманиозе (индийский кала-азар) у 10% больных через несколько месяцев (до 1 года) после терапевтической ремиссии на коже появляются так называемые лейшманоиды. Они представляют собой мелкие узелки, папилломы, эритематозные пятна или участки кожи с пониженной пигментацией, в которых содержатся леишмании в течение длительного времени (годами и десятилетиями).
11 Вопрос. Диагностика лейшманиозов, профилактика.
В гемограмме определяют признаки гипохромной анемии, лейкопению, нейтропению и относительный лимфоцитоз, анэозинофилию, тромбоцитопению, значительное повышение СОЭ. Характерны пойкилоцитоз, анизоцитоз, анизохромия, возможен агранулоцитоз. Отмечается гипергаммаглобулинемия.
При кожном лейшманиозе возбудители могут быть обнаружены в материале, полученном из бугорков или язв, при висцеральном — в мазках и толстых каплях крови, окрашенных по Романовскому-Гимзе, значительно чаще (95% положительных результатов) — в мазках пунктатов костного мозга. Культуру возбудителя (промастиготы) можно получить посевом пунктата на среду NNN. Иногда для обнаружения лейшманий проводят биопсию лимфатических узлов и даже печени и селезёнки. Широко применяют серологические реакции — РСК, ИФА, РНИФ, РЛА и др., биологические пробы на хомячках или белых мышах. В период реконвалесценции положительной становится кожная проба с лейшманином (реакция Монтенегро), применяемая только при эпидемиологических исследованиях.
Борьбу с животными-носителями лейшманий проводят организованно и в широких масштабах только при зоонозном кожном и висцеральном лейшманиозах. Осуществляют дератизационные мероприятия, благоустройство населённых мест, ликвидацию в них пустырей и свалок, осушение подвальных помещений, обработку инсектицидами жилых, подворных и животноводческих помещений. Рекомендовано применение репеллентов, механических средств защиты от укусов москитов.
После выявления и лечения больных людей обезвреживают источник инвазии. В небольших коллективах проводят химиопрофилактику назначением хлоридина (пириметамина) в течение эпидемического сезона. Иммунопрофилактику зоонозного кожного лейшманиоза проводят живой культурой промастигот вирулентного штамма L. major в межэпидемический период среди лиц, выезжающих в эндемичные очаги, или неиммунных лиц, проживающих в этих очагах.
Мероприятия в эпидемическом очаге
Госпитализацию больных осуществляют только по клиническим показаниям. Дезинфекцию не проводят. В отношении контактных лиц экстренную профилактику и разобщение не проводят.
12 Вопрос. Лямблии, морфология, формы существования, локализация.
Лямблия — это простейший одноклеточный микроорганизм семейства Giardia lamblia (синонимы Giardia intestinalis и Giardia duodenalis, в России традиционно используется название Lamblia intestinalis).
Выделяют две стадии развития лямблий: мобильную (трофозоид), когда простейшее активно, и цистную. На вегетативной стадии лямблия имеет грушевидную симметричную форму, размеры 10-18мкм на 6-12мкм (усредненные габариты 9 на 12 мкм), активно двигается. Наличествуют два ядра, а также 4 пары жгутиков, обеспечивающих перемещение простейшего. Спереди тело паразита широкое, на конце закруглено; хвостовой конец имеет заостренную форму. На обращенной вниз стороне тела расположен диск для присасывания; с его помощью лямблии закрепляются на кишечном эпителии. Аксостили (опорные нити), проходящие посередине, делят лямблию на две половины, симметричные относительно друг друга и идентичные по строению; каждая из частей содержит одно ядро и прозрачную цитоплазму. Со спины и на хвостовом (заднем) конце лямблию покрывает ЦПМ – цитоплазматическая мембрана. Митохондрии и структура, именуемая аппаратом Гольджи, у лямблий отсутствуют; активный синтез веществ происходит в эндоплазматической сети (ретикулуме).
Цисты лямблий имеют размеры от 8х7мкм до 14х11мкм (средние значения 12 на 8 мкм). Клетка содержит от 2-х до 4-х ядер, а также жгутики в свернутом виде. Иногда, в экскрементах жидкой или полужидкой консистенции, могут обнаруживаться лямблии на промежуточной стадии развития – в виде предцист.
Размножение Lamblia intestinalis происходит парным делением, в тех местах, где концентрация лямблий особенно велика. Благодаря высокой скорости деления (от 15 до 20 минут на весь процесс, согласно данным М.М. Соловьева), простейшие быстро заселяют кишечник. За пределы организма паразиты попадают с фекалиями, в которых содержатся цисты. Лишь в 5% случаев, в жидких экскрементах инвазированных людей, встречаются трофозоиды. Человек заражается лямблиями фекально-оральным путем, через сырую воду или плохо вымытые фрукты, ягоды, овощи. Лямблии у детей младшего возраста часто появляются при тесном контакте с зараженными домашними животными, облизывании рук и игрушек.
Паразитируют L. Intestinalis в тонком кишечнике, в верхних отделах. Простейшие крепятся к слизистым посредством диска в передней части тела, при этом хвостовой конец остается свободным. Для трофозоидов характерна непродолжительная фиксации на одном месте; активные простейшие то и тело открепляются от ворсинок эпителия, снова фиксируются, либо пребывают в свободном состоянии. Если заражение особо интенсивное, возможно проникновение лямблий в строму ворсинок.
Трофозоиды, не зафиксированные на эпителии кишечника, переходят в стадию цист либо подвергаются процессу дегенерации. При проведении опытов на собаках, ученые установили: спустя 10-15 дней от момента инвазирования, большинство активных цист локализуется в тонком кишечнике, в зоне тощей кишки (иногда в 12-перстной). Далее лямблии иммигрируют по тонкому кишечнику в его центральные и дистальные отделы. На протяжении первых 10-15 дней после инфицирования процесс образования цист происходит в области тощей кишки, позже – в других отделах тонкого кишечника (средний, дистальный). Локализация зависит от многих факторов: какова численность популяции простейших, насколько в зоне паразитирования выражены патологии, как давно произошла инвазия. Для лямблиоза характерен прерывистый процесс выделения цист во внешнюю среду.
Полвека назад А.Е. Карапетяну удалось получить культуру Lamblia intestinalis в лабораторных условиях. Это способствовало более тщательному изучению биологии лямблий; например, была установлена возможность симбиоза лямблий с кандидозным грибком. Эти открытия нашли применение в разработке методов лечения лямблий.
Также опытным путем было выяснено, что лямблии способны переносить краткое воздействие температур замораживания, сохраняя после этого способность к делению, но мгновенно погибают в воде с температурой более +50оС.
источник
Лейшманиоз – инфекция протозойного типа, распространяющаяся по принципам трансмиссивного механизма. Может поражать кожный покров или внутренние органы пациента из-за жизнедеятельности внутриклеточных паразитов – лейшманий. Заболевание может иметь несколько форм протекания.
Причиной развития этой болезни являются семнадцать видов паразитов, которые принадлежат к роду Leishmania. Эти простейшие паразитирующие организмы проходят через стадии своего развития в клетках человеческого организма. Предпочтительно возбудитель лейшманиоза проходит стадии своего развития в макрофагах или же ретикулоэндотелиальной системе, точнее, некоторых ее элементах. Жизненный цикл лейшмании предполагает смену паразитом двух хозяев. Позвоночные животные переносят паразитов, которые находятся в безжгутиковой форме.
Строение лейшмании переходит в жгутиковую форму в организмах членистоногих животных. Отличительными характеристиками являются чувствительность к компонентам сурьмы пятивалентной и устойчивость к препаратам антибиотической группы.
В большинстве случаев источником и хранилищем инфекционных процессов являются животные. И лишь некоторые виды лейшмании считаются антропонозами. Одним из таких видов паразита считается лейшмания Донована. При этом список животных, способных быть переносчиками паразитов, достаточно ограничен. Это влияет на то, что заболевание носит очаговый характер поражения. Болезнь распространена в 69 странах, 13 из которых входят в список беднейших, а подавляющее большинство – находятся на стадии развития.
Возбудитель заболевания переносится трансмиссивным способом посредством москитов. Возбудитель попадает к насекомым после укуса животного, зараженного лейшманией. Далее через укус паразит передается здоровым людям. Москиты становятся переносчиками возбудителей через 5 дней после попадания лейшманий в их желудок. Заразность сохраняется всю жизнь москита.
Люди и животные считаются переносчиками паразита на протяжении всего времени нахождения возбудителей заболевания. Человек обладает высоким уровнем восприимчивости к лейшманиям. Однако после того, как пациент перенес кожную форму заболевания, его организм формирует длительный иммунитет к повторному инфицированию. Висцеральная форма лейшманиоза не вызывает у организма человека формирование иммунной реакции.
Стоит отметить, что возбудители кожной формы лейшманиоза в большей степени принадлежат к антропонозами, в то время как болезнетворный процесс висцеральной формы передается посредством переноски возбудителя животными. Это значит, что большая часть лейшманий, вызывающая висцеральные лейшманиозы, принадлежат к группе зоонозов.
Общая классификация данного заболевания включает в себя два основных вида, а именно:
Более подробное разделение видов заболевания подразделяет каждую из форм на другие виды, которые напрямую зависят от того, какая именно лейшмания поразила организм пациента.
Кожная форма болезнетворного процесса делится на следующие виды:
- багдадский фурункул;
- эфиопский кожный лейшманиоз;
- болезнь Боровского (городская антропонозная форма);
- болезнь Боровского (сельский зооноз);
- ашхабадская и пендинская язвы.
Лейшманиоз у человека, протекающий в висцеральной форме, подразделяется на категории следующим образом:
- индийский кала-азар;
- лихорадка дум-дум;
- Средиземноморско-среднеазиатский висцеральный лейшманиоз (детский кала-азар);
- Носоглоточный лейшманиоз (лейшманиоз Нового Света, носоглоточный висцеральный лейшманиоз).
Возбудитель попадает в организм пациента благодаря укусам переносчика, а именно москитов. При этом в области ворот происходит формирование лейшманиозной гранулемы. Висцеральный лейшманиоз протекает с дальнейшим рассасыванием гранулемы, в то время как кожный лейшманиоз развивается с преобразованием сформированной гранулемы в язву. Далее паразиты распространяются по организму с током лимфы.
Лейшмания висцеральная распространяется в организме больного человека попадая в костный мозг, селезенку или печень. В более редких это могут быть такие органы, как легкие, надпочечники и почки, стенку кишечника. В Южной Америке известны случаи, когда болезнь может поражать слизистые оболочки верхних дыхательных путей, носоглотки и полости рта. При этом патологический процесс сопровождается грубыми деформациями тканей. Также при таких формах заболевания возможно развитие образований, которые носят полипозный характер.
Иммунитет человеческого организма, пытаясь защититься от инфекции, вызываемой паразитом, может подавлять инфекционные процессы. Это может привести к тому, что симптомы лейшманиоза могут быть не особо заметными. Также вследствие иммунного ответа организма болезнетворный процесс может протекать в латентной форме.
Для того, чтобы выявить у человека наличие лейшманий, медиками принимается ряд диагностических мер, а именно:
- общий анализ крови;
- проведение биохимического анализа крови пациента;
- посев крови на стерильность;
- биопсия лимфоузлов или внутренних органов;
- анализ выделений с пораженных участков кожного покрова.
Анализ крови общего характера позволяет специалистам обнаружить пониженный уровень концентрации тромбоцитов. Также этот анализ показывает наличие признаков анэозинофилии, нейтропении и гипохромной анемии при относительном уровне лимфоцитоза и повышенный уровень СОЭ.
Биохимический анализ указывает на гипергаммаглобулинемию.
Проверка крови на стерильность может помочь выявить, есть ли в организме возбудитель висцерального лейшманиоза.
Кожный лейшманиоз может быть диагностирован благодаря проведению анализа выделений с язв и бугорков на коже.
Биопсия применяется медиками в качестве дополнительного диагностического средства, к которому прибегают в случае такой необходимости.
В частном порядке может проводиться специфическое исследование с микроскопом, проведение исследований на лабораторных животных.
Также возможно применение средств диагностики, основанных на серологических методах исследования.
Лечение лейшманиоза, которое носит этиологический характер, предполагает использование препаратов сурьмы пятивалентной. При диагностировании висцеральной формы болезнетворного процесса препараты применяются внутривенным способом на протяжении 7-10 дней с постепенным увеличением дозировки. Если эффективность такого лечения недостаточна, то сурьму дополняют таким препаратом, как амфотерицин, который вводят совместно с раствором глюкозы концентрацией в 5% внутривенно с небольшой скоростью. Лейшманиоз, находящийся на ранней стадии развития, можно лечить с помощью таких препаратов, как уротропин, сульфат берберина и мономицин. Их применение может быть в двух формах:
При наличии сформировавшихся язв мирамистин вводится внутримышечно. Для того, чтобы ускорить процесс заживления, может применяться такой метод, как лазерная терапия. Также возможно назначение и последующее применение резервных препаратов, в которые входят:
Данные препараты назначают в том случае, когда у пациента наблюдается рецидив инфекционного процесса или же возбудитель заболевания оказался резидентным к традиционно применяемым препаратам. Эффективность лечения лейшманиоза может повысить использование человеческого рекомбинантного гаммаинтерферона. Также известны случаи развития болезни, требующие удаления селезенки пациента хирургическим путем.
Осложнения данного заболевания находятся в прямой зависимости от того, какая тактика лечения была выбрана специалистами. Также на них влияет то, как рано была начата терапия.
После протекания кожного лейшманиоза могут быть такие последствия:
В случае ранней диагностики и незамедлительного проведенного лечения болезнь может не оставить следов вовсе.
При заболевании лейшманиозом особо стоит бояться кожно-слизистой формы болезнетворного процесса, поскольку это чревато своими последствиями, а именно:
- шрамы, являющиеся инвалидизирующими в плане косметологии;
- повышенный риск вторичных осложнений бактериального характера;
- повышенная вероятность развития септических вторичных осложнений.
В случае протекания болезни на протяжении длительного отрезка времени прогресс лейшманиоза может сопровождаться развитием таких заболеваний, как пневмония, агранулоцитоз, геморрагический диатез, нефрит. Также возможно протекание болезни, сопровождающееся появлением гнойно-некротических воспалительных процессов.
Меры, принимаемые для профилактики такого заболевания, как лейшманиоз, имеют достаточно широкий спектр. В первую очередь проводится благоустройство населенных пунктов, которые находятся в регионе очага поражения лейшманиозом. Также осуществляется устранение тех мест, которые москиты считают благоприятными для своей жизни. Это могут быть затопленные подвалы, свалки и пустыри. Также в меры массовой профилактики входит дезинсекция помещений, предназначенных для проживания.
Профилактические меры индивидуального направления включают в себя использование средств, предоставляющих защиту человека от москитов и их укусов. Если больного лейшманиозом удалось обнаружить, стоит незамедлительно провести коллективную профилактику химическими веществами, а именно Пириметамином.

Вакцинация, считающаяся специфической профилактической мерой, осуществляется в отношении лиц, которые собираются посещать места, где возможно развитие данного заболевания. Также ее проводят в отношении населения очагов поражения лейшманиозом, у которых ослаблена иммунная система организма.
Никто не будет спорить с тем, что висцеральный лейшманиоз или кожная форма заболевания достаточно опасны для человеческого организма. Поэтому оказание своевременной квалифицированной помощи медиков предельно важна. Но у многих людей может возникать вопрос, к кому именно стоит обращаться для того, чтобы провести диагностику и как можно скорее вылечить это заболевание. Наиболее квалифицированную помощь в этом вопросе оказывают дерматологи и инфекционисты. Поэтому в случае малейших подозрений на прогресс лейшманиоза стоит обращаться именно к этим врачам.
Висцеральный лейшманиоз, возбудитель которого может быть выявлен только в лабораторных условиях, является очень опасным заболеванием. Не менее опасной является и его кожная форма. Чтобы предотвратить разрушительное влияние патологического процесса на Ваш организм, важно, чтобы качественная диагностика и своевременное эффективное лейшманиоз лечение были предоставлены как можно быстрее. Только в этом случае можно будет избавить себя от неприятных последствий этого заболевания.
Следующее видео содержит материалы не рекомендуемые к просмотру впечатлительным людям со слабой нервной системой и детям.
источник
В данной статье мы рассмотри такое редкое заболевание, как лейшманиоз. Вы узнаете, какой микроорганизм является возбудителем болезни, как и где можно заразиться лейшманиозом, научитесь идентифицировать симптоматику. Мы расскажем как лейшманиоз лечат сегодня, какие медикаменты наиболее эффективны, что делать, чтобы никогда не столкнуться с таким недугом. Также перечислим наиболее популярные средства народной медицины, которые помогут в борьбе с болезнью. В результате вы сможете принять необходимые меры, чтобы избежать заражения, а также распознать угрожающие симптомы на ранних стадиях и вовремя обратиться к врачу.
Лейшманиоз — это инфекционное паразитарное заболевание. Возбудителем выступают простейшие микроорганизмы Leishmania. Это общая группа простейших, всего насчитывается около 20 видов, для человека опасными являются 17 разновидностей.
Микроорганизмы попадают в клетки кожи или внутренних органов, и там паразитируют. Несмотря на то, что лейшманиоз считается забытым заболеванием, случаи заражения регулярно отмечаются в 88 странах мира. Большая часть стран относится к развивающимся, 13 из списка — беднейшие страны мира.
Переносчиками лейшманий являются москиты, которые инфицируются, когда кусают больное животное или человека. То есть, если москит, укусивший зараженного человека, укусит здорового, произойдет заражение.
Носители простейших микроорганизмов (Leishmania) именуются резервуарами. Резервуаром могут быть любые позвоночные, к примеру, животные — псовые (лисы, шакалы, собаки), грызуны (песчанки, суслики).
Причем в резервуарах лейшмании находятся в незрелой жгутиковой форме, затем в глотке москита переходят в активную подвижную форму. Когда москит жалит человека, зрелые простейшие лейшмании попадают в рану, проникают в организм и паразитируют в клетках, поражая кожу или внутренние органы.
Инфицированные москиты остаются заразными на протяжении всей жизни и могут передать заболевание большому количеству людей и животных.
Подвидов лейшманиоза множество, в зависимости от региона распространения. Выделяют три основных клинических вида:
- Кожный. Также болезнь называют тропической язвой, каучуковой язвой, язвой Алеппо, мексиканским лейшманиозом, язвой Дели. В Южноевропейских странах, Африке и Азии кожные проявления провоцируют виды лейшманий major и tropica. Вид лейшманий braziliensis распространен в Америке и Мексике. Часто факт инфицирования фиксируется среди жителей Афганистана или Ирака. Болезни подвергаются туристы Израиля и Южной Америки.
- Кожно-слизистый. Вызывает подвид braziliensis и прочие виды лейшманий. Паразиты внедряются в лимфоузлы.
- Лейшманиоз внутренних органов. Также называется калк-азар, лихорадка думдум. Возбудитель — donovani, infantum/chagasi. Такой вид отмечается в Индии, Америке, Африке, странах Средиземноморья, Центральной Азии и даже в Китае.
Первое время после заражения лейшманиоз может остаться незамеченным, инкубационный период, когда симптоматика отсутствует, длится от 3 месяцев до 1 года. Заметить возможно только фурункул, который возникает на месте укуса насекомого. Далее болезнь развивается в зависимости от разновидности. Рассмотрим их ниже.
Как отличить лейшманиоз от простого фурункула и правильно начать лечение? На этот вопрос вам ответит данная статья, где вы найдете информацию о том, что такое фурункул и карбункул. Поймете, в чем их отличия между собой, а также чем они отличаются от лейшманиоза.
Симптомы такого вида возникают через 3- 5 месяцев с момента заражения.
Чаще болезнь проявляется постепенно: возникает слабость, общее недомогание, пропадает аппетит. Затем развивается лихорадка, температура поднимается до 39 — 40 градусов, жар может спадать и появляться вновь. Увеличиваются лимфоузлы.
Но первым признаком, возникающим практически сразу после укуса, является папула, покрытая чешуйками.
При такой разновидности болезни поражаются внутренние органы — увеличивается селезенка и печень.
Со временем поражение печени становится критическим, вплоть до асцита (выпота в брюшной полости). Поражается костный мозг.
Чаще такой форме подвержены дети. В связи с увеличением внутренних органов, характерен увеличенный живот.
Симптоматика данной разновидности начинается с первичного очага поражения — лейшманиомы.
Это специфическая гранулема на коже, состоящая из клеток эпителия (соединительной ткани), плазматических клеток (которые продуцируют антитела) и лимфоцитов (клеток иммунной системы).
Также возможен некроз (отмирание) тканей. Здесь инкубационный период более короткий — от 10 до 40 дней. Первичное поражение начинает быстро увеличиваться, достигает 1,5 см.
Через несколько дней появляется язва с тонкой корочкой. Затем корочка отпадает, обнажая розовое дно язвы.
Сначала в язве присутствует серозная жидкость, затем появляется гной. Через пару дней дно язвы высыхает, гной уходит, происходит рубцевание.
Гранулема кожи — это воспаление на кожных покровах, которое можно спутать с лейшманиозом.
Кожный вид заболевания делится на несколько подвидов:
- Последовательная форма. Рядом с первичной гранулемой появляется множество мелких поражений, которые проходят вышеописанные стадии.
- Туберкулоидная форма. Вокруг рубца первичного поражения и даже на самом рубце появляются бугорки, которые увеличиваются и сливаются друг с другом. Иногда бугорки вскрываются и превращаются в язвы.
- Диффузно-инфильтративная форма. Характеризуется утолщением кожи и инфильтратами (скоплением клеток с примесью крови и лимфы). Может поражаться значительная часть кожного покрова. Со временем инфильтрат рассасывается самостоятельно. При такой разновидности язвы появляются крайне редко.
- Диффузная форма. В такой форме болезнь протекает у людей с пониженным иммунитетом, например ВИЧ-положительных. Характерно обширное распространение язв по всему телу, причем процесс этот хронический.
Данная форма также возникает при наличии первичных специфических гранулем кожи. Сначала возникают обширные язвы на теле, чаще на руках и ногах.
Затем поражаются слизистые оболочки носа, щек, гортани, глотки. Там появляются некрозы (отмирает ткань) и язвы. Поражения разрушают хрящевую ткань, поэтому возможна деформация лица.
Подробнее о путях заражения лейшманиозом и разновидностях заболевания расскажет врач-инфекционист:
При диагностике лейшманиоза сначала проводится тщательный опрос, собирается анамнез. Выявляется, был ли человек в эпидемиологически опасных по лейшманиозу зонах. Затем проводят следующие диагностические процедуры:
- При кожном или кожно-слизистом лейшманиозе берут мазки из бугорков или язв. Затем образцы отправляют на бактериологическое исследование.
- Проводятся микроскопические исследования. Сначала делают забор материала при кожных поражениях из язв, при висцеральном типе делают пункцию (прокол с забором материала) костного мозга, лимфоузлов, селезенки. Далее образцы окрашивают по Романовскому-Гимзе. Лейшмании — это простейшие микроорганизмы, при таком окрашивании они приобретают голубой цвет, а ядра становятся красно-фиолетовыми.
- Проводят серологические исследования крови. Для этого берут кровь из вены и анализируют содержание антител к лейшманиозу. Если титр антител высок, это подтверждает наличие заболевания. Отсутствуют антитела у людей с заболеваниями иммунной системы (СПИД).
Лечение назначается исходя из разновидности и распространенности болезни. При висцеральном и кожно-слизистом применяется системная терапия. При кожном лейшманиозе с небольшой площадью поражений возможно местное лечение (мазями).
Традиционная терапия проводится медицинскими препаратами на основе сурьмы. Назначают следующие медикаменты:
-
- “Пентостам” — действующее вещество натрия стибоглюконат или соединение пятивалентной сурьмы и глюконовой кислоты. Аналог “Солюсурьмин”.
-
- “Глюкантим” — действующее вещество пентакаринат, это специфическое противопротозойное средство, то есть лекарство, которое избавляет от простейших.
-
- “Амфотерицин В” назначают при резистентности (устойчивости) к перечисленным выше препаратам. Это противогрибковое средство, клинически эффективное при лейшманиозе.
Пациенту показан постельный режим. При присоединившихся бактериальных инфекциях применяют антибиотики.
Необходимо усиленное питание. Возможна дополнительная симптоматическая терапия.
К примеру, при поражениях печени дают гепатопротекторы (“Гептрал”, “Эссенциале”). В сложных случаях проводят хирургическое вмешательство — спленэктомию (удаление селезенки).
При небольших поражениях кожи можно обойтись местной обработкой язвы:
- Непосредственно внутрикожно в область лейшманиомы вводят инъекционно стибоглюконат натрия.
- Применяется тепловая терапия или криодеструкция — замораживание участка кожи жидким азотом с последующим отмиранием пораженной ткани.
При обширных поражениях терапия идентичная лечению висцеральной формы. Также для небольших кожных поражений эффективны антимикозные средства — противогрибковые системные препараты длительным курсом (до 8 недель) — “Флуконазол”, “Итраконазол”.
Здесь применяют описанную выше системную терапию, однако лечение гораздо сложней, ввиду того, что поражаются все слизистые и даже искажается лицо за счет разрушения хрящевой ткани.
Народная медицина в отношении лейшманий бессильна, однако при кожной форме есть эффективные рецепты, которые в сочетании с медикаментозной терапией способствуют заживлению язв и лейшманиом.
Как приготовить: 10 грамм сухой травы дурнишника залейте стаканом воды. Доведите до кипения, кипятите на медленном огне 3 минуты. Затем дайте настояться в течение часа.
Как использовать: протирайте пораженные места отваром дважды в день в течение месяца. Трава дурнишника прекрасно избавляет от вторичных бактериальных и грибковых инфекций, снимает воспаление. Особенно отвар эффективен при гнойных язвах.
Ингредиенты:
Как приготовить: измельчите корень девясила, смешайте с вазелином до однородной массы.
Как использовать: смазывайте пораженные места, язвы и бугорки полученным составом на ночь. Мазь применяется длительным курсом до нескольких месяцев. Корень девясила содержит натуральные смолы, воск, эфирные масла, витамин Е, полисахарид инулина. Такой состав прекрасно справляется с различного рода воспалениями и ускоряет заживление.
В широком смысле профилактика лейшманиоза заключается в мероприятиях по борьбе с животными-носителями и насекомыми переносчиками. Для этого в опасных районах ликвидируют пустыри и свалки, осушают подвальные помещения, избавляются от грызунов, проводят инсектицидную обработку. Рекомендуют населению использовать репелленты (вещества, отпугивающие насекомых, в частности москитов).
В частных случаях для предотвращения заражения лейшманиозом, к примеру, туристам, собирающимся в местность, где болезнь широко распространена, рекомендуют вакцинацию. Существует живая вакцина штамма L. major, которая эффективно предотвращает заражение.
Можно ли заразиться лейшманиозом от больного человека? Как обезопасить себя, если приходится находиться среди больных лейшманиозом людей?
Заразиться лейшманиозом напрямую от резервуара (человека, животного) невозможно. В организме позвоночных лейшмании находится в незрелой жгутиковой форме и не могут передаваться бытовым, воздушно-капельным и прочими путями.
Лейшманиоз передается через укус зараженного москита, в глотке насекомого лейшмании переходят в активную форму и попадают в организм человека или животного через ранку от укуса.
Мне предстоит командировка в Африку, предупредили, что там бушует лейшманиоз. Как обезопаситься?
Предотвратить заражение лейшманиозом поможет вакцина с живым штаммом лейшманий.
Недавно отдыхали в Мексике, меня укусил москит. Теперь на этом месте странный бугорок, это стандартная реакция, или следует обратиться к врачу?
Мексика относится к регионам, где распространен лейшманиоз. Как можно быстрее обратитесь к врачу инфекционисту и сдайте мазок или соскоб тканей на бактериологическое и микроскопическое исследование.
При лейшманиозе кожи можно ли обойтись местным лечением и не травить организм токсичными уколами?
При единичных язвах на коже, вызванных лейшманиозом, можно обойтись местным лечением. Для этого внутрикожно вводят препараты сурьмы (“Пентостам”, “Солюсурьмин”). Также можно прибегнуть к криодеструкции и иссечь образование.
Подруга заразилась лейшманиозом в африке. У нее висцеральная форма. Врачи предлагают удалить селезенку, это поможет излечиться?
Спленэктомия — удаление селезенки, выполняется в запущенных случаях. Так как висцеральная форма характерна поражением внутренних органов и селезенки в первую очередь. Однако это не отменяет системной терапии препаратами и не является панацеей.
источник