Кожный лейшманиоз (leishmaniosis cutanea; синоним: болезнь Боровского, ашхабадская язва, пендинская язва, кокандка). Распространен в тропических и субтропических странах, где имеются москиты — переносчики инфекции: в средиземноморских странах Европы, в Северной Африке, странах Малой и Южной Азии. В СССР кожный лейшманиоз встречается в Туркмении, Узбекистане, Таджикистане и Закавказье.
В СССР различают два типа кожного лейшманиоза — городской (синоним: первый тип, поздно изъязвляющийся) и сельский (синоним: второй тип, остро некротизирующийся).
Эпидемиология. Городской лейшманиоз распространен преимущественно в городах и крупных давно существующих поселениях. Вызывается лейшманиями, длительное время паразитировавшими в организме людей и, по-видимому, собак. Сельский лейшманиоз вызывают лейшмании — паразиты диких грызунов, особенно большой песчанки (Rhombomys opimus). Живущие в их норах москиты заражаются от грызунов и могут перенести заболевание на человека. По ровной местности москиты из нор разлетаются на расстояние до 1,5 км.
Патологическая анатомия. На месте укусов, нанесенных зараженными москитами, в верхних слоях дермы развивается инфильтрат из макрофагов, плазматических, лимфоидных, эндотелиальных клеток. В макрофагах — много лейшманий. В сосудах — гиперплазия эндотелия и инфильтрация перителия. При сельском лейшманиозе вскоре происходит некроз инфильтрата, в котором появляется масса лейкоцитов.
Развивается мощная гиперплазия эпителия в виде резко выраженного, врастающего в дерму акантоза. Процесс заканчивается относительно поверхностным рубцом, не спаянным с подлежащими тканями.
Иммунитет. После перенесенного кожного лейшманиоза остается довольно прочный иммунитет. Применяют искусственную иммунизацию путем прививки живой культуры паразитов сельского типа, обеспечивающей иммунитет к обоим типам кожного лейшманиоза (см. ниже).
Клиническая картина и течение. Городской кожный лейшманиоз (цветн. рис. 3 и 4) развивается после инкубационного периода, колеблющегося от 2 мес. до 1—2 лет и более. В течении городского кожного лейшманиоза различают три стадии: пролиферации (папулезная), деструкции (язвенная) и рубцевания. На месте каждого укуса москита развивается слегка буроватый узелок (стадия пролиферации), который медленно растет и через 3—6 мес. превращается в лейшманиому диаметром 1—2 см. На поверхности ее вскоре появляются корочко-чешуйки. Лейшманиома продолжает расти и примерно спустя еще 3—6 мес. поверхностно изъязвляется (стадия деструкции). К 9—10-му месяцам язва мощно инфильтрирована, выступает над уровнем нормальной кожи. Отделяемое язвы — серозно-гнойное. Язва держится 2—3 мес., после чего начинается заживление (стадия рубцевания). Весь процесс длится около года (отсюда одно из народных названий кожного лейшманиоза — «годовик»). Однако развитие отдельных лейшманиом может продолжаться 1,5—2 года. На месте бывших лейшманиом остаются западающие рубцы.
При сельском кожном лейшманиозе (цветн. рис. 5 и 6) инкубационный период продолжается от 1 недели до 2 мес. Болезнь развивается остро и вначале часто напоминает фурункул, но более вяло текущий. В течение первых недель в центре лейшманиом, которые могут быстро достигать величины 3—6 см, развивается некроз, приводящий к образованию язвы с тестообразными сильно инфильтрированными валообразными краями. Дно язвы — желтоватое с серозно-гнойным отделяемым, форма ее — неправильная, изъеденная. Через 2—4 мес. язва начинает заживать, что проявляется в мощном развитии грануляций. Дно ее принимает зернистый вид, напоминающий рыбью икру. Заживление язвы, как правило, начинается с ее центра, эпителизация краев задерживается. Часто образуются «краевой ров» и краевые карманы. Эпителизация начинается с появления на дне язвы многочисленных сосочков, на поверхности которых видны островки эпидермиса. Сосочки растут вверх; в дальнейшем их ножки суживаются, сосочки сморщиваются и отпадают.
Все течения лейшманиом при сельском типе кожного лейшманиоза отличается значительной остротой и тяжестью. В процесс вовлекается лимфатическая сеть, что проявляется в частом образовании вокруг лейшманиом «бугорков обсеменения» величиной 2—4 мм, частью изъязвляющихся; краевой инфильтрат лейшманиом приобретает зернистый вид. По ходу лимфатических сосудов развивается узловатый лимфангит в виде крупных плотных узлов, частью покрытых нормальной кожей и прощупывающихся только при пальпации, частью воспаленных и вскрывающихся. Иногда увеличиваются лимфатические узлы, но они не вскрываются. Нарушение лимфатического оттока может повести к отеку конечности. Сельский лейшманиоз заканчивается в 3—6 мес., за исключением остаточных явлений — лимфангитов и вызванных ими отеков.
Туберкулоидный кожный лейшманиоз развивается как отдаленное последствие городского кожного лейшманиоза и связан с незавершением процесса иммунизации. Как правило, туберкулоидный лейшманиоз развивается через несколько месяцев и даже лет после рубцевания лейшманиозных язв. По краю рубца и вокруг него начинают медленно формироваться немногочисленные бугорки слегка буроватой окраски, весьма напоминающие люпоидные бугорки и дающие феномен яблочного желе. Туберкулоидный лейшманиоз локализуется, как правило, на лице и очень редко на других участках тела. Большей частью бугорки не изъязвляются. Медленно и мало изменяясь, они могут держаться 10—20 лет. Лейшмании, обнаруживаемые в бугорках туберкулоидного лейшманиоза, менее вирулентны, чем обычные лейшмании. Реактивность организма больного изменена в сторону понижения иммунной реактивности (Р. С. Добржанская).
Диагноз. Клиническая картина кожного лейшманиоза сильно варьирует и может напоминать туберкулезную и красную волчанку, одиночные угри, сифилиды, саркоиды, ринофиму, пиодермиты, эктимы и т. д. Диагноз основывается на обнаружении лейшманий, что не всегда удается. При сельском типе кожного лейшманиоза прививка кусочка инфильтрата белой мыши иногда дает лучший результат, чем поиски паразита в мазках. Подсобное значение имеют положительные реакции иммунитета: кожная аллергическая реакция на лейшманин (убитая культура лейшманий), реакции агглютинации, связывания комплемента, иммобилизации лептомонад (Н. Ханмамедов).
Количество лейшманиом зависит от количества инфицирующих укусов москитов. При сельском типе лейшманиоза их бывает значительно больше, чем при городском. Это является результатом более напряженной эпидемической обстановки в очагах лейшманиоза сельского типа, где местами количество москитов весьма велико, а из них до 25% бывает заражено лейшманиями. В случае прибытия более или менее значительной группы людей, не болевших кожным лейшманиозом (геологи, строители каналов и т. д.), в очагах сельского кожного лейшманиоза возможно возникновение эпидемических вспышек, чему способствует короткий инкубационный период этого заболевания. В очагах городского кожного лейшманиоза подобных вспышек не наблюдалось. Здесь преобладают спорадические заболевания, наблюдаемые на протяжении всего года.
Прогноз кожного лейшманиоза благоприятен. Оба типа заболевания, как правило, заканчиваются выздоровлением; им свойственно циклическое течение с естественным излечением. Цикл кожного лейшманиоза необходимо учитывать при оценке предлагаемых методов лечения. Очень часто естественное окончание заболевания ошибочно трактуют как результат успешного лечения. Поэтому методы лечения должны апробироваться на лейшманиомах городского типа до их изъязвления, на бугорках туберкулоидного кожного лейшманиоза или на лейшманиомах сельского типа давностью не более 1 мес.
Профилактика сельского кожного лейшманиоза может быть особенно эффективной. Уничтожение нор грызунов (см. Дератизация) вместе с их обитателями (москиты и грызуны) на расстоянии 1,5 км вокруг жилищ человека приводит к ликвидации заболеваемости. Общественная профилактика городского кожного лейшманиоза заключается в борьбе с москитами (дустирование), защите от москитов пологами, применении репеллентов (см.).
Лицам, переселяющимся надолго в очаги кожного лейшманиоза, целесообразно сделать прививку, для чего применяют живую культуру лейшманий. В настоящее время прививают культуру сельского типа, обеспечивающую быстро наступающий иммунитет к обоим типам кожного лейшманиоза (Н. Ф. Родякин). При прививке кусочком лейшманиомы от больного или свежевыделенной культурой лейшманий развивается типичное поражение. Прививка культуры вызывает обычно одиночную лейшманиому, редко сопровождающуюся осложнениями. Техника прививок упростилась с применением ампулированных культур. Жизнеспособность лейшманий в ампулах сохраняется 10 дней. Культуру вводят однократно в кожу плеча или бедра в дозе 0,1—0,2 мл. Прививки делают не позднее чем за 3 месяца до вылета москитов, происходящего в конце мая.
Лечение кожного лейшманиоза не всегда достаточно эффективно. По большей части предложенные методы лечения являются симптоматическими, облегчающими течение заболевания, подавляющими вторичную флору, несколько ускоряющими выздоровление. Возможна ликвидация ранних бугорков городского кожного лейшманиоза (давностью не более 3 месяцев) впрыскиванием в бугорок 4% акрихина (Н. В. Добротворская). Р. С. Добржанская показала возможность абортивного лечения туберкулоидной и других форм кожного лейшманиоза внутривенными вливаниями раствора солюсурьмина: суточная доза взрослым — 0,1 г, курсовая — 1,4—1,6 г на 1 кг веса тела. Имеются также данные об успешном лечении кожного лейшманиоза мономицином (М. Эрешов).
источник
Лейшманиоз – это инфекционная болезнь, которая вызывается простейшими паразитами – лейшманиями. В роли переносчиков инфекции выступают мелкие кровососущие насекомые, в основном – комары и москиты. В городских условиях лейшманиоз распространяется через больных людей и собак. Заболевание получило распространение в Узбекистане, Закавказье, Туркмении, на территории некоторых стран Азии и Африки. Вспышки инфекции отмечаются в период с мая по октябрь, когда возбудитель болезни проявляет наибольшую активность. В группу риска попадают лица, вновь прибывшие в эндемический очаг. Постоянные жители проблемных регионов кожным лейшманиозом заболевают намного реже.
Специалисты выделяют две основные формы заболевания: лейшманиоз кожный и лейшманиоз внутренний (висцеральный).
Висцеральный лейшманиоз начинается постепенно. Инкубационный период длится от 10-20 дней до нескольких месяцев. На первых этапах лейшманиоз проявляет себя небольшими расстройствами кишечника и нарастанием слабости. К типичным признакам лейшманеоза относится увеличение селезенки, лимфатических узлов и печени. Доходит до того, что в разгар болезни селезенка достигает огромных размеров и из-за увеличения веса опускается в малый таз. Также у пациентов наблюдается изменение цвета кожных покровов (становится бледно-землистыми) и появление различного рода сыпей, по большей части – пустулезных. В некоторых случаях висцеральный лейшманиоз может вызвать отеки, малокровие, кровотечении и развитие похудания.
Постановка точного диагноза осуществляется после пункции костного мозга и селезенки на предмет наличия лейшманий.
Симптомы кожного лейшманиоза проявляются через 3 — 8 месяцев. В том месте, где паразиты внедрились в организм, возникает небольшой бугорок диаметром 1-4 мм. По мере развития лейшманиоза он увеличивается в размерах и покрывается чешуйчатой коркой. Удаление бугорка чревато образованием кровоточащей язвы, покрытой гнойным налетом, и инфильтрата, распад которого обуславливает расширение зоны кожного поражения. Таких язвочек на теле человека насчитывается от 1 до 10 штук. Как правило, они располагаются на лице и руках, то есть, в тех местах, которые доступны москитам.
Данная форма отличается более коротким инкубационным периодом. В месте проникновения возбудителей появляется конусовидный бугорок. Он быстро растет в размерах и нередко достигает 1-2 см в диаметре. В центре бугорка происходит некроз тканей, которые после отторжения образуют язву. Если язв немного, то они бывают весьма обширными, достигая 6 см в диаметре. Большое количество мелких язв (десятки и сотни образований) сдерживает увеличение отдельных зон поражения. При диагнозе кожного лейшманиоза симптомы держатся на протяжении нескольких месяцев, после чего язвы очищаются.
Заметим также, что и городской, и сельский кожный лейшманиоз может перерасти в хроническую форму, которая по ряду признаков напоминает волчанку.
Все формы лейшманиоза необходимо отличать от саркоидоза, лепры, бугоркового сифилиса и туберкулезной волчанки. Дифференциальная диагностика проводится на основании анамнестических данных и сведений о пребывании больного в эндемических очагах. Окончательные данные о наличии инфекции специалисты получают после исследования анализов, которые позволяют определить наличие лейшманий в организме.
Что касается конкретных отличий рассматриваемой инфекции от других заболеваний. Если туберкулезная волчанка поражает преимущественно детей, то лейшманиоз, лечение которого часто требуется и взрослым, не зависит от возраста пациента. Кроме того, бугорки на коже при лейшманиозе значительно плотнее, а значит – отсутствует эффект проваливания зонда. Также стоит отметить, что высыпания не склонны к изъязвлению, хотя и располагаются на рубцах. Последние – более глубокие и вытянутые, в то время как при волчанке рубцы чаще всего поверхностные.
От бугоркового сифилиса кожный лейшманиоз отличается местом локализации сыпи. Как правило, она располагается на открытых участках тела, имеет меньшую плотность бугорков, изъязвляется позднее и не дает положительной серологической реакции на сифилис. Имеются отличия и в характере рубцов. При лейшманиозе они более втянутые, а при бугорковом сифилисе – мозаичные.
Пациентам назначают мономицин. Он вводится внутримышечно 3 раза в день. Стандартная дозировка – 250 000 ЕД. Курс лечения длится 10-12 дней вплоть до того момента, пока кожный лейшманиоз не исчезнет полностью. При обострении симптомов рекомендуется использовать мономициновую мазь.
Профилактика кожного лейшманиоза основывается на борьбе с комарами и москитами, уничтожении бродячих собак и грызунов. В последние годы кожный и висцеральный лейшманиоз пытаются предотвратить с помощью превентивного введения живых культур возбудителя.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Лейшманиоз — заболевание, вызываемое простейшими рода лейшмании, переносчиками которых являются москиты.
Это род паразитических одноклеточных животных. В организме теплокровного животного они находятся в стадии безжгутиковой внутриклеточной формы. В организме переносчика и на питательных средах существуют в жгутиковой форме.
Жизненный цикл лейшманий протекает со сменой хозяев — позвоночного животного или человека и москита.
Москит (переносчик заболевания) — это мелкое двукрылое насекомое величиной 1,2-3,7 мм. Он заражается при кровососании инфицированного позвоночного животного или человека. В кишечнике насекомого лейшмании развиваются, размножаются и в течение недели превращаются в заразные формы, которые концентрируются в передних отделах кишечника и хоботке москита.
При повторном кровососании заразные формы (промастиготы) от москита попадают в кровь позвоночного хозяина, поглощаются иммунными клетками. Там они развиваются и размножаются. Клетки, переполненные паразитами, разрушаются, паразиты захватываются другими клетками, где процесс размножения повторяется.
В теплых странах москиты активны круглый год. Это сумеречные и ночные насекомые. В течение 2-3 недель жизни самки питаются кровью и 2-3 раза откладывают яйца.
Основным природным резервуаром паразита являются грызуны и представители семейства псовых.
Существует несколько видов лейшманиоза.
Заболевания, характерные для Европы, Азии, Африки:
- индийский висцеральный (кала-азар),
- средиземноморско-среднеазиатский,
- детский висцеральный,
- зоонозный (сельский) кожный,
- антропонозный (городской) кожный,
- мексиканский кожный.
Для Америки характерны свои виды лейшманиоза:
- мексиканский (язва Чиклеро),
- перуанский (Ута),
- гвианский (лесная фрамбезия),
- панамский,
- кожно-слизистый (эспундия).

Чаще болеют дети 5-9 лет. Переболевшие приобретают стойкий и длительный иммунитет. Повторные заболевания практически не регистрируются. У больных СПИДом лейшманиоз приобретает злокачественное течение и приводит к гибели.
В месте укуса зараженного москита, который является переносчиком заболевания, на коже образуется опухоль. Лейшмании, размножаясь, проникают в лимфатические узлы, затем перемещаются в селезенку, костный мозг, печень, лимфатические узлы кишечника и других внутренних органов.
В результате нарушается работа этих органов и они увеличиваются в размерах. В наибольшей степени поражается селезенка, прогрессирует анемия, которая усугубляется поражением костного мозга.
В ряде случаев у больных развивается так называемый посткала-азарный кожный лейшманиоз — появление на коже лица и других частей тела узелков и пятнистых высыпаний, которые содержат лейшмании. Эти образования сохраняются долгие годы, и больной продолжает оставаться источником заражения на долгое время.
Инкубационный период составляет от 3 недель до 12 месяцев, в редких случаях может достигать до 2-3 лет. Начинается заболевание постепенно.
В период развития заболевания наблюдаются:
- волнообразная лихорадка,
- увеличение селезенки,
- увеличение печени,
- увеличение лимфатических узлов,
- диарея,
- потемнение кожи,
- кровоизлияния в кожу и слизистые оболочки,
- носовые и желудочно-кишечные кровотечения.
При пальпации печень и селезенка плотные, безболезненные.
У ВИЧ-инфицированных заболевание протекает злокачественно и сопровождается невосприимчивостью специфических лечебных препаратов.
Диагноз устанавливают на основе характерных симптомов и подтверждают лабораторными исследованиями.
Лейшмании обнаруживаются в мазках пунктата костного мозга, селезенки или печени. В периферической крови лейшмании находят крайне редко.
Для лечения используют препараты пятивалентной сурьмы — солюсурьмин или меглумина антимонат. Курс лечения — 30 суток. При рецидиве заболевания повторяют через 14 дней.
При тяжелом течении или неэффективности лечения препаратами сурьмы используют препараты второй линии — амфотерицин (для взрослых) и паромомицин (для взрослых и детей).
Другое название — детский лейшманиоз. Заболевание распространено в странах Средиземноморья, единичные случаи зарегистрированы в Азии, Закавказье и Крыму.
Инкубационный период составляет от 1 месяца до 1 года.
Основными отличительными признаками заболевания являются:
- отсутствие кожных высыпаний,
- воспаление лимфатических узлов,
- боли в животе,
- приступы кашля.
Часто сопровождается бактериальной пневмонией. Кожные покровы бледные, имеют землистый оттенок.
Острая и подострая формы встречаются редко, в основном у маленьких детей. Протекают эти формы заболевания тяжело, требуют немедленного лечения и характеризуются резким истощением больного, снижением мышечного тонуса, появлением фурункулов, язвенными поражениями полости рта.
Наиболее частая форма болезни — хроническая, которая наблюдается в основном у детей старшего возраста, реже у взрослых. Эта форма характеризуется более легким течением, приступы сменяются долгими периодами нормального самочувствия. При своевременном лечении наступает полное выздоровление. Даже увеличенные печень и селезенка быстро уменьшаются до нормальных размеров.
Значительное количество случаев заражения протекает бессимптомно или в стертой форме, может наступить спонтанное выздоровление.
У людей с иммунодефицитом, особенно у ВИЧ-инфицированных, болезнь развивается быстро и протекает очень тяжело, плохо поддается лечению и часто приводит к быстрой гибели больного.
Лечение такое же, как при индийском висцеральном лейшманиозе.
Человек не является источником заражения. Основной природный резервуар инфекции — грызуны.
После перенесенного заболевания вырабатывается стойкий пожизненный иммунитет ко всем формам кожного лейшманиоза. Например, на юге Туркменистана большинство местного населения переболевает в детском возрасте.
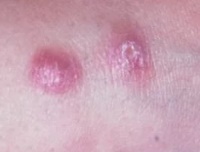
- Заболевание начинается с появления на месте укуса москита бугорка величиной 2-4 мм, окруженного ободком воспаленной кожи.
- На второй день он увеличивается до 8-10, иногда до 15 мм в диаметре.
- Одновременно увеличивается воспалительный отек кожи вокруг него.
- Через 1-2 недели в центре появляется язва с крутыми обрывистыми краями диаметром 2-4 мм.
- Дно язвы неровное, покрытое желтовато-серым или желтовато-зеленым налетом.
- Язвы могут быть множественные при многократных укусах.
- Язвы малоболезненны, однако боли возникают при перевязках или при случайных травмах язв (ударах, нажатии).
- Появление выраженной болезненности язв свидетельствует о присоединении вторичной бактериальной патогенной инфекции.
- На 2-3 месяце язвы очищаются от гноя.
- На 2-6 месяце начинается их рубцевание.
Если заболевание не очень беспокоит больного и не осложняется инфицированием язв, то лечение не проводят, предоставляют болезни естественное развитие.
Препараты используются при осложнении заболевания воспалением лимфатических узлов.
Самым эффективным методом предупреждения заболевания является вакцинация.
Источником заражения является больной человек, дополнительный резервуар — -собаки.
Заболевание встречается в течение всего года. Среди местного населения болеют преимущественно дети, среди приезжих — люди всех возрастов.
Инкубационный период колеблется от 2-4 месяцев до 1-2 лет, иногда продолжается до 4-5 лет.
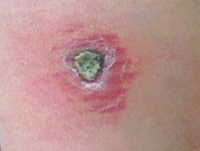
По прошествии этого периода на месте укуса зараженных москитов (чаще на лице и верхних конечностях) появляются малозаметные единичные, реже множественные, бугорки (лейшманиомы) диаметром 2-3 мм с гладкой, блестящей поверхностью.
Они медленно увеличиваются и через 3-4 месяца достигают 5-10 мм в диаметре, приобретая красновато-буроватый цвет с синюшным оттенком.
После нескольких месяцев бугорки могут рассосаться. Однако такое течение заболевания встречается редко.
Как правило, на поверхности бугорка образуется чешуйка, которая затем превращается в в плотно прикрепленную к бугорку желтовато-буроватую корочку.
После отпадения или насильственного снятия корки обнаруживают кровоточащую эрозию или язву. На протяжении длительного времени язва покрыта плотной коркой.
Через 2-4 месяца постепенно начинается рубцевание язв, которое заканчивается в среднем через год после появления бугорка. В некоторых случаях заболевание затягивается на 2 года и более.
У 10% больных развивается вялотекущий хронический туберкулоидный рецидивный кожный лейшманиоз. По симптомам он напоминает туберкулезную волчанку и может длиться десятилетиями. Предположительно причиной этого осложнения является иммунодефицит.
Другим осложнением является пиодермит, развивающийся вследствие присоединения вторичной инфекции.
Прежде всего выясняется находился ли пострадавший в районах распространения этого паразита.
Проводится анализ тканей, взятых из края поражения.
Если заболевание не очень беспокоит больного, то лечение не проводят. На ранних стадиях образования бугорков их можно обработать специфическими препаратами или мазями, содержащими хлорпромазин (2%), паромомицин (15%) или клотримазол (1%).
Лечение туберкулоидного лейшманиоза такое же, как висцерального лейшманиоза, но он плохо поддается терапии. Часто необходимы повторные курсы в комбинации с иммуностимуляторами, витаминами и общеукрепляющими препаратами.
Н2Мексиканский кожный лейшманиоза
Этот вид заболевания распространен в странах Латинской Америки, Мексике, Перу, США.
Иммунитет после перенесенной болезни нестойкий.
Инкубационный период составляет от 2-3 недель до 1-3 месяцев.
Болезнь обычно протекает в относительно легкой форме, образуется одна лейшманиома на открытых, доступных для нападения частях тела. Она заживает без осложнений через несколько месяцев.
Однако при возникновении лейшманиомы на ушной раковине (40% случаев)болезнь принимает длительное, хроническое течение и приводит к деформации ушной раковины.
Известны единичные случаи образования глубоких язв и разрушения хряща носа.
Диагностика и лечение такие же, как при кожном лейшманиозе Европы (городском лейшманиозе).
источник
Возбудитель кожного лейшманиоза, открытый П.Ф.Боровским, морфологически похож на Leishmania donovani. По предложению J.Wright возбудитель кожного лейшманиоза получил название Leishmania tropica.
В 1913 – 1915 гг. В.Л. Якимов, изучая кожный лейшманиоз в Туркестане, по морфологическим особенностям выделил две разновидности лейшманий:
1. Leishmania tropica var. major – большие паразиты округлой, овальной формы и редко имеющие форму рисового зерна величиной 5,49*3,92 мкм.
2. Leishmania tropica var. minor – малые паразиты преимущественно в форме рисового зерна, реже круглые или овальные величиной 3,92*3,24 мкм.
П. В. Кожевников и Н. И. Латышев выделили 2 типа кожного лейшманиоза на основании клинических и эпидемиологических данных. Первый тип антропонозный, городской, вызывается Leishmania tropica var. minor, второй тип зоонозный, сельский, вызывается Leishmania tropica var. major.
Существование лейшманий связано со сменой «хозяев»: хранителя вируса («резервуара инфекции») и кровососущего переносчика, которым является москит. В городах основным «хранителем вируса» является больной человек. Роль собачьего лейшманиоза и других предполагавшихся резервуаров инфекции остается пока неясной. Резервуаром вируса сельского лейшманиоза является большая песчанка и тонкопалый суслик. Сельский кожный лейшманиоз является зоонозом – заболеванием животных. Попутно заболевает человек, попавший в этот природный очаг трансмиссивной болезни.
Заболеваемость зоонозным лейшманиозом в эндемических зонах (в Средней Азии и на Кавказе) начинается в июне и заканчивается в ноябре, когда прекращается лет москитов. Строго постоянная сезонная заболеваемость отсутствует при антропонозном лейшманиозе, так как основным источником заражения является больной человек.
Москиты заражаются лейшманиями при кровососании пораженных участков кожи больных грызунов или человека. В кишечнике москита лейшмании-амастиготы превращаются в жгутиковые формы лептомонады-промастиготы.
Воротами инфекции является кожа в месте укуса москита. Здесь происходят размножение и накопление лейшманий.
«А» — амастиготы в макрофагах;
«Б» — промастиготы в культуре и в кишечнике москита.
Рис. 2. Схематическое изображение ультратонкого строения промастиготной стадии лейшмании.
ЦМ — цитоплазматическая мембрана; ПМТ — пелликулярные микротрубочки;
В — цитоплазматические включения (лизосомы, липосомы, амилоидные тела и др.).
Антропонозный кожный лейшманиоз (поздно изъязвляющийся кожный лейшманиоз, городской тип болезни Боровского, ашхабадка) характеризуется длительным инкубационным периодом (3-8 мес). На месте внедрения возбудителя образуется небольшой красновато-бурый бугорок (2-3 мм в диаметре), который медленно увеличивается, через 3-6 мес покрывается чешуйчатой корочкой. Примерно через 5-10 месяцев, в среднем через 6 месяцев, начинается изъязвление. Дно язвы может быть розовым, слегка зернистым. Иногда оно покрывается желтоватыми участками некроза. Отделяемое серозное, с небольшой примесью гноя. Форма язвы иногда овальная или круглая, но чаще неправильная, фестончатая. Язва относительно неглубокая. Расположена она всегда на мощном инфильтрате, который окружает язву в виде валика темно-красного цвета. Мощный валообразный, умеренно плотный, а чаще тестоватый инфильтрат вокруг язвы весьма характерен для данного заболевания. Отсутствует наклонность к проникновению в подкожную клетчатку.
Лейшманиома и язва продолжают увеличиваться 8-10 и более месяцев, достигая размеров 2-5 см и редко более. Продержавшись 2-3 месяца, язва начинает рубцеваться. Эпителизация может идти с периферии или из центра язвы. Все заболевание, от начала бугорка до эпителизации язвы, тянется обычно около года, откуда происходит народное название годовик. Наряду с резко ограниченными более или менее выстоящими лейшманиомами встречаются более плоские диффузные инфильтраты, которые в дальнейшем разрешаются, оставляя лишь поверхностные рубцовые изменения.
Зоонозный кожный лейшманиоз (сельский тип, пендинская язва, остро некро-тизирующийся кожный лейшманиоз) встречается в сельских местностях, на окраинах городов. Инкубационный период при этом весьма короткий, от 1 недели до 2 месяцев, в связи с чем эта форма имеет выраженный сезонный характер, возникая только в теплый период – с мая по октябрь.
Заболевание начинается плоскими бугорками или фурункулоподобными инфильтратами ярко-красного цвета, которые быстро растут и через 1-2 недели изъязвляются, начиная с центра. Образуются язвы с обрывистыми краями и некротическим грязно-желтоватым дном. Язвы имеют большей частью неправильную фестончатую форму. Вокруг исходных лейшманиом часто высыпают добавочные вторичные «бугорки обсеменения», которые в свою очередь распадаются и сливаются с основной язвой, увеличивая ее размеры и фестончатость края.
Лейшманиомы сельского типа увеличиваются в размерах 2-3 месяца, достигая 4-6 см, а иногда и более. Через 2-4 месяца от начала заболевания картина процесса начинает изменяться. Дно язвы понемногу очищается от некротических масс и становится пестрым от чередования белесоватых или желтоватых участков некроза и красных сосочков разрастающихся грануляций. Дно язвы становится зернистым и начинает напоминать рыбью икру. Иногда образуются настоящие вегетации и бородавчатые разрастания. Появление подобных зернистых грануляций и вегетаций говорит о скором заживлении язвы. Через 2-3 недели после этого наступает эпителизация язвы, часто начинающаяся с центра язвы. Наоборот, по краю язвы может сохраняться язвенная полоска в виде ровика («краевой ров»), который эпителизируется позднее. Все течение сельского кожного лейшманиоза занимает от 2-3 до 5-6 месяцев.
Число лейшманиом зависит от числа укусов зараженных москитов. При городском кожном лейшманиозе обычно наблюдается 1-5 лейшманиом и лишь изредка – 20-30 и более. При сельском типе число лейшманиом составляет 10-15, а у отдельных больных оно достигает 100-200-250.
Особенно сильно поражаются открытые части тела: лицо, верхние и нижние конечности. Так как в условиях жаркого климата население ночью не укрывается, то возможны и лейшманиомы закрытых участков тела. Возможна необычная локализация: на коже волосистой части головы у бритых, на ладони у детей, на половом члене. Нередко отмечается групповое расположение лейшманиом. Это объясняется тем, что москиту свойственны множественные укусы: один москит, перепрыгивая с одного участка на другой, может укусить 10-15 раз.
По ходу лимфатических путей нередко наблюдается узловатый лимфангоит. Возможно несколько клинических разновидностей подобного лимфангоита: одиночные узлы, множественные узлы, четковидный лимфангоит, шнуровой, сетчатый, краевой (около края лейшманиомы), смешанный. Узлы лимфангоита могут изъязвляться, но нередко они не изъязвляются и даже не дают видимых воспалительных явлений. При этом по ходу лимфатических сосудов прощупываются узлы или шнуровидное уплотнение без видимой красноты. Лимфангоит при сельском типе развивается гораздо чаще, чем при городском.
Возможны разнообразные осложнения кожного лейшманиоза в виде рожи, абсцесса, флегмоны, лимфоррагии и других патологических процессов.
В 1932г. И.И. Гительзон описал особую форму кожного лейшманиоза, которому он дал сначала название «металейшманиоз», а позднее – туберкулоидный лейшманиоз. Речь идет о настоящем лейшманиозе, только не закончившемся в обычный срок, а перешедшем в затяжную форму в результате особого аллергического состояния организма, проявляющегося, в частности, в резко повышенной общей и местной реакции на введение лейшманийной вакцины.
Эта форма характеризуется тем, что после окончания рубцевания лейшманиомы вокруг рубца появляются мелкие бугорки, мало склонные к изъязвлению, желтовато-бурого цвета, иногда с небольшим красноватым оттенком. При диаскопии они дают выраженный феномен яблочного желе. Сформировавшись, бугорки долгое время мало изменяются. Однако они могут расти, увеличиваться в количестве и иногда изъязвляться.
Туберкулоидный лейшманиоз наблюдается у 3-7% всех больных кожным лейшманиозом. Заболевание держится весьма долго – до 10-20 лет и более. Чаще оно развивается в детском и юношеском возрасте.
источник
Кожный лейшманиоз – заболевание инфекционного характера, которое вызвано появлением паразитов в организме. Поражение человека происходит обычно в странах с жарким или теплым климатом. Данная болезнь имеет множество специфических особенностей, на которых следует остановиться подробнее.
Кожный лейшманиоз еще называют болезнью Боровского. В зависимости от типа заболевания, его признаки могут отличаться. Географическое распространение в данной ситуации играет немаловажную роль. Существуют такие типы лейшманиоза:
Инкубационный период данного типа болезни кратковременный – составляет не более 4 недель. Протекает заболевание около 4-6 месяцев. Зоонозный кожный лейшманиоз проявляется такими признаками:
- новообразования на кожных покровах конической формы бордового или синюшного оттенка;
- увеличение образовавшихся бугорков в размерах;
- гнойные воспаления, перерастающие в язвы значительного размера;
- рубцевание кожных покровов после избавления от болезни.
После выздоровления у больного наблюдается стойкий иммунитет к лейшманиозу в будущем.
Наиболее распространенный тип заболевания. Инвазионная стадия и течение болезни занимают около 1 года. Поражение человека происходит в результате укуса зараженного москита. На кожных покровах образуются незначительные новообразования розоватого или красноватого оттенка. Постепенно эти образования перерастают в язвы, после чего начинают гноиться. Городская форма является наиболее распространенным заболеванием и подразделяется на такие виды:
- Туберкулоидный кожный лейшманиоз. Характеризуется медленным течением, язвы на кожных покровах образуются крайне редко. Новообразования плоские, имеют буровато-коричневый цвет. На ощупь они не твердые. По мере развития заболевания новообразования распространяются по всему телу. Локализация обычно наблюдается на лице.
- Кожно-слизистый лейшманиоз. Данная форма заболевания имеет вялотекущий характер. Новообразования распространяются и увеличиваются очень медленно. Но, несмотря на это, появившиеся изъязвления на кожных покровах также медленно заживают. Поражение постепенно происходит не только на кожных покровах, но и на слизистых оболочках носоглотки, губ, хрящевой ткани ротовой полости.
Как выглядит кожный лейшманиоз в период его активного развития, можно увидеть на фото.
Жизненный цикл паразита, вызывающего лейшманиоз, начинается с диких грызунов или птиц. Его переносчиками являются москиты, которые обитают в теплых городских подвалах или гнездах диких птиц. Чаще всего поражение человека происходит в результате укуса зараженного москита. Также в некоторых регионах, особенно социально неразвитых, наблюдаются такие способы заражения:
- укусы диких грызунов, таких как суслики;
- укусы бродячих собак.
Данное заболевание не всегда активно развивается у людей – некоторые имеют стойкий иммунитет. В группу риска входят люди, у которых наблюдаются:
- Недостаточные социально-экономические условия жизни. Плохие жилищные условия или антисанитария дома повышают риск развития заболевания.
- Плохое питание. Оно провоцирует сильное ослабление иммунной системы.
- Климатические изменения.
Особенно лейшманиоз распространен в Южной Азии, Африке, Америке. Это связано с благоприятным климатом для развития и выносливости паразитов, вызывающих данное заболевание. Кожный лейшманиоз требует незамедлительного лечения, поскольку поражение может распространиться и на внутренние органы. Такая болезнь носит название висцеральный лейшманиоз.
Для того чтобы идентифицировать заболевание, специалист в этой области проводит такие мероприятия по диагностике:
- Детальный опрос пациента. На данном этапе доктор выясняет симптоматику, жалобы, нахождение пациента в других странах в последнее время.
- Осмотр кожных покровов. Для лейшманиоза характерны новообразования красноватого оттенка или появление гнойных язв.
- Анализ крови. Наиболее информативный способ диагностики, поскольку помогает безошибочно обнаружить заболевание.
- Лабораторное исследование содержимого язв. Его результат помогает идентифицировать возбудителя болезни.
На основе проведенных исследований доктор устанавливает корректный диагноз, после чего назначает наиболее эффективное лечение.
Важно помнить! Человек, который только вернулся из путешествия в другую страну, при первых же недомоганиях должен обратиться к врачу! Это поможет выявить заболевание на ранней стадии его развития.
Терапия при кожном лейшманиозе назначается в зависимости от степени тяжести заболевания. На ранней стадии его развития специалист прописывает такие медикаментозные препараты:
- Мепакрин;
- Мономицин;
- Уротропин;
- Сульфат берберина.
Эти лекарства вводятся в организм внутримышечно. Также полезно будет использование кремов или мазей на основе вышеуказанных компонентов.
На стадии, когда уже образовались язвы на кожных покровах, лечение заключается в использовании Мономицина и Аминохинола. Схема лечения зависит от возраста и массы тела пациента. Также в этот период применяется лазеротерапия для лучшего заживления изъязвленной кожи.
Важно знать! Для более быстрого выздоровления требуется строго придерживаться назначений лечащего врача!
Нетрадиционная медицина предлагает множество рецептов, которые помогут избавиться от появившихся язв. Они подходят только в качестве дополнительного метода воздействия, поскольку причина болезни лечится изнутри. Преимуществом народных средств является возможность их приготовления в домашних условиях.
Для приготовления раствора потребуется 50 г коры ивы, которую следует залить 1 л воды. Поставить вариться на маленьком огне на протяжении 20 минут. После этого полученный отвар нужно немного остудить и процедить. Использовать в качестве раствора для компресса, который следует делать на ночь.
Сухие цветки пижмы измельчить до консистенции порошка, добавить несоленое сливочное масло в пропорции 1:4. Тщательно перемешать ингредиенты. Наносить на пораженные участки кожных покровов 2 раза в день.
Следует взять 1 ст. л. ромашки лекарственной, которую нужно залить 1 стаканом кипящей воды. Оставить настаиваться до полного охлаждения. Приготовленный настой процедить и делать компрессы на его основе.
Для лечения этим растением потребуется сок с его мякотью. Этим соком требуется обрабатывать пораженные язвами участки кожи 2 раза в день. Не смывать.
Чтобы приготовить мазь на основе этого полезного растения, потребуется 1 ст. л. измельченных в порошок его сухих листьев. Добавить 30 г вазелина, тщательно перемешать. Полученной мазью обрабатывать больную кожу 3 раза в день. Также можно делать компрессы на основе отвара календулы, поскольку это растение обладает противовоспалительным и восстанавливающим эффектом.
Важно помнить! Перед использованием лекарств народной медицины для лечения кожного лейшманиоза требуется посоветоваться с доктором!
Длительное игнорирование лейшманиоза может привести к крайне неприятным последствиям, а именно:
- дефекты на кожных покровах в виде рубцов и шрамов;
- необратимое поражение хрящевых тканей;
- деформация костных тканей.
Инфицирование хрящевых и костных тканей происходит редко, но, тем не менее, эта болезнь требует незамедлительного и долгого лечения. Это поможет избежать таких неприятных последствий.
В качестве профилактики кожного лейшманиоза требуется проводить такие мероприятия:
- лечение или уничтожение зараженных лейшманиозом животных;
- облагораживание пустынных территорий, устранение свалок;
- осушение влажных помещений – особенно это касается подвалов;
- использование средств, препятствующих укусам комаров;
- иммунологическая защита людей, выезжающих в другую страну.
Также обезопасить людей от поражения их организма лейшманиозом поможет регулярная дезинфекция помещений.
источник
Кожный лейшманиоз – это инфекционная болезнь, вызываемая простейшими и сопровождающаяся поражением кожных покровов, реже слизистых оболочек. Характерным признаком являются язвы на месте внедрения возбудителя. Температурная реакция организма варьируется в широких пределах, другие признаки заболевания выявляются очень редко. Диагностика базируется на обнаружении возбудителя и антител к нему. Лечение проводится с помощью этиотропных препаратов и симптоматических мероприятий. В некоторых случаях необходимо хирургическое вмешательство, криодеструкция или лазеротерапия.
Кожный лейшманиоз (болезнь Боровского) представляет собой инфекцию, передающуюся преимущественно трансмиссивным путем. Эта болезнь известна с древности, впервые была описана английским врачом Пококом в 1745 году. Более полную клиническую характеристику нозологии дал русский хирург Боровский в 1898 году. Сам возбудитель – лейшмания – обязан своим названием английскому патологу Лейшману, который в 1903 году описал этого простейшего практически параллельно с итальянским исследователем Донованом. Патология распространена в тропических странах, сезонность связана с активностью переносчиков – с мая по ноябрь.
Возбудитель инфекции – паразит Leishmania, относящийся к простейшим. Самыми распространенными видами являются L. tropica, L. major, L. aethiopica, L. infantum, L. mexicana, L. amazonensis, L. braziliensis. Резервуарами паразитов в природе служат москиты, енотовидные собаки, ленивцы, грызуны, лисы и дикобразы. Основным способом заражения является трансмиссивный путь, реализуемый с помощью переносчиков – москитов, реже песчаных мух.
Микроорганизм нуждается в смене двух хозяев для размножения, при этом безжгутиковая фаза развития проходит в организме людей либо животных, а жгутиковая – в пищеварительном тракте самки москита. При укусе переносчик срыгивает в ранку лейшманий, которые внедряются в толщу кожи. Другие пути инфицирования (вертикальный, при гемотрансфузиях и оперативных вмешательствах) встречаются редко. Группами риска по кожному лейшманиозу являются дети, сельские жители, путешественники, ВИЧ-инфицированные лица и онкологические больные. Чаще всего заболевают молодые мужчины и пожилые женщины.
После проникновения в толщу дермы лейшмании поглощаются макрофагами, внутри которых могут размножаться. Для контроля репликации возбудителя в организме CD8 + Т-лимфоциты в большом количестве продуцируют фактор некроза опухоли и интерферон гамма, с помощью которых пораженные клетки кожи и макрофаги начинают индуцировать производство собственных микробицидных эффекторов, способных уничтожать лейшманий. CD8 + -лимфоциты играют значительную роль в патогенезе болезни – они активно уничтожают пораженные клетки, но не действуют на самих внутриклеточных паразитов.
Роль В-лимфоцитов изучается; ряд исследований показали возможность длительной персистенции заболевания из-за стимуляции В-лимфоцитами CD4 + -клеток и возникновения избыточной продукции как провоспалительных, так и регуляторных цитокинов. При гистологическом исследовании обнаруживаются воспалительные инфильтраты переменной интенсивности с диффузным или очаговым распределением, характеризующиеся преобладанием лимфоцитов, гистиоцитов и плазматических клеток с зонами спонгиоза, паракератоза и псевдоэпителиоматозной гиперплазии. В области поражения определяются язвы, очаговая зона некроза и хорошо организованные гранулемы.
Кожный лейшманиоз может быть распространенным (диффузным) либо локализованным. Реже встречается кожно-слизистая форма болезни (эспундия), при которой происходит поражение слизистых оболочек рта и носоглотки. В отдельных случаях в процесс вовлекаются дыхательные пути, в частности – гортань. При этом варианте течения возникает обезображивание и деформация лица, возможна гибель от дыхательной недостаточности. Сохраняется деление болезни на городской и сельский лейшманиоз – считается, что при первом типе течение язвенного процесса медленнее, чем при втором, а заражение происходит из-за больных собак и грызунов соответственно.
Инкубационный период городской формы патологии длится от 10 суток до года, чаще – 3-5 месяцев; для сельского варианта время инкубации может сокращаться до 1-8 недель. Начало болезни постепенное, с лихорадкой до 38°C. Острый дебют характерен для маленьких детей и ВИЧ-позитивных пациентов, часто приводит к кожно-висцеральному поражению и гибели. На месте укуса москита появляется бурого цвета бугорок, который постепенно вырастает до 2-х и более сантиметров, покрывается мелкими чешуйками (лейшманиома). Затем образование продолжает свой рост и через полгода изъязвляется с появлением характерного слизисто-гнойного отделяемого. Заживление язвы завершается образованием рубца.
Сельская форма болезни протекает гораздо быстрее и агрессивнее: лейшманиомы практически сразу переходят в язвенную стадию с формированием дочерних бугорков, через 2-4 месяца дно язвы начинает напоминать рыбью икру и центробежно заживать с появлением рубцового дефекта. Лимфатические сосуды воспаляются, пальпируются в виде твердых узлов-бусин, часть из которых вскрывается. После перенесенного городского кожного варианта в редких случаях отмечается хроническое течение процесса с образованием небольших бугорков около рубца, которые не изъязвляются и могут персистировать всю жизнь человека.
Наиболее частыми осложнениями несвоевременно диагностированного кожного лейшманиоза являются участки гиперпигментации и рубцы на месте лейшманиом. Помимо косметического дефекта рубцовые изменения могут приводить к инвалидности (особенно при расположении на слизистых). Реже встречаются кровотечения, вызванные расплавлением сосуда на дне язвы, и вторичные гнойные процессы. При длительном течении, обширном поражении, коморбидной патологии возможно формирование хронической венозной недостаточности, лимфостаза и рецидивирующей рожи. При вовлечении надгортанника может наблюдаться ложный круп.
Диагноз кожной формы лейшманиоза верифицируется инфекционистом, по показаниям назначаются консультации других специалистов. Обязательным является тщательный сбор эпидемиологического анамнеза на предмет пребывания в тропических зонах. В ходе диагностического поиска применяются следующие инструментальные и лабораторные методики:
- Физикальное исследование. Поражение кожи при лейшманиозе визуализируется как язвенный дефект с приподнятыми краями, краевыми «карманами» и гнойно-серозным отделяемым. Дно образования может быть зернистым, форма – неправильная. Иногда видны дочерние папулы. Пальпируются воспаленные лимфатические сосуды в форме плотных узловатых тяжей. Регионарные лимфоузлы увеличиваются редко.
- Лабораторные исследования. В общеклиническом анализе крови маркеры кожного лейшманиоза отсутствуют. При присоединении вторичной инфекции возможен лейкоцитоз, при переходе в висцеральную форму – анемия, тромбоцитопения. Биохимические показатели обычно находятся в пределах нормы. Изменения в общем анализе мочи нехарактерны.
- Выявление инфекционных агентов. ПЦР-исследование отпечатков кожных язв и гистологических материалов папул позволяет обнаружить лейшманий. Для определения возбудителя проводится микроскопия, посев биологических препаратов, биопробы. ИФА крови свидетельствует о наличии антител к возбудителю. Внутрикожная проба Монтенегро является косвенным методом подтверждения диагноза, используется в период выздоровления.
- Инструментальные методики. Рентгенография или КТ органов грудной клетки показана пациентам с подозрением на туберкулезное поражение. УЗИ лимфатических сосудов и узлов выполняется с целью дифференциальной диагностики, сонография мягких тканей рекомендована при выраженном отеке. УЗИ органов брюшной полости необходимо при подозрении на сочетание с висцеральной формой болезни.
Дифференциальную диагностику кожного лейшманиоза проводят с сибирской язвой, дермальной формой чумы, туберкулеза и туляремии. Эти заболевания имеют проявления в виде язвенных дефектов: болезненные (чума), с некротическими зонами (сибиреязвенные), шелушащимися краями (туляремия). Сифилитический шанкр обычно располагается на половых органах и слизистых, безболезненный, твердый. Псориатические бляшки представляют собой участки воспаленной кожи с серебристым шелушением. Системная красная волчанка классически манифестирует в виде макулопапулезной «бабочки» на лице, реже в виде красных дисков с шелушением.
Пациенты с кожными формами болезни не нуждаются в стационарном лечении. Постельный режим показан при выраженной лихорадке, болевом синдроме и гнойных осложнениях. Специальная диета не разработана, из-за возможных лекарственных побочных эффектов рекомендуется отказаться от приема алкоголя, наркотических средств и никотина, исключить на время лечения трудноперевариваемую пищу (жирное, жареное, маринады). Показана местная антисептическая обработка язв, полоскание рта и промывание носовых ходов при расположении очагов на слизистых, применение стерильных повязок с ежедневной сменой.
Специфическое антипротозойное лечение осуществляется с учетом вида возбудителя преимущественно препаратами пятивалентной сурьмы (натрия стибоглюконата). Возможно использование милтефозина, пентакарината, липосомального амфотерицина В. Системное применение этих средств сопряжено с риском развития побочных эффектов, поэтому в настоящее время ведется изучение местных медикаментов (кремы, мази) в качестве дополнения к основной терапии. Симптоматическое лечение подразумевает прием жаропонижающих, обезболивающих, дезинтоксикационных и других препаратов. При резистентности лейшманиоза проводится спленэктомия.
Местное лечение лейшманиозных кожных язв неразрывно связано с тепловым воздействием, поскольку возбудители крайне чувствительны к высоким температурам. Среди подобных методов терапии распространена радиочастотная, преимущество которой заключается в отсутствии повреждения здоровой кожи в процессе применения. Используется фотодинамическая и прямая электрическая терапия, инфракрасная стимуляция, лазеролечение. Существуют описания единичных случаев полного излечения от кожного лейшманиоза с помощью местных методик как монотерапии нозологии у ВИЧ-позитивных и иных иммуносупрессивных пациентов.
Прогноз при кожном лейшманиозе при отсутствии осложнений обычно благоприятный. До 85% случаев болезни заканчиваются выздоровлением; для заболевания характерно циклическое течение и естественная реконвалесценция. Летальных случаев лейшманиоза данного вида не зафиксировано. Среди ВИЧ-инфицированных и других лиц с иммунным дефицитом даже слабопатогенные штаммы лейшманий могут вызывать висцеральную патологию. Продолжительность неосложненного сельского типа лейшманиоза кожи составляет не более 3-6 месяцев, городского – до 2 лет. Лечение продолжается в течение 20-30 дней, допускается проведение терапии сроком до двух месяцев.
Специфическая профилактика показана всем выезжающим в эндемичные зоны, рекомендуется проводить вакцинацию в зимне-осенний сезон и не позднее 3-х месяцев до планируемой поездки. Главным средством неспецифической профилактики является борьба с переносчиками: осушение подвалов и овощехранилищ, инсектицидная обработка, использование репеллентов. Важна своевременная диагностика, изоляция и лечение больных, установка в палатах противомоскитных сеток. Рекомендуется плановая вакцинация домашних собак, борьба с городскими свалками, дератизация и отстрел больных диких животных.
источник
Болезнь Боровского, так называемый лейшманиоз кожи является паразитарным хроническим поражением кожи. На территории стран СНГ может встречаться в Узбекистане и Туркмении, кроме этого природные очаги лейшманиоза могут наблюдаться в Азербайджане.
Этиология лейшманиоза . Тканевый паразит Leischmania tropica, вызывающий болезнь Боровского, стал известен в 1898 году. Это простейшее, овоидные яйцевидные образования содержат два ядра в протоплазме.
Для диагностики лейшманиоза используют мазок Романовского-Гимзе.
Эпидемиология лейшманиоза . Лейшмании в организм человека заносятся во время укуса москита Phlebotomus. Значительно чаще носителем возбудителя лейшманиоза являются собаки, суслики, ежи и песчаные мыши. Различают две формы лейшманиоза: сельскую и городскую. Сельский лейшманиоз проявляется от 2 до 4 недель, городской значительно дольше может протекать в латентной (скрытой) форме.
Симптомы лейшманиоза . Как уже упоминалось выше, сельский тип лейшманиоза кожи проходит инкубационный период очень быстро, за 14-28 дней. В месте укуса появляется воспаленный инфильтрат, напоминающий фурункулоподобный узел. У детей уже через 10-12 дней ткань некротизирует, появляется глубокая язва. Для детей до пяти лет характерна диффузная инфильтрация и быстрое изъязвление. В дальнейшем язва рубцуется, оставляя резко очерченные рубцы.
При развитии городской формы лейшманиоза (хронической) инкубационный период может продолжаться около одного года, в среднем от 4 до 8 месяцев. Также на месте укуса возникает болезненный бугорок, который медленно подвергается некротизации. Отторгается корка, открывая глубокую язву с вязким гнойным содержимым. Процесс может длиться до полутора лет. При заживлении городской лейшманиоз дает менее выраженные рубцы, так как процесс не затрагивает глубоких тканей.
После лейшманиоза к нему развивается стойкий иммунитет. При остронекротизирующейся форме невосприимчивость к супер- и реинфекции развивается через 2 месяца, а при поздно некротизирующемся типе — через 6 месяцев после начала заболевания.
Лечение лейшманиоза . При остронекротизирующейся сельской форме показан мономицин внутрь из расчета 4000-5000 ЕД на 1 кг массы тела 4-6 раз в сутки или внутримышечно по 10 000- 25 000 ЕД на 1 кг массы тела 2 раза в сутки в течение 10- 12 дней. Для местных инъекций применяют мономицин в 0,5 % растворе новокаина — по 100 000 ЕД на инъекцию (в основание лейшманиом). Обкалывания проводят ежедневно на протяжении 1-2 недель. В последние годы доказана терапевтическая эффективность при кожном лейшманиозе метациклина.
При множественных очагах, осложненных вторичной инфекцией, назначают антибиотики, сульфаниламиды, аутогемотерапию. В случае обнаружения большого числа возбудителей применяют антималярийные средства (делагил) соответственно возрасту и массе тела, а также препараты сурьмы в течение 12-15 дней.
При поздно изъязвляющемся типе бугорки обкалывают 5 % раствором акрихина в 1 % растворе новокаина или дигидрострептомицином. Криотерапию, диатермокоагуляцию, электрокоагуляцию рекомендуют при отсутствии вторичной инфекции и при наличии единичных, мелких очагов поражения. Для ускорения эпителизации и рубцевания язв используют примочки из дезинфицирующих растворов, антисептические мази, содержащие глюкокортикоиды — оксикорт, локакортен, гиоксизон, лоринден С, а также 4% гелиомициновую мазь, мазь Микулича или Вишневского и др.
Профилактика лейшманиоза . Общегосударственные профилактические мероприятия предусматривают уничтожение грызунов и москитов в регионах, эндемичных по лейшманиозу. Личная профилактика имеет целью защиту от укусов москитов и создание стойкого иммунитета. Учитывая невосприимчивость после перенесенного заболевания, применяют активную иммунизацию. На закрытом участке тела внутрикожно вводят 0,1 — 0,2 мл жидкой среды, содержащей живую культуру возбудителя лейшманиоза сельского типа (Leischmania tropica major), что вызывает быстрое развитие лейшманиомы, обеспечивающее иммунитет к обоим типам лейшманиоза.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лейшманиоз кожный (cинонимы: лейшманиоз Старого света, болезнь Боровского) — эндемическое трансмиссионное заболевание, встречается в основном в странах с жарким и теплым климатом, проявляется преимущественно поражениями кожи.
Причины и патогенез кожного лейшманиоза. Возбудителем являются простейшие Leishmania tropica. Переносчики болезни — различные виды москитов. Встречаются в основном две разновидности лейшманиоза: антропонозный (городской тип), вызываемый Leishmania tropica minor и зоонозный (сельский тип), вызываемый Leishmania tropica major.
Источником или резервуаром инфекции сельского типа кожного лейшманиоза являются грызуны и песчанки, а городского — больной человек.
Для кожного зоонозного лейшманиоза характерна сезонность, т. е. заболевание встречается летом и осенью, антропонозный тип встречается круглый год.
Встречается преимущественно в Средней Азии, Азербайджане. Основными резервуарами инфекции являются грызуны (суслики, песчанки), переносчики — москиты. Выделяют два типа заболевания: сельский, или острый некротизирующийся, вызываемый Leishmania tropica major, и городской, или поздно изъязвляющийся, возбудителем которого является Leishmania tropica minor. В редких случаях наблюдается туберкулоидный (люпоидный) вариант, возникающий обычно в зоне регрессировавших ранее очагов поражения при городском типе лейшманиоза вследствие реактивации сохранившихся лейшманий, обусловленной общими или локальными иммунными нарушениями.
Сельский тип протекает остро, на месте укусов развиваются фурункулоподобные элементы, после изъязвления которых возникают кратерообразные язвы, рубцующиеся в течение 3- 8 мес. Характерны лимфангиты.
При городском типе наблюдается развитие элементов меньшего размера, чем при остром некротизирующемся лейшма-ниозе, они длительно (5-6 мес) существуют без изъязвления, медленно заживают (в среднем в течение 1 года). Длительность воспалительного процесса связывают с преобладанием в инфильтратах лимфоцитов с супрессорными свойствами.
Симптомы кожного лейшманиоза. Кожный лейшманиоз протекает циклично: отмечают первичную (стадия бугорка, изъязвления, рубцевания), последовательную (раннюю, позднюю), диффузно-инфильтрирующую лейшманиомы и туберкулоид.
Лейшманиоз кожный зоонозный. Инкубационный период составляет от одной недели до двух месяцев. На месте укуса москита образуется болезненный, уплощенный, островоспалительный бугорок ярко-красного цвета, величиной 3-5 мм. Бугорок превращается в фурункулоподобный инфильтрат с нечеткими границами. Инфильтрат увеличивается в размере, достигая 10-15 см в диаметре, и через 2 недели центральная часть его быстро подвергается некрозу, происходит отторжение некротических масс и образуется кратерообразная язва небольшого размера (5-8 мм в диаметре), с гнойным отделяемым, вокруг которой имеется широкая зона инфильтрата с воспалительным отеком окружающей ткани.
В дальнейшем дно язвы очищается от некротических масс и появляются красные сосочковые зернистые разрастания, напоминающие икру. Язвы круглые, овальные или неправильной формы, их края то ровные, подрытые, то фестончатые, как бы изъеденные. Вокруг основной возникают новые язвы. К специфическим осложнениям кожного лейшманиоза относятся лимфангиты вокруг язв и лимфадениты. От верхнего края язвы появляются плотные малоболезненные узлы величиной от мелкой горошины до лесного ореха. В дальнейшем в ‘тих узлах воспаление может усилиться и привести к язвенному распаду. На конечностях отмечаются четкообразные лимфангиты. Процесс сопровождается болезненностью, развитием отеков стоп и голеней. Через 3-6 месяцев процесс заканчивается рубцеванием.
Лейшманиоз кожный антропонозный. Инкубационный период составляет от 3 до 6 месяцев (редко — до 3 лет). На месте внедрения возбудителя появляется лейшманиома в виде гладкого, медленно растущего буровато-красного бугорка величиной 1-2 мм. Постепенно бугорок растет, выступая над уровнем кожи, и через 6 месяцев достигает 1-2 см в диаметре.
В центральной части элемента наблюдается кратерообразное углубление, имеющее роговые чешуйки, которые иногда пропитываются экссудатом и превращаются в чешуйко-корки. Через 6-8 месяцев после отторжения кровенисто-гнойной корки образуется язвенный дефект. Язва округлая, окружена приподнимающимся инфильтратом, с неровным красноватым дном, изъеденными краями, серозно-гнойным скудным отделяемым ссыхается в бурую корку. Вокруг язвы могут появиться новые бугорки и язвы обсеменения. Ha конечностях наблюдаются четкообразные лимфангиты. Приблизительно через год (иногда более) инфильтрат уменьшается, язва очищается, возникают островки грануляционной ткани и она начинает рубцеваться.
Иногда заживление грануляционной ткани происходит под коркой сухим путем. Общее состояние больных не нарушено.
Лейшманиоз туберкулоидный является одним из вариантов лейшманиоза, который развивается у лиц с измененной реактивностью организма в результате активации сохранившихся лейшманий или в результате естественной суперинфекции. Этот тип лейшманиоза часто встречается у детей или лиц молодого возраста. Заболевание развивается или в процессе обратного развития первичной лейшманиомы антропофильного типа или в области постлейшманиозного рубца. Вокруг заживающего очага поражения появляются бугорки величиной 2-5 мм, желто-белого цвета с признаком застойной красноты. Элементы имеют полушаровидную плоскую форму, с гладкой, иногда шелушащейся поверхностью. Бугорки часто окружают свежий рубец, могут развиться на уже сформировавшемся рубце и сохраняются длительное время. Появление новых элементов способствует увеличению зоны поражения, захватывающей новые участки кожи. Затем в процессе обратного развития оставляют атрофию или могут изъязвляться, покрываясь желто-коричневой коркой. По внешнему виду бугорки напоминают люпомы при туберкулезной волчанке, поэтому заболевание часто называют люпоидным лейшманиозом.
В нашей стране описан и американский кожный лейшманиоз, возбудителем которого является Leishmania brasiliens, у больного, прибывшего из эндемичной зоны. Эта форма лейшманиоза отличается от болезни Боровского частым поражением слизистых оболочек верхних дыхательных путей, полости рта, наличием ранних (на месте укусов) проявлений, характеризующихся изъязвляющимися бугорками и узлами, и поздних, возникающих через несколько лет, в виде гранулематозно-деструктивных и язвенных очагов поражения.
Патоморфология. В остром периоде в дерме обнаруживают инфильтрат, состоящий преимущественно из макрофагов, заполненных большим количеством возбудителя, среди них находятся лимфоидные и плазматические клетки. При изъязвлении в инфильтрате выявляют также нейтрофильные гранулоциты, лейшманий могут быть не только внутри макрофагов, но и вне их. Через несколько месяцев появляются очаги туберкулоидного строения, количество макрофагов и лейшманий при этом уменьшается. При хроническом течении процесса обнаруживают инфильтрат туберкулоидного строения, трудноотличимый от туберкулеза. Однако отсутствие казеозного некроза и наличие плазматических клеток, а также лейшманий помогают диагностировать лейшманиоз. При туберкулоидной форме лейшманиоза (металейшманиоз) в гистологической картине выявляют признаки как острого, так и хронического процесса. В дерме — инфильтрат из макрофагов с примесью лимфоцитов и плазматических клеток и туберкулоидные структуры. Лейшмании встречаются редко.
Гистопатология. Обнаруживают грапулематозный инфильтрат, состоящий из эпителиоидных клеток, лимфоцитов, гистиоцитов. Среди эпителиоидных клеток видны гигантские клетки типа Пирогова-Лангханса.
Диагноз ставят на основании обнаружения лейшманий в очагах поражения.
Дифференциальный диагноз проводят с туберкулезом, сифилисом, пиодермией, саркоидозом.
Лечение кожного лейшманиоза. Назначают антибиотики — мономицин, доксициклин, метаииклин, антималярийпые препараты — делагил, плаквенил (в том числе для обкалывания невскрывшихся лейшманиом). Производят криодеструкцию, лазеротерапию. Имеются сообщения об эффективности ламизила (по 250 мг в сутки в течение 28 дней).
Индивидуальная профилактика заключается в применении средств защиты от москитов (пологи, сетки, обработка репеллентами). Общественная профилактика заключается в ликвидации мест выплода москитов, противомоскитной обработке (очаговая дезинсекция), истреблении песчанок (при зоонозном типе).

источник