Лейшманиоз — заболевание, вызываемое простейшими рода лейшмании, переносчиками которых являются москиты.
Это род паразитических одноклеточных животных. В организме теплокровного животного они находятся в стадии безжгутиковой внутриклеточной формы. В организме переносчика и на питательных средах существуют в жгутиковой форме.
Жизненный цикл лейшманий протекает со сменой хозяев — позвоночного животного или человека и москита.
Москит (переносчик заболевания) — это мелкое двукрылое насекомое величиной 1,2-3,7 мм. Он заражается при кровососании инфицированного позвоночного животного или человека. В кишечнике насекомого лейшмании развиваются, размножаются и в течение недели превращаются в заразные формы, которые концентрируются в передних отделах кишечника и хоботке москита.
При повторном кровососании заразные формы (промастиготы) от москита попадают в кровь позвоночного хозяина, поглощаются иммунными клетками. Там они развиваются и размножаются. Клетки, переполненные паразитами, разрушаются, паразиты захватываются другими клетками, где процесс размножения повторяется.
В теплых странах москиты активны круглый год. Это сумеречные и ночные насекомые. В течение 2-3 недель жизни самки питаются кровью и 2-3 раза откладывают яйца.
Основным природным резервуаром паразита являются грызуны и представители семейства псовых.
Существует несколько видов лейшманиоза.
Заболевания, характерные для Европы, Азии, Африки:
- индийский висцеральный (кала-азар),
- средиземноморско-среднеазиатский,
- детский висцеральный,
- зоонозный (сельский) кожный,
- антропонозный (городской) кожный,
- мексиканский кожный.
Для Америки характерны свои виды лейшманиоза:
- мексиканский (язва Чиклеро),
- перуанский (Ута),
- гвианский (лесная фрамбезия),
- панамский,
- кожно-слизистый (эспундия).

Чаще болеют дети 5-9 лет. Переболевшие приобретают стойкий и длительный иммунитет. Повторные заболевания практически не регистрируются. У больных СПИДом лейшманиоз приобретает злокачественное течение и приводит к гибели.
В месте укуса зараженного москита, который является переносчиком заболевания, на коже образуется опухоль. Лейшмании, размножаясь, проникают в лимфатические узлы, затем перемещаются в селезенку, костный мозг, печень, лимфатические узлы кишечника и других внутренних органов.
В результате нарушается работа этих органов и они увеличиваются в размерах. В наибольшей степени поражается селезенка, прогрессирует анемия, которая усугубляется поражением костного мозга.
В ряде случаев у больных развивается так называемый посткала-азарный кожный лейшманиоз — появление на коже лица и других частей тела узелков и пятнистых высыпаний, которые содержат лейшмании. Эти образования сохраняются долгие годы, и больной продолжает оставаться источником заражения на долгое время.
Инкубационный период составляет от 3 недель до 12 месяцев, в редких случаях может достигать до 2-3 лет. Начинается заболевание постепенно.
В период развития заболевания наблюдаются:
- волнообразная лихорадка,
- увеличение селезенки,
- увеличение печени,
- увеличение лимфатических узлов,
- диарея,
- потемнение кожи,
- кровоизлияния в кожу и слизистые оболочки,
- носовые и желудочно-кишечные кровотечения.
При пальпации печень и селезенка плотные, безболезненные.
У ВИЧ-инфицированных заболевание протекает злокачественно и сопровождается невосприимчивостью специфических лечебных препаратов.
Диагноз устанавливают на основе характерных симптомов и подтверждают лабораторными исследованиями.
Лейшмании обнаруживаются в мазках пунктата костного мозга, селезенки или печени. В периферической крови лейшмании находят крайне редко.
Для лечения используют препараты пятивалентной сурьмы — солюсурьмин или меглумина антимонат. Курс лечения — 30 суток. При рецидиве заболевания повторяют через 14 дней.
При тяжелом течении или неэффективности лечения препаратами сурьмы используют препараты второй линии — амфотерицин (для взрослых) и паромомицин (для взрослых и детей).
Другое название — детский лейшманиоз. Заболевание распространено в странах Средиземноморья, единичные случаи зарегистрированы в Азии, Закавказье и Крыму.
Инкубационный период составляет от 1 месяца до 1 года.
Основными отличительными признаками заболевания являются:
- отсутствие кожных высыпаний,
- воспаление лимфатических узлов,
- боли в животе,
- приступы кашля.
Часто сопровождается бактериальной пневмонией. Кожные покровы бледные, имеют землистый оттенок.
Острая и подострая формы встречаются редко, в основном у маленьких детей. Протекают эти формы заболевания тяжело, требуют немедленного лечения и характеризуются резким истощением больного, снижением мышечного тонуса, появлением фурункулов, язвенными поражениями полости рта.
Наиболее частая форма болезни — хроническая, которая наблюдается в основном у детей старшего возраста, реже у взрослых. Эта форма характеризуется более легким течением, приступы сменяются долгими периодами нормального самочувствия. При своевременном лечении наступает полное выздоровление. Даже увеличенные печень и селезенка быстро уменьшаются до нормальных размеров.
Значительное количество случаев заражения протекает бессимптомно или в стертой форме, может наступить спонтанное выздоровление.
У людей с иммунодефицитом, особенно у ВИЧ-инфицированных, болезнь развивается быстро и протекает очень тяжело, плохо поддается лечению и часто приводит к быстрой гибели больного.
Лечение такое же, как при индийском висцеральном лейшманиозе.
Человек не является источником заражения. Основной природный резервуар инфекции — грызуны.
После перенесенного заболевания вырабатывается стойкий пожизненный иммунитет ко всем формам кожного лейшманиоза. Например, на юге Туркменистана большинство местного населения переболевает в детском возрасте.
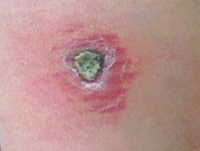
- Заболевание начинается с появления на месте укуса москита бугорка величиной 2-4 мм, окруженного ободком воспаленной кожи.
- На второй день он увеличивается до 8-10, иногда до 15 мм в диаметре.
- Одновременно увеличивается воспалительный отек кожи вокруг него.
- Через 1-2 недели в центре появляется язва с крутыми обрывистыми краями диаметром 2-4 мм.
- Дно язвы неровное, покрытое желтовато-серым или желтовато-зеленым налетом.
- Язвы могут быть множественные при многократных укусах.
- Язвы малоболезненны, однако боли возникают при перевязках или при случайных травмах язв (ударах, нажатии).
- Появление выраженной болезненности язв свидетельствует о присоединении вторичной бактериальной патогенной инфекции.
- На 2-3 месяце язвы очищаются от гноя.
- На 2-6 месяце начинается их рубцевание.
Если заболевание не очень беспокоит больного и не осложняется инфицированием язв, то лечение не проводят, предоставляют болезни естественное развитие.
Препараты используются при осложнении заболевания воспалением лимфатических узлов.
Самым эффективным методом предупреждения заболевания является вакцинация.
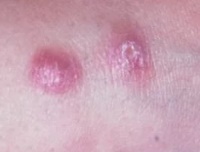
Источником заражения является больной человек, дополнительный резервуар — -собаки.
Заболевание встречается в течение всего года. Среди местного населения болеют преимущественно дети, среди приезжих — люди всех возрастов.
Инкубационный период колеблется от 2-4 месяцев до 1-2 лет, иногда продолжается до 4-5 лет.
По прошествии этого периода на месте укуса зараженных москитов (чаще на лице и верхних конечностях) появляются малозаметные единичные, реже множественные, бугорки (лейшманиомы) диаметром 2-3 мм с гладкой, блестящей поверхностью.
Они медленно увеличиваются и через 3-4 месяца достигают 5-10 мм в диаметре, приобретая красновато-буроватый цвет с синюшным оттенком.
После нескольких месяцев бугорки могут рассосаться. Однако такое течение заболевания встречается редко.
Как правило, на поверхности бугорка образуется чешуйка, которая затем превращается в в плотно прикрепленную к бугорку желтовато-буроватую корочку.
После отпадения или насильственного снятия корки обнаруживают кровоточащую эрозию или язву. На протяжении длительного времени язва покрыта плотной коркой.
Через 2-4 месяца постепенно начинается рубцевание язв, которое заканчивается в среднем через год после появления бугорка. В некоторых случаях заболевание затягивается на 2 года и более.
У 10% больных развивается вялотекущий хронический туберкулоидный рецидивный кожный лейшманиоз. По симптомам он напоминает туберкулезную волчанку и может длиться десятилетиями. Предположительно причиной этого осложнения является иммунодефицит.
Другим осложнением является пиодермит, развивающийся вследствие присоединения вторичной инфекции.
Прежде всего выясняется находился ли пострадавший в районах распространения этого паразита.
Проводится анализ тканей, взятых из края поражения.
Если заболевание не очень беспокоит больного, то лечение не проводят. На ранних стадиях образования бугорков их можно обработать специфическими препаратами или мазями, содержащими хлорпромазин (2%), паромомицин (15%) или клотримазол (1%).
Лечение туберкулоидного лейшманиоза такое же, как висцерального лейшманиоза, но он плохо поддается терапии. Часто необходимы повторные курсы в комбинации с иммуностимуляторами, витаминами и общеукрепляющими препаратами.
Н2Мексиканский кожный лейшманиоза
Этот вид заболевания распространен в странах Латинской Америки, Мексике, Перу, США.
Иммунитет после перенесенной болезни нестойкий.
Инкубационный период составляет от 2-3 недель до 1-3 месяцев.
Болезнь обычно протекает в относительно легкой форме, образуется одна лейшманиома на открытых, доступных для нападения частях тела. Она заживает без осложнений через несколько месяцев.
Однако при возникновении лейшманиомы на ушной раковине (40% случаев)болезнь принимает длительное, хроническое течение и приводит к деформации ушной раковины.
Известны единичные случаи образования глубоких язв и разрушения хряща носа.
Диагностика и лечение такие же, как при кожном лейшманиозе Европы (городском лейшманиозе).
источник
Своевременная диагностика и адекватное лечение лейшманиоза представляют больному шанс на полное выздоровление, предотвращают прогрессирование заболевание, уменьшают риск развития вторичной гнойно-некротической инфекции. Лейшманиоз легче предотвратить, чем лечить. Для всех форм заболевания меры профилактики едины, это борьба с переносчиками инфекциями и животными-носителями.
Рис. 1. Кожная форма лейшманиоза у детей.
Окончательный диагноз лейшманиоза ставится при обнаружении паразитов (амастигот) в тонких мазках на предметных стеклах. Материалом для исследования являются соскобы и отделяемое, полученное из бугорков и язв. Окрашивание производится по Романовскому-Гимзе.
Амастиготы (безжгутиковые формы) имеют овальное тело от 2 до 6 мкм в длину. 1/3 объема клетки занимает округлое ядро, возле которого находится кинетопласт. Жгутики отсутствуют. Наличие ядра и кинетопласта присуще только лейшманиям. Эти признаки отличают паразитов от других включений в препарате.
Размножение лейшманий происходит в макрофагах путем простого деления надвое. При скоплении большого количества паразитов клеточная оболочка растягивается и разрывается, лейшмании выходят наружу и начинают поражать другие клетки.
Рис. 2. Лейшмании под микроскопом. Окраска по Романовскому-Гимзе. 1 — фагоцит, нафаршированный лейшманиями. 2 — тельца Боровского (лейшмании). 3 — кинетопласт.
Рис. 3. Лейшмании под микроскопом в макрофагальных клетках. Мазки окрашены по Романовскому-Гимзе. Клетки лейшманий овальной формы, имеют большое ядро и кинетопласт.
Рис. 4. При скоплении большого количества паразитов клеточная оболочка макрофага растягивается и разрывается, лейшмании выходят наружу и начинают поражать другие клетки.
Забор материала для посева производится из краев язвы или инфильтрата, предварительно обработанных раствором йода или спиртом, путем прокола толстой иглой или пастеровской пипеткой из места прокола. Можно произвести надрез скальпелем эпидермиса у краев язвенного дефекта, далее сделать соскоб со стенок надреза и полученный материал посеять на питательную среду.
Обычно используется среда NNN-агар. Рост паразитов начинается через 8 — 10 дней. Из культуры производится микроскопия. Лейшмании выявляются в лепромонадной форме (жгутиковой). Они удлиненные, веретенообразной формы от 10 до 20 мкм в длину. Жгутики длиной от 15 до 20 мкм. Передний конец паразитов заострен, задний — закруглен. В передней части тела располагается жгутик, который отходит от кинетопласта. В середине располагается ядро. В старых культурах промастиготы располагаются в виде розеток (кучками), с обращенными к центру жгутиками.
Кожный лейшманиоз следует отличать от лепры, сифилиса, туберкулеза кожи, эпителиомы и тропической язвы. При кожном лейшманиозе папулы и язвы безболезненные, края язвы подрыты, вокруг инфильтрированный ободок, отделяемое из язвы серозно-гнойное.
Рис. 5. Лейшмании под микроскопом. Внутриклеточно расположенные паразиты (слева). Мазок из посева, лейшмании располагаются в виде розетки (справа).
Рис. 6. Жгутиковая форма лейшманий.
Материалом для исследования при подозрении на висцеральный лейшманиоз служат биопаты печени, костного мозга, лимфатических узлов и селезенки. Для получения биопата костного мозга производится пункция грудины.
Мазки окрашиваются по Романовскому-Гимзе. Культуру получают путем посева биопата на среду NNN-агар.
У больных висцеральным лейшманиозом отмечается гипохромная анемия, относительный лимфоцитоз, нейтропения, тромбоцитопения, анэозинофилия, ускоренное СОЭ. Изменяется форма и размер эритроцитов. В сыворотке крови значительно повышается количество иммуноглобулинов.
Для диагностики висцеральной формы лейшманиоза применяется формоловая проба Непира. Ее суть заключается в том, что при взаимодействии сыворотки крови больного с формалином, сыворотка свертывается и приобретает белую окраску в течение от 3 минут до 24 часов. Чем длительнее протекает заболевание, тем быстрее сворачивается сыворотка. При заболевании положительные результаты получаются на 2 — 3 месяце висцерального лейшманиоза.
Висцеральный лейшманиоз следует отличать от брюшного тифа и паратифа, малярии, лимфомы, бруцеллеза, сепсиса и лимфомы. Следует уделить внимание пребыванию больного в эндемичных очагах заболевания. Длительная лихорадка, кахексия, значительное увеличение печени и селезенки являются основными симптомами заболевания.
Рис. 7. Висцеральный лейшманиоз у детей. Кахексия, увеличение печени и селезенки — основные симптомы заболевания.
Аллергическая проба (реакция Монтенегро) применяется с целью ретроспективной диагностики и при массовых обследованиях населения эндемичных районов. Реакция проводится внутрикожно. В качестве аллергена используется лейшманин. При заболевании уже через 6 — 10 часов на месте инъекции возникает отек, гиперемия и инфильтрация. Максимальная результативность теста отмечается через 48 часов.
Серологические тесты (РНИФ, РПГА, ИФА, РСК, непрямой иммунофлюоресценции) недостаточно специфичны и в процессе диагностики имеют вспомогательное значение.
Рис. 8. Кожно-слизистая форма лейшманиоза.
Основу лечения лейшманиозов составляют препараты 5-и валентной сурьмы (сольсурмин, натрия стибоглюконат), мономицин, акрихин, аминохолон, липосомальный амфотерицин В, пентамидин, милтефозин.
Из немедикаментозных средств при лечении применяются:
- Криотерапия.
- Теплотерапия.
- Хирургическое лечение.
Для лечения висцерального лейшманиоза используют препараты 5-и валентной сурьмы (сольсурмин, натрия стибоглюконат). При применении этих препаратов летальность снижается на 75 — 90% по сравнению с нелеченными случаями заболевания. На основании исследований, проведенных в Африке, выявлено, что в 30% случаев эти препараты оказывались неэффективными, а у 15% отмечались рецидивы. К препаратам 2-го ряда относятся пентамидин и липосомальный амфотерицин В. Из хирургических методов лечения в ряде случаев показана спленэктомия.
При появлении бугорков показано местное лечение в виде мазей и лосьонов, содержащих мономицин, мепакрин, сульфат берберина, уротропин. При развитии язв внутримышечно вводят мономицин. Язвенную поверхность обрабатывают аминохинолином. Показано лазерное облучение язвы. Препараты амфотерицина, пентамидина и пентавалентной сурьмы применяются только в тяжелых случаях и при рецидивах заболевания.
Эффективные препараты для лечения данной формы заболевания отсутствуют. Болезнь трудно поддается лечению и часто рецидивирует. Применяются препараты пятивалентной сурьмы, амфотерицин В и новарсенол.
По окончании лечения у больных формируется стойкий пожизненный иммунитет.
Рис. 9. На фото кожная форма лейшманиоза. Язва на конечности и лице.
К профилактическим мероприятиям заболевания относятся: раннее выявление больных и их адекватное лечение, нейтрализация источника заражения, химиопрофилактика, иммунизация и санитарно-просветительная работа.
При выявлении больных лейшманиозом выясняются границы очага, планируется система мер борьбы, которые будут воздействовать на все составляющие природного очага.
Основной мерой профилактики распространения данной форы заболевания являются дератизационные мероприятия — уничтожение больших песчанок — основных источников инфекции в радиусе 2,5 — 3 км вокруг населенного пункта.
К профилактическим мероприятиям относятся госпитализация больных в защищенные от москитов помещения, участки поражения закрываются повязкой, защищающей от укусов насекомых.
Раннее выявление больных висцеральным лейшманиозом осуществляется путем подворовых обходов. Производится отлов и отстрел бродячих и больных собак (с поражением кожи, облысевших и истощенных). Ветеринары периодически осматривают домашних животных.
Профилактика всех видов заболевания включает мероприятия по уничтожению переносчиков инфекции — москитов и мест их выплода. Необходимо проводить обработку ядохимикатами мест пребывания людей, животноводческих и сельскохозяйственных помещений. Население должно пользоваться репеллентами, противомоскитными сетками и пологами.
Во время эпидемий в малых группах показано применение с профилактической целью хлоридина (пириметамина).
Иммунизация проводится лицам, отбывающих на работу в эндемичные очаги лейшманиоза, не позднее 3-х месяцев до выезда, а также детям, постоянно проживающих в природных очагах инфекции. Для иммунизации используется вакцина, содержащая живую культуру Leishmania tropica major. Выработка антител завершается к концу третьего месяца. Дефект кожи после введения вакцины незначительный.
Большое место среди мер профилактики лейшманиоза занимает санитарно-просветительная работа среди граждан.
источник
Диагностика лейшманиозов основывается на анамнестических, клинических и паразитологических данных. Паразитологический метод диагностики – обнаружение возбудителя в материале, взятом от больного, имеет решающее значение. Лейшмании обнаруживаются у больного человека в первичном аффекте (особенно на ранних стадиях болезни), в лимфатических узлах, селезёнке, печени, костном мозге, лейшманоидах, а при некоторых формах – регулярно в крови. Вспомогательную роль могут играть серологические, культуральные методы и метод биологических проб.
Висцеральный лейшманиоз.
В общем анализе крови в начальный период болезни особых изменений может не быть. По мере прогрессирования заболевания нарастают анемия, лейкопения (в отдельных случаях число лейкоцитов может быть менее 1·10 9 /л), характерны лимфо- и моноцитоз, анэозинофилия, тромбоцтопеня, резко увеличенная СОЭ (50-70мм/ч). Лейшманиоз часто сопровождается бактериальными осложнениями, поэтому лейкопении может и не быть.
Паразитологический диагноз висцерального лейшманиоза ставиться при микроскопическом обнаружении лйшманий (Leishmania donovani) в окрашенных мазках из пунктатов главным образом костного мозга (а так же из селезёнки, печени, лимфатических узлов). Костный мозг обычно получают пункцией грудины. Можно так же пунктировать гребень подвздошной кости, гребень лопатки или эпифиз большой берцовой кости (у маленьких детей). Из пунктата готовят тонкие мазки на предметных стёклах. Часть пунктата может быть посеяна на питательную среду для получения культуры. В разгар болезни лейшмании обнаруживаются легче, чем в ранней стадии, когда требуется тщательный просмотр всего мазка.
Раньше наиболее часто применяли пункцию селезёнки, поскольку этот метод почти в 100% случаев позволял обнаружить паразитов. Но сейчас от него практически полностью отказались из-за угрозы развития тяжёлых осложнений после пункции (шок, кровотечение, абсцессы и т.д.) и большого количества противопоказаний.
Широко используют серологические методы: РСК (реакция ставиться с антигеном из L.donovani или перекрёстно реагирующими антигенами из Mycobacterium Phlei), непрямой ИФА или ELISA (антигены приготовлены из промастигот). Однако все эти тесты не отличаются высокой специфичностью, в невысоких титрах они дают перекрёстные положительные реакции так же с сыворотками больных малярией, шистосомозом, лепрой, болезнью Шагаса, кожным лейшманиозом и даже брюшным тифом. Поэтому коммерческие диагностические системы для этих методик ещё не созданы. Они удобны как экспресс- методы, а так же при необходимости проведения массовых обследований (существуют микрометодики). В последнее время появилась возможность повысить специфичность серологических методов. Так, в качестве антигена используют специфический очищенный лейшманиозный протеин, а так же систему рекомбинантной ДНК.
Кожный тест Монтенегро (внутрикожная аллергологическая проба с аллергеном из лейшманий) может быть использован для ретроспективной диагностики, поскольку в острой фазе он всегда отрицателен. Проба становиться положительной не ранее чем через 6 месяцев после выздоровления. Более того, в острой фазе лейшманиоза становиться отрицательным и туберкулиновый тест (реакция Манту) у больного туберкулёзом. Кожный тест также не является специфическим, так как бывает положительным не только у 90% лиц, перенесших висцеральный лейшманиоз, но и у больных с анемией, длительной лихорадкой. Из вышеперечисленного следует, что Кожный тест Монтенегро не имеет большой диагностической ценности.
Кожный лейшманиоз.
Общеклинические методы существенных изменений не выявляют, особенно на ранних стадиях и при наличии единичных поражений.
Паразитологический диагноз кожного лейшманиоза основывается на обнаружении лейшманий (L.tropica – возбудитель антропонозного, городского кожного лейшманиоза; L.major – возбудитель сельского кожного лейшманиоза) в мазках из соскобов кожных поражений: бугорка или краевого инфильтрата язвы в начальной стадии изъязвления. На стадии заживления язвы лейшмании обнаруживаются реже. Мазки окрашивают по методу Романовского-Гимзы. Непригодны для исследования мазки, содержащие кровь, гной или эпителиальный детрит. С большим трудом находят лейшманий в мазках из бугорков при туберкулоидном кожном лейшманиозе. В этих случаях применяют культуральный метод – посев соскоба из кожного бугорка на NNN-агар (ответ получают через 3 недели) или среду Шнайдера (ответ получают через 7 дней).
Все серологические методы, используемые при висцеральном лейшманиозе, пригодны и при кожном лейшманиозе (при всех его формах). В ранний период (первые месяцы болезни) серологическе реакции отрицательны у большинства больных (80%). Наиболее рано положительными становятся реакции при кожном лейшманиозе, вызванном L.major. При лейшманиозах вызванных другими возбудителями антитела проявляются в различные сроки, титры непостоянны и часто не коррелируют с выраженностью клинических проявлений. Не исключены и ложноположительные результаты.
Кожный тест становиться положительным у всех больных кожными формами и кожно-слизистым лейшманиозом через 3 месяца от начала болезни. Он бывает резко положительным при рецидивирующем кожном лейшманиозе, но остаётся отрицательным во все периоды болезни при диссеминированном кожном лейшманиозе. Но тест не строго специфичен и возможны ложноположительные результаты.
В мазках, окрашенных по Романовскому, лейшмании (безжгутиковая – амастиготная форма) обнаруживаются в цитоплазме больших одноядерных клеток типа макрофагов или в свободном состоянии. Они имеют вид округлых, овальных или удлинённых телец длиной 3-5 мкм. Цитоплазма окрашена в серовато-голубой цвет, ядро – в красно-фиолетовый. В цитоплазме хорошо виден кинетопласт – округлое или палочковидное образование, окрашивающееся более интенсивно, чем ядро.
Классической средой для выращивания лейшманий является NNN-агар. При 22-25 °С рост лейшманий обнаруживается с 3-4 дня как на поверхности агара, в виде мелких прозрачных, в последствии сливающихся колоний, так и в жидкой фазе среды в виде подвижный жгутиковых форм – промастигот. В мазках, окрашенных по Романовскому, промастиготы имеют веретеновидное тело длиной 10-15 мкм и шириной 5-6мкм. Цитоплазма окрашивается в серовато-голубой цвет. В средней части тела расположено крупное красновато-фиолетовое ядро, в передней – палочковидный, более интенсивно окрашенный, кинетопласт. Вблизи кинетопласта начинается и затем свободно выходит из переднего конца клетки жгут длиной 10-20 мкм, окрашивающийся в розовато-сиреневый цвет. Часть промастигот собирается в розетки жгутами к центру. В стареющих культурах часть лейшманий теряют жгут и приобретают овальную или округлую форму.
- Руководство по клинической лабораторной диагностике. под ред.. В.В.Меньшикова.-М.:Медицина,1982 г.
- Инфекционные и паразитарные болезни. Ж.И.Возианова.-К.:Здоров`я,2001г.
источник
Лейшманиоз – паразитарное природно-очаговое заболевание, распространенное в странах с тропическим и субтропическим климатом, которое вызывается паразитами рода Leishmania, передающимися человеку через укусы москитов, и характеризующееся поражением внутренних органов и кожных покровов.
Лейшманиоз вызывают семнадцать видов паразитов рода Leishmania.
Переносчиками инфекции являются москиты. Очаги лейшманиоза чаще встречаются в Африке и Южной Америке.
Москиты инфицируются, питаясь кровью больных животных, а затем переносят ее людям.
Выделяют две основные формы заболевания:
- Кожный лейшманиоз – поражаются кожа и подкожные ткани;
- Висцеральный лейшманиоз – поражается ретикуло-эндотелиальная система.
Каждая из этих форм, в свою очередь, подразделяется на зоонозы и антропонозы.
Кожный лейшманиоз представлен болезнью Боровского, ашхабадской, пендинской язвами, эфиопским кожным лейшманиозом, багдадским фурункулом.
Зоонозные висцеральные лейшманиозы: лихорадка дум-дум, детский кала-азар, носоглоточный лейшманиоз.
Антропонозный висцеральный лейшманиоз – индийский кала-азар.
Проявляются симптомы лейшманиоза через 3-12 месяцев после момента заражения. Симптомы в азиатском регионе проявляются в 75 % случаев в первый месяц после того, как произошло заражение.
Восточно-африканский висцеральный лейшманиоз распространен в Восточной Африке, проявляется поражениями кожи в форме узлов, которые часто изъязвлены, затем происходит поражение внутренних органов.
Индийский висцеральный лейшманиоз (лихорадка ассамская, кала-азар, лихорадка дум-дум) распространен в Бангладеш и Восточной Индии; проявляется потемнением кожи, объясняющимся поражением коры надпочечников.
Средиземноморско-среднеазиатский висцеральный лейшманиоз (средиземноморский детский кала-азар) распространен в Северной Африке и Южной Европе, Средней Азии, на северо-западе Китая и Ближнем Востоке. Первые симптомы лейшманиоза проявляются высокой температурой и увеличением лимфоузлов.
Висцеральный лейшманиоз проявляется лихорадочными приступами, которые угасают в течение 2–8 недель. Потом приступы повторяются, но нерегулярно. К ним присоединяется диарея, наблюдаются отеки, увеличиваются селезенка и печень. Нередко наблюдается анемия.
Кожный лейшманиоз характерен для влажных лесов Южной и Центральной Америки. Первые симптомы лейшманиоза этой формы проявляются через 7-28 дней после укуса.
Кожно-слизистый бразильский лейшманиоз, распространенный в лесах Южной Америки, как правило, протекает с распространенным поражением кожи и слизистых оболочек, в некоторых случаях с глубоким разрушением хрящей и мягких тканей.
Лейшманиоз Ута, распространенный в высокогорьях Южной Америки, характеризуется образованием язв, которые рубцуются на протяжении года.
Диффузный кожный лейшманиоз по своим симптомам не отличаются от африканских и азиатских типов кожного лейшманиоза. Характеризуется образованием хронических безболезненных язв на ушах и шее.
Болезнь Боровского распространена в районах, которые граничат с пустынями. Инкубационный период болезни 2 недели — 5 месяцев. Симптомы лейшмониоза этого вида проявляются поражениями на открытых участках тела, которые имеют склонность к изъязвлению и центробежному распространению.
Антропонозный кожный лейшманиоз распространен в городах Ближнего и Среднего Востока, Средиземноморья, западной части Индостана. Отличается длительным инкубационным периодом.
Зоонозный кожный лейшманиоз распространен в оазисах полупустынь и пустынь Средней Азии, Ближнего Востока, Африки и Индии. Имеет короткий инкубационный период.
Для кожного лейшманиоза характерны деформирующие безболезненные поражения носа и рта, которые распространяются на соседние участки тела. Могут появляться эрозивные и грибовидные язвы на языке, слизистой носа и щек. Через несколько лет после самопроизвольного исчезновения первичных очагов возможно развитие рецидивов.
Могут происходить разрушение твердого неба, носовой перегородки, поражения глотки. Заболевание сопровождается снижением веса и лихорадкой.
Для диагностики заболевания проводятся: общий анализ крови, биохимический анализ крови, выделение возбудителя лейшманиоза из язв и бугорков (кожный лейшманиоз), посев крови на стерильность, биопсия лимфоузлов, печени, селезенки (при необходимости), серологические исследования.
При лечении лейшманиоза в висцеральной форме применяются препараты на основе пятивалентной сурьмы: Глюкантим, Пентостам, Солюсурмин.
При кожном лейшманиозе на ранней стадии проводится обкалывание бугорков мепакрином, мономицином, уротропином, сульфатом берберина; также используются примочки и мази с этими средствами. Если язвы уже сформировались, то больному назначают инъекции мономицина. Также применяется лазерное облучение язв. Препараты на основе пятивалентной сурьмы назначают только в тяжёлых случаях.
При рецидиве лейшманиоза или неэффективности лечения проводится повторный курс инъекций.
Радикальным методом лечения лейшманиоза в случаях, когда лекарственная терапия не дает нужного эффекта, является спленэктомия. Гематологические показатели при этом быстро нормализуются, но возрастает риск появления новых инфекций.
При кожной форме, кроме вышеназванных методов, для лечения лейшманиоза используются УФО и местные прогревания кожи.
Профилактические мероприятия по борьбе с лейшманиозом включают:
- борьбу с носителями лейшманий, которая заключается в проведении дератизационных мероприятий, благоустройстве населённых пунктов, ликвидации мест обитания москитов (свалок, пустырей), осушении подвалов, обработке жилых, надворных и животноводческих помещений инсектицидами;
- использование репеллентов, а также механических способов защиты от москитов;
- обезвреживание источников инвазии после обнаружения больных лейшманиозом. В небольших коллективах используется химиопрофилактика хлоридином (пириметамином) на протяжении всего эпидемического сезона;
- иммунную профилактику лицам, которые планируют посещение опасных в отношении заражения лейшманиозом районов, и неимунную – населению, находящемуся в очагах инфекции.
источник
Лейшманиоз — облигатные трансмиссивные заболевания, возбудителями которых являются простейшие рода Leishmania. Жизненный цикл лейшманий протекает со сменой хозяев и включает две морфологические формы: амастиготную (безжгутиковую) и промастиготную (жгутиковую). В амастиготной форме лейшманий паразитируют в клетках (макрофагах) природных резервуаров (позвоночные животные) и человека; в промастиготной обитают в различных частях пищеварительного тракта москитов, которые служат их переносчиками и в питательных средах.
Переносчиками лейшманий являются двукрылые насекомые: Старого Света — москиты рода Phlebotomus, Нового Света — рода Lutzomya. Основные природными резервуарами — грызуны и представители семейства псовых.
Область распространения лейшманиозов включает страны с жарким и теплым климатом. Заболевания людей зарегистрированы в 76 государствах Азии, Африки, Южной Европы, Центральной и Южной Америки. Во многих странах лейшманиозы наносят существенный социально-экономический ущерб. В России локальные случаи заболевания лейшманиозами в настоящее время отсутствуют, однако ежегодно регистрируются завозные случаи, среди заразившихся — лица, посетившие страны ближнего и дальнего зарубежья, эндемичные по лейшманиозам. При этом больные выявляются среди граждан как зарубежных государств, так и Российской Федерации, возвратившихся из деловых или туристических поездок в районы с субтропическим или тропическим климатом.
Различают три клинические формы лейшманиозов: кожный, кожно-слизистый и висцеральный. При кожном лейшманиозе поражаются кожные покровы; при кожно-слизистом — кожа и слизистые оболочки, главным образом верхних дыхательных путей, иногда с разрушением мягких тканей и хрящей; при висцеральном лейшманиозе возбудитель локализируется в печени, селезенке, костном мозге и лимфатических узлах. В России чаще всего регистрируются кожный и висцеральный лейшманиозы.

Инфекционный процесс начинается, когда промастиготы проникают в организм хозяина со слюной москитов, которые кусают человека за лицо или конечности. Паразиты поглощаются дермальными макрофагами и вскоре превращаются в амастиготы или микромастиготы, размножающиеся поперечным делением, что в конечном счете приводит к разрыву макрофагов. Этот процесс продолжается продолжительное время, так как освобождающиеся амастиготы поглощаются новыми макрофагами, которые скапливаются в очаге поражения и пролиферируют здесь. Пораженные макрофаги способствуют дальнейшей диссеминации паразитов. Последующее развитие очага поражения зависит от индивидуальных особенностей паразита и состояния иммунных реакций организма хозяина. Положение осложняется тем, что в каждый таксон леишмании может входить несколько отличающихся друг от друга штаммов; тем не менее, обычно каждый вид или подвид леишмании вызывает достаточно характерное заболевание, которое входит в одну из основных групп.
Москит заражается амастиготами леишмании при кровососании на инфицированном позвоночном. В кишечнике москита лейшмании переходят в промастиготную стадию, размножаются продольным делением и развиваются в течение недели, превращаясь в инвазивные формы, которые концентрируются в передних отделах кишечника и в хоботке москита. Развитие промастигот в москитах происходит при температуре свыше 15 °С. При повторном кровососании переносчика про-мастиготы попадают в кровь позвоночного хозяина, фагоцитируются клетками РЭС и превращаются в амастиготы.
Москиты — мелкие двукрылые насекомые, величиной от 1,2 до 3,7 мм. Распространены во всех частях света в тропической и субтропической зонах, в поясе, заключенном между 50° с. ш. и 40° ю. ш. Москиты обитают как в населенных пунктах, так и в природных биотопах. В населенных пунктах местами выплода москитов служат подполья, свалки мусора и другие места, где скапливаются гниющие органические вещества. В природных условиях москиты выплаживаются в норах грызунов, гнездах птиц, пещерах, дуплах деревьев и т.п.
Особенности распространения лейшманий и их циркуляции на эндемичной по лейшманиозам территории тесно связаны с особенностями экологии их переносчиков — москитов. Так, в Старом Свете лейшманиозы распространены в сухих (аридных) территориях — пустынях, полупустынях и оазисах; в Новом Свете — это (за редким исключением) болезни влажного тропического леса.
В населенных пунктах Центральной Азии москиты обычно разлетаются на расстояние всего в десятки метров от мест выплода; на открытой местности распространяются до 1,5 км. В северной части своего ареала москиты имеют одну генерацию и активны с июня по август. В Центральной Азии обычно развиваются две генерации с максимумом численности в начале июня и начале августа. В тропических странах москиты активны целый год. Москиты — сумеречные и ночные насекомые, в течение 2-3 недель своей жизни самки питаются кровью и 2-3 раза откладывают яйца.
Лейшманиозы занимают одно из важнейших мест в тропической патологии. По данным Всемирной организации здравоохранения, лейшманиозы распространены в 88 странах мира, в 32 странах заболевания подлежат обязательной регистрации. По экспертным оценкам, число больных лейшманиозами в мире составляет 12 млн человек. Ежегодно возникает 2 млн новых случаев. Примерно 350 млн человек проживают на эндемичных по лейшманиозам территориях и находятся под угрозой заражения.
Лейшманиозы включены в специальную программу ВОЗ по изучению и борьбе с тропическими болезнями. В некоторых развивающихся странах лейшманиозы могут выступать в качестве фактора, сдерживающего экономическое развитие тех или иных районов.
Существует несколько видов лейшманий, патогенных для человека, которые сходны по своей морфологии, но отличаются по антигенным, молекулярно-биологическим и биохимическим признакам, а также по клинической картине и эпидемиологии вызываемых ими заболеваний.
Можно выделить три основные группы лейшманиозов:
- Кожный лейшманиоз.
- Кожно-слизистый американский лейшманиоз.
- Висцеральный лейшманиоз.
Однако такое деление нельзя считать абсолютным: в ряде случаев возбудители висцеральных форм болезни могут вызывать кожные поражения, а возбудители кожных форм — поражения внутренних органов.
Кожный лейшманиоз впервые описан английским врачом Рососке (1745). Клиническая картина болезни освещалась в трудах братьев Russel (1756), русских военных врачей НА. Арендта (1862) и Л.Л. Рейденрейха («Пендинская язва», 1888).
Большим событием явилось открытие возбудителя кожного лейшманиоза русским военным врачом П.Ф. Боровским (1898). Этот возбудитель также обнаружен американским врачом J.H. Wright (1903). В 1990-1903 гг. W.B. Leishman и С. Donovan обнаружили в селезенке больных индийским лейшманиозом возбудителя висцерального лейшманиоза, который был описан A. Laveran и F. Mesnil (1903) под названием L. donovani, а возбудитель кожного лейшманиоза получил наименование L. tropica в 1909 г.
Только при кожном лейшманиозе заболевание может заканчиваться развитием напряженного стерильного иммунитета и резистентности (устойчивости) к реинвазии. Но даже при этом заболевании паразиты могут иногда персистировать (длительное время сохраняться) в организме больного. Так, например, L. brasiliense могут распространяться и поражать носоглотку через много лет после первичного заболевания. L. tropica могут вызывать хронические рецидивирующие поражения, а у некоторых больных с отягощенным преморбидным фоном при инвазии L. mexicana или L. aethiopica может развиться анергическая форма болезни, известная под названием «диффузный кожный лейшманиоз». Невосприимчивость к реинвазии при наличии текущей инвазии обозначают термином премуниция (синоним нестерильного иммунитета).
Кожный лейшманиоз характеризуется поражениями кожи, которые называются лейшманиомами. Вследствие размножения лейшманий на месте введения их москитами, возникают специфические гранулемы, состоящие из плазматических клеток, нейтрофилов, лимфоидных элементов. Сосуды в области инфильтрата и за его пределами расширены, отмечаются набухание и пролиферация их эпителия. Процесс развития лейшманиомы состоит из трех стадий: бугорка, изъявления и рубцевания. Возможно распространение инфекции по лимфатическим сосудам и развитие лимфангитов и лимфаденитов.
Различают антропонозный и зоонозный кожный лейшманиозы.
Особенности двух типов лейшманиоза
Городской кожный лейшманиоз
Сельский кожный лейшманиоз
Антропонозный ашхабадская язва, годовик, поздно изъязвляющаяся форма («сухая»)
Зоонозный пендинская язва, мургабская язва, остронекротизирующаяся форма, пустынный тип («мокрая»)
Длительный: 2-3-6 месяцев, нередко 1-2 года и более
Короткий: обычно 1-2-4 недели, иногда до 3 месяцев
Небольшая папула-бугорок телесного или бурого цвета
Значительный островоспалительный, часто фурункулоподобный инфильтрат
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2016
Лейшманиозы – протозойные трансмиссивные заболевания, характеризующиеся преимущественным поражением внутренних органов (висцеральные лейшманиозы) или кожи (кожные лейшманиозы) с развитием лихорадки, спленомегалии и анемии [1].
Коды МКБ-10:
В55 Лейшманиоз
В55.0 Висцеральный лейшманиоз
В55.1 Кожный лейшманиоз
В55.2 Кожно-слизистый лейшманиоз
В55.9 Лейшманиоз неуточненный
Дата разработки протокола: 2016 год.
Пользователи протокола: врачи скорой неотложной помощи, фельдшеры, врачи общей практики, терапевты, инфекционисты, дерматовенерологи, анестезиологи-реаниматологи, акушер-гинекологи, организаторы здравоохранения.
Категория пациентов: взрослые, беременные.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследование случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандоминизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
— Ведущие специалисты в сфере ВРТ из Казахстана, СНГ, США, Европы, Великобритании, Израиля и Японии
— Симпозиумы, дискуссии, мастер-классы по актуальным проблемам
Клинические формы [2]:
· висцеральный лейшманиоз Старого Света;
· кожный лейшманиоз Старого Света;
· мукозный лейшманиоз Старого Света;
· диффузный кожный лейшманиоз Старого Света;
· висцеральный лейшманиоз Нового Света;
· кожный лейшманиоз Нового Света;
· кожно-слизистый лейшманиоз Нового Света;
· диффузный кожный лейшманиоз Нового Света;
· диссеминированный кожный лейшманиоз;
· посткалаазарный кожный лейшманиоз.
В соответствии с особенностями клиники, этиологии и эпидемиологии [1]:
I. Висцеральный лейшманиоз (кала-азар).
Зоонозные:
· средиземноморско-среднеазиатский (детский кала-азар);
· восточноафриканский (лихорадка дум-дум);
· кожно-слизистый лейшманиоз (лейшманиоз Нового Света, носоглоточный лейшманиоз).
Антропонозный (индийский кала-азар).
II. Кожный лейшманиоз:
Зоонозный (сельский тип болезни Боровского, пендинская язва).
Антропонозный (городской тип болезни Боровского, ашхабадская язва, багдадский фурункул).
Кожный и кожно-слизистый лейшманиоз Нового Света (эспундия, болезнь Бреды).
Эфиопский кожный лейшманиоз.
По течению:
· острая форма;
· подострая форма;
· хроническая форма.
Классификация случаев заболеваний по операционному определению ВОЗ [2]:
Случай висцерального лейшманиоза – это человек, демонстрирующий клинические признаки (главным образом продолжительная нерегулярная лихорадка, спленомегалия и потеря веса тела), подтверждаемые данными серологических и/или паразитологических тестов.
Случай кожного лейшманиоза – это человек, у которого обнаруживаются клинические признаки (поражения кожи или слизистых оболочек) с паразитологическим подтверждением диагноза (положительный мазок или культура) и/или в случае только кожно-слизистого лейшманиоза с серологическим подтверждением диагноза.
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ [1,2]
Диагностические критерии
Висцеральный лейшманиоз:
· продолжительная перемежающаяся лихорадка;
· спленомегалия;
· потеря веса тела.
Кожный лейшманиоз:
· появление одного или большего числа поражений на открытых частях тела лицо, шея, руки и ноги – наиболее часто поражаемые участки;
· в месте инокуляции появляется узелок, который увеличивается и преобразовывается в хроническую незаживающую язву;
· язва на этой стадии остается в течение различных промежутков времени, прежде чем наступает исцеление;
· оставляет вдавленный рубец.
Висцеральный средиземноморско-азиатский лейшманиоз
Начальный период:
· постепенное развитие слабости;
· снижение аппетита;
· адинамия;
· незначительное повышение температуры тела.
Период разгара:
· подъём температуры тела до 39-40 °С;
· лихорадка принимает волнообразный или неправильный характер, длится от нескольких дней до нескольких месяцев со сменой эпизодов высокой температуры и ремиссий;
· прогрессивное ухудшение состояния больных по мере течения заболевания;
· похудание (вплоть до кахексии);
· проявления геморрагического синдрома: кровоизлияния в кожу и слизистые оболочки, кровотечения из носа, ЖКТ;
· возможны диарея, нарушения менструального цикла, импотенция.
Терминальный период:
· кахексия;
· падение мышечного тонуса;
· истончение кожи;
· безбелковые отёки.
Анамнез:
· постепенное начало болезни;
· факт пребывания больного в эндемических очагах лейшманиоза в сроки, укладывающиеся в инкубационный период.
Физикальное обследование
Висцеральный средиземноморско-азиатский лейшманиоз:
· бледность кожных покровов;
· полилимфаденопатия (периферических, перибронхиальных, мезентериальных и других лимфатических узлов);
· увеличение и уплотнение печени и в большей степени селезёнки, безболезненные при пальпации;
· портальная гипертензия с отёками и асцитом;
· сердце несколько смещается вправо, тоны его становятся глухими;
· тахикардия;
· артериальная гипотензия;
· признаки сердечной недостаточности.
Кожный зоонозный лейшманиоз:
· первичная лейшманиома в месте входных ворот (гладкая папула розового цвета диаметром 2-3 мм);
· быстрое увеличение размеров бугорка (напоминает фурункул, но безболезненный или слабо болезненный при пальпации);
· некроз в центре лейшманиомы через 1-2 недель.
· образование болезненной язвы до 1-1,5 см в диаметре, с подрытыми краями, мощным ободком инфильтрата и обильным серозно-гнойным или сукровичным экссудатом;
· мелкие вторичные бугорки вокруг язвы («бугорки обсеменения»), при слиянии образующие язвенные поля;
· безболезненные лимфангиты и лимфадениты;
· эпителизация и рубцевание язв через 2-6 мес.;
· общая длительность заболевания 6-7 мес.
Стандартное определение случая висцерального лейшманиоза [3]
Предположительный случай — тяжелое заболевание, сопровождающееся высокой лихорадкой, выраженной интоксикацией и проявляющееся следующими клиническими признаками:
· увеличение селезенки (большая, плотная, безболезненная);
· увеличение печени, фиброз печени;
· увеличение периферических лимфоузлов;
· анемия, гранулоцитопения;
· абсцессы и язвы внутренних органов, полости рта и кишечника;
· кахексия.
Вероятный случай – соответствие предположительному случаю и наличие эпидемиологических предпосылок: проживание или пребывание в стране, неблагополучной по висцеральному лейшманиозу в течение 1-12 месяцев до заболевания, наличие укусов москитов.
Подтвержденный случай – заболевание, соответствующее предположительному и/или вероятному случаю и, по крайней мере, одно из следующего:
· положительная микроскопия костного мозга;
· положительная реакция иммунофлуоресценции;
· положительный иммуноферментный анализ;
· положительная полимеразная цепная реакция.
Лабораторные исследования [1]:
В гемограмме:
· признаки гипохромной анемии;
· лейкопения;
· нейтропения;
· относительный лимфоцитоз;
· анэозинофилия;
· тромбоцитопения;
· значительное повышение СОЭ;
· пойкилоцитоз;
· анизоцитоз;
· анизохромия;
· возможен агранулоцитоз;
· гипергаммаглобулинемия.
Положительные паразитологические показатели:
· окрашенные мазки из костного мозга, селезенки, печени, лимфатических узлов, крови или культуры организма, полученной из биопсийного или аспирационного материала.
Положительные серологические тесты (РНИФ, ИФА, прямая реакция агглютинации):
· положительная ПЦР.
Инструментальные исследования:
·ЭКГ (по показаниям);
·рентгенография органов грудной клетки (по показаниям);
·УЗИ органов брюшной полости, почек (по показаниям).
Диагностический алгоритм
Алгоритм диагностики висцерального лейшманиоза
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ [1,2]
Диагностические критерии на стационарном уровне [1,2]
Висцеральный лейшманиоз:
· продолжительная перемежающаяся лихорадка;
· спленомегалия;
· потеря веса тела.
Кожный лейшманиоз:
· появление одного или большего числа поражений на открытых частях тела;
· лицо, шея, руки и ноги – наиболее часто поражаемые участки;
· в месте инокуляции появляется узелок, который увеличивается и преобразовывается в хроническую незаживающую язву;
· язва на этой стадии остается в течение различных промежутков времени, прежде чем наступает исцеление;
· оставляет вдавленный рубец.
Висцеральный средиземноморско-азиатский лейшманиоз:
Начальный период
· постепенное развитие слабости;
· снижение аппетита;
· адинамия;
· незначительное повышение температуры тела.
Период разгара
· подъём температуры тела до 39-40 °С;
· лихорадка принимает волнообразный или неправильный характер, длится от нескольких дней до нескольких месяцев со сменой эпизодов высокой температуры и ремиссий;
· прогрессивное ухудшение состояния больных по мере течения заболевания;
· похудание (вплоть до кахексии);
· проявления геморрагического синдрома: кровоизлияния в кожу и слизистые оболочки, кровотечения из носа, ЖКТ;
· возможны диарея, нарушения менструального цикла, импотенция.
Терминальный период
· кахексия;
· падение мышечного тонуса;
· истончение кожи;
· безбелковые отёки.
Анамнез:
· постепенное начало болезни;
· факт пребывания больного в эндемических очагах лейшманиоза в сроки, укладывающиеся в инкубационный период.
Физикальное обследование
Висцеральный средиземноморско-азиатский лейшманиоз:
· бледность кожных покровов;
· полилимфаденопатия (периферических, перибронхиальных, мезентериальных и других лимфатических узлов);
· увеличение и уплотнение печени и в большей степени селезёнки, безболезненные при пальпации;
· портальная гипертензия с отёками и асцитом;
· сердце несколько смещается вправо, тоны его становятся глухими;
· тахикардия;
· артериальная гипотензия;
· признаки сердечной недостаточности.
Кожный зоонозный лейшманиоз:
· первичная лейшманиома в месте входных ворот (гладкая папула розового цвета диаметром 2-3 мм);
· быстрое увеличение размеров бугорка (напоминает фурункул, но безболезненный или слабо болезненный при пальпации);
· некроз в центре лейшманиомы через 1-2 недель;
· образование болезненной язвы до 1-1,5 см в диаметре, с подрытыми краями, мощным ободком инфильтрата и обильным серозно-гнойным или сукровичным экссудатом;
· мелкие вторичные бугорки вокруг язвы («бугорки обсеменения»), при слиянии образующие язвенные поля;
· безболезненные лимфангиты и лимфадениты;
· эпителизация и рубцевание язв через 2-6 месяц;
· общая длительность заболевания 6-7 месяц.
Стандартное определение случая висцерального лейшманиоза [3]
Предположительный случай — тяжелое заболевание, сопровождающееся высокой лихорадкой, выраженной интоксикацией и проявляющееся следующими клиническими признаками:
· увеличение селезенки (большая, плотная, безболезненная);
· увеличение печени, фиброз печени;
· увеличение периферических лимфоузлов;
· анемия, гранулоцитопения;
· абсцессы и язвы внутренних органов, полости рта и кишечника;
· кахексия.
Вероятный случай — соответствие предположительному случаю и наличие эпидемиологических предпосылок: проживание или пребывание в стране, неблагополучной по висцеральному лейшманиозу в течение 1-12 месяцев до заболевания, наличие укусов москитов.
Подтвержденный случай — заболевание, соответствующее предположительному и/или вероятному случаю и, по крайней мере, одно из следующего:
· положительная микроскопия костного мозга;
· положительная реакция иммунофлуоресценции;
· положительный иммуноферментный анализ;
· положительная полимеразная цепная реакция.
Лабораторные исследования [1]:
В гемограмме:
· признаки гипохромной анемии;
· лейкопения;
· нейтропения;
· относительный лимфоцитоз;
· анэозинофилия;
· тромбоцитопения;
· значительное повышение СОЭ;
· пойкилоцитоз;
· анизоцитоз;
· анизохромия;
· возможен агранулоцитоз;
· гипергаммаглобулинемия.
Положительные паразитологические показатели:
· окрашенные мазки из костного мозга, селезенки, печени, лимфатических узлов, крови или культуры организма, полученной из биопсийного или аспирационного материала.
Положительные серологические тесты (РНИФ, ИФА, прямая реакция агглютинации):
· положительная ПЦР.
Инструментальные исследования:
· ЭКГ (по показаниям);
· рентгенография органов грудной клетки (по показаниям);
· УЗИ органов брюшной полости, почек (по показаниям).
Диагностический алгоритм
Алгоритм диагностики висцерального лейшманиоза
Перечень основных диагностических мероприятий:
· ОАК;
· ОАМ;
· паразитологическое исследование мазков из костного мозга, селезенки, печени, лимфатических узлов, крови или культуры, полученной из биопсийного или аспирационного материала;
· серологические методы исследования: РНГА, ИФА, РИФ крови со специфическими антигенными диагностикумами;
· ПЦР.
Перечень дополнительных диагностических мероприятий:
· биохимический анализ крови – белок, белковые фракции, мочевина, креатинин, электролиты в плазме крови (Na, K, Cl);
· кал на копрологию.
Таблица 2. Дифференциальная диагностика заболеваний, сопровождающихся длительной лихорадкой и спленомегалией
| Показатель | Тифопаратифозные заболевания | Висцеральный Лейшманиоз | Милиарный туберкулез | Лимфогранулематоз |
| Тип лихорадки | В зависимости от стадии – интермиттирующая или постоянная | Волнообразная или неправильного характера | Ремиттирую щая | Волнообразная (Пеля-Эбштейна) |
| Начало | Острое | Постепенное | Постепенное | Постепенное |
| Селезенка | Плотная, болезненная | Плотная, безболезненная | Плотная | Плотная |
| Потрясающие ознобы | Редко | Не характерны | редко | Не характерны |
| СОЭ | Увеличение с 3-й недели | Значительно увеличена | Умеренно увеличена | Ускорена |
| Лейкоциты | Лейкопения | Лейкопения | Норма | Норма |
| Лимфоциты | Норма или лимфоцитоз | Относительный лимфоцитоз | Выраженная лимфопения | Умеренная лимфопения |
| Токсическая зернистость нейтрофилов | Появляется позже | Нейтропения | Нет | Нет |
| Эозинофилы | Эозинопения | Анэозинофилия | Эозинопения | Эозинофилия |
Таблица 3. Дифференциальный диагноз кожного лейшманиоза
| Характеристика инфекции | Тип инфекции | |
| Городской кожный лейшманиоз | Сельский кожный лейшманиоз | |
| Синонимы | ||
| Антропонозный ашхабадская язва, годовик, поздно изъязвляющаяся форма («сухая») | Зоонозный пендинская язва, мургабаская язва, остронекротизирующаяся форма, пустынный тип («мокрая») | |
| Инкубационный период | Длительный: 2-3-6 месяцев, нередко 1-2 года и более | Короткий: обычно 1-2-4 недели, иногда до 3 месяцев |
| Начальные явления | Небольшая папула-бугорок телесного или бурого цвета | Значительный островоспалительный, часто фурункулоподобный инфильтрат |
| Развитие процесса | Медленное | Быстрое |
| Время наступления изъязвления | Через 3-6 месяцев и более | Через 1-2-3 недели |
| Лимфангоиты | Редки | Часты |
| Бугорки обсеменения | Относительно редки | |
| Локализация | На лице чаще, чем на нижних конечностях | На нижних конечностях чаще, чем на лице |
| Длительность процесса до эпителизации | Год и больше | 2-3 месяцев |
| Сезонность | 2-6 месяцев | Первичные заболевания приходятся на летне-осенние месяцы (июнь-октябрь) |
| Эпидемиологические вспышки | Наблюдается редко | Развиваются часто |
Таблица 4. Дифференциальная диагностика заболеваний, сопровождающихся язвенной экзантемой [4]
источник






