Энтерит – это изменение морфологии и функциональных способностей тонкой кишки воспалительного и невоспалительного генеза. Острое заболевание, особенно инфекционного происхождения, протекает быстро и без серьезных последствий. Хроническое поражение тонкой кишки приводит к тяжелым нарушениям всех видов обмена веществ (минерального, липидного, углеводного, белкового), существенно снижает качество жизни больного.
В основе классификации этого заболевания лежат несколько принципов:
- преимущественная локализация патологического процесса;
- предположительная причина заболевания;
- характер происходящих морфологических и функциональных изменений;
- степень тяжести состояния больного;
- фаза болезни (ремиссии или обострения).
- острый энтерит (продолжительность менее 3 месяцев);
- хронический энтерит (продолжительность клинической симптоматики превышает 6 месяцев).
В некоторых случаях представляется возможным определить преимущественную локализацию патологического процесса:
- дуоденит (поражение двенадцатиперстной кишки);
- еюнит (изменения тощей кишки);
- илеит (патология подвздошной кишки).
Наиболее важной составляющей классификации является этиология энтерита, то есть причины, спровоцировавшая развитие клинической симптоматики:
-
паразитарный (амебиаз, лямблиоз, балантидиаз);
- инфекционный (сальмонеллез, шигеллез, стафилококковый, парвовирусный, коронавирусный);
- токсический (воздействие свинца, цинка, ртути, фосфора, мышьяка);
- медикаментозный (длительный прием НПВС, антибиотиков, цитостатиков);
- алиментарный (длительное несбалансированное питание);
- радиационный;
- после перенесенных оперативных вмешательств на кишечнике;
- как результат врожденных или приобретенных аномалий строения кишечника (короткая тонкая кишка, недостаточность илеоцекального клапана);
- вторичные (на фоне ишемической болезни сердца, системные болезни соединительной ткани).
Нередко отмечается сочетанное поражение пищеварительного канала, то есть поражение не только тонкой кишки, но и толстой. В соответствии с локализацией патологического процесса выделяют:
- гастроэнтерит (изменения внутри желудка и кишечника);
- энтероколит (сочетанное поражение тонкой и толстой кишки).
Вопросы классификации энтерита важны, так как в лечении различных видов этого заболевания применяется строго определенная лечебная тактика.
Клиническая симптоматика острого и хронического энтерита существенно отличается не только продолжительностью, но и выраженностью метаболических нарушений.
Как правило, острый энтерит имеет инфекционную этиологию, поэтому отмечаются все типичные признаки кишечной инфекции:
- повышение температуры тела, иногда до 39 °С;
- общая слабость, сонливость, отсутствие аппетита;
- мучительная тошнота, эпизоды повторной рвоты;
- боли в животе разлитого характера или вокруг пупка;
- болевые ощущения спастического характера;
- диарея водянистого характера, объем каловых масс значителен, патологические примеси (кровь, гной, слизь), как правило, отсутствуют;
- развитие симптомов болезни бурное, связано с употреблением недоброкачественной еды или нарушением санитарно-гигиенических правил.
Острый энтерит при своевременном обращении к доктору и адекватном лечении заканчивается благополучно. Осложнения с наибольшей вероятностью развиваются у маленьких детей (первые 3 года жизни), пациентов с хронической патологией сердца и эндокринной системы. Иногда возможно затяжное течение заболевания, формирование дисбактериоза кишечника.
Хронический энтерит характеризуется периодами ухудшения состояния больного (обострение) и улучшения (ремиссия). В клинической картине доминируют не воспалительные, а дистрофические процессы (атрофия слизистой кишечника), нарушения процессов всасывания (мальабсорбция) и переваривания (мальдигестия), недостаточность одного или нескольких ферментов.
Клинические признаки хронического энтерита уместно разделить на локальные и общие. Среди локальных отмечают:
- расстройства стула в виде частой водянистой диареи;
- каловые массы жидкие, желтого цвета с участками непереваренных мышечных волокон или сероватого оттенка с участками жира;
- увеличение количества дефекаций 4-20 в сутки;
- практически постоянный метеоризм, который усиливается во второй половине дня, уменьшается после отхождения газов и дефекации;
- болевые ощущения в животе умеренной интенсивности, связанные со скоплением газов, повреждением нервных окончаний;
- непереносимость определенных продуктов (сладкого, молочного, мучного), которая проявляется ухудшением клинической симптоматики.
Изменение общего состояния больного хроническим энтеритом обусловлено тяжелыми нарушениями всасывания и переваривания питательных веществ. Клиническая симптоматика зависит от преимущественного поражения того или иного вида обмена веществ.
| Вид обмена веществ | Чем проявляется |
| Расстройство белкового обмена |
|
| Расстройство липидного обмена |
|
| Расстройство углеводного обмена |
|
| Расстройство минерального обмена |
|
Все больные со среднетяжелым и тяжелым хроническим энтеритом имеют несколько сходных признаков:
- нарастающая слабость и усталость;
- снижение аппетита;
- раздражительность, ухудшение памяти;
- ухудшение состояния кожи, волос, ногтей.
Причины развития энтерита острого или хронического – это предполагаемая этиология заболевания, которая указана в классификации (см. выше). Целесообразно остановиться на возможных предрасполагающих факторах, провоцирующих развитие этой болезни. Среди них наиболее значимы:
-
нерациональное питание (всухомятку, с большими перерывами, с перееданием, с преимущественным употреблением пряной, сладкой острой пищи);
- другая патология пищеварительного канала (язвенная болезнь, рефлюкс-эзофагит);
- обширные оперативные вмешательства (удаление язвы кишечника или желудка, части желудка с наложением анастомоза, резекция части кишечника);
- работа в условиях вредного производства (горячий цех, химический комбинат, ионизирующее излучение);
- случаи хронических заболеваний кишечника среди прямых родственников;
- повторные эпизоды кишечных инфекций (например, при проживании в условиях тропической климатической зоны).
В большинстве случаев играет роль комбинация нескольких провоцирующих факторов, особенно если речь идет о формировании хронического энтерита.
Доктор может заподозрить энтерит уже в процессе осмотра и опроса больного. При объективном обследовании пациента наблюдаются:
-
увеличение размеров живота;
- болезненность при поверхностной и глубокой пальпации, особенно в околопупочной зоне;
- при аускультации – интенсивный шум кишечных газов, звуки переливающейся жидкости внутри петель кишечника.
Подтвердить или опровергнуть диагноз энтерита, необходимы специальные лабораторные, реже инструментальные исследования. В комплексной диагностике острого энтерита применяются:
- общеклинические анализы мочи и крови (подтверждают косвенно бактериальную или вирусную этиологию процесса);
- копрограмма;
- микробиологическое (паразитологическое, бактериологическое) исследования каловых масс с целью определения конкретного возбудителя.
В диагностике хронического энтерита более важно оценить степень выраженности метаболических нарушений, а также моторно-эвакуаторную функцию кишечника. Для этого используются:
-
общеклинические тесты крови и мочи (обнаруживаются анемия; в моче – протеин и микрогематурия);
- биохимические показатели (снижение общего белка и его фракций, гипогликемия, снижение показателей липидограммы);
- копрограмма (увеличение количества каловых масс, примеси непереваренной пищи, мышечных волокон, жировых и крахмальных зерен);
- различные пробы для оценки всасывательной функции (с Д-ксилозой, лактозой, йодидом калия, хлоридом кальция, с альбумином, мечеными липидами, водородный тест);
- тесты для оценки выделительной функции кишечника (проба Трибуле, электрофореграмма, радионуклидная методика);
-
реакции для определения пищеварительной функции кишечника (активность щелочной фосфатазы, энтерокиназы);
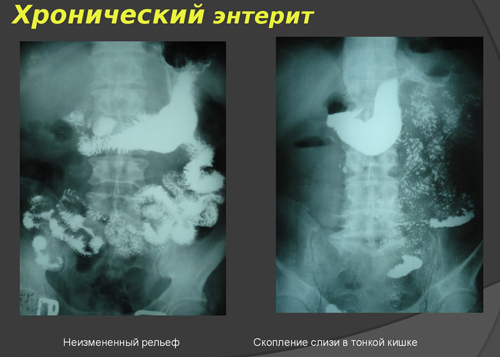
- рентгенологическое исследование с контрастным веществом;
- эндоскопическое изучение состояние слизистой с последующей биопсией (при необходимости).
Дифференциальная диагностика – это сложный даже для доктора процесс поиска общих и отличительных моментов для энтерита различной этиологии и болезни Крона, болезни Уиппла, неспецифического язвенного колита.
Терапия острого и хронического энтерита существенно отличается. При острой форме заболевания необходимо восполнить потери водно-электролитного баланса, уничтожить микробный агент. При хронической патологии более важно компенсировать происходящие метаболические нарушения.
Включает диетическое питание, назначения лекарственных препаратов. Допускается лечение в домашних условиях, желательно под контролем врача.
В первые сутки полагается голод. По мере улучшения состояния пациента разрешаются сухарики, кефир нежирный, овощной суп без мяса, каши, сваренные на воде. В последующие дни разрешается постепенное расширение пищевого рациона.
Все медикаментозные назначения должен сделать доктор. В комплексной терапии острого энтерита применяются:
-
антимикробные препараты (фтазин, фталазол, фуразолидон);
- растворы для пероральной регидратации (Оралит, Регидрон);
- ферментные препараты для улучшения процессов переваривания (панкреатин);
- сорбенты (Энтеросгель);
- про- и пребиотики.
Длительность терапии острого энтерита обычно не превышает 5-7 дней.
Вылечить хронический энтерит полностью возможно только в редких случаях. Главная цель терапии – достичь длительного периода ремиссии. Лечение назначает врач, а пациент соблюдает все его рекомендации в домашних условиях. Терапия в стационаре требуется только в случае тяжелого общего состояния больного и выраженных метаболических нарушений.
Пищевые ограничения пациенту с хроническим энтеритом показаны постоянно, то есть необходимо полностью пересмотреть свой рацион, так как некоторые продукты подлежат полному исключению.
| Нерекомендуемые продукты | Рекомендуемые продукты |
|
|
Медикаментозные назначения определяются степенью выраженности метаболических нарушений. Могут быть назначены:
-
ферментные препараты (панкреатин);
- препараты железа и витаминов группы В;
- лоперамид (для уменьшения моторики кишечника);
- спазмолитики (дротаверин).
Длительность применения того или иного средства устанавливает доктор.
Неполноценное пищеварение – это причина метаболических нарушений и ухудшения качества жизни пациента. Угрозу для жизни представляет только хроническое заболевание без адекватной терапии. Острый энтерит без лечения, особенно тяжелый вариант болезни, может привести к летальному исходу вследствие развития шокового состояния.
Универсальных средств нет. Все, что знакомо каждому человеку, как здоровый образ жизни может быть рассмотрено как профилактика развития острого и хронического энтерита.
источник
Хронический энтерит – многофакторная патология тонкого кишечника, характеризующаяся воспалением отдела пищеварительной системы. При длительном наличии болезни могут развиваться серьезные последствия – атрофия, гипертрофия или склероз слизистой оболочки кишечника. Потому так важно своевременно начинать лечение недуга.
К основным причинам развития патологии относят следующее:
- Последствия перенесенных кишечных инфекций. К ним относят дизентерию, сальмонеллез, иерсиниоз. Также причиной может быть заражение стафилококками или кишечной палочкой.
- Глистная инвазия. К хронической форме энтерита могут приводить описторхоз, лямблиоз, криптоспоридиоз.
- Систематическое употребление спиртного.
- Переедание, употребление большого количества пряностей, маринадов, солений. Также причиной патологии может стать несбалансированный рацион.
- Неблагоприятные экологические факторы, влияние токсичных веществ и вредных излучений.
- Прием медикаментозных препаратов. К ним относят антибиотики, гормональные средства, нестероидные противовоспалительные лекарства.
- Злокачественные образования.
- Хроническая недостаточность кровообращения, органов дыхания или почек.
- Состояние иммунодефицита.
- Хирургические вмешательства на желудке.
- Патологии соединительных тканей. Провоцирующими факторами могут выступать ревматизм и склеродермия.
- Хронические поражения пищеварительных органов – печени, желудка, поджелудочной железы. В эту категорию входят гепатит, хроническая форма панкреатита или атрофического гастрита.
При подозрении на энтерит симптомы и лечение патологии интересуют многих пациентов. К ключевым симптомам относят боли в животе, имеющие схваткообразный характер, диарею и урчание в животе. Такие проявления возникают после еды. Кал, как правило, имеет жидкую консистенцию, является объемным и неоформленным. Опорожнение кишечника обычно происходит 1-3 раза в сутки.
Некоторые пациенты сталкиваются с запорами, которые чередуются с диареей. Длительное время основными являются кишечные проявления. По мере прогрессирования болезни возникают нарушения всасывания. Их главными признаками являются диарея и потеря веса.
Значимые симптомы хронического энтерита включают:
- Урчание в животе;
- плеск жидкости в слепой кишке;
- болевые ощущения в тонком кишечнике – этот признак выявляют при пальпации;
- ощущение переливания жидкости в кишечнике.
Указанные симптомы хронического энтерита возникают примерно в половине случаев данного заболевания. Болезнь присутствует достаточно длительное время.
По степени тяжести выделяют несколько этапов развития недуга:
- Первая степень. Для нее характерны такие симптомы как метеоризм, болевые ощущения в животе, урчание. Иногда наблюдается диарея, которая сменяется запорами. Общее состояние остается удовлетворительным. На этом этапе выявить нарушение всасывания помогает только копрологическое исследование. При этом у пациентов снижается масса тела.
- Вторая степень. Этот этап энтерита у взрослых сопровождается заметными признаками поражения кишечника и нарушением всасывания. Кал обычно имеет жидкую консистенцию. У половины пациентов потеря веса составляет около 10 кг. Продолжительная терапия позволяет получить отличные результаты.
- Третья степень. Для этой стадии характерно сложное течение, которое сопровождается диареей, дефицитом веса более 10 кг. У больного наблюдаются симптомы нехватки витаминов. Нередко возникают признаки интоксикации – нарушения аппетита, слабость, тахикардия, потливость. Нередко утолщаются фаланги пальцев. Помимо этого, возникают проявления амилоидоза почек, печени, селезенки. Начинает прогрессировать остеопороз, и появляются симптомы поражения органов пищеварения. Нередко наблюдается анемия, панкреатит, дистрофия миокарда.
На заметку. Вирусные и бактериальные патологии люди с таким диагнозом переносят достаточно тяжело. Усугубление состояния наблюдается вследствие нарушения диеты, употребления спиртного, повышенных физических нагрузок.
Чтобы выявить хронический энтерит у детей и взрослых, проводится комплексная диагностика. Для этого применяют такие исследования:
- Общий анализ крови – позволяет оценить показатели гемоглобина и выявить возможный лейкоцитоз.
- Анализ мочи – помогает оценить изменение содержания белков.
- Исследования кала – помогают определить нарушение всасывания.
- Микроскопическое исследование мазков – позволяет обнаружить глистов.
- Рентгенография – помогает оценить структуру кишечника.
- Бактериологическое исследование – позволяет выявить нарушения микрофлоры.
Лечение хронического энтерита подбирают в зависимости от степени патологии. Во время рецидива недуга больному рекомендован постельный режим. Немаловажное значение имеет питание. В дополнение к сбалансированному рациону назначают витаминные препараты.
При выявлении бактериальной инфекции медикаментозное лечение обязательно должно включать антибиотики. Курс применения лекарства составляет 5-15 суток. Конкретная длительность зависит от сложности недуга.
Чтобы минимизировать риск возникновения сложной формы дисбактериоза, подключают сульфаниламиды. Длительность применения таких препаратов составляет 10 суток.
Для восстановления микрофлоры кишечника применяют кисломолочные продукты. Также могут быть назначены специальные лекарства – пробиотики или пребиотики. Их нужно принимать не менее 1 месяца.
Для активизации иммунологической реактивности организма, нормализации водно-электролитного обмена и объема белковых элементов в крови используют плазму, препараты крови, солевые растворы.
При появлении аллергических реакций или затяжном характере недуга могут быть назначены глюкокортикоиды. Такие таблетки могут использоваться в течение 2-4 недель. Помимо этого, проводится лечение анаболическими средствами.
Также могут быть рекомендованы желчегонные препараты и средства для уменьшения кишечных спазмов. Если у пациента возникают нарушения сна или высокая возбудимость, выписывают транквилизаторы.
Применение методов физиотерапии целесообразно лишь при минимальной активности воспалительного процесса. Данный способ лечения показан и при дискинезии, нарушениях всасывания или неправильной работе желудка, печени, поджелудочной железы.
К основным средствам физиотерапии относят:
- Индуктотермия;
- ультрафиолетовое облучение;
- микроволновая терапия;
- грязевые аппликации;
- парафиновые и озокеритовые аппликации.
Диета при хроническом энтерите является одним из ключевых методов терапии недуга у ребенка и взрослого. Именно нарушение режима питания приводит к неэффективности лекарственных средств и последующему прогрессированию болезни.
Если пациент лечится в условиях стационара, ему выписывают несколько видов диет – все зависит от стадии болезни. На начальном этапе рекомендуется диета № 4. Ее нужно соблюдать в период обострения – 4-5 суток. Затем на 1-2 месяца больного переводят на режим питания № 4б. В течение всего периода ремиссии стоит соблюдать диету № 4в.
В рационе не должно присутствовать некоторых овощей и фруктов. Под запретом находятся орехи, пряности, сухофрукты. Не стоит употреблять дрожжевую выпечку, молоко, бобовые, жирную рыбу и мясо.
В меню могут присутствовать сладкие яблоки в виде пюре. Также хорошо есть печеные яблоки и груши. Вполне допустимо включить в меню кисели. При этом соки рекомендуется на 50 % смешивать с водой.
Когда пациента выпишут из больницы, его питание должно быть направлено на восстановление работы тонкого кишечника, обеспечение организма полезными веществами и нормализацию обменных процессов.
На заметку. При рецидиве патологии рекомендуется употреблять рисовый или овсяный кисель. Также рекомендовано включить в рацион отвар шиповника и кисель из черники.
Если своевременно не приступить к терапии, могут развиваться различные осложнения. К ним относят следующее:
- Сложные формы анемии;
- нарушение питания;
- увеличение объема жиров в печени;
- отечность;
- инфекционное поражение желчных протоков.
При несвоевременном начале терапии есть риск обострения патологии, лечить которое можно только оперативным способом.
Чтобы предотвратить развитие заболевания, необходимо соблюдать рекомендации:
- Основу рациона должны составлять полезные продукты. Употребление жиров, копченостей, солений и острой пищи стоит сократить.
- Вести активный образ жизни. Благодаря этому удается справляться со стрессами.
- Не стоит употреблять токсичные продукты.
- Принимать антибактериальные препараты, антидепрессанты и другие лекарства исключительно по назначению врача.
- Отказаться от вредных привычек.
Хронический энтерит – опасная патология, которая может стать причиной отрицательных последствий. Чтобы избежать этого, нужно своевременно обращаться к врачу и следовать его назначениям.
Если вам понравилась статья, предлагаем написать отзыв!
источник
Определение. Хронический энтерит (ХЭ) – хроническое неспецифическое воспалительно-дистрофическое заболевание, приводящее к морфологическим изменениям слизистой оболочки, нарушениям моторной, секреторной и абсорбционной функции тонкой кишки.
Этиология. Заболевание полиэтиологическое. Существует целый ряд причин и обстоятельств, которые могут способствовать его формированию. В том числе:
Перенесенные бактериальные и вирусные инфекции.
Производственные и бытовые интоксикации.
Действие ионизирующей радиации.
Заболевания внутренних органов (причина вторичных энтеритов).
Патогенез. Под влиянием этиологических факторов возникают нарушения моторики тонкой кишки, снижается эффективность местных иммунных барьеров, что выражается в уменьшении выработки в тканях кишечной стенки секреторного иммуноглобулина IgA, лизоцима, нарушается целостность эпителиального покрова слизистой. В результате возникают нарушения процессов переваривания – синдром мальдигестии, и всасывания – синдром мальабсорбции. Воспалительные изменения кишечной стенки приводят к экссудации – выделению в просвет кишки жидкости, белка, электролитов – синдром экссудативной энтеропатии.
ХЭ протекает в легкой, средней тяжести и тяжелой форме. Различаются фазы ремиссии и обострения заболевания.
По характеру преобладающих нарушений ХЭ подразделяется на варианты, протекающие:
с синдромом мальабсорбции;
с синдромом экссудативной энтеропатии.
Жалобы больных отражают наличие астеноневротических, дискинетических и диспепсических и расстройств.
Астеноневротический синдром проявляется общей слабостью, сниженной умственной и физической трудоспособностью, повышенной утомляемостью.
Характерны дискинетические нарушения в виде так называемой тонкокишечной диареи, которая проявляется следующим образом. Стул 2-3 раза в день, обильный, характерного золотистого цвета. Позывы к дефекации возникают спустя 20-30 минут после еды, сопровождаются ощущениями переливаний, урчанием в животе. Плохо переносится свежее молоко, употребление которого резко усиливает все проявления диареи.
Дискинетические нарушения могут проявляться болью — кишечными коликами. Боли локализуются вокруг пупка, в эпигастрии (солнечное сплетение). Возникают через 2-4 часа после приема пищи вместе со вздутием, ощущениями переливания в животе, могут стихать после прикладывания грелки к животу.
Диспепсические расстройства проявляются склонностью к метеоризму – избыточному газообразованию в кишечнике. Чаще это результат бродильной диспепсии, сопровождающейся выделением большого количество газов без запаха. В основном это углекислый газ, возникающий при бактериальном разложении углеводов.
В связи с диспепсическими расстройствами нарушается всасывание белков, жиров, углеводов, витаминов что проявляется снижением массы тела больных, симптомами гипо- и авитаминозов.
При тяжелом течении ХЭ на первый план выступают выраженные нарушения всасывания – синдром мальабсорбции. В связи с недостаточностью поступления в организм питательных веществ у больных может наступить истощение. Глубокий полифакторный авитаминоз, дефицит микроэлементов, приводят к трофическим изменениям кожи – истончению, сухости, шелушению, трещинам. Ногти становятся тусклыми, тонкими, ломкими. Начинают выпадать волосы. Дефицит аскорбиновой кислоты приводит к кровоточивости десен. Гиповитаминоз РР проявляется глосситом. Недостаток витамина В2 сопровождается ангулярным хейлитом – мацерацией кожи в уголках рта, приводящими в дальнейшем к появлению поверхностных трещин, способных оставлять после себя рубцы.
При очень тяжелом течении ХЭ возникают нарушения всасывания кальция. Может сформироваться остеопороз с патологической хрупкостью костей, проявлениями гипопаратиреоидизма с положительными симптомами Хвостека и Труссо, судорогами.
Тяжелое течение ХЭ нередко приводит к хронической надпочечниковой недостаточности с характерными клиническими проявлениями: гиперпигментацией кожи, пониженным тонусом мышц, артериальной гипотонией.
При объективном исследовании больных ХЭ выявляется болезненность живота в параумбиликальной области. Определяются положительные симптомы: Поргеса – болезненность при надавливании на живот левее и выше пупка; Герца – шум плеска при пальпации слепой кишки (слишком быстрый пассаж тонкокишечного содержимого в слепую кишку).
Общий анализ крови: могут выявляться признаки гипохромной (железодефицитной), гиперхромной (В12-дефицитной), полифакторной анемии, увеличенная СОЭ, умеренный нейтрофильный лейкоцитоз при обострении.
Биохимический анализ крови: гипопротеинемия, гипоальбуминемия, гипохолестеринемия.
Консистенция жидкая или полужидкая.
Цвет соломенно-желтый, золотистый, зеленовато-коричневый.
Стеаторея (кишечный тип): большое количество кристаллов жирных кислот и их солей.
Креаторея: непереваренные мышечные волокна.
Амилорея: зерна непереваренного крахмала.
Повышена активность щелочной фосфатазы и кишечной энтерокиназы.
Бактериологическое исследование кала: уменьшено количество бифидум- и лактобактерий, увеличено — гемолитических и лактозонегативных эшерихий, патогенного стафилококка, гемолитического стрептококка, протея.
Рентгенологическое исследование тонкой кишки: моторика кишки усилена, рельеф слизистой деформирован, складки утолщены, сглажены, видны скопления жидкости и газов.
Эндоскопическое исследование (с помощью тонкого интестинального фиброэндоскопа): очаговая или диффузная гиперемия слизистой, утолщение, расширение, уплощение складок.
Биопсия слизистой тонкой кишки (в процессе интестинальной эндоскопии): дистрофические, воспалительные, атрофические изменения слизистой.
Дифференциальный диагноз. Проводится с врожденной глютеновой и дисахаридной энтеропатией, болезнью Уиппла, болезнью Крона, амилоидозом кишечника.
При врожденной глютеновой и дисахаридной энтеропатии имеет место врожденный дефицит фермента, расщепляющего глютен – белок, содержащийся в злаковых культурах – пшенице, ржи, ячмене и др. В отличие от ХЭ при этом заболевании отказ от употребления продуктов из злаков приводит к полной нормализации функции кишечника. У таких больных можно обнаружить антитела к глютену. А при проведении пробы с нагрузкой глиадином у них быстро повышается концентрация глютамина в крови. При проведении дифференциальной диагностики с дисахаридной энтеропатией следует учитывать, что у таких больных имеет место непереносимость молока, блюд с высоким содержанием сахарозы, значительное улучшение состояния при отказе от употребления таких продуктов.
Болезнь Уиппла (интестинальная липодистрофия), хроническое инфекционное заболевание, вызываемое грамположительными актиномицетами Tropheryma whippeli. Проявляется синдромом мальабсорбции, стеатореей в сочетании с лимфаденопатией, полиартритом, лихорадкой, другими системными поражениями, чего не бывает при ХЭ.
При тонкокишечном варианте болезни Крона, проявляющейся синдромом мальабсорбции, типичным является сегментарный тип поражения с преимущественным вовлечением терминального отдела подвздошной кишки. В отличие от ХЭ при этом заболевании возникают системные аутоиммунные поражения — артрит, узловатая эритема, конъюнктивит, ирит и др.
Амилоидоз кишечника чаще вторичный, возникающий на фоне хронической инфекции (бронхоэктатическая болезнь, остеомиелит, туберкулез и др.), аутоиммунных заболеваний (ревматоидный артрит, неспецифический язвенный колит и др.). Вместе с кишечником в патологический процесс всегда вовлекаются другие органы – печень, почки и др. Надежно отграничить ХЭ от амилоидоза можно при гистологическом анализе биоптатов слизистой десны или прямой кишки, исследовании клиренса внутривенно введенного красителя конго-рот.
Биохимический анализ крови: белок, белковые фракции, электролиты (калий, кальций, натрий), холестерин, билирубин.
Рентгенологическое исследование тонкой кишки.
Эндоскопическое исследование тонкой кишки.
Стернальная пункция при подозрении на формирование мегалобластной анемии.
Лечение. Рекомендуют диету с оптимальным соотношением белков, жиров, углеводов. У больных с синдромом экссудативной энтеропатии количество белков в пище увеличивают до 130-140 г/сутки.
При тяжелых формах заболевания, выраженном истощении налаживают энтеральное питание с введением через зонд гидролизата казеина, аминазола, альвезина, других аналогичных препаратов.
Внутривенно капельно вводят плазму, 10% альбумин, альвезин, аминокровин, аминоплазмол.
Для подавления катаболизма белков используют анаболические стероидные препараты:
Неробол 0,005 – по 1 таблетке 3 раза в день.
Ретаболил 2 мл 5% масляного раствора подкожно 1 раз в неделю 3 недели подряд.
Антибактериальные препараты не назначают.
С целью оптимизации кишечной микрофлоры применяют бактериальные препараты:
Бактисубтил 0,2 — по 1 капсуле 3 раза в день перед едой.
Лактобактерин по 3-6 доз 3 раза в день.
Бифидумбактерин по 5 доз 3 раза в день во время еды.
Для компенсации диареи применяют препараты, непосредственно действующие на моторную функцию кишечника.
Имодиум (лоперамид) 0,002 — 2 капсулы на первый прием, затем по 1 капсуле после каждой дефекации 1-6 раз в день.
Реасек 0,0025 – на первый прием до 4 таблеток, затем по 1-2 таблетки 3 раза в день.
Хорошим эффектом обладают препараты центрального действия, способствующие ликвидации функциональных нарушений моторики кишечника:
Метоклопамид (церукал) 0,01 – 1 таблетка 3 раза в день.
Домперидон (мотилиум) 0,01 – по 1 таблетке 3 раза в день.
Цисаприд (координакс) 0,01 – по 1 таблетке 3 раза в день.
Для компенсации метаболических расстройств назначают витаминные препараты, в первую очередь В1, В2, В6 и жирорастворимые — Е, А. При выявлении признаков и гематологическом подтверждении (старнальная пункция) мегалобластной анемии парентерально вводят витамин В12 по 500 мкг ежедневно.
Прогноз. Прогноз в типичных случаях и при своевременном лечении благоприятный.
источник
Хронический энтерит — воспалительный процесс хронического характера, который локализуется в основном в тонком кишечнике, к тому же, сопровождающийся поражением слизистой оболочки, прогрессирующий или рецидивирующий.
Встречается хронический энтерит чаще в странах с жарким климатом, меньше в странах умеренным климатом. Из-за трудности в диагностировании распространенность данного заболевания еще недостаточно изучена.
Хронические энтериты подразделяются на:
- первичные, при которых причиной наблюдающегося воспаления в тонком кишечнике является сапрофитирующая микрофлора – бактерии кишечные и стрептококки;
- вторичные, которые связывают с хроническими панкреатитом и гастритом, гепатитом или циррозом печени. Выявляются они у 10—15% больных перечисленными заболеваниями. Встречаются также при хронической пневмонии, туберкулезе легких, кардиосклерозах, отмечающихся хронической недостаточностью кровообращения и пороках сердца.
В основе развития хронического энтерита лежат:
- нарушения обмена веществ;
- продолжительное употребление лекарств;
- алкогольная хроническая интоксикация;
- нарушения режима диетического;
- хроническая сердечная недостаточность.
Дисбактериозу в этом плане отводится большое значение, как правило, он является результатом излишнего употребления антибиотиков.
Некоторые ученые считают, что энтерит хронический в первую очередь обусловлен атрофией слизистой оболочки кишечника тонкого. Процесс воспаления затрагивает и другие его слои со стороны слизистой оболочки, что провоцирует изъязвления слизистой оболочки, эрозии, исчезновение ворсинок.
При поражении кишечника тонкого воспалительные инфильтраты отличаются тем, что вокруг ядра лимфоцитов, которые находятся в тканях, выявляется светлый ободок, а они сами — гиперхромны. Локализуются инфильтраты в основном у самого основания ворсинок. Клетки инфильтратов внешне похожи на малые лимфоциты и находятся на уровне ядер эпителия железистого. Впечатление от подобного такое, что клетки в принципе готовы к лимфопедезу.
Средняя толщина оболочки слизистой отличается от нормальной в меньшую сторону. Цилиндрические ворсинки нормальные деформируются, а затем слипаются.
В цитоплазме эпителиальных клеток обнаруживают вакуоли, выявляется существенное увеличение содержания РНК. Активность щелочной фосфатазы понижается. Особенно подобное проявляется на поверхности деформированных ворсинок. Снижается также активность окислительно-восстановительных ферментов. Крипты, как правило, расширены кистовидно, а в их просвете находится жидкость, богатая белком. По мере исчезновения крипт, на их месте распространяются мышечные и фиброзные волокна, сосуды тонкостенные.
Чтобы вызвать изменения атрофического и дистрофического характера непосредственно в эпителии тонкого кишечника, слудет продолжительно на него влиять определенными токсическими факторами. В данном качестве могут выступать при хронических заболеваниях почек, печени, других органов — химическая, бактериальная, экзогенная интоксикация
Ведущие признаки — жалобы на боли в животе, как правило, схваткообразного характера, диарея и урчание в животе. Данные симптомы наблюдаются после приема пищи. Стул обычно жидкий, объемный и неоформленный, случается в сутки – 1-3 раза.
У некоторых больных наблюдаются запоры, регулярно чередующиеся с поносами. Ведущими остаются продолжительное время кишечные симптомы. Далее уже проявляются нарушения всасывания, признаками которых является понос и снижение у больного массы тела.
Важными клиническими симптомами остаются:
- урчание газов;
- при пальпации тонкого кишечника – болезненность;
- в слепой кишке слышится плеск жидкости;
- в кишечнике наблюдается переливание жидкости.
Данные признаки характерны 50% больным хроническим энтеритом.
Заболевание протекает обычно продолжительное время.
По степени тяжести ХЭ существует 3 степени:
I степень. Характеризуется легким течением с такими признаками, как: метеоризм, урчание в кишечнике, боли в животе, случаются поносы, которые чередуются с запорами. Состояние общее больного удовлетворительное. Только методом копрологического исследования выявляется в кишечнике синдром нарушения всасывания. Отмечается у больных снижение массы тела.
II степень.Характеризуется средним течением, сопровождается в основном выраженными симптомами поражения тонкого кишечника, диареей и явными симптомами нарушения в кишечнике всасывания. Недостаток у 1/2 больных массы тела варьируется в пределах 10 кг либо же от нормы превышает 10 %. Продолжительное лечение приводит к благоприятным прогнозам.
III степень.Характеризуется тяжелым течением, при котором присутствуют и поносы, и существенный недостаток массы тела, которые превышает 10 кг. Налицо симптомы гипо или авитаминоза. Проявления интоксикации, как потливость, плохой аппетит, тахикардия, слабость нарастают. Наблюдается утолщение на пальцах его концевых фаланг, форму часовых стекол приобретают ногти. У некоторых больных отмечаются симптомы амилоидоза печени, почек, селезенки, недостаточности плюригландулярной. Получает свое развитие остеопороз. Возникают признаки поражения желудка, печени, толстого кишечника, наблюдается анемия, дистрофия миокарда, панкреатит.
Следует отметить, что вирусные и бактериальные заболевания больные ХЭ переносят плохо. Обычно ухудшение состояния происходит по причине нарушения диетического питания, излишней физической нагрузкой, употреблением алкогольных напитков.
Основанием для определения диагноза хронического энтерита служат клинические, копрологические и рентгенологические (правда, реже) данные. Сразу отметим, что ХЭ довольно длительное по своему течению заболевание, которое продолжается более 3-х месяцев, к тому же, протекающее с периодами обострения и ремиссии.
Следует отличать хронический энтерит от диспепсий, которые связаны с непереносимостью определенной пищи, энтеропатий, как приобретенных, так и врожденных, которые сопровождаются еще и синдромом малабсорбции, а также спру и токсических поражений тонкого кишечника, которые вызваны приемом лекарственных препаратов.
Копрологические исследования. Позволяют определить степень нарушения в тонком кишечнике всасывательной функции, а также разлаженность кишечного пищеварения, основными критериями которых являются крахмальные зерна, клетчатка, жир, мышечные непереваренные волокна, обнаруженные в кале.
Микроскопические исследования испражнений. Диагностируются протозойные и паразитарные заболевания кишечника. У больных выявляются в кале простейшие и яйца глистов.
Бактериологическое исследование. Определяется характер микрофлоры в кишечнике, помогает выявить патогенные бактерии, а именно дизентерийные и тифопаратифозные.
Рентгенологическое исследование. Позволяет определить структурные и функциональные трансформации тонкой кишки, сосредоточение патологического процесса.
Основой профилактики хронического энтерита является устранение вредных факторов, которые собственно и являются причиной его развития.
Необходимо своевременно устранять различные инфекции и бороться с интоксикациями, лечить острый энтерит при соблюдении диетического режима.
Важен и санитарный надзор за всеми предприятиями общественного питания для предотвращения острой пищевой токсикоинфекции, приводящей к острому энтериту, частые повторения которого могут спровоцировать хроническое воспаление ТК.
Все больные ХЭ должны быть под врачебным наблюдением. Также необходимо и санаторно-курортное лечение.
Все больные в период обострения хроническогоэнтерита нуждаются в постельном режиме. При этом важная роль отводится диете, при которой следует придерживаться дробного свежеприготовленного питания, причем, в сутки — 6—7 раз. Исключительно все блюда должны быть вареными или протертыми, содержать в себе 50—80 гр. жира, где-то 120—150 гр. белка, углеводов — 200—350 гр., только если отсутствуют в кишечнике бродильные процессы. Также необходимо добавлять к пище поливитаминные препараты.
Для устранения бактериальных возбудителей рекомендуются антибиотики: ампицилин, тетрациклин, тетрациклин гидрохлорид. Показан внутримышечно стрептомицин – в сутки 4 раза по 0,25г. Лечение антибиотиками продолжается обычно 5—15 дней, смотря, какая тяжесть заболевания. Чтобы исключить кандидамикоз кишечника следует добавлять нистатин в сутки 4 раза внутрь по 500 000 ЕД.
С целью нормализации кишечной микрофлоры добавляются в рацион: кефир, простакваша, концентрированный колибактерин, а также бифидумбактерин, бификол, лактобактерин, модифицированная культура палочек ацидофильных.
Бактериальные средства принимаются в продолжение 3—4 недель, до принятия еды — за 40—60 минут.
Солевые растворы, продигиозан, препараты крови, плазма используются для мобилизации реактивности иммунологической организма. Также они влияют на содержание в сыворотке крови белка и на улучшение водно-электролитного обмена.
Глюкокортикоидные препараты, например преднизалон, назначаются при видимых аллергических признаках в течение 15—30 дней. Полезны также и анаболические препараты, как неробол, ретаболил, инсулин.
Активность ферментов протеолитических желудка существенно повышает аскорбиновая кислота. Довольно таки показаны также холензим, аллохол и препараты, содержащие желчь.
Спазмы кишечника уменьшают папаверин, но-шпа, галидор, беллатаминал, беллоид. Транквилизаторы применяют при повышенной возбудимости и раздражительности, а также и при нарушении сна.
При минимальной активности процесса воспаления, при нарушениях функции печени, желудка, поджелудочной железы, нарушениях всасывательной функции кишечника тонкого и его дискинезии, показана физиотерапия.
Линия автомастерских “Alt-Star” предлагает
всем киевлянам обслуживание согласно ремонтным работам стартеров и генераторов,
а также их диагностику.
источник
Хронический энтерит – воспалительно-дистрофическая патология тонкого кишечника, приводящая к расстройству его пищеварительной, транспортной и барьерной функций. В симптоматике выделяют местные (расстройства стула, метеоризм, боли в животе) и общие (повышенная утомляемость, раздражительность, головные боли и головокружения, проблемы с кожей, ногтями и волосами, эндокринопатии) признаки, расстройство всех видов обмена. Программа диагностики включает баканализ кала, копрограмму, УЗИ ОБП, рентгенологическое и эндоскопическое исследование с биопсией. Лечение консервативное, заключается в назначении диеты, антибактериальной, заместительной и симптоматической терапии.
Хронический энтерит — это полиэтиологичная патология, развивающаяся в результате дистрофии и атрофии всех слоев тонкокишечной стенки, проявляющаяся расстройством всех ее функций (транспорт и всасывание питательных веществ, барьерная, иммунологическая, эндокринная функция). Именно после изучения морфологических трансформаций, происходящих в кишечнике при хроническом энтерите, стало понятно, что это заболевание имеет не столько воспалительную природу, сколько дистрофическую (связанную с расстройством питания и кровоснабжения тонкокишечной стенки). В зависимости от уровня поражения (начальные отделы тонкой кишки или конечные) заболевание может носить черты еюнита (поражение тощей кишки) либо илеита (патология подвздошной кишки).
Несмотря на то, что точные цифры, указывающие на уровень заболеваемости хроническим энтеритом, неизвестны, эта патология широко распространена в популяции. Так, в специализированных отделениях гастроэнтерологии, занимающихся изучением патогенеза, клиники и лечения заболеваний тонкого кишечника, пациенты с данной патологией составляют не менее 90%.
Самыми частыми виновниками хронического энтерита являются инфекционные заболевания, протекающие с поражением ЖКТ. Наибольшая значимость принадлежит сальмонеллезу, шигеллезу, стафилококковым инфекциям, иерсениозу, лямблиозу; инфицированию кампилобактером, псевдомонадами, протеями, энтеровирусами. Не исключается роль протозойных и глистных инвазий (аскариды, криптоспоры, широкий лентец и др.).
Актуальны и алиментарные факторы: механическое травмирование слизистой тонкого отдела кишечника слишком сухой и плотной пищей, избыток в рационе пряностей и острых приправ, бедная углеводами и белками пища, злоупотребление алкоголем. Однако изолированно алиментарные факторы не провоцируют развитие патологии. Условно к данной группе причин можно отнести и пищевую аллергию, действие на кишечник токсинов и солей тяжелых металлов, ионизирующего излучения; длительный прием определенных лекарственных средств (стероиды, НПВС, цитостатики, антибиотики). Также к этиологическим факторам относят разнообразные аномалии развития. Важную роль специалисты отводят недостаточности илеоцекального клапана и развитию рефлюкс-обусловленного хронического энтерита вследствие обратного попадания содержимого толстого кишечника в тонкий.
К формированию хронического воспаления приводит и недостаточность сфинктерного аппарата большого дуоденального сосочка. При этой патологии отмечается непрерывное истечение желчи и панкреатического сока в просвет ЖКТ. Пищеварительные соки оказывают избыточное стимулирующее влияние на перистальтику и моторику тонкой кишки, приводя к нарушению кровоснабжения и питания, а в дальнейшем – дистрофии кишечника. Также хронический энтерит могут вызывать аномалии строения тонкой кишки, мегаколон, перенесенные операции на ЖКТ, спайки и ишемия органов брюшной полости.
Основными звеньями патогенеза являются воспаление слизистой с последующим нарушением ее регенерации; нарушение местного иммунитета в тонкой кишке, способствующее проникновению микроорганизмов в толщу ее стенки, продукции антител к кишечной флоре, пище, собственным тканям. Важная роль также отводится развитию дисбактериоза кишечника, приводящему к усилению выделения бактериальных токсинов, нарушению пищеварения и всасывания питательных веществ (особенно жиров), хронической диарее и обезвоживанию. Возникает расстройство функции гастроинтестинального эндокринного аппарата тонкого кишечника, что приводит к прогрессированию изменений и усугублению нарушений репаративных процессов; нарушение как полостного, так и пристеночного пищеварения; развитие ферментопатий; изменение моторики кишечника по гипо- либо гипермоторному типу.
Все хронические энтериты классифицируются по:
- этиологическому фактору (токсические, бактериальные, паразитарные, радиационные, лекарственные, алиментарные, послеоперационные, возникшие на фоне аномалий развития или другой патологии ЖКТ – вторичные);
- локализации (еюнит, илеит, тотальный хронический энтерит);
- морфологическим изменениям (умеренная, парциальная либо тотальная атрофия);
- течению (легкое, средней тяжести, тяжелое);
- фазе заболевания (ремиссии, обострения);
- ведущему клиническому синдрому (нарушение пищеварения или всасывания, энтеропатия, тотальная недостаточность тонкого кишечника);
- наличию сопутствующего колита и внекишечных проявлений.
Признаки данной патологии делят на местные и общие. К местным относят обложенность языка, расстройства стула, метеоризм, боли в животе; к общим — нарушение всех видов обмена, эндокринную недостаточность, поражение других органов.
Типичным симптомом данной патологии является частый (до 20 раз в сутки) стул. Позывы на дефекацию возникают сразу после еды, количество каловых масс увеличено в объеме. Во время дефекации может отмечаться дрожь в конечностях, тахикардия, артериальная гипотония, слабость. Каловые массы жидкие, содержат непереваренные комочки пищи и волокна. Если значительно нарушен обмен жира, отмечается стеаторея – каловые массы замазкообразные, глинисто-серого цвета, блестящие. При преимущественном преобладании процессов брожения кал пенистый, его реакция кислая. Гнилостные процессы обусловливают зловонный запах кала, его щелочную реакцию.
Метеоризм проявляется вздутием живота и болями, проходящими после дефекации и отхождения газов. Возникает чаще во второй половине дня, когда кишечное пищеварение проходит особенно активно. Боли в животе при хроническом энтерите могут быть обусловлены спазмом кишечника, метеоризмом, мезаденитом (воспалением кишечной брыжейки), ганглионитом (воспалением вегетативных ганглиев), смешанными причинами.
Общие проявления хронического энтерита обычно отмечаются только при среднетяжелом и тяжелом течении, они вызваны нарушением пищеварения и всасывания питательных веществ в тонком кишечнике. К ним относят слабость, раздражительность, постоянное недомогание, головные боли, ухудшение состояния кожи, волос и ногтей, изменения со стороны языка («лакированный», с отпечатками зубов по бокам).
При хроническом энтерите регистрируют нарушение обмена жиров, углеводов, белка, витаминов, микроэлементов. Нарушения белкового обмена выражаются прогрессирующим похудением, атрофией скелетной мускулатуры, гипопротеинемией, отеками. Измененный жировой обмен проявляется истончением подкожного слоя жира, стеатореей, снижением количества триглицеридов и холестерина в крови. Сбои в обмене углеводов встречаются гораздо реже и сопровождаются развитием бродильных процессов в кишечнике, гипогликемическими состояниями, непереносимостью молока. Для хронического энтерита характерны и нарушения минерального обмена (более всего – гипокальциемия), электролитного (снижение уровня натрия, калия, магния, фосфора и других микроэлементов) и водно-солевого обмена. Угнетается и всасывание отдельных витаминов (С, В12, В1, В2, РР, А, К, Д).
Эндокринные нарушения присущи не менее чем трети пациентов с данной патологией, преимущественно с тяжелым течением. Они проявляются полиэндокринной недостаточностью. При длительном течении хронического энтерита развивается хронический гастрит, гепатит, панкреатит, ухудшающие состояние пациента и прогноз заболевания.
Для легкого течения хронического энтерита типично преобладание местных симптомов, потеря веса обычно не превышает 5 кг. Течение средней тяжести регистрируется при потере веса до 10 кг, появлении общих симптомов заболевания. Тяжелое течение характеризуется преобладанием общей симптоматики в клинической картине заболевания, прогрессирующим исхуданием.
Диагноз хронического энтерита устанавливается на основании комплекса лабораторных и инструментальных методов обследования. В анализах крови имеются признаки анемии, снижение уровня белка, электролитов, микроэлементов, гормонов. Копрограмма выявляет мальдигестию и мальабсорбцию; бактериологические анализы кала – рост патологической микрофлоры; анализ кала на дисбактериоз положительный. Обязательно проводятся анализы на гельминтозы, определение антител к иерсиниям.
Оценка морфологических изменений тонкого кишечника возможна при проведении ЭГДС, интестинальной эндоскопии. Во время этого исследования обязательно осуществляется биопсия слизистой оболочки кишки с последующим гистологическим исследованием. Характеристика моторики тонкого кишечника производится с помощью контрастного рентгенологического исследования. УЗИ, обзорная рентгенография органов брюшной полости, рентгенография желудка проводятся по показаниям для дифференциальной диагностики и выявления сопутствующих заболеваний ЖКТ.
Дифференцировать хронический энтерит следует с неязвенным хроническим колитом, туберкулезом и амилоидозом кишечника, болезнью Крона, ферментными энтеропатиями, внешнесекреторной поджелудочной недостаточностью.
Лечение хронического энтерита осуществляется гастроэнтерологом. Данная патология характеризуется длительным и тяжелым течением с частыми периодами обострения, поэтому все пациенты требуют назначения лечебного режима и специальной диеты. Пища должна быть химически, термически и механически щадящей, содержать все необходимые питательные вещества, витамины и микроэлементы.
Из медикаментозных препаратов назначаются средства для эрадикации инфекционного агента, нормализации микрофлоры кишечника (эубиотики); вяжущие, обволакивающие и абсорбирующие препараты; при необходимости – желудочный сок и панкреатические ферменты; средства для нормализации моторики кишечника, против диареи. Симптоматическое лечение включает в себя коррекцию нарушений обмена, витаминотерапию, заместительную гормональную терапию, иммуномодуляторы. При хроническом энтерите показано лечение травами и минеральными водами, санаторно-курортные мероприятия, физиотерапия.
Прогноз хронического энтерита при правильно организованном лечебном процессе благоприятный, тяжелое течение заболевания обычно требует дообследования для выявления тяжелой сопутствующей патологии. Профилактика хронического энтерита заключается в предупреждении и своевременном лечении кишечных инфекций и острого энтерита, которые могут окончиться переходом в хроническую форму; соблюдении здорового образа жизни и питания; исключении этиологических факторов этого заболевания; санитарном просвещении населения.
источник
ЗАБОЛЕВАНИЯ КИШЕЧНИКА
Заболевания кишечника являются довольно частыми, однако их истинная встречаемость точно неизвестна, так как поражение кишечника может быть как самостоятельной патологией, так и сопутствовать другим заболеваниям пищеварительного тракта (например, хроническому гастриту, хроническому панкреатиту). Точный учет частоты заболеваний кишечника затруднен еще и потому, что на различные патологические воздействия кишечник реагирует достаточно однотипной реакцией — поносом или запором. Между тем эти симптомы могут быть проявлением и сугубо функциональных расстройств и определяться также характером питания пациента.
В настоящее время нет единого подхода к классификации и диагностике заболеваний кишечника. Одни и те же страдания часто обозначаются различными терминами. В качестве самостоятельного диагноза фигурируют отдельные симптомы (запор, диарея, диспепсия) и синдромы, например синдром недостаточности всасывания (синдром мальабсорбции), синдром недостаточности пищеварения, синдром раздраженной толстой кишки.
В отечественной литературе термином «хронический энтерит» обозначают группу заболеваний, протекающих с многолетним нарушением кишечного пищеварения и всасывания, хотя некоторые авторы и не признают такое определение. Тем не менее при хроническом энтерите основными клиническими признаками являются синдромы мальабсорбции и нарушенного кишечного пищеварения, обусловливающие появление главного признака хронического энтерита —тонкокишечной диареи.
Термин «хронический колит» также трактуется чрезмерно широко и ошибочно включает в себя не только собственно воспалительные заболевания толстой кишки, но и ферментопатии, функциональную патологию, дисбактериоз, диспепсию (бродильную или гнилостную). Однако некоторые авторы не признают существования неязвенных колитов, относят к воспалительным заболеваниям кишечника лишь неспецифический язвенный колит (НЯК) и гранулематозное поражение толстой кишки (болезнь Крона). Все это чрезвычайно затрудняет работу. Однако практический опыт свидетельствует о несомненном существовании хронического неязвенного колита, основным проявлением которого является толстокишечная диарея. В данном разделе наряду с неспецифическим язвенным колитом будут рассмотрены и хронический неязвенный колит, болезнь Крона и хронический энтерит.
Хронический энтерит (ХЭ) — хроническое воспалительно-дистрофическое заболевание тонкой кишки, приводящее к морфологическим изменениям слизистой оболочки и нарушению моторной, секреторной, всасывательной и других функций кишечника.
Для заболевания характерны воспалительные изменения слизистой оболочки (отек, нерезко выраженная инфильтрация слизистой оболочки лимфоцитами и плазматическими клетками, эрозии) с последующим развитием атрофических процессов. Одновременно поражаются кровеносные капилляры и лимфатические сосуды кишки, а также внутристеночные нервные сплетения. Дистрофические изменения обнаруживаются также в чревном сплетении и пограничных симпатических стволах.
Этиология.Причины развития ХЭ весьма разнообразны.
• Алиментарные нарушения, безрежимное питание, алкоголизм.
• Интоксикация лекарственными и химическими веществами.
• Воздействие проникающей радиации (как правило, ХЭ такой этио
логии наблюдаются при рентгеновском облучении или лучевой те
рапии по поводу опухолей различного происхождения).
• Наследственно-конституциональный фактор; врожденный дефицит
ферментов, в частности, участвующих в расщеплении различных
углеводов.
• Заболевания пищеварительного тракта — «вторичные» энтериты.
Патогенез.В кишечнике развивается ряд патологических процессов, степень выраженности которых зависит от особенностей ведущего этиологического фактора. Так, нарушения моторики тонкой кишки и снижение барьерной функции стенки кишки (вследствие снижения продукции иммуноглобулинов и лизоцима, а также нарушения целостности эпителия) опосредованно приводят к нарушению переваривания (синдром мальдигестии)и всасывания (синдром мальабсорбции в узком смысле слова). Оба эти синдрома обычно объединяются термином «мальабсорбция» (в широком понимании). Существенную роль в развитии синдрома нарушенного всасывания играет дисбактериоз — появление в тонкой кишке условно-патогенной или сапрофитной флоры и обильного ее роста (содержание бактерий в 1 мл составляет 10 5 — 10 7 и более). Часть бактерий вызывает гидролиз желчных кислот и препятствует их конъюги-рованию. Такие желчные кислоты оказывают токсическое действие на слизистую оболочку кишки. Кроме того, недостаток желчных кислот препятствует образованию мицелл (соединение жирных кислот и моноглицери-дов с желчными кислотами), что нарушает всасывание жиров. Кишечная флора может усиленно поглощать витамин Ъп, приводя к дефициту его в организме. Нарушается также выделение собственных ферментов, что приводит к нарушению всасывания углеводов и белка. Воспалительные изменения стенки кишечника обусловливают также экссудацию жидкой части крови и электролитов в просвет кишечника (синдром экссу-дативной э н т е р о п а т и и).
Классификация.Как уже говорилось ранее, общепринятой классификации болезней кишечника (в том числе тонкой кишки) не существует. Суммируя имеющиеся данные, можно предположить следующую классификацию:
1. По этиологии (рассмотрена выше).
2. По клиническому течению: легкое, средней тяжести, тяжелое.
3. По характеру функциональных нарушений тонкой кишки: а) син
дром недостаточности пищеварения, б) синдром недостаточности всасыва
ния, в) синдром экссудативной энтеропатии.
4. По течению: фаза ремиссии, фаза обострения.
Клиническая картина.На I этапе диагностического поиска прежде всего удается выявить особенности начала заболевания, а также проявления основных синдромов. Медленное, постепенное начало более характерно для ХЭ алиментарной этиологии. Сведения о профессиональных вредностях, злоупотреблении лекарственными средствами (особенно слабительными на фоне постоянных запоров), эпизодах лучевой терапии, непереносимости отдельных видов пищи должны помочь в установлении этиологии заболевания.
Жалобы больных определяются выраженностью дискинетического, диспепсического и астеноневротического синдромов.
Наиболее часто больные жалуются на расстройство функции опорожнения, что проявляется преимущественно в виде поноса.
Понос (диарея) характеризуется частым опорожнением кишечника и выделением неоформленных каловых масс. Диарея при ХЭ обладает всеми свойствами так называемой тонкокишечной диареи: стул обычно бывает 2 — 3 раза в день, обильный, так как нарушение переваривания и всасывания в тонкой кишке приводит к значительному увеличению количества непереваренной пищи, поступающей в толстую кишку. Поскольку резе-рвуарная функция толстой кишки сохранена, дефекация происходит лишь несколько раз в день, но с выделением большого количества кала. Отсутствие воспалительных изменений в левой половине толстой кишки и прямой кишке исключает тенезмы, а также наличие в испражнениях крови. При ХЭ позывы к дефекации возникают спустя 20 — 30 мин после приема пищи и сопровождаются сильным урчанием и переливанием в животе. Часто отмечается непереносимость молока. Вызывает обострение также прием острой пищи, переедание, пища, содержащая большое количество жиров и углеводов. Больные обращают внимание на своеобразный желтоватый (золотистый) цвет каловых масс, обусловленный присутствием в них невосстановленного билирубина и большого количества жира.
Дискинетический синдром проявляется также болями.
При поражении тонкой кишки боли чаще локализуются возле пупка, носят тупой, распирающий характер, не иррадиируют, появляются через 3 —4 ч после приема пищи, сопровождаются вздутием, переливанием в животе, затихают после согревания живота.
У больных ХЭ часто отмечается метеоризм — вздутие живота вследствие повышенного газообразования. Для преобладания бродильных процессов типично отхождение большого количества газов без запаха. При длительном течении ХЭ, особенно тяжелой формы, астеноневротический синдром выражен ярко: больные отмечают слабость, повышенную физическую и умственную утомляемость.
При поражении тонкой кишки вследствие нарушения всасывания продуктов расщепления белков, витаминов, липидов снижается масса тела, тогда как для преимущественного поражения толстой кишки этот симптом нехарактерен. Однако и в последнем случае возможно снижение массы тела вследствие добровольного отказа больного от приема пищи из-за боязни болей и расстройства функции кишечника.
Таким образом, после I этапа складывается впечатление о заболевании кишечника.
На II этапе диагностического поиска объем информации меньше. Однако эта информация также имеет значение для постановки диагноза, так как необнаружение ряда симптомов при несомненном предположении
о наличии ХЭ будет указывать на более легкое течение заболевания, отсутствие осложнений.
Таким образом, данные II этапа будут во многом определяться вовлечением в патологический процесс кишечника, а также реакцией со стороны остальных органов пищеварительной системы. ХЭ, будучи в части случаев сам осложнением течения ряда заболеваний, способствует поражению печени, желчных путей, желудка, поджелудочной железы.
При тяжелом поражении тонкой кишки появляются признаки синдрома мальабсорбции: снижение массы тела, трофические изменения кожи (сухость, шелушение, истончение) и ее дериватов (выпадение волос, ломкость ногтей). Гиповитаминоз В2 проявляется хейлитом, ангулярным стоматитом; гиповитаминоз РР — глосситом, гиповитаминоз С — кровоточивостью десен.
При нарушении всасывания в кишечнике кальция возникает патологическая хрупкость костей, а также признаки гипопаратиреоидизма (положительные симптомы Хвостека и Труссо, в тяжелых случаях — судороги).
При развитии надпочечниковой недостаточности появляются признаки аддисонизма — гиперпигментация кожи, особенно кожных складок ладоней, слизистой оболочки рта, артериальная и мышечная гипотония. Нарушение функции половых желез у мужчин проявляется импотенцией, у женщин — аменореей. Однако эти эндокринные нарушения возникают лишь при тяжелом течении ХЭ, когда синдром мальабсорбции резко выражен.
При пальпации живота отмечается болезненность в области пупка — в зоне Поргеса (болезненность при пальпации живота и сильном давлении несколько левее и выше пупка), симптом Герца (шум плеска при пальпации слепой кишки вследствие быстрого пассажа химуса по тонкой кишке и поступления непереваренного и невсосавшегося жидкого содержимого и кишечного газа в слепую кишку).
На III этапе диагностического поиска прежде всего необходимо подтвердить предположение о поражении кишечника. Этому помогают результаты исследования кала, эндоскопии и рентгенологического метода.
Анализ кала предусматривает микроскопию, химическое и бактериологическое исследование. На основании результатов этих исследований выделяют типичные копрологические синдромы:
• Синдром недостаточности переваривания в тонкой кишке:
а) жидкий желтый кал щелочной реакции;
б) большое количество мышечных волокон, немного соединитель
ной ткани, нейтрального жира и йодофильной микрофлоры;
в) значительное количество жирных кислот и мыл;
г) очень большое содержание крахмала и перевариваемой клет
чатки .
• Синдром ускоренной эвакуации из тонкой кишки:
а) жидкий желтый или светло-коричневый кал слабощелочной ре
акции;
б) значительное количество мышечных волокон, жирных кислот и
мыл, немного соединительной ткани;
в) очень много нейтрального жира, крахмала и перевариваемой
клетчатки.
Определенное значение имеет исследование бактериальной микрофлоры кала для выявления дисбактериоза, наличие которого способствует развитию энтерита и в дальнейшем поддерживает его хроническое течение. У больных ХЭ уменьшено число бифидо- и лактобактерий, увеличено число гемолитических и лактозонегативных эшерихий, патогенного стафилококка, протея, гемолитического стрептококка. Восстановление нормальной бактериальной флоры в кишечнике является довольно хорошим критерием успешного лечения.
При ХЭ с преимущественным поражением тонкой кишки концентрация энтерокиназы и щелочной фосфатазы (ферменты, участвующие в процессе всасывания белка и жирных кислот) значительно повышается во всех ее отделах и в кале.
Повышение концентрации ферментов в тонкой кишке объясняется компенсаторным увеличением выработки их и усиленной десквамацией кишечного эпителия, содержащего эти ферменты. Увеличение количества ферментов в кале обусловлено усилением моторики кишечника и нарушением процессов дезактивации ферментов в дистальных отделах кишечника вследствие активации бактериальной флоры.
Для выявления нарушения всасывания используют тест с D-ксилозой и витамином В12 (тест Шиллинга). Для проведения теста с D-ксилозой внутрь дают 5 г D-ксилозы — моносахарида, всасывающегося из верхнего отдела тонкой кишки без предварительного расщепления. При нарушении всасывания только из верхних отделов тонкой кишки понижается выделение D-ксилозы с мочой в первые 2 ч, а при более обширных поражениях — также с мочой за 5 ч. Если же выделение D-ксилозы нарушено только в первые 2 ч, а в течение последующих 5 ч протекает нормально, то нарушение всасывания в верхней части тонкой кишки компенсируется всасыванием в его дистальных частях.
При поражении слизистой оболочки тонкой кишки нарушается всасывание витамина Bt2. Тест Шиллинга заключается в следующем: больному внутрь дают витамин Bi2, меченный радиоактивным кобальтом, через 2 ч витамин Bi2 вводят парентерально, затем определяют количество витамина Bi2, выделенного с мочой за сутки. В норме выделяется 10 % введенного количества, выделение же менее 3 % указывает на нарушение всасывания.
При рентгенологическом исследовании (контрастное вещество вводится в тонкую кишку через зонд) выявляется нарушение моторики, изменение рельефа слизистой оболочки.
Морфологическое исследование биоптатов слизистой оболочки возможно при получении материала с помощью специального биопсийного зонда, вводимого в полость тонкой кишки. При микроскопии выявляется выраженная в различной степени атрофия ворсинок.
Биохимическое и общеклиническое исследование крови в выраженных случаях обострения выявляет острофазовые неспецифические показатели (увеличение СОЭ, увеличение содержания фибриногена и ссг-гло-булина, появление СРБ). Кроме того, при ХЭ наблюдается дистрофически-анемический синдром (железодефицитная или В12-фолиево-дефицит-ная анемия, гипопротеинемия и гипоальбуминемия, гипохолестерине-мия). При вовлечении в патологический процесс других органов системы пищеварения (печень, желчные пути, поджелудочная железа) лаборатор-но-инструментальные исследования помогают обнаружить соответствующие изменения.
Течение. На основании информации, полученной на всех этапах диагностического поиска, выделяют три степени тяжести ХЭ.
Легкое течение: в клинической картине преобладают «кишечные» симптомы, масса тела снижена не более чем на 5 — 7 кг, общие симптомы отсутствуют.
Средней тяжести: наряду с типичными «кишечными» симптомами имеется развернутый синдром мальабсорбции (гиповитаминоз, значительное снижение массы тела).
Тяжелое течение: выраженный синдром мальабсорбции. В патологический процесс вовлечены другие органы.
Осложнения. К числу осложнений ХЭ относятся в основном осложнения, связанные с реакцией других органов пищеварения, а также обусловленные снижением иммунобиологической реактивности организма: 1) хронический холецистит; 2) жировая дистрофия печени, хронический персистирующий гепатит; 3) хронический панкреатит; 4) хронический гастрит с секреторной недостаточностью; 5) инфекция мочевых путей (пие-литы, циститы).
Диагностика.Распознавание болезни основывается на выявлении следующих признаков:
• Характерные «кишечные» симптомы.
• Патологические изменения кала (в период обострения):
а) характерные изменения копрограммы;
б) измененная микрофлора (дисбактериоз);
в) увеличение выделения с калом ферментов.
• Синдром мальабсорбции (выраженный в разной степени).
Диагноз ХЭ поставить достаточно трудно, так как синдром кишечной диспепсии и мальабсорбции встречается при других поражениях тонкой кишки.
Дифференциальная диагностика.Своеобразной редкой формой энтерита является регионарный илеит (болезнь Крона), протекающий с преимущественным прогрессирующим поражением подвздошной кишки, повышением температуры тела, выраженной диспротеинемией, острофазовыми показателями крови, поражением других органов (артрит, узловатая эритема, ириты) и своеобразной эндоскопической картиной.
Глютеиновая и дисахаридная энтеропатии — заболевания, вызванные наследственным дефицитом ферментов, расщепляющих глютен — белок, содержащийся в пшенице, ржи, ячмене, и фермента дисахаридазы, содержащегося в слизистой оболочке тонкой кишки. Заболевания эти начинаются в детском возрасте, при глютеиновой энтеропатии преобладает стеаторея, а при дисахаридной энтеропатии — полифекалия с кислой реакцией каловых масс.
Болезнь Уиппла (интестинальная липодистрофия) — редкое заболевание неизвестной этиологии, возникающее в среднем возрасте и проявляющееся поносами, обильным стулом со стеатореей, полиартралгиями, лимфоаденопатией, умеренной лихорадкой.
Лечение.Лечебные мероприятия строятся по патогенетическому принципу и предусматривают воздействия на различные звенья патологического процесса, которые определяют клиническую картину. Коррекция метаболических нарушений — белковых, жирового баланса и других
видов обмена — является наиболее важным аспектом терапевтических назначений.
В период обострения больного следует госпитализировать. Назначают полноценную диету, содержащую нормальное количество углеводов, жиров и увеличенное количество белка (130-140 г). Исключают тугоплавкие жиры животного происхождения, ограничивают продукты, содержащие большое количество клетчатки. В период обострения пища должна быть механически щадящая.
Для борьбы с дисбактериозом антибиотики не применяют из-за опасности его усиления. Чаще назначают колибактерин, бификол (до 2 нед), бифидумбактерин или производные 8-оксихинолина (энтеросептол, интес-топан) не более 5 — 7 дней. При поносах показаны вяжущие средства (висмут, дерматол). Если это не оказывает эффекта, то назначают имодиум (в течение 2 — 3 дней) или РЕАСЕК. Широко используют ферментные препараты (панзинорм, полизим, панкреатин в больших дозах).
Витаминотерапия обязательно проводится больным с ХЭ, так как у них нарушен эндогенный синтез витаминов. В первую очередь назначают витамины группы В (Bi, B6> никотиновая кислота).
При тяжелой мальабсорбции парентерально вводят белковые препараты и растворы электролитов, а также анаболические стероиды (рета-болил, метандростенолол, или неробол).
Прогноз.При легком течении ХЭ больные сохраняют трудоспособность, но им не рекомендуются работы, связанные с нерегулярным питанием. При тяжелом течении рекомендуется перевод на инвалидность.
Профилактика.Рациональное питание, предупреждение токсических (бытовых и производственных) воздействий, своевременное лечение заболеваний органов пищеварения.
Дата добавления: 2014-11-20 ; Просмотров: 560 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
 паразитарный (амебиаз, лямблиоз, балантидиаз);
паразитарный (амебиаз, лямблиоз, балантидиаз);
 нерациональное питание (всухомятку, с большими перерывами, с перееданием, с преимущественным употреблением пряной, сладкой острой пищи);
нерациональное питание (всухомятку, с большими перерывами, с перееданием, с преимущественным употреблением пряной, сладкой острой пищи); увеличение размеров живота;
увеличение размеров живота; общеклинические тесты крови и мочи (обнаруживаются анемия; в моче – протеин и микрогематурия);
общеклинические тесты крови и мочи (обнаруживаются анемия; в моче – протеин и микрогематурия); реакции для определения пищеварительной функции кишечника (активность щелочной фосфатазы, энтерокиназы);
реакции для определения пищеварительной функции кишечника (активность щелочной фосфатазы, энтерокиназы); антимикробные препараты (фтазин, фталазол, фуразолидон);
антимикробные препараты (фтазин, фталазол, фуразолидон); ферментные препараты (панкреатин);
ферментные препараты (панкреатин);