Острый энтерит — острое заболевание чаще всего инфекционного поражения, при котором происходит воспаление слизистой оболочки тонкого кишечника. Возбудителем патологического процесса могут стать бактерии, вирусы или простейшие. Поскольку инфекция чаще всего поражает не только тонкий кишечник, то патология редко встречается в обособленном виде. Как правило, заболевание сочетается с гастритом (гастроэнтерит) или колитом (энтероколит).
Данная патология актуальна, поскольку распространена повсеместно, способна вызывать угрожающие жизни состояния, ее могут спровоцировать облигатные патогенные бактерии, кроме того, она формирует устойчивость к этиотропным препаратам. В развитых странах около 3 млрд. человек заболевают острым энтеритом и один процент из них погибает. Среди детей эта инфекционная патология по частоте уступает только острым респираторным заболеваниям.
Вызвать воспалительную реакцию в тонком кишечнике способны бактерии (вызывающие дизентерию, сальмонеллез или иерсиниоз, а также клостридии, кампилобактера, некоторые штаммы клебсиелл, стафилококк, синегнойная, кишечная палочка и прочие агенты), вирусы (реовирусы, ротавирусы, аденовирусы, корона-вирусы).
Реже острый энтерит вызван протозойным поражением, сочетанием вирусно-бактериальной инфекции или обсеменением двумя видами бактерий. Энтерит возникает при кандидозе и прочих грибковых поражениях кишечника. Реже острое воспаление в тонком кишечнике возникает как аллергическая реакция, в результате отравления грибами, медикаментами, солями тяжелых металлов.
Спровоцировать острый энтерит может нерациональное питание, когда в рационе преобладает жирная и острая пища. Нередко патология является вторичной, то есть развивается на фоне основного заболевания и появляется при его обострениях (панкреатита, болезни гепатобилиарной системы, синдрома раздраженного кишечника, аутоиммунных патологий, облучения).
При проникновении инфекции в тонкий кишечник начинается реакция воспаления, происходит дегидратация из-за эндотоксикоза, в просвет кишечника поступает вода и электролиты, нарушается абсорбция жидкости в кишечнике. Микроорганизмы, которые попадают в тонкий кишечник, прикрепляются к слизистой стенки и начинают активно размножаться, даже при противомикробной устойчивости и перистальтике.
В результате заражения слизистая оболочка воспаляется, что вызывает гибель эпителиальных клеток. Некоторые вирусы и бактерии способны вырабатывать энтеротоксины, которые стимулируют систему аденилатциклазы и провоцируют выраженную секрецию жидкости в просвет кишечника.
Воспаление может поражать всю тонкую кишку, а может локализоваться в определенном ее отделе, поэтому энтерит делят на диффузный или тотальный и на еюнит (поражена тощая кишка) и илеит (воспалена подвздошная кишка).
- катаральным. Характеризуется покраснением и отеком слизистой и подслизистой ткани, повышенным образованием бокаловидных клеток (выделяющих слизь), иногда происходят дистрофические изменения клеток кишечника. Подобное воспаление обнаруживается, к примеру, при гастроитестинальной форме сальмонеллеза;
- фибринозным. Слизистая оболочка кишечника некротизирована, на ней фиброзный экссудат образует серо-желтую плетку, которая не отделяется. Сама слизистая и подслизистая ткань отечна, на ней много лимфоцитов и лимфоидных клеток;
- гнойным. Стенка тонкой кишки вся в гное или образовываются мелкие гнойники на месте лимфоидных фолликулов. Подобная клиническая картина встречается при иерсиниозе, который обычно поражает терминальный отдел подвздошной кишки;
- некротическим. Происходят деструктивные изменения слизистой ткани. Стенка кишки отекает, из-за чего суживается ее просвет, отмечается некроз стенок и тромбоз артериол;
- некротически-язвенным. Помимо деструктивных изменений, на оболочке появляются эрозии и язвы. Воспаление и инфильтрация затрагивает все слои стенки тонкой кишки.
Острый энтерит, как правило, развивается бурно. В первые 2-3 суток стул может быть по 10-15 раз, кал обильный, водянистый. Если воспаление затрагивает толстый кишечник, то позывы на дефекацию учащаются. Из-за выраженной потери жидкости при поносе и рвоте состояние больного за небольшой промежуток времени может существенно ухудшиться.
Время между заражением и появлением первых симптомов может колебаться от одного часа до нескольких суток. Большинство инфекций сначала провоцируют диарею, по ней и устанавливают степень тяжести течения болезни. Для клиники острого энтерита, кроме поноса, характерны такие симптомы, как рвота и тошнота.
Воспаление бактериального происхождения вызывают интоксикационный синдром: повышение температуры тела до 39С, общую слабость, головокружение. Так как многие бактерии продуцируют вещества, которые вызывают гибель клеток слизистой оболочки кишечника (цитотоксины), то патология может спровоцировать выраженный болевой синдром.
Энтериты, вызванные вирусными агентами, редко вызывают болезненные ощущения в животе, но для них характерен респираторный синдром, который проявляется насморком, заложенностью носа, кашлем (типично для ротавирусной инфекции). Самый важный клинический симптом острого энтерита — дегидратация.
Именно обезвоживание определяет тяжесть течения болезни и требует оперативной коррекции. При первой степени обезвоживания теряется не более 3% от массы тела, а общее состояние больного удовлетворительное. При второй степени обезвоживания теряется 5-6% от массы тела, столько жидкости теряется примерно при частоте стула 10 раз в день.
На 3-ю степень обезвоживания указывает потеря 9% от массы тела. При тяжелой дегидратации состояние больного значительно ухудшается, артериальное давление падает, температура тела снижается до 35С, возможны судороги, афония (больной разговаривает шепотом), в мочевой пузырь не поступает урина.
Если происходит потеря жидкости равной 10% массы тела, то развивается гиповолемический шок, при котором быстро уменьшается количество циркулирующей крови, что проявляется тахикардией, жаждой, тошнотой, потерей сознания, бледностью и может вызвать необратимые повреждения внутренних органов и смерть.
Обезвоживание очень опасно для маленьких детей, у младенца оно может развиться за несколько часов. У взрослых симптомы возникают не так быстро, но от этого они не менее опасны. Поэтому важно во время диареи и рвоты постоянно восполнять потерю жидкости.
Самый информативный метод диагностики энтерита – микробиологическое исследование кала, которое позволяет выявить возбудителя инфекции. Этот метод дает возможность определить происхождение заболевания и разработать оптимальную тактику лечения. Минусом исследования является то, что на его проведение необходимо несколько суток, а значит, результат выдается отсроченно.
Поэтому для диагностики важное значение играет сбор анамнеза, определение эпидемиологической обстановки в данной области, выявление среди знакомых заболевших, которые могли быть переносчиком инфекции. Предположить возможную причину острого энтерита помогает определение вида диареи (секреторная, инвазивная, осмотическая).
При физикальном осмотре больного выявляются симптомы обезвоживания и определяется степень дегидратации. При пальпации возникает болезненность и урчание в районе тонкой кишки.
Лабораторные исследования выявляют характерные изменения: лейкоцитоз, повышенную скорость оседания эритроцитов, при тяжелом обезвоживании — гемоконцентрация.
Проводится и копрологическое исследование. В каловых массах удается обнаружить кровь, гной, слизь, много непереваренной клетчатки или мышечных волокон. В обязательном порядке проводится серологическая диагностика, которая позволяет точно выявить тип возбудителя.
источник
Доброго времени суток, дорогие читатели!
В сегодняшней статье мы рассмотрим с вами заболевание энтерит и все, что с ним связано.

Энтерит также является собирательным наименованием нескольких заболеваний и патологических процессов, которые отличаются преимущественно локализацией болезни.
Так, например, воспаление двенадцатиперстной кишки, которая является началом тонкой кишки, называется – дуоденит, воспаление тощей кишки – еюнит, а подвздошной – илеит. Тем не менее, чаще всего энтерит сочетается с более локальными заболеваниями – колитом и гастритом, из-за чего многие пациенты имеют диагноз – «энтероколит» или «гастроэнтероколит».
Основные симптомы энтерита – боли и урчание в животе, понос, повышенное газообразование (метеоризм), тошнота.
Основные причины энтерита – инфицирование кишечника, пищевые и лекарственные отравления, нарушения нормального состояния, баланса микрофлоры в органе (дисбактериоз).
Перед рассмотрением вопроса о развитии энтерита, обратимся слегка в анатомию человека, после чего будет легче понять, что, где и откуда.
Кишечник состоит из 2х основных частей – тонкой кишки и толстой кишки, между которыми находится слизистая мембрана, не позволяющая переработанной пище возвращаться обратно. Кишечник следует сразу же, за желудком.
Начинается кишечник с тонкой кишки, толстая идет следом за ней.
Функцией кишечника является переваривание поступающих в организм продуктов питания, однако, в тонкой кишке производится основной процесс переваривания пищи, включающий в себя всасывание и превращение питательных веществ, которые затем через стенки кишки попадают в кровеносное русло и распространяются по всему организму, в то время как в толстой кишке пища перерабатывается окончательно, после чего она выходит из организма в виде каловых масс.
Участие в переваривании пищи также берет микрофлора кишечника, которая состоит и нескольких сотен различных микроорганизмов (микробов). Наибольшие популяции в микрофлоры кишечника составляют бифидобактерии, лактобациллы, кишечная палочка, бактероиды, различные грибы, простейшие и другие.
Некоторые ученые утверждают, что общий вес микроорганизмов в человеке, участвующих в переваривании пищи составляет около 1,5 кг!
Кроме полезных представителей микрофлоры, в кишечнике обычно присутствуют и условно-патогенные микроорганизмы – стафилококки, стрептококки, энтерококки и другие. Эти бактерии при нормальном здоровье и состоянии человека контролируются иммунной системой и основной микрофлорой кишечника. Но, если в организме из-за различных неблагоприятных условий происходит сбой, условно-патогенная инфекция начинает резко размножатся и подавлять полезную микрофлору, что в конечном итоге приводит к началу воспалительного процесса.
Очень часто, патологический процесс затрагивает весь кишечник, вызывая развитие энтероколита или гастроэнтероколита (в сочетании с желудком).
Спусковым механизмом сбоя в работе желудочно-кишечного тракта могут стать стрессы, отравления, нарушения кровоснабжения кишечника, прием антибиотиков или гормональных препаратов и т.д., что подробнее мы узнаем в пункте «причины энтерита».
Интересным фактом является то, что энтерит у собак и котов встречается не реже, а во многих случаях и чаще, нежели энтерит у человека, что говорит о достаточно большом распространении данного заболевания.
Более того, энтерит у человека может привести в большинстве случаев лишь к нарушениям функций пищеварения, но энтерит у собак приводит к гибели от 5 до 50% животных, процент гибели щенков особенно высок — до 90%.
МКБ-10: A02-A09, K50-K55;
МКБ-9: 005, 008, 009, 555-558.
- Дискомфортные ощущения и боли в животе при энтерите – основные симптомы данного заболевания. Болевые ощущения обычно усиливаются при физической нагрузке на организм, его встряске, езде в транспорте, после приема пищи. Боли обладают ноющим, тупым, схваткообразным, а иногда и мучительным характером.
- Расстройство стула в виде поноса (от 1 до 20 раз и более в сутки) и запоров, которые периодически могу чередоваться;
- Ощущение переполненного желудка, тяжесть в животе;
- Урчание в животе;
- Вздутие живота (метеоризм);
- Тошнота, иногда с рвотой;
- Повышенная и высокая температура тела – 37-39°С;
- Потеря аппетита;
- Налет на языке;
- Общая слабость и недомогание.

- Головные боли и головокружения;
- Тахикардия (учащенное сердцебиение);
- Повышенная потливость;
- Обезвоживание организма (появляется при сильной диарее);
- Изжога;
- Стремительная потеря веса – до 6 кг;
- Синдром мальабсорбции;
- Синдром мальдигестии;
- Экссудативная энтеропатия;
- Тремор конечностей;
- Боли в суставах.
Выраженность симптоматики во многом зависит от состояния здоровья организма, стадии и локализации болезни.
Среди осложнений энтерита можно выделить:
- Язва кишечника;
- Перфорация стенок кишки и появление внутренних кровотечений;
- Переход болезни в хроническую форму, которая в результате приводит к атрофии кишки;
- Сепсис;
- Перитонит;
- Кишечная непроходимость.
Некоторые вышеперечисленные последствия энтерита могут привести к летальному исходу больного.

— Инфицирование организма вирусами (ротавирусы, энтеровирусы, вирус гриппа и др.), бактериями (стафилококки, стрептококки, энтерококки, вибрион холеры, сальмонеллы, кишечная палочка, хеликобактер пилори), глистами и другими болезнетворными микроорганизмами.
— Нарушение в кишечнике баланса микрофлоры – когда при неблагоприятных условиях количество полезной микрофлоры в кишке падает, что приводит к частичной или полной с ее стороны потере контроля над условно-патогенными микроорганизмами, появляется дисбактериоз.
— Отравление организма – продуктами питания (просроченная пища, несъедобные грибы, экзотическая пища), различными веществами (ртутью, мышьяком, фосфором), лучевое воздействие, переизбыток в организме солей-уратов и т.д.
— Бесконтрольный прием лекарственных препаратов — антибиотиков, гормонов, контрацептивов, противовоспалительных препаратов, слабительных, аминогликозоидных и т.д., которые могут частично или полностью уничтожить полезную микрофлору кишечника, снизить его перистальтику, снизить реактивность иммунной системы.
— Употребление в пищу преимущественно продуктов быстрого приготовления (фаст-фуд) и другой малополезной и вредной пищи.
— Обильное употребление жирного, жаренного, пряного, соленого, копчёностей, соленья, а также растительной клетчатки грубого помола.
— Наличие различных заболеваний и патологий – гастрит, панкреатит, холецистит, желчнокаменная болезнь (ЖКБ), гепатит, синдром раздраженного кишечника (СРК), грипп, различные ОРЗ, лямблиоз, брюшной тиф, аутоиммунные заболевания, ферментопатии, снижение иммунитета после перенесённых инфекционных заболеваний.
- Генетические особенности человека (аномалии развития органов желудочно-кишечного тракта);
- Аллергическая реакция на различные виды продуктов питания и другие аллергены;
- Злоупотребление алкоголем, курение;
- Хирургическое лечение кишечника.
Классификация энтерита производится следующим образом:
Острый энтерит – характеризуется острым началом с ярко-выраженной симптоматикой – поносом, болями в животе, метеоризмом, тошнотой, рвотой. В кишке в это время происходит развитие отека. Иногда сопровождается формированием язв и кровоизлияний. Наиболее частыми причинами является отравления пищей, алкоголем.
Хронический энтерит – характеризуется снижением клинических проявлений, свойственной острой стадии болезни с периодическими обострениями.
- Дуоденит — воспалительный процесс развивается в двенадцатиперстной кишке (начальный отдел тонкой кишки, следующий сразу за желудком);
- Эюнит – воспалительный процесс развивается в тощей кишке (средний отдел тонкой кишки);
- Илеит – воспалительный процесс развивается в подвздошной кишке (последний отдел тонкой кишки, после которого следует толстая кишка).
- Тотальный энтерит – воспаление затрагивает всю тонкую кишку
- Энтерит – воспалительный процесс распространяется только в пределах тонкой кишки;
- Гастроэнтерит – воспалительный процесс распространяется на желудок и тонкую кишку;
- Энтероколит – воспалительный процесс распространяется на весь кишечник – тонкую и толстую кишку;
- Гастроэнтероколит – воспалительный процесс распространяется на желудок, тонкую и толстую кишку;
- Инфекционный энтерит – развитие болезни обусловлено инфицирование вирусной, бактериальной, грибковой и другими видами инфекции;
- Токсический энтерит – развитие болезни обусловлено отравлением организма химическими веществами, металлами, радиацией, лекарственными препаратами, продуктами питания;
- Ишемический энтерит – развитие болезни обусловлено нарушением кровоснабжения тонкой кишки (при атеросклерозе и др.), в т.ч. из-за аномалий в развитии данного органа;
- Аллергический энтерит – развитие болезни обусловлено аллергической реакцией организма на попадание в организм какого-либо аллергена (продуктов питания и веществ, на которые у человека присутствует аллергия).
Диагностика энтерита включает в себя следующие методы обследования:
- Осмотр пациента;
- Общий анализ крови;
- Анализ кала (копрограмма);
- Бактериологическое исследование испражнений;
- Анализ на присутствие специфических антител к цитоплазме клеток-нейтрофилов (pANCA);
- Диагностика ПЦР;
- Ультразвуковое исследование (УЗИ) органов ЖКТ;
- Магнитно-резонансная томография (МРТ).
Дополнительно может быть произведена биопсия.

Лечение энтерита включает в себя:
1. Госпитализация.
2. Диета.
3. Медикаментозное лечение:
3.1. Купирование инфекции;
3.2. Нормализация микрофлоры кишечника;
3.3. Симптоматическая терапия.
4. Хирургическое лечение.
Госпитализации подлежат лица с диагнозом «острый энтерит». В случае инфекционной этиологии заболевания, пациенты могут быть изолированы в инфекционный бокс.
- Питание при энтерите должно быть щадящим – максимально измельченным, и подаваться только в теплом виде.
- Способ готовки — на пару, варка или тушение.
- Питание дробное – 5-6 раз в день.
Систему лечебного питания при энтерите разработал М.И. Певзнер, и называется эта диета – диета №4 (при острой фазе или в стадии обострения болезни) и диета №2 (фаза выздоровления).
Что можно есть при энтерите? овсянка, рис, гречка, вчерашний хлеб, супы на обезжиренном бульоне, овощи и зелень только в вареном виде, нежирные сорта мяса и рыбы (говядина, курица, индюшка, плотва, окунь, лещ, треска, судак, минтай, щука, хек), ограниченное количество кисломолочной продукции (нежирный творог или сыр), яйца (не более 2х, всмятку или в виде омлета на пару), сливочное масло (не более 30 г в день), протертые сырые яблоки, груши, смородина, брусника, черника, земляника, зеленый чай, кофе, какао на воде, отвары из шиповника, сухофруктов, айвы.
Настоятельно рекомендуется обильное питье – до 2 л в сутки, поскольку частый понос приводит организм к его быстрому обезвоживанию со всеми выходящими последствиями.
Что нельзя есть при энтерите? Перловку, пшено, ячневую крупу, макаронные изделия, свежий хлеб, сдобу, жирные мясные и рыбные бульоны, жирные сорта мяса и рыбы (свинина, сало, баранина, кролик, сельдь, лосось), яйца (сырые, сваренные вкрутую и жареные), бобовые (горох, фасоль, бобы, соя), свежие овощи, жирную молочную продукцию, арбуз, дыню, чернослив, пищу быстрого приготовления, покупные соки, крепкий кофе, какао на жирном молоке, газировки, варенье, мёд.
Также при энтерите необходимо воздержаться от жирного, острого, пряного, жаренного, копченостей, соленья, консервы, очень соленого.
Важно! Перед применением лекарственных препаратов обязательно обратитесь к лечащему врачу!
Одной из основных причин энтерита, которая встречается наиболее часто, является – инфицирование организма.
В зависимости от вида возбудителя заболевания, назначается то или иной лекарственное средство – антибиотики, противовирусная терапия, противогельминтные, противомикотические и другие препараты против различных паразитов.
Антибактериальные препараты (антибиотики) при энтерите – применяются в случае инфицирования организма бактериями — стафилококками, стрептококками, энтерококками, сальмонеллой, клебсиеллой, кишечной палочкой и т.д.
Наиболее популярными антибиотиками против бактерий являются: «Альфа Нормикс», «Левомицетин», «Неомицина сульфат», «Олететрин», «Тетрациклин», «Фталазол», «Фуразолидон», «Цифран» (ципрофлоксацин), «Энтерофурил» (нифуроксазид).
Противогельминтные препараты – применяются для уничтожения паразитов, однако его выбор уже зависит от типа паразитарной инфекции и степени поражения ней тонкой кишки.
Наиболее популярные противогельминтные препараты – против нематодозов («Албендазол», «Диэтилкарбамазин», «Карбендацим», «Левамизол», «Мебендазол»), против цестодозов («Никлозамид»), против трематодозов («Хлоксил»), препараты широкого спектра действия («Празиквантель»).
Против вирусной инфекции применяется симптоматическое лечение, однако некоторые специалисты применяют различные противовирусные препараты.
Симптоматическое лечение ротавирусной, энтеровирусной и других видов инфекции подразумевает под собой – предотвращение обезвоживание организма, щадящую диету, укрепление иммунитета путем его витаминизации и проведение физиотерапевтических процедур.
Здоровье тонкой кишки, да и кишечника в целом возможно лишь при нормальном балансе/состоянии полезной микрофлоры. Прием антибиотиков и некоторых других лекарственных препаратов, инфицирование, отравление, сильный понос, неблагоприятная среды пребывания человека способствуют частичной или полной гибели полезных микроорганизмов и развитию дисбактериоза. Это состояние может дополнительно ухудшить состояние здоровья и без того больного пациента.
Для восстановления и нормализации баланса микрофлоры в кишечнике применяются пребиотики, пробиотики и диета.
Пробиотики – живые культуры полезной микрофлоры кишечника (бактероиды, бифидобактерии, лактобациллы, простейшие и другие): «Бифидумбактерин», «Бификол», «Лактобактерин», «Линекс».
Пребиотики – добавки в пищу, которые ферментируются микрофлорой кишечника, за счет чего происходит рост ее популяции: «Дюфалак», «Нормаза», «Хилак-форте».
Симптоматическая терапия направлена на улучшение течения заболевания за счет минимизации или полного снятия симптомов болезни. Благодаря этому организму легче аккумулировать силы и бороться с инфекцией, а также с заболеванием в целом. Таким образом человек выздоравливает в разы быстрее.
Симптоматическая терапия подразумевает под собой применение следующих групп лекарственных препаратов против энтерита:
Ферментативные препараты – нормализуют процессы переработки и усвоения пищи, а также всасыванию кишечником из продуктов питания витаминов, макро- микроэлементов и других полезных веществ: «Мезим-форте», «Панкреатин», «Фестал».
Сорбенты – подавляют диспептические симптомы, проявляющиеся в виде тошноты, ощущения дискомфорта и болей в животе за счет абсорбирования (связывания) токсинов и других вердных веществ в организме и быстрейшее их выведение из него: «Активированный уголь», «Атоксил», «Белый уголь», «Полисорб», «Энтеросгель».
Спазмолитические средства (спазмолитики) – снимают спазмы и боли в области живота: «Дюспаталин», «Метеоспазмил», «Но-шпа», «Папаверин».
Противодиарейные средства – применяются для устранения поноса: «Имодиум», «Мезим Форте», «Смекта», «Энтеросорб».
Антигистаминные средства – применяются для снятия аллергических реакций в виде сильного кожного зуда и кожной сыпи: «Диазолин», «Кларитин», «Супрастин».
Нестероидные противовоспалительные средства (НПВС) – применяются для понижения высокой температуры тела, которая не снижается в течение длительного времени: «Афида», «Нимесил», «Парацетамол», «Цитрамон».
Высокую температуру в детей лучше сбивать путем накладывания на лоб, шею, запястья, икроножные мышцы и в подмышечные впадины прохладные влажные компрессы, состоящие из слабоуксусного раствора.
При наличии язвенных образований в тонкой кишке врач может назначить — «Мезавант», «Пентаса», «Салофальк».
Тяжелые формы воспалительного процесса могут допускать применение гормональной терапии (кортикостероидов) – «Гидрокортизон», «Метилпреднизолон», «Преднизолон».
При нарушениях белкового обмена могут назначить введение полипептидных растворов.
Витамины и микроэлементы – назначаются для укрепления иммунной системы, нормализации микрофлоры кишечника и облегчению течения болезни.
Ускорить лечение хронического энтерита поможет санаторно-курортные условия, где пациентам назначают физиотерапевтические процедуры, в том числе лечение минеральными водами.
Популярными санаториями для лечения заболеваний желудочно-кишечного тракта являются — Ессентуки, Железноводск, Трускавец.
Хирургическое лечение энтерита проводится с следующих случаях:
- При образовании на его стенках полипов;
- При формировании дивертикул;
- При наличии непроходимости кишечника.

Ромашка. Добавьте 3 ст. ложки ромашки аптечной в 700 мл кипятка, накройте средство и дайте ему настояться около часа, после процедите и для улучшения вкусовых качеств добавьте 100 г натурального мёда. Выпить это народное средство от энтерита и других видов болезней ЖКТ инфекционного характера нужно за 3 раза, за 30 минут до еды. Курс терапии – до 45 дней, после сделайте 14 дневной перерыв и при необходимости повторите курс.
Зверобой. Добавьте 2 ст. ложки травы зверобоя в 500 мл кипятка, накройте средство и дайте ему настояться около 2 часов, после процедите и выпейте за 3 приема, за 30 минут до еды.
Полынь. Добавьте 1 ч. ложку сухой полыни горькой в стакан кипятка, накройте средство и дайте ему настояться в течение 10-15 минут, после процедите. Пить этот настой от энтерита нужно по 2 ст. ложки 3 раза в день, за 30 минут до еды. Для улучшения вкусовых качеств можете добавить немного мёда.
Сбор. Сделайте сбор из равных частей ромашки, календулы и тысячелистника, все тщательно перемешайте и 1 ч. ложку сбора залейте стаканом кипятка, дайте средству настояться в течение часа, процедите его и выпейте в течение дня, за 3 раза, за 30 минут до еды.
Антисептический сбор. Сделайте сбор из следующих даров природы (каждого по 10 г) – ромашка, зверобой, мята перечная, солодка, корни кровохлебки, корни горца, тмин, плоды ольхи, плоды фенхеля и плоды черемухи. Все тщательно перемешайте и 2 ст. ложки сбора добавьте в 500 мл кипятка, поставьте средство на слабый огонь, на 3 минуты, после снимите и отставьте для настаивания, часа на 2. Пить настой нужно по 100 мл, 4 раза в день, за 30 минут до еды. Для улучшения вкусовых качеств можно добавить немного мёда.
Ольха. 1 ст. ложку шишек ольхи добавьте в посудину и залейте их 1 стаканом воды, после поставьте средство на медленный огонь, минут на 15. Полученный отвар используйте в качестве заварки для чая, добавляя в него немного лимона, сахара или мёда, 10-15 капель валерианы. Пить средство нужно 2 раза в день, утром и вечером, натощак, в течение 3-4 месяцев.
Профилактика энтерита включает в себя:
- Рациональное питание, включающее в себя употребление пищи, обогащенной витаминами и микроэлементами, а также другие правила здорового питания;
- Употребление не просроченных продуктов;
- Соблюдение правил личной гигиены;
- Отказ от бесконтрольного применения лекарственных препаратов, особенно антибактериального ряда;
- Избегайте переохлаждения организма;
- Избегайте стрессы, или научитесь преодолевать сложные жизненные ситуации;
- Соблюдайте режим работа/отдых/сон, высыпайтесь;
- Старайтесь больше двигаться;
- При наличии различных заболеваний, не оставляйте их на самотек, обращайтесь к врачу, чтобы болезни не переходили в хроническую форму.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Среди мужчин, обращающихся к врачу с жалобами на боли в ногах, есть люди, страдающие тяжким недугом – облитерирующим эндартериитом. Так называется болезнь, связанная с поражением мелких сосудов (артерий и капилляров) нижних конечностей. Развитие болезни приводит к прогрессирующему расстройству кровообращения в ногах, и прежде всего в стопах. Это означает, что ткани нижних конечностей получают меньше питательных веществ и кислорода, чем им нужно для нормальной деятельности. При отсутствии лечения ткани стоп начинают отмирать – развивается гангрена. Человеку ампутируют одну или обе стопы.
Другие названия этого заболевания – облитерирующий тромбангит, эндартериоз, спонтанная гангрена и др. Женщины страдают этой болезнью значительно реже, чем мужчины (примерно в 10 раз). Мужчины же заболевают чаще в среднем, и даже молодом возрасте.
Медицине до сих пор неизвестны точные причины, по которым возникает облитерирующий эндартериит, хотя механизм развития заболевания давно выяснен. Сначала возникает стойкий спазм (сужение) мелких сосудов ног, в частности стоп. Затем стенки спазмированных сосудов начинают воспаляться, в результате чего просвет сосуда суживается еще сильнее, вплоть до полной закупорки тромбом.
Многие исследователи считают, что в развитии данного заболевания решающая роль принадлежит аутоиммунным процессам: организм по неясным причинам начинает вырабатывать антитела против клеток собственных сосудов.
А вот факторы, дающие толчок развитию этой болезни, изучены очень хорошо. К ним относятся:
- курение;
- алкоголизм;
- состояние длительного стресса;
- частое и долговременное переохлаждение ног;
- ношение неудобной обуви, вызывающее развитие мозолей и потертостей;
- травмы ног;
- некоторые хронические инфекции;
- чрезмерное количество жирных блюд в ежедневном рационе.
В связи с наличием характерных симптомов врач без труда может установить диагноз облитерирующего эндартериита даже при первом осмотре больного.
Однако для уточнения диагноза и выяснения стадии развития болезни применяются исследования сосудов с помощью рентгеновских лучей (артериальная ангиография), ультразвука (допплерография), микрофотографирования капилляров (капиллярография) и др.
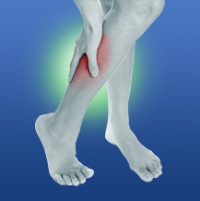
Но основной жалобой является внезапное возникновение сильной боли («как будто ударили ножом») в икроножных мышцах. Больной не может идти, он вынужден остановиться для отдыха, пока боль не исчезнет. Такое явление называется «перемежающейся хромотой», и встречается только при облитерирующем эндартериите.
Первая стадия болезни называется ишемической (т.е. связанной с ухудшением кровоснабжения конечности). Для нее характерны быстрое возникновение усталости в ногах при движении, ощущение «ползания мурашек», судороги в икрах, зябкость ног. Стопы бледные, холодные, но пульс на артериях стоп определяется.
Вторая стадия – трофических расстройств (т.е. расстройств питания тканей). Все неприятные ощущения в ногах усиливаются, появляется боль при ходьбе. Возникает симптом перемежающейся хромоты. Боль возможна и в состоянии покоя. Она сосредотачивается в области подошвы или пальцев ног, или в икроножных мышцах. Бледная кожа стоп приобретает синюшный оттенок. Она становится сухой, напоминая с виду пергамент. Замедляется рост ногтей на пальцах ног, ногти деформируются. Волосы на ногах выпадают. Пульс на артериях стоп прощупывается с трудом, или определяется только на одной ноге.
Третья стадия – язвенно-некротическая. Передвижение больного резко затруднено вследствие устойчивой перемежающейся хромоты. Боль в ногах становится постоянной. В горизонтальном положении она усиливается, так что больной не может даже спокойно спать. Мышцы ног атрофируются, ноги худеют. На пальцах стоп образуются язвы. Пульс на стопах не определяется.
Четвертая стадия – гангренозная: развивается гангрена стоп. Эта стадия заболевания возможна только в запущенных случаях, при полном отсутствии лечения.
Гангрена может быть сухой или влажной. При развитии сухой гангрены ткани пальцев или всей стопы высушиваются, постепенно отмирая. Пораженные ткани чернеют, деформируются, уплотняются.
В случае развития влажной гангрены стопа становится отечной, как бы раздутой. Сквозь бледную, туго натянутую кожу просвечивают вены и участки кровоизлияний. Происходит распад тканей, и образующиеся при этом ядовитые вещества поступают в кровь, отравляя весь организм. Чтобы спасти жизнь больного, врачи вынуждены ампутировать пораженную конечность.
Современная медицина не располагает средствами для полного излечения такого заболевания, как облитерирующий эндартериит. Однако вполне возможно замедлить развитие болезни, увеличить продолжительность периодов ремиссии, облегчить состояние больного и, в большинстве случаев, предотвратить развитие гангрены – при своевременном назначении комплексного, индивидуального лечения.
Целью лечения при данном заболевании является снятие боли, устранение спазма кровеносных сосудов, ликвидация расстройства нервной системы.
В комплексном лечении сочетаются самые разнообразные методы: медикаментозные, физиотерапевтические, средства народной медицины, и лишь в крайнем случае – хирургическое вмешательство.
Консервативный вид лечения применяется, начиная с самых ранних стадий заболевания. Он включает в себя прием лекарственных препаратов, проведение физиотерапевтических процедур и применение средств народной медицины.
Улучшить кровообращение в ногах помогают следующие приемы физиотерапии:
- Тепловые процедуры (прогревание поясничной области с помощью УВЧ, диатермии, токов Бернара, аппликаций озокерита; сауна – воздействие сухого горячего воздуха).
- Баротерапия (пораженная конечность помещается в барокамеру, где на нее воздействуют попеременно повышенным и пониженным давлением – так называемый баромассаж).
- Магнитотерапия (лечение высокочастотным магнитным полем. К этой группе физиопроцедур относится и применение так называемого «Скафандра Епифанова»).
- Лечение ультразвуком .
- Электрофорез (введение лекарственных препаратов непосредственно в пораженный участок тела под действием электрического поля).
- Водолечение (общие и местные – ножные – ванны). Полезны хвойные, сероводородные, радоновые общие ванны. Ножные ванны, применяющиеся при данном заболевании, весьма разнообразны:
- Горячие ванны – погружение ног в воду, подогретую до 40-42 о . Процедура длится 15-20 мин. Затем ноги досуха вытирают. Рекомендуется надеть носки из шерсти.
- Горчичные ванны – проводятся так же, как и горячие, но в воду добавляют порошок сухой горчицы (1-2 стол. ложки).
- Контрастные ванны – ноги погружают сначала на 5 минут в горячую (42-43 о ), затем в холодную (из крана) воду на 30 секунд. Так повторяют 4 раза. Пятый раз заканчивается 5-минутным погружением ног в горячую воду. Ноги вытирают. Надевают носки (шерстяные).
Еще одна разновидность лечебных ванн при облитерирующем эндартериите – белые скипидарные ванны по методике Залманова. Они применяются в виде сидячих или ножных ванн, но сидячие более эффективны. Для этих ванн в воду добавляется специальная белая эмульсия под названием «Белый скипидар». Курс лечения «Белым скипидаром» состоит из 25 ванн, принимаемых через день, с постепенным увеличением количества добавляемой в воду эмульсии.
Народные целители применяют для лечения эндартериита, прежде всего, сборы лекарственных трав (фитотерапия).
Вот рецепты нескольких травяных сборов:
Сбор для снятия боли в ногах
- цветки лаванды, листья перечной мяты, цветки и листья боярышника – по 30 г;
- семена софоры японской, трава чабреца, трава лесной сушеницы – по 20 г;
- листья дурмана и плоды мордовника – по 10 г;
- стебли и листья омелы белой – 40 г.
Все эти компоненты (предварительно высушенные) измельчаются, смешиваются и завариваются кипятком из расчета 600 мл на 2 стол. ложки смеси. 2 часа спустя настой процеживается, и принимается за четверть часа до еды, 3 раза в день по 0,75 стакана.
Сбор, уменьшающий спазмы сосудов
- барвинок малый (листья), тмин (плоды) – по 10 г;
- боярышник (цветки) – 20 г;
- омела белая (листья и стебли) – 30 г.
2 стол. ложки измельченной смеси заливают 400 мл кипятка, и настаивают 2 часа. Принимать рекомендуется четырежды в день, через час после приема пищи по 100 мл. Лечение продолжается 2 недели, затем прерывается на 1 неделю. Всего проводится 3 таких курса. Повторять лечение этим сбором можно только через полгода.
Полезно также пить настои укропного семени, зверобоя, желтушника, березовых почек, бессмертника, корня валерианы. Готовятся они обычным способом :стол. ложка травы на 200 мл кипящей воды; дать остыть, процедить, выпить в течение дня.). Эти растения способствуют очищению сосудов и увеличению их просвета.
Лекарственные травы применяются не только для приема внутрь, но и для ножных ванн. Например, весьма эффективны ножные ванны с сенной трухой .
300 г сенной трухи, или просто сена, кладут в мешочек из плотной ткани, заливают тремя литрами кипящей воды, и настаивают в течение часа. Затем настой процеживают, и добавляют в воду для ножной ванны, подогретую до 38-39 о . Процедура длится 20-25 мин.
Кроме лекарственных растений, народная медицина использует различные способы лечения облитерирующего эндартериита, например, горячие сухие ножные «ванны» . Для этого нагреваются любым способом 2 кирпича. Горячие кирпичи кладут на пол, больной садится рядом на стул и ставит голые стопы на кирпичи (не перегревать кирпичи, чтобы не допустить ожога!). Процедура длится около получаса, после этого рекомендуется надеть шерстяные носки; лучше лечь в постель.
Чистка сосудов отваром картофеля
4-5 тщательно вымытых картофелин очистить, и вскипятить очистки с 0,5 л воды. Затем уменьшить огонь и варить очистки еще 15 мин. Полученный отвар после остывания процедить, и пить трижды в день по 100 мл. Пищу принимать через полчаса после приема отвара. Лечение продолжается 2 недели.
Чистка сосудов цитрусовой смесью
Прокрутить через мясорубку 2 апельсина и 2 лимона вместе с кожурой (семена удалять!). Добавить к полученной смеси 2 стол. ложки меда, все перемешать, сутки продержать при комнатной температуре, после чего убрать в холодильник. Принимать трижды в день за полчаса до еды, по 2 чайных ложки. Лечение продолжается месяц, потом прерывается на 2 недели, затем следует еще месяц лечения.
Лечение продуктами пчеловодства и медом 
Прополис при эндартериите оказывает болеутоляющее и кровоочистительное действие. Принимают его в виде 10%-й (аптечной) настойки по 15 капель 3-4 раза в день, часом ранее приема пищи, или просто жуют небольшие (4-5 г) кусочки чистого прополиса. Жевать нужно несколько минут, и только потом проглотить.
Маточное молочко очищает и расширяет кровеносные сосуды, а, следовательно, усиливает снабжение тканей кислородом. Можно принимать этот продукт в чистом виде, в виде настойки или таблеток «Апилак».
Чистое маточное молочко рассасывают под языком по 20-30 мг; 10%-ю настойку (5-10 капель) растворяют в столовой ложке теплой воды; таблетки «Апилак» применяются сублингвально, по 2 таб. Все эти средства нужно принимать 3-4 раза в день, за 1–0,5 часа перед приемом пищи.
В больные ноги втирается мазь «Апифитобальзам», в состав которой входят прополис, пчелиный воск и вытяжка травы сушеницы болотной.
Лечение пчелиным ядом
Пчелиный яд снимает спазм сосудов, оказывает болеутоляющее действие и улучшает самочувствие больных эндартериитом. Применяется пчелиный яд различными способами:
- непосредственное ужаление пчелами (апитерапия);
- вдыхание пчелиного яда в виде ингаляции;
- втирание мазей, имеющих в своем составе пчелиный яд (Апизартрон, Унгапивен, Вирапин, Апинил, крем Тенториум);
- введение внутрикожно аптечных ампульных препаратов (Апитоксин, Апизартрон, Токсапин, Венапиолин, Вирапин);
- рассасывание под языком таблеток с пчелиным ядом (Апифор).
При облитерирующем эндартериите хирургическое лечение назначается в случае отсутствия эффекта от средств консервативной терапии, а также в случае позднего выявления заболевания (запущенные случаи без лечения).
Возможны следующие варианты хирургического лечения:
- Симпатэктомия – перерезание нервных волокон, отвечающих за возникновение спазма сосудов ног. Эффект данной операции особенно нагляден на ранних стадиях заболевания. Состояние больного резко улучшается: исчезают или резко ослабляются боли, заживают язвы, постепенно отторгаются омертвевшие ткани. Цвет кожи на ногах становится нормальным. Повышается температура кожи ног (на 4-6 о ).
- Шунтирование – вшивание искусственного сосуда в обход пораженной артерии. Эта операция – одна из самых эффективных при данном заболевании.
- Удаление пораженного участка артерии (возможно в случае, если длина этого участка не превышает 15 см).
- Микрохирургические операции, восстанавливающие проходимость спазмированных сосудов.
- Удаление участков сухой гангрены.
- Ампутация. Развитие влажной гангрены является показанием к ампутации стопы, голени или всей нижней конечности. Очень важно провести эту операцию своевременно, чтобы сохранить хотя бы коленный сустав – в этом случае возможно последующее протезирование.
Специальной диеты для больных облитерирующим эндартериитом не существует, однако следует учитывать, что избыточный вес – это дополнительная нагрузка на ноги. Поэтому рекомендуется уменьшить калорийность питания, ограничить количество сладких, жирных, мучных блюд (а пациентам с избытком веса – совсем исключить эти продукты из своего рациона).
Вместо этого нужно увеличить в ежедневном рационе количество овощных блюд и фруктов. Весьма полезны натуральные соки, как фруктовые, так и овощные.
Диетологи рекомендуют больным эндартериитом есть больше баклажанов в любом виде. Этот овощ способствует очищению стенок сосудов от холестерина.
Следует включить в рацион питания продукты, содержащие витамин В: ржаной хлеб, гречневую кашу, орехи, горох, бобы.
Полезно также есть плоды рябины – как красной, так и черноплодной – для укрепления сосудистой стенки.
В начальном периоде болезни самомассаж оказывает выраженное лечебное действие: он улучшает кровообращение в ногах, уменьшает сосудистые спазмы, способствует развитию дополнительных сосудов. Желательно проводить сеансы самомассажа дважды в день.
При этом больной массирует себе спину, поясницу, ягодицы и бедра.
Самомассаж спины и поясницы
В положении стоя (ноги раздвинуты на ширину плеч) пациент заводит обе руки за спину, и выполняет поглаживание спины от середины (от позвоночника) в стороны. Поглаживание поясницы выполняется движением ладоней от ягодиц вверх, затем – от середины в стороны.
Далее проводится растирание поясницы круговыми движениями раздвинутых пальцев в направлении от поясницы до копчика, и обратно.
Самомассаж ягодиц
Проводя массаж правой ягодицы, больной стоит прямо, опираясь на левую ногу. Правая нога расслаблена и отведена в сторону. Правой ладонью поглаживают правую ягодицу, ведя руку снизу вверх, и вправо. Далее следует растирание ягодицы круговыми движениями пальцев.
Следующий прием – разминание ягодичной мышцы между пальцами правой руки. Пальцы при этом сжимаются и разжимаются, продвигаясь снизу вверх. Затем производится потряхивание ягодичной мышцы, и ее поглаживание.
Левую ягодицу массируют теми же приемами, но левой рукой, и опираясь на правую ногу.
Самомассаж бедра
При массировании правого бедра больной сидит на стуле со спинкой, а правую ногу кладет на установленный впереди табурет. Под коленный сустав правой ноги подкладывают небольшой валик из ткани. Правая голень должна свободно свисать с табурета. Левая нога слегка отводится в сторону.
Начинают массаж с поглаживания бедра одной или двумя (попеременно) руками. Направление движений – от коленного сустава к тазобедренному. Легкое, поверхностное поглаживание постепенно усиливают, а затем переходят к растиранию. Оно выполняется вращательными движениями пальцев по боковым поверхностям бедра, начиная с коленного сустава. По наружной стороне бедра растирание проводят до тазобедренного сустава, а по внутренней – до верхней четверти бедра.
После этого повторяют поглаживание.
Далее следует разминание мышц правого бедра (левой рукой). Разминание бедра с задней стороны проводят обеими руками, сняв ногу с табурета, и установив ее под углом 80-85 о к полу. Больной при этом сдвигается на край стула.
После разминания проводят потряхивание мышц бедра обеими руками, и повторяют поглаживание. На этом массаж правого бедра заканчивают. Те же приемы повторяют на левом бедре, уложив его на табурет.
Приемы самомассажа должен предварительно показать пациенту массажист поликлиники.
При облитерирующем эндартериите нижних конечностей упражнения лечебной физкультуры можно выполнять в начальной стадии заболевания, или после операций на сосудах ног. Цель этих упражнений – улучшить кровообращение в ногах, повысить работоспособность ножных мышц.
Самостоятельно начинать занятия физкультурой больной не должен ни в коем случае: он может нанести сильный вред своему здоровью. Комплекс упражнений пациент разучивает под руководством врача ЛФК. В данный комплекс входят как общеукрепляющие и дыхательные упражнения, так и особые упражнения для конечностей, пораженных болезнью.
В язвенно-некротической и гангренозной стадиях физические упражнения категорически противопоказаны.

Проведенные эксперименты показали, что больной эндартериитом, выкурив даже одну сигарету, сразу ощущает, что у него мерзнут ноги. Температура их кожи снижается на несколько градусов.
Если больной, являясь заядлым курильщиком, не хочет, или не может отказаться от своего пристрастия, никакие лечебные мероприятия не помогут ему побороть болезнь.
Если лечение облитерирующего эндартериита начато своевременно, и больной выполняет все назначения врача — заболевание развивается медленно, и необходимости в проведении операции не возникает. Полное излечение невозможно, но возможно замедлить, приостановить развитие болезни, предотвратить возникновение гангрены.
Однако, при позднем начале или полном отсутствии лечения, при наличии у больного вредных привычек, прогноз неблагоприятный. Развитие гангрены и ампутация конечности практически неизбежны.
источник
Медицинский справочник болезней
БОЛЕЗНИ ТОНКОГО КИШЕЧНИКА.
Энтериты — самые типичные и частые проявления поражения тонкого кишечника.
Кишечник состоит из двух анатомически и функционально различных отделов: тонких и толстых кишок.
Тонкий кишечник начинается двенадцатиперстной кишкой. Двенадцатиперстная кишка переходит в тощую, а последняя без резких границ — в подвздошную. Этим отделом заканчиваются тонкие кишки, далее следуют толстые кишки.
Физиология кишечника.
Кишечник осуществляет 2 основные функции:
1) Пищеварительную,
2) Двигательную .
Пищеварительную функция осуществляется преимущественно в двенадцатиперстной кишке (ДПК) и других отделах тонкого кишечника. Нарушения, связанные с пищеварением связаны преимущественно с патологией тонкого кишечника.
Двигательную функцию осуществляет преимущественно толстая. Нарушения двигательной и моторной функции связаны преимущественно с патологией толстого кишечника.
В тонкой кишке возникает определенная перистальтика движения, которые способствуют перемешиванию пищи и продвижению в другие отделы (маятникообразные движения). Это необходимо, чтобы пища лучше контактировала со слизистой тонкой кишки. Здесь движение медленное.
Двигательные движения толстой кишки осуществляется мышечным слоем. Здесь тоже медленное движение.
Характерны только для толстой кишки: 1) антиперистальтика; 2) дефекация.
Пищеварительная функция осуществляется с помощью следующих факторов:
Секреторная функция — выделение кишечного сока, которое доходит до 3 л в сутки, с содержанием ферментов. Максимальное количество кишечного сока выделяется через 4-5 часов после приема пищи. Выделение кишечного сока увеличивается под влиянием HCI, ферментов.
Пищеварение состоит из 2 процессов:
1) Полостное пищеварение, когда происходит первоначальное грубое расщепление пищевых компонентов.
2) Мембранное пищеварение, в результате чего происходит подготовка пищевых веществ к процессам всасывания. Происходит с помощью щеточной каймы микроворсинок. Всасывание тесно связана с полостным и мембранным пищеварением, благодаря ворсинчатому аппарату. Всасывание происходит благодаря диффузии, активному транспорту.
Продукты расщепления, белки, жиры, углеводы всасываются в ДПК и других отделах тонкой кишки. За 1-2 минуты могут всасываться ряд моносахаридов. Аминокислоты, жирные кислоты всасываются медленнее.
На уровне подвздошной кишки всасываются витамины группы В и соли желчных кислот.
В толстой кишке завершаются процессы всасывания. Главным образом всасывается вода. Также расщепляется остаточная вода под воздействием бактерий толстой кишки.
В толстой кишке может быть под влиянием бактерий распад углеводов, с образованием органических кислот, которые не расщепились в тонкой кишке (бродильная диспепсия), идет дорасщепление углеводов, среда становится кислой.
А гнилостная диспепсия — это накопление большого количества нерасщепленных белков, среда становится щелочной, идет гниение, происходит образование аммиака.
К Болезням Тонкого Кишечника относятся
- Энтериты (Гастроэнтериты, Энтероколиты, Гастроэнтероколиты).
- Кишечные Энзимопатии (Целиакия,Дисахаридазная недостаточность),
- Дивертикулез,Болезнь Крона (это поражение всего кишечника),
- Болезнь Уипля.
Энтерит (от греч. enteros — кишка) — воспаление слизистой оболочки (катар) тонких кишок.
Изолированное поражение тонких кишок встречается крайне редко. Обычно процесс протекает в виде одновременного воспаления слизистой оболочки тонких и толстых кишок (энтероколит), или желудка и тонких кишок (гастроэнтерит), или всего желудочно-кишечного тракта (гастроэнтероколит).
Этиологические факторы.
Экзогенные причины:
- инфекции (сальмонеллез, дизентерия, вирусы, стафилококки, клостридии, helikobakter pilory.)
- паразитарные забелевания (лямблии, аскариды)
- ионизирующая радиация;
- воздействие ядов (мышьяк, фосфор, свинец);
- медикаменты (длительное действие салицилатов, цитостатиков, антибиотиков, туберкулостатиков);
- пострезекционные энтериты.
Эндогенные причины.
- заболевания соседних органов,
- кожные заболевания,
- гастриты,
- гастродуодениты с пониженной HCI,
- болезнь Крона,
- панкреатиты,
- гепатиты хронические, гепатиты вирусные,
- циррозы
- коллагенозы, злокачественные заболевания.
Различают Острый и Хронический Энтерит (и энтероколит).
Острый Энтерит (и энтероколит) характеризуется чаще внезапным началом — поносами, болями, преимущественно в середине живота, рвотой (особенно при одновременном гастрите). Иногда этим симптомам предшествуют недомогание, потеря аппетита, тошнота, повышение температуры.
При преимущественном поражении тонких кишок испражнения могут быть обильными, сперва кашицеобразными, затем водянистыми, пенистыми, иногда с кислым запахом, частота стула 4-7 раз в сутки, значительных болей при этом нет. При преимущественном поражении толстых кишок понос учащается до 10-15 раз в сутки, сопровождается схваткообразными болями; в испражнениях много слизи, а иногда имеется и кровь; характерны тенезмы.
В тяжелых случаях Энтерита (и энтероколита) от рвоты и поноса может наступить обезвоживание организма (сухость во рту, жажда, сухость кожи, уменьшение количества мочи), снижение сердечной деятельности, понижение температуры, явления общей интоксикации, судороги.
При правильном лечении Острый Энтерит (и энтероколит) проходит в течение 3-5 недель, иногда затягивается до 2-3 недель. При неблагоприятном исходе возможны осложнения (воспаление желчных путей с желтухой, воспаление мочевого пузыря, почек и др) и переход в Хронический Энтерит.
При Хроническом энтерите происходят структурные изменения слизистой оболочки тонкой кишки (атрофия, дистрофия, воспаление) с периодическим или постоянным нарушением функции органа. Для возникновения патогистологических изменений, свойственных хроническому энтериту, существенное значение имеет нарушение регенерации слизистой оболочки тонкой кишки.
Для хронического энтерита характерны поносы, наступающие утром и вскоре после еды, урчание и переливание в кишечнике, нерезкие боли в животе. Поносы могут смениться запорами,часто возникает тошнота, отрыжка. Больные обычно худеют, бледны, раздражительны, жалуются на слабость, быструю утомляемость. При правильном и своевременном лечении Хронический Энтерит даже и в тяжелых случаях может закончиться полным выздоровлением.
Клинические признаки включают 2 главных синдрома.
- Местный энтеральный синдром.
- Энтеральный копрологический синдром.
В основе Местного энтерального синдрома лежит нарушение процесса расщепления веществ мембранного полостного пищеварения, пищеварение происходит неполноценно.
Жалобы бывают на боль в пупочной зоне, левее пупка, метеоризм , урчание, переливание, чаще во второй половине дня, в период наиболее активного времени. Со временем отмечаются симптомы лактазной недостаточности. Если заболевание осложняется мезидонитом или ганглионитом , боли приобретают постоянный характер, бывают упорными, локализуются вокруг пупка, боль связывается с движениями, усиливается после бега, тряски, дефекаций, клизм. Аппетит может как понижаться, так и повышаться.
Энтеральный копрологический синдром.
При хроническом энтерите бывают частые поносы (до10 раз в сутки). В каловых массах содержатся непереваренные пищевые продукты. Обьем кала межет увеличиться до 2 кг. В кале могут быть пузырьки газа, зловонный запах, имеют золотистый цвет за счет билирубина, имеет глинистый вид за счет жира. Микроскопически имеется нерасщепленные волокна, кристаллы жирных кислот, нейтральные жиры, слизь.
Основной симптом общего энтерального синдрома — Синдром Мальабсорбции (недостаточность всасывания).
Основное клиническое проявление: снижение массы тела на 25-30 кг, общая слабость, недомогание, снижение работоспособности. Недостаточность всасывания приводит к дефициту белкового, жирового, электролитного, углеводного, витаминного, микроэлементного обмена.
Это проявляется обилием клинических симптомов: признаков полигиповитаминоза (сухость, шелушение кожи, ломкость ногтей, выпадение и ломкость волос, полиневриты, нарушение сумеречного зрения, нарушения Са-го обмена, хрупкость костного аппарата, дефицит витамина D). Все процессы затормаживаются. У больных развиваются прогрессирующие анемии, имеющие вторичный характер. Возникает гипофизарная недостаточность — картина несахарного диабета, может быть надпочечниковая недостаточность, нарушение половой функции: у мужчин — импотенция, у женщин – аменорея.
Обьективно.
Истощение, болезненность при пальпации в Точке Поргеса (на 2 см левее и выше пупка, место прикрепления брыжейки) и околопупочной зоне, живот вздут, имеет куполообразную форму за счет газов. На месте перехода тощей кишки в подвздошную кишку, в цекальной области отмечается шум плеска.
Течение заболевания.
Обычно фаза обострения сменяет фазу ремиссии.
Энтерит 1-ой степени: В основном проявляются местные симптомы.
Энтерит 2-ой степени: Нередко выраженные местные кишечные симптомы и нерезко выраженные симптомы обменного нарушения.
Энтерит 3-ей степени: Тяжелые метаболические сдвиги.
Диагностика энтеритов.
- Точным показателем поражения слизистой ткани является изучение ее биоптатов из тощей кишки и выявление биоптатов, свидетельствующих о наличии энтеритов.
- Рентгенологически — в средних случаях видна гиперемия, отечность складок, в тяжелых случаях – сглаживание складок из за атрофии.
- Определяют содержание кишечного сока, определяется повышение активной энтерокиназы и щелочной фосфотазы при легкой и средней тяжести, снижение ферментов при тяжелых энтеритах. Изучают пристеночное пищеварение с помощью углеводных нагрузок.
- Бактериологическое исследование кала с целью исключения инфекции.
- Копрологическое исследование кала на гельминты.
- Анализ крови.
Увеличение СОЭ, С-реактивного белка свидетельствуют о воспалительном процессе. Важное значение имеет исследование уровня альбуминов, иммуноглобулинов при диарее.
ЛЕЧЕНИЕ ХРОНИЧЕСКИХ ЭНТЕРИТОВ.
Лечение Хронических Энтеритов с выраженными патогистологическими изменениями в фазу обострения должно быть в стационаре.
1. Разгрузка пораженного органа, благодаря соответствующему Лечебному питанию .
- Режим питания. Дробное питание до 6-7 раз в день, в менее тяжелых случаях 4-5 раз.
- Регулирование моторной деятельности тонкой кишки.
Пища должна быть протертая, горячая. Нужно исключить грубую клетчатку, черный хлеб, пресное молоко, сметану, газированные напитки, максимально исключить фрукты, овощи, свежие соки, свежие овощи - Введение продуктов, требующих минимальной моторики.
Назначают вареное мясо, рыбу, рис, кисель, белые сухари, можно печеное яблоко, проваренные овощи, картофель. При выраженном обострении хронического энтерита необходимо посадить на голод в течение 3-4 дней, но не более.
2. Парентеральное питание.
В этот период ежедневно р-р 5% Глюкозы , 200 мл
Вводятся Аминокислотные смеси ( аминон, аминокровин, аминопептид, альбумин, левамин).
В дальнейшем больного постепенно переводят на Диету (130-150 г белка, 60-70-80 г жиров, 300-400 г углеводов). Если превалирует бродильная диспепсия, то надо исключить углеводы, а если больше гнилостная, ограничить белки.
3. Вяжущие и Обволакивающие средства.
- Кодеин фосфат — является первым назначением для снижения частоты стула. 30-60 мг в сутки.
- Нитрат висмута по 1 г 4-5 раз в день (порошки).
- Таннальбин 0,3 с Висмутом субпитрина 0,5 3-4 раза в день (порошки)
- Карбонат кальция по 1 г 4-6 раз в день.
- Каопектат по 1 стол. ложке 4-8 раз в день, желательно после жидкого стула.
- Вяжущий чай: 3 части плодов черемухи 2 части ягод черники смешать, 2 стол.ложки залить 2 стаканами воды, кипятить 20 минут, настоять, процедить, принимать по 1/4, 1/2 стакана 3-4 раза в день. Зверобой или шишки ольхи; Кровохлебка -15 г травы на 200 мл воды, принимать по 1 стол. ложке 5-6 раз в день.
- Иммодиум ( Лоперамид) — назначают при поносах, если нет инфекции.
Принимают после каждого жидкого стула. После 1-го жидкого стула 4 мг, а затем по 2 мг после каждого жидкого стула. Если нет поноса, то прекратить. Но если есть инфекция, то не поможет.
4. Ферментативное лечение.
Панзинорм, фестал, трифермент, панкреатин, катазин, зимоплекс (при небольшом повышении кислотности).
Ферменты применяют во время ремиссии, при обострении их нельзя применять.
При Тяжелом Течении болезни необходимо следующее:
5. Антибактериальная терапия .
Начинают с группы Эубиотоков: интестопан, энтеросептол, мексаза (и ферментативный, и антибактериальный препаратов) по 1 т 3 раза в день, 7 дней.
Нитрофурановые препараты — фурагин, фурозолидол, рикриден, нифурдин.
6. Кортикостероиды показаны при тяжелых энтеритах, они способствуют улучшению регенерации, средняя начальная доза 30-40 мг, можно 60 мг, по обычной схеме. То есть эту дозу даем неделю, через каждые 5-6 дней на 1 таб снижают. Назначают гормональные препараты полько после четкого исключения опухоли и ТБЦ.
7. В осстановление обмена в-в.
Витамины.
- Рибофламин 0.01 + Фолиевая к-та 0,002 + Сахар 0,2 (порошки). По 1 порошку 3 раза в день.
- Препараты Са. Можно использовать яичную скорлупу, измельченная в ступке. На 1 скорлупу добавить 1 чайную ложку лимонного сока, принимать по 1 чайной ложке 3 раза в день.
- Поливитамины (витамин С 0,1-0,2 —фолиевая к-та 0,02 —никотиновая к-та 0,02 —рибофлавин 0,02 – тиамина бромид 0,02 — рутин 0,02.), в виде порошка.
Все смешать, принимать 3 раза в день после еды в течение 3-4 недель, потом сделать перерыв 1 месяц, и, опять принимать 3 недели.
И так 4 курса. Желательно в весенне-осенние месяцы повторить эти курсы.
Если состояние больного не позволяет принимать внутрь, можно назначить Парентеральную Витаминную терапию по следующей схеме:
1-й день. Витамин В1 1,0, Н и котиновая к-та 1% 1,0 или 3,0 в/м.
2-й день. Никотиновая к-та 1,0, Витамин В12 100мг в 1,0, Витамин С 5% 2,0 в/м
3-й день. Витамин В6 5% 1,0 в/м
4-й день. Повторить сначала. Курс лечения 30 дней. Все отдельными шприцами.
источник

