Экзема — это заболевание, которое возникает из-за аллергических реакций, стрессовых ситуаций, вирусных патологий, заражения эпидермиса, влияния на кожу химических веществ. Чтобы предупредить или вылечить болезнь, необходимо грамотно подобрать мазь от экземы.
Дерматологи склоняются к тому, что признаки этого заболевания зависят от вида.
- Идиопатическая форма. Ее возникновение происходит на фоне нервных поражений, стрессовых факторов, снижения иммунной функции. Чаще всего местами локализации поражения являются кисти рук. На них образуются красные пятна, которые впоследствии перетекают в небольшие пузырьки с сукровицей. В запущенных стадиях эти места загнаиваются, образуя эрозии.
- Сухая экзема. При этом состоянии у больного появляются небольшие трещинки на кожном покрове. Они сопровождаются формированием красной сыпи и возникают при продолжительном контакте с реактивами химического типа. Болезнь проявляется у людей, которые работают на вредных производствах.
Если говорить об общих проявлениях видов экземы, то они сопровождаются схожими клиническими симптомами — обильными покраснениями кожи, сыпью, зудом и отечностью.
Гормональные средства эффективны при кожных воспалениях.
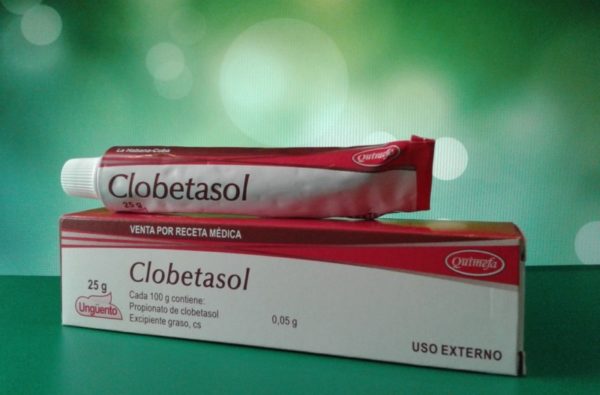
К этой категории относится Фторхинолон, Клобетазол, Дифлукортолон. Они оказывают сильное влияние на возбудителя поражения за несколько приемов. Используются в клинических случаях, когда применение других составов не дало должного результата.
К данной категории медикаментов следует относить Гальцинонид, Гидрокортизон, Бетаметазон, Дезоксиметазон. Поскольку они обладают мощным действием, то применяются лишь в исключительных клинических ситуациях и имеют ряд ограничений и противопоказаний.
Средства помогают при слабо выраженных покраснениях и на начальной стадии патологического процесса. К действенным медикаментам группы относятся составы — Беклометазон, Клобетазол, Гидрокортизон.
Это Дексаметазон, Фторхиналон, Метилпреднизолон. Они помогают бороться с различными признаками и проявлениями экземы и позволяют устранять сыпь, боль, зуд. В соседних группах препаратов против экземы могут находиться идентичные вещества. В аптеках представлен обширный выбор составов с наименованиями и действующими веществами.
Среди распространенных и эффективных средств можно выделить несколько составов.
- Гидрокортизоновая мазь. Помогает бороться с различными группами и формами дерматозов, имеющих микробный характер. Наносится посредством тонкого слоя дважды или трижды в сутки. Действующий компонент — гидрокортизон, является синтетическим аналогом гормона коры надпочечников.
- Преднизолон. Средство эффективно при терапии немикробных дерматозов аллергического типа. Основное вещество является одноименным и представляет собой аналог синтетического гормона надпочечниковой коры. Помогает бороться с зудом и воспалительным процессом. Наносится на предварительно очищенную кожу от 1 до 3 раз в сутки.
- Лоринден. Крем обладает широким спектром действия и борется с воспалительным процессом, микробами, зудом. Это достигается за счет уникального состава, являющегося активным в отношении дрожжевых грибов. Применяется медикамент при различных формах экземы (микробной и грибковой).
- Синафлан. Компоненты препарата ведут борьбу со всеми формами зуда, жжения, покалывания и покраснения. Быстро устраняют все признаки экземы. Оптимально подобранный набор вспомогательных веществ позволяет мази быстро впитываться и не оставлять на коже и одежде жирных следов.
- Тридерм. Это лекарство выпускается в форме крема и мази. Включает в себя несколько компонентов, обладающих противогрибковым, антибактериальным действием. Средство позволяет лечить аллергические, инфекционные, микробные поражения.
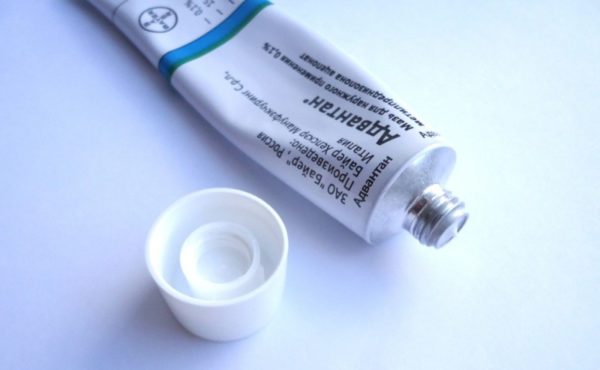
- Адвантан. Наружное применение средства подавляет воспалительные и аллергические процессы, а также приводит к уменьшению и последующему снятию симптомов. Применяется детьми и взрослыми.
- Дермовейт. Препарат против экземы, помогающий в избавлении от жжения, зуда, шелушения. Обеспечивает профилактику образования новых очагов поражения.
- Локоид. В аптеках можно найти мази, кремы, лосьоны, эмульсии. Все формы лекарства способствуют моментальному устранению отечности, зуда и жжения.
Средства этой группы, являясь эффективными, оказывают влияние на водно-электролитный баланс и на метаболические процессы. Препараты моментально всасываются через кожные покровы, что приводит к продолжительной терапии. Поэтому назначаются приведенные составы только лечащим врачом. При этом больной обязуется строго соблюдать дозировку и инструкцию.
Негормональная терапия применяется в случае неосложненной формы поражения, протекающего легко. Популярность обрели составы на базе кислоты салициловой 9 (или борная кислота), цинка, дегтя. Они могут использоваться в лечении непрерывно, поскольку не обладают побочными эффектами.
- Цинковая мазь. Средство является дешевым и содержит в составе оксид цинка 10%, имеющий выраженные вяжущие свойства и антимикробный, антисептический эффект. Цинковая мазь обладает идеальным подсушивающим действием, предотвращает присоединение вторичной инфекции, снимает воспалительный процесс. Благодаря фактическому отсутствию противопоказаний, средство используется детьми и беременными женщинами.
- Элидел. Препарат на основе этого вещества обладает выраженным антигистаминным, противовоспалительным свойством. Помогает бороться с появлением сыпи в области рук и на других местах локализации. Быстро и эффективно снимает зуд, покраснения, шелушение. Выпуск осуществляется в форме крема, который быстро впитывается.
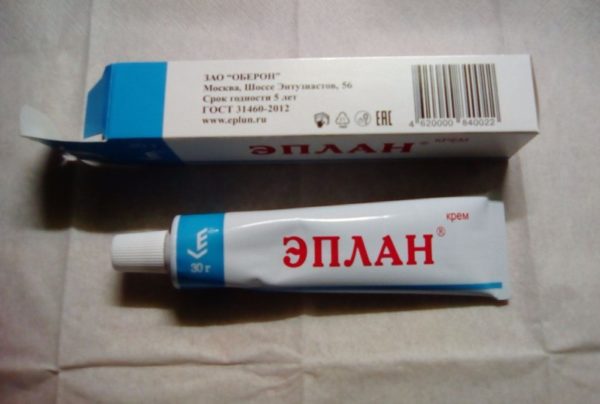
- Эплан. В аптечных пунктах можно встретить состав в виде мази, крема. Он включает в себя вещества, которые в комплексе обеспечивают бактерицидный, ранозаживляющий, обезболивающий, антибактериальный эффект. Препарат заживляет и смягчает кожный покров и может использоваться как защитный элемент перед контактом с раздражителями.
- Эмолиум. Его применяют в форме эмульсии, крема. Эмолиум способствует смягчению кожного покрова, удалению корочек и уменьшению проявлений зуда во время обострений. В период ремиссии состав справляется с уходом за кожей и восстанавливает ее защитную пленку.
- Лостерин. Это серия препаратов от экземы во всех частях тела — волосистой части головы, туловища, нижних конечностях, на руках. В аптеках можно приобрести кремы, шампуни, гели для душа. Средства снимают зуд, устраняют шелушение, предотвращают сухость кожи.
- Радевид. В составе препарата содержится множество витаминов — A, D2, E, которые обладают мощным регенеративным, противовоспалительным действием. Они снимают симптоматику заболевания и способствуют выздоровлению кожного покрова.
- Серная мазь. Еще одно копеечное средство для борьбы с поражением. Оно убирает сыпь, снимает покраснение и избавляет пациента от неприятных ощущений.
Приведенные составы — средства №1 в борьбе с недугом при различных его формах и проявлениях. Несколько малоизвестных эффективных мазей от экземы
- Скинап. Считается, что это лучшая фармацевтическая продукция от поражения кожи. Препарат обеспечивает мощный противоаллергический, противовоспалительный эффект. Его достоинства — антибактериальное и противогрибковое действие. Мазь идеально справляется с проявлениями сухой экземы, смягчает кожный покров, устраняет шелушение, заживляет трещины. Наносится состав на пораженные кожные участки трижды в сутки в течение двухнедельного периода. Побочные действия и противопоказания отсутствуют.
- Ауробин. Помогает от экземы на пальцах рук при развитии на начальных стадиях. Устраняет сухость покровов кожи, восстанавливает эпидермис, заживляет трещины и эрозивные поражения. Использовать лекарство следует на протяжении продолжительного времени.
- Эплан. Эффективная кожная мазь, предупреждающая проявления экземы. Купить ее можно без рецепта, а отсутствие ограничений к применению позволяет делать это при любом возрастном периоде и состоянии.
Помимо проверенной лекарственной терапии, существуют народные методики приготовления мазей от экземы.
- Мазь с куриным яйцом. Берется три емкости (желательно стаканы). В первую из них выливают сырое яйцо, во вторую — воду, в третью — уксус. Объемы субстанций идентичны. Все сливают в одну банку и накрывают крышкой. Смесь взбалтывают до консистенции крема и применяют для нанесения на пораженные участки кожи на ночь. Утром остатки смеси смывают, а вечером процедуру повторяют.
- Средство на основе детского крема. Избавляет от мокнущей, микробной формы заболевания. 70% кремовой массы с 30% масла пихты или воска смешивают до образования однородной массы и наносят получившуюся кашицу на воспаленные участки трижды в день в течение 14 суток.
- Лечение с подсолнечным маслом. Для использования этой рецептуры нужно 1 ст. масла и 2 ст. л. хоз. мыла в перетертом виде смешать с канифолью, пчелиным воском и соком алоэ. Подогреть на водяной бане до полного растворения ингредиентов и использовать для лечения пораженных кожных участков.
Выбором средства занимается врач. Пациент имеет право обратить внимание на состав продукта, лечебное действие, перечень противопоказаний и стоимость.
источник
Экзема на теле представляет собой зудящие очаги сыпи, поражающие руки, ноги, лицо, кожу головы и спины. Экзема — это аллергическая кожная патология хронического характера.
Она может периодически обостряться. Заболевание не является заразным, не несёт угрозу для жизни, но может доставлять массу дискомфорта. Экзема требует полноценного и комплексного лечения.
На сегодняшний день медикам не удалось выяснить настоящую причину, от чего появляется экзема на теле, однако существует ряд предрасполагающих факторов, большей степени способствующих возникновению недуга.
В зависимости от причины экземы на теле выделяют несколько видов патологии:
- Истинная . Её ещё принято называть идиопатической, т. е. возникающей без каких-либо причин. Принято полагать, что она может развиваться на фоне эмоционального перенапряжения, стрессов, проблем с внутричерепным давлением, сахарного диабета, нарушений эндокринной системы, расстройства работы органов пищеварительного тракта. Считается, что существует генетическая предрасположенность к заболеванию.
- Атопическая. Появляется у людей, подверженных аллергии на некоторые продукты питания, шерсть, пыль, лекарственные препараты, бытовые средства, синтетическую одежду.
- Профессиональная . Может развиваться у людей, чья профессия связана с постоянным взаимодействием с различными вредными химическими веществами. В начале течения болезни признаки экземы на теле! наблюдаются только в зонах контакта с аллергеном — на запястьях, ладонях. Далее поражение начинает распространяться на остальные участки кожи.
- Микробная. Возникает в тех местах, где на протяжении длительного времени происходит воспалительный процесс, вызываемый различными возбудителями. В данном случае имеет место присоединение вторичной инфекции. Также микробная экзема возникает в местах повреждённой кожи у больных с трофическими нарушениями при болезнях сосудистой системы, диабете, лишнем весе.
- Детская. Представляет собой сочетание симптомов разных форм патологии. Зачастую развивается у малышей в возрасте трёх месяцев. Бывают случаи, когда болезнь даёт о себе знать уже с первых недель жизни из-за кормления искусственными смесями. Экзема на теле у ребёнка на первом этапе поражает лицо, затем в процесс вовлекается кожа головы. Больной малыш становится беспокойным, теряет аппетит, вес тела снижается.
- Варикозная . Возникает из-за недостаточного кровоснабжения нижних конечностей при варикозе и флебите.
Клиническая картина болезни будет варьироваться в зависимости от вида и стадии протекания воспаления. Однако есть общие симптомы того, как проявляется экзема на теле:
- наблюдается воспалительный очаг, кожа становится красной и уплотняется;
- появляются высыпания (они могут быть разными при разных формах болезни);
- кожа сильно чешется, зуд бывает настолько сильным, что просто мешает больному нормально жить;
- пузырьки лопаются, кожа при этом травмируется, и появляются язвочки;
- слабость, высокая температура тела практически всегда сопровождают обострение;
- в момент ремиссии кожа пересушивается, теряет эластичность и трескается.
Перед началом лечения необходимо провести диагностику. В зависимости от того, как выглядит экзема на теле, определяется степень выраженности воспаления и форма патологии.
Только с учётом полученных данных подбираются медикаментозные препараты.
Терапия должна быть индивидуальна для каждого конкретного случая.
В первую очередь устраняется аллерген, способствующий обострению воспалительного процесса, затем назначается специальная диета и купируется кожный зуд.
При мокнущей экземе, которая характеризуется вскрытием волдырей, рекомендуется делать примочки с раствором антисептика. Лучше использовать марганцовку или борную кислоту.
Консервативное лечение осуществляется посредством применения различных мазей, гелей, кремов и таблеток, в составе которых содержатся кортикостероиды.
Эти препараты быстро заживляют трещины, образовавшиеся после вскрытия волдырей, а также снимают воспаление.
Самые эффективные мази от экземы на теле:
Внимание! Так как данные препараты являются гормональными и имеют противопоказания, применять их без назначения строго запрещено!
К негормональным эффективным средствам, которые также устраняют воспаление и зуд, относятся:
Микробную экзему лечат при помощи антибактериальных и противогрибковых препаратов.
Для того чтобы устранить зуд назначаются лекарства противоаллергического действия:
Если заболевание протекает тяжело, при отсутствии положительного результата и в случае распространения воспаления по всему телу, необходимы препараты для перорального употребления.
Наиболее эффективные таблетки от экземы на теле:
Помимо консервативного лечения часто используются народные средства от экземы на теле. Вот несколько наиболее известных рецептов:
- Очистить апельсин и прикладывать корку к поражённым местам, фиксируя её бинтом. Процедуру нужно делать на ночь. Метод эффективен только при сухой экземе.
- Молодые ветки берёзы тщательно прокипятить в воде. Затем наполнить ванну и налить туда отвар. Если поражены определённые части тела, например, руки или ноги, можно сделать ванночку. Процедуру лучше проводить несколько раз в день.
- Растолочь кору дуба так, чтобы получился один стакан, залить литром воды и прокипятить. Затем добавить туда по пол — стакана череды и тысячелистника. Настоять 20 минут и сделать ванночку. Можно использовать для компресса, который необходимо прикладывать к больным местам.
- Измельчить кору калины и залить стаканом кипятка. Настоять 30 минут, а затем процедить. Средство применять для компрессов или ванночек.
Народная медицина не гарантирует 100% результата, эти методы будут эффективны только в комплексе с основной терапией.
Многих людей интересует вопрос: «Может ли экзема распространяться по телу»?
Если не начать лечение вовремя, воспаление будет поражать другие участки здоровой кожи.
Важно помнить, что экзема на всём теле гораздо тяжелей поддаётся воздействию медикаментов, поэтому при возникновении малейших симптомов, нужно немедленно обратиться к врачу.
источник
Медицинский справочник болезней
Аллергические поражения кожи. Кожный зуд. Крапивница. Экзема. Эритема и др.
АЛЛЕРГИЧЕСКИЕ ПОРАЖЕНИЯ КОЖИ.
КОЖНЫЙ ЗУД.
Это ощущение, вызывающее потребность расчесывать кожу. В большинстве случаев имеет нервно-аллергическую природу.
Может быть симптомом различных кожных болезной (экземы, крапивницы, чесотки и др.) или самостоятельным кожным заболеванием (так называемый идиопатический зуд). В первом случае при осмотре больного выявляются симптомы соответствующих дерматозов, а при идиопатическом зуде эти симптомы отсутствуют.
Клиническая картина .
- На зудящих участках кожи имеются лишь точечные или линейные экскориации (расчесы).
- При упорном зуде нередко отмечается изменение ногтей рук: зеркальный блеск их поверхности (полированные ногти), сточенность свободного края.
- У некоторых больных зуд осложняется пиодермией.
- Зуд может быть постоянным или приступообразным. Обычно зуд усиливается в вечерние часы, когда он может стать нестерпимым.
Различают генерализованный и локализованный зуд.
Генерализованный зуд может быть следствием пищевой непереносимости (пищевой зуд — от острых блюд, копченостей, грибов, свинины и др.), медикаментозной сенсибилизации (лекарственный зуд — от антибиотиков, сульфаниламидов и др.), реакцией на изменение внешней температуры (холодовый зуд и тепловой зуд). В преклонном возрасте зуд может быть результатом сухости кожи вследствие пониженной функции сальных желез (сенильный зуд). Нередко генерализованный зуд является следствием тяжелых общих заболеваний — гепатита, сахарного диабета, лейкозов, лимфогранулематоза, злокачественных новообразований и др., впрочем он может задолго предшествовать типичным клиническим проявлениям основного заболевания. Генерализованный зуд может наблюдаться при различных нервно-психических заболеваниях (неврозах, маниакально-депрессивном психозе).
Локализованный зуд чаще поражает аногенитальную область (анальный зуд, зуд мошонки, зуд вульвы) и волосистую часть головы. Наряду с упоминавшимися этиологическими факторами локализованный зуд часто провоцируют местные причины (геморрой, глистная инвазия, проктит, простатит, бели, кандидоз, себорея и др.). Локализованный зуд обычно носит приступообразный характер.
Больные зудом подлежат тщательному обследованию в поисках причины заболевания.
ЛЕЧЕНИЕ ЗУДА.
- Устранение этиологического фактора, лечение основного заболевания,
- Нераздражающая диета,
- Седативные препараты,
- Антигистамины,
- Теплые ванны, взбалтываемые взвеси или спиртовые обтирания с ментолом и анестезином,
- Димедроловый крем, кортикостероидные мази.
Прогноз. Полное излечение зависит от возможности устранения причинного фактора, в частности от прогноза заболевания, вызвавшего зуд.
Это аллергическое заболевание, характеризующееся образованием на коже и слизистых оболочках волдырей.
Этиология, патогенез.
Этиологические факторы, обусловливающие развитие крапивницы, делят на экзогенные (физические-температурные, механические, химические и др.) и эндогенные (патологические процессы во внутренних органах, нарушения нервной системы).
Патогенез во всех случаях имеет много общих звеньев.
Этиологические факторы вызывают накопление в тканях химически активных веществ типа гистамина, которые повышают проницаемость сосудистых стенок, расширяют капилляры, следствием чего является отек сосочкового слоя дермы, обусловливающий появление волдырей.
Роль аллергенов могут играть неполностью расщепленные белковые продукты, токсины (испорченные продукты, неполностью переваренные), токсические вещества, образующиеся при колитах, недостаточной функции почек. Возможна бактериальная аллергия. Важную роль в патогенезе крапивницы играют функциональные нарушения нервной системы, особенно вегетативной. В частности, известна холинергическая крапивница, развивающаяся при нервном возбуждении и обусловленная выделением ацетилхолина в тканях под влиянием раздражения парасимпатической нервной системы.
Клиническая картина .
На коже образуются (реже слизистых оболочках) экссудативные бесполостныхе эфемерные элементы — волдыри, отечные, плотные, ярко-розового цвета, приподнимающихся над уровнем кожи, различных размеров (диаметром от 0,5 до 10-15 см) и очертаний (округлых, крупнофестончатых и др.), нередко с зоной побледнения в центре. Волдыри исчезают (иногда через несколько минут) бесследно.
Острая крапивница характеризуется внезапным началом, появлением сильного зуда, жжения и высыпаний на любых участках кожного покрова, а также на слизистых оболочках губ, языка, мягкого неба, гортани. Острая крапивница чаще обусловлена лекарственной или пищевой аллергией, парентеральным введением лекарств, сывороток, вакцин, переливанием крови.
Острый ограниченный отек Квинке (Гигантская крапивница) характеризуется также внезапным развитием ограниченного отека кожи (слизистой оболочки) и подкожной жировой клетчатки лица (губы, щеки, веки и др.) или половых органов. При этом кожа становится плотноэластической, белого, реже розового цвета. Субъективные ощущения обычно отсутствуют. Через несколько часов или 1 -2 дня отек спадает.
Возможно сочетание отека Квинке с обычной крапивницей. При отеке, развивающемся в области гортани, возможны стеноз и асфиксия.
Хроническая рецидивирующая крапивница обычно развивается на фоне продолжительной сенсибилизации, обусловленной очагами хронической инфекции (тонзиллит, холецистит, аднексит и др.), нарушением деятельности желудочно-кишечного тракта, печени и др.
Рецидивы заболевания, характеризующиеся появлением волдырей на различных участках кожного покрова, сменяются ремиссиями различной длительности.
Во время приступа возможны головная боль, слабость, повышение температуры тела, артралгии, при отеке слизистой оболочки желудочно-кишечного тракта — тошнота, рвота, понор. Мучительный зуд может сопровождаться бессонницей, невротическими расстройствами.
Солнечная крапивница — разновидность фотодерматоза; развивается у лиц, страдающих заболеванием печени и нарушенным порфириновым обменом при выраженной сенсибилизации к ультрафиолетовым лучам. Болеют чаще женщины. Заболевание характеризуется появлением высыпаний на открытых участках кожи (лицо, руки и др.). Характерна сезонность (весна-лето). При длительном пребывании на солнце высыпания могут сопровождаться общей реакцией организма в виде нарушения дыхания и сердечной деятельности, возможен шок.
Диагноз в типичных случаях затруднений не представляет.
Дифференциальный диагноз проводят с дерматозом Дюринга, для которого, помимо уртикарных элементов, характерны везикулы, папулы.
ЛЕЧЕНИЕ КРАПИВНИЦЫ.
- При острой крапивнице, вызванной приемом внутрь лекарственных и пищевых веществ, показаны слабительные средства,
- Гипосенсибилизирующие препараты — 10% раствор хлорида кальция в/в, глюконат кальция в/м, антигистаминные препараты.
- В тяжелых случаях приступ можно купировать введением п/к 1 мл адреналина, кортико-стероидных препаратов (при угрожающем отеке гортани лучше вводить в/в).
Наружно — противозудные средства: 1 % спиртовой раствор ментола, салициловой кислоты, календулы.
- При хронической крапивнице необходимо выявить этиологический фактор.
- В случае обнаружения аллергена показана специфическая гипосенсибилизация,
- Санация очагов хронической инфекции,
- Лечение болезней желудочно-кишечного тракта, дегельминтизация.
- При нарушениях нервной системы — седативная терапия.
- Рекомендуется молочно — растительная диета с исключением возбуждающих средств.
- Показаны также общая ионогальванизация с хлоридом кальция, субаквальные ванны.
- В случае солнечной крапивницы—фотодесенсибилизирующие препараты (делагил, плаквекил).
Профилактика. Лечение очагов хронической инфекции, заболеваний желудочно-кишечного тракта, нервной системы, исключение повторных воздействий аллергенов.
Это токсико-аллергическое поражение кожи и слизистых оболочек, нередко сопровождающееся изменениями внутренних органов и нервной системы. Возникает как реакция на прием медикаментов (чаще сульфаниламиды, антибиотики, бутадион, барбитураты), приводит к развитию некролиза всех слоев эпидермиса и его отслоению.
Симптомы, течение.
Заболевание начинается с высокой температуры, резкой слабости, иногда боли в горле. На этом фоне возникают обширные эритематозно-пузырные поражения кожи и слизистых оболочек. После вскрытия пузырей поражение приобретает сходство с ожогом I-11 степени; симптом Никольского резко положительный. С появлением высыпаний состояние больных резко ухудшается. Процесс может принять генерализованный характер, сопровождается дистрофическими изменениями внутренних органов (печень, почки, кишечник, сердце и др.), токсическим поражением нервной системы.
В мазках-отпечатках с эрозий при окраске по Романовскому-Гимзе выявляются кубоидные клетки с крупными ядрами.
Диагноз устанавливают при наличии крупных пузырей и положительного симптома Никольского, отсутствии в мазках-отпечатках типичных акантолитических клеток, указании на предшествующий прием медикаментов. Сходство с синдромом Лайелла может иметь стафилококковое поражение: в этом случае в мазках-отпечатках определяются большие эпителиальные клетки с маленькими ядрами, а некролиз развивается только в поверхностных отделах эпидермиса.
- Преднизолон (или другие глюкокортикоиды) по 60-100 мг/сут,
- Детоксицирующие средства (унитиол по 5 мл 2 раза в сутки или гемодез и др.),
- Антигистаминные препараты,
- Гемосорбция, плазмаферез,
- Симптоматическая терапия.
Местно назначают 5% дерматоловую мазь.
Прогноз серьезный: почти 25% больных погибают, несмотря на интенсивную терапию. Ранняя диагностика и раннее начало кортикостероидной терапии улучшают прогноз.
Это острое токсико-аллергическое заболевание, сопровождающееся генерализованными высыпаниями на коже и слизистых оболочках; злокачественный вариант экссудативной эритемы.
Симптомы, течение.
Внезапно повышается температура тела, отмечаются недомогание, головная боль. На коже симметрично возникают резко ограниченные крупные розовато- или ярко-красного цвета пятна, реже — уплощенные отечные папулы, часто с цианотичной периферией, в центре некоторых формируются пузыри. На слизистых оболочках полости рта, носа, глаз, гортани, половых органов, в области заднего прохода возникают пузыри, которые в течение 2-4 дней вскрываются; образуется кровоточащая эрозия с обрывками покрышек пузырей по краю. Губы отечны, покрыты кровянистыми корками. Процесс может осложняться геморрагическими высыпаниями, носовыми кровотечениями, гнойным конъюнктивитом, изъязвлением роговицы. Возникающий токсикоз может явиться причиной сердечно-сосудистой и легочной недостаточности, нефрита и др.
Диагноз основывается на характерном начале, тяжелом общем состоянии, наличии на коже хотя бы единичных высыпаний, типичных для экссудативной эритемы, на отсутствии в мазках-отпечатках акантолитических клеток, отрицательном симптоме Никольского.
- Кортикостероиды, начиная с 60 мг преднизолона или 9 мг дексаметазона ежедневно,
- Плазмаферез, гемодез по 100-150 мл через день или введение 30% раствора тиосульфата натрия по 10-15 мл,
- Препараты кальция.
- При инфекционно-аплергической природе заболевания целесообразно присоединение антибиотиков широкого спектра действия, салицилатов;
- При наличии геморрагического синдрома — витамины Р, К, аскорбиновая кислота, препараты кальция.
Наружно применяют 5% дерматоловую мазь; полоскания 2% раствором борной кислоты, раствором фурацилина (1:5000), при наличии конъюнктивита используют капли, содержащие 1% гидрокортизон, сульфацил- натрий и др.
- По мере улучшения процесса суточную дозу кортикостероидов постепенно уменьшают, лечение прекращают после клинического выздоровления.
Прогноз хороший: болезнь длится 2-3 мес., рецидивов не наблюдается.
Это воспаление поверхностных слоев кожи нервно-аллергического характера, возникающее в ответ на воздействие внешних или внутренних раздражителей, отличающееся полиморфизмом сыпи, зудом и длительным рецидивирующим течением.
Этиология неизвестна.
Патогенез.
Поливалентная (реже моновалентная) сенсибилизация кожи, в результате которой она неадекватно реагирует на различные экзогенные и эндогенные воздействия. Сенсибилизации способствуют стрессовые переживания, эндокринопатии, болезни желудочно-кишечного тракта, печени, а также микозы стоп, хронические пиококковые процессы и аллергические заболевания. В детском возрасте экзема патогенетически связана с экссудативным диатезом.
Клиническая картина.
Экзема наблюдается в любом возрасте, на любом участке кожного покрова (чаще на лице и верхних конечностях).
Различают: истинную, микробную, себорейную и профессиональную экзему.
Истинная экзема протекает остро, подостро и хронически.
- Острая экзема характеризуется яркой отечной эритемой с множественными мельчайшими пузырьками, при вскрытии которых образуются точечные эрозии с обильным мокнути-ем, образованием корок и чешуек. Субъективно-жжение и зуд. Продолжительность острой экземы 1,5-2 мес.
- При подостром течении воспалительные явления менее выражены: окраска очагов становится синюшно-розовой, отечность и мокнутие умеренные, стихают жжение и зуд; присоединяется инфильтрация. Продолжительность процесса — до полугода.
- При хроническом течении в клинической картине преобладает инфильтрация кожи; пузырьки и мокнущие эрозии обнаруживаются с трудом, субъективно-зуд. Течение неопределенно долгое, рецидивирующее.
Разновидностью истинной экземы является Дисгидротическая экзема, которая локализуется на ладонях и подошвах и проявляется обильными, местами сливающимися в сплошные очаги пузырьками и многокамерными пузырями с плотной покрышкой, при вскрытии которых обнажаются мокнущие участки, окаймленные бахромкой рогового слоя.
Микробная экзема, в патогенезе которой значительную роль играет сенсибилизация к микроорганизмам (обычно пиококкам), отличается асимметричным расположением, чаще на конечностях, округлыми очертаниями, четкими границами отслаивающегося рогового слоя, наличием гнойничков и нередкой приуроченностью к свищам, длительно незаживающим ранам, трофическим язвам (паратравматическая экзема).
Себорейная экзема патогенетически связана с себореей. Встречается в грудном возрасте и после пубертатного периода. Локализуется на волосистой части головы, за ушными раковинами, на лице, в области грудины и между лопатками.
Ее своеобразными особенностями являются желтоватая окраска, наслоение жирных чешуек, отсутствие выраженного мокнутия, нерезкая инфильтрация, склонность очагов к регрессу в центре с одновременным ростом по периферии.
Профессиональная экзема, морфологически сходная с истинной, поражает открытые участки кожи (кисти, предплечья, шею и лицо), которые в первую очередь подвергаются в условиях производства вредному воздействию химических раздражителей, и имеет не столь упорное течение, так как сенсибилизация при ней носит не поливалентный, а моновалентный характер. С диагностической целью используют аллергические кожные пробы.
ЛЕЧЕНИЕ ЭКЗЕМЫ.
- Лечение сводится к выявлению и устранению раздражающего фактора, терапии сопутствующих заболеваний. Следует максимально щадить кожу, особенно пораженных участков, от местного раздражения.
- Диета при обострениях преимущественно молочно-растительная.
- Назначают антигистаминные и седативные средства, в том числе транквилизаторы.
- При острых явлениях, сопровождающихся отечностью и мокнутием — диуретики, препараты кальция, аскорбиновая кислота и рутин.
Местно — при отечности и мокнутии примочки из растворов риванола, фурацилина; по их устранении- пасты (2-5% борно-нафталановая, борно-дегтярная и др.), затем мазисерные,нафталановые, дегтярные); при резкой инфильтрации-тепловые процедуры. На всех этапах широко показаны кортикостероидные мази (при пиококковых осложнениях-комбинированные с антимикробными компонентами).
- При упорных отграниченных очагах, особенно дисгидротической экземы — сверхмягкие рентгеновские лучи, кортикостероидов внутрь.
- Тяжело протекающие формы подлежат лечению в стационаре с последующей курортотерапией.
Профилактика, прогноз.
Коррекция нейрогенных отклонений и сопутствующих заболеваний, особенно микозов стоп и пиококковых поражений; своевременное лечение экссудативного диатеза и себорейных состояний; исключение контакта с химическими раздражителями на производстве (трудоустройство) и в быту. Прогноз истинной экземы в отношении полного излечения сомнителен, других форм — более благоприятен.
ЭРИТЕМА ЭКССУДАТИВНАЯ МНОГОФОРМНАЯ.
Это циклически протекающее заболевание, характеризующееся эритематозно-папулезными и буллезными высыпаниями на коже и слизистых оболочках.
Этиология неизвестна.
Патогенез.
Инфекционно-аллергический и токсико-аплергический (лекарственный).
Симптомы, течение.
Начинается остро, часто с повышения температуры до 38-39 °С, недомогания. На этом фоне спустя 1-2 дня преимущественно на разгибательных поверхностях конечностей симметрично возникают резко отграниченные овальные или круглые отечные пятна и уплощенные папулы диаметром до 20 мм, розово-красного и ярко-красного цвета. Свежие высыпания появляются в течение 2- 4 дней, после чего температура снижается и общие явления постепенно проходят. Одновременно с увеличением размера высыпаний центральная их часть западает, а периферический валик приобретает цианотический оттенок. В центре многих высыпаний, а иногда и на неизмененной коже возникают разнокалиберные пузыри с серозным или геморрагическим содержимым. Постепенно пузыри спадают, иногда вскрываются с образованием эрозий; на их месте появляются грязновато-кровянистые корки.
Примерно у 1/3 больных поражается слизистая оболочка рта. Высыпания появляются на ограниченных участках или захватывают всю слизистую оболочку рта и губы. Процесс начинается с отека и гиперемии. В течение последующих 1-2 дней на этом фоне возникают пузыри. Они быстро вскрываются, образуются ярко-красные эрозии, поверхность которых легко кровоточит и очень болезненна. На губах содержимое пузырей обычно ссыхается в кровянистые корки. Поражение слизистой оболочки полости рта обусловливает тяжесть заболевания. Спустя 3-6 дней процесс начинает регрессировать и через 3-6 нед заканчивается выздоровлением.
Симптоматическая форма экссудативной эритемы обусловлена чаще медикаментозными (в том числе сыворотками и вакцинами) и инфекционными факторами, имеет обычно более распространенный характер, но бывает и фиксированной (излюбленная локализация — рот и половые органы); отсутствуют сезонность рецидивов заболевания и продромальные явления.
Наиболее тяжелой формой экссудативной эритемы является синдром Стивенса-Джонсона (см.выше).
Диагноз основан на типичной картине поражения кожи, сезонности заболевания, цикличности течения. При изолированном поражении слизистой оболочки полости рта имеют значение острое начало с быстрым прогрессированием болезни, выраженность воспалительных явлений, отсутствие акантолитических клеток в мазках-отпечатках.
- Постельный режим;
- Натрия сапицилат до 2 г в день,
- Препараты кальция,
- Антигистаминные средства;
- При более тяжелых формах, особенно при поражении слизистой оболочки полости рта, назначают кортикостероидные препараты (преднизолон не менее 20-30 мг в день в течение 10- 14 дней с последующим уменьшением дозы),
- Антибиотики широкого спектра действия или сульфанилиды (если причинами заболевания не являются медикаменты),
- Аскорбиновую кислоту, гамма-глобулин.
Местно — присыпка из окиси цинка и талька, водные и масляные болтушки. При поражении слизистой оболочки полости рта — полоскания ромазулоном, раствором фурацилина (1:5000), 0,5% раствором новокаина, 2% раствором борной кислоты с последующим орошением аэрозолем оксикорта.
Прогноз хороший, но заболевание часто рецидивирует, особенно в осенне-весеннее время, при этом тяжесть рецидивов у одного и того же больного бывает различной. Возникновению рецидивов способствует охлаждение организма.
Для профилактики рецидивов рекомендуются повторные курсы гамма-глобулина.
источник
Наиболее часто экзема возникает в детском возрасте, особенно у малышей первых трех лет жизни. Однако существует и взрослая форма этого дерматита, связанная с наследственной предрасположенностью, особенностями строения кожи и ее чрезмерной чувствительностью к внешним раздражающим факторам. Воспаление эпидермиса, которое сопровождается сильным покраснением и мучительным зудом, сухостью и образованием трещин, эрозий и мокнутий, провоцируют внешние факторы, а также некоторые изменения метаболизма, эндогенные аллергены. Как же определить причины экземы, что делать для уменьшения симптомов и частоты обострений?
Экзема — субъективно крайне неприятная сыпь, сопровождающаяся покраснением кожи и сильным зудом. Она часто начинается в раннем детстве, но может также формироваться и у взрослых. Воспаление, типичное для экземы, провоцируется влиянием аллергенов и дополнительных триггеров, включая неблагоприятные факторы внешней среды. Сухость и покраснение, сильный зуд эпидермиса только усиливается при почесывании или трении кожи, провоцируя активизацию воспалительной реакции.
В нашей стране от экземы страдают миллионы детей и взрослых, но тяжелая форма, которая плохо поддается терапии, типична только для 5% из всех больных. Термин «экзема» можно использовать, когда речь идет о многочисленных кожных заболеваниях, включая контактный дерматит и поражение кожи рук, высыпания с мокнутием и образованием корок. Но наиболее часто врачи сталкиваются с атопической экземой — так называют проявления атопического дерматита, он является наиболее распространенной формой аллергического поражения кожи.
Острое воспаление эпидермиса формирует типичные экзематозные высыпания — покраснения, пузырьки, мокнутия и нестерпимый зуд. Высыпания могут проявиться впервые еще в раннем детстве, хотя возможна и взрослая форма воспаления, развивающаяся в подростковом, юношеском или зрелом возрасте. Периодические высыпания, воспаление кожи могут длиться всю жизнь, но многие люди со временем перерастают их. Типичные места появления экземы на теле также могут меняться с возрастом. У младенцев воспаление затрагивает кожу на лице, они обычно имеют красные, зудящие щеки, которые иногда покрываются пузырями и корками, мокнутиями. У детей, начиная с младшего возраста и до полового созревания, воспаление с зудящей сыпью и мокнутием, корками обычно располагается в складках кожи под коленями и на внутренней стороне локтей, но она также может развиваться на запястьях, лодыжках и шее.
Обычно кожа у взрослых поражается примерно в тех же областях, что и у детей, хотя экзема может формироваться практически в любом месте на теле. Иногда покраснения и зуд возникают на лице и вокруг глаз, за ушами, на шее и груди. У взрослых зудящая сыпь связана с очень выраженной сухостью кожи. Как у детей, так и у взрослых может возникнуть состояние, называемое лихенификацией, утолщение, огрубение участков кожи вокруг сыпи. Во всех возрастах кожа на фоне экземы очень чувствительна к повреждениям и травмам, в том числе и при почесывании на фоне выраженного зуда. Царапины, почесывание или растирание могут привести к дальнейшему раздражению кожи, а затем появляется усиление зуда. Без адекватного лечения и полноценного ухода за кожей циклы «зуд-сыпь на коже-зуд» повторяются бесконечное число раз.
На сегодняшний день ученые не знают точно, по какой причине возникает аллергическое поражение кожи, но, похоже, это связано с генетикой и окружающей средой. У большинства людей с экземой есть семейная история аллергии, а у многих дополнительно развиваются сенная лихорадка и бронхиальная астма. Определенные триггеры, такие как пища или бытовые раздражители, могут играть существенную роль в провокации зуда и воспалительного поражения кожи. Некоторые исследования показывают, что имеется дефект в верхнем слое кожи, который приводит к ненормальному иммунному ответу и формирует все проявления экземы — мокнутия, зуд, сухость.
Хотя, к сожалению, эффективных лекарств, навсегда устраняющих проявления экземы — нет, сегодня существуют методы, которые могут помочь в борьбе с ней. Основная процедура, устраняющая покраснение и раздражение, заключается в использовании увлажняющего средства после приема теплой ванны, пока кожа еще влажная. Увлажняющие средства помогают герметизировать воду на поверхности кожи, чтобы предотвратить ее испарение. Тогда вода может впитаться в верхние слои эпидермиса, и сделать кожу более мягкой, устраняя зуд и покраснение. Подбирать увлажняющие средства для чувствительной и аллергичной кожи нужно совместно с врачом, стандартные косметические средства в этом случае не применяются.
Стоит избегать использования обычного мыла, особенно с красителями, отдушками и сульфатами, так как они высыхают, испаряются и сушат кожу. Нужно использовать мягкое, жидкое мыло с увлажняющими компонентами, которое посоветует специалист.
Также стоит знать, что безрецептурные антигистаминные препараты оказывают лишь ограниченное влияние на зуд и покраснение, вызванные экземой, хотя некоторые люди пользуются антигистаминными препаратами перед сном, вероятно, из-за того, что они вызывают сонливость и помогают спокойнее спать.
Для некоторых людей с легкими случаями экземы использования безрецептурных кремов с гидрокортизоном может быть достаточно, чтобы контролировать появление сыпи.
Если безрецептурное лечение неэффективно, следующим шагом будет посещение дерматолога или аллерголога для полного обследования и разработки тактики лечения экземы. В настоящее время доступно большое разнообразие лекарств, от средней до высокой активности, которые могут назначать аллергологи для лечения симптомов экземы. Если триггеры не выяснены, предлагается проведение аллерготестирования, чтобы определить наиболее вероятные аллергены и устранить их влияние.
источник
Зуд при экземе доставляет много мучений больному. Порой он бывает нестерпим. Особенно чешется кожа кистей и стоп при истинной экземе: дисгидротической и пруригинозной форме.
Виновниками этого неприятного симптома являются биогенный амин гистамин и нейромедиатор серотонин.
В очаг экземы активно стремятся лейкоциты различных видов. Они запускают воспаление: осуществляют фагоцитоз, выделяют протеолитические ферменты, цитокины, простагландины.
Такой подвид лейкоцитов, как базофилы (тучные клетки), содержит гранулы с гистамином. Освобождаться он может прямо и опосредованно. В воспалённом очаге базофилы начинают дегранулировать, гистамин связывается со своими рецепторами в клетках кожи, что приводит к ощущению зуда. Это опосредованный выброс.
Ферменты протеазы и факторы системы комплемента избирательно связываются с рецепторами базофилов и прямым образом приводят к выбросу этого биогенного амина.
Больной начинает чесать кожу, это приводит к раздражению нервных окончаний. Раздражение расчёсами ведёт к ещё большей дегрануляции тучных клеток и большему выбросу гистамина.
Неадекватная реакция на воспаление со стороны вегетативной нервной системы приводит к выбросу нервными окончаниями серотонина, усугубляющего процесс.
Гистамин в очаге воспаления нужен для того, чтобы расширять кровеносные сосуды, и вызывать ещё больший приток лейкоцитов для нормального завершения воспаления и заживления. В здоровом человеческом организме воспаление подавляется глюкокортикоидами – гормонами надпочечников. Но у человека с предрасположенностью к кожным заболеваниям нейрогуморальная регуляция воспаления нарушена. Собственных гормонов не хватает для того, чтобы подавить этот процесс.
Исходя из основных блоков патогенеза зуда складываются и основные направления борьбы с ним.
Для того, чтобы снять зуд при экземе, необходимо:
- Купировать выброс гистамина.
- Подавить воспаление.
Наиболее сильно чешется кожа при обострении заболевания, но при стихании процесса, в том месте, где локализовались очаги, зуд продолжается.
Бороться с зудом при экземе непросто, но возможно. Для этого существует целый арсенал традиционных медикаментозных, физических и растительных средств:
- медикаменты, блокирующие действие гистамина (таблетки, капли, гели);
- противовоспалительные средства (гормональные таблетки и мази);
- физиолечение.
Механизм действия препаратов основан на конкурентном взаимодействии с рецепторами к гистамину в клетках кожи. Действующее вещество очень похоже по структуре на гистамин, поэтому оно свободно связывается с рецептором. В результате блокады, зуд, как одна из гистаминовых реакций – обратимо купируется.
- современные антигистаминные препараты 2 поколения позволяют эффективно, быстро и надолго снять зуд при экземе. К ним относятся:
- Лоратадин (Кларитин, Ломилан);
- Цетиризин (Парлазин, Цетрин, Зиртек).
- антигистамины 1 поколения (Димедрол, Пипольфен, Тавегил, Фенкарол и др.) не утратили свою актуальность в лечении данного заболевания, но ряд недостатков ограничивают их применение в обыденной практике: выраженный седативный эффект, блокада других видов рецепторов, непродолжительное действие, привыкание и др.
- лечение местными антигистаминами (Фенистил гель).
- Стабилизаторы мембран тучных клеток препятствуют дегрануляции базофилов, тем самым устраняют выход гистамина за пределы клетки. Лечение экземы проводится препаратами Кетотифена.
- Глюкокортикоиды – гормональные средства – эффективно помогают снять зуд при экземе за счёт выраженного противовоспалительного и противоаллергического действия. Глюкокортикоиды – аналоги гормонов надпочечников, они подавляют высвобождение гистамина, серотонина лейкоцитами и нервными окончаниями кожи, тормозят миграцию лейкоцитов и рост их численности в очаге экземы.
Для того, чтобы снять зуд при экземе с помощью кортикостероидов, их используют местно (мази, кремы, лосьоны, спреи), и принимают внутрь в виде таблеток или инъекционно.
- мази и кремы наносят на зудящие участки кожи тонким слоем. Для детей мазь наполовину разводят детским кремом. Используют при отсутствии мокнутия;
- спреи с кортикостероидами применяют на мокнущую поверхность;
- таблетки и уколы назначают для купирования острого процесса и при тяжёлом течении заболевания.
- Преднизолон используют несколько дней с постепенным снижением дозы;
- Кенолог, Дипроспан вводят один раз в 2-4 недели.
Современные гормональные средства при зуде
Лекарственное лечение дополняется физиотерапией. Помогают снять зуд при экземе ультрафиолетовое, инфракрасное облучение, гелий-неоновый лазер.
- Местные ванны для рук, ножные ванночки и компрессы из отвара овсяной соломы применяются для купирования зуда в подострой и хронической форме экземы. Их можно применять как у взрослых, так и у детей.
- солому необходимо порезать ножницами на мелкие кусочки;
- 3 столовые ложки соломы погрузить в 1 литр воды;
- готовить отвар на водяной бане 30 минут, остудить, затем отжать;
- взрослым можно применять отвар, охлаждённый в холодильнике, для детей – использовать при комнатной температуре.
Компресс: стерильную марлю погрузить в отвар, и наложить в том месте, где находятся очаги экземы. Через 20 минут снять. Прикладывать компрессы 2 раза в день.
Местные ванны для кистей рук: погрузить руки в отвар на 20 минут, не смывать.
Ножные ванны: погрузить стопы на 20 минут. Для усиления эффекта можно приготовить комбинированный отвар из коры дуба и овса. По 2 ст.л. каждого вида сырья следует залить литром воды, и приготовить их на водяной бане. Остудить и использовать по назначению.
При обширном поражении кожи, полученный овсяный отвар добавляют в воду для принятия общей ванны. Температура воды — 37 градусов, время принятия ванны – 20 минут. Общие ванны противопоказаны при артериальной гипертензии и злокачественных новообразованиях.
- При себорейной экземе волосистой части головы у детей и взрослых используют компресс на настое фиалки трёхцветной, а при остальных видах экземы его принимают внутрь. Приготовление и использование:
- надземную часть растения необходимо высушить и измельчить;
- пол чайной ложки сырья залить одним стаканом кипящей воды;
- 10 минут настоять, профильтровать;
- пить три чашки в день в перерывах между едой;
Для компрессов настой необходимо охладить при комнатной температуре. Если волосы длинные, то настой наносят на очаги экземы стерильным ватно-марлевым тампоном. На короткие волосы накладывают марлевый компресс, обильно смоченный в настое.
Фиалка трёхцветная за счёт содержания ацетилсалициловой кислоты обладает противовоспалительным эффектом, поэтому используется для того, чтобы снять зуд при экземе в острой и подострой её формах. Приём настоя внутрь противопоказан при язве желудка и пониженной свёртываемости крови.
- Листья чёрной смородины также обладают противозудным свойством. Отвар готовится из свежих и высушенных листьев. На одну чашку отвара используют 1 ст.л сушёных или 5 небольших свежих листьев смородины, которые необходимо измельчить. Залить сырьё 250 мл. воды, и прокипятить 5 минут. Отвар употребляют в горячем или тёплом виде. Рекомендуется как взрослым, так и детям при всех формах экземы.
- Выраженным противовоспалительным и противозудным действием обладает мякоть тыквы обыкновенной. Мякоть необходимо прикладывать в том месте, где отсутствует мокнутие. Сперва поражённый очаг накрывают одним слоем стерильной марли, а сверху прикладывают мякоть. Тыкву можно использовать у детей.
- Ягоды черники давно пользуются популярностью при лечении кожных заболеваний. Для того, чтобы снять зуд при экземе с помощью черники, свежие ягоды необходимо отварить 5 минут и остудить. Затем нанести толстый слой ягодной массы на поражённые участки кожи, покрыть их марлей, и перебинтовать. Выдержать полчаса. Использовать ежедневно. Не прикладывать к мокнущей поверхности.
Средства фитотерапии применяются только в подострой и хронической форме экземы. Приготовленные настои и отвары используются только свежеприготовленные во избежание присоединения инфекции в поражённых участках кожи. Перед применением растительных компонентов обязательна консультация врача-дерматолога. Лечение проводить при зуде и курсами по 3 месяца 2-3 раза в течение года.
- необходимо исключить из рациона продукты, которые являются источниками аминокислот-предшественников гистамина и серотонина: клубника, томаты, бананы, шоколад, рыба, колбаса салями, ферментативные сыры, белок куриного яйца, консервы, квашеная капуста;
- кожа при экземе сильно обезвожена, поэтому её необходимо тщательно увлажнять эмолентами (Эмолиум, Локобейз, Мустела Стелатопия, Ла Рош-Позе, Норева и др.);
- не допускать перегревания кожи;
- принимать седативные препараты;
- одежда первого слоя должна быть выполнена из натуральных тканей;
- не рекомендуются шерстяные изделия.
Постоянный кожный зуд снижает качество жизни больного. Но полноценное лечение современными лекарствами, уход за кожей, соблюдение диеты, избегание стрессовых ситуаций в значительной мере помогут снять зуд при экземе.
источник
Экземе подвержены любые возрастные категории, но чаще всего воспалительный процесс возникает в раннем возрасте. Данное заболевание проявляется в виде выраженной симптоматики, главный признак – сильный зуд при экземе на руках. Воспаление может возникнуть на любом участке тела. Что касается причин возникновения, то они в большей степени связаны с аллергическими реакциями и заболеваниями органов и систем. Также стоит отметить, что данное заболевание носит наследственный характер, что еще больше усложняет ситуацию. Как избавиться от зуда, сможете узнать из данной статьи.
Чтобы избавиться от неприятного симптома экземы на руках – зуда, необходимо не просто лечить данное заболевание, но и изменить свой образ жизни. Стоит помнить, что из-за неправильного питания, вредных привычек и неактивного образа жизни у человека возникают проблемы не только с кожными покровами, но и другими системами.
- Каждому человеку, который страдает от экземы, нужно уделить особое внимание гигиене и гигиеническим средствам по уходу за кожей. Лучше отдавать предпочтение не ароматизированным средствам.
- Если часто пользуетесь мылом, покупайте мягкое для кожи, не вызывающее пересыхание и раздражение.
- Лечение экземы на руках и теле также включает правильно подобранное белье и одежда. Нужно чтобы она была из натуральных тканей – хлопка, шелка, бамбука.
- Если зима и холодно, то не стоит отдавать предпочтение рукавицам из шерсти, так как она способна еще больше раздражать воспаленные участки и провоцировать больший зуд.
- Также при экземе кожи рук и всего тела нужно поддерживать прохладу в помещении. Если человеку жарко и отмечается повышенное выделение пота, то это только ухудшает состояние и ситуацию.
- После того как пациент пропотел, рекомендуется ополоснуть кожу от остатков соли, которые могут спровоцировать еще больший зуд и обострение заболевания.
- Лечение воспалительного процесса также подразумевает ограниченное потребление жидкости.
- Что касается воздуха в помещении, то он должен быть постоянно увлажненным. Такая обстановка облегчит неприятную симптоматику.
Если отдаете предпочтение увлажнителям для поддержания необходимого количества влаги в воздухе, то постоянно их чистите, чтобы не давать возможности размножаться грибкам и бактериям.
Также стоит постоянно увлажнять воспаленные участки кожи на руках и ногах, чтобы снять зуд и раздражение, прикладывая к ним влажные компрессы.
Чтобы снять зуд можно участки эпидермиса при экземе намочить в противозудной ванне. Противозудные жидкости можно приобрести в любой аптеке без рецепта либо приготовить самостоятельно.
При данном заболевании необходимо регулярно подстригать ногти, так как они могут повредить и без того воспаленную кожу. Для устранения неприятной симптоматики и самого заболевания нужно выяснить причину и провоцирующие факторы. По возможности стоит составить список факторов, которые провоцируют обострение и избегать их.
Обязательно нужно проводить профилактику заболевания, придерживаться правильного и сбалансированного питания, регулярно посещать специалиста для дополнительного обследования. Также одной из главных причин появления экземы на руках считается стресс, поэтому нужно использовать специальные техники для уменьшения данного раздражающего фактора. Лечение воспаления должно быть надлежащим, качественным.
Чтобы избавиться от раздражения эпидермиса на руках и теле, нужно не только поменять свои привычки и образ жизни, но и воспользоваться медицинской помощью. Лечение экземы включает в себя прием и использование медицинских препаратов, а также проведение специальных процедур.
- Использование увлажняющих средств. Необходимо отдавать предпочтение средствам, которые не способны раздражать кожу и будут немного ее увлажнять. Если лосьона и крема будет недостаточно, то пусть специалист пропишет мазь, отпускаемую по рецепту.
- Если зуд сильный, то нужно принимать пероральные антигистаминные препараты. Эти средства способны облегчить симптомы на некоторое время.
- Использование кортикостероидных кремов и мазей. Способны уменьшить воспаление, сыпь и зуд. Лечение таким способом считается эффективным.
- Иглоукалывание. Помогает снять боль, уменьшить раздражение. Практически не имеет побочных эффектов. Назначается, если другие лекарственные средства были не эффективны.
- При сильном обострение экземы на руках и теле стоит обратить внимание на пероральные кортикостероиды. Употреблять такие средства нужно короткое время, чтобы не возникли побочные эффекты.
В выборе эффективного средства народной медицины поможет специалист, который будет учитывать не только распространенность воспаления, тяжесть заболевания, но и индивидуальные особенности пациента.
В настоящее время выделяют семь эффективных народных средств:
- Солидол.
- Масло зверобоя и черного тмина.
- Горчица.
- Ряска болотная.
- Сосновое масло.
- Креолин.
- Морская соль.
Лечение и его эффективность зависят от таких факторов:
- Правильно установленная причина заболевания. В настоящее время специалисты точно не могут сказать, что именно может вызвать экзему и ее обострение, нужно обязательно проводить тщательное обследование и уделить внимание распространенным провоцирующим факторам: кожным инфекциям, астме, аллергенным продуктам питания, стрессам, потоотделению, вредным привычкам.
- Своевременное распознание воспалительного процесса на руках и теле. Симптоматика может отличаться у каждого человека, но зуд, сухость кожи и высыпания считаются главными признаками.
- Отличие экземы от других болезней. Бывают случаи, когда признаки одного заболевания похожи на симптомы другого. Поэтому при первых проявлениях рекомендуется обратиться к специалисту, который сможет точно поставить диагноз и назначить действенное лечение.
- Своевременное обращение к специалисту. Зуд можно контролировать и самостоятельно, но если ситуация с воспалением и раздражением стала усугубляться не стоит откладывать визит к врачу.
В заключение стоит сказать, что профилактика заболевания считается самым эффективным методом лечения. Необходимо постоянно следить за раздражающими факторами, по возможности избегать их. Также нужно уделить своим привычкам, образу жизни и окружению особенное внимание, так как от их качества зависит обострение заболевания.
Стоит помнить, что экзема может отрицательно отразиться на качестве жизни, а зуд и иная неприятная симптоматика, которую если не устранить, только еще больше усугубляет ситуацию. Самостоятельное лечение может проводиться только после консультации с врачом. Использовать лекарства и мази лучше после назначения. Помните, что альтернативные методы лечения не всегда эффективны, тем более могут конфликтовать с традиционными средствами.
источник