Часто у людей возникает вопрос «экзема это нейродермит?» Ведь оба заболевания довольно похожи. Однако это две разные болезни.
Определить заболевание у больного человека должен специалист. И только он назначает необходимое лечение.
Чтобы понять разницу в этих двух болезнях, стоит более подробно рассмотреть их.
Возникает по разным причинам, но к основным относятся:
- аллергические реакции организма;
- постоянные стрессы, нервные потрясения, затяжные депрессии;
- частый контакт с химическими веществами, например, моющие средства, стиральные порошки;
- работа с вредными веществами без защитных средств;
- наследственный фактор;
- синтетическая одежда и белье.
Однако спровоцировать экзему могут и другие факторы.
Специалисты выделяют несколько форм заболевания:
В зависимости от вида будут проявляться специфические симптомы.
Однако существуют признаки общие для любой формы болезни:
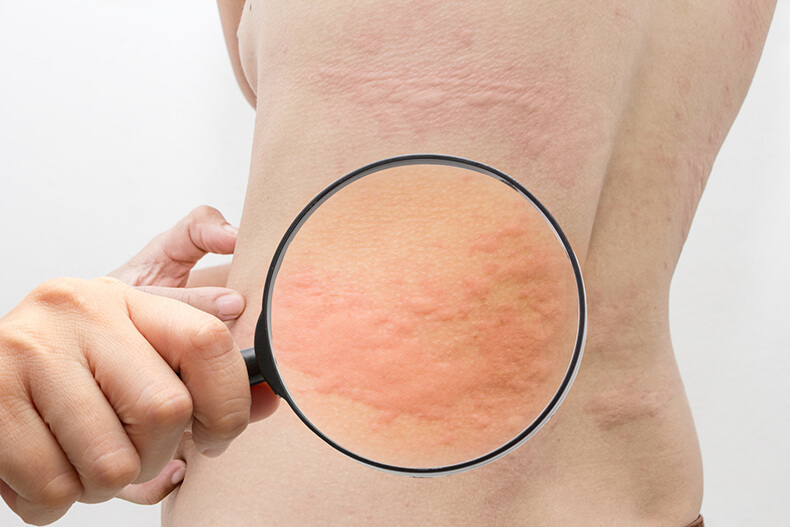
- отек пораженного места,
- появление покраснений на воспаленных участках,
- образование пузырьков, заполненных жидкостью,
- возникновение мокнутия (когда жидкость из пузырьков выходит наружу),
- шелушение кожи, возникновение язвочек.
Кроме того, при этом недуге больной испытывает сильный зуд, который не дает нормально спать и вести обычный образ жизни.
Когда болезнь переходит в стадию заживления, то необходимо обращать внимание на восстановленную кожу. В этот период она еще очень тонкая и подвержена многим повреждениям.
Нужно обращаться с ней очень аккуратно, чтобы не занести инфекцию и тем самым, не спровоцировать повторное заболевание.
Как и нейродермит, данное заболевание неприятное, человек испытывает дискомфорт. Оставлять его без внимания и надеяться, что все пройдет самостоятельно, не стоит.
Терапия болезни включает в себя использование наружных средств – специальных кремов и мазей.
При микробной или грибковой форме болезни и, в запущенном состоянии врачи могут назначать антибиотики и противогрибковые средства, принимаемые внутрь.
Возможно использование народных средств нетрадиционной медицины. Применяя их, можно добиться неплохого результата.
Лечение экземы занимает довольно много времени, поэтому больных людям стоит запастись терпением.
Это заболевание кожи, имеющее хронический характер. Имеет нервно-аллергическую природу.
В отличие от экземы, для него характерна сезонность. Чаще всего это заболевание диагностируют у детей.
Причин возникновения болезни достаточно:
- предрасположенность к аллергическим реакциям, передающаяся по наследству;
- нарушения в работе нервной системы;
- физическое и умственное перенапряжение;
- некоторые лекарственные препараты;
- хронические инфекционные заболевания;
- интоксикация организма;
- неправильное питание и болезни пищеварительного тракта.
Спровоцировать развитие нейродермита может детская экзема.
Специалисты выделяют несколько форм с определенными признаками:
- Диффузный . Самая распространенная форма, может появиться на любой части тела.
- Ограниченный . В этом случае сыпь образуется на определенной территории кожи и не распространяется за ее границы.
- Атопический . Поражает довольно обширные участки.
- Гипертрофический . Воспаления появляются в паховой области.
- Линейный . Поражает сгибы конечностей.
- Фолликулярный . Диагностируют на участках кожи с волосяным покровом.
Существуют и общие признаки, характерные для этого заболевания:
- Основным из них является сильнейший зуд. Появляется он еще до того, как станут заметны повреждения кожи. К вечеру становится сильнее.
- Кожа краснеет, заметно появление мелких узелков. Помимо того, она становится очень сухой.
- Появляются шелушения, корочки, которые могут отпадать.
- У человека возникает раздражение, нервозность из-за постоянного зуда.
- Может пропадать аппетит.
- При попадании влаги на воспаленные участки человек может испытывать болезненные ощущения.
- Могут быть и другие симптомы в зависимости от человека.
- Лечение заболевания довольно длительное.
Группу нейродермитов с общими признаками относят к зудящим аллергическим дерматозам. Одним из таких заболеваний является атопический вид болезни.
У этой болезни, как правило, аллергическая природа.
Поэтому все признаки соответствуют проявлению аллергии:
- покраснение кожи,
- нестерпимый зуд,
- появление уплотнений на коже,
- сухость и шелушение.
Кожа при этой болезни может быть настолько сухой, что самопроизвольно могут появляться трещинки.
Атопический нейродермит разделяют на три вида:
- Младенческий . Чаще всего возникает при аллергических реакциях ребенка на коровье молоко или искусственные смеси. Называют это вид диатезом.
- Детский . В этом случае можно говорить об аллергии на какие-либо продукты питания, пыльцу, шерсть.
- Взрослый . Схож с детской формой, возможно развитие диффузной формы заболевания.
Кстати, с этим заболеванием могут проявляться и другие, например, бронхиальная астма.
Лечение этого недуга довольно долгое. Периоды ремиссии будут сменяться обострениями. Однако нет ничего невозможного.
- Прием антигистаминных медикаментов. Так как природа заболевания чаще всего аллергическая, то необходимо снять эти проявления.
- Избегание контактов с вещью, вызывающей аллергию.
- Использование различных наружных мазей для кожи. Они помогут снять воспаление, зуд и ускорят выздоровление.
- Прием успокоительных средств.
Кроме того, стоит пересмотреть полностью весь рацион. Необходимо исключить из еды все продукты, которые могут спровоцировать появление аллергии.
Стоит посоветоваться с диетологом и подобрать подходящую диету.
Как видно это довольны схожие заболевания, однако существуют и определенные различия.
Именно поэтому ставить диагноз и назначать лекарственные средства должен только врач. Самолечение в этих случаях недопустимо.
источник
Многие кожные болезни протекают со схожими симптомами, что затрудняет диагностику и выбор правильного лечения. В частности, такими похожими патологиями являются дерматит и экзема. Оба эти заболевания характеризуются влажными высыпаниями с зудом, пузырьками и корочками, оба развиваются вследствие действия раздражающих факторов. И всё же это две разные нозологии. В чем же отличие экземы от дерматита? Почему эти два состояния выделяют в две разные болезни?
Экзема – это воспалительное заболевание кожи, проявляющееся зудящими влажными высыпаниями. Оно возникает под действием различных раздражающих факторов на фоне предрасположенности, сформировавшейся в результате изменений в иммунной системе. Вследствие этого организм начинает аномально реагировать на действие раздражителей, что клинически проявляется высыпаниями на коже.
Классификация и виды экземы:
- истинная;
- профессиональная;
- микробная;
- грибковая;
- варикозная;
- себорейная.
В начале болезни на коже отмечается локальное покраснение и отечность. Затем появляются пузырьки с серозным содержимым. Они лопаются, жидкость вытекает и формирует мокнущую поверхность с трещинками. Спустя время пораженные очаги подсыхают с образованием корочек, после отшелушивания которых остается здоровая кожа. Но параллельно могут появляться новые высыпания, затягивая течение экземы. А если ее не лечить, болезнь перейдет в хроническую форму с частыми рецидивами в виде новых эпизодов заболевания. Кожа при этом постепенно утолщается, шелушится и даже в периоды ремиссии не выглядит так, как прежде.
Дерматит тоже представляет собой воспалительное заболевание кожи. Чаще всего это острая реакция на воздействие какого-либо раздражающего фактора, наружного (экзогенного) или внутреннего (эндогенного).
К экзогенным раздражителям относят:
- различные химические вещества (косметику, бытовую химию и др.);
- солнце;
- мороз;
- контакт с одеждой, обувью, украшениями;
- пыльцу растений;
- шерсть животных;
- лекарственные препараты;
- вакцины при прививках;
- укусы насекомых;
- продукты питания и др.
- различные заболевания;
- стресс;
- переутомление;
- инфекционные и грибковые болезни;
- очаги хронических инфекций и др.
Дерматит обычно является острой патологией и проходит в результате лечения. В хроническую форму переходит редко, исключение – атопический дерматит.
- аллергический;
- контактный;
- атопический;
- нейродермит;
- инфекционный;
- грибковый;
- себорейный.
Высыпания при этом заболевании могут носить различный характер – быть влажными или сухими, с пузырьками или папулами, с трещинками или корочками и т. д. Практически всегда они сопровождаются зудом.
Как уже было сказано выше, экземе свойственно хроническое течение, в то время как дерматит протекает преимущественно остро. Это главное, чем отличается экзема от дерматита.
Еще одно важное отличие – в механизме развития заболеваний. Дерматит вызывают непосредственно раздражающие факторы. Для возникновения экземы необходимы изменения в иммунной системе, которые провоцируют извращенную реактивность кожи.
Высыпания при этих двух заболеваниях могут быть очень похожи. Но экзему отличает наличие ложного полиморфизма – одновременное присутствие различных элементов сыпи в очагах поражения. При дерматите происходит постепенная эволюция высыпаний и явлений полиморфизма практически никогда не наблюдается.
Атопический дерматит и экзема имеют много сходств в своих проявлениях и механизмах развития. Основные различия кроются в возрасте больных – экземе больше подвержены взрослые люди, атопическому дерматиту – дети. Высыпания тоже различаются – в первом случае процесс носит влажный характер, во втором – сухой без пузырьков. Нередко атопический дерматит в детстве приводит к развитию истинной экземы у взрослых.
В большинстве случаев аллергический дерматит и экзема сильно различаются. Несмотря на то, что одни и те же аллергены могут вызвать оба этих заболевания. В случае дерматита имеется четкая связь между его возникновением и контактом с пыльцой растений, шерстью животных, употреблением определенных продуктов питания и др. Высыпания сопровождаются сильным зудом, обычно сухие, без мокнущего процесса. Параллельно наблюдается слезотечение, чихание и ринит.
При экземе данные о контакте с аллергенами удается выявить не всегда. Высыпания влажные, с пузырьками и трещинками, со временем переходят в сухую сыпь с корочками. Сопутствующих симптомов со стороны глаз и носа нет.
Контактный дерматит спутать с экземой сложно. При этом заболевании высыпания локализуются строго в месте соприкосновения с раздражающим фактором и появляются почти сразу после контакта с ним. Сыпь представляет собой отечные гиперемированные пятна, без пузырьков и мокнутия, с четкими границами.
При экземе наблюдаются пузырьки и мокнутие, переходящие в сухие корочки. Зона высыпаний может локализоваться в любом месте, независимо от контакта с раздражающими веществами и аллергенами.
Наглядно в чем разница кожных проявлений при этих двух патологиях можно увидеть на фото.
При устранении воздействия аллергена при контактном дерматите выздоровление наступает самопроизвольно. Экзема же требует длительного лечения. Это еще одно отличие этих двух заболеваний.
Нейродермит тоже развивается при изменениях в системе реактивности организма. Причиной этому служат аллергенный и неврогенные факторы. Это заболевание часто сопровождается нарушениями в балансе симпатической и парасимпатической систем, что проявляется вегетососудистой дистонией.
Высыпания при нейродермите схожи с таковыми при экземе и также сопровождаются сильным зудом, который усиливается по ночам (при экземе этого нет). Но в сыпи могут отмечаться элементы, несвойственные экземе – узелки, папулы, застойная эритема и др. Параллельно наблюдаются раздражительность, беспокойство, нарушения сна, потеря веса. Поэтому налицо неврогенные причины заболевания.
Клинические проявления, причины и лечение себорейного дерматита и экземы очень схожие. Чаще всего экзематозные высыпания при этом виде болезни появляются после манифестации дерматита как его осложнение. На течение заболевания оказывают заметное влияние характер питания, состояние гормональной и нервной системы.
Сыпь может носить как сухой, так и влажный (жирный) характер. От этого зависит цвет корочек и выраженность шелушения.
Единственная разница этих двух патологий в том, что дерматит провоцирует именно нарушение секреции сальных желез. При развитии экземы есть еще и воспалительная реакция со стороны кожи вследствие ее нарушенной реактивности. Но клинически при этом никаких отличий нет, и лечение этих двух болезней тоже схожее.
Инфекционный дерматит, как правило, является одним из симптомов различных инфекционных заболеваний – кори, краснухи, скарлатины, ветрянки и др. Характер высыпаний зависит от вида инфекции, вызвавшей патологию. Сыпь может проявляться папулами, везикулами, пятнами, геморрагиями и др. Зудом сопровождается не всегда.
Глубокие поражения кожи развиваются при заражении стрептококком и стафилококком. При этом на кожных покровах обнаруживаются болезненные пустулы разных размеров (вплоть до фурункулов или карбункулов). Течение острое, в хроническую форму не переходит.
Микробная экзема чаще всего встречается как осложнение других видов экзем, но может быть и первичным заболеванием. От классического течения экзематозные высыпания в этом случае отличаются своим гнойным характером – содержимое пузырьков мутное, мокнущая поверхность с гнойным отделяемым, корочки желтые, грязно-желтые, серые или с желто-зеленым оттенком. Сопровождаются зудом и болезненностью. Течение микробной экземы может быть острым или хроническим, что, в первую очередь, зависит от своевременности лечения.
Характер сыпи – это главное, чем дерматит отличается от экземы при инфекционном процессе.
Грибковая экзема редко бывает самостоятельным заболеванием, чаще возникает как осложнение другого экзематозного процесса. Грибковый дерматит развивается как первичная патология на любом участке кожи или слизистых, если есть их механические повреждения и ослаблены защитные силы организма. Больше всего заражению грибами подвержены кисти рук и стопы ног, также в процесс могут вовлекаться ногти. Это зоны типичной локализации. Но заболевание может возникнуть на любом участке кожи.
При грибковом дерматите высыпания чаще сухие, с корочками и шелушением. Экзема грибковой этиологии характеризуется мокнущим процессом с мутным отделяемым и корками грязного цвета. Точную природу поражения можно установить только при соскобе и выявлении в нем грибов и их спор.
Дерматит и экзема – очень схожие заболевания с тонкой гранью между ними. Отличить одно от другого и назначить правильное лечение сможет только специалист – дерматовенеролог. Не стоит испытывать судьбу и пытать решить самостоятельно, с какой именно патологией вам пришлось столкнуться. Доверьтесь врачу, с его помощью у вас будет больше шансов сохранить здоровье и красоту вашей кожи на долгие годы.
источник
Поскольку лечение атопического дерматита долгое и требует системного подхода, желательно довериться одному лечащему врачу и наблюдаться у него как можно более длительное время. Только в этом случае врач получит возможность выявить все тонкости заболевания и, в зависимости от реакции пациента, подобрать наиболее подходящий метод лечения. От больного же во многом зависит успех лечения, требующего терпения, пунктуальности и последовательности.
У каждого человека иногда возникает зуд. Почешешь – и он проходит. Если же не проходит, становится нестерпимым, досаждает так, что человек теряет комфорт и свободу, можно предполагать нейродермит. Нейродермит и атопический дерматит – это два названия одной и той же болезни, возникающей, как правило, в раннем детстве, порой даже в пренатальный период, то есть еще до рождения.
Атопический – от слова атопика, что значит аллергизация организма. Отчего она возникает? В 60–80 % случаев это наследственный фактор. Основа этой болезни – аллергическая реакция, зависящая от состояния нервной и эндокринной систем. Аллергический диатез у ребенка, токсикоз у матери в период беременности, а также угроза ее срыва – все это может вызвать атопику. Если мать, вынашивая ребенка, съедает что-то, содержащее аллергены, например, ест клубнику, она может заложить ребенку болезнь.
Перенесенные во время беременности инфекционные заболевания, прием медикаментов, прежде всего антибиотиков, но вместе с тем и прием витаминов – все это может спровоцировать аллергическую реакцию у ребенка и, как следствие, вызвать атопический дерматит. Сейчас существует много биологически активных добавок, способных вызвать аллергическую реакцию у матери и передать ее плоду. И тогда ребенок рождается, имея уже первую стадию болезни.
На течении нейродермита сказывается также функционирование желудочно-кишечного тракта. Эта многофакторная зависимость затрудняет лечение. По той же причине усилий одного только лечащего врача-дерматолога бывает недостаточно – образ жизни пациента, его понимание происходящего и встречные усилия, направленные на победу над сложным недугом, порой оказываются решающими.
Поскольку лечение атопического дерматита долгое и требует системного подхода, желательно довериться одному лечащему врачу и наблюдаться у него как можно более длительное время. Только в этом случае врач получит возможность выявить все тонкости заболевания и, в зависимости от реакции пациента, подобрать наиболее подходящий метод лечения. От больного же во многом зависит успех лечения, требующего терпения, пунктуальности и последовательности.
Поскольку природа заболевания аллергическая, а аллергия, как известно, зачастую провоцируется потребляемой пищей, для достижения успеха огромную роль играет диета. Суть диеты при атопическом дерматите состоит в том, что приходится исключать из пищи острое и соленое, а также белки, которые легко усваиваются организмом. Это, прежде всего, куриное мясо, яйца, рыба, молоко, все жареное, копченое и консервированное, мед, шоколад, кофе, какао, орехи, сладкие ягоды и фрукты.
Беременные женщины, а впоследствии и дети, рожденные с заболеванием нейродермитом, не должны употреблять в пищу некоторые продукты.
Первое – это, как ни странно, настоящее парное коровье молоко, которое принято считать качественным и полезным. Содержащийся в молоке белок – сильный аллерген. Если уж пить коровье молоко, то его следует разводить водой в пропорции 1:2, кипятить и лишь затем готовить на таком молоке каши.
Картошка, выращиваемая в деревне, – очень хорошая, слишком хорошая для беременных и младенцев. Ее необходимо целые сутки вымачивать в воде, прежде чем приготовить пюре; воду, содержащую крахмал, сливают.
Сильный аллерген содержится в яичном белке, его тоже не следует есть будущей матери и родившемуся ребенку, желток при этом такой угрозы не несет.
Если женщина сама страдает кожными заболеваниями, она знает диету. Нарушая ее, она подвергает опасности себя. Но, забеременев, она подставляет под удар болезни и своего ребенка.
Другой фактор, помогающий избежать аллергии, – есть в разумных пределах. Ну, хочется беременной женщине апельсин – пусть съест дольку, но не больше. 1 апельсин в неделю – предел. Клубнику – 1–2 ягодки, но не целый стакан.
Недопустимы запоры, закономерно приводящие к обострениям заболевания. Поэтому нормализация работы кишечника – основа профилактики обострений данного кожного заболевания. При этом слабительные средства нельзя считать подходящей мерой. Лучше привыкнуть к регулярным разгрузочным дням: к примеру, раз в неделю суточный рацион может быть сведен к полкило яблок и 0,5 л кефира в течение дня.
Чем коварен нейродермит: это не только проблемы, связанные с кожей, не только аллергия, но и слабая иммунная система, снижение иммуноглобулина, из-за чего возможны многие другие заболевания. Спусковым крючком обострения нейродермита может стать любая инфекция, например, вирус гриппа.
Надо помнить, что нейродермит – это заболевание не только самой кожи, но и нервной системы, и желудочно-кишечного тракта. Эта триада присутствует у всех больных. Поэтому дерматолог, констатировав у пациента атопический дерматит, направляет его на обследование к невропатологу и гастроэнтерологу. Ему назначают ультразвуковую диагностику, выясняют, нет ли холецистита, дискинезиии желчевыводящих путей.
Дети с нейродермитом бывают плаксивы, раздражительны, вспыльчивы – это явные признаки расстройства нервной системы, неврозоподобного синдрома, вызванного проблемами вегетативной системы. Когда таким больным назначают седативные, то есть успокаивающие препараты, вместе с налаживанием работы нервной системы ослабевают и кожные проявления болезни.
Нейродермит может проявляться на коже вокруг рта, вокруг анального отверстия, на наружных половых органах, на внутренних поверхностях бедер, в локтевых и коленных складках, где наблюдаются неправильной формы красноватые пятна, утолщения и исчерченность, а также кожные наросты, испещренные бороздами. После расчесов появляются корки, струпья, похожие на ихтиоз, глубокие сухие морщины под глазами, возле рта. Ребенок, больной нейродермитом, порой выглядит, как старик.
Летом, при солнечном свете, бывает ремиссия заболевания, осенью и зимой – обострения.
Нейродермит тактически лечится неплохо. При соблюдении антиаллергической диеты, гигиены и использовании необходимых препаратов больной может вести обычную жизнь.
Для успокоения зуда необходимы антигистаминные (антиаллергические) и седативные (успокоительные) препараты.
Страдающим диффузным нейродермитом хорошо помогает деготь (в деревнях он есть, в городах можно приобрести в аптеках пасту Ласара, в состав которой входит деготь).
Современные препараты на основе салициловой мази имеют то преимущество, что не содержат фтора, вызывающего и привыкание, и последующее обострение, и даже атрофию кожи.
Без антигистаминных препаратов вылечить атопический дерматит невозможно. Когда обострение снимается, переходят на 2 %-ную салициловую мазь.
Кроме того, больным назначают витамины А, Д и Е и ультрафиолетовое облучение. Физиотерапевты назначают морские солевые ванны. Лучше, конечно, на приморских курортах: Маце-ста, Анапа, где работают специалисты высокого класса и лечат нейродермит десятилетиями. Тем, кто не имеет возможности поехать к морю, стоит поискать в аптеках соль Мертвого моря и косметические кремы израильского производства.
Отвар овса при атопическом дерматите. Больным атопическим дерматитом показано пить отвар овса (2–3 столовые ложки овса кипятят в стакане воды 15–20 минут, немного доливая по мере выкипания воды, так чтобы оставался примерно стакан; пьют по полстакана 2–3 раза в день около месяца). Также полезны легкий отвар лимона – по 1 чайной ложке в день – или яблочный уксус (такая же дозировка).
Ванны с ромашкой. Очень полезны ванны из череды и ромашки. Готовят их так. Покупают в аптеке травы – обычно берут расфасованные в брикеты (для ребенка: один брикет череды и один ромашки; для взрослого: по три брикета) – кладут в литровую банку, заливают стаканом кипятка и накрывают на 30–40 минут. Образуется темный раствор, который выливают в ванну (1 л на детскую ванночку), следя, чтобы цвет жидкости не был слишком темным и не пересушивал кожу.
Вот как народные целители борются с сухостью кожи – одним из проявлений обострения нейродермита: 2–3 столовые ложки овсяных или пшеничных хлопьев заливают 1 л горячего молока (добавлю от себя, в соответствии со сказанным выше: молока, ку пленного в магазине, а не домашнего, аллергенного) и полученную массу накладывают на пораженные участки кожи, держат 15–20 минут; после снятия промывают теплой водой, затем наносят питательный жирный крем. Лучше наши проверенные «Янтарь», «Люкс», «Утро», «Вечер». Этот рецепт пригоден для людей после 30 лет, которые не хотят использовать гормональные кремы.
Еще одно народное средство. Смолоть в кофемолке сухие листья мяты, залить 2 столовые ложки порошка таким количеством воды (комнатной температуры), чтобы получилась кашица, подогреть ее до 60–70 °C, остудить и наложить на лицо. Накрыть сверху мягкой тканью с прорезями для глаз, носа и рта, на закрытые глаза положить смоченные в полученном теплом растворе ватные тампоны, подержать 15–20 минут и смыть теплой кипяченой водой. Такие маски хорошо делать раз в неделю.
Сухую кожу на локтевых и коленных сгибах разглаживают с помощью хвойных ванн: в ванне растворяют 50 мл экстракта хвои и полкило картофельного крахмала, ванну принимают при температуре 35–37 °C в течение 15–20 минут.
Эта ванна чередуется с солевой. Но, подчеркиваю, только в периоды ремиссии. В периоды обострения ванны недопустимы.
Остается добавить, что атопический дерматит – один из факторов преждевременного старения. Двадцатилетний больной с сухой потрескавшейся кожей и глубокими морщинами выглядит порой, как старик. Поэтому своевременное и настойчивое лечение этой болезни в то же время отодвигает обидную для человека раннюю старость.
При атопическом дерматите немаловажно, как и чем человек моет кожу. Шелушащуюся кожу, на которой, кроме того, возникают трещины, не следует мыть часто. Поэтому такие обычные удовольствия, как ванна или бассейн, придется ограничить. Различные сорта мыла и шампуней, которыми пользуются здоровые люди, в данном случае непригодны. Придется довольствоваться единственным сортом мыла: давно определено, что при данном заболевании это только детское мыло – благо оно недорогое и сейчас общедоступно. Чтобы вода не подсушивала кожу усугубляя недуг, принимая ванну в нее желательно добавлять соду или крахмал.
Смягчает сухость кожи нутряное свиное сало, прокипяченное на водяной бане с одной разрезанной на части головкой очищенного репчатого лука и остуженное, – получившимся кремом намазывают раздраженные участки кожи.
При сухости и шелушении кожи залейте полулитровую банку, заполненную лепестками роз, растительным маслом, в течение 20–30 минут нагревайте на водяной бане, пока лепестки не обесцветятся. Полученным средством протирайте кожу после душа.
Для этой же цели очень хороша так называемая ванна Клеопатры. Непонятно, при чем здесь египетская царица, вряд ли, судя по ее легендарной красоте, страдавшая нейродермитом, но такое уж название закрепилось в истории.
Ванна Клеопатры – это заполненная водой на три четверти объема обычная домашняя ванна, в которую добавляют специально приготовленную эмульсию. Литр молока смешивают с 0,5 стакана оливкового масла и взбивают миксером. Четверть часа в такой ванне раз в неделю – и сухость кожи будет значительно ниже.
Ванны с добавлением березовых ветвей, календулы, мяты, фиалки, мать-и-мачехи, подорожника, калины, листьев смородины – только не всех сразу, а по очереди – будут также очень полезны.
Замечательна хвойная ванна: 150–200 г сосновых иголок кипятят около получаса на медленном огне, настаивают 3 часа, процеживают и настой выливают в ванну.
Как правило, у больных атопическим дерматитом летом наблюдается улучшение состояния или даже полная ремиссия. Солнце и морской климат весьма этому способствуют. Чем дольше удается пробыть больному на солнце, возле моря или в горах на высоте более 2 км, тем дольше не наступит обострение.
Однако во всем нужна мера, благоразумие и знания. Скажем, витамин А, действительно, необходимый нашему организму, может нанести вред при его бездумном применении без врачебного контроля. Так случилось с одной пациенткой, которая сама себе «назначила» лекарство и длительное время соблюдала это безграмотное самолечение. Дерматиту нее остался – в отличие от волос на голове.
Вообще же, это хроническое кожное заболевание с трудом поддается лечению, но рано или поздно оно уходит. Разумеется, чем грамотней и точнее следует больной предписаниям врача и разумным рекомендациям по здоровому образу жизни, тем этот срок может оказаться короче.
Загустевшей в холодильнике козьей кровью густо смазывают пораженные участки кожи, 2–3 раза в день, из них 1 раз перед сном. Смазка кровью может сочетаться с приемом других препаратов.
Больше всего донимает человека при нейродермите кожный зуд. Он беспокоит днем и ночью, причем ночью, когда кора головного мозга отдыхает, а вегетативная нервная система продолжает работать, зуд особенно нестерпим. Даже если больному удается заснуть, он часто машинально продолжает расчесывать воспаленные места и просыпается с кровавыми расчесами. Больше всего страдают особо тонкие места: шея, сгибы локтей и подколенные ямки. Из-за расчесывания часто возникает вторичное инфицирование, приводящее к нагноению.
Кожные заболевания успешнее излечиваются на фоне создания внутри организма кислой среды, для чего следует пить рассол квашеной капусты: по 30–50 г 1–3 раза в день за 20–30 минут до еды или через час после приема пищи.
Болезни кожи требуют достаточно длительного, кропотливого лечения, никак не меньше 2–3 недель. Что тибетские врачи рекомендуют при нейродермите – окуривание мест наибольшей концентрации кожных поражений полынными сигарами, распространенными в восточной медицине. Зажженной сигарой следует в течение 5–10 минут водить над зоной раздражения на расстоянии 1,5–2 см. Должно ощущаться легкое жжение, покраснение кожи при этом усиливается.
Перед окуриванием кожи вокруг каждого пораженного участка хорошо сделать массаж – надавливание пальцами. Оно должно быть чувствительным и даже немного болезненным. Хотя бы 2–3 минуты массажа сделают дальнейшее окуривание сигарой более эффективным.
Кроме очагов кожных воспалений, прижигания полынной сигарой необходимо делать возле седьмого шейного позвонка – места концентрации нервных узлов, регулирующих деятельность сердца, нервной системы и многих органов.
Помимо прижигания, нейродермит (как, кстати, и фотодерматоз, или детская почесуха, экзема, пересыхание и шелушение кожи на лице, в ушах, в носу, растрескивание губ и кожи вокруг ногтей, иссушение кожи рук) хорошо подлечивается с помощью такого распространенного в Азии, а у нас в России – за Уралом средства, как нутряной медвежий жир. Светлым, жидковатым жиром смазывают перед сном пораженные участки кожи. Медвежьим жиром успешно выводят, регулярно их смазывая, бородавки.
На пораженные участки кожи хорошо также прикладывать капустный лист, обмотав который, можно оставить его на всю ночь.
Кожный зуд успешно снимается прикладыванием сырого тертого картофеля – на 10–30 минут ежедневно или через день, в зависимости от самочувствия. У детей улучшение обычно наступает быстрей, у взрослых несколько медленней.
Экзему, как и нейродермит, успешно лечат, принимая отвар из следующей смеси трав:
- • листья крапивы – 10 г,
- • душица – 10 г,
- • череда – 15 г,
- • цветы фиалки – 10 г,
- • цветы ромашки – 10 г,
- • тимьян ползучий – 10 г,
- • хвощ полевой – 10 г,
- • корень валерианы – 15 г,
- • солодка – 10 г.
Эту смесь заливают 1 стаканом кипятка и варят на водяной бане в течение 15 минут. После процеживания отвар пьют по 1/2 (дети) или 1 столовой ложки 3 раза в день.
Экзема – зудящее воспалительное заболевание кожи нервно-аллергической природы, одно из самых распространенных: до 30 % дерматологических больных обращаются к врачам именно с экземой. Имеет тенденцию возвращаться вновь даже после успешно проведенного лечения.
Слово «экзема» известно человечеству давно и обозначает сходство экзематозной кожи с поверхностью кипящей воды (от греческого «eczeo» – вскипаю).
В целом экзему в настоящее время рассматривают как состояние повышенной реактивности: один и тот же внутренний или внешний раздражитель у больного экземой вызывает воспалительную реакцию кожи, в то время как кожа здорового человека оказывается устойчивой к этому раздражителю.
Главная причина повышенной реактивности при экземе – наследственная к ней предрасположенность, которая может реализоваться на любом жизненном этапе от младенческого до старческого, правда, обычно это происходит в молодом, работоспособном возрасте. Чаще всего экзема поражает лицо и верхние конечности.
Разрешающими или провоцирующими факторами выступают как разнообразные контактные раздражители (химические вещества, физические воздействия), так и попадающие внутрь организма пищевые продукты, медикаменты и вдыхаемые раздражители. Кроме того, существенную роль играет функциональное состояние различных систем организма, в первую очередь нервной системы. Частые стрессы могут спровоцировать экзему. Поэтому больному необходимы успокаивающие и нормализующие деятельность нервной системы препараты.
С точки зрения клинических проявлений и течения, экзема характеризуется многообразием форм и вариантов.
Однако при любой форме развитие экзематозного процесса в коже реализуется принципиально по единой схеме, складывающейся из шести последовательных стадий: покраснение, узелки, пузырьки, мокнутие, корки, шелушение и выздоровление.
Каким бы ни было развитие экземы, субъективный симптом всегда одинаков и ярок – зуд, интенсивность которого особенно возрастает в стадии мокнутия.
По длительности и течению различают экзему острую (до 2 месяцев), подострую (от 2 до 6 месяцев) и хроническую (свыше 6 месяцев).
При острой истинной экземе очаговая поверхность отекает и краснеет. На ней можно видеть много мелких пузырьков, выделяющих серозную жидкость. Зуд и жжение определяют остроту данной фазы заболевания.
При подострой истинной экземе очаги поражения имеют синюшно-розовый цвет и умеренную отечность, зуд и жжение несколько ослабевают, но болезнь длится до полугода.
Подострая и хроническая экзема, в отличие от острой, отличается более спокойным течением с умеренно выраженной отечностью. На этом фоне, однако, время от времени могут наблюдаться обострения.
Основные разновидности экземы: истинная, профессиональная, микробная и себорейная.
При профессиональной экземе очаги воспаления в основном локализуется на кистях, предплечьях, шее, а ее причиной является определенный профессиональный аллерген.
При микробной экземе воспаления локализуются преимущественно в конечностях, вокруг ран, язв и свищей. Ее причина – бактериальные и грибковые поражения кожи. Очаги микробной экземы имеют четкую границу.
Лечение экземы осуществляется с соблюдением принципов, главные из которых – комплексность и индивидуальный характер. В самом широком смысле комплексность подразумевает следующие обязательные компоненты лечения: режим, диета, лечение сопутствующих заболеваний, согласованные между собой общее и местное лечение и физиотерапия.
В острой фазе недопустимы водные процедуры и вообще любой контакт больного с водой, мылом, стиральным порошком. Одежду следует носить из натуральных волокон, не раздражая кожу синтетикой. Во избежание расчесов ногти надо тщательно обстригать.
Местная терапия экземы зависит от стадии процесса и индивидуального подбора конкретных наружных средств.
В наиболее острой стадии при наличии мок-нутия самыми действенными оказываются охлаждающие примочки (борная, с азотнокислым серебром, фурацилином, охлажденные растительные отвары). При их правильном применении мокнутие быстро прекращается, и примочки уступают место взбалтываемым взвесям и пастам.
При дальнейшем стихании воспалительных явлений и переходе процесса в подострую фазу выражающуюся инфильтрацией, сухостью и шелушением, более эффективным становятся мази и кремы. Композиционно пасты, мази и кремы могут содержать различные лечебные компоненты (деготь, нафталан, борная кислота, дерматол, сера), а их подбор и концентрация зависят не только от клинических проявлений, но и в большой степени от индивидуальной чувствительности больного.
Особо следует остановиться на гормональных мазях и кремах. Обладая выраженным противовоспалительным и противозудным действием и хорошей переносимостью, они весьма эффективны и особенно удобны для применения в амбулаторной практике. Их можно назначать практически на всех стадиях болезни. Однако длительное их применение может привести к стероидной зависимости и возрастанию риска вторичной инфекции.
Лечение экземы начинают, аккуратно отделяя корки с пораженных мест при помощи кипяченого растительного масла, после чего применяют мазь.
Наружное лечение окажется успешным, если применять примочки из перекиси водорода, а также кальций и аскорбиновую кислоту.
Эффективным бывает фитолечение экземы с использованием лекарственных сборов, например такого: смешивают 3 части травы тысячелистника, столько же полевого хвоща, столько же травы зверобоя продырявленного, 2 части кукурузных рылец, столько же ягод и хвои можжевельника, столько же листьев подорожника, столько же крапивы двудомной, столько же шалфея и одну часть горькой полыни.
Неполную столовую ложку этого сбора заливают стаканом воды, кипятят 15–20 минут на водяной бане, охлаждают, процеживают и доливают кипяченой водой до первоначального объема.
Пьют за полчаса до еды по 1/4 – 1/3 стакана 3 раза в день. Продолжительность лечебного курса – 3–4 месяца, после чего двухнедельный перерыв, сбор заменяют другим и повторяют лечение.
Даже если наступает улучшение (а его можно ожидать уже через 2–3 недели), лечение растительными сборами необходимо продолжать в течение хотя бы года.
Вот рецепт другого фитосбора: 4 части сушеницы болотной, столько же листьев лесной земляники, 2 части листьев черной смородины, столько же листьев повислой березы, столько же травы трехцветной фиалки, столько же цветков календулы и 1 часть чистотела. 2 столовые ложки этого сбора кипятят 15–20 минут на водяной бане, охлаждают, процеживают и добавляют кипяченую воду до восстановления первоначального объема. Пьют за полчаса до еды по полстакана 3 раза в день.
Наружное лечение заключается в регулярных обмываниях очагов поражения и примочках. 2 столовые ложки измельченного корня лопуха кладут в термос, заливают 2 стаканами кипятка и оставляют на ночь. Утром процеживают и аккуратно, с помощью ватного тампона, приступают к обмываниям. Примочки производят сложенной несколько раз стерильной марлей, которую смачивают приготовленным настоем, отжимают и прикладывают к очагу воспаления. Марлю по мере высыхания смачивают настоем, не убирая его с кожи, а каждые 3–4 часа сменяют.
Лечебные ванны делают, добавляя в воду специально приготовленный состав. Рецептов может быть много. Вот один из них: 2 столовые ложки измельченных корней чистотела заливают водой, настаивают 2 часа и кипятят 15–20 минут, процеживают и добавляют в ванну. Принимать ее лучше перед сном в течение четверти часа. Лечебный курс состоит из 10 ванн.
Из проверенных народных методов лечения экземы можно посоветовать прикладывать к очагам воспаления растертую лесную землянику.
Диета при заболевании основывается на кисломолочных и растительных продуктах, исключаются алкоголь, острые и соленые блюда, копчености, шоколад, цитрусовые.
Профилактика экземы проводится на основе диспансерного учета и наблюдения. Несмотря на хроническое, иногда длительное течение экземы, прогноз ее в целом благоприятный и в большинстве случаев наблюдается спонтанное прекращение без возвращения заболевания.
Приготовьте травяной сбор: в равных частях смешайте цветы календулы, череду, траву одуванчика, подмаренник и полынь, 3 столовые ложки на 1 л воды. Подержать на водяной бане 15–20 минут, остудить, процедить. Принимать 6 раз в день по 3 столовые ложки. Тот же настой используют для ванн: 10 столовых ложек травяного сбора заливают 5 л кипятка.
Мазь на сливочном масле готовят так: к 4 чайным ложкам масла добавляют растертый в порошок травяной сбор – в равных дозах цветки лопуха, ромашки, трава кипрея, в удвоенных дозах трава мяты, листья черники, березы, сушеные ягоды лесной земляники и черной смородины, овсяной соломы, в утроенных дозах трава хвоща и цветы цикория, затем эту смесь взбивают миксером до получения однородной массы. Из этого же травяного сбора готовят настойку: 3 столовые ложки сбора залить 6 стаканами кипятка, настаивать 3 часа, процедить, пить по 3 столовые ложки 7 раз в день.
Очень эффективно помогают компрессы из свежих ягод. По 3 столовые ложки смородины, черники и лесной земляники и 2 столовые ложки измельченных молодых побегов козьей ивы растереть, нанести на марлю и приложить к воспаленному месту.опубликовано econet.ru.
Савелий Кашницкий «Лечение более чем 100 болезней методами восточной медицины»
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Понравилась статья? Тогда поддержи нас, жми:
источник
Атопическая экзема проявляется поражением кожных покровов воспалительным процессом, вызванным длительным воздействием аллергенов. Болезнь имеет хроническое течение с периодами ремиссий и обострений. Экзема обычно возникает у людей, имеющих наследственную предрасположенность к аллергическим проявлениям, вызываемым нарушением работы иммунной системы.
Аллергенами могут выступать бытовая химия, синтетические ткани, латекс, продукты питания. Спровоцировать аллергические реакции могут хронически протекающие воспалительные процессы, глистные инвазии, стресс. Проявления экземы имеют большое сходство с симптомами дерматита и нейродермита, в связи с чем возникает необходимость в дифференциальной диагностике этих заболеваний.
Различают несколько видов экземы. Они отличаются клинической картиной и факторами, принимающими участие в развитии болезни.
Атопическая экзема может иметь:
- Истинную форму – контакт с провоцирующим аллергическую реакцию веществом приводит к появлению высыпаний на руках (особенно на поверхности кистей), лице, стопах. Кожа в области поражения покрывается небольшими пузырьками с серозным содержимым. Через некоторое время они лопаются, оставляя мокнущую и очень болезненную поверхность.
- Микробную форму – локализуется на раневой, ожоговой поверхности, трофических язвах, поражённых воспалительным процессом или инфицированных. Повреждённая кожа покрывается корочками с желтоватым или зеленоватым оттенком. При удалении корки открываются красные влажные, иногда кровоточащие участки с чёткими границами. Очаги воспаления расположены асимметрично и способны распространяться на прилегающую площадь.
- Себорейная форма – воспалённые участки локализуются в местах с интенсивным выделением кожного сала: на волосистой части головы, в области ушей, подмышечной зоне, на спине. Возникает при повышенной активности грибковой инфекции в сочетании с нарушением деятельности сальных желез. На коже отмечаются узловые высыпания, покрытые жирными корками. При обострении иногда отмечается гиперемия и отёк на поражённом участке, в запущенной стадии возможно образование мокнущих эрозий.
- Профессиональная форма – возникает в результате постоянного контакта с вредными веществами на рабочем месте, длительном воздействии солнечной инсоляции или низких температур. Проявляется зудом, сухой или серозной сыпью, отёчностью в области поражения, изредка появляются мокнущие эрозии. При отсутствии лечения происходит распространение очагов по поверхности тела.
- Детская форма – возникает в младенчестве при неправильном лечении атопического дерматита. Мелкой сыпью покрываются лоб, щёки, кожные складки, на месте высыпаний образуются влажные ранки. Впоследствии воспалительным процессом охватывается поверхность кожи в области спины, рук, ягодиц, стоп.
Люди, имеющие генетическую предрасположенность к аллергизации организма, отличаются повышенным содержанием в крови иммуноглобулина Е. При нормальном состоянии иммунной системы этот белок принимает участие в обезвреживании различных видов инфекции. Но если в ней происходит сбой, его поведение становится агрессивным.
Иммуноглобулин Е соединяется в единый комплекс с аллергеном и поражает здоровые ткани организма. При развитии экземы это проявляется появлением на коже высыпаний и рядом сопутствующих симптомов.
Атопический дерматит и экзема отличаются причинами возникновения. Схожесть этих заболеваний в поражении кожного покрова воспалительным процессом. Но при дерматите его вызывают внешние раздражители, а при экземе – действие аллергенов.
Аллергическая реакция может быть вызвана:
- микроорганизмами (бактериями, вирусами);
- постоянным трением поверхности об одежду или другие предметы;
- воспалительными процессами во внутренних органах (ринит, тонзиллит, бронхит и др.);
- расчесыванием кожного покрова;
- вдыханием частичек пыли, растительной пыльцы, шерсти домашних животных;
- пищевыми продуктами;
- медицинскими препаратами;
- косметическими средствами;
- недостаточным соблюдением правил гигиены;
- нарушением гормонального фона.
Часто сначала развивается атопический дерматит, проявляясь в виде острого воспаления отдельных участков кожи.
Обычно это заболевание поражает детей, при появлении у грудничков его называют диатезом. Затем они покрываются пузырьками, возникает шелушение с образованием корочек. Эти симптомы указывают на развитие хронически протекающей атопической экземы.
Дополнительное отличие этих заболеваний в том, что при дерматите отсутствуют пузырьки и мокнущие эрозии. Выздоровление наступает сразу после устранения контакта с аллергеном. Дерматит от экземы также отличается характером высыпаний – они расположены равномерно по всей площади поражения, очаг воспаления имеет чёткие границы, выделяясь на фоне здоровой кожи.
Также, как и атопическая экзема, дерматит и нейродермит представляет собой воспалительное поражение кожи. Разница между этими патологиями в том, что в их развитии участвует не только аллергический, но и неврогенный компонент. Нейродерматит сопровождается вегетососудистой дистонией, протекает с периодами ремиссий и обострений. Характерным для этого заболевания является нестерпимый зуд, усиливающийся в ночное время, вызывая бессонницу, раздражительность и повышенную нервную возбудимость.
Рассмотрим более детально, чем отличается атопическая экзема от нейродермита:
| Характеристики отличий | Атопическая экзема | Нейродермит |
| Оттенок высыпаний | Красноватый | Белый |
| Нервная система | Нарушения слабо выражены | Отмечаются расстройства, повышена нервная возбудимость |
| Форма высыпаний | Пузырьки, небольшие узелки, точечные эрозии | Преобладают узелки, возможно их слияние |
| Сезонность обострений | Отмечаются преимущественно в зимне-весенний период | Чаще возникают поздней осенью и зимой |
| Распространённость поражений | Распределение очагов воспаления в разных частях тела | Отдельные участки кожи |
| Влияние на массу тела | Не влияет | При тяжёлой форме болезни возможно снижение веса |
Кроме того, для нейродермита характерно расположение высыпаний на лице, шее, локтевых и подколенных ямках, с тыльной стороны бёдер, в области паха. Элементы сыпи сухие, отмечается шелушение, отрубевидные ячейки, в области складок встречается растрескивание кожи. При этом заболевании пациент ощущает общую слабость, быстро утомляется.
Так как эти заболевания имеют аллергическую природу, необходимо полностью устранить возможность контакта с вызывающими их видами аллергенов. Больному человеку следует уравновесить своё эмоциональное состояние, избегать стрессовых ситуаций. Людям с предрасположенностью к аллергии рекомендуется исключить из гардероба одежду, для пошива которой использованы синтетические ткани и шерсть. Для стирки вещей лучше пользоваться не порошком, содержащим большое количество химически активных веществ, а мылом.
Лучшим средством профилактики появления диатеза у детей является грудное вскармливание. Материнское молоко содержит вещества, защищающие организм младенца от инфекционных заболеваний, действия аллергенов и других неблагоприятных факторов. Дерматит у ребёнка может возникнуть из-за контакта с латексом, из которого изготавливаются соски, а также некоторыми материалами, применяемыми для производства игрушек. Очень часто экзема бывает вызвана употреблением продуктов, вызывающих пищевую аллергию. Выявить их позволяет постепенное введение в рацион на фоне гипоаллергенной диеты.
При экземе и дерматите лечение с применением медикаментозных средств основано на снятии воспаления и восстановлении функций кожного покрова. Для устранения повышенной чувствительности организма назначается приём хлористого кальция или натрия тиосульфата. Предотвратить выделение гистамина, участвующего в возникновении высыпаний, зуда помогают антигистаминные препараты Зиртек, Супрастин. Снять нервное напряжение и улучшить сон позволит применение седативных средств на основе валерианы, мелиссы, пустырника (Новопассит, экстракт валерианы).
При атопической экземе лечение кожного покрова в очагах воспаления проводят топическими гормональными мазями (Адвантан, Гидрокортизоновой). Их назначением должен заниматься врач. При инфицировании поверхности на кожу наносится мазь, обладающая противомикробной активностью (Фузидерм, Оксикорт). Подсушивание поражённых мест обеспечивают примочки с Фурациллином или раствором Борной кислоты. Грудничкам рекомендуется обрабатывать очаги Фукарцином.
Народная медицина и фитотерапия рекомендуют лечить экзему и дерматит примочками из настоев листьев крапивы двудомной, мальвы, бузины, арники, хмеля, толокнянки, клевера. Они снимают воспаление, подавляют патогенную микрофлору, обладают ранозаживляющим действием. Для промывания поверхности очагов используется отвар листьев медвежьего ушка, в воду для купания добавляют настой листьев огуречной травы, лавра. Уменьшить ощущение жжения можно, смачивая ранки соком лука или прикладывая к ним кусочек льда.
Эффективно устраняет симптомы экземы кипрейное масло, для получения которого используются цветки примулы. Смазывание поражённых болезнью участков этим средством восстанавливает структуру кожного покрова и снимает зуд. Курс лечения составляет 3–4 месяца. В ванну для купания также можно добавить пару ложек овсяной муки. Принимать водные процедуры следует недолго, чтобы избежать размягчения кожи. Затем очаги воспаления желательно смазать кремом, содержащим экстракт календулы или витамин Е.
При атопической экземе улучшить состояние организма помогают гомеопатия, иглотерапия, олиготерапия, гелиотерапия, рефлексология, занятия йогой. Подбором гомеопатических средств и их дозировок должен заниматься специалист. Иглотерапия восстанавливает правильную циркуляцию жизненной энергии в поражённом болезнью организме, улучшает состояние иммунной системы, снимает аллергические проявления.
Гелиотерапия применяет солнечные процедуры для лечения различных заболеваний. Учёными замечено благоприятное влияние излучения солнца на очаги поражений, но оно должно быть умеренным, лучшее время для прогулок на свежем воздухе или посещения пляжа – до 11.00 и после 15.00. Лечебное действие олиготерапии основано на насыщении организма микроэлементами, недостаток которых обычно обнаруживается при атопическом дерматите и экземе. Эти вещества очень важны для поддержания кожных покровов в здоровом состоянии.
Рефлексология применяет массирование, давление и растирание рефлекторных зон, расположенных на кистях и стопах. Процедура оказывает положительное воздействие расположенные в этих частях тела нервные окончания, запуская процессы самоизлечения организма.
Поверхность ладоней и стоп взаимосвязана с другими органами и системами, поэтому лечебные сеансы способствуют нормализации кровообращения, оздоровлению иммунной системы, улучшению настроения и самочувствия. Йога помогает телу максимально расслабиться, снять негативное влияние стрессов. Контроль дыхания во время упражнений позволяет насытить кислородом все клетки тела и улучшить работу жизненно важных органов.
источник
Дерматологические заболевания — это большая группа патологий, проявляющихся схожими симптомами. В ряде случаев отличить один вид от другого может только квалифицированный специалист после проведения ряда диагностических процедур. В медицинской практике часто путают экзему с другими реакциями на внутренние и внешние провоцирующие факторы. При неправильном лечении болезнь переходит в хроническую форму. Важно знать основные отличия экземы от других заболеваний.
Экзема — сложное воспалительное заболевание кожного покрова. Врачи выявили множество форм данной патологии, которые характеризуются особенностями:
- Истинная. Протекает стадиями: сначала кожа краснеет, затем появляются папулы (пузырьки), появляется жидкость внутри них, раны мокнут, покрываются корочками. Имеет хронический характер протекания.
- Себорейная (себорея, розацеа). Отличительный признак — не имеет везикул (узелков), не мокнет. Сыпь располагается на волосистой части в виде желтых жирных чешуек на желто-розовых пятнах.
- Микробная. Поражает голени, кисти, лоб. Высыпания ассиметричные, не распространяются. Поверхность покрыта корками. Разновидности: варикозный — вокруг трофических язв; посттравматический — на месте ран, швов. Виновник — грибок.
- Профессиональная. Является ответом на аллерген. Протекает стадиями.
- Детская. Начинается с головы и лица: отек кожи, покраснение, множественные папулы.
При появлении сыпи и других клинических признаков заболевания кожи необходимо обратиться за помощью в медицинское учреждение. Только врач может точно поставить диагноз, определить степень тяжести течения, назначить адекватное лечение.
Самостоятельное применение мазей, препаратов, средств народной медицины способно вызвать осложнение, переход в хроническую форму с регулярными рецидивами и обострениями.
Дерматологическое заболевание, протекающее в виде воспаленных очагов на поверхности тела. Является ответом организма на влияние наружного или внутреннего негативного фактора.
Раздражители:
- солнце или сильный мороз;
- прививки;
- воздействие химикатов;
- продукты питания;
- переутомление;
- пыльца растений;
- грибковая болезнь, инфекция;
- укусы насекомых;
- заболевания хронического характера.
Дерматит возникает внезапно, имеет выраженную картину и поддается лечению. Высыпания схожи, но отличие дерматита от экземы заключается в одновременном появлении внешне различающихся элементов на одном очаге поражения. Для экземы свойственна постепенное размножение одного вида папул.
Хроническая форма — атопический (экзематезированный) дерматит развивается редко. В данном случае клиническая картина имеет много сходств, но отличительный симптом дерматита — сухой характер сыпи без пузырьков.
Аллергический тип заболевания выявить не сложно. Он сопровождается ринитом, чиханьем, слезотечением, высыпаниями.
Контактный дерматит развивается строго на месте, с которым контактировал аллерген. Локализация разнообразная, не имеет четких границ. Лечение заключается в снятии воспалительного процесса. Главное условие — устранить раздражающий фактор.
Под герпесом понимается вирус, который проявляется в развитии характерных дефектов на поверхности кожного покрова — папулы красного цвета с водянистым содержимым. При появлении множества мелких пузырьков происходит объединение, формирование цельного пятна. На воспаленном участке ощущается зуд и боль. Инфекция имеет второе название — герпетиморфная экзема Капоши. Она вызвана проникновением вируса 1 типа.
Герпетическая форма, в отличие других форм экземы, передается от больного человека к здоровому. Она способна поражать кожу, слизистые оболочки рта, глаз, половых органов и т.д.
Герпес имеет обильную сыпь. Характерны: трещины, эрозии с кровью, корочки.
Основная разница экземы от герпеса на кожном покрове заключается в локализации, распространении. При экземе быстро захватывает новые участки, что совершенно несвойственно для семейства вирусов герпеса, каждый представитель которого проявляется высыпаниями в строго определенной зоне. Опоясывающий лишай никогда не распространяется за пределы проекции нервных пучков.
Герпетическая экзема диагностируется после осмотра врачом и восстановления картины болезни. Специалист обязан узнать, был ли какой-нибудь дерматоз у пациента ранее, находился ли он в контакте с больным герпесом за последние несколько дней. Обязательно измеряется температура тела, берется анализ крови.
Наиболее распространенное кожное заболевание среди современных людей — грибок. Заразиться легко, а вывести из организма сложно. Патология имеет схожую картину с экземой, сложно диагностируется.
Экзема способна поражать ноги, руки, что затрудняет диагностику грибкового заболевания. Но имеется ряд отличительных характеристик.
Локализация — стопа, ладонь, ноготь; — экзема распространяется по другим участкам тела.
Отдельный вид — грибковая экзема. Это вторичная патология. Развивается в случаях, когда экзематозный процесс осложняется присоединением грибка. Инфекция проникает в кожу через механические повреждения и ослабленный иммунитет не способен дать адекватный ответ. Заражению подвержены стопы, руки, но в процесс могут быть вовлечены ногти — типичная зона локализации. Возможно поражение других частей тела.
Грибок проявляется в основном сухими высыпания с шелушащимися чешуйками и корочками. При грибковой экземе кожа покрывается везикулами (узелками) и мокнущими ранками с мутным отделяемым. На местах воспаления образуется корочки грязного цвета.
Диагностика при помощи соскоба позволяет обнаружить наличие грибов, спор или их отсутствие, что позволяет точно определить природу происхождения заболевания.
Под крапивницей понимается заболевание, относящееся к группе аллергодерматозов. Возникает как ответ организма на раздражители:
- прием медикаментов;
- пища;
- укусы насекомых;
- химическое вещество;
- высокие или низкие температуры;
- желудочно-кишечные интоксикации;
- кишечные инвазии глистами.
Клиническая картина: сыпь в виде волдырей разного диаметра, напоминающие ожог после контакта с крапивой. Основной симптом — нестерпимый зуд. Волдыри способны объединяться и приобретать вид крупных бляшек с неровными краями. Если высыпания обширные, покрывают лицо и область носоглотки, может наступить удушье, изменение голоса, затрудненное глотание. Крапивница или уртикария развивается быстро, сразу после контакта с аллергеном.
Экзема часто носит аллергический характер, но заболевание развивается по нарастающей. Сначала появляется сухость, затем воспаление, краснота, папулы, язвочки. Характерная особенность – наличие мокнущих ран при развитии тяжелой формы.
Заболевание, протекающее в хронической форме. Провоцируют следующие факторы:
- нарушение работы нервной системы;
- наследственная предрасположенность к аллергическим реакциям;
- интоксикация организма;
- умственное и физическое переутомление;
- болезни пищеварительного тракта;
- лекарственные препараты;
- несбалансированное питание.
Нейродермит — ответ на изменения в системе реактивности организма. Высыпания схожи с экземными, но зуд усиливается в ночное время. Основное отличие — вид сыпи. Нейродермитные элементы имеют разную форму, диаметр — папулы, узелки, эритема застойная. Человек проявляет беспокойство, раздражителей, нарушается сон, происходит потеря в веса. Явно проявляется нейрогенное расстройство, ставшее причиной заболевания.
Рецидив имеет сезонный характер.
Нейродерматит сильно похож по своим проявлениям на псориаз, заболевания имеют одинаковую природу происхождения. Лечение проходит одинаково: мазь для снятия воспаления, диета и т.д. Основная разница с экземой — нейродермит в легкой форме можно вылечить навсегда.
Для постановки точного диагноза требуется проведение дифференциального исследования. При подозрении на экзему детально изучается анамнез, проводится опрос о беспокоящих симптомах, врач осматривает пациента на характер высыпаний, наличие специфических признаков.
Биопсия кожного покрова с последующей гистологией, микроскопическим исследованием помогает отличить экзему от грибка, дерматита, пузырчатки, чесотки, псориаза и других заболеваний. Обязательно проводится анализ мочи, крови.
После постановки диагноза врач ищет причину развития воспаления, проверяет чувствительность к разным аллергенам. Лечение напрямую зависит от, того какой фактор повлиял на развитие болезни — внутренний или внешний.
Кожа чувствительна к любым сбоям внутри организма и воздействию внешних раздражителей. При стечении неблагоприятных условий на поверхности появляются различные высыпания, покраснения, сыпь. Не стоит пренебрежительно относиться к подобным симптомам. Во многих случаях поражения кожи сигнализируют о серьезных дерматологических заболеваниях, развившиеся в результате инфекции, снижения иммунитета, сбоев в работе эндокринной системы. Это может быть реакция на стрессовую обстановку на работе и дома. Не затягивайте с визитом к врачу, не занимайтесь самолечением. Трудно без специальных диагностических мероприятий точно определить заболевание и причину патологии.
источник