Микотическая экзема – кожное заболевания, связанное с развитием грибковые микроорганизмов, на которые остро реагирует иммунитет и проявляется аллергическая реакция. Основная причина ее появления – грибковое повреждение кожи с ранками, в которых микроорганизмы продолжают воспалительный процесс.
Болезнь поражает ладони, стопы, межпальцевое пространство, голени. Проявляется в виде сильного зуда на пораженных участках и их мокнутием. Частые рецидивы болезни мешают полноценному лечению. Диагностирует ее врач-дерматолог, назначая необходимые медикаментозные препараты и соответствующие процедуры.
Микотическая экзема – мультифакторная болезнь, то есть она появляется не по одной, а сразу по нескольким причинам. Главная причина – возбудители грибковой болезни. К ним относятся:
- Грибки кандида (кандидоз)
- Возбудители микозов (кератомикоза, трихоспороза, дерматомикоза и др.)
- Возбудители разноцветного лишая
- Плесневые грибы
Для того чтобы грибок сохранился, для него нужно условие – ослабленный иммунитет. На данные возбудители реагирует иммунитет, которые справляется не только с ними, но еще и направляется на ткани организма. Причины снижения иммунитета:
- Генетическая предрасположенность.
- Плохой обмен веществ (метаболизм), недостаток витаминов и макроэлементов (особенно цинка и кальция).
- Эндокринные заболевания, заболевания ЖКТ, болезни внутренних органов.
- Аллергия.
Микотическая экзема часто становится продолжением развития микробной экземы, то есть ее факторы появления:
- Механические повреждения кожного покрова.
- Плохое соблюдение правил личной гигиены.
- Инфекционные бактерии на необработанных ранках.
- Чрезмерное использование гормональных препаратов (таких как кортикостероиды).
Симптомы у микотической экземы ярко выраженные, но они определяются стадией болезни. Именно:
- Появление красноватых зудящих пятен на коже рук, стоп, голеней.
- Возникновение на них пузырьков и папул, содержащих серозную жидкость.
- Их вскрытие, мокнутие, образование «серозных колодцев» из-за глубоких трещин. Из-за попадания в ранки грибковых бактерий могут появиться осложнения.
- После подсыхания они покрываются, шелушась, чешуйками с корками желтого и розового цвета.
- Пораженные места имеют четкие границы
- Болезнь характеризуется «перемещения» очагов с одного участка на другой.
- При попадании серозной жидкости на здоровую кожу она покрывается ранками.
- При лечении спустя некоторое время болезнь рецидивирует, так как она носит хронический характер и вылечить ее нельзя.
Болезнь появляется на разных участках тела из-за активно вырабатывающихся антител. Поражается новое место не только близкорасположенное к старому, но и находящееся далеко от него. Основные места, на которых развивается болезнь:
- Подошвы ног
- Пальцы на ногах
- Складки между пальцев
- Голени
- Колени
- Локти
- Ладони
Для микотической экземы на руках также характерно образование пузырьков с серозной жидкостью, их вскрытие и мокнутие с последующим высыханием с образованием корок. Так как кожа на руках подвергается постоянному воздействию внешней среды, за ее гигиеной требуется следить наиболее тщательно (при работе с бытовой химией надевать перчатки или делать повязки), так как бактерии могут попасть в трещины и вызвать воспаления.
Отличить, болеет пациент грибком или экземой на руках, может специалист.
Микотическая экзема может иметь хронический характер течение, то есть полностью вылечить ее будет нельзя, так как спустя некоторое время после активного лечения болезнь вернется. После качественной диагностики болезни врач-дерматолог назначает необходимые процедуры и препараты.
Диагностика протекает в несколько этапов:
- Осмотр врачом. Уже на этом этапе специалист может определить болезнь по внешним признакам, но подтверждается она с помощью специальных анализов.
- Для подтверждения проводят биопсию кожного покрова: берут соскоб пораженных участков и исследуют под микроскопом. Этот шаг включает в себя точное определение возбудителя болезни для последующего назначения лечения.
Курс лечения направлен на уничтожение грибковых микроорганизмов и на восстановление иммунитета. Один курс может занять до полугода времени, но надо быть готовым к рецидиву болезни. Лечение проводится с медикаментозными и/или народными средствами.
Лечение проводится с несколькими условиями:
- Пациент должен соблюдать диету, исключающую любые аллергенные продукты: сладкое, соленое, копченое, алкоголь и табак, крепкий чай, кофе и какао, орехи, цитрусовые, специи и яйца. Рекомендуется составить меню из растительных (фрукты, овощи, крупы) и молочных продуктов.
- Принимать ванны с антисептиками, такие как сода и марганцовка.
- Проводить фитотерапию – лечение натуральными растительными лекарствами, сделанными по домашним рецептам.
- Не подвергать пораженные участки негативному воздействию окружающей среды. Для этого их лучше скрывать под одеждой или делать специальные повязки.
- Избегать стрессовых ситуаций, депрессий, переживаний.
- При грибковой экземе на руках не контактировать с химическими и другими веществами, способными вызвать аллергию или надевать резиновые перчатки.
Чтобы самостоятельно предположить, болеет ли человек микотической экземой, можно просмотреть фото грибковой экземы на руках и ногах.
Лечение микотической экземы проводится так же, как грибковых заболеваний, поэтому лучшим вариантом будет лечить ее медикаментозными средствами, сопровождая фитотерапией. Но и в народной медицине есть отличные рецепты от развития грибка. Перед их применением проконсультируйтесь с врачом.
- Смесь вазелина, ланолина и клюквенного сока. Все ингредиенты смешивают в соотношении 1:1:2 и используют в качестве мази.
- Прополис обладает отличными дезинфицирующими, антибактериальными свойствами, мазь с прополисом ускоряет заживление ран и снимает воспаление, поэтому ее можно и нужно использовать в домашнем лечении грибковой экземы.
- Можно использовать борную кислоту, ванночки для пораженных мест с перманганатом калия, содовым раствором.
- Облепиховое масло обладает ранозаживляющими свойствами, удаляет омертвевшую кожу, помогает при порезах и ожогах. Поэтому для заживления ранок лучше всего будет использовать именно его, так как помимо восстановления кожи, она способна снять зуд и шелушение.
- Для лечения грибковой экземы на руках и ногах делают специальные ванночки из тысячелистника, алоэ и череды.
Так как микотическая экзема появляется из-за развития грибковых бактерий, лечится она как грибковые болезни. Лекарства пациенту должен подбирать только лечащий врач, так как на препараты может быть аллергия.
Также нельзя одновременно принимать больше количество медикаментов, чтобы избежать усугубления ситуации. Во время лечения микотической экземы нежелательно использовать гормональные мази, так как они способствуют развитию бактерий, в том числе грибковых.
- Начало лечения медикаментозными средствами состоит из антимикотических препаратов. К ним относятся такие местные средства, как мази Ацикловир, Низорал, Ламизил, Экзодерил.
- Так как одной из причин появления болезни является аллергия, необходимо принимать противоаллергические препараты: Зиртек, Супрастин, Цетрин, Лоратадин, Эриус, Авиамарин и другие.
- Для уменьшения зуда и снижения воспаления принимают успокоительные препараты, желательно на растительной основе. К ним относятся: Тенотен, Новопассит, Афобазол, Атарекс, Феназепам, валериана.
- При нервных расстройствах используют сильные антидепрессанты и транквилизаторы.
- Кортикостероидные препараты заметно влияют на воспалительные и аллергические процессы, но они назначаются только в случае проблемы работы эндокринной системы и только при хронической болезни, так как при острой они могут лишь усугубить ситуацию, вызвав развитие грибковых бактерий. Одним из таких препаратов является Тридерм. При развитии хронической болезни он оказывает антибактериальное, противогрибковое действие.
- При развитии бактериальных инфекций назначаются антибиотики.
- Обрабатывают ранки с помощью Пантестина, борной кислоты, бриллиантовой зелени (зеленкой), Левомеколью и другими средствами, направленными на регенерацию поврежденных тканей.
Грибковая экзема имеет хронический характер. Это значит, что ей свойственны рецидивы (постоянные возвращения болезни). Для того чтобы этого не произошло, нужно постоянно принимать меры профилактики. К ним относятся:
- Следовать сбалансированному питанию, включающему гипоаллергенные продукты и здоровому образу жизни.
- Соблюдать правила гигиены: не ходить без обуви в общественных местах, не пользоваться чужими предметами личной гигиены.
- Тщательно дезинфицировать раны, порезы, царапины.
- Стараться не подвергаться влиянию эмоций в стрессовых ситуациях, не переживать, не волноваться.
- Желательно носить кожаную или другую натуральную обувь. Не надевать синтетическую и шерстяную одежду.
- При работе с химическими веществами (бытовая химия, красители и т.п.) пользоваться защитными резиновыми перчатками.
- Своевременно предпринимать меры по лечению хронических болезней.
- При появлении первых симптомов обращаться к специалисту для назначения необходимых лекарственных препаратов.
- Не заниматься самолечением, в случае необходимости совмещать использование медикаментозных и народных методов лечения.
источник
Одними из самых распространенных заболеваний в дерматологии являются псориаз, экзема, грибок (микоз). Каждая из этих болезней имеет свою этиологию, патогенез, симптомы и лечение. Проведение дифференциальной диагностики очень важно для последующего лечения и скорейшего выздоровления.
Первое, чем различаются псориаз, экзема и микоз между собой, — это этиология. Псориаз относится к неинфекционным, хроническим заболеваниям кожи. В его развитии микроорганизмы не играют большой роли, в связи с чем он не является заразной болезнью. Псориаз от экземы отличается тем, что точная этиология этой болезни не установлена. В основе его развития лежат аутоиммунные нарушения.
Усиленное деление клеток эпителия и ороговение обусловлены активностью иммунных клеток. Это только одна из теорий. Вторая версия базируется на том, что в основе развития болезни лежат нарушения роста и созревания кератиноцитов. Предрасполагающими факторами являются следующие:
- генетическая предрасположенность;
- контакт с химическими соединениями;
- наличие тонкой и сухой кожи;
- слишком частое мытье тела;
- инфекционные заболевания;
- наличие ВИЧ-инфекции;
- прием антидепрессантов, бета-блокаторов, противосудорожных средств;
- стресс;
- травмы;
- аллергические реакции.

К факторам передачи относятся предметы домашнего обихода. Инфицирование микроспорией возможно контактным способом. Грибковые болезни, вызванные сапрофитными (дрожжевыми или дрожжеподобными) грибками, развиваются при воздействии различных пусковых факторов (повышенной потливости, снижении иммунитета, наличии тяжелых заболеваний сердца, почек, нарушении питания). Актиномикозом чаще болеют лица, занимающиеся сбором урожая, и контактирующие со злаковыми культурами.
Не каждый знает, чем отличается экзема от псориаза и микозов. Выделяют следующие причины развития этого незаразного, воспалительного заболевания кожи:
- наличие очагов гнойной инфекции на коже;
- аллергия на грибковые заболевания;
- себорейный дерматит;
- воздействие кислот, щелочей и других агрессивных соединений;
- вредные профессиональные факторы;
- варикозную болезнь;
- наличие сикоза;
- наличие чесотки.
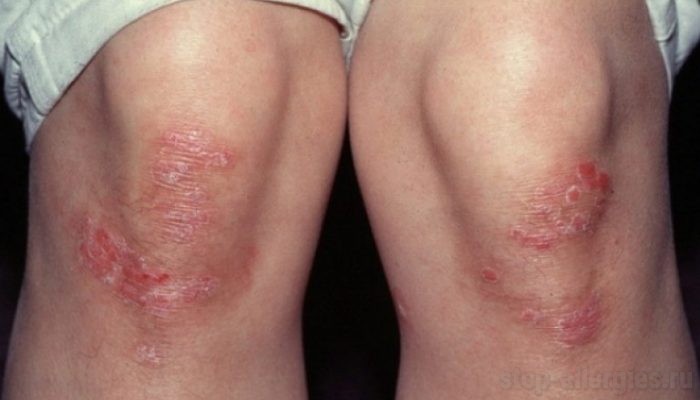
Псориаз бывает пустулезным или не пустулезным. Чаще всего диагностируется простая, бляшковидная форма заболевания. Она характеризуется утолщением кожи, формированием серебристых бляшек, покрытых чешуйками. При псориатической эритродермии определяется покраснение обширных участков тела.
Отличием экземы от псориаза является то, что кожа поражается преимущественно на сгибательных (внутренних) поверхностях.
При истинной экземе наблюдается покраснение кожи и образование мелких везикул. Элементы сыпи быстро вскрываются. На их месте образуются эрозии. Характерно выделение серозной жидкости и мокнутие. Особенность истинной экзема заключается в полиморфизме сыпи. При этом заболевании часто наблюдается зуд.
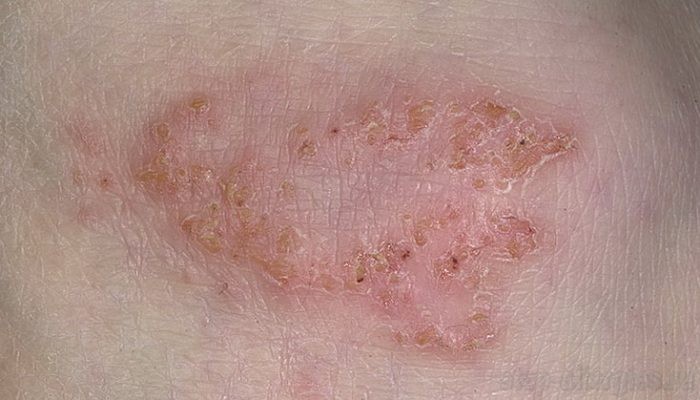
При грибковых заболеваниях симптомы определяются основной болезнью. При разноцветном лишае на теле формируются розовые пятна, которые затем меняют свой окрас на коричневый, красный или бурый. Они никогда не появляются на ладонях, стопах и голове. Пятна расположены хаотично. Больных беспокоят зуд и шелушение. При стригущем лишае (трихофитии) возможны: выпадение волос, изменение ногтей и поражение гладкой кожи.
В последнем случае кожа приобретает синюшный оттенок с тонкими, мелкими чешуйками серого цвета. Чаще страдает кожа ягодиц, внутренней стороны бедер, локтей и предплечий. При актиномикозе на коже образуется инфильтрат с выраженной грануляцией по краям. Таким образом, экзема от псориаза отличается следующим:
- сопровождается мокнутием;
- имеет иную этиологию;
- чаще всего поражает участки с тонкой кожей;
- наличием корочек;
- менее четкими контурами очагов;
- интенсивным зудом и жжением.

- иммунодепрессанты («Циклоспорин А»);
- ретиноиды («Неотигазон»);
- цитостатики («Метотрексат»);
- мази (серная, салициловая, нафталановая);
- глюкокортикоиды в виде мазей («Гидрокортизон», «Флуметазон», «Кловейт»);
- крема («Дайвонекс);
- лечебные шампуни и лосьоны («Белосалик, «Элоком);
- моноклональные антитела («Инфликсимаб»);
- физиотерапия (электросонотерапия, магнитотерапия, гипертермия).
Отличием псориаза от экземы является то, что при экземе лечение несколько иное. При микробной этиологии болезни в схему терапии обязательно включают антибактериальные средства (мази и системные препараты). Нередко лечение предполагает использование антигистаминных средств («Зодака», «Супрастина», «Тавегила»). Для устранения воспаления показаны глюкокортикоиды (гидрокортизоновая мазь).
Для улучшения питания кожи назначаются витамины группы B и аскорбиновая кислота. Больные должны придерживаться диеты. В качестве местного лечения используются различные мази и примочки. При себорейной экземе большое значение имеет правильный уход за кожей. Больные на время должны отказаться от посещения саун и бань. Используются следующие мази: серная, салициловая, серно-резорциновая.
Хороший эффект дает физиотерапия. Основу терапии микозов составляют противогрибковые препараты. Наиболее эффективны следующие лекарства: «Кетоконазол», «Клотримазол», «Миконазол», «Циклопирокс», «Тербинафин», «Изоконазол», «Амфотерицин B», «Нистатин», «Леворин». При легком течении болезни изначально применяются местные средства.
При образовании инфильтратов и нагноении используется салициловая и ихтиоловая мази, раствор марганцовки. Хорошо зарекомендовали себя комплексные мази («Акридерм», «Тридерм», «Кандидерм»). Таким образом, отличить экзему от псориаза и микоза бывает очень сложно, но у опытных дерматологов затруднений возникать не должно.
Микотическая экзема представляет собой сочетание грибкового поражения кожи и аллергической реакции, спровоцированной возбудителями заболевания. Чаще всего она поражает кожу стоп, ладоней, голеней, складок между пальцами и носит хронический характер.
В большинстве случаев заболевание возникает после травм или какого-либо повреждения целостности кожи в результате развития различных типов микозов, кандидозов, лишая.
Первоначально грибы проникают в раны или трещины кожи и при наличии благоприятных условий начинают размножаться в ней. Поскольку сами микроорганизмы, выделяемые ими токсины и продукты жизнедеятельности чужеродны человеческому организму, он начинает активно с ними бороться, что может привести к сенсибилизации и, соответственно, аллергическим реакциям в виде экземы. Именно поэтому грибковая экзема в большинстве случаев возникает на тех участках тела, которые чаще всего поражаются грибками после ослабления иммунитета, перенесения стресса, возникновения проблем с эндокринной и нервной системами.
Заболевание проявляет себя возникновением вокруг пораженного участка кожи ран, округлых высыпаний, цвет которых колеблется от розового до серого, и узелков, постоянно причиняющих больному дискомфорт из-за сильного зуда.
Иногда узелки могут самостоятельно вскрываться, в таких случаях под ними открывается мокнущая поверхность с гнойным отделяемым, но со временем все элементы сыпи покрываются небольшими чешуйками или желтыми корками.
Поскольку в каждом отдельном случае вид и характер терапии подбирается индивидуально, самолечение недопустимо, оно может лишь усугубить течение болезни или привести к рожистым осложнениям. Лечение микотической экземы всегда должно быть комплексным, поскольку необходимо бороться не только с проявлениями аллергии, но и с причиной ее возникновения – возбудителями микозов и кандидозов. В этих целях пациентам назначают:
- Противогрибковые средства. В легких случаях обычно достаточно применения кремов или мазей (Мифунгар, Ламизил, Микосептин, Экзодерил и пр.), но распространенные микотические процессы устраняются только путем системной терапии такими препаратами, как Тербинафин, Флуконазол, Итраконазол.
- Противоаллергические и антигистаминные средства (Тавегил, Супрастин, Зиртек, Эриус, Кларитин, Диазолин и т.д.).
При наличии эндокринных нарушений, которые спровоцировали развитие аллергической реакции, показано лечение грибковой экземы кортикостероидами в виде мазей или инъекций, но они не применяются при обострениях микозов, поскольку гормоны провоцируют быстрый рост и мутацию грибов.
Не менее важным, чем медикаментозная терапия, является внимательное отношение к своему состоянию. Поэтому больным нужно прикладывать максимум усилий, чтобы дополнительно не травмировать кожу, и соблюдать следующие рекомендации:
- избегать контакта с бытовой химией;
- закрывать пораженные участки тела одеждой;
- минимизировать количество стрессовых ситуаций и нервных перенапряжений.
Также необходимо регулярно обрабатывать образовавшиеся чешуйки и корки раствором борной кислоты и заживляющими препаратами. Скорейшему выздоровлению способствуют ванночки с добавлением слабых растворов антисептиков, питьевой соды или трав (ромашки, череды и пр.).
Поскольку микотическая экзема является вариантом аллергии, чрезвычайно важно исключить из повседневного обихода все возможные аллергены, контакт с которыми может усугубить течение болезни. Поэтому пациентам рекомендуется придерживаться гипоаллергенной диеты, подразумевающей отказ от шоколада, специй, жирной пищи, яиц, цитрусовых, орехов и т.д.
- Аллергия 325
- Аллергический стоматит 1
- Анафилактический шок 5
- Крапивница 24
- Отек Квинке 2
- Поллиноз 13
- Астма 39
- Дерматит 245
- Атопический дерматит 25
- Нейродермит 20
- Псориаз 63
- Себорейный дерматит 15
- Синдром Лайелла 1
- Токсидермия 2
- Экзема 68
- Общие симптомы 33
- Насморк 33
Полное или частичное воспроизведение материалов сайта возможно только при наличии активной индексируемой ссылки на источник. Все материалы, представленные на сайте, носят ознакомительный характер. Не занимайтесь самолечением, рекомендации должен давать лечащий врач при очной консультации.
Грибковые микроорганизмы часто поражают кожу человека, но иногда они появляются в сочетании с другими патологиями, в частности, аллергическими реакциями. Грибковая экзема на руках объединяет дерматический недуг, спровоцированный различными видами микозов, и воспаление кожных покровов, вызванное аллергией на инфекцию или другие раздражители. Это заболевание сопровождается неприятными симптомами и может довольно быстро перейти в хроническую форму, требует длительного лечения.
Существует около 500 различных видов грибковых микроорганизмов, способных спровоцировать микотическую экзему.
Главные характеристики, причины и места локализации заболевания описаны в таблице:
- плесневые грибки;
- кандидоз;
- возбудитель узловатой трихоспории;
- стригущий и разноцветный лишаи;
- возбудители грибков ногтей, стоп, головы;
- сенсибилизационная реакция организма на раздражители.
- гормональный сбой;
- медикаментозные средства (антибиотики, иммуносупрессоры);
- аллергическая реакция;
- патологии нервной системы;
- генетическая предрасположенность;
- авитаминоз, дефицит микроэлементов;
- заболевания эндокринной системы;
- ослабленный иммунитет;
- перманентный стресс;
- несоблюдения правил гигиены.
- кожа на руках;
- ладони;
- места нарушения кожного покрова;
- пальцы на ногах;
- стопы;
- складки между пальцами;
- кожные покровы голеней.
- нарушение целостности кожных покровов (трещины, травмы, раны);
- попадание одного из типов микоза;
- размножение грибковых микроорганизмов;
- сенсибилизационная реакция на грибковую или бактериальную инфекцию;
- выработка антител к чужеродным микроорганизмам;
- аллергия;
- поражение кожного покрова;
- симптоматика заболевания.
- острое;
- хроническое.
Микотическая экзема имеет сильно выраженные проявления, которые доставляют массу неудобств эстетического и физиологического характера. Они характеризуются симптоматикой грибкового и аллергического заболевания одновременно. Основные симптомы патологии:
- покраснение, зуд, жжение кожных покровов;
- серовато-розовые круглые или фасетчатые пятна на коже с четкими контурами;
- высыпание, характеризующееся небольшими, припухлыми узелками с жидкостью внутри;
- самопроизвольное вскрытие узелков;
- мокнутие, влажность в местах поражения кожных покровов;
- длительное время незаживающие эрозии;
- гнойные выделения;
- отечность кожных покровов в местах поражения;
- чешуйчатость, образование желтых или розовых корок;
- распространения на близлежащие участки;
- отмирание ороговевших тканей;
- рецидивирование.
Микотический дерматит иногда сложно отличить от обычного грибка самостоятельно, так как симптоматика заболеваний очень похожа. Но для врача диагностика не составляет проблемы. Для точного определения патологии и вида возбудителя проводятся следующие методы исследования:
- сбор анамнеза;
- визуальный осмотр;
- физикальное обследование;
- лабораторные анализы крови и мочи (общие, биохимические);
- посев содержимого узелков на микроорганизмы.
Лечение заболевания в первую очередь направлено на борьбу с микозом, аллергией, укрепление иммунной системы. Для этого используются различные методы:
- медикаментозные средства в виде таблеток и инъекций;
- лекарственные препараты локального действия;
- народные средства.
При наличии провоцирующего фактора эндокринного характера назначается дополнительное лечение. В этом случае применяются кортикостероиды. Чтобы не усугубить течение заболевания, следует внимательно следить за своим состоянием и придерживаться определенных правил:
- избегать эмоциональных стрессов;
- не контактировать с бытовыми химическими средствами;
- закрывать пораженные участки тела стерильной одеждой;
- не контактировать с животными;
- избегать попадания прямых солнечных лучей;
- избегать контакта с горячими и холодными предметами;
- принимать витаминные и минеральные комплексы;
- тщательно следить за гигиеной;
- исключить потенциальные аллергены (грибы, цитрусовые, рыбу, шоколад, яйца, специи, орехи, жирную пищу, молочную продукцию).
Лечить микотическую экзему придется долго — от 2-х до 6-ти месяцев, применяя комплексную терапию.
- «Ламизил»;
- «Интраконазол»;
- «Мифунгар»;
- «Экзодерил»;
- «Флюкостат»;
- «Тербинафин»;
- «Микосептин»;
- «Флуконазол»;
- «Ацикловир».
- «Зиртек»;
- «Лоратадин»;
- «Супрастин»;
- «Фексофаст»;
- «Диазолин»;
- «Эриус»;
- «Тавегил»;
- «Кларитин»;
- «Дезал».
- «Глицин»;
- «Персен»;
- «Седистресс»;
- настойки пустырника, мятны, валерианы.
- «Левомеколь»;
- «Пантенол»;
- «Пантестин»;
- спиртовой раствор бриллиантового зеленого;
- борный спирт или кислота;
- травяные и соляные антисептические ванночки;
- обработка марганцем.
Микоз можно лечить при помощи народной медицины, предварительно проконсультировавшись с лечащим врачом. Народные средства используются как вспомогательная терапия для борьбы с заболеванием. На основе различных трав и растений делают ванночки, мази и кремы для локального применения, а также настойки и отвары — для перорального. С этим видом терапии следует проявить особую бдительность, поскольку многие растения могут вызывать аллергию у отдельных людей.
Народные средства основываются на различных органических элементах:
От грибковой экземы не так просто избавиться. Даже если исчезли все следы заболевания, оно может напомнить о себе в любой момент, как только появятся благоприятные условия. Чтобы этого избежать, нужно придерживаться определенных профилактических мер:
- избегать стрессов и эмоционального перенапряжения;
- следить за личной гигиеной;
- своевременно дезинфицировать раны, порезы и царапины на теле;
- не использовать чужие гигиенические средства;
- не ходить босиком в общественных местах;
- не принимать антибиотики без назначения врача;
- употреблять достаточно витаминов и минералов.
Также следует носить одежду из натуральных тканей, сбалансировано питаться, заниматься сортом. В то же время не следует злоупотреблять солнечными ваннами, нужно исключить контакт с бытовой химией, стараться избегать травм, простудных и инфекционных заболеваний. При обнаружении малейших признаков кожной патологии следует незамедлительно обратиться к врачу, поскольку самолечение, скорее всего, окажется неэффективным, а только усугубит ситуацию.
Копирование материалов сайта возможно без предварительного согласования в случае установки активной индексируемой ссылки на наш сайт.
Информация на сайте представлена исключительно для общего ознакомления. Рекомендуем обратиться к врачу за дальнейшей консультацией и лечением.
26 февраля . Институт аллергологии и клинческой иммунологии совместно с Министерством Здравоохранения проводят программу » Москва без аллергии«. В рамках которой препарат Гистанол Нео доступен всего за 149 рублей , всем жителям города и области!
источник
Дерматологические заболевания — это большая группа патологий, проявляющихся схожими симптомами. В ряде случаев отличить один вид от другого может только квалифицированный специалист после проведения ряда диагностических процедур. В медицинской практике часто путают экзему с другими реакциями на внутренние и внешние провоцирующие факторы. При неправильном лечении болезнь переходит в хроническую форму. Важно знать основные отличия экземы от других заболеваний.
Экзема — сложное воспалительное заболевание кожного покрова. Врачи выявили множество форм данной патологии, которые характеризуются особенностями:
- Истинная. Протекает стадиями: сначала кожа краснеет, затем появляются папулы (пузырьки), появляется жидкость внутри них, раны мокнут, покрываются корочками. Имеет хронический характер протекания.
- Себорейная (себорея, розацеа). Отличительный признак — не имеет везикул (узелков), не мокнет. Сыпь располагается на волосистой части в виде желтых жирных чешуек на желто-розовых пятнах.
- Микробная. Поражает голени, кисти, лоб. Высыпания ассиметричные, не распространяются. Поверхность покрыта корками. Разновидности: варикозный — вокруг трофических язв; посттравматический — на месте ран, швов. Виновник — грибок.
- Профессиональная. Является ответом на аллерген. Протекает стадиями.
- Детская. Начинается с головы и лица: отек кожи, покраснение, множественные папулы.
При появлении сыпи и других клинических признаков заболевания кожи необходимо обратиться за помощью в медицинское учреждение. Только врач может точно поставить диагноз, определить степень тяжести течения, назначить адекватное лечение.
Самостоятельное применение мазей, препаратов, средств народной медицины способно вызвать осложнение, переход в хроническую форму с регулярными рецидивами и обострениями.
Дерматологическое заболевание, протекающее в виде воспаленных очагов на поверхности тела. Является ответом организма на влияние наружного или внутреннего негативного фактора.
Раздражители:
- солнце или сильный мороз;
- прививки;
- воздействие химикатов;
- продукты питания;
- переутомление;
- пыльца растений;
- грибковая болезнь, инфекция;
- укусы насекомых;
- заболевания хронического характера.
Дерматит возникает внезапно, имеет выраженную картину и поддается лечению. Высыпания схожи, но отличие дерматита от экземы заключается в одновременном появлении внешне различающихся элементов на одном очаге поражения. Для экземы свойственна постепенное размножение одного вида папул.
Хроническая форма — атопический (экзематезированный) дерматит развивается редко. В данном случае клиническая картина имеет много сходств, но отличительный симптом дерматита — сухой характер сыпи без пузырьков.
Аллергический тип заболевания выявить не сложно. Он сопровождается ринитом, чиханьем, слезотечением, высыпаниями.
Контактный дерматит развивается строго на месте, с которым контактировал аллерген. Локализация разнообразная, не имеет четких границ. Лечение заключается в снятии воспалительного процесса. Главное условие — устранить раздражающий фактор.
Под герпесом понимается вирус, который проявляется в развитии характерных дефектов на поверхности кожного покрова — папулы красного цвета с водянистым содержимым. При появлении множества мелких пузырьков происходит объединение, формирование цельного пятна. На воспаленном участке ощущается зуд и боль. Инфекция имеет второе название — герпетиморфная экзема Капоши. Она вызвана проникновением вируса 1 типа.
Герпетическая форма, в отличие других форм экземы, передается от больного человека к здоровому. Она способна поражать кожу, слизистые оболочки рта, глаз, половых органов и т.д.
Герпес имеет обильную сыпь. Характерны: трещины, эрозии с кровью, корочки.
Основная разница экземы от герпеса на кожном покрове заключается в локализации, распространении. При экземе быстро захватывает новые участки, что совершенно несвойственно для семейства вирусов герпеса, каждый представитель которого проявляется высыпаниями в строго определенной зоне. Опоясывающий лишай никогда не распространяется за пределы проекции нервных пучков.
Герпетическая экзема диагностируется после осмотра врачом и восстановления картины болезни. Специалист обязан узнать, был ли какой-нибудь дерматоз у пациента ранее, находился ли он в контакте с больным герпесом за последние несколько дней. Обязательно измеряется температура тела, берется анализ крови.
Наиболее распространенное кожное заболевание среди современных людей — грибок. Заразиться легко, а вывести из организма сложно. Патология имеет схожую картину с экземой, сложно диагностируется.
Экзема способна поражать ноги, руки, что затрудняет диагностику грибкового заболевания. Но имеется ряд отличительных характеристик.
Локализация — стопа, ладонь, ноготь; — экзема распространяется по другим участкам тела.
Отдельный вид — грибковая экзема. Это вторичная патология. Развивается в случаях, когда экзематозный процесс осложняется присоединением грибка. Инфекция проникает в кожу через механические повреждения и ослабленный иммунитет не способен дать адекватный ответ. Заражению подвержены стопы, руки, но в процесс могут быть вовлечены ногти — типичная зона локализации. Возможно поражение других частей тела.
Грибок проявляется в основном сухими высыпания с шелушащимися чешуйками и корочками. При грибковой экземе кожа покрывается везикулами (узелками) и мокнущими ранками с мутным отделяемым. На местах воспаления образуется корочки грязного цвета.
Диагностика при помощи соскоба позволяет обнаружить наличие грибов, спор или их отсутствие, что позволяет точно определить природу происхождения заболевания.
Под крапивницей понимается заболевание, относящееся к группе аллергодерматозов. Возникает как ответ организма на раздражители:
- прием медикаментов;
- пища;
- укусы насекомых;
- химическое вещество;
- высокие или низкие температуры;
- желудочно-кишечные интоксикации;
- кишечные инвазии глистами.
Клиническая картина: сыпь в виде волдырей разного диаметра, напоминающие ожог после контакта с крапивой. Основной симптом — нестерпимый зуд. Волдыри способны объединяться и приобретать вид крупных бляшек с неровными краями. Если высыпания обширные, покрывают лицо и область носоглотки, может наступить удушье, изменение голоса, затрудненное глотание. Крапивница или уртикария развивается быстро, сразу после контакта с аллергеном.
Экзема часто носит аллергический характер, но заболевание развивается по нарастающей. Сначала появляется сухость, затем воспаление, краснота, папулы, язвочки. Характерная особенность – наличие мокнущих ран при развитии тяжелой формы.
Заболевание, протекающее в хронической форме. Провоцируют следующие факторы:
- нарушение работы нервной системы;
- наследственная предрасположенность к аллергическим реакциям;
- интоксикация организма;
- умственное и физическое переутомление;
- болезни пищеварительного тракта;
- лекарственные препараты;
- несбалансированное питание.
Нейродермит — ответ на изменения в системе реактивности организма. Высыпания схожи с экземными, но зуд усиливается в ночное время. Основное отличие — вид сыпи. Нейродермитные элементы имеют разную форму, диаметр — папулы, узелки, эритема застойная. Человек проявляет беспокойство, раздражителей, нарушается сон, происходит потеря в веса. Явно проявляется нейрогенное расстройство, ставшее причиной заболевания.
Рецидив имеет сезонный характер.
Нейродерматит сильно похож по своим проявлениям на псориаз, заболевания имеют одинаковую природу происхождения. Лечение проходит одинаково: мазь для снятия воспаления, диета и т.д. Основная разница с экземой — нейродермит в легкой форме можно вылечить навсегда.
Для постановки точного диагноза требуется проведение дифференциального исследования. При подозрении на экзему детально изучается анамнез, проводится опрос о беспокоящих симптомах, врач осматривает пациента на характер высыпаний, наличие специфических признаков.
Биопсия кожного покрова с последующей гистологией, микроскопическим исследованием помогает отличить экзему от грибка, дерматита, пузырчатки, чесотки, псориаза и других заболеваний. Обязательно проводится анализ мочи, крови.
После постановки диагноза врач ищет причину развития воспаления, проверяет чувствительность к разным аллергенам. Лечение напрямую зависит от, того какой фактор повлиял на развитие болезни — внутренний или внешний.
Кожа чувствительна к любым сбоям внутри организма и воздействию внешних раздражителей. При стечении неблагоприятных условий на поверхности появляются различные высыпания, покраснения, сыпь. Не стоит пренебрежительно относиться к подобным симптомам. Во многих случаях поражения кожи сигнализируют о серьезных дерматологических заболеваниях, развившиеся в результате инфекции, снижения иммунитета, сбоев в работе эндокринной системы. Это может быть реакция на стрессовую обстановку на работе и дома. Не затягивайте с визитом к врачу, не занимайтесь самолечением. Трудно без специальных диагностических мероприятий точно определить заболевание и причину патологии.
источник
Для лечения грибка ногтей наши читатели успешно используют Tinedol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Грибок на локтях фото
Иногда кожа на локтях или коленях становится более грубой, может шелушиться и выглядеть весьма неэстетичной. Многие связывают такие изменения с авитаминозом, воздействием бытовой химии. Если применение смягчающего крема не дает результата, а ухудшает состояние локтей, стоит обратиться к дерматологу: это может быть симптомом грибкового заболевания, которое требует обязательного лечения.
Аллергический дерматит на локте
Огрубевшая кожа на локтях или коленях может встречаться у людей старшего возраста. Это связано с замедлением естественных процессов регенерации, минимальной выработкой коллагена. Для молодых людей – это сигнал организма, что кожа страдает от воздействия патогенных возбудителей, которые могут стать причиной чешуйчатого лишая, грибковой себореи или дерматита.
Различные виды грибковых воспалений кожи могут поражать эпидермис на локтях и коленях. Основные причины возникновения микоза на этих участках:
- травмирование кожи любым способом;
- повреждение при псориазе или экземе;
- натирание грубой тканью;
- профессиональные травмы.
Чешуйчатый лишай на локте
Часто на проблему грибка на локтях жалуются офисные работники, которые много времени проводят за столом, опирая руки при письме на локтевой сгиб. Кожа имеет незаметные микротрещины, а патогенные грибки легко поникают под верхний слой дермы, вызывают сильное шелушение, возникновение болезненных корочек.
Спровоцировать микоз на локтях или коленях могут вредные грибки, составляющие естественную микрофлору человека. В любом возрасте они присутствуют на слизистых носа или рта, на волосяном покрове головы или в кишечнике. При лабораторном исследовании анализ может показать:
- кандидозные грибки;
- дерматофиты;
- эпидермофитоны;
- редкие подвиды Malassezia.
С такими вредными грибками легко столкнуться при посещении раздевалки в спортивном клубе, бассейне или сауне. Они передаются через предметы обихода, полотенца или постельное белье, общую обувь или одежду.
Красный плоский лишай на коленях
При благоприятном состоянии здоровья грибки подавляются крепким организмом человека, который не дает спорам разрастаться в полноценные колонии. Своеобразным стартом для чешуйчатого лишая или дерматита практически всегда становится ослабление иммунитета по разным причинам:
- хронические заболевания кишечника, желудка или почек;
- воспаления эндокринной системы;
- нарушение нормальных обменных процессов;
- сильные стрессы или перегрузки нервной системы;
- аллергия на пищевые продукты или компоненты в косметических средствах;
- обычные простуды, ОРВИ или грипп.
Чаще всего микоз на коленях или локтях встречается у людей, страдающих от сахарного диабета. Кожа таких пациентов имеет особый химический состав, который создает идеальную питательную среду для развития грибков. Не менее подвержены грибковым воспалением люди с серьезными иммунодефицитными состояниями, имеющими в анамнезе ВИЧ или гепатит.
Характерным симптомом грибкового дерматита являются красные пятна на коленях и локтях. В зависимости от вида грибка, который вызвал неприятную болезнь, она может протекать практически незаметно или возникать остро. В большинстве случаев пациенты обращаются к дерматологу, когда замечают у себя:
- сильный постоянный зуд на локтях или коленях, который становится более интенсивным при надевании одежды или после купания;
- неестественное покраснение, иногда отечность и опухание мягких тканей;
- появление мелких или крупных чешуек, приподнимающихся и создающих дополнительный дискомфорт;
- болезненность или жжение;
- постоянное шелушение даже после увлажнения кремом.
Дерматит на коленях фото
Зуд может быть таким нестерпимым, что пациенты расчесывают кожу до ссадин и царапин, появляются настоящие гнойники и волдыри, наполненные жидкостью. Если не начать лечение, в ранки может попасть бактериальная инфекция, а болезнь перейдет на остальные участки тела.
Изменяется внешний вид кожи и при себорее, грибковом дерматите или микозе на коленях. Они имеют общие симптомы и план лечения, требуют коррекции питания и образа жизни.
Отличить псориаз от дерматита можно по характерным воспаленным участкам. На начальной стадии он проявляется красными пятнами, которые превращаются в большие белесые бляшки. Они покрыты чешуйками, постоянно разрастаются в размерах и выглядят как большие мозоли. При появлении гнойников кожа пересыхает, возникают глубокие трещины, которые кровоточат, причиняют пациентам нестерпимую боль.
Определение грибка с помощью лампы Вуда
Дерматит на локтях и коленях внешне напоминает проявление аллергического воспаления, псориаза или мокнущей экземы. Дерматологу сложно визуально определить источник болезни, поэтому требуется подробная диагностика и обследование. В него входят:
- исследование локтей или коленей под лампой Вуда;
- взятие соскобов на выявление грибка или бактерий;
- развернутые анализы крови, мочи;
- биопсию ороговевших участков кожи или чешуек.
Заболевание вряд ли пройдет самостоятельно, если не найти причину обострения. Поэтому важной частью диагностики становится консультация эндокринолога, невропатолога или аллерголога.
Грибок на локтях, выявленный на начальной стадии, неплохо поддается лечению наружными средствами. Для курса терапии подойдут крема или мази с противогрибковым эффектом:
Фунготербин крем от грибка
В более затяжной стадии грибок придется лечить системными препаратами. Вид таблеток должен выбирать врач на основании анализов и результатов обследования. Хорошие результаты показывает короткий курс таблеток Нистатина, Фунготербина или Экзифина.
Перед нанесением противогрибкового крема пациенту следует очистить кожу на локте или колене от чешуек с помощью жесткой мочалки, тщательно просушить полотенцем. Дополнительно рекомендовано ежедневно смазывать участки цинковой мазью, обрабатывать аптечным йодом или препаратами на его основе.
Кроме лечения противогрибковыми препаратами, пациенту необходимо отказаться от многих жирных или острых продуктов, соблюдать строгую диету и принимать комплекс поливитаминов. Для устранения зуда подойдут любые антигистаминные препараты: Лоратадин, Кларитин или Супрастин.
Скорейшему восстановлению кожи на локтях и коленях помогут примочки из свежего слоя алоэ или каланхоэ, масла облепихи, прополиса. Улучшить состояние эпидермиса помогут ванночки с отварами ромашки, череды, коры дуба или чистотела. На время лечения пациентам рекомендуют носить одежду из приятных натуральных тканей, соблюдать простейшие правила гигиены, использовать качественные косметические средства с безопасными компонентами.
Симптомы различных заболеваний часто похожи или повторяют друг друга. Чтобы отличить одну болезнь от другой, врачи проводят дифференциальную диагностику.
Даже при схожих симптомах возможно найти различия, чтобы ускорить постановку диагноза. Отличить грибок ногтей от других кожных патологий можно по характерным признакам. Каждая болезнь обладает своими особенностями, определить которые способен врач-дерматолог.
Причиной аллергии становится контакт с агентом, вызывающим реакцию. Это пылевые частицы, некоторая еда, пыльца растений, бытовая химия, реже солнечные лучи и холод. При контакте с аллергеном на коже появляется сыпь красного цвета. По виду она напоминает ожог от крапивы. Такого рода высыпания возникают только при аллергии.
Для проявлений грибка характерны участки тела с волосами, ногти, а также пальцы конечностей. Покраснения кожи для микоза также характерны, но проявляются не в виде сыпи. Роговой слой эпидермиса в этих местах шелушится, чешуйки осыпаются. Очаги поражения со временем растут. В центре пятна чешуйки окончательно отпадают, а покраснения вокруг него остаются.
Это выглядит как кольца на коже. Лишай бывает различных видов, каждый из которого лечится по-своему. Важно начать терапию на первом этапе заболевания, чтобы не допустить распространения и обширного поражения кожных покровов.
Чесотка – это антропонозное заболевание, спровоцированное чесоточным зуднем. Так называется вид клеща, который забирается к человеку под кожу и паразитирует, вырывая ходы и оставляя в них яйца. Характерным признаком чесотки считается нестерпимый ночной зуд, ходы насекомого и сыпь. Она появляется из-за токсинов, выделяемых насекомым. Они раздражают кожу, провоцируя аллергические высыпания.
Появление симптомов происходит через неделю после заражения при повышенной чувствительности организма к токсинам. Манифестация заболевания может затянуться до месяца при высоком иммунитете. Это не считается инкубационным периодом, так как при попадании возбудителя под кожу он сразу же начинает прогрызать ходы, откладывая в них яйца.
Симптомы, по которым легко узнать чесотку:
- Нестерпимый зуд, особенно ночью;
- Волдыри, высыпания;
- Шелушение кожи типичной локализации;
- Расчёсы, которые со временем нагнаиваются.
Самым характерным признаком заражения зуднем считается наличие чесоточных ходов. Они достигают в длину 7 мм, по внешнему виду напоминают червей, так как извиваются и имеют светлый цвет. На конце такого хода находится пузырёк с яйцами клеща. За один раз самка способна отложить от 10 до 25 яиц.
Расчёсы клещевых ходов нагнаиваются, образуя корки и мокнущие ссадины. В качестве осложнений часто возникает экзема и пиодермия. Границы очагов чёткие, внутри находится большое количество мелких гнойных воспалений. Для чесоточных высыпаний характерно единичное и парное расположение прыщиков, реже возникает полиморфизм.
Ходы клеща находятся в типичных местах, обладающих развитым роговым слоем:
- Обратная сторона локтя и колена на сгибе;
- Сбоку пальцев рук и на коже между ними;
- Ладонь с тыльной стороны;
- Запястье в месте сгиба;
- Переднебоковая поверхность тела;
- Ноги спереди;
- В подмышечных впадинах;
- В области молочных желез;
- Половые органы.
У детей заболевание иногда проявляется в нетипичных местах локализации – на подошвах и ладонях, в волосах, на лице.
Основные признаки чесотки:
- Симптом Сезари – определение наощупь клещевого хода;
- Симптом Арди-Горчакова – локализация в области локтей шелушения, корок и прыщиков;
- Симптом Михаэлиса – между ягодиц определяются корки засохшей крови.
Грибок разительно отличается от чесотки. Его возбудители не образуют ходы, а зуд сопровождает больного постоянно и не связан со временем суток. Основное отличие микоза от чесотки – отсутствие сыпи, появляющейся в результате действия клещевых токсинов на кожу.
Экзема относится к заболеваниям неинфекционной природы воспалительной этиологии. Другое название этой болезни у взрослых людей — нейродермит.
Поражённые участки расположены на внутренней части сгибательных поверхностей. Грибок же располагается в области ногтей, на стопах и других участках кожи.
Нейродермит провоцирует гиперемию кожи с появлением сыпи мелкого размера. Пузырьки вскрываются, образуя мокнущие поверхности и эрозии. Из них выделяется жидкость серозного характера. Сыпь при этом заболевании обладает выраженным полиморфизмом.
Для очагов грибкового поражения характерна сухость, из них никогда не выделяется жидкость, а на коже возникает ярко выраженное шелушение. Общее у микозов и экземы – зуд, появление которого не связано с временем суток.
Экзема микробной этиологии возникает в месте локализации гнойников, трофических язв и других повреждений целостности кожи. Очаги поражения образованы мокнущей раной, коркой из гноя, а также многочисленных пузырьков. Они обладают чёткими границами и большими размерами в сравнении с участками, поражёнными микозом.
Очаги грибка никогда не сливаются вместе, в отличие от экзематозных. Больные себорейным дерматитом отмечают появление очагов с красными шелушащимися пятнами и жёлтыми высыпаниями. Для грибка высыпания нехарактерны. Так как отличить экзему от грибка сам сможет не каждый пациент, для постановки диагноза лучше обратиться к врачу-дерматологу.
Для лечения грибка ногтей наши читатели успешно используют Tinedol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Отличить грибок от псориаза нетрудно по площади поражения. Микоз возникает локально, хотя иногда способен переходить в генерализованную форму. Переход от местных небольших очагов до поражения всего тела происходит длительно. При псориазе изменения кожи возникают одновременно в нескольких местах и занимают значительную площадь.
Очаги поражения расположены в местах с наибольшим трением:
- На ягодицах;
- На сгибе локтя;
- Под коленными чашечками.
Реже болезнь затрагивает волосистую часть головы, кисти рук, стопы, половые органы и ногтевые пластины, вплоть до ониходизиса. Псориаз относится к хроническим патологиям, тогда как грибок всегда проявляется в острой форме. И лишь при отсутствии адекватной терапии переходит в следующую стадию.
Больные псориазом страдают от сыпи, которая выглядит как россыпь узелков ярко-розового цвета. Поверхность высыпаний покрыта серебристыми чешуйками.
К типичным симптомам псориаза относятся:
- Характерные бляшки – возвышения над кожей красного или розового цвета с чешуйками серебряного цвета, локализованные в определённых местах;
- Кровоточащие очаги, вызванные обрывом отошедшей кожей;
- Деформация ногтевой пластины – появление небольших ямок, отхождение края, изменение цвета на мутный жёлтый;
- Зуд в местах наибольшего трения;
- Симметричность бляшек относительно оси тела;
- Высыпания по внешнему виду напоминают капли;
- Суставы болезненны, припухшие и чрезмерно чувствительные.
Грибковые поражения никогда не возникают симметрично, а зуд не зависит от локализации очага. Микоз не поражает суставные сумки, поэтому больные не замечают изменений или болезненности в местах их расположения.
Герпес вызывается вирусом, который насчитывает 5 видов. При этом заболевании появляется характерная сыпь из пузырьков с жидкостью. Со временем они вскрываются, образуя корки. К типичным симптомам также относят зуд, жжение, покраснение кожи. Нередко герпес сопровождается лихорадкой и ознобом.
Опоясывающий тип заболевания отличается от других локализацией высыпаний по ходу расположения нерва. Содержимое пузырьков меняется с серозного на гнойное с прожилками крови по мере прогрессирования болезни. Лимфоузлы при этом увеличиваются, больного беспокоит лихорадка. Отличительной чертой считается боль по ходу нервного волокна, которая сохраняется после исчезновения остальных симптомов.
Для герпеса характерна следующая локализация очагов поражения:
- Уголки губ;
- Щёки;
- Носогубный треугольник;
- Слизистая глаз (кератит, конъюнктивит);
- Кожа лица и век;
- Дёсны;
- Слизистые гениталий;
- Красная кайма рта.
Нередки случаи возникновения высыпаний на всех указанных участках одновременно.
Грибковая инфекция распространяется на других участках, она чаще поражает ногти и кожу конечностей, а также слизистую рта.
Сухие мозоли (натоптыши) – это участки уплотнения рогового слоя на подошвенной части стопы. Причина их появления – избыточное механическое трение или сдавление кожи. Для этих образований нехарактерен зуд. Они отличаются болезненностью при нажатии. Натоптыши локализованы у начала пальцев на ногах, а также на подушечке первой фаланги.
Образования нечёткие, мутного желтоватого цвета. Кожа в этих местах не склонна к шелушению, как при грибке. Она уплотнённая, чаще гладкая наощупь.
Симптомы потницы различаются в зависимости от вида. Определить его нетрудно по характеру высыпаний:
- Папулёзная – характерна для взрослых. Сыпь мелкая (до 2 мм), телесного цвета. Типичная локализация – переднебоковая часть тела, конечности. Кожа шелушится, больного беспокоит зуд;
- Красная – характерна для всех возрастов. Сыпь небольшого диаметра (до 2 мм) с мутной жидкостью, вокруг которой красная окантовка. Пациент жалуется на зуд. Высыпания не склонны к слиянию. Типичная локализация – места наибольшего трения – под молочными железами, между ягодицами, под подгузником, на внутренней поверхности бёдер;
- Кристаллическая – характерная для детей. Сыпь крупнее, чем при остальных видах болезни, белого или мутноватого цвета. Пузырьки способны сливаться, образуя крупное пятно. Для этого вида характерно появление корочек и торчащих чешуек кожи. Типичная локализация – лицо, шея, плечи, спина, живот.
Высыпания, возникающие при потнице, сильно отличаются от очагов поражения при микозе. Красный тип обладает схожей окантовкой пузырьков, но прыщики слишком мелкие, чтобы не заметить разницу между ним и лишаем.
Хорошо заметны различия этих заболеваний в терапии. Потница проходит при прижигании высыпаний марганцовкой. При микозе такая обработка лишь усугубит ситуацию, так как высушит ещё сильнее поражённую кожу.
Ониходистрофия, характерная для микоза, часто возникает из-за травмы ногтевой пластины. Ушиб мягких тканей под ложем приводит к изменениям в верхнем слое. Ноготь меняет свою структуру, цвет и характер роста. От болезней кожи травмы отличает наличие синяка, который видно под пластиной. Из него необходимо выпустить кровь, чтобы ускорить заживление.
Травматические повреждения ногтевой пластины не требуют особенного терапевтического лечения. Необходимо держать повреждённый участок в покое и обрабатывать ранозаживляющими препаратами, если это возможно.
Дифференциальная диагностика грибка от других заболеваний должна проводиться врачом. Это поможет точно установить диагноз, что значительно ускорит лечение.
источник