Мокнущая (истинная, идиопатическая) экзема — дерматоз, ведущий к хроническому поражению кожных покров и проявляющий себя такими характерными симптомами, как образование на коже пузырьковых высыпаний, наполненных серозной жидкостью. Основным местом локализации сыпи являются верхние и нижние конечности, но в некоторых случаях, процесс может протекать тяжело, с поражением обширных участков тела. Картина заболевания настолько специфична, что без труда позволяет поставить правильный диагноз, не привлекая дополнительные методы исследования.
Мокнущая экзема не заразна, не передается от человека к человеку, но имеет упорный характер течения и тяжело поддается лечению, возвращаясь повторными рецидивами. Обострения экземы опасны тем, что при возврате болезни поражению подвергаются все новые участки кожного покрова, а усиление воспалительного процесса ведет к риску присоединения вторичной инфекции. Что является причиной, провоцирующей развитие дерматоза? Какие методы лечения существуют и можно ли добиться состояния стойкой ремиссии и победить болезнь?
Спровоцировать развитие мокнущей экземы способно множество причин. Возникновению патологии способствуют нейрогенные, инфекционно- аллергические, наследственные, эндокринно- метаболические факторы.
В большинстве случаев в основе развития дерматоза лежит иммуннологический сбой и снижение иммунитета вследствие хронических заболеваний (инфекционной, бактериальной, вирусной природы). Кроме этого причиной, способствующей возникновению заболевания, могут стать:
- Генетический фактор
- Болезни внутренних органов (ЖКТ, печени, почек, поджелудочной железы)
- Заболевания нервной системы
- Гормональные сбои, нарушения функций щитовидной железы (гипертиреоз, сахарный диабет).
- Переутомление, стрессы, травмирующие психику жизненные ситуации
- Склонность к аллергическим реакциям
- Физические факторы (травмы кожного покрова)
- Химические факторы (контакт с вредными химическими веществами)
Склонность к заболеванию во многом определяет общее состояние здоровья пациента. Наличие очагов хронической инфекции, сбои в работе органов и систем организма, контакт с аллергенами, стрессовые ситуации – все эти факторы негативно влияют на состояние иммунной системы и становятся спусковым механизмом, вызывающим развитие дерматоза.
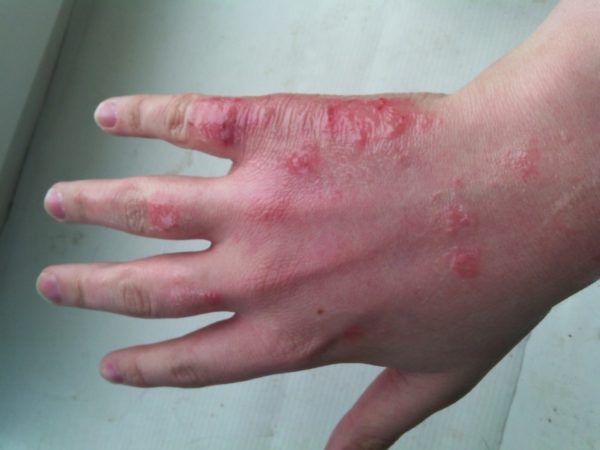
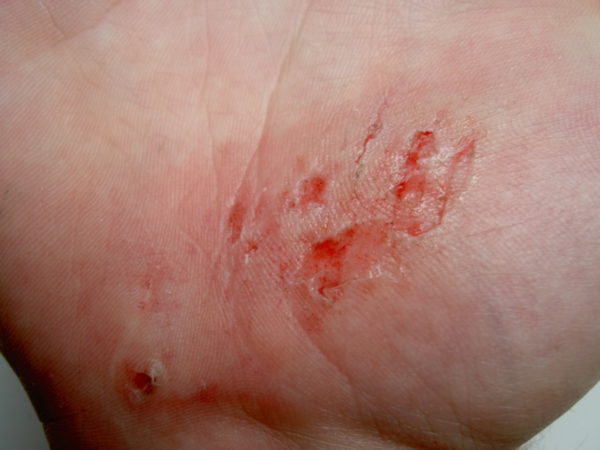
Мокнущая экзема на руках начинается с покраснения кожи и образования на ее поверхности воспаленных, отечных участков. Воспалительный процесс сопровождается появлением зудящих пузырьковых высыпаний (везикул), наполненных серозной жидкостью. Зуд может быть настолько интенсивным, что становится причиной бессонницы и нервных срывов. Сыпь склонна к быстрому распространению, при этом пузырьки быстро вскрываются, образуя точечные эрозии (экзематозные колодцы), выделяющие серозный экссудат.
Выделение экссудата становится причиной образования мокнущих участков и дальнейшего распространения очагов поражения. Через некоторое время, на месте вскрывшихся и подсыхающих везикул, образуются грубые корочки, кожа становится сухой, появляется отрубевидное шелушение. На месте разрешившихся очагов остаются пигментированные участки темного цвета, отличающиеся от здоровой кожи.
Основным характерным признаком мокнущей экземы является одновременное присутствие на коже высыпаний в разной стадии развития (пузырьковые элементы, мокнущие эрозии, очаги, покрытые сухой корочкой). При отсутствии адекватного лечения заболевание быстро приобретает хроническое течение, при котором периоды затишья сменяются острым воспалительным процессом. Хроническая экзема может длиться годами, заявляя о себе периодическими, тяжело протекающими рецидивами.
Мокнущая экзема на ногах имеет те же симптомы, но часто сопровождается присоединением бактериальной или грибковой инфекции. Вторичная инфекция может развиваться при травмировании кожных покровов из-за постоянных расчесов. Воспаленная кожа вызывает непреодолимое желание расчесать зудящее место, в результате чего на ней появляются микротрещины, становящиеся входными воротами для инфекции.
Присоединение грибковой инфекции при мокнущей экземе на ногах может быть вызвано повышенным потоотделением, которое провоцирует ношение носков из синтетики, обувь из материалов, не дающих коже «дышать».
У детей экзема помимо конечностей, часто локализуется в области волосистой части головы, на лице, подбородке, спине и груди. Клиническая картина у детей такая же, как у взрослых, но течение болезни чаще осложняется присоединением вторичной инфекции. Маленькому ребенку бывает затруднительно объяснить, что зудящие места не следует расчесывать, в результате чего, при попадании в микротрещины болезнетворных бактерий наблюдается инфицирование пораженных мест.
Мокнущая экзема у детей часто возникает на фоне аллергических реакций на пищевые продукты, медикаменты или является следствием экссудативного диатеза и бронхиальной астмы.
Важным моментом в лечении экземы является устранение зуда, который становится причиной значительного дискомфорта. Постоянный зуд ведет к нарушениям сна, снижению трудоспособности и провоцирует нервные срывы. Какие методы лечения применяются для устранения симптомов мокнущей экземы? Способна ли современная медицина эффективно справиться с болезнью и обеспечить стойкий положительный результат?
Успешная терапия мокнущей экземы невозможна без выявления и устранения основных причин, вызывающих заболевание. В первую очередь необходимо лечить сопутствующие болезни, исключить возможные аллергены и раздражители, контакт с которыми вызывает появление симптомов экземы.
На начальном этапе лечения пациенту проводят курс сенсибилизирующей терапии, которая поможет поддержать здоровье и укрепить защитные силы организма. Для этих целей назначают внутримышечное введение растворов кальция, натрия и магния. В целях очищения организма применяют мочегонные средства (диуретики) и энтеросорбенты (Полисорб, активированный уголь), которые способствуют выведению токсинов. Поддержать здоровье и укрепить иммунитет поможет прием витаминно- минеральных комплексов, инъекции витаминов группы А,Е,В, назначение иммуномодулирующих средств.
Для купирования острого процесса применяют антигистаминные препараты 3-го поколения, отличающиеся минимумом побочных эффектов. Это такие средства, как Лоратадин, Дезал, Тавегил, Диазолин, которые принимают внутрь в виде таблеток. Антигистаминные препараты способствуют уменьшению воспалительного процесса и исчезновению мучительного зуда. Схему лечения и дозировку подбирает врач -дерматолог.
Успокоить нервную систему, снять раздражение и нервное напряжение помогут седативные средства и антидепрессанты. Для устранения бессонницы рекомендуется назначение слабых снотворных и успокоительных препаратов.
Если заболевание протекает тяжело, показано применение кортикостероидных средств (преднизолона, бетаметазона). Гормональные препараты быстро купируют основные симптомы болезни и облегчают состояние больного, но применять их длительно нельзя, так как они могут вызвать нежелательные побочные эффекты. В случае присоединения вторичной инфекции (бактериальной, грибковой) в состав комплексного лечения включают антибактериальные или противогрибковые средства.
Местное лечение мокнущей экземы заключается в обработке пораженных участков мазями, содержащими противовоспалительные и антибактериальные компоненты (салициловая, серная, дегтярная, борная мазь, крем Лоринден С, мазь с нитратом серебра). Традиционно для подсушивания мокнущих участков применяют примочки с димексидом, перманганатом калия (марганцовкой), борной кислотой (2%), нитратом серебра, фукорцином.
Для устранения симптомов экземы на лице или на волосистой части головы гораздо удобнее использовать аэрозоли. Популярны кортикостероидные препараты Полькортолон и Оксикорт в виде аэрозолей. Они дают возможность быстро и эффективно купировать воспалительный процесс.
Устранить мокнущие эрозии помогают всевозможные присыпки, дезинфицирующие и вяжущие растворы (раствор резорцина, танина). После исчезновения мокнутия, для обработки подсохших участков применяют болтушки на водной, водно-спиртовой или масляной основе. Широко используют охлаждающие крема и пасты (дегтярно-нафталанную, цинково-ихтиоловую, борно-цинково-нафталанную). При выраженном утолщении кожных покровов и хроническом воспалительном процессе назначают мази, обладающие рассасывающим, противовоспалительным и заживляющим действием (нафталановая, ихтиоловая мазь, АСД-фракция).
После снятия воспалительного процесса и стихания симптомов, пациенту для закрепления положительного результата назначают курс физиотерапевтического лечения с применением самых разнообразных методов лечебного воздействия. Широко используют следующие процедуры:
- Озонотерапия
- Фототерапия
- Лазеротерапия
- Криотерапия
- Магнитотерапия
Большой популярностью пользуются процедуры с применением морских водорослей (талассотерапия) и обертывания целебной грязью. Хороший эффект дают ванны с морской солью, парафинолечение. Работу нервной системы нормализует курс иглорефлексотерапии и прием отваров лекарственных трав. Укрепить и оздоровить организм, повысить его защитные силы, поможет лечение в приморских санаториях (Пятигорск, Сочи, Цхалтубо).
Важная роль в комплексе лечебных мероприятий отводится корректировке питания. Во многих случаях развитие экземы связано с аллергической реакцией на пищевые продукты. В таких случаях устранить симптомы заболевания и добиться улучшения состояния помогает гипоаллергенная диета. В ее основе лежит исключение из рациона продуктов, способных вызвать аллергическую реакцию. К ним относятся:
- Цитрусовые
- Красные ягоды (клубника, малина, вишня, облепиха)
- Сладкие газированные напитки
- Продукты, содержащие искусственные ароматизаторы и красители
- Куриные яйца
- Морепродукты
- Специи, приправы
- Шоколад, кофе
Кроме этого, рекомендуется ограничить употребление соли, отказаться от острых, маринованных копченых продуктов, консервов и колбасных изделий. Из меню следует исключить сладости, мучные и кондитерские изделия, жирные сорта мяса и рыбы, алкоголь. На пользу пойдет увеличение в рационе свежих овощей и фруктов, кисломолочных продуктов, употребление салатов с растительным маслом, каш (гречневой, овсяной, рисовой), диетического мяса и овощных супов. Рекомендуется соблюдение усиленного питьевого режима. Следует выпивать не менее 2-х литров жидкости в день. Это поможет очистить организм от токсинов. Пить можно как обычную питьевую, так и минеральную воду, компоты, соки, травяные и зеленые чаи.
Комплекс лечебных мероприятий, включающий в себя медикаментозное лечение, корректировку образа жизни и принципов питания, способен эффективно справиться с симптомами болезни, устранить дискомфорт и обеспечить стойкий положительный результат.
В качестве дополнения к основным методам лечения можно воспользоваться рецептами народной медицины. Многие из них опробованы в течение десятилетий и надежно устраняют неприятные симптомы мокнущей экземы. Хорошим лечебным эффектом обладают фитованны, примочки и компрессы с отварами лекарственных трав, прием внутрь настоек на основе целебных растений, обладающих противовоспалительным эффектом.
Для снятия отеков и воспаления применяют компрессы из облепихового и пихтового масла. Благотворное действие оказывают ванночки с морской солью и примочки с огуречным рассолом. Прекрасный общеукрепляющий эффект дают теплые ванны с отваром ромашки, чистотела, коры дуба, тысячелистника, сосновой хвои. Для устранения зуда и снятия раздражения в ванну можно добавлять эфирные масла: чайного дерева, лаванды, иланг-иланга.
Хорошо подсушивают мокнущие участки компрессы из гашеной извести и растительного масла. Ингредиенты для приготовления смеси берут из расчета 1:1.
Выраженным противовоспалительным эффектом обладает мазь с добавлением лекарственных трав. Для ее приготовления берут по одной столовой ложке сухих листьев иван-чая, лопуха, цветов ромашки. Травяной сбор заливают 200 мл воды и упаривают на медленном огне в течение 30 минут. После того, как смесь загустеет, ее процеживают, остужают и смешивают со столовой ложкой глицерина и сливочного масла. Приготовленную таким образом мазь наносят на пораженные участки тела 2-3 раза в день.
Народная медицина рекомендует отвары лекарственных трав для приема внутрь, что способствует уменьшению воспалительного процесса и оказывает укрепляющее действие на организм. Для этих целей можно использовать отвар крапивы, калины, чистотела, шалфея.
Совет. Перед использованием народных рецептов необходимо получить одобрение лечащего врача, который учтет возможные противопоказания и индивидуальные особенности больного.
Уже несколько лет у меня на ногах мокнущая экзема. Связываю это с нарушенным обменом веществ и повышенным потоотделением. В результате образования язвочек, которые постоянно мокнут, к экземе присоединился грибок.
Лечусь постоянно, но без особого успеха. Врач выписывает противогрибковые мази, гормональные средства. Болезнь на время затухает, потом возвращается вновь. Хочу попробовать процедуру криотерапии, говорят, что лечение холодом хорошо помогает.
Мокнущую экзему на руках лечу народными средствами. Не доверяю лекарственным препаратам, особенно гормональным средствам, которые так любят прописывать врачи. Думаю, что вреда от них больше, чем пользы.
Мне хорошо помогают ванночки для рук с морской солью, с отварами различных лекарственных трав. Кроме этого мажу руки цинковой и борной мазью, делаю примочки с огуречным рассолом, марганцовкой, фукарцином. Это помогает подсушивать мокнущие участки и уменьшает воспаление. Кроме этого, часто сама делаю мази на основе глицерина и отвара ромашки или коры дуба. Такие мази смягчают кожу и устраняют зуд.
источник
В переводе с греческого языка слово экзема обозначает кипение. Такое название вполне оправдывает клиника самого распространенного дерматологического заболевания. Мокнущая экзема вызывает появление на коже большого количества мелких пузырьков, заполненных жидкостью. Когда они вскрываются, высвобождается экссудат, на коже остаются язвочки. Внешне этот процесс напоминает кипение воды. Патология не заразна, не передается через физический контакт.
Первые описания болезни сделали еще древнегреческие целители, но даже современные ученые не могут точно объяснить причины развития мокнущей экземы. Замечено, что характерные высыпания появляются на руках, ногах или других частях тела как осложнение течения некоторых эндокринных патологий, сбоев обменных процессов, расстройств нервной системы.
Часто подобными симптомами сопровождаются заболевания желудочно-кишечного тракта. Таким образом нередко проявляется аллергическая реакция на внутренние и внешние раздражители. Большую роль в развитии болезни играет и наследственная предрасположенность.
Когда проводились исследования по влиянию на организм человека продуктов питания, в составе которых есть гидрогенизированные жиры, загустители, синтетические ароматизаторы и консерванты, выяснилось, что риски появления мокнущей экземы у людей, в рационе которых они постоянно присутствуют, возрастает на 30%. И еще один интересный факт. Когда рацион больного подвергался жесткой коррекции, и в него включалось в большое количество свежих овощей и фруктов, салатной зелени, течение мокнущей экземы заметно сокращалось по срокам.
Болезнь всегда имеет стремительное развитие, она протекает волнообразно, яркое выраженное обострение сменяется периодами полной ремиссии.
Чаще болеют женщины в возрасте от двадцати до пятидесяти лет. Специалисты этот факт связывают с постоянными колебаниями гормонального фона. Они вызывают изменения, которые рождают патологические реакции со стороны иммунной системы.
Изучение состояния больных показало, что в крови у них наблюдается повышенное число В-лимфацитов, когда количество Т-лимфацитов значительно меньше нормы. Это приводит к снижению защитных сил организма. Он хуже сопротивляется воздействию внутренних и внешних раздражителей. Иммунная система начинает атаковать клетки кожи, поэтому происходит нарушение процессов ороговения верхних слоев эпидермиса. Это способствует выводу жидкой фракции крови в межклеточное пространство.
Постоянно испытывают на себе пагубное действие симптомов мокнущей экземы те, кто вынужден по роду своей деятельности часто пребывать в состоянии психоэмоционального напряжения. В группе риска и те, кто болеет неврозами, у кого в анамнезе есть предрасположенность к аллергии.
Классифицируется описываемая кожная патология как острая и идиопатическая (хроническая форма). По характеру выраженности клинической картины выделяют четыре формы заболевания. Их отличия представлены в следующей таблице.
| Название формы | Патогенез |
| Истинная | Болезнь проявляется в виде острых спонтанных вспышек. При отсутствии лечения быстро переходит в хроническую форму. Дебютирует с формирования болезненной отечности и эритемы. Потом на пораженном участке появляется везикулярная сыпь. Когда пузырьки вскрываются, на их месте возникают мокнущие эрозии. Со временем они подсыхают и покрываются корочками |
| Себорейная | Развитие патологии нарушает работу сальных желез, расположенных на голове, за ушами, на груди и в верхней части спины. Это приводит к появлению на коже высыпаний, которые склонны к слиянию. Они могут объединяться и образовать кольцевидные формы или цепляться друг за друга по типу гирлянды. Очень быстро на их месте появляются корочки или жирные чешуйки. Если их снять, обнажится мокнущая поверхность |
| Микробная | Развивается вокруг долго незаживающих ран или травм кожи. Высыпания появляются по краю раневой поверхности где-то с одной стороны и очень быстро разрастаются |
| Профессиональная | Диагностируется у лиц, которые в силу своей профессии вынуждены постоянно контактировать с химическими или физическими раздражителями (уборщицы, лаборанты, строители). Чаще всего поражения появляются на коже рук |
Врач-дерматолог может определить диагноз на основании первичного осмотра по характерным клиническим проявлениям.
Дебютирует заболевание с острого приступа. Кожа на пораженном участке опухает, становится красной. Это свидетельствует о начале воспалительного процесса. Потом на месте отека появляется сыпь. Ее формирование проходит в несколько этапов: красные пятна, везикулы, заполненные серой жидкостью, точечные эрозии, мокнущая поверхность, корочки, шелушение.
Для мокнущей экземы характерен эволюционный полиморфизм. При его развитии на одном участке пораженной кожи можно одновременно увидеть все фазы формирования элементов сыпи. Когда воспаление проходит (при отсутствии лечения), патология переходит в хроническую форму. Для нее характерна периодичность фаз обострений и ремиссий.
Заболевание необходимо дифференцировать от гнойничковых кожных поражений. Когда они появляются на теле, создается эффект сплошной мокнущей поверхности. При мокнущей экземе экссудат на коже выглядит как капельки росы.
Лечить мокнущую экзему нужно, применяя комплексную терапию. Она предполагает назначение местных и системных препаратов.
- Седативные средства щадящего действия (лекарства на растительной основе, в составе которых есть валерьяна, мелисса, пассифлора). Коррекция состояния нервной системы позволяет значительно сокращать сроки периода обострения.
- Антигистаминные препараты. При помощи них купируются симптомы, вызванные аллергической реакцией — побочного продукта воспалительного процесса (отечность, зуд, высыпания).
- Сорбенты. Они поглощают токсины и обеспечивают скорейший вывод их из организма.
Параллельно проводятся лечебные мероприятия, направленные на десенсибилизацию. Для этого больным назначаются инъекции глюконата кальция и сульфата магния, тиосульфата натрия. Своим пациентам врачи рекомендуют придерживаться ограничительной диеты. Важно из рациона исключать продукты, способные спровоцировать развитие аллергической реакции (цитрусовые фрукты, шоколад, кофе, мед, красные ягоды).
Местное лечение мокнущей экземы сводится к правильной обработке кожи. Используются мази, обладающие вяжущим действием. Для этих целей на пораженные участки накладываются компрессы с резорциновым раствором и аппликации с березовым дегтем. Подобная процедура должна производиться в четыре этапа:
- Сначала марля складывается в четыре слоя, потом обильно смачивается в вяжущем растворе и слегка отжимается. После чего прикладывается к пораженному участку кожи.
- Спустя пятнадцать минут компресс или аппликация снимается: необходимо дать обрабатываемому участку самому подсохнуть. Ускорять этот процесс, используя фен или вентилятор, нельзя.
- Затем процедура повторяется еще четыре раза.
- По завершении местного лечения воспаленную кожу можно взбрызнуть спреем, в составе которого есть гормоны.
Курс лечения компрессами составляет три дня. За это время должен значительно уменьшиться воспалительный процесс, мокнущая поверхность присохнуть и покрыться корочкой. Снимать их самостоятельно ни в коем случае нельзя. Процесс заживления должен пройти сам собой, естественным путем. Поверх корочек можно накладывать гормональные мази (они помогают добиваться хороших результатов за максимально короткое время), средства для устранения зуда (Фенистил гель).
Выбирая для лечения мокнущей экземы средства народной медицины, нужно придерживаться следующих правил:
- Выбор рецептов и ингредиентов для приготовления снадобий должен производить только лечащий врач.
- Использовать бабушкины снадобья можно только в периоды ремиссий, когда острая фаза полностью завершается.
- Нельзя применять народную медицину в качестве основного лечения мокнущей экземы, полностью отказываясь от медикаментозной терапии. Оно может выступать только в качестве вспомогательного компонента комплексной схемы.
В домашних условиях можно готовить мази и бальзамы, растворы для компрессов и средства для аппликаций, а также отвары и настои для приема внутрь.
Для уменьшения мокнутий прекрасно подходит травяной настой, приготовленный из сбора аптечной ромашки, корня цикория и ползучего тимьяна. Все ингредиенты берутся в равных долях, потом две ложки сбора заливаются 500 мл крутого кипятка. Средство настаивается в течение 30 минут, после чего его используют для примочек.
Для смягчения корочек можно готовить мазь из детского крема и пчелиного воска или масла пихты (ингредиенты смешиваются в пропорциях 7х3).
Для устранения зуда лучше использовать свежий сок чистотела. Его необходимо наносить на воспаленные участки, стараясь распределять средство таким образом, чтобы оно не попало на здоровую кожу.
Полезно принимать ванны с моноотварами, приготовленными из клевера, спорыша, аптечной ромашки, бузины и подорожника. В воду можно добавлять несколько капель масла чайного дерева, герани или лаванды.
Так как этиология заболевания до конца не изучена, медики не могут предложить круг мероприятий, соблюдение которых помогло бы предотвращать развитие патологии. Своим пациентам врачи рекомендуют отказываться от ношения тесной обуви и одежды, других элементов гардероба, способных спровоцировать затруднение кровообращения. Важно отказываться от приобретения вещей, сшитых из синтетических материалов. Больным советуют придерживаться диеты, вести умеренный образ жизни, избегать стрессов, высоких нагрузок на нервную систему. Полезно выдерживать режим работы и сна.
Тем, у кого в анамнезе есть хроническая форма мокнущей экземы, нужно стараться реже контактировать с водой, с бытовой химией и декоративной косметикой, избегать походов в сауны и в бани, вовремя лечить любые другие заболевания, обязательно проходить профилактические курсы физиотерапии.
источник
Такое заболевание кожи одно из самых распространенных. Оно визуально проявляется в виде пузырьков и прыщей на разных участках тела, отечности, кожных высыпаний. Эти болячки выделяют гнойную жидкость и ранка выглядит мокнущей, поэтому болезнь получила такое название. Иногда данный недуг ошибочно называют «лишаем».
Эта разновидность болезни усугубляется тем, что болячки находятся на открытых участках кожи и всегда видны посторонним. Причинами их возникновения могут стать:
- иммунные заболевания;
- болезни ЖКТ;
- аллергии;
- гипертиреоз;
- наследственность;
- сахарный диабет;
- стрессы и психологические проблемы;
- нервные перенапряжения.
Характерные пятна без четких границ выступают на внутренней части локтей, кисти, запястьях, реже на ладонях. Со временем пузырьки превращаются в гнойные раны, которые, лопаясь, выделяют серозную жидкость. Кожа теряет эластичность, становится жесткой, покрытой коростами, которые при нетерпимом зуде расчесываются до крови.
Мокнущая экзема на руках и пальцах сопровождается зудом, дискомфортом, болезненными ощущениями, которые могут стать причиной постоянной утомляемости, нервозности, бессонницы. Несвоевременное лечение приводит к хроническим инфекциям, распространению болячек по всему телу. Реагировать на симптомы болезни нужно быстро, обратившись на консультацию к врачу-дерматологу, применяя заживляющие мази, кремы, антигистаминные средства. Болезнь не передается контактным путем, поэтому рукопожатий можно не избегать.
Этот вид дерматоза проявляется на коленях, голенях преимущественно спереди и сбоку, реже на стопах. Мокнущая экзема на ногах часто сопровождается заражением патогенными грибами. Грибковые инфекции в виде эрозии кожи ног требуют своевременного лечения, при его отсутствии часто приводят к усложнениям, развития псориаза.
Этот вид мокрой экземы проявляется редко, но воспринимается пациентами очень негативно, в связи с появлением неэстетического внешнего вида. Мокнущие болячки на лице, кожные высыпания, везикулы, мелкие трещинки проявляются на бровях, носу, в области губ, реже на щеках. Часто проявления болезни на одних участках лица исчезают и появляются а других. Мокрая экзема на лице может стать причиной попадания через открытые ранки инфекций.
Мокнущая экзема на лице возникает из-за ослабления иммунитета и защитных свойств эпидермиса. На ее развитие могут повлиять генетические факторы или нарушение обмена веществ. Различают три вида мокрой экземы кожи:
- себорейная, на участках с волосяной растительностью;
- профессиональная, которая вызвана воздействием химических веществ;
- микробная экзема, которая является следствием других кожных заболеваний.
Себорейный тип данной болезни может проявляться там, где расположено большое количество сальных желез. Кожный покров под волосами мокнет при выделении жидкости из лопнувших болячек, что способствуют развитию грибковой инфекции. Кроме общих факторов, характерных для этого заболевания, мокнущая экзема на голове появляется из-за дефицита витамина В или цинка. При развитии болезнь может проявиться в лобовой области, на бровях, за ушными раковинами.
Болезнь может проявиться и у детей. Основными причинами являются наследственная предрасположенность, стресс или аллергия, например, на ингредиенты молочных смесей. Мокнущая экзема у грудничка проявляется высыпаниями и папулами на груди, лице, шее, сгибах рук, в области паха. В аптеках есть специальные медикаменты, мази и кремы, предназначенные исключительно для детей.
Мокнущий лишай на разных участках тела обладает рядом общих признаков. Визуальные симптомы — это покраснение кожи, объемные воспаления в форме пузырьков, хаотичные пятна с неровными очертаниями. Симптомы мокнущей экземы, которые ощущает больной: интенсивный и регулярный зуд, сухость кожных покровов, недомогания, бессонница. Подобные признаки могут быть характерными и для других недугов: дерматоза, псориаза. Проверить, что это действительно описываемая болезнь, можно с помощью анализа – соскоба с воспаленной области.
Методы лечения с помощью аптечных лекарств состоят из нескольких этапов. При проявлении начальных стадий пациенту рекомендованы внутримышечные инъекции из растворов глюконата кальция, сульфата магния и тиосульфата натрия, которые укрепляют иммунитет. Для очистки организма применяют мочегонные препараты с энтеросорбентами, выводящие токсины. Если человек испытывает при лечении мокнущей экземы нервные расстройства, стоит принять седативные средства — таблетки с растительными компонентами.
Для купирования процессов воспаления используются антигистаминные препараты: гистан, резорцин, тавегил. Кроме устранения болезненных очагов они способны эффективно избавить от мучительного зуда. Дневные транквилизаторы в форме капсул и таблеток при купировании воспалений помогут избавиться от стрессовых состояний, депрессии, нервных напряжений. Комплекс препаратов для лечения назначает врач-дерматолог.
Ихтиоловая мазь содержит в составе березовый деготь, который обладает целебными антибактериальными, противовоспалительными и обезболивающими свойствами. Лечебные кремы из нафталана предотвращают заражение патогенными организмами. Язвы на теле результативно залечивают составы на основе нитрата серебра. Мазь при мокнущей экземе Фенистил наносится на проблемные области лица. Гели, кремы и мази применяют на всех стадиях болезни, они используются в профилактических целях.
Как лечить мокнущую экзему народными способами? Издавна люди использовали для врачевания натуральные компоненты, только в них видели истинную пользу в лечении. Березовый деготь является отличным антисептиком, который убивает болезнетворные организмы. Проверенным способом народного лечения мокнущей экземы являются увлажняющие мази на основе мочевой кислоты, масло из зверобоя и тмина, горчица, составы на основе болотной ряски.
источник
Мокнущая экзема – это дерматологическое заболевание, которое развивается на фоне нарушений иммунитета и нейроэндокринной регуляции организма. Главные ее проявления – наличие кожных высыпаний в виде пузырьков (везикул) с серозным содержимым. Мокнущая экзема проходит в острой форме, поражает руки и ноги, но при тяжелом течении болезни с рецидивами может захватывать другие области тела.
В течении мокнущей экземы различают стадии эритемы (покраснение и отек кожных покровов), везикулярную стадию, мокнутия и образование корок. На везикулопапулезной стадии на коже образуются высыпания – папулы с серозной жидкостью, которые по мере прогрессирования болезни могут или засыхать, или лопаться с изливанием экссудата, образованием серозных колодцев. При этом образуются точечные эрозии, мокнущая поверхность, что сопровождается зудом и неприятными ощущениями и создает риск инфицирования. По мере заживления, стадия мокнутия переходит в корковую – на месте повреждений кожи образуются корки, участки кожи вокруг них становятся сухими и покрываются чешуйками, шелушатся.
Для заболевания характерны периоды ремиссии и обострения, переход в хроническую форму, при которой кожные покровы уплотняются, приобретают синевато-красный оттенок. Заразиться экземой контактно-бытовым путем нельзя, так как это заболевание связано с внутренними нарушениями организма, вследствие чего иммунная система дает неадекватный ответ на безобидные химические, физические и другие раздражающие факторы.
Лечение экземы должно быть комплексным, в нем применяются наружные средства — мази и примочки, иммуномодулирующие препараты, гормональная терапия. Результативность лечения во многом зависит от самого пациента, который должен внести изменения в привычный образ жизни, соблюдать специальную диету и избегать контакта с раздражителями.
Мокнущая экзема классифицируется как истинная или идиопатическая экзема, причиной развития которой является нарушения иммунитета, иммунная недостаточность, неврологические и эндокринные патологии. Болеют экземой чаще женщины, что связывают с постоянными гормональными изменениями в их организме, от мокнущей экземы страдают в основном люди от 20 до 50 лет.
Экзема – это полиэтиологическое заболевание, поэтому назвать одну конкретную причину его развития нельзя. Тем не менее, возникновению мокнущей экземы на руках и ногах может способствовать наследственная предрасположенность к атопическим заболеваниям, нарушения эндокринной системы и сопутствующие патологии – сахарный диабет, нарушения функции щитовидной железы, заболевания органов пищеварения.
Механизм развития экземы начинается с патологической иммунной реакции на внешние раздражители, в результате чего иммунная система атакует кожные покровы, вызывая нарушения процессов ороговения, разрастание глубоких слоев эпидермиса и выход жидкой фракции крови в межклеточное пространство.
Состояние иммунной системы пациентов с экземой отличается от нормы – повышено количество B-лимфоцитов, тогда как количество Т-лимфоцитов уменьшается. Это приводит к ослаблению защитных сил организма, из-за чего он хуже сопротивляется инфекции. Таким образом, несвоевременное или неправильное лечение экземы может приводить к усугублению других заболеваний, а мокнущие очаги поражения на коже увеличивают риск инфекции.
Психоэмоциональные напряжения, посттравматический стресс, неврозы и переутомление могут спровоцировать обострения мокнущей экземы, так как экзема относится к нервно-аллергическим заболеваниям. Соответственно, размеренный и спокойный режим помогают уменьшить выраженность негативных симптомов заболевания и быстрее вылечить его.
Мокнущая экзема на руках и ногах бывает четырех видов:
Истинная экзема – сложно поддается лечению, характеризуется острыми спонтанными вспышками, которые быстро переходят в хроническую форму. Начинается с болезненной отечности и эритремы, после чего кожа покрывается везикулезными высыпаниями. При нарушении целостности пузырьков возникают мокнущие эрозии, которые впоследствии покрываются корочками.
Себорейная экзема – ее провоцируют нарушения деятельности сальных желез, которые в большом количестве расположены на оволосенных участках тела, где и локализуются высыпания. Себорейная экзема может поражать лопатки, кожу за ушами и область груди.
Микробная экзема – развивается в области долго незаживающих ран, травматических повреждений коже при их инфицировании патогенными микроорганизмами. Экзематозные высыпания поражают край раневой поверхности с одной стороны и постепенно разрастаются.
Профессиональная экзема – развивается у уборщиц, работников химических и других промышленных предприятий, строителей и других лиц, которые в силу профессии часто контактируют с химическими и физическими раздражителями. Отличительная особенность данного вида экземы – локализация на коже рук, на которую раздражающие факторы оказывают непосредственное воздействие.
Мокнущая экзема характеризуется эволюционным полиморфизмом течения, то есть на одном участке кожи можно увидеть все стадии проявления заболевания – везикулы, точечные эрозии, мокнущую поверхность, корочки и шелушения.
Когда воспалительный процесс утихает, заболевание переходит в хроническую форму – новые высыпания не появляются, но кожные покровы темнеют, утолщаются, со временем на месте поражений появляются пигментные пятна, которые самопроизвольно проходят.
Все экзематозные высыпания локализуется в типичных местах – ноги и руки, в некоторых случаях – лицо и шея. По расположению пятен и сыпи можно судить о виде экземы. Так, профессиональная экзема поражает кожу рук и является следствием частых контактов с химическими веществами либо физическими раздражителями. Если большая часть высыпаний локализована на ступнях и ладонях, то, скорее всего, они спровоцированы дисгидротической экземой.
Мокнущую экзему следует дифференцировать от гнойничковых кожных поражений, для которых характерно образование сплошной мокнущей поверхности. При экземе повреждения носят точечный характер с капельками экссудата, которые выглядят как роса.
Терапевтические мероприятия при лечении экземы на руках и ногах включают применение местных средств и системных препаратов. Ввиду неврологической составляющей заболевания, терапия экземы не обходится без седативных средств, среди которых преимущественно используются препараты щадящего действия – лекарства на основе растительного сырья (мелисса, валериана, пассифлора). Допустимо также применение дневных транквилизаторов под наблюдением специалиста. Первостепенную важность для коррекции неврологических расстройств приобретает нормализация режима сна и отдыха.
Среди системных препаратов помимо седативов используют антигистаминные средства, которые позволяют убрать негативные проявления экземы, вызванные аллергической реакцией – зуд, отечность, высыпания.
Лечебные мероприятия направлены на десенсибилизацию организма, включают применение энтеросорбентов, которые поглощают токсины и способствуют их выведению. Также назначают инъекции тиосульфата натрия, хлорида и глюконата кальция и сульфата магния.
Кроме того, больным в период обострения мокнущей экземы рекомендуется употреблять в пищу только нейтральные продукты, которые не провоцируют аллергических реакций. Из меню убирают апельсины, лимоны и другие цитрусовые, шоколад, красные ягоды и фрукты, мед и другие потенциальные аллергены.
На мокнущей стадии экземы эффективной мерой лечения считаются примочки с вяжущими средствами. Так, на пораженные области кожи делают компрессы, пропитанные резорциновым раствором, нитратом серебра. В лечении мокнущей экземы также применяют березовый деготь, ихтиоловую мазь и нафталан.
Гормональные средства наружного применения позволяют добиться хороших результатов в краткие сроки, существенно облегчая состояние больного. Однако использовать их можно только под контролем врача непродолжительными курсами, иначе велика вероятность осложнений со стороны иммунной системы.
На острой стадии экземы рекомендуется прикладывать к пораженным участкам кожи марлевые компрессы, смоченные слабым раствором марганцовки или воды с серебром. При обострении мокнущей экземы не рекомендуется использовать в качестве примочек травяные отвары, огуречный рассол и другие народные средства, чтобы не возникло раздражений на коже.
Процедура проходит в несколько этапов:
Сложенную вчетверо марлю пропитывают лечебным раствором и отжимают, после чего прикладывают к участку с мокнутиями; если мокнущая экзема возникла на фоне микробных поражений кожи, марлевый компресс выбрасывают после первого применения;
Спустя пятнадцать минут снимают, ожидают, пока влажная кожа высохнет естественным путем; нельзя стимулировать процесс, обдувая мокрые участки перед обогревателем или вентилятором;
Делают еще 3-4 компресса с промежутками в 10-15 минут для высыхания; если мокнущие поверхности занимают большую площадь кожи, то необходимо делать до четырех процедур длительностью в час ежедневно;
По окончанию процедуры кожу можно смазать легким кремом или сбрызнуть эмульсией с содержанием гормонов или других лечебных компонентов.
Курс лечения примочками составляет три дня, в течение этого времени холодные компрессы помогают уменьшить воспалительный процесс и вытянуть лишнюю влагу с эрозивной поверхности.
Когда заболевание из острой стадии переходит в стадию формирования корочек, главной задачей лечения становится облегчение снятия корок и заживления кожных покровов. Снимать их руками и механически повреждать нельзя, этот процесс должен произойти естественным путем. Допускается применение кремов с мочевой кислотой, гелей гестан и фенистил, гормональных мазей, которые позволяют уменьшить зуд и размягчить корочки, облегчая их отшелушивание.
Для местного применения рекомендуются примочки с мазью на основе серы и вазелина, ихтиола или березового дегтя.
Носить удобную обувь, которая не сдавливает ступни, затрудняя кровообращение; носки из гипоаллергенных натуральных материалов, которые не провоцируют обострение экзематозных высыпаний;
Соблюдать общие рекомендации для больных экземой касательно диеты и умеренного образа жизни, избегать стрессов, перегревания и лишних нагрузок на нервную систему, соблюдать режим сна.
Как можно реже контактировать с водой, не допуская намокания пораженных участков кожи; водные процедуры ограничивать до исключительно гигиенических целей. Избегать походов в сауну и баню, где контакт с водой сочетается с перегреванием организма, оба эти фактора являются триггерами заболевания.
Соблюдать диету для больных дерматологическими заболеваниями, исключать из рациона уже известные и потенциальные аллергены. Избегать ситуаций, при которых возможно заражение патогенными микроорганизмами, вирусами, в частности – вирусом герпеса. Своевременно проводить лечение дисбактериоза и инфекционных заболеваний, лямблиоза, пиодермии и паразитарных инвазий острицами и аскаридами.
Если экзема осложнена присоединенной инфекцией, патологический процесс усугубляется, лечение затягивается и редко обходится без антибиотиков.
Среди системных гормональных средств для лечения мокнущей экземы часто применяют преднизолон и другие кортикостероиды, но использовать их длительными курсами нельзя.
После перехода заболевания в хроническую форму и уменьшения воспалительных процессов можно приступать к физиотерапевтическим мероприятиям – криотерапии, лазеротерапии, магнитотерапии и т.д.
Автор статьи: Кузьмина Вера Валерьевна | Врач-диетолог, эндокринолог
Образование: Диплом РГМУ им. Н. И. Пирогова по специальности «Лечебное дело» (2004 г.). Ординатура в Московском государственном медико-стоматологическом университете, диплом по специальности «Эндокринология» (2006 г.).
7 тревожных симптомов боли в животе
Какие продукты, помимо омега-3 полезны для сердца и защищают от инсульта?
источник
Мокнущая (дисгидротическая) экзема – разновидность хронического кожного заболевания, основным проявлением которого являются плотные пузырьки, заполненные прозрачной жидкостью.
В основном мокнущая (дисгидротическая) экзема обнаруживается на руках (ладонях) и ногах (ступнях), но в некоторых случаях сыпь может образоваться на внутренних частях коленей и локтей, на груди и голове.
Экзема незаразна, но она тяжело поддается лечению и часто рецидивирует.
Точная причины экземы неизвестна, однако на развитие заболевания влияет генетическая предрасположенность, наличие предрасполагающих сдвигов в функционировании иммунной системы, аллергическая предрасположенность, функциональные изменения нервной, эндокринной и пищеварительной системы.
Провоцирующими факторами могут служить:
- наследственная предрасположенность;
- гипертиреоз;
- сахарный диабет;
- бронхиальная астма;
- экссудативный диатез;
- изменение гормонального уровня;
- язва, гастрит и другие заболевания пищеварительной системы;
- болезни нервной системы;
- хронические инфекции;
- стрессовые ситуации;
- аллергия на пищевые продукты или лекарственные препараты;
- физические и эмоциональные нагрузки;
- затяжные депрессии;
- постоянные контакты с химическими веществами.
Патология может поражать людей разного возраста, не являются исключением и дети.
На фото мокнущей (дисгидротической) экземы хорошо заметны признаки заболевании. Характерный симптом мокнущей (дисгидротической) экземы – одновременное присутствие сыпи, находящейся на различных стадиях развития. Вначале на коже появляются красные отечные пятна, позже на их поверхности формируются папулы с гнойным содержимым и везикулы, заполненные серозным экссудатом. В результате расчесывания либо самостоятельно пузырьки вскрываются, образуя мокнущие участки, на которых экссудат располагается точечно, напоминая капли росы. Со временем жидкость присыхает, формируя отшелушивающуюся корочку.
Болезнь сопровождается очень сильным зудом, который становится причиной бессонницы, раздражительности и нервозности, а иногда даже приводит к обратимым психическим расстройствам.
Когда болезнь переходит в хроническую форму, кожа окрашивается в синюшно-красноватый цвет, утолщается. Нередко застойные пятна на месте наиболее выраженных высыпаний и шелушение не исчезают даже в период ремиссии.
Дерматолог может поставить диагноз на основании внешнего осмотра. Чтобы определить причину проблемы, проводят иммунологические, аллергические и скарифицированные пробы.
Чем лечить мокнущую экзему? Чтобы справиться с болезнью, понадобится комплексное лечение, которое включает как медикаментозные, так и терапевтические методики.
Медикаментозное лечение предполагает использование как системных, так и местных препаратов.
- понизить чувствительность к аллергическим веществам;
- снять воспаление;
- уменьшить интоксикацию организма;
- наружные противовоспалительные препараты
- антигистаминные препараты с седативным (успокаивающим) эффектом – устраняют зуд, жжение, отечность, воспаление и другую неприятную симптоматику;
- энтеросорбенты – поглощают и выводят токсические вещества;
- иммуномодулирующие средства – укрепляют иммунитет;
- витаминные комплексы.
Кроме симптоматических препаратов, понадобятся и общие средства, направленные на устранение причины болезни.
Основное внимание уделяется местному лечению мокнущей экземы. В периоды обострения рекомендованы гормональные препараты и традиционные подсушивающие средства на основе нафталана и дегтя, холодные компрессы из отвара ромашки или коры дуба Подсушивающие средства назначаются на небольшой промежуток времени, пока не исчезнут все пузырьки.
Гормональные препараты оказывают быстрый и действенный результат, но могут вызвать привыкание при длительном использовании и другие нежелательные эффекты, в том числе истончение кожи. Обычно их используют не более 2-3 недель.
После снятия острой симптоматики понадобятся негормональные мази, оказывающие восстанавливающее и отшелушивающее действие, способные продлить ремиссию.
Также в этот период можно проводить физиотерапевтические процедуры:
- иглорефлексотерапию;
- ультравысокочастотную терапию;
- ультрафиолетовое облучение;
- озонотерапию;
- фонофорез;
- лазеротерапию;
- криотерапию;
- магнитотерапию;
- фототерапию;
- талассотерапию;
- парафинолечение;
- грязелечение.
Кроме приема лекарств и применения мазей, необходимо изменить образ жизни: устранить вредные привычки, почаще гулять на свежем воздухе и придерживаться диеты. Придется отказаться от копченостей, жирных, соленых и острых блюд, макаронных изделий, яиц, морепродуктов, цитрусовых (а также фруктов, окрашенных в красный цвет), клубники, малины, шоколада, меда, кофе, чая, сладких газированных напитков, ограничить потребление картофеля. В то же время нужно обеспечить организму полноценное питание, предоставить ему все необходимые витамины и минеральные элементы.
Не стоит ждать полного выздоровления, так как этот процесс хронический. Но если в точности соблюдать рекомендации врача, то удастся добиться стойкой ремиссии и избежать обострений.
Одним из эффективных средств в лечении острой стадии мокнущей (дисгидротической) экземы является цинко-нафталановая паста Лостерин. Она обладает подсушивающим и адсорбирующим действием, снимает зуд, уменьшает воспалительный компонент и предотвращает развитие вторичной инфекции.
В состав пасты Лостерин входят обессмоленный нафталан (3%) и оксид цинка (25%). Паста не содержит гормонов, не вызывает синдрома отмены и других нежелательных осложнений. Поэтому она может использоваться ежедневно (обычно от 3 до 10 дней)
Предназначена для ежедневного ухода за кожей в комплексной терапии хронических кожных заболеваний – псориаза, экземы, атопического дерматита.
Препараты содержат в своем составе сбалансированную комбинацию активных действующих веществ (нафталан обессмоленный, мочевина, салициловая кислота, экстракты лекарственных трав, натуральные масла), подобранных для наиболее эффективного терапевтического воздействия на кожу при различных кожных заболеваниях.
Ничем не отличается от общих принципов терапии лечение мокнущей (дисгидротической) экземы на руках: используются медикаментозные средства и физиотерапевтические процедуры, системные и местные препараты.
Как лечить мокнущую (дисгидротической) экзему на ногах? Из-за того, что к высыпаниям на нижних конечностях нередко присоединяются бактериальные и грибковые инфекции, то обычно используют препараты с дополнительным антисептическим действием.
Чтобы предотвратить рецидивы, рекомендуется:
- «забыть» о вредных привычках;
- исключить контакт с аллергенами;
- соблюдать правильный режим дня, уделять время для полноценного сна;
- придерживаться диеты;
- исключить нервные нагрузки;
- избегать стрессовых ситуаций;
- отказаться от посещения бани, сауны и других мест, где сочетаются воздействие воды и высоких температур;
- не перегревать и не переохлаждать организм;
- носить хлопчатобумажную одежду;
- своевременно лечить различные болезни;
Особенно важное значение имеет поддержание гигиены тела. Но не стоит пользоваться гигиеническими средствами, содержащими щелочи и химические отдушки, так как они могут спровоцировать обострение. Лучше всего приобрести гипоаллергенные средства серии Лостерин (шампунь, гель для душа и крем-мыло). Они не раздражают кожу и рекомендованы для ежедневного применения.
источник
Мокнущая экзема — хронический кожный дерматоз с характерными симптомами образования папул и везикул с серозным содержимым и стадией мокнутия.
Заболевание нередко протекает в осложненной форме с присоединением вторичной инфекции и поражением больших участков тела. Клиническая картина патологии настолько специфична, что диагноз обычно ставится без применения вспомогательных методов обследования. Код заболевания по системе МКБ-10: L20 – L30 Дерматиты и экземы.
Экзема коварна своим полиэтиологическим происхождением, то есть у этого заболевания нет единой причины развития — возникновению патологического процесса способствуют сразу несколько факторов. В перечень основных из них входят следующие аспекты:
- Расстройства иммунного типа, возникшие на фоне серьезного стресса, слабости защитной системы, хронически текущих инфекционно-воспалительных заболеваний, антибиотикотерапии.
- Особенности возраста. Считается, что основная активная деятельность ждет человека в промежутке между 20 и 50 годами. Именно на этом этапе он интенсивнее контактирует с факторами окружающей среды, в том числе не самыми безобидными. Чаще всего это касается женщин, так как именно они больше контактируют с моющими, стиральными и косметическими средствами.
- Генетическая предрасположенность. На самом деле этот аспект является единой совокупностью множества критериев, передающихся ребенку от его родителей, включая склонность к аллергии.
- Эндокринные заболевания. Гормональные проблемы в организме нередко становятся причинами реактивности иммунной системы в отношении различных внешних и внутренних факторов.
- Хронические патологии, провоцирующие нарушения функциональной активности жизненно важных систем: такие болезни, как гепатит, ВИЧ, сахарный диабет и многое другое.
Перечисленные выше состояния неизбежно приводят к сбоям в иммунной системе. Словно чувствуя обман, она снижает титр Т-лимфоцитов. В результате иммунитет начинает воспринимать кожные покровы как инородный предмет, провоцируя в них патологические процессы.
Оказавшись под ударом, эпидермис разрастается, происходит выход кровяной фракции во внешнюю среду с последующим ороговением кожи, то есть возникает механизм развития экземы.
Психосоматические причины, по мнению специалистов, — один из наиболее достоверных факторов, провоцирующих развитие кожного дерматоза. Они уверены, что психоэмоциональное состояние человека может оказывать глобальное влияние на его здоровье, и кожа носит название отражателя имеющихся внутренних проблем, таких как стрессы, перепады настроения, переживания, неврозы, истерия и многое другое.
Хотя это мнение остается в современной медицине лишь гипотезой, в его достоверности никто из ученых не сомневается. К психосоматике не следует относиться беспечно, поскольку она — достаточно серьезный фактор, и чтобы вылечить возникшую экзему, нужно в первую очередь устранить изменения в психике, если именно они стали первопричиной кожной патологии.
Экзема, спровоцированная расстройствами на уровне психосоматики, лишена строгой локализации — воспалительные очаги могут располагаться на лице, шее, кистях рук и стопах, в области паха и на других участках тела. Привести к развитию заболевания могут следующие причины:
- уход близкого и любимого человека;
- естественное старения, сложно воспринимаемое современными женщинами;
- неполноценная адаптация в общественной среде;
- проблемы в профессиональной деятельности, конфликты на работе;
- хроническая усталость, недосыпания и многое другое.
После устранения имеющихся неблагоприятных факторов шансы на излечение дерматоза значительно повышаются.
Клиническая картина мокнущей экземы всегда имеет острый характер, вслед за которой заболевание на время самопроизвольно стихает, но достаточно быстро появляется вновь. Именно с этого момента рецидивы начинают постоянно сменяться ремиссиями дерматоза, и справиться с этой проблемой может только опытный специалист.
Рассмотрим, какие клинические проявления свидетельствуют о наличии мокнущей экземы:
- Появление большого количества везикул и папул, возвышающихся над поверхностью кожных покровов и наполненных жидким содержимым.
- Гиперемия, выраженный зуд. По интенсивности и ощущениям напоминают ожог крапивы, причем эти симптомы проявляются так ярко, что нарушают сон и психоэмоциональный фон человека.
- Локализация. В большинстве случаев мокнущая форма экземы поражает конечности — руки и ноги, реже диагностируется на лице, голове и шее.
- Полиморфизм в симптоматике. Клиническая картина заболевания может проявляться одновременно в нескольких стадиях, то есть в одном очаге поражения можно увидеть и папулы, и везикулы, и эрозийные изменения, и корки. Эти признаки указывают на прогрессирование патологии.
- Самостоятельное вскрытие папул с последующим вытеканием содержимого наружу, связанное со способностью сыпных элементов к старению покрывающей их «кожицы». Точечные экссудативные излияния могут соединяться с другими и привести к образованию крупных пятен с выступающей на поверхности жидкостью — это явление и есть «серозные колодцы».
- Утолщения эпидермиса и изменение его цвета. Симптом отмечается при запущенных формах заболевания, перешедших в хронический процесс. На месте предшествующих очагов воспаления кожа заметно уплотняется, шелушится и приобретает синюшный или багровый оттенок.
Экзема мокнущего типа подразделяется на несколько подвидов, обладающих своими специфическими признаками. Известно всего четыре формы этого дерматоза, рассмотрим их в следующей таблице.
| Формы экземы | Описание |
|---|---|
| Себорейная | Заболевание провоцируют расстройства в работе сальных желез, т.е. усиление или, напротив, ухудшение их функциональной активности. Клинические проявления патологии отличаются характерным расположением — очаги воспаления локализуются строго в местах скопления сальных желез: на лице, за ушами, в области груди и в межлопаточном пространстве. |
| Микробная | Осложнение экземы. Развивается при продолжительном малоэффективном лечении повреждений кожных покровов в результате инфицирования болезнетворной микрофлорой. Первично локализуется по краям раневой поверхности, но при отсутствии адекватных терапевтических мер быстро распространяется на другие ткани. Микробная экзема бывает нескольких форм:
|
| Истинная, идиопатическая | Считается одной из острых и сложных форм экземы, для которой свойственна яркая клиническая симптоматика и кратковременные ремиссии. Начальными признаками патологии становятся эритема и отек пораженных тканей, большое количество сыпных элементов с серозным содержимым. При нарушении их целостности жидкость изливается, провоцируя распространение недуга на новые участки тела. Одновременно на коже могут присутствовать все стадии экземы — от начинающегося воспалительного процесса до мокнущих очагов и образования корочек. |
| Профессиональная | Соответствует собственному названию. Развивается исключительно у лиц определенных профессий, например у тех, кто в силу трудовой деятельности вынужден регулярно контактировать с агрессивными химическими и физическими факторами. Очаги воспаления располагаются на тех частях тела, которые соприкасались с раздражителями. |
| Детская | Чаще всего причинами патологического процесса становятся инфекционные факторы: простуда, грипп, ангина и пр. В большинстве клинических случаев симптомы экземы проявляются на лице. |
| Мозолевидная | Очаги воспалительного процесса поражают поверхность стоп и ладоней, их легко спутать с обыкновенными мозолями. Заболевание сопровождается выраженным дискомфортом. |
Рассмотрим, как зависит характер заболевания в зависимости его локализации.
Экзема на руках. При поражении мокнущим дерматозом верхних конечностей в первую очередь страдают пальцы и кисти рук. Обычно патологический процесс начинается в области между пальцами. Причинами заболевания становятся экзогенные и эндогенные факторы, например инфекции, аллергия и контакт с раздражающими химическими веществами.
Пораженные участки кожи при этом опухают, мучительно зудят и приобретают малиновый оттенок, на поверхности эритемы появляются папулы, наполненные жидким экссудатом.
Экзема на ногах. Чаще всего воспалительный процесс поражает голени и стопы, область за коленями, реже — бедра. Сыпные элементы и собственно патология могут возникнуть в результате ношения тесной обуви, одежды из синтетических материалов. Иногда воспаление провоцирует грибковая инфекция.
Клиническая картина мокнущей экземы на нижних конечностях протекает по классическому сценарию. Очаги образуются после вскрытия везикул и излития из них жидкого содержимого на пораженные кожные покровы.
Экзема на лице. Зона воспаления обычно локализуется в области носогубного треугольника, ресниц и бровей, лба и ушей. Отличительные признаки мокнущего дерматоза в этом клиническом случае — плавающая симптоматика заболевания, то есть сыпные элементы и эритема возникают то в одной, то в другой части лица, не исчезая с него полностью.
Также эта форма дерматоза может диагностироваться на других участках тела, но такое бывает нечасто. Патологический процесс иногда встречается на волосистой части головы, шее, грудной клетке и предплечьях, спине и ягодицах. Симптоматическая картина заболевания при этом носит идентичный характер, но причины экземы бывают разными.
Опытный врач-дерматолог может определить наличие мокнущей экземы при визуальном осмотре. Дополнительно специалист осуществляет сбор анамнеза и назначает следующие виды диагностики:
- Соскоб или дерматоскопия. С очага пораженных кожных покровов берется забор биоматериала, который сразу же отдается в лабораторию для проведения анализа, чтобы выявить аллерген или фактор, спровоцировавший заболевание.
- Скарифицированные или кожные пробы. Заключаются в нанесении предполагаемого раздражителя на дерму — как здоровую, так и предварительно механически травмированную (царапины), после чего оценивается реактивность иммунной системы.
Чтобы провести эффективное лечение в отношении мокнущей экземы, верно проведенное обследование и поставленный диагноз становятся лишь начальным этапом борьбы с заболеванием. Впереди пациента ждет многонедельная, а чаще многолетняя работа, направленная на ликвидацию клинической картины патологии и профилактику ее рецидивов.
Лечебная схема при мокнущем дерматозе состоит из нескольких аспектов, рассмотрим их подробнее:
- Гипосенсибилизирующая терапия. Направлена на нормализацию жизненно важных функций организма больного и поддержание их в норме до окончания лечения экземы. На этом этапе пациенту могут быть назначены такие препараты, как магния сульфат, хлорид кальция, глюконат кальция.
- Антигистаминная терапия — второй шаг к выздоровлению. Прием препаратов этой группы, выписываемых чаще в виде таблеток, помогает снизить активность потенциальных раздражителей и стабилизировать общее самочувствие больного, кроме того, многие противоаллергические средства для перорального применения обладают легким седативным эффектом. Чаще назначаются такие медикаменты, как Пипольфен, Супрастин и пр.
- Иммунокоррекция. Направлена на нормализацию иммунного статуса организма. Иммунокорректирующим и иммуномодулирующим свойствами обладают такие средства, как Тималин, Тактивин и Пентоксил.
- Местное лечение. Может сочетать использование аптечных лекарств и рецепты народной медицины, которые подбираются также по дополнительному согласованию с лечащим врачом. В большинстве случаев назначаются борная мазь, салициловая мазь и пр.
Физиотерапия. На физиолечение при мокнущей экземе возлагается целый перечень задач, решить которые можно посредством различных методик и процедур. Поговорим о них подробнее:
- Электрофорез с использованием антигистаминных лекарственных средств.
- Фототерапия. Облучение длинными волнами ультрафиолета в основном назначается в педиатрии, не требует приема фотосенсибилизирующих препаратов.
- Лазерная терапия. Успешно устраняет эрозийные изменения дермы при обширных мокнутиях. Во время процедуры используется инфракрасный лазер низкой частоты.
- Магнитотерапия. Устраняет раздражение кожи.
- Дарсонвализация. Способствует снятию зуда и мокнутия.
- Пува-терапия. Основана на применении ультрафиолетового облучения с фотосенсибилизирующим средством Псорален. Метод успешен в отношении кожных дерматозов, в том числе и экземы.
- Электросон. Положительно влияет на состояние нервной системы, что немаловажно в острой фазе заболевания.
- Иглотерапия. Стимулирует иммунитет, смягчает симптомы патологии.
Как выбрать мазь от мокнущей экземы? Задачи местных лекарственных средств при лечении мокнущей экземы колоссальны. Но не факт, что человеку подойдет любой крем или мазь — препараты подбираются индивидуально с учетом чувствительности к ним воспаленных кожных покровов. К примеру, далеко не все пациенты одинаково хорошо переносят жирные основы, в этом случае специалист подбирает средства на базе глицерина, агар-агара, желатина и пр.
Снять симптомы заболевания помогут препараты на основе танина и резорцина, обладающие дополнительным охлаждающим эффектом:
- Крем Неотанин. Применяется при воспалительных реакциях дермы — ожогах, экземе, дерматите, ветряной оспе и пр. Может использоваться в педиатрии, у кормящих и беременных женщин. Стоимость от 310 руб.
- Мазь Резорцин. Антисептическое средство, обладающее выраженным противомикробным, противосеборейным и дезинфицирующим действиями. Противопоказана детям, будущим и кормящим мамам. Стоимость от 70 руб.
После того как первые неприятные симптомы будут устранены, применяются гормональные местные лекарственные препараты, подавляющие острую фазу воспалительного процесса в очаге экземы:
- Крем Афлодерм. Оказывает противовоспалительное, противоаллергическое, противозудное и антипролиферативное действие. При нанесении на поврежденные кожные покровы быстро и эффективно снижает степень выраженности объективных клинических признаков, таких как эритема и отек, и субъективных ощущений — зуд, боль и раздражение. Разрешен детям с 6 месяцев, может применяться во время беременности и грудного вскармливания под контролем врача. Стоимость от 305 руб.
- Мазь Синафлан. Оказывает противовоспалительное, противоаллергическое, антиэкссудативное и противозудное действие. Сокращает клинические проявления дерматоза либо полностью купирует воспалительный процесс дермы. Препарат может применяться в педиатрии начиная с грудного возраста, но под строгим наблюдением специалиста. Синафлан противопоказан при беременности и лактации. Стоимость от 45 руб.
После смягчения острой стадии воспаления в обязательном порядке назначаются негормональные мази от мокнущей экземы с антисептическим, регенерирующим и смягчающим эффектами:
- Салициловая мазь. Подавляет секрецию сальных желез, оказывает кератопластическое и кератолитическое действие. Обладает противомикробной активностью. Противопоказана в педиатрии, при беременности и лактации. Стоимость от 24 руб.
- Крем Скин-кап. Противоаллергический и противовоспалительный эффект, обладает антибактериальным и противогрибковым эффектом. Практически не имеет противопоказаний. Стоимость от 890 руб.
Когда на месте мокнутий начинают образовываться корочки, необходимо использование подсушивающих и регенерирующих наружных средств:
- Бепантен. Стимулятор заживления поврежденных кожных покровов. Улучшает регенерацию дермы благодаря нормализации клеточного обмена. Не имеет противопоказаний, кроме индивидуальной непереносимости. Стоимость от 400 руб.
- Цинковая мазь. Обладает вяжущим, противомикробным и антисептическим действием. Средство подсушивает мокнущие участки тела, предупреждает присоединение вторичной инфекции и способствует снижению степени выраженности воспалительного процесса. Практически не имеет противопоказаний. Стоимость от 100 руб.
В ситуации, когда дерматоз осложняется бактериальной или грибковой инфекцией, мазь от мокнущей экземы должна обладать антибактериальными и фунгицидными характеристиками. Рассмотрим некоторые из них:
- Мазь Левомеколь. Содержит хлорамфеникол, антибиотик широкого спектра, и метилурацил — заживляющее вещество. Препарат одновременно обладает противовоспалительным, антимикробным и регенерирующим эффектами. Практически не имеет ограничений в использовании. Стоимость от 28 руб.
- Мазь Офлокаин. Обладает широкой противомикробной активностью антибиотика, подсушивает очаги воспаления, снимает боль и отек. Не применяется во время беременности, лактации и в детском возрасте. Стоимость от 130 руб.
- Крем Бифосин. Противогрибковый препарат широкого спектра действия оказывает фунгицидный и фунгистатический эффект. Разрешен детям с 1 года жизни, с осторожностью применяется в первом триместре беременности, не используется во время грудного вскармливания. Стоимость от 60 руб.
Иногда специалисты дают рекомендации по приготовлению мазей своими руками, например, когда пациент не может обеспечить себе дорогостоящее лечение. Если есть желание и нужные ингредиенты, можно воспользоваться этими советами. Так, универсальным действием в отношении любых стадий мокнущей экземы обладает березовая мазь. Рассмотрим, как выглядит рецепт ее приготовления:
- 80 г свежесорванных листьев березы тщательно промыть, измельчить и уложить в стеклянную посуду;
- 200 г или один брикет сливочного масла растопить на огне и влить его к березовым листьям;
- добавить к полученной смеси 10 капель пихтового масла, все перемешать.
Готовую мазь хранить в холодильнике. Средство рекомендуется наносить на пораженные экземой кожные покровы 3 раза в сутки курсом 10 дней. Если будут улучшения, через 2 недели лечение можно повторить.
Народное лечение. При разумном подходе народные рецепты могут оказать существенную помощь в терапии экземы мокнущего типа. Многие специалисты охотно дают рекомендации относительно использования тех или иных лекарственных средств растительного или животного происхождения, обладающих эффективностью при борьбе с кожными патологиями. Рассмотрим некоторые из них:
- Обработка чистым солидолом. Средство наносят на пораженные участки дермы и смывают спустя 10 минут с помощью дегтярного мыла. Если солидол хорошо переносится, срок выдерживания его на кожных покровах плавно увеличивают. При отсутствии данного продукта можно воспользоваться такими аптечными мазями, как Солипсор, Карталин, Магнипсор.
- Примочки с маслами. Бинт, сложенный в несколько раз, смачивают пихтовым или облепиховым маслом и прикладывают к очагам экземы на 30 минут каждый день. Масла успешно заменяет огуречный рассол.
- Ванночки с лекарственными травами. Можно приготовить из отвара подорожника, ромашки, клевера, бузины, сосновых игл и зверобоя. В подогретую воду добавить растительный настой и погрузить пораженные участки тела. Если нет желания заниматься приготовлением отваров, можно заменить их на эфирные масла на основе лаванды, иланг-иланга, чайного дерева.
- Мазь из гашеной извести. 100 г средства соединяют с таким же количеством воды и доводят до кипения. Получившуюся кашицу остужают до комнатной температуры и смешивают в равных пропорциях с оливковым маслом. Поврежденные экземой участки кожи смазывают готовым средством.
Экзема мокнущего типа чаще всего принимает хроническое течение, высок риск развития рецидивов. Даже при полном купировании клинической картины заболевания гарантия, что патология отступит и никогда не проявится в будущем, отсутствует.
Дети. При развитии мокнущей экземы у ребенка, в основу патологии врачи обычно ставят аллергические реакции, которые способны проявиться уже в первые дни и недели жизни новорожденного. Гиперчувствительность может быть не только к продуктам питания, но и к другим факторам — лекарственным препаратам, пыльце растений, бытовым предметам, и обычно эта непереносимость связана с генетической предрасположенностью к аллергии.
Купание при мокнущей экземе плохо переносится воспаленной и поврежденной кожей ребенка. По этой причине важно не только проявлять терпимость к собственному чаду, но и добавлять в воду отвар лекарственных трав: череды, коры дуба, ромашки и пр., тем самым усилив полезный эффект от необходимой водной процедуры.
Консервативное лечение ребенка должно быть комплексным. Если причинами экземы стали эндокринные и нервные патологии, болезни желудочно-кишечного тракта и другие хронические состояния, важно в первую очередь заняться их устранением.
После того как первоисточник дерматоза будет ликвидирован, назначается гипосенсибилизирующая терапия, направленная на стабилизацию всех жизненно важных функций организма. Это могут быть препараты магния, натрия и кальция — глюконат кальция, тиосульфат натрия и пр.
Затем врач может подобрать курсовой прием антигистаминных средств, например Тавегила, Супрастина и Пипольфена. Если острая фаза экземы ярко выражена, кратковременно специалист выписывает местные гормональные препараты, однако принимать их можно только с разрешения дерматолога и под его бдительным наблюдением. Дело в том, что средства с глюкокортикостероидами при передозировке провоцируют развитие лекарственной зависимости и системные побочные эффекты, например осложнения со стороны печени и почек.
Дополнительно можно обрабатывать очаги воспаления нитратом серебра, Резорцином, борной кислотой и фурацилином. Среди негормональных мазей со смягчающим и противовоспалительным эффектами в детском возрасте разрешены Бепантен, цинковая паста. При присоединении вторичной инфекции назначаются Левомеколь, эритромициновая мазь.
При мокнущей экземе в педиатрии особые требования к лечению отсутствуют за исключением того, что лекарственные средства должны быть подобраны с учетом физиологических и возрастных особенностей маленького пациента. У подростков заболевание провоцирует серьезный психологический дискомфорт, поэтому помимо консервативной терапии им нередко назначаются консультации психолога.
Беременные. Экзема любого типа — часто наследуемая болезнь, поэтому в 90% случаев ребенок будет иметь к ней предрасположенность, если во время беременности у будущей мамы возникло обострение дерматоза. Рецидив патологии у женщины в интересном положении может произойти в результате естественного снижения иммунного статуса, грубых погрешностей в питании, рецидивов хронических заболеваний и т.д.
Лечение мокнущей экземы должно быть комплексным. Поскольку применение многих лекарственных препаратов как системного, так и местного влияния попадает под запрет, врачи стараются ограничиться минимумом медикаментов на фоне обязательного соблюдения гипоаллергенной диеты.
После проведенного обследования и подтверждения диагноза, беременной пациентке могут быть назначены противоаллергические и седативные средства, направленные на борьбу с мучительным зудом и нормализацию работы нервной системы. Также выписываются диуретики, преимущественно растительного типа, необходимые для эвакуации из организма продуктов распада токсинов, аллергенов и пр.
Дополнительно врачи подбирают будущей маме эффективные болтушки, примочки, кремы и ванны с добавлением морской соли и эфирных масел. Все рекомендации должны носить конкретный характер, то есть назначаться индивидуально каждой беременной пациентке в зависимости от выраженности клинической картины мокрого дерматоза, наличия осложнений и сопутствующих заболеваний.
Кормящие. В период грудного вскармливания развитие мокнущей экземы происходит из-за влияния внешних и внутренних факторов, например контакта с аллергенами, повышенного стресса, обострения имеющихся в анамнезе хронических патологических состояний и много другого. Впрочем, и сама лактация иногда становится провокатором дерматоза ввиду жестких ограничений в питании (соблюдении диеты, рекомендованной кормящим).
Симптомы заболевания имеют типичное клиническое течение, которое не отличает молодых мам от других пациентов с таким же диагнозом. Проявления патологии нередко отрицательно сказываются на настроении и самочувствии женщины, вызывая у нее такие осложнения, как нарушения сна, повышенная нервозность и т.д. Все это может стать причиной ухудшения количества и качества вырабатываемого грудного молока.
Лечение мокнущей экземы на фоне лактации должно быть комплексным. Подбирать терапевтическую схему должен исключительно специалист. В меню женщины вносятся коррективы, исключается взаимодействие с потенциальными раздражающими факторами, пациентке назначаются противоаллергические, гипосенсибилизирующие и седативные лекарственные препараты.
При осложненном течении дерматоза не обойтись без краткосрочного курса гормоносодержащих мазей и кремов, а также приема иммуномодуляторов. При назначении препаратов с глюкокортикостероидами, например мази Преднизолон, естественное вскармливание на время отменяется. После того как воспалительный процесс будет купирован, женщине рекомендуется пройти физиолечение — крио-, фото- и озонотерапию.
Если при грудном вскармливании заболевание возникло впервые, нужно непременно проконсультироваться с дерматологом для установления точного диагноза и подбора медикаментозных средств, которые разрешены при лактации. Самолечение исключено — в лучшем случае оно будет неэффективным, в худшем усугубит имеющуюся проблему и приведет к переходу мокнущей экземы в хроническую форму.
Пожилые. Среди лиц преклонного возраста этот тип дерматоза встречается нечасто. Заболевание, как правило, локализуется в области верхних и нижних конечностей, а его клинические проявления не имеют специфических отличий от пациентов молодого возраста. Развитию патологии могут способствовать обострения сопутствующих хронических недугов, старение кожи, естественное снижение иммунитета, многолетняя профессиональная деятельность на производствах с вредными условиями труда.
Лечение заболевания начинают после подтверждения диагноза и подбора терапевтической схемы, принципы которой соответствуют стандартам борьбы с недугом. Также пациентам преклонного возраста рекомендуется больше внимания уделить правильному уходу за кожными покровами, а именно качественному и регулярному очищению и увлажнению эпидермиса. В ходе лечения могут использоваться средства народной медицины.
Борьба с экземой, по мнению отечественных дерматологов, зависит не только от характера заболевания и локализации участков воспаления на теле. Основная задача врача — найти и устранить причину патологии. Только при соблюдении этого условия можно рассчитывать на успешную ремиссию, а иногда и полное выздоровление.
Экзема мокрая, или мокнущая, требует основательного, но бережного лечения. В терапии заболевания российские врачи используют комплексный подход: диету, физиопроцедуры, гомеопатию. При обращении пациента в клинику проводится диагностика и подбор лечения по проверенным и отработанным методам с учетом индивидуальных особенностей человека.
В какие медицинские учреждения можно обратиться?
Клиника «Миралмед», г. Москва, Ходынский бульвар, д. 9. Преимущество центра — оказание профессиональной помощи путем оптимального подхода к диагностическим и лечебным мероприятиям. Назначаются только действительно нужные анализы, терапия подбирается индивидуально, без навязывания дополнительных обследований и уникальных авторских методик. При этом способы борьбы с кожными патологиями, предложенные в «Миралмед», считаются не менее современными и действенными, чем схемы лечения в клиниках США и Европы.
Рассмотрим примерные цены:
- консультация дерматолога — 1400 руб.;
- подбор схемы лечения — 1100 руб.;
- соскоб или дерматоскопия — 250 руб.;
- курс терапии экземы (любой формы) — 6 тыс. руб. без стоимости медикаментов.
Рассмотрим отзывы к клинике «Миралмед»:
Клиника «МедПросвет», г. Санкт-Петербург, пр. Энгельса, д. 147. В многопрофильном медицинском центре ведут прием квалифицированные врачи-дерматовенерологи и косметологи. На основании осмотра и комплексного обследования они установят диагноз и подберут действительно эффективный курс лечения или дополнительные обследования на аллергены.
Рассмотрим примерные цены:
- консультация дерматовенеролога — 1000 руб.;
- дерматоскопия — 500 руб.;
- прием с назначением лечебной схемы — 1400 руб.;
- оценка грибковых поражений (лампа Вуда) — 350 руб.
Рассмотрим отзывы к клинике «МедПросвет»:
Основным осложнением мокнущей экземы становится вторичное присоединение инфекции — бактериальной или грибковой микрофлоры. Это усугубляет клиническое проявление дерматоза. Патогенные микроорганизмы проникают в воспалительный очаг при механическом повреждении поверхности экземы, например в результате банального расчесывания кожи. На фоне возникшего инфицирования у больного появляются следующие симптомы:
- эритема и выраженная отечность;
- повышение температуры тела;
- нагноение.
Иногда воспалительный процесс распространяется в глубокие слои дермы, затрагивая прилегающие кровеносные сосуды и лимфатические узлы, что приводит к развитию таких осложнений, как лимфаденит и лимфангит, иногда — сепсис. Если патологический процесс расположен на пальце руки или ноги, инфицирование экземы становится причиной формирования панариция — гнойного очага в зоне кожных покровов, кутикулы и ногтевой пластины.
Мокнущая экзема не считается опасным, с точки зрения контагиозности, заболеванием. То есть даже при непосредственном контакте с больным человеком заполучить дерматоз нереально, так как основными причинами его развития становятся расстройства психосоматики, болезни внутренних органов и патологии иммунной системы.
Молодые люди, столкнувшиеся с острой рецидивирующей экземой мокрого или другого типа, при прохождении медицинской комиссии могут рассчитывать на присвоение категории «В». Это значит, что в мирные времена призывать его в ряды российской армии не могут, а в военные — определят служить при штабе.
Если заболевание имеет сравнительно неосложненное течение и характеризуется редкими рецидивами — не чаще одного раза в 3 года, призывник может рассчитывать на категорию «Б», с которой в армию берут. Окончательное решение в этом вопросе принимает медицинская комиссия.
Лицам с мокнущей экземой важно соблюдать принципы сбалансированного питания, тщательно исключая из повседневного рациона всю еду, способную привести к развитию аллергических реакций. Обязательному запрету подлежат цитрусовые, шоколад, мед, красные и оранжевые фрукты и овощи, клубника, морепродукты, алкоголь. Диету должен соблюдать каждый человек с диагностированной мокнущей экземой вне зависимости от того, какой фактор спровоцировал развитие патологического процесса.
Важно разнообразить свое меню витаминами и микроэлементами, чтобы питание стало максимально полезным. Считать и уменьшать количество калорий рекомендуется только при избыточной массе тела, поскольку ожирение иногда действительно вызывает кожный дерматоз.
В период обострения патологии важно питаться максимально просто, не допуская изысков и деликатесов в рационе. Это могут быть рецепты легких супов, каш и запеканок, тушеные овощи и кисломолочная продукция. Наваристые блюда, кондитерские изделия, белый хлеб и прочая выпечка из рафинированной муки исключаются, также как и полуфабрикаты, фастфуд, консервы, жирные и жареные блюда, приготовленные дома или за его пределами. В будущем, при наступлении ремиссии, они могут быть включены в рацион, но с осторожностью и в строго ограниченном количестве.
При проведении комплексного лечения острая фаза мокнущей экземы постепенно идет на спад. И здесь одним из основных моментов становится сознательность самого пациента, то есть категоричное выполнение им врачебных предписаний и желание избавиться от патологии, благодаря чему симптомы заболевания исчезают.
Чтобы предупредить развитие мокнущей экземы, важно придерживаться следующих рекомендаций:
- Тщательно соблюдать личную гигиену.
- Избегать контакта с аллергенами, в том числе пищевыми.
- Вести правильный образ жизни, соблюдая режим отдыха и сна, не допуская физических и нервных перегрузок.
- Избегать посещения саун и бань — мест с повышенной влажностью и высокими температурными значениями, так как такие условия способствуют рецидиву заболевания.
- Следить за здоровьем, вовремя лечить любые инфекционные и воспалительные процессы в организме.
Если на теле человека остались пигментированные следы после перенесенной экземы, рекомендуется обрабатывать их наружными средствами на основе дегтя, вазелина, серы и ихтиола. При первых признаках обострения дерматоза нужно своевременно обращаться к врачу.
источник